ღვიძლის მკურნალობა დიაბეტისთვის: ცხიმოვანი ჰეპატოზი

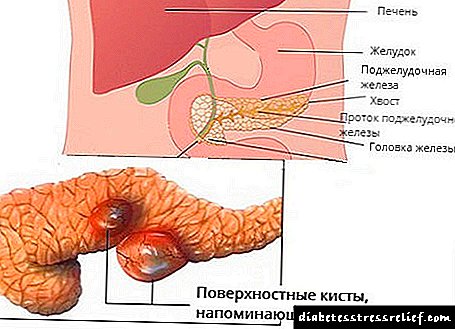
ჰეპატოზი არის ღვიძლის დაავადება, რომელიც ემყარება ღვიძლის უჯრედებში მეტაბოლურ დარღვევებს (ჰეპატოციტები) და ღვიძლის უჯრედებში დისტროფიული ცვლილებების განვითარებას. ამ შემთხვევაში, პაციენტებს შეიძლება არ იგრძნონ გამოხატული ცვლილებები ჯანმრთელობის მთლიანობაში. თუმცა, დროთა განმავლობაში, არანამკურნალევი ჰეპატოზი შეიძლება იქცეს ღვიძლის უფრო სერიოზულ დაზიანებად - ციროზად.
დაავადების მიზეზების, ჰეპატოზის მანიფესტაციების, მისი მკურნალობისა და განვითარების პრევენციის შესახებ, დაწვრილეთ ჩვენს სტატიაში.
წაიკითხეთ ეს სტატია
რატომ ვითარდება ჰეპატოზი დიაბეტში
ღვიძლი აქტიური მონაწილეობს ცხიმების, ცილების, ნახშირწყლების მეტაბოლიზმში. ის ინახავს ენერგიის მთავარ მომარაგებას - გლიკოგენს და ასევე ქმნის გლუკოზის ახალ მოლეკულებს. შაქრიანი დიაბეტით ინსულინის დეფიციტის გამო, განსაკუთრებით კი მასზე გამძლეობით (ინსულინის წინააღმდეგობა) ფიზიოლოგიური რეაქციები იცვლება:
- გლიკოგენების სინთეზის მაჩვენებელი მცირდება
- ზედმეტი ცხიმი გროვდება ღვიძლის უჯრედებში,
- ნახშირწყლებისა და ცხიმების ღვიძლის წარმოება იზრდება
- ნელდება ლიპიდური კომპლექსების აღმოფხვრა.
დიაბეტის დროს ღვიძლის დაზიანების გამომწვევი ფაქტორები შეიძლება იყოს:
- სიმსუქნე
- ალკოჰოლის დალევა
- ინფექციები
- დაზიანებები
- მოწამვლა
- დიეტაში ჭარბი ცხიმი და ნახშირწყლები,
- ნაღვლის ბუშტის გასქელება სანაღვლე გზების დაავადებებში,
- აუტოიმუნური ანთებითი პროცესები,
- მედიკამენტების გამოყენება
- ნაწლავში შეწოვის პროცესების დარღვევა,
- ოპერაციები საჭმლის მომნელებელ სისტემაზე.
და აქ უფრო მეტია დიაბეტური ნეიროპათიის მკურნალობის შესახებ.
ღვიძლის ცხიმოვანი ჰეპატოზის სიმპტომები
ღვიძლის შიგნით სერიოზული სტრუქტურული ცვლილებები ხდება ჰეპატოზის დროს: მიმდინარე უჯრედების რაოდენობა მცირდება, ქსოვილი თანდათანობით გადაიქცევა ცხიმოვან ქსოვილში, თანდაყოლილი ქსოვილის (ნაწიბუროვანი) ბოჭკოები germinate. ამ პროცესის კლინიკური გამოვლინებები წაშლილია, არსებობს ასიმპტომური კურსის ფორმები ან აჩვენეთ არასპეციფიკური ნიშნები:
- თვალების კანისა და სკლეროზების სიმშრალე,
- სიმძიმის ჰიპოქსტრიუმში მარჯვნივ,
- გულისრევა
- ცუდი გემო პირში
- პალმების სიწითლე
- ქავილი კანი
- ობობის ვენები, კანზე სისხლჩაქცევა,
- დაღლილობა
- ალტერნატიული დიარეა და ყაბზობა,
- ბუნდოვანი, ზომიერი მტკივნეული ტკივილი მუცლის ზედა ნაწილში.
ინსულინის რეზისტენტობის გამო, პაციენტების უმეტესობას აქვს ჭარბი წონა, კანის ნაკეცების დაბნელება. როდესაც ღვიძლის დიდი ნაწილი დაზარალებულია, პაციენტებს ხშირად აქვთ გაუარესების პირობები, მათი არტერიული წნევა მცირდება. ეს გამოწვეულია განადგურებული უჯრედებისგან ბიოლოგიურად აქტიური ნაერთების სისხლში შესვლის გამო.
შაქრიანი დიაბეტის დეკომპენსირებული კურსით, კეტოაციდოზის ხშირი გამოვლენით (სისხლში ტოქსიკური კეტონის ორგანოების დაგროვება), ჰეპატოზი გადადის ღვიძლის ციროზში, მისი ფუნქციის უკმარისობით.
დიაგნოსტიკა
პაციენტის შემოწმებისას ექიმმა შეიძლება ეჭვი შეიტანოს ჰეპატოზის არსებობაზე შემდეგი კრიტერიუმების შესაბამისად:
- გაფართოებული ღვიძლი
- კანის სიმშრალე
- სიმსუქნე.
ეს არის დამატებითი შემოწმების გადაცემის მიზეზი. რა თქმა უნდა, ასეთი ნიშნები გამოვლენილია (სისხლის ტესტირებით):
- ღვიძლის უჯრედების განადგურება - ALT– ის, AST– ის აქტივობის გაზრდა 4 – ჯერ, AST / ALT ინდექსი ერთობაშია,
- ნაღვლის სტაგნაცია - ტუტე ფოსფატაზას მომატება, პირდაპირი ბილირუბინი,
- რკინის მეტაბოლიზმის დარღვევა - ტრანსფერენისა და ფერიტინის ზრდა,
- დამახასიათებელია დიაბეტისთვის - გლუკოზის მომატება, გლიკირებული ჰემოგლობინი, ქოლესტერინი და ტრიგლიცერიდები,
- კოაგულაციის სისტემაში ცვლილებები - თრომბოციტების შემცირება, პროთრომბინის დროის მომატება,
- გადახრა ცილის შემადგენლობის ნორმიდან - ალბუმინის დაქვეითება და გლობულინების მომატება.
ზოგიერთ პაციენტში ღვიძლის ლაბორატორიული პარამეტრები ნორმალურ დონეზეა, რაც არ გამორიცხავს ჰეპატოზს. ვირუსული ჰეპატიტის გამოსავლენად, აუცილებელია სისხლის ტესტირება ანტისხეულების, ციტომეგალოვირუსის ინფექციის, ეპშტეინ-ბარისთვის.
ღვიძლის ქსოვილის სტრუქტურის შესასწავლად:
- ულტრაბგერა - ინფორმატიული მხოლოდ ორგანოს 35% -ზე მეტი დაზიანების შემთხვევაში,
- MRI - საშუალებას გაძლევთ დაადგინოთ ცვლილებები საწყის ეტაპზე,
- სკინტოგრაფია - რადიოიზოტოპის არათანაბარი განაწილება, ზომის ზრდა.
დიაბეტის დროს ჰეპატოზის მქონე პაციენტის მკურნალობა
ღვიძლის დაზიანების ხარისხის მიუხედავად, ინიშნება დიეტური საკვები. დაავადების რბილი ფორმით, ეს შეიძლება იყოს ერთადერთი თერაპიული ფაქტორი. თუ გამოვლენილია ფერმენტის აქტივობის ზრდა და ღვიძლის ფართო ცვლილებები, დიეტა დამატებულია მედიკამენტებით.
კლინიკურ კვებაში შედის:
- ქოლესტერინის, ცხოველური ცხიმების შეზღუდვა - ცხიმოვანი ღორის, ცხვრის, ნახევრად მზა პროდუქტების, ნაყინის, ძეხვეულის, დაკონსერვებული საკვების, ძლიერი ბეკონის აკრძალვა,
- დიეტის გამდიდრება ადვილად საჭმლის მომნელებელი ბოჭკოვანი - ყვავილოვანი კომბოსტო, zucchini, ბროკოლი, წიწიბურა და შვრიის ხორცი, არაჩვეულებრივი კენკრა და ხილი,
- ალკოჰოლის სრული უარყოფა,
- ფრაქციული კვება მცირე ნაწილებში,
- ცილის საკმარისი მიღება - მოხარშული თევზი, ხაჭო 5%, არა-ფერმენტირებული რძის სასმელები, ქათმის მკერდი,
- ყაბზობის პრევენცია - დღეში მინიმუმ 2 ლიტრი სუფთა წყლის შეშუპების არარსებობის შემთხვევაში, გოგრის კერძები, დამამშვიდებელი მცენარეები (სენას ფოთლების დეკორქცია, წიწაკის ქერქი),
- აკრძალული შემწვარი, ცხარე, მარილიანი საკვების, შეძენილი სოუსების აკრძალვა,
- ვადუღებთ ან ვხარშოთ წყალში.
მიზანშეწონილია შეამციროთ მენიუში კერძებისგან მომზადებული კერძები, რომლებიც აღიზიანებს ნაწლავებს და სანაღვლე გზებს - რადიშ, რადიშ, პარკოსნები, მარგალიტის ქერი და სიმინდის ნაყენი, ახალი კომბოსტო, ბადრიჯანი, პომიდორი.
ღვიძლის მგრძნობელობის გასაუმჯობესებლად ინსულინის მიმართ, აუცილებელია სხეულის წონის ჭარბი შემცირება. ამისათვის დიაბეტით დაავადებულთათვის საჭიროა მკაცრად შეარჩიონ საკვები გლიკემიური ინდექსის დაბალი მაჩვენებლით, გამოთვალოთ კალორიების მიღება და კვირაში ერთხელ დაუთმოთ მარხვა.
წონის დაკლების ტემპი უნდა იყოს კვირაში დაახლოებით 500 გ, რადგან სხეულის წონის უფრო სწრაფად დაქვეითება ხელს უწყობს ღვიძლის უჯრედებში ცხიმის დაგროვებას, ხელს უწყობს ნაღვლის ბუშტში ქვების წარმოქმნას. ცხიმოვანი მჟავების წვის გასაუმჯობესებლად გამოიყენება რეგულარული ფიზიკური დატვირთვა დღეში მინიმუმ 30 წუთის განმავლობაში..
ეფექტური თერაპიის წინაპირობაა სისხლში შაქრის ნორმალიზება. ტიპის 1 დაავადებით საჭიროა ინსულინის თერაპიის რეჟიმის გადასინჯვა, ხოლო მეორეთან ერთად გამოიყენება მეტფორმინი (Siofor, Glucofage), Pioglar. შაქრიანი დიაბეტის დროს ჰეპატოზის მკურნალობისთვის მითითებულია მედიკამენტების შემდეგი ჯგუფები:
- lipotropic - ხელი შეუწყოს ცხიმის მოცილებას ღვიძლის ფოლიუმის მჟავადან, თიოგამმა, Espa-lipon, ეთერზეთი, ვიტამინი B12, B6,
- ქოლესტერინის დაქვეითება (მოკლე კურსი) - Atokor, Krestor, Nicotinamide,
- ჰეპატოპროტექტორები - ჰეპაბენი, თიოთრიაზოლინი, ტაურინი.
სისხლძარღვთა ერთდროული დარღვევების დროს, რეკომენდებულია ტრენტალიისა და ანგიოტენზინ-გარდამქმნელი ფერმენტის ინჰიბიტორები (Kapoten, Prestarium). ნებისმიერი წამლის თერაპია ხორციელდება ღვიძლის ფერმენტების დონის კონტროლის ქვეშ. დიაბეტით დაავადებული პაციენტებისთვის, რომლებიც ალკოჰოლზე დამოკიდებულებას განიცდიან, ნარკოტიკების მკურნალობა, დამოკიდებულებისგან თავის დაღწევა პრიორიტეტად მიიჩნევა.
და აქ უფრო ვსაუბრობთ დიაბეტის დროს ჰიპოგლიკემიის შესახებ.
შაქრიანი დიაბეტით დაავადებული ჰეპატოზი ხდება გლუკოზის, სისხლში ცხიმების ჭარბი და ინსულინზე ღვიძლის უჯრედების რეაქციის დარღვევის გამო. დაავადების მანიფესტაციები წაშლილია, სიმპტომები შეიძლება არ იყოს, ან პაციენტები წარმოადგენენ სპეციფიკურ პრეტენზიებს. დაავადების გამოსავლენად ინიშნება სისხლის ტესტები, ულტრაბგერითი, MRI, სკინტიგრაფია. მკურნალობა მოიცავს დიეტურ კვებას, ალკოჰოლზე უარის თქმას, წონაში ნორმალიზებას ჭარბი წონაში და მედიკამენტებზე.
სასარგებლო ვიდეო
ნახეთ ვიდეო ღვიძლის ჰეპატოზის შესახებ დიაბეტის შესახებ:
თუ დადგენილია დიაბეტური ნეიროპათია, მკურნალობა ტარდება რამდენიმე მეთოდის გამოყენებით: წამლები და აბები ტკივილის შესამსუბუქებლად, ქვედა კიდურების მდგომარეობის გასაუმჯობესებლად, აგრეთვე მასაჟის ჩატარება.
ჰიპოგლიკემია აღინიშნება შაქრიანი დიაბეტის დროს, პაციენტთა 40% -ში ერთხელ მაინც. მნიშვნელოვანია იცოდეთ მისი ნიშნები და მიზეზები, რათა დროულად დაიწყოს მკურნალობა და ჩატარდეს პროფილაქტიკა 1 და 2 ტიპის ჩათვლით. განსაკუთრებით საშიშია ღამე.
თუ პაციენტს ერთდროულად აქვს ქოლეცისტიტი და დიაბეტი, მაშინ მას მოუწევს გადახედოს დიეტას, თუ პირველი დაავადება მხოლოდ მაშინ განვითარდა. მისი შემთხვევის მიზეზები ინსულინის მომატება, ალკოჰოლიზმი და სხვ. თუ მწვავე კალკულური ქოლეცისტიტი განვითარდა შაქრიანი დიაბეტით, შეიძლება საჭირო გახდეს ოპერაცია.
დიაბეტით შეზღუდული შესაძლებლობები ჩამოყალიბებულია, ყველა პაციენტისგან შორს. მიეცით მას, თუ პრობლემაა თვითმომსახურების პრობლემა, შეგიძლიათ მიიღოთ ის შეზღუდული მობილობით. ბავშვების გაყვანა, თუნდაც ინსულინზე დამოკიდებული დიაბეტით, შესაძლებელია 14 წლის ასაკში. რა ჯგუფში და როდის დარეგისტრირდნენ ისინი?
ზოგიერთ შემთხვევაში, პანკრეასის ექოსკოპია ტარდება ბავშვზე. ხარისხიანი შესწავლისთვის მნიშვნელოვანია წინასწარი მომზადების ჩატარება. რა ნორმები და გადახრებია?
კვერცხი ან ქათამი: შაქრიანი დიაბეტი ან ცხიმოვანი ჰეპატოზი
ისევე, როგორც შაქრის დაავადებამ შეიძლება გამოიწვიოს ცხიმოვანი ჰეპატოზი, ცხიმოვანმა დაავადებამ, რომელიც გავლენას ახდენს ღვიძლში, შეიძლება გამოიწვიოს დიაბეტი. პირველ შემთხვევაში, ცხიმოვანი ჰეპატოზი ეწოდება დიაბეტურს.
ასე რომ, პაციენტებში, რომლებსაც აქვთ შაქრიანი დიაბეტი, აქვთ ჰორმონალური დისბალანსი - ინსულინის ნაკლებობა და გლუკაგონის ჭარბი რაოდენობა, გლუკოზის დაქვეითება შენელდება, იწარმოება უფრო მეტი ცხიმი. ამ პროცესების შედეგია ღვიძლის ცხიმოვანი ჰეპატოზი. თანამედროვე მედიცინა იყენებს უდავო ფაქტებს, რომლებიც ადასტურებს ღვიძლის ცხიმოვანი დაავადებების ერთ – ერთ ყველაზე სერიოზულ რისკ ფაქტორს ტიპის 2 დიაბეტის განვითარებისათვის.
ცხიმოვანი ღვიძლის დაავადება ღვიძლის ცხიმოვანი დაავადება სიმპტომები და დიაგნოზი დიაბეტური ცხიმოვანი ჰეპატოზის თვით დიაგნოზირება თითქმის შეუძლებელია. მართლაც, ნერვული დაბოლოებების ნაკლებობის გამო, ღვიძლს არ ავნებს. აქედან გამომდინარე, ამ გართულების სიმპტომები საერთოა უმეტეს დაავადებებზე: ლეტარგია, სისუსტე, მადის დაქვეითება. ღვიძლის უჯრედების კედლების განადგურება, ფერმენტები, რომლებიც წარმოქმნიან რეაქციებს ტოქსინების განეიტრალების მიზნით, შედიან სისხლში. აქედან გამომდინარე, ღვიძლის ცხიმოვანი დაავადების დიაგნოზის ერთ-ერთი მეთოდია ბიოქიმიური სისხლის ტესტი. ის აჩვენებს სისხლში ჰეპატოციტების ფერმენტების არსებობას და დონეს.
გარდა ამისა, დიაბეტით დაავადებულ ღვიძლს, რომელიც ცხიმოვანი დაზიანების გავლენის ქვეშ იმყოფება, გამოკვლეულია ულტრაბგერითი აღჭურვილობის ან ტომოგრაფიის გამოყენებით. ორგანოს გადიდება, მისი ფერის შეცვლა ცხიმის ჰეპატოზის სიმპტომებია. ციროზის გამორიცხვის მიზნით შეიძლება ჩატარდეს ღვიძლის ბიოფსია.
გამოკვლევა ყველაზე ხშირად ინიშნება ენდოკრინოლოგის ან გასტროენტეროლოგის მიერ.
გასწორებულია თუ არა? - დიაბეტური ჰეპატოზის მკურნალობა
ცხიმოვანი დაავადების ადრეულ ეტაპზე, დაზარალებული ღვიძლი შეიძლება მთლიანად აღდგეს. ამისათვის ექიმები გირჩევენ ცხიმიანი საკვების, ალკოჰოლის დიეტის გამორიცხვას, დანიშნონ აუცილებელი ფოსფოლიპიდები ტაბლეტებში. ასეთი მკურნალობის შემდეგ 3 თვის შემდეგ, პაციენტის ღვიძლი მოწესრიგდება.
ის მორფოლოგიური ცვლილებები, რომლებიც ჩამოყალიბდა ღვიძლის ქსოვილში, ექვემდებარება უკუგანვითარებას: ღვიძლის უნიკალური პოტენციალი რეალიზდება დიეტური რეჟიმის დაცვით და მედიკამენტების მიღებით. ყოველივე ამის შემდეგ, ეს ადამიანის ორგანო ერთადერთია, რომელსაც შეუძლია მთლიანად მოახდინოს რეგენერაცია!
მედიკამენტები
დიაბეტური ცხიმოვანი ჰეპატოზის განკურნებაზე ზომების წარმატება პირდაპირ დამოკიდებულია იმაზე, თუ რამდენად ეფექტურია ძირითადი დაავადება - დიაბეტი. ღვიძლის ფუნქციის გასაუმჯობესებლად, ტარდება ისეთი სამკურნალო საშუალებები, როგორიცაა urosan, ursodeoxycholic მჟავა ან მათი ანალოგები.
აუცილებლობის შემთხვევაში, მკურნალობა გაუმჯობესდება ჰეპტრალით. ქოლეტური პროცესების ნორმალიზებას ენიჭება ჰოფიტოლი, გოგრის ზეთი, მინერალური ჯერ კიდევ წყალი. თქვენ უნდა დალიოთ ასეთი წყალი ყოველდღიურად, ერთი თვის განმავლობაში დილით.
მინერალური წყლის ასეთი გაცვლის მეთოდები პრაქტიკულად წელიწადში 4 ჯერ ხდება. საჭმლის მონელების გასაუმჯობესებლად, ინიშნება ფერმენტული პრეპარატები: მეზიმი, ჰერმიტალი ან მათი ანალოგები. ასევე, ღვიძლის აღდგენაში დახმარების მიზნით, ექსპერტები გვირჩევენ, რომ პაციენტებმა მიიღონ მედიკამენტები, რომლებიც აჩქარებენ რეგენერაციულ პროცესებს, მაგალითად, ჰეპაბენს, ეთერზეთს და ა.შ.
ფიტოთერაპია
ხელსაყრელი პროგნოზის გაკეთების შემთხვევაში ისეთი სერიოზული დაავადებების მკურნალობისთვის, როგორიცაა შაქრიანი დიაბეტი და დიაბეტური ჰეპატოზი ხალხური საშუალებებით, არ უნდა ჩატარდეს რეკომენდაცია, არცერთ სერთიფიცირებულ ექიმს არ მიიღებს. უფრო მეტიც, ის ურჩევს მცენარეულ მედიცინას, როგორც კარგ დახმარებას ამ დაავადებების სამკურნალოდ.
მცენარეთა შორის, რომლებიც ღვიძლს იცავს, ხელს უწყობს წონისა და ქოლეტური პროცესების ნორმალიზებას, ქოლესტერინის დაქვეითებას და ორგანიზმიდან ტოქსიკური ნივთიერებების ამოღებას უწყობს ხელს - სიმინდის სტიგმა, რძის ქერქი, არტიკოკი.
ასე რომ, რძის ქერქის მიღება შეიძლება ფხვნილში - 1 ჩაის კოვზი ჭამამდე ნახევარი საათით ადრე, ან შეიძლება იყოს თესლის ინფუზიის სახით. მისი მომზადების მიზნით, თქვენ უნდა დაასხით კოვზი რძის ქაშაყი თესლი ჭიქა მდუღარე წყალში, დაჟინებით მოითხოვეთ წყლის აბაზანაზე 20 წუთის განმავლობაში. გაციების შემდეგ, ინფუზია იფილტრება და მიიღება 0.5 ჭიქაში ჭამამდე 30 წუთით ადრე. კურსების სიხშირე და ხანგრძლივობა უნდა შეთანხმდეს ექიმთან.
პაციენტების კვების პრინციპები
ცხიმოვანი ჰეპატოზის მქონე დიაბეტით დაავადებულთათვის მთავარია გლუკოზის დონის კონტროლი. ასეთმა პაციენტებმა უნდა დაიცვან დაბალანსებული დიეტის პრინციპები.
რა არის ეს პრინციპები?
- საჭმლის ჭამა მაღალი გლიკემიური ინდექსით.
- ცხიმოვანი ხორცის კერძებზე უარი, შემწვარ საკვებზე, შებოლილ ხორცზე, ცხარე საკვებზე, ალკოჰოლზე, სანელებლებზე, სანელებლებზე, მაიონეზზე, ტკბილეულზე უარის თქმაზე.
- ნამცხვრები და ჯემი, შედედებული რძე და ნამცხვრები: ამ სერიიდან პროდუქტების მინიმალური ჭარბი მოხმარებაც კი გამოიწვევს ნახშირწყლების ცხიმებად გადაქცევას და, შედეგად, საშიში დაავადების გამწვავებას.
- ასევე უნდა შეიკავოთ საკონდიტრო ნამცხვრები და მაკარონი.
- გაცხელება, საკვების მიღება შეიძლება ასევე გამომცხვარი, ჩაშუშული ან მოხარშული.
- გაიზარდოს კვება დღეში ექვსჯერ. შემცირდება ნახშირწყლებისა და ცხიმების დიეტის დროს.
- მაგრამ ცხიმოვანი ჰეპატოზის მქონე დიაბეტით დაავადებულთა ცილები უნდა მოხმარდეს იმავე რაოდენობით, როგორც ჯანმრთელ ადამიანებს.
- შაქრის უარი ექიმის მიერ რეკომენდებული შემცვლელი პირის სასარგებლოდ.
ეს დიეტა რეკომენდებულია დიაბეტით დაავადებულთათვის, ღვიძლის ცხიმოვანი დაზიანებით. მიუხედავად მრავალი „შეუძლებელი“, ასეთი პაციენტების მენიუ მრავალფეროვანია და მისი შედგენის კერძები არა მხოლოდ სასარგებლო, არამედ ძალიან გემრიელია!
რას იძლევა ეს თერაპიული დიეტა?
აქ მოცემულია საკვები და რამდენიმე კერძები:
- ფრინველის ხორცი
- კურდღელი
- ინდაურები
- მჭლე თევზი
- მთელი მარცვალი
- ახალი ხილი და ბოსტნეული
- წიწიბურა, ხორბალი, შვრია
- უცხიმო რძის და მჟავე რძის პროდუქტები
- სალათებს უნდა დაასხათ უცხიმო არაჟანი, ლიმონის წვენი, ხელნაკეთი უცხიმო იოგურტი.
- კვერცხის მოხმარება შეიძლება, მაგრამ არა უმეტეს ერთჯერ დღეში.
მაგალითად, პაციენტის ყოველდღიური დიეტა შეიძლება შედგებოდეს:
- ხაჭოს casseroles და ვარდისფერი ბულიონი საუზმეზე, კომბოსტოს წვნიანი და ბრინჯის წიწაკა ლანჩისთვის, მოხარშული კვერცხი შუადღის ჩაისთვის და მოხარშული თევზი სალათისთვის ახალი ბოსტნეულის სალათით.
უნდა გვახსოვდეს, რომ ამ დიაგნოზით დიეტის გარეშე მკურნალობა წარმატებული არ იქნება.
დაავადების შესახებ
ჰეპატოციტები, რომლებიც ღვიძლს ქმნიან, გროვებენ ცხიმს და წყვეტენ ტოქსიკური ნივთიერებების გაფილტვრას. თანდათანობით, ზედმეტი ცხიმი იწვევს ღვიძლის უჯრედების განადგურებას, რის შედეგადაც სისხლში ფერმენტების განთავისუფლება ხდება, რომლებიც შექმნილია ტოქსინების გასანეიტრალებლად.
ცხიმოვანი ჰეპატოზის შემთხვევაში, ორგანიზმის მთლიანი მასის 5% -ზე მეტია ცხიმოვანი ქსოვილი (ტრიგლიცერიდები).თუ ეს მაჩვენებელი აღემატება 10% -ს, მაშინ ეს ნიშნავს, რომ ღვიძლის უჯრედების თითქმის ნახევარი შეიცავს ცხიმს.
ცხიმოვანი ჰეპატოზის მიზეზები
ღვიძლში ცხიმის დაგროვების მთავარი მიზეზი ორგანიზმში მეტაბოლური აშლილობაა. ჰორმონალური ცვლილებები ასევე მნიშვნელოვან როლს ასრულებს.
გარდა ამისა, დაავადება შეიძლება გამოწვეული იყოს შემდეგი ფაქტორებით:
- გადაჭარბებული დალევა
- ჭარბი წონა და სიმსუქნე,
- ვირუსული ინფექციების არსებობა ადამიანში (მაგალითად, B ჰეპატიტი ან C),
- დიეტის დარღვევა
- ღვიძლის ფერმენტების რაოდენობის ზრდა,
- შარდოვანას ციკლის დარღვევა და ცხიმოვანი მჟავების დაჟანგვის პროცესი (მემკვიდრეობითი)
- გენეტიკური ფაქტორები
- გარკვეული მედიკამენტების მიღება (მაგალითად, არასტეროიდული ანთების საწინააღმდეგო საშუალებები).
რისკის ფაქტორები
ცხიმოვანი ღვიძლის ჰეპატოზი არის პათოლოგია, რომელიც გვხვდება ერთდროულად რამდენიმე ფაქტორების ერთობლიობის დროს, რომელთა შორის:
- წელის ზომა ქალებში აღემატება 80 სანტიმეტრს, ხოლო მამაკაცებში 94 სანტიმეტრს (მუცლის სიმსუქნე),
- სისხლში ქოლესტერინის და ტრიგლიცერიდების მაღალი დონე და ამავე დროს დაბალი ლიპოპროტეინები,
- არტერიული წნევა
- გახანგრძლივებული ჰიპერგლიკემია, ანუ ტიპი 2 დიაბეტი, რომლის განვითარებამ შესაძლოა ადამიანი არც კი იცოდეს
- ინსულინის წინააღმდეგობა.
სამწუხაროდ, დაავადების პირველი სტადიები ასიმპტომურია, ამიტომ თვით დიაგნოზი შეუძლებელია.
ღვიძლის გადიდება შეიძლება შეინიშნოს მხოლოდ მაშინ, როდესაც მასში შემაერთებელი ქსოვილი უკვე ძლიერ გაიზარდა, ხოლო ღვიძლი იწყებს ზეწოლას მეზობელ ორგანოებზე. ვითარდება ღვიძლის უკმარისობა - ადამიანი გრძნობს ტკივილს მარჯვენა მხარეს, მან შეიძლება შეაწუხოს მადის დაქვეითება და ზოგადი სისუსტე. გაფართოებული ღვიძლი ხილული ხდება შეუიარაღებელი თვალითაც კი.
გართულებები
ცხიმოვანი ჰეპატოზი საშიშია, რადგან ადამიანის მიერ შეუმჩნეველი, ის შეიძლება გადაიზარდოს ღვიძლის ციროზში. ექიმები ციროზის შემთხვევების ზრდას პროგნოზირებენ ზუსტად ორგანიზმის ცხიმოვანი დაავადების გამო.
ჰეპატოზი ასევე საშიშია გულ-სისხლძარღვთა დაავადებების რისკის გაზრდის გზით.
დიაბეტში ცხიმოვანი ჰეპატოზი მზაკვრული დაავადებაა, რადგან ის შეიძლება ფატალურიც იყოს. ნუ უგულებელყოფთ სხეულის მდგომარეობის პროფილაქტიკურ ყოვლისმომცველ გამოკვლევას, რადგან ეს არის ერთადერთი გზა ღვიძლის ჰეპატოზის გამოვლენის ადრეულ ეტაპზე და მკურნალობის დროულად დაწყების მიზნით.
ღვიძლის დაავადებები შაქრიანი დიაბეტით: დაავადებების სიმპტომები (ციროზი, ცხიმოვანი ჰეპატოზი)
სახსრების სამკურნალოდ, ჩვენმა მკითხველებმა წარმატებით გამოიყენეს DiabeNot. ამ პროდუქტის პოპულარობის დანახვისას, ჩვენ გადავწყვიტეთ, რომ შემოგთავაზოთ იგი თქვენს ყურადღებას.
დიაბეტი გავლენას ახდენს ღვიძლის ჯანმრთელობაზე. ეს სხეული აწარმოებს და ინახავს გლუკოზას, ის ემსახურება როგორც ერთგვარ რეზერვუარს შაქრისთვის, ეს არის საწვავი ორგანიზმისთვის, სისხლში გლუკოზის აუცილებელი დონის შენარჩუნება.
გლუკოზა და ღვიძლი
სხეულის საჭიროებების გამო, შაქრის შენახვა ან გამოშვება აღინიშნება გლუკაგონით და ინსულინით. ჭამის დროს, შემდეგი ხდება: ღვიძლი ინახება გლუკოზაში გლიკოგენის ფორმით, რომელიც მოხმარდება მოგვიანებით, საჭიროების შემთხვევაში.
ინსულინის მომატებული ხარისხი საკვების კვების პერიოდში გლუკაგონის დათრგუნული შემცველობა გლუკოზას გლიკოგენად გადაქცევას უწყობს ხელს.
საკვების კვების პერიოდში გლუკაგონის დათრგუნული შემცველობა გლუკოზას გლიკოგენად გადაქცევას უწყობს ხელს.
საჭიროების შემთხვევაში თითოეული ადამიანის სხეული აწარმოებს გლუკოზას. ამიტომ, როდესაც ადამიანი არ ჭამს საკვებს (ღამით, საუზმესა და ლანჩს შორის ინტერვალი), მაშინ მისი სხეული იწყებს მისი გლუკოზის სინთეზს. გლიკოგენი გლუკოგენოლიზის შედეგად ხდება გლუკოზა.
ამიტომ დიეტა დიაბეტით დაავადებულთათვის, ან მაღალი სისხლში შაქრის და გლუკოზის მქონე ადამიანებისთვის მნიშვნელოვანია.
სხეულს აქვს კიდევ ერთი მეთოდი ცხიმის, ამინომჟავების და ნარჩენების პროდუქტებისგან გლუკოზის წარმოებისთვის. ამ პროცესს გლუკონეოგენეზი ეწოდება.
რა ხდება დეფიციტით:
- როდესაც სხეული გლიკოგენში დეფიციტია, ის ცდილობს შეინარჩუნოს გლუკოზის უწყვეტი მიწოდება იმ ორგანოებისთვის, რომელიც მას პირველ რიგში სჭირდება - თირკმელები, ტვინი, სისხლის უჯრედები.
- გლუკოზის მიწოდების გარდა, ღვიძლი წარმოქმნის ორგანოებისთვის მთავარი საწვავის ალტერნატივას - ცხიმებიდან მიღებული კეტონები.
- კეტოგენეზის დაწყების წინაპირობაა ინსულინის შემცირებული შემცველობა.
- კეტოგენოზის მთავარი მიზანია გლუკოზის მაღაზიების შენარჩუნება იმ ორგანოებისთვის, რომლებიც მას ყველაზე მეტად სჭირდებათ.
- მრავალი კეტონის წარმოქმნა არც ისე საერთო პრობლემაა, თუმცა ეს საკმაოდ საშიში მოვლენაა, ამიტომ შეიძლება საჭირო გახდეს სასწრაფო სამედიცინო დახმარება.
მნიშვნელოვანია! ძალიან ხშირად, დილით დიაბეტით დაავადებული დიეტის მაღალი შემცველობა სისხლში ღამით გლუკონოგენეზის მომატების შედეგია.
ადამიანები, რომლებიც დიაბეტით დაავადებულს არ იცნობენ, ჯერ კიდევ უნდა იცოდნენ, რომ ღვიძლის უჯრედებში ცხიმის დაგროვება ზრდის ამ დაავადების წარმოქმნის შანსს.
უფრო მეტიც, სხეულის სხვა ნაწილებში ცხიმის რაოდენობას არ აქვს მნიშვნელობა.
 ცხიმოვანი ჰეპატოზი. მრავალი გამოკვლევის ჩატარების შემდეგ, აღმოჩნდა, რომ ცხიმოვანი ჰეპატოზი დიაბეტისთვის საშიში ფაქტორია.
ცხიმოვანი ჰეპატოზი. მრავალი გამოკვლევის ჩატარების შემდეგ, აღმოჩნდა, რომ ცხიმოვანი ჰეპატოზი დიაბეტისთვის საშიში ფაქტორია.
მეცნიერებმა დაადგინეს, რომ ცხიმოვანი ჰეპატოზის მქონე პაციენტებს მაღალი რისკის ქვეშ აქვთ ტიპი 2 დიაბეტის პროგრესირება ხუთი წლის განმავლობაში.
ცხიმოვანი ჰეპატოზის დიაგნოზი მოითხოვს ადამიანს ფრთხილად მოეკიდოს საკუთარ ჯანმრთელობას, რომ მათ არ განვითარდეს დიაბეტი. ეს მიგვითითებს იმაზე, რომ გამოყენებული იქნება დიეტა, ასევე ღვიძლის ყოვლისმომცველი მკურნალობა ამ ორგანოს ყველა პრობლემაზე.
ცხიმოვანი ჰეპატოზის დიაგნოზირება ულტრაბგერის გამოყენებით. ასეთმა კვლევამ შეიძლება პროგნოზირება მოახდინოს დიაბეტის წარმოქმნას სისხლში ინსულინის კონცენტრაციის მიუხედავად.
ყურადღება მიაქციე! სისხლში იგივე ინსულინის შემცველობითაც კი, ცხიმოვანი ჰეპატოზის მქონე პირები დიაბეტის ორმაგ რისკს განიცდიან, ვიდრე მათ, ვინც ამ დაავადებას არ იცნობს (ღვიძლის დეგენერაცია).
ცხიმოვანი ჰეპატოზი დიაგნოზირდა აშშ-ს მაცხოვრებლების 1/3-ში. ზოგჯერ ამ დაავადების სიმპტომები არ არის გამოხატული, მაგრამ ეს ხდება, რომ ამ დაავადებამ შეიძლება გამოიწვიოს ღვიძლის უკმარისობა და ღვიძლის დაზიანება შესაძლებელია.
ბევრს ცხიმოვანი ჰეპატოზი მიეკუთვნება ღვიძლის ალკოჰოლურ დაავადებას, მაგრამ ამ დაავადებას შეიძლება ჰქონდეს სხვა მიზეზები და სიმპტომები.
მნიშვნელოვანია! ღვიძლში სიმსუქნე გავლენას ახდენს ინსულინის რეზისტენტობაზე.
სტატისტიკა
ჟურნალში მეტაბოლიზმი და კლინიკური ენდოკრინოლოგია გამოქვეყნებულ კვლევაში, მეცნიერებმა ჩაატარეს ანალიზი, რომელიც შეისწავლეს, თუ როგორ მოქმედებს ცხიმოვანი ჰეპატოზი დიაბეტის განვითარებაზე.
პროექტში მონაწილეობდა სამხრეთ კორეის 11,091 ადამიანი. კვლევის დასაწყისში (2003 წ.) და ადამიანებში ხუთი წლის შემდეგ, მოხდა ინსულინის კონცენტრაცია და ღვიძლის ფუნქციის გაზომვა.
- გამოკვლევის საწყის ეტაპზე ცხიმოვანი ჰეპატოზის დიაგნოზი კორეელთა 27% -ში მოხდა.
- ამავე დროს, სიმსუქნე დაფიქსირდა ტესტირების 60% -ში, შედარებით 19% ღვიძლის დეგენერაციის გარეშე.
- ჭარბი ღვიძლის მქონე ადამიანების 50% -ში აღინიშნა ინსულინის კონცენტრაციის მწვერვალები ცარიელ კუჭზე (ინსულინის რეზისტენტობის მარკერი), შედარებით 17% ცხიმოვანი ჰეპატოზის გარეშე.
- შედეგად, კორეელთა მხოლოდ 1% -ს, რომელთაც არ აქვთ ცხიმოვანი ჰეპატოზი, განუვითარდათ შაქრიანი დიაბეტი (ტიპი 2), შედარებით 4% -ით დაავადებული ღვიძლის დეგენერაციით.
გამოკვლევის საწყის ეტაპზე ინსულინის წინააღმდეგობის მარკერების რეგულირების შემდეგ, დიაბეტის ალბათობა კვლავ უფრო მეტი იყო, ვიდრე ცხიმოვანი ჰეპატოზის დროს.
მაგალითად, ინსულინის ყველაზე მაღალი დონის მქონე ადამიანებს შორის, ღვიძლის სიმსუქნის გამოკვლევის დასაწყისში დიაბეტის რისკი ორჯერ მეტი იყო.
 უფრო მეტიც, გამოკვლევის საწყის ეტაპზე, ცხიმოვანი ჰეპატოზის მქონე პირები უფრო მგრძნობიარე იყვნენ ინსულინის დეფიციტის განვითარებაში (ქოლესტერინის და გლუკოზის მომატებული დონე).
უფრო მეტიც, გამოკვლევის საწყის ეტაპზე, ცხიმოვანი ჰეპატოზის მქონე პირები უფრო მგრძნობიარე იყვნენ ინსულინის დეფიციტის განვითარებაში (ქოლესტერინის და გლუკოზის მომატებული დონე).
ასე რომ, ცხიმოვანი ჰეპატოზი ნამდვილად ზრდის დიაბეტის ალბათობას. ამის გათვალისწინებით, ჭარბი ღვიძლის მქონე ადამიანებს სჭირდებათ სპეციალური დიეტა, რომელიც თავიდან აიცილეთ შაქრის გამოყენებას, აკონტროლებს სისხლში გლუკოზას და შეზღუდავს საკვებისა და საკვების მიღებას უბრალო ნახშირწყლებში.
ყურადღება მიაქციე! მათთვის, ვინც ჭარბი წონაა, ასეთი დიეტა მას ბევრად უფრო ჰარმონიულს გახდის, თუმცა დიეტა ემყარება არა იმდენად წონის დაკლებას, როგორც ჰეპატოზის მკურნალობისა და პროფილაქტიკის შესახებ.
ასევე, სპეციალური დიეტა გულისხმობს ალკოჰოლის უარყოფას. ეს აუცილებელია ღვიძლის სრულფასოვანი ფუნქციონირებისთვის, რომელიც ასრულებს 500-ზე მეტ სხვადასხვა ფუნქციას.
ციროზი
გლუკოზის ზეპირი ტესტის დროს, ციროზის მქონე ადამიანებს ხშირად აქვთ ჰიპერგლიკემია. ციროზის მიზეზები ჯერ კიდევ არ არის ბოლომდე გასაგები.
- როგორც წესი, ციროზით, პერიფერიული ქსოვილების წინააღმდეგობა ინსულინის მიმართ ვითარდება და ინსულინის კლირენსი მცირდება.
- ასევე მცირდება ადოკოციტებისადმი მგრძნობელობის დონე.
- საკონტროლო კატეგორიასთან შედარებით, ციროზი ამცირებს ინსულინის შეწოვას ორგანოს მეშვეობით პირველადი გავლის დროს.
- ძირითადად, ინსულინის წინააღმდეგობის ზრდა დაბალანსებულია პანკრეასის მიერ მისი სეკრეციის გაზრდით.
- შედეგად, დილაობით იზრდება ინსულინის შემცველობა და სისხლში გლუკოზის დონის ნორმალიზება და შაქრის შემწყნარებლობის მცირედი დაქვეითება.
ზოგჯერ, გლუკოზის საწყისი მიღების შემდეგ, ინსულინის სეკრეცია მცირდება. ეს ადასტურებს C- პეპტიდის შეწყვეტას. ამის გამო, გლუკოზის მიღება მნიშვნელოვნად შენელებულია.
 ცარიელი კუჭზე გლუკოზის ხარისხი ნორმალური რჩება. ინსულინის გამოხატული ჰიპოეკრეციით, ღვიძლის ღვიძლის სისხლი სისხლში შედის სისხლში გლუკოზის წარმოქმნის პროცესზე ინსულინის ინჰიბიტორული ეფექტის არარსებობის გამო.
ცარიელი კუჭზე გლუკოზის ხარისხი ნორმალური რჩება. ინსულინის გამოხატული ჰიპოეკრეციით, ღვიძლის ღვიძლის სისხლი სისხლში შედის სისხლში გლუკოზის წარმოქმნის პროცესზე ინსულინის ინჰიბიტორული ეფექტის არარსებობის გამო.
ასეთი გარდაქმნების შედეგია ჰიპერგლიკემია ცარიელ კუჭზე და მძიმე ჰიპერგლიკემია გლუკოზის მიღების შემდეგ. ასე ვითარდება შაქრიანი დიაბეტი და მკურნალობის დროს ეს უნდა იქნას გათვალისწინებული.
ციროზის დროს გლუკოზის ტოლერანტობის დაქვეითება შეიძლება გამოირჩეოდეს ნამდვილი დიაბეტით, რადგან გლუკოზის შემცველობა ადამიანი, ვინც არ ჭამს საჭმელს, ძირითადად ნორმალურია. ამ შემთხვევაში, დიაბეტის კლინიკური სიმპტომები არ არის გამოხატული.
დიაბეტის დროს ციროზის დიაგნოზის დასმა ადვილია. ბოლოს და ბოლოს, ინსულინის დეფიციტით, სიმპტომები, როგორიცაა:
- ასციტები
- ობობის ვენები,
- ჰეპატოპლენომეგალია,
- სიყვითლე.
საჭიროების შემთხვევაში, შეგიძლიათ ციროზის დიაგნოზირება ღვიძლის ბიოფსიის გამოყენებით.
ციროზის მკურნალობისთვის საჭიროა ნახშირწყლების პროდუქტების გამოყენება, აქ კი დიეტა პირველ რიგში მოდის. პირიქით, სპეციალური დიეტა ინიშნება პაციენტს, კერძოდ, აუცილებელია ენცეფალოპათია, აქ მკურნალობა მჭიდრო კავშირშია კვებასთან.
ღვიძლის ფუნქციის მაჩვენებლები
კომპენსირებული შაქრიანი დიაბეტით, ღვიძლის ფუნქციის ინდექსებში რაიმე ცვლილებები არ აღინიშნება. და თუ ისინიც გამოვლენილია, მათი სიმპტომები და მიზეზები არ უკავშირდება დიაბეტს.
ნახშირწყლების მეტაბოლიზმის დარღვევით, შეიძლება მოხდეს ჰიპერგლობულინემიის სიმპტომები და სიმპტომები, რომლებიც მიუთითებენ შრატში ბილირუბინის დონის მატებაზე.
 კომპენსირებული დიაბეტისთვის, ასეთი სიმპტომები არ არის დამახასიათებელი. დიაბეტით დაავადებულთა 80% -ს აქვს მისი სიმსუქნის გამო ღვიძლის დაზიანება. ასე რომ, შრატში გარკვეული ცვლილებები ვლინდება: GGTP, ტრანსამინაზები და ტუტე ფოსფატაზა.
კომპენსირებული დიაბეტისთვის, ასეთი სიმპტომები არ არის დამახასიათებელი. დიაბეტით დაავადებულთა 80% -ს აქვს მისი სიმსუქნის გამო ღვიძლის დაზიანება. ასე რომ, შრატში გარკვეული ცვლილებები ვლინდება: GGTP, ტრანსამინაზები და ტუტე ფოსფატაზა.
ღვიძლის მომატება ტიპის პირველი დიაბეტის მაღალი გლიკოგენის გამო ან ცხიმის ცვლილებები, თუ დაავადება მეორე ტიპისაა, არ უკავშირდება ღვიძლის ფუნქციის ანალიზს.
აქ მარტივი თერაპიული დიეტა შეასრულებს პრევენციის როლს, ხოლო კომპლექსში მკურნალობა მიესალმება თერაპიული კვების არსებობას.
ბილიარული ტრაქტის და ღვიძლის დაავადებების კავშირი დიაბეტთან
დიაბეტის დროს ციროზი იშვიათად ვითარდება. როგორც წესი, ციროზი პირველად დიაგნოზირებულია და ამის შემდეგ გამოვლენილია ინსულინის დეფიციტი, ვითარდება მკურნალობა.
დიაბეტი შეიძლება ასევე იყოს მემკვიდრეობითი ჰემოქრომატოზის ნიშანი. ის ასევე ურთიერთკავშირშია ქრონიკული აუტოიმუნური ჰეპატიტით და ძირითადი ჰისტოქსატურიან კომპლექსის DR3, HLA-D8 ანტიგენებით.
ინსულინდამოკიდებულ დიაბეტთან ერთად, ნაღვლის ქვები შეიძლება ჩამოყალიბდეს. სავარაუდოდ, ეს არ ეხება დიაბეტს, არამედ ნაღვლის შემადგენლობის ცვლილებას სიმსუქნის გამო. თერაპიული დიეტა, როგორც მკურნალობა, ამ შემთხვევაში ხელს უშლის ახალი ქვების წარმოქმნას.
მას ასევე შეიძლება მიეკუთვნოს ნაღვლის ბუშტში კონტრაქტურული ფუნქციის დაქვეითების ნიშნები.
ნაღვლის ბუშტის ქირურგიული მკურნალობა დიაბეტით დაავადებულებში არ არის სარისკო, მაგრამ ბილიარული ტრაქტის ოპერაცია ხშირად იწვევს ჭრილობის ინფექციებს და სიკვდილს.
და სულფონილურეასთან მკურნალობა შეიძლება გამოიწვიოს ღვიძლის გრანულომატოზური ან ქოლესტაზური დაზიანება.
ცხიმოვანი ღვიძლის დაავადება დიაბეტში
- 1 რა არის ეს დაავადება?
- ცხიმოვანი ჰეპატოზის განვითარების 2 მიზეზი
- ჰეპატოზის 3 სიმპტომი
- 4 დიაბეტური ჰეპატოზის მკურნალობა
- 4.1 წამალი
- 4.2 დიეტური კვება
- 5 სხვა მკურნალობა
შაქრიანი დიაბეტი ბევრ საშიშ დაავადებას იწვევს და ერთ-ერთი მათგანი დიაბეტური ჰეპატოზია. ღვიძლის ასეთი დაზიანება აღინიშნება შაქრიანი დიაბეტის დროს, დეკომპენსაციის ეტაპზე. ჰეპატოზი ვლინდება არასასიამოვნო შეგრძნებით ჰიპოკონდიუმში მარჯვნივ, ძლიერი დაღლილობით და პირიდან „ღვიძლის სუნი“. თუ არ დაიწყებთ ღვიძლის ასეთი პათოლოგიის დროულ და ადეკვატურ მკურნალობას, პაციენტმა შეიძლება განიცადოს სიცოცხლისთვის საშიში დაავადება - ღვიძლის ციროზი, რომელიც ხშირ შემთხვევაში მთავრდება სიკვდილით. ამიტომ, როდესაც პირველი სიმპტომები გამოჩნდება, საჭიროა ექიმთან წასვლა.
სახსრების სამკურნალოდ, ჩვენმა მკითხველებმა წარმატებით გამოიყენეს DiabeNot. ამ პროდუქტის პოპულარობის დანახვისას, ჩვენ გადავწყვიტეთ, რომ შემოგთავაზოთ იგი თქვენს ყურადღებას.

რა არის ეს დაავადება?
ღვიძლის ცხიმოვანი დეგენერაცია არის ღვიძლის დაზიანება, რომელიც ვითარდება ჰეპატოციდებში მეტაბოლური დარღვევების გამო, რის შედეგადაც მათში დიდი რაოდენობით ცხიმია დეპონირებული. ხშირად ასეთი დაავადება ხდება დიაბეტით. ღვიძლის უჯრედები შეიცავს ფერმენტს, რომელიც ანეიტრალებს სხეულისთვის მავნე ნივთიერებებს, მაგრამ გახანგრძლივებული ჰიპერგლიკემიით, ეს პროცესი დარღვეულია. ეს იწვევს ჰეპატოციდებში ლიპიდების დაგროვებას. დიდი რაოდენობით ცხიმის დაგროვებით, ღვიძლის უჯრედები იღუპებიან და ცვლის უჯრედების უჯრედებს.
შინაარსის ცხრილში დაბრუნება
ჰეპატოზის სიმპტომები
 ხშირია ღვიძლის პრობლემები, გულისრევა.
ხშირია ღვიძლის პრობლემები, გულისრევა.
დიაბეტის დროს ცხიმოვანი ჰეპატოზი ვლინდება შემდეგი სიმპტომებით:
- დაღლილობა
- ლეტარგია
- დისკომფორტი ჰიპოკონდიუმში მარჯვნივ,
- ძლიერი გულისრევა,
- ცუდი მადა
- გაფართოებული ღვიძლი
- პირიდან "ღვიძლის სუნის" შეგრძნება.
შინაარსის ცხრილში დაბრუნება
დიაბეტური ჰეპატოზის მკურნალობა
თუ პაციენტს აქვს ღვიძლის დაზიანების ნიშნები, მიმართეთ სამედიცინო დახმარებას. თვით მედიკამენტების მიღება ამ შემთხვევაში იწვევს საშიშ შედეგებს. საავადმყოფოში მისვლისთანავე ექიმი შეამოწმებს პაციენტს, მოუსმენს ჩივილებს და დანიშნავს დამატებით გამოკვლევებს ზუსტი დიაგნოზის დასადგენად. ამის შემდეგ, ექიმი დანიშნავს თერაპიის სპეციალურ მეთოდებს. ღვიძლის დაზიანების მკურნალობისთვის ინიშნება მედიკამენტები და დიეტური საკვები. ისინი ასევე განსაზღვრავენ თერაპიის ტრადიციულ მეთოდებს და იძლევიან რეკომენდაციებს ცხოვრების წესის შეცვლის შესახებ.
შინაარსის ცხრილში დაბრუნება
წამლის მკურნალობა
ღვიძლის ცხიმოვანი დეგენერაციის სამკურნალოდ, ცხრილში ნაჩვენებია სამკურნალო საშუალებები:
| ადებიტი | |
| აქტოსი | |
| ჰეპატოპროტექტორები | "ბიციკლოლი" |
| გეპა-მერზი | |
| Liventiale Forte | |
| ფერმენტები | პანკრეატინი |
| პენსიტალი | |
| ანტისპაზმოდობა | ნო-შპა |
| ნიასპამი |
შინაარსის ცხრილში დაბრუნება
დიეტის საკვები
 ამ დაავადებით, დიეტა ყველაზე მნიშვნელოვან როლს ასრულებს.
ამ დაავადებით, დიეტა ყველაზე მნიშვნელოვან როლს ასრულებს.
ღვიძლის მკურნალობის ჩატარებისას ძალიან მნიშვნელოვანია დიეტის დაცვა. მიზანშეწონილია:
- გამორიცხეთ ცხიმიანი, შემწვარი და მარილიანი საკვები საკვებისგან,
- არ დალიოთ ალკოჰოლი
- უარი თქვით ცხელ და შებოლილ კერძებზე,
- მოხარშული, გამომცხვარი და მოხარშული,
- დღეში 5 ჯერ მცირე ულუფებით ჭამა,
- უარი თქვით ტკბილზე (შეგიძლიათ გამოიყენოთ გამაგრილებელი საშუალებები),
- გამოიყენეთ მჭლე ხორცი და თევზი სამზარეულოსთვის,
- ჭამა ახალი ბოსტნეული და ხილი,
- შეგიძლიათ მიირთვათ უცხიმო რძის პროდუქტები,
- გამორიცხეთ ფქვილის პროდუქტები დიეტა (შეგიძლიათ მთელი მარცვლეულის პური მცირე რაოდენობით).
შინაარსის ცხრილში დაბრუნება
სხვა მკურნალობა
როგორც მკურნალობის დამატებითი საშუალებები, გამოიყენება ალტერნატიული მეთოდები. ამისათვის გამოიყენება სამკურნალო რეცეპტები:
- ვარდისფერი. ნახევარი ლიტრი ცხელი წყალი შეედინება 50 გრამი ხმელი კენკრის შემადგენლობაში. თქვენ უნდა დაჟინებით 10 საათის განმავლობაში. გამოიყენეთ ინფუზია 200 მლ 3 ჯერ დღეში.
- პიტნა 20 გრამი პიტნის ფოთლები დაამატეთ ½ ჭიქა ცხელ წყალში და განათავსეთ ინფუზია. ამის შემდეგ, ინფუზია იყოფა 3 ნაწილად და მოიხმარენ მთელი დღის განმავლობაში.
- რძის thistle. 1 სტადიის. ლ შეურიეთ თესლი 600 მლ წყალში და მოხარშეთ 30 წუთის განმავლობაში. ამის შემდეგ, ყველაფერი გაფილტრეთ საფუძვლიანად და მოიხმარეთ დღეში 2-ჯერ.
ყველა პაციენტს უნდა შეცვალოს ცხოვრების წესი. რეკომენდებულია ბევრი სიარული, გააკეთეთ რეგულარული ვარჯიშები. ჯერ კიდევ უნდა დაიცვან დიეტა და შეწყვიტოთ ალკოჰოლის და მოწევა. ძალიან მნიშვნელოვანია თქვენი წონის და სისხლში შაქრის მონიტორინგი ყოველდღე. თუ კვლავ განიცდი დისკომფორტს მარჯვენა ნეკნების ქვეშ, დაუყოვნებლივ უნდა მიმართოთ ექიმს.
ჰიპერinsulinism- ის მიზეზები, სიმპტომები, მკურნალობა და დიაგნოზი ბავშვებში და მოზრდილებში
- რა არის ჰიპერინსულინიზმის საშიშროება?
- დაავადების სიმპტომები
- კლების მიზეზები
- ჰიპერინსულინიზმის კლასიფიკაცია
- პათოლოგიის დიაგნოსტიკა
- მკურნალობა და კვება
- პრევენცია და პროგნოზი
ჰიპერინსულინიზმს სხვაგვარად უწოდებენ ჰიპოგლიკემიურ დაავადებას. პათოლოგიური მდგომარეობა შეიძლება იყოს შეძენილი ან თანდაყოლილი. მეორე შემთხვევაში, დაავადება ძალზე იშვიათია, კერძოდ, ერთი შემთხვევა 50 000 ახალშობილზე. ჰიპერინსულინიზმის შეძენილი ფორმა ჩვეულებრივ ყალიბდება 35-დან 50 წლამდე ასაკის ასაკში და ყველაზე ხშირად აზიანებს ქალებს.
რა არის ჰიპერინსულინიზმის საშიშროება?
საშიში წარმოდგენილი მდგომარეობა გამოწვეულია მისი გართულებებით, რომელთა დაყოფა შეიძლება ადრეულ და გვიან. პირველ კატეგორიაში შედის ისეთები, რომლებიც იქმნება შეტევიდან მომდევნო რამდენიმე საათში, კერძოდ:
- ინსულტი
- მიოკარდიუმის ინფარქტი
- გულის კუნთისა და ტვინის მეტაბოლიზმის მკვეთრი გამწვავება,
- ყველაზე რთულ სიტუაციებში ვითარდება ჰიპოგლიკემიური კომა.
ჰიპერინსულინემიასთან დაკავშირებული გვიანი გართულებები ვითარდება დაავადების დაწყებიდან რამდენიმე თვის ან თუნდაც წლების შემდეგ. მათ ახასიათებთ მთელი რიგი კრიტიკული სიმპტომები, კერძოდ: დაქვეითებული მეხსიერება და მეტყველება, პარკინსონიზმი, ენცეფალოპათია (ტვინის ფუნქციის დაქვეითება).
პათოლოგიის დიაგნოზირებისა და მკურნალობის ნაკლებობა იწვევს პანკრეასის გამწვავებას და დიაბეტის წარმოქმნას, აგრეთვე მეტაბოლურ სინდრომს და სიმსუქნეს.
ჰიპერინსულინიზმის თანდაყოლილი ფორმა შემთხვევათა 30% -ში იწვევს თავის ტვინის ჰიპოქსიის ქრონიკულ ფორმას, აგრეთვე ბავშვების სრულ ფსიქიკურ განვითარებას. ამრიგად, ჰიპერინსულინიზმი არის მდგომარეობა, რომელიც სავსეა გართულებებით და კრიტიკული შედეგებით.
დაავადების სიმპტომები
შეტევა იწყება მადის გაუმჯობესებით, ოფლიანობისა და სისუსტის გამოვლენით, აგრეთვე ტაქიკარდიით, ძლიერი შიმშილით. შემდეგ პანიკის გარკვეული სახელმწიფოები უერთდებიან: შიში, შფოთვა, გაღიზიანება და კიდურები. როგორც ჰიპერინსულინემიის შეტევა ვითარდება, იდენტიფიცირებულია შემდეგი:
- დეზორიენტაცია სივრცეში,
- დიპლოპია (ხილული ობიექტების ბიფურკაცია),
- პარესთეზია (numbness, tingling) კიდურებში, კრუნჩხვების გამოჩენამდე.
 თუ მკურნალობა არ არის ხელმისაწვდომი, შეიძლება მოხდეს ცნობიერების დაკარგვა და ჰიპოგლიკემიური კომა. კრუნჩხვებს შორის პერიოდი უკავშირდება მეხსიერების გამწვავებას, ემოციურ არასტაბილურობას, აპათიას და სხვა უსიამოვნო სიმპტომებს. ადვილად საჭმლის მომნელებელი ნახშირწყლებით გაჯერებული ხშირი საკვების ფონზე, ვითარდება სხეულის წონის მატება და სიმსუქნეც კი.
თუ მკურნალობა არ არის ხელმისაწვდომი, შეიძლება მოხდეს ცნობიერების დაკარგვა და ჰიპოგლიკემიური კომა. კრუნჩხვებს შორის პერიოდი უკავშირდება მეხსიერების გამწვავებას, ემოციურ არასტაბილურობას, აპათიას და სხვა უსიამოვნო სიმპტომებს. ადვილად საჭმლის მომნელებელი ნახშირწყლებით გაჯერებული ხშირი საკვების ფონზე, ვითარდება სხეულის წონის მატება და სიმსუქნეც კი.
ექსპერტები განსაზღვრავენ ჰიპერნსულინიზმის სიმპტომების სამ ხარისხს, რაც დამოკიდებულია კურსის სიმძიმეზე: რბილი, ზომიერი და მძიმე. სიმსუბუქე უკავშირდება მანიფესტაციების არარსებობას კრუნჩხვებსა და ცერებრალური ქერქის ორგანულ დაზიანებას შორის. დაავადების გამწვავება უფრო ხშირად ჩანს, ვიდრე თვეში ერთხელ. იგი სწრაფად შეჩერებულია მედიკამენტებით ან ტკბილი საკვებით.
ზომიერი სიმძიმით, კრუნჩხვები ხდება უფრო ხშირად, ვიდრე თვეში ერთხელ, შესაძლებელია ვიზუალური ფუნქციის დაკარგვა და კომა. პერიოდს თავდასხმებს შორის ვლინდება დარღვევები ქცევის თვალსაზრისით, მაგალითად, დავიწყება ან აზროვნების დაქვეითება. ძლიერი ხარისხი ვითარდება ცერებრალური ქერქის შეუქცევადი ცვლილებების შედეგად. თავდასხმები ხშირად საკმარისი ხდება და იწვევს ცნობიერების დაკარგვას. შეტევებს შორის პერიოდში, პაციენტი კარგავს ორიენტაციას სივრცეში, მეხსიერება გამწვავებულია, აღინიშნება კიდურების ტრემორი. დამახასიათებელია განწყობის შეცვლა და გაღიზიანების მაღალი ხარისხი. ამ ყველაფრის გათვალისწინებით, აუცილებელია უფრო დეტალურად გავიგოთ მდგომარეობის მიზეზები, მკურნალობა და დიაგნოზი.
კლების მიზეზები
თანდაყოლილი ფორმა გვხვდება განვითარების ინტრაოტერული დარღვევების გამო, ნაყოფის განვითარების შეფერხების გამო. მემკვიდრეობითი დაავადება ასევე შეიძლება განვითარდეს გენში მუტაციებით. დაავადების შეძენილი ფორმის გამოვლენის მიზეზები ადამიანში იყოფა:
- პანკრეასის, რომელიც იწვევს აბსოლუტური ჰიპერინსულინემიის წარმოქმნას,
- არა პანკრეასის, ინსულინის დონის შედარებით გაზრდის პროვოცირებას,
- პანკრეასის ფორმა გვხვდება ავთვისებიანი ან კეთილთვისებიანი ნეოპლაზმებით, ასევე პანკრეასის ბეტა უჯრედების ჰიპერპლაზიაში.
 ჰიპერინსულინიზმის არაკანკრეტული ფორმა ბავშვებში და მოზრდილებში შეიძლება განვითარდეს კვების დარღვევების შედეგად (გახანგრძლივებული მარხვა, დიარეა და სხვა), ღვიძლის დაზიანება (ონკოლოგია, ციროზი, ცხიმოვანი ჰეპატოზი). კითხვაზე, თუ რატომ განვითარდა პათოლოგია, ყურადღება გამახვილებულია შაქრის შემცირების სახელების უკონტროლო გამოყენებას, გარკვეულ ენდოკრინულ პათოლოგიებზე. მაგალითად, myxedema, Addison დაავადება ან ჰიპოფიზის ჯუჯა.
ჰიპერინსულინიზმის არაკანკრეტული ფორმა ბავშვებში და მოზრდილებში შეიძლება განვითარდეს კვების დარღვევების შედეგად (გახანგრძლივებული მარხვა, დიარეა და სხვა), ღვიძლის დაზიანება (ონკოლოგია, ციროზი, ცხიმოვანი ჰეპატოზი). კითხვაზე, თუ რატომ განვითარდა პათოლოგია, ყურადღება გამახვილებულია შაქრის შემცირების სახელების უკონტროლო გამოყენებას, გარკვეულ ენდოკრინულ პათოლოგიებზე. მაგალითად, myxedema, Addison დაავადება ან ჰიპოფიზის ჯუჯა.
კიდევ ერთი ფაქტორი შეიძლება იყოს გლუკოზის მეტაბოლიზმში ჩართული ფერმენტების დეფიციტი (ღვიძლის ფოსფორილიზა, თირკმლის ინსულინაზა, გლუკოზა-6-ფოსფატაზა).
მიზეზები და რისკ ფაქტორები
ჯანმრთელი ადამიანების ღვიძლის სტრუქტურა შეიცავს ჰეპატოციტებს. ისინი პასუხისმგებელნი არიან მავნე კომპონენტების განეიტრალებაზე. შაქრიანი დიაბეტით, ეს პროცესი იცვლება - ცხიმები გროვდება ღვიძლის უჯრედებში, ხოლო ჰეპატოციტები, რომლებიც ლიპიდებით არის გადავსებული, იღუპება. დაავადება თანდათანობით ვითარდება.
ცხიმოვანი დიაბეტური ჰეპატოზის კიდევ ერთი მიზეზი არის ტიპი 2 დიაბეტის შედეგი. პათოლოგია იწვევს ჰორმონალური ფონის დარღვევას. ჰორმონალური დისბალანსის გამო, სისხლში ინსულინის დეფიციტი ვითარდება, პანკრეასი მისი წარმოებით არის დაკავებული. ინსულინის ნაკლებობის გამო, გლუკოზის მოხმარების პროცესი დარღვეულია. ეს პროცესი ზრდის ლიპიდების წარმოქმნას და დიაბეტური ჰეპატოზის განვითარების ფაქტორად იქცევა.
ღვიძლის უჯრედებში ლიპიდების დაგროვების მთავარი მიზეზი არის სხეულის მეტაბოლური პროცესების დარღვევა. პათოლოგიური პროცესის განვითარებაში მნიშვნელოვანი ადგილი უკავია ჰორმონალური დარღვევებით. გარდა ამისა, ცხიმოვანი ჰეპატოზის განვითარების პროვოცირება შემდეგი ფაქტორები ხდება:
- ალკოჰოლის ბოროტად გამოყენება
- სიმსუქნე
- ვირუსული დაავადებები (B ჰეპატიტი),
- არასწორი კვება
- მემკვიდრეობა
- გარკვეული მედიკამენტებით მკურნალობა (NSAIDs).
სიმპტომები და გართულებები
ცხიმოვანი ჰეპატოზის თვითგანვითარება რთულია. საწყის ეტაპზე, პათოლოგიას არ აქვს ნათელი კლინიკური გამოვლინებები. ღვიძლი არ არის აღჭურვილი ნერვული პროცესებითა და დაბოლოებებით, შესაბამისად, მასში მომავალი პათოლოგიური ცვლილებები, გარედან პრაქტიკულად, არ ჩანს.
ცხიმოვანი ჰეპატოზის პირველი ნიშნები გამოჩნდება, როდესაც ღვიძლის ზომა იზრდება და ახდენს ზეწოლას მეზობელ ორგანოებზე. ამ ეტაპზე დიაბეტით დაავადებული პაციენტი მუდმივად აწუხებს:
- სისუსტე
- უსიამოვნო დისკომფორტი მარჯვენა მხარეს,
- მადის ნაკლებობა
- აპათია
- გულისრევა
- ლეტარგია
- მოძრაობების კოორდინაცია იცვლება.
ცხიმოვანი ჰეპატოზი კლასიფიცირდება 4 სტადიად:
- ნულოვანი - შინაგან ორგანოში არის ლიპიდური წვეთების უმნიშვნელო დაგროვება.
- პირველი, იწყება ჯანსაღი უჯრედების ლიპიდებით ფოკალური ჩანაცვლება.
- მეორე - ფოკუსი მნიშვნელოვნად იზრდება. ისინი შეიძლება იყოს მრავალრიცხოვანი ან შეიძინონ მნიშვნელოვანი ზომა. ცხიმოვანი ჰეპატოზის ამ ეტაპზე დამახასიათებელია პირველი პათოლოგიური ნიშნების გამოვლინება.
- მესამე, ლიპიდები გროვდება არა მხოლოდ ორგანოს უჯრედების შიგნით, არამედ მათ უკან. იწყება ლიპიდური უჯრედებისგან მრავალი კისტის ფორმირების პროცესი.
თუ არსებობს შაქრიანი დიაბეტის პათოლოგიური ნიშნები, რეკომენდირებულია დაუკავშირდით სამედიცინო დაწესებულებას და გაიაროთ ექიმის მიერ დადგენილი დიაგნოზი. ცხიმოვანი ჰეპატოზი განისაზღვრება სისხლის ტესტით (ღვიძლის უჯრედების ფერმენტების გამოვლენა სისხლის სტრუქტურაში). მუცლის ღრუს ულტრაბგერითი ან CT სკანირება აუცილებლად შედის დიაგნოზირებულ მეთოდებში (შინაგანი ორგანოების გარე ცვლილებებით პათოლოგიის განსაზღვრა). საჭიროების შემთხვევაში და ციროზის განვითარების გამორიცხვის მიზნით, ექიმი დანიშნავს ბიოფსიას.
ზუსტი დიაგნოზი ექიმს ეხმარება გაიგოს, თუ როგორ შეიძლება ღვიძლის ცხიმოვანი ჰეპატოზი მკურნალობა დიაბეტისთვის. მნიშვნელოვანია სწორი მკურნალობის ტაქტიკის არჩევა, რადგან სამედიცინო რეკომენდაციების უგულებელყოფა გამოიწვევს გართულებების განვითარებას (ციროზი) ან გაამძაფრებს პათოლოგიის მიმდინარეობას.
როგორ მკურნალობა ცხიმოვანი ჰეპატოზი დიაბეტში?
ცხიმოვანი ჰეპატოზის თერაპია განვითარების ადრეულ ეტაპზე მოიცავს თერაპიული კვების საფუძვლების დაცვას, აგრეთვე მედიკამენტების მიღებას, რომლებიც ღვიძლის ფუნქციონირების ნორმალიზებას ახდენს (Essential Forte, Hetral, Hepa-Merz). თერაპიის კურსის ხანგრძლივობაა 3 თვე. ამ პერიოდის განმავლობაში, ღვიძლი გამოჯანმრთელდება და მის უჯრედებში არსებული ყველა პათოლოგიური სტრუქტურული ცვლილება ექვემდებარება უკუ განვითარების პროცესს.
ცხიმოვანი ჰეპატოზის მკურნალობა ეფექტური იქნება მხოლოდ ძირითადი დაავადების წარმატებით მკურნალობის შემთხვევაში - დიაბეტი. ღვიძლის ფუნქციის გასაუმჯობესებლად და სტაბილიზაციის მიზნით, ექიმი პაციენტს უტარებს შემდეგ პრეპარატებს:
გოგრის ზეთის გამოყენება, აგრეთვე მინერალური წყლის აღების კურსის დანიშვნა რეკომენდებულია, როგორც თანმდევი თერაპია. საჭმლის მომნელებელი ტრაქტის ფუნქციების ნორმალიზებისთვის, მითითებულია ისეთი აგენტები, როგორიცაა Mezim.
ცხიმოვანი ჰეპატოზის მქონე დიაბეტით დაავადებულებს უნდა დაიცვან სწორი და დაბალანსებული დიეტა, რომელიც მკაცრად აკონტროლებს გლუკოზის მიღებას. პაციენტის დიეტური კვება უნდა ემყარებოდეს შემდეგ პრინციპებს:
- მოაწყეთ მენიუს ორგანიზება, რომელიც გაძლიერებულია გლიკემიური ინდექსით საკვებისა და კერძების მოხმარებით.
- სრულად მიატოვოთ "მავნე" კერძები და სასმელები (ალკოჰოლი, შებოლილი, ცხიმოვანი და შემწვარი საკვები, სანელებლები, სანელებლები, ტკბილეული).
- კატეგორიულად გამორიცხეთ ნამცხვრები, ცხიმოვანი ნამცხვრები, შედედებული რძე, ჯემი მენიუდან.
- ორგანიზება გააკეთეთ მაფინისა და მაკარონის გამოყენების შესახებ.
- საკვები უნდა იყოს მოხარშული, ჩაშუშვით, გამოცხობით ან ადუღებით.
- ორგანიზება დღეში ექვსი კვება.
- მენიუში ნახშირწყლებისა და ცხიმების მიღება შეამცირეთ.
- შეცვალეთ შაქარი დამატკბობლით.
დიაბეტური ცხიმოვანი ჰეპატოზის მქონე პაციენტებისთვის, მეწარმეები გირჩევენ დაიცვან თერაპიული დიეტა 99-ის საფუძვლები.
- მჭლე ხორცი - კურდღლის ხორცი, ინდაური, ქათამი (უძირო),
- უცხიმო საზღვაო თევზი
- მთლიანი მარცვალი
- ბოსტნეული
- ახალი ხილი
- წიწიბურის ფაფა, შვრია, ხორბალი,
- ცხიმიანი რძის, ასევე უცხიმო რძის პროდუქტები,
- კვერცხი - არა უმეტეს 1 ცალი / კვირაში.,
შაქრიანი დიაბეტის დროს ცხიმოვანი ჰეპატოზის მკურნალობისას დადებითი შედეგის მნიშვნელოვანი კომპონენტია ფიზიკური დატვირთვა, ზომიერი სპორტული დატვირთვა. რეგულარული ტანვარჯიშები, ისევე როგორც ეკოლოგიურად სუფთა ადგილებში გასეირნება, ხელს უწყობს წონის კორექციას და ლიპიდების აღმოფხვრას ღვიძლის უჯრედებსა და სხვა შინაგანი ორგანოების ქსოვილებში.
როგორ უკავშირდება დიაბეტი და ციროზი? ციროზის მკურნალობის დიაბეტით დაავადებულთა თვისებები
შაქრიანი დიაბეტი და ციროზი პირდაპირ კავშირშია. დიაბეტით დაავადებულთა მკურნალობა ღვიძლის დაავადებებისთვის გართულებულია იმით, რომ ბევრ დიაბეტურ პრეპარატს აქვს ჰეპატოტოქსიური თვისებები. წაიკითხეთ იმაზე, თუ როგორ უნდა აღიაროთ ციროზი და როგორ მკურნალობა ეს დაავადება დიაბეტით, ამ სტატიაში.
შაქრიანი დიაბეტის დროს, პანკრეასის ფუნქციონირება შეფერხებულია, რაც არღვევს გლუკოზას და არეგულირებს მეტაბოლიზმს. ეს გავლენას ახდენს ღვიძლის მუშაობაზე.
ენდოკრინული დაავადების განვითარება ხშირად იწყება ალკოჰოლის, თამბაქოს და არაჯანსაღი საკვების ბოროტად გამოყენების გამო, რაც იწვევს სიმსუქნეს. ცხიმოვანი საკვები და ალკოჰოლური ტოქსინები თანაბრად უარყოფითად მოქმედებს პანკრეასის და ღვიძლის ელემენტებზე - მათ უნდა იმუშაონ გაძლიერებული რეჟიმში. შედეგად, არსებობს ამ ორგანოების დაშლა და მთელი ორგანიზმის ფუნქციონალური ფუნქციების გაუარესება.
ცხიმი წარმოქმნის ცხიმოვან ჰეპატოზას, რაც ხელს უწყობს სტეტოზის, სტეტოჰეპატიტის, ფიბროზისა და ციროზის განვითარებას. ცხიმები უარყოფითად მოქმედებს ჰეპატოციტებზე, რომელთა ფონზე ხდება ანთებითი პროცესი, რომელიც თანდათანობით იწვევს ციროზს.
განადგურებული ჰეპატოციტების უჯრედების, ბოჭკოვანი ქსოვილის ფორმების ადგილას, ღვიძლს არ შეუძლია დამუშავებული დაგროვილი ცხიმების დამუშავება, ამიტომ ისინი გადანაწილებულია მთელს შიდა სისტემაში. ამრიგად, წარმოიქმნება პათოლოგიური დარღვევები, როგორიცაა ათეროსკლეროზი, სისხლში მიმოქცევის დარღვევა გულსა და ტვინში.
პირველი ტიპის დიაბეტით (დაავადების ინსულინდამოკიდებული ფორმა) პაციენტს არ შეუძლია ინსულინის ინექციის გარეშე. ინსულინი არის ჰორმონი, რომლის გამო დიდი რაოდენობით გლიკოგენი გროვდება ღვიძლში. მეორე ტიპის შემთხვევაში, ცვლილებები ხდება დაახლოებით იმავე გზით, მაგრამ მიზეზი ყველაზე ხშირად ცხიმების დეპონირებაა.
თუ არ ჩაატარებთ შესაბამის თერაპიას, ღვიძლი დაიწყებს ზომაში მომატებას, რაც გამოიწვევს ტკივილს. მაგრამ ორგანოზე შემოწმებისას, პათოლოგიური წარმონაქმნები არ არის გამოვლენილი. მნიშვნელოვანია თერაპიის დროულად დაწყება, შემდეგ ღვიძლი ნორმალურ რეჟიმში დაბრუნდება. წინააღმდეგ შემთხვევაში, ციროზის განვითარება შესაძლებელია.
ღვიძლის პათოლოგიები ვლინდება, რადგან ისინი პროგრესირებენ, ამიტომ საწყის ეტაპზე ციროზის გამოვლენა ყოველთვის არ არის შესაძლებელი. სიმპტომები, რომლებიც ჩნდება სანაღვლე გზების ანთებითი პროცესებში მონაწილეობის შემდეგ:
- სიმწარის გემო ჭამის შემდეგ და პირველი საუზმის წინ,
- სიმძიმისა და დისკომფორტის შეგრძნება ჭამის შემდეგ,
- ტკივილი მარჯვენა მხარეს ნეკნის ქვეშ,
- გაზი კუჭში (bloating),
- კანის გამონაყარი,
- გულისრევა, რომელსაც თან ახლავს პირღებინება და ღებინება,
- ალერგიული რეაქციის გამოვლენა,
- გაიზარდა lethargy და ძილი დღისით,
- უძილობა ღამით
- მადის ნაკლებობა
- კანის და თვალის პროტეინების სიმშრალე,
- განავლის და შარდის სითხის არაბუნებრივი სიყვითლე,
- ფეხების შეშუპება.
იმისათვის, რომ მკურნალობამ დადებითი შედეგი გამოიწვიოს, ღვიძლის ციროზი უნდა გამოვლინდეს განვითარების საწყის ეტაპზე. თუ დიაბეტიანი დროული ყურადღებას აქცევს პირველ ნიშნებს, დაავადება შეიძლება გამოსწორდეს, ხოლო ღვიძლის სრულად აღდგენა. დარწმუნდით, რომ მკაცრად დაიცავით ექიმის ყველა რეკომენდაცია. განსაკუთრებული ყურადღება უნდა მიექცეს კარგ კვებას.
თუ დანიშნულია ანტიდიაბეტური ადეკვატური თერაპია, გააგრძელეთ ამ მედიკამენტების მიღება, მაგრამ დარწმუნებული უნდა იყოს აცნობეთ თქვენს ენდოკრინოლოგს ღვიძლის პრობლემების შესახებ. შესაძლოა, მან შეარჩიოს სხვა ტაბლეტები ან ინექციური ხსნარი.
ღვიძლის უჯრედების ოპტიმიზაციის მიზნით, ინფექციური დაავადებების სპეციალისტი, ენდოკრინოლოგთან ერთად, დანიშნავს ჰეპატოპროტექტორების კურსს. ისინი აღადგენს და ასუფთავებს ორგანოს. ყველაზე ხშირად ესენი არიან მედიკამენტები Heptral, Essentiale, Hepa-Merz, Hepatofalk. მედიკამენტებს აქვთ უკუჩვენებები და გვერდითი რეაქციები, ამიტომ მათი გამოყენების შესახებ გადაწყვეტილება მიიღება ინდივიდუალურ დონეზე, დაავადების კურსის, სხეულის მახასიათებლების და პათოლოგიების არსებობის მიხედვით.
ციროზის საწყის ეტაპზე, როდესაც გამოვლენილია მხოლოდ სტეტოჰეპატიტი ან სტეტოზი, ინიშნება ურსოდოქსიქოლური მჟავაზე დაფუძნებული წამლები, მაგალითად, ურსანანი. მისი მიზანია დაიცვას ღვიძლის უჯრედები განადგურებისგან, აღადგინოს ნაღვლის დინება და მოხდეს ანთების აღმოფხვრა, ორგანოს ფუნქციონირების გასუფთავება და სტაბილიზაცია.
მნიშვნელოვანია ვიტამინისა და მინერალების კომპლექსების მიღება და საკვების საკვები ნივთიერებებით მდიდარი საკვების მიღება.
შაქრიანი დიაბეტი ვალდებულია დამოუკიდებლად და ლაბორატორიაში გააკონტროლოს შაქრიანობა ძირითადი დაავადების თერაპიის დროს. ეს არის სისხლისა და შარდის ბიოქიმიური ანალიზი, რომელიც საშუალებას მისცემს დროულად აღიაროს დარღვევები ღვიძლში და სხვა ორგანოებში.
დიაბეტით დაავადებული უნდა იყოს დაბალანსებული, მაგრამ ეს განსაკუთრებით მნიშვნელოვანია ღვიძლის დაავადებების არსებობის დროს. სათანადო კვება შეანელებს უჯრედების განადგურებას და მნიშვნელოვნად გააუმჯობესებს პაციენტის კეთილდღეობას.
ამ შემთხვევაში საუკეთესო საკვები ითვლება ცხრილის 55 ნომრად, რადგან მას აქვს ცილებისა და ნახშირწყლების საკვები იდეალური თანაფარდობა.
ნებადართული საკვების მახასიათებლები:
აკრძალული საკვების მახასიათებლები:
- იკრძალება ცხიმიანი ბულიონებისა და სუპების გამოყენება,
- თქვენ არ შეგიძლიათ ჭამა ახალი პური, საცხობი,
- გამორიცხულია ნებისმიერი შებოლილი ხორცი და დაკონსერვებული საკვები,
- არასასურველია მწნილი ბოსტნეულის ჭამა,
- ცხარე, მარილიანი და ცხიმოვანი საკვები, სწრაფი კვების და სხვა მოსახერხებელი საკვები, ქუჩის საკვები,
- მძიმე offal და მყარად მოხარშული კვერცხის yolk
- აკრძალული საკვების სიაში შედის რადიშ, ისპანახი, ზარი და ცხელი წიწაკა, ნებისმიერი სოკო,
- მოუწევს უარი თქვას ნაყინის, შოკოლადის, ძლიერი ჩაისა და ყავის, სოდაზე და სასმელებზე,
- მთლიანი რძე და ცხიმოვანი რძის პროდუქტები შეიძლება გამოიწვიოს გამწვავება,
- ციროზის დეკომპენსირებული ფორმით, აღინიშნება ცილოვანი საკვების უკმარისობა, შესაბამისად, ის მცირდება რაოდენობით,
- ალკოჰოლური სასმელები მთლიანად აკრძალულია, რადგან ისინი იწვევენ უკვე დაზარალებულ ღვიძლის ინტოქსიკაციას, უარყოფითად მოქმედებს პანკრეასის, მეტაბოლიზმზე და ანადგურებენ ყველა უჯრედს.
ღვიძლის ციროზი შეიძლება სწრაფად ჩამოყალიბდეს დიაბეტის არსებობის დროს. ეს ხელს უწყობს malnutrition, სიმსუქნე, ადეკვატური თერაპიის არარსებობას. ორივე ტიპის 1 და 2 ტიპის დიაბეტიანი დიაბეტი მგრძნობიარეა ღვიძლის დაავადებით.
ვინ თქვა, რომ შეუძლებელია ღვიძლის მძიმე დაავადებების განკურნება?
- მრავალი მეთოდი სცადეს, მაგრამ არაფერი უშველის.
- ახლა კი თქვენ მზად ხართ ისარგებლეთ ნებისმიერი შესაძლებლობებით, რაც მოგცემთ ნანატრი კეთილდღეობის შესაძლებლობას!
ღვიძლის ეფექტური მკურნალობა არსებობს. გაეცანით ბმულს და გაარკვიეთ, რას გირჩევთ ექიმები!
შაქრიანი დიაბეტი არის დაავადება, რომელიც უკავშირდება პანკრეასის ერთ – ერთი ფუნქციის დარღვევას, კერძოდ, სისხლში შაქრის (გლუკოზის) დონის რეგულირებას. ეს არის იგივე სიტუაცია, როდესაც პანკრეასი და მის მიერ გაჟღენთილი მარეგულირებელი ნივთიერებები ვერ უმკლავდებიან მათზე დაკისრებულ ტვირთს.
პანკრეასი შედგება 2 ნაწილისაგან, რომლებიც მდებარეობს ერთი შიგნიდან მეორეში. ერთ – ერთ იმ ნაწილს, რომელზე უკეთ ვიცით, აქვს საჭმლის მომნელებელი ფუნქცია. იგი საიდუმლოებას უწევს სხვადასხვა ნივთიერებებს - ფერმენტებს, რომლებიც პირველ რიგში ცხიმებს და ნახშირწყლებს აზავებენ. პანკრეასის ამ ფუნქციის დარღვევას, რომელიც დაკავშირებულია მის ანთებასთან და ფერმენტების წარმოების დაქვეითებასთან, პანკრეატიტი ეწოდება. ეს არის მწვავე და ქრონიკული. თუმცა, დიაბეტის კონტექსტში, ეს ჩვენთვის ნაკლებად საინტერესოა.
პანკრეასის კიდევ ერთი ნაწილი, რომელიც მდებარეობს ლანგრანების ეგრეთ წოდებული კუნძულების სახით, ათავისუფლებს მარეგულირებელი ნივთიერებების დიდ რაოდენობას - ჰორმონებს. ამ ჰორმონების ზოგიერთი ნაწილი პასუხისმგებელია სხეულის ზრდა-განვითარებაზე და უფრო მნიშვნელოვანია ახალგაზრდა ასაკში. სინამდვილეში, ჰორმონების კიდევ ერთი ნაწილი არის ორგანიზმში გლუკოზის დონის რეგულირება.
გლუკოზა არის ენერგიის მთავარი წყარო სხეულში; მას ყველა საკნები, ქსოვილები და ორგანოები, მათ შორის ტვინიც იკვებება. ვინაიდან ორგანიზმში გლუკოზის ღირებულება ძალზე მაღალია, სხეული სხვადასხვა გზით ინარჩუნებს მის მუდმივ რაოდენობას სისხლში. ჩვენ შეგვიძლია განვსაზღვროთ გლუკოზის დონე, ჩვეულებრივ, მისი კონცენტრაცია სისხლში არის 3.5-დან 5,5 მმოლ / ლ-მდე (ეს დიაპაზონი შეიძლება განსხვავდებოდეს სხვადასხვა ლაბორატორიებში, დამოკიდებულია მათ მიერ გამოყენებული რეაქტივების მიხედვით).
ამრიგად, ნორმალური მოქმედებისთვის, პირველ რიგში, ტვინისა და სხვა ორგანოების სისხლში, საჭიროა შენარჩუნდეს გლუკოზის მუდმივი კონცენტრაცია. მისი ოდენობის დაქვეითებას ჰიპოგლიკემია ეწოდება და შეიძლება გამოიწვიოს სერიოზული გართულებები, ჰიპოგლიკემიის კომაამდე. გლუკოზის მომატებას ეწოდება ჰიპერგლიკემია და ასევე შეიძლება გამოიწვიოს შაქრიანი დიაბეტის განვითარება, გულის, ტვინის, სისხლძარღვების მწვავე გართულებების განვითარება, ჰიპერგლიკემიური ან ჰიპერმოსოლარული კომაში მოხვედრისას!
ორგანიზმში გლუკოზის (შაქრის) დონე შეიძლება შევადაროთ მანქანაში ბენზინის რაოდენობას. მაგალითად, როდესაც მძღოლი შეამჩნია ბენზინის დაბალი დონე, რომელზეც ძრავა მუშაობს, ის მიდის ბენზინგასამართ სადგურზე და აღადგენს ავზში საწვავს. ანალოგიურად, სხეული, რომელიც შეამჩნია გლუკოზის დაბალ დონეზე, ტვინის დახმარებით გვეუბნება რა უნდა ჭამოთ. მძღოლი იმეორებს თავის მანქანას იმდენი საწვავით, რამდენსაც ის საჭიროებს შემდეგ ბენზინგასამართ სადგურთან ან დანიშნულების ადგილზე. ტვინი ასევე იძლევა სიბრალულის სიგნალს, როდესაც იგი აღნიშნავს მოხმარებული საკვების რაოდენობას, საკმარისია შემდეგ საჭმლის მომგვრამდე.
ეს დაავადება ვითარდება, როდესაც ჩვენ სხეულს ზედმეტად ვასხამთ, იმ რაოდენობით, რაც მას არ სჭირდება. თუ მძღოლი ძალიან მეტ საწვავს დაასხამს მანქანაში, მაშინ ის ბენზინგასამართი ავზიდან გამოძვრება, რისკავს არა მხოლოდ ავტომობილს, არამედ მთელ ბენზინგასამართ სადგურს. პირიქით, პირი, რომელიც ავსებს თავის სხეულს მაღალი ენერგიის საკვების ჭარბი რაოდენობით, ღვიძლსა და პანკრეასზე ზრდის დატვირთვას. თუ overeating, ძირითადად, მაღალი ენერგიის საკვების მდიდარია ნახშირწყლები და ცხიმები, ხდება რეგულარულად, საბოლოოდ სხეული არ გაუძლოს ამ დატვირთვას ... შემდეგ ვითარდება პანკრეატიტი, დიაბეტი, ცხიმოვანი ცხიმოვანი დაავადება.
გამოდის, რომ ყველაფერი საკმაოდ მარტივია. ჩვენი სისხლის მიმოქცევა ისეა მოწყობილი, რომ კუჭსა და ნაწლავებში მოთავსებული ყველა ნივთიერება ნაწლავებში შეიწოვება სისხლში, რაც შემდგომში ნაწილობრივ შედის ღვიძლში. და გარდა პანკრეასის საჭმლის მომნელებელ ნაწილზე დიდი დატვირთვისა, რადგან მან უნდა დაიწვას საკვების მთელი ეს მოცულობა, იქმნება მაღალი დატვირთვა ღვიძლში და პანკრეასის მარეგულირებელი ნაწილი.
ღვიძლემ უნდა გაიაროს საკვებიდან ყველა ცხიმები, მათზე მავნე ზეგავლენა მოახდინეს მასზე. პანკრეასი სადღაც უნდა "დაურთოს" საკვებით მიღებული ნახშირწყლები და გლუკოზა, რადგან მისი დონე სტაბილური უნდა იყოს. ასე რომ, სხეული ჭარბი ნახშირწყლები ცხიმებად აქცევს და კვლავ გამოჩნდება ღვიძლის ცხიმების მავნე მოქმედება! კუჭქვეშა ჯირკვალი დაქვეითებულია, იძულებულია უფრო და უფრო მეტი ჰომონებისა და ფერმენტების წარმოება. გარკვეულ მომენტამდე, როდესაც მასში ანთება ვითარდება. და ღვიძლი, რომელიც მუდმივად ზიანდება, არ მიედინება გარკვეულ მომენტამდე.
როდესაც ორივე ორგანოა დაზიანებული და ანთებითი, ვითარდება ეგრეთ წოდებული მეტაბოლური სინდრომი. ის აერთიანებს 4 მთავარ კომპონენტს: ღვიძლის სტეტოზს და სტატოჰეპატიტს, შაქრიანი დიაბეტის ან გლუკოზის წინააღმდეგობის გაწევის, ორგანიზმში ცხიმების მეტაბოლიზმის დაქვეითებას და გულისა და სისხლძარღვების დაზიანებას.
მიღებული ყველა ცხიმი შეიცავს ქოლესტერინს, ტრიგლიცერიდებს და სხვადასხვა ლიპოპროტეინებს. ისინი ღვიძლში დიდი რაოდენობით გროვდება, შეუძლიათ გაანადგურონ ღვიძლის უჯრედები და გამოიწვიოს ანთება. თუ ღვიძლის ჭარბი ცხიმის მთლიანად განეიტრალება შეუძლებელია, მას სისხლი მიჰყავს სხვა ორგანოებში. ცხიმებისა და ქოლესტერინის შეყვანა სისხლძარღვებზე იწვევს ათეროსკლეროზის განვითარებას, შემდგომში პროვოცირებას ახდენს გულის კორონარული დაავადება, გულის შეტევა და ინსულტი. ცხიმების და ქოლესტერინის დეპონირება აზიანებს პანკრეასს, ახდენს გლუკოზისა და შაქრის მეტაბოლიზმის დარღვევას ორგანიზმში, რითაც ხელს უწყობს შაქრიანი დიაბეტის განვითარებას.
ღვიძლში დაგროვილი ცხიმები ექვემდებარება თავისუფალ რადიკალებს და იწყება მათი პეროქსიდაცია. შედეგად, წარმოიქმნება ნივთიერებების შეცვლილი აქტიური ფორმები, რომლებსაც კიდევ უფრო დიდი დესტრუქციული ეფექტი აქვთ ღვიძლში. ისინი ააქტიურებენ ღვიძლის გარკვეულ უჯრედებს (ვარსკვლავური უჯრედები) და ღვიძლის ნორმალური ქსოვილის შეცვლა იწყება შემაერთებელი ქსოვილის საშუალებით. ვითარდება ღვიძლის ფიბროზი.
ამრიგად, ორგანიზმში ცხიმების მეტაბოლიზმთან დაკავშირებული ცვლილებების მთელი რიგი ზიანს აყენებს ღვიძლს, რაც იწვევს განვითარებას:
- სტეტოზი (ღვიძლში ცხიმის ჭარბი დაგროვება),
- სტეტოჰეპატიტი (ცხიმოვანი ბუნების ღვიძლში ანთებითი ცვლილებები),
- ღვიძლის ფიბროზი (ღვიძლში შემაერთებელი ქსოვილის ფორმირება),
- ღვიძლის ციროზი (ღვიძლის ყველა ფუნქციის დაქვეითება).
უპირველეს ყოვლისა, თქვენ უნდა დაიწყოთ სიგნალის ხმა, მათთვის, ვინც უკვე დიაგნოზირებულია. ეს შეიძლება იყოს შემდეგი დიაგნოზი: ათეროსკლეროზი, დისლიპიდემია, გულის კორონარული დაავადება, სტენოკარდიის პერქისი, მიოკარდიუმის ინფარქტი, პოსტინფარქციული ათეროსკლეროზი, არტერიული ჰიპერტენზია, ჰიპერტენზია, შაქრიანი დიაბეტი, გლუკოზის ტოლერანტობა, ინსულინის წინააღმდეგობა, მეტაბოლური სინდრომი და ა.შ.
თუ თქვენ გაქვთ რომელიმე ზემოთ ჩამოთვლილი დიაგნოზი, გაიარეთ ექიმთან კონსულტაცია, რათა შეამოწმოს და დააკვირდეს ღვიძლის მდგომარეობა, ასევე მკურნალობის დანიშვნა.
თუ ექსპერტიზის შედეგად გამოავლინეს სისხლის ანალიზში ერთი ან რამდენიმე ლაბორატორიული პარამეტრის გადახრა, მაგალითად, მომატებული ქოლესტერინის, ტრიგლიცერიდების, ლიპოპროტეინების, გლუკოზას ან გლიკოზილირებული ჰემოგლობინის ცვლილებები, აგრეთვე ღვიძლის ფუნქციის დამახასიათებელი ინდიკატორების ზრდა - AST, ALT, TSH, ტუტე ფოსფატაზა ზოგიერთ შემთხვევაში, ბილირუბინი.
თუ ერთი ან რამდენიმე პარამეტრის დონე ამაღლებულია, ასევე გაიარეთ კონსულტაცია ექიმთან ჯანმრთელობის მდგომარეობის გარკვევის, შემდგომი დიაგნოზის ჩატარების და მკურნალობის დადგენის მიზნით.
თუ თქვენ გაქვთ ერთი ან რამდენიმე სიმპტომი ან რისკის ფაქტორები დაავადებების განვითარებისათვის, თქვენ ასევე გჭირდებათ ექიმის ნახვა, რომ უფრო ზუსტად შეაფასოს რისკი, განსაზღვროს გამოკვლევის საჭიროება და დანიშნოს მკურნალობა. მეტაბოლური სინდრომის რისკ ფაქტორები ან სიმპტომებია ჭარბი წონა, მაღალი წელის, არტერიული წნევის პერიოდული ან მუდმივი მატება, დიდი რაოდენობით ცხიმოვანი ან შემწვარი საკვების გამოყენება, ტკბილი, ფქვილი, ალკოჰოლი.
ნებისმიერ შემთხვევაში, დაავადების არსებობისას ან ანალიზებში მომატებული ინდიკატორების არსებობისას ან სიმპტომებისა და რისკ-ფაქტორების არსებობის არსებობისას აუცილებელია სპეციალისტის რჩევა!
თქვენ უნდა დაუკავშირდეთ ერთდროულად რამდენიმე სპეციალისტს - თერაპევტს, კარდიოლოგს, ენდოკრინოლოგს და გასტროენტეროლოგს. თუ ამ სიტუაციაში ღვიძლის მდგომარეობა ყველაზე მეტად დაინტერესებულია, შეგიძლიათ მიმართოთ გასტროენტეროლოგს ან ჰეპატოლოგს.
ექიმი განსაზღვრავს დარღვევების სიმძიმეს ან დაავადების სიმძიმეს, ამაზეა დამოკიდებული, რეალური საჭიროების შემთხვევაში დანიშნეთ გამოკვლევა და გეტყვით, კონკრეტულად ამ გამოკვლევაში რა მნიშვნელოვანი იქნება რისკების შეფასებისთვის.
გამოკვლევის დაწყებამდე ან მის შემდეგ, ექიმმა შეიძლება დანიშნოს მკურნალობა, ეს დამოკიდებული იქნება გამოვლენილი სიმპტომების სიმძიმეზე და დარღვევებზე.
ყველაზე ხშირად, რამდენიმე მედიკამენტი გამოიყენება ღვიძლის ცხიმოვანი დაავადების სამკურნალოდ, შაქრიანი დიაბეტით დაავადებულებთან ერთად, ანუ მეტაბოლური სინდრომის თანდასწრებით: ღვიძლის მდგომარეობის გამოსწორება, ქოლესტერინის დაქვეითება, სხეულის მგრძნობელობის აღდგენა გლუკოზისადმი, არტერიული წნევის შესამცირებლად, გულის შეტევის რისკის შემცირების მიზნით. და ინსულტები და ზოგი სხვა.
უსაფრთხოა დამოუკიდებლად ექსპერიმენტი მედიკამენტების მკურნალობის ან შერჩევის შეცვლით! მკურნალობისთვის გაიარეთ კონსულტაცია ექიმთან!
რა წამლები გამოიყენება ღვიძლის ფუნქციის აღდგენისთვის?
მკურნალობის პროცესში მნიშვნელოვან როლს თამაშობენ ჭარბი წონის შემცირება, ფიზიკური ვარჯიშის გაზრდა, სპეციალური დიეტა დაბალი ქოლესტერინით და სწრაფი ნახშირწყლები, სიტუაციიდან გამომდინარე, შესაძლოა „პურის ერთეული“ გაითვალისწინოთ.
ღვიძლის დაავადებების სამკურნალოდ, არსებობს მთელი ჯგუფის სამკურნალო საშუალება, რომელსაც ეწოდება ჰეპატოპროტექტორები. საზღვარგარეთ, ნარკოტიკების ამ ჯგუფს ეწოდება ციტოპროტექტორები. ამ პრეპარატებს აქვთ განსხვავებული ბუნება და ქიმიური სტრუქტურა - არსებობს მცენარეული პრეპარატები, ცხოველური წარმოშობის პრეპარატები, სინთეზური პრეპარატები. რა თქმა უნდა, ამ პრეპარატების თვისებები განსხვავებულია და ისინი ძირითადად გამოიყენება ღვიძლის სხვადასხვა დაავადებებისთვის. რთულ სიტუაციებში, ერთდროულად გამოიყენება რამდენიმე პრეპარატი.
ღვიძლის ცხიმოვანი დაავადების სამკურნალოდ, ჩვეულებრივ, ინიშნება ურსოდოქსიქოლური მჟავა და ეთერზეთოვანი ფოსფოლიპიდების პრეპარატები. ეს პრეპარატები ამცირებენ ლიპიდების პეროქსიდაციას, ღვიძლის უჯრედების სტაბილიზაციას და აღდგენას. ამის გამო, ცხიმებისა და თავისუფალი რადიკალების მავნე მოქმედება მცირდება, ასევე ღვიძლში მიმდინარე ანთებითი ცვლილებები, ასევე მცირდება შემაერთებელი ქსოვილის წარმოქმნის პროცესები, რის შედეგადაც ვითარდება ღვიძლის ფიბროზისა და ციროზის განვითარება.
ურსოდოქსიქოლური მჟავას (ურსოსანი) პრეპარატებს უფრო სტაბილიზებელი მოქმედება აქვთ უჯრედულ გარსებზე, რითაც ხელს უშლის ღვიძლის უჯრედების განადგურებას და ღვიძლში ანთების განვითარებას. ურსოსანს აქვს ქოლეტური მოქმედებაც და ზრდის ქოლესტერინის გამოყოფას ნაღველთან ერთად. სწორედ ამიტომ არის მისი სასურველი გამოყენება მეტაბოლური სინდრომის დროს. გარდა ამისა, ურსოსანი სტაბილიზაციას ახდენს ნაღვლის სადინარში და პანკრეასის საერთო ჯირკვლის სადინარებში და ახდენს სასარგებლო გავლენას ამ ორგანოებზე, რაც განსაკუთრებით მნიშვნელოვანია პანკრეატიტისთვის.
ღვიძლის ცხიმოვანი დაავადება, შაქრის და გლუკოზის დაქვეითებულ მეტაბოლიზმთან ერთად, მკურნალობაში დამატებითი მედიკამენტების გამოყენებას მოითხოვს.
ამ სტატიაში მოცემულია შეზღუდული ინფორმაცია ღვიძლის დაავადებების მკურნალობის მეთოდებისა და მეთოდების შესახებ. წინდახედულობა ექიმთან წასვლას მოითხოვს, რომ იპოვოთ მკურნალობის სწორი რეჟიმი!
შაქრიანი დიაბეტი არის დაავადება, რომელიც უკავშირდება პანკრეასის ერთ – ერთი ფუნქციის დარღვევას, კერძოდ, სისხლში შაქრის (გლუკოზის) დონის რეგულირებას. ეს ის სიტუაციაა, როდესაც პანკრეასი და მის მიერ გაჟღენთილი მარეგულირებელი ნივთიერებები ვერ უმკლავდებიან მათზე დაკისრებულ ტვირთს.
პანკრეასი შედგება 2 ნაწილისაგან, რომლებიც მდებარეობს ერთი შიგნიდან მეორეში. ერთ – ერთ იმ ნაწილს, რომელზე უკეთ ვიცით, აქვს საჭმლის მომნელებელი ფუნქცია. იგი საიდუმლოებას უწევს სხვადასხვა ნივთიერებებს - ფერმენტებს, რომლებიც პირველ რიგში ცხიმებს და ნახშირწყლებს აზავებენ. პანკრეასის ამ ფუნქციის დარღვევას, რომელიც დაკავშირებულია მის ანთებასთან და ფერმენტების წარმოების დაქვეითებასთან, პანკრეატიტი ეწოდება. ეს არის მწვავე და ქრონიკული. თუმცა, დიაბეტის კონტექსტში, ეს ჩვენთვის ნაკლებად საინტერესოა.
პანკრეასის კიდევ ერთი ნაწილი, რომელიც მდებარეობს ლანგრანების ეგრეთ წოდებული კუნძულების სახით, ათავისუფლებს მარეგულირებელი ნივთიერებების დიდ რაოდენობას - ჰორმონებს. ამ ჰორმონების ზოგიერთი ნაწილი პასუხისმგებელია სხეულის ზრდა-განვითარებაზე და უფრო მნიშვნელოვანია ახალგაზრდა ასაკში. სინამდვილეში, ჰორმონების კიდევ ერთი ნაწილი არის ორგანიზმში გლუკოზის დონის რეგულირება.
გლუკოზა არის ენერგიის მთავარი წყარო სხეულში; მას ყველა საკნები, ქსოვილები და ორგანოები, მათ შორის ტვინიც იკვებება. ვინაიდან ორგანიზმში გლუკოზის ღირებულება ძალზე მაღალია, სხეული სხვადასხვა გზით ინარჩუნებს მის მუდმივ რაოდენობას სისხლში. ჩვენ შეგვიძლია განვსაზღვროთ გლუკოზის დონე, ჩვეულებრივ, მისი კონცენტრაცია სისხლში არის 3.5-დან 5,5 მმოლ / ლ-მდე (ეს დიაპაზონი შეიძლება განსხვავდებოდეს სხვადასხვა ლაბორატორიებში, დამოკიდებულია მათ მიერ გამოყენებული რეაქტივების მიხედვით).
ამრიგად, ნორმალური მოქმედებისთვის, პირველ რიგში, ტვინისა და სხვა ორგანოების სისხლში, საჭიროა შენარჩუნდეს გლუკოზის მუდმივი კონცენტრაცია. მისი ოდენობის დაქვეითებას ჰიპოგლიკემია ეწოდება და შეიძლება გამოიწვიოს სერიოზული გართულებები, ჰიპოგლიკემიის კომაამდე. გლუკოზის მომატებას ეწოდება ჰიპერგლიკემია და ასევე შეიძლება გამოიწვიოს შაქრიანი დიაბეტის განვითარება, გულის, ტვინის, სისხლძარღვების მწვავე გართულებების განვითარება, ჰიპერგლიკემიური ან ჰიპერმოსოლარული კომაში მოხვედრისას!
ორგანიზმში გლუკოზის (შაქრის) დონე შეიძლება შევადაროთ მანქანაში ბენზინის რაოდენობას. მაგალითად, როდესაც მძღოლი შეამჩნია ბენზინის დაბალი დონე, რომელზეც ძრავა მუშაობს, ის მიდის ბენზინგასამართ სადგურზე და აღადგენს ავზში საწვავს. ანალოგიურად, სხეული, რომელიც შეამჩნია გლუკოზის დაბალ დონეზე, ტვინის დახმარებით გვეუბნება რა უნდა ჭამოთ. მძღოლი იმეორებს თავის მანქანას იმდენი საწვავით, რამდენსაც ის საჭიროებს შემდეგ ბენზინგასამართ სადგურთან ან დანიშნულების ადგილზე. ტვინი ასევე იძლევა სიბრალულის სიგნალს, როდესაც იგი აღნიშნავს მოხმარებული საკვების რაოდენობას, საკმარისია შემდეგ საჭმლის მომგვრამდე.
ეს დაავადება ვითარდება, როდესაც ჩვენ სხეულს ზედმეტად ვასხამთ, იმ რაოდენობით, რაც მას არ სჭირდება. თუ მძღოლი ძალიან მეტ საწვავს დაასხამს მანქანაში, მაშინ ის ბენზინგასამართი ავზიდან გამოძვრება, რისკავს არა მხოლოდ ავტომობილს, არამედ მთელ ბენზინგასამართ სადგურს. პირიქით, პირი, რომელიც ავსებს თავის სხეულს მაღალი ენერგიის საკვების ჭარბი რაოდენობით, ღვიძლსა და პანკრეასზე ზრდის დატვირთვას. თუ overeating, ძირითადად, მაღალი ენერგიის საკვების მდიდარია ნახშირწყლები და ცხიმები, ხდება რეგულარულად, საბოლოოდ სხეული არ გაუძლოს ამ დატვირთვას ... შემდეგ ვითარდება პანკრეატიტი, დიაბეტი, ცხიმოვანი ცხიმოვანი დაავადება.
გამოდის, რომ ყველაფერი საკმაოდ მარტივია. ჩვენი სისხლის მიმოქცევა ისეა მოწყობილი, რომ კუჭსა და ნაწლავებში მოთავსებული ყველა ნივთიერება ნაწლავებში შეიწოვება სისხლში, რაც შემდგომში ნაწილობრივ შედის ღვიძლში. და გარდა პანკრეასის საჭმლის მომნელებელ ნაწილზე დიდი დატვირთვისა, რადგან მან უნდა დაიწვას საკვების მთელი ეს მოცულობა, იქმნება მაღალი დატვირთვა ღვიძლში და პანკრეასის მარეგულირებელი ნაწილი.
ღვიძლემ უნდა გაიაროს საკვებიდან ყველა ცხიმები, მათზე მავნე ზეგავლენა მოახდინეს მასზე. პანკრეასი სადღაც უნდა "დაურთოს" საკვებით მიღებული ნახშირწყლები და გლუკოზა, რადგან მისი დონე სტაბილური უნდა იყოს. ასე რომ, სხეული ჭარბი ნახშირწყლები ცხიმებად აქცევს და კვლავ გამოჩნდება ღვიძლის ცხიმების მავნე მოქმედება! კუჭქვეშა ჯირკვალი დაქვეითებულია, იძულებულია უფრო და უფრო მეტი ჰომონებისა და ფერმენტების წარმოება. გარკვეულ მომენტამდე, როდესაც მასში ანთება ვითარდება. და ღვიძლი, რომელიც მუდმივად ზიანდება, არ მიედინება გარკვეულ მომენტამდე.
როდესაც ორივე ორგანოა დაზიანებული და ანთებითი, ვითარდება ეგრეთ წოდებული მეტაბოლური სინდრომი. ის აერთიანებს 4 მთავარ კომპონენტს: ღვიძლის სტეტოზს და სტატოჰეპატიტს, შაქრიანი დიაბეტის ან გლუკოზის წინააღმდეგობის გაწევის, ორგანიზმში ცხიმების მეტაბოლიზმის დაქვეითებას და გულისა და სისხლძარღვების დაზიანებას.
მიღებული ყველა ცხიმი შეიცავს ქოლესტერინს, ტრიგლიცერიდებს და სხვადასხვა ლიპოპროტეინებს. ისინი ღვიძლში დიდი რაოდენობით გროვდება, შეუძლიათ გაანადგურონ ღვიძლის უჯრედები და გამოიწვიოს ანთება. თუ ღვიძლის ჭარბი ცხიმის მთლიანად განეიტრალება შეუძლებელია, მას სისხლი მიჰყავს სხვა ორგანოებში. ცხიმებისა და ქოლესტერინის შეყვანა სისხლძარღვებზე იწვევს ათეროსკლეროზის განვითარებას, შემდგომში პროვოცირებას ახდენს გულის კორონარული დაავადება, გულის შეტევა და ინსულტი. ცხიმების და ქოლესტერინის დეპონირება აზიანებს პანკრეასს, ახდენს გლუკოზისა და შაქრის მეტაბოლიზმის დარღვევას ორგანიზმში, რითაც ხელს უწყობს შაქრიანი დიაბეტის განვითარებას.
ღვიძლში დაგროვილი ცხიმები ექვემდებარება თავისუფალ რადიკალებს და იწყება მათი პეროქსიდაცია. შედეგად, წარმოიქმნება ნივთიერებების შეცვლილი აქტიური ფორმები, რომლებსაც კიდევ უფრო დიდი დესტრუქციული ეფექტი აქვთ ღვიძლში. ისინი ააქტიურებენ ღვიძლის გარკვეულ უჯრედებს (ვარსკვლავური უჯრედები) და ღვიძლის ნორმალური ქსოვილის შეცვლა იწყება შემაერთებელი ქსოვილის საშუალებით. ვითარდება ღვიძლის ფიბროზი.
ამრიგად, ორგანიზმში ცხიმების მეტაბოლიზმთან დაკავშირებული ცვლილებების მთელი რიგი ზიანს აყენებს ღვიძლს, რაც იწვევს განვითარებას:
- სტეტოზი (ღვიძლში ცხიმის ჭარბი დაგროვება),
- სტეტოჰეპატიტი (ცხიმოვანი ბუნების ღვიძლში ანთებითი ცვლილებები),
- ღვიძლის ფიბროზი (ღვიძლში შემაერთებელი ქსოვილის ფორმირება),
- ღვიძლის ციროზი (ღვიძლის ყველა ფუნქციის დაქვეითება).
უპირველეს ყოვლისა, თქვენ უნდა დაიწყოთ სიგნალის ხმა, მათთვის, ვინც უკვე დიაგნოზირებულია. ეს შეიძლება იყოს შემდეგი დიაგნოზი: ათეროსკლეროზი, დისლიპიდემია, გულის კორონარული დაავადება, სტენოკარდიის პერქისი, მიოკარდიუმის ინფარქტი, პოსტინფარქციული ათეროსკლეროზი, არტერიული ჰიპერტენზია, ჰიპერტენზია, შაქრიანი დიაბეტი, გლუკოზის ტოლერანტობა, ინსულინის წინააღმდეგობა, მეტაბოლური სინდრომი და ა.შ.
თუ თქვენ გაქვთ რომელიმე ზემოთ ჩამოთვლილი დიაგნოზი, გაიარეთ ექიმთან კონსულტაცია, რათა შეამოწმოს და დააკვირდეს ღვიძლის მდგომარეობა, ასევე მკურნალობის დანიშვნა.
თუ ექსპერტიზის შედეგად გამოავლინეს სისხლის ანალიზში ერთი ან რამდენიმე ლაბორატორიული პარამეტრის გადახრა, მაგალითად, მომატებული ქოლესტერინის, ტრიგლიცერიდების, ლიპოპროტეინების, გლუკოზას ან გლიკოზილირებული ჰემოგლობინის ცვლილებები, აგრეთვე ღვიძლის ფუნქციის დამახასიათებელი ინდიკატორების ზრდა - AST, ALT, TSH, ტუტე ფოსფატაზა ზოგიერთ შემთხვევაში, ბილირუბინი.
თუ ერთი ან რამდენიმე პარამეტრის დონე ამაღლებულია, ასევე გაიარეთ კონსულტაცია ექიმთან ჯანმრთელობის მდგომარეობის გარკვევის, შემდგომი დიაგნოზის ჩატარების და მკურნალობის დადგენის მიზნით.
თუ თქვენ გაქვთ ერთი ან რამდენიმე სიმპტომი ან რისკის ფაქტორები დაავადებების განვითარებისათვის, თქვენ ასევე გჭირდებათ ექიმის ნახვა, რომ უფრო ზუსტად შეაფასოს რისკი, განსაზღვროს გამოკვლევის საჭიროება და დანიშნოს მკურნალობა. მეტაბოლური სინდრომის რისკ ფაქტორები ან სიმპტომებია ჭარბი წონა, მაღალი წელის, არტერიული წნევის პერიოდული ან მუდმივი მატება, დიდი რაოდენობით ცხიმოვანი ან შემწვარი საკვების გამოყენება, ტკბილი, ფქვილი, ალკოჰოლი.
ნებისმიერ შემთხვევაში, დაავადების არსებობისას ან ანალიზებში მომატებული ინდიკატორების არსებობისას ან სიმპტომებისა და რისკ-ფაქტორების არსებობის არსებობისას აუცილებელია სპეციალისტის რჩევა!
თქვენ უნდა დაუკავშირდეთ ერთდროულად რამდენიმე სპეციალისტს - თერაპევტს, კარდიოლოგს, ენდოკრინოლოგს და გასტროენტეროლოგს. თუ ამ სიტუაციაში ღვიძლის მდგომარეობა ყველაზე მეტად დაინტერესებულია, შეგიძლიათ მიმართოთ გასტროენტეროლოგს ან ჰეპატოლოგს.
ექიმი განსაზღვრავს დარღვევების სიმძიმეს ან დაავადების სიმძიმეს, ამაზეა დამოკიდებული, რეალური საჭიროების შემთხვევაში დანიშნეთ გამოკვლევა და გეტყვით, კონკრეტულად ამ გამოკვლევაში რა მნიშვნელოვანი იქნება რისკების შეფასებისთვის.
გამოკვლევის დაწყებამდე ან მის შემდეგ, ექიმმა შეიძლება დანიშნოს მკურნალობა, ეს დამოკიდებული იქნება გამოვლენილი სიმპტომების სიმძიმეზე და დარღვევებზე.
ყველაზე ხშირად, რამდენიმე მედიკამენტი გამოიყენება ღვიძლის ცხიმოვანი დაავადების სამკურნალოდ, შაქრიანი დიაბეტით დაავადებულებთან ერთად, ანუ მეტაბოლური სინდრომის თანდასწრებით: ღვიძლის მდგომარეობის გამოსწორება, ქოლესტერინის დაქვეითება, სხეულის მგრძნობელობის აღდგენა გლუკოზისადმი, არტერიული წნევის შესამცირებლად, გულის შეტევის რისკის შემცირების მიზნით. და ინსულტები და ზოგი სხვა.
უსაფრთხოა დამოუკიდებლად ექსპერიმენტი მედიკამენტების მკურნალობის ან შერჩევის შეცვლით! მკურნალობისთვის გაიარეთ კონსულტაცია ექიმთან!