პანკრეატიტის გართულებები: ქრონიკული, მწვავე და ჩირქოვანი
მწვავე პანკრეატიტის ადრეული გართულებები (სისხლდენა, აბსცესი, რეტროპერიტონეალური phlegmon, ფისტულები, კისტები, ფსიქოზი, შუამდინარინგიტი): მკურნალობა, მკურნალობა.
მწვავე პანკრეატიტი არის დაავადება, რომელიც ეფუძნება აუტოლიზური პროცესებით გამოწვეულ ანთებით ნეკროზულ პროცესს. პანკრეატიტი პატანი ა / პანკრეასის შეშუპება - შეშუპება, ზომაში მომატება, გასქელება, ლორწოს სადინარში, შეშუპება ინტერსტიციული ქსოვილში, ჰიპერემია, აცინის გადაგვარება. ბ / ჰემორაგიული პანკრეატიტი - ყველაფერი, რაც სისხლძარღვებში შეშუპებით + სისხლის შედედებით + სისხლძარღვთა ზონაში ინტერსტიციული ქსოვილის ნეკროზი, სისხლძარღვების საზღვარზე უჯრედების ინფილტრატები. გ / ჩირქოვანი პანკრეატიტი - ნეიტროფილები, მოგვიანებით ნაწიბურები, მ. აბსცესი. გ / ნეკროზული პანკრეატიტი - ნეკროზული ცვლილებები მთელ ჯირკვალში ან მის ნაწილში.
ცვლილებები ქრონიკული პანკრეატიტის დროს - ქრონიკული ანთება, შემაერთებელი ქსოვილის გაღიზიანება, პარენქიმული უჯრედების გარდაცვალება, ენდარტერიტი, სადინარების სანათურის შევიწროება და განადგურება, კისტის ფორმირება, ნაწიბურების განვითარება. კლასიფიკაცია: კლინიკური კურსი: მწვავე (შეშუპება, ჰემორაგიული, პანკრეასის ნეკროზი, ჩირქოვანი), ქრონიკული (რეციდივების გარეშე, რეციდივი, ტკივილი, ფსევდოტევროზი), ქოლეცისტიკური პანკრეატიტი (მწვავე, რეციდივი, რედუქსი). ეს შეიძლება მოხდეს ქოლეცისტიტის, პანკრეატიტის უპირატესობა. ეტიოლოგია: ინფექცია, დაზიანება, ტრავმა, კუჭის დაავადებები, კუჭისა და თორმეტგოჯა ნაწლავის დაავადებები, ხორცის საკვები, overeating, ალკოჰოლიზმი, ჰორმონები. ასოცირებული ფაქტორები: ასაკი, სქესი, სისხლძარღვთა ცვლილებები, სისრულე, ალერგია, განმეორებითი ღებინება. პათოგენეზი: 1.ინფექციური თეორია (სისხლი, ლიმფური და ა.შ.). 2. მწვავე პანკრეატიტის ტრავმული გართულებები დესტრუქციული პანკრეატიტის 30-50%. რკინისგან დაცულია შემაერთებელი ქსოვილი -> კალციფიკაცია -> XP. პანკრეატიტი
მწვავე პანკრეატიტის გვიან გართულებები (ქრონიკული პანკრეატიტი, კისტები, ფისტულები, შაქრიანი დიაბეტი, თორმეტგოჯა ნაწლავის შევიწროება).
პანკრეატიტი: პანკრეატიტი: დაავადება, რომელიც დაფუძნებულია ჯირკვლის ქსოვილში დეგენერაციულ პროცესზე, რომლის დასასრულია ორგანოს პარენქიმის სკლეროზი, ეგზოგენური და ენდოგენური სეკრეციის დაკარგვით. მწვავე პანკრეატიტი დესტრუქციული პროცესია. მწვავე პანკრეატიტის ადრეული გართულებები: 1. სისხლდენა. 2. რეტროპერიტონეალური phlegmon. 3. ფისტულები (გარე, შიდა). 4. კისტები (ჭეშმარიტი - საკუთარი ჭურვი. შიდა კედლები ეპითელიუმთანაა გაფორმებული. ყალბი - არ არსებობს საკუთარი ჭურვი, რომელიც შემოიფარგლება მხოლოდ მეზობელი ორგანოებით). 5. პლევრიტი 6. მედიედიენტიტი. 7. ფსიქოზი. მწვავე პანკრეატიტის გვიან გართულებები: 1.X. პანკრეატიტი 2. ცისტები (ხშირად მართალია) 3. ქვები (იშვიათად, მაგრამ ნაპოვნი) 4. შაქრიანი დიაბეტი 5. ვიწრო 12per. ნაწლავები. ქრონიკული პანკრეატიტის კლინიკური კლასიფიკაცია (კლინიკური კურსის მიხედვით) 1. ტკივილის გარეშე (ლატენტური), 2. ტკივილი. 3. განმეორებადი. 4. ფსევდოტომიური ან სიყვითლე. 5. ქოლეცისტოპანკრეატიტი. ეტიოლოგია პანკრეატიტი: 1. მწვავე კანზე გადასვლა; 2. დაავადებები. და ვ. ბუშტის ბუშტი, 3. ღვიძლის დაავადებები (ჰეპატიტი F, ღვიძლის ციროზი) 4. კუჭისა და ნაწლავის 12 გვ. დაავადებები, 5. ქრონიკული ალკოჰოლიზმი, 6. პოსტოპერაციული პანკრეატიტი (კუჭის რეზექცია), 7. სისხლძარღვთა დაავადებები, 8. ალერგიული დაავადებები. კლინიკა პანკრეატიტი: 1. მწვავე პანკრეატიტის შეტევების წარსულში ყოფნა. 2. დაავადებების არსებობა zh.p. zh.bubble, კუჭის, 12 გვ. გვ. ჰერპესის ზოსტერით. 3. ეპიგასტრიუმში მოსაწყენი ან მკვეთრი ტკივილები, უფრო მარცხენა მხარეს. 4. ტკივილის გამოსხივება მუცლის ღრუში, მარჯვენა ან მარცხენა კოლაბონში, სარძევე ჯირკვალში. 5. ტკივილი პანკრეასის პალპაციით. 6. ტკივილი მარცხენა ნეკნ-ხერხემლიან კუთხესთან (მაიო-რობსონის სიმპტომი). 7.ფრენიუსი სიმპტომია.8. პანკრეატიტის ნიშნების კომბინაცია დაქვეითებული ნახშირწყლების მეტაბოლიზმთან. 9. დისპეფსიური დარღვევები (გულისრევა, ნერწყვდენა, მეტეორიზმი). 10. წონის დაკლება, ლეტარგია, ასთენია. 11. ალერგიული დაავადებებისადმი მიდრეკილება. კვლევის სპეციალური მეთოდები: 1. ექოკლოკაცია. 2.კომპიუტერული პროგრამა. პანკრეატიტის მკურნალობა 1. კონსერვატიული: ა) პერიერენალური ნოვოკაინის ბლოკადა, ბ) პოლიგუცინი, რეოპოლიგლიკინი, ანტინზიმები, ნოვოკაინი, პლაზმა, სისხლი, AK, გ) ცილოვანი დიეტა (N 5), დ) ატომი 1t 3 ჯერ დღეში 7-10 დღის განმავლობაში, ნეროობოლი 1t 2 ჯერ დღეში დღეში 15 დღე, რეტაბოლილი 1t კვირაში 2-ჯერ, ე) პანკრეატინი, მეთიონინი, ლიპოლცინი, სადღესასწაულო, ე) ანალგეზია: პაპავერინი, არა-სპა ანტისპაზმური მიოტროპული მოქმედება, ბარალგინი, პრომედოლი, ზ) მარილიანი ხსნარის ტრანსფუზია ვიტამინებით: თ) რენტგენოთერაპია (UHF) თერაპია მზის პლექსუსის არეალში და საკურორტო მკურნალობა (ჟელესნოვსკი, ესნტუკი, ტრუსკვაცი). 2. ოპერაციული: ჩვენებები: - კონსერვატიული მკურნალობის უკმარისობა (რამოდენიმე თვის შემდეგ), - პანკრეასის კისტები, ფისტულა (გარეგანი), ობსტრუქციული (მექანიკური) სიყვითლე, - ფსევდოზუმური პანკრეატიტი, - პანკრეასის ქვები. ოპერაციების კლასიფიკაცია: A. პანკრეასის ოპერაცია: რეზექცია ამპუტაცია ბოლოდან, რეზექცია შუიდან. - პანკრეატო-თორმეტგოჯა ნაწლავის რეზექცია, - პანკრეატექტომია, - საშვილოსნოს ყელის ანასტომოზი, - პანკრეატო-ნაწლავის ანასტომოზი, ინტ. და ნარ. პანკრეასის კისტა, -მასულინაცია - გარე დრენაჟი ცრუ კისტაზე, B. ოპერაცია ბილიარული სისტემის მხრივ: - ქოლეცისტექტომია, - ბიოდიაგესტროპული ანასტომოზი, - რკინიგზის გამოვლენის დრენაჟირება, - ოპერაცია მუცელზე და 12 ს. B. ოპერაცია ვეგეტაციურ NS- ზე: - მზის პლექსუსის რეზექცია; - მარგინალური ნეიროტომია და ა.შ. G. ფისტულის შევსება.
ქრონიკული პანკრეატიტი: კონცეფციის განმარტება, მიზეზი.
დაავადება მწვავე პანკრეატიტის შედეგია ან მას შემდეგ
დაწყება თანდათანობით ვითარდება, მიმდინარეობს ქრონიკული მიმდინარეობა.
ეტიოლოგია: ქრონიკული პანკრეატიტის მიზეზებია კუჭის დაავადებები,
თორმეტგოჯა ნაწლავი, ღვიძლი, ნაღვლის ბუშტი და სანაღვლე გზები, ე.ი.
პანკრეასთან მჭიდრო ანატომიური და ფუნქციური კავშირების მქონე ორგანოები
კვების დარღვევები და ცხიმის მეტაბოლიზმის ცვლილებები (დიეტა ცოდვილები,
ალკოჰოლიზმი), მწვავე და ქრონიკული ინფექციები, ინტოქსიკაცია, მოწამვლა, ცვლილებები
პანკრეასის სადინარის სისტემაში (პირველადი სიმსივნეები, გამკაცრება,
ექსკრეტორული სადინარის ეპითელიუმის მეტაფლაზია), პანკრეასის დახურული დაზიანებები.
პათოგენეზი: ქრონიკულ პანკრეატიტს ბევრი რამ აქვს საერთო მწვავე პათოგენეზთან
პანკრეატიტი. დაავადების რეციდივები იწვევს ყველა ახლის მონაწილეობას
პანკრეასის განყოფილებები, რაც დროთა განმავლობაში იწვევს ფუნქციის შეცვლას
ნაწიბუროვანი შემაერთებელი ქსოვილის პარენქიმა იწვევს სკლეროზულ ცვლილებებს
ჯირკვლის დვალური სისტემა და პარავაზულ ქსოვილში.
პათოლოგიური ანატომია: პროლიფერაცია ხდება პანკრეასის ქსოვილში
შემაერთებელი ქსოვილი, რის შედეგადაც ხდება ფიბროზი და სკლეროზი. ბოლო
შეიძლება იყოს პერი- ან ინტრაბობულარული, კომბინირებული ერთდროული ატროფიით
ჯირკვლის ქსოვილი. რკინის შემაერთებელი ქსოვილის გაზრდილი განვითარების შედეგად
შეკუმშული და ხშირად იცვლება მოცულობა. მიკროსკოპულად ერთდროულად
ქსოვილის ფიბროზი, მისი ანთებითი ინფილტრატი, ლიპომატოზი,
სადინარების კედლებში ანთებითი ცვლილებები. ზოგჯერ მრავალჯერადი
წვრილი ცისტები, რომლებიც წარმოიქმნება სადინარების, დეპოზიტების სანათურის განადგურების შედეგად
ჯირკვლის ქსოვილში კალციუმის მარილები (პანკრეატიტის გამომწვევი კალციფიკაცია).
ქრონიკული პანკრეატიტის შემდეგი კლინიკური და ანატომიური ფორმები გამოირჩევა: 1)
ქრონიკული ინდუქციური პანკრეატიტი, 2) ფსევდოზული პანკრეატიტი, 3)
ფსევდოზისტოზული პანკრეატიტი (ქრონიკული პანკრეატიტი, რომელსაც აქვს კისტა), 4)
ქრონიკული კალკულოზური პანკრეატიტი (ვირგოლითიაზია, კალციფიკაცია)
ქრონიკული პანკრეატიტის კლეისი, რომელიც დამოკიდებულია კლინიკურ კურსზე (უმტკივნეულო, მტკივნეული, მორეციდივე, ატროფიული, ფსევდოტევრული, ქოლეცისტოპანკრეატიტი).
ქრონიკული პანკრეატიტის K-k, q-k.
კლინიკა და დიაგნოზი: ტკივილის ძირითადი სიმპტომები, დისპეფსიური დარღვევები,
სიყვითლე, წონის დაკლება, ტკივილი ეპიგასტრიკულ რეგიონში და ხშირად მატება
პანკრეასი, რომელიც გამოვლინდა პალპაციით.
ტკივილი შეიძლება იყოს მკვეთრი ან მოსაწყენი და ლოკალიზებულია ეპიგასტრიკულ რეგიონში,
მარჯვენა და მარცხენა ჰიპოქondრია, ხშირად სარტყელი მსგავსია, რადიაციული
უკან, interscapular რეგიონში, მარჯვენა hypochondrium. ტკივილი შეიძლება მუდმივი იყოს
ან პაროქსიზმული. ტკივილის შეტევა გრძელდება რამდენიმე საათიდან 4-6 დღემდე.
ყველაზე ხშირად დიეტაში შეცდომების პროვოცირება.
დისპეფსიური დარღვევები - გულისრევა, ღებინება, ნერწყვდენა, არასტაბილური განავალი
(ალტერნატიული ყაბზობა დიარეასთან) - ან მუდმივია, ან მხოლოდ პერიოდის განმავლობაში
სიყვითლე, ყაბზური კანი და სკლერონი შეინიშნება პაციენტების ნახევარში. მათ შეუძლიათ
იყოს როგორც გადამხდელი და მუდმივი. ძლიერი სიყვითლე
პაციენტთა უმეტესობა აკოლიასთან ერთად, ხელმძღვანელის შეშუპების შედეგია
პანკრეასის, ნაღვლის სადინრის შეკუმშვა ინდუქციური გამო
ჯირკვლის, ციკატრიული და ანთებითი ცვლილებები სადინარებში და სფინქტერში
ოდიდი, ქვები დიდი თორმეტგოჯა ნაწლავის პაპილის ამპულაში.
წონის დაკლება ზოგჯერ მკვეთრ გრადუსს აღწევს. ამოწურვის მიზეზებია:
პანკრეასის ფერმენტების არასაკმარისი წარმოება და მომარაგება
თორმეტგოჯა ნაწლავი, დიეტის არჩევის სირთულეები, პაციენტების მიღების შიში
საკვები ტკივილის გამო. ბევრ პაციენტში ტკივილის შეტევა ხდება აღების შემდეგაც
მცირე რაოდენობით თხევადი საკვები, რომელსაც არ აქვს სოკოგონიმიის თვისებები.
გამწვავების პერიოდებში ობიექტური გამოკვლევა ხშირად ავლენს სიმპტომებს,
მწვავე პანკრეატიტის დამახასიათებელი. ინტერკრეტულ პერიოდში, როგორც წესი, აღინიშნა
პანკრეასის გასწვრივ ზომიერი ტკივილი. ზოგჯერ თხელ პაციენტებში
შეგიძლიათ პალპაციოთ გაფართოებული და მკვრივი პანკრეასი.
პაციენტი უნდა გამოიკვლიოს მიდამოში, როლიკებით, რომელიც მოთავსებულია უკანა ნაწილში
პოზიცია მარჯვენა მხარეს ტორსი დახრილი წინა მხარეს 45 ° -ით, დახრილი აქვს დახრით
ტორსი წინ - მარცხნივ. ფსევდოზული ფორმებით, რომლებიც სიყვითლით გვხვდება,
Courvoisier სინდრომი ზოგჯერ გვხვდება, რომელიც ხასიათდება ნიშნების ტრიადით:
ობსტრუქციული სიყვითლე, გადიდებული და უმტკივნეულო ნაღვლის ბუშტი, ბუშტი, აკოლია.
ქრონიკული პანკრეატიტის დიაგნოზს ემყარება სუბიექტური და
დაავადების ობიექტური კლინიკური სიმპტომები, მონაცემები ლაბორატორიული ტესტებიდან და
სპეციალური კვლევის მეთოდების შედეგები. პროცესის გამწვავებით
პანკრეასი და სირთულეები პანკრეასის წვენის გადინებისას სისხლში და შარდში
ხშირად ზრდის პანკრეასის ფერმენტების შემცველობას - დიასტაზები, ტრიპსინი,
ლიპაზები. ინტერტექტორულ პერიოდში ნორმალურია. კონცენტრაცია ყველა ძირითადი
თორმეტგოჯა ნაწლავის შინაარსში დაზიანების ფერმენტები მცირდება, პირიქით, მცირდება
ცალკეული პაციენტები, ისინი სრულიად არ არიან.
კოპოლოლოგიური გამოკვლევა გვიჩვენებს დიდი რაოდენობის არსებობას
კუნთების დაქვეითებული ბოჭკოები (კრეატორეა) და ნეიტრალური ცხიმის წვეთი
კუნძულის აპარატის პროცესში ჩართვასთან დაკავშირებით, შეინიშნება ჯირკვლები
ჰიპერგლიკემია და შაქრიანობის ნორმალური ცვლილების ცვლილებები ორმაგ გავლენის ქვეშ
მუცლის ღრუს პანორამული ფლუოროსკოპიით, კალციფიკაცია ზოგჯერ განისაზღვრება
პანკრეასის კურსი. რენტგენოლოგიური გამოკვლევით
თორმეტგოჯა ნაწლავი მისი ჰიპოტენზიის პირობებში ("დამბლა")
დუოდენოგრაფია) შეუძლია ქრონიკული პანკრეატიტის არაპირდაპირი სიმპტომების გამოვლენა:
თორმეტგოჯა ნაწლავის, შთაბეჭდილების ან დეფექტის გახსნილი მარყუჟი ("ცხენშუა")
მისი დაღმავალი ნაწილის შიდა კონტურის შევსება, ნაკეცების რელიეფი შეცვლა
ლორწოვანი გარსის თორმეტგოჯა ნაწლავის პაპილასა და დეფორმაციის მიდამოში
ულტრაბგერითი და კომპიუტერული ტომოგრაფია საშუალებას იძლევა ქრონიკული იყოს
პანკრეატიტი, რომ განისაზღვროს მთელი ჯირკვლის მომატება ან მხოლოდ მისი თავი
(ფსევდოზული პანკრეატიტი), ჯირკვლის სისქეში ცისტური ცვლილებები. რიგში
შემთხვევები მკვრივი ექოსტრუქტურები, რომლებიც მდებარეობს მარჯვნივ და მარცხნივ
ხერხემლის წელის ხერხემლის II - III დონეზე, დამოკიდებულია ყოფნაზე
ჯირკვლის სადინარის სანათური ან კალცინატები ჯირკვლის პარენქიმის სისქეში.
რადიოიზოტოპის სკანირება ცხადყოფს: სკინტიგრაფიული დაქვეითება
დიფუზური სკლეროზული პროცესის გამო, იზოტოპის დაგროვების დეფექტები, რაც
მიუთითებს მათ კისტოზურ ცვლილებებზე ან პარენქიმის კალციფიკაციაზე
რეტროგრადული პანკრეატიოგრაფია შეიძლება გამოავლინოს დამახასიათებელი ნიშნები
ქრონიკული პანკრეატიტი: ძირითადი ან დამატებითი სადინარების დეფორმაცია, შევიწროება
მათი ხარვეზები, სადინარში გასწვრივ დეფექტების შევსება ქვების არსებობის გამო.
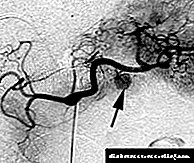
ანგიოგრაფიული გამოკვლევა (ცელიაკი და მეზენტერიკოგრაფია) ადრეულ ეტაპზე
ქრონიკული პანკრეატიტი გვიჩვენებს ჰიპერვასკულარიზაციის არეებს, ხოლო შემდგომში
სტადიების საერთო ფიბროზის გამო, სისხლძარღვთა დიფუზური დაქვეითება
შაბლონი, ცვლილებები მის არქიტექტურაში, სისხლძარღვების გადაადგილება ან გადაადგილება
ჯირკვლის ცისტების ფორმირება.
დიფერენცირებულია ქრონიკული პანკრეატიტისთვის (პეპტიური წყლული და 12PC, კუჭის კიბო, პანკრეასის კიბო, ქრონიკული გასტრიტი, ქრონიკული ქოლეცისტიტი, ჰეპატიტი).
ძლიერი და გარშემორტყმული რეგიონში. ეპიგასტრიუმი მხრის გასხივებით, მხრის პირებით, ქვედა უკან
წარმოიქმნება ინსულინის აპარატში გაუფასურებული ფუნქციის გამო. ყვითელი
ნაღვლის ქვები გზები, კისტის კედლის კალციფიკაცია, ართრიტის დროს კვანძები. ყვითელი
დისპროტეინემია, ჰიპონატრემია, ტრიპსინის მომატება, აქტიური მომატება ამილაზას გამწვავებით
იწვის, უფრო ხშირად ცარიელ კუჭზე ან ღამით რეგიონში. სეზონური სეზონი თანდაყოლილია
ასეთის არსებობის შემთხვევაში, ეს არ ასოცირდება დაავადებასთან
როდესაც საპირისპიროდ: წყლულის ნიშა, ნაკეცები ახლავს წყლულის ფუძეს
მნიშვნელოვანი ცვლილებები არ მომხდარა
მსხვილი ნაწლავის კამპანიის სიმძიმე, რომელიც სპაზმურია
საპირისპიროდ: ნაწლავის სანათურის შევიწროება, ჰასტრას არარსებობა, ბარიუმის საცობი წყლულში
ანემია, დარღვევა სისხლის კოაგულაციის სისტემაში
კრუნჩხვა., ლოკალიზებულია მარჯვენა ჰიპოქსტრიუმში, რომელიც ასხივებს მარჯვენა და მხრის პირას
ქვები კუჭ-ნაწლავის ტრაქტში და ნაღვლის სადინარში
შეიძლება აღინიშნოს ზრდა: ბი-ლიუბინი, ESR, ტუტე ფოსფატაზა ამინტრანსფერაზები
ქრონიკული პანკრეატიტის კონსერვატიული მკურნალობა და მისი გართულებები.
ა) პერიანენალური ნოვოკაინის ბლოკადა, ბ) პოლიგლუკინი, რეოპოლიგლუკინი, ანტიფრიმენტი, ნოვოკაინი, პლაზმა, სისხლი, AK, გ) ცილოვანი დიეტა (N 5), დ) ატომი 1t 3 ჯერ დღეში 7-10 დღის განმავლობაში, ნეროოლილი 1t 2 ჯერ დღეში 15 დღის განმავლობაში, რეტაბოლილი კვირაში 1 ჯერ 2 ჯერ, ე) პანკრეატინი, მეთიონინი, ლიპოლცინი, სადღესასწაულო, ე) ანესთეზია: პაპავერინი, არა სპა ანტისპაზმური მიოტროპული მოქმედება, ბარალგინი, პროედოლი, ზ) მარილიანი ხსნარის ტრანსფუზია ვიტამინებით: თ) რენტგენოთერაპია (UHF თერაპია ამ მხარეში) plexus, და საკურორტო მკურნალობა (ჟელესნოვსკი, ესტუქი, ტრუსკავეცესი) ინტერტექტალურ პერიოდში t სპეციალური დიეტადან, რომელიც გამორიცხავს
შემწვარი, ცხარე, მარილიანი, ცხიმოვანი საკვები, სოკოგონიის კერძები. თუმცა, დიეტა
უნდა იყოს კალორია და შეიცავს საკმარისი რაოდენობით ადვილად საჭმლის მომნელებელ რაოდენობას
ცილები. ყოველდღიური დიეტა უნდა იყოს 150 გრ ცილა, 30-40 გრ ცხიმი, 350-400 გ
არასწორი კვების შემთხვევაში, მიზანშეწონილია შეავსოთ ენტერიული კვება
პარენტერალური, ამ მიზნით კონცენტრირებული ამინომჟავების ხსნარის გამოყენებით
გლუკოზის გადაწყვეტილებები. საჭმლის მონელების გასაუმჯობესებლად, რეკომენდებულია პაციენტების მიღება
პანკრეასის ფერმენტების შემცველი პრეპარატები (პანკრეატინი, სადღესასწაულო,
panzinorm). პერიოდულად ჩაატარეთ მკურნალობა ანტისპაზმოდებით, ტუტეებით
მინერალური წყლები, როგორიცაა borzh.
ქრონიკული პანკრეატიტის ყოველი გამწვავება უნდა ჩაითვალოს შეტევა.
მწვავე პანკრეატიტი. გამწვავების დროს მკურნალობა უნდა ჩატარდეს იგივეობის მიხედვით
პრინციპები, რომლებიც მკურნალობენ მწვავე პანკრეატიტს.
ჩვენებები ქრონიკული პანკრეატიტის ქირურგიული მკურნალობისა და მისი გართულებების შესახებ.
2. ოპერაციული: ჩვენებები: - კონსერვატიული მკურნალობის უკმარისობა (რამოდენიმე თვის შემდეგ), - პანკრეასის კისტები, ფისტულა (გარეგანი), ობსტრუქციული (მექანიკური) სიყვითლე, - ფსევდოტრავმული პანკრეატიტი, - ქვები პანკრეასის. ოპერაციების კლასიფიკაცია: A. პანკრეასის ოპერაცია: რეზექცია ამპუტაცია ბოლოდან, რეზექცია შუიდან. - პანკრეატო-თორმეტგოჯა ნაწლავის რეზექცია, - პანკრეატექტომია, - საშვილოსნოს ყელის ანასტომოზი, - პანკრეატო-ნაწლავის ანასტომოზი, ინტ. და ნარ. პანკრეასის კისტა, -მასულინაცია - გარე დრენაჟი ცრუ კისტაზე, B. ოპერაცია ბილიარული სისტემის მხრივ: - ქოლეცისტექტომია, - ბიოდიაგესტროპული ანასტომოზი, - რკინიგზის გამოვლენის დრენაჟირება, - ოპერაცია მუცელზე და 12 ს. B. ოპერაცია ვეგეტაციურ NS- ზე: - მზის პლექსუსის რეზექცია; - მარგინალური ნეიროტომია და ა.შ. G. ფისტულის შევსება.
ქრონიკული პანკრეატიტი უფრო ხშირად გვხვდება მეზობელი ორგანოების დაავადებების ფონზე
(ქრონიკული კალკულური ქოლეცისტიტი, კუჭის წყლული ან
თორმეტგოჯა), შესაბამისად, ამ დაავადებების ქირურგიული მკურნალობა
აუმჯობესებს ქრონიკული პანკრეატიტის მიმდინარეობას. პათოლოგიის არარსებობისას
შეიძლება მოხდეს ნაღვლის სადინარი, კუჭი და თორმეტგოჯა ნაწლავი
პანკრეასის პირდაპირ ინტერვენციის საკითხი. ჩვენებები
ოპერაციები ამ შემთხვევაში იქნება: ქვების არსებობა ჯირკვლის სადინარში, ციკატრიუმი
სადინარების სიმძიმეები, ტკივილის პანკრეატიტის მძიმე ფორმები. მთავარი მიზანი
ქირურგიული მკურნალობა - ოპტიმალური გადინების პირობების შექმნა
პანკრეასის წვენი კუჭ-ნაწლავის ტრაქტში.
ოპერაციის დროს აუცილებელია სადინარების ღრმა ინტრაოპერაციული აუდიტი
პანკრეასი, სანაღვლე გზები და თორმეტგოჯა ნაწლავი. ამით
მიზანს ასრულებს ინტრაოპერაციული ქოლეგრაფია, ნაღვლის ბუშტის შესწავლა. ინ
ოპერაციის დროს, რეტროგრადული პანკრეოგრაფია გამოიყენება cannulation
სადინარში თორმეტგოჯა ნაწლავის პაპილას ან პუნქციის საშუალებით - ქსოვილის საშუალებით პუნქცია
მისი დისტალური ნაწილის გაფართოებული სადინრების ჯირკვლები.
პანკრეასის სადინარში საბოლოო ნაწილის მცირე სიგრძის მკაცრი სიმკაცრით
აღინიშნება ტრანსდოდენალური პაპილოფინსტერმია ტრანსპაპლირით
პანკრეასის სადინრის დრენაჟი ან ვირსუნგოპლასტიკა. იმ შემთხვევაში თუ
პანკრეასის სადინარში გახანგრძლივებული გამკაცრების არსებობა ასეთი ოპერაცია
არააქტიური, ანასტომოზის ყველაზე სათანადო გამოყენება დისიდენტს შორის
ჯირკვლის სისქის სიგრძე პანკრეასის სადინარში და მარყუჟი გამორთულია რუის გასწვრივ
სადინარში მნიშვნელოვანი ნაწილის შევიწროვება ჯირკვლის თავში და სხეულში
მიზანშეწონილია გადახედოთ წინამდებარე ჯირკვლის დისტალურ ნაწილს და გაუკეთოთ მას საცურაოდ
ნაწლავის გათიშვა რუ. ასეთი ოპერაციის მიზანი არის გადინების პირობების შექმნა
პანკრეასის წვენი რეტროგრადული მიმართულებით.
ისეთ შემთხვევებში, როდესაც ჯირკვლის უმეტესი ნაწილის ფუნქციონალური პარენქიმია
პათოლოგიური პროცესი შეუქცევად გარდაიცვალა, სადინარ სისტემაში არის
დიფუზური სკლეროზული ცვლილებები და ქრონიკული პანკრეატიტის ძირითადი სიმპტომები
გამოხატული და არ ექვემდებარება მკურნალობის კონსერვატიულ მეთოდებს, აწარმოებს
პანკრეასის რეზექცია (კუდი და სხეული, კანქვეშა პანკრეატექტომია).
ოპერაციების სახეები ქრონიკული პანკრეატიტისთვის.
ქრონიკული პანკრეატიტი უფრო ხშირად გვხვდება მეზობელი ორგანოების დაავადებების ფონზე
(ქრონიკული კალკულური ქოლეცისტიტი, კუჭის წყლული ან
თორმეტგოჯა), შესაბამისად, ამ დაავადებების ქირურგიული მკურნალობა
აუმჯობესებს ქრონიკული პანკრეატიტის მიმდინარეობას.პათოლოგიის არარსებობისას
შეიძლება მოხდეს ნაღვლის სადინარი, კუჭი და თორმეტგოჯა ნაწლავი
პანკრეასის პირდაპირ ინტერვენციის საკითხი. ჩვენებები
ოპერაციები ამ შემთხვევაში იქნება: ქვების არსებობა ჯირკვლის სადინარში, ციკატრიუმი
სადინარების სიმძიმეები, ტკივილის პანკრეატიტის მძიმე ფორმები. მთავარი მიზანი
ქირურგიული მკურნალობა - ოპტიმალური გადინების პირობების შექმნა
პანკრეასის წვენი კუჭ-ნაწლავის ტრაქტში.
ოპერაციის დროს აუცილებელია სადინარების ღრმა ინტრაოპერაციული აუდიტი
პანკრეასი, სანაღვლე გზები და თორმეტგოჯა ნაწლავი. ამით
მიზანს ასრულებს ინტრაოპერაციული ქოლეგრაფია, ნაღვლის ბუშტის შესწავლა. ინ
ოპერაციის დროს, რეტროგრადული პანკრეოგრაფია გამოიყენება cannulation
სადინარში თორმეტგოჯა ნაწლავის პაპილას ან პუნქციის საშუალებით - ქსოვილის საშუალებით პუნქცია
მისი დისტალური ნაწილის გაფართოებული სადინრების ჯირკვლები.
პანკრეასის სადინარში საბოლოო ნაწილის მცირე სიგრძის მკაცრი სიმკაცრით
აღინიშნება ტრანსდოდენალური პაპილოფინსტერმია ტრანსპაპლირით
პანკრეასის სადინრის დრენაჟი ან ვირსუნგოპლასტიკა. იმ შემთხვევაში თუ
პანკრეასის სადინარში გახანგრძლივებული გამკაცრების არსებობა ასეთი ოპერაცია
არააქტიური, ანასტომოზის ყველაზე სათანადო გამოყენება დისიდენტს შორის
ჯირკვლის სისქის სიგრძე პანკრეასის სადინარში და მარყუჟი გამორთულია რუის გასწვრივ
სადინარში მნიშვნელოვანი ნაწილის შევიწროვება ჯირკვლის თავში და სხეულში
მიზანშეწონილია გადახედოთ წინამდებარე ჯირკვლის დისტალურ ნაწილს და გაუკეთოთ მას საცურაოდ
ნაწლავის გათიშვა რუ. ასეთი ოპერაციის მიზანი არის გადინების პირობების შექმნა
პანკრეასის წვენი რეტროგრადული მიმართულებით.
ისეთ შემთხვევებში, როდესაც ჯირკვლის უმეტესი ნაწილის ფუნქციონალური პარენქიმია
პათოლოგიური პროცესი შეუქცევად გარდაიცვალა, სადინარ სისტემაში არის
დიფუზური სკლეროზული ცვლილებები და ქრონიკული პანკრეატიტის ძირითადი სიმპტომები
გამოხატული და არ ექვემდებარება მკურნალობის კონსერვატიულ მეთოდებს, აწარმოებს
პანკრეასის რეზექცია (კუდი და სხეული, კანქვეშა პანკრეატექტომია).
ინსულიომა: k-ka, q-ka, მკურნალობა.
პანკრეასის კეთილთვისებიანი სიმსივნეები ასევე მოიცავს სიმსივნეებს,
პანკრეასის კუნძულების აპარატის უჯრედებიდან. ზოგი მათგანი
ჰორმონალურად აქტიური, მაგალითად, ბეტა-უჯრედული ადენომა (ინსულიომები) და
წყლულოვანი ადენომა (გასტრინომა).
ბეტა უჯრედული ადენომა (ინსულიომები) წარმოქმნის დიდი რაოდენობით ინსულინს და
კლინიკურად ვლინდება ჰიპოგლიკემიის სინდრომით. ყველაზე გავრცელებული სიმპტომები
ეს ხდება: მომატებული ოფლიანობა, ტანჯვა, ძლიერი სისუსტის შეგრძნება.
ცნობიერების პერიოდული დაკარგვა.
ინსულინის გამო ჰიპერინსულინიზმი ხასიათდება ნიშნების ტრიადით: 1)
შიმშილის ფონზე ჰიპოგლიკემიის მწვავე შეტევების შემთხვევა კომაამდე
ან ფიზიკური დატვირთვა, 2) სისხლში შაქრის მკვეთრი დაქვეითება (0,5 გ / ლ ქვემოთ, ან 50 – ზე
მგ%), 3) ჰიპოგლიკემიის ყველა სიმპტომის გაუჩინარება ინტრავენურად მიღების შემდეგ
ინსულინის დიაგნოზის მთავარი მეთოდია შერჩევითი ცელიაკოგრაფია. on
ინსულინის ანგიოგრამები აშკარად დელიმიტურად გამოიყურება და ჩვეულებრივ კარგია
სისხლძარღვთა ფორმირება 0.5-დან 2-3 სმ დიამეტრით. ანგიოგრამებზე
ზოგჯერ მრავალჯერადი ადენომა გვხვდება, ძირითადად ლოკალიზებულია
პანკრეასის კუდის და სხეულის უბნები.
მკურნალობა: მხოლოდ ქირურგიული, რომელიც შედგება ადენომის მოცილებასთან ერთად
მისი კაფსულა. პანკრეასის კუდისა და სხეულის მრავლობითი ადენომებით, და
ასევე ადენომა ავთვისებიანი ნიშნით (ავთვისებიანი ადენომა
ჰიპერinsulinism გვხვდება შემთხვევათა საერთო რაოდენობის 10% -ში)
გააკეთეთ პანკრეასის რეზექცია.
წყლულოვანი ადენომა (გასტრინოომა) ეხება სიმსივნის ჯგუფს, რომელიც წარმოიშვა
პანკრეასის კუნძულების აპარატურა არაპროდუქტიული ინსულინი.
ამ სიმსივნეების გამორჩეული თვისებაა მათი უჯრედები
აწარმოებენ გასტრინს, რომელი ჰორმონები გავლენას ახდენს ლორწოვან გარსებზე
კუჭის მემბრანა. ავადმყოფთა 60% -ში გასტრიტინომები ავთვისებიანი და მენსიტიურია
ლიმფური კვანძების, ღვიძლის, ფილტვების, პერიტონეუმის და კანის მეტასტაზები. პაციენტების 50% -ში
გასტრიტინომები გაერთიანებულია სხვა ენდოკრინული ჯირკვლების ადენომატოზთან
(მრავლობითი ენდოკრინული ადენომატოზი) სიმსივნით ან
ჰიპერპლასტიკური ცვლილებები შეინიშნება აგრეთვე ჰიპოფიზის, პარათირეოიდული დაავადებების დროს
წყლულოვანი ადენომატოზის კლინიკური სურათი ხასიათდება სინდრომით
ინვალიდობის შემოწმება ქრონიკული პანკრეატიტით.
დაავადება მწვავე პანკრეატიტის შედეგია ან მას შემდეგ
დაწყება თანდათანობით ვითარდება, მიმდინარეობს ქრონიკული მიმდინარეობა.
ეტიოლოგია: ქრონიკული პანკრეატიტის მიზეზებია კუჭის დაავადებები,
თორმეტგოჯა ნაწლავი, ღვიძლი, ნაღვლის ბუშტი და სანაღვლე გზები, ე.ი.
პანკრეასთან მჭიდრო ანატომიური და ფუნქციური კავშირების მქონე ორგანოები
კვების დარღვევები და ცხიმის მეტაბოლიზმის ცვლილებები (დიეტა ცოდვილები,
ალკოჰოლიზმი), მწვავე და ქრონიკული ინფექციები, ინტოქსიკაცია, მოწამვლა, ცვლილებები
პანკრეასის სადინარის სისტემაში (პირველადი სიმსივნეები, გამკაცრება,
ექსკრეტორული სადინარის ეპითელიუმის მეტაფლაზია), პანკრეასის დახურული დაზიანებები.
პათოგენეზი: ქრონიკულ პანკრეატიტს ბევრი რამ აქვს საერთო მწვავე პათოგენეზთან
პანკრეატიტი. დაავადების რეციდივები იწვევს ყველა ახლის მონაწილეობას
პანკრეასის განყოფილებები, რაც დროთა განმავლობაში იწვევს ფუნქციის შეცვლას
ნაწიბუროვანი შემაერთებელი ქსოვილის პარენქიმა იწვევს სკლეროზულ ცვლილებებს
ჯირკვლის დვალური სისტემა და პარავაზულ ქსოვილში.
პათოლოგიური ანატომია: პროლიფერაცია ხდება პანკრეასის ქსოვილში
შემაერთებელი ქსოვილი, რის შედეგადაც ხდება ფიბროზი და სკლეროზი. ბოლო
შეიძლება იყოს პერი- ან ინტრაბობულარული, კომბინირებული ერთდროული ატროფიით
ჯირკვლის ქსოვილი. რკინის შემაერთებელი ქსოვილის გაზრდილი განვითარების შედეგად
შეკუმშული და ხშირად იცვლება მოცულობა. მიკროსკოპულად ერთდროულად
ქსოვილის ფიბროზი, მისი ანთებითი ინფილტრატი, ლიპომატოზი,
სადინარების კედლებში ანთებითი ცვლილებები. ზოგჯერ მრავალჯერადი
წვრილი ცისტები, რომლებიც წარმოიქმნება სადინარების, დეპოზიტების სანათურის განადგურების შედეგად
ჯირკვლის ქსოვილში კალციუმის მარილები (პანკრეატიტის გამომწვევი კალციფიკაცია).
ქრონიკული პანკრეატიტის შემდეგი კლინიკური და ანატომიური ფორმები გამოირჩევა: 1)
ქრონიკული ინდუქციური პანკრეატიტი, 2) ფსევდოზული პანკრეატიტი, 3)
ფსევდოზისტოზული პანკრეატიტი (ქრონიკული პანკრეატიტი, რომელსაც აქვს კისტა), 4)
ქრონიკული კალკულოზური პანკრეატიტი (ვირგოლითიაზია, კალციფიკაცია)
D-KA და კუჭ-ნაწლავის სისხლდენის მკურნალობა
კლასიფიკაცია: 1. წყლულოვანი სისხლდენა - 50-60% 2. კუჭის დაავადებები - 30-40% 3. სხვა დაავადებებით გამოწვეული კუჭისგან სისხლდენა (სისხლი, ელენთა) - 3-5% 4. ცრუ სისხლდენა (ცხვირი, ხორხის) სისხლდენის წყაროები: I ჯგუფი - კიბო, II ქ. -12%, კეთილთვისებიანი სიმსივნეები -3%, გასტრიტი -10%, მ-მალორი-ვეისი -7%, ციროზი -6%, დაზიანებები-1%, დამწვრობა-0.5%, დივერტიკულუმები 0.5%, III გრ. სისხლის დაავადებები (ჰემოფილია, ლეიკემია, ვერლგოფის ოპერაცია), სპლენომეგალია, ბანიტის ოპერაცია, თრომბოფლებიტი, ჰიპერტონიული ქირურგია, მედიკამენტები (რეზერპინი, სალიცილატები, ჰორმონები, ანტიკოაგულანტები) ურემია, კაპილაროტოქსიკოზი, ანევრიზმი. მექანიზმი: პეპტიური წყლული: პროგრესირება, დისტროფია, ნეკროზი, პერფორაცია, სისხლძარღვთა განადგურება. კუჭის კიბო: ექსპანსიური ზრდა, malnutrition, decay, სისხლძარღვთა დაზიანება. ეროზიული გასტრიტი: სტრესი, ადრენალინის გამონაყარი, ვაზოსპაზმი, ფოკალური ნეკროზი, საჭმლის მონელება, ეროზია, წყლულები. S. Mallory-Weiss: გასტრიტი, კვების შეცდომები, სხვა b-ni -> ღებინება, კარდიისა და დიაფრაგმის დაძაბულობა, ლორწოვანი გარსის და კუნთების რღვევა -> სისხლდენა.ვარიკოზული ვენები: ღვიძლისა და პორტალური ბლოკის ციროზი, ჰიპერტენზია, ვენური კოლატერალები, კვანძის რღვევა, სისხლის კოაგულაცია. კეთილთვისებიანი სიმსივნეები: ზრდა, malnutrition, decay, სისხლდენა. დაზიანებები: ქსოვილებისა და სისხლძარღვების დაზიანება, სისხლდენა, კუჭის წვენის როლი ჰემოსტაზში. დამწვრობა: ფენის ნეკროზი, ნაწიბურების წარმოქმნა, ნეკროზული მასების უარყოფა, სისხლძარღვების ექსპოზიცია, სისხლდენა 3-10 დღის განმავლობაში. დივერტიკულები: სტაგნაცია, გაღიზიანება, ანთება, ნეკროზი + საჭმლის მონელება, სისხლდენა. ჰემოფილია: არასაკმარისი ანტიჰემოფილური ფაქტორი, სისხლის შედედება + საჭმლის მონელება. ვერლჰოფის ბრძოლა: ჰიპერპლინიზმი, თრომბოციტების განადგურება, კაპილარების ცვლილებები, სისხლდენა, ნეკროზი, უარის თქმა.
პათოგენეზი: 1. სისხლის დაკარგვა, ჰემოდინამიკის დაქვეითება, ჰიპოქსია, დისტროფია, დაქვეითებული სტრუქტურა და ფუნქცია, სისხლდენა, V = 20-50% -> სიკვდილი. 2. სითხის გადანაწილება: ქსოვილებიდან და უჯრედებიდან -> სისხლძარღვამდე. BCC - ჰემოდილაქცია (განზავება). 3. მეტაბოლიზმის დარღვევა (წყალი, ელექტროლიტი, B, F, Y). 4. მეტაბოლიზმის დარღვევა (გლიკოლიზის გააქტიურება, CTK, PFP, ენერგიის მეტაბოლიზმი). 5. სხეულის ინტოქსიკაცია სისხლის დაშლის პროდუქტების გამო: აზოტემია, მომატებული ტ, ანთებითი სინდრომი.
კომპენსაციის მექანიზმი: სისხლძარღვთა სპაზმი, დეპოსგან სისხლის მიმოქცევა, გულისცემის ცვალებადობა, SV, SI– ის დაქვეითება, BP– ის ცვლილება, ჰემოდისტირება, ჰემატოპოეზისა და ჰემოსტაზის სტიმულირება, მეტაბოლიზმის ცვლილება, BCC– ის დაქვეითება, ვაზოსპაზმი, არტერიული წნევის ნორმალიზება, სისხლდენა, ჰემოსტაზის სტიმულირება, სისხლდენის შეჩერება. სისხლდენა, ანაზღაურებადი 10% -მდე, ქვეკომპენსირებული მდე 20-25%, დეკომპენსაცია მდე 30%, ფატალური მდე 30-50%.
კვლევის მეთოდები: სისხლი: Er, Hb, Ht, L, ESR - ზრდა., Tr - კლება., პროთრომბინი - შემცირება. ან N, სისხლის კოაგულაცია, ფიბრინოლიზი., შედედების შედედება, სისხლდენის ხანგრძლივობა. აქ არის: ფუფუნება (ფუფუნება) - 2 ლ, ზომიერი - 0,7-1,3 ლ, უმნიშვნელო - 0,5 ლ-მდე, მიკრობული დაშლა.
დიაგნოსტიკა, დავალებები: OK, ჰემოსტაზი, წყარო (ლოკალიზაცია და მდგომარეობა), სისხლდენის სიხშირე, ფუძემდებლური დაავადების სტადია, კომპენსაციის ხარისხი. დიაგნოსტიკური გადაუდებლობა: სიცოცხლისთვის საშიში, კომპენსაციის შეფერხების შესაძლებლობა, სისხლდენის განახლების შესაძლებლობა -> სიკვდილი, გვიან მკურნალობა - საეჭვო შედეგი. კლინიკური ჯგუფები: 1.მოძრაობა ან გარდაიცვალა მიმდინარე, 2. მსუბუქი ან ზომიერი განმეორებადი, 3.მოძრაობა ან გაჩერებული გაჩერდა, 4. უმნიშვნელო (განაგრძო, განმეორებით შეჩერდა.
სისხლიანი კლინიკა: "თევზის სუნთქვა" (სისხლდენა), ცვილის ფერი (ძლიერი სისხლდენა), მუცლის შესწავლისას: პერისტალტიკის მომატება. S-m tourniquet (Shthenden-Genok) - დამარცხების წვეთები, S-Bergman- ტკივილის შეწყვეტა სისხლდენის დაწყების დროს.
ტაქტიკასისხლდენის ტიპზე დამოკიდებულია 1. პროფუფრო (მძიმე) ან ზომიერად მიმდინარე სისხლდენა -> გადაუდებელი ოპერაცია 2. პროფუზული ან ზომიერად განმეორებითი სისხლდენა -> გადაუდებელი ოპერაცია 3. პროფუზული ან ზომიერი შეჩერებული სისხლდენა -> მედიკამენტები, დაკვირვება, გამოკვლევა 4. ოდნავ მიმდინარე, გაჩერებული, განმეორებითი სისხლდენა - > ნარკოტიკების მკურნალობა, დაკვირვება, გამოკვლევა. 5. მიკროცირკულაცია -> მკურნალობა, გამოკვლევა (ბენზიდინის ტესტი)
ოპერაციები 1. კუჭის რეზექცია (B-2, Hofmeister-Finsterrera) 2. ადგილობრივი ჰემოსტაზი (წყლულის ნაკერი სისხლდენის გემებთან ერთად) 3. პუნქტი 2 + ვაგოტომია (Lyatorge ნერვის კვეთა) 4. სისხლძარღვების ლიგაცია, რომელიც მიდის წყლულამდე. მკურნალობა 1. ქირურგიულ საავადმყოფოში (ჰემოსტაზი, ჰემოდინამიკის მონიტორინგი, ზოგადი მდგომარეობა, ოპერაციის შესაძლებლობა) 2. საწოლის დასვენება! 3. დიეტა Meilengacht (დაფქული საკვები) 4. Er მასის და პლაზმური ტრანსფუზია 5. ჰემოსტაზი (ვისკოზა, vit. C, Na ქლორიდი, თრომბინი + HACA შიგნით, E- ამინოკაპრონის მჟავა IV) 6. კუჭის ჰიპოთერმია (შალიმოვის მონოგრაფია. ენდოსკოპიური ჰემოსტაზი (დრო) ადგილობრივი ჰემოსტაზი (კოაგულაციის მომატება)
გართულებების სახეები
არსებობს მრავალი გართულება, რომელიც პროვოცირდება პანკრეატიტის შეტევით. მედიცინაში გამარტივების მიზნით, კლასიფიკაცია განასხვავებს ორ ძირითად ტიპს: გვიან და ადრეულ ნეგატიურ შედეგებს, რომლებიც გამოწვეულია დაავადებით.
განსაკუთრებით მძიმეა პოსტ-ნეკროზული სინდრომი, მწვავე პანკრეატიტის ჩირქოვანი გართულებები, პლევრო-ფილტვის შედეგები.
რეაქტიული შეტევის შემდგომი ნეკროზული მოვლენები იყოფა შოკის და თირკმლის და ღვიძლის უკმარისობის მდგომარეობაში.
ჭარბი ფერმენტების და ტოქსიკური ნივთიერებების სისხლში დიდი გათავისუფლება იწვევს ადრეული გართულებების განვითარებას:
- გულ-სისხლძარღვთა უკმარისობა.
- შეუქცევადი ცვლილებები ფილტვებში.
- სისხლდენა ნაწლავებში, კუჭში.
- პერიტონიტი
- სიყვითლე
- ფსიქიური დარღვევები
- სისხლძარღვების თრომბოზი.
- სეროზული მემბრანის ანთება.
ღვიძლის-თირკმლის უკმარისობით, ღვიძლი მნიშვნელოვნად იზრდება, არ არის შარდვა (არსებობს ყაბზობა), ან, პირიქით, აღინიშნება შარდის სპეციფიკური სიმძიმის ზრდა დღეში. არტერიული პარამეტრები იზრდება, კანი და ლორწოვანი გარსები მშრალი ხდება.
პაციენტთა 50% -ში მწვავე შეტევის შედეგები ხდება სეროზული ან ჩირქოვანი ფორმის პერიტონიტის სახით.
მწვავე პანკრეატიტის შეტევა და შედეგები
 მწვავე შეტევის დროს ვითარდება პერიტონიტი, რომელიც ხასიათდება ასეპტიური. ეს ძლიერი გართულებაა, რომელსაც თან ახლავს მუცლის ღრუს აქტიური აგრესიული მოქმედება.
მწვავე შეტევის დროს ვითარდება პერიტონიტი, რომელიც ხასიათდება ასეპტიური. ეს ძლიერი გართულებაა, რომელსაც თან ახლავს მუცლის ღრუს აქტიური აგრესიული მოქმედება.
ინტოქსიკაციის გამო, თირკმელებისა და ღვიძლის მოქმედება დაქვეითებულია. შესაძლებელია სერიოზული პრობლემები კუჭ-ნაწლავის ტრაქტის ფუნქციონირებასთან, ტოქსიკური პნევმონიის განვითარებასთან და ფილტვების შეშუპებასთან დაკავშირებით.
გვიან მწვავე გართულებები ვითარდება პაციენტის შედარებით სტაბილიზაციის პერიოდის შემდეგ. ჩვეულებრივ, პათოლოგიის დაწყებიდან 20-25 დღის შემდეგ. ყველაზე ხშირად, ჩირქოვანი შედეგები დიაგნოზირებულია. მათგან ყველაზე უარესი სისხლის მოწამვლაა.
- მუცლის ღრუში აბსცესი.
- პარაპანკრეასის სინდრომი.
- ჰიპერჰიდროზი.
- პანკრეასის ნეკროზი.
- Pilphlebitis (პორტალური ვენის ანთებითი პროცესი).
- ფსევდოცისტები ან კისტები.
უარყოფით შედეგებს მოიცავს სიმსივნის ნეოპლაზმები, ლიმფადენიტი (ხდება სხეულის ინტოქსიკაციის გამო), პანიკის შეტევები (ტოქსიკური ნივთიერებების უარყოფითი ეფექტების გამო), შინაგანი ორგანოების მრავალჯერადი უკმარისობა.
თუ პანკრეასის ქსოვილის ფესტივალი ხდება, ხოლო კისტები წარმოქმნიან, ეს ფენომენი კლასიფიცირდება, როგორც სიცოცხლისთვის საშიში მდგომარეობა. საჭიროა ქირურგიული მკურნალობა. პროგნოზი ხელსაყრელია მხოლოდ დროული თერაპიით.
ხშირად აღინიშნება არომატული სისხლდენა - ანთებითი ფოკუსში სისხლძარღვის გარღვევით გამოწვეული პათოლოგიური მდგომარეობა.
ქრონიკული დაავადების შედეგები
ქრონიკული დაავადების შედეგები მოიცავს შინაგანი ორგანოების დარღვევებს, რაც უკავშირდება პანკრეასის ფუნქციონირებას. ყველაზე ხშირად, ღვიძლის და ნაღვლის სადინარები დაზარალებულია.
პაციენტს დიაგნოზირებულია ჰეპატიტის რეაქტიული ტიპის, ქოლესტაზი, ქოლეცისტიტი - ნაღვლის სადინარების ანთებითი დაავადება, ჩირქოვანი ქოლანგიტი.
 კისტების წარმოქმნა განპირობებულია პანკრეასის წვენის გადინებით ორგანოს შიგნით სადინარებით. არსებობს ნეოპლაზმების რამდენიმე ტიპი - ნამდვილი და ცრუ. კლინიკური სურათების დაახლოებით 80% -ში დიაგნოზირებულია ყალბი კისტა.
კისტების წარმოქმნა განპირობებულია პანკრეასის წვენის გადინებით ორგანოს შიგნით სადინარებით. არსებობს ნეოპლაზმების რამდენიმე ტიპი - ნამდვილი და ცრუ. კლინიკური სურათების დაახლოებით 80% -ში დიაგნოზირებულია ყალბი კისტა.
მრავალრიცხოვანმა გამოკვლევებმა დაამტკიცა, რომ პანკრეატიტი ეხება დაავადებებს, რომლებიც იწვევს კიბოს განვითარებას. კერძოდ, პანკრეასის კიბო.
სხვა გართულებები გამოირჩევა:
- ტიპი 1 დიაბეტი. განვითარების რისკი უფრო მაღალია, თუ პაციენტს აქვს ალკოჰოლური პანკრეატიტი.
- რკინის დეფიციტის ანემია.
- GERD.
მოზრდილ მამაკაცებში და ქალებში, დაავადებამ შეიძლება გამოიწვიოს პორტული ჰიპერტენზიის პროვოცირება, რაც მუცლის ღრუში ექსუდატის წარმოქმნას იწვევს. გარდა ამისა, ვითარდება საჭმლის მომნელებელი ტრაქტის ვარიკოზული ვენები, რაც ხშირად ვლინდება მასიური სისხლდენით.
დროულად გართულებების ამოცნობის მიზნით აუცილებელია სხეულის ტემპერატურის, წნევის, პულსის, პაციენტის სუნთქვის მონიტორინგი.
მკურნალობის მეთოდები
 ქრონიკული პანკრეატიტის გართულებები და მისი გამწვავება მკურნალობენ სტაციონარულ პირობებში. დიაგნოსტიკური ზომებისა და ლაბორატორიული ტესტების საფუძველზე, ექიმი გირჩევთ მკურნალობის ოპტიმალურ რეჟიმს. ის ყოველთვის განსხვავდება, რადგან ეს დამოკიდებულია დაავადების სპეციფიკურ შედეგებზე.
ქრონიკული პანკრეატიტის გართულებები და მისი გამწვავება მკურნალობენ სტაციონარულ პირობებში. დიაგნოსტიკური ზომებისა და ლაბორატორიული ტესტების საფუძველზე, ექიმი გირჩევთ მკურნალობის ოპტიმალურ რეჟიმს. ის ყოველთვის განსხვავდება, რადგან ეს დამოკიდებულია დაავადების სპეციფიკურ შედეგებზე.
დანიშნეთ ინფუზიური მკურნალობა - თერაპიის მეთოდი, რომელიც გულისხმობს ხსნარის ხალიჩაში შეყვანას, რომელიც ხელს უშლის სხეულის პათოლოგიურ დამარცხებას. დარწმუნდით, რომ დანიშნეთ სამარხვო, ანტიბაქტერიული საშუალებები და სხვა პრეპარატები. ხშირად, ინფიცირებული ქსოვილების ფართო დრენაჟი გამოიყენება.
ამ მექანიკური პროცედურის შემდეგ, ფისტულა ჩნდება, რაც თერაპიას ართულებს. ზოგადად, უპირატესობა ენიჭება მედიკამენტებს. ფარმაკოლოგია წარმოადგენს თერაპიის სამკურნალო საშუალებების ფართო არჩევანს.
თუ ადრეულ ეტაპზე არსებობს პანკრეასის წვენის დიდი დანაკარგი, ეს ჯერ კიდევ არ არის მითითებული ოპერაციისთვის. პანკრეასის უკმარისობა, რომელიც გამოწვეულია ფისტულის მიერ, შეიძლება ანაზღაურდეს ტაბლეტების საშუალებით. უმეტეს შემთხვევაში, ფისტულა თავისით განკურნება. თუ იგი დაკავშირებულია ღრუსთან ან სადინარებთან, რეგენერაციის პროცესი მნიშვნელოვნად შენელებულია.
ოქტრეოტიდი შეიძლება დაინიშნოს ფისტულების სამკურნალოდ. ყოველდღიური დოზა: 100 მკგ კანქვეშ დღეში სამჯერ, თერაპიის ხანგრძლივობაა ხუთი დღე. პრეპარატი აფერხებს ტრიპსინის მოქმედებას, აქვს ანტისპაზმური მოქმედება და ხელს უშლის ზოგად ინტოქსიკაციას.
ოპერაცია მითითებულია ისეთი ფენომენებისთვის, როგორიცაა:
- სისხლდენის არსებობა კისტის ღრუში.
- პლევრიტის ჰემორაგიული ან ჩირქოვანი ფორმა.
- დაღვრილი პერიტონიტი.
- მუცლის ღრუს ღრუს კისტები.
- რღვევა და ზებუნება.
პოსტოპერაციულ პერიოდში ტარდება ანტიბიოტიკოთერაპია (მაგალითად, ფურაზოლიდონი), საჭიროა სპეციალური დიეტა. დანიშნეთ ტკივილგამაყუჩებლები, ინიშნება 5-ჯერ დღეში.
პანკრეატიტის გართულებების პროფილაქტიკა
 პრევენციის პრინციპები მოიცავს ალკოჰოლური სასმელების დიეტის გამორიცხვას, მოწევის შეწყვეტას, დაბალანსებულ დიეტასა და ცხოვრების ჯანსაღ წესს. სერიოზული ზიანი მიაყენა ჯირკვალს ალკოჰოლთან, განსაკუთრებით ხშირი მოხმარებით და დიდი დოზებით. პანკრეატიტით, მკაცრად აკრძალულია დალევა. თუ ეს შეუძლებელია, შეამცირეთ მოხმარება თვეში 1 ჯერ.
პრევენციის პრინციპები მოიცავს ალკოჰოლური სასმელების დიეტის გამორიცხვას, მოწევის შეწყვეტას, დაბალანსებულ დიეტასა და ცხოვრების ჯანსაღ წესს. სერიოზული ზიანი მიაყენა ჯირკვალს ალკოჰოლთან, განსაკუთრებით ხშირი მოხმარებით და დიდი დოზებით. პანკრეატიტით, მკაცრად აკრძალულია დალევა. თუ ეს შეუძლებელია, შეამცირეთ მოხმარება თვეში 1 ჯერ.
ჯანმრთელი ჭამა არის ხანგრძლივი ცხოვრების გასაღები. პაციენტებმა მკაცრად უნდა დაიცვან დიეტა, არ დატვირთონ სხეული მძიმე საკვებით. აუცილებელია ცხიმიანი და მარილიანი უარის თქმა, ყველა პიკანტური კერძების გამორიცხვა. თქვენ უნდა მიატოვოთ საკვები პროდუქტები, რომლებიც შეიცავს კანცეროგენულ ნივთიერებებს - კონსერვანტებს, საღებავებს, არომატს და ა.შ.
ქრონიკული დაავადების გამოვლენის მიზნით, რეკომენდებულია პრეპარატი Pancreatin. დოზა მერყეობს 16,000-დან 32,000 ერთეულამდე დღეში (4 ტაბლეტამდე) ჭამის დროს. მაქსიმალური სადღეღამისო დოზაა 18 ტაბლეტი.
შეგიძლიათ შეაჩეროთ ტკივილი პანკრეასის არატრადიციულ საშუალებებით. ბევრი პაციენტი გირჩევთ მიიღოს decoction ან ინფუზია საფუძველზე ნახევრად მკვდარი მცენარე (მხოლოდ ექიმთან შეთანხმებით).
რა გართულებები შეიძლება გამოიწვიოს პანკრეატიტის ექსპერტებმა თქვან ამ სტატიაში ვიდეოში.
პათოლოგიის მწვავე კურსის შემდეგ გართულებების განვითარება

მწვავე პანკრეატიტის შემდეგ არსებობს ადრეული და გვიანი გართულებები. დაავადების დაწყებიდან რამდენიმე დღეში ადრე მოვა. ეს მოიცავს კუჭ-ნაწლავის სისხლდენას, რომელიც გამოწვეულია ინტოქსიკაციით და წყლულოვანი წარმონაქმნებით კუჭის, პანკრეასის და ნაწლავების ლორწოვან გარსებზე. თირკმლის მწვავე უკმარისობა ან ღვიძლის უკმარისობა ვითარდება. ნიშნები:
- ფერმკრთალი (ჭუჭყიანი) და მშრალი კანი,
- არტერიული წნევა
- ტაქიკარდია
- შარდის გამომუშავების შემცირება ან მისი ნაკლებობა.
შოკი - მისი მიზეზია ძლიერი ტკივილი და ინტოქსიკაცია, რომელიც გამოწვეულია პანკრეასის ნეკროზის დროს პანკრეასის ქსოვილის დაშლით. შოკის მდგომარეობას თან ახლავს ფერმკრთალი, ტაქიკარდია, შარდის დაქვეითება და ფსიქომოტორული აგიტაცია.
ინტოქსიკაციის ფსიქოზი
ინტოქსიკაციის ფსიქოზი - ტიპიურია მათთვის, ვინც ალკოჰოლს ბოროტად იყენებს. ეს გამოიხატება უკონტროლო ქცევით, ჰალუცინაციებით, ჰიპერერთმიით.
სისხლძარღვთა თრომბოზის განვითარების რისკი არსებობს პანკრეასის ქსოვილის დაშლის პროდუქტებით.
გვიანი გართულებები დაავადების დაწყებიდან კვირის 15-20 დღის განმავლობაში ხდება და გამოწვეულია ინფექციით.
ჩირქოვანი პანკრეატიტი, პარაპრეკრეატიტი, პერიტონიტი. მათ ახასიათებთ სხეულის მაღალი ტემპერატურა, ფებრული მდგომარეობა და გაზრდილი ოფლიანობა. მუცლის ღრუს სეფსისის, აბსცესის და ფლეგმონის განვითარების რისკი არსებობს, აგრეთვე კუჭისა და პანკრეასის კისტები და ფისტულები.
პნევმონია და პლევრიტი (ყველაზე ხშირად მარცხენა ცალკეული). სიმპტომები:
- სუნთქვის გაძნელება,
- ქოშინი
- გულმკერდის ტკივილი და ხველა
- ციანოზი.
გართულებები პათოლოგიის ქრონიკულ კურსში
დაავადების ქრონიკული მიმდინარეობა ხასიათდება თანდათანობით და ხშირად არ განსხვავდება გამოხატული სიმპტომებით. მაგრამ ნუ უგულებელყოფთ თუნდაც ყველაზე, ერთი შეხედვით უმნიშვნელო სიმპტომებს. ყოველივე ამის შემდეგ, მცირე ტკივილი ზედა მუცლის არეში შეიძლება ასევე გამოიწვიოს ნაწლავის კიბო.
ქრონიკული პანკრეატიტის გართულებები გამოიხატება საჭმლის მომნელებელი ორგანოების დაზიანებით, პანკრეასის დაავადებებთან. ყველაზე ხშირად, ბილიარული სისტემა და ღვიძლი განიცდიან:
- რეაქტიული ჰეპატიტი
- ქოლესტაზი სიყვითლით ან მის გარეშე,
- ჩირქოვანი ქოლეცისტიტი,
- ჩირქოვანი ქოლანგიტი.
ანთების შედეგად, პანკრეასის წვენის გადინება რთულია, რაც იწვევს ქრონიკული პანკრეატიტის საერთო გართულებას - კისტების ან ფსევდოცისტების გაჩენას. ცრუ ცისტიტი შემთხვევების დაახლოებით 80% -ს შეადგენს.
პანკრეასის და დიაფრაგმისა და პლევრის ღრუსთან პანკრეასის სიახლოვის გამო, ხშირია გართულებები პლევრის ან პნევმონიის სახით. ქრონიკული პანკრეატიტი ზრდის პანკრეასის კიბოს განვითარების რისკს.
20 წელზე მეტი ხნის განმავლობაში დაავადებული ადამიანი, მგრძნობიარეა პანკრეასის კიბოს განვითარებაში, შემთხვევების 4-8% -ში. ნაკლებად გავრცელებული გართულებები მოიცავს:
- შაქრიანი დიაბეტი
- კუჭ-ნაწლავის ტრაქტის პათოლოგიების განვითარება,
- თორმეტგოჯა ნაწლავის ქრონიკული ობსტრუქცია.
დაავადების ალკოჰოლური ხასიათის გართულებები
ალკოჰოლის ბოროტად გამოყენებამ უარყოფითი გავლენა მოახდინა მთელ სხეულზე, განსაკუთრებით კი კუჭქვეშა ჯირკვალზე, რაც საკმაოდ მძლავრი გართულებების განვითარების პროვოცირებას ახდენს. მცირე რაოდენობით ალკოჰოლის ხშირმა გამოყენებამაც კი შეიძლება სერიოზული შედეგები გამოიწვიოს.
პაციენტი საავადმყოფოშია განთავსებული გამოკვლევისა და მკურნალობისთვის. პირველი დღეები მოითხოვს საკვების სრულ უარყოფას, მომავალში - მკაცრი დიეტა. მოწევა და ალკოჰოლი მკაცრად აკრძალულია.
გამოკვლევის დასრულების შემდეგ ექიმი განსაზღვრავს მკურნალობის ტაქტიკას - კონსერვატიულ ან ქირურგიულ მეთოდს. უმეტეს შემთხვევაში, ალკოჰოლური პანკრეატიტის გართულებები მოითხოვს ქირურგიულ ჩარევას.
ალკოჰოლიზმის გამო ქრონიკული პანკრეატიტი შეიძლება შეუმჩნეველი დარჩეს დიდი ხნის განმავლობაში. ხშირად, პაციენტები არ მიდიან ექიმთან, რისკი აქვთ სინანულის სინდრომის გამო. შედეგად, დაავადება პროგრესირებს, პირის კეთილდღეობა გაუარესდება და სერიოზული გართულებები ჩნდება მწვავე პანკრეატიტის ან პანკრეასის ნეკროზის 2-3 – ე ეტაპზე.
გართულებების პროგნოზი და პროფილაქტიკა
მწვავე და ქრონიკული პანკრეატიტის გართულებებმა შეიძლება გამოიწვიოს სიკვდილი, ხოლო პანკრეასის ნეკროზის განვითარებასთან ერთად, სიკვდილიანობა აღწევს 70% -ს. გართულებების განვითარებაში ბოლო როლი არ თამაშობს სხვა არსებულ დაავადებებს და ადამიანის ცხოვრების წესს.
დაავადების ქრონიკულ კურსში დაგვიანებული გაუარესების თავიდან ასაცილებლად აუცილებელია პანკრეასის მდგომარეობის მუდმივი მონიტორინგი - ულტრაბგერითი გამოკვლევების გავლა და სისხლის ტესტების ჩატარება.
დაავადების მწვავე განვითარების შემთხვევაში - დაუყოვნებლივ მიმართეთ კვალიფიციურ სამედიცინო დახმარებას.
მკურნალობის აუცილებელი კურსის გავლის შემდეგ, მომავალში აუცილებელია თქვენი დიეტის მუდმივად მონიტორინგი:
პანკრეატიტისთვის დიეტის დაცვა ღირს
- დაიცავით გარკვეული დიეტა, დიეტა,
- მთლიანად აღმოფხვრა ალკოჰოლი და თამბაქო,
- დროულად მკურნალობა კუჭისა და საჭმლის მომნელებელი სხვა ორგანოების დაავადებები.
პანკრეატიტი არის სერიოზული დაავადება, რომელიც დიდწილად დამოკიდებულია თავად პიროვნებაზე. ორი ძირითადი დასკვნის გაკეთება, რაც შეიძლება გამოვიტანოთ - თქვენ უნდა დაიცვან ჯანსაღი ცხოვრების წესი და დროულად მიმართოთ ექიმს. წინააღმდეგ შემთხვევაში, უმნიშვნელო სისუსტემაც კი შეიძლება გამოიწვიოს შეუქცევადი შედეგები.
მწვავე პანკრეატიტის გართულებები: ჩირქოვანი გართულებები


ექიმს დაუდგინდა მწვავე პანკრეატიტი. ალბათ, თქვენ პირველად შეხვდით ამ დაავადებას და არ იცით, თუ როგორ უნდა მოიქცეთ, რეაგირება, რა უნდა გააკეთოთ, რათა სწრაფად მოიცილონ დაავადების სიმპტომები.
და აი, მუქარის შესახებ ინფორმაცია შედეგებისა და გართულებების შესახებ სხვადასხვა წყაროდან ჟღერს. ნათესავები, მეგობრები, რომლებიც ერთმანეთს ეჯიბრებიან ამ შიშების, პრობლემების, ინტერნეტით, არანაკლებ უარყოფითია. ჩვენ შევეცდებით თავად გავიგოთ დაავადება და რამდენად საშიშია და გახეხილი მწვავე პანკრეატიტის გართულებები.
პანკრეასი
ადამიანის პანკრეასი საჭმლის მომნელებელი სისტემის ერთ – ერთი ყველაზე მნიშვნელოვანი ორგანოა, ის მუცლის ღრუს სიღრმეშია განლაგებული, ქვედა, მუცლის მარცხნივ (შესაბამისად, სახელი მას აქვს), შედგება სამი განყოფილებისგან (თავი, სხეული და კუდი). მის გვერდით არის ელენთა და ნაღვლის ბუშტი. ჯირკვლის გაფართოებული თავი განლაგებულია საცხენოსნო ჯირკვლის შიგნით, რომელიც ქმნის თორმეტგოჯა ნაწლავს.
პანკრეასის ფორმა წააგავს წაგრძელებულ მსხალს, რომელიც ვრცელდება განივი მიმართულებით ნაწლავსა და ელენთა შორის. რკინა ყველაფერში ყველაზე დიდია ადამიანის სხეულში. პანკრეასის აქვს მოწითალო-მოყვითალო ფერი, ლობირებული სტრუქტურა, თავზე დამცავი კაფსულა დაფარული.
ორგანოს ევალება ორი ძირითადი ფუნქცია - რამდენიმე ჰორმონის სინთეზი (მაგალითად, ინსულინი, გლუკოგენი, სომატოსტატინი და ა.შ.) და პანკრეასის წვენის წარმოება საჭმლის დროს, რომელიც მონაწილეობს საკვების მონელებაში, რომელიც მიიღო კუჭის ნაწლავში ნაწლავის დამუშავების შემდეგ. თორმეტგოჯა ნაწლავი.
რკინაში წვენი უმოქმედო ეტაპზეა (შესაბამისად, ის თავისით არ იწოვს), და როდესაც ის Wirsung სადინარში გადადის თორმეტგოჯა ნაწლავში, ის თავის მდგომარეობას აქტიურად ცვლის და იქ უკვე მისი თითოეული ფერმენტი (ფერმენტი) იშლება ცილებს, ნახშირწყლებს და ცხიმს ელემენტარულად აქცევს. დონე შეიწოვება უჯრედებით.
პანკრეატიტი: მისი ფორმები და სიმპტომები
თუ სხეულის ნორმალურ ფუნქციონირებაში არსებობს გაუმართაობა, ყველაზე ხშირად ადამიანი იძენს დაავადებას, როგორიცაა პანკრეატიტი. ეს, ფაქტობრივად, ანთებითი პროცესია, რომელიც თავიდან შეიძლება მოხდეს აბსოლუტურად შესამჩნევად, ასე რომ ადამიანს შეუძლია გამოტოვოს დაავადების საწყისი ფორმა და ის უკვე იგრძნოს უკვე, როდესაც დაავადებამ განვითარების მწვავე ფორმა მიიღო.
პანკრეატიტი ძირითადად იყოფა ოთხ ფორმაში: საწყისი, რეაქტიული, მწვავე და ქრონიკული. ყველაზე ხშირად, დაავადება ვლინდება და ასოცირდება ადამიანის ცუდ კვებასთან, კვების რეჟიმის არარსებობასთან ერთად, შემწვარი, ცხიმოვანი, შებოლილი კერძების ბოროტად გამოყენება, ალკოჰოლი.
პანკრეატიტის მეორე ყველაზე გავრცელებული მიზეზი (მისი რეაქტიული ფორმა) არის კუჭ-ნაწლავის ტრაქტის სხვა ორგანოების დაავადებები (კუჭ-ნაწლავის ტრაქტი).
ასევე, ეს შეიძლება ითვალისწინებდეს ფიზიკური დატვირთვის ნაკლებობას, ბოროტად გამოყენებას, ნარკოტიკების არასათანადოდ გამოყენებას და ა.შ. ექიმები ყველაზე ხშირად აკეთებენ მწვავე პანკრეატიტის დიაგნოზირებას, რადგანჩვეულებრივ, პაციენტი მათთან მოდის დაავადების ამ ფორმით. მწვავე პანკრეატიტის ძირითადი ნიშნებია:
- სხვადასხვა სიმძიმის, წყაროს ტკივილი (დამოკიდებულია იმაზე, თუ რა არის ანთება: თავი, სხეული ან კუდი), როგორც წესი, ბუნდოვანი ბუნება, ცხიმიანი, შებოლილი, ცხარე საკვების და ალკოჰოლის შეწამებიდან 30 წუთის შემდეგ.
- გახანგრძლივებული გულისრევა, ღებინების პროცესად გადაქცევა, რელიეფის ნიშნების გარეშე, ფხვიერი განავალი.
- სისხლდენა, სიმძიმე, სიბრტყე.
- სხეულის ტემპერატურის მომატება, მუდმივი დაღლილობა, ძილიანობა.
- შარდის, განავლის ფერის შეცვლა.
- პირის სიმშრალე, კანის ფერი იცვლება ყვითლად, იქმნება ლორწოვანზე თეთრი საფარი და ა.შ.
დაავადებათა მკურნალობა და სხეულის შეკეთება
უსიამოვნო მდგომარეობის პირველი ნიშნის გამოვლენის შემდეგ, სასურველია, სამედიცინო დახმარება მოიძიოთ მომდევნო რამდენიმე დღეში. გასტროენტეროლოგი, პაციენტის გამოკვლევა, მისი პრეტენზიების მოსმენა, მუცლის პალპაცია, პირველადი დიაგნოზის გაკეთებას გააკეთებს. ზემოთ ჩამოთვლილი სიმპტომებით, ჩვეულებრივ, მწვავე პანკრეატიტი ინიშნება.
გარდა ამისა, როგორც წესი, თუ პირის მდგომარეობა დაუშვებს, იგი იგზავნება კლინიკურ ტესტებზე, გადის აპარატურული გამოკვლევა და მეორე ვიზიტის შედეგად მიღებული შედეგების საფუძველზე, ექიმი მას ატარებს განახლებულ დიაგნოზს. განვიხილოთ სტატიის ჭრილში მწვავე პანკრეატიტის დიაგნოზის დასადასტურებელი ვარიანტი.
ჩვეულებრივ, პირველი, რაც ექიმს გირჩევთ (თუნდაც პირველადი გამოკვლევის დროს) არის მკაცრი თერაპიული დიეტა (შიმშილობა სქემის მიხედვით, შესაძლებელია პირველი ორი დღის განმავლობაში). ტკივილგამაყუჩებლები, მედიკამენტები, რომლებიც აღადგენს ფერმენტების წარმოქმნის ფუნქციას, ახდენენ პარენქიმის მუშაობის რეაბილიტაციას, დაკავშირებულია დიეტასთან.
დიეტა გულისხმობს რიგი საკვების, კერძების უარს. ექიმი რეკომენდაციას უწევს მცირე ნაწილში საკვების მიღებას, კვებათა რაოდენობის გაზრდა დღეში 5-6-ჯერ, საჭმლის დაჭრა, გაცხელება, ღუმელში მოთავსება, მოხარშვის, ჩაშუშვის სერვისი.
შეზღუდვები ეხება ცხიმოვან ხორცს, თევზს, რძის პროდუქტებს, ახალ პურს (განსაკუთრებით თეთრი), yolk (პირველ კვირებში), მარგალიტი ქერის, ფეტვი, ლობიო, ხახვი, ნიორი, რადიშ, თეთრი კომბოსტო, ყურძენი, ბანანი, შოკოლადის პროდუქტები, ყავა ა.შ. შეგიძლიათ მიირთვათ უცხიმო ტიპის ხორცი, თევზი, უცხიმო რძის პროდუქტები, ბოსტნეული: სტაფილო, კარტოფილი, ჭარხალი, zucchini, გოგრა და ა.შ., ხილიდან - გამომცხვარი ან გახეხილი, მაგალითად, ვაშლი, მსხალი.
პანკრეატიტის გართულებები - რა არის ისინი?
თუ დროულად ყურადღება არ მიაქციეთ პანკრეასის დაავადების ნიშანს, დაუყოვნებლივ არ მიდიხართ ექიმს, შეგიძლიათ დააყოვნოთ დაავადება, მაშინ ის გადადის უფრო საშიში მწვავე ფორმით, რის შედეგადაც შესაძლებელია მწვავე პანკრეატიტის სხვადასხვა გართულებები. რა ემუქრება პაციენტის დაავადებას დაავადებისადმი დამოკიდებულებას? ამის შესახებ უფრო მოგვიანებით.
როგორც წესი, პაციენტი, რომელიც დროულად არ ეძებს სამედიცინო დახმარებას, უფრო რთული დაავადება განიცდის იმის გამო, რომ ასოცირებული ნეგატიური პროცესები უკავშირდება პანკრეატიტს. მაგალითად, პანკრეასის წვენის ფერმენტები შედიან სისხლში, იცვლება მისი შემადგენლობა, აგრეთვე კოროზირებული ჯირკვლის უჯრედების დაშლის ნაშთები.
ერთად აღებული, ისინი ინფექციური გარემოა სისხლისთვის, დაინფიცირდნენ იგი. საჭმლის მომნელებელი სხვა ორგანოები (ნაღვლის ბუშტი, ღვიძლი, თორმეტგოჯა ნაწლავი, კუჭი და ა.შ.) ვერ ხერხდება ჯირკვლის პრობლემების გამო.
მართლაც, როგორც მოგეხსენებათ, მწვავე პანკრეატიტი არის დაავადება, რომელიც ხასიათდება, inter alia, ფერმენტების წარმოების გაზრდილი დონით, რომლებიც, თავის მხრივ, იწყებენ ჯირკვლის უჯრედების "ჭამს" და, შედეგად, ხდება მისი გადაგვარება და ნეკროზი.
ექიმები განასხვავებენ პანკრეატიტის გართულებების ორ სტადიას: ადრეული და გვიან.
გართულების ადრეულ ეტაპზე
გართულებების ადრეული სტადია შეიძლება მოხდეს დაავადების დასაწყისში, რაც უფრო ამძაფრებს პაციენტის უკვე სერიოზულ მდგომარეობას. გართულებების ადრეული სტადიის ნიშნებია:
- შოკის მდგომარეობა.
- ინტოქსიკაცია.
- პნევმონიის განვითარება (ფილტვის შეშუპება).
- ღვიძლის მწვავე უკმარისობა.
- სისხლძარღვების თრომბოზი.
- სიყვითლის ნიშნები.
- კუჭ-ნაწლავის დაშლა (სისხლდენა, წყლულები).
- პერიტონიტი
- ფსიქიკური აშლილობები, მათ შორის ჰალუცინაციებში გადასვლის, დელირიუმის, ნერვული გაღიზიანების ჩათვლით.
- პერიკარდიტი და ა.შ.
ჩამოთვლილი სიმპტომებიდან, ყველაზე საშიში და ამავე დროს გამოვლენილი პაციენტების თითქმის ნახევარში არის პერიტონიტი. ეს მხოლოდ ჩირქოვანი გართულებები განიხილება ყველაზე სერიოზულ შედეგებამდე.
იმისთვის, რომ დროულად დაინახოთ საშიში საფრთხე, საჭიროა მუდმივად აკონტროლოთ დღის განმავლობაში პაციენტის ტემპერატურის დინამიკა, კანის ფერი, ლორწოვანი გარსი, აგრეთვე სუნთქვის სიხშირე, რიტმი, პულსი და წნევა.
მეორადი ინფექცია
მეორე ეტაპი არის მწვავე პანკრეატიტის გართულებები გვიან, დაავადების დაწყებიდან ორი კვირის შემდეგ. მათივე თქმით, ექსპერტები - მეორადი ინფექცია. გარდა ამისა, დამატებით სიმპტომებს უერთდება:
- მუცლის ღრუს აბსცესი.
- ცხელება.
- მუდმივი გაზრდილი ოფლიანობა.
- ფილტვის კრუნჩხვები (ჟანგბადის ნაკლებობა), უხეშობა, დაძაბულობა.
- გულისტკივილი
- ჩირქოვანი პერიტონიტი.
- ფლეგმონი.
- ფისტულები მუცელში, ნაწლავებში.
- ჯირკვლის ნეკროზი.
- სისხლის მოწამვლა.
- სიმსივნური წარმონაქმნები, კისტები პანკრეაში.
- პილეფლებიტი.
- შინაგანი და გარეგანი სისხლდენა და ა.შ.
თუ პაციენტი ღრმა შოკში იმყოფება, მას აქვს ”ზემოაღნიშნული” სიმპტომები, გარდა ამისა, დაიწყო სეფსისი (ჩირქოვანი პროცესები), ეს ყველაფერი იმდენად სერიოზულია, რომ მას შეუძლია სიკვდილამდეც კი მიგვიყვანოს, ეს დამოკიდებულია სხეულის სიძლიერეზე, პირის ასაკზე, მის მდგომარეობაზე. იმუნური სისტემა, ნათესავების სიჩქარე ექიმთან დაკავშირების და რეანიმაციის დროულად გათვალისწინებით.
მწვავე პანკრეატიტის გართულებები უფრო მეტია, ვიდრე საფრთხე, ეს შეიძლება გამოიწვიოს ცხოვრებასა და სიკვდილს შორის თამაში, არ უნდა დაგვავიწყდეს ამის შესახებ! უყურეთ პაციენტის მდგომარეობას! მიზანშეწონილია, არ მიიყვანოთ სხეული მწვავე პანკრეატიტის გართულების გვიან ეტაპზე, ისე, რომ არ წამოხვიდეთ და გამოჯანმრთელდეთ დიდი ხნის განმავლობაში.
ქრონიკული პანკრეატიტის გართულებები
ცალკე უნდა ითქვას ქრონიკული პანკრეატიტის და მისი გართულებების შესახებ, რომლებიც არანაკლებ მზაკვრული და საშიშია. ყველაზე ხშირად, პანკრეატიტის გართულებები ქრონიკულ მდგომარეობაში ხასიათდება სხეულის სხვა ორგანოებისა და სისტემების დაზიანებით.
დაავადებული ჯირკვალი ახდენს ღვიძლის, ბილიარული სისტემის პროვოცირებას, მათში იწყება ანთებითი პროცესები, რამაც შეიძლება გამოიწვიოს ჰეპატიტი, ქოლეცისტიტი, ჩირქოვანი ქოლანგიტი, ქოლესტაზი სიყვითლით, ქოლესტაზი სიყვითლის გარეშე, ქოლესტაზი სიყვითლის გარეშე, რკინის დეფიციტის ანემია, GERD და ა.შ. პლევრიტი, პნევმონია. კუჭის ლორწოვან გარსზე, საყლაპავში, წყლულების რისკი იზრდება.
რაც შეეხება თავად ჯირკვალს, მასში კისტები შეიძლება ჩამოყალიბდეს. ეს არის ორგანოს კედლების უჯრედების დაშლის შედეგი. კენკრები ასევე ქრონიკული პანკრეატიტის პირდაპირი გართულებაა. შაქრიანი დიაბეტი შეიძლება განვითარდეს დაავადების ქრონიკულ ეტაპზე.
ზემოაღნიშნულიდან უნდა დავასკვნათ, რომ მწვავე, ქრონიკული პანკრეატიტის გართულებები მნიშვნელოვნად ამძიმებს პაციენტის მდგომარეობას, ამძიმებს დაავადების მიმდინარეობას და სიკვდილსაც კი იწვევს (ყველა შემთხვევაში 15% -მდე). ნუ მიიყვანთ საკუთარ თავს და სხეულს დაავადების მძიმე კურსამდე. დროულად მიმართეთ სამედიცინო დახმარებას, იყავით ნაწილობრივი საკუთარი ცხოვრებისთვის, ბედისთვის!
პანკრეასის ანთება ან პანკრეატიტი


პანკრეატიტს ეწოდება პანკრეასის ქსოვილის ანთება.
მწვავე პანკრეატიტი არის ძალიან საშიში დაავადება, რომელსაც თან ახლავს ანთებითი ნეკროზული და სკლეროზული ორგანოების დაზიანება, კუჭქვეშა ჯირკვლის თორმეტგოჯა ნაწლავში წარმოქმნილი წვენის დაქვეითების შედეგად.
გარდა ამისა, წნევა იზრდება სადინარებში, ჯირკვლის უჯრედები დაზიანებულია. პათოლოგიური პროცესების გამო, ხდება ავტოლიზაცია (თვით მონელება) და ორგანოთა ქსოვილების შემდგომი ნეკროზი.
ტოქსინები, რომლებიც შედიან სისხლში ნეკროზული ადგილების დაშლის შემდეგ, შხამს სხეულს, აზიანებს თავის ტვინს, თირკმელებს, ღვიძლს და ფილტვებს.
ქრონიკული პანკრეატიტი ემყარება პროგრესირებადი პანკრეასის დისფუნქციას ჯირკვლის პარენქიმის თანდათანობითი შეკუმშვის გამო (ინდუქცია). ეს პროცესი ვითარდება ნეკროზული ქსოვილის ადგილზე შემაერთებელი ქსოვილის ზრდის, ნაწიბურების, ფსევდოზისტების წარმოქმნის და ადგილების კალციფიკაციის შედეგად.
დაავადების დაცვა
ყველა მწვავე გადაუდებელ ქირურგიულ პათოლოგიას შორის, პანკრეატიტი მე -3 ადგილზეა დანიშვნის სიხშირეში, აპენდიციტის, ქოლეცისტიტის შემდეგ. ეს ძირითადად გვხვდება ზრდასრულ ასაკში (35-60 წლამდე), განსაკუთრებით 35-45 წლის განმავლობაში.
მამაკაცები დაავადების მწვავე და ქრონიკული ფორმით დაავადებულნი 3-ჯერ ნაკლებიავიდრე ქალები. ბავშვებში, დაავადება თან ახლავს ყველა გასტროენტეროლოგიური პრობლემის 10% -მდე.
პანკრეატიტის მიზეზები
არსებობს მრავალი მიზეზი, რამაც შეიძლება გამოიწვიოს მწვავე პანკრეატიტის განვითარების პროვოცირება. მიუხედავად ამისა, დაავადების ეტიოლოგიაში განსაკუთრებული ადგილი ენიჭება ალკოჰოლიზმს: შემთხვევების 50% -ში ეს არის ალკოჰოლის ბოროტად გამოყენება, რაც იწვევს პანკრეასის დაზიანებას. ადამიანების 20% -ში განიცდის პანკრეატიტის სიმპტომებს ქოლელითაზიის გამო, ხოლო დაახლოებით 5% - შინაგანი ორგანოების ოპერაციის გამო.
პანკრეატიტის მწვავე შეტევის სხვა მიზეზები შეიძლება იყოს:
- უხვი ცხიმოვანი საკვების ხშირი მოხმარება.
- შიმშილი.
- ჰიპერლიპიდემია.
- პერიტონეალური დაზიანება პანკრეასის დაზიანებით.
- ჯირკვლის მახლობლად არტერიების თრომბოზი და თრომბოემბოლია.
- კუჭის წყლული, თორმეტგოჯა ნაწლავი.
- სერიოზული სისტემური ალერგია.
- ტოქსიკური მოწამვლა.
- ვირუსული ყბა.
- ციტოსტატიკის, გლუკოკორტიკოსტეროიდების, ესტროგენების, სულფონამიდების ხანგრძლივი გამოყენება.
- თირკმლის დაზიანება, თირკმელების გადანერგვა.
- ჰიპერკალციემია.
- პანკრეასის სიმსივნეები.
- შაქრიანი დიაბეტი.
ქრონიკული პანკრეატიტი შეიძლება იყოს მწვავე დაავადების გახანგრძლივების შედეგი. მიუხედავად ამისა, ყველაზე ხშირად პანკრეატიტის ეს ფორმა დროთა განმავლობაში ვითარდება ნაღვლის ბუშტის ქრონიკული დაავადებების ფონზე, სადინარებში ქვების არსებობისას, არათანაბარი დიეტის შედეგად ან ალკოჰოლიზმით.
პანკრეატიტის განვითარების რისკის ფაქტორები:
- მემკვიდრეობით დატვირთული
- ატროფიული გასტრიტი,
- დაბალი საავტომობილო საქმიანობა
- ქრონიკული ქოლეცისტიტი
- ქრონიკული ინფექციის ფოკუსის არსებობა,
- პარაზიტული ინფექციები,
- იმუნიტეტის დაქვეითება,
- ანომალიები პანკრეასის სტრუქტურაში.
ბავშვებში, პანკრეატიტის მიზეზები უფრო ხშირად ხდება დიეტის დარღვევები, ორგანოების ვირუსული დაზიანება, ტრავმა, აგრეთვე სტრუქტურის ან პანკრეასის ფუნქციონირების თანდაყოლილი მანკები.
კლასიფიკაცია და ტიპები
ქრონიკულ პანკრეატიტს შორის, არსებობს:
- პანკრეატიტის გამოთვლა (შემთხვევების 90% მდე).
- ობსტრუქციული პანკრეატიტი.
- ფიბრო-ინდუქციური პანკრეატიტი.
თუ დაავადება ჩნდება დამოუკიდებელი პათოლოგიის სახით, იგი ითვლება პირველადი. იმ შემთხვევაში, თუ ქრონიკული პანკრეატიტი სხვა დაავადებების ფონზე ვითარდება, მას მეორეხარისხოვებას უწოდებენ.
დაავადების მწვავე ტიპი დიფერენცირებულია:
- შეშუპებული პანკრეატიტი.
- სტერილური (რეაქტიული) პანკრეატიტი (შეიძლება იყოს ცხიმოვანი, ჰემორაგიული, შერეული).
- დაინფიცირებული პანკრეასის ნეკროზი.
დაზარალებული ადგილის მიხედვით, პანკრეატიტის დროს ქსოვილის ნეკროზი არის მცირე ფოკალური, საშუალო ფოკალური, დიდი ფოკალური, ტოტალი (იშვიათად).
ეტაპები და ფაზები
დაავადების დროს შეიძლება განვასხვავოთ მწვავე, მორეციდივე, ქრონიკული პანკრეატიტი და ქრონიკული ფორმის გამწვავება. ამ შემთხვევაში, მორეციდივე პანკრეატიტი და ქრონიკული გამწვავება პრაქტიკულად არ განსხვავდება ერთმანეთისაგან.
პანკრეატიტის მიმდინარეობის ეტაპები:
- ფერმენტული არსებობს პანკრეასის ნეკროზი, ვითარდება ენდოგენური ინტოქსიკაცია (5 დღემდე).
- რეაქტიული. წარმოადგენს სხეულის რეაქციას ქსოვილების ნეკროტიზაციაზე (უჯრედის ინფილტრატი, 6-14 დღე).
- ყადაღის ეტაპი. არსებობს მკვდარი საიტების გამიჯვნა, ტოქსინების გათავისუფლება. ამ ფაზის განვითარების 2 ვარიანტი არსებობს - ასეპტიური და სეპტიური (ჩირქოვანი) სისხლდენით, აბსცესებითა და სეფსით (მე –14 დღიდან შემდეგ).
- შედეგების ფაზა. ამ პერიოდის განმავლობაში, სხეული "გადარჩა" დაავადების შედეგებს (6 თვემდე).
სიმპტომები და ნიშნები
ფერმენტულ ფაზაში კლინიკური სურათი ყველაზე გამოხატულია. მთავარი სიმპტომია ტკივილი მუცლის ზედა ნაწილში, სარტყელში და ძალზე ძლიერი, გულის მიცემისას, მუცლის უკან.
პაციენტი უნდა ეძებოს კომფორტული პოზიცია მისი მდგომარეობის შემსუბუქების მიზნით. ყველაზე ინტენსიური ტკივილი აღინიშნება რეაქტიული პანკრეატიტის ჰემორაგიული ტიპით.
როგორც კი ნეკროზირება ხდება პანკრეასის ნერვული დაბოლოებების დაფარვა, ტკივილი გარკვეულწილად იშლება.
დაავადების სხვა ნიშნები:
- სიმსუბუქე, მაგრამ მკვეთრი მუცლის სიმკვეთრე პალპაციის დროს,
- გულისრევა, ღებინება, ხშირად უკონტროლო, ნაღვლისა და ლორწოს გათავისუფლებით,
- სისხლის მინარევები ღებინებაში, მუქი ღებინება,
- კანის ფერმკრთალი, ციანოზი,
- სიყვითლე (ნაღვლის სადინრების შეკუმშვით),
- პირველ დღეს სხეულის ტემპერატურის დაქვეითება,
- ცხელება ქსოვილის ნეკროზის განვითარებით,
- არითმია, პანკრეასის ნეკროზით - ჰიპერტენზია და გულის ფუნქციის დარღვევა (დაშლის წინ),
- delirious სინდრომი (ჰალუცინაციები, სისულელე),
- ენის გადახურვა ნაცრისფერი საფარით,
- bloating
- აორტის პულსაციის გაუჩინარება ეპიგასტრიკულ ზონაში.
შემდგომ ეტაპზე პაციენტის მდგომარეობა ოდნავ უმჯობესდება. ტკივილები არ ხდება მუდმივი, ღებინება არ არის, სხეულის ტემპერატურა, გულისცემა ნორმალიზდება. თუ კრუნჩხვის ფაზა მიმდინარეობს ჩირქოვანი პროცესებით, ადამიანის ჯანმრთელობა კვლავ გაუარესდება, ზემოთ აღწერილი სიმპტომები, ისევე როგორც წელის არეში შეშუპების ზრდა, უერთდება.
ქრონიკული პანკრეატიტი ხასიათდება ხშირი ტკივილის ტკივილებით მარცხენა ჰიპოქსტრიუმში, ეპიგასტრიუმში, უკანა მხარეს, გულზე სხივში მყოფი, მუწუკები.
ტკივილის შეტევა შეიძლება მოხდეს ცხიმოვანი საკვების, ალკოჰოლის, სანელებელი საკვების მიღების შემდეგ. ავადმყოფები უჩივიან დიარეას, წონის დაკლებას, მადის დაქვეითებას, ხორცის უკმაყოფილებას, ბელაქსს, მეტეორიზმს, გულისრევას. დიარეა უფრო ხშირად ხდება ნაყოფისებური, ცხიმოვანი შეშუპებით. ხშირად უერთდება დიაბეტს. ამ შემთხვევაში, არსებობს წყურვილი, "სასტიკი" მადა.
პანკრეატიტის შედეგები და გართულებები
ყველაზე სერიოზული მდგომარეობა აღინიშნება ჰემორაგიული პანკრეასის ნეკროზით. ადამიანს შეუძლია დაიღუპოს დაავადების პირველი ნიშნების განვითარების შემდეგ ერთი დღის განმავლობაში. პანკრეატიტის ცხიმოვანი ტიპის პროგნოზი განისაზღვრება ნეკროზის გავრცელების არეალით, აგრეთვე პანკრეასის შეშუპების მასშტაბებით.
ექიმთან სწრაფი ვიზიტით, დაავადება შეიძლება "დაფაროთ" პირველ ეტაპზე, პანკრეატიტის გადასვლის შემდეგ ეტაპზე დაშვება ემუქრება თითოეული მათგანის თანდათანობით გადასვლას და სერიოზული გართულებების განვითარებას.
შედეგები შეიძლება იყოს:
- პანკრეოგენული შოკი, ენდოგენური ინტოქსიკაცია.
- პერიტონიტი
- რეტროპერიტონეალური სივრცის აბსცესი ან phlegmon.
- კუჭისა და მსხვილი ნაწლავის ნეკროზი.
- პანკრეასის ფისტულა.
- საჭმლის მომნელებელი ტრაქტისგან სისხლდენა.
- თირკმლის მწვავე უკმარისობა, ღვიძლის უკმარისობა.
- ფილტვების მწვავე დაზიანება.
- ცერებრალური შეშუპება.
მწვავე პანკრეატიტის სიკვდილიანობა - 15% -მდე, ჰემორაგიული ფორმებით და დიდი ფოკალური ან მთლიანი ნეკროზით - 70% -მდე. ქრონიკული პანკრეატიტის მთავარი საშიშროებაა ფატალური გამწვავებები, შაქრიანი დიაბეტის და პანკრეასის კიბოს განვითარება.
დიაგნოსტიკა
მწვავე პანკრეატიტის დროს, პაციენტი ჰოსპიტალიზირებულია საავადმყოფოს ქირურგიულ განყოფილებაში. დაავადების ქრონიკული ფორმის გამოკვლევები ტარდება როგორც დაგეგმილია.
ლაბორატორიული ტესტები, რომლებიც გამოიყენება დიაგნოზის დასადგენად:
- სისხლის ბიოქიმია (ფასდება ტრანსამინაზას, ამილაზას, ტრიპსინის, ფოსფოლიპაზას, რიბონუკლეზა, ბილირუბინის მაჩვენებლები),
- ზოგადი სისხლის ტესტი (ლეიკოციტოზი, აღინიშნება ESR დაჩქარება),
- შარდის ტესტები (სულ, ამილაზას შემცველობა),
- კოპროგრამი.
გამოკვლევის ინსტრუმენტულ მეთოდებს შორისაა ულტრაბგერა, რენტგენოგრაფია, პანკრეასის MRI და მუცლის ღრუს მთელი რიგი, კუჭისა და თორმეტგოჯა ნაწლავის ფიბროგასტრადოდოდინოსკოპია. ზოგიერთ შემთხვევაში შეიძლება საჭირო გახდეს დიაგნოსტიკური ლაპაროსკოპია და ინვაზიური ანგიოგრაფია.
პანკრეასის გასინჯვის სპეციალური მეთოდებია რეტროგრადული ქოლანგიოპანკრეოგრაფია, შერჩევითი მეზენტერიკოგრაფია და ჯირკვლის ქსოვილის რადიოიზოტოპური სკანირება.
დიფერენციალური დიაგნოზი ტარდება პანკრეასის კიბოს, ქოლელითაზიის, კუჭის წყლულების პერფორაციის, ენტერიტის, ქოლეცისტიტის, მეზენტერული ინფარქტის, ნაწლავების მწვავე ობსტრუქციის, აორტის ანევრიზმის, აპენდიციტის და ელენთის ზოგიერთი დაავადების დროს.
გართულებების კლასიფიკაცია
მწვავე პანკრეატიტი ხასიათდება ფაზური კურსით და მრავალფეროვანი გართულებებით - პანკრეასის და ახლომდებარე ორგანოების ქსოვილებში პათოლოგიური ცვლილებები.
პანკრეატიტის ჩირქოვანი გართულებები ვითარდება პანკრეასის ქსოვილისა და პანკრეასის წვენის, სისხლისა და ლიმფის, მეზობელი ორგანოების აგრესიული მოქმედების შედეგად, აგრეთვე მეორადი ინფექციის ანთებითი პროცესის შეერთებით.
პანკრეასის ანთების ჩირქოვან-სეპტიური გართულებები:
- ფერმენტული დიფუზური პერიტონიტი (პერიტონეუმის და მუცლის ღრუს ორგანოების სეროზული მემბრანების ფართო ანთება),
- მუცლის ღრუს, იზოლირებული ჩირქოვანი ღრუს კედლების აბსცესები (მუწუკების ღრუს ორგანოები, რომლებიც მოიცავს მუცლის ღრუს ორგანოებს,
- პანკრეასის შემაერთებელი ქსოვილის კაფსულის აბსცესი, პარანკრეასის ბოჭკოვანი და ომანტიური ბურსა,
- რეტროპერიტონეალური phlegmon (რეტროპერიტონეალური ქსოვილის ანთება),
- ჩირქოვანი პარანეფრიტი (პერიანეფრიული ბოჭკოს ანთება),
- ღვიძლის აბსცესები
- ჩირქოვანი მედიასტინიტიტი (შუამდინარეთის ანთება),
- აბსცესი პნევმონია (ფილტვების აბსცესი),
- რეაქტიული ჩირქოვანი პლევრიტი (ფილტვის ღრუს ანთება),
- ფიბრიული პერიკარდიტი (გულის გარე წელის ანთება),
- სეფსისი (სისხლის მოწამვლა).

მწვავე პანკრეატიტის ადრეული გართულებები შეიძლება განვითარდეს პანკრეასის დაზიანების ადრეულ ეტაპზე, რაც მნიშვნელოვნად ართულებს დაავადების მიმდინარეობას.
ეს მოიცავს შემდეგ პათოლოგიებს:
- შოკი
- კუჭ-ნაწლავის სისხლდენა,
- ბრონქული კუნთების და ფილტვების სისხლძარღვების სპაზმი,
- ღვიძლისა და თირკმელების მწვავე უკმარისობა,
- გულ-სისხლძარღვთა უკმარისობა
- ცერებრალური შეშუპება,
- ძარღვების და ვენების თრომბოზი,
- ნაწლავის პარეზი (კუნთების დამბლა),
- ინტოქსიკაციის ფსიქოზი.
მწვავე პანკრეატიტის გვიანი გართულებები მოიცავს პანკრეასის ნეკროზთან ასოცირებულ ჩირქოვან-სეპტიური დაზიანების ყველა სახეს, აგრეთვე:
- ცისტები
- ფისტულები
- შინაგანი ღრუს და გარეგანი სისხლდენა,
- საერთო ნაღვლის სადინრის შეკუმშვა, კუჭისა და თორმეტგოჯა ნაწლავის გამოყოფა,
- ობსტრუქციული სიყვითლე
- მრავლობითი ნერვის დაზიანება (პოლინევრიტი) სხეულის გახანგრძლივებული ინტოქსიკაციის გამო.

პანკრეატიტის მკურნალობა
მწვავე პანკრეატიტის დროს, მკურნალობის ტაქტიკა დამოკიდებულია იმაზე, რა მდგომარეობაშია პაციენტი საავადმყოფოში. თუ არ არის საჭირო გადაუდებელი ოპერაცია, გამოიყენება უზმოზე, ხშირად 4-6 დღის განმავლობაში წყლის მიღებისა და გლუკოზის ინფუზიით. მწვავე სიმპტომების ჩაშლის შემდეგ, გამოიყენება დიეტა 55p.
პანკრეატიტის შეშუპებითი ფორმის მკურნალობის დროს ინიშნება შემდეგი მეთოდები:
- ძლიერი ღებინების შემთხვევაში, ნაზოგასტრიული მილაკია ჩასმული და კუჭის კანზე გადინება.
- რეოპოლიგლიუკინის ხსნარები ინიშნება ინტრავენურად, რათა შეამცირონ სისხლის სიბლანტე და მოხდეს ჯირკვლის შეშუპება.
- ტოქსინების აღმოსაფხვრელად, ხორციელდება ჰემოდეზი, ლითური ნაზავის ინექციები.
- პანკრეასის გემების სპაზმის გასათავისუფლებლად - პაპვერინის, ატროპინის, დორვევერინის ინექციები.
- სისხლძარღვთა გამტარიანობის შესამცირებლად, სედატიური ეფექტი - ანტიჰისტამინური ინტრავენურად (ქლოროპირამინი, პრომეთაზინი).
- ტკივილის სინდრომის აღმოსაფხვრელად, ანთების შესამსუბუქებლად, პანკრეასის წვენის გადინების გასაუმჯობესებლად - პერიანურად პროკაინის ბლოკადა, ღვიძლის მრგვალი ლიგატების ბლოკადა, პროკაინის ინექციები, განგლიონის ბლოკატორები.
პანკრეასის ნეკროზის მკურნალობის მეთოდები:
- ჰემორაგიული პანკრეასის ნეკროზით - სასწრაფო გადაყვანა ინტენსიური თერაპიისთვის.
- მეტაბოლური პროცესების ნორმალიზაციის მიზნით - გლუკოზის, ნატრიუმის ბიკარბონატის, ჰემოდეზის, ხსნარის ინფუზია, სისხლის პლაზმის, ალბუმინის შეყვანა.
- შარდის გადინების სტიმულირება (მანიტოლის, მანიტოლის, ფუროსემიდის ინექციები).
- ინტრავენური კურსის მკურნალობა ციტოსტატიკებით, ლიტიკური ნარევებით, პროტეაზას ინჰიბიტორებით, ანთების, შეშუპების აღმოსაფხვრელად, ამცირებს ფერმენტების სინთეზის მაჩვენებელს. პროტეაზას ინჰიბიტორები ხშირად ინიშნება შოკის დოზებით (პულსითერაპია გორდოქსთან, კონტრაქტორთან, ტრაზიოლთან).
- პანკრეატიტის ინფექციის გართულებით, ანტიბიოტიკები გამოიყენება.
- ფერმენტების განთავისუფლების შემცირების მიზნით, ასევე გამოიყენება ინტრასასტრიული ჰიპოთერმია.
- ძლიერი ანთებით - პაციენტის სისხლით ლაზერული დასხივება, სხივური თერაპია.
- ტოქსინების მოსაშორებლად - პლაზმაფერეზი.
ქრონიკული პანკრეატიტის მკურნალობის ტაქტიკა:
- ანტიჰისტამინები (ციმეტიდინი, სუპრასტინი).
- ანტისპაზმასტიკები (no-shpa, drotaverine, nitroglycerin, aminophylline).
- ქოლინოლიტიკები (პლატიფილინი, ატროპინი, სკოპოლამინი, პენტოქსილი, მეთილურაცილი).
- ციტოსტატიკები (ვინკრისტინი, ფროროფური, ციკლოფოსფამიდი). მედიკამენტები შეიძლება შევიდეს ცელიაკის უჯრედში კათეტერის საშუალებით, რაც აძლიერებს მათ ეფექტს.
- პანკრეასის ფერმენტები (მეთიონინი, პანკრეატინი).
- ანტიბიოტიკები - რეტროპერიტონეალური ბოჭკოს ინფექციის თავიდან ასაცილებლად (ცეპორინი, კანამიცინი, ტრიკოპოლუმი).
- ვიტამინები, მინერალური წყლების მკურნალობა, სანატორიუმების მონახულება.
- შაქრიანი დიაბეტით, ხორციელდება მისი კორექტირება და მკურნალობის აუცილებელი ზომები.
თუ მკურნალობის ნაკლებობაა, კისტების და ფისტულების წარმოქმნა ან პერიტონიტის მიმდინარეობის ნაკლებობა, მითითებულია ოპერაცია - მუცლის ღრუს დრენაჟირება, ომეტალური ბურსი, ნეკროზის ფოკუსის მოცილება, პანკრეასის რეზექცია (ქვემწვა, კომბინირებული სპლენექტომიით, კუჭის წყლულის მოცილება, კუჭის რეზექცია, დომიტიტი) და ა.შ.).
პოსტ-ნეკროზული
პანკრეასის მწვავე ანთების შემდგომი ნეკროზული გართულებები:
- ადამიანის ორგანოებისა და სისტემების ადგილობრივი და ფართო ჩირქოვან-ნეკროზული დაზიანება,
- მუცლის ღრუში მწვავე სითხის დაგროვება,
- დიდი ყალბი ცისტები
- მრავალჯერადი ორგანოს უკმარისობა (რამდენიმე ორგანოსა და სისტემის ერთდროული დისფუნქცია).
პანკრეასის დარღვევა, ფერმენტების გადაჭარბებული წარმოება, პანკრეასის წვენის გადინების სირთულე და გართულებების განვითარება იწვევს:
- ინფექციები
- ნაწლავის ნაწლავის დაავადება, მცირე ან თორმეტგოჯა ნაწლავის წყლული,
- ალკოჰოლის ბოროტად გამოყენება
- არასწორი კვება
- ნეიროფსიური დატვირთვა,
- ჰელმინთური ინფექციები.
ნაღვლისა და საჭმლის მომნელებელი წვენების საპირისპირო გადინება მწვავე პანკრეატიტის გართულებებით, აგრეთვე ფერმენტული სითხის წნევის მომატება, იწვევს პანკრეასის სადინარის სისტემაში ცვლილებებს, პანკრეასის სეკრეციის ინფილტრაციას (გაჟონვას) ორგანიზმის უჯრედებში და მათ თვითშეჯანსაღებას. ეს პროცესი ეხება ორგანიზმში კადავერულ ცვლილებებს.










ფერმენტები, დიდი რაოდენობით სისხლში მოხვედრა, სისხლძარღვების სანათურის შევიწროვებას, მათი კედლების დაზიანებას და კაპილარების რღვევას იწვევს. ეს პროვოცირებს არტერიულ სპაზმს, სისხლის შედედებას, სისხლდენას, პანკრეასის ქსოვილის შეშუპებას და ნეკროზს (სიკვდილი).
დესტრუქციული ჩირქოვანი გართულებები პროვოცირდება სტაფილოკოკის, სტრეპტოკოკის, სოკოების, ნაწლავების ინფექციის (Escherichia coli) და სხვა პათოგენური მიკროფლორას მოქმედებით, რომლებიც ცხოვრობენ კუჭ-ნაწლავის ტრაქტში და ადამიანის სისხლის მიმოქცევის სისტემაში.
მწვავე პანკრეატიტი და მისი გართულებები ხასიათდება მრავალი ნიშნით, რომლებიც მიუთითებენ დაავადებაზე.
პანკრეასის დესტრუქციული ცვლილებების განვითარების სიმპტომები:
- ინტენსიური სარტყელის ტკივილი ეპიგასტრიკულ რეგიონში,
- გულისრევა
- განმეორებითი ღებინება რელიეფის გარეშე,
- ტაქიკარდია, ტკივილი მუცლის უკან,
- არტერიული წნევა
- მშრალი ლორწოვანი გარსები,
- სიყვითლე კანის და თვალების tunica (ტოქსიკური ჰეპატიტი),
- სახის ნაკვთები (სისხლძარღვების გახშირებით გამოწვეული სიწითლე),
- მუცლისა და მაგისტრალის კანის ციანოზი (მოლურჯო შეფერილობა),
- bloating
- ქოშინი
- ცხელება
- ცნობიერების დაკარგვა.










კლინიკურ სისხლის ტესტირებაში ფიქსირდება უჯრედულ შემადგენლობაში ცვლილებები - ლიმფოციტების არანორმალურად დაბალი რაოდენობა, ლეიკოციტოზი.
ნორმა ქალებსა და მამაკაცებში:
- ლიმფოციტები - 1.2 - 3.0x10 * 9 / ლ,
- სისხლის თეთრი უჯრედები - 4.0 - 9.0x10 * 9 / ლ.
პანკრეასის სინდრომით, ფსიქიური დარღვევები აღინიშნება - ეს არის დეპრესია, შიში, აგიტაცია, ლეტარგია.
რეკომენდაციები
ქრონიკული პანკრეატიტის დროს სასარგებლოა სუნთქვის ვარჯიშები. იგი გამოიყენება 2-ჯერ დღეში 20 წუთის განმავლობაში. რემისიის დროს მითითებულია მაგნიტური მოწყობილობებით მკურნალობა, ტალახის თერაპია, წელის არეში ოზოკერიტის გამოყენება, წიწვოვანი აბანოები. სანატორიუმის მკურნალობა გასტროენტეროლოგიური ტიპის დაწესებულებებში ასევე კარგ შედეგს მოაქვს.
დიეტა და ჯანმრთელობის საკვები
პაციენტის ჭამაზე დაუყოვნებლივი მიღების შემდეგ, მენიუ შედგენილია ცხიმების მკაცრი შეზღუდვის გათვალისწინებით, ცილის რაოდენობას ამცირებს და ნახშირწყლების საკვების რაოდენობას ზრდის. საკვებს მოიხმარენ ძალიან მცირე ნაწილში დღეში 6 ჯერ.
პირის მდგომარეობიდან გამომდინარე, პროდუქტების ნაკრების გაფართოება შეიძლება მოხდეს შეტევიდან 1-2 კვირის შემდეგ. დიდი ხნის განმავლობაში გამორიცხულია შემწვარი, ცხიმოვანი, ტკბილი საკვები, ახალი პური, ხორცის ბულიონები, ცხიმოვანი ხორცი, დაკონსერვებული საკვები, ხიზილალა, კვერცხი, პარკოსნები, უმი ხილი, სანელებლები, გაზიანი სასმელები, ყავა, პომიდვრის წვენი.
ყველა კერძს მოიხმარენ გაწმენდილი ფორმით, ადუღების შემდეგ, ვადუღებთ.
მკურნალობის ალტერნატიული მეთოდები
ქრონიკული პანკრეატიტის სამკურნალო ტრადიციული სამკურნალო საშუალებებისთვის რეკომენდებულია ასეთი ინფუზიის მიღება:
- Anise ხილი, სიმინდის stigmas, celandine ბალახი, მაღალმთიანი, tricolor და dandelion იისფერი ფესვები შერეულია თანაბარ ნაწილად, აიღეთ კოლექციის 1 სუფრის კოვზი და აურიეთ ის ჭიქა წყლით. დალიეთ 30 მლ. დღეში სამჯერ
- წინა კოლექციის კურსი (14 დღე) შემდეგ მომზადებულია შემდეგი: კამა თესლი, პიტნის ფოთლები, კუნელის ხილი, გვირილა ყვავილები და აირია ინფუზია მომზადებული ანალოგიური რეცეპტის მიხედვით. შეყვანის მაჩვენებელი 50 მლ. დღეში 3-ჯერ.
- მოცვის და შავი ოყნის ხეები აუმჯობესებს პანკრეასს. მათი მომზადება შეგიძლიათ სახის სახით, მაგრამ შეგიძლიათ საზ ხილის სასმელები, ჟელე, ჩაშუშული ხილი, დაჟინებით მოითხოვოთ გამხმარი კენკრა და ჩაის მოსწონს.
ადრეული გართულებები
ადრეულ რეაქციებს შეიძლება თან ახლდეს პანკრეატიტი, მისი კურსის დაწყებიდანვე და გაამწვავოს სიტუაცია. ისინი ვითარდება პანკრეასის ფერმენტების არასრულფასოვნების და ზედმეტი წარმოების გამო.
ადრეული გართულებები მოიცავს:
- პლევროპულმონური დარღვევები,
- თირკმლის და ღვიძლის უკმარისობა,
- შოკი
- გულ-სისხლძარღვთა უკმარისობა
- კუჭისა და ნაწლავების სისხლდენა და წყლულები,
- პერიტონიტი
- ფსიქიკური დარღვევები სხეულის ინტოქსიკაციის გამო,
- სიყვითლე
- სისხლძარღვები გემებში,
- პერიკარდიტი.
ყველაზე გავრცელებული გაუარესებაა ფერმენტული პერიტონიტი. ეს გვხვდება პაციენტების თითქმის ნახევარში. შინაარსის ბუნება შეიძლება განსხვავებული იყოს - სერიულიდან ჩირქოვანამდე.
ამ დაავადების ამოცნობისთვის აუცილებელია კანის ფერის, სხეულის ტემპერატურის, სუნთქვის, პულსის და არტერიული წნევის მონიტორინგი. შეიძლება აღინიშნოს ენცეფალოპათიის და ღვიძლის ფუნქციის დაქვეითების ნიშნები.
მწვავე პანკრეატიტის გვიან გართულებები
გვიან გაუარესებას ახასიათებს მეორადი ინფექციის დამატება. ისინი ვლინდება დაავადების დაწყებიდან 1-2 კვირის შემდეგ.
გამოირჩევა შემდეგი::
- მუცლის ღრუს აბსცესი,
- პანკრეატიტის ჩირქოვანი კურსი,
- phlegmon
- კუჭისა და ნაწლავების ფისტულები,
- პარანკრეატიტი,
- ფისტულები და პანკრეასის ნეკროზი,
- phlebitis
- სისხლის მოწამვლა
- სისხლდენა (შიდა და გარე),
- სიმსივნური ნეოპლაზმები ჯირკვალში.
მათ შორის ყველაზე საშიშია სეფსისი. ხშირად ეს იწვევს სიკვდილს.
შოკის მდგომარეობა დამახასიათებელია პანკრეატიტის მძიმე კურსისთვის.
ამ მდგომარეობის გამოვლინებებია:
- მუცლის ღრუს ძლიერი მკვეთრი ტკივილი ან უკანა სხივი.
- კანის ციანოზი (აკროციანოზი). ეს ხდება კანის მცირე კაპილარების არასაკმარისი სისხლის მიწოდების გამო. როგორც წესი, კიდურების თითები, ყურები, ტუჩები ცისფერი ხდება.
- კანის ფერმკრთალი.
- სუნთქვის ცვლილებები. ეს ხდება უფრო ხშირად და ხდება უფრო ზედაპირული.
- გულის პალპიტაცია შესაძლო არითმიით.
- იშემიური სიმპტომები. ის აღმოჩენილია ულტრაბგერის გამოყენებით.
- შარდის ყოველდღიური მოცულობა მნიშვნელოვნად შემცირებულია.
- დარღვევები ცენტრალურ ნერვულ სისტემაში. ისინი გამოხატულია ფსიქომოტორული აგიტაციაში.
ღვიძლის-თირკმლის უკმარისობა
შემდეგი სიმპტომები დამახასიათებელია ამ მდგომარეობისთვის:
- ღვიძლის ზომა
- შარდის ნაკლებობა ან ჭარბი ექსკრეცია,
- მშრალი კანი და ლორწოვანი გარსები,
- არტერიული წნევა იზრდება ისეთი რიცხვებით, როგორც 200 ან მეტი,
- კანის კანისა და სკლეერის გახანგრძლივება,
- ფსიქო-ემოციური ინჰიბიცია,
- პალპიტაცია.
სისხლის და შარდის ტესტების სერიოზული ცვლილებები ხდება. მცირდება სისხლის უჯრედების რაოდენობა, იზრდება ალბუმინებისა და ბილირუბინის შემცველობა. შარდი და სისხლი აცეტონი, შარდოვანა და კრეატინინი იზრდება.
პლევრული ფილტვის გართულებები
ყველაზე გავრცელებული გართულებები მწვავე პანკრეატიტის მქონე პაციენტებში. მარცხენა ცალკეული პლევრიტი უფრო ხშირად გვხვდება, ვიდრე მარცხენა – ცალკეული და იწვევს ფილტვების გართულებებს. ეს არის რესპირატორული უკმარისობა, რომელიც ვლინდება კანის სიმსუბუქით, ზედაპირული სუნთქვით, ქოშინი და ტკივილი მუცლის უკან.
რენტგენოლოგიური კვლევების დახმარებით შესაძლებელია ფილტვებში პათოლოგიური ფოკუსის არსებობის დადგენა.
ჩირქოვანი გართულებები
ჩირქოვანი გართულებები ხასიათდება შემდეგი სიმპტომებით:
- ცხელება
- გულისცემა
- გადაჭარბებული ოფლიანობა
- ქსოვილის ინფილტრატი.
მწვავე პანკრეატიტის სიმპტომების შემთხვევაში ამ სერიოზული გართულებების თავიდან ასაცილებლად, აუცილებელია დაუყოვნებლივ მიმართოთ სამედიცინო დახმარებას. შემდგომი შედეგი დამოკიდებულია დახმარების სიჩქარეზე და ხარისხზე.
პანკრეატიტის დროს და მის შემდეგ გართულებები

 პანკრეატიტის შემდეგ, შეიძლება აღინიშნოს სხვადასხვა გართულებები, რომელთა შორის ყველაზე გავრცელებულია ე.წ. ცრუ კისტების წარმოქმნა, რომელიც განისაზღვრება პანკრეასის მიდამოში პალპაციით. ცრუ კისტები თავისთავად არ არის ნეოპლაზმები: ეს არის სისხლის შედედების, საჭმლის მომნელებელი ფერმენტების და მკვდარი პანკრეასის ქსოვილების დაგროვება, რომელიც მდებარეობს უშუალოდ ჯირკვალში ან მის მიმდებარე ქსოვილებში.
პანკრეატიტის შემდეგ, შეიძლება აღინიშნოს სხვადასხვა გართულებები, რომელთა შორის ყველაზე გავრცელებულია ე.წ. ცრუ კისტების წარმოქმნა, რომელიც განისაზღვრება პანკრეასის მიდამოში პალპაციით. ცრუ კისტები თავისთავად არ არის ნეოპლაზმები: ეს არის სისხლის შედედების, საჭმლის მომნელებელი ფერმენტების და მკვდარი პანკრეასის ქსოვილების დაგროვება, რომელიც მდებარეობს უშუალოდ ჯირკვალში ან მის მიმდებარე ქსოვილებში.
პანკრეატიტის მსგავსი ეფექტები აღინიშნება პანკრეასის მწვავე შეტევების მქონე პაციენტებში სწრაფად გამოჯანმრთელებაში. ყალბი ცისტების პროგნოზი დამოკიდებულია ბევრ ფაქტორზე: მათი ადგილმდებარეობა, შემადგენლობა და ზომა.
ზოგიერთ შემთხვევაში, მათ შეუძლიათ დაითხოვონ საკუთარი, მაგრამ ყველაზე ხშირად ისინი საჭიროებენ ქირურგიულ ჩარევას, რომლის დროსაც კისტა იხსნება და გარეცხილია.
თუ ეს არ გაკეთებულა, ცრუ კისტა შეიძლება განმეორდეს, რაც თავის მხრივ გამოიწვევს პანკრეატიტის უფრო მძიმე გართულებას, რაც დაკავშირებულია აბსცესთან და სისხლდენის შესაძლებლობასთან.
შესაძლებელია პანკრეატიტის გართულების განვითარების ცრუ ცისტიტის ფორმირების დადგენა, სწრაფად გამოჯანმრთელებული პაციენტის ულტრაბგერითი გამოკვლევის დროს, რომლის დროსაც ადვილად განისაზღვრება კისტების მდებარეობა, ისევე როგორც მათი ზომა და ფორმა.
პანკრეასის შეტევის შემდეგ, ჩირქოვანი გართულებებიც აღინიშნება.მათი განვითარების ზუსტი მიზეზები ჯერ არ არის დადგენილი. სამედიცინო გარემოში მიმდინარეობს დისკუსიები ინფექციის პათოგენების წყაროს შესახებ, რომელიც შეაღწევს ანთებით პანკრეასის ქსოვილებში და იწვევს აბსცესის წარმოქმნას.
ჩირქოვანი პროცესების წყაროზე კონსენსუსის არარსებობის მიუხედავად, მათი მკურნალობისადმი მიდგომა ყოველთვის ერთი და იგივეა: როდესაც ფორმირდება აბსცესები, ხორციელდება დაუყოვნებელი ქირურგიული ჩარევა, რომლის დანიშნულებაა აბსცესის გახსნა და მისი გადინება.
პანკრეატიტის ჩირქოვანი გართულებები შეიძლება განისაზღვროს პაციენტის მომატებული ტემპერატურის, შემცივნებისა და მისი ზოგადი სერიოზული მდგომარეობის საფუძველზე. თუ ზომები დროულად არ მიიღება, შესაძლებელია სიკვდილი.
პანკრეატიტის შემდეგ კიდევ უფრო სერიოზული გართულება შეიძლება იყოს სისხლდენის განვითარება, რომელიც წარმოიქმნება პანკრეასის გემების პერფორაციის გამო. ყველაზე საშიში არის სპლენოვანი არტერიის გარღვევა.
სისხლს შეუძლია დაგროვება ჯირკვლის გარშემო, აგრეთვე მუცლის ღრუში. ამ შემთხვევაში, აღინიშნება პაციენტის არტერიული წნევის ვარდნა, გულისცემა და პანიკის მდგომარეობა.
ასეთი სერიოზული გართულების პროგნოზი დიდწილად დამოკიდებულია სწრაფ ქირურგიულ ჩარევზე.
ქრონიკული პანკრეატიტის გართულებები
ქრონიკული პანკრეატიტის გართულებები ყველაზე ხშირად ორგანოს დაზიანებაა, თავის ფუნქციებში, რომელიც უკავშირდება პანკრეასის მუშაობას.
ჩვეულებრივ, ეს არის ღვიძლისა და სანაღვლე გზების დაზიანება: რეაქტიული ჰეპატიტი, ქოლესტაზი სიყვითლის გარეშე ან მის გარეშე, ნაღვლის სადინარების ანთებითი დაავადებები - ჩირქოვანი ქოლანგიტი, ქოლეცისტიტი.
დიაფრაგმისა და პლევრის ღრუს სიახლოვის გამო, იშვიათობა არ არის ისეთი გართულებები, როგორიცაა რეაქტიული გამონაყარის პლევრიტი და პნევმონია.
ძალიან ხშირად ქრონიკული პანკრეატიტის გართულებაა კისტების და ფსევდოცისტების გაჩენა. ეს გამოწვეულია იმით, რომ ქრონიკული ანთება მნიშვნელოვნად ართულებს პანკრეასის წვენის გადინებას ჯირკვლის შიგნით სადინარებით. კისტები ჭეშმარიტი და ყალბია. ფსევდოცისტები გაცილებით ხშირია, ყველა შემთხვევის დაახლოებით 80% -ში.
დამტკიცებულია მიზეზობრივი კავშირი ქრონიკული პანკრეატიტისა და პანკრეასის კიბოს შორის. გრძელვადიანი დაკვირვების თანახმად, პაციენტებში, რომლებმაც 20 წელზე მეტი ხნის განმავლობაში განიცდიან ქრონიკული პანკრეატიტი, პანკრეასის კიბოს სიხშირე 4 – დან 8% –მდეა, რაც 15 – ჯერ მეტია, ვიდრე ზოგადად პოპულაციაში.
გავრცელებული მოსაზრების მიუხედავად, დიაბეტი ქრონიკული პანკრეატიტის ყველაზე გავრცელებული გართულება არ არის, მაგრამ ეს ალბათობა მნიშვნელოვნად იზრდება, თუ პანკრეატიტი ალკოჰოლური ხასიათისაა. ქრონიკული პანკრეატიტის კურსის კურსის თითოეული წლის განმავლობაში დიაბეტის განვითარების რისკია დაახლოებით 3-3.5%.
საყლაპავის და კუჭის გართულებები ასევე იშვიათად ითვლება; ესენი, როგორც წესი, საჭმლის მომნელებელი არხის ლორწოვანი გარსის ეროზიულ-წყლულოვანი დაზიანებაა.
ამის ფონზე შეიძლება შეუერთდეს რკინის ქრონიკული დეფიციტის ანემია - მიკროდოზებში სისხლის რეგულარული დაქვეითების გამო და რკინების შეწოვის შედეგად დაქვეითებული ლორწოვანი გარსის მიერ.
გარდა ამისა, დაავადების დაწყებიდან დაახლოებით 10 წლის შემდეგ, ზოგიერთ პაციენტს უვითარდება გასტროეზოფაგულ-რეფლუქსური დაავადება (GERD).
ქრონიკული პანკრეატიტი შეიძლება გამოიწვიოს პორტალური ჰიპერტენზიის განვითარებას და, შედეგად, მუცლის ღრუში (ასციტებში) ინფუზიის დაგროვებას. პორტალი ჰიპერტენზია, თავის მხრივ, ხშირად პროვოცირებს საყლაპავის ვარიკოზულ ვენებს და Mallory-Weiss სინდრომის განვითარებას, რაც ვლინდება საყლაპავის მასიური სისხლდენით. შედეგად, პაციენტები განიცდიან მწვავე პოსტჰემორაგიული ანემიას.
თორმეტგოჯა ნაწლავის ქრონიკული ობსტრუქცია იშვიათი გართულებაა, რომელიც ბუნებით ფუნქციონირებს. ეს ხდება კუნთების პათოლოგიური იმპულსების გამო, რომლებიც არეგულირებენ თორმეტგოჯა ნაწლავის სანათურს ანთების (პანკრეასის) ფოკუსიდან
დაავადების პროგნოზი სხვადასხვა გართულების განვითარებით
მწვავე პანკრეატიტი არის დაავადება, რომელიც საკმაოდ მაღალია სიკვდილიანობის მაჩვენებლით. მას შეუძლია მიაღწიოს 7-15% -ს, ხოლო მისი ფორმა, როგორიცაა პანკრეასის ნეკროზი - 70% –მდე. ამ დაავადებით სიკვდილის მთავარი მიზეზი ჩირქოვან-სეპტიური გართულებებია, რომელსაც თან ახლავს ორგანოთა მრავლობითი უკმარისობა და ძლიერი ინტოქსიკაცია.
დაავადების მიმდინარეობასა და პროგნოზზე მნიშვნელოვან გავლენას ახდენს ისეთი ფაქტორი, როგორიცაა ალკოჰოლის მიღება. ალკოჰოლის სრული მიტოვებით, 10 წლიანი გადარჩენა აღინიშნება პაციენტთა 80% -ზე მეტ პაციენტში. თუ პაციენტი აგრძელებს სვამს, ეს მაჩვენებელი ნახევარით მცირდება.
ქრონიკული პანკრეატიტის დროს ინვალიდობა აღწევს პაციენტთა საერთო რაოდენობის საშუალოდ 15% -ს.