დიაბეტური ნეფროპათიის მიზეზები, კლასიფიკაცია და მისი მკურნალობა
დიაბეტური ნეფროპათია თირკმლის დაავადებაა, რომელიც დამახასიათებელია შაქრიანი დიაბეტის მქონე პაციენტებისთვის. დაავადების საფუძველია თირკმლის გემების დაზიანება და, შედეგად, ფუნქციური ორგანოს უკმარისობის განვითარება.
1 და 2 ტიპის დიაბეტის მქონე პაციენტთა დაახლოებით ნახევარზე მეტი, 15 წელზე მეტი ხნის გამოცდილებით, თირკმელების დაზიანების კლინიკური ან ლაბორატორიული ნიშნები აღენიშნება თირკმლის დაზიანების მნიშვნელოვან შემცირებას, რაც დაკავშირებულია გადარჩენის მნიშვნელოვან შემცირებასთან.
შაქრიანი დიაბეტით დაავადებულთა სახელმწიფო რეესტრში წარმოდგენილი მონაცემების თანახმად, დიაბეტური ნეფროპათიის პრევოლუცია ინსულინისგან დამოუკიდებელი ტიპის მქონე ადამიანებში მხოლოდ 8% -ია (ევროპის ქვეყნებში ეს მაჩვენებელი 40% -ია). მიუხედავად ამისა, მრავალი ვრცელი გამოკვლევის შედეგად გაირკვა, რომ რუსეთის ზოგიერთ რეგიონში დიაბეტური ნეფროპათიის შემთხვევა 8-ჯერ აღემატება დეკლარირებულს.
დიაბეტური ნეფროპათია შაქრიანი დიაბეტის გვიანი გართულებაა, მაგრამ ახლახან, განვითარებული ქვეყნებში ამ პათოლოგიის მნიშვნელობა სულ უფრო და უფრო იზრდება, რაც სიცოცხლის ხანგრძლივობას ზრდის.
თირკმლების შემცვლელი თერაპიის მქონე ყველა პაციენტის 50% –ზე (ჰემოდიალიზი, პერიტონეალური დიალიზი, თირკმელების გადანერგვა), არიან დიაბეტური წარმოშობის ნეფროპათიის მქონე პაციენტები.
მიზეზები და რისკ ფაქტორები
თირკმლის სისხლძარღვთა დაზიანების მთავარი მიზეზი პლაზმაში გლუკოზის მაღალი დონეა. უტილიზაციის მექანიზმების არარსებობის გამო, ჭარბი გლუკოზა დეპონირდება სისხლძარღვთა კედელში, რაც იწვევს პათოლოგიურ ცვლილებებს:
- თირკმლის მშვენიერ სტრუქტურებში ფორმირება საბოლოო გლუკოზის მეტაბოლიზმის პროდუქტების პროდუქტებში, რომლებიც გროვდება ენდოთელიუმის უჯრედებში (გემის შიდა ფენა), პროვოცირებას ახდენს მის ადგილობრივ შეშუპებასა და სტრუქტურულ გადაკეთებაში,
- არტერიული წნევის პროგრესირებადი თირკმლის უმცირეს ელემენტებში - ნეფრონები (გლომერულური ჰიპერტენზია),
- რენინ-ანგიოტენზინის სისტემის გააქტიურება, რომელიც ასრულებს ერთ – ერთ მნიშვნელოვან როლს სისტემური არტერიული წნევის რეგულირებაში,
- მასიური ალბუმინი ან პროტეინურია,
- პოდოციტების დისფუნქცია (უჯრედები, რომლებიც თირკმლის ორგანოებში ნივთიერებების ფილტრაციას ახდენენ).
დიაბეტური ნეფროპათიის განვითარების რისკის ფაქტორები:
- გლიკემიის ცუდი კონტროლი,
- შაქრიანი დიაბეტით ინსულინდამოკიდებული ტიპის ადრეული ფორმირება,
- არტერიული წნევის სტაბილური მატება (არტერიული ჰიპერტენზია),
- ჰიპერქოლესტერინემია,
- მოწევა (პათოლოგიის განვითარების მაქსიმალური რისკი არის დღეში 30 ან მეტი სიგარეტის მოწევის დროს),
- ანემია
- დატვირთული ოჯახის ისტორია
- მამრობითი სქესი.
პაციენტთა დაახლოებით ნახევარს, რომლებსაც აქვთ 1 ტიპის ან ტიპი 2 დიაბეტი, 15 წელზე მეტი ხნის გამოცდილებით, აქვთ თირკმელების დაზიანების კლინიკური ან ლაბორატორიული ნიშნები.
დაავადების ფორმები
დიაბეტური ნეფროპათია შეიძლება მოხდეს რამდენიმე დაავადების ფორმით:
- დიაბეტური გლომერულოსკლეროზი,
- ქრონიკული გლომერულონეფრიტი,
- ჯადე
- თირკმლის არტერიების ათეროსკლეროზული სტენოზი,
- tubulointerstitial ფიბროზი და ა.შ.
მორფოლოგიური ცვლილებების შესაბამისად, თირკმელების დაზიანების შემდეგი ეტაპები (კლასები) გამოირჩევა:
- კლასი I - თირკმელების გემების ერთჯერადი ცვლილებები, რომლებიც აღმოჩენილია ელექტრონული მიკროსკოპიით,
- მე –2 კლასი - რბილი გაფართოება (მოცულობის 25% -ზე ნაკლები) მესანგიური მატრიქსის (შემაერთებელი ქსოვილის სტრუქტურების ერთობლიობა, რომელიც მდებარეობს თირკმლის სისხლძარღვთა გლომერულუსის კაპილარებს შორის),
- კლასი IIb - მძიმე mesangial გაფართოება (მოცულობის 25% -ზე მეტი),
- III კლასი - კვანძოვანი გლომერულოსკლეროზი,
- IV კლასი - ათეროსკლეროზული ცვლილებები თირკმლის გლომერულის 50% -ზე მეტი.
ნეფროპათიის მიმდინარეობის რამდენიმე ეტაპია, მრავალი მახასიათებლის კომბინაციიდან გამომდინარე.
1. ეტაპი A1, პრეკლინიკური (სტრუქტურული ცვლილებები, რომელსაც თან არ ახლავს სპეციფიკური სიმპტომები), საშუალო ხანგრძლივობა - 2-დან 5 წლამდე:
- mesangial მატრიქსის მოცულობა ნორმალურია ან ოდნავ გაიზარდა,
- სარდაფის მემბრანა არის გასქელება,
- გლომერულის ზომა არ შეცვლილა,
- არ აღინიშნება გლომერულოსკლეროზის ნიშნები,
- მცირე ალბუმინურია (29 მგ დღეში),
- პროტეინურია არ აღინიშნება
- გლომერულური ფილტრაციის სიჩქარე ნორმალური ან გაზრდილია.
2. ეტაპი A2 (თირკმლის ფუნქციის საწყისი შემცირება), ხანგრძლივობა 13 წლამდე:
- აღინიშნება მესანგიური მატრიცის მოცულობის ზრდა და სარდაფის მემბრანის სისქე სხვადასხვა ხარისხით,
- ალბუმინურია აღწევს 30-300 მგ დღეში,
- გლომერულური ფილტრაციის სიჩქარე ნორმალური ან ოდნავ შემცირებული,
- პროტეინურია არ არის.
3. ეტაპი A3 (თირკმლის ფუნქციის პროგრესული დაქვეითება), როგორც წესი, ვითარდება დაავადების დაწყებიდან 15-20 წლის შემდეგ და ხასიათდება შემდეგით:
- mesenchymal მატრიქსის მოცულობის მნიშვნელოვანი ზრდა,
- სარდაფის მემბრანის ჰიპერტროფია და თირკმლის გლომერული,
- ინტენსიური გლომერულოსკლეროზი,
- პროტეინურია.
დიაბეტური ნეფროპათია დიაბეტის გვიანი გართულებაა.
გარდა ამისა, გამოიყენება დიაბეტური ნეფროპათიის კლასიფიკაცია, რომელსაც 2000 წელს ამტკიცებს რუსეთის ფედერაციის ჯანდაცვის სამინისტრო:
- დიაბეტური ნეფროპათია, ეტაპის მიკროლბუმინურია,
- დიაბეტური ნეფროპათია, თირკმელების დაცული აზოტის ექსკრეტორული ფუნქციით პროტეინურიის ეტაპი,
- დიაბეტური ნეფროპათია, თირკმელების ქრონიკული უკმარისობის სტადია.
დიაბეტური ნეფროპათიის კლინიკური სურათი საწყის ეტაპზე არაპეციფიკურია:
- ზოგადი სისუსტე
- დაღლილობა, ვარდნის დაქვეითება,
- ვარჯიშის ტოლერანტობის შემცირება,
- თავის ტკივილი, თავბრუსხვევის ეპიზოდები,
- "დაბნელებული" ხელმძღვანელის შეგრძნება.
როგორც დაავადება პროგრესირებს, მტკივნეული მანიფესტაციების სპექტრი ვრცელდება:
- ყელის ტკივილი წელის არეში
- შეშუპება (ხშირად სახეზე, დილით),
- შარდის დარღვევები (გაიზარდა დღის განმავლობაში ან ღამით, ზოგჯერ თან ახლავს ტკივილებით),
- მადის დაქვეითება, გულისრევა,
- წყურვილი
- დღის ძილი
- კრუნჩხვები (ჩვეულებრივ ხბოს კუნთები), კუნთ-კუნთოვანი ტკივილი, შესაძლო პათოლოგიური მოტეხილობები,
- არტერიული წნევის მომატება (როგორც დაავადება ვითარდება, ჰიპერტენზია ხდება ავთვისებიანი, უკონტროლო).
დაავადების შემდგომ ეტაპებზე ვითარდება თირკმელების ქრონიკული დაავადება (ადრეული სახელწოდებაა თირკმლის ქრონიკული უკმარისობა), რაც ხასიათდება ორგანოების ფუნქციონირების მნიშვნელოვანი ცვლილებით და პაციენტის ინვალიდობით: აზოტემიის მომატება ექსკრეტორული ფუნქციის გადახდისუუნარობის გამო, მჟავა – ფუძის ბალანსის ცვლა ორგანიზმის შინაგანი გარემოს მჟავიანობით, ანემიით, ელექტროლიტების დარღვევით.
დიაგნოსტიკა
დიაბეტური ნეფროპათიის დიაგნოზი ემყარება ლაბორატორიულ და ინსტრუმენტულ მონაცემებს, პაციენტში 1 და 2 ტიპის შაქრიანი დიაბეტის თანდასწრებით:
- შარდვა
- ალბუმინურიის მონიტორინგი, პროტეინურია (ყოველწლიურად, ალბუმინურიის გამოვლენა დღეში 30 მგ-ზე მეტი დღეში მოითხოვს დადასტურებას 3-დან მინიმუმ 2 ზედიზედ ტესტებში),
- გლომერულური ფილტრაციის სიჩქარის განსაზღვრა (GFR) (მინიმუმ 1 დრო წელიწადში პაციენტებში I - II სტადიით და მინიმუმ 1 ჯერ 3 თვეში მუდმივი პროტეინურიის თანდასწრებით),
- კვლევები შრატში კრეატინინისა და შარდოვანის შესახებ,
- სისხლის ლიპიდების ანალიზი,
- არტერიული წნევის თვითკონტროლი, არტერიული წნევის ყოველდღიური მონიტორინგი,
- თირკმელების ულტრაბგერითი გამოკვლევა.
წამლების ძირითადი ჯგუფები (რამდენადაც სასურველია, არჩევანი წამლებიდან გასული ეტაპის წამლებამდე):
- ანგიოტენზინის გადამყვანი (ანგიოტენზინის კონვერტირება) ფერმენტის ინჰიბიტორები (ACE ინჰიბიტორები),
- ანგიოტენზინის რეცეპტორების ბლოკატორები (ARA ან ARB),
- თიაზიდური ან მარყუჟის შარდმდენი საშუალებები,
- კალციუმის არხის ბლოკატორები,
- α- და β- ბლოკატორები,
- ცენტრალური მოქმედების წამლები.
გარდა ამისა, რეკომენდებულია ლიპიდების შემამცირებელი პრეპარატების (სტატინების), ანტიპლოციტული აგენტების მიღება და დიეტური თერაპია.
თუ დიაბეტური ნეფროპათიის მკურნალობის კონსერვატიული მეთოდები არაეფექტურია, შეაფასეთ თირკმლის ჩანაცვლებითი თერაპიის მიზანშეწონილობა. თუ თირკმელების გადანერგვის პერსპექტივა არსებობს, ჰემოდიალიზი ან პერიტონეალური დიალიზი განიხილება, როგორც დროებითი ნაბიჯი ფუნქციურად გადახდისუუნარო ორგანოს ქირურგიული ჩანაცვლებისთვის მომზადებაში.
თირკმლების შემცვლელი თერაპიის მქონე ყველა პაციენტის 50% –ზე (ჰემოდიალიზი, პერიტონეალური დიალიზი, თირკმელების გადანერგვა), არიან დიაბეტური წარმოშობის ნეფროპათიის მქონე პაციენტები.
შესაძლო გართულებები და შედეგები
დიაბეტური ნეფროპათია იწვევს მძიმე გართულებების განვითარებას:
- თირკმლის ქრონიკული უკმარისობა (თირკმელების ქრონიკული დაავადება),
- გულის უკმარისობა
- კომაში, სიკვდილი.
რთული ფარმაკოთერაპიით, პროგნოზი შედარებით ხელსაყრელია: სამიზნე არტერიული წნევის დონის მიღწევა არაუმეტეს 130/80 მმ Hg. ხელოვნება. გლუკოზის დონის მკაცრ კონტროლთან ერთად, იწვევს ნეფროპათიების რიცხვის შემცირებას 33% -ზე მეტი, გულ-სისხლძარღვთა სიკვდილიანობა - 1/4-ით, ხოლო ყველა შემთხვევში სიკვდილიანობა - 18% -ით.
პრევენცია
პრევენციული ზომები შემდეგია:
- გლიკემიის სისტემური მონიტორინგი და თვითკონტროლი.
- მიკროალბუმინურიის დონის სისტემური კონტროლი, პროტეინურია, კრეატინინი და სისხლში შარდოვანა, ქოლესტერინი, გლომერულური ფილტრაციის სიჩქარის განსაზღვრა (კონტროლის სიხშირე განისაზღვრება დაავადების სტადიიდან გამომდინარე).
- ნეფროლოგის, ნევროლოგის, ოპტომეტრის პროფილაქტიკური გამოკვლევები.
- სამედიცინო რეკომენდაციების დაცვა, წამლების მიღება დადგენილ დოზებში დადგენილი სქემების შესაბამისად.
- მოწევაზე უარის თქმა, ალკოჰოლის ბოროტად გამოყენება
- ცხოვრების წესის მოდიფიკაცია (დიეტა, დოზირებული ფიზიკური დატვირთვა).
ვიდეო YouTube– დან სტატიის თემაზე:

განათლება: უმაღლესი, 2004 წ. (GOU VPO "კურსკის სახელმწიფო სამედიცინო უნივერსიტეტი"), სპეციალობა "ზოგადი მედიცინა", კვალიფიკაცია "ექიმი". 2008–2012 წწ - დოქტორანტი, კლინიკური ფარმაკოლოგიის კათედრა, SBEI HPE ”KSMU”, სამედიცინო მეცნიერებათა კანდიდატი (2013, სპეციალობა ”ფარმაკოლოგია, კლინიკური ფარმაკოლოგია”). 2014-2015 წწ - პროფესიული გადამზადება, სპეციალობა ”მენეჯმენტი განათლებაში”, FSBEI HPE “KSU”.
ინფორმაცია შედგენილია და მხოლოდ ინფორმაციული მიზნებისთვისაა გათვალისწინებული. იხილეთ თქვენი ექიმი ავადმყოფობის პირველ ნიშანში. თვითმკურნალობა საშიშია ჯანმრთელობისთვის!
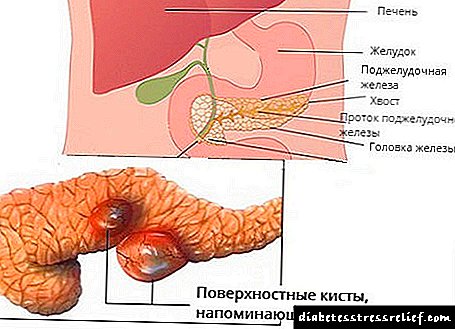
ნეფროპათიის მიზეზები
თირკმელები ჩვენს საათში ტოქსინებისგან ჩვენს სისხლს ფილტრავს და ის დღის განმავლობაში ბევრჯერ ასუფთავებს. თირკმელებში შემავალი სითხის მთლიანი მოცულობა დაახლოებით 2 ათასი ლიტრია. ეს პროცესი შესაძლებელია თირკმელების სპეციალური სტრუქტურის გამო - ყველა მათგანი შედის მიკროკაფილარების, ტუბულების, სისხლძარღვების ქსელში.
პირველ რიგში, კაპილარების დაგროვება, რომელშიც სისხლი შედის, გამოწვეულია მაღალი შაქრით. მათ თირკმლის გლომერული ეწოდება. გლუკოზის გავლენის ქვეშ, მათი აქტივობა იცვლება, წნევა იზრდება გლომერულის შიგნით. თირკმელები იწყებენ მუშაობას დაჩქარებულ რეჟიმში, პროტეინები, რომლებსაც დროულად არ გააჩნიათ გაფილტვრა, შედიან შარდში. შემდეგ კაპილარები განადგურებულია, მათ ადგილას შემაერთებელი ქსოვილი იზრდება, ხდება ფიბროზი. გლომერული ან მთლიანად შეაჩერებს მუშაობას, ან მნიშვნელოვნად ამცირებს მათ პროდუქტიულობას. თირკმლის უკმარისობა ხდება, შარდის გადინება მცირდება, სხეული კი ინტოქსიკაცია ხდება.
ჰიპერგლიკემიის გამო გაზრდილი წნევისა და სისხლძარღვთა განადგურების გარდა, შაქარი გავლენას ახდენს მეტაბოლურ პროცესებზეც, რითაც იწვევს უამრავ ბიოქიმიურ დარღვევას. ცილები გლიკოზილირდება (რეაგირებს გლუკოზით, შაქრით), მათ შორის თირკმლის გარსების შიგნით, ფერმენტების აქტივობა, რომლებიც ზრდის სისხლძარღვების კედლების გამტარიანობას, თავისუფალი რადიკალების წარმოქმნას. ეს პროცესები აჩქარებს დიაბეტური ნეფროპათიის განვითარებას.
ნეფროპათიის ძირითადი მიზეზის გარდა - სისხლში გლუკოზის ჭარბი რაოდენობით მიღება, მეცნიერები განსაზღვრავენ სხვა ფაქტორებს, რომლებიც გავლენას ახდენენ დაავადების ალბათობასა და სიჩქარეზე:
- გენეტიკური მიდრეკილება. ითვლება, რომ დიაბეტური ნეფროპათია ჩნდება მხოლოდ გენეტიკური ფონის მქონე პირებში. ზოგიერთ პაციენტს თირკმელებში არ აქვს ცვლილებები, თუნდაც შაქრიანი დიაბეტის კომპენსაციის გახანგრძლივებით,
- არტერიული წნევა
- საშარდე გზების ინფექციები
- სიმსუქნე
- მამრობითი სქესი
- მოწევა
DN- ის წარმოშობის სიმპტომები
დიაბეტური ნეფროპათია ვითარდება ძალიან ნელა, დიდი ხნის განმავლობაში ეს დაავადება არ ახდენს გავლენას დიაბეტის მქონე პაციენტის სიცოცხლეზე. სიმპტომები სრულიად არ არსებობს. თირკმელების გლომერულში ცვლილებები მხოლოდ დიაბეტით დაავადებული სიცოცხლის შემდეგ იწყება. ნეფროპათიის პირველი გამოვლინებები ასოცირდება რბილ ინტოქსიკაციასთან: ლეტარგია, პირის ღრუს გემო, ცუდი მადა. შარდის ყოველდღიური მოცულობა იზრდება, შარდვა უფრო ხშირია, განსაკუთრებით ღამით. შარდის სპეციფიკური სიმძიმის შემცირება ხდება, სისხლის ტესტი გვიჩვენებს დაბალი ჰემოგლობინის, მომატებული კრეატინინისა და შარდოვანას.

პირველ ნიშანთან დაკავშირებით გაიარეთ კონსულტაცია სპეციალისტთან, რათა არ დაიწყოს დაავადება!
დაავადების სტადიასთან ერთად იზრდება დიაბეტური ნეფროპათიის სიმპტომები. აშკარა, გამოხატული კლინიკური გამოვლინებები გვხვდება მხოლოდ 15-20 წლის შემდეგ, როდესაც თირკმელებში შეუქცევადი ცვლილებები აღწევს კრიტიკულ დონეს. ისინი გამოხატულია მაღალი წნევით, ფართო შეშუპებით, სხეულის ძლიერი ინტოქსიკაციით.
დიაბეტური ნეფროპათიის კლასიფიკაცია
დიაბეტური ნეფროპათია ეხება გენიტარული სისტემის დაავადებებს, კოდი მიხედვით ICD-10 N08.3. ახასიათებს თირკმლის უკმარისობა, რომლის დროსაც თირკმელების გლომერულში ფილტრაციის სიჩქარე მცირდება (GFR).
GFR წარმოადგენს დიაბეტური ნეფროპათიის დაყოფის საფუძველს განვითარების სტადიების მიხედვით:
- საწყისი ჰიპერტროფიით, გლომერული უფრო დიდი ხდება, გაფილტრული სისხლის მოცულობა იზრდება. ზოგჯერ შეიძლება აღინიშნებოდეს თირკმელების ზომა. ამ ეტაპზე გარეგანი გამოვლინებები არ არის. ტესტებში არ ჩანს ცილის მომატებული რაოდენობა შარდში. სკფ>
- გლომერულის სტრუქტურებში ცვლილებები შეინიშნება შაქრიანი დიაბეტის დებიუტიდან რამდენიმე წლის შემდეგ. ამ დროს, გლომერულ გარსს სქელდება, კაპილარებს შორის დაშორება იზრდება. ვარჯიშის შემდეგ და შაქრის მნიშვნელოვანი მატება, შარდში ცილის გამოვლენა შესაძლებელია. GFR 90-ზე ქვემოთ იშლება.
- დიაბეტური ნეფროპათიის დაწყება ხასიათდება თირკმელების გემების ძლიერი დაზიანებით, და შედეგად, შარდში ცილის მუდმივი მომატებული რაოდენობა. პაციენტებში, წნევა მატულობს, თავდაპირველად მხოლოდ ფიზიკური შრომის ან ვარჯიშის შემდეგ. GFR მკვეთრად იკლებს, ზოგჯერ 30 მლ / წთ-მდე, რაც თირკმელების ქრონიკული უკმარისობის დაწყების შესახებ მიუთითებს. ამ ეტაპის დაწყებამდე მინიმუმ 5 წელი. მთელი ამ ხნის განმავლობაში, თირკმელებში ცვლილებები შეიძლება შეიცვალოს სათანადო მკურნალობა და მკაცრი დიეტა.
- კლინიკურად გამოხატული MD დიაგნოზირებულია, როდესაც თირკმელებში ცვლილებები შეუქცევადი ხდება, შარდში ცილა გამოვლენილია> 300 მგ დღეში, GFR 90
300 10-15 5 მხოლოდ 147 რუბლისთვის!
შაქრიანი დიაბეტის დროს არტერიული წნევის შემცირების მედიკამენტები
| ჯგუფი | პრეპარატები | მოქმედება |
| შარდმდენები | Oxodoline, Hydrochlorothiazide, Hypothiazide, Spirix, Veroshpiron. | შარდის რაოდენობის გაზრდა, შეამციროს წყლის შეკავება, გაათავისუფლოს შეშუპება. |
| ბეტა ბლოკატორები | ტენონორმი, ათექსალი, ლოგიმაქსი, ტენორიკი. | შეამცირეთ პულსი და სისხლი, რომელიც გადის გულში. |
| კალციუმის ანტაგონისტები | ვერაპამილი, ვერტიზინი, კვერილი, ტენოქსი. | კალციუმის კონცენტრაციის შემცირება, რაც იწვევს ვაზოდილაციას. |
მე –3 ეტაპზე, ჰიპოგლიკემიური აგენტები შეიძლება შეიცვალოს მათ მიერ, რომლებიც არ დაგროვდება თირკმელებში. მე –4 ეტაპზე ტიპის 1 დიაბეტი ჩვეულებრივ მოითხოვს ინსულინის კორექტირებას.თირკმელების ცუდი ფუნქციის გამო, იგი გამოიყოფა სისხლიდან უფრო გრძელიდან, ამიტომ ახლა საჭიროა ნაკლები. ბოლო ეტაპზე, დიაბეტური ნეფროპათიის მკურნალობა გულისხმობს სხეულის დეტოქსიკაციას, ჰემოგლობინის დონის ამაღლებას, არასაკმარისი თირკმელების ფუნქციების შეცვლას ჰემოდიალიზით. მდგომარეობის სტაბილიზაციის შემდეგ განიხილება დონორი ორგანოს მიერ ტრანსპლანტაციის შესაძლებლობა.
დიაბეტური ნეფროპათიის დროს საჭიროა თავიდან იქნას აცილებული ანთების საწინააღმდეგო პრეპარატები (NSAIDs), რადგან ისინი უარესდება თირკმლის ფუნქციის რეგულარული გამოყენებით. ეს არის ისეთი ჩვეულებრივი მედიკამენტები, როგორიცაა ასპირინი, დიკლოფენაკი, იბუპროფენი და სხვა. მხოლოდ ექიმს, რომელიც ინფორმირებულია პაციენტის ნეფროპათიის შესახებ, შეუძლია ამ პრეპარატების მკურნალობა.
ანტიბიოტიკების გამოყენებაში თავისებურებებია. დიაბეტური ნეფროპათიით თირკმელებში ბაქტერიული ინფექციების სამკურნალოდ, ძალიან აქტიური აგენტები გამოიყენება, მკურნალობა უფრო გრძელია, კრეატინინის დონის სავალდებულო მონიტორინგით.
დიეტის საჭიროება
საწყისი სტადიების ნეფროპათიის მკურნალობა დიდწილად დამოკიდებულია საკვებისა და მარილის შემცველობაზე, რომლებიც ორგანიზმში შედიან საკვებით. დიაბეტური ნეფროპათიის დიეტა არის ცხოველების ცილების გამოყენების შეზღუდვა. დიეტებში ცილები გამოითვლება დამოკიდებულია შაქრიანი დიაბეტით დაავადებული პაციენტის წონის მიხედვით - 0,7-დან 1 გ-მდე კგ წონაზე. დიაბეტის საერთაშორისო ფედერაცია გირჩევთ, რომ ცილოვანი კალორია იყოს საკვების მთლიანი საკვები ღირებულების 10%. ცხიმოვანი საკვების რაოდენობის შემცირება და ქოლესტერინის შემცირება და სისხლძარღვთა ფუნქციის გაუმჯობესება.
დიაბეტური ნეფროპათიის დროს კვება უნდა იყოს ექვსჯერ, რათა დიეტური საკვებიდან ნახშირწყლები და ცილები ორგანიზმში უფრო თანაბრად შევიდეს.
ნებადართული პროდუქტები:
- ბოსტნეული - დიეტის საფუძველია, ისინი უნდა იყვნენ მის ნახევარზე.
- დაბალი GI კენკრა და ხილი მხოლოდ საუზმეზეა ხელმისაწვდომი.
- მარცვლეულიდან უპირატესობას წიწიბურა, ქერი, კვერცხი, ყავისფერი ბრინჯი ურჩევნია. ისინი პირველ კერძებშია მოთავსებული და გამოიყენება როგორც ბოსტნეულის გვერდითი კერძების ნაწილი.
- რძე და რძის პროდუქტები. ზეთი, არაჟანი, ტკბილი იოგურტები და ხაჭოები უკუნაჩვენებია.
- დღეში ერთი კვერცხი.
- პარკოსნები, როგორც გვერდითი კერძი და სუპები შეზღუდული რაოდენობით. მცენარეული ცილა უფრო უსაფრთხოა დიეტური ნეფროპათიით, ვიდრე ცხოველური ცილა.
- უცხიმო ხორცი და თევზი, სასურველია 1 ჯერ დღეში.
მე –4 ეტაპიდან იწყება და თუ არსებობს ჰიპერტენზია, მაშინ უფრო ადრე რეკომენდებულია მარილის შეზღუდვა. საკვები შეწყვეტს დაამატოთ, გამორიცხოს დამარილებული და მწნილი ბოსტნეული, მინერალური წყალი. კლინიკურმა კვლევებმა აჩვენა, რომ მარილის მოხმარების შემცირებით დღეში 2 გ დღეში (ნახევარი ჩაის კოვზი), წნევა და შეშუპება მცირდება. ასეთი შემცირების მისაღწევად, თქვენ უნდა არა მხოლოდ მარილის ამოღება თქვენი სამზარეულოდან, არამედ შეწყვიტოთ მზა ნახევარფაბრიკატების და პურის პროდუქტების ყიდვა.
სასარგებლო იქნება წაკითხვა:
- მაღალი შაქარი არის სხეულის სისხლძარღვების განადგურების მთავარი მიზეზი, ამიტომ მნიშვნელოვანია იცოდეთ, თუ როგორ უნდა სწრაფად შემცირდეს სისხლში შაქარი.
- შაქრიანი დიაბეტის მიზეზები - თუ ყველა მათგანი არის შესწავლილი და აღმოფხვრილი, მაშინ სხვადასხვა გართულების გამოჩენა შეიძლება დიდი ხნით გადაიდოს.
დარწმუნდით, რომ ისწავლით! როგორ ფიქრობთ, აბი და ინსულინის უვადო მიღება, შაქრის კონტროლის ერთადერთი საშუალებაა? არა მართალია! თქვენ შეგიძლიათ დაადასტუროთ ეს საკუთარი თავის გამოყენებით. დაწვრილებით >>
სიმპტომოტოლოგია
როგორც ზემოთ აღინიშნა, განვითარების საწყის ეტაპზე, დიაბეტური ნეფროპათია ასიმპტომურია. პათოლოგიის განვითარების ერთადერთი კლინიკური ნიშანი შეიძლება იყოს შარდში გაზრდილი ცილის შემცველობა, რაც არ უნდა იყოს ნორმალური. ეს, ფაქტობრივად, საწყის ეტაპზე წარმოადგენს დიაბეტური ნეფროპათიის სპეციფიკურ ნიშანს.
ზოგადად, კლინიკური სურათი შემდეგნაირად ხასიათდება:
- არტერიული წნევის ცვლილებები, ყველაზე ხშირად დიაგნოზირებულია არტერიული წნევა,
- უეცარი წონის დაკლება
- შარდი მოღრუბლული ხდება, პათოლოგიური პროცესის განვითარების ბოლო ეტაპზე, სისხლი შეიძლება იყოს,
- მადის დაქვეითება, ზოგიერთ შემთხვევაში პაციენტს აქვს სრული ავერსია საკვების მიმართ,
- გულისრევა, ხშირად ღებინება. აღსანიშნავია, რომ პირღებინება პაციენტს სათანადო შვებას არ მოაქვს,
- შარდვის პროცესი დარღვეულია - სასწრაფო გახდება ხშირი, მაგრამ ამავდროულად შეიძლება იყოს შარდის ბუშტის არასრული დაცლის შეგრძნება.
- ფეხების და მკლავების შეშუპება, მოგვიანებით შეშუპება შეიძლება მოხდეს სხეულის სხვა ნაწილებში, მათ შორის სახეზე,
- დაავადების განვითარების ბოლო ეტაპზე არტერიული წნევა შეიძლება მიაღწიოს კრიტიკულ წერტილს,
- მუცლის ღრუში სითხის დაგროვება (ასციტები), რაც ძალზე საშიშია სიცოცხლისთვის,
- მზარდი სისუსტე
- თითქმის მუდმივი წყურვილი
- ქოშინი, გულისცემა
- თავის ტკივილი და თავბრუსხვევა,
- ქალებს შეიძლება განიცდიან პრობლემები მენსტრუალური ციკლის დროს - არარეგულარობა ან მისი სრული არარსებობა დიდი ხნის განმავლობაში.
გამომდინარე იქიდან, რომ პათოლოგიის განვითარების პირველი სამი ეტაპი თითქმის ასიმპტომურია, დროული დიაგნოზი და მკურნალობა საკმაოდ იშვიათია.
მორფოლოგია
დიაბეტური ნეფროპათიის საფუძველს წარმოადგენს თირკმლის გლომერულური ნეფროანგიკლეროზი, ხშირად დიფუზიური, ნაკლებად ხშირად კვანძოვანი (თუმცა კვანძოვანი გლომერულოსკლეროზი პირველად 1926 წელს კიმელსტლის და ვილსონის მიერ იქნა აღწერილი, როგორც დიაბეტური ნეფროპათიის სპეციფიკური გამოვლინება). დიაბეტური ნეფროპათიის პათოგენეზი კომპლექსურია, შემოთავაზებულია მისი განვითარების რამდენიმე თეორია, სამი მათგანი ყველაზე შესწავლილი:
- მეტაბოლური
- ჰემოდინამიკა
- გენეტიკური.
მეტაბოლური და ჰემოდინამიკური თეორიები ასრულებენ ჰიპერგლიკემიის გამომწვევ მექანიზმს, ხოლო გენეტიკური - გენეტიკური მიდრეკილების არსებობას.
მორფოლოგიის რედაქტირება |ეპიდემიოლოგია
შაქრიანი დიაბეტის საერთაშორისო ფედერაციის მონაცემებით, დიაბეტით დაავადებულთა საერთო რაოდენობა 387 მილიონ ადამიანს შეადგენს. მათი 40% შემდგომში ვითარდება თირკმელების დაავადება, რაც იწვევს თირკმლის უკმარისობას.
დიაბეტური ნეფროპათიის შემთხვევა მრავალი ფაქტორით განისაზღვრება და იგი რიცხობრივად განსხვავდება ევროპის ქვეყნებშიც კი. ინციდენტი გერმანიაში პაციენტებში, რომლებმაც მიიღეს თირკმლის ჩანაცვლებითი თერაპია, აღემატება შეერთებული შტატებისა და რუსეთის მონაცემებს. ჰაიდელბერგში (სამხრეთ-დასავლეთი გერმანია), პაციენტთა 59%, რომლებიც გაიარეს სისხლის გამწმენდი თირკმლის უკმარისობის შედეგად 1995 წელს, აღენიშნება დიაბეტი, ხოლო 90% შემთხვევაში - მეორე ტიპის.
ჰოლანდიურმა კვლევამ დაადგინა, რომ დიაბეტური ნეფროპათიის გავრცელება არ არის შეფასებული. გაკვეთის დროს თირკმლის ქსოვილის შერჩევის დროს, სპეციალისტებმა შეძლეს აღმოაჩინონ 168 პაციენტიდან 106-ში ჰისტოპათოლოგიური ცვლილებები, რომლებიც დაკავშირებულია დიაბეტური თირკმლის დაავადებასთან. ამასთან, 106 პაციენტიდან 20-ს სიცოცხლის განმავლობაში არ განიცდიდა დაავადების კლინიკურ გამოვლინებებს.
დიაბეტური ნეფროპათიის სიმპტომები
ეს დაავადება ხასიათდება დაავადების საწყის ეტაპზე სიმპტომების არარსებობით. მხოლოდ ბოლო ეტაპზე, როდესაც დაავადება აშკარად დისკომფორტს იწვევს, ჩნდება დიაბეტური ნეფროპათიის სიმპტომები:
- შეშუპება
- არტერიული წნევა
- გულის ტკივილი
- ქოშინი
- გულისრევა
- წყურვილი
- მადის დაქვეითება
- წონის დაკლება
- ძილი.
დაავადების ბოლო ეტაპზე, გამოკვლევა დიაგნოზირებს პერიკარდიული ხახუნის ხმაურს ("ურემიული სამარხი").
სცენა დიაბეტური ნეფროპათია
დაავადების განვითარებაში, 5 ეტაპი გამოირჩევა.
| სცენა | როდესაც წარმოიქმნება | შენიშვნები |
| 1 - თირკმლის ჰიპერფუნქცია | დიაბეტის დებიუტი | . თირკმელები ოდნავ გადიდებულია, თირკმელებში სისხლის ნაკადის მომატებაა. |
| 2 - საწყისი სტრუქტურული ცვლილებები | "დებიუტიდან" 2 წლის შემდეგ | თირკმელების გემების კედლების გასქელება. |
| 3 - ნეფროპათიის დასაწყისი. მიკროალბუმინურია (UIA) | "დებიუტიდან" 5 წლის შემდეგ | UIA, (ცილა შარდში 30-300 მგ დღეში). თირკმელების დაზიანებული გემები. GFR იცვლება. თირკმელების აღდგენა შესაძლებელია. |
| 4 - მძიმე ნეფროპათია. პროტეინურია | "დებიუტიდან" 10 - 15 წლის შემდეგ | შარდში ბევრი ცილაა. პატარა ცილა სისხლში. GFR ეშვება. რეტინოპათია შეშუპება. არტერიული წნევა. შარდმდენი საშუალებები არაეფექტურია. თირკმელების განადგურების პროცესი შეიძლება "შეანელოთ". |
| 5 - ტერმინალური ნეფროპათია. ურემიას | "დებიუტიდან" 15 - 20 წლის შემდეგ | თირკმელების გემების სრული სკლეროზი. GFR დაბალია. აუცილებელია ჩანაცვლებითი თერაპია / ტრანსპლანტაცია. |
დიაბეტური ნეფროპათიის პირველი სტადიები (1 - 3) შექცევადია: შესაძლებელია თირკმელების ფუნქციის სრული აღდგენა. ინსულინის თერაპიის სწორად ორგანიზებული და დროულად დაწყება იწვევს თირკმლის მოცულობის ნორმალიზებას.
დიაბეტური ნეფროპათიის ბოლო სტადიები (4-5) ამჟამად არ განიკურნა. გამოყენებული მკურნალობა ხელს უშლის პაციენტის გაუარესებას და მისი მდგომარეობის სტაბილიზაციას.
დიაბეტური ნეფროპათიის მკურნალობა
წარმატების გარანტია მკურნალობის დაწყება თირკმელების დაზიანების ადრეულ ეტაპზე. დადგენილი დიეტის ფონზე, წამლის მკურნალობა ხორციელდება კორექტირებისთვის:
- სისხლში შაქარი
- არტერიული წნევა
- ლიპიდების მეტაბოლიზმის მაჩვენებლები,
- ქალასშიდა ჰემოდინამიკა.
დიაბეტური ნეფროპათიის ეფექტური მკურნალობა შესაძლებელია მხოლოდ ნორმალური და სტაბილური გლიკემიური დონით. ყველა საჭირო პრეპარატი შეირჩევა დამსწრე ექიმის მიერ.
თირკმელების დაავადების შემთხვევაში, აღინიშნება ენტეროორბენტების გამოყენება, მაგალითად, გააქტიურებული ნახშირბადის გამოყენება. ისინი სისხლს უხსნიან ურემიულ ტოქსინებს და ნაწლავებს აყენებენ.
არტერიული წნევის შესამცირებლად და თიაზიდური შარდმდენი საშუალებების მქონე ბეტა-ბლოკატორები არ უნდა იქნას გამოყენებული თირკმელების დაზიანებით დიაბეტით დაავადებულებისთვის.
შეერთებულ შტატებში, თუ ბოლო ეტაპზე დიაბეტური ნეფროპათია დიაგნოზირებულია, კეთდება რთული თირკმლის + პანკრეასის გადანერგვა. პროგნოზი ორი დაზარალებული ორგანოს ერთდროულად შეცვლისთვის ძალიან ხელსაყრელია.
როგორ მოქმედებს თირკმლის პრობლემები დიაბეტის მოვლაზე
დიაბეტური ნეფროპათიის დიაგნოზი აიძულებს მკურნალობის რეჟიმის მიმოხილვას ძირითადი დაავადების, დიაბეტისთვის.
- პაციენტები, რომლებსაც აქვთ 1 ტიპის დიაბეტი და ტიპი 2 დიაბეტი, ინსულინის თერაპიის გამოყენებით, საჭიროა შეამცირონ ინსულინის დოზის შემცირება. დაზარალებული თირკმელები ანელებს ინსულინის მეტაბოლიზმს, ჩვეულებრივმა დოზამ შეიძლება გამოიწვიოს ჰიპოგლიკემია.
დოზის შეცვლა შეგიძლიათ მხოლოდ ექიმის რეკომენდაციით, გლიკემიის სავალდებულო კონტროლით.
- შაქრიანი შემცველი ტაბლეტების მქონე მე -2 ტიპის დიაბეტის მქონე პაციენტებს გადაჰყავთ ინსულინის თერაპია. ავადმყოფი თირკმელები ვერ ათავისუფლებენ ორგანიზმს სულფონილურეას ტოქსიკური დაშლის პროდუქტებისგან.
- თირკმელების გართულებების მქონე დიაბეტით დაავადებულებს არ არის რეკომენდებული დაბალი ნახშირბადის დიეტაზე გადასვლა.
ჰემოდიალიზი და პერიტონეალური დიალიზი
მკურნალობის ექსტრაკორპორული მეთოდი, ჰემოდიალიზი, ხელს უწყობს ბოლო ეტაპზე დიაბეტური ნეფროპათიის მქონე პაციენტების სიცოცხლის ხანგრძლივობას. იგი დადგენილია შემდეგი მაჩვენებლებისთვის:
- GFR დაეცა 15 მლ / წთ
- კრეატინინის დონე (სისხლის ტესტი)> 600 μmol / ლ.
ჰემოდიალიზი - სისხლის “წმენდის” მეთოდი, თირკმელების გამოყენების აღმოფხვრა. სპეციალური თვისებების მქონე მემბრანაში გამავალი სისხლი ტოქსინებისგან თავისუფლდება.
არსებობს ჰემოდიალიზი „ხელოვნური თირკმლის“ და პერიტონეალური დიალიზის გამოყენებით. "ხელოვნური თირკმლის" გამოყენებით ჰემოდიალიზის დროს, სისხლი სპეციალური ხელოვნური მემბრანის საშუალებით ხდება. პერიტონეალური დიალიზი გულისხმობს პაციენტის საკუთარი პერიტონეუმის, როგორც მემბრანის გამოყენებას. ამ შემთხვევაში, სპეციალური ხსნარები მუცლის ღრუში მიედინება.
რა არის კარგი ჰემოდიალიზი:
- დასაშვებია ამის გაკეთება კვირაში 3 ჯერ,
- პროცედურა ხორციელდება სამედიცინო პერსონალის მეთვალყურეობის ქვეშ და მისი დახმარებით.
- გემების მყიფეობის გამო, შეიძლება წარმოიშვას პრობლემები კათეტერების შემოღებაში,
- გულ-სისხლძარღვთა დაავადება პროგრესირებს,
- გამწვავებულია ჰემოდინამიკური დარღვევები,
- გლიკემიის კონტროლი რთულია,
- არტერიული წნევის კონტროლი ძნელია,
- სამედიცინო დაწესებულებაში მუდმივად ვიზიტის აუცილებლობა გრაფიკით.
პროცედურა არ ხორციელდება პაციენტებისთვის:
- ფსიქიურად დაავადებული
- ავთვისებიანი
- გულის შეტევის შემდეგ
- გულის უკმარისობით:
- ობსტრუქციული ფილტვის დაავადებით,
- 70 წლის შემდეგ.
სტატისტიკა: ერთი წლის განმავლობაში ჰემოდიალიზი გადაარჩენს პაციენტების 82% -ს, დაახლოებით ნახევარი გადარჩება 3 წელიწადში, 5 წლის შემდეგ, პაციენტების 28% გადარჩება პროცედურის გამო.
რა არის კარგი პერიტონეალური დიალიზი:
- შეიძლება ჩატარდეს სახლში,
- შენარჩუნებულია სტაბილური ჰემოდინამიკა,
- მიღებულია სისხლის განწმენდის უფრო მაღალი მაჩვენებელი,
- ინსულინის ინექცია შეგიძლიათ პროცედურის დროს,
- გემები არ დაზარალებულან,
- იაფია, ვიდრე ჰემოდიალიზი (3 ჯერ).
- პროცედურა უნდა ჩატარდეს ყოველდღე 6 საათში,
- შეიძლება განვითარდეს პერიტონიტი
- მხედველობის დაკარგვის შემთხვევაში, შეუძლებელია პროცედურის შესრულება საკუთარ თავს.
- ჩირქოვანი დაავადებები მუცლის კანზე,
- სიმსუქნე
- მუცლის ღრუში გადაადგილება,
- გულის უკმარისობა
- ფსიქიური დაავადება.
პერიტონეალური დიალიზის ჩატარება შესაძლებელია ავტომატურად, სპეციალური მოწყობილობის გამოყენებით. მოწყობილობა (პატარა ჩემოდანი) პაციენტს უკავშირდება ძილის წინ. სისხლი ღამით გაწმენდილია, პროცედურა გრძელდება დაახლოებით 10 საათის განმავლობაში. დილით, ახალი ხსნარი შეედინება პერიტონეუმში კათეტერის საშუალებით და აპარატურა გამორთულია.
პერიტონეალურ დიალიზს შეუძლია გადაარჩინოს პაციენტების 92% მკურნალობის პირველ წელს, 2 წლის შემდეგ 76% გადარჩება, 5 წლის შემდეგ - 44%.
პერიტონეუმის ფილტრაციის უნარი აუცილებლად გაუარესდება და გარკვეული პერიოდის შემდეგ აუცილებელია ჰემოდიალიზზე გადასვლა.
47 წლის ასაკში გამიკეთეს ტიპი 2 დიაბეტი. რამდენიმე კვირაში თითქმის 15 კგ მოვიპოვე. მუდმივი დაღლილობა, ძილიანობა, სისუსტის გრძნობა, მხედველობა დაეწყო დასხმა.
როდესაც 55 წლის გავხდი, ინსულინით უკვე ვნერვიულობდი, ყველაფერი ძალიან ცუდად იყო. დაავადება აგრძელებდა განვითარებას, დაიწყო პერიოდული კრუნჩხვები, სასწრაფო დახმარების მანქანამ სიტყვასიტყვით დამიბრუნა შემდეგი სამყაროდან. მთელი დრო ვფიქრობდი, რომ ეს დრო ბოლო იქნებოდა.
ყველაფერი შეიცვალა, როდესაც ქალიშვილმა ნება მომეცით ინტერნეტით ერთი სტატიის წაკითხვა. თქვენ ვერ წარმოიდგენთ რამდენად მადლიერი ვარ მისი. ეს სტატია დამეხმარა დიაბეტისგან, განთავისუფლებული დაავადებისგან, სრულად მოშორებაში. ბოლო 2 წლის განმავლობაში მე უფრო მეტი მოძრაობა დავიწყე, გაზაფხულზე და ზაფხულში ყოველდღე დავდივარ ქვეყანაში, ვზრდი პომიდორს და ვაყიდი ბაზარზე. ჩემი დეიდაშვილები გაკვირვებულები არიან იმით, თუ როგორ ვმალავ ყველაფერს, საიდან მოდის ამდენი ძალა და ენერგია, ისინი მაინც არ მჯერა, რომ 66 წლის ვარ.
ვისაც სურს გრძელი, ენერგიული ცხოვრებით ცხოვრება და ეს საშინელი დაავადება სამუდამოდ დაივიწყოს, 5 წუთი გაატარეთ და წაიკითხეთ ეს სტატია.