ტუფონი და ემოქსიპინი ერთდროულად დიაბეტით დაავადებულებთან
ხშირად, დიაბეტს თან ახლავს ისეთი გართულება, როგორიცაა რეტინოპათია. თვალის ეს დაავადება განკურნება სამედიცინო ხელსაწყო "ემოქსიპინი". იგი ფართოდ გამოიყენება ოფთალმოლოგიურ პრაქტიკაში, მისი თერაპიული ეფექტის გამო, რომელიც მიზნად ისახავს თვალის გემების დაზიანების პროგრესირების შენელებას. შაქრიანი დიაბეტის მქონე პირებს უფლება აქვთ გამოიყენონ "ემოქსიპინი" მკაცრად მათი დანიშნულებისამებრ და კვალიფიციურ სპეციალისტთან კონსულტაციის შემდეგ.
მნიშვნელოვანია იცოდეთ! მოწინავე დიაბეტის განკურნებაც კი შესაძლებელია სახლში, ქირურგიის ან საავადმყოფოების გარეშე. უბრალოდ წაიკითხეთ, რას ამბობს მარინა ვლადიმეროვნა. წაიკითხეთ რეკომენდაცია.

ზოგადი ინფორმაცია
ფარმაცევტ პრეპარატ "ემოქსიპინს" აქვს მრავალი სასარგებლო თვისება ადამიანისთვის. ეს ზრდის სხეულის წინააღმდეგობას ჟანგბადის დეფიციტის მიმართ, ხელს უშლის ჟანგვის რეაქციებს და, შესაბამისად, ხელს უშლის მიკრო და მაკრო ელემენტების დაზიანებას. "ემოქსიპინი" აქტიურ მონაწილეობას იღებს გემების ელასტიურობის, სიმტკიცისა და სიგლუვის უზრუნველყოფაში. ამ მედიკამენტის წყალობით, სისხლის სითხის სითხის გაუმჯობესება ხდება.
შაქარი მომენტალურად მცირდება! დროთა განმავლობაში დიაბეტით დაავადებამ შეიძლება გამოიწვიოს მთელი რიგი დაავადებები, მაგალითად, მხედველობის პრობლემები, კანისა და თმის მდგომარეობა, წყლულები, განგრენა და კიბო კიბოებიც კი! ხალხმა მწარე გამოცდილება ასწავლა შაქრის დონის ნორმალიზებისთვის. წაიკითხეთ
მას აქვს „ემოქსიპინი“ გამოხატული ანტითრომული მოქმედება, რომელიც შედგება სისხლის შედედების რეზორბციისგან. გარდა ამისა, მისი გამოყენება ამცირებს მხედველობის ორგანოს სისხლძარღვთა კედლის გამტარიანობას, ხელს უშლის სისხლდენას (სისხლი მიედინება ადიდებული გემიდან სხეულში) და მიოკარდიუმის რიტმის დარღვევას.
კომპოზიცია და გამოშვების ფორმა
ფარმაცევტული პრეპარატი რეალიზდება, როგორც ინექციები და წვეთები, რომლებიც განკუთვნილია თვალების ინსტილაციისთვის. მედიკამენტების შემადგენლობაში მთავარი ნივთიერებაა მეთილის ეთილ პირდინინოლის ჰიდროქლორიდი. არსებობს ასეთი დამატებითი კომპონენტები:
- საინექციო წყალი
- ნატრიუმის სულფატი,
- ფოსფორის მჟავა კალიუმის მარილი,
- საკვები დანამატი E211.
ფარმაცევტული აგენტი "ემოქსიპინი" ინიშნება შემდეგი პათოლოგიური პირობების სამკურნალოდ:
 წვეთები ინიშნება გაზრდილი ინტრაოკულური წნევით.
წვეთები ინიშნება გაზრდილი ინტრაოკულური წნევით.
- მხედველობის ორგანოს ბადურის დაზიანება შაქრიანი დიაბეტის განვითარების ფონზე,
- ქალასშიდა წნევის მომატება,
- მიოპიის გართულება,
- ქიმიური ნივთიერებების ზემოქმედება და რქოვანას უკიდურესი ტემპერატურა,
- სხვადასხვა ეტიოლოგიის ინტრაოკულარული სისხლჩაქცევა.
როგორ მივმართოთ?
მედიკამენტზე გაკეთებული ანოტაცია მიუთითებს იმაზე, რომ ის უნდა იქნას გამოყენებული ორჯერ ან სამჯერ დღეში, თითოეულ თვალში 1-2 წვეთი ჩადეთ. ეს არის რეკომენდებული დოზები, ხოლო ექიმი ადგენს უფრო ზუსტ ზომებს ინდივიდუალურად თითოეული პაციენტისთვის, დაავადების ასაკის, დიაგნოზისა და სირთულის გათვალისწინებით. თერაპიული კურსის ხანგრძლივობა შეიძლება განსხვავდებოდეს 3-5 დღიდან თვემდე. Emoxipin უნდა იქნას გამოყენებული შაქრიანი დიაბეტის მქონე პაციენტებისთვის, დაიცვან გარკვეული წესები, რაც ხელს შეუწყობს მკურნალობისგან ყველაზე პოზიტიური შედეგის მიღწევას და თვალის მიდამოში ინფექციის რისკის მინიმუმამდე შემცირებას. მოქმედებების თანმიმდევრობა შემდეგია:
- გარეცხეთ ხელები საპნით და გაწურეთ მშრალი.
- დადექით სარკის წინ, რომ დაინახოთ რამდენად ახლოს არის ბოთლი თვალთან.
- თავი ოდნავ დააბრუნე, ნაზად დააბრუნე ქვედა ქუთუთოს, დახედე და გამოწურე გამოსავალი საჭირო რაოდენობით. ზედმეტად არ შეიწოვოთ კანი, რადგან შესაძლოა წვეთები გაჟონოს.
- არ არის აუცილებელი, რომ ბოთლი ძალიან ახლოს დაიწიოს, რადგან თვალის დაზიანება ან მასში ინფექციის მოტანა შეუძლებელია ადრე ხედვის სხვა ორგანოსგან.
- ინსტილაციის შემდეგ, დაუყოვნებლივ დახუჭეთ თვალები და თითით მსუბუქად დააჭირეთ თითს, რათა თავიდან აიცილოთ გამოსავალი.
- თუ საჭიროა კონტაქტური ლინზების დაყენება, ინსტილაციიდან დაახლოებით 1/3 საათის განმავლობაში უნდა დაელოდოთ.
უკუჩვენებები
"ემოქსიპინი" ადამიანის ორგანიზმისთვის საკმაოდ უსაფრთხოა მიჩნეული, შესაბამისად, მას პრაქტიკულად არანაირი შეზღუდვა არ აქვს მიღებაში. აღწერილი მედიკამენტების გამოყენების აბსოლუტური უკუჩვენებაა ჰიპერმგრძნობელობა მისი შემადგენლობის კომპონენტების მიმართ. არ გამოიყენოთ "ემოქსიპინი" და გესტაციის პერიოდში.
გვერდითი მოვლენები
Emoxipin- ის გამოყენებისას, ჩვეულებრივ, როდესაც დადგენილი თერაპიული რეჟიმი ირღვევა, შეიძლება გამოვლინდეს შემდეგი სიმპტომები:
- თვალების სიწითლე
- თავის ტკივილი
- მხედველობის დარღვევა
- არტერიული წნევა
- lacrimation და tingling,
- ძილი
- შეშუპება თვალის არეში,
- წვის შეგრძნება.
ხშირად, ასეთი უარყოფითი რეაქციები ვლინდება პაციენტებში, რომლებსაც აქვთ რთული სისტემური პათოლოგიები, რომლებიც საჭიროებენ რეგულარულ სამედიცინო დახმარებას. ჩვეულებრივ, გვერდითი სიმპტომები სწრაფად წყვეტს თავის თავს და არ საჭიროებს დამატებით ჩარევას, მაგრამ თუ მდგომარეობა დიდი ხნის განმავლობაში არ სტაბილიზირდება, სამედიცინო დახმარება რეკომენდებულია დაზარალებულისთვის.
სპეციალური ინსტრუქციები "Emoksipina" დიაბეტით
"ემოქსიპინი", რომელიც შაქრიან დიაბეტში გამოიყენება თვალის დაავადებების სამკურნალოდ, არ არის რეკომენდებული სხვა წვეთებთან ერთად გამოყენება. პაციენტებმა, რომლებიც იყენებენ ლინზებს, უნდა ამოიღონ ისინი პროცედურის დაწყებამდე. ბოთლი გახსნის შემდეგ უნდა ინახებოდეს სიცივეში. წვეთების მწარმოებელი "ემოქსიპინი" გვარწმუნებს, რომ სამკურნალო სითხე ინარჩუნებს თავის სასარგებლო თვისებებს 2 წლის განმავლობაში. ამ პერიოდის შემდეგ, მედიკამენტის გამოყენება მკაცრად უკუნაჩვენებია.
ვაჭრობისა და შენახვის პირობები
შეგიძლიათ შეიძინოთ "ემოქსიპინი" აფთიაქში, მაგრამ მხოლოდ რეცეპტით. შეძენის შემდეგ, მნიშვნელოვანია დაიცვან პრეპარატის შენახვის პირობები. წვეთები ინახება მზისგან მზისგან დაცულ ადგილას, ტემპერატურული რეჟიმით, რომელიც არ აღემატება 24 გრადუსს. ინექციის გამოსავალი უნდა ინახებოდეს პატარა ბავშვებისთვის მიუწვდომელ ბნელ ადგილას. წვეთების შენახვის ვადაა 2 წელი, გამოსავალი 3 წელი.
როგორ ჩნდება დიაბეტით დაავადებული ანგიოპათია და როგორ მკურნალობენ მას?
სახსრების სამკურნალოდ, ჩვენმა მკითხველებმა წარმატებით გამოიყენეს DiabeNot. ამ პროდუქტის პოპულარობის დანახვისას, ჩვენ გადავწყვიტეთ, რომ შემოგთავაზოთ იგი თქვენს ყურადღებას.
მთელ მსოფლიოში დიაბეტის პრობლემა განისაზღვრება, როგორც სამედიცინო და სოციალური, ის ასე გავრცელებულია. ენდოკრინულ დაავადებებს შორის, დიაბეტი 70% -ს შეადგენს, მთელს მსოფლიოში კი ამ დაავადებით დაავადებულია დაახლოებით 120-150 მილიონი ადამიანი. მაგრამ არა მხოლოდ ეს დაავადება თავისთავად იწვევს ხალხს ტანჯვაში. სხვადასხვა გართულებები ძალიან საშიშია. და ადამიანისთვის ერთ-ერთი ყველაზე მგრძნობიარეა დიაბეტური ანგიოპათია - არტერიების დაზიანება.
დიაბეტით დაავადებული, ანგიოპათია ხდება პირის მნიშვნელოვანი ორგანოების ნაადრევი დაზიანების მიზეზი და, შესაბამისად, იწვევს ინვალიდობას. პირველ რიგში, გემები დაზარალდნენ, დაწყებული კაპილარებით. დიაბეტისთვის ყველაზე საშიშია დაზიანება:
- თირკმელი
- ქვედა კიდურები
- ბადურის.
დიაბეტური ტერფი: სიმპტომები
დიაბეტის დროს ყველაზე გავრცელებული გართულებაა დიაბეტური ქვედა კიდურის ანგიოპათია. ამ დაავადების არსი არის კაპილარების მიერ გამტარუნარიანობის დაკარგვა, რაც იწვევს სისხლის მიმოქცევის ტერფის ქსოვილებში დარღვევას, რის შედეგადაც ხდება მათი ატროფია. ქვედა კიდურების ანგიოპათია შემდეგნაირად მიმდინარეობს: ჯერ თითების ატროფია, შემდეგ ფეხის, ქვედა ფეხი და ბარძაყის. ატროფიული სტრუქტურები მონაცვლეობით ხდება ამპუტაცია, რადგან განგრენა იწყებს განვითარებას.ამავდროულად, პულსაცია განაგრძობს დაზარალებულ კიდურზე არტერიებზე.

პაციენტები, რომლებიც დაავადებულნი არიან ინსულინდამოკიდებულ შაქრიანი დიაბეტით, უნდა გაითვალისწინონ დაავადების პირველი გამოვლინებები.
დაავადების საწყის ეტაპზე დიაბეტური ტერფის გამოხატვა შესაძლებელია:
- ფეხების დაბუჟება და გაციება
- კრუნჩხვები
- მგრძნობელობის დარღვევა
- ხშირი ტკივილი ფეხებში
- ფეხების კანის გადაჭარბებული სიმშრალე,
- წვის შეგრძნება
- ფრჩხილების გასქელება.
შემდეგ ეტაპზე, ამ სიმპტომებს ემატება ტროფიკული წყლულები, მუდმივი სიმდაბლე. გარდა ამისა, შეუძლებელია მკურნალობის გადადება, აუცილებელია გადაუდებელი ზომების მიღება.
დიაბეტიანი ტერფის განვითარების დროს თანამედროვე მედიცინა განასხვავებს ოთხ სტადიას.
- ჰიპერემია ფეხის შეშუპებით.
- მეორე ეტაპზე დიაბეტიან ტერფს თან ახლავს ძვლების მცირე ცვლილებები, ფეხის საწყისი დეფორმაცია.
- მესამე ეტაპზე, ფეხის დეფორმაცია გამოხატულია, იზრდება მოტეხილობების ალბათობა, ქვედა კიდურების დისლოკაცია.
- ბოლო, ყველაზე საშიში ეტაპზე, დიაბეტური ტერფი იძენს ტროფიკულ წყლულებს, რაც შემდგომში განგრენისკენ მიდის.
ქვედა კიდურების ანგიოპათიის მკურნალობა
სამედიცინო მკურნალობა მხოლოდ გარკვეულ მომენტამდე მოაქვს რელიეფს, ამიტომ აუცილებელია სისხლძარღვთა ქირურგის დახმარების ძებნა რაც შეიძლება მალე. სამწუხაროდ, დაუსაბუთებელი შეფერხების შემთხვევაში, დიაბეტური ფეხი იწვევს განგრენის განვითარებას და სისხლის მიწოდების აღდგენა შეუძლებელი ხდება.
ფეხის ანგიოპათიით გამოწვეული არტერიების დაზიანების დონისა და დონის მიხედვით, შერჩეულია თერაპიული ზომების აუცილებელი რაოდენობა.
- თუ დიაბეტური ტერფის სინდრომის მიზეზია მთავარი არტერიების ობსტრუქცია, მაშინ მთავარი ამოცანაა ფეხში სისხლის ნაკადის აღდგენა. ამ შემთხვევაში შესაძლებელია ფეხის ტროფიკული დარღვევების შეხორცება. სისხლის ნაკადის აღდგენის მიზნით, არტერიის ოპერაცია ან მინიმალური ინვაზიური ჩარევა ხორციელდება.
- არტერიის სეგმენტური შევიწროების შემთხვევაში კარგი ეფექტი მიიღწევა ენდოვასკულარული ჩარევით.
- თუ ანგიოპათიამ არტერიების გაფართოება გამოიწვია, ტარდება შემოვლითი ოპერაცია. იგი შედგება ხელოვნური სისხლის ნაკადის შესაქმნელად.
ნებისმიერ, ყველაზე რთულ დაავადებასთან, მთავარია არ იყოს პანიკა, არ დანებდეთ. აუცილებელია სწორი მკურნალობის შერჩევა და მისი მიზანმიმართულად და სისტემატიურად ჩატარება.
ფეხის დიაბეტის გაფრთხილება
ამ გართულების ალბათობის შესამცირებლად საჭიროა ენდოკრინოლოგის დაკვირვება და ულტრაბგერითი სკანირების (ულტრაბგერითი დუპლექსის სკანირება) გამოყენებით ყოველწლიური გამოკვლევის ჩატარება. ტკივილის დროს, როდესაც ფეხის ქვედა ნაწილში ან ფეხით, ფეხის ტროფიკული წყლულების გამოჩენა, კანისა თუ თითების ნეკროზი, აუცილებელია ქვედა კიდურების არტერიების ულტრაბგერითი დუპლექსის სკანირება.
რა არის ბადურის ანგიოპათია?
სისხლძარღვებში გამოწვეული ცვლილებები, მათი ტონის ნერვული რეგულირების დარღვევით, ეწოდება ბადურის ანგიოპათია. ანგიოპათია არის სხეულის გემების, ისევე როგორც ბადურის სისხლძარღვების დაავადებების შედეგი, რის შედეგადაც დარღვეულია ორგანოს კვება და ფუნქციონირება. ეს იწვევს ბადურის დისტროფიას, იწვევს მიოპიის, ბუნდოვანი მხედველობის განვითარებას.

ანგიოპათიას ახასიათებს სისხლძარღვების სანათურის ან მიმდინარეობის ცვლილება: ისინი განზავებულია, ვიწროვდება, იწვება, სრულდება სისხლით და ა.შ., რაც დამოკიდებულია იმაზე, თუ რა მიზეზს იწვევს ეს ცვლილება. ჩვეულებრივ, დაავადება ერთდროულად ორივე თვალში ვითარდება.
ანგიოპათიის სახეები ბადურის მხრივ:
- ბადურის ჰიპოტონური ანგიოპათია გამოიხატება არტერიების მნიშვნელოვანი გაფართოებით, პულსაციური ვენებით. გემები გარეგნულად ხუჭუჭა.
- ჰიპერტენზიული ანგიოპათია ხდება ჰიპერტენზიის შედეგად. დაავადების საწყის ეტაპზე, მიზეზის (ჰიპერტენზიის) აღმოფხვრის შემდეგ, ფონუსი იღებს ჯანმრთელ გარეგნობას.
- ტრავმული ანგიოპათია შეიძლება იყოს გულმკერდის უეცარი შეკუმშვის, ტვინის ტრავმის, საშვილოსნოს ყელის ხერხემლის დაზიანება, რასაც თან ახლავს სისხლძარღვების შეკუმშვა და ინტრაკრანიალური წნევის მომატება.
- თვალების დიაბეტური ანგიოპათია შეიძლება მოხდეს დიაბეტის დროული მკურნალობა. არსებობს ორი ტიპი:
- მიკროანგიოპათია - შედგება კაპილარების კედლების გასქელება, რამაც შეიძლება გამოიწვიოს სისხლის მიმოქცევის დარღვევა, ახლომდებარე ქსოვილებში სისხლდენა,
- მაკროანგიოპათია - შედგება ბადურის უფრო დიდი გემების დამარცხებისგან.
დიაბეტური ანგიოპათიის დროს გემების კედლები ხდება მუკოპლისაქარიდებით გახვეული, ხოლო უჯრედის კედლები სქელდება. კაპილარების ხარვეზები ვიწროა, რაც მომავალში შეიძლება გამოიწვიოს მათი სრული ბლოკირება. ეს პათოლოგია აუარესებს სისხლის მიღებას, რამაც შეიძლება გამოიწვიოს ქსოვილების ჟანგბადის შიმშილი. უმძიმეს შემთხვევებში შესაძლებელია მრავალჯერადი სისხლდენა, და შედეგად, მხედველობის მნიშვნელოვანი ვარდნა.
ბადურის ანგიოპათიის მკურნალობის მეთოდები
ბადურის ანგიოპათია დიაგნოზირებულია კვალიფიციური სპეციალისტის მიერ. მხოლოდ ექიმს შეუძლია დაადგინოს დაავადება და დანიშნოს საჭირო მკურნალობა. ძირითადად ინიშნება მედიკამენტები, რაც იწვევს მიკროცირკულაციის გაუმჯობესებას ბადურის გემებში:
დიაბეტური ანგიოპათიის წარმატებული მკურნალობისთვის, მედიკამენტების გარდა, ექიმი განსაზღვრავს სპეციალურ დიეტას, რომელიც გამორიცხავს ნახშირწყლების მდიდარ საკვებს დიეტადან. პაციენტებს, რომლებსაც აქვთ დიაბეტური ანგიოპათია დიაგნოზირებული, რეკომენდებულია ზომიერი ფიზიკური დატვირთვა, რაც იწვევს კუნთების შაქრის მოხმარებას და გულ-სისხლძარღვთა სისტემის გაუმჯობესებას.
მკურნალობის ფიზიოთერაპიული მეთოდები (აკუპუნქტურა, მაგნიტოთერაპია, ლაზერული დასხივება) სასარგებლო გავლენას ახდენს ასეთი პაციენტების მდგომარეობაზე.
ამრიგად, ბადურის ანგიოპათიის მკურნალობისას მნიშვნელოვანი როლი მიუძღვის როგორც სპეციალისტ ექიმებს, ასევე შესაბამის დარგების სპეციალისტებს. ოფთალმოლოგს შეუძლია რეკომენდაცია გაუწიოს სისხლძარღვთა პრეპარატების Taufon, Emoksipin, თვალის ვიტამინების ტაბლეტების ფორმით (Anthocyan Forte, Lutein Complex) პაციენტს. ისინი აუმჯობესებენ სისხლის გადასვლას უშუალოდ თვალის სისხლძარღვებში და ხელს უწყობენ პაციენტის მხედველობის შენარჩუნებას, აქვთ ფიზიოთერაპიული ეფექტი.
სიდორენკოს სათვალეებმა დაამტკიცა, რომ ყველაზე ეფექტურია ფიზიოთერაპიული მოწყობილობა, რომელსაც პაციენტს შეუძლია დამოუკიდებლად გამოიყენოს სახლში, თვალების მდგომარეობის გასაუმჯობესებლად. პნევტომასის, ინფრასტრუქტურის, ფონოფორეზის და ფერების თერაპიის გამოყენებით, ისინი საშუალებას გაძლევთ მიაღწიოთ მაღალ შედეგს დროის შედარებით მოკლე პერიოდში. მოწყობილობის მაღალი ეფექტურობა, უსაფრთხოება დადასტურებულია კლინიკური კვლევებით.
წვეთები დიაბეტით დაავადებული თვალებისთვის: გამოყენების წესები, წამლების სია

მრავალი წლის განმავლობაში წარუმატებლად ებრძვის DIABETES- ს?
ინსტიტუტის ხელმძღვანელი: ”გაგიკვირდებათ, თუ რამდენად ადვილია დიაბეტის განკურნება მისი მიღებით ყოველდღე.
დიაბეტის ერთ – ერთი გართულებაა ვიზუალური აპარატის დაზიანება, რომელიც თითქმის მუდმივად გვხვდება. თუ დროულად ამოიცნობთ დაავადებას, მაშინ თვალის პათოლოგიების თავიდან აცილება შეგიძლიათ თვალის წვეთების საშუალებით, ჩარევის ქირურგიული მეთოდების გამოყენების გარეშე. თქვენ უნდა იცოდეთ, რომ დიაბეტით დაავადებულებთან ერთად, ყველა პრეპარატის გამოყენება არ შეიძლება, რადგან არსებობს მთელი რიგი უკუჩვენებები და გართულებები.
- თვალის დაავადებების თვისებები დიაბეტში
- დიაბეტის დროს მხედველობის დაქვეითების თავიდან აცილება (ვიდეო)
- როგორ გამოვიყენოთ თვალის წვეთები ტიპი 1 და 2 ტიპის დიაბეტისთვის: სასარგებლო რჩევები
- ვიტამინები დიაბეტით დაავადებული თვალებისთვის
- თვალის პრეპარატები დიაბეტით დაავადებული კატარაქტის სამკურნალოდ
- თვალის წვეთები დიაბეტში გლაუკომის სამკურნალოდ
- ოფთალმოლოგიური აგენტები დიაბეტის დროს რეტინოპათიის სამკურნალოდ
თვალის დაავადებების თვისებები დიაბეტში
სისხლის მიმოქცევის მთელი სისტემის დაზიანება დიაბეტური დაავადების დამახასიათებელია, რის შედეგადაც განიცდიან ნერვული დაბოლოებები, შინაგანი ორგანოების უჯრედები და ქსოვილები.შაქრიანი დიაბეტით, თვალის შემდეგი დაავადებები ყველაზე ხშირად გვხვდება:
- კატარაქტა, რომელიც ხასიათდება ლინზების გადახურვით. მოწინავე ფორმაში საჭიროა მხოლოდ ქირურგიული ჩარევა.
- გლაუკომი, როგორც წინა დაავადება, არის ყველაზე გავრცელებული დაავადება დიაბეტის დიაბეტი. მისი ფონზე, საშიში გართულებები ვითარდება.
- ფონური რეტინოპათია ხასიათდება ბადურის კაპილარების დაზიანებით.
- პროლიფერაციული რეტინოპათია ხასიათდება ახალი გემების პროლიფერაციით ბადურაში.
- მაკულოპათიით, დაზიანებულია მაკულა.
შაქრიანი დიაბეტის საწინააღმდეგო ვიზუალური აპარატის დაავადებებს სწრაფი კურსი აქვთ. აქედან გამომდინარე, მნიშვნელოვანია, რომ პირველ ეტაპზე დაუკავშირდით ოფთალმოლოგს კვალიფიციური დახმარებისთვის. პირველადი სიმპტომები მოიცავს მხედველობის სიმკვეთრის დაქვეითებას, სიმშრალეს ან, პირიქით, ლორწოვან გარსებში ტენიანობის გაზრდას და დისკომფორტს.
როგორ გამოვიყენოთ თვალის წვეთები ტიპი 1 და 2 ტიპის დიაბეტისთვის: სასარგებლო რჩევები
1 და 2 ტიპის შაქრიანი დიაბეტისთვის თვალის ხსნარების გამოყენების ყველაზე მნიშვნელოვანი და აუცილებელი წესი არის გამოცდილი სპეციალისტის დანიშვნა და გაუქმება საგამოცდო მაჩვენებლების საფუძველზე.
დიაბეტისთვის თვალის წვეთების გამოყენების ძირითადი მახასიათებლები:
- ექიმის მიერ დადგენილი დოზების მკაცრი დაცვა.
- მკურნალობის ხანგრძლივობა 2 კვირიდან 3 წლამდე მერყეობს, რაც დამოკიდებულია დაავადების პათოლოგიასა და მიმდინარეობაზე.
- გლაუკომით, თვალის წვეთები ყოველთვის ინიშნება მკურნალობის გრძელი კურსის განმავლობაში.
- თვალის წვეთები შეიძლება და ჩამოიბანოთ პრევენციული მიზნებისათვის.
- პროცედურა მნიშვნელოვანია მხოლოდ საფუძვლიანად გარეცხილი ხელებით ჩატარება.
- თქვენ არ შეგიძლიათ გამოიყენოთ ერთ წვეთი ერთდროულად ორი ადამიანი. ისინი უნდა იყოს ექსკლუზიურად ინდივიდუალური გამოყენებისთვის.
- განსაკუთრებული ყურადღება მიაქციეთ ინსტრუქციის შენახვის ვადას, დამზადების თარიღს, უკუჩვენებებსა და უარყოფით რეაქციებს.
- თუ ერთდროულად წვეთი 2 ან მეტი პრეპარატი, დარწმუნდით, რომ შეინარჩუნეთ მკურნალობა ინტერვალით მინიმუმ 15 წუთი.
- თვალის ინსტილაციის შემდეგ, კარგად ჩამოიბანეთ და დაასუფთავეთ პიპეტა.
- თუ ინსტილაციის დროს იგრძნობთ ხსნარის გემოს - არ შეგეშინდეთ, ეს ნორმალური რეაქციაა, რადგან წვეთები ადვილად შედიან ცხვირის არხების მეშვეობით პირის ღრუში და ხორხში.
როგორ სწორად წვეთი:
- საჭიროების შემთხვევაში გახსენით თავსახური, სუფთა პიპეტი,
- კომფორტული პოზიცია დაიკავეთ - იჯექი ან იწექი,
- დაიხურეთ თავი უკან და შეეცადეთ ნაზად გაიყვანოთ ქვედა ქუთუთო, მზერა მიმართული უნდა იყოს ზემოთ,
- წვეთების საჭირო რაოდენობა ქვედა ქუთუთოში მიიტანეთ თვალის შიდა კუთხეში,
- არ დაუშვას პიპეტი შეეხო ლორწოვან გარსებსა და წამწამებს,
- ქუთუთოს დაუბრუნდით პირვანდელ მდგომარეობას და დაფარეთ თქვენი თვალი,
- ხსნარის განაწილების გასაუმჯობესებლად, ნაზად შეიზილეთ კონიუნქტივის ტომარა,
- ამოიღეთ დარჩენილი ხსნარი სტერილური ბამბის ტაფით,
- თვალები დახუჭეთ რამდენიმე წუთის განმავლობაში.
ვიტამინები დიაბეტით დაავადებული თვალებისთვის
უპირველეს ყოვლისა, დიაბეტით დაავადებულებთან ერთად აუცილებელია ვიზუალური აპარატების ვიტამინის პრემიაების დანიშვნა. მათ უნდა ჰქონდეთ ვიტამინები B1, B6, B2, E, A, C, ანტიოქსიდანტები, მინერალები და სხვა სასარგებლო ნივთიერებები. ვიტამინებთან ერთად ყველაზე ეფექტურ თვალის პრეპარატებს შორისაა შემდეგი:
Doppelherz Active (განსაკუთრებით დიაბეტით დაავადებულთათვის) ხასიათდება დეფიციტური ნივთიერებების შევსებით და მეტაბოლური პროცესების აჩქარებით ვიზუალურ აპარატში. განსაკუთრებით მნიშვნელოვანია მათი გამოყენება დიდი ხნის განმავლობაში, რადგან დიაბეტის ზოგადი მდგომარეობა უმჯობესდება.
Ophthalmo-DiabetoVit წინა წამლის მაღალი ხარისხის ანალოგია.
ანბანის დიაბეტი დამზადებულია სამკურნალო მცენარეების ექსტრაქტებისაგან. ზოგადად ხელს უშლის გართულებების და თვალის დაავადებების განვითარებას.
"ანბანი ოპტიკა" ასევე იქმნება ბუნებრივი მცენარეული წარმოშობის კომპონენტებზე.

თვალის პრეპარატები დიაბეტით დაავადებული კატარაქტის სამკურნალოდ
კატარაქტის დროს თვალის ობიექტივი პასუხისმგებელია გადახურვაზე, რომელიც პასუხისმგებელია ოპტიკურ გამოსახულებაზე. კატარაქტა სწრაფად ვითარდება, მაგრამ საწყის ეტაპზე მისი განკურნება შესაძლებელია სპეციალური თვალის წვეთების საშუალებით.ყველაზე პოპულარული და ხშირად დადგენილი საშუალებები თვალის წვეთების სახით შაქრიანი დიაბეტისთვის ნებისმიერი ტიპისთვის:
- "ტაუფონს" ან "ტაურენს" აქვს რეგენერაციული და რეპრესიული ეფექტი. უჯრედული მემბრანების აღდგენა ხდება, დისტროფიული ფენომენებია აღმოფხვრილი, მეტაბოლიზმი დაჩქარდა და ნერვული იმპულსი უფრო ადვილად ხორციელდება. გვერდითი მოვლენები თითქმის არ არსებობს, მაგრამ შეიძლება ალერგიული რეაქცია გამოიწვიოს. უკუჩვენება - 18 წლამდე ასაკი, კომპონენტების ალერგია. ნებადართულია წვეთი 2-4 ჯერ დღეში მაქსიმუმ 2 წვეთი. მკურნალობის ხანგრძლივობაა 90 დღე. შესვენება თვეა.
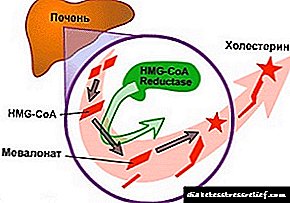
- "კატალინი" ახდენს მეტაბოლური პროცესების ნორმალიზებას უშუალოდ თვალის ობიექტივში, ხელს უშლის კატარაქტის განვითარებას და შაქრის სორბიტოლად გადაქცევას, რომლის წინააღმდეგაც ობიექტივი განადგურებულია. გამოყენებისას შეიძლება მოხდეს ხანმოკლე წვის შეგრძნება და ქავილი, გაიზარდოს ცრემლი, სიწითლე და ალერგია. შეგიძლიათ წვეთი დღეში 5-ჯერ, 2 წვეთი. მკურნალობის კურსი ინიშნება ინდივიდუალურ დონეზე.
- Quinax შეიცავს მთავარ აქტიურ ინგრედიენტს - აზაპენტაცენს, რომლის წყალობითაც ხდება მეტაბოლური პროცესების გააქტიურება, ინტრაოკულური წნევა ნორმალიზდება და იმატებს ლინზების წინააღმდეგობა ჟანგვისადმი. ეფექტურად გამორიცხავს ლინზების გადახურვას, არ არის უარყოფითი რეაქციები. წაისვით დღეში 3-დან 5-ჯერ, 2 წვეთი. ხანგრძლივობას განსაზღვრავს სპეციალისტი.
დიაბეტით და კატარაქტით, მკაცრად იკრძალება ოპერაციის ჩატარება, ამიტომ მედიკამენტების გამოყენება განიხილება მკურნალობის ერთადერთი ვარიანტი.
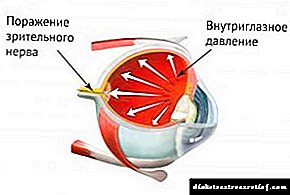
თვალის წვეთები დიაბეტში გლაუკომის სამკურნალოდ
გლაუკომით, ინტრაოკულური წნევა მნიშვნელოვნად მატულობს, რაც იწვევს სრულ ან ნაწილობრივ სიბრმავეს. ყველაზე ხშირად გამოყენებული თვალის წვეთები არის:
- "იოპდინინი", "ალფაგან რ", "ლუქსფენი", "ბრიმონიდინი", "კომიბიგანი". ეს წვეთები ამცირებს ინტრაოკულური სითხის წარმოებას, აუმჯობესებს გადინებას, რის შედეგადაც მცირდება ინტრაოკულური წნევა. ნარკოტიკები არის ალფა ადრენერგული რეცეპტორების აგონისტები.
- "ტიმოლოლი", "ტრუსოფტი", "ბეტოპტიკი", "ლევობუნოლოოლი", "ქსონეფი", "ბეტაქსოლოლი". "მეტრიპანოლოლი" შეიცავს ბეტა ბლოკატორებს.
- დორზოლამიდი, ბრინზოლამიდი ემყარება ნახშირბადის ანჰიდრაზას ინჰიბიტორებს.
- "Pilocar", "Physostigmine". წამლები მიოტიკებს მიეკუთვნება.
- "ლუმიგანი", "ტრავოპროსტი", "ლატანოპროსტი" - პროსტაგლანდინები.
ოფთალმოლოგიური აგენტები დიაბეტის დროს რეტინოპათიის სამკურნალოდ
რეტინოპათიით, თვალების სისხლის მიმოქცევის სისტემა დაზარალებულია, რის შედეგადაც აღინიშნება პათოლოგიური დარღვევები ვიზუალური აპარატის ბადურის დროს. თვალის შემდეგი წვეთები გამოიყენება:
- ნარკოტიკების ჯგუფი, რომლებიც შექმნილია კატარაქტის სამკურნალოდ (ზემოთ ჩამოთვლილი).
- "ემოქსიპინი" ხელს უწყობს სისხლის მიმოქცევისა და მეტაბოლიზმის დაჩქარებას, ანეიტრალებს შედეგად სისხლდენას. გვერდითი რეაქციები მოიცავს წვას და ქავილს. წაისვით დღეში ორჯერ, 2 წვეთი დღეში.
- "ჰოლო-გულმკერდი" ანეიტრალებს სიმშრალეს. იგი გამოიყენება დღეში სამჯერ.
- რიბოფლავინი ყველაზე ხშირად ინიშნება ტიპის 2 დიაბეტისთვის. შეიცავს ვიტამინებს B, ახდენს ჰემოგლობინის სინთეზის ნორმალიზებას. ის აჩქარებს მეტაბოლიზმს. აუმჯობესებს ვიზუალური აპარატის ფუნქციონირებას. წვეთი ნებადართულია არაუმეტეს 1 წვეთი 2-ჯერ დღეში. გვერდითი მოვლენები - მოკლევადიანი შემცირება ვიზუალური სისქის და ალერგიის დროს.
- ლაკამაქსი ატენიანებს და არბილებს, აქვს დამცავი ეფექტი კონიუნქტივაზე და რქოვანას. ხელს უწყობს მხედველობის აპარატში სისხლდენის რეზორბციას, ამცირებს შეშუპების ხარისხს, აღადგენს ბადურის გარსს. უკუჩვენებები - ორსულობა, კომპონენტების ალერგია. გამოყენების შემდეგ, ეს იწვევს მოკლევადიან ქავილს და წვას. შეგიძლიათ დღეში სამჯერ მიმართოთ 2 წვეთი.

ძალიან მნიშვნელოვანია ყურადღება მიაქციონ სიმპტომებს, რომლებიც მიუთითებენ თვალის დაავადებების განვითარებაზე დროულად. გახსოვდეთ, საწყის ეტაპზე კლინიკაში წასვლა და ექიმის ყველა რეცეპტის მკაცრად დაცვა საშუალებას მოგცემთ თავიდან აიცილოთ უარყოფითი შედეგები - მხედველობის სიმკვეთრის შემცირებადან სიბრმავემდე!
პრეპარატის ანალოგები
"ემოქსიპინის" შემადგენელი კომპონენტების მიმართ ინდივიდუალური შეუწყნარებლობის შემთხვევაში ან რაიმე სხვა მიზეზით, რაც შეუძლებელს ხდის წვეთების გამოყენებას, ექიმები დანიშნულებენ მედიკამენტებს, რომლებიც მოქმედებენ აქტიური ნივთიერების მსგავსი. შემდეგი წამლები შეიძლება შეიცვალოს "Emoksipin":
შინაარსის ცხრილში დაბრუნება
მიზეზები და რისკ ფაქტორები

დიაბეტური რეტინოპათია ვითარდება დიაბეტით დაავადებულთა უმრავლესობაში. ეს დაავადება არის ბადურის გემების დაზიანების მთავარი მიზეზი. თუ დიაბეტი ხდება დაახლოებით 2 წლის განმავლობაში, პათოლოგია დიაგნოზირებულია პაციენტთა 15% -ში, 15 წელს - 50%, 25 წელზე მეტი ან მეტი - სიხშირე აღწევს 100% -ს.
დიაბეტური რეტინოპათიის პროგრესირების სიჩქარე დამოკიდებულია ეტიოლოგიური მკურნალობის სისწორეზე, აგრეთვე მათთან დაკავშირებულ დაავადებებზე. ბადურის გემების პათოლოგია ბევრად უფრო სწრაფად ვითარდება, თუ პაციენტი ერთდროულად განიცდის ასეთ დარღვევებს:
- დისლიპიდემია,
- სიმსუქნე
- მეტაბოლური სინდრომი
- თირკმლის ქრონიკული უკმარისობა
- ჰიპერტენზია.
დიაბეტური რეტინოპათიის განვითარებაში პროვოცირების ფაქტორები შეიძლება იყოს ორსულობა, ცუდი ჩვევები (მოწევა), puberty და მემკვიდრეობითი მიდრეკილება.
ეტაპის დიაბეტური რეტინოპათია
პათოლოგიური ცვლილებებიდან გამომდინარე, დაავადების 3 ეტაპი გამოირჩევა:
I - არაპროლიფერაციული რეტინოპათია. მას თან ახლავს ბადურის შეშუპება მაკულის რეგიონში, მიკროანეიზმები, ექსუდაციის ფოკუსები, ვენების გასწვრივ სისხლჩაქცევები, ფუნდუსის ფუძეებში ჩანს ბადურის ღრუში.
II - წინამორბედი დიაბეტური რეტინოპათია. დამახასიათებელია მრავალი ბადურის სისხლდენა, ბამბა და მყარი ექსუდატი. აშკარად იპოვნებს ცვლილებებს თვალის ვენების სტრუქტურაში.
III - პროლიფერაციული რეტინოპათია. ხდება ბოჭკოვანი ნერვის დისკის ნეოვაკალიზაცია. წინაგულოვანი სისხლდენის ზონაში, ბოჭკოვანი ქსოვილის ფორმები ხდება. ხშირად განუვითარდეთ ბადურის რაზმი, მეორადი გლაუკომა.
დიაბეტური რეტინოპათიის საშიშროებაა ის, რომ დიდი ხნის განმავლობაში მას არ ახლავს პათოლოგიური გამოვლინებები. არაპროლიფერაციული ცვლილებების პერიოდში, პაციენტის მაკულის შეშუპების გამო, შეიძლება მხოლოდ ობიექტების უმნიშვნელო დაბინდვა, სამუშაოს შესრულების სირთულე თვალთან ახლოს, მაგალითად, კითხვის დროს.
პროლიფერაციულ ეტაპზე, სისხლჩაქცევები ჩნდება, ისინი იწვევენ ველის გაჩენას, მცურავი მუქი ლაქების გაჩენას, რომელიც თანდათანობით ქრება. თუ აღინიშნება მნიშვნელოვანი სისხლჩაქცევა, მხედველობის სიმკვეთრის მკვეთრი დაქვეითება შესაძლებელია სრულ სიბრმავეზე გადასვლამდე.
დიაგნოსტიკა

ვინაიდან დიაბეტური რეტინოპათია საწყის ეტაპზე კლინიკურად არ ვლინდება, მაგრამ აუცილებლად ვითარდება შაქრიანი დიაბეტის დროს, ამ დიაგნოზის მქონე პაციენტებმა რეგულარულად უნდა გაიარონ სკრინინგული გამოკვლევა ოფთალმოლოგთან. ადრეული დიაგნოზის დასადგენად, ასეთი კვლევები ინიშნება:
- ვიზომეტრია
- ბიომიკროსკოპია
- ოფთალმოსკოპია მიდირიაზის ქვეშ,
- პერიმეტრია
- ოპტიკური თანმიმდევრული ტომოგრაფი,
- ტონომეტრია.
შემდგომი გამოკვლევა დამოკიდებულია მიღებული ფონუსის სურათზე. თვალის ულტრაბგერითი სკანირება ინიშნება, როდესაც აღმოჩენილია სათვალეების სხეული და ობიექტივი. ოპტიკური ნერვის და ბადურის ფუნქციონირების დასადგენად, დადგენილია:
- CFSM– ის განსაზღვრა,
- ელექტროთეოგრაფია,
- ელექტროკულოგრაფია.
გონიოსკოპია გამოიყენება ნეიოვასკულური გლაუკომის ეჭვის ქვეშ. ბადურის გემების ვიზუალიზაციის მიზნით:
- ფლუორესცენტული ანგიოგრაფი,
- ლაზერული სკანირების ტომოგრაფია.
დიაბეტური რეტინოპათიის განვითარების რისკის მქონე პირები პერიოდულად უნდა ჩატარდეს გამოკვლევა ლიპიდური პროფილის დასადგენად. ასევე, შეიძლება დაინიშნოს ყოველდღიური მონიტორინგი, ელექტროკარდიოგრაფი, ექოკარდიოგრაფია, თირკმელების ამარაგებული გემების ულტრაბგერა.
დიაბეტური რეტინოპათიის მკურნალობა
პაციენტებში ინიშნება კომპლექსური მკურნალობა, რაც დამოკიდებულია დაავადების ეტაპზე და თანდაყოლილი პათოლოგიების არსებობაზე. დარწმუნდით, რომ განახორციელეთ ძირითადი პათოლოგიის თერაპია - შაქრიანი დიაბეტი, შეირჩევა ინსულინის დოზა. ასევე ინიშნება სიმპტომური მკურნალობა:
- ანტიპლასტიკური აგენტები
- ანგიოპროტექტორები
- ანტიჰიპერტენზიული საშუალებები.
თუ დიაბეტურ რეტინოპათიას თან ახლავს მაკულარული შეშუპება, ტარდება სტეროიდული მედიკამენტების ინტრავრიტული მიღება. ამჟამად, უფრო და უფრო მეტი ლაზერული ჩარევა ხორციელდება. ეს მიდგომა საშუალებას გაძლევთ შეაჩეროთ ნეოვასკულარიზაცია, თავიდან აიცილოთ ბადურის რაზმი და მიაღწიოთ სისხლძარღვების გაუვალობას.
ლაზერული კოაგულაცია ხორციელდება რამდენიმე ტიპში:
- ბარიერი - გამოიყენება დაავადების არაპროლიფერაციული ფორმით და მაკულარული შეშუპებით,
- კეროვანი - მითითებულია გამოყენებისთვის ანევრიზმის, ბადურის სისხლდენის, ექსუდატების გამოვლენის შემთხვევაში.
თუ დიაბეტური რეტინოპათია თან ახლავს გართულებებს ბადურის განცალკევების, ჰემოფტალმუსის და სხვა პირობების სახით, ინიშნება ვიტრექტომია - სათვალეების სხეულის მოცილება, სისხლდენა, შემაერთებელი ქსოვილის ტვინის დისექცია.

შპს ფირმა "ფერმენტი"
ხსნარის 1 მლ შეიცავს
აქტიური ნივთიერება: მეთილეთილპრიდინინოლის ჰიდროქლორიდი (ემოქსიპინი) - 10 მგ,
აღმძვრელები: უწყლო ნატრიუმის სულფიტი - 3.0 მგ, ნატრიუმის ბენზოატი - 2.0 მგ, კალიუმის დიჰიდროგენის ფოსფატი - 6.2 მგ, ნატრიუმის წყალბადის ფოსფატის დოდეჰიდრატი - 7.5 მგ, მეთილის ცელულოზა 5.0 მგ, ინექციის წყალი - 1 მლ .
გამოყენების ჩვენებები:
- რქოვანას ანთებისა და დამწვრობის მკურნალობა და პროფილაქტიკა,
- ჰემორაგიის მკურნალობა თვალის წინა პალატაში,
- ხანდაზმულებში სკლერით გამოწვეული ჰემორაგიის მკურნალობა და პროფილაქტიკა
- ბადურის და მისი ტოტების ცენტრალური ვენის თრომბოზი,
- მიოპიის გართულებების მკურნალობა,
- რქოვანას დაცვა კონტაქტური ლინზების გამოყენებისას,
- დიაბეტური რეტინოპათია.
პროგნოზი და პრევენცია
დიაბეტური რეტინოპათიის პროგნოზი დამოკიდებულია იმაზე, თუ რა ეტაპზეა დაავადება დაფიქსირებული და თერაპიის ადეკვატურობა. კარგი შედეგები ნაჩვენებია პროფილაქტიკური ლაზერული კოაგულაციით პრეპროლიფერაციული ეტაპზე. დიაბეტის მაღალი ხარისხის მკურნალობა და გლუკოზის დონის რეგულარული მონიტორინგი ასევე ხელს უწყობს სიბრმავეების დაწყების შეფერხებას.
დიაბეტური რეტინოპათიის პროფილაქტიკა მოიცავს შაქრიანი დიაბეტის რეგულარულ სკრინინგს, მემკვიდრეობითი მიდრეკილების შემთხვევაში, თანმდევი დაავადებების ადეკვატურ მკურნალობას. ჰიპერტენზიის და ათეროსკლეროზით დაავადებული პათოლოგიის ერთობლიობის ყველაზე არახელსაყრელი პროგნოზი.

ემოქსიპინის ინექცია
ფედერალური სახელმწიფო უნიტარული საწარმო "მოსკოვის ენდოკრინული ქარხანა"
ხსნარის 1 მლ შეიცავს
აქტიური ნივთიერება: მეთილეთილპრიდინინოლის ჰიდროქლორიდი (ემოქსიპინი) - 10 მგ,
დამხმარე საშუალებები: მარილმჟავა 0, 1 მ, საინექციო წყალი
გამოყენების ჩვენებები:
- სხვადასხვა წარმოშობის სუბკონკულტურული და ინტრაოკულარული სისხლჩაქცევა,
- ანგიორდინინოპათია (დიაბეტური რეტინოპათიის ჩათვლით),
- ცენტრალური და პერიფერიული ქორიორეზული დისტროფია, რთული მიოპიის ჩათვლით,
- ცენტრალური ბადურის ვენისა და მისი ტოტების თრომბოზი,
- თვალის ოპერაცია, გლაუკომის ოპერაციის შემდეგ მდგომარეობა ქოროიდული რაზმით,
- რქოვანას დისტროფიული დაავადებები,
- რქოვანას დაზიანება, ანთება და დამწვრობა.
- რქოვანას დაცვა (კონტაქტური ლინზების გამოყენებისას) და თვალის ბადურის ინტენსიური შუქისგან ზემოქმედებისგან (ლაზერული და მზის დამწვრობა, ლაზერული კოაგულაციით).
სამედიცინო მეცნიერებების ვოლკოვას დისერტაციის კანდიდატის შინაარსი, ნატალია ანატოლევნა
შაქრიანი დიაბეტი პირველი რიგის პრიორიტეტია სამედიცინო მეცნიერებასა და ჯანდაცვის სფეროში, მსოფლიოს თითქმის ყველა ქვეყანაში. ბოლო წლების განმავლობაში აღინიშნა შაქრიანი დიაბეტის შემთხვევების მუდმივი მატება, ყოველწლიურად იზრდება 6-10% -ით, და, შესაბამისად, რუსეთის ფედერაციის პაციენტთა საერთო რიცხვი მთლიანი მოსახლეობის 2-4% -ს აღწევს (Balabolkin MI, 2000, Dedov I.I.). , 2002). გულ-სისხლძარღვთა და ონკოლოგიურ დაავადებებთან ერთად, შაქრიანი დიაბეტით დაავადებულთა პათოლოგიას მიეკუთვნება, რაც ხშირად იწვევს პაციენტების ინვალიდობას და სიკვდილიანობას (Shestakova MV, 2000, Saltykov BB, 2001).
შაქრიანი დიაბეტის გვიანი გართულებების პათოგენეზის სირთულის მიუხედავად, მათ ინიცირებასა და პროგრესირებაში მთავარი ადგილი ეკუთვნის ქრონიკულ ჰიპერგლიკემას და, შესაბამისად, დიაბეტის თერაპიის მთავარი მიზანია ნახშირწყლების მეტაბოლიზმის გრძელვადიანი და სტაბილური კომპენსაციის მიღწევა. მიუხედავად ამისა, ამ დაავადების კომპლექსური თერაპია არ არის სრული სამკურნალო საშუალებების გამოყენების გარეშე, რომლებიც გავლენას ახდენენ სხვა პათოგენეზურ კავშირებზე, დიაბეტური გართულებების განვითარებასა და პროგრესირებაში, რომელთაგან ყველაზე მნიშვნელოვანია დისლიპიდემია. შაქრიანი დიაბეტის პათოგენეზში გავლენის ყოველ მრავალ კავშირზე თითოეულზე გავლენის მოხდენა, ექიმი, სამწუხაროდ, განუყრელად არის შეყვანილი პოლიფარქიაში, ამასთან დაკავშირებით, რომელთა რიცხვი არა მხოლოდ გვერდითი მოვლენების, არამედ სიკვდილიანობის მატებასთან ერთად იზრდება (ნერუპ ჯ., 1994, Marse J. B. et al. , 2001 წ.).
ამრიგად, უპირატესობა ენიჭება წამლებს, რომელსაც აქვთ კომბინირებული ეფექტი, რომელთა არჩევანი არც თუ ისე დიდია: ეს არის სულფონილურას წარმოებულები (Aschcroft F. M. et al., 2001), biguanides (Jansen M. et al., 1991) და თიაზოლიდინიონიონის წარმოებულები (Sato Y. et al. ., 1999).
გვერდითი მოვლენებისა და აბსოლუტური უკუჩვენებების ფართო სპექტრი ზღუდავს ამ პრეპარატების ფართო გამოყენებას კლინიკურ პრაქტიკაში. სულფონილურას წარმოებულების გამოყენება შეზღუდულია მათზე მეორადი წინააღმდეგობის განვითარებით, შაქრიანი დიაბეტი ტიპის 2 პაციენტთა 5-10% -ში (ალექსანდროვი ა. ა., 2001). ბუგანოიდების მოხმარების შეზღუდვა განისაზღვრება ლაქტური აციდოზის განვითარების შესაძლებლობით (Witztum J.L., 1992), და თიაზიოლიდინინიონის წარმოებულები გამოვლენილი ჰეპატოტოქსიკურობით (Forman L.M., et al., 2000).
ყველა ეს ფაქტი აშკარაა, რომ აუცილებელია ახალი ძალიან ეფექტური, უსაფრთხო ანტიდიაბეტური საშუალებების შექმნის აუცილებლობა, რადგან მხოლოდ ორალური ანტიდიაბეტული საშუალებების სპექტრის გაფართოება მაქსიმალურად გაზრდის დიაბეტის ანაზღაურებას, თითოეული პაციენტის ინდივიდუალური მახასიათებლების გათვალისწინებით, პაციენტების ცხოვრების დონის გაუმჯობესებაში, ინვალიდობის შემცირებაში, დიაბეტის მქონე პაციენტთა მოქმედებების შენარჩუნებაში. სოციალური და ეკონომიკური მნიშვნელობა საზოგადოებისთვის.
მომავალი მიეკუთვნება მედიკამენტებს, რომლებმაც შეიძლება კონკრეტულად იმოქმედონ დაავადების მთავარ პათოგენეტიკურ კავშირებზე და უზრუნველყონ დიაბეტის სისხლძარღვთა გართულებების პრევენციისა და კორექტირების შესაძლებლობა. თუ გავითვალისწინებთ თავისუფალი რადიკალების დაჟანგვის პროცესების გააქტიურების მნიშვნელოვან როლს შაქრიანი დიაბეტის პათოგენეზში და მის სისხლძარღვთა გართულებებში (Balabolkin M.I. et al., 1999, Korchin V.I., 2000, Bondar I.A. et al., 2001, Fadeeva N.I. და სხვ., 2001), მოქმედების სახეობის ანტიოქსიდანტური წამლები შეიძლება იყოს პერსპექტიული ქიმიური კლასი ამგვარი კვლევებისთვის. დიაბეტით დაავადებულებში გამოცდილება მოიპოვა ანტიოქსიდანტური მოქმედების მქონე მრავალრიცხოვანი მედიკამენტების გამოყენებასთან ერთად, ნიკოტინამიდის ჩათვლით (გორელიშევა V.A. et al., 1996, Bondar I.A. et al., 2001, Kolb N. et al., 1999, Pozzilli et. ალ., 1999), ა-ტოკოფეროლი (Ceriello A. et al., 1991,
Pozzilli P. et al., 1997, Frei B., 1999, Bursell S.E. et al., 1999, Emmert D. M. et al., 1999), lipoic acid (Balabolkin M.I. et al., 2000). ბოლო წლების განმავლობაში მკვლევარებმა და კლინიკებმა დიდი ინტერესი გამოიწვია წყალში ხსნადი ანტიოქსიდანტების ჯგუფის მიმართ, რომელიც მოიცავს 3-ჰიდროქსიპიპირიდინის წარმოებულებს, რაც შეიძლება გავლენა იქონიოს შაქრიანი დიაბეტის რამდენიმე პათოგენეზზე. ლიტერატურის მიხედვით (Grechko A.T., et al., 1998; Smirnov L.D., 1998, Nelaeva A.A., 1999, Lukyanova L.D., 1999, 2000, 2002, T. Devyatkina et al., 2000, V. Yasnetsov et al., 1999) და წინა კვლევების შედეგები (V. Inchina et al., 1996, 2000, A. V. Zorkina, 1997, 1999, L.N. Sernov ., 1996, 1998, Spasov A.A. et al., 1997, 1999, Nazipova D.A. et al., 1998, Vintin N.A., 1999, Mikhin V.P. et al., 1998, 2002 , Mironov N.V. et al., 2002, Katikova O.V. et al., 2002 and other), ამ ქიმიური სერიის ნაერთებმა გამოავლინეს ჰიპოგლიკემიური, ჰიპოლიპიდემიური, ანტიოქსიდანტური, ანტიჰიპოქსიური, ანტიკოაგულანტი ნოე, antithrombogenic, antiplatelet, იმუნომოდულატორული, გარსის დამცავი ეფექტი. ამრიგად, 3-ჰიდროქსიპირიდინის წარმოებულებს შორის კომბინირებული ეფექტის მქონე პოტენციური ანტიდიაბეტური საშუალებების ძიება საკმაოდ მიზანშეწონილი და მიზანშეწონილია.
ამ გამოკვლევის მთავარი მიზანი იყო ექსპერიმენტულ ცხოველებში ექსპერიმენტული ჰიპერგლიკემიისა და ეგზოგენური ჰიპერქოლესტერინემიის ერთობლივი ზემოქმედების ქვეშ მექსიდოლის და ემოქსიპინის გავლენის ზოგიერთი მეტაბოლური პარამეტრის შესწავლა.
ამ სამუშაოს შესრულების მიზნების შესაბამისად, მოგვარდა შემდეგი დავალებები:
1. მექსიდოლის, ემოქსიპინის, დიმფოსფონის და ა-ტოკოფეროლის მოქმედების ეფექტის შესამოწმებლად გლიკემიის შესახებ, ექსპერიმენტული შაქრიანი დიაბეტის დროს ლიპიდებისა და ცილების მეტაბოლიზმის ზოგიერთი ინდიკატორი, ეგზოგენურ ჰიპერქოლესტერინემიასთან ერთად.
2. წამლების ეფექტის შესასწავლად ლიპიდური პეროქსიდაციის პროცესებზე და ანტიოქსიდანტური სისტემის მდგომარეობაზე, სისხლის პლაზმაში და ექსპერიმენტული ცხოველების ქსოვილებში, სიმულირებული პათოლოგიის პირობებში.
3. გამოკვლეული ანტიოქსიდანტების გამოყენების ფონზე, მიოკარდიუმის ბიოელექტრული მოქმედების ცვლილებების შესწავლა, ექსპერიმენტული შაქრიანი დიაბეტის და ჰიპერქოლესტერინემიის ერთობლივი მოქმედებების შედეგად.
4. გლიკემიის დონის, მექსიდოლის, ემოქსიპინის და დიმფოსფონის ეფექტის შესასწავლად, ჰემოგლობინის გლიკაციის ხარისხზე, ლიპიდური პეროქსიდაციის სისტემის მდგომარეობაში სისხლის პლაზმაში და სისხლის მეორე უჯრედებში, შაქრიანი დიაბეტით დაავადებულთა ტიპის 2 in vitro.
მუშაობის მეცნიერული სიახლე
Mexidol, emoxipin, dimephosphone და a-tocopherol– ის მოქმედება ნახშირწყლების, ლიპიდების, ცილოვანი მეტაბოლიზმის, ლიპიდური პეროქსიდირების და ანტიოქსიდანტური სისტემის მოქმედების შესახებ სისხლის პლაზმაში და ექსპერიმენტული ცხოველების ქსოვილებში მოქმედების შესწავლილი იქნა ექსპერიმენტული შაქრიანი დიაბეტი და ეგზოგენური ჰიპერქოლესტერინემია, და ეს ყველაზე მეტი იყო ჰიპოგლიკემიური და ანტიოქსიდანტური მოქმედებები, რომლებიც გამოიხატება დიმფოსფონისა და ა-ტოკოფეროლის შედარებით.
პირველად აჩვენეს, რომ მექსიდოლი, ემოქსიპინი და დიმფოსფონი, შაქრიანი დიაბეტის და ჰიპერქოლესტერინემიის დროს, როდესაც შეადგენენ მიოკარდიუმის ელექტრულ არასტაბილურობას, ხელს უწყობენ მიოკარდიუმის ბიოელექტრული მოქმედების აღდგენას.
პირველად ნაჩვენებია, რომ შაქრიანი დიაბეტით დაავადებულ პაციენტთა სისხლის ინკუბაცია ამცირებს გლიკემიის ხარისხს და ინჰიბირებს ჰემოგლობინის გლიკაციას ინ ვიტროში. შესწავლილი ანტიოქსიდანტებით სისხლის ინკუბაცია ზღუდავს ლიპიდურ პეროქსიდაციას (სპონტანური და რკინით გამოწვეული), ოპტიმიზირებს ანტიოქსიდანტური სისტემის მდგომარეობას სისხლის პლაზმაში და ტიპის დიაბეტით დაავადებულ ერითროციტებში. მაქსიმალური ეფექტი გამოვლინდა, როდესაც Mexidol შემოვიდა ინკუბაციურ ნარევში.
ნაწარმოების პრაქტიკული ღირებულება
კვლევის შედეგები აფართოებს მექსიდოლის, ემოქსიპინის, დიმფოსფონისა და ა - ტოკოფეროლის ფარმაკოლოგიის გაგებას. პრაქტიკული მნიშვნელობისაა მონაცემები შესწავლილი ანტიოქსიდანტების უნარი ნახშირწყლების, ლიპიდების, ცილოვანი მეტაბოლიზმის დარღვევების გამოსწორების, მიოკარდიუმის ელექტრული არასტაბილურობის შესახებ, ექსპერიმენტული შაქრიანი დიაბეტის და ჰიპერქოლესტერინემიის ერთობლივი მოქმედებების შედეგად.
მიღებული მონაცემები შეიძლება გამოყენებულ იქნას ნარკოტიკების მეტაბოლური ეფექტების შემდგომი შესწავლის მიზნით, ამ რისკის ფაქტორების კომბინაციით.
სადისერტაციო კვლევის შედეგები ჩანართებულია მორდოვიას სახელმწიფო უნივერსიტეტის ფარმაკოლოგიის დეპარტამენტის კვლევის მუშაობაში.
დაცვის ძირითადი პუნქტები
1. 3-ჰიდროქსიპირიდინის წარმოებულები ყველაზე ეფექტურია ნახშირწყლების, ცილებისა და ლიპიდური მეტაბოლიზმის დიმფოსფონის და ა-ტოკოფეროლის კორექციის დარღვევებთან შედარებით, ექსპერიმენტული დიაბეტის და ეგზოგენური ჰიპერქოლესტერინემიის დროს.
2. ყველა შესწავლილი ანტიოქსიდანტი ხელს უშლის მიოკარდიუმის ელექტრული არასტაბილურობის განვითარებას, ამცირებს QT ინტერვალის დისპერსიას.
4. შესწავლილ დოზებში მექსიდოლს და ემოქსიპინს აქვთ გამოხატული ანტირადიული მოქმედება, რაც ხელს უშლის ლიპიდური პეროქსიდაციის პროცესების გააქტიურებას და ანტიოქსიდანტური სისტემის დეპრესიას ექსპერიმენტული ცხოველების სისხლის პლაზმაში და ქსოვილებში, შაქრიანი დიაბეტის და ეგზოგენური ჰიპერქოლესტერინემიის კომბინაციით.
5.Mexidol დოზით 0.025 მგ / მლ, აქვს მაქსიმალური ჰიპოგლიკემიური, ანტიოქსიდანტური მოქმედება, ყველაზე ეფექტურად აფერხებს ჰემოგლობინის გლიკაციის პროცესებს, ლიპოფეროქსიდირაციას (სპონტანურად და Fe- გამოწვეული) პროცესებით სისხლის პლაზმაში და პაციენტების წითელ სისხლის უჯრედებში ინკუბაციის დროს პაციენტებში შაქრიანი დიაბეტი ტიპის ინ ვიტროში.
კვლევის შედეგები და დისერტაციაში წარმოდგენილი ძირითადი დებულებები იქნა ნაპოვნი მორდოვიას სახელმწიფო უნივერსიტეტის ახალგაზრდა მეცნიერთა კონფერენციაზე. ნ.პ. ოგარევა (სარანსკი, 2002), X რუსული ეროვნული კონგრესი „ადამიანი და მედიცინა“ (მოსკოვი, 2003 წ.), რუსეთის ფედერაციის ფარმაკოლოგთა მე -2 კონგრესი (მოსკოვი, 2003 წ.), XXXI ოგარევის საკითხავი კითხვები (N.P. Mordovian სახელმწიფო უნივერსიტეტის სამეცნიერო კონფერენცია) ოგარევა, სარანსკი, 2003).
პუბლიკაციები დისერტაციის თემაზე გამოქვეყნებული ნაშრომები.
მუშაობის სფერო და სტრუქტურა
სადისერტაციო ნაშრომის შემადგენლობაში შედის შესავალი, ლიტერატურის მიმოხილვა, სამი თავი, სადაც მოცემულია საკუთარი კვლევის შედეგები, შედეგების განხილვა, დასკვნები და ცნობარების სია. ნამუშევარი ნაჩვენებია აკრეფილი გვერდებზე, რომლებიც გამოსახულია ნახატებითა და ცხრილებით. ბიბლიოგრაფიულ სიაში მოცემულია ნაწარმოებების სახელები, მათ შორის ადგილობრივი და უცხოელი ავტორები.
თავი 1. ლიტერატურის მიმოხილვა
1.1. თანამედროვე იდეები დიაბეტის პათოგენეზის შესახებ.
ლიპიდების პეროქსიდაციის როლი დიაბეტის პათოლოგიაში.
შაქრიანი დიაბეტის ფარმაკოთერაპია რთული კლინიკური ამოცანაა, რომლის გადაწყვეტაში აუცილებელია პათოლოგიური პროცესის განვითარების თავისებურებების გათვალისწინება. ამჟამად, შაქრიანი დიაბეტი განიხილება, როგორც გენეტიკურად განსაზღვრული დაავადება, რომლის განვითარებასა და განვითარებაში, პირველ რიგში, აუტოიმუნურ რეაქციებს აქვს უმთავრესი მნიშვნელობა (Balabolkin MI, 2000, Baker J. R., 1997). ამ შემთხვევაში, პანკრეასის p - უჯრედების დაზიანება შეიძლება მოხდეს როგორც უშუალო ექსპოზიციის შედეგად, ასევე პანკრეასის მიკროცირკულატორული დარღვევების გამო (Bobyreva L.E., 1998). ტიპის დიაბეტის წარმოშობის აუტოიმუნურ მექანიზმს აქვს გენეტიკური საფუძველი, რომელიც ასოცირდება HLA სისტემის გენებთან (კონრად დ., და სხვ., 1997). ციტოკინები მონაწილეობენ იმუნური დაზიანების განხორციელებაში (ჩუნგ. ნ. ნ., 1999), რომელიც არღვევს ინტერუჯრედულ ურთიერთქმედებას და იწვევს მთავარ ჰისტოქსატურიან კომპლექსის მოლეკულების გაუქმებას (3 უჯრედზე) .აქტიურ აუტოიმუნურ პროცესს თან ახლავს თავისუფალი რადიკალური რეაქციების ზრდა ტოქსიკური ნაერთების წარმოქმნით, რაც ასევე ხელს უწყობს პანკრეასის P უჯრედების დაზიანება და აპოპტოზი (Gorelysheva VA, 1999, Azizova OA, 2001, Ametov AS, 2001, Kaneto Hideaki et al., 1995, Dandona P., 1996). დრო, დიაბეტის გენეტიკური საფუძველი - ტიპი არ იწვევს მათი ეჭვი. დღევანდელი გადასახედიდან განიხილება ორი ვარიანტი: პირველი - ორი დამოუკიდებელი გენი ჩართულია ტიპი 2 დიაბეტის პათოგენეზში. ერთი პასუხისმგებელია ინსულინის სეკრეციაზე, მეორე - ინსულინის წინააღმდეგობის განვითარებაზე. ასევე განიხილება გლუკოზის აღიარების სისტემაში საერთო დეფექტის არსებობა | 3 - უჯრედები ან პერიფერიული ქსოვილები (დედოვი II, et al., 2002).
ტიპი 1 დიაბეტის განვითარებაში მნიშვნელოვანი პათოგენეტიკური ფაქტორია ინსულინის სინთეზის დაქვეითება, რაც გავლენას ახდენს უჯრედშიდა გლუკოზის მეტაბოლიზმზე, რაც ხორციელდება ორი მიმართულებით. პირველ რიგში, იზრდება დიაცილგლიცეროლის სინთეზი, რაც არღვევს Na / K-ATPase- ის ფუნქციონირებას, ასევე იწვევს უჯრედშიდა ფერმენტების დისფუნქციას, რაც ამცირებს ფრუქტოზა -2, -ფოსფატის დონეს, ამცირებს გლიკოლიზს და აძლიერებს გლუკონეოგენეზს (Ishii N., 1998, Kim SJ et al ., 1998). მეორეც, პოლიოლის გაცვლის გზა გააქტიურებულია სორბიტოლის წარმოქმნით, რაც ასევე ამცირებს Na / K - ATPase– ს მოქმედებას. სორბიტოლის შემდგომი კონვერტირება ფრუქტოზაში, რომელიც წარმოადგენს გლიკოზილირების პროცესების სუბსტრატს, აძლიერებს პარამოლურ (არა ფერმენტულ) რეაქციებს, რომლებიც ემყარება გლიკოზილირების პროდუქტების ფორმირებას ფერმენტების, გლიკოზამინოგლიკანების და პლაზმური ცილების დონეზე.
ლიპიდური პეროქსიდირების პროცესები დაკავშირებულია პარამეტრულ ცვლილებებთან, ვინაიდან არსებობს პირდაპირ კორელაცია ავტოოქსიდაციის პროდუქტების დონესა და სისხლძარღვთა გართულებების სიმძიმეს შორის (Bobyreva L.E., 1996, Verbova N.I. et al., 1997, Chernov Yu.N. et al.). , 1999, Hori O. et al., 1998, Brownlee M., 1999, Brownlee M. 2000).
თავისუფალი რადიკალური ლიპიდური ოქსიდაცია მრავალი სასიცოცხლო პროცესის ინტეგრალური ნაწილია, მაგალითად, ელექტრონის გადაცემა ფლავინის ელემენტებით, ბიომემბრანების ლიპიდური კომპოზიციის განახლება, ჟანგვითი ფოსფორილირება მიტოქონდრიაში, მიტოგენეზი, ნერვული იმპულსების გამტარობა და ა.შ. (Lankin V.Z. et al., 2000, Halliwell ვ., 2000). ლიპიდური პეროქსიდაციის პროდუქტები (ლიპიდური პეროქსიდაცია) წარმოადგენს პროსტაგლანდინებისა და მათი წარმოებულების წინამორბედებს - თრომბოქსანებსა და პროსაციკლინებს (Kagan V.E., et al., 1992). პეროქსიდირების რეაქციები, რომლებიც მუდმივად გვხვდება უჯრედის მემბრანებში, ხელს უწყობს მათი ლიპიდური შემადგენლობის განახლებას და ლიპიდურზე დამოკიდებული მემბრანის შემცველი ფერმენტების შესაბამისი საქმიანობის შენარჩუნებას, რომლებიც მოიცავს სხეულის თითქმის ყველა ფერმენტულ სისტემას (Voskresensky ON, 1986, Dubinina E.E., 1995, Burlakova E.N.) ., 1998, Lankin V.Z., et al., 2000, Morugova T.V., 2000, Velichkovsky B.T., 2001).
რამდენიმე ავტორის აზრით, ციტოკინებით გამოწვეული თავისუფალი ჟანგბადის შუამავლების ჭარბი ფორმირება მნიშვნელოვან როლს ასრულებს შაქრიანი დიაბეტის პათოგენეზში. ციტოკინებს, როგორიცაა ინტერლეუკინ -1, სიმსივნის ნეკროზის ფაქტორი და γ-ინტერფერონი, შეიძლება გავლენა იქონიონ ინსულინის სეკრეციაზე და მოახდინონ ციტოტოქსიური მოქმედება პანკრეასის p- უჯრედებზე in vitro (Smirnova OM, Gorelysheva V.A. 1999).
ჟანგბადის თავისუფალი რადიკალების ჭარბი მოქმედება გამოიყოფა აქტივირებული მაკროფაგებით და დაზიანებული P უჯრედებით (Kroncke K.D., et al., 1991, Burkard V., et al., 1992, Madndrup - Poulsen T., et al., 1993). კუნძულების უჯრედებს აქვთ სუსტი ანტიოქსიდანტური დაცვა და განსაკუთრებით დაუცველია თავისუფალი რადიკალების მიმართ, რაც მათი შაქრიანი დიაბეტის ძირითადი მიზეზია შაქრიანი დიაბეტით (Kogan A.Kh., 1999, Asayama K., et al., 1996). ლიპიდური პეროქსიდაციის პროცესების გაძლიერება დადასტურებულია ექსპერიმენტულად, შაქრიანი დიაბეტის კლასიკურ მოდელებზე, ალოქსანთან და სტრეპტოზოციცინთან.
დიაბეტური მოქმედება განისაზღვრება ალოქსანის P - უჯრედებამდე ტროპიზმით და შემცირდება მათ განადგურებამდე (Karagezyan K.G., Hovsepyan L.M., Adonts K.G., 1990, Fridovich I., 1992). ალოქსანის ტროპიზმი დაკავშირებულია მის თანაფარდობასთან სპეციფიკური, თანდაყოლილი მხოლოდ P - უჯრედებისთვის, SH მემბრანული ჯგუფების მაღალი იონიზაციის ხარისხით, ლოკალიზებულია გლუკოზის რეცეპტორების რეგიონში. გლუკოზისა და ალოქსანის მოლეკულური პარამეტრების მსგავსება, აზოტის ატომების და კარბონილის ჯგუფების არსებობა მის სტრუქტურაში, უზრუნველყოფს ალოქსანის ურთიერთქმედებას გლუკოზის რეცეპტორების ჯგუფებთან და მის თავისუფალ შეღწევას პანკრეასის 3 უჯრედში (კარაგზიანი კ.გ., გევორკიანი დ.მ., 1989) , Litvinchuk M.M., 1994).
სტრეპტოზოტოცინის დიაბეტის განვითარების მექანიზმს უკავშირდება NAD- ის კონცენტრაციის შემცირება მის უნარს, პოლი-ATP რიბოზის სინთეზის მოქმედების ზრდის გამო (Yamoto N. et al., 1990), ლიპიდური პეროქსიდაციის გააქტიურება, ანტიოქსიდანტური სისტემის დაქვეითება და სუპეროქსიდის დმუტაზა (Ovcharova N.I. et al.). 1998). დიტიზონის ექსპერიმენტში ასევე ხელს უწყობს ინსულინის აბსოლუტური დეფიციტის განვითარებას, რადგან დითიზონის საშუალებით თუთიით ტოქსიკური პროდუქტების წარმოქმნის შედეგად დამანგრეველი პროცესების განვითარება ხდება ლანგრანსის კუნძულების 3 - უჯრედში (Bayers JW, 1991). LP– ის აქტივობა და ანტიოქსიდანტური თავდაცვის დეპრესია უნივერსალური მექანიზმია ყველა ექსპერიმენტული ექსპერიმენტის განვითარების პროცესში შაქრიანი დიაბეტის მოდელები არა მხოლოდ 1-ს, არამედ იმ ტიპსაც წარმოადგენს: ძველი ვირთხების ჭარბი საქაროზით კვების დროს გამოვლინდა ბეტა უჯრედებში ჟანგვითი სტრესის განვითარება (Yu I. et al., 1999).
დადგენილია, რომ არა მხოლოდ ჰიპერგლიკემია, არამედ ჰიპერინსულინემია მონაწილეობს დიაბეტში ოქსიდაციური სტრესის გაზრდის მექანიზმებში. (Balabolkin M.I., 2000). დადასტურებულია, რომ ქრონიკული ჰიპერგლიკემია გლუკოზის აუტოქსიდაციის სიჩქარის გაზრდის გზით ზრდის თავისუფალი რადიკალების წარმოქმნას, ზრდის გლიკოზილირების პროცესებს, იწვევს ოქსიდირებული ცილების გადაჭარბებას, ხოლო გლუკოზის მეტაბოლიზმის პოლიოლიზური გზის გაზრდის აქტივობას ხელს უწყობს NADPH + მაღაზიების დაშლა.ჰიპერinsulinemia ააქტიურებს სიმპათიკურ ნერვულ სისტემას და კატექოლამინებით გამოწვეული თავისუფალი რადიკალების წარმოქმნას, ხოლო კატექოლამინებით გამოწვეული არაინფიცირებული ცხიმოვანი მჟავების დონის გაზრდის გზით, ზრდის თავისუფალი რადიკალების წარმოქმნას და ამცირებს გლუტათიონის დონეს (ერთ-ერთი ყველაზე მნიშვნელოვანი წყალში ხსნადი ანტიოქსიდანტი) (Balabolkin MI, Klebanova EM, 2000 )
თავისუფალი რადიკალები, მიუხედავად მათი წარმოქმნის მექანიზმისა და წყაროსა, ააქტიურებენ ტრანსკრიფციის ფაქტორს Nf - kB, აჩქარებს აპოპტოზს და ზრდის ოქსიდირებული დაბალი სიმკვრივის ლიპოპროტეინების (LDL) ფორმირებას (Demidova I.A. et al., 2000). ტრანსკრიფციის ფაქტორი Nf - kB მნიშვნელოვან როლს ასრულებს - ის პასუხისმგებელია მრავალ რეაქციაზე, რომელთა მთლიანი ეფექტია სისხლძარღვთა კედლის ენდოთელიუმის თრომბოგენური გარდაქმნა. ფაქტორი Nf - kB შუამავლობს სიმსივნის ნეკროზის ფაქტორის განთავისუფლებას α- ინტერლეუკინ-1P, რომელიც თავის მხრივ მონაწილეობს მრავალ პროცესში, რაც იწვევს არა მხოლოდ სისხლძარღვთა კედელში ცვლილებებს, არამედ ინსულინის სეკრეციის და მოქმედების დეფიციტს და პერიფერიული ნერვული ფუნქციის დაქვეითებას (Shestakova M .V., Et al. 1996).
ამრიგად, შაქრიანი დიაბეტის დროს, ჟანგვითი სტრესი თან ახლავს თავისუფალი რადიკალების წარმოქმნას, რაც, ლიპიდებთან, ნახშირწყლებთან და ამინომჟავებთან ურთიერთქმედებით, ცილების შეცვლას ქმნის პირველადი დაჟანგვის პროდუქტებისა და რეაქტიული კარბონილის შუამავლების (კარბონილის სტრესი). (ჩერნოვი, Yu.N., et al., 1998, Podoprigorova V.G., 2001).
1.2. შაქრიანი დიაბეტის დროს ლიპიდური მეტაბოლიზმის თვისებები, მისი როლი ათეროსგენეზში.
დიდი ხნის განმავლობაში, დიაბეტი განიხილებოდა მხოლოდ როგორც ნახშირწყლების მეტაბოლიზმის დარღვევა, ხოლო სისხლში გლუკოზის ნორმალური კონცენტრაციის შენარჩუნება ინსულინის ერთადერთ მიზნად ითვლებოდა (Laakso M., et al., 1998). ამასთან, ახლა აშკარაა, რომ ამ დაავადებას თან ახლავს რთული მეტაბოლური აშლილობა არა მხოლოდ ნახშირწყლები, არამედ ლიპიდები და ცილები, ასევე შაქრიანი დიაბეტის ორი ძირითადი გართულება: მსხვილი გემების ათეროსკლეროზული დაზიანება და ქეთოაციდოზი არის ლიპიდური მეტაბოლიზმის დარღვევების შედეგები (Andrade S. E., et. ალ., 1996).
ტიპის დიაბეტის მქონე პაციენტებში, გლუკოზის დონის კარგი კონტროლით, ლიპიდების დონე და არტერიული წნევა დიდი ხნის განმავლობაში რჩება ნორმალური. ამასთან, გლუკოზის არაადეკვატურ კონტროლს და ნეფროპათიის განვითარებას თან ახლავს დისლიპიდემია და არტერიული ჰიპერტენზია. (დობორგგინიძე JIM., Graziansky N.A., 2001).
დიაბეტით დაავადებულ პაციენტებში პროგნოზის ყველაზე მნიშვნელოვანი რისკ-ფაქტორია დისლიპიდემია, რომელიც ხასიათდება სისხლში ლიპოპროტეინების თვისებრივ და რაოდენობრივ ცვლილებებთან (კოზლოვი ს.გ. და სხვ., 2000, ლაასკო მ., 1995).
ტიპის დიაბეტის მქონე პაციენტებში დისლიპიდემიის ყველაზე დამახასიათებელი და გავრცელებული ნიშნებია შემდეგი (Steiner G., 1994, Haffner SM, 1999): 1) ტრიგლიცერიდების (TG) და ძალიან დაბალი სიმკვრივის ლიპოპროტეინების (TLD) დონის მატება, რომლებიც TG– ის მთავარი მატარებლებია, ქოლესტერინის დონე "ანტი-ათეროგენული" ფრაქციის - მაღალი სიმკვრივის ლიპოპროტეინები (HDL). ამ მდგომარეობის პათოგენეზი კომპლექსურია და შეიძლება "გამოიწვიოს" რამდენიმე გზით, თუმც ინსულინის რეზისტენტობისა და სიმსუქნის გამო მას ყოველთვის შეიძლება მიეკუთვნებოდეს ჰიპერinsulinemia, რომელიც ხშირად გვხვდება დიაბეტში (ჰოვარდ ვ. ვ., 1995).
ინსულინის წინააღმდეგობა იწვევს ლიპოლიზის მომატებას და დიდი რაოდენობით თავისუფალი ცხიმოვანი მჟავების განთავისუფლებას ცხიმოვანი ქსოვილისგან, რაც, სისხლში გლუკოზის მომატებულ შემცველობასთან ერთად, დამატებით რაოდენობას უზრუნველყოფს სუბსტრატს ღვიძლში TG სინთეზისთვის (ეს გლიცეროფოსფატის გზის გასწვრივ). შესაბამისად, სინთეზირებულია TG- ით მდიდარი ძალიან დაბალი სიმკვრივის ლიპოპროტეინების (VLDL) დიდი რაოდენობა (Yafasov K.M., Dubyanskaya N.V., 2001, Pierce L. R., et al., 1990; Herman W.H. et al., 1999).
VLDL- ის სინთეზის გაძლიერების გარდა, მნიშვნელოვანია ამ ნაწილაკების კატაბოლიზმის დარღვევაც, დიაბეტში ექსტრაჰეპტიკური ლიპოპროტეინების ლიპაზის აქტივობის შემცირების გამო, რომელიც ატენიანებს TG- ს, ქილიომიოკრონს და VLDL- ს, რაც იწვევს ცხიმოვანი მჟავების წარმოქმნას, რაც გამოიყენება კუნთოვანი ქსოვილის ენერგიის წყაროდ. (Taskinen M.R.1992, Baillie G. M., et al., 1998). ყოველივე ეს იწვევს მოცირკულირე, ტრიგლიცერიდებით მდიდარი ნარჩენების ლიპოპროტეინების ნაწილაკების რაოდენობის მატებას, რომლებიც განსაკუთრებით ათეროგენად ითვლება. HDL ქოლესტერინის მეორეხარისხოვანი კონცენტრაცია მცირდება ქოლესტერინის ეთერების გადაცემის გაზრდის გამო HDL– დან VLDL– მდე და ქილომიოკროკონებში ტრიგლიცერიდების სანაცვლოდ ცილის გავლენის ქვეშ, რომელიც გადადის ქოლესტერინის ესტრებს (Stein EA, et al., 1998, Kozlov S.G., Lyakishev A .A., 1999, Feher MD, et al., 1995).
სისხლის ლიპიდური და ლიპოპროტეინების სპექტრის დარღვევის კიდევ ერთი მანიფესტაციაა მცირე, მკვრივი LDL ფენოტიპის B- ის რიცხოვნობის მატება, რომლებიც გაიზარდა ათეროგენურობით (Bakker - Arkema R.G., et al., 1996, Chapman M. J., et al., 1998). აპოპროტეინი B- ის დონე არის LDL ნაწილაკების რაოდენობის მაჩვენებელი, ხოლო LDL ნაწილაკებში ქოლესტერინის შემცველობა შეიძლება განსხვავებული იყოს. LDL– ის მცირე, მკვრივი ნაწილაკები უფრო დიდია ვიდრე LDL– ის დიდი ნაწილაკები (ფენოტიპი A), ექვემდებარება ჟანგვითი მოდიფიკაციას და ფერმენტულ გლიკოზილაციას, რაც ანელებს მათ ამოღებას პლაზმადან (Chapman M.J., et al., 1998).
ეპიდემიოლოგიური გამოკვლევების ჩატარებისას, მე -2 ტიპის შაქრიანი დიაბეტით დაავადებულ პაციენტებში, ხშირად გვხვდება ჰიპერქოლესტერინემია LDL ქოლესტერინის დონის მომატების გამო. მთელი რიგი გამოკვლევების თანახმად (ჰარის M.I., 1991, Baillie G.M., et al., 1998, Laasko M., et al., 1998), პლაზმის ქოლესტერინის მატება დაფიქსირდა პაციენტების 54-77% -ში.
ერთ-ერთი ყველაზე მნიშვნელოვანი კვლევა, რომელიც აჩვენებს ჯამურ დონეს შორის კავშირს! სისხლის ქოლესტერინის და გულსისხლძარღვთა სიკვდილიანობის მქონე პაციენტებში, რომლებსაც შაქრიანი დიაბეტი აქვთ, არის მრავალი რისკის ფაქტორების ინტერვენციის ტესტი (MRFIT) (Stamler J., et al., 1999, Kannel W.B., et al., 1999). მისი შედეგები ვარაუდობენ, რომ რაც უფრო მაღალია ქოლესტერინის დონე დიაბეტის მქონე პაციენტში, მით უფრო მაღალია გულ-სისხლძარღვთა სიკვდილის რისკი. დადგინდა, რომ იგივე ქოლესტერინის დონეზე, სიკვდილიანობა პაციენტებში, რომლებსაც აქვთ გულის კორონარული დაავადება, 3-4-ჯერ მეტია დიაბეტის თანდასწრებით, ვიდრე მისი არარსებობის შემთხვევაში. ეს ფაქტი მიუთითებს იმაზე, რომ დიაბეტი მნიშვნელოვნად უწყობს ხელს ჰიპერქოლესტერინემიის გარდა, გულის კორონარული დაავადებებით სიკვდილის რისკს.
რაოდენობრივთან ერთად, დიაბეტით დაავადებულ პაციენტებში, ლიპოპროტეინების თვისობრივი ცვლილებები გამოირჩევა, რამაც შეიძლება გამოიწვიოს მათი გაზრდილი ათეროგენობა (Feingold K.R., et al., 1992, Haffner, et al., 1994). ლიპოპროტეინების სტრუქტურის ცვლილება, რომელიც განიხილება, როგორც შაქრიანი დიაბეტის დროს ათეროსკლეროზის დაჩქარებული განვითარების შესაძლო მიზეზი, შეიძლება მოხდეს მათი აპოლიპოპროტეინების არაენსიმერული გლიკოზილაციის შედეგად (Gurtis L.K., Witztum J.L., 1995). გლიკოზილაცია პირდაპირ დამოკიდებულია სისხლში გლუკოზის დონეზე და ხდება დიაბეტის დაწყების მომენტიდან. აპოლიპოპროტეინებს, რომლებიც ლიპოპროტეინების ძირითადი კლასების ნაწილია, შეიძლება განიცდიან სტრუქტურულ ცვლილებებს, რაც იწვევს მათი მეტაბოლიზმის ცვლილებას, კერძოდ, VLDL- ის მიმოქცევის დროის ზრდას (Witztum JL, et al., 1992) და LDL (Mamo JKL, et al., 1990) . ამასთან, ყველაზე მნიშვნელოვანია გლიკოზილირებული LDL- ის უნარის დაქვეითება სისხლის რეციდიდან მათი რეცეპტორების მეშვეობით. ეს იწვევს LDL მნიშვნელოვანი ნაწილის ამოღებას არა რეცეპტორული გზით: მოდიფიცირებული LDL უფრო სწრაფად და მარტივად იპყრობს მაკროფაგებს ქაფის უჯრედების წარმოქმნით, რაც ათეროსკლეროზის პათოგენეზში საკვანძო პუნქტია (Steinbrecher U.P. et al., 1993). არსებობს მტკიცებულება თრომბოციტების აგრეგაციის გაზრდის დროს, როდესაც ექვემდებარება გლიკოზილირებულ LDL- ს (Bowie A, et al., 1993, Wolff S.P., Dean R.T., 1997).
დიაბეტის დროს ლიპოპროტეინების კიდევ ერთი თვისობრივი ცვლილება შეიძლება მოხდეს პეროქსიდაციის შედეგად, რომლებიც მათი ლიპიდების ნაწილია. რიგი გამოცემები ასახელებენ შაქრიან დიაბეტში ლიპიდური პეროქსიდაციის გაზრდის თეორიულ წინაპირობებს (დედოვი II, და სხვ., 2000, Kiahara M., et al., 1980; Hicks M., et al., 1998).
მოდიფიცირებული ლიპოპროტეინების შეყვანა სისხლძარღვთა კედელში შესაბამისი რეცეპტორების დახმარებით, ისევე როგორც ჭკვიანური რეცეპტორები, იწვევს ამ უკანასკნელის არარეგულირებულ დაგროვებას არტერიების ინტიმურ მიდამოში, რასაც მოჰყვება იმუნური კომპლექსების ფორმირება, რომლებიც შედგება Ig G, P - ლიპოპროტეინებისგან და შეავსებენ. უნდა აღინიშნოს, რომ მაკროფაგების ასეთი კომპლექსები უფრო აქტიურად იპყრობს, ვიდრე მშობლიურ პლაზმის ლიპოპროტეინებს (სეროვი ვ. ვ., 1998)გარდა ამისა, მაკროფაგები ასტიმულირებენ მემბრანებზე ინტერლეიკინის ენდოთელიოციტების გამოხატვას, ისინი ააქტიურებენ T- ლიმფოციტებს, რაც თავის მხრივ ხელს უწყობს E- სეკრეტინის, უჯრედშორისი და ფიჭური წებოვანი მოლეკულების (ICAM-1, VACM-1), მაკროფაგების მასტიმულირებელი ფაქტორების, ინტერლეუკინ -8 და ა.შ. ენდოთელინი - 1, ხელს უწყობს წებოვანი თვისებების დარღვევას, სისხლძარღვთა კედლის გამტარიანობას და მის სკლეროზს (Saltykov BB, 2001). ზრდის სიმსივნის ნეკროზის ფაქტორების მაკროფაგების წარმოებას, რაც აძლიერებს ლიპიდური პეროქსიდირების პროცესებს ჟანგბადოვანი შუალედების წარმოქმნით, ხელს უწყობს არგინინზე დამოკიდებულ გზას აზოტის ოქსიდის ფორმირებისთვის და ახდენს მაკროფაგების ათვისებას T უჯრედებში ანტიგენების წარმოჩენისაგან (ნაგორნეევი V.A. და სხვ., 1999). ამავე დროს, თრგუნავს ლიპოპროტეინების ლიპაზას სეკრეცია, ლიპოპროტეინების მოდიფიკაცია იზრდება სისხლძარღვთა კედელში მათი შემდგომი დაგროვებით. ლიზოფოსფატიდილქოლინი (LPH) არის მთავარი მავნე ფაქტორი ოქსიდირებული LDL. მისი გავლენის ქვეშ, აზოტის ოქსიდის (N0) სინთეზი იშლება, მცირდება NOS-3 გენის ექსპრესიის დონე, ასევე მნიშვნელოვნად შეფერხებულია ენდოთელური სინთეზის ფუნქციონირება (Zotova I.V. et al., 2002; Balakhonova T.V. et al., 2002) .
ჰიპერქოლესტერინემია ასევე წარმოადგენს ათეროსგენეზის მძლავრ ფაქტორს, ეხმარება ენდოთელური დისფუნქციის განვითარებას ენდოთელური სინთეზაზის მეორადი ინჰიბიციის გამო, კავეოლინის გენის გამოხატვის გაზრდით - (კაუზუინო ს. და სხვ., 1997).
შაქრიანი დიაბეტით დაავადებულ პაციენტებში აღინიშნება თრომბოციტების ინტრავასკულარული გააქტიურების ზრდა, სისხლძარღვთა კედლის ანტიპლოპტიკური მოქმედების დაქვეითება, რასაც იწვევს სისხლძარღვთა საწოლში თრომბოციტების აგრეგატების გამოჩენა და დაქვეითებული მიკროცირკულაცია. გარდა ამისა, თრომბოციტები ათავისუფლებს თრომბოციტების ზრდის ფაქტორს, რომელიც არის მიტოგენი, და მნიშვნელოვან როლს ასრულებს ათეროსკლეროზის განვითარებაში გლუვი კუნთების უჯრედების ზრდის სტიმულირებით და მათი მიგრაცია არტერიების შუა ფენიდან ენდოთელიუმში, ხოლო გლუვი კუნთების უჯრედები არის ბოჭკოვანი კუნთების დაფის უჯრედული მატრიქსის (მაგ. ბალაბოლკინი მ). I. et al., 2000). გარდა ამისა, აღმოჩენილი დიაბეტური მიკროანგიოპათია vasa vasorum (Saltykov D.D., 2002), თავის მხრივ, იწვევს სისხლის მიმოქცევის დარღვევებს, დიდი არტერიების ტროფიკულ სტრუქტურებში ცვლილებებს, იწვევს ჰიპოქსიას, ხელს უწყობს სისხლძარღვთა გამტარიანობის გაზრდას, პლაზმური გაჟღენთვას სისხლძარღვების კედლების დაზიანებით და ათეროსკლეროზის განვითარებით.
1.3 შაქრიანი დიაბეტით დაავადებულთა ფარმაკოთერაპიის პრობლემები და პერსპექტივები.
შაქრიანი დიაბეტის ფარმაკოთერაპია რთული კლინიკური ამოცანაა, რომლის გადაწყვეტაში აუცილებელია პათოლოგიური პროცესის განვითარების თავისებურებების გათვალისწინება.
ჯანმრთელობის მსოფლიო ორგანიზაციამ გამოაცხადა დიაბეტი, როგორც ეპიდემია არაკონტაქტიურ დაავადებებს შორის, რადგან ყოველ 10-15 წელიწადში ერთხელ დიაბეტით დაავადებულთა რიცხვი ორჯერ იზრდება (დედოვი I.I., 2000). დიაბეტის მიკროვასკულური გართულებები კლინიკური დიაბეტის მთავარ პრობლემად რჩება, ანგიოპათიის პრევალენტობა დიაბეტის მქონე პაციენტებში 90-97% -ს შეადგენს. დიაბეტური რეტინოპათია და ნეიროპათია, ისევე როგორც ვისცერული და პერიფერული პოლინეიროპათია, პაციენტებში ინვალიდობისა და სიკვდილიანობის მთავარი მიზეზია (Bobyreva JI. E., et al., 2000).
ათეროსკლეროზი, შაქრიანი დიაბეტით დაავადებულ პაციენტებში ხასიათდება ადრეული განვითარებით და გავრცელებით, რაც საშუალებას გვაძლევს ვისაუბროთ დიაბეტზე, როგორც ათეროსკლეროზის ბუნებრივ მოდელზე (Kovaleva P.V., 2002).
დიაბეტის პროგნოზი განისაზღვრება ანგიოპათიის გამოჩენის დროისა და მათი სიმძიმის მიხედვით. დიაბეტური კომა არის სიკვდილის მიზეზი პაციენტების არაუმეტეს 1-2% -ში, ხოლო სისხლძარღვთა დარღვევების შედეგად დაღუპვის სიხშირე 65-80% -ს აღწევს (Fadeeva NI, 2001).
შაქრიანი დიაბეტი და გულ-სისხლძარღვთა დაავადებები გაერთიანებულია. დიაბეტით დაავადებულთა 60% -ზე მეტ შემთხვევაში სიცოცხლის ხანგრძლივობა შეზღუდულია გულის პროგრესირებადი კორონარული დაავადებებით (კარპოვი, Yu.A., 2002).
დიაბეტის არსებობა ზრდის მამაკაცებში უეცარი სიკვდილის სიხშირეს 50% და ქალებში 300% (IDE, 2000). მნიშვნელოვანია, რომ შაქრიანი დიაბეტის მქონე პაციენტთა პროგნოზი, რომლებსაც არ აქვთ კორონარული არტერიის დაავადება, დაახლოებით იგივეა, რაც კორონარული არტერიის მქონე პაციენტებში, დიაბეტის გარეშე.ამ ფაქტებით ხელმძღვანელობით, ამერიკის გულის ასოციაციამ დიაბეტი დაასახელა გულ-სისხლძარღვთა სისტემის დაავადებებად (კარპოვი, Yu.A., 2002).
დიაბეტური ანგიოპათიების განვითარებისა და პროგრესირების მთავარი რისკ ფაქტორები არის ჰიპერგლიკემია, არტერიული ჰიპერტენზია და დისლიპიდემია (Shestakova M.V., 2002). ამრიგად, გლიკირებული ჰემოგლობინის მომატება 6% -დან 10% –მდე იწვევს მიოკარდიუმის ინფარქტის სიხშირის ზრდას პაციენტებში, რომლებიც ტიპი 2 დიაბეტით არიან, 2.5-ჯერ (UKPDS, 2000). შრატში მთლიანი ქოლესტერინის მომატება მმოლ / ლ – დან 2.5 – ჯერ გაზრდის შაქრიანი დიაბეტით დაავადებულთა სიკვდილიანობას გულ-სისხლძარღვთა გართულებებისგან (MRFIT, 2000).
თანამედროვე დიაბეტოლოგიის სფეროში მიღწეული მიღწევების მიუხედავად, პაციენტთა მკურნალობის გრძელვადიანი შედეგები რჩება არადამაკმაყოფილებელი. მიუხედავად იმისა, რომ ბოლო წლებში, მთელ რიგ ქვეყნებში, გულ-სისხლძარღვთა დაავადებებისგან სიკვდილიანობა თითქმის ორჯერ შემცირდა (Aronov D.M., 2001), მაშინ ამ ქვეყნებში გულ-სისხლძარღვთა დაავადებებისგან სიკვდილიანობა არ შეცვლილა შაქრიანი დიაბეტით დაავადებულ პაციენტთა ჯგუფში, მაგრამ ქალებში თანაც გაიზარდა (Shestakova M.V., 2000, Gu K. et al., 1999, DCST, UKPDS, 2000).
დღემდე, მრავალი კითხვა რჩება გადაუჭრელი შაქრიანი დიაბეტის დროს დარღვევების გამოსწორებასთან დაკავშირებით.
პრაქტიკაში ჰიპოგლიკემიური ეფექტის განხორციელება საკმაოდ რთული პრობლემაა, რომლის მოგვარებაც ამჟამად კალორიული დიეტის, ფიზიკური დატვირთვების, ორალური შაქრის შემამცირებელი მედიკამენტების (სულფონილურეზებისა და გუანინ-ბიგანოიდების) და ინსულინის დახმარებით ხდება. ამასთან, ჰიპერგლიკემიის გამოსწორების არცერთ მეთოდს არ აქვს მნიშვნელოვანი უპირატესობა სხვებთან მიმართებაში: მათი სათანადო გამოყენებით, მიოკარდიუმის ინფარქტის შემთხვევები პაციენტებში, რომლებსაც აქვთ შაქრიანი დიაბეტი, 16% -ით მნიშვნელოვნად შემცირდა (UPDAS, 1998). ამჟამად, სულფანილამიდის სამკურნალო საშუალებები წარმოადგენს ქვაკუთხედს შაქრის შემცირების თერაპიაში. ინტერესის ამ ჯგუფის ინტერესი აიხსნება იმით, რომ ისინი ჰიპოგლიკემიური ნივთიერებების ერთადერთ კლასს წარმოადგენენ, რომელთაც აქვთ საკუთარი რეცეპტორი პლაზმურ მემბრანზე (3-უჯრედი (Ashcroft FM და სხვ., 1998)) მათი მოქმედების მექანიზმი რეალიზდება ATP მგრძნობიარე კალიუმის არხების ბლოკადის საშუალებით. მივყავართ პლაზმური მემბრანის დეპოლარიზაციას, ძაბვზე დამოკიდებული კალციუმის არხების გახსნას და უჯრედშიდა კალციუმის კონცენტრაციის ზრდას, რაც კალმოდულინისადმი მიბაძვით ააქტიურებს ინსულინის ეგზოციტოზს (Aschcroft FM, 1996, Kramer W. et al., 19) 99) არსებული სულფანილამიდის სამკურნალო საშუალებების ფართო სპექტრის მიუხედავად, ჰიპერგლიკემიის შესამცირებლად წამლის არჩევანი ხშირად მკვეთრად არის შეზღუდული, მრავალი გვერდითი ეფექტის განვითარების დიდი ალბათობის გამო. სულფანილიამიდების მიღებისას, ჰიპერგლიკემიის ეფექტური დაქვეითება აღინიშნება მხოლოდ პაციენტების 70-75% -ში, ხოლო ფარმაკოლოგიური შემთხვევების შემთხვევაში. ხშირი და ყველაზე სერიოზული გართულების შედეგია ჰიპოგლიკემია და ჰიპოგლიკემიური კომა (Coop LC, 1998, Holman RR, Turner RC, 1999). სულფონამიდებით დაავადებულ პაციენტთა 35% -ში ყოველწლიურად ვითარდება სულფანილამიდის მეორადი წინააღმდეგობა.
პანკრეასის P - უჯრედების ქრონიკულმა სტიმულაციამ შეიძლება გამოიწვიოს მათი დაჩქარებული დაქვეითება და ინსულინის დეფიციტი, აგრეთვე სეკრეციის მომატება მომატებული პროინსულინისა და სპლიპროინსულინის უჯრედების მიერ, რაც ზრდის ათეროსგენეზის განვითარების რისკს (ალექსანდროვი ა. ა., 2001, ოკუბო ი. და სხვ., 1995, Turner RC, 1999). გარდა ამისა, გამოვლენილია სულფონილურას პრეპარატების უარყოფითი გავლენა გულ-სისხლძარღვთა პროგნოზზე პაციენტებში, რომლებსაც აქვთ დიაბეტი. ტოლბუტამიდის პაციენტთა ჯგუფში, მიოკარდიუმის ინფარქტიდან სიკვდილიანობა შეადგენდა 50%, ხოლო პლაცებოზე 18% -ში (Engler R., 1996). შაქრიანი დიაბეტის მქონე პაციენტებში სულფონამიდების ნეგატიური გავლენა გულის დაავადებების კურსსა და პროგნოზზე, შაქრიანი დიაბეტით დაავადებულ პაციენტებში, მათი სიმძიმით არის გამოწვეული მიოკარდიუმის, გლუვი და ჩონჩხის კუნთებში და ზოგიერთ ტვინის ნეირონების ATP დამოკიდებული კალიუმის არხების ბლოკირების უნარზე (Aschcroft F.M., 1999)ითვლება, რომ Kahf არხები აუცილებელია პლაზმური მემბრანის უჯრედული მეტაბოლიზმის პროცესების და აგზნების პროცესების კოორდინაციისთვის, ასევე გარკვეული ჰორმონების და ბიოლოგიურად აქტიური ნივთიერებების ეფექტების გასაცნობად და სისხლძარღვთა ტონის რეგულირებისთვის.
Nicols C.G., 1991, Aschcrofit F.M., Reiman F., 2000). კალიუმის არხების გააქტიურებას აქვს კარდიოპროტექტორული ეფექტი მიოკარდიუმის იშემიაში (Escande D., et al., 1992). სულფონილურაზას წარმოქმნის ეს ეფექტები, ამიტომ ისინი პოტენციურად საშიშია გულის იშემიური დაავადებისა და შაქრიანი დიაბეტის ერთობლიობაში. სულფა წამლების გამოყენების შედეგი შეიძლება იყოს აგრეთვე ალერგიული ან ტოქსიკური რეაქციები (კანის ქავილი, ჭინჭრის ციება, კვინკის შეშუპება, ლეიკოპენია, გრანულოციტოპენია, თრომბოციტოპენია, ჰიპოქრომული ანემია), ნაკლებად ხშირად დისპეფსიური სიმპტომები (გულისრევა, ტკივილი ეპიგასტრიკულ რეგიონში, ღებინება). ზოგჯერ აღინიშნება ღვიძლის დარღვევა ქოლესტაზის გამო სიყვითლის ფორმით (Gorbenko NI, 1999).
ზეპირი ჰიპოგლიკემიური აგენტების მეორე ჯგუფი არის biguanides, რომლებიც ამცირებენ ჰიპერგლიკემიას შაქრიანი დიაბეტით დაავადებულ პაციენტებში, ღვიძლის და პერიფერიული ქსოვილების მიმართ მგრძნობელობის გაუმჯობესებით ინსულინის მიმართ, ჰორმონის სეკრეციაზე გავლენის მოხდენის გარეშე (Dunn C.D., Peter D.H., 1995, Perriello G., 1995). ბიგანოიდები განიხილება, როგორც პირველი არჩევანის პრეპარატი, როგორც ტიპის და / ან შაქრიანი დიაბეტით დაავადებული პაციენტების მკურნალობის დროს, დისლიპიდემიის არსებობის ადრეულ ეტაპზე, როგორც მონოთერაპია, ან სულფონამიდის სამკურნალო საშუალებებთან ერთად (Balabolkin M.I. et al., 2001, Dunn C.D., 1995).
ბუგანოიდების გვერდითი მოქმედება გამოიხატება ლაქტური აციდოზით, კანის ალერგიული რეაქციით, დისპეფსიური სიმპტომებით (გულისრევა, დისკომფორტი მუცლის ღრუში და პროფიქსური დიარეა), დიაბეტური პოლინეიროპათიის გამწვავება (მცირე ნაწლავში ვიტამინის B12 შეწოვის დაქვეითების გამო) (ჩერნოვი, იუ.მ. და სხვ.). ., 1999).
ტრადიციულად, შაქრიანი დიაბეტის დროს, ინსულინთერაპიას ასევე აქვს არაერთი გადაუჭრელი საკითხი. ინსულინთან ინტენსიურმა მკურნალობამ შეიძლება მნიშვნელოვნად შეამციროს დიაბეტური გართულებების განვითარების რისკი, თუმცა ინსულინის გახანგრძლივებული ქრონიკული დოზის გადაჭარბება იწვევს ჰიპერლიპიდემიას, რამოდენიმეჯერ ზრდის ათეროსკლეროზის განვითარების რისკს (E. Krasilnikova et al., 1996). ინსულინის გამოყენებას თან ახლავს გართულებების განვითარება, რაც არა მხოლოდ აუარესებს შაქრიანი დიაბეტით დაავადებული პაციენტების ცხოვრების ხარისხს, არამედ იწვევს პირობებს, რომლებიც საფრთხეს უქმნის პაციენტის სიცოცხლეს. ესენია: ჰიპოგლიკემია, Posthypoglycemic ჰიპერგლიკემია (Somogy ფენომენი), ალერგიული რეაქციები, ინსულინის წინააღმდეგობა, ინექციის შემდგომი ინსულინის ლიპოდისტროფიები, ინსულინის შეშუპება, მხედველობის დარღვევა (Balabolkin MI, 2000). ინსულინის თერაპიის მინუსი არის აგრეთვე ადმინისტრირების პარენტერალური მარშრუტი, რომელიც, გარდა პაციენტისთვის უხერხულობისა, ასოცირდება ინსულინის პრეპარატების ფარმაკოკინეტიკასთან: ინსულინი, რომელიც კანქვეშ ინიშნება, შედის პერიფერულ ვენურ სისტემაში უფრო სწრაფად, ვიდრე პირდაპირ ღვიძლში, პორტატული ვენის საშუალებით, ისევე როგორც ფიზიოლოგიურ პირობებში (Saudek CD, 1997 )
ამრიგად, ტრადიციული ჰიპოგლიკემიური აგენტების გამოყენების არადამაკმაყოფილებელი შედეგები, გვერდითი ეფექტების მაღალი რისკით, სისხლძარღვთა გართულებების რაოდენობის და სწრაფი მკურნალობის დროს, მკურნალობის დროსაც კი, კარნახობს შაქრიანი დიაბეტის დროს მეტაბოლური დარღვევების ფარმაკოლოგიური კორექტირების ახალი, ნაკლებად საშიში და უფრო ეფექტური მეთოდების შექმნის აუცილებლობას. რ.კ, 1999 წ.).
ბოლოდროინდელმა კვლევებმა აჩვენა (Perova N.V. et al., 2001, Heinemann L. et al., 1997, Hoffman A., 1999) რისკის ფაქტორების ინტენსიური ზრუნვა, უფრო ეფექტურად ასწორებს მეტაბოლურ დარღვევებს შაქრიანი დიაბეტის დროს და მნიშვნელოვნად აუმჯობესებს პროგნოზს ცხოვრება ასეთ პაციენტებში.
როგორც მეტაბოლური სინდრომის ნაწილი, შაქრიანი დიაბეტით დაავადებულ პაციენტებს ხშირად აღენიშნებათ დისლიპიდემია, არტერიული ჰიპერტენზია და სიმსუქნე, რომლებიც დამოუკიდებელი რისკ-ფაქტორებია გულ-სისხლძარღვთა დაავადებებისთვის, რომლებიც საჭიროებენ სავალდებულო კორექტირებას.
შაქრიანი დიაბეტის დროს დისლიპიდემიის გამოსწორებისკენ მიმართული საშუალებებიდან მსოფლიოში ყველაზე გავრცელებულია სტატინები ან 3-ჰიდროქსი-3-მეთილგლუტარილ-კოენზიმ A- რედუქტაზის ინჰიბიტორები. ეს მედიკამენტები ბლოკავს ფერმენტის სინთეზს, რომელიც აჩქარებს ღვიძლში ქოლესტერინის წარმოქმნას (Shestakova M.V., 1999).სტატინების კლინიკური ეფექტურობა დამაჯერებლად დადასტურდა რამდენიმე მრავალ მულტიცენტრულ კვლევაში (Mellies M.J., 1993). ერთ-ერთი ასეთი გამოკვლევა, 4s, მიეძღვნა Zocor– ს მკურნალობის დროს კორონარული არტერიის დაავადებების მქონე პაციენტების გადარჩენის გამოკვლევას. გამოკვლევა წლებზე მეტ ხანს გაგრძელდა, მასში მონაწილეობდა ჰიპერქოლესტერინემიის და გულის იშემიური დაავადების მქონე 4444 პაციენტი, რომელთაგან დაავადებული იყო შაქრიანი დიაბეტი (Pyorala K. et al., 1997). შაქრიანი დიაბეტით დაავადებულ პაციენტებში Zocor– ით დოზით 20 კვირის განმავლობაში მკურნალობის შემდეგ დაფიქსირდა სისხლის საერთო ქოლესტერინის დაქვეითება 28% –ით, HDL ქოლესტერინის 37% –ით, TG– ით 18% –ით და HDL ქოლესტერინის 8% –ით გაზრდით. ამ დონეზე, ეფექტი გრძელდებოდა მკურნალობის წლების განმავლობაში.
ამასთან, სტატინების გახანგრძლივებული მოქმედება აფერხებს ღვიძლში ერთ – ერთი ანტიოქსიდანტური ფერმენტის Qi0– ის მოქმედებას, რაც ზრდის LPO პროცესების გაზრდის რისკს (ვ. ლანკინი, 2000). გარდა ამისა, გამოკვლევაში მონაწილე პაციენტებს შორის არ ყოფილა ტრიგლიცერიდების მაღალი დონის მქონე პირები, ამიტომ მათი შედეგები არ შეიძლება ვრცელდებოდეს კორონარული არტერიის მქონე პაციენტთა მთელ პოპულაციაში.
ამ შემთხვევაში, ფიბრატები, რომლებიც აქტიურად ახდენენ გავლენას ტრიგლიცერიდების დონეზე, შეიძლება აირჩიონ, როგორც მედიკამენტების არჩევანი. ფიბრატების მოქმედებას სისხლის ლიპიდებზე თან ახლავს LDL სიმკვრივის დაქვეითება, და, შესაბამისად, ათეროსგენური მცირე მკვრივი LDL- ის კონცენტრაციის დაქვეითებით (Kozlov S.G. et al., 1999). ნაჩვენებია, რომ ჰემოფიბროზილის გახანგრძლივებული გამოყენებისას, გულ-სისხძარღვთა დაავადებების მქონე პაციენტთა დიაბეტით დაავადებულთა სიკვდილიანობა მცირდება 22% -ით. ამასთან, ამ ჯგუფის ნარკოტიკების ფართო სპექტრი გამოყენება შეზღუდულია უკუჩვენებებისა და გვერდითი მოვლენების ფართო სპექტრით, მათ შორის ქოლელითაზიით, ქოლესტერინის პარადოქსული მატებით, ტრანსამინაზების აქტივობის ზრდა, გულისრევა, მიალგია, ძვლის ტვინის ჰიპოპლაზია, ლეიკოპენია, თრომბოციტოპენია, კატარაქტის განვითარება, არითმიები (1995).
ნიკოტინის მჟავას აქვს ეფექტი ფიბრატების მსგავსად ლიპიდურ პროფილზე. არსებობს მტკიცებულება ნიკოტინის მჟავისა და სიმვასტატინთან კომბინირების შედარებით უსაფრთხოების შესახებ პაციენტებში, რომლებსაც აქვთ დაბალი HDL ქოლესტერინი და ამ კომბინაციის სასარგებლო მოქმედება კორონარული ათეროსკლეროზის კურსზე (Gustafsson I. et al., 2000). ამასთან, მისი გრძელვადიანი გამოყენება არ შეიძლება რეკომენდებული გლიკემიური კონტროლის გაუარესების, ინსულინის წინააღმდეგობის გამწვავებისა და კინინის სისტემის გადაჭარბებული გააქტიურების გამო (Mikhaylyuk IB, 1998, Perova N.V. et al., 2001, Heinemann L. et al.). 1997 წ., ჰოფმან ა., 1999).
არტერიული წნევის კონტროლი კიდევ ერთი მნიშვნელოვანი ამოცანაა დიაბეტის მქონე პაციენტთა მკურნალობისას. კლინიკურად გამოხატული არტერიული ჰიპერტენზიის პრევალენტობა, ტიპი 2 შაქრიანი დიაბეტით დაავადებულ პაციენტებს შორის, აღწევს 70% -ს (Karpov Yu.A., 2001).
შაქრიანი დიაბეტისთვის უშუალოდ ანტიანგინალურ თერაპიაში წარმოდგენილია: (3 - ბლოკატორები, Ca ანტაგონისტები და ნიტრატები. კოტებორგის და MIAMI- ს კვლევებში, შაქრიანი დიაბეტით დაავადებულთა P - ბლოკატორებთან ერთად თერაპიამ გამოიწვია 3 თვის განმავლობაში სიკვდილიანობის შემცირება 49-59% -ით. შაქრიანი დიაბეტი არის ის, რომ იშემიის გამო მეტაბოლური დარღვევები უფრო საშიშია მიოკარდიუმის ცხიმოვანი მჟავების დაჟანგვის ზედმეტი გადართვის გამო, რაც მეტაბოლური სინდრომის ერთ – ერთი ნიშანია, იწვევს გლიკოლის ჩახშობას ა, ლაქტატების დაგროვება და იონური დისბალანსი (American Diabetes Association, 1993). TRIMPOL-1 კვლევამ აჩვენა, რომ ტრიმეტაზიდინის (პრედუქტიული) დამატება, პრეპარატი მონოთერაპიის საწინააღმდეგო მოქმედების მეტაბოლური მექანიზმით, ანტიგენული წამალით, ზრდის მკურნალობის ეფექტურობას და აქვს სასარგებლო მოქმედება დატვირთვის ტოლერანტობაზე და დაავადების სიმპტომები შაქრიანი დიაბეტით დაავადებულ პაციენტთა 50% -ში. ფიზიკური დატვირთვის მქონე ტესტების ხანგრძლივობის გაზრდის გარდა და ცხოვრების ხარისხის გაუმჯობესება, ტრიმედაზიდინინი ამცირებს ფონ ვილბის ფაქტორების შემცველობას. რანდა (ენდოთელური დაზიანების მარკერი) სისხლის პლაზმაში.
ბოლო წლების განმავლობაში, დიდი ყურადღება დაეთმო ანტიდიაბეტური საშუალებების სრულიად ახალი კლასის - თიაზიდოლინიდიონის წარმოებულების (ტროგლიტაზონი, როზიგლიტაზონი) განვითარებას (Saltiel A.R. et al., 1996). ამ ჯგუფის ნარკოტიკები უკავშირდება გააქტიურებული პეროქსიზომიური პროლიფერატორის რეცეპტორის (PPARy) ა - ქვეტიპს, რაც იწვევს ინსულინის მგრძნობელობის გაუმჯობესებას და ჰორმონის წინააღმდეგობის შემცირებას (ლებოვიცი N.E.).et al., 2000). ექსპერიმენტულმა და კლინიკურმა კვლევებმა აჩვენა, რომ თიაზოლიდინიონემებს შეუძლიათ დააჩქარონ პერიფერიული ქსოვილების მიერ გლუკოზის ათვისება გლიკოგენური სინთეზაზის აქტივობის გაზრდით და ღვიძლში გლუკონეოგენეზის ინჰიბირებით, რაც იწვევს პლაზმური ინსულინის შემცირებას. გარდა ამისა, თიაზოლიდინიონინებთან მკურნალობის დროს აღინიშნა ტრიგლიცერიდის კონცენტრაციისა და არტერიული წნევის დაქვეითება, აგრეთვე ათეროსკლეროზული პროცესის რეგრესირება (Sjostrom L. et al., 1998). ამასთან, ამ ჯგუფის ნარკოტიკების ფართო დანერგვა შემოიფარგლება ღვიძლის დაზიანების მაღალი რისკით და ბუშტის დისტროფიის და ჰეპატოცელულური ღვიძლის ნეკროზის განვითარებით, შაქრიანი დიაბეტით დაავადებულ პაციენტებში (Yasuki I., 2000, Riskin F. et al., 2000), აგრეთვე სისხლის წითელი უჯრედების და ჰემოგლობინის რაოდენობის შემცირების უნარის გამო. ტვინის აქტიური დეპრესია (Lebovitz N.E. et al., 2000).
შაქრიანი დიაბეტის ფარმაკოთერაპიაში, მეტაბოლური დარღვევების შემცირების მიზნით, გლიკოზილირების პროცესების შემზღუდავი სამკურნალო საშუალებების გამოყენება პათოგენეზურად არის გამართლებული. სპეციფიკური გლიკოზილირების ინჰიბიტორი არის ამინოგუანიდინი (pimagedin), რომლის მოქმედების მექანიზმია რეაგირება ამადორის პროდუქტებთან და ცილის მოლეკულში ქიმიურად არააქტიური ნაერთების წარმოქმნა (Edelstein D. et al, 1992; Zimmerman G.A. et al., 1995).
ცილების არა ფერმენტული გლიკოზილაციის ინჰიბირება და დაბალი სიმკვრივის ლიპოპროტეინების დაჟანგვა შესაძლებელია ახალი კალიუმის არხის ბლოკატორის გამოყენებით AL 0671 (Yamauchi Takeshi et al., 1996, Engerman RL and Kern TS, 1996, Yasanari Kenichi et al., 1998, Sjostrom L. et al.) 1998).
მიკროცირკულაციის აღდგენის და ნორმალიზების გაზრდილი ტენდენციის ნორმალიზაციის მიზნით, გამოიყენება დიფერენცირებული ინტრავასკულური კოაგულაციის სინდრომის განვითარების მიზნით, რომელიც სხვადასხვა ხარისხით არის გამოვლენილი შაქრიანი დიაბეტით დაავადებულთა თითქმის ყველა პაციენტში, პროსტაგლანდინების ინჰიბიტორებით (აცეტილსალიცილის მჟავა და ა.შ.) და თრომბოქსანების სინთეზის ინჰიბიტორი-ბუსტრინი გამოიყენება (Shestakova M.V. , 2000), დაბალი მოლეკულური წონის ჰეპარინი, fraxiparin (Savenkov M.P. et al., 1999).
შაქრიანი დიაბეტით ანგიოპათიის კორექციის დროს გაკეთებული დიდი მოლოდინები აგფ ინჰიბიტორების გამოყენებასთან არის დაკავშირებული. ამ ჯგუფის პრეპარატები დადებითად მოქმედებს სისხლძარღვთა პათოლოგიის მიმდინარეობაზე პაციენტებში, რომლებსაც აქვთ შაქრიანი დიაბეტი, მიოკარდიუმის სწორად რემონტაცია გულის კორონარული დაავადებით, ხელს უშლიან დიაბეტური ნეფროპათიის განვითარებასა და პროგრესირებას, ასევე შეანელებენ პირველადი რეტინოპათიის პროგრესირებას (Rayaz A.S., 2000). შაქრიანი დიაბეტის მქონე პაციენტებში რამიპრილის მიღება ამცირებს მიოკარდიუმის ინფარქტის რისკს 22% -ით, ცერებროვასკულური ავარიის შედეგად 33% -ით, ხოლო გულ-სისხლძარღვთა დაავადებებით გარდაცვალების რისკი 37% -ით (ჩუგუნოვა JI.A. et al., 1999, Fuhlendorff J. et al, 2000 , Viraly ML, 2000).
ამრიგად, ზემოთქმულის ანალიზით შეგვიძლია დავასკვნათ, რომ შაქრიანი დიაბეტის დროს გვერდითი მოვლენების რისკი მაღალია დაავადების პათოგენეზის თავისებურებების გამო, მრავალჯერადი ორგანოს პათოლოგიების არსებობა, აღმოფხვრის ორგანოების ჩართვა და წამლების ბიოტრანსფორმაცია. ექიმმა, სამწუხაროდ, გავლენა მოახდინა პათოგენეზის მრავალრიცხოვან რგოლზე თითოეულზე გავლენის მოხდენაზე. ამ თვალსაზრისით, შეიძლება ითქვას, რომ შაქრიანი დიაბეტით დაავადებულ პაციენტებში მკურნალობის დროს აუცილებელია შემუშავდეს სისტემის უჯრედშორისი მეტაბოლური რეაქციების მდგომარეობის მონიტორინგის სისტემა, პეროქსიდის რეაქციების მაჩვენებლების მონიტორინგი და ანტიოქსიდანტური სისტემა, რაც საშუალებას მისცემს ინდივიდუალური შერჩევა და თერაპია კონტროლი და დაეხმარება ძირითადი თერაპიული მიზნის მიღწევა - გაზრდა პაციენტების ხანგრძლივობა და ცხოვრების ხარისხი.
1.4. დიაბეტის მკურნალობაში ანტიოქსიდანტების გამოყენების საფუძველი.
დიაბეტით დაავადებულებში გამოცდილება მიღებულია დიდი რაოდენობით ანტიოქსიდანტების გამოყენებასთან დაკავშირებით. ძირეულად, დიაბეტისთვის ანტიოქსიდანტური თერაპიის დანიშვნას შეიძლება ორი მიზანი ჰქონდეს: დაავადების განვითარების თავიდან აცილება (შენელება), მისი გართულებების განვითარების თავიდან აცილება (შეანელოთ).
ნიკოტინამიდის კლინიკური გამოკვლევები I ტიპის დებიუტის მქონე პაციენტებში ჩატარდა 80-იანი წლების შუიდან.ნაჩვენებია, რომ წამლის დიდი დოზების გამოყენება (ფიზიოლოგიურად ათჯერ უფრო მაღალია) ხელს უშლის P - უჯრედების ფუნქციის დაქვეითებას, რადგან შეიძლება ვიმსჯელოთ ბაზალური და მასტიმულირებელი C- პეპტიდის დონით (Gorelysheva V.A. et al., 1996, Kolb N. et al., 1999, Pozzilli et al., 1999). რამდენიმე ავტორის აზრით (Bondar I.A. et al., 2001; Hoorens A. et al., 1999, Kolb N. et al., 1999, Nerup J., 2000), ნიკოტინამიდის თერაპია იწვევს კლინიკური რემისიის სიხშირის მნიშვნელოვან ზრდას. ეგზოგენური ინსულინის შემცირებული საჭიროებების მქონე დაავადებები (Visalli N., et al., 1999, Greenbaum C.J., 1996) a - ტოკოფეროლი არის თავისუფალი რადიკალური მაკრეკი და გარსის სტრუქტურების მთავარი ანტიოქსიდანტი: მისი ერთ – ერთი მოლეკულა იცავს დაახლოებით 10,000 უჯერი ცხიმოვან მოლეკულს მჟავები. A - ტოკოფეროლის დამცავი ეფექტი (დღეში 15 მგ / კგ) P უჯრედების ფუნქციონირებასთან ახლოს არის ნიკოტინამიდის მოქმედებასთან (25 მგ / კგ დღეში) (Pozzilli P. et al., 1997). ინ ვიტრო და ცხოველთა ექსპერიმენტებში დადგინდა, რომ ა - ტოკოფეროლი ამცირებს ჰიპერგლიკემიის შედეგად წარმოქმნილ ენდოთელურ დისფუნქციას, აფერხებს ხსნადი ადჰეზიების მოლეკულების გადაჭარბებას და აუმჯობესებს ენდოთელური დასვენების ფაქტორი (აზოტის ოქსიდი - NO) (Frei B., 1999, Cowa D. et al., 1997, Bursell SE et al., 1999, Emmert DM et al., 1999).
CHAOS- ის გამოკვლევით დადგინდა, რომ ვიტამინ E თერაპია დოზით ან ME / დღეში იწვევს შემცირებას (66% -ით) მიოკარდიუმის არატალური ფატალური ინფარქტის შემთხვევებში, ანგიოგრაფიულად დადასტურებული კორონარული ათეროსკლეროზის მქონე პაციენტებში, მაგრამ არ ახლავს საერთო სიკვდილიანობის შემცირებას გულ-სისხლძარღვთა მიზეზებიდან (Stephen NG et ალ., 1996).
ვიტამინების E და C ციკლის ნორმალური ფუნქციონირება შესაძლებელია მხოლოდ ორგანიზმში ლიპოინმჟავას საკმარისი რაოდენობით. (Balabolkin M.I. et al., 2000). უფრო მეტიც, ნაჩვენებია, რომ ინსულინის ბიოლოგიურ ეფექტებზე გადასვლისთვის მის რეცეპტორთან ინსულინის ურთიერთქმედების შემდეგ, აუცილებელია ლიპოლის მჟავის არსებობა. ლიპოლის მჟავა წარმოდგენილია კოფაქტორად მრავალ მრავალ ფერმენტულ კომპლექსში, არის თავისუფალი რადიკალების უნივერსალური „სუფთა“ და ასევე ხელს უწყობს ორგანიზმში სხვა ანტიოქსიდანტების აღდგენას. მას აქვს დამცავი მოქმედება და ხელს უშლის დნმ-ის დაზიანებას თავისუფალი რადიკალების მიერ: ის აფერხებს ჟანგვითი სტრესის შედეგად გამოწვეული ტრანსკრიპციის ფაქტორ Nf-kB- ს გააქტიურებას, არის ლითონის ჩელიტორი - Co, Cu, Cd, Ni, Zn, As, Fe, Mg და მოქმედებს როგორც კომპლექსური (ბაბაბოლკინი მ. და სხვ.,
2000 წ., პეროვა N.V. et al., 2001, Okovitiy S.M. et al., 2002, Halliwell, W., 2000).
მიღებული იქნა მონაცემები სელენის ეფექტურობის შესახებ სტრეპტოზოტოცინით გამოწვეული 2 ტიპის დიაბეტით დაავადებულ პაციენტებში ნეფროპათიის პროფილაქტიკის დროს. სელენის ჰიპოგლიკემიური მოქმედება უფრო გამოითქვა, როდესაც ვიტამინთან ერთად გამოყენებულმა სელენიმ შეამცირა ან ნორმალიზება arachidonic მჟავას გაზრდილი კონცენტრაცია თირკმელებით დაავადებულთა თირკმელებში, და შეამცირა მორფოლოგიური ცვლილებების სიხშირე და სიმძიმე (Christelec D. et al., 1999).
ზელინსკი B.A. et al. 1994 წელს აჩვენეს, რომ ერთეულის შემცველობა ჟანგბადის და ტოკოფეროლის ერთდროული ინჰალაციის მქონე პაციენტთა კომპლექსურ მკურნალობაში, გამოხატული დადებითი გავლენა აქვს როგორც სისხლის შრატში, ასევე სისხლის წითელი უჯრედების ფოსფოლიპიდურ მეტაბოლიზმზე, ხელს უწყობს უჯრედის მემბრანის სტაბილიზაციას და აუმჯობესებს მის ფუნქციებს. შაქრიანი დიაბეტის სისხლძარღვთა გართულებების მქონე პაციენტებისთვის ანტიპლოციტის აგენტებთან ერთად კომპლიმენტის დანერგვა, II შედეგების მიხედვით. დედოვამ (1998) და სხვ., ხელი შეუწყო პაციენტის გამოკვლეული კონტინგენტის ნახევარზე მეტს პროცესის სტაბილიზაციას. ფენოლურმა ანტიოქსიდანტებმა იონოლმა და პრობუკოლმა აჩვენეს ალოქსანის დიაბეტში დაფიქსირებული ჰუმორული ცვლილებების ნორმალიზების უნარი (Bobyreva L.E., 1997, Tikhase A.K. et al., 1999).
ბოლო წლების განმავლობაში მკვლევარებმა და კლინიკებმა დიდი ინტერესი გამოიწვია წყალში ხსნადი ანტიოქსიდანტების ჯგუფის მიმართ, რომელიც მოიცავს 3-ჰიდროქსიპპირიდინის წარმოებულებს, რომელთა მოქმედებაც შესაძლებელია შაქრიანი დიაბეტის პათოგენეზის რამდენიმე ბმულზე. რამდენიმე გამოკვლევა, მათ შორის A.A. ნელაევა და E.A. კაშუბამ აჩვენა, რომ ემოქსიპინის გამოყენებას ანგიოპათიით დაავადებული შაქრიანი დიაბეტით დაავადებულ პაციენტებში გააჩნია ანტიოქსიდანტური, მემბრანის სტაბილიზირებული ეფექტი, ამასთან მნიშვნელოვნად ამცირებს სისხლძარღვთა გართულებების სიხშირეს პაციენტებში.ეს ვარაუდობს, რომ 3-ჰიდროქსიპირიდინის წარმოებულებს აქვთ ანტიდიაბეტული მოქმედების პოტენციური მოქმედება. ამასთან, ეს მექანიზმები დღემდე ძალზე ცუდად არის შესწავლილი. ჩვენ ვთავაზობდით, რომ ამ პრეპარატებს აქვთ მაკორექტირებელი ზემოქმედება შაქრიანი დიაბეტის პათოგენეტიკურ კავშირებზე და მის გართულებებზე, ფარმაკოლოგიური ეფექტების შესახებ არსებული მონაცემების საფუძველზე, სხვა პათოლოგიური პირობების მოდელებზე.
1. 3-ჰიდროქსიპირიდინის წარმოებულების მოქმედება ლიპიდურ პეროქსიდაციაზე და უჯრედული მემბრანების მდგომარეობაზე.
მექსიდოლი (3-ჰიდროქსი-6-მეთილ-2-ეთილის პირიდინი საქსინატი) არის LPO პროცესების ძლიერი ინჰიბიტორი, ანეიტრალებს თავისუფალ რადიკალებს, ააქტიურებს სუპეროქსიდს დისტაზას, ახდენს მემბრანების ფიზიოქიმიური თვისებების შეცვლას, ზრდის პოლარული ლიპიდური ფრაქციების (ფოსფატიდილსერინისა და ფოსფატიდინის მემბრანებს) შინაარსს. , ამცირებს მემბრანის სიბლანტეს, ზრდის მის სითხის გაზრდას (ლუკიანოვა ლ. დ., 1999, 2000). მემბრანების ფუნქციური მდგომარეობის ცვლილების გამო, მექსიდოლი იწვევს პროტეინების მაკრომოლეკულებში, სინაფსების მაკონტროლირებელ ცვლილებებს, რაც არის მიზეზი მექსიდოლის მოდულირებადი ეფექტის შესახებ იონური არხების და რეცეპტორების კომპლექსების მემბრანული შეზღუდული ფერმენტების მოქმედებაზე, მათ ლიგმენტ-სავალდებულო მოქმედების გაძლიერებაზე, ნეიროტრანსმიტერებისა და პროცესების სინთეზზე (L. D. et al., 1993, A. K. Sariev et al., 2001). სინქსიფებისა და არხების მდგომარეობაში ცვლილებების მქონე მეგქსიდოლის არსებობა მიგვითითებს პრეპარატის მოდულირებადი ეფექტის შესახებ ინსულინის უჯრედების რეცეპტორებზე და ინსულინის ეფექტების პოტენციალის უნარზე.
2. 3-ჰიდროქსიპპირიდინის წარმოებულების ანტიჰიპოქსიური მოქმედება.
ცნობილია ჰიპოქსიის უნივერსალური როლი ნებისმიერი პროცესის პათოგენეზში.
ეს ფაქტორი ასევე გვხვდება შაქრიანი დიაბეტის პათოლოგიაში. ემოქსიპინს აქვს ძლიერი ანტიოქსიდანტური და ზომიერი ანტიჰიპოქსიური მოქმედება (Lukyanova L.D. et al., 1993), Mexidol ძლიერი ანტიჰიპოქსანტია (Lukyanchuk V.D. et al., 1998, Lukyanova L.D. et al., 1999). მექსიდოლის დამცავი ეფექტი სხეულის დონეზე ვლინდება ჰიპოქსიის სხვადასხვა ფორმით. უფრო მეტიც, მას აქვს უნარი შეამციროს ATP– ის დაქვეითება ქსოვილებში ჟანგბადის დეფიციტის პირობებში, აგრეთვე ნორმალიზდება ჟანგვითი ფოსფორილირების პროცესები, ე.ი. მას აქვს პირდაპირი დამამშვიდებელი ეფექტი (Devyatkina T.O. et al., 2000, Lukyanova L.D., 2002). იშემიისათვის ემოქსიპინის ანტიჰიპოქსიური დამცავი ეფექტი ასოცირდება არა მხოლოდ მის ანტიოქსიდანტურ თვისებებთან, არამედ ტრანსამინაციური რეაქციების გააქტიურებასთან, რაც უზრუნველყოფს ტრიკარბოქსილის მჟავას ციკლის სწრაფი კლასტერების უფრო სრულ მუშაობას (Okovity S.V. et al., 2001). Mexidol– ის გამოხატული ანტიჰიპოქსიური მოქმედება, რომელიც ეფუძნება უჯრედების ენერგიის მომარაგების ოპტიმიზაციას, საშუალებას გვაძლევს განვიხილოთ იგი, როგორც სწრაფი მოქმედების ადაპტოგენი დისტრესში, ექსტრემალურ ფაქტორებზე ზემოქმედების ქვეშ (Grechko A.T. et al., 1998, Smirnov L.D., 1998, Yasnetsov V.V. et al. ., 1999).
3. 3-ჰიდროქსიპირიდინის წარმოებულების გავლენა სისხლის შრატში ლიპიდურ შემადგენლობაზე და IHD– ის მიმდინარეობაზე.
როგორც ექსპერიმენტული და კლინიკური კვლევებიდან ჩანს, მექსიდოლმა აჩვენა გამოხატული ლიპიდების შემამცირებელი მოქმედება, როგორც ექსპერიმენტული დისლიპიდემიის მოდელზე ჩატარებულ ექსპერიმენტში (Inchina V.I. et al., 1996, 2000, Zorkina A.V., 1997, 1999.) კურდღელი (Keleinikov S.B., et al., 2000). ჰიპოლიპიდემიური და ანტიჰიპოქსიური მოქმედების უნიკალურმა კომბინაციამ გამოავლინა Mexidol– ის მაღალი ეფექტურობა გულის ქრონიკული იშემიური დაავადებისა და მიოკარდიუმის ინფარქტში. ემიქსიპინმა აჩვენა კარდიოპროტექტორული ეფექტი მიოკარდიუმის ინფარქტში, როგორც ექსპერიმენტში (სვეტლიკოვა ი. ვ., 1994, პაშინა ი.ვ., 1995, გაცურა ვ. ვ. და სხვ., 1996, სვეტლიკოვა ი. ვ., სერნოვი ლ.ნ., 1996), და კლინიკაში. როგორც ემოქსიპინის, ისე მექსიდოლის მოქმედების დადებითი მხარეა, ბეტა-ბლოკატორებისა და კალციუმის არხის ბლოკატორებისგან განსხვავებით, კარდიოდეპრესანტის მოქმედების არარსებობა. ემოქსიპინმა შეამცირა არითმიის ეპიზოდების რაოდენობა, გულის უკმარისობის ხარისხი და შეანელა ნეკროზის წარმოქმნა მიოკარდიუმის მწვავე ინფარქტის მქონე პაციენტებში (Lazebnik LB et al., 1994, Repin AN et al, 1994).მექსიდოლის მექსიკის პერორალური ფორმით დღეში 0,3 გ დოზით დაქვეითებით შემცირდა LPO, მთლიანი ქოლესტერინი, LDL ქოლესტერინი, apo-B და გაიზარდა HDL ქოლესტერინი კორონარული არტერიების დაავადებების მქონე პაციენტებში (Mikhin V.P., 1998, 2002, Sernov L.N. et al. , 1998, Guranova N.I., 1998), გააუმჯობესა ანტიანგინალური თერაპიის ეფექტურობა და შეამცირა მარცხენა პარკუჭის მიოკარდიუმის დიასტოლური დისფუნქცია (Pichugin V.V., Sernov L.N., 1998, Mikhin V.P. et al., 2002). Mexidol ინტრავენური შეყვანა დოზა მგ / დღით კვირაში გაიზარდა ენდოგენური AOS– ის აქტივობა ხანდაზმულ პაციენტებში (მირონოვი N.V. et al., 2002, Eremin P.A. et al., 2002, Katikova O.V. et al., 2002).
4. 3-ჰიდროქსიპიპირიდინის წარმოებულების ანტიკოაგულანტული, ანტიპლოტეტული და ანტირომბოგენური მოქმედებები.
3-ჰიდროქსიპრიდინინის წარმოებულების დამცავი ეფექტების განხორციელებისას აუცილებელია მათი ანტიმთროგენული თვისებები. მექსიდოლი და 3-ჰიდროქსიპრიდინინის სხვა წარმოებულები აფერხებენ თრომბოციტების დაგროვებას, იცავს სისხლის წითელი უჯრედების ჰემოლიზიას, ხელს უშლიან ქსოვილის თრომბოპლასტინის ჟანგვითი მოდიფიკაციას, ზრდის სისხლძარღვთა კედლის ანტირომბოგენური პოტენციალის გაზრდას ექსპერიმენტულ ათეროსკლეროზში (Popov S.B., 1992, Spasov A.A. et al., 1997, 1999, Nazipova D.A. et al., 1999, Vintin N.A., 1999, Bruttseva N.A., 2000, Gavrilova L.V., 2001).
დიაბეტისთვის წამლების შესაძლო ეფექტურობის ექსპერიმენტული დასაბუთების საფუძველი შეიძლება იყოს ისეთი ეფექტების ერთობლიობა, როგორიცაა ჰიპოლიპიდემიური, ანტიჰიმოგენული, ანტიაგრეგანტული, ანტიჰიპოქსიური. ამ ეფექტების ჯამი, მათ შორის ნოოტროპული ჩათვლით, ასევე პასუხისმგებელია 3-ჰიდროქსიპრიდინინის წარმოებულების მაღალი ცერებროპროტექტორული მოქმედებისთვის (მირონოვი M.V. et al., 2001).
5. 3-ჰიდროქსიპპირიდინის წარმოებულების ანთების საწინააღმდეგო და იმუნომოდულატორული მოქმედების მოქმედება განპირობებულია არაერთი მექანიზმით: მაკროფაგებსა და ლიმფოციტებს შორის კოოპერატიული ურთიერთობის მოდულაცია (დოროვსკიხ ვ.ა. და სხვ., 1999), ფოსფოინოზიდიდების შემცველობით ანტიკური ანთების საწინააღმდეგო მოქმედების გაზრდა ელენთის უჯრედებში (Bazanov G.A. et al., 1997, Demidova M.A., Popov D.A., 1999), გრანულოციტების ციტოქიმიური და ფაგოციტური მოქმედების მოდიფიკაცია (Dubovskaya T.N., 1997).
იმუნიტეტის პათოლოგიის როლის გათვალისწინებით, მათ შორის, შაქრიანი დიაბეტით პანკრეასის ბეტა უჯრედებისადმი აუტოანტისხეულების წარმოქმნის მიზნით, 3-ჰიდროქსიპიპირიდინის წარმოებულების იმუნომოდულატორული ეფექტის განხორციელება შეიძლება ინსულინის წინააღმდეგობის კორექტირებაში.
6. Mexidol- ის ანტიტოქსიური ეფექტის განხორციელებისას მნიშვნელოვან როლს ასრულებს მისი ჰეპატოპროტეინების მოქმედება.
Mexidol- ის ჰეპატოპროტექტორული თვისებები გამოვლენილი იქნა ღვიძლის ტოქსიკური დაზიანების სხვადასხვა მოდელებში.თეთრაქლომეტანთან მოხვედრისას, მექსიდოლმა შეამცირა ღვიძლის ნეკროზის არეალი კურდღლებში (Keleinikova T.T., 1997). ალკოჰოლთან ერთად, mexidol- მა შეამცირა ჰეპატოციტების დაზიანების ხარისხი და გაზარდა მათში ნუკლეინის მჟავების შემცველობა (ვორონინი) თ. ა და სხვ., 1997 წ.) ჰეპატოტროპული კანცეროგენული დინიტროსამინის მოქმედებით, პრეპარატი ხელს უშლიდა P-450– ით გართულებას, რითაც ახდენდა დამცავ ეფექტს (Dumaev K.M. et al., 1995).
7. 3-ჰიდროქსიპპირიდინის წარმოებულების ნეფროპროტექტორული ეფექტი.
იმობილიზაციის სტრესის დროს, მექსიდოლმა შეამცირა კურდღლის თირკმელების ინტერსტიციული ნივთიერების ეპითელური დისტროფიისა და შეშუპების ხარისხი, შეამცირა სისხლის მიმოქცევის დარღვევების სიმძიმე, თირკმელების თირკმელებში თრომბოზი, გაიზარდა გლომერულური ფილტრაციის სიჩქარე და თირკმელების სეკრეტორულ-ექსკრეციული ფუნქცია.
შირშიკოვა ო.ვ., 1997). პრეპარატს ჰქონდა ნეფროპროტექტორული ეფექტი შოკის დაზიანებებში (Korolkova E.E., 2000). Yu.I. Mashkov- ის ნაშრომებში გამოვლენილია Mexidol- ის ნეფროპროტექტორული მოქმედება მწვავე ამინოგლიკოზიდური ინტოქსიკაციით და ნახშირბადის ტეტრაქლორიდით მწვავე მოწამვლებით. ავტორმა გამოავლინა პრეპარატის დამცავი ეფექტი ალოქსან დიაბეტში ვირთაგვებში, ხოლო მექსიდოლმა, დიმფოსფონისა და ალფა-ტოკოფეროლისაგან განსხვავებით, შეასწორა თირკმელებში ტრიგლიცერიდების დონის მატება.
ამრიგად, 3-ჰიდროქსიპრიდინინის წარმოებულების გამოვლენილი ეფექტების შეჯამება, მათი ფარმაკოლოგიური ეფექტების ფართო სპექტრის გათვალისწინებით, შაქრიანი დიაბეტის თითქმის ყველა ძირითადი პათოგენეტიკური კავშირის გასწორების შესაძლებლობა არის LPO– ს გააქტიურება, მემბრანული დამცავი, კარდიო – დამცავი, ჰეპატო–, ნეფრო–, ანგიოპროტექტორული მოქმედება და ჰიპერკოაგულემის კორექცია. , შეიძლება ჩაითვალოს დიაბეტისთვის წამლების შესაძლო ეფექტურობა. და ამ ჯგუფის ნარკოტიკების გამოხატული ჰიპოლიპიდემიური ეფექტის გათვალისწინებით, მისი დამცავი ეფექტი ასევე სავარაუდოა, რომ შაქრიანი დიაბეტი და ეგზოგენური ჰიპერქოლესტერინემია.
შაქრიანი დიაბეტის დროს მეტაბოლური დარღვევების გამოსწორების პერსპექტიული პრეპარატია დიმეფოსფონი. Khafizyanova R.Kh et al .– ის ნაშრომებში ნაჩვენებია, რომ დიმფოსფონი ხელს უწყობს ATP– ის რეზეინთეზს იშემიის დროს, ასტიმულირებს ანტიოქსიდანტური ფერმენტების მოქმედებას. პრეპარატი მატულობს • პენტოზური ფოსფატის შუნტისა და ტრიკარბოქსილის მჟავას ციკლური საკვანძო ფერმენტის გლიკოლიზის აქტივობა (Anichkova L.I. et al., 1992), ნორმალური, ei CBS აციდოზში, რაც გამოწვეულია მჟავა-ფაზის მდგომარეობის თირკმლის და ფილტვის კომპონენტების გაზრდით, ინტრაორგანული სისხლის ნაკადის და ქსოვილების გაზრდით. მეტაბოლიზმი. ლიპოფილიზმი საშუალებას აძლევს დიმფოსფონს შეაღწიოს უჯრედის გარსის გარსის ლიპიდურ ფენას და გამოავლინოს მემბრანული სტაბილიზაციის ეფექტი (Kinyabulatov A.I., 1996, Malyshev V.G., 1996). ექსპერიმენტული მონაცემები იქნა მიღებული პრეპარატის ანტისტრესიული მოქმედების შესახებ, იმობილიზაციის ხანგრძლივი სტრესის ქვეშ (Zorkina A.V., 1994, 1997, Kudashkin S.S., 1996). დიმფოსფონის დამცავი ეფექტის განხორციელებისას შაქრიანი დიაბეტის და ჰიპერქოლესტერინემიის ერთობლივი ეფექტების გათვალისწინებით, მნიშვნელოვანია მისი ანტიოქსიდანტური მოქმედება, გულში, ტვინსა და ღვიძლში გლუტათიონის პეროქსიდაზას აქტივობის ზრდა (Geraskina MA, 1997). ექსპერიმენტული კვლევები მიუთითებს პრეპარატის კარდიოპროტექტორულ ეფექტზე. დიმფოსფონი და მისი კომბინაციები დილეზმთან და ანაპრილინთან ერთად გამოხატავს ანტი-იშემიურ ეფექტს ზედმეტი ფიზიკური ძალის გამოყენებით და ამცირებს მიოკარდიუმის მასას (ნ. ტიურახინა, 2000). პრეპარატის ფარმაკოლოგიური ეფექტების ფართო სპექტრი იძლევა იმის საფუძველს, რომ დიაბეტის დროს პრეპარატის ეფექტურობა იწინასწარმეტყველოს.
ამრიგად, გამოქვეყნებული მონაცემების ანალიზი მიუთითებს ანტიოქსიდანტური მოქმედების მქონე წამლების დადებითი ეფექტის გამო, იზოლირებული შაქრიანი დიაბეტის კურსზე და მისი კომბინაცია ეგზოგენური ჰიპერქოლესტერინემიასთან.
თავი 2. მასალები და კვლევის მეთოდები
მიზნების და ამოცანების შესაბამისად, შესწავლილ იქნა მექსიდოლის მოქმედება დოზებში და მგ / კგ, ემოქსიპინის დოზით 12.5 მგ / კგ, დიმფოსფონი დოზით მგ / კგ და ა - ტოკოფეროლი დოზით მგ / კგ ნახარში ნახშირწყლების, ლიპიდური, ცილის ზოგიერთ მაჩვენებელზე. მეტაბოლიზმი, ლიპიდური პეროქსიდაციის სისტემის მდგომარეობა და ანტიოქსიდანტური დაცვა სისხლის პლაზმაში და ექსპერიმენტული ცხოველების შინაგან ორგანოებში, ექსპერიმენტული შაქრიანი დიაბეტის და ეგზოგენური ჰიპერქოლესტერინემიის ერთობლივი ზემოქმედების ქვეშ.
ექსპერიმენტული გამოკვლევა ჩატარდა ორივე სქესის თეთრ არაწრფივი ვირთაგვებზე, რომელთა წონაა 20 გ. ცხოველები დაიყვეს ჯგუფებად:
I. ხელუხლებელი ცხოველები, რომლებიც მთელი ექსპერიმენტის განმავლობაში ინახებოდა ვივარიუმი-10-ის დიეტაზე.
II. ცხოველები, რომლებმაც მიიღეს ქოლესტერინის ცხიმიანი სუსპენზია დღის განმავლობაში, დღეში 1 მგ / კგ ცხოველის სხეულის წონის მიხედვით, ადრე დაიშალა 0.5 მლ მცენარეული ზეთით. პეროქსიდის სტრესის გასაძლიერებლად, ვიტამინ D- ს ემულსიას დაემატა დოზით ED თითო კგ მასაზე - 8.
III. ცხოველები, რომლებიც იღებენ თითო ოს 0,5 მლ მცენარეულ ზეთს - 8.
IV. ექსპერიმენტული ჰიპერგლიკემიით დაავადებული ცხოველები - 12. ექსპერიმენტული შაქრიანი დიაბეტის მოდელის შესაქმნელად, ცხოველები ერთჯერად მიიღეს ალოქსანმა, დოზით მგ / კგ. სრული და სტაბილური დიაბეტის შექმნის მიზნით, ვირთხები დღის განმავლობაში ინახებოდა სტანდარტულ დიეტაზე.
ვ.საკონტროლო ჯგუფი შეადგენდა შაქრიანი დიაბეტით დაავადებულ ცხოველებს, ეგზოგენური ჰიპერქოლესტერინემიასთან ერთად - 10.
VI. ექსპერიმენტული შაქრიანი დიაბეტით დაავადებულმა ცხოველებმა ეგზოგენური ჰიპერქოლესტერინემიის პირობებში, ქოლესტერინის დატვირთვის პარალელურად, მიიღეს ყოველდღიური კანქვეშა მექსიდოლი, დოზით მგ მგ-ის კგ ცხოველის სხეულის წონის მიხედვით - 8.
VII. ეგზოგენური ჰიპერქოლესტერინემიის პირობებში ექსპერიმენტული ჰიპერგლიკემიის მქონე ცხოველები, რომლებმაც მიიღეს ყოველდღიური კანქვეშა მეგქსიდოლი დოზით მგ მგ კგ სხეულის წონაზე - 8.
ვიი. ექსპერიმენტული დიაბეტის მქონე ცხოველებმა ჰიპერქოლესტერინემიასთან ერთად, მიიღეს ყოველდღიური ემოქსიპინი კანქვეშა დოზით 12.5 მგ თითო კგ ცხოველის სხეულის წონის დროს - 8 დღეში.
IX. ექსპერიმენტული შაქრიანი დიაბეტის და ჰიპერქოლესტერინემიის ერთობლიობის მქონე ცხოველები, რომლებსაც ყოველდღიურად აძლევდნენ დიმფოსფონს, დოზით მგ თითო კგ - 8 მგ.
X. ცხოველთა ჯგუფი, რომელთაც აქვთ ექსპერიმენტული შაქრიანი დიაბეტი და ეგზოგენური ჰიპერქოლესტერინემია, რომლებიც დღის განმავლობაში იღებდნენ კანქვეშა კანქვეშ ა - ტოკოფეროლს, დოზით მგ / კგ - 8 დოზით.
ალოქსან დიაბეტის მქონე ვირთაგვებში სიკვდილიანობა იყო 25%. საკონტროლო ჯგუფში, სიკვდილიანობა 30% იყო. დანარჩენ ჯგუფებში ცხოველთა სიკვდილი არ მომხდარა. II-IV ჯგუფების ცხოველები დაიღუპნენ მე -15 დღეს, V-X ჯგუფები, 29-ე დღეს, ეთერული ანესთეზიის ქვეშ მოქცევით, წინასწარი 16-18 საათიანი მარხვით. მსუბუქი ეთერის ჩქაროსნული ანესთეზიის დროს სასაკლაოებამდე, ყველა ცხოველმა ჩაიწერა ეკგ ერთჯერადი ელექტროკარდიოგრაფის გამოყენებით ნემსის ელექტროდების გამოყენებით სამ სტანდარტში (I, II, III), სამი ცალმხრივი ლიდერობით (aVR, aVL, aVF) და ერთი გულმკერდის ტყვიით (V4).
ექსპერიმენტის დასასრულს, სისხლის შრატში ყველა ცხოველის ტესტირება მოხდა ნახშირწყლების, ლიპიდების (მთლიანი ქოლესტერინის, ტრიგლიცერიდების, P - ლიპოპროტეინების, მაღალი სიმკვრივის ლიპოპროტეინების ქოლესტერინის) და ცილების მეტაბოლიზმის (მთლიანი ცილა, ალბუმინი), ტრანსამინაზების აქტივობისთვის.
ლიპიდების პეროქსიდაციის ინტენსივობა გაითვალისწინეს ლიპოფეროქსიდაციის საბოლოო პროდუქტის ექსპერიმენტული ცხოველების პლაზმაში შემავალი შინაარსით - malondialdehyde (Konyukhova S.G., 1989). ანტიოქსიდანტური სისტემის მდგომარეობა გაასამართლეს ფერმენტული კატალაზის სისხლის პლაზმაში მოქმედებით (Korolyuk MA, 1988). ცხოველის ქსოვილებში ლიპიდების პეროქსიდაციის და ანტიოქსიდანტური თავდაცვის პროცესების მდგომარეობა შეფასდა მიოკარდიუმის, ღვიძლისა და თირკმელების ჰომოგენადებში მალონდიალდეჰიდის და კატალაზის მოქმედების შემცველობით.
მიოკარდიუმის ბიოელექტრული მოქმედება შეაფასეს PQ ინტერვალის ხანგრძლივობით, QT ინტერვალის ცვალებადობის სიდიდით და აგრეთვე QT ინტერვალის ცვალებადობით, კორექტირებული გულისცემისთვის.
2.1. სასწავლო მასალები
კვლევის მასალები იყო თეთრი ვირთხების სისხლი და ქსოვილები (მიოკარდიუმი, ღვიძლი, თირკმელები). სისხლი იქნა მიღებული, განადგურების შემდეგ, ერთი საათის განმავლობაში ინახება ოთახის ტემპერატურაზე და იყენებდნენ პლაზმას.
პლაზმის მისაღებად სისხლი რამდენიმე წუთში გაიწმინდა ცილა TsRL-1 ცენტრიფუგის დროს, მიღებული პლაზმა გამოიყენეს ანალიზზე.
ქსოვილის ჰომოგენატების მიღება.
ექსპერიმენტის დასასრულს დაიღუპნენ ცხოველები, გაიხსნა მუცლის ღრუს და ამოიღეს ღვიძლი და თირკმელები, შემდეგ გაიხსნა გულმკერდის ღრუს და ამოიღო გული. თირკმელები ადრე გაათავისუფლეს კაფსულისგან. ქსოვილის ნაჭრები დაჭრეს მაკრატლით, საფუძვლიანად გარეცხეს სისხლიდან გაცივებული 0,9% ნატრიუმის ქლორიდის ხსნარით, გამხმარი ფილტრის ქაღალდით და მოათავსეს ყინულზე. შესწავლისთვის მომზადებული ქსოვილების ნიმუშები მოთავსებულია ფაიფურის ნაღმტყორცნებიდან. მიწის ნაკვეთის გამოყენებით, საფუძვლიანი ჰომოგენიზაცია ჩატარდა ექსპერიმენტისთვის შერჩეულ გამხსნელში (0,9% ნატრიუმის ქლორიდის ხსნარი) თანაფარდობით 1: 9
2.2. კვლევის მეთოდები
სისხლის შრატში იქნა შესწავლილი ლიპიდური მეტაბოლიზმის პარამეტრები: მთლიანი ქოლესტერინი, ტრიგლიცერიდები, მაღალი სიმკვრივის ლიპოპროტეინების ქოლესტერინი სტანდარტულ Olvex რეაგენტის კომპლექტების გამოყენებით FP-901 ბიოქიმიის ანალიზატორზე (ფინეთი).(3 - ლიპოპროტეინების კონცენტრაციის განსაზღვრა ჩატარდა ფერმენტული ფერადიმეტრიული მეთოდით KFK-3 ელექტრომობილზე.
AlT და AcT ფერმენტების აქტივობა განისაზღვრა Hospitex Screen master– ზე და ნახევრად ავტომატური ანალიზატორის (შვეიცარიაში) Hospitex– ის დიაგნოსტიკური რეაგენტების კომპლექტზე.
მთლიანი ცილა გამოიკვლიეს ბიურეტულმა რეაქციამ, ცილის ფრაქციები განისაზღვრა შვეიცარიული კომპანია "ჰოსპიტექსის" ელექტროფორეით, კომპიუტერული დენსიმეტრით.
MDA- ს განმარტება (Konyukhova S.G., 1989).
პლაზმური MDA- ს დასადგენად, ინკუბაციური ნარევი, რომელიც შეიცავს საგამოცდო მასალის 0,2 ml, 0.2 მილი გამოხდილი წყალი და მყინვარმჟავა მჟავაში TBA 0,6 მლ, წუთის განმავლობაში ადუღდება, ხოლო გაგრილების შემდეგ, დაამატეთ 5 მლ KOH და ml იზოპროლის სპირტი. ცენტრიფუგირებადი 6000 rpm. წუთში ცენტრიფუგის დროს ჩვენ ვადგენთ ოპტიკურ შეწოვას at და nm იმ კონტროლის საწინააღმდეგოდ, რომელიც შეიცავს ტესტის მასალის ნაცვლად წყალს. ოპტიკური სიმკვრივის განსხვავება ემსახურებოდა MDA შინაარსის საზომს. ქსოვილთა ჰომოგენებში MDA შემცველობის დადგენისას ლიპიდური კომპლექსური ცილა დაჟანგული იყო ტრიქლოროაციულ მჟავასთან.
კატალაზის აქტივობა განისაზღვრა სისხლის პლაზმაში და ექსპერიმენტული ცხოველების ქსოვილების ჰომოგენებში.
კატალაზის აქტივობის განსაზღვრა (კოროლიუკი MA, 1988).
კატალაზის მოქმედების განსაზღვრის მეთოდი ემყარება ოპტიკური სიმკვრივის ცვლილებების აღრიცხვას, წყალბადის ზეჟანგით (Н2 02) ურთიერთქმედების შედეგად მოლიბდენის მარილებთან.
კატალაზის საქმიანობის განსაზღვრისას დაემატა 0,13 მლ H202 (გამოხდილი წყლის შემცველი ცარიელი ნიმუში) 0,1 მლ ბიოლოგიურ სითხეში. რამდენიმე წუთის შემდეგ, რეაქცია შეჩერდა 4% ამონიუმის მოლიბოდატის დამატებით. განვითარებადი ფერის ინტენსივობა იზომება SF– ზე - ნმ ტალღის სიგრძეზე, H2– ის კონტროლის საწინააღმდეგოდ, M2– ის დამატებით H2O– ით - საბოლოო განზავების ფაქტორი.
2.3. ავადმყოფთა კლინიკური ჯგუფის დახასიათება
კლინიკაში, შესწავლილი წამლების დამცავი ეფექტი იქნა შესწავლილი ტიპის დიაბეტის მქონე პაციენტებში.
შაქრიანი დიაბეტის ტიპი 2 პაციენტები გამოიკვლიეს ქალაქ სარანსკის საქალაქო კლინიკური საავადმყოფოს ენდოკრინოლოგიის განყოფილების საფუძველზე. პაციენტები დიაბეტის დეკომპენსაციის ეტაპზე იმყოფებოდნენ და მიიღეს სტანდარტული თერაპია, მათ შორის ზეპირი ჰიპოგლიკემიური მედიკამენტები, მეტაბოლური საშუალებები, მედიკამენტები, რომლებიც აუმჯობესებენ მიკროცირკულაციას, ანტიჰიპერტენზიულ საშუალებებს. ყველა პაციენტი სტანდარტიზებული იყო სქესის, ასაკის, დაავადების სიმძიმისა და ხანგრძლივობის მიხედვით, თანმდევი პათოლოგიის არსებობით. გამოკვლეულ პაციენტებს შორის მამრობითი სქესის 41%, 59% ქალი, ასაკობრივი ჯგუფში 4.55%, წლამდე ასაკში 45,45%, წლიდან წლამდე ასაკში 31,82%, ასაკში წლიდან წლამდე, 31,82% ასაკში, 18,18% ასაკში წლებზე უფროსი. პაციენტთა 22,73%) წლამდე დაავადებული დიაბეტით დაავადებული პაციენტები, 36.36%) პაციენტები, რომლებსაც აქვთ დაავადება ხანგრძლივობა წლიდან წლამდე, 31-81%) განიცდიან დიაბეტი წლიდან წლამდე და 9.09%) წლების განმავლობაში. სასწავლო ჯგუფის 45.45%) დაავადებული იყო შაქრიანი დიაბეტით, მათგან 54,55% დაავადდა დიაბეტით დაავადებული. ყველა გამოკვლეულ პაციენტში გამოვლინდა თანდაყოლილი დაავადებები გულის კორონარული დაავადებების, არტერიული ჰიპერტენზიის და სხვ.
კვლევის სუბსტრატი იყო პაციენტების მთელი სისხლი. გამოკვლევისთვის სისხლი Ulnar ვენიდან ცარიელ კუჭზე მიიღეს.
ნაშრომში შეინიშნება წამლების მოქმედება ლიპიდების პეროქსიდაციის პროცესებზე (სპონტანური და რკინით გამოწვეული), ანტიოქსიდანტური სისტემის მდგომარეობაში სისხლის პლაზმაში და ერითროციტებში, გლიკემიის დონე, ჰემოგლობინის გლიკაციის მოქმედება მათი ინკუბაციის დროს გარემოში, რომელიც შეიცავს შაქრიანი დიაბეტით დაავადებული პაციენტების მთელი სისხლით.
ამისათვის მთელი გამოკვლევა დაიყო სერიებად: პირველი სერია იყო საკონტროლო და მოიცავდა მედიკამენტების გარეშე ინკუბაციურ მილაკებს, მე -2 სერია ინკუბაცია მიიღეს მეგქსიდოლთან ერთად 0,005 მგ ერთ მგ სისხლში, მე -3 სერია ინკუბაცია მიიღეს მექსიდოლთან ერთად დოზით 0.025 მგ / სისხლში, მე -4 სერია შეიტანეს emoxipin– ით დოზით 0,0125 მგ / მლ სისხლში, მე –5 სერია ინკუბაცია მიიღეს დიმფოსფონით 0,050 მგ / მლ სისხლში.
შედარების ჯგუფს შეადგენდნენ ამავე ასაკის ჯანმრთელი (ამ პათოლოგიით) პირები.
ლიპიდების პეროქსიდაციის ინტენსივობის შეფასება ჩატარდა სისხლის პლაზმაში და ერითროციტებში მყოფი პაციენტების დაგროვებით, საშუალო ლიპოპროქსიდაციური პროდუქტის შაქრიანი დიაბეტით - მალონდიალდეჰიდი სპონტანური და რკინით გამოწვეული ლიპიდური პეროქსიდაციის დროს, ს.კონიუხოვის მეთოდით et al. (1989). Fe- გამოწვეული ლიპიდური პეროქსიდაციის მოქმედების დასადგენად, გამოყენებულ იქნა 0.05 მ რკინის სულფატის ხსნარი.
ლიპიდების რეზერვი პეროქსიდაციისთვის პლაზმაში და ერითროციტებში I განისაზღვრა არითმეტიკული გაანგარიშებით, ფორმულის შესაბამისად: Fe-MDA - MDA / MDA (კუზმენკო დ.ი., ლაპტევი B.I., 1999).
ანტიოქსიდანტური სისტემის მდგომარეობის მიხედვით გაასამართლეს ძირითადი ფერმენტების პაციენტთა სისხლის შრატში და ერითროციტებში არსებული აქტივობა, რომელიც ახდენს წყალბადის ზეჟანგით, კატალაზას ინჰიბირებით (Korolyuk MA, 1988).
სისხლში შაქარი განისაზღვრა გლუკოზა ოქსიდაზას მეთოდით, ფოტოგრამლოზური რეაგენტის სტანდარტული ნაკრების გამოყენებით (მოსკოვი).
ჰემოგლობინის გლიკაციის ინტენსივობა გაასამართლეს გლიკოგენგოგლობინის დონის მიხედვით ტესტურ საშუალებებში. მისი შინაარსი განისაზღვრა ბიოქიმიური ანალიზატორზე Bio-LA- ტესტის კომპანია "Pliva-Lachema", ჩეხეთის რესპუბლიკა. მეთოდის პრინციპია ის, რომ გლიკოჰემოგლობინის სტაბილური ფორმა შეიცავს 1-დეოქსიურ- (TM - ვალილის) ფრუქტოზას, რომელიც დეჰიდრატირდება ფოსფორის მჟავასთან, რათა შექმნას ფერადი კომპლექსი, რომლის ადექვაცია მაქსიმუმს ნმმზე. არც გლიკოგენგოგლობინის ვირტუალური ფორმა და არც ნაყოფის ჰემოგლობინი არ ერევა განსაზღვრაში.
ინკუბაციური ნარევი გაანალიზდა შესწავლილი პარამეტრების შინაარსისთვის პირველი წუთების განმავლობაში და ინკუბაციის დღის შემდეგ ოთახის ტემპერატურაზე. გლუკოზის კონცენტრაციის განსაზღვრა სისხლის შრატში დამატებით განხორციელდა ინკუბაციის დაწყებიდან ერთი საათის შემდეგ.
მიღებული ყველა შედეგი დაექვემდებარა სტატისტიკურ დამუშავებას პერსონალურ კომპიუტერზე Excel პროგრამის პაკეტის გამოყენებით. განსხვავებების მნიშვნელობა შეფასდა სტუდენტური კრიტერიუმით.
მექსიდოლი (3 - ჰიდროქსი - - მეთილი - - ეთილპირიდინი საქსინატი) - წყალში ხსნადი ანტიოქსიდანტი - ვიტამინ B6 ჯგუფის ნაერთების სტრუქტურული ანალოგი. ქიმიური სტრუქტურის თანახმად, მექქსიდოლი წარმოადგენს საქცილის მჟავას მარილს, საქსინატს.
Mexidol N- ის ფარმაკოლოგიური მოქმედებები
მას აქვს გამოხატული ანტიოქსიდანტური და მემბრანული დამცავი თვისებები, აფერხებს ლიპიდების პეროქსიდაციას, ურთიერთქმედებს ლიპიდურ პეროქსიდაციის რადიკალებთან. პეპტიდების და ცილების ფენოლური და ჰიდროქსილის რადიკალები (სმირნოვი J1. დ., 1995, 1998, 1999, ლუკიანოვა ლ. დ. და სხვ., 1999).
Mexidol ზრდის ანტიოქსიდანტური ფერმენტების მოქმედებას, რომლებიც პასუხისმგებელნი არიან ლიპიდური პეროქსიდების წარმოქმნასა და მოხმარებაზე, აგრეთვე ჟანგბადის აქტიურ ფორმებზე. იგი ასევე სტაბილიზაციას უკეთებს ბიოლოგიურ გარსებს, აქვს ლიპიდების მარეგულირებელი მოქმედება. ზრდის პოლარული ლიპიდური წილების კავშირს - ფოსფატიდილ სრაინს და ფოსფატიდილ ინოსინს, ამცირებს ქოლესტერინის / ფოსფოლიპიდების თანაფარდობას, რითაც ამცირებს ლიპიდური ფენის სიბლანტეს (Smirnov L.D., 1995, Inchina V.I. et al., 1996, 2000, K. Dumayev, M.M. . et al., 2002)
მექსიდოლური ჯგუფი (3 - ჰიდროქსიპირიდინი) აკავშირებს ბიოლოგიურ მემბრანებს, შეაღწევს მათში, იწვევს სტრუქტურულ გადაკეთებას და აზიანებს ჟანგბადის აქტიურ სახეობებს ცხიმოვანი მჟავების ნარჩენების წვდომას - ლიპიდების პეროქსიდაციის რეაქციის სუბსტრატებს. Mexidol ასევე მოიხსენიება, როგორც ციკლური ნუკლეოტიდის ფოსფოდიესტაზას ინჰიბიტორები, ის ზრდის cAMP შინაარსს, ამცირებს თრომბოციტების აგრეგაციას და გავლენას ახდენს ენერგიის მეტაბოლიზმზე.
მექსიდოლს შეუძლია მოქმედოს როგორც დამცავი საშუალება სხვადასხვა მავნე ფაქტორების მოქმედების ქვეშ და გამოავლინოს მომატებული აქტივობა, როგორც მემბრანა, რადიო, ფოტო, ჰეპატოპროტექტორი.
იგი აერთიანებს ტრანკვილიზატორების ეფექტებს და ნოოტროპული პრეპარატების მოქმედებს აქვს ანტიჰიპოქსიური მოქმედება და არ არღვევს ჰემოდინამიკას.
დიმფოსფონის ფარმაკოლოგიური მოქმედებები
1,1 - დიმეთილი - - ოქსობუტილფოსფონური მჟავა დიმეტილის ეთერი
დიმფოსფონის ფარმაკოლოგიური მოქმედებები ძალიან მრავალფეროვანია.პრეპარატი იწვევს ჰიპოთერმიულ ეფექტს, ქოლინესტერაზას ინჰიბიტორებთან მოწამვლის შემთხვევაში ანტიდიოტიკური მოქმედების მოქმედებას, ანტაციდულ ეფექტს, აფერხებს რიგი ფერმენტების მოქმედებას, ასტიმულირებს გარკვეული ჰორმონების წარმოქმნას, გამოირჩევა ნეიროტროპული მოქმედება (Garaev R.S., 1969, Gataulin I.A., 1980, Latfullin I.A.) , 1985, Anichkova L.I. et al., 1991, Khafizyanova R.Kh., 1994).
აღმოჩენილი და გამოკვლეულია დიმფოსფონის ფარმაკოთერაპიული ეფექტის სხვადასხვა მანიფესტაციები - ანთების საწინააღმდეგო, ჭრილობების შეხორცება, მემბრანის სტაბილიზაცია, ანტიჰისტამინური და ანტეროტონინი (Svyatkina O.B., 1987, Blatun L.A. et al., 1991; Ziganshina L.E. et al., 1992).
რამდენიმე სერიის კვლევაში იქნა შესწავლილი დიმეფოსფონის გავლენის მექანიზმები ჯანმრთელი დონორების თრომბოციტების აგრეგაციის აქტივობაზე, რომლებიც ითვლება უჯრედული გააქტიურების პროცესის მოდელად. აღმოჩნდა, რომ პრეპარატი აფერხებს თრომბოციტების აგრეგაციას, რომელიც გამოწვეულია ADP- ით და ადრენალინით.
დიმფოსფონის ფარმაკოლოგიური მოქმედების წამყვანი მექანიზმი, რომელიც განსაზღვრავს პრეპარატის კლინიკური გამოყენების არეალებს, მოიცავს მის ანტაგონიმს უჯრედშორისი Ca2 + - ის, როგორც მეორადი მესინჯერის ფუნქციონირებასთან. დიმფოსფონის მოქმედების საბოლოო შედეგი გამოიხატება ფიჭური მოქმედების ჩახშობით ფიზიოლოგიური ანტაგონისტების გავლენის ქვეშ - გამოხატული ანტი-H1 რეცეპტორის მოქმედებით და ორაზროვანი მოქმედებით H2 რეცეპტორის აქტივაციის დონეზე. პრეპარატის მოდულაცია ასოცირდება უჯრედშორისი შუამავლების სისტემებს შორის ურთიერთქმედების მახასიათებლებთან.
ვიტამინი E- ს ფარმაკოლოგიური მოქმედებები
უჯრედებში თავისუფალი რადიკალური პროცესების სტაბილიზაციის სისტემაში მნიშვნელოვანი როლი მიეკუთვნება E ვიტამინს, რომელსაც აქვს გამოხატული ანტიოქსიდანტური თვისება.
CH3 sn2- (CH2-CH2-CH-CH2) 2- (CH2) 2-CH sn.
ტერმინი "ვიტამინი E" ეხება ცხიმმჟავა ხსნარ ნაერთებს (ტოკოფეროლები). მათგან ყველაზე აქტიურია ალფა-ტოკოფეროლი. ალფა ტოკოფეროლი შეიწოვება ლიმფური სისტემის მეშვეობით და ტრანსპორტირდება ქილიმიკრონთან ერთად. პლაზმაში, ალფა-ტოკოფეროლი გვხვდება ლიპოპროტეინების ყველა ფრაქციაში, მაგრამ მისი ყველაზე დიდი რაოდენობა დაკავშირებულია აპო-B- ლიპოპროტეინებთან. უჯრედებში მისი მაქსიმალური შემცველობა იქნა ნაპოვნი მიტოქონდრიასა და ენდოპლაზმული რეტიკულუმის დროს. ალფა-ტოკოფეროლის ძირითადი ფუნქციაა ბიოლოგიური გარსების სტრუქტურული და ფუნქციური თვისებების სტაბილიზაცია. ალფა ტოკოფეროლის აცეტატი წარმოადგენს ფენოლური ტიპის ცხიმმჟავას ყველაზე მნიშვნელოვან ანტიოქსიდანტს, ის მოქმედებს როგორც ტერფიტორი ლიპიდების პეროქსიდაციაზე, რაც უზრუნველყოფს ლიპიდური პეროქსიდაციის, რადიკალების ჯაჭვური რეაქციების მხარდაჭერის არააქტიური, შეუძლებლობის ფორმირებას (Erin A.N. et al., 1998).
ეს რადიკალები საკმაოდ სტაბილურია, რადგან ჟანგბადის ატომის დაუოკებელი ელექტრონი C-6 მდგომარეობაში შეიძლება გადავიდეს არომატულ რგოლის სტრუქტურაში, რითაც იზრდება მათი სტაბილურობა.
ახლა ცნობილია, რომ ალფა-ტოკოფეროლი ასტაბილურებს ბიოლოგიურ მემბრანას ლიპიდურ შრეს მინიმუმ მოლეკულურ მექანიზმებთან, იცავს მას: ა) ლიპიდური პეროქსიდაციისგან, ბ) ცალკეული ჟანგბადის მავნე მოქმედებას, გ) ფოსფოლიპიზას A2-ით გამოწვეული ფოსფოლიპიდური განადგურებას, დ) სტაბილიზაციას ლიპიდური ბილიერის ფიზიკური მდგომარეობა (მიკროვირუსობა). თავისუფალი რადიკალებისა და უჯრედული მემბრანების სტაბილიზატორების „გამკვრივების“ ფუნქციის გარდა, ვიტამინი E ააქტიურებს ფერმენტულ ანტიოქსიდანტურ სისტემებს, ზრდის გლუტათიონ პეროქსიდაზას აქტივობას (ვასილიევას ო. ვ. და სხვ., 2000).
თავი 3. მექსიდოლის, ემოქსიპინის, დიმფოსფონის და α-ტოკოფეროლის მოქმედება თეთრი ვირთხების ზოგიერთ მეტაბოლურ და ფუნქციონალურ მაჩვენებლებზე ალოქსანისა და ეგზოგენური ჰიპერქოლესტერინემიის ერთობლივი ეფექტებით.
3.1. Mexidol, emoxipin, dimephosphone და a - ტოკოფეროლი ეფექტი ნახშირწყლების მეტაბოლიზმზე თეთრ ვირთხებში, ექსპერიმენტული შაქრიანი დიაბეტით, ჰიპერქოლესტერინემიის ფონზე.
ექსპერიმენტული ალოქსანის დიაბეტის ეფექტის შესწავლისას ჰიპერქოლესტერინემიის პირობებში ნახშირწყლების მეტაბოლიზმის მდგომარეობაზე, ნაჩვენები იქნა ექსპერიმენტული ცხოველების პერიფერიული სისხლის პერიმეტრული სისხლის შესწავლილი პარამეტრების მკვეთრი ცვლილება.
ალოქსანის ვირთაგვებზე შეყვანა მგ / კგ დოზით, ხელი შეუწყო სისხლის შრატში გლუკოზის დონის მკვეთრ მატებას (5.42 ± 0.10 მმოლ / ლ-დან 9.85 ± 0.43 მმოლ / ლ, პ 0.05 6.25 ± 0, 20 P 0.05 Pi 0.05 P2> 0.05 P2 0.05
საწყისი 135.20 87.50 124.79 192.71 121.21 110.43 114.09 119.51 114.42%
კონტროლის% 100.0 62.71 57.09 58.99 61.82 59.19
HDL ქოლესტერინი, 2.24 ± 1.80 + 2.48 0.15 0.79 ± 0.04 0.59 ± 0.06 1.60 ± 0.05 1.85 ± 0.04 1.63 ± 0.03 1.46 ± 0.05 1.48 ± 0.07 მმოლ / ლ 0.08 0.05 P> 0.05 P 0.05 10.50 ± 0.67 P 0.05 Pi 0.05 Pi 0.05 8.67 ± 0.67 P 0.05 0.47 ± 0.02 P> 0.05 1.47 ± 0.02 P 0.05 0.65 ± 0.03 P emoxipine 12.5 მგ / კგ> მექსიდოლი მგ / კგ> ა- ტოკოფეროლი მგ / კგ> დიმფოსფონი მგ / კგ. ა - ქოლესტერინის დონე მგექსოლილის შეყვანის ფონზე მგ / კგ დოზით გაიზარდა 0,59 ± 0.06 მმოლ / ლ-დან 1,85 ± 0.04 მმოლ / ლ, ე.ი. რამდენჯერმე გადააჭარბა კონტროლის დონეს. ემოქსიპინსა და მექსიდოლ მგ / კგ-ში ექსპერიმენტში კვლავ გამოვლინდა შედარებითი ფარმაკოლოგიური ეფექტი: ამ ჯგუფებში HDL ქოლესტერინის დონე გაიზარდა 1.63 ± 0.03 მმოლ / ლ და 1.6 ± 0.05 მმოლ / ლ და აღემატებოდა კონტროლს 178-ით. შესაბამისად, 63% და 173.50%.
ა - ტოკოფეროლისა და დიმფოსფონის დანერგვამ ხელი შეუწყო მაღალი სიმკვრივის ლიპოპროტეინების ქოლესტერინის დონის მნიშვნელოვან ზრდას 1.48 ± 0.07 და 1.46 ± 0.05 მმოლ / ლ.
ამრიგად, ლაპიდური მეტაბოლიზმის შესწავლილი ინდიკატორების დინამიკის შეჯამებით, შეიძლება ითქვას, რომ ალოქსანის მოქმედება ექსპერიმენტულ ცხოველებზე ხელს უწყობს გამოხატული ლიპიდური მეტაბოლიზმის დარღვევების განვითარებას, რასაც თან ახლავს (3-ლიპოპროტეინებისა და ტრიგლიცერიდების დონის მკვეთრი მატება) 80.0% და 193.60% -ით, რაც აღემატება ხელუხლებელი ინდიკატორები HDL ქოლესტერინის დაქვემდებარების შედეგის 64.69% -ით შემცირების ფონზე.ეს ცვლილებები ხასიათდებოდა დიაბეტური დისლიპიდემიით, დიაბეტისა და ქოლესტერინის დატვირთვის ერთობლიობა მნიშვნელოვანი და მნიშვნელოვანია. ამან კიდევ უფრო გაამძაფრა ის პრობლემები, რაც წარმოიქმნა, რამაც განაპირობა ლიპოპროტეინებისა და ტრიგლიცერიდების ათეროგენული ფრაქციის დონის მატება, რამაც ფაქტობრივად აღემატება იზოლირებული ალოქსანის დიაბეტის მაჩვენებლებს.
3.3. მთლიანი ცილისა და ალბუმინის ფარმაკოლოგიური კორექტირება თეთრ ვირთხებში ალოქსანისა და ქოლესტერინის დატვირთვის კომბინირებული ექსპოზიციით
შაქრიანი დიაბეტი არის ენდოკრინული დაავადება, რომელსაც თან ახლავს ყველა სახის მეტაბოლიზმის დარღვევა, მათ შორის ცილა. ეს ძირითადად ვლინდება ცილების სინთეზის შესუსტებაში და უფრო დიდი რაოდენობით, როგორც ენერგიის წყაროს. პროტეინის სინთეზის დარღვევა და გაზრდილი დაშლა აშკარად შედეგია პროტეოლიზური ფერმენტების გააქტიურებით, რომლებიც აჩქარებს მის დაშლას (Lapteva NN, 1989), აგრეთვე ლიპიდური პეროქსიდაციის გააქტიურების შედეგი, რაც იწვევს მის სინთეზში ჩართული ჰეპატოციტების მემბრანული სტრუქტურების დაზიანებას (Matyushkin B.N.). , შესვლა A.S., 1996). ამინომჟავებისგან ცილის სინთეზის ინჰიბირება წინაპირობაა მათგან ნახშირწყლების წარმოქმნისთვის. ამრიგად, შაქრიანი დიაბეტის დროს მეტაბოლური დარღვევები ხასიათდება ცილების სინთეზის დაქვეითებით და ცილის დაჩქარებული კატაბოლიზმით, რაც იწვევს აზოტის უარყოფით ბალანსს.
ალოქსანის შეყვანის ფონზე, მეტაბოლური პროცესების მეტაბოლური ორიენტაცია და ექსპერიმენტულ ცხოველებში ღვიძლის სინთეზური ფუნქციის დაქვეითება გამოიხატა მთლიანი ცილის და ალბუმინის ექსპერიმენტული ცხოველების სისხლის შრატში მნიშვნელოვან ცვლილებებში. ალოქსანის მიღებიდან მე -14 დღეს აღინიშნა მთლიანი ცილის და ალბუმინის შემცველობა (ცხრილი 3.3.1). ამრიგად, მთლიანი ცილის კონცენტრაცია მნიშვნელოვნად შემცირდა უცვლელი ცხოველების დონისგან 61.85 ± 1.85 გ / ლ-მდე 42,46 ± 0.96 გ / ლ-მდე, P 0.05 95.11 46.33 ± 0.67 P> 0 05 95.30
მცენარეული 60.58 ± 0.88 97.94 47.33 ± 1.33 97.36 ზეთი P> 0.05 P> 0.05
ალლოქანი 42.46 ± 0.96 59.54 36.83 ± 1.17 75.76 მგ / კგ P 0.05). ტოკოფეროლის შემცველობამ შეუწყო ხელი მთლიანი ცილის დონის მნიშვნელოვან ზრდას 57.17 ± 1.83 გ / ლ-მდე, რაც 23.81% -ით აღემატება საკონტროლო მნიშვნელობებს 46.17 1.17 გ / ლ და მხოლოდ 7,59% -ს არ აღწევდა ხელუხლებელი დონის მნიშვნელობები. პროტეინის მთლიანი შემცველობაზე გავლენის მიხედვით, შედარებადი იყო Mexidol მგ / კგ და A - ტოკოფეროლი. ამ სერიებში, ცილის მთლიანი დონის მატება აღინიშნა, შესაბამისად, 22,38% და 23.81%. დიმეფოსფონი შესამჩნევად დაქვემდებარებული იყო სხვა შესწავლილი წამლების მიმართ, მაკორექტირებელი ეფექტის სიმძიმის თვალსაზრისით, მაგრამ მთლიანი ცილის დონის მატება ასევე საიმედო იყო და საკონტროლო დონის 19.13% -ს შეადგენდა.
მედიკამენტების ეფექტურობის შესაბამისად, ალბუმინის შემცველობასთან დაკავშირებით, შესწავლილი წამლები შეიძლება შემდეგნაირად მოეწყოს: mexidol მგ / კგ> mexidol მგ / კგ> emoxipine 12.5 მგ / კგ.
მგ / კგ დოზით მექსიდოლის შეყვანის ფონზე, ალბუმინის დონე მნიშვნელოვნად გაიზარდა საკონტროლო მნიშვნელობებით 32.96 1.55 გ / ლ-დან 46.52 ± 0.87 გ / ლ-მდე, რაც აღემატება მას 41.11% -ით, მაგრამ არ მიაღწია ხელუხლებელი ცხოველები 4.33% -ით.
ცილა მეტაბოლიზმის დარღვევების ფარმაკოლოგიური კორექტირება თეთრ ვირთხებში ალოქსანისა და ჰიპერქოლესტერინემიის ერთობლივი ზემოქმედების ქვეშ M ± m
სერია მთლიანი ცილა, გ / ლ%% შედეგში%% ალბუმინის კონტროლი, გ / ლ%% შედეგში B% კონტროლი
ხელუხლებელი 61.85 ± 1.85 48.62 ± 1.72
ალლოქსანი + ქოლესტერინი 46.17 ± 1.17 P 0.05 91.35 122.38 46.52 ± 0.87 P> 0.05 Pi 0.05 Pi 0.05 Pi 0.05 P2 0.05 P2 0 05 P, 0.05 92.41 123.81 30.40 ± 1.47 P 0.05 P2 0.05 P> 0.05
ალლოქანი 1.61 ± 0.05 + 97.55 1.45 ± 0.08 + 79.75
135 მგ / კგ P ემოქსიპინი. A- ტოკოფეროოლმა და დიმფოსფონმა აჩვენეს შესადარებელი ფარმაკოლოგიური მოქმედება: ALT- ს ამ სერიებში იყო 1.10 ± 0.11 მმოლ / ლ და 1.10 ± 0.06 მმოლ / ლ, რაც შეადგენდა 37.54% და 37.37% შესაბამისად კონტროლიდან. ამ ჯგუფებში ACT- ის აქტივობის შემცირების პროცენტული მაჩვენებელი, რაც ასევე გამოითვლება საკონტროლო მონაცემებთან, იყო 26.94% და 22.70%.
ემოქსიპინის შემცველი ცხოველების ჯგუფში, ALT- ის დონის შემცირება 57,17% -ით, AcT– ით 20,84% –ით დაფიქსირდა, ვიდრე საკონტროლო, ანუ. მინიმალური ფარმაკოლოგიური ეფექტი.
მექსიდოლის, დიმფოსფონის, ემოქსიპინის და ა - ტოკოფეროლის მოქმედება თეთრი ვირთხების სისხლის შრატში ტრანსამინაზების მოქმედებაზე, როდესაც ექვემდებარება ალოქსანს და ჰიპერქოლესტერინემიას M ± m
AlT სერია, mmol / L%% შედეგში In% to აკონტროლებს AcT, mmol / L In% to result B% to Control
ხელუხლებელი 0.82 ± 0.06 0.81 ± 0.06
ალლოქსანი + ქოლესტერინი 2.93 + P 0.05 Pi 0.05 132.20 36.96 1.10 ± 0.07 P 0.05 135.94 71.71
ალლოქსანი + ქოლესტერინი + მექსიდოლი 25 მგ / კგ 0.97 ± 0.06 P> 0.05 პი 0.05 149.1 79.16
ალლოქსანი + ქოლესტერინი + დიმეფოსფონი მგ / კგ 1,09 ± 0,06 Р 0,05 133,50 37,37 1,18 ± 0,04 Р 0,05 145,66 77,30
ალლოქსანი + ქოლესტერინი + ა-ტოკოფეროლი მგ / კგ 1.10 ± 0.11 P 0.05 134.80 37.54 1.12 ± 0.08 P 0.05 138.42 73.06
შენიშვნა: P - განსხვავების მნიშვნელობა გამოითვლება ხელუხლებელი დონის მიმართ, Pi - საკონტროლო დონესთან (ალოქსანი + ქოლესტერინი), P2 - ალოქსანის + ქოლესტერინის + მეგქსიდოლური ჯგუფის მონაცემებთან, მგ / კგ
სურათი 3.4.1 გარკვეული ანტიოქსიდანტების მოქმედება თეთრი ვირთხების სისხლის შრატში ტრანსამინაზების მოქმედებაზე, ალოქსანისა და ეგზოგენური ჰიპერქოლესტერინემიის ერთობლივი ეფექტების ქვეშ (კონტროლის% -ში)
1 - ხელუხლებელი ცხოველები, - საკონტროლო დონე (შაქრიანი დიაბეტი + ჰიპერქოლესტერინემია), - ალოქსანის დიაბეტი + ჰიპერქოლესტერინემია + მექსიდოლი მგ / კგ, - ალოქსანის დიაბეტი + ჰიპერქოლესტერინემია + მექსიდოლი მგ / კგ, - ალოქსანის დიაბეტი + ჰიპერქოლესტერინემია, / ემიპიპინი 12 კგ - ალოქსანის დიაბეტი + ჰიპერქოლესტერინემია + დიმფოსფონი, მგ / კგ, - ალოქსანის დიაბეტი + ჰიპერქოლესტერინემია + ა-ტოკოფეროლი მგ / კგ, * - * განსხვავების მნიშვნელობა გამოითვალა საკონტროლო მონაცემებთან მიმართებაში.
ასე რომ, ყოველივე ზემოაღნიშნულიდან ირკვევა, რომ ალოქსანის დანიშვნა ექსპერიმენტულ ცხოველებზე და ქოლესტერინის დატვირთვის ეფექტი იწვევს ციტოლიზური სინდრომის განვითარებას, რაც დასტურდება ამ ჯგუფებში ალანინისა და ასპარტიული ტრანსამინაზების აქტივობის მნიშვნელოვანი ზრდით. ამ ფაქტორების ერთობლიობა ამძაფრებს ციტრლიზს. Mexidol ყველაზე ეფექტურად გამოსწორებულია შემთხვევითი დარღვევების შედეგად, რაც ხელს უწყობს ALT– ს აქტივობის აღდგენას უცვლელი სიახლოვეს. ამასთან, ACT– ის აქტივობა კვლავ რჩება მომატებული სისხლის შრატში მკურნალობის დროსაც, რაც, ალბათ, ასახავს ექსპერიმენტული ცხოველების ორგანიზმში ნაწილობრივ შეუქცევადი ცვლილებების განვითარებას.
5.5. მეგქსიდოლის, ემოქსიპინის, დიმფოსფონის და ა - ტოკოფეროლის მოქმედება მიოკარდიუმის ელექტროფიზიოლოგიურ მოქმედებაზე ექსპერიმენტულ შაქრიან დიაბეტში, ეგზოგენური ჰიპერქოლესტერინემიის პირობებში.
დიაბეტის მქონე პაციენტებში მაღალი ინვალიდობის და სიკვდილიანობის ძირითადი მიზეზია გულ-სისხლძარღვთა დაავადებები (მიოკარდიუმის ინფარქტი, გულის უკმარისობა, ინსულტი, პერიფერიული ანგიოპათიები) (Shestakova M.V., 2002). შაქრიანი დიაბეტის სისხლძარღვთა გართულებების განვითარებაში მთავარ როლს მიეკუთვნება ჟანგვითი სტრესი და არა ფერმენტული აუტოქსიდაციური გლიკოზილაცია (Balabolkin M.I. et al., 1999). ამ მექანიზმებს ემსახურება არა მხოლოდ სისხლძარღვები, არამედ მიოკარდიუმიც, რადგან თავისუფალ რადიკალებს, დაჟანგულ ცილებს გააჩნიათ ძლიერი მავნე პოტენციალი კარდიომიოციტებისა და გულის გამტარობის სისტემის უჯრედების მემბრანებისთვის, ახდენენ აპოპტოზის სტიმულირებას, რაც ხელს უწყობს მიოკარდიუმის ბიოელექტრული მოქმედების დარღვევას (კარპოვი იუ.ა.). 2002). ამიტომ, საინტერესოა მიოკარდიუმის ფუნქციური დარღვევების გამოსწორების შესაძლებლობების შესწავლა, ანტიოქსიდანტების დახმარებით.ამ ნაშრომში გამოვიკვლიეთ მიქსიდოლის, ემოქსიპინის, დიმფოსფონის მოქმედება მიოკარდიის ზოგიერთ ელექტროფიზიოლოგიურ პარამეტრზე, ექსპერიმენტული შაქრიანი დიაბეტის და ჰიპერქოლესტერინემიის ერთობლივი ეფექტების საფუძველზე.
როგორც ჩვენი კვლევების შედეგებმა (ცხრილი 3.5.1) აჩვენა, ექსპერიმენტულ ცხოველებზე ქოლესტერინის დატვირთვის მიღებამ შეუწყო ხელი გულისცემის მნიშვნელოვან მატებას (HR) 397.06 ± 15.46 – დან 513.0 ± 37.77 წუთში, რაც არის 29.20 % გადააჭარბა ხელუხლებელ დონეს. ალოქსანის ჯგუფში, გულისცემის მნიშვნელოვანი ცვლილებები არ მომხდარა. ექსპერიმენტული შაქრიანი დიაბეტის და ეგზოგენური ჰიპერქოლესტერინემიის ერთობლიობამ აღნიშნა, რომ გულისცემის მაჩვენებელი წუთში 418.40 ± 16.10-მდე გაიზრდებოდა, თუმცა, ეს შედეგები არასანდო იყო. კორექტირების ჯგუფებში მიღებული შედეგების შედარება საკონტროლო მაჩვენებლებთან ერთად, ჩვენ დავადგინეთ, რომ: საიმედოდ ასწორებს გულისცემას, აღდგენას უცვლელი მნიშვნელობებით, მეგქსიდოლი მიიღება მგ / კგ დოზით (გულისცემის დაქვეითება 418,40 ± 16.10-დან წუთში, საკონტროლო წუთში 387.80-მდე) ± 14.84 წუთში), ემოქსიპინი დოზით 12.5 მგ / კგ (წუთში 376.95 ± 23,32 – მდე წუთში) და ა - ტოკოფეროლი (წუთში 391,5 ± 27,7 წუთში).
ნაშრომში ჩვენ ასევე განვსაზღვრეთ PQ ინტერვალის ხანგრძლივობა, რათა შევაფასოთ ატრიოვენტრიკულური გამტარობის მდგომარეობა. ნაჩვენებია, რომ შაქრიანი დიაბეტის ფორმირებას ექსპერიმენტულ ცხოველებში შეუწყო ხელი PQ ინტერვალის ხანგრძლივობის ზრდა 50.0 ± 2.86 ms- დან 61.25 ± 2.19 ms, P 0.05 0.51 ± 0.03 P> 0, 05
ალლოქს მგ / კგ 381.36 ± 22.30 P> 0.05 61.25 ± 2.19 P 0.05
ალლოქსანი + ქოლესტერინი 418.40 ± 16.10 P> 0.05 63.30 ± 3.18 P 0.05 P, 0.05 Pi> 0.05 P2> 0.05 8.57 ± 0.45 P> 0.05 P, 0.05 0.50 ± 0.02 P> 0.05 P, 0.05
ალლოქსანი + ქოლესტერინი + მექსიდოლი 25 მგ / კგ 427.78 ± 18.20 P 0.05 51.67 ± 2.78 P 0.05 P, 0.05 Pi 0.05 P,> 0.05 P2> 0.05 8.33 ± 0.56 P> 0.05 P, 0.05 0.52 ± 0.04 P> 0.05 Pi 0.05
ალლოქსანი + ქოლესტერინი + დიმეფოსფონი მგ / კგ 405.97 ± 22.60 P> 0.05 P,> 0.05 P2 0.05 Pi> 0.05 P2> 0.05 8.75 ± 0.43 P> 0 .05 Pi 0.05 0.60 ± 0.05 P> 0.05 Pi 0.05
ალლოქსანი + ქოლესტერინი + ა - ტოკოფეროლი ZOMg / კგ 391.56 ± 27.70 P> 0.05 Pi 0.05 P2 0.05 0.67 ± 0.05 P> 0.05 Pi 0.05
შენიშვნა: P - უცვლელი დონის მიმართ გამოთვლილი განსხვავებების მნიშვნელობა, Pi - მონაცემების გასაკონტროლებლად,
P2 - სერიის მონაცემებზე, ალოქსანი + ქოლესტერინი + მექსიდოლი მგ / კგ
მეგქსიდოლის, ემოქსიპინის, დიმფოსფონის და ა - ტოკოფეროლის გავლენა მიოკარდიუმის ელექტრულ არასტაბილურობაზე ალოქსანის დიაბეტის და ჰიპერქოლესტერინემიის ერთობლივი ეფექტის ქვეშ (კონტროლის% -ში)
1 - ხელუხლებელი, - ალოქსანი + ქოლესტერინი, - ალოქსანი + ქოლესტერინი + მექსიდოლი მგ / კგ, - ალოქსანი + ქოლესტერინი + მექსიდოლი მგ / კგ, - ალოქსანი + ქოლესტერინი + ემოქსიპინი 12.5 მგ / კგ, - ალოქსანი + ქოლესტერინი + დიმფოსფონი მგ / კგ კგ, 7- ალოქსანი + ქოლესტერინი + ა- ტოკოფეროლი მგ / კგ, * - განსხვავების მნიშვნელობა გამოითვლება საკონტროლო დონესთან მიმართებაში
შესწავლილი ანტიოქსიდანტების მოქმედება PQ ინტერვალის ხანგრძლივობაზე ექსპერიმენტული შაქრიანი დიაბეტის და ეგზოგენური ჰიპერქოლესტერინემიის (კონტროლის% -ში) კომბინაციით.
1 - ხელუხლებელი, - კონტროლი (ალოქსანი + ქოლესტერინი), - ალოქსანი + ქოლესტერინი + მექსიდოლი მგ / კგ, -ალოქსანი + ქოლესტერინი + მექსიდოლი მგ / კგ, - ალოქსანი + ქოლესტერინი + ემოქსიპინი 12,5 მგ / კგ, - ალოქსანი + ქოლესტერინი + დიმეფოსფონი მგ / კგ, - ალოქსანი + ქოლესტერინი + ა-ტოკოფეროლი მგ / კგ, * - განსხვავების მნიშვნელობა გამოითვლება საკონტროლო დონესთან მიმართებაში
ამრიგად, ჩვენი შესწავლის შედეგები მიუთითებს, რომ იმიტირებული პათოლოგია ხელს უწყობს მიოკარდიუმის ელექტროფიზიოლოგიურ მოქმედებაში გამოხატული დარღვევების განვითარებას: დაქვეითებული AV გამტარობა, რაც მითითებულია PQ ინტერვალის გახანგრძლივებით (26.60% -ით), მიოკარდიუმის ელექტრული არასტაბილურობით, რომლის საფუძველია QT ინტერვალის დისპერსიის ზრდა 238-ით. , 52%. მექსიდოლი მგ / კგ დოზით მნიშვნელოვნად აუმჯობესებს ატრიაში ელექტრული იმპულსის გამტარობას (PQ ინტერვალის შემცირება კონტროლის 18.37% -ით). ყველა შესწავლილი ანტიოქსიდანტი ხელს უშლის ელექტრო მიოკარდიუმის არასტაბილურობის განვითარებას ექსპერიმენტული შაქრიანი დიაბეტის და ჰიპერქოლესტერინემიის ერთობლიობით, რაც ამცირებს QT ინტერვალის დისპერსიას 60% -ზე მეტით.
თავი 4. Mexidol, emoxipin, dimephosphone და ატოკოფეროლი მოქმედება lipoperoxidation პროცესებზე და ანტიოქსიდანტური სისტემის მოქმედება სისხლის პლაზმაში და თეთრი ვირთხების ქსოვილებში, როდესაც ექვემდებარება ალოქსანს, ქოლესტერინის დატვირთვის ფონზე.
4.1 შესწავლილი ანტიოქსიდანტების მოქმედება ლიპიდური პეროქსიდაციის პროცესებზე და თეთრი ვირთხების სისხლის პლაზმაში ანტიოქსიდანტური ფერმენტების მოქმედება ალოქსან დიაბეტისა და ჰიპერქოლესტერინემიის ერთობლიობაში.
მრავალი მკვლევარი ალოქსანის ტოქსიკური მოქმედების მექანიზმს მის დამაზიანებელ ეფექტს ანიჭებს თავისუფალი რადიკალების წარმოქმნის გზით (ბარანოვი ვ. გ., 1993, იურინა მ. ა., ადიკეკინა ო.ა., 2000, გარდ ა., გრანდი ს., 1990) როგორც ჩვენმა კვლევებმა აჩვენეს, ალოქსანის მიღება ექსპერიმენტულ ცხოველებზე ხელს უწყობს ლიპიდების პეროქსიდაციის მნიშვნელოვან გააქტიურებას სისხლის პლაზმაში. ლიპიდური პეროქსიდაციის სიმძიმე ვიმსჯელეთ საბოლოო LPO პროდუქტის - მალონდიალდეჰიდის სისხლის პლაზმაში შემავალი შინაარსით. ალოქსანის მიღების შემდეგ მე –14 დღეს დაფიქსირდა ექსპერიმენტული ცხოველების სისხლის პლაზმაში MDA შემცველობის ზრდა 5.8 ± 0.3 მმოლ / ლ-დან 10.27 ± 0.3 მმოლ / ლ, პ 0.05 + 22.0 23, 48 ± 1,02 გვ 0.05 -5.43 34.52 ± 0.81 გვ> 0.05 - 1.26
ალლოქს მგ / კგ 10.27 ± 0.33 გვ 0.05 - 23.43 - 74.23 34.38 ± 1.29 P> 0.05 P, 0.05 -1.70 + 184.6
ალლოქსანი + ქოლესტერინი + მექსიდოლი 25 მგ / კგ 4.13 ± 0.24 P 0.005 P, დიმფოსფონი> ა - ტოკოფეროლი.
4.2. Mexidol, emoxipin, dimephosphone და a - ტოკოფეროლი გავლენას ახდენს ლიპიდურ პეროქსიდაციას და ანტიოქსიდანტურ დაცვა რატში მიოკარდიუმში ალოქსან დიაბეტის და ეგზოგენური ჰიპერქოლესტერინემიის კომბინაციით
დიაბეტის კარდიოვასკულური გართულებები ინვალიდობისა და სიკვდილიანობის მთავარი მიზეზია. ათეროსკლეროზი პაციენტებში, რომლებსაც აქვთ შაქრიანი დიაბეტი, ახასიათებს ადრეული განვითარება და გავრცელება, რაც საშუალებას გვაძლევს ვისაუბროთ დიაბეტზე, როგორც ათეროსკლეროზის ბუნებრივ მოდელზე (კოზლოვი ს.გ., ლიაკისევი ა. ა., 1999, Haffner SM et al., 1990, Stamler J., et ალ., 1993). ცნობილია, რომ დიაბეტის სისხლძარღვთა გართულებების განვითარებაში მთავარი როლი მიეკუთვნება არანორმალურ ავტოოქსიდანტურ გლიკოზილაციას და ოქსიდაციურ სტრესს (Lankin V.Z. et al., 2000, Halliwell V., 1999).
ამრიგად, ამ ნაშრომში გამოვიკვლიეთ ჰიპოქოლესტერინემიის პირობებში ექსპერიმენტული ცხოველების ალოქსან დიაბეტით დაავადებულთა მიოკარდიუმში ლიპიდური პეროქსიდაციის და ანტიოქსიდანტური დაცვის მდგომარეობა.
როგორც ჩვენი კვლევების შედეგებმა აჩვენა, ალოქსანის შემოღებამ ხელი შეუწყო თიბას, რეაქტიული პროდუქტის, მალონდიალდეჰიდის მკვეთრ მატებას თეთრი ვირთხების მიოკარდიუმში, რაც მიუთითებს ლიპოფეროქსიდაციის პროცესების მნიშვნელოვან გააქტიურებაზე. როგორც 4.2.1 ცხრილიდან ქვემოთ მოცემულია, MDA დონე მნიშვნელოვნად გაიზარდა ხელუხლებელი ცხოველების 5.78 ± 0.19 მმოლ / ლ-ში, შესწავლილი სერიების ცხოველებში 18.84 ± 0.69 მმოლ / ლ-მდე, რაც შეადგენდა შედეგის 325.95% -ს და რამდენჯერმე გადააჭარბა უცვლელი დონის მნიშვნელობებს. ექსპერიმენტული ცხოველების ქოლესტერინის დატვირთვის გამოვლენამ ასევე გამოიწვია MDA კონცენტრაციის მკვეთრი მომატება მიოკარდიუმის ჰომოგენებში 17.72 ± 0.58 მმოლ / ლ-მდე, რამაც მნიშვნელოვნად გადააჭარბა ხელუხლებელი დონის 206,77% -ით.
222. Shestakova M.V. დისლიპიდემია შაქრიანი დიაბეტის დროს: სტატინებით მკურნალობა ზრდის პაციენტების გადარჩენას // თერაპიული არქივი.-1999.-11.-გვ.67-69.
223. Shestakova M.V. შაქრიანი დიაბეტი და გულ-სისხლძარღვთა გართულებები, გადაუჭრელი და გადაუჭრელი პრობლემები // შაბათი: შაქრიანი დიაბეტი და გულ-სისხლძარღვთა დაავადებები: მტკიცებულებებზე დაფუძნებული მედიცინადან დაწყებული, კლინიკურ პრაქტიკამდე. რუსეთის სამედიცინო მეცნიერებათა აკადემიის ჯანდაცვის სამინისტრო. - მ. - 2002. - ზზ.
224. Shestakova M.V., Vikhristyuk S.G., Milenkaya T.M. თრომბოქსან იბუსტრინის სინთეზის ინჰიბიტორი დიაბეტური ანგიოპათიების მკურნალობისას // თერაპიული არქივი.-1996.-.66. 18-22.
225. მ. Shestakova M.V., მოისეევი S.V. მშობიარობის შემდგომი ჰიპერგლიკემიის როლი, როგორც დიაბეტის დიაბეტის გართულებების რისკ-ფაქტორი: ნატატლინიდის ეფექტი (starlix) // კლინიკური ფარმაკოლოგია და თერაპია.-2001.-No 2.-P.85-88.
226. შირშიკოვა ოვ 3-ჰიდროქსიპირიდინის ზოგიერთი წარმოებულების გავლენა თირკმელების ფუნქციურ პარამეტრებზე და სტრუქტურაზე, ყოველდღიური იმობილიზაციის სტრესის დროს. სამედიცინო მეცნიერებათა კანდიდატის დისერტაციის რეზიუმე - წმ. კუპავნა. - 1997. -16 წ.
227. შმირევა ნ.ვ. დიმფოსფონის ფარმაკოდინამიკის მახასიათებლები არტერიული ჰიპერტენზიის დროს. სამედიცინო მეცნიერებათა კანდიდატის დისერტაციის რეზიუმე - სარანსკი. -2000.-18 ს.
228. შმირევა ნ.ვ., კოსტინ ი.ვ., ციბულკინა ვ.ნ. დიმფოსფონის მოქმედების ძირითადი მექანიზმების გამოკვლევა ადამიანის თრომბოციტების მასტიმულირებელი აგრეგაციის მოდელზე. // მორდოვის უნივერსიტეტის ბიულეტენი. - 2000.-№1,2.-გვ 68-70
229.Smymyva N.V., Tsibulkina V.N., Tsibulkin A.P., Kostin Y.V. დიმფოსფონის ანტიჰიპერტენზიული ეფექტების შესწავლა // Kazan Medical Journal. -2000.- 44. - გვ 43-45
230. Shubina A.T., Demidova I.Yu., Karpov Yu.A.მეტაბოლური სინდრომი X: არტერიული ჰიპერტენზიის და ათეროსკლეროზის განვითარების წინაპირობები (ნაწილი 1) // კლინიკური ფარმაკოლოგია და თერაპია.-2001.-. 4.-გვ .45-47.
231. იურინა მ.ა. ანტიოქსიდანტის ანტიდიაბეტური ეფექტის შესახებ // ჰუმანიტარული მეცნიერებები. ახალგაზრდა მეცნიერთა და სპეციალისტების სტატიების კრებული / Under. ედ. L.M. ოგოროდოვი, L.V. კაპილევიჩი.-ტომსკი: 8TT, 2001.-S.65-66.
232. Yurina M.A., Adeykina O.A. თავისუფალი რადიკალური პათოლოგიის ალლოქსური დიაბეტის მოდელი // სატ. რუსულ სამეცნიერო-პრაქტიკული კონფერენციის მასალები. ნაწილი 1-3. - სურგუთი. - 2002. - გვ. 275-277.
233.Yasnetsov V.V., Pravdivtsev V.I., Ivanov Yu.V., Provornova N.O., Krylova I.N., Kozlov S.B. ანტიოქსიდანტების გამოყენება ექსტრემალურ პირობებში და გარკვეული ექსპერიმენტული პათოლოგია // VI რუსეთის ეროვნული კონგრესი "ადამიანი და მედიცინა". მ. 1999.- გვ. 491.
234. იაფასოვი კ.მ., დუბიანსკაია ნ.ვ. შაქრიანი დიაბეტის დროს დისლიპიდემია: პათოგენეზი და მკურნალობა // კარდიოლოგია. - 2001. - 9. 9. - გვ. 74-77.
235. ამერიკული დიაბეტის დიოსპიდემიის მოზრდილებში ასოციაცია მოზრდილებში // დიაბეტის მოვლა. 1999.-2222.-გვ.56-59.
236. ამერიკის დიაბეტთა ასოციაცია. დიაბეტი 1996 სასიცოცხლო სტატისტიკა. - ჩიკაგოში.-1996.-გვ. 29.
237. ამერიკის დიაბეტთა ასოციაცია: კლინიკური პრაქტიკის რეკომენდაციები. - დიაბეტის მოვლა (ახ. 1). -2000.- P. Sl-Sl 16.
238. Andrade S.E., Walker A.M., Gottlis L.K. et al. // N. Engl. ჯ მედ. - 1996 - ტომი. 332. - გვ .1125-1131.
239. Asayama K., Kosy N.W., Burr I.M. // J. ლაბორატორია. კლინიკა. - 1986. - ტომი. 107, გვ 459464.
240. Ashcroft F.M. და Ashcroft J. H., Biochem. ბიოფიზი. აქტა., 1175 (1), 45-59 (1992).
241. Ashcroft F.M., Reimann F. თანამედროვე იდეები ქლეთ არხებზე სულფიურას წარმოებულების მოქმედების მოლეკულური მექანიზმების შესახებ // ენდოკრინოლოგიის პრობლემები. 2001.- 6. 6.- გვ. 43-47.
242. Assman G., Schule H. პერსპექტიული კარდიოვასკულური მიუნსტერი (PROCAM) გამოკვლევა: ჰიპერლიპიდემიის პრევალენტობა ჰიპერტენზიის ან / და შაქრიანი დიაბეტის მქონე პირებში და კორპორატიული გულის დაავადებების კავშირი. Am Heart J 1999.- ტომი.-ლ 16.- გვ.1713-1724.
243. Baynes J. W. // დიაბეტი. 1991.-ტომი 40.-გვ-405-412.
244. Bekker-Arkema R.G., Davidson M.H., Goldstein R.J. et al. // J. A. M.A. -1996.-Vol.275.-P. 128-133.
245. Bierjaus A., Chevion S., Chevion M. et al. // დიაბეტი. - 1997. - ტომი. - 46. - გვ .1481-1490.
246. Bowie A., Owens D., Cllins P. et al. გლიკოზილირებული დაბალი სიმკვრივის ლიპოპროტვინი უფრო მგრძნობიარეა ჟანგვისადმი: დიაბეტით დაავადებულ პაციენტებზე გავლენის მოხდენა. ათეროსკლეროზი 1993 - Vol.-102.-გვ.63-67.
247. Brownlee M., Cerami A., Vlassara H. Advanced გლიკოზილაცია და პროდუქტები ქსოვილში და დიაბეტური გართულებების ბიოქიმიური საფუძველი // N. Engl.J. Med.-1999.-Vol.318.-P. 1315-1321.
248. ბურკარდ ვ., კოიკე თ., ბრენსტრ ჰ.ჰ., კოლბ ჰ. // დიაბეტოლოგია. - 1992. - ტომი. 35.-გვ. 1028-1034.
249. Bursell S. E, კეთილი G.L. // Disbetes Res. კლინიკა. პრაქტიკა. - 1999. - ტომი. 45, 2-3 2-3. -პ. 169-182.
250. Capean J., Magre J., Raynet C. et al. Les receptteurs de 1 'insuline. // ანნ. მედ. ინერტული. - 1990. - V. 141.-№2.-გვ. 145-155.
251. ცერილო ა., Dello Russo P., Cerutti P. // დიაბეტი. - 1999. - ტომი. 45. - გვ 471477.
252. Chapman M.J., Guerin M., Bruckert E. // Eur. გული J. - 1998. - ტომი 19. - ახ. A. - გვ. A24-A30.
253. Colwell J.A. // მეტაბოლიზმი. - 1997. - ტომი. 46. - აფს. I. - გვ 1-4.
254.Davi G., Catalano I., Averna M. et al. თრომბოქსანის ბიოსინთეზი და თრომბოციტების ფუნქციონირება შაქრიანი დიაბეტით დაავადებულებში // New Engl. J.Med.- 1990.-Vol.322.-P. 17691774.
255. დუნე C.D. და. პეტერს. დ.ჰ. წამლები, 1995.-ტვ .49.- 5. 5.- გვ.721-749.
256. Emmert D.H., Kirchner J.T. // თაღი. ფომ. მედ. - 1999. - N 6. - გვ .537-542.
257. ერკელენს D.W. // ევრო. გული J. - 1998. - ტომი 19. - მიწოდება H. - P. H27-H30.
258. ევროპული დიაბეტის პოლიტიკის ჯგუფი. სახელმძღვანელო სახელმძღვანელო ფორუმის სახელმძღვანელო ტიპის (ინსულინის ფენიანი შაქრიანი დიაბეტი) შაქრიანი დიაბეტი. - დიაბეტის საერთაშორისო ფედერაციის ევროპის რეგიონი. - 1998 წ.
259. ევროპენის დიაბეტის პოლიტიკის ჯგუფი. სახელმძღვანელო სახელმძღვანელოს საბურავების შაქრიანი დიაბეტისთვის. - დიაბეტის საერთაშორისო ფედერაციის ევროპის რეგიონი. -1998-1999.
260. Feher M.D., Foxton J., Banks D. et al. სტატინ-ფიბრატის კომბინირებული მკურნალობის ხანგრძლივი უსაფრთხოება ჰიპერქოლესტერინემიის მართვაში პაციენტებში, კორონარული არტერიის დაავადება. Br Heart J. 1995.-ტომი.-74.-გვ.14-17.
261. Fengld K.R., Grunfeld C., Pang M. et al. ინსულინდამოკიდებული დიაბეტის დროს LDL ქვეკლასელის ფენოტიპები და ტრიგლიქტრიდის მეტაბოლიზმი. არტერიოსკლეროზული თრომბი 1992.- ტომი 12.- პ. 1496-1502.
262. ფიჰელენდორფი. P. Rorsman., H. Kofod. et al., დიაბეტი. 47 (3). 345-351 (2000).
263. ფრეი ბ // // Proc. სოცი. ექსპ. ბიოლი. მედ. - 1999. - N 3. - გვ 196-204.
264. G. Davi, I. Catelano, M. Averna, et al., N. Engl. ჯ. მედ., 332 (25), 1769-1774 (1990).
265. Goldberg R. B, Mellies M.J., Sacks F.M. et al. // ცირკულაცია. - 1998. - ტომი 98. -პ. 2513-2519.
266. Greenbaum C.J., Kahn S.E., Palmer J.P. // დიაბეტი. - 1996. - ტომი. - No.11. -პ. 1631-1634.
267. გროპი L.C., დიაბეტის მოვლა.- 1998.-ტომი .- 15 (6) .- გვ.- 737-754.
268. Gu K, Cowie CC, Harris MI. JAMA 1999.- Vol.282.-გვ.1291. ამერიკის დიაბეტის ასოციაცია, გულის, ფილტვებისა და სისხლის ეროვნული ინსტიტუტი, არასრულწლოვანთა დიაბეტის ფონდი საერთაშორისო, დიაბეტისა და საჭმლის მომნელებელი და თირკმელების დაავადებების ეროვნული ინსტიტუტი, ამერიკის გულის ასოციაცია. შაქრიანი დიაბეტი: გულ-სისხლძარღვთა დაავადებების მთავარი რისკის ფაქტორი. ტირაჟი 1999.-Vol.100.-P. 11321133.
269. სახელმძღვანელო ქვეკომიტეტი. 1999 WHO-ISH სახელმძღვანელო ჰიპერტენზიის მართვის შესახებ. // J. ჰიპერტენსი. - 1999. - ტომი. 17. - გვ .151-183.
270. Guler O, Ugras S, Audin M, Dilek O.N., Karaayraz M. ლიმფური ბლოკადა გავლენა ენდოტოქსინის ოდენობაზე პორტატულ ცირკულატორული აზოტის ოქსიდის სინთეზში, და ღვიძლში, ძაღლებში, პერიტონიტით დაავადებული // სურგ. Todey.-1999.-Vol.29.-No. 8.-P.735-740.
271. გუსტაფსონ I, ჰილდებრანდტ პ, სეიბეკი და სხვ. // ევრო. გული J. - 2000. - ტომი. 21.-გვ. 1937-1943 წლებში.
272. Haffner S. M, Lehto S, Ronnemaa T. et al. // N. Engl. ჯ.მედ. - 1998. - ტომი. 339.- П. 229-234.
273. Haffner S. M, Lento S, Ronnemaa T. et al. კორონარის გულის დაავადებებიდან მორტალიტი პაციენტებში ტიპის დიაბეტით და არადიაბეტური სუბიექტებით, მიოკარდიუმის ინფარქტის გარეშე და მის გარეშე. N. Engl. ჯ მედ. 1999 წ. - ტომი. - გვ .229-234.
274. Haffner S. M, Mykkanen L, Stern M.P. et al. დიაბეტის უფრო დიდი გავლენა ქალებში LDL- ის ზომაზე, ვიდრე მამაკაცებში. შაქრიანი დიაბეტის შესახებ 1994 - Vol.17.- P.l 164-1171.
275. Haffner S.M., Stern M.P., Haruda H.P. et al. // J.A.M.A. - 1990. - ტომი. 263.-გვ.2893-2898.
276.ჰაფნერი ს.მ. დიაბეტი, ჰიპერლიპიდემია და კორონარული არტერიის დაავადება. Am J Cardiol 1999.-83 .- 17F-21F.
277. Halliwell B. // ანტიოქსიდანტები დიაბეტის მენეჯმენტში / Eds L. Packer et al. -ახალი იორკი.- 2000 - გვ 33-52.
278. Halliwell B, Gutterdge J.M. C. უფასო რადიკალები ბიოლოგიასა და მედიცინაში. - 3 – ედ ედ. - ოქსფორდი.- 1999. - გვ .23.
279. ჰარისის M.I. ჰიპერქოლესტერინემია დიაბეტში და გლუკოზის შეუწყნარებლობა აშშ – ში. მოსახლეობა. დიაბეტის მოვლა - 1991- Vol.14.- გვ.366-374.
280. Hicks M, Delbrige L, Yue D.K. et al. ლიპიდური პეროქსიდატიჯინის კატალიზატორი გლიკოზილირებული კოლაგენის მიერ. Biochem Biophys Res Cjmmon 1988.-მოც .- 151.— გვ.649-655.
281. ჰოლმან რ., და ტურჯერ რ., დიობეტების სახელმძღვანელო, ბლექველის სამეცნიერო პუბლიკაციები, ოქსფორდი .1999.-გვ. 462-476.
282. ჰორენს ა, პიპელერები დ. // დიაბეტოლოგია. - 1999. - ტომი. - No.1. - გვ 55-59.
283. ჰოვარდ ბ.ვ. ლიპოპროტეინების მეტაბოლიზმი შაქრიანი დიაბეტის დროს. J Lipid Res 1987, მოც. 28.-გვ.613-628.
284.ჰოვარდ ბ.ვ. დიაბეტური დისლიპიდემიის პათოგენეზი. დიაბეტი Rev 19953: 423-432.
285. დიაბეტის საერთაშორისო ფედერაცია. დიაბეტი და გულ-სისხლძარღვთა დაავადება. მოქმედების დრო.-2001.
286. Jennings P.E., Jones A.F., Florkouski C.M. et al. მიკროანგიოპათიის მქონე დიაბეტიან პაციენტებში დიონის კონიუგატების გაზრდა. დიაბეტიანი Med 1997.- გვ .452-456.
287. Kagan V. E, Serbinova A, Forte T. et al. // J. ლიპიდ რეზ. - 1992. - ტომი. - 8. - გვ 426-435.
288. Kannel W.B, McGee D.L. // ცირკულაცია. - 1999. - ტომი. 59. - გვ .8-13.
289. Kazuhirt Sase, Michel T. ენდოთელური აზოტის ოქსიდის სინთაზის გამოხატულება და რეგულირება. TCM 1997.-ტომი 7 (1) .- გვ .- 28-37.
290. Kiahara M., Eure H.J., Lynch R.E. და სხვ., დიაბეტური მონოციტების მეტაბოლური აქტივობა. დიაბეტი I980.-ტომი.- 29. - გვ.251-256.
291. მეფე გ., იში ჰ., კოია დ. დიაბეტური სისხლძარღვთა დაავადებები: ცილოვანი კინაზის გადაჭარბებული გააქტიურების მოდელი // თირკმელი. ინტ.-1997.-ტომი 52 (აფს .60) -P. S. 7785.
292. Kolb H., Burkart V. // დიაბეტის მოვლა. - 1999. - ტომი. 22.- აფს. 2. - გვ. B16-B20.
293. კოია დ., ლი I. კ., იშიი ჰ. და სხვ. // J. Am Soc. ნეფროლი. - 1997. - ტომი. 8.- 33. -პ. 426-435.
294. კრამერ ვ., მიულერ გ., გიბრიგი. F., et al., Diabetes Res. კლინიკა. პრაქტიკა .999 - ტომი. 28.-აფს. I. - S. 67-S80.
295. კროლევსკი A.S., კოსინსკი E.J., Warram J.H. et al. // ამ. ჯ. კარდიოლი. - 1993.-ვოლ. 72.-გვ.- 458-460.
296. Kroncke K.D., Funda J., Berschick B. // Diabetologia. - 1991. - ტომი. 34. - გვ. 232-238.
297. ლააკსო მ. // დიაბეტი Rev. - 1995. - ტომი. 3. - გვ .408-422.
298. ლააკსო მ. დიაბეტური დისლიპიდემიის ეპიდემიოლოგია. დიაბეტი Rev. 1995.- ტომი.-3.- П. 408-422.
299. ლააკო მ., ლეხო ს., მაკროვასკულური დაავადების ეპიდემიოლოგია დიაბეტში. დიაბეტი Rev. 1997.- ტომი.5.- გვ .294-316.
300. Laakso M., Lehto S., Penttila I. et al. ლიპიდები და ლიპოპროტეინები, რომლებიც პროგნოზირებენ გულის კორონარული დაავადებების სიკვდილიანობას და ავადობას პაციენტებში, რომლებიც არ არიან ინსულინზე დამოკიდებული დიაბეტი. ტირაჟი 1993 - Vol.88.- გვ .1421-1430.
301. Laakso M., Pyorala K. სიმსუქნის უარყოფითი გავლენა ლიპიდურ და ლიპოპროტეინების დონეებზე ინსულინ ინსულინდამოკიდებულ და არა ინსულინდამოკიდებულ დიაბეტში. მეტაბოლიზმი. 1988.-Vol.39.- П. 117-122.
302. Laakso M., Ronnemaa T., Pyorala K. et al. სისხლძარღვთა ათეროსკლეროზის დაავადება და მისი რიკის ფაქტორები ფიბენდში არაინდუცირებულ დიაბეტურ და არა დიაბეტურ სუბიექტებზე. დიაბეტის მოვლა 1988.- Vol.11.-გვ-449-463.
303. Laakso M., Sarlund H., Mykkanen L. // არტერიოსკლეროზი. - 1990. - ტომი. 10. - გვ .223-231.
304. Leboviz H.E., J. Patel, J. Dole, et al., Diabetologia .41 (აფ. I.). A922 (2000).
305. Madndrup-Poulsen, T., Corbett J.A., McDabiel M.L., Nerup J. // Diabetologia. -1993.-ტომი. 36.- პ. 470-473.
306.Mato J.K. L., Szeto L., Steiner G. ძალიან დაბალი სიმკვრივის ლიპოპროტეინების ფომური პლაზმური გლიკაცია აზიანებს მის კატაბოლიზმს. დიაბეტიოლოგია 1990.- ტომი. 33.-გვ .339.
307. Mansyr A.P., Serrano Jr. C.V., Nicolau J. C. et al. ქოლესტერინის შემამცირებელი მკურნალობის ეფექტურობა დადებით სავარჯიშო ტესტებზე, პაციენტებში, რომლებსაც აქვთ ჰიპერქოლტსტერიოლემია და ნორმალური კორონარული ანგიოგრაფი. გული 1999 - ტომი.82.-გვ.689-693.
308. Marse J.B., Greg Brown, Xue-Qiao Zhao // J.Am. კოლო. კარდიოლი. - 2001 წ.
309. ნერუპ ჯ. // დიაბეტიოლოგია. - 1994. - ტომი. 37, აფს. 2. - P. S82-S89.46.0 / Brien B.A., Harmon B.V., Cameron D.P., Allan D.J. // J. პათოლი. - 2000. - ტომი. 191.-11. - გვ 86-92.
310. Ohkubo Y., Kishikavwa H., Arakiet E., et al., Diabetes Res. კლინიკა. პრაქტიკა. 1995-ტომი. 28 (2) .- გვ.103-ლ 17.
311. Pierce L.R., Wysowski D.K., Cross T.P. მიოპათიისა და რაბდომილოლიზის ასოცირებული ლავასტატინ-გმიფიბროზილის კომბინირებული თერაპიით. ჯამა 1990. ტომი.164.- გვ.71-75.
312. პოზზილი პ., ვიზალი ნ., კავალო მ.გ. et al. // ევრო. ჯ ენდოკრინოლი. - 1997. - ტომი. 137.-3. 3. - გვ. 234-239.
313. პოზზილი პ., ვიზალი ნ., სიგნორ ა. და სხვ. // დიაბეტოლოგია. - 1999. - ტომი. 38.- არა.-7.. 848-852.
314. Pyorala K., Pedersen T.R., Kjekshus J. et al. // დიაბეტი. ზრუნვა - 1997. - ტომი. 20. -P. 614-620.
315. Pyorala M, et al. ინსულინის წინააღმდეგობის სინდრომი იწვევს გულ-სისხძარღვთა დაავადებების და ინსულტის განვითარების რისკს, განსაკუთრებით საშუალო ჰესიკიკის 22 წლის შემდგომი შედეგი // ათერი. თრომბი. ვაზა./ ბიოლი. 2000.- Vol.20.- გვ. 538-544.
316. Ritter L., Trtelsen S., Beck-Nielsen H. // Ibid. - 1985. - ტომი. 8. - გვ 230-234.
317. Ronnemaa T., Laakso M., Kallio V. et al. შრატში არსებული ლიპიდები, ლიპოპროტეინები და აპოლიპოპროტეინები და კორონარული გულის დაავადებების გადაჭარბებული შემთხვევა არა ინსულინდამოკიდებულ დიაბეტურ პაციენტებში. Am J Epidemiol 1999.- ტომი. 30.-გვ.632-645.
318. Ronnemaa T., Laakso M., Kllio V. et al. // ამ. ჯ ეპიდემიოლი. - 1989. - ტომი. 130.- პ. 632-645.
319. Rosengrtn A., Welin L., Tsiopogianni A. et al. // ბრ. მედ. ჯ. - 1989. - ტომი. 299.-გვ. 1127-1131.
320. ტომრები F.M., Pfeffer M.A., Moye et al. // N. Engl. ჯ მედ. - 1996. - ტომი. 335.-გვ. 1001-1009.
321. Saltiel A.R. და ოლეფაკი, Disbetes, 45 (12), 1661-1669 (1994).
322. Sato Y., Hotta N., Saksmonto N. et al. ლიპიდური პეროქსიდის დონე დიაბეტიან პაციენტთა პლაზმაში. ბიოქიმი Med 1999 - ტომი.21.- გვ. 104-107.
323. Sjostrom L., Rissanen A., Andersen T. et al., Lancet-1998 - Vol .- 352 (2) .- P-167-172.
324. Stamle J., Vaccaro O., Neaton J.D. et al. მრავალი რისკის ფაქტორების ინტერვენციის საცდელი კვლევის შედეგი: დიაბეტი. რისკის სხვა ფაქტორები, 12 – წლიანი კარდიოვასკულური სიკვდილიანობა მრავალ რისკ-ფაქტორების ინტერვენციის საცდელი ტესტის დროს. შაქრიანი დიაბეტი 1993 - Vol.l6.-გვ.434-444.
325. Stein E.A., Lane M., Laskarzewsky P. // am. ჯ. კარდიოლი. - 1998. - ტომი. 81. - გვ .66b-69 ბ.
326. Steinbrecher U.P., Witztum J.L., Kesaniemi Y.A. et al. გლუკოზილატფდის LDL- ის შედარება მეთილური ან ციკლჰექსანდიონით დამუშავებული რეცეპტორის დამოუკიდებელი LDL კატაბოლიზმის გაზომვაში. J Clin Invest 1999.-ტომი 71 -P.950-955.
327.Steiner G. შაქრიანი დიაბეტის დისლიპიპროტეინემია. ათეროსკლეროზი, 1994, - ტომი. 110.- დანართი. S27-S33.
328. Stender M, Eaton S, Clark D, Hopkinson P. გულ-სისხლძარღვთა რისკის ფაქტორები და შედეგების მიღება დიაბეტით დაავადებულ პაციენტებში პირველადი სამედიცინო დახმარებით. დიაბეტის მოვლის მომავალი. ევროპული ასოციაციის დიაბეტით დაავადებულთა 36-ე ყოველწლიური შეხვედრის არჩეული რეზიუმე. 2000. პლაკატი 1073.-ტომი. 9.- პ. 44.47, 50.
329. Stephens N.G., Parsons A., Schofield P.M. et al. // ლანცეტი. - 1996. - ტომი. 347.- No. 9004. - გვ .781-786.
330.შენკის მ.რ. შაქრიანი დიაბეტის რაოდენობრივი და თვისობრივი ლიპოპროტეინების დარღვევები. დიაბეტი 1992.-ტომი.-41.-აფს. 12-17.
331. სკანდინავიური სიმვასტატინის სერვიალური კვლევა (4S) // დიაბეტის მოვლა. 1997.-Vol.20.- П. 469-480.
332. სკანდინავიური სიმვასტატინის სტიდი (4S). შაქრიანი ჯგუფის ანალიზი დიაბეტური ქვეტექსტებისა: გავლენა გულის კორონარული დაავადების პროფილაქტიკის შესახებ. დიაბეტის მოვლა 1997.-Vol.-20.- გვ.469-471.
333. დიდი ბრიტანეთის დიაბეტების პერსპექტიული შესწავლის ჯგუფი (UKPDS) ჯგუფი. სისხლში გლუკოზის ინტენსიური კონტროლის მოქმედება მეტფორმინთან ერთად დიაბეტის ტიპის დიაბეტით დაავადებულ პაციენტებში გართულებებზე (UKPDS 14). Lancet 1998.- Vol.352.-P. 854-65.
334.UK შაქრიანი დიაბეტის შესწავლის ჯგუფი (UKPDS) ჯგუფი. ინტენსიური სისხლის გლუკოზის კონტროლი სულფონილურეზასთან ან ირსულინთან შედარებით, ვიდრე ჩვეულებრივი მკურნალობა და გართულებების რისკი აქვთ დიაბეტის ტიპის მქონე პაციენტებში (UKPDS Lancet 2000- Vol352.-P.83 7-53
335. დიდი ბრიტანეთის პერსპექტიული დიაბეტის შესწავლა.(UKPDS) ჯგუფი. 1998 - Vol.352.- P. 837-853.
336. ვილსონი, ტ. მ., ბრაუნი PJ, შტერნბახი, დ. დ და სხვ. J Med Chemistry 2000 - ტომი 4-გვ. 527-50.
337. ვირალია M.L. V / -L / STV: მღეროდა თრომბოზი, ვისეიუსი. 2000 - No. - გვ .247.
338. Visalli N, Cavallo M.G., Signore et al. // შაქრიანი დიაბეტი. რეზ. აღმ. - 1999.-ვოლ. 15.-No3.-P. 181-185.
339. Walldius J. Highlights დებატების სერიის მესამედიდან.-ვენა, 1996 წ.
340. თეთრი R.E. მონოქსიგენაზაზების მექანიზმის ინერვაცია // ფარმაკოლი. Ther.-1991.-Vol.49.-გვ.21 -26.
341. WHO. დიაგნოზის შესახებ საექსპერტო კომიტეტის დასკვნა ar.J კლასიფიკაცია შაქრიანი დიაბეტი // დიაბეტი. ზრუნვა - 1999. - ტომი. (შდრ. ლ). - გვ. S4-S19.
342. Witztum J.L., Mahoney E.M., Branks M.J. et al. დაბალი სიმკვრივის ლიპოპროტეინების არა ფერმენტული გლუკოზილაცია ახდენს მის ბიოლოგიურ მოქმედებას. დიაბეტი 1992.-ტომი.-31.-გვ.283.
343. მგელი გ. თირკმელში ანგიოტენზინის მოლეკულური მექანიზმები: განვითარებადი როლი თირკმლის დაავადების მიმდინარეობაში: ჰემოდინამიკის მიღმა // ნეფროლი. აკრიფეთ Nransplant.-1998.-ტომი, 13.-P.l 131-1142.
344. Wolff S.P., Dean R.T. გლუკოზის ავტოქსიკაცია და ცილების მოდიფიკაცია: შაქრიანი დიაბეტის დროს "აუტოქსიდაციური გლიკოზილაციის" პოტენციური როლი. Biochem J. 1997.- Vol.245.-გვ.243-250.
დისერტაციის დასკვნა თემაზე: ”ფარმაკოლოგია, კლინიკური ფარმაკოლოგია”, ვოლკოვა, ნატალია ანატოლევნა
გთხოვთ გაითვალისწინოთ, რომ ზემოთ მოყვანილი სამეცნიერო ტექსტები მხოლოდ საცნობაროა და მიიღება ორიგინალური სადისერტაციო ტექსტების (OCR) აღიარებით. ამასთან დაკავშირებით, მათ შეიძლება შეიცავდეს შეცდომები, რომლებიც დაკავშირებულია ცნობის ალგორითმების არასრულყოფილებასთან. დისერტაციებისა და რეზიუმეების PDF ფაილებში, რომელსაც ჩვენ ვაწვდით, ასეთი შეცდომები არ არის.
სამეცნიერო ელექტრონული ბიბლიოთეკის დისერტატორი - რუსეთის ფედერაციის თანამედროვე მეცნიერება, სტატიები, დისერტაციის კვლევა, სამეცნიერო ლიტერატურა, სადისერტაციო ნაშრონების ტექსტები.
აღწერა და თვისებები
ემოქსიპინი ეს არის პუდრიანი ნივთიერება, რომელსაც აქვს კრისტალური სტრუქტურა და წყალში ხსნადობის მაღალი ხარისხი. აქტიური ნივთიერების საერთაშორისო სახელია მეთილეთილპპირიდინოლი.
პრეპარატს აქვს ანტიოქსიდანტური და ანტიოქსიდანტური თვისებები, ასევე ვაზოკონსტრიქტორისა და ანტიპლასტიკური აგენტის თვისებები. ემოქსიპინის ანტიოქსიდანტური თვისებები უზრუნველყოფს თავისუფალი რადიკალების განეიტრალებას, ჯაჭვური ოქსიდაციური რეაქციების შეწყვეტას და, შესაბამისად, ხელს უშლის სასიცოცხლო ბიოლოგიურ მოლეკულებს - დნმ-ს, ცილებს, ფერმენტებს, უჯრედის მემბრანულ სტრუქტურებს და ა.შ.
ანტიოქსიდანტური თვისება ემოქსიპინს საშუალებას აძლევს თავიდან აიცილოს შინაგანი ორგანოებისა და ქსოვილების ჟანგბადის შიმშილი მეტი გაზით მომარაგებით და გაზარდოს მისი შეღწევა სისხლძარღვთა კედელსა და უჯრედის მემბრანაში.
Emoxipin- ის ვაზოპროტექტორული თვისება გამოიხატება გემის კედელზე გამძლეობის, სიგლუვისა და ელასტიურობის მიწოდების უნარით. სისხლძარღვთა კედლის სიმტკიცის ზრდასთან ერთად, მისი გამტარიანობა მცირდება.
გემების გლუვი ზედაპირი საშუალებას გაძლევთ შეამციროთ სისხლის უჯრედული ელემენტების "ბორკილება", აგრეთვე ვენების და არტერიების კედლებზე მათი ფიქსაცია, რაც უზრუნველყოფს ემოქსიპინის ანტიპლოპეტურ თვისებას. ამ ეფექტის გამო, ასევე გაუმჯობესებულია სისხლის სითხის მოქმედება, ანუ მცირდება მისი სიბლანტე.
სისხლის უჯრედების "წებოვნების" შემცირების გარდა, Emoxipin აძლიერებს სისხლის კოლტების რეზორბციის პროცესებს, ამცირებს სისხლძარღვთა გამტარიანობას და ხელს უშლის სისხლდენას, ასევე ხელს უწყობს ამ უკანასკნელის სწრაფ რეზორბციას. გულის პათოლოგიებში, Emoxipin ახდენს სისხლძარღვთა ეფექტს, ხელს უწყობს ლოკალიზაციას და დაზიანების აშკარა დელიკაციას გულის შეტევის შემთხვევაში, აძლიერებს შეკუმშვების ძალას და ახდენს იმპულსების ნორმალიზებას, ხელს უშლის გულის რითმის დარღვევას. ზოგადად, ემოქსიპინი ზრდის სხეულის ქსოვილების წინააღმდეგობას ჟანგბადის და სისხლის მიმოქცევის ნაკლებობის მიმართ.
Emoxipin განაცხადი
სამედიცინო პროცედურები, რომლებიც იყენებენ მსუბუქი წყაროების მაღალი ინტენსივობითა და სიხშირით, თვალის დაცვას მოითხოვს ამ პროცედურების უარყოფითი ეფექტებისგან. ამ სიტუაციაში, Emoxipin გამოიყენება თვალების დასაცავად ულტრაიისფერი და ლაზერული გამოსხივებისგან, მზის დამწვრობის ჩათვლით.
პაციენტებს, რომლებსაც აქვთ ქოროიდული რაზმი, რომლებიც ოპერაციულ იქნა სხვა პათოლოგიისთვის, მაგალითად გლაუკომა, საჭიროა ემოქსიპინის შემანარჩუნებელი დოზები, მხედველობის ორგანოს ვენების და არტერიების დაზიანების განვითარების თავიდან ასაცილებლად და მათი ფუნქციონირების შენარჩუნების მიზნით.
ოფთალმოლოგიური პრაქტიკის გარდა, პრეპარატი გამოიყენება კარდიოლოგიაში, რადგან მას აქვს დამცავი ეფექტი, მათ შორის გულის სისხლძარღვებზე. ემოქსიპინის კარდიოპროტექტორული თვისება გამოიყენება მიოკარდიუმის მწვავე ინფარქტის სამკურნალოდ, აგრეთვე "რეპერფუზიის სინდრომის" პროფილაქტიკისთვის. ემოქსიპინის მიღება მნიშვნელოვნად აუმჯობესებს გულის კუნთში კვებას და მეტაბოლიზმს გულის შეტევის შემდეგ. არასტაბილური სტენოკარდია ბევრად უკეთესად აკონტროლებს Emoxipine– ს გამოყენებას, ხოლო მტკივნეული სიმპტომები და უფრო მტკივნეული შეტევები გულში ხდება ბევრად ნაკლებად გამოხატული და იშვიათად.
ნევროლოგიურ პრაქტიკაში, Emoxipin გამოიყენება სამკურნალო დარღვევების ტვინის სხვადასხვა წარმოშობის. უფრო მეტიც, პრეპარატი თანაბრად ეფექტურად მუშაობს ტვინის ქსოვილში სისხლის ნაკადის მკვეთრად შემცირებულ და სისხლდენასთან მიმართებაში. ქირურგიული ჩარევის შემდეგ, სუბდაურულ და ეპიდურულ ადგილებში მდებარე ჰემატომების მოსაშორებლად, პრეპარატი Emoksipin საშუალებას გაძლევთ ნორმალიზდეს სისხლის მიმოქცევას, და თავიდან აიცილოთ განმეორებითი სისხლდენა.
დღეს Emoxipin გამოიყენება ნებისმიერი მდგომარეობის სამკურნალოდ, რომელშიც აღინიშნება აქტიური პეროქსიდაციის პროცესები, ანუ ჟანგვითი სტრესი. ჟანგვითი სტრესი აღინიშნება დაავადებების ძალიან ფართო სპექტრში, მაგალითად, მიოკარდიუმის ინფარქტით, ინსულტით, გლაუკომით, ვირუსული ინფექციით და ა.შ.
ინტრამუსკულური და ინტრავენური ინექციები კარდიოლოგიური და ნევროლოგიური პათოლოგიების სამკურნალოდ
2. 10-30 დღის განმავლობაში, Emoxipin- ის 3% -იანი ხსნარი ინიშნება ინტრამუსკულურად, ინექციაზე 3-5 მლ. პრეპარატის შეყვანა ხორციელდება დღეში 2-3-ჯერ.
ემოქსიპინთან მკურნალობის დრო პირდაპირ დამოკიდებულია პათოლოგიის სირთულეზე, გამოჯანმრთელების სიჩქარეზე და სხეულის ფუნქციების ნორმალიზებაზე.
Emoxipin ინექციები თვალის პათოლოგიის სამკურნალოდ
ოფთალმოლოგები იყენებენ Emoxipin- ის 1% -იან ხსნარს, ხოლო ინექციები ხორციელდება თვალის ნაწლავის მახლობლად (რეტრობულბარი და პარაბულბარა), აგრეთვე კონიუნქტივის ქვეშ (ქვეკონკულტურა) ქვეშ. Emoxipin parabulbarno- ს ინექციები ჩატარდა დღეში ერთხელ ან ყოველ მეორე დღეს, ხოლო ინექცია 1% -იანი ხსნარით, 0.5-1 მლ ოდენობით. კონიუნქტივის პირობებში, ინექციისთვის 1% -იანი ხსნარი ასევე ინიშნება ყოველდღიურად, ან ყოველ მეორე დღეს, 0.2-0.5 მლ. Emoxipin– ის სუბკულტურული და პარაბულბარული ადმინისტრირება ხორციელდება კურსებში, რომელიც გრძელდება 10-30 დღე. ერთი კალენდარული წლის განმავლობაში შეგიძლიათ მკურნალობა 2-3ჯერ გაიმეოროთ.
თვალის ღრმა დაზიანებით, გამოიყენება ინოქსიპინის 1% -იანი ხსნარის რეტრობულბარალური ადმინისტრირების მეთოდი. მკურნალობის კურსი შედგება Emoxipin- ის ერთჯერადი სადღეღამისო ერთჯერადი მიღებიდან 0,5-1 მლ 10-15 დღის განმავლობაში.
ლაზერული კოაგულაციის დროს მანიპულირების დროს თვალის დასაცავად უნდა ჩატარდეს Emoxipin- ის 1% -იანი ხსნარის პარაბულარული ან რეტროობულარული შეყვანა 0,5-1 მლ ოდენობით, ორჯერ - 24 საათის განმავლობაში და ოპერაციამდე 1 საათით ადრე. ოპერაციის შემდეგ 2-10 დღის განმავლობაში, პრეპარატი ინიშნება იმავე გზით, 0,5 მლ 1% -იანი ხსნარი დღეში ერთხელ, ყოველდღიურად.
Emoxipin– ის გამოყენების სპეციალური ინსტრუქციები
 თუ ადამიანი განიცდის ჰიპერტენზიას, მაშინ Emoksipin- ის გამოყენება უნდა განხორციელდეს არტერიული წნევის მუდმივი მონიტორინგი. თქვენ მუდმივად უნდა აკონტროლოთ სისხლის კოაგულაცია.
თუ ადამიანი განიცდის ჰიპერტენზიას, მაშინ Emoksipin- ის გამოყენება უნდა განხორციელდეს არტერიული წნევის მუდმივი მონიტორინგი. თქვენ მუდმივად უნდა აკონტროლოთ სისხლის კოაგულაცია.
თუ Emoxipine– ს თვალის წვეთების სახით უნდა გამოიყენოთ სხვა ადგილობრივი მედიცინა, მაშინ ინსტილაცია უნდა გააკეთოთ წინა წამალი მინიმუმ 10-15 წუთის შემდეგ.
ემოქსიპინი არ უნდა იყოს შერეული სხვა პრეპარატებთან, განსაკუთრებით დაუშვებელია პრეპარატის ერთობლივი შეყვანა იმავე შპრიცში.
ემოქსიპინის გვერდითი მოვლენები
თვალების წვეთებმა შეიძლება გამოიწვიოს ტკივილი, წვა, გახეთქვა თვალებში, ადმინისტრაციის შემდეგ. ეს დისკომფორტები, როგორც წესი, მთლიანად გაქრება საკუთარი.
Emoxipin– ის ინტრაოკულური ინექციები (რეტროობულბარი, პარაბულბარი, სუბკონკულტურა) შეიძლება თან ახლდეს შემდეგი გვერდითი მოვლენები:
- ტკივილი ინექციის ადგილზე
- ქავილი
- იწვის
- სიწითლე
- თვალის ორბიტის გარშემო ქსოვილების დენსიფიკაცია.
ეს გვერდითი მოვლენები ვითარდება ადგილობრივად, მხოლოდ ინექციის ზონაში და გადის საკუთარ თავზე.
ემოქსიპინის ინტრავენურად შეყვანა გულის და ნევროლოგიური დაავადებების მკურნალობისას შეიძლება გამოიწვიოს შემდეგი გვერდითი მოვლენები:
- გაღიზიანება მცირე ხნით,
- ძილი
- წნევის უმნიშვნელო მატება
- ადგილობრივი ალერგიული რეაქციები (კანის გამონაყარი, გამონაყარი და ა.შ.).
ინოქსიპინი ინექციისა და თვალის წვეთებისთვის - მიმოხილვები
ემოქსიპინი ძალიან ეფექტური პრეპარატია, მაგრამ მას აქვს ძლიერი ადგილობრივი გამაღიზიანებელი მოქმედება, რაც თვალში წამლის გამოყენებისას უსიამოვნო შეგრძნებებს ქმნის. თვალების საკმაოდ სერიოზული დაავადებებით დაავადებული ადამიანები და იღებენ ემოქსიპინის წვეთებს და ინექციებს, აღნიშვნების გათვალისწინებით და მკურნალობის აუცილებლობის გარკვევით, მიიღებენ შესანიშნავი შედეგს. ამ შემთხვევაში, ჩვეულებრივ, ჩამოყალიბებულია პრეპარატის დადებითი შთაბეჭდილება და, შესაბამისად, დადებითი მიმოხილვა. თუ ემოქსიპინი გამოიყენება მცირე დარღვევების სამკურნალოდ, და ადამიანი არ არის მზად გარკვეული უსიამოვნო შეგრძნებების მოსაგვარებლად, მაშინ ეს ქმნის ნეგატიურ მიმოხილვას პრეპარატის შესახებ, რადგან ამ სიტუაციაში მკურნალობის ეფექტი მცირეა და ასოცირდება დისკომფორტთან.
ინოქსიპინით ინოქსიპინმა ხელი შეუწყო გულის შეტევისა და ინსულტის შედეგების აღმოფხვრას ბევრ პაციენტში, რომელთაც შეეძლოთ მნიშვნელოვნად შეამცირონ ნევროლოგიური დარღვევების გამოვლინებები მოკლე დროში. პაციენტების ამ ჯგუფს აქვს დადებითი გამოცდილება პრეპარატის გამოყენებასთან და, შესაბამისად, დადებითი მიმოხილვით. ასევე, ადამიანები, რომლებიც იყენებდნენ მას ცერებრალური მიმოქცევის გაუმჯობესების და ჰემატომების სწრაფი რეზორბციის მიზნით, დადებითად რეაგირებენ პრეპარატის შესახებ. Emoxipine- სთან ინექციური გამოყენების ნეგატიური მიმოხილვები, ჩვეულებრივ, იმ ადამიანებს აქვთ დატოვებული, რომლებიც ამ პრეპარატს იყენებენ საკუთარი თავის სამკურნალოდ, კოლოგურად, რომელსაც უწოდებენ "სქელ სისხლს".