გესტაციური დიაბეტი ორსულობის დროს
კვლევის მიზანი იყო გართულებების ანალიზისა და ორსულობის შედეგების შესწავლა კომპენსირებული გესტაციური შაქრიანი დიაბეტის მქონე ქალებში (GDM). ორსულობის შედეგები და გართულებები იქნა გამოკვლეული 50 ორსულ ქალში, რომლებსაც აქვთ გესტაციური შაქრიანი დიაბეტი, GDM– ის გავლენა ნაყოფზე. ორსულთა საშუალო ასაკი იყო (33.7 ± 5.7) წელი. კომპენსირებული GDM– ით, გესტოზისა და პლაცენტარული უკმარისობის შემთხვევა იყო 84%, პოლიჰიდრამინოზი 36%, ნაყოფის ფეტოპათია 48%. დროულად მიწოდება მოხდა შემთხვევების 96% -ში, ნაყოფის მალფორმაციების სიხშირე შეესაბამებოდა მოსახლეობის ზოგად მაჩვენებლებს. დადგენილია, რომ გესტაციური შაქრიანი დიაბეტი გავლენას ახდენს გესტოზისა და პლაცენტარული უკმარისობის განვითარებაზე, მაშინაც კი, როდესაც ნახშირწყლების მეტაბოლიზმის ანაზღაურება მიიღწევა მისი დიაგნოზის მიღების მომენტიდან.
წინამორბედების გართულებები და შედეგები
კვლევის მიზანი იყო გართულებების ანალიზი და ორსულობის შედეგების შემოწმება ქალებში კომპენსაციური გესტაციური შაქრიანი დიაბეტით. გესტაციური შაქრიანი დიაბეტით დაავადებულ 50 ორსულ ქალში ორსულობის შედეგებსა და გართულებებს შევისწავლეთ, გესტაციური დიაბეტის შედეგები ნაყოფზე. ორსული ქალების საშუალო ასაკი იყო (33.7 ± 5.7) წელი. გესტაციური შაქრიანი დიაბეტის დროს გესტოზებისა და პლაცენტარული უკმარისობის შემთხვევა იყო 84%, პოლიჰიდრამინოზი 36%, ნაყოფის ფეტოპათია შემთხვევათა 48%. პერიოდებში შობადობა მოხდა 96% შემთხვევაში, ნაყოფის დარღვევების სიხშირე, რომელიც ემყარება მოსახლეობას. გესტაციური შაქრიანი დიაბეტი გავლენას ახდენს გესტოზისა და ფეტოპლაცენტური უკმარისობის განვითარებაზე, მაშინაც კი, როდესაც ნახშირწყლების მეტაბოლიზმის ანაზღაურება, გესტაციური შაქრიანი დიაბეტის დიაგნოზის შემდეგ.
სამეცნიერო ნაშრომის ტექსტი თემაზე: "გართულებები და ორსულობის შედეგები გესტაციურ შაქრიან დიაბეტში"
INTERDISCI PLAY FANDDAMENTAL FANDDAMENTAL LIERGEES INQ MEDICINE
წინამორბედების გართულებები და შედეგები გესტაციურ დიაბეტებში,
ბონდარ ი.ა., მალიშევა ა.ს.
ნოვოსიბირსკის სახელმწიფო სამედიცინო უნივერსიტეტი, ნოვოსიბირსკი
კვლევის მიზანი იყო გართულებების ანალიზისა და ორსულობის შედეგების შესწავლა კომპენსირებული გესტაციური შაქრიანი დიაბეტის მქონე ქალებში (GDM).
ორსულობის შედეგები და გართულებები იქნა გამოკვლეული 50 ორსულ ქალში, რომლებსაც აქვთ გესტაციური შაქრიანი დიაბეტი, GDM– ის გავლენა ნაყოფზე.
ორსულთა საშუალო ასაკი იყო (33.7 ± 5.7) წელი. კომპენსირებული GDM– ით, გესტოზისა და პლაცენტარული უკმარისობის შემთხვევა იყო 84%, პოლიჰიდრამნიოზი - 36%, ნაყოფის ფეტოპათია - 48%. დროულად მიწოდება მოხდა შემთხვევების 96% -ში, ნაყოფის მალფორმაციების სიხშირე შეესაბამებოდა მოსახლეობის ზოგად მაჩვენებლებს.
დადგენილია, რომ გესტაციური შაქრიანი დიაბეტი გავლენას ახდენს გესტოზისა და პლაცენტარული უკმარისობის განვითარებაზე, მაშინაც კი, როდესაც ნახშირწყლების მეტაბოლიზმის ანაზღაურება მიიღწევა მისი დიაგნოზის მიღების მომენტიდან.
საკვანძო სიტყვები: გესტაციური შაქრიანი დიაბეტი, ორსულობის შედეგები, გესტოზი, ნაყოფის ფეტოპათია.
ორსულობის წინამორბედი პრეპარატი, ნახშირწყლების მეტაბოლიზმის არასაკმარისი კონტროლი მისი კურსის დაწყებამდე და მის დროს.
შაქრიანი დიაბეტი (DM) გავლენას ახდენს ორსულობის მიმდინარეობაზე, მისი უარყოფითი შედეგების დადგენა. ორსულ ქალებში დიაბეტი ხელს უწყობს სისხლძარღვთა გართულებების პროგრესირებას, იწვევს ჰიპოგლიკემიის, კეტოაციდიოზის, პოლიჰიდრამნიოზის, არტერიული ჰიპერტენზიის ან გესტოზის, არტერიული ჰიპერტენზიის ან გესტოზის, რეციდივების სასქესო ორგანოების ან საშარდე გზების ინფექციების უფრო ხშირი განვითარებას. პინცეტი, ნაყოფის ვაკუუმის მოპოვება), ნაადრევი დაბადება 2, 3.
გესტაციური შაქრიანი დიაბეტი (GDM) არის დაავადება, რომელსაც ახასიათებს ჰიპერგლიკემია, პირველად გამოვლენილია ორსულობის დროს, მაგრამ არ აკმაყოფილებს „მანიფესტაციური“ დიაბეტის კრიტერიუმებს. GDM– ის სიხშირე ზოგადად პოპულაციაში საშუალოდ 7% -ს შეადგენს. GDM ზრდის დედისთვის არასასურველი ორსულობის შედეგების სიხშირეს და ახალშობილის გარდაცვალებას, წარმოადგენს რისკ-ფაქტორს დედებში და შთამომავლობებში სიმსუქნის, ტიპი 2 დიაბეტის და გულ-სისხლძარღვთა დაავადებების განვითარებისათვის, მომავალში 1, 8.
არსებობს პირდაპირი კორელაცია დედათა დიაბეტის ანაზღაურებასა და დიაბეტური ფეტოპათიის წარმოქმნას შორის, სამეანო და გინეკოლოგიური გართულებების განვითარებას, პერინატალურ სიკვდილიანობის შემთხვევებსა და სისხლძარღვთა გართულებების პროგრესირებას შორის 4, 5. გართულებები, რომლებიც ორსულობის დროს ვითარდება, ხშირად განპირობებულია დაგეგმვის ნაკლებობით და
GDM- ში ნაყოფის სიკვდილის რისკია 3-6%, ხოლო დიაბეტის არარსებობის შემთხვევაში - 1-2%, მაგრამ ანაზღაურებადი დიაბეტი არ ზრდის ნაყოფის სიკვდილის რისკს ორსულობის გართულებების არარსებობის შემთხვევაში. ასევე, GDM– ით აღინიშნება რესპირატორული დარღვევების სინდრომის მატება - გარდამავალი ტაქიპნოე, ინტრაუტერიული ასფიქსია, რესპირატორული დისტრეს სინდრომი.
და მალიშევა ანა სერგეევნა, ტელ. 8-913-740-5541, ელ.ფოსტა: [email protected]
ნაყოფში, დიაბეტური ფეტოპათიის სიხშირე 27-დან 62% -მდე მერყეობს, შედარებით 10%
ჯანმრთელ მოსახლეობაში, სხვა ავტორების აზრით, მაკროზიის სიხშირე ორსულთა დიაბეტის დროს 20% -მდე მერყეობს 35% დიაბეტისთვის, რომელიც ორსულობამდე განვითარდა.
კვლევის მიზანი იყო კომპენსაციური გესტაციური დიაბეტის მქონე ქალებში გართულებების ანალიზი და ორსულობის შედეგების შესწავლა.
მასალა და მეთოდები
ჩატარდა გამოკვლევა 20-დან 42 წლამდე ასაკის 50 ორსულ ქალზე (საშუალო ასაკი (34.0 ± 5.7) წლამდე), რომელთაც აქვთ GDM დადგენილი დიაგნოზი სხვადასხვა გესტაციურ პერიოდში.
გამოკვლევის გამორიცხვის კრიტერიუმები იყო: ორსულობის დროს დიაგნოზირებული ტიპი 2 და 1 ტიპის დიაბეტი, მძიმე თანმხლები პათოლოგია, ფარისებრი ჯირკვლის დისფუნქცია, მწვავე ანთებითი დაავადებები ან ქრონიკული ანთებითი დაავადებების გამწვავება, კვლევაში ჩართვის დაწყებამდე 2 კვირის განმავლობაში.
სამედიცინო ისტორიების ანალიზები, სამეანო და გინეკოლოგიური ისტორიის მონაცემები (ჩვეული მიცვალება, სპონტანური აბორტი, ნაყოფის აუხსნელი გარდაცვალება ან განვითარების დარღვევები, დიდი ნაყოფი, გესტოზის მძიმე ფორმები, მორეციდივე კოლპიტი, განმეორებითი საშარდე გზების ინფექცია, მრავალჯერადი ორსულობა, წინა და მრავალჯერადი ორსულობის დროს და ა.შ.) ) გამოვლინდა დიაბეტის მემკვიდრეობითი ტვირთის არსებობა, GDM, გლუკოზურია, ნახშირწყლების მეტაბოლიზმის ისტორია. ორსულობის დაწყებამდე სხეულის მასის ინდექსი (BMI) და ორსულობის დროს სხეულის წონის მატება, დიაგნოზის დროს გლიკემიის დონე და GDM– ის მიმდინარე გლუკოზების შემცირების თერაპია. შესწავლილი იქნა GDM– ის მოქმედება ნაყოფზე (ფეტოპათიის სიხშირე, შობადობის დაზიანება). გესტოზის დიაგნოზისთვის გამოყენებულია ICD-10 კლასიფიკაცია, სიმძიმე განისაზღვრა გოეკეს მასშტაბის მიხედვით G.M.– ს მოდიფიკაციაში. საველეევას. GDM– ის დიაგნოზისთვის გამოყენებული იქნა რუსეთის ეროვნული კონსენსუსის დიაგნოსტიკური კრიტერიუმი „GDM: დიაგნოზი, მკურნალობა, მშობიარობის შემდგომი მონიტორინგი“ (2012).
შედეგების სტატისტიკური ანალიზი ჩატარდა პროგრამის Statistica 6.0 Windows- ის გამოყენებით, ბიოლოგიასა და მედიცინაში რეკომენდებული გამოთვლითი მეთოდების გათვალისწინებით. რაოდენობრივი თვისებები წარმოდგენილია M- ს სახით, სადაც M არის საშუალო მნიშვნელობა და s არის სტანდარტული გადახრა. კორელაცია განისაზღვრა Spearman– ის ტესტის გამოყენებით, დიქოტომიური ცვლადისთვის, რომელიც ჩვენ გამოვიყენეთ
შესწავლილი იქნა ჩუპროვის CN– ის ტეტრაკორული კორელაციის კოეფიციენტი. განსხვავებები სტატისტიკურად მნიშვნელოვანად იქნა მიჩნეული მე ვერ ვპოულობ იმას, რაც გჭირდებათ? სცადეთ ლიტერატურის შერჩევის სერვისი.
0.9) მმოლ / ლ, 13:00 საათზე - (5.4 ± 1.1) მმოლ / ლ, 17:00 საათზე - (5.4 ± 0.9) მმოლ / ლ, 21:00 საათზე - (6, 1 ± 2.6) მმოლ / ლ, 02:00 საათზე - (4.7 ± 1.6) მმოლ / ლ.
ორსულობამდე ჭარბი წონით დაავადდა 34 პაციენტი (68%), 8 (16%) ჭარბი წონა (საშუალო BMI - (28.4 ± 1.5) კგ / მ 2), 8 (16%) - სხეულის ნორმალური წონა, 4 ( 8%) - სხეულის წონის დეფიციტი (საშუალო BMI - (17.8 1.2) კგ / მ 2). ორსულობის წინ სიმსუქნით დაავადებულ პაციენტებში საშუალო BMI იყო (34.3 ± 3.9) კგ / მ 2. 1 ხარისხის სიმსუქნე დაფიქსირდა 20 (40%) პაციენტში, მე -2 - 10 (20%), მე -3 ხარისხის - 4 (8%). სხვა ავტორების აზრით, ორსულ ქალებში სიმსუქნის სიხშირე 12-დან 28% -მდე მერყეობს და 13, 14 წლამდე შემცირების ტენდენცია არ არის. ორსულობისთვის წონის მომატება იყო 3-დან 20 კგ-მდე, საშუალოდ (11,9 ± 5.3) კგ. .
2 (4%) პაციენტებში, რომლებმაც ორსულობის დაწყებამდე მე -2 ხარისხის სიმსუქნე მიიღეს, დიეტის გამო ორსულობის დროს არ აღინიშნა სხეულის წონის მომატება. პათოლოგიური წონის მომატება დაფიქსირდა 16 შემთხვევაში (32%): 10 შემთხვევაში (20%) ქალებში სიმსუქნით და იმავე სიხშირით (2 შემთხვევა)
ინტერდისციპლინარული ძირითადი კვლევა მედიცინაში
ორსულობის წინ ნორმალური, ჭარბი წონის დაქვეითების მქონე ქალებში. პათოლოგიური წონის მომატება დაფიქსირდა 50 პაციენტიდან 16-ში და საშუალოდ (16.7 ± 1.8) კგ.
კვლევის მონაწილეთა მხოლოდ 6 (12%) არ ჰქონდა ორსულობის ისტორია, 10 (20%) პაციენტს ჰქონდა ორსულობის ისტორია, 12 (24%) - 2 ორსულობა, 22 (44%) - 3 ან მეტი. GDM- ს მქონე ქალთა უმრავლესობას (52%) ჰქონდა გართულებული სამეანო-გინეკოლოგიური ისტორია.
GDM– ით ნამდვილი ორსულობის კურსის ყველაზე გავრცელებული გართულება იყო გესტოზის განვითარება - შემთხვევების 84%. სხვადასხვა ფორმის რბილი გესტოზი დაფიქსირდა ორსული ქალების 76% -ში: ორსულობის დროს გამოწვეული ჰიპერტენზიის გარეშე შეშუპება და პროტეინურია - 4 შემთხვევა (8%), ჰიპერტენზია მნიშვნელოვანი პროტეინურიის გარეშე - 8 (16%), შეშუპება - 6 (12%), 2 ( 4%) - ორსულობის გართულების შემცველი არსებითი ჰიპერტენზია, 18 (36%) - ორსულობის გამოწვეული ჰიპერტენზია მნიშვნელოვანი პროტეინურინით. მხოლოდ 4% შემთხვევაში აღინიშნა ორსულობის დროს გამოწვეული ჰიპერტენზია, რომელსაც აქვს მნიშვნელოვანი მწვავე პროტეინურია და რბილი შეშუპება. სუსტი კორელაცია გამოვლინდა გესტოზის განვითარებასა და გლიკემიის დონეს შორის GDM (დებიუტი = 0.29, გვ = 0.002) (ცარიელი კუჭზე მინიმალური გლიკემიით 5.2 მმოლ / ლ). ასევე ნაპოვნ დადებით კორელაციას ორსულობის პერიოდში გესტოზის განვითარებასთან და სხვადასხვა ხარისხით სიმსუქნით (გ = 0.4, პ = 0.03) პათოლოგიურ წონაში (გ = 0.4, პ = 0.005). გესტოზის განვითარებას თან ახლდა არტერიული ჰიპერტენზიის (AH) არსებობა ორსულ ქალებში 26 (52%) (გ = 0.48, გვ = 0.0004). ორსულობის დროს სიმსუქნეს შორის და ორსულობის დროს ჰიპერტენზიის განვითარებას (გ = 0.4, პ = 0.003) შორის ურთიერთობა გამოიკვეთა. ქრონიკული პიელონეფრიტი დაფიქსირდა 14 შემთხვევაში (28%). პროტეინურიის საშუალო დონე ამ პაციენტებში შარდის ზოგადი ანალიზით იყო (0.05 ± 0.04) გ / ლ, ყოველდღიური პროტეინურია (0.16 ± 0.14) გ / ლ.
მსუბუქი და ზომიერი რკინადეფიციტური ანემიის დროს გართულებული ორსულობა 22 შემთხვევაში (44%), საშუალო ჰემოგლობინის დონე იყო (105.6 ± 18.8) გ / ლ. 50 შემთხვევიდან 6 შემთხვევაში ორსულობას თან ახლდა ჰემატოგენური თრომბოფილია და თრომბოციტოპენია.
ორსულობის შედეგების ანალიზმა აჩვენა, რომ ვადა მშობიარობა მოხდა ორსულთა 96% -ში, 2 ქალს ჰქონდა ნაადრევი დაბადება, რაც შეესაბამება
ციმბირის თაფლის ბიულეტენი
ის შეესაბამება ორსულობის ზოგად მაჩვენებლებს ორსულ ქალებში ნახშირწყლების მეტაბოლიზმის დარღვევების გარეშე (ცხრილი).
გამოკითხვის თანახმად, შემთხვევების 76% -ში ნაყოფს თავში პრეზენტაცია ჰქონდა.
შედეგი n% კორელაცია
გადაუდებელი COP 6 12
დაგეგმილი COP 24 48 ორსულობის წინ სიმსუქნე
ადგილზე მიტანა 20 40-ში
ბუნებრივი დაბადების არხი
გამოწვეული სასწრაფო 2 4
შრომის სისუსტე; 6 12 ნაყოფის ფეტოპათია
r = 0.74, გვ = 0.02
შენიშვნა კს - საკეისრო კვეთა.
42 (84%) პაციენტში ორსულობას თან ახლდა ქრონიკული პლაცენტარული უკმარისობა (FPF), ყველაზე ხშირად აღინიშნება ქვეკომპენსაციური ფორმა - 26 (52%), 16-ში (32%) - კომპენსაცია. 24 (48%) ქალში FPI- ს განვითარებას თან ახლდა საშვილოსნო-პლაცენტალური სისხლის ნაკადის დარღვევა (1-ლი ხარისხი - 4 (8%), 1-ლი ხარისხი - 14 (28%), 1 ხარისხი - 4 (8%), მე -2 ხარისხი - 2 ( 4%)), არტერიული ჰიპერტენზიის არსებობა (r = 0.41, პ = 0.003) და ინტრაუტერიული ინფექცია (r = 0.36, გვ = 0.02). ულტრაბგერითი სკანირების თანახმად, 2 (4%) პაციენტს ჰქონდა პლაცენტის ადრეული სტრუქტურა, 10 (20%) ჰქონდა დაბალი პლაცენტაცია, ხოლო მხოლოდ ჭიპის არტერია ნაპოვნი 2 (4%) -ში. 20 შემთხვევაში (40%), ორსულობას თან ახლდა ინტრაოტერული ინფექციის და ქრონიკული უროგენიტალური ინფექციის არსებობა (8%).
პოლიჰიდრამნიოზი დაფიქსირდა 18 შემთხვევაში (36%), ოლიგოჰიდრამნიოზი არ გამოვლენილა. ამნიოტომია ჩატარდა 4 (8%) ქალში. ამნისტიური სითხის ნაადრევი გამონადენი დაფიქსირდა GDM– ით 8 (16%) ორსულ ქალებში. ამნისტიური სითხის საშუალო მოცულობა იყო 660 მლ, 6 (12%) შემთხვევაში მოხდა ხარისხობრივი ცვლილება ამნიონური სითხის (მწვანე ამნისტიური სითხე).
ახალშობილთა სხეულის წონა მერყეობდა 2.500-დან 4,750 გ-მდე, სხეულის საშუალო წონა იყო (3,862.1 ± 24.1) გ, საშუალო სიმაღლე იყო (53.4 ± 1.6) სმ. ნაყოფის ფეტოპათია დაფიქსირდა 24-ში (48 ახალშობილთა%), სხეულის საშუალო წონა - (4 365 ± 237) გ. ორსულ ქალებში, რომლებსაც აქვთ GDS დებიუტი პირველ I ტრიმესტრში, ნაყოფის ფეტოპათია გამოვლინდა 100% შემთხვევაში, ხოლო ახალშობილთა საშუალო წონა საშუალოზე მაღალი იყო ვიდრე GDS დებიუტის მქონე ქალებში. მე -2 და მე -3 ტრიმესტრები ((4525.0 ± 259.8) და (3828.0 ± 429.8 გ, შესაბამისად)). ულტრაბგერითი (ულტრაბგერითი) მიხედვით, 8-ზე
ს, 2014, ტომი 13, 2 2, გვ. 5-9 7
შემთხვევებმა (16%) გამოავლინა ნაყოფის ქრონიკული ინტრაუტერიული ჰიპოქსია, 2 შემთხვევაში (4%) - ნაყოფში ორმხრივი პიელოექტაზია. ჩვენი მონაცემები ემთხვევა V.F. ორდინსკი, სადაც ნაყოფის ნაყოფის სიხშირე აღწევს 49% -ს (ულტრაბგერით).
აპგარის ქულის შეფასებისას გაირკვა, რომ პირველი რეიტინგი 6 ქულიდან (1 შემთხვევა) 8-მდე იყო. მეორე რეიტინგი 7-დან 9 ქულამდე მერყეობდა.
2 (4%) ახალშობილებში გამოვლინდა ინტრაუტერიული მალფორმაცია, რომელიც დაბადების დროს გამოვლინდა სასუნთქი სისტემის მძიმე მდგომარეობით და ნევროლოგიური სიმპტომებით. მშობიარობის მიმდინარეობა გართულდა მხრების ხვეული ჩასახვით
2 (4%), მხრების მოხსნის სირთულე - 2 (4%), კლინიკურად ვიწრო მენჯის განვითარება - 2 (4%).
პლაცენტა გაათავისუფლეს მხოლოდ 24 შემთხვევაში (48%), შრომის 20 ქალში (40%), პლაცენტა გამოეყო ხელით. პლაცენტის საშუალო მასა იყო (760.3 ± 180.2) გ. მხოლოდ 2 შემთხვევაში (4%) იყო ბავშვის ადგილის შეშუპება. ჭიპის ტვინის სიგრძე მერყეობდა 30-დან 96 სმ-მდე, საშუალოდ - (65.5 ± 13.0) სმ-ით. თორმეტგოჯა ნაწლავის მიდამოში აღინიშნა 12 (24%) ახალშობილი.
მიღებული შედეგები მიუთითებს GDM- ის გავლენა გესტოზისა და პლაცენტარული უკმარისობის განვითარებაზე, შემთხვევების 84% -ში, თუნდაც დგდმ-ის დროული დიაგნოზირებისა და კომპენსაციის მიღებით. GDM დებიუტის დროს
I ტრიმესტრში, 100% შემთხვევებში დაფიქსირდა ფეტოპათიის განვითარება ნახშირწყლების მეტაბოლიზმის კომპენსაციის ფონზე.
ამრიგად, ჰიპერგლიკემია GDM- ის დებიუტში, სიმსუქნეზე და პათოლოგიურ წონაში მატებასთან ერთად ზრდის გართულებების და ორსულობის არახელსაყრელი შედეგების რისკს, როგორც დედისთვის, ასევე ნაყოფისთვის, თუნდაც GDM- ის დროული დიაგნოზირებით და ნახშირწყლების მეტაბოლიზმის კომპენსაციით.
1. Tiselko A.V. მე -7 საერთაშორისო სიმპოზიუმი "დიაბეტი, ჰიპერტენზია, მეტაბოლური სინდრომი და ორსულობა", 2013 წლის 13-16 მარტი, ფლორენცია, იტალია // დიაბეტი. 2013. No. 1. S. 106-107.
2. Hod M., Carrapato M. დიაბეტი და ორსულობის მტკიცებულებებზე დაფუძნებული განახლება და მითითებები (სამუშაო ჯგუფი დიაბეტისა და ორსულობის შესახებ). პრაღა, 2006 წ.
3. ენდოკრინოლოგთა რუსეთის ასოციაცია. კლინიკური რეკომენდაციები. ენდოკრინოლოგია: მე -2 გამოც. / რედ. ი.ი. დე-
დოვა, გ.ა. მელნიჩენკო. მ .: GEOTAR-Media, 2012.S. 156-157.
4. Jovanovic L., Knopp R. H., Kim H. et al. ორსულობის ზარალის ზრდა დედების გლუკოზის მაღალ და დაბალ ექსტრემენტზე ადრეულ ნორმალურ და დიაბეტურ ორსულობებში: მტკიცებულება დიაბეტში დამცავი ადაპტაციის შესახებ // დიაბეტის მოვლა. 2005. V. 5. გვ .11131117.
5.Demidova I.Yu., Arbatskaya N.Yu., Melnikova E.P. ორსულობის დროს დიაბეტის კომპენსაციის ფაქტობრივი პრობლემები // დიაბეტი. 2009. No. 4. გვ .32-36.
6. Yesayan R.M., Grigoryan O.R., Pekareva E.V. ნახშირწყლების მეტაბოლიზმის კომპენსაციის როლი ორსულებში, რომლებსაც აქვთ ტიპი 1 დიაბეტი, პერინატალური გართულებების განვითარებაში // დიაბეტი. 2009. No. 4. გვ. 23-27.
7. დედოვი ი.ი., კრასნოპოლსკი ვ.I., სუხიქ.გ.ტ. სამუშაო ჯგუფის სახელით. რუსული ეროვნული კონსენსუსი "გესტაციური დიაბეტი: დიაგნოზი, მკურნალობა, მშობიარობის შემდგომი მონიტორინგი" // დიაბეტი. 2012. 4. 4. გვ. 4-10.
8.Andreeva E.V., Dobrokhotova Yu.E., Yushina M.V., Heyder L.A., Boyar E.A., Filatova L.A., Shikhmirzaeva E.Sh. ფარისებრი ჯირკვლის ფუნქციური მდგომარეობის ზოგიერთი მახასიათებელი ახალშობილებში გესტაციური შაქრიანი დიაბეტით დაავადებული დედებიდან // რეპროდუქციის პრობლემები. 2008. No. 5. S. 56-58.
9. Peter-Harmel E., Matur R. შაქრიანი დიაბეტის დიაგნოზი და მკურნალობა / რედაქტირება. თარგმანი N.A. ფედოროვა. მ .: პრაქტიკა, 2008.S. 329-369.
10. Cherif A. et al. პრეეკლამფსია ზრდის ნაადრევ ჩვილებში ჰუალინის მემბრანის დაავადების განვითარების რისკს: რეტროსპექტული კონტროლირებადი კვლევა // ჯ. მეანობა ბიოლი. რეპროდუცირება. 2008. V. 37 (6). გვ 597-601.
11. Gabbe S.G., Graves C. შაქრიანი დიაბეტის მენეჯმენტი ორსულობის გართულებას // მეანობა. გინეკოლი. 2003. V. 102. გვ 857-868.
12. Carrapato M.R., Marcelino F. დიაბეტიანი დედის ჩვილი: კრიტიკული განვითარების ფანჯრები // ადრეული ორსულობა. 2001. 5. 5. რ 57.
13. Bellver J., Melo M.A., Bosch E. ჭარბი წონა და რეპროდუქციული ცუდი შედეგი: ენდომეტრიუმის პოტენციური როლი // Fertil Steril. 2007. V. 88. გვ 446.
14. ჩენ ა., Feresu S.A., Fernandez C. დედათა სიმსუქნე და ჩვილების გარდაცვალების რისკი შეერთებულ შტატებში. ეპიდემიოლოგია 2009, 20:74. Dashe J.S., McIntire D.D., Twickler D.M. დედის სიმსუქნის მოქმედება ანომალიური ნაყოფების ულტრაბგერითი გამოვლენის შესახებ // მეანობა გინეკოლი. 2009.V. 113. გვ. 1001.
15. ორდინსკი ვ.ფ. შაქრიანი დიაბეტის მქონე ორსულ ქალებში პლაცენტის სტრუქტურაში ცვლილებების თავისებურებები ულტრაბგერითი გამოკვლევის შედეგების მიხედვით // ულტრაბგერითი და ფუნქციური დიაგნოსტიკა. 2005. No. 5. გვ .21-22.
მიღებულია 2013 წლის 24 დეკემბერს; დამტკიცებულია გამოცემა 2014 წლის 20 მარტი
ბონდარი ირინა არკადევნა - ექიმი მედ. მეცნიერებები, პროფესორი, ხელმძღვანელი ენდოკრინოლოგიის დეპარტამენტი, ნოვოსიბირსკის სახელმწიფო სამედიცინო უნივერსიტეტი (ნოვოსიბირსკი). ციმბირის მედიცინის 8 ბიულეტენი, 2014, ტომი 13, 2 2, გვ. 5-9
მედიცინის ინტერდისციპლინარული ძირითადი გამოკვლევა მალიშევა ანა სერგეევნა (I) - ენდოკრინოლოგიის განყოფილების კურსდამთავრებული სტუდენტი, ნოვოსიბირსკის სახელმწიფო სამედიცინო უნივერსიტეტი (ნოვოსიბირსკი). და მალიშევა ანა სერგეევნა, ტელ. 8-913-740-5541, ელ.ფოსტა: [email protected]
წინამორბედების გართულებები და შედეგები
ბონდარ ი.ა., მალიშევა ა.ს.
ნოვოსიბირსკის სახელმწიფო სამედიცინო უნივერსიტეტი, ნოვოსიბირსკი, რუსეთის ფედერაცია ABSTRACT
კვლევის მიზანი იყო გართულებების ანალიზი და ორსულობის შედეგების შემოწმება ქალებში კომპენსაციური გესტაციური შაქრიანი დიაბეტით.
გესტაციური შაქრიანი დიაბეტით დაავადებულ 50 ორსულ ქალში ორსულობის შედეგებსა და გართულებებს შევისწავლეთ, გესტაციური დიაბეტის შედეგები ნაყოფზე.
ორსული ქალების საშუალო ასაკი იყო (33.7 ± 5.7) წელი. გესტაციური შაქრიანი დიაბეტის დროს გესტოზებისა და პლაცენტარული უკმარისობის შემთხვევა იყო 84%, პოლიჰიდრამინოზი - 36%, ნაყოფის ფეტოპათია - შემთხვევათა 48%. პერიოდებში შობადობა მოხდა 96% შემთხვევაში, ნაყოფის დარღვევების სიხშირე, რომელიც ემყარება მოსახლეობას.
გესტაციური შაქრიანი დიაბეტი გავლენას ახდენს გესტოზისა და ფეტოპლაცენტური უკმარისობის განვითარებაზე, მაშინაც კი, როდესაც ნახშირწყლების მეტაბოლიზმის ანაზღაურება, გესტაციური შაქრიანი დიაბეტის დიაგნოზის შემდეგ.
საკვანძო სიტყვები: გესტაციური შაქრიანი დიაბეტი, ორსულობის შედეგები, გესტოზები, ნაყოფის ფეტოპათია.
ციმბირული მედიცინის ბიულეტენი, 2014, ტომი. 13, არა. 2, გვ. 5-9
1. Tisel'ko A.V. შაქრიანი დიაბეტი, 2013 წ., არა. 1, გვ. 106-107 (რუსულ ენაზე).
2. Hod M., Carrapato M. დიაბეტი და ორსულობის მტკიცებულებებზე დაფუძნებული განახლება და მითითებები (სამუშაო ჯგუფი დიაბეტისა და ორსულობის შესახებ). პრაღა, 2006 წ.
3. დედოვი I.I., Mel'nichenko G.A. ენდოკრინოლოგთა რუსეთის ასოციაცია. კლინიკური რეკომენდაციები. ენდოკრინოლოგია. მე –2 რედ. მოსკოვი, Geotar-Media Publisher, 2012.335 გვ.
4. Jovanovic L., Knopp R. H., Kim H. et al. ორსულობის ზარალის ზრდა დედის გლუკოზის მაღალ და დაბალ ექსტრემენტზე ადრეულ ნორმალურ და დიაბეტურ ორსულობაში: მტკიცებულება დიაბეტში დამცავი ადაპტაციისთვის. დიაბეტის მოვლა, 2005, ტომი. 5, გვ. 11131117.
5. დემიდოვა ი.ი.უ, არბსსკაია ნ.Yu., Mel'nikova E.P. შაქრიანი დიაბეტი, 2009, არა. 4, გვ. 32-36 (რუსულ ენაზე).
6. Esayan R.M., Grigorian O.R., Pekareva Ye.V. შაქრიანი დიაბეტი, 2009, არა. 4, გვ. 23-27 (რუსულ ენაზე).
7. დედოვი ი.ი., კრასნოპოლის ძე ვ.I., სუხიკი გ.ტ. კვლევითი ჯგუფის სახელით. შაქრიანი დიაბეტი, 2012, არა. 4, გვ. 4-10 (რუსულ ენაზე).
8. Andreyeva Ye.V., Dobrokhotova Yu.Ye., Yushina M.V., Kheyder L.A., Boyar Ye.A., Filatova L.A., Shikhmirzae-
va Ye.Sh. ადამიანის რეპროდუქციის რუსული ჟურნალი, 2008 წ., No. 5, გვ. 56-58 (რუსულ ენაზე).
9. Piters-Kharmel E., Matur R. შაქრიანი დიაბეტი: დიაგნოზი და მკურნალობა. მოსკოვი, პრაქტიკის გამოცემა., 2008. 500 გვ.
10. Cherif A. et al. პრეეკლამფსია ზრდის ნაადრევ ჩვილებში ჰუალინის მემბრანის დაავადების განვითარების რისკს: რეტროსპექტული კონტროლირებადი კვლევა. ჯ. გინეკოლი. მეანობა ბიოლი. რეპროდუქცია., 2008, ტომი. 37 (6), გვ. 597-601.
11. Gabbe S.G., Graves C. შაქრიანი დიაბეტის მართვა ორსულობის გართულებით. მეანობა გინეკოლი., 2003, ტომი. 102, გვ. 857-868.
12. Carrapato M.R., Marcelino F. დიაბეტიანი დედის ჩვილი: განვითარების კრიტიკული ფანჯრები. ადრეული ორსულობა, 2001 წ., No. 5, გვ. 57.
13. Bellver J., Melo M.A., Bosch E. ჭარბი წონა და რეპროდუქციული ცუდი შედეგი: ენდომეტრიუმის პოტენციური როლი. Fertil Steril., 2007, vol. 88, გვ. 446.
14. ჩენ ა., Feresu S.A., Fernandez C. დედათა სიმსუქნე და ჩვილების გარდაცვალების რისკი შეერთებულ შტატებში. ეპიდემიოლოგია, 2009, 20:74. Dashe J.S., McIntire D.D., Twickler D.M. დედის სიმსუქნის ეფექტი ანომალიური ნაყოფების ულტრაბგერითი გამოვლენის შესახებ. Obstet Gynecol., 2009, vol. 113, გვ. 1001.
15. ორდინსკი ვ.ფ. ულტრაბგერითი და ფუნქციური დიაგნოსტიკა, 2005, No. 5, გვ. 21-22 (რუსულ ენაზე).
ბონდარ ირინა ა., ნოვოსიბირსკის სახელმწიფო სამედიცინო უნივერსიტეტი, ნოვოსიბირსკი, რუსეთის ფედერაცია. მალიშევა ანა ს (ჰ), ნოვოსიბირსკის სახელმწიფო სამედიცინო უნივერსიტეტი, ნოვოსიბირსკი, რუსეთის ფედერაცია.
მიზეზები და რისკ ფაქტორები
ორსულობის დროს გესტაციური დიაბეტის ეტიოპათოგენეზი ბოლომდე არ არის გასაგები. ვარაუდობენ, რომ მისი განვითარება გამოწვეულია ჰორმონების მიერ ინსულინის საკმარისი რაოდენობის წარმოების ბლოკირებით, რომელიც პასუხისმგებელია განვითარებადი ნაყოფის სწორ ზრდასა და განვითარებაზე. ორსულობის დროს ქალის სხეულში ჰორმონალური-ბიოლოგიური ცვლილებები ხდება, რაც ასოცირდება პლაცენტის წარმოქმნასთან, რომელიც ასრულებს ქორიონული გონადოტროპინი, კორტიკოსტეროიდები, ესტროგენები, პროგესტერონი და პლაცენტური ლაქტოგენი დედის სისხლძარღვში. ეს ჰორმონები ამცირებენ პერიფერულ ქსოვილების მგრძნობელობას ენდოგენური ინსულინის მიმართ. ენდოგენური ინსულინის განვითარებადი მეტაბოლური პასუხი იწვევს ლიპოლიზის ზრდას, ხოლო ინსულინმგრძნობიარე ქსოვილების მიერ გლუკოზის გამოყენება მცირდება, რაც, თუ არსებობს რისკფაქტორები, შეიძლება გამოიწვიოს დიაბეტი.
აუტოიმუნური დაავადებები ხელს უწყობს გესტაციური დიაბეტის განვითარებას, რომლის დროსაც ხდება პანკრეასის განადგურება და, შესაბამისად, ინსულინის წარმოების დაქვეითება. ქალებში, რომელთა ახლო ნათესავები დაავადებულნი არიან დიაბეტის ნებისმიერი ფორმით, ორსულობის დროს გესტაციური დიაბეტის განვითარების რისკი გაორმაგებულია.
სხვა რისკ ფაქტორებში შედის:
- გენეტიკური მიდრეკილება
- ადრეული ვირუსული ინფექციები
- მორეციდივე კანდიდოზი
- პოლიკისტოზური საკვერცხეების სინდრომი,
- მშობიარობა, დიდი ნაყოფის დაბადება, პოლიჰიდრამნიოზის ისტორია, გესტაციური შაქრიანი დიაბეტი წინა ორსულებში,
- არტერიული წნევა
- ჭარბი წონა
- ცუდი ჩვევები
- ფიზიკური ან გონებრივი დაძაბვა
- გაუწონასწორებელი დიეტა (კერძოდ, დიდი რაოდენობით სწრაფად მოხმარებული ნახშირწყლების გამოყენება)
გესტაციური შაქრიანი დიაბეტის განვითარების თავიდან ასაცილებლად, რეკომენდებულია: დაბალანსებული დიეტა, ცუდი ჩვევების უარყოფა, საკმარისი ფიზიკური დატვირთვა.
დაავადების ფორმები
ორსულ ქალებში შაქრიანი დიაბეტი დაყოფილია წინასწარი გესტაციური დიაბეტის დროს, რომლის დროსაც ნახშირწყლების მეტაბოლიზმის დარღვევები შეინიშნება ქალში ორსულობის წინ, და გესტაციურად, ფაქტობრივად, ამ დაავადებაში ორსულობის დროს პირველად ვლინდება.
გესტაციური შაქრიანი დიაბეტი იყოფა კომპენსაციას დიეტა თერაპიით და ანაზღაურდება ინსულინთერაპიით დიეტასთან ერთად. კომპენსირებული და დეკომპენსირებული გესტაციური შაქრიანი დიაბეტი გამოირჩევა პათოლოგიის კომპენსაციის ხარისხზე.
გესტაციური დიაბეტის სიმპტომები
გესტაციური დიაბეტი არის ინდუცირებული, მისი სიმპტომები, inter alia, ორსულობის ხანგრძლივობაზეა დამოკიდებული. ზოგიერთ შემთხვევაში, დაავადებას არ აქვს მკაფიო კლინიკური გამოვლინებები და აღმოჩენილია მხოლოდ ლაბორატორიული დიაგნოზის დროს, რომელიც ტარდება ორსულობის მონიტორინგის ნაწილში.
ორსულობის დროს გესტაციური დიაბეტის ძირითადი სიმპტომია ორსული ქალის სისხლში გლუკოზის კონცენტრაციის მომატება (ჩვეულებრივ, დიაგნოზირებულია მე -20 კვირის შემდეგ), ორსულობის წინ ქალში დიაბეტის მითითებების არარსებობის შემთხვევაში. გესტაციური დიაბეტის სხვა მანიფესტაციები მოიცავს წონის გადაჭარბებას, ხშირი და პროფიცირებული შარდვას, კანის ქავილს, მათ შორის ქავილს გარე სასქესო არეში, პირის სიმშრალეს, მუდმივ წყურვილს, მადის დაქვეითებას, სისუსტეს და დაღლილობას.
დიაგნოსტიკა
ორსულ ქალებში დიაბეტის დიაგნოზის ნაწილად, ისინი აგროვებენ საჩივრებსა და ანამნეზს, განსაკუთრებული ყურადღება ექცევიან დიაბეტის არსებობას ოჯახის ისტორიაში.
ძირითადი მეთოდებია გლუკოზისა და გლიკოზილირებული ჰემოგლობინის სისხლის ტესტირება, აგრეთვე შარდის ზოგადი ტესტი გლუკოზისა და კეტონის ორგანოების დადგენით. გლუკოზის ტოლერანტობის ტესტი საშუალებას გაძლევთ აღმოაჩინოთ ნახშირწყლების მეტაბოლიზმის დარღვევები განვითარების ადრეულ ეტაპზე. როგორც წესი, გლუკოზის ტოლერანტობის სტანდარტული ტესტირება ხორციელდება გლუკოზის 75-100 გრ ზეპირად მიღებით და შემდეგ სისხლში გლუკოზის გაზომვით. თუ პაციენტს აქვს ჰიპერგლიკემია, ტესტი უკუნაჩვენებია.
ორსულობის დროს გესტაციური დიაბეტის ეტიოპათოგენეზი ბოლომდე არ არის გასაგები.
ორსულობის დროს გესტაციური დიაბეტის მკურნალობა ჩვეულებრივ ხდება ამბულატორიულ საფუძველზე. ყოველდღიურად აუცილებელია სისხლში გლუკოზის დონის კონტროლი. ამ ინდიკატორის გაზომვა ხორციელდება ჯერ ცარიელ კუჭზე, შემდეგ კი ყოველი კვებიდან ერთი საათის შემდეგ.
უპირველეს ყოვლისა, პაციენტს რეკომენდებულია დიეტის გადახედვა. გარდა ამისა, რეკომენდებულია ზომიერი ფიზიკური დატვირთვა, რამაც შეიძლება ხელი შეუშალოს ზედმეტი წონის მომატებას და სხეულის კარგ ფორმაში შენარჩუნებას. გარდა ამისა, ვარჯიშის დროს, კუნთები, რომლებიც არა ინსულინდამოკიდებულნი არიან, მოიხმარენ გლუკოზას, რაც გლიკემიის შემცირებას უწყობს ხელს. ფიზიკური დატვირთვა შეიძლება შეიცავდეს ვარჯიშებს ორსული ქალებისთვის, ცურვა, სიარული. ამ შემთხვევაში, მოულოდნელი მოძრაობები, ისევე როგორც სავარჯიშოები, რომლებიც მიზნად ისახავს მუცლის წინა კედლის კუნთების მუშაობას, უნდა იქნას აცილებული. დატვირთვის დონეს ირჩევენ ექიმი, რომელიც ხელმძღვანელობს ორსულობას, ან სავარჯიშო თერაპიის სპეციალისტის მიერ.
გესტაციური მკურნალობა, საჭიროების შემთხვევაში, შეიძლება შეიცავდეს მცენარეულ მედიცინას (სელის, ბურდოკის ფესვი, მოცვის ფოთლები და ა.შ.), ჰეპატოპოეტური და ანგიოპროტექტორული საშუალებები.
დიეტის დადებითი ეფექტის არარსებობის შემთხვევაში, ფიზიოთერაპიული ვარჯიშების ერთობლიობასთან ერთად, მითითებულია ინსულინის ინექციები. გესტაციური დიაბეტისთვის სხვა ჰიპოგლიკემიური საშუალებები უკუნაჩვენებია შესაძლო ტერატოგენული ეფექტების გამო.
მშობიარობის ვადა დგინდება დაავადების სიმძიმის, ნაყოფის მდგომარეობისა და სამეანო გართულებების არსებობის გათვალისწინებით. ოპტიმალური პერიოდია ორსულობის 38-ე კვირა, რადგან ნაყოფის ფილტვები უკვე მომწიფებულია და რესპირატორული დარღვევების განვითარების რისკი არ არსებობს.
მძიმე გესტაციური დიაბეტის დროს ან / და გართულებების განვითარების დროს, რეკომენდებულია ადრეული მშობიარობა, რომლის ოპტიმალური პერიოდია ორსულობის 37-ე კვირა.
ქალის მენჯის ნორმალური ზომით რეკომენდებულია ნაყოფის მცირე ზომა და მისი ხელმძღვანელის პრეზენტაცია, მშობიარობა მშობიარობის გზით. მშობიარობა საკეისრო კვეთით, ჩვეულებრივ, ხორციელდება გართულებების შემთხვევაში, აგრეთვე ნაყოფის დიდი ზომების დროს.
დაავადება საშიშია ნაყოფისთვის, ჰიპერინსულინემიის განვითარება, რაც, თავის მხრივ, შეიძლება გამოიწვიოს სასუნთქი სისტემის ფუნქციის დაქვეითებამ.
ორსულობის დროს გესტაციური დიაბეტისთვის დიეტა
ორსულობის დროს გესტაციური დიაბეტისთვის დიეტა, უპირველეს ყოვლისა, მიზნად ისახავს სისხლში გლუკოზის დონის შემცირებას. რეკომენდებულია დიეტა, რომელიც შეიცავს 40-45% ნახშირწყლებს და 20-25% ცხიმს. ცილოვანი საკვების რაოდენობა გამოითვლება 1 კგ წონაზე 2 გრ ცილის შეფარდების საფუძველზე. არ არის გამორიცხული, რომ ვიტამინიდან ბოსტნეული, საკონდიტრო ნაწარმი, ცხიმოვანი და შემწვარი საკვები, ღვიძლი, თაფლი, კვერცხი, მყისიერი საკვები, მაიონეზი და სხვა სამრეწველო საწებელი. ხილი და კენკრა უნდა მოხმარდეს ზომიერად, უპირატესობას ანიჭებს არა ძალიან ტკბილს (მოცხარი, ბეწვი, მწვანე ვაშლი, ალუბალი, მოცვი). რეკომენდებულია დიეტაში უცხიმო ხორცი, თევზი და ყველი, მარცვლეული, რთული ჯიშების მაკარონი, კომბოსტო, სოკო, zucchini, ბელი წიწაკა, პარკოსნები, მწვანილი. ორსულობის დროს გესტაციური შაქრიანი დიაბეტის მქონე პაციენტებმა უნდა უზრუნველყონ საკმარისი რაოდენობით ვიტამინებისა და მინერალების მიღება ნაყოფის განვითარებისთვის.
საკვები უნდა იყოს წილადი (მცირე ულუფებით დღეში 6-8 კვება). უპირატესობა უნდა მიენიჭოთ მოხარშულ, გამომცხვარ და ორთქლზე მიღებულ კერძებს, ასევე ახალ ბოსტნეულის სალათებს. გარდა ამისა, რეკომენდებულია დღეში მინიმუმ 1.5 ლიტრი სითხის გამოყენება.
ორსულობის შემდეგ გესტაციური დიაბეტის მქონე პაციენტს რეკომენდებულია გარკვეული დროით დაიცვას დიეტა და აკონტროლოს სისხლში გლუკოზის დონე, რათა შეამციროს ტიპი 2 დიაბეტის რისკი. ნახშირწყლების მეტაბოლიზმის მაჩვენებლები, როგორც წესი, ნორმალიზდება მშობიარობის შემდეგ პირველი თვის განმავლობაში.
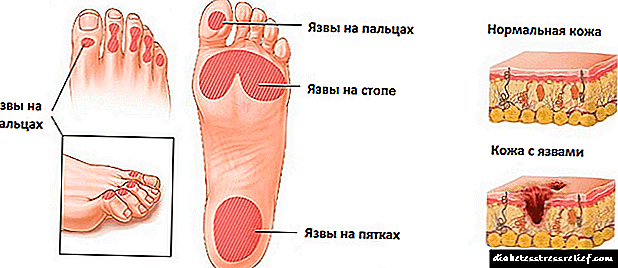
შესაძლო გართულებები და შედეგები
გესტაციური შაქრიანი დიაბეტი ზრდის გართულებების რისკს და მავნე შედეგს, როგორც ორსულებისთვის, ასევე ნაყოფისთვის. დაავადება საშიშია ნაყოფისთვის, ჰიპერინსულინემიის განვითარება, რაც, თავის მხრივ, შეიძლება გამოიწვიოს სასუნთქი სისტემის ფუნქციის დაქვეითებამ. ასევე, პათოლოგიური პროცესი შეიძლება გახდეს დიაბეტური ფეტოპათიის მიზეზი, რომელიც გამოიხატება მაკროსომით, რაც საჭიროებს საკეისრო კვეთას. გარდა ამისა, გესტაციური შაქრიანი დიაბეტი ზრდის ახალშობილთა მშობიარობის ან გარდაცვალების რისკს ადრეულ ახალშობილურ პერიოდში.
ორსულობის დროს გესტაციური დიაბეტის მქონე პაციენტებში უფრო ხშირია უროგენიტალური ტრაქტის ინფექციური დაავადებები, პრეეკლამფსია, ეკლამფსია, ამნისტიური სითხის ნაადრევი გამონადენი, ნაადრევი შობადობა, მშობიარობის შემდგომი სისხლდენა და ორსულობის სხვა გართულებები.
დროული დიაგნოზირებით და ადეკვატური თერაპიით, გესტაციური დიაბეტის პროგნოზი ხელსაყრელია როგორც ორსულ ქალზე, ასევე არ დაბადებულ ბავშვზე.
პრევენცია
გესტაციური შაქრიანი დიაბეტის განვითარების თავიდან ასაცილებლად, რეკომენდებულია:
- ორსულობის დროს ქალის მდგომარეობის მონიტორინგი,
- ჭარბი წონის კორექცია,
- კარგი კვება
- ცუდი ჩვევების დათმობა,
- საკმარისი ფიზიკური დატვირთვა.
ორსული დიაბეტის ძირითადი სიმპტომები

HD– ის მთავარი ნიშანი არის მაღალი შაქარი. დაავადებას თავად აქვს გამოუცნობი კურსი.
ქალმა შეიძლება იგრძნოს წყურვილი, სწრაფად დაღლილი. მადა გაუმჯობესდება, მაგრამ ამავე დროს ის წონაში დაიკლებს.
ქალი ნაკლებად სავარაუდოა, რომ ყურადღება მიაქციოს ასეთ სიმპტომებს, თვლის, რომ ეს ორსულობის შედეგია. და უშედეგოდ. დისკომფორტის ნებისმიერი მანიფესტაცია უნდა ელოდებოდეს მოლოდინ დედას და მან უნდა აცნობოს ექიმს მათ შესახებ.
დაავადების ლატენტური ფორმის სიმპტომები
თუ დაავადება პროგრესირებს, შესაძლებელია შემდეგი სიმპტომები:

- მუდმივი მშრალი პირი (მიუხედავად იმისა, რომ ბევრი სითხე სვამს),
- ხშირი შარდვა,
- უფრო და უფრო მინდა დასვენება
- ხედვა უარესდება
- მადის მატებასთან ერთად იმატებს კილოგრამი წონა.
წყურვილისა და კარგი მადის დროს ძნელია დიაბეტის ნიშნის დადგენა, რადგან ჯანმრთელ ქალში, ბავშვის გაჩენისას, ეს სურვილები ინტენსიურად ვითარდება. აქედან გამომდინარე, დიაგნოზის დასადგენად, ექიმი ავალებს მოლოდინ დედას დამატებით გამოკვლევას.
ორსულობის მკურნალობა
შემთხვევათა უმრავლესობაში (70% მდე), დაავადება რეგულირდება დიეტის მიხედვით. ორსულ ქალს ასევე შეუძლია გლიკემიის დამოუკიდებლად გაკონტროლება.
დიეტა თერაპია HD ემყარება შემდეგ პრინციპებს:

- ყოველდღიური დიეტა არის დაგეგმილი ისე, რომ იგი შეიცავს 40% ცილას, 40% ცხიმს და 20% ნახშირწყლებს,
- ისწავლეთ ფრაგმულად ჭამა: 5-7 ჯერ დღეში 3 საათის ინტერვალით,
- ჭარბი წონის გარდა, კალორიული შემცველობაც უნდა გამოითვალოს: არა უმეტეს 25 კკალ კგ წონაზე. თუ ქალს არ აქვს დამატებითი ფუნტი - 35 კგ კგ-ზე. საკვების კალორიული შემცველობის შემცირება უნდა იყოს ფრთხილად და გლუვი, მკაცრი ზომების გარეშე,
- ტკბილეული, ისევე როგორც თხილი და თესლი, მთლიანად გამორიცხულია დიეტადან. და თუ ნამდვილად გსურთ ტკბილეულის ჭამა, შეცვალეთ იგი ხილით,
- ნუ მიირთმევთ საყინულე საკვებს (noodles, ფაფა, დაფქული კარტოფილი),
- უპირატესობა მიანიჭეთ მოხარშულ და ორთქლის კერძებს,
- დალიეთ მეტი - დღეში 7-8 ჭიქა სითხე,
- გაიარეთ ვიტამინის კომპლექსები ექიმთან, რადგან ეს პრეპარატები შეიცავს გლუკოზას,
- შეეცადეთ შეამციროთ ცხიმის რაოდენობა საკვებში და შეამციროთ ცილა 1,5 გ კგ-ზე. გაამდიდრეთ თქვენი დიეტა ბოსტნეულით.
დაიმახსოვრე, რომ ვეღარ მოითმენს მოლოდინის დედას კატეგორიულად, რადგან შაქარი იზრდება საკვების ნაკლებობისგან.
თუ დიეტამ არ მისცა მოსალოდნელი შედეგი, და გლუკოზის დონე მაღალია, ან პაციენტს აქვს შარდის ცუდი ტესტი, ნორმალური შაქრით, ინიშნება ინსულინის თერაპია.

დოზირება და შესაძლო შემდგომი კორექტირება განისაზღვრება მხოლოდ ექიმის მიერ ორსული ქალის წონის და გესტაციური ასაკის საფუძველზე.
ინექციების გაკეთება დამოუკიდებლად შეიძლება გაკეთდეს ენდოკრინოლოგის მიერ. ჩვეულებრივ, დოზა იყოფა ორ დოზად: დილით (საუზმეზე ადრე) და საღამოს (ბოლო კვებამდე).
ინსულინის თერაპია არავითარ შემთხვევაში არ აუქმებს დიეტას, ის მუდმივად გრძელდება ორსულობის მთელი პერიოდის განმავლობაში.
მშობიარობის შემდგომი დაკვირვება
გესტაციურ დიაბეტს აქვს ერთი თვისება: ის არ ქრება მშობიარობის შემდეგაც.
თუ ორსულ ქალს აქვს HD, მაშინ 5 – ჯერ იზრდება მისი დიაბეტის დანიშვნის ალბათობა.
ეს ძალიან დიდი რისკია. ამიტომ, ქალი მუდმივად აღინიშნება მშობიარობის შემდეგ. ასე რომ, 1,5 თვის შემდეგ, მან აუცილებლად უნდა შეამოწმოს ნახშირწყლების მეტაბოლიზმი.
თუ შედეგი დადებითია, შემდგომი მონიტორინგი ხორციელდება სამ წელიწადში ერთხელ. მაგრამ თუ გლუკოზის ტოლერანტობის დარღვევა გამოვლენილია, სპეციალური დიეტა ვითარდება, ხოლო დაკვირვება წელიწადში 1 ჯერ იზრდება.
ამ შემთხვევაში ყველა შემდგომი ორსულობა უნდა დაიგეგმოს, რადგან დიაბეტი (ჩვეულებრივ, 2 ტიპი) შეიძლება განვითარდეს დაბადებიდან რამდენიმე წლის შემდეგ. უნდა გაიზარდოს ფიზიკური დატვირთვა.
ახალშობილებში დედების ახალშობილები ავტომატურად მიეკუთვნებიან ჩვილების სიკვდილიანობის რისკის ჯგუფს და იმყოფებიან მუდმივი სამედიცინო ზედამხედველობით.