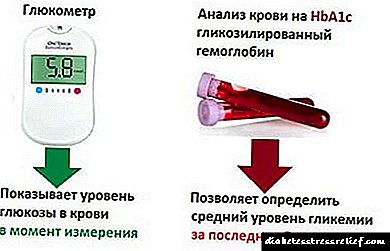
შაქრიანი დიაბეტის ტიპის 2 სუპრესანტები ტიპი: ჩამონათვალი
რეკომენდაციების მიხედვით ჯანმო (ჯანმრთელობის მსოფლიო ორგანიზაცია) შაქრიანი დიაბეტის ტიპი 2-ის მკურნალობისას განსაკუთრებული მნიშვნელობა ენიჭება სწორ კვებას და ფიზიკური ვარჯიშის გამოყენებას. განსაკუთრებით მნიშვნელოვანია, რომ ამ პრეპარატების გამოყენების მაქსიმალური გამოყენება დიაბეტის გამოვლენის შემდეგ პირველ წლებში მოხდეს, რადგან ეს მნიშვნელოვნად აუმჯობესებს დაავადების პროგნოზს და, აგრეთვე, ხელსაყრელ საფუძველს ქმნის საჭიროების შემთხვევაში მედიკამენტების გამოყენებისთვის.
რა თქმა უნდა, ყველა პაციენტს არ აქვს დიეტის კომბინაცია და ფიზიკური აქტივობა საკმარისია სისხლში შაქრის ნორმალური დონის შესანარჩუნებლად, განსაკუთრებით გახანგრძლივებული დიაბეტით. ამ შემთხვევებში ინიშნება შაქრის შემცირების ტაბლეტები.
ზოგიერთ პაციენტში, შაქრის შემამცირებელი წამლების რეცეპტი საჭიროა იმ მომენტიდან, როდესაც დიაბეტი გამოვლინდა, სისხლში შაქრის დონე იმდენად მაღალია. ხშირად ეს გამოწვეულია დაავადების გვიან გამოვლენით. ყოველივე ამის შემდეგ, ჩვენ ვიცით, რომ შაქრიანი დიაბეტის ტიპი 2 შეიძლება დიდხანს გაგრძელდეს პაციენტისთვის თითქმის imperceptible.
გაითვალისწინეთ, რომ დიაბეტის მკურნალობისას მთავარი მიზანი არის სისხლში შაქრის დონის მაქსიმალურად შენარჩუნება ნორმალურის დაცვით, აუცილებელია მისი მიღწევა მედიცინის არსენალში არსებული ყველა საშუალებით. მისი განხორციელებისთვის ყველაზე რაციონალური გზით უნდა იქნას გამოყენებული დიეტა, ფიზიკური დატვირთვა და შაქრის შემამცირებელი მედიკამენტები.
თანამედროვე შაქრის შემცირების ტაბლეტები
ბოლო წლების განმავლობაში, შაქრის შემამცირებელი წამლების არჩევანი მნიშვნელოვნად გაფართოვდა.
მათ შორის, რამდენიმე ჯგუფი შეიძლება განასხვავოს მოქმედების პრინციპის მიხედვით:
1. წამლები, რომლებიც აძლიერებენ პანკრეასის მიერ ინსულინის სეკრეციას.
2. პრეპარატები, რომლებიც აუმჯობესებენ ინსულინის მოქმედებას უჯრედულ დონეზე (ინსულინის მგრძნობელობის გაზრდა).
3. წამლები, რომლებიც ამცირებენ ნახშირწყლების შეწოვას ნაწლავში.
რა თქმა უნდა, პრეპარატის არჩევანი ან მათი კომბინაცია თითოეულ ინდივიდუალურ შემთხვევაში, ისევე როგორც დოზის შერჩევა, მთლიანად ექიმის კომპეტენციაში შედის. ამრიგად, სამკურნალო საშუალებების მახასიათებლებს, რომლებიც ქვემოთ მოცემულია, არავითარ შემთხვევაში არ შეიძლება ჩაითვალოს მათი გამოყენების სახელმძღვანელო!
ნებისმიერ წამალს აქვს ორი სახელი: საერთაშორისო, ფაქტობრივი აქტიური ნივთიერების აღმნიშვნელი, აგრეთვე კომერციული (ვაჭრობა). იგივე ნივთიერება შეიძლება ჰქონდეს ამ უკანასკნელთაგან ბევრს, რადგან სხვადასხვა მწარმოებლები თავიანთ პროდუქტებს სხვადასხვა სახელს ატარებენ, მათ შორის სხვადასხვა ქვეყნებში მიწოდებისთვის. პაციენტმა უნდა იცოდეს თავისი მედიცინის საერთაშორისო სახელწოდება. ის ყოველთვის მითითებული იქნება კომერციის გვერდით შეფუთვაზე (ჩვეულებრივ, მცირე ასოებით)!
ქვემოთ მოცემულია წამლების საერთაშორისო სახელები, და ფრჩხილებში კომერციული.
პანკრეასის გამაძლიერებელი მედიკამენტები
ამ ჯგუფში შედის სულფონილურუას ჯგუფის კარგად ცნობილი მედიკამენტები (მათ შორის ბევრია. მათ შემდეგ ჩამოვთვლით მათ) და ახალ სამკურნალო პრეპარატებს რეპაგლინიდს (ნოვონორმი) და ნატატლინიდი (Starlix).
ყველაზე ხშირად გამოყენებული სულფონილურაზებია: გლიბენკლამიდი (Maninil), გლიკლაზიდი (Diabeton MV), გლიციდონი (Glurenorm), გლიმიპრიდი (Amaryl).
ყველა ამ წამლის მოქმედების მექანიზმი ძირითადად არის პანკრეასის მიერ ინსულინის გამოყოფის სტიმულირება, რაც იწვევს სისხლში შაქრის დაქვეითებას.
ერთი და იგივე წამლის მოქმედებაზე რეაქცია შეიძლება განსხვავდებოდეს სხვადასხვა პაციენტებში (ეფექტის სრული ნაკლებობით).
თითოეულ ამ მედიკამენტს აქვს საკუთარი მახასიათებლები, რომელსაც ექიმი ითვალისწინებს, დანიშვნებს კონკრეტული პაციენტისთვის. ყველაზე მნიშვნელოვანი განსხვავებები მოქმედების ხანგრძლივობას უკავშირდება.
გლიბენკლამიდი და გლიკლაზიდი ამცირებს შაქრის დონის შემცირებას დაახლოებით 12 საათის განმავლობაში, ამიტომ ისინი ინიშნება დღეში ორჯერ, დილით და საღამოს.
გლივიდონს აქვს მოქმედების ოდნავ ხანმოკლე პერიოდი; მისი მიღება შესაძლებელია დღეში 3 ჯერ (ძირითადი საკვების მიღებამდე).
განსაკუთრებით მოკლე მოქმედების პერიოდი რეპაგლინიდში და ნატატლინიდში. ამ მედიკამენტებში მოქმედება სწრაფად იწყება და გრძელდება მხოლოდ სისხლში შაქრის დონის შემდგომი კვების დროს. ამიტომ მათ უწოდებენ სისხლში შაქრის საკვების მარეგულირებლებს.
ყველაზე გახანგრძლივებული ეფექტი არის გლიმიპირიდი, ეს პრეპარატი მრავალ პაციენტში შეიძლება გამოყენებულ იქნას დღეში ერთხელ. ახლა ასევე არსებობს გლიკლაზიდის ხანგრძლივი მოქმედების ვერსია - Diabeton MV.
ინსულინის სეკრეციის გაძლიერებისას წამლების გამოყენების მთავარი არასასურველი გვერდითი მოქმედებაა ჰიპოგლიკემია.
ყველა ეს პრეპარატი უკუნაჩვენებია 1 ტიპის დიაბეტისთვის, ორსულობისა და ლაქტაციის პერიოდში, მწვავე პირობებში (დიაბეტური კომა, მიოკარდიუმის ინფარქტი, ინსულტი და ა.შ.), ასევე ინდივიდუალური შეუწყნარებლობისთვის.
ამ ჯგუფის მედიკამენტებს აზრი არ აქვთ ერთმანეთთან კომბინაციაში. მეტფორმინთან კომბინაცია (იხ. ქვემოთ), ამის საპირისპიროდ, შეიძლება ძალიან ეფექტური იყოს. ზოგიერთი ამ წამლის წარმატებით გამოყენება შეიძლება ინსულინთან ერთად.
ინსულინის სენსიბილიზაციის წამლები
ამ ჯგუფში შედის დიდი ხნის განმავლობაში ცნობილი ნარკოტიკების მეტფორმინი (Siofor, Glucofage) და ახლები - პიოგლიტაზონი (Actos), როზიგლიტაზონი (Avandia).
მეტფორმინი აუმჯობესებს შაქრის შეწოვას სხეულის უჯრედების მიერ, პანკრეასის მიერ ინსულინის გამოყოფის გაზრდის გარეშე. იგი განსაკუთრებით წარმატებით გამოიყენება მეორე ტიპის დიაბეტის მქონე პაციენტებში, რომლებსაც აქვთ ჭარბი წონა. მეტფორმინი არ ზრდის მადას (ეს ეფექტი ზოგჯერ აღინიშნება სულფონილურას პრეპარატებში). მეტფორმინის მიღებისას პრაქტიკულად არ არის ჰიპოგლიკემია.
მეტფორმინი არ გამოიყენება ღვიძლის ან თირკმლების ფუნქციის დარღვევისთვის, გულის უკმარისობისთვის, ასევე შაქრის შემცირების აბი - ორსულობისა და მწვავე პირობების დროს (დიაბეტური კომა, გულის შეტევა, ინსულტი და ა.შ.), ინდივიდუალური შეუწყნარებლობა.
მეტფორმინი შეიძლება გამოყენებულ იქნას წამლებთან ერთად, რაც აძლიერებს ინსულინის გამოყოფას პანკრეასის მიერ, ასევე ინსულინთან ერთად.
როდის საჭიროა ინსულინი?
იმისდა მიუხედავად, რომ შაქრიანი დიაბეტი ტიპის 2-ით, მისი ინსულინის დიდი ნაწილი იხსნება, დროთა განმავლობაში, ზოგიერთ პაციენტს შეიძლება კვლავ მოითხოვდეს ინსულინის მკურნალობა.
ეს ჩვეულებრივ ასოცირდება პანკრეასის ფუნქციონირების დაქვეითებასთან, რაც ინსულინისადმი მგრძნობელობის შემცირების პირობებში იწვევს დიაბეტის სერიოზულ დეკომპენსაციას.
ინსულინი ინიშნება 2 ტიპის შაქრიანი დიაბეტისთვის, სისხლში შაქრის მაღალი შემცველობით, თუ მისი შემცირების ყველა სხვა საშუალება არაეფექტურია (დიეტა, ვარჯიში, შაქრის შემამცირებელი ტაბლეტები და მათი კომბინაციები).
ინსულინის დანიშვნა ხშირად აშინებს პაციენტს, ზოგჯერ იმდენად, რამდენადაც იგი უარს ამბობს მკურნალობაზე. ეს ძალიან არასწორი პოზიციაა, რადგან დიაბეტის მკურნალობის მთავარი მიზანი არის სისხლში შაქრის დონის შენარჩუნება რაც შეიძლება ნორმაში.
მაღალი შაქრით ორგანიზმისთვის მიყენებული ზიანი არ არის შედარებული ინსულინთერაპიის საწყის პერიოდში დროებითი უხერხულობებით!
სიტუაცია ყველაზე არასახარბიელო (და საკმაოდ ხშირი!) ასეთია. ინსულინი ინიშნება 2 ტიპის დიაბეტის მქონე პაციენტისთვის, მაგრამ მისი სისხლში შაქრის დონე ჯერ კიდევ მაღალია. ფაქტია, რომ ინსულინის დანიშვნის უბრალო ფაქტი არ იძლევა სისხლში შაქრის დონის ნორმალიზებას.
ინსულინის დანიშვნის შემდეგ, მშფოთვარე და ხშირად ხანგრძლივი სამუშაო რჩება როგორც ექიმისთვის, ასევე პაციენტისთვის. აუცილებელია კონტროლი გაზარდოს სისხლში შაქრის მაჩვენებლებზე, დაეუფლოს ახალ ცოდნას (”პურის ერთეულის” კონცეფცია, როგორც ნახშირწყლების რაოდენობრივი ზომა და ა.შ.) და უნარ-ჩვევები (ინექციის ტექნიკა და ა.შ.).
ასევე მნიშვნელოვანია გვესმოდეს, რომ ინსულინის დოზა კომპენსაციის მისაღწევად, ტიპი 2 დიაბეტის მქონე პაციენტში, შემცირებული მგრძნობელობის გათვალისწინებით, შეიძლება საკმაოდ მაღალი იყოს. პაციენტებს ზოგჯერ ეშინიათ ინსულინის "დიდი" დოზების, თუმცა ეს ნივთიერება თავისთავად არ არის მავნე, რადგან ის ყველა ადამიანის სხეულშია.
ინსულინის თერაპიის არასასურველი შედეგი შეიძლება იყოს წონის მომატება. ეს უნდა იქნას გათვალისწინებული და თუ ეს ტენდენცია მოხდა, შეეცადეთ კიდევ უფრო შემცირდეს კალორიების მიღება.
ზოგჯერ, ინსულინი შეიძლება საჭირო გახდეს, როგორც დროებითი ზომა. ეს შესაძლებელია მძიმე დაავადებებით, მაგალითად, პნევმონია, ჩირქოვანი პროცესები, გულის შეტევა, ინსულტი და ა.შ.
ფაქტია, რომ ორგანიზმში რაიმე სერიოზული დარღვევა იწვევს სისხლში შაქრის გაუარესებას. სიტუაცია შესაძლოა საფრთხეს შეუქმნას დიაბეტური კომა განვითარებას. ინსულინის თერაპიის პერიოდი, შაქრიანი დიაბეტის მწვავე შემთხვევებში, დიაბეტის დროს სხვადასხვა დროს გრძელდება, ჩვეულებრივ, სტაბილურ გაუმჯობესებამდე. შემდეგ, სისხლში შაქრის კონტროლის ქვეშ, ინსულინის გაუქმება შეიძლება. გარდა ამისა, ინსულინი დროებით ინიშნება ძირითადი ოპერაციების პერიოდის განმავლობაში.
ი.ი. დედოვი, E.V. სურკოვა, A.Yu. მაიორი
ზოგადი მიმართულებები ტიპი 2 დიაბეტის სამკურნალო მკურნალობაში
დაავადების წარმატებული მკურნალობის ერთ-ერთი მთავარი პირობა არის პათოლოგიების ადრეული შესაძლო გამოვლენა. თანამედროვე დიაგნოზს შეუძლია გამოავლინოს გადახრები, უჯრედის სწორი რეაგირების დარღვევის ეტაპზე, სისხლში გლუკოზის მატებაზე.

დიაგნოზის დასმის შემდეგ გამოიყენება აგრესიული თერაპია, რაც შესაძლებელს ხდის უმოკლეს დროში მიაღწიოთ სამიზნე გლიკემიური მნიშვნელობებს. როგორც ერთფეროვანი, ასევე კომბინირებული თერაპია შეიძლება გამოყენებულ იქნას, სპეციფიკური გადაწყვეტილება მიიღება დამსწრე ექიმის მიერ დაავადების კურსის ეტაპზე და მახასიათებლებზე.
მიღებული ანალიზების საფუძველზე რეგულარული სამედიცინო გამოკვლევების ჩატარების შემდეგ შესაძლებელია ტექნიკის კორექტირება. გარდა ამისა, საჭიროების შემთხვევაში, ტარდება ინსულინის თერაპია, რის გამოც ხდება კომპენსაცია ნახშირწყლების მეტაბოლიზმის გაუმართაობით.
მედიკამენტური თერაპიის, მედიკამენტების ჯგუფის დანიშვნის შესახებ მითითებები
მედიკამენტების მიღების დაწყების შემდეგ, ნორმალიზებულ მნიშვნელობებში ინსულინის სეკრეციის თვითრეგულირების ალბათობა მნიშვნელოვნად შემცირდება, უმეტეს შემთხვევაში, ჯირკვალი მთლიანად ატროფიულია. დიაგნოზის დასმის შემდეგ ადრეულ ეტაპზე, დიეტური ზომები, საავტომობილო აქტივობის ზრდა და ცხოვრების წესის შეცვლა ხდება. მხოლოდ იმ შემთხვევაში, თუ ამ მეთოდებით დაავადების განკურნება არაეფექტურია, ინიშნება წამლის თერაპია.

ზეპირი მედიკამენტები სამ ტიპად იყოფა.
| მედიკამენტები | აღწერა |
|---|---|
| საიდუმლოებანი | მათ შეუძლიათ მნიშვნელოვნად გაზარდონ ინსულინის სეკრეცია, სისხლში ოპტიმალური კონცენტრაცია შეირჩევა დოზის ცვლილების გამო. ეფექტის დროის მიხედვით შეიძლება იყოს ხანმოკლე ან გახანგრძლივებული მოქმედება. კლინიდები პირველ ჯგუფს მიეკუთვნებიან, სულფონილურას წარმოებულები უკავშირდება მეორე ჯგუფს. |
| აქტიური ნივთიერებები, რომლებიც ამცირებენ ინსულინის წინააღმდეგობას, უჯრედებს უბრუნებენ სისხლში ინსულინის ადექვატური რეაგირების უნარს | აქტიური ნივთიერებაა თიაზიდოლინდიონესი და ბიგანუანიდები. |
| ნაწლავის ნაწლავის გლუკოზა | ის არ შედის სისხლში და ბუნებრივად გამოიყოფა ორგანიზმიდან. ნარკოტიკების ამ ჯგუფში შედის α- გლუკოზიდაზას ინჰიბიტორები. |
შაქრის შემამცირებელი წამლების სახეები

შაქრის შემამცირებელი წამლების სახეები
კონკრეტული მედიკამენტების რეცეპტი შეიძლება შესრულდეს მხოლოდ სწორი დიაგნოზის შემდეგ. აქტიური ნივთიერებების მოქმედება უნდა შეესაბამებოდეს მეორე ტიპის შაქრიანი დიაბეტის გამომწვევ მიზეზს და მიზნად ისახავს მის აღმოფხვრას. შემოთავაზებულია ხშირად გამოყენებული ნარკოტიკების სია.
სეკლეოგენები (ინსულინის სტიმულატორები)
ძალიან პოპულარული მედიკამენტები, რომლებიც დამზადებულია სულფონილურეაზე დაყრდნობით, ხასიათდება სხვადასხვა ეფექტურობით და შთანთქმის სიჩქარით. საჭიროა მკაცრი დოზირება, დოზის გადაჭარბებამ შეიძლება გამოიწვიოს ჰიპოგლიკემია. ეს არის პათოლოგიური მდგომარეობა, რომელიც გამოწვეულია სისხლში გლუკოზის კონცენტრაციის მკვეთრი შემცირებით. ფილტვების სტადიებს ახასიათებს ფერმკრთალი კანი, ოფლიანობა და პალპიტაცია. მძიმე ფორმებში ჩნდება ცნობიერების დაბნეულობა, მეტყველების დარღვევა, მოძრაობის დაკარგვა და ორიენტაცია. პაციენტი შეიძლება კომაში ჩავარდეს.

პანკრეასის ბეტა უჯრედები ასტიმულირებენ აქტიურ ნივთიერებასთან, რაც იწვევს ინსულინის სეკრეციის მატებას. ხანგრძლივობა შემოიფარგლება უჯრედების სიცოცხლისუნარიანობით.
- სარგებელი. მათ აქვთ გამოხატული თერაპიული ეფექტი, ამცირებენ HbA1C– ს 2% –ით და ასტიმულირებენ სეკრეციის ადრეულ პიკს. მხოლოდ კალიუმის არხები იბლოკება. პაციენტები, რომლებიც იღებენ ასეთ მედიკამენტებს, კორონარული სინდრომის ეტაპზე ინსულინზე ვერ გადადიან.
- ნაკლოვანებები. მიღების დროს, ჩნდება შიმშილის მწვავე შეგრძნება, პაციენტის წონა იზრდება დაჩქარებული ტემპით.
უკუჩვენებებში შედის ორსულობა და ძუძუთი კვება, ბეტა უჯრედების აშკარა ნაკლებობა, ფარისებრი ჯირკვლის ატროფია.
მანილილი

თანამედროვე წამალი, მეორე თაობას მიეკუთვნება, აქვს გამოხატული შაქრის შემამცირებელი ეფექტი. ის მეტაბოლიზდება ღვიძლის უჯრედებით, არ უარყოფითად მოქმედებს თირკმელებზე. მაქსიმალური სადღეღამისო დოზა არ შეიძლება აღემატებოდეს 20 მგ, ხანდაზმულებში დოზა მცირდება 10 მგ-მდე. ტაბლეტები მიიღება დღეში ორჯერ, დოზა კორექტირდება დაავადების სიმძიმის გათვალისწინებით. ეფექტი ფასდება 4 კვირის განმავლობაში უწყვეტი გამოყენების შემდეგ, თუ დადებითი ცვლილებები არასაკმარისია, მაშინ უნდა გადახვიდეთ კომბინაციურ მკურნალობაზე.
დიაბეტი

იგი მეორე ადგილზეა ადმინისტრირების სიხშირით, ახდენს ინსულინის სეკრეციის ადრეულ მაქსიმუმს სიმულაციას, არა მხოლოდ შეუძლია სისხლში შაქრის დაქვეითებას, არამედ გააუმჯობესოს მისი რევოლოგიური პარამეტრები. იგი დადებით გავლენას ახდენს სისხლის მიწოდებაზე, არ იძლევა ბადურის პათოლოგიების განვითარებას, გამოირჩევა ანტიოქსიდანტური თვისებებით. დაავადების სტადიიდან გამომდინარე, მისი გამოყენება შეიძლება დღეში ერთხელ ან ორჯერ. პირველი ეფექტი განისაზღვრება ადმინისტრაციის დაწყებიდან ერთი კვირის შემდეგ, სადღეღამისო დოზის მომატება ნებადართულია მხოლოდ შარდისა და სისხლის ანალიზით. მაქსიმალური მიღება არ შეიძლება აღემატებოდეს 320 მგ დღეში.
გლიმეპირიდი

ეხება მესამე თაობის მედიკამენტებს, ათავისუფლებს ინსულინს 24 საათის განმავლობაში, შეიძლება დაინიშნოს მიოკარდიუმის ინფარქტი. მიღების შემდეგ, სხეული არ გროვდება, გამოიყოფა შარდით და განავლით. იგი მიიღება დღეში ერთხელ, ხარისხის საფეხური და საწყისი დოზაა 1 მგ. მოქმედების ეფექტურობის შეფასება ხდება ერთი კვირის მკურნალობის შემდეგ, დადგენილი პრეპარატის ოდენობის ცვლილებები ნებადართულია მხოლოდ შარდისა და სისხლის ანალიზის შემდეგ. სხვა მედიკამენტზე გადასვლისას არ შეიძლება განისაზღვროს ზუსტი თანაფარდობა სხვადასხვა წამლების დოზებს შორის.
ალფა გლუკოზიდაზას ინჰიბიტორები
შაქრის შემამცირებელი მედიკამენტები: ალფა გლუკოზიდაზის ინჰიბიტორები
ჩვენს ქვეყანაში, ამ ეფექტური მედიკამენტების დიდი ოჯახიდან, მხოლოდ ერთმა აგენტმა გაიარა სახელმწიფო რეგისტრაცია - აკარბოზა. Acarbose მოქმედებს როგორც ფილტრი, ხელს უშლის რთული ნახშირწყლები სისხლში არ შეიწოვება. იგი შებოჭილია წვრილი ნაწლავის ფერმენტთან და არ აძლევს მას საშუალებას, რომ დაიშალოს რთული პოლისაქარიდები. ამრიგად, ჰიპერგლიკემიის განვითარება აღკვეთილია.

- სარგებელი. ის გავლენას არ ახდენს გლუკოზის დონეზე, არ ასტიმულირებს მის წარმოებას. დადებითი გავლენა სხეულის წონაზე, პაციენტი იწყებს წონის ზომიერად დაკლებას. ეფექტი მიიღწევა იმის გამო, რომ გაცილებით მცირე რაოდენობით კალორიული გლუკოზა შემოდის სხეულში. პრაქტიკაში დამტკიცებულია, რომ აკკარტოზის გახანგრძლივებული გამოყენების შედეგად, სისხლძარღვთა ათეროსკლეროზის მიმდინარეობა მნიშვნელოვნად შენელდება, ისინი ზრდიან მათ პატენტირებას, ხოლო კაპილარული კედლების გლუვი კუნთების მოქმედება უმჯობესდება. პრეპარატი არ შეიწოვება სისხლში, რაც გამორიცხავს შინაგანი ორგანოების პათოლოგიების წარმოქმნას.
- ნაკლოვანებები. ნაწლავებში, ფერმენტების მიერ დამუშავებული ნახშირწყლების დიდი რაოდენობით გამო, იწყება ფერმენტაცია, რამაც შეიძლება გამოიწვიოს bloating და დიარეა. პრეპარატის ეფექტურობა გაცილებით ნაკლებია, ვიდრე მეტფორმინის და სულფონილურას წარმოებულები.
აკრძალულია ღვიძლის ციროზით დაავადებული პაციენტებისთვის, ნაწლავების სხვადასხვა სახის ანთება, თირკმლის უკმარისობა, ორსული და მეძუძური დედები. გვერდითი მოვლენები თითქმის არ გვხვდება.
იგი მიიღება ჭამის წინ, საწყისი დოზა შეადგენს სამჯერ 50 მგ თითოეულს. მკურნალობაში პრეპარატის მიღებიდან 4 კვირის შემდეგ, თქვენ უნდა დაისვენოთ.
გლუკობეი

მიკრობული წარმოშობის ფსევდოტრასრაქარიდი, ახდენს გავლენას ათვისებული გლუკოზის ოდენობაზე, ასტაბილურებს მის სისხლში დღის განმავლობაში. მაქსიმალური კონცენტრაცია ხდება მიღებიდან 2 საათის შემდეგ, გამოიყოფა ნაწლავებით (50%) და თირკმელებით (50%). ეფექტურობა შემოწმებულია მედიკამენტური თერაპიის 4 კვირის შემდეგ, ინდიკატორების მიხედვით, სადღეღამისო დოზა შეიძლება გაიზარდოს 200 მგ დღეში სამჯერ. ადსორბენტებთან კომბინირებული გამოყენება არ არის რეკომენდებული.
მიგლიტოლი

ეს არის ალფა გლუკოზიდის ინჰიბიტორი, ჰიპოგლიკემიური პრეპარატი. საწყისი დოზა 25 მგ-მდე სამჯერ დღეში, ეფექტურობის ტესტი ტარდება დაახლოებით 4-8 კვირის შემდეგ. ლაბორატორიული ტესტების საფუძველზე, დოზა რეგულირდება და შეიძლება გაიზარდოს 100 მგ-მდე ერთდროულად. როგორც გვერდითი მოვლენა შეიძლება მოხდეს bloating, დიარეა, მეტეორიზმი და იშვიათად კანის გამონაყარი. არ არის რეკომენდებული ნაწლავის დაავადებებთან ერთად მიღება, ნაწლავის წვრილი ნაწლავის ობსტრუქცია და წყლულოვანი პათოლოგიები. ამცირებს პროპრანოლოლის და რანიტიდინის ხელმისაწვდომობას.
ოქსიდი

ალფა-გლუკოზის კონკურენტული ინჰიბიტორი, რომელიც ანადგურებს პოლისაქარიდებს. ის აფერხებს გლუკოზის წარმოქმნას და შეწოვას, ამცირებს მის კონცენტრაციას სისხლში. ეს უარყოფითად არ მოქმედებს β- გლუკოზიდდაზის მოქმედებაზე. პრეპარატი ნელა შეიწოვება სისხლში, რაც ამცირებს უარყოფითი რეაქციების რისკს და სწრაფად გამოიდევნება სხეულიდან განავლით. აკრძალულია პაციენტებში დიაბეტური კომაის დადგენა ნაწლავის რთული ქირურგიული ჩარევისა და ნაწლავის პათოლოგიური პირობების შემდეგ.
გლიტაზონის პრეპარატები
დღეს მედიცინა იყენებს ამ ჯგუფის ორ თერაპიულ აგენტს: პიოგლიტაზონი და როზიგლიტაზონი.

აქტიური ნივთიერებები ასტიმულირებს კუნთებისა და ძვლის უჯრედების უჯრედების რეცეპტორებს, რაც იწვევს წარმოქმნილი ინსულინის რაოდენობის ზრდას. პერიფერიული ქსოვილები იწყებენ უკეთესად რეაგირებენ ენდოგენური ინსულინის არსებობაზე.

- სარგებელი. განიხილებოდა ყველაზე ეფექტური მედიკამენტი ორალურ მედიკამენტებს შორის. სისხლში ლიპოლიზის ბლოკირების გამო, თავისუფალი ცხიმოვანი მჟავების რაოდენობა მცირდება, ქსოვილის გადანაწილება ხდება კანქვეშ. აქტიური ნივთიერებები ზრდის მაღალი სიმკვრივის ლიპოპროტეინების პროცენტს, ამცირებს ტრიგლიცერიდების დონეს.
- ნაკლოვანებები. უარყოფითად იმოქმედებს გულ-სისხლძარღვთა სისტემის ფუნქციონირებაზე, მონოთერაპია ამცირებს HbA1C ფიზიოლოგიურ დონეს. ხანგრძლივმა გამოყენებამ შეიძლება გამოიწვიოს სხეულის წონის მომატება.
გამოიყენება როგორც მონოპრეპარატები ან სხვა სამედიცინო მოწყობილობებთან ერთად. ზოგჯერ ისინი იწვევს ორგანიზმში სითხის შეკავებას, ანემია და ღვიძლის ფერმენტების ნორმიდან გადახრა.
დიაბეტის ნორმა

ზედმეტი წონის მქონე პაციენტების მონოთერაპიის დროს ეფექტურად დადგენილი, ასტიმულირებს გამა რეცეპტორებს. ზრდის გლუკოზის ათვისების სიჩქარეს, აუმჯობესებს პლაზმის კონცენტრაციის კონტროლს. მაქსიმალურ დოზებში გახანგრძლივებულმა მოხმარებამ შეიძლება გამოიწვიოს მხედველობა დაქვეითება და უძილობა. ზოგჯერ ხელს უწყობს სასუნთქი სისტემის ინფექციური დაავადებები.
პიოგლერი

იგი ასტიმულირებს γ-რეცეპტორებს, რომლებიც მონაწილეობენ სისხლში გლუკოზის კონცენტრაციის შემცირების პროცესში, ამცირებს ტრიგლიცერიდების რაოდენობას. მას აქვს მაღალი შეწოვა, გამოიყოფა პაციენტის ნაღვლისგან, სისხლში მაქსიმალური კონცენტრაცია მიიღწევა 24 საათის შემდეგ. წონასწორობის კონცენტრაციას შვიდი დღე სჭირდება. არ არის რეკომენდებული ორსული ქალებისა და მეძუძური დედების გამოყენება.
ავანდია

ზრდის ცხიმოვანი ქსოვილის რეცეპტორების მგრძნობელობას ინსულინის მიმართ, ინარჩუნებს და აღადგენს ბეტა უჯრედების ფიზიოლოგიურ ფუნქციას. მნიშვნელოვნად ამცირებს ცხიმოვანი მჟავების დონეს, აუმჯობესებს გლიკემიის კონტროლს. აკრძალულია პაციენტებში, რომლებსაც აქვთ ჰიპერმგრძნობელობა როზიგლიტაზონის, მეძუძური დედებისა და ორსული ქალების მიმართ.
კომბინირებული თერაპია
თუ მონოთერაპია აჩვენა არაეფექტური მაქსიმალური დოზით, მაშინ უნდა დაინიშნოს მკურნალობა რამდენიმე წამლით. კონკრეტული არჩევანის გაკეთება ხდება დაავადების მიმდინარეობის მახასიათებლებისა და პაციენტის სხეულის შესაძლებლობების გათვალისწინებით. ყველაზე ხშირად, შერჩეულია მედიკამენტები, რომლებიც გავლენას ახდენენ ინსულინის სეკრეციის მომატებას და პერიფერიული ქსოვილის მგრძნობელობას. მეორე პრეპარატი დამატებულია მხოლოდ შემოწმების შემდეგ, ხოლო პირველი დოზის შემცირება არ მცირდება.