ინსულინი Apidra Solostar: გამოყენების ინსტრუქცია
ულტრაშორტის ინსულინი მოქმედებას იწყებს 5-15 წუთის შემდეგ, ხოლო მაქსიმალური მოქმედება ხდება ერთ საათში. ძალაშია დაახლოებით 4 საათის განმავლობაში. ამიტომ, თქვენ უნდა შეიყვანოთ იგი ჭამამდე 15 წუთით ადრე, მაგრამ არა უფრო ადრე, წინააღმდეგ შემთხვევაში შესაძლებელია ჰიპოგლიკემიის დაწყება.
მე ვთავაზობ სტატიების წაკითხვას, რომლებიც ქსელში აღმოვაჩინე ულტრასორტული ინსულინის აპრიდას თემაზე.
Apidra® (Apidra®)
აქტიური ნივთიერება: ინსულინის გლულიზინი
დოზის ფორმა: ხსნარი კანქვეშა მიღებისთვის
ხსნარის 1 მლ შეიცავს:
- აქტიური ნივთიერება: ინსულინის გლულიზინი 100 UNITS (3.49 მგ), ექსკრიენტები: მეტაკრესოლი (მ-კრესოლი) 3.15 მგ, ტრომეტამოლი (ტრომეთამინი) 6.0 მგ, ნატრიუმის ქლორიდი 5.0 მგ, პოლისორბატი 20 0.01 მგ , ნატრიუმის ჰიდროქსიდი pH- ის 7.3-მდე, ჰიდროქლორინის მჟავა pH 7.3-მდე, ინექციის წყალი 1.0 მლ-მდე.
აღწერა: სუფთა, უფერო სითხე.
ფარმაკოთერაპიული ჯგუფი: ჰიპოგლიკემიური აგენტი - ინსულინის ხანმოკლე მოქმედებით ანალოგი.
ATX: A.10.A.B.06 ინსულინის გლულიზინი
ფარმაკოდინამიკა
ინსულინის გლულიზინი არის ადამიანის ინსულინის რეკომბინანტული ანალოგი, რომელიც სიმტკიცის ტოლია ადამიანის ჩვეულებრივი ინსულინის მიმართ. ინსულინის კანქვეშა მიღების შემდეგ, გლულინი იწყებს მოქმედებას უფრო სწრაფად და მოქმედების უფრო მოკლე ხანგრძლივობა აქვს, ვიდრე ხსნადი ადამიანის ინსულინი.
ჯანმრთელ მოხალისეებში და შაქრიანი დიაბეტის მქონე პაციენტებში ჩატარებულმა კვლევებმა აჩვენა, რომ ინსულინის კანქვეშა დანიშვნისას, გლულიზინი იწყებს მოქმედებას უფრო სწრაფად და მოქმედების უფრო მოკლე ხანგრძლივობა აქვს, ვიდრე ხსნადი ადამიანის ინსულინი. კანქვეშა მიღებით, სისხლში გლუკოზის დაქვეითების კონცენტრაციის შემცირებით, ინსულინის გლულიზინის მოქმედება იწყება 10-20 წუთში.
ინტრავენურად შეყვანისას, ინსულინის გლულიზინის სისხლში გლუკოზის კონცენტრაციის შემცირების და ადამიანის ხსნადი ინსულინის ეფექტები თანაბარია. ინსულინის გლულიზინის ერთ ერთეულს აქვს იგივე გლუკოზის შემცირების მოქმედება, როგორც ხსნადი ადამიანის ინსულინის ერთი ერთეული.
მე I ფაზაში, პაციენტებში, რომლებსაც აქვთ 1 ტიპის შაქრიანი დიაბეტი, გლუკოზას დაქვეითებული პროფილები ინსულინის გლულიზინი და ხსნადი ადამიანის ინსულინი მიიღეს კანქვეშ, დოზით 0.15 U / კგ სხვადასხვა დროს, სხვადასხვა დროს, შედარებით 15 წუთიან კვებაზე.
კვლევის შედეგებმა აჩვენა, რომ ინსულინის გლულიზინი, რომელიც დაინიშნებოდა ჭამამდე 2 წუთით ადრე, ითვალისწინებდა იგივე გლიკემიური კონტროლი ჭამის შემდეგ, როგორც ხსნადი ადამიანის ინსულინი, რომელიც ინიშნება ჭამამდე 30 წუთით ადრე. ჭამის დაწყებამდე 2 წუთით ადრე, ინსულინის გლულიზინმა უზრუნველყო გლიკემიური კონტროლი ჭამის შემდეგ, ვიდრე ხსნადი ადამიანის ინსულინი, რომელიც ინიშნება ჭამიდან 2 წუთით ადრე.
გლულიზინის ინსულინმა, რომელიც ინიშნება ჭამის დაწყებიდან 15 წუთის შემდეგ, მისცა იგივე გლიკემიური კონტროლი ჭამის შემდეგ, როგორც ხსნადი ადამიანის ინსულინი, რომელიც ინიშნება ჭამიდან 2 წუთით ადრე.
ინსულინის გლულიზინთან, ინსულინ ლისოლიპოსთან და ხსნადი ადამიანის ინსულინთან ერთად ჩატარებული ეტაპის კვლევით, სიმსუქნის მქონე პაციენტთა ჯგუფმა აჩვენა, რომ ამ პაციენტებში ინსულინის გლულიზინი ინარჩუნებს თავის მოქმედებას სწრაფად.
ამ კვლევაში, მთლიანი AUC– ს 20% –ის მიღწევის დრო იყო 114 წთ ინსულინის გლულიზინისთვის, 121 წთ ინსულინის ლისპოპროდისთვის და 150 წთ – ს ხსნადი ადამიანის ინსულინისთვის, და AUC– ს (0-2H) ჩათვლით, რაც ასევე ასახავს გლუკოზის ადექვატურ მოქმედებას, შესაბამისად, იყო 427 მგ / კგ ინსულინის გლულიზინისთვის, 354 მგ / კგ ინსულინის ლისპოპროდისთვის, ხოლო 197 მგ / კგ ადამიანის ხსნადი ინსულინისთვის.
კლინიკური კვლევები
ტიპი 1 დიაბეტი
III ეტაპის 26 – კვირიან კლინიკურ კვლევაში, რომელიც შეადარა ინსულინ გლულიზინს და ინსულინ ლისპროპს, რომელიც კანქვეშ ინიშნება ჭამამდე ცოტა ხნით ადრე (0-15 წუთი), პაციენტები, რომლებსაც აქვთ 1 შაქრიანი დიაბეტი, იყენებენ ინსულინ გლარგინს, როგორც ბაზალური ინსულინი, ინსულინის გლულიზინი შედარებული იყო lispro ინსულინით გლიკემიური კონტროლისთვის, რომელიც შეფასდა გლიკოზილირებული ჰემოგლობინის კონცენტრაციის ცვლილებით (HbA1c) კვლევის ბოლო წერტილის დროს, შედეგთან შედარებით.
12 კვირიანი ეტაპის III კლინიკური გამოკვლევა პაციენტებში, რომლებსაც აქვთ 1 ტიპის შაქრიანი დიაბეტი, რომლებმაც მიიღეს ინსულინ გლარგინი, როგორც ბაზალური თერაპია, აჩვენა, რომ ინსულინის გლულიზინის ადმინისტრირების ეფექტურობა ჭამის შემდეგ დაუყოვნებლივ იყო შედარებული ინსულინის გლულიზინისთან შედარებით, ჭამის დროს (0) -15 წთ) ან ადამიანის ხსნადი ინსულინი (ჭამამდე 30-45 წთ).
პაციენტთა ჯგუფში, რომლებმაც დაასრულეს სასწავლო პროტოკოლი, იმ პაციენტთა ჯგუფში, რომლებმაც მიიღეს ინსულინი გლულიზინი ჭამის წინ, HbA1C– ის მნიშვნელოვნად შემცირება შეინიშნება იმ პაციენტთა ჯგუფთან შედარებით, რომლებმაც მიიღეს ხსნადი ადამიანის ინსულინი.
ტიპი 2 დიაბეტი
ჩატარებული იქნა 26 კვირიანი ეტაპის III კლინიკური ტესტირება, რასაც მოყვება 26 – კვირიანი შემდგომი დაცვა უსაფრთხოების უსაფრთხოების შესწავლის შედეგად, ჩატარდა ინსულინის გლულიზინის (ჭამამდე 0-15 წუთით ადრე) შედარება ადამიანის ხსნადი ინსულინთან (ჭამამდე 30-45 წუთით ადრე), კანქვეშა ინექცია შაქრიანი დიაბეტის ტიპის 2 პაციენტებში, გარდა ამისა, ინსულინ-იზოფანი გამოიყენეს, როგორც ბაზალური ინსულინი.
ამ გამოკვლევაში, პაციენტთა უმრავლესობამ (79%) შეანელა თავისი მოქმედების მცირე ინსულინი იზულინის ინსულინთან ინექციის დაწყებამდე. 58 პაციენტმა შემთხვევითობის დროს გამოიყენეს ზეპირი ჰიპოგლიკემიური მედიკამენტები და მიიღეს მითითებები, რომ გააგრძელონ მათი მიღება იმავე (უცვლელი) დოზით.
ინტენსიური კანქვეშა ინსულინის ინფუზიის დროს ტუმბოს მოქმედების მოწყობილობის გამოყენებით (შაქრიანი დიაბეტის ტიპი 1), 59 პაციენტში, რომლებიც მკურნალობდნენ Apidra® ან ინსულინ ასპარტთან ერთად, კათეტერის ოკლუზიის დაბალი სიხშირე დაფიქსირდა ორივე სამკურნალო ჯგუფში (0,08 გამოკლებით თვეში Apidra®– ით). და ინსულინის ასპარტის გამოყენებისას თვეში 0,15 ოკლუზია), ისევე როგორც ინექციების ადგილზე რეაქციების ანალოგიური სიხშირე (10.3% Apidra® გამოყენებისას და ინსულინის ასპარტის გამოყენებისას 13.3%).
ამავე დროს, 26 კვირის მკურნალობის შემდეგ, პაციენტებმა, რომლებმაც მიიღეს ინსულინის გლულიზინის მკურნალობა, გლიკემიური კონტროლის მისაღწევად, lispro ინსულინთან შედარებით, მოითხოვეს ბაზალური ინსულინის ყოველდღიური დოზების მნიშვნელოვნად მცირე ზრდა, ინსულინის სწრაფი მოქმედება და ინსულინის მთლიანი დოზა.
რასა და სქესი
მოზრდილებში კონტროლირებად კლინიკურ კვლევებში, ინსულინის გლულიზინის უსაფრთხოებასა და ეფექტურობაში განსხვავება არ ყოფილა რასის მიხედვით გამორჩეული ქვეჯგუფების ანალიზში.
შეწოვა და ბიოშეღწევადობა
ფარმაკოკინეტიკური კონცენტრაციისა და დროის მოსახვევებში ჯანმრთელ მოხალისეებში და შაქრიანი დიაბეტით დაავადებულ 1 და 2 ტიპის პაციენტებში აჩვენა, რომ ინსულინის გლულიზინის შეწოვა ადამიანის ხსნად ინსულინთან შედარებით, დაახლოებით 2-ჯერ უფრო სწრაფი იყო და მაქსიმალური პლაზმური კონცენტრაცია (Cmax) იყო დაახლოებით 2 მეტი ჯერ
შაქრიანი დიაბეტის ტიპის 1 პაციენტებში ჩატარებულ გამოკვლევაში, ინსულინის გლულიზინის კანქვეშა შეყვანის შემდეგ 0.15 სე / კგ დოზით, Tmax (მაქსიმალური პლაზმური კონცენტრაციის დაწყების დრო) იყო 55 წუთი, ხოლო Cmax - 82 ± 1.3 μU / მლ შედარებით 82 წუთი Tmax და Cmax 46 ax 1.3 μU / ml ხსნადი ადამიანის ინსულინისთვის. ინსულინის გლულიზინისთვის სისტემურ მიმოქცევაში ყოფნის საშუალო დრო უფრო მოკლე იყო (98 წუთი) ვიდრე ხსნადი ადამიანის ინსულინი (161 წუთი).
შაქრიანი დიაბეტის ტიპი 2 პაციენტებში ჩატარებული კვლევისას, ინსულინის გლულიზინის კანქვეშა შეყვანის შემდეგ 0.2 U / კგ დოზით, Cmax იყო 91 მკგ / მლ, ინტერკულტურული გრძედით 78-დან 104 მკგ / მლ.
ინსულინის გლულიზინის კანქვეშა შეყვანისას წინა მუცლის კედლის, ბარძაყის ან მხრის მიდამოში (დელტოიდური კუნთის რეგიონში), აბსორბცია უფრო სწრაფი იყო, როდესაც მუცლის ღრუს წინა კედლის რეგიონში შეყვანილი იქნა ბარძაყში შემავალი პრეპარატის მიღებასთან შედარებით. დელტოიდური რეგიონიდან შთანთქმის სიჩქარე შუალედური იყო.
ინსულინის გლულიზინის აბსოლუტური ბიოშეღწევადობა კანქვეშა გამოყენების შემდეგ შეადგენდა დაახლოებით 70% (წინა მუცლის წინა კედლიდან 73%, დელტოიდური კუნთის 71-ე და ბარძაყის 68%) და დაბალი პაციენტებით დაავადებული იყო.
განაწილება და გაყვანა
ინსულინის გლულიზინის და ხსნადი ადამიანის ინსულინის განაწილება და ექსკრეცია ინტრავენური შეყვანის შემდეგ ანალოგიურია, განაწილების მოცულობებით 13 ლიტრი და 21 ლიტრი და ნახევარგამოყოფის პერიოდი, შესაბამისად, 13 და 17 წუთი.
ინსულინის გლულიზინის კვლევების კვეთა სენსორული ანალიზით, როგორც ჯანმრთელ პირებში, ასევე 1 და 2 ტიპის დიაბეტის მქონე პაციენტებში, აშკარა ნახევარგამოყოფის ხანგრძლივობა 37-დან 75 წუთამდე იყო.
სპეციალური პაციენტების ჯგუფები
თირკმელების უკმარისობის მქონე პაციენტები
დიაბეტის გარეშე მყოფ პირებში ჩატარებულ კლინიკურ კვლევაში, თირკმელების ფუნქციური მდგომარეობის ფართო სპექტრით (კრეატინინის კლირენსი (CC)> 80 მლ / წთ, 30-50 მლ / წთ, მითითებები
შაქრიანი დიაბეტი, რომელიც მოითხოვს ინსულინის მკურნალობას მოზრდილებში, მოზარდებში და 6 წელზე უფროსი ასაკის ბავშვებში.
უკუჩვენებები
- ჰიპერმგრძნობელობა ინსულინის გლულიზინის მიმართ ან პრეპარატის რომელიმე კომპონენტის მიმართ. ჰიპოგლიკემია. სიფრთხილის ზომები: ორსულობის დროს. ორსულობა და ლაქტაცია: ორსულობა
არ არის ჩატარებული კონტროლირებული კლინიკური კვლევები ორსულ ქალებში Apidra®– ის გამოყენების შესახებ. ორსულ ქალებში ინსულინის გლულიზინის გამოყენების შესახებ მიღებული შეზღუდული რაოდენობა (დაფიქსირებულია ორსულობის 300-ზე ნაკლები შედეგი) არ მიუთითებს მის უარყოფით გავლენა ორსულობის, ნაყოფის ან ახალშობილის ინტრაუტერიული განვითარების შესახებ.
Apidra® SoloStar®– ის გამოყენება ორსულ ქალებში სიფრთხილით უნდა განხორციელდეს. საჭიროა სისხლში გლუკოზის კონცენტრაციის ფრთხილად მონიტორინგი და გლიკემიური კონტროლის შენარჩუნება.
ორსულობამდე ან გესტაციური დიაბეტის მქონე პაციენტებმა უნდა შეინარჩუნონ გლიკემიური კონტროლი მთელი ორსულობის განმავლობაში. ორსულობის პირველი ტრიმესტრის განმავლობაში, ინსულინის საჭიროება შეიძლება შემცირდეს, ხოლო მეორე და მესამე ტრიმესტრების დროს, ეს ჩვეულებრივ შეიძლება გაიზარდოს. დაბადებისთანავე ინსულინის მოთხოვნილება სწრაფად მცირდება.
დოზირება და მიღება
Apidra® უნდა იქნას მიღებული ცოტა ხნის წინ (0-15 წუთის განმავლობაში) ჭამის წინ ან ცოტა ხნის შემდეგ.
Apidra® უნდა იქნას გამოყენებული მკურნალობის რეჟიმებში, რომელიც მოიცავს საშუალო მოქმედების ინსულინს, ან ხანგრძლივი მოქმედების ინსულინს, ან ინსულინის ხანგრძლივ მოქმედებას. გარდა ამისა, Apidra® შეიძლება გამოყენებულ იქნას ორალურ ჰიპოგლიკემიურ საშუალებებთან ერთად. პრეპარატის Apidra®– ის დოზის მიღების წესი შეირჩევა ინდივიდუალურად.
წამლის ადმინისტრირება
Apidra® განკუთვნილია კანქვეშა ინექციისთვის ან ინსულინის უწყვეტი კანქვეშა ინფუზიისთვის, ინსულინის გამოყენებისთვის შესაფერისი სატუმბი მოწყობილობის გამოყენებით.
შთანთქმის სიჩქარეს და, შესაბამისად, მოქმედების დაწყებასა და ხანგრძლივობას შეიძლება გავლენა იქონიოს: ადმინისტრაციის ადგილზე, ფიზიკურ აქტივობასა და სხვა ცვალებად პირობებში. მუცლის ღრუს წინა კედლის რეგიონში კანქვეშა დანიშვნა უზრუნველყოფს ოდნავ უფრო სწრაფად ათვისებას, ვიდრე ადმინისტრირება სხეულის სხვა ნაწილებთან მიმართებაში (იხ. ფარმაკოკინეტიკის განყოფილება).
სიფრთხილის ზომები უნდა იქნას დაცული, რათა პრეპარატი პირდაპირ არ შევიდეს სისხლძარღვებში. პრეპარატის მიღების შემდეგ, შეუძლებელია ინექციის არეალის მასაჟი. პაციენტები უნდა გაიარონ ტრენინგი სწორი ინექციის ტექნიკაში.
ჰიპოდერმული ინსულინის შერევა
- Apidra® შეიძლება შერეული იყოს ადამიანის ინსულინ-იზოფანთან. Apidra®– ს ადამიანის ინსულინ – იზოფანთან შერევისას, Apidra® ჯერ უნდა შეიყვანოთ შპრიცში. კანქვეშა ინექცია უნდა გაკეთდეს შერევისთანავე. ზემოაღნიშნული ინსულინების ინტრავენურად გამოყენება არ შეიძლება.
Apidra®– ის გამოყენება სატუმბი მოქმედების მოწყობილობით უწყვეტი კანქვეშა ინსულინის ინფუზიისთვის
Apidra® შეიძლება დაინიშნოს სატუმბი მოწყობილობის გამოყენებით, უწყვეტი კანქვეშა ინსულინის ინფუზიისთვის. ამავე დროს, Apidra®– ით გამოყენებული საინფუზიო ნაკრები და რეზერვუარი უნდა შეიცვალოს ასეპტიკური წესებით, მინიმუმ 48 საათში.
ეს რეკომენდაციები შეიძლება განსხვავდებოდეს ტუმბოს სახელმძღვანელოში მოცემული ზოგადი მითითებებისგან. მნიშვნელოვანია, რომ პაციენტებმა დაიცვან ზემოთ ჩამოთვლილი სპეციალური მითითებები Apidra®– ის გამოყენების მიზნით. Apidra®– ის გამოყენების სპეციალური ინსტრუქციების არ შესრულება შეიძლება გამოიწვიოს სერიოზული არასასურველი მოვლენების განვითარებამ.
Apidra®– ს გამოყენებისას ტუმბოს მოქმედების მოწყობილობასთან ინტენსიური კანქვეშა ინფუზიის ინფუზიისთვის. Apidra® არ უნდა იყოს შერეული სხვა ინსულინებთან ან გამხსნელებთან.
პაციენტებს, რომლებსაც Apidra®– ს ადმინისტრირება უტარდებათ კანქვეშა ინფუზიური ინფუზია, უნდა ჰქონდეთ ინსულინის ადმინისტრირების ალტერნატიული სისტემა და უნდა გაიარონ ინსულინის ადმინისტრირება კანქვეშა ინექციით (გამოყენებული ტუმბოს მოწყობილობის დაზიანების შემთხვევაში).
ტუმბოს მოწყობილობებთან Apidra®– ის გამოყენებისას უწყვეტი კანქვეშა ინსულინის ინფუზიისთვის, ტუმბოს მოწყობილობის მოშლა, ინფუზიის კომპლექტის გაუმართაობა ან მათი მართვისას შეცდომები შეიძლება სწრაფად გამოიწვიოს ჰიპერგლიკემიის, კეტოზისა და დიაბეტური კეტოაციდოზის განვითარებას. ჰიპერგლიკემიის ან კეტოზის ან დიაბეტური კეტოაციდოზის განვითარების შემთხვევაში საჭიროა სწრაფი იდენტიფიცირება და მათი განვითარების მიზეზების აღმოფხვრა.
სპეციალური პაციენტების ჯგუფები
თირკმლის ფუნქციის დაქვეითება: თირკმლის უკმარისობის დროს ინსულინის საჭიროება შეიძლება შემცირდეს.
ღვიძლის ფუნქციის დაქვეითება: ღვიძლის ფუნქციის დარღვევის მქონე პაციენტებში, ინსულინის საჭიროება შეიძლება შემცირდეს გლუკონეოგენეზის უნარის დაქვეითების და ინსულინის მეტაბოლიზმის შენელების დროს.
ხანდაზმული პაციენტები: შაქრიანი დიაბეტით დაავადებულ ხანდაზმულ პაციენტებში ფარმაკოკინეტიკური მონაცემები არასაკმარისია. თირკმლის ფუნქციის დაქვეითებამ სიბერეში შეიძლება გამოიწვიოს ინსულინის მოთხოვნილებების დაქვეითება.
ბავშვები და მოზარდები: Apidra® შეიძლება გამოყენებულ იქნას 6 წელზე უფროსი ასაკის ბავშვებში და მოზარდებში. კლინიკური ინფორმაცია 6 წლამდე ასაკის ბავშვებში პრეპარატის გამოყენების შესახებ შეზღუდულია.
მიჰყევით ინსტრუქციებს წინასწარ შევსებული შპრიცის კალმების მართვით (იხ. განყოფილება „ინსტრუქციები გამოყენების და გამოყენების შესახებ“).
გვერდითი მოვლენები
- დაფიქსირებული გვერდითი რეაქციები იყო რეაქციები, რომლებიც ცნობილია ამ ფარმაკოლოგიურ კლასში და, შესაბამისად, გავრცელებულია ნებისმიერი ინსულინისთვის. დარღვევები მეტაბოლიზმისა და კვებისგან ჰიპოგლიკემია, ინსულინის თერაპიის ყველაზე გავრცელებული არასასურველი ეფექტი, შეიძლება მოხდეს იმ შემთხვევაში, თუ ინსულინის ძალიან მაღალი დოზები გამოიყენება მისი საჭიროების ჭარბი რაოდენობით.
ჰიპოგლიკემიის სიმპტომები ჩვეულებრივ ხდება უეცრად.ამასთან, ჩვეულებრივ, ნეიროგლიკანური დარღვევების გამო, ნეიროგლიკოპენია (დაღლილობის შეგრძნება, უჩვეულო დაღლილობა ან სისუსტე, კონცენტრაციის უნარის დაქვეითება, ძილიანობა, მხედველობის დარღვევა, თავის ტკივილი, გულისრევა, დაბნეულობა ან ცნობიერების დაკარგვა, კრუნჩხვითი სინდრომი) წინ უძღვის ადრენერგული კონტრრეგულაციის სიმპტომებს (სიმპათიკის გააქტიურება) თირკმელზედა ჯირკვლის სისტემა ჰიპოგლიკემიის საპასუხოდ): შიმშილი, გაღიზიანება, ნერვული აგზნება ან ტრემორი, შფოთვა, კანის ფერმკრთალება, ”ცივი” ოფლი, ტაქი იკარდია, მძიმე პალპიტაცია (უფრო სწრაფი ჰიპოგლიკემია ვითარდება და უფრო რთულიც არის. უფრო გამოხატული არის ადრენერგული კონტრრეგულაციის სიმპტომები).
იმუნური სისტემის დარღვევები
შეიძლება მოხდეს ადგილობრივი ჰიპერმგრძნობელობის რეაქციები (ჰიპერემია, შეშუპება და ქავილი ინსულინის ინექციის ადგილზე). ეს რეაქციები, როგორც წესი, ქრება წამლის გამოყენების რამდენიმე დღის ან კვირის შემდეგ. ზოგიერთ შემთხვევაში, ეს რეაქციები შეიძლება არ იყოს დაკავშირებული ინსულინთან, მაგრამ გამოწვეულია კანის გაღიზიანებით, რომელიც გამოწვეულია ანტისეპტიკური მკურნალობით ინექციის დაწყებამდე ან კანქვეშა კანქვეშა ინექციის დროს (თუ კანქვეშა ინექციის სწორი მეთოდი არ არის გათვალისწინებული).
სისტემური ჰიპერმგრძნობელობის რეაქციები ინსულინზე
ინსულინისადმი ასეთი რეაქციები (ინსულინის გლულიზინის ჩათვლით), მაგალითად, შეიძლება თან ახლდეს გამონაყარი მთელს სხეულში (ქავილის ჩათვლით), გულმკერდის შებოჭილობა, შეშუპება, არტერიული წნევის დაქვეითება, გულისცემის მომატება ან ჭარბი ოფლიანობა. განზოგადებული ალერგიის მძიმე შემთხვევები, მათ შორის ანაფილაქსიური რეაქციები, შეიძლება საფრთხეს შეუქმნას პაციენტის სიცოცხლე.
კანის და კანქვეშა ქსოვილის დარღვევები
ლიპოდისტროფია. როგორც ნებისმიერი სხვა ინსულინი, ლიპოდისტროფია შეიძლება განვითარდეს ინექციის ადგილზე, რამაც შეიძლება შეანელოს ინსულინის შეწოვა. ლიპოდისტროფიის განვითარებას შეუძლია ხელი შეუწყოს ინსულინის ადმინისტრირების ადგილების მონაცვლეობის დარღვევას, ვინაიდან იმავე ადგილას პრეპარატის შეყვანა ხელს შეუწყობს ლიპოდისტროფიის განვითარებას.
ინექციის ადგილის მუდმივი მონაცვლეობა ინექციის ერთ – ერთ უბანში (ბარძაყის, მხრის, მუცლის კედლის წინა მხარე) შეიძლება დაეხმაროს ამ არასასურველი რეაქციის განვითარებას და ამცირებს ხელს.
სხვა
სხვა ინსულინების შემთხვევითი ადმინისტრირება შეცდომით დაფიქსირდა, კერძოდ, ხანგრძლივი მოქმედების ინსულინებით, ინსულინის გლულიზინის ნაცვლად.
გადაჭარბებულმა
ინსულინის ჭარბი დოზით მიღებასთან დაკავშირებით, რომელიც განსაზღვრულია საკვების მიღებით და ენერგიის მოხმარებით, შეიძლება განვითარდეს ჰიპოგლიკემია.
ინსულინის გლულიზინის დოზის გადაჭარბებასთან დაკავშირებით კონკრეტული მონაცემები არ მოიპოვება. ამასთან, მისი დოზის გადაჭარბებით შეიძლება განვითარდეს ჰიპოგლიკემია. ზომიერი ჰიპოგლიკემიის ეპიზოდები შეიძლება შეჩერდეს გლუკოზის ან შაქრის შემცველი საკვების მიღებით. ამიტომ, რეკომენდებულია შაქრიანი დიაბეტით დაავადებულთა პაციენტები ყოველთვის ატარონ ცალი შაქარი, კანფეტი, ნამცხვარი ან ტკბილი ხილის წვენი.
ცნობიერების აღდგენის შემდეგ, მიზანშეწონილია პაციენტს ნახშირწყლები მიაწოდოს შინაგანად, ჰიპოგლიკემიის განმეორების თავიდან ასაცილებლად, რაც შესაძლებელია აშკარა კლინიკური გაუმჯობესების შემდეგ. გლუკაგონის დანიშვნის შემდეგ, ამ მძიმე ჰიპოგლიკემიის მიზეზის დასადგენად და სხვა მსგავსი ეპიზოდების განვითარების თავიდან ასაცილებლად, პაციენტი უნდა დაინიშნოს საავადმყოფოში.
ურთიერთქმედება
ფარმაკოკინეტიკური ურთიერთქმედებების შესახებ არანაირი გამოკვლევა არ ჩატარებულა. სხვა მსგავსი პრეპარატების შესახებ არსებული ემპირიული ცოდნის საფუძველზე, კლინიკურად მნიშვნელოვანი ფარმაკოკინეტიკური ურთიერთქმედებების გამოჩენა ნაკლებად სავარაუდოა. ზოგიერთმა წამალმა შეიძლება გავლენა მოახდინოს გლუკოზის მეტაბოლიზმზე, რამაც შეიძლება მოითხოვოს ინსულინის გლულიზინის დოზის კორექცია და განსაკუთრებით მკურნალობის ფრთხილად მონიტორინგი.
ნივთიერებები, რომლებმაც შეიძლება შეამცირონ ინსულინის ჰიპოგლიკემიური მოქმედება, მოიცავს: გლუკოკორტიკოსტეროიდებს, დანაზოლს, დიაზოქსიდს, შარდმდენებს, გლუკაგონს, იზონიაზიდს, ფენოთიაზინის წარმოებულებს, სომატროპინს, სიმპათომიმეტიკებს (მაგ., ეპინეფრინის ადრენალინი, სალბუტამოლი, ფარისებრი ჯირკვლის ჰორმონები, მაგ. ჰორმონალური კონტრაცეპტივების დროს), პროტეაზას ინჰიბიტორები და ატიპიური ანტიფსიქოტიკა (მაგ. ოლანზაპინი და კლოზაპინი).
ბეტა-ბლოკატორებს, კლონიდინს, ლითიუმის მარილებს ან ეთანოლს შეუძლიათ ან გააძლიერონ ან შეასუსტონ ინსულინის ჰიპოგლიკემიური მოქმედება. პენტამიდინმა შეიძლება გამოიწვიოს ჰიპოგლიკემია, რასაც მოჰყვება ჰიპერგლიკემია. გარდა ამისა, სიმპპათოლიზური მოქმედების მქონე მედიკამენტების ზემოქმედების ქვეშ, მაგალითად, ბეტა-ბლოკატორები, კლონიდინინი, გუანეთიდინი და რეზერპინი, რეფლექსური ადრენერგული გააქტიურების სიმპტომები ჰიპოგლიკემიის საპასუხოდ შეიძლება ნაკლებად გამოხატული ან არ არსებობდეს.
თავსებადობის სახელმძღვანელო მითითებები
თავსებადობის შესწავლის არარსებობის გამო, ინსულინის გლულიზინი არ უნდა იყოს შერეული სხვა პრეპარატებთან, გარდა ადამიანის იზულინის ინსულინისა. საინფუზიო ტუმბოს მოწყობილობის გამოყენებისას, Apidra® არ უნდა იყოს შერეული გამხსნელებით ან ინსულინის სხვა პრეპარატებით.
გვაფრთხილებს
პრეპარატის Apidra®– ს მოქმედების მოკლე ხანგრძლივობის გამო, შაქრიანი დიაბეტით დაავადებულ პაციენტებს დამატებით მოითხოვს საშუალო მოქმედების ინსულინების შეყვანა ან ინსულინის ინფუზია ინსულინის ტუმბოს გამოყენებით, გლიკემიური ადეკვატური კონტროლის შენარჩუნების მიზნით.
ინსულინის თერაპიაში ნებისმიერი ცვლილება უნდა გაკეთდეს სიფრთხილით და მხოლოდ ექიმის მეთვალყურეობის ქვეშ. ინსულინის კონცენტრაციის ცვლილება, ინსულინის მწარმოებლის, ინსულინის ტიპი (ხსნადი ადამიანის ინსულინი, ინსულინ-იზოფანი, ინსულინის ანალოგები), ინსულინის სახეობები (ცხოველური ინსულინი, ადამიანის ინსულინი) ან ინსულინის წარმოების მეთოდი (დნმ-ის ინკუბინაცია ან ცხოველური წარმოშობის ინსულინი) შეიძლება საჭირო გახდეს ინსულინის დოზის შეცვლა. ასევე შეიძლება საჭირო გახდეს ერთდროულად მიღებული პერორალური ჰიპოგლიკემიური აგენტების დოზების შეცვლა.
ინსულინის საჭიროება შეიძლება შეიცვალოს შუალედური დაავადებების დროს, ემოციური გადატვირთვის შედეგად ან სტრესის შედეგად. ინსულინის არასაკმარისი დოზების გამოყენებამ ან მკურნალობის შეჩერებამ, განსაკუთრებით 1 ტიპის დიაბეტის მქონე პაციენტებში, შეიძლება გამოიწვიოს ჰიპერგლიკემია და დიაბეტური კეტოაციდოზი, პირობები, რომლებიც პოტენციურად სიცოცხლისათვის საშიშია.
ჰიპოგლიკემია
დრო, რომლის მეშვეობითაც ვითარდება ჰიპოგლიკემია, დამოკიდებულია მოხმარებული ინსულინის ეფექტის დაწყების სიჩქარეზე და, შესაბამისად, იცვლება მკურნალობის რეჟიმის ცვლილების დროს.
პირობები, რომლებმაც შეიძლება შეცვალონ ან ნაკლებად გამოხატული ჰიპოგლიკემიის განვითარების წინამორბედები მოიცავს: ინსულინთერაპიის ინტენსიფიკაციას და გლიკემიური კონტროლის მნიშვნელოვან გაუმჯობესებას, ჰიპოგლიკემიის თანდათანობით განვითარებას, ხანდაზმულ პაციენტს, ავტონომიური ნერვული სისტემის ნეიროპათიის არსებობას, შაქრიანი დიაბეტის ხანგრძლივ არსებობას და გარკვეული მედიკამენტების გამოყენებას (იხ. განყოფილება "ურთიერთქმედება სხვა მედიკამენტებთან").
ინსულინის დოზების კორექტირება შეიძლება ასევე იყოს საჭირო, თუ პაციენტები გაზრდიან ფიზიკურ აქტივობას ან შეცვლიან ჩვეულებრივ კვებას. ჭამისთანავე ჩატარებული ვარჯიშები შეიძლება გაზარდოს ჰიპოგლიკემიის განვითარების რისკი. ხსნადი ადამიანის ინსულინთან შედარებით, ჰიპოგლიკემია შეიძლება განვითარდეს უფრო ადრე ინსულინის სწრაფად მოქმედების შემდეგ.
უკომპენსაციო ჰიპოგლიკემიური ან ჰიპერგლიკემიური რეაქციები შეიძლება გამოიწვიოს ცნობიერების დაკარგვა, კომა ან სიკვდილი.
თირკმლის უკმარისობა
თირკმლის უკმარისობის პროგრესირებისას, Apidra– ის საჭიროება, ისევე როგორც ყველა სხვა ინსულინთან, შეიძლება შემცირდეს.
ღვიძლის უკმარისობა
ღვიძლის უკმარისობის მქონე პაციენტებში, ინსულინის საჭიროება მცირდება ღვიძლში გლუკონეოგენეზის უნარის დაქვეითების და ინსულინის მეტაბოლიზმის შენელების გამო.
ხანდაზმული პაციენტები
თირკმლის ფუნქციის დაქვეითებამ სიბერეში შეიძლება გამოიწვიოს ინსულინის მოთხოვნილებების დაქვეითება. ხანდაზმულ პაციენტებს შეიძლება გაუჭირდეთ ჰიპოგლიკემიის განვითარების ნიშნების ამოცნობა.
ბავშვები და მოზარდები
Apidra® შეიძლება გამოყენებულ იქნას 6 წელზე უფროსი ასაკის ბავშვებში და მოზარდებში. კლინიკური ინფორმაცია 6 წლამდე ასაკის ბავშვებში პრეპარატის გამოყენების შესახებ შეზღუდულია.
ინსულინის გლულიზინის ფარმაკოკინეტიკური და ფარმაკოდინამიკური თვისებები შეისწავლეს ბავშვებში (7-11 წლის) და მოზარდებში (12-16 წლის ასაკში) 1 ტიპის დიაბეტით. ორივე ასაკობრივ ჯგუფში ინსულინის გლულიზინი სწრაფად შეიწოვებოდა, ხოლო მისი შეწოვის მაჩვენებელი არ განსხვავდებოდა იმ მოზრდილებში (ჯანმრთელ მოხალისეებში და შაქრიანი დიაბეტით დაავადებულ 1 ტიპის პაციენტებში).
გამოყენების დაწყების შემდეგ, შეინახეთ ფლაკონები, ადრე შევსებული შპრიცის კალმები, კარტრიჯები ან OptiKlik® კარტრიჯის სისტემები, ტემპერატურაზე, რომელიც არ აღემატება +25 ° C- ს, ბავშვებისაგან მსუბუქი და მიუწვდომელ ადგილზე დაცულ ადგილას. არ გაცივდეთ (გაცივებული ინსულინის მიღება უფრო მტკივნეულია). შუქისგან ზემოქმედებისგან დასაცავად, თქვენ უნდა შეინახოთ ბოთლი, ადრე შევსებული შპრიცის OptiSet® კალამი, OptiClick® კარტრიჯი ან კარტრიჯის სისტემები საკუთარ მუყაოს შეფუთვაში.
პრეპარატის შენახვის ვადა ბოთლში, კარტრიჯში, OptiKlik® კარტრიჯის სისტემაში ან OptiSet® შპრიცის კალამი პირველი გამოყენების შემდეგ 4 კვირაა. მიზანშეწონილია, რომ პრეპარატის პირველი ადმინისტრირების თარიღი აღინიშნოს ეტიკეტზე.
გამოყენების ინსტრუქცია და გამოყენება
მას შემდეგ, რაც Apidra® არის გამოსავალი, გამოყენებამდე გადადება არ არის საჭირო.
ფლაკონები
Apidra® ფლაკონები განკუთვნილია ინსულინის შპრიცებით სათანადო ერთეულის მასშტაბით და ინსულინის ტუმბოს სისტემით გამოსაყენებლად. გამოყენებამდე შეამოწმეთ ბოთლი. იგი უნდა იქნას გამოყენებული მხოლოდ იმ შემთხვევაში, თუ გამოსავალი არის ნათელი, უფერო და არ შეიცავს ხილული ნაწილაკების მატერიას.
ინფუზიის ნაკრები და წყალსაცავი უნდა შეიცვალოს ყოველ 48 საათში, ასეპტიკური წესების დაცვით. პაციენტებს, რომლებიც იღებენ Apidra®– ს NPII საშუალებით, უნდა ჰქონდეთ ალტერნატიული ინსულინი საწყობში, ტუმბოს სისტემის უკმარისობის შემთხვევაში.
OptiSet® წინასწარ შევსებული შპრიცის კალმები
გამოყენებამდე შეამოწმეთ კარტრიჯი შპრიცის კალმის შიგნით. იგი უნდა იქნას გამოყენებული მხოლოდ იმ შემთხვევაში, თუ გამოსავალი გამჭვირვალე, უფეროა, არ შეიცავს თვალსაჩინო მყარ ნაწილაკებს და, თანმიმდევრულად, წააგავს წყალს.
ცარიელი OptiSet® შპრიცები არ უნდა იქნას გამოყენებული და მათი განკარგვა უნდა მოხდეს. ინფექციის თავიდან ასაცილებლად, წინასწარ შევსებული შპრიცის კალამი უნდა გამოიყენოთ მხოლოდ ერთი პაციენტის მიერ და არ უნდა გადაეცეს სხვა პირს.
OptiSet® შპრიცის კალმის გამოყენებამდე, ყურადღებით წაიკითხეთ გამოყენების შესახებ ინფორმაცია.
მნიშვნელოვანი ინფორმაცია OptiSet® შპრიცის კალმის გამოყენების შესახებ
- ყოველთვის გამოიყენეთ ახალი ნემსი ყოველი შემდეგი გამოყენებისთვის. გამოიყენეთ მხოლოდ ნემსები შესაფერისი OptiSet® შპრიცის კალამი. ყოველი ინექციის წინ, ყოველთვის შეამოწმეთ, რომ შპრიცის კალამი მზად არის გამოსაყენებლად (იხ. ქვემოთ). თუ ახალი OptiSet® შპრიცის კალამი გამოიყენება, გამოყენების ტესტისთვის მზადყოფნა უნდა განხორციელდეს მწარმოებლის მიერ წინასწარ განსაზღვრული 8 ერთეულის გამოყენებით. დოზის ამომრჩევი შეიძლება მხოლოდ ერთი მიმართულებით გადავიდეს. არასოდეს ჩართოთ დოზის სელექტორი (დოზის შეცვლა) ინექციის დაწყების ღილაკის დაჭერის შემდეგ. ინსულინის შპრიცის კალამი განკუთვნილია მხოლოდ პაციენტისთვის. არ შეგიძლია ღალატობდე სხვა ადამიანს. თუ ინექცია გაკეთებულია სხვა პირის მიერ, განსაკუთრებული სიფრთხილით უნდა იქნას მიღებული, რათა თავიდან იქნას აცილებული შემთხვევითი ნემსის დაზიანებები და ინფექციური დაავადება. არასოდეს გამოიყენოთ დაზიანებული შპრიცის კალამი, ასევე თუ არ ხართ დარწმუნებული მისი მომსახურების პირობებში. ყოველთვის გქონდეთ შპრიცის OptiSet® შპრიცის კალამი იმ შემთხვევაში, თუ თქვენი OptiSet® შპრიცის კალამი დაზიანებულია ან დაკარგულია.
ინსულინის ტესტი
შპრიცის კალმიდან თავსახურის ამოღების შემდეგ, ინსულინის რეზერვუარზე აღნიშვნა უნდა შემოწმდეს, რომ ის შეიცავს სწორ ინსულინს. ინსულინის გარეგნობა ასევე უნდა შემოწმდეს: ინსულინის ხსნარი უნდა იყოს გამჭვირვალე, უფერო, ხილული მყარი ნაწილაკებისგან თავისუფალი და ჰქონდეს თანმიმდევრულობა, წყლის მსგავსი. არ გამოიყენოთ OptiSet® შპრიცის კალამი, თუ ინსულინის ხსნარი მოღრუბლულია, აქვს ფერი ან უცხო ნაწილაკები.
ნემსის მიმაგრება
თავსახურის მოხსნის შემდეგ, ფრთხილად და მტკიცედ დააკავშირეთ ნემსი შპრიცის კალამი. შპრიცის კალმის მზადყოფნის შემოწმება გამოსაყენებლად. ყოველი ინექციის დაწყებამდე აუცილებელია შეამოწმოთ შპრიცის კალმის მზადყოფნა გამოსაყენებლად. ახალი და გამოუყენებელი შპრიცის კალმისთვის, დოზის მაჩვენებელი უნდა იყოს ნომერზე 8, როგორც ადრე იყო მითითებული მწარმოებელი.
თუ შპრიცის კალამი გამოიყენება, დისპენსერი უნდა შეიცვალოს, სანამ დოზის მაჩვენებელი არ შეჩერდება მეორე ნომერზე. დისპენსერი ბრუნავს მხოლოდ ერთი მიმართულებით. ამოიღეთ დაწყების ღილაკი სრულად დოზირებისთვის. არასდროს ჩართოთ დოზის ამომრჩევი დაწყების ღილაკის ამოღების შემდეგ.
- გარე და შიდა ნემსის ქუდები უნდა მოიხსნას. გადავარჩინოთ გარე ქუდი ამოიღეთ ნახმარი ნემსი. შპრიცის კალმის შეკვრისას ნემსით მიუთითებს ზემოთ, ნაზად შეახვიეთ ინსულინის რეზერვურობას თითი ისე, რომ ჰაერის ბუშტები ნემსისკენ დაიძრას. ამის შემდეგ, მთლიანად დააჭირეთ დაწყების ღილაკს. თუ ინსულინის წვეთი გამოიყოფა ნემსის წვერიდან, სწორად მოქმედებს შპრიცის კალამი და ნემსი. თუ ინსულინის წვეთი არ ჩანს ნემსის წვერი, თქვენ უნდა გაიმეოროთ შპრიცის კალმის მზადყოფნის ტესტი, სანამ ინსულინი გამოჩნდება ნემსის წვერიზე.
ინსულინის დოზის შერჩევა
დოზის მიღება 2 ერთეულიდან 40 ერთეულამდე შეიძლება განისაზღვროს 2 ერთეულით. თუ საჭიროა დოზა, რომელიც აღემატება 40 ერთეულს, მისი მიღება უნდა მოხდეს ორ ან მეტ ინექციაში. დარწმუნდით, რომ საკმარისი დოზა გაქვთ ინსულინისთვის.
- ინსულინის ნარჩენი მასშტაბის გამჭვირვალე კონტეინერში ინსულინისთვის, გვიჩვენებს, თუ რამდენი დაახლოებით ინსულინი რჩება შპრიცის კალთში. ამ მასშტაბის გამოყენება არ შეიძლება ინსულინის დოზის მისაღებად. თუ შავი დგუში ფერადი ზოლის დასაწყისშია, მაშინ დაახლოებით 40 ერთეული ინსულინია. თუ შავი დგუში ფერადი ზოლის დასასრულს, მაშინ დაახლოებით 20 ერთეული ინსულინია. დოზის სელექტორი უნდა იქცეს სანამ დოზის ისარი არ მიუთითებს სასურველ დოზაზე.
ინსულინის დოზის მიღება
- ინექციის დაწყების ღილაკი უნდა გაიყვანოს ინსულინის კალმის შესავსებად. შეამოწმეთ სასურველი დოზა სრულად არის შევსებული. გაითვალისწინეთ, რომ საწყისი ღილაკი ცვლის ინსულინის ავზში დარჩენილი ინსულინის ოდენობის შესაბამისად. დაწყების ღილაკი საშუალებას გაძლევთ შეამოწმოთ რომელი დოზით დარეკვა ხდება. ტესტის დროს, დაწყების ღილაკი უნდა იყოს ენერგიული. დაწყების ღილაკზე ბოლო ხილული ფართო ხაზი გვიჩვენებს მიღებული ინსულინის რაოდენობას. როდესაც საწყისი ღილაკი ეჭირა, ამ ფართო ხაზის მხოლოდ ზედა ჩანს.
ინსულინის ადმინისტრირება
სპეციალურად მომზადებულმა პერსონალმა პაციენტს უნდა აუხსნას ინექციის ტექნიკა.
- ნემსი კანქვეშა შეყვანაა საჭირო. ინექციის დაწყების ღილაკი უნდა დააჭიროთ ზღვარს. ჩამოსხმის ღილაკი შეჩერდება, როდესაც ინექციის დაწყების ღილაკი დაჭერით მთელი გზა. შემდეგ, ინექციის დაწყების ღილაკი უნდა დაიჭიროთ დაჭერით 10 წამის განმავლობაში, სანამ კანზე ნემსი გაიყვანეთ. ეს უზრუნველყოფს ინსულინის მთელი დოზის დანერგვას.
ნემსის მოცილება
ყოველი ინექციის შემდეგ, ნემსი უნდა მოიხსნას შპრიცის კალმით და ჩამოიშალოს.ეს ხელს შეუშლის ინფექციას, ისევე როგორც ინსულინის გაჟონვას, ჰაერის მიღებას და ნემსის შესაძლო დაბლოკვას. ნემსები არ უნდა იქნას გამოყენებული. ამის შემდეგ, თავდაყირა დააყენეთ შპრიცის კალამი.
ვაზნები
კარტრიჯები უნდა გამოიყენოთ ინსულინის კალმით, მაგალითად, OptiPen® Pro1 ან ClickSTAR®, და რეკომენდაციების შესაბამისად, მოწყობილობის მწარმოებლის მიერ მოწოდებულ ინფორმაციებში. ისინი არ უნდა იქნას გამოყენებული სხვა შევსებული შპრიცის კალმით, რადგან დოზირების სიზუსტე დადგენილია მხოლოდ OptiPen® Pro1 და ClickSTAR® შპრიცების კალმით.
მწარმოებლის მითითებები კარტრიჯის დატვირთვასთან, ნემსის მიმაგრებასთან და ინსულინის ინექცითან დაკავშირებით OptiPen® Pro1 ან ClickSTAR® შპრიცის კალმის გამოყენების შესახებ, ზუსტად უნდა დაიცვას. გამოყენებამდე შეამოწმეთ კარტრიჯი. იგი უნდა იქნას გამოყენებული მხოლოდ იმ შემთხვევაში, თუ გამოსავალი არის ნათელი, უფერო, არ შეიცავს მყარ ნაწილაკებს.
კარტრიჯის შევსებადი შპრიცის კალამიში ჩასვლამდე, კარტრიჯი უნდა იყოს ოთახის ტემპერატურაზე 1-2 საათის განმავლობაში. ინექციის დაწყებამდე საჰაერო ბუშტები უნდა ამოიღონ კარტრიჯიდან (იხ. ინსტრუქციები შპრიცის კალმის გამოყენების შესახებ). მკაცრად უნდა დაიცვან შპრიცის კალმის გამოყენების ინსტრუქცია. ცარიელი ვაზნების გადატვირთვა შეუძლებელია. თუ OptiPen® Pro1 ან ClickSTAR® შპრიცის კალამი დაზიანებულია, მისი გამოყენება შეუძლებელია.
- თუ კალამი არ მუშაობს სათანადოდ, ხსნარი შეიძლება ამოიღოთ კარტრიდან პლასტმასის შპრიციში, რომელიც ინსულინისთვის შესაფერისია 100 PIECES / მლ კონცენტრაციით და პაციენტისთვის უნდა დაინიშნოს. ინფექციის თავიდან ასაცილებლად, ერთჯერადი შპრიცის კალამი უნდა იქნას გამოყენებული მხოლოდ იმავე პაციენტში.
Opticlick® კარტრიჯის სისტემა
OptiClick® კარტრიჯის სისტემა არის შუშის კარტრიჯი, რომელიც შეიცავს 3 მილი გულიზინის ინსულინის ხსნარს, რომელიც დაფიქსირებულია გამჭვირვალე პლასტმასის კონტეინერში, თანდართული დგუშის მექანიზმით.
თუ OptiClick® შპრიცის კალამი დაზიანებულია ან გაუმართაობაა მექანიკური დეფექტის გამო, ის უნდა შეიცვალოს ახლით.
OptiClick® შპრიცის კალამიში კარტრიჯის სისტემის დამონტაჟებამდე, ის უნდა იყოს ოთახის ტემპერატურაზე 1-2 საათის განმავლობაში. ინსტალაციამდე შეამოწმეთ კარტრიჯის სისტემა. იგი უნდა იქნას გამოყენებული მხოლოდ იმ შემთხვევაში, თუ გამოსავალი არის ნათელი, უფერო, არ შეიცავს მყარ ნაწილაკებს.
ინექციის ჩატარებამდე საჰაერო ბუშტები უნდა მოიხსნას კარტრიჯის სისტემიდან (იხ. ინსტრუქციები შპრიცის კალმის გამოყენების შესახებ). ცარიელი ვაზნების გადატვირთვა შეუძლებელია. თუ კალამი არ მუშაობს სათანადოდ, გამოსავალი შეიძლება გამოვიდეს კარტრიჯის სისტემიდან პლასტმასის შპრიცში, რომელიც ინსულინისთვის შესაფერისია 100 PIECES / ml კონცენტრაციით და შევა პაციენტში.
ინფექციის თავიდან ასაცილებლად, ერთჯერადი შპრიცის კალამი უნდა გამოიყენოთ მხოლოდ ერთ პაციენტზე.
გავლენა მოახდინოს ტრანსპორტზე მართვის უნარზე. ცოლად და ბეწვი.
პაციენტის კონცენტრირების უნარი და ფსიქომოტორული რეაქციების სიჩქარე შეიძლება დაქვეითდეს ჰიპოგლიკემიით ან ჰიპერგლიკემიით, ასევე მხედველობით დარღვევით. ამან შეიძლება გარკვეული საფრთხე შექმნას იმ სიტუაციებში, როდესაც ეს შესაძლებლობები მნიშვნელოვანია, მაგალითად, მანქანების მართვისას ან სხვა მექანიზმების მართვის დროს.
გამოშვების ფორმა / დოზა
ხსნარი კანქვეშა მიღებისას, 100 PIECES / მლ.
- პრეპარატის 10 მლ ბოთლში გამჭვირვალე, უფერო შუშის ბოთლში (ტიპი I). ბოთლი არის corked, squeezed ერთად ალუმინის cap და დაფარული დამცავი cap. 1 ბოთლი ერთად გამოყენების ინსტრუქცია მუყაოს ყუთში.
- 3 მლ პრეპარატი სუფთა, უფერო მინის კარტრიჯში (ტიპი I). ვაზნა ერთ მხარეს ქერქისგან არის გაკრული და ალუმინის ქუდთან ერთად იკუმშება, მეორეს მხრივ - პლენგრით.
- 5 ვაზნა თითო ბლისტერის პაკეტში PVC ფილმი და ალუმინის კილიტა. 1 ბლისერის ზოლის შეფუთვა და მუყაოს კოლოფში გამოყენების ინსტრუქცია. ვაზნა დამონტაჟებულია ერთჯერადი შპრიცის კალმით. თითოეული 5 OptiSet® შპრიცის კალმები და გამოყენების ინსტრუქცია მუყაოს ყუთში, რომელიც აღჭურვილია მუყაოს სამაგრით. ვაზნა არის ჩასმული OptiClick® კარტრიჯის სისტემაში. 5 კარტრიჯულ სისტემაზე OptiKlik® ერთად გამოყენების ინსტრუქცია მუყაოს პაკეტში, რომელიც აღჭურვილია მუყაოს სამაგრით.
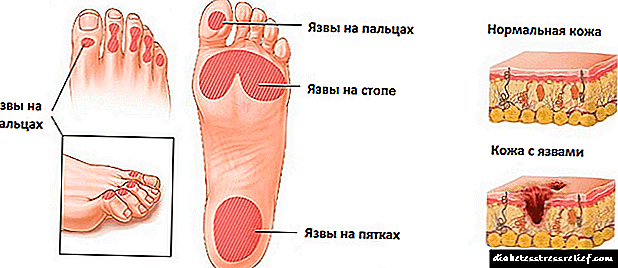
ინსულინი "აპრიდა" - დიაბეტით დაავადებული ბავშვებისთვის
ისრაელის ჯანდაცვის სამინისტრომ დაამტკიცა ინსულინის აპიდრა (ინსულინის გლულიზინი) გამოყენება, სწრაფი მოქმედების ინსულინის ანალოგი, რომელიც გამოიყენება 6 წლის ასაკის ბავშვებში, რომლებსაც აქვთ დიაბეტი.
ცოტა ხნის წინ, Apidra ინსულინი დარეგისტრირდა აშშ – ში და ნებადართულია 4 წლის ასაკის ბავშვებისთვის, ევროკავშირის ქვეყნებში - ბავშვებისთვის და მოზარდებისთვის, 6 წლიდან დაწყებული.
Apidra ინსულინი, რომელიც შეიმუშავა საერთაშორისო ფარმაცევტულმა კომპანია Sanofi Aventis, არის სწრაფი მოქმედების ინსულინის ანალოგი, რომელსაც აქვს სწრაფი დაწყება და მოქმედების მოკლე ხანგრძლივობა. იგი მითითებულია 1 და 2 ტიპის დიაბეტის მქონე პაციენტებისთვის, დაწყებული 6 წლის ასაკიდან. პრეპარატი არსებობს შპრიცის კალმის ან ინჰალატორის სახით.
Apidra აძლევს პაციენტებს უფრო მეტ მოქნილობას ინექციისა და კვების დროს. საჭიროების შემთხვევაში, ინსულინის აპიდრა შეიძლება გამოყენებულ იქნას ხანგრძლივი მოქმედების ინსულინით, როგორიცაა Lantus.
დიაბეტის შესახებ
შაქრიანი დიაბეტი არის ქრონიკული, გავრცელებული დაავადება, რომელიც გამოწვეულია ჰორმონის ინსულინის სეკრეციის შემცირებით ან მისი დაბალი ბიოლოგიური აქტივობით. ინსულინი არის ჰორმონი, რომელიც საჭიროა გლუკოზის (შაქრის) ენერგიად გარდაქმნისთვის.
მას შემდეგ, რაც პანკრეასი თითქმის ან მთლიანად არ გამოიმუშავებს ინსულინს, პაციენტები, რომლებსაც აქვთ 1 ტიპის დიაბეტი, საჭიროა მთელი დღის განმავლობაში ინსულინის ინექციები. მე -2 ტიპის შაქრიანი დიაბეტით, პანკრეასი აგრძელებს ინსულინის გამომუშავებას, მაგრამ სხეული ცუდად რეაგირებს ჰორმონის გავლენაზე, რაც იწვევს ინსულინის შედარებით დეფიციტს.
სტატისტიკის მიხედვით, ისრაელში ცხოვრობს დიაბეტით დაავადებული 35,000 ბავშვი. შაქრიანი დიაბეტის საერთაშორისო ფედერაციის (IDF) შეფასებით, მსოფლიოში 14 წლამდე ასაკის 440,000 ბავშვია, რომლებიც 1 ტიპის დიაბეტით დაავადებულები არიან მსოფლიოში, რომელთაც ყოველწლიურად 70 000 ახალი შემთხვევა აქვთ.
ინსულინის სწრაფი მოქმედება (ულტრა მოკლე)
ინსულინის სწრაფი მოქმედება (ულტრასორტი) მოიცავს დღეს ახალი ტიპის სამი პრეპარატი:
- lispro (Humalog), ასპარტი (NovoRapid), glulisin (Apidra).
ასეთი სწრაფი მოქმედების ინსულინის ძირითადი მახასიათებელია მისი მოქმედების სწრაფი დაწყება და დასრულება "უბრალო" ინსულინებთან შედარებით. გლუკოზის შემცირების ეფექტი ამ შემთხვევაში მოხდება ბევრად უფრო სწრაფად, რაც განპირობებულია კანქვეშა ცხიმიდან ინსულინის დაჩქარებული შეწოვით.
სწრაფი მოქმედების მქონე ინსულინის გამოყენებამ შეიძლება მნიშვნელოვნად შეამციროს ინექციებსა და უშუალო საკვების მიღებას შორის დროის ინტერვალი. ამის გამო, ჭამის შემდეგ გლიკემიის დონე დაქვეითებულია და მცირდება ჰიპოგლიკემიის შემთხვევები.
სწრაფი ინსულინის მოქმედების დაწყება ხდება 5 – დან 15 წუთის შემდეგ, ხოლო მოქმედების პიკი, ანუ მისი მაქსიმალური მოქმედება მიიღწევა 60 წუთის შემდეგ. ინსულინის ამ ტიპის მოქმედების მთლიანი ხანგრძლივობაა 3-5 საათი. ინსულინის სწრაფი მოქმედება უნდა დაინიშნოს 5-დან 15 წუთის განმავლობაში ჭამის წინ ან ჭამის წინ. გარდა ამისა, სწრაფი ინსულინის მიღება დაუყოვნებლივ ჭამის შემდეგ ასევე იძლევა გლიკემიის კარგი კონტროლის უზრუნველყოფას.
უნდა გვახსოვდეს, რომ სწრაფი ინსულინის დანერგვა უფრო ადრე, ვიდრე 20-დან 30 წუთის განმავლობაში ჭამის წინ, შეიძლება გამოიწვიოს ჰიპოგლიკემია.
ამ ტიპის ინსულინის დანერგვაზე გადასვლისას აუცილებელია გლიკემიის დონის უფრო ხშირად გაკონტროლება, რათა ისწავლოს სწორად კორელაცია ადმინისტრირებული ინსულინის დოზასთან და მოხმარებული ნახშირწყლების ოდენობასთან. პრეპარატის დოზები თითოეულ შემთხვევაში ინიშნება ინდივიდუალურად.
სწრაფი მოქმედების ინსულინის ერთჯერადი დოზა არ უნდა აღემატებოდეს 40 ერთეულს. უფრო მეტი, თუ როგორ უნდა გამოვთვალოთ ინსულინის დოზა.
ინსულინის წარმოება შესაძლებელია ფლაკონებში და კარტრიჯებში. თუ იყენებთ ინსულინს ფლაკონებში, შეგიძლიათ შეურიოთ სწრაფი მოქმედების ინსულინი და გახანგრძლივებული მოქმედების ადამიანის ინსულინის პრეპარატი ერთ შპრიცში. ამ შემთხვევაში, სწრაფი მოქმედების ინსულინი პირველად შედის შპრიცში. კარტრიჯის ინსულინები არ არის განკუთვნილი სხვა ტიპის ინსულინებთან ნარევების დასამზადებლად.
განსაკუთრებული ყურადღება უნდა მიაქციოთ იმ ფაქტს, რომ სწრაფი მოქმედების ინსულინი უნდა იქნას გამოყენებული მხოლოდ საკვების მიღებასთან პირდაპირ კავშირში.
ეპიდერა. აფიდრა ინსულინის გლულიზინი. ინსულინის glulisinum. შეიცავს ინსულინ გლულიზინს (INN - Insulinum glulisinum), რომელიც დამზადებულია E. coli გამოყენებით rekombinant DNA- ის ტექნოლოგიით.
პრეპარატის განთავისუფლების ფორმა. საინექციო ხსნარი 100 IU / ml ვაზნა 3 მლ, ინექცია 100 IU / ml ბოთლი, ინექცია 100 IU / ml შპრიცის კალმისთვის OptiSet 3 მლ.
პრეპარატის გამოყენება და დოზა. ეპიდერა ინიშნება დაუყოვნებლივ (0-15 წუთის განმავლობაში) ან ჭამის შემდეგ დაუყოვნებლივ. Epidera უნდა იქნას გამოყენებული ინსულინის თერაპიის შემადგენლობაში, რომელშიც შედის საშუალო ან ხანგრძლივი მოქმედების ინსულინი ან ბაზალური ინსულინის ანალოგი, და მისი გამოყენება ერთდროულად შესაძლებელია ორალური ჰიპოგლიკემიური აგენტებით.
ეპიდერას დოზა შერჩეული და შესწორებულია ინდივიდუალურად.
შეწოვის ხარისხი და, ალბათ, მოქმედების დაწყება და ხანგრძლივობა შეიძლება დამოკიდებული იყოს ინექციის ადგილზე, მის განხორციელებაზე და სხვა მაჩვენებლებზე. მუცლის კედელში კანქვეშა ინექცია უზრუნველყოფს უფრო სწრაფად შეწოვას, ვიდრე ინექციის სხვა ადგილებში.
სისხლძარღვების დაზიანების თავიდან ასაცილებლად. ინექციის შემდეგ, არ შეიზილეთ ინექციის ადგილი. პაციენტებს უნდა ასწავლონ ინექციის სწორი ტექნიკა. ზოგადად ეპიდერას ფარმაკოკინეტიკური თვისებები დაცულია თირკმლის ფუნქციის დარღვევის მქონე პაციენტებში. ამასთან, თირკმლის ფუნქციის დარღვევის შემთხვევაში, ინსულინის საჭიროება შეიძლება შემცირდეს.
ეპიდერას ფარმაკოკინეტიკური თვისებები ღვიძლის ფუნქციის დაქვეითების მქონე პაციენტებში არ არის შესწავლილი. პაციენტებში ღვიძლის ფუნქციის დარღვევით, ინსულინის საჭიროება შეიძლება იყოს ნაკლები გლუკოგენოგენეზის დაქვეითების და ინსულინის მეტაბოლიზაციის უნარის გამო.
ღვიძლის ფუნქციის გაუარესებამ შეიძლება გამოიწვიოს ინსულინის მოთხოვნების დაქვეითებამ. არ არსებობს სათანადო კლინიკური ინფორმაცია Epidera- ს გამოყენებასთან დაკავშირებით ბავშვებსა და მოზარდებში.
მედიცინის მოქმედება. ინსულინის გლულიზინი არის ადამიანის ინსულინის rekombinant ანალოგი, მსგავსია potency. ინსულინის გლულინი მოქმედებს უფრო სწრაფად და ნაკლებ დროს, ვიდრე ბუნებრივი ადამიანის ინსულინი. ინსულინის და მისი ანალოგების ძირითადი მოქმედება, მათ შორის ინსულინის გლულიზინი, მიზნად ისახავს გლუკოზის მეტაბოლიზმის რეგულირებას.
ინსულინი ამცირებს სისხლში გლუკოზის დონეს პერიფერიული გლუკოზის დაგროვების სტიმულირებით, განსაკუთრებით ჩონჩხის კუნთებსა და ძვლოვან ქსოვილებში, ასევე აინჰიბირებს ღვიძლის გლუკოზის სინთეზს. ინსულინი ხელს უშლის ლიპოლიზს adipocytes- ში, პროტეოლიზს და აძლიერებს ცილის სინთეზს.
ინსულინის გლულიზინის კანქვეშა და ადამიანის ნორმალური ინსულინის დოზით 0.15 U / კგ სხვადასხვა დოზით 15-წუთიან სტანდარტულ კვებასთან შედარებით, დადგინდა, რომ პოსტ-პრანდიალური გლიკემიური კონტროლი მსგავსია რეგულარულ ადამიანის ინსულინმა გამოიყენა ჭამამდე 30 წუთით ადრე.
ინსულინის გლულიზინისა და ადამიანის ნორმალური ინსულინის შედარებისას, ჭამამდე 2 წუთით ადრე, ინსულინ გლულიზინმა მოგვცა უკეთესი მშობიარობის შემდგომი კონტროლი, ვიდრე ადამიანის მცირე მოქმედების ინსულინი. ინსულინის გლულიზინის გამოყენება საჭმლის მიღებიდან 15 წუთის შემდეგ, გლიკემიის კონტროლი შესაძლებელია, ისევე როგორც ჩვეულებრივი ადამიანის ინსულინთან ერთად, რომელიც ინიშნება ჭამიდან 2 წუთით ადრე.
ინსულინის გლულიზინი ინარჩუნებს ეფექტის დაწყებას ჭარბი წონის მქონე პაციენტებში. დროის ინდიკატორები, რომ მიაღწიონ AUC და AUC0–2 სთ მთლიანი ღირებულებების 20% -ს, რაც ინსულინების ადრეული ჰიპოგლიკემიური ეფექტის მაჩვენებლებია, ინსულინის გლულიზინისთვის იყო 114 წთ და 427 მგ / კგ, ინსულინის გლულიზინისათვის და 121 წთ და 354 მგ / კგ ინსულინის ლისპოლში, 150 წთ და 197 მგ / კგ მოკლევადიანი ადამიანის ინსულინისთვის.
მოზრდილებში კონტროლირებად კლინიკურ კვლევებში, ინსულინის გლულიზინმა არ აჩვენა განსხვავებები უსაფრთხოების და ეფექტურობის ქვეჯგუფებში, რომლებიც განსხვავდებოდა რასისა და სქესის მიხედვით. ინსულინის გლულიზინის უფრო სწრაფი შეწოვა უზრუნველყოფილია ამინომჟავის ასპარაგინის შეცვლაში, ადამიანის ინსულინის B3 პოზიციაზე ლიზინით და ლიზინით, B29- ის პოზიციაზე გლუტამინის მჟავასთან.
ფარმაკოკინეტიკური პროფილები ჯანმრთელ მოხალისეებში და I ტიპის ან ტიპი 2 შაქრიანი დიაბეტით დაავადებულ პაციენტებში აჩვენა, რომ ინსულინის გლულიზინის შეწოვა 2-ჯერ უფრო სწრაფია, მაქსიმალური კონცენტრაციით, დაახლოებით 2-ჯერ მეტი ადამიანის მცირე მოქმედების ინსულინის კონცენტრაციით.
ინსულინის კანქვეშა მიღების შემდეგ, გლულიზინი გამოიყოფა უფრო სწრაფად, ვიდრე ჩვეულებრივი ადამიანის ინსულინი, საშუალოდ ნახევარგამოყოფის პერიოდი 42 წუთია ინსულინის გლულიზინისთვის და 86 წუთი ჩვეულებრივი ინსულინისთვის. ჯანმრთელ პირებში ან I ტიპის ან ტიპი 2 დიაბეტის მქონე პაციენტებში, საშუალო ნახევარგამოყოფის ხანგრძლივობა იყო 37-დან 75 წუთამდე.
თირკმლის ფუნქციის დაქვეითების შემთხვევაში, ინსულინის საჭიროება შეიძლება შემცირდეს, თუმცა ინსულინის გლულიზინის სწრაფი მოქმედების უნარს ინარჩუნებს. ინსულინის გლულიზინის ფარმაკოკინეტიკური თვისებები ღვიძლის ფუნქციის დარღვევის მქონე პაციენტებში არ არის შესწავლილი. დიაბეტის დიაბეტით დაავადებულ ასაკოვან პაციენტებში პრეპარატის ფარმაკოკინეტიკის შესახებ მონაცემები ძალზე შეზღუდულია.
ინსულინის გლულიზინის გამოყენება დაუყოვნებლივ ბავშვებში და მოზარდებში, ჭამის შემდეგ იძლევა უკეთესი პოსტპროდუქციული გლიკემიური კონტროლი ადამიანის ჩვეულებრივი ინსულინთან შედარებით, ისევე როგორც ეს ხდება ზრდასრულ პაციენტებში. გლუკოზის დონის ცვალებადობა (AUC) შეადგენს 641 მგ / სთ / დლდს ინსულინის გლულიზინისთვის და 801 მგ / სთ / დლ-ში ადამიანის ჩვეულებრივი ინსულინისთვის.
გამოყენების ჩვენებები. შაქრიანი დიაბეტი.
შესაძლო გვერდითი მოვლენები. ინსულინის თერაპიის ყველაზე გავრცელებული გვერდითი ეფექტი არის ჰიპოგლიკემია, რომელიც ხდება ინსულინის დოზის გადაჭარბების შედეგად.
უკუჩვენებები. ჰიპერმგრძნობელობა ინსულინის გლულიზინის ან პრეპარატის სხვა კომპონენტების მიმართ, ჰიპოგლიკემია.
ინსულინის აპიდრა (Epidera, Glulisin) - მიმოხილვა
მსურს რამდენიმე სიტყვა ვთქვა, ასე ვთქვათ, ცხელი დევნაზე, ჰუმალუზიდან აპიდრაზე გადასვლის შესახებ. დღეს მივუბრუნდი და ახლავე. 10 წელზე მეტია ვჯდები Humalog + Humulin NPH- ზე. შევისწავლე ჰუმანური ენის ყველა დადებითი და უარყოფითი მხარე, რომელთაგან ბევრია. ორიოდე წლის წინ apidra– ში გადავიყვანე 2-3 თვის განმავლობაში, რადგან კლინიკაში შეფერხებები იყო ჰუმალოგთან.
როგორც ეს მესმის, ერთადერთი არ ვიყავი. თქვენ იცით, რომ ბევრი პრობლემა, რომლითაც მე უკვე შერიგებული ვიყავი, მოულოდნელად გაქრა. მთავარი პრობლემა დილის გამთენიის ეფექტია. Apidra- ს ცარიელ კუჭზე შაქარი უცებ გახდა სტაბილური. თუმცა, ჰუმალუგით, არავითარი ექსპერიმენტი არ ყოფილა ჰუმალოგის დოზირების დოზა და არც შაქრის ტესტი მთელი ღამის განმავლობაში, წარმატებული არ აღმოჩნდა.
მოკლედ, ჩავაბარე ტესტების ტესტირება, გავატარე უამრავი ექიმი, ჩვენმა ენდოკრინოლოგმა კი საბოლოოდ დაწერა აპიდრა ჰუმალუგის ნაცვლად. დღეს პირველი დღეა, როცა მასთან სამუშაოდ წავედი. შედეგი ასე ცუდია. მან დღეს ყველაფერი ისე გააკეთა, თითქოს მან ჰუმალოგის ინექცია ჩაიდო და მხოლოდ იმ შემთხვევაში, თუ მან უფრო მეტი შაქარი დაასხა ჯიბეებში. საუზმის დაწყებამდე, დილის 8:00 საათზე იყო 6.0, რაც, ვფიქრობ, ნორმალურია.
მე დამისვა apidra- ით, საუზმე მომიწია, ყველაფერი ისეა, როგორც ყოველთვის XE- ს მიხედვით, სამსახურში ჩამოვდივარ 10:00 საათზე. შაქარი 18.9! გარეცხეთ ეს არის ჩემი აბსოლუტური "ჩანაწერი"! როგორც ჩანს, მე უბრალოდ არ გამომიყენებია. უბრალო მოკლე ინსულინიც კი უკეთეს შედეგს გამოიღებდა. რა თქმა უნდა, მე მაშინვე დავამზადე დამატებითი 10 ერთეული, რადგან მიმაჩნია, რომ არაგონივრულად მიმაჩნია ასეთი შაქრით წასვლა. შუადღისას, 13:30 საათზე, sk უკვე იყო 11.1. დღეს ყოველ საათნახევრის განმავლობაში ვამოწმებ შაქარს.
ინსულინის ულტრა მოკლე ტიპები - იმოქმედეთ უფრო სწრაფად, ვიდრე ვინმე
ინსულინის ულტრასპორტის ტიპებია: ჰუმალოგო (ლიზპრო), ნოვორაპიდი (ასპარტი) და აპიდრა (გლულიზინი). ისინი წარმოებულია სამი სხვადასხვა ფარმაცევტული კომპანიის მიერ, რომლებიც ერთმანეთს ეჯიბრებიან.
ჩვეულებრივი მოკლე ინსულინი არის ადამიანი, ხოლო ულტრასორტი არის ანალოგები, ე.ი. შეიცვალა, გაუმჯობესდა რეალურ ინსულინთან შედარებით. გაუმჯობესება მდგომარეობს იმაში, რომ ისინი იწყებენ სისხლში შაქრის დაქვეითებას უფრო სწრაფად, ვიდრე ჩვეულებრივ მოკლეზე - ინექციიდან 5-15 წუთის შემდეგ.
Apidra ორსული ქალებისთვის
ორსულობის შემთხვევაში პრეპარატის დანიშვნა უნდა განხორციელდეს უკიდურესი სიფრთხილით. გარდა ამისა, ამგვარი მკურნალობის ფარგლებში, სისხლში შაქრის შეფარდებაზე კონტროლი უნდა განხორციელდეს რაც შეიძლება ხშირად. მკაცრად რეკომენდირებულია:
- პაციენტებს, რომლებმაც დაადგინეს შაქრიანი დიაბეტი ორსულობის დაწყებამდე დაუყოვნებლივ, ან რომელთაც აქვთ განვითარებული ორსულთა ე.წ. გესტაციური დიაბეტი, მკაცრად რეკომენდებულია მთელი პერიოდის განმავლობაში, ზოგადად, შეინარჩუნონ გლიკემიური ერთგვაროვანი კონტროლი,
- ორსულობის პირველი ტრიმესტრის განმავლობაში, ქალი წარმომადგენლების საჭიროება ინსულინის გამოყენებას შეიძლება სწრაფად შემცირდეს,
- როგორც წესი, მეორე და მესამე ტრიმესტრში, იგი გაიზრდება,
- მშობიარობის შემდეგ, ჰორმონალური კომპონენტის გამოყენების საჭიროება, მათ შორის Apidra, კვლავ მნიშვნელოვნად შემცირდება.
გასათვალისწინებელია ისიც, რომ ის ქალები, რომლებიც ორსულობის დაგეგმვას გეგმავდნენ, უბრალოდ ვალდებულნი არიან ამის შესახებ აცნობონ საკუთარ ექიმს.
ასევე უნდა გვახსოვდეს, რომ ბოლომდე არ არის ცნობილი, შეუძლია თუ არა ინსულინ-გლულიზინს უშუალოდ დედის რძეში გადაყვანა.
ადამიანის ინსულინის ეს ანალოგი შეიძლება იქნას მიღებული ორსულობის დროს, მაგრამ იმოქმედეთ ფრთხილად, ყურადღებით დააკვირდით შაქრის დონეს და, ეს დამოკიდებულია მასზე, დაარეგულირეთ ჰორმონის დოზა. როგორც წესი, ორსულობის პირველ ტრიმესტრში, პრეპარატის დოზა მცირდება, ხოლო მეორე და მესამეში, იგი თანდათან იზრდება.
მშობიარობის შემდეგ, Apidra- ს დიდი დოზის საჭიროება ქრება, ამიტომ დოზა კვლავ მცირდება.
არ არის ჩატარებული კლინიკური კვლევები ორსულობის დროს Apidra– ს გამოყენების შესახებ. ორსული ქალების მიერ ამ ინსულინის გამოყენების შეზღუდული მონაცემები არ აჩვენებს მის უარყოფით გავლენას ნაყოფის ინტრაუტერიულ წარმოქმნაზე, ორსულობის მიმდინარეობაზე, ან ახალშობილზე.
ცხოველების რეპროდუქციული ტესტების შედეგად არ გამოვლენილა რაიმე განსხვავება ადამიანის ინსულინსა და ინსულინ გლულიზინს შორის ემბრიონის / ნაყოფის განვითარებასთან, ორსულობის, მშობიარობისა და მშობიარობის შემდგომ პერიოდში.
ორსულ ქალებს უნდა დაენიშნოთ Apidra სიფრთხილით, პლაზმური გლუკოზის დონის სავალდებულო მუდმივი მონიტორინგი და გლიკემიური კონტროლი.
გესტაციური დიაბეტის მქონე ორსულებმა უნდა იცოდნენ ორსულობის პირველი ტრიმესტრის განმავლობაში ინსულინის მოთხოვნილების შესაძლო შემცირების, მეორე და მესამე ტრიმესტრის მატება და მშობიარობის შემდეგ სწრაფი ვარდნა.
მთელი ორსულობის განმავლობაში აუცილებელია მეტაბოლური წონასწორობის მდგომარეობის შენარჩუნება პაციენტებში, რომლებსაც აქვთ ადრეული ან გესტაციური დიაბეტი. ორსულობის პირველ ტრიმესტრში ინსულინის საჭიროება შეიძლება შემცირდეს, ის ჩვეულებრივ იზრდება მეორე და მესამე ტრიმესტრებში. დაბადებისთანავე ინსულინის მოთხოვნილება სწრაფად მცირდება.
ორსული ქალების მიერ ინსულინ-გლულინის გამოყენებასთან დაკავშირებით ინფორმაცია არ არის ხელმისაწვდომი. ცხოველების რეპროდუქციული ექსპერიმენტებით არ გამოირჩეოდა რაიმე განსხვავება ადამიანის ხსნადი ინსულინსა და ინსულინ-გლულიზინს შორის ორსულობის, ნაყოფის განვითარებასთან, მშობიარობასა და მშობიარობის შემდგომ პერიოდში.
ამასთან, ორსულებმა პრეპარატი ძალიან ფრთხილად უნდა დანიშნონ. მკურნალობის პერიოდში რეგულარულად უნდა განხორციელდეს სისხლში შაქრის მონიტორინგი.
პაციენტებს, რომლებმაც ორსულობის დროს დიაბეტი მიიღეს ან ორსულ ქალებში აქვთ გესტაციური დიაბეტი, საჭიროა გლიკემიური კონტროლის შენარჩუნება მთელი პერიოდის განმავლობაში.
ორსულობის პირველ ტრიმესტრში, პაციენტის ინსულინის საჭიროება შეიძლება შემცირდეს. მაგრამ, როგორც წესი, შემდგომ ტრიმესტრებში, ეს იზრდება.
მშობიარობის შემდეგ, ინსულინის საჭიროება კვლავ მცირდება. ორსულობის დაგეგმვის ქალებმა უნდა აცნობონ თავიანთ სამედიცინო პროვაიდერს ამის შესახებ.
წამლის ურთიერთქმედების
პრეპარატი უნდა დაინიშნოს კანქვეშა ინექციით, ასევე უწყვეტი ინფუზიით. ამის გაკეთება მიზანშეწონილია მხოლოდ კანქვეშა და ცხიმოვან ქსოვილში, სპეციალური ტუმბოს-მოქმედების სისტემის გამოყენებით.
კანქვეშა ინექციები უნდა ჩატარდეს შემდეგში:
Apidra ინსულინის დანერგვა უწყვეტი ინფუზიის გამოყენებით კანქვეშა ან ცხიმოვან ქსოვილში უნდა ჩატარდეს მუცლის ღრუში. ექსპერტები რეკომენდაციას იძლევიან ერთმანეთთან მონაცვლეობით კომპონენტის ნებისმიერი ახალი განხორციელებისთვის.
ისეთ ფაქტორებს, როგორიცაა იმპლანტაციის არე, ფიზიკური დატვირთვა და სხვა ”მცურავი” პირობები, შეიძლება გავლენა იქონიონ შეწოვის დაჩქარების ხარისხზე და, შედეგად, ზემოქმედების დაწყებასა და მასშტაბზე.
მუცლის რეგიონის კედელში კანქვეშა იმპლანტაცია ხდება გაცილებით დაჩქარებული შეწოვის გარანტია, ვიდრე ადამიანის სხეულის სხვა სფეროებში გადანერგვა. დარწმუნდით, რომ დაიცავით სიფრთხილის ზომების დაცვა, რომ გამოირიცხოს პრეპარატის შეყვანა სისხლის ჯგუფის სისხლძარღვებში.
ფარმაკოლოგიური ურთიერთქმედების კვლევა არ ჩატარებულა. სხვა მსგავსი პრეპარატების მიღებით მიღებული გამოცდილების საფუძველზე, კლინიკური მნიშვნელობის ფარმაკოლოგიური ურთიერთქმედებები ნაკლებად სავარაუდოა.
აცნობეთ თქვენს ექიმს ყველა წამლის შესახებ, თუნდაც ეს ხდება შემთხვევით.
ზოგიერთი ნივთიერება გავლენას ახდენს გლუკოზის მეტაბოლიზმზე, ამიტომ შეიძლება საჭირო გახდეს ინსულინის გლულიზინის დოზის კორექცია და განსაკუთრებით ფრთხილად მონიტორინგი.
ნივთიერებები, რომლებსაც შეუძლიათ სისხლში გლუკოზის შემამცირებელი მოქმედების გაძლიერება და ჰიპოგლიკემიისადმი მიდრეკილების გაზრდა, მოიცავს ორალურ ჰიპოგლიკემიურ მედიკამენტებს, ანგიოტენზინს გარდამქმნელ ფერმენტ ინჰიბიტორებს, დისოფირიამიდებს, ფიბრატებს, ფლუოქსეტინს, მაო-ს ინჰიბიტორებს, პენტოქსიფილლინს, პროპოქსიფენს, სალიცილატებს და სულფიბამიდს.
ბეტა-ბლოკატორებს, კლონიდინს, ლითიუმის მარილებს და ალკოჰოლს შეუძლია გააძლიეროს და შესუსტება სისხლში ინსულინის გლუკოზა-შემცირების აქტივობა. პენტამიდინმა შეიძლება გამოიწვიოს ჰიპოგლიკემია, რომელიც ზოგჯერ გადადის ჰიპერგლიკემიაში.
გარდა ამისა, სიმპათოლიზური მედიკამენტების ზემოქმედების ქვეშ, მაგალითად, ß-ბლოკატორები, კლონიდინინი, გუანეთინი და რეზერპინი, ადრენერგული ანტირეგულაციის ნიშნები შეიძლება იყოს მსუბუქი ან არარსებებული.
თავსებადობის სახელმძღვანელო მითითებები
თავსებადობის შესწავლის არარსებობის გამო, ეს პრეპარატი არ უნდა იყოს შერეული ადამიანის NPH ინსულინის გარდა, სხვა ადამიანებთან.
გვჭირდება Apidra
კრონა ”14 ნოემბერი, 2008, 19:51
კონი »14 ნოემბერი, 2008 7:55 გვ.
ნამდვილად არ მუშაობს საძიებო სისტემა?
კრონა ”14 ნოემბერი, 2008, 19:58
ჰორკი »14 ნოემბერი, 2008 წლის 8:22 საათზე
კრონა ”14 ნოემბერი, 2008, 20:48
ჰორკი ”14 ნოემბერი, 2008, 20:57