თიაზოლიდინიონის პრეპარატები - მახასიათებლები და გამოყენების მახასიათებლები
თანამედროვე მედიცინა იყენებს მედიკამენტების მრავალფეროვან ჯგუფს ტიპის 2 დიაბეტის სამკურნალოდ.
ამ ჯგუფებიდან ერთ-ერთია თიაზოლიდინიონიონები, რომლებსაც აქვთ მსგავსი ეფექტი მეტფორმინთან.
ითვლება, რომ ზემოთ მოცემულ აქტიურ ნივთიერებასთან შედარებით, თიაზოლიდინიონები უფრო უსაფრთხოა.
როგორ მკურნალობს პათოლოგია?
 დიაბეტის თანამედროვე მკურნალობა ზომების კომპლექსია.
დიაბეტის თანამედროვე მკურნალობა ზომების კომპლექსია.
თერაპიული ღონისძიებები მოიცავს სამედიცინო კურსს, მკაცრი დიეტის დაცვით, ფიზიოთერაპიაზე, წამალდამოკიდებულ მკურნალობასა და ტრადიციული მედიცინის რეცეპტების გამოყენებაში.
დიაბეტის მკურნალობა გულისხმობს სპეციალური მედიკამენტების გამოყენებას გარკვეული თერაპიული მიზნების მისაღწევად.
მკურნალობის ეს მიზნებია:
- ჰორმონის ინსულინის ოდენობის შენარჩუნება საჭირო დონეზე,
- სისხლში გლუკოზის რაოდენობის ნორმალიზება,
- პათოლოგიური პროცესის შემდგომი განვითარების შემაფერხებელი,
- გართულებების გამოვლინების ნეიტრალიზება და უარყოფითი შედეგები.
თერაპიული კურსი მოიცავს შემდეგი ჯგუფის წამლების გამოყენებას:
- სულფონილურას პრეპარატები, რომლებიც შაქრის შემამცირებელი ყველა საშუალების დაახლოებით ოთხმოცდაათი პროცენტს შეადგენს. ასეთი ტაბლეტები კარგად ანეიტრალებს მანიფესტურად გამოხატული ინსულინის წინააღმდეგობას.
- ბიგანუანიდები არის ისეთი აქტიური ნივთიერების მქონე მედიკამენტები, როგორიცაა მეტფორმინი. კომპონენტს აქვს სასარგებლო გავლენა წონის დაკარგვაზე, ასევე ხელს უწყობს სისხლში შაქრის შემცირებას. როგორც წესი, იგი არ გამოიყენება თირკმელების და ღვიძლის ფუნქციის დარღვევის შემთხვევაში, რადგან ის სწრაფად გროვდება ამ ორგანოებში.
- ალფა-გლიკოზიდაზას ინჰიბიტორები გამოიყენება პროფილაქტიკურად, ტიპი 2 დიაბეტის განვითარების თავიდან ასაცილებლად. ამ ჯგუფის ნარკოტიკების მთავარი უპირატესობა ის არის, რომ ისინი არ იწვევს ჰიპოგლიკემიის მანიფესტაციას. ტაბლეტური საშუალებები სასარგებლო გავლენას ახდენს წონის ნორმალიზებაზე, განსაკუთრებით იმ შემთხვევაში, თუ დიეტური თერაპია ჩატარდა.
- თიაზოლიდინიონი შეიძლება გამოყენებულ იქნას, როგორც ძირითადი პრეპარატი პათოლოგიის სამკურნალოდ, ან სხვა შაქრის შემამცირებელ საშუალებებთან ერთად. ტაბლეტების ძირითადი ეფექტია ქსოვილების მგრძნობელობის გაზრდა ინსულინის მიმართ, რითაც განეიტრალება წინააღმდეგობა. სამკურნალო საშუალებები არ გამოიყენება 1 ტიპის შაქრიანი დიაბეტის განვითარებაში, რადგან მათ შეუძლიათ იმოქმედონ მხოლოდ ინსულინის თანდასწრებით, რომელსაც წარმოქმნის პანკრეასის მიერ.
გარდა ამისა, მეგრლიტინიდები გამოიყენება - მედიკამენტები, რომლებიც ზრდის ინსულინის სეკრეციას, რაც გავლენას ახდენს პანკრეასის ბეტა უჯრედებზე.
გლუკოზის დონის დაქვეითება შეინიშნება აბი მიღებიდან თხუთმეტი წუთის შემდეგ.
უსაფრთხოება
თიაზოლიდინედიონები ახდენენ ეფექტებს ინსულინის წინააღმდეგობის შემცირებით. ბაზარზე ხელმისაწვდომია 2 თიაზიდოლინედიონი - როზიგლიტაზონი (ავანდია) და პიოგლიტაზონი (Actos). ტროგლიტაზონი იყო პირველი თავის კლასში, მაგრამ გაუქმდა, რადგან ამან გამოიწვია ღვიძლის ფუნქციის დარღვევა. სამკურნალო საშუალებების გამოყენება შესაძლებელია როგორც მონოთერაპიის დროს, ასევე სხვა სამკურნალო საშუალებებთან ერთად.
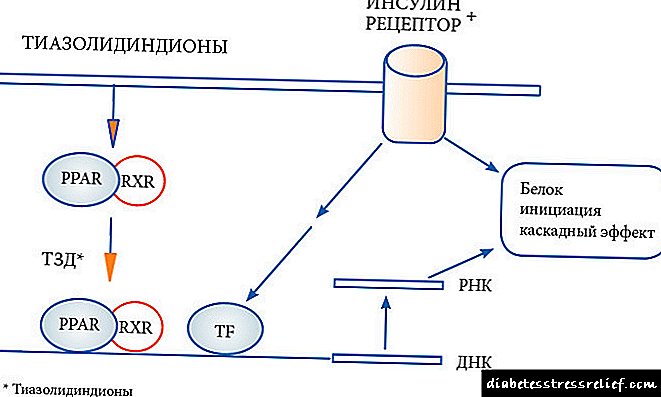
მოქმედების მექანიზმი. თიაზოლიდინედიონები ზრდის ინსულინის მგრძნობელობას, მოქმედებს ძვლოვან ქსოვილებზე, კუნთებსა და ღვიძლში, სადაც ისინი ზრდის გლუკოზის გამოყენებას და ამცირებენ მის სინთეზს (1,2). მოქმედების მექანიზმი ბოლომდე არ არის გაგებული. ისინი ააქტიურებენ ერთი ან რამდენიმე ტიპის რეცეპტორებს, რომლებიც ააქტიურებენ პეროქსიზმური გამრავლების (RAPP) რეცეპტორებს, რომლებიც ააქტიურებენ პეროქსიზმულ გამრავლებას, რაც, თავის მხრივ, არეგულირებს გენის გამოხატვას (3).
ეფექტურობა პიოგლიტაზონს და როზიგლიტაზონს აქვთ იგივე ეფექტურობა ან ოდნავ დაბალი ეფექტურობა, როგორც სხვა ჰიპოგლიკემიური აგენტები. გლიკოზილირებული ჰემოგლობინის საშუალო ღირებულება როსიგლიტაზონის მიღებისას მცირდება 1.2-1.5% -ით, ხოლო მაღალი და დაბალი სიმკვრივის ლიპოპროტეინების კონცენტრაცია იზრდება. მონაცემებიდან გამომდინარე, შეიძლება ვივარწმუნოთ, რომ თიაზიდოლინდეინეზებით თერაპია მეტფორმინის თერაპიის ეფექტურობის თვალსაზრისით არ არის inferior, მაგრამ მაღალი ღირებულებისა და გვერდითი ეფექტების გამო, ეს პრეპარატები არ გამოიყენება დიაბეტის საწყისი მკურნალობისთვის.
თიაზოლიდინეინების მოქმედება გულ-სისხლძარღვთა სისტემაზე. ამ ჯგუფში ნარკოტიკებს შეიძლება ჰქონდეთ ანთების საწინააღმდეგო, ანტითრომბული და ანტიჰეტეროგენული მოქმედება, მაგრამ ამის მიუხედავად, მონაცემები, რომლებიც გულ-სისხლძარღვთა დაავადებების შემცირებულ რისკზე მეტყველებს, არაა შთამბეჭდავი, ხოლო გვერდითი მოვლენების რაოდენობა საგანგაშოა (4,5,6,7). მეტა-ანალიზების შედეგები მიუთითებს თიაზიოლიდინონებისა და როზიგლიტაზონის გამოყენებაში სიფრთხილის აუცილებლობის აუცილებლობაზე, ხოლო ახალი მონაცემები არ ადასტურებს ან უარყოფენ კარდიოტოქსიკურობის მონაცემებს. უფრო მეტიც, აუცილებელია გავითვალისწინოთ გულის უკმარისობის განვითარების შესაძლებლობა. ამ სიტუაციაში არ არის რეკომენდებული როსიგლიტაზონის გამოყენება, თუ შესაძლებელია უსაფრთხო წამლების გამოყენება (მეტფორმინი, სულფონილურაზა, ინსულინი).
ლიპიდები. პიოგლიტაზონთან თერაპიის დროს, დაბალი სიმკვრივის ლიპიდების კონცენტრაცია უცვლელი რჩება, ხოლო როზიგლიტაზონით თერაპიის დროს, ლიპიდების ამ ფრაქციის კონცენტრაციის ზრდა აღინიშნება საშუალოდ 8-16%. (3)
უსაფრთხოების რედაქტირება |თიაზოლიდინიონიუსის მახასიათებლები
თიაზოლიდინიონი, სხვა სიტყვებით რომ ვთქვათ, გლიტაზონები, არის შაქრის შემამცირებელი წამლების ჯგუფი, რომლის მიზანია ინსულინის ბიოლოგიური ეფექტის გაზრდა. შაქრიანი დიაბეტის სამკურნალოდ დაიწყო გამოყენებული შედარებით ცოტა ხნის წინ - 1996 წლიდან. გაიცემა მკაცრად, რეცეპტის მიხედვით.
გლიტაზონები, გარდა ჰიპოგლიკემიური მოქმედებისა, დადებით გავლენას ახდენს გულ-სისხლძარღვთა სისტემაზე. დაფიქსირდა შემდეგი აქტივობა: ანტითრომბოზული, ანტიატეროგენული, ანთების საწინააღმდეგო საშუალება. თიაზოლიდინეინების მიღებისას, გლიკირებული ჰემოგლობინის დონე საშუალოდ მცირდება 1,5% -ით, ხოლო HDL- ის დონე იზრდება.
თერაპია ამ კლასის მედიკამენტებთან არანაკლებ ეფექტურია, ვიდრე მეტფორმინთან თერაპია. მაგრამ ისინი არ გამოიყენება საწყის ეტაპზე ტიპის 2 დიაბეტით. ეს გამოწვეულია გვერდითი ეფექტების სიმძიმისა და უფრო მაღალი ფასის გამო. დღეს, გლიტაზონებს იყენებენ გლიკემიის შესამცირებლად სულფონილურეას წარმოებულებით და მეტფორმინით. მათი დანიშვნა შესაძლებელია როგორც თითოეულ წამალთან ერთად, ასევე კომბინირებულად.
უპირატესობები და უარყოფითი მხარეები
წამლების მახასიათებლებს შორის არსებობს დადებითი და უარყოფითი მხარეები:
- სხეულის წონის გაზრდა საშუალოდ 2 კგ-ით,
- გვერდითი მოვლენების დიდი ჩამონათვალი
- ლიპიდური პროფილის გაუმჯობესება
- ეფექტურად იმოქმედებს ინსულინის რეზისტენტობაზე
- შეამციროს შაქრის შემამცირებელი მოქმედება მეტფორმინთან, სულფონილურას წარმოებულებთან შედარებით,
- არტერიული წნევის დაქვეითება
- ათეროსკლეროზის განვითარებაზე გავლენის ფაქტორების შემცირება,
- შეინარჩუნოს სითხე და, შედეგად, იზრდება გულის უკმარისობის რისკები,
- ძვლის სიმკვრივის შემცირება, მოტეხილობების რისკის გაზრდა,
- ჰეპატოტოქსიკურობა.
მოქმედების მექანიზმი
თიაზოლიდინიონი მოქმედებს რეცეპტორებზე, რაც აძლიერებს უჯრედების მიერ გლუკოზის განაწილებას და მიღებას. უმჯობესდება ჰორმონის მოქმედება ღვიძლში, ცხიმოვან ქსოვილში და კუნთებში. უფრო მეტიც, ბოლო ორი მაჩვენებლის გავლენა გაცილებით მეტია.
გლიტაზონები არ ასტიმულირებენ ინსულინის წარმოებას პანკრეასის β- უჯრედების მიერ. შესრულების შემცირება მიიღწევა პერიფერიული ქსოვილების ინსულინრეზისტენტობის შემცირებით და ქსოვილების მიერ გლუკოზის გამოყენების გაზრდით. შაქრის შემცირების ეფექტი, როგორც წესი, თანდათანობით ხდება. გლუკოზის უზმოზე მიღების მინიმალური დონე აღინიშნება მხოლოდ ორთვიანი მიღების შემდეგ. თერაპიას თან ახლავს წონის მომატება.
მეტაბოლური კონტროლის გაუმჯობესება აღინიშნება სისხლში შაქრის შემცირებით. მეტფორმინისა და სულფონილურეას წარმოებულებთან ერთად მიღებისას, გლიკემიური კონტროლი გაუმჯობესებულია პაციენტებში, რომლებსაც აქვთ ტიპის 2 დიაბეტი, ისევე როგორც კლინიკურად მნიშვნელოვანი პლაზმური ჰორმონის დონეზე. გლიტაზონები მოქმედებენ მხოლოდ ინსულინის თანდასწრებით.
ფარმაკოკინეტიკური პარამეტრები შეიძლება განსხვავდებოდეს წამლის მიხედვით. არ იმოქმედებს მათ სქესის და პაციენტის ასაკზე. პაციენტებში ღვიძლის დაზიანებით, იგი ცვლის ფარმაკოკინეტიკას.
ჩვენებები და უკუჩვენებები
თიაზოლიდინიონი ინიშნება არა ინსულინდამოკიდებულ დიაბეტზე (ტიპი 2 დიაბეტი):
- როგორც მონოთერაპია იმ პაციენტებისთვის, რომლებიც აკონტროლებენ გლიკემიის დონეს მედიკამენტების გარეშე (დიეტა და ფიზიკური დატვირთვა),
- როგორც ორმაგი თერაპია სულფონილურას პრეპარატებთან ერთად,
- როგორც ორმაგი მკურნალობა მეტფორმინთან ერთად გლიკემიური ადეკვატური კონტროლისთვის,
- როგორც "გლიტაზონი + მეტფორმინი + სულფონილურეა" სამჯერ მკურნალობა,
- ინსულინთან კომბინაცია
- ინსულინთან და მეტფორმინთან კომბინაცია.
მედიკამენტების მიღებასთან დაკავშირებულ უკუჩვენებებს შორის:
- ინდივიდუალური შეუწყნარებლობა,
- ორსულობა / ლაქტაცია,
- ასაკი 18 წლამდე
- ღვიძლის უკმარისობა - ძლიერი და ზომიერი სიმძიმე,
- გულის უკმარისობა
- თირკმლის უკმარისობა მძიმეა.
ვიდეო ლექცია თიაზიდოლინიდიონის ჯგუფის მომზადების შესახებ:
გვერდითი მოვლენები
თიაზიდოლინიონების მიღების შემდეგ მიღებულ გვერდით ეფექტებს შორისაა:
- ქალებში - მენსტრუალური დარღვევები,
- გულის უკმარისობის განვითარება,
- ჰორმონალური სტატუსის დარღვევა,
- ღვიძლის ფერმენტების გაზრდილი დონე,
- ანემია
- ჰიპოგლიკემია,
- ჰიპერქოლესტერინემია,
- თავის ტკივილი და თავბრუსხვევა,
- წონის მომატება
- გაიზარდა მადა
- მუცლის ტკივილი, შეფერხებები,
- კანის გამონაყარი, კერძოდ, ჭინჭრის ციება,
- შეშუპება
- გაიზარდა დაღლილობა
- მხედველობის დარღვევა
- კეთილთვისებიანი წარმონაქმნები - პოლიპები და ცისტები,
- ზედა სასუნთქი გზების ინფექციები.
თერაპიის დროს ხდება წონისა და ნიშნების მონიტორინგი, რაც მიუთითებს სითხის შეკავებაზე. ასევე ხორციელდება ღვიძლის ფუნქციის მონიტორინგი. ალკოჰოლის ზომიერი დოზებით მოხმარება მნიშვნელოვნად არ მოქმედებს გლიკემიის კონტროლზე.
დოზირება, მიღების მეთოდი
გლიტაზონები მიიღება საკვების გარეშე. ღვიძლში / თირკმელებში მცირე გადახრებით მოხუცებულთა ასაკში დოზის კორექცია არ ხორციელდება. ამ კატეგორიის პაციენტებში ინიშნება პრეპარატის დაბალი დღიური მიღება. დოზას განსაზღვრავს ექიმი ინდივიდუალურად.
თერაპიის დაწყება იწყება დაბალი დოზით. აუცილებლობის შემთხვევაში, ის გაიზარდა კონცენტრაციებში, დამოკიდებულია წამალზე. ინსულინთან ერთად მიღებისას მისი დოზა ან უცვლელი რჩება ან მცირდება ჰიპოგლიკემიური მდგომარეობის შესახებ.
თიაზოლიდინიონის წამლების სია
დღეს გლიტაზონის ორი წარმომადგენელი ხელმისაწვდომია ფარმაცევტულ ბაზარზე - როზიგლიტაზონი და პიოგლიტაზონი. ჯგუფში პირველი იყო ტროგლიტაზონი - ის მალევე გაუქმდა ღვიძლის მძიმე დაზიანების განვითარების გამო.
როზიგლიტაზონზე დაფუძნებული პრეპარატები მოიცავს შემდეგს:
- 4 მგ ავანდია - ესპანეთი,
- 4 მგ დიაგნოზაზონი - უკრაინა,
- როგლიტი 2 მგ და 4 მგ - უნგრეთში.
პიოგიტაზონზე დაფუძნებული პრეპარატები მოიცავს:
- გლუტაზონი 15 მგ, 30 მგ, 45 მგ - უკრაინა,
- Nilgar 15 მგ, 30 მგ - ინდოეთი,
- Dropia-Sanovel 15 მგ, 30 მგ - თურქეთი,
- Pioglar 15 მგ, 30 მგ - ინდოეთი,
- პიოზი 15 მგ და 30 მგ - ინდოეთი.
ურთიერთქმედება სხვა სამკურნალო საშუალებებთან
- როზიგლიტაზონი. ალკოჰოლის გამოყენება არ მოქმედებს გლიკემიის კონტროლზე. არ არის მნიშვნელოვანი ურთიერთქმედება ტაბლეტის კონტრაცეპტივებთან, ნიფედიპინთან, დიგოქსინთან, ვარფარინთან.
- პიოგლიტაზონი. რიფამპიცინთან ერთად მიღებისას მცირდება პიოგლიტაზონის მოქმედება. შესაძლოა, კონტრაცეფციის ეფექტურობის მცირედი შემცირება ტაბლეტური კონტრაცეპტივების მიღების დროს. კეტოკონაზოლის გამოყენებისას ხშირად საჭიროა გლიკემიური კონტროლი.
თიაზოლიდინიონი არა მხოლოდ ამცირებს შაქრის დონეს, არამედ დადებითად მოქმედებს გულ-სისხლძარღვთა სისტემაზე. უპირატესობების გარდა, მათ აქვთ მთელი რიგი უარყოფითი მხარეები, რომელთაგან ყველაზე გავრცელებულია გულის უკმარისობის განვითარება და ძვლების სიმკვრივის დაქვეითება.
ისინი აქტიურად იყენებენ კომპლექსურ თერაპიაში, თიაზოლიდინიონიტების გამოყენებას დაავადების განვითარების პროფილაქტიკისთვის საჭიროა შემდგომი შესწავლა.
დანიშვნის წესები
- ჭარბი წონის მქონე პაციენტებში მე -2 ტიპის დიაბეტის პირველი არჩევანის სამკურნალო საშუალებებია მეტფორმინი ან თიაზოლიდინიონესის ჯგუფიდან შემავალი მედიკამენტები.
- სხეულის ნორმალური წონის მქონე პაციენტებში უპირატესობა ენიჭება სულფონილურას პრეპარატებს ან მეგრლიტინებს.
- ერთი ტაბლეტის გამოყენების არაეფექტურობით, როგორც წესი, ინიშნება ორი (ნაკლებად ხშირად სამი) წამლის კომბინაცია. ყველაზე ხშირად გამოყენებული კომბინაციები:
- სულფონილურეა + მეტფორმინი,
- მეტფორმინი + თიაზოლიდინიონი,
- მეტფორმინი + თიაზოლიდინიონი + სულფონილურეა.
სულფონილურას პრეპარატები
ყველაზე პოპულარულია სულფონილურას წარმოებულებთან დაკავშირებული მედიკამენტები (შაქრის შემამცირებელი ყველა წამლის 90% -მდე). ითვლება, რომ ამ კლასის წამლების მიერ ინსულინის სეკრეციის გაზრდა აუცილებელია ინსულინის ინსულინის წინააღმდეგობის დასაძლევად.
მე -2 თაობის სულფონილურეას პრეპარატები მოიცავს:
- გლიკლაზიდი - აქვს გამოხატული დადებითი გავლენა მიკროცირკულაციაზე, სისხლის ნაკადზე, აქვს სასარგებლო გავლენა დიაბეტის მიკროზოლურ გართულებებზე.
- გლიბენკლამიდი - აქვს ყველაზე ძლიერი ჰიპოგლიკემიური ეფექტი. ამჟამად უფრო და უფრო მეტი პუბლიკაციაა საუბარი ამ წამლის უარყოფით გავლენაზე გულ-სისხლძარღვთა დაავადებების მიმდინარეობაზე.
- გლიპიზიდი - აქვს გამოხატული შაქრის შემამცირებელი ეფექტი, მაგრამ მოქმედების ხანგრძლივობა უფრო მოკლეა ვიდრე გლიბენკლამიდი.
- გლიციდონი - ამ ჯგუფიდან ერთადერთი პრეპარატი, რომელიც ინიშნება თირკმლის ზომიერი უკმარისობის მქონე პაციენტებისთვის. მას აქვს მოქმედების უმოკლეს ხანგრძლივობა.
წარმოდგენილია მე -3 თაობის სულფონილურას პრეპარატები გლიმიპრომიდი:
- იწყებს მოქმედებას უფრო ადრე და აქვს უფრო გრძელი ექსპოზიციის პერიოდი (24 საათამდე) უფრო დაბალი დოზებით,
- წამლის მიღების შესაძლებლობა მხოლოდ 1 ჯერ დღეში,
- არ ამცირებს ინსულინის სეკრეციას ვარჯიშის დროს,
- იწვევს ინსულინის სწრაფ გათავისუფლებას საკვების მიღებასთან დაკავშირებით,
- შეიძლება გამოყენებულ იქნას თირკმლის ზომიერი უკმარისობისთვის,
- ჰიპოგლიკემიის უფრო დაბალი რისკი აქვს ამ კლასის სხვა პრეპარატებთან შედარებით.
სულფონილურას პრეპარატების მაქსიმალური ეფექტურობა აღინიშნება პაციენტებში, რომლებსაც აქვთ ტიპის 2 დიაბეტი, მაგრამ სხეულის ნორმალური წონა.
დანიშნეთ სულფონილურას სამკურნალო საშუალებები ტიპი 2 დიაბეტისთვის, როდესაც დიეტა და რეგულარული ფიზიკური დატვირთვა არ უწყობს ხელს.
სულფონილურას პრეპარატები უკუნაჩვენებია: პაციენტებს, რომლებსაც აქვთ 1 ტიპის დიაბეტი, ორსული და ლაქტაციის პერიოდში, ღვიძლისა და თირკმელების მძიმე პათოლოგიით, დიაბეტური განგრენით. განსაკუთრებული სიფრთხილეა საჭირო კუჭისა და თორმეტგოჯა ნაწლავის წყლულის შემთხვევაში, აგრეთვე ქრონიკული ალკოჰოლიზმის მქონე ფებრილ პაციენტებში.
სტატისტიკის თანახმად, სამწუხაროდ, პაციენტთა მხოლოდ მესამედი მიაღწევს ოპტიმალურ ანაზღაურებას შაქრიანი დიაბეტისთვის, სულფონილიურას გამოყენებით. სხვა პაციენტებს რეკომენდებულია ამ პრეპარატების კომბინირება სხვა ტაბლეტურ საშუალებებთან, ან ინსულინთან მკურნალობა.
ამ ჯგუფში ერთადერთი პრეპარატია მეტფორმინი, რაც ანელებს ღვიძლში გლუკოზის წარმოებას და განთავისუფლებას, აუმჯობესებს პერიფერიული ქსოვილების მიერ გლუკოზის ათვისებას, აუმჯობესებს სისხლის ნაკადს და აორმაგებს ლიპიდების მეტაბოლიზმს. ჰიპოგლიკემიური ეფექტი ვითარდება პრეპარატის დაწყებიდან 2-3 დღის შემდეგ.ამავე დროს, სამარხვო გლიკემიის დონე მცირდება, მადის დაქვეითება.
მეტფორმინის გამორჩეული თვისებაა სტაბილიზაცია და წონის დაკლებაც კი - სხვა ჰიპოგლიკემიური აგენტების არცერთს არ აქვს ეს ეფექტი.
მეტფორმინის გამოყენების მითითებებია: შაქრიანი დიაბეტის ტიპი 2 პაციენტებში ჭარბი წონის მქონე პაციენტებში, პრადიაბეტებით, სულფონილურას პრეპარატების შეუწყნარებლობით.
მეტფორმინი უკუნაჩვენებია: პაციენტებში, რომლებსაც აქვთ 1 ტიპის შაქრიანი დიაბეტი, ორსული და კვების დროს, ღვიძლისა და თირკმელების მძიმე პათოლოგიით, დიაბეტის მწვავე გართულებებით, მწვავე ინფექციით, ნებისმიერი დაავადებით, რომელსაც თან ახლავს ორგანოების ჟანგბადის არასაკმარისი მიწოდება.
ალფა გლიკოზიდაზას ინჰიბიტორები
ამ ჯგუფის ნარკოტიკები მოიცავს აკარბოსი და მიგლიტოლი, რაც ანელებს ნაწლავებში ნახშირწყლების დაშლას, რაც უზრუნველყოფს სისხლში გლუკოზის შენელებას. ამის გამო, სისხლში შაქრის მომატება ჭარბდება, არ არის ჰიპოგლიკემიის განვითარების რისკი.
ამ პრეპარატების მახასიათებელია მათი ეფექტურობა დიდი რაოდენობით რთული ნახშირწყლების მოხმარებაში. თუ პაციენტთა დიეტაში ჭარბი ნახშირწყლები ჭარბობს, ალფა-გლიკოზიდაზას ინჰიბიტორებთან მკურნალობა არ იძლევა დადებით ეფექტს. მოქმედების განსაზღვრული მექანიზმი ამ ჯგუფის სამკურნალო საშუალებებს ყველაზე ეფექტურად ატარებს გლიკემიის ნორმალური ჩასადენად და ჭამის შემდეგ მკვეთრი მატება. ასევე, ეს წამლები პრაქტიკულად არ ზრდის სხეულის წონას.
ალფა-გლიკოზიდაზას ინჰიბიტორებში აღინიშნება შაქრიანი დიაბეტის ტიპი 2 დიაბეტის მქონე პაციენტებისთვის, რომელთაც აქვთ დიეტა და სავარჯიშოების არაეფექტურობა, ჰიპერგლიკემიის ჭარბი მიღებით ჭამის შემდეგ.
ალფა-გლიკოზიდაზას ინჰიბიტორების გამოყენების უკუჩვენებებია: დიაბეტური კეტოაციდოზი, ციროზი, მწვავე და ქრონიკული ნაწლავის ანთება, კუჭ-ნაწლავის ტრაქტის ტრაქტის პათოლოგია გაზების გაზრდის გაზრდით, წყლულოვანი კოლიტი, ნაწლავის გაუვალობა, დიდი თიაქარი, თირკმლების ფუნქციის დარღვევა, ორსულობა და ლაქტაცია.
თიაზოლიდინიონი (გლიტაზონები)
ამ ჯგუფში შემავალი მედიკამენტები შედის პიოგლიტაზონი, როზიგლიტაზონი, ტროგლიტაზონირომლებიც ამცირებენ ინსულინის რეზისტენტობას, ამცირებენ ღვიძლში გლუკოზის გამოყოფას, შეინარჩუნებენ ინსულინის შემქმნელ უჯრედებს.
ამ მედიკამენტების მოქმედება მსგავსია მეტფორმინის მოქმედებით, მაგრამ მათ არ აქვთ მოკლებული მისი უარყოფითი თვისებები - ინსულინის წინააღმდეგობის შემცირების გარდა, ამ ჯგუფის წამლებს შეუძლიათ შეანელონ თირკმლის გართულებები და არტერიული ჰიპერტენზია, ხელსაყრელი გავლენა მოახდინონ ლიპიდურ მეტაბოლიზმზე. მაგრამ, მეორეს მხრივ, გლიტაზონების მიღებისას, მუდმივად უნდა აკონტროლოთ ღვიძლის ფუნქცია. ამჟამად, არსებობს მტკიცებულება, რომ როზიგლიტაზონის გამოყენებამ შეიძლება გაზარდოს მიოკარდიუმის ინფარქტის და გულ-სისხლძარღვთა უკმარისობის რისკი.
გლიტაზონები მითითებულია ტიპი 2 დიაბეტის მქონე პაციენტებში დიეტის არაეფექტურობის და ფიზიკური დატვირთვის შემთხვევაში ინსულინის წინააღმდეგობის უპირატესობით.
უკუჩვენებებია: შაქრიანი დიაბეტი ტიპის 1, დიაბეტური კეტოაციდოზი, ორსულობა და ლაქტაცია, ღვიძლის მძიმე დაავადება, გულის ძლიერი უკმარისობა.
მეგლიტინიდები
ამ ჯგუფში შემავალი მედიკამენტები შედის რეპაგლინიდი და ნატატლინიდიაქვს მოკლევადიანი შაქრის შემამცირებელი ეფექტი. მეგლიტინიდები არეგულირებენ გლუკოზის დონეს ჭამის შემდეგ, რაც საშუალებას იძლევა არ დაიცვან მკაცრი დიეტა, რადგან პრეპარატი გამოიყენება დაუყოვნებლივ ჭამის წინ.
მეგლიტინიდების გამორჩეული თვისებაა გლუკოზის მაღალი ვარდნა: ცარიელ კუჭზე 4 მმოლ / ლ, ჭამის შემდეგ - 6 მმოლ / ლ-ით. გლიკირებული ჰემოგლობინის HbA1c- ის კონცენტრაცია მცირდება 2% -ით. გახანგრძლივებული გამოყენებისას არ იწვევს წონის მატებას და არ საჭიროებს დოზის შერჩევას. ჰიპოგლიკემიური ეფექტის ზრდა აღინიშნება ალკოჰოლის და ზოგიერთი წამლის მიღების დროს.
მეგილიტინიდების გამოყენების მითითება არის ტიპი 2 დიაბეტი დიეტის არაეფექტურობასა და ფიზიკური დატვირთვების შემთხვევებში.
მიგლიტინიდები უკუნაჩვენებია: პაციენტებში, რომლებსაც აქვთ 1 ტიპის შაქრიანი დიაბეტი, დიაბეტური კეტოაციდოზი, ორსული ქალები და ძუძუთი კვება, წამლისადმი მომატებული მგრძნობელობა.
ყურადღება! საიტის მიერ მოწოდებული ინფორმაცია DIABET-GIPERTONIA.RU მხოლოდ მითითებისთვისაა საიტის ადმინისტრირება არ არის პასუხისმგებელი შესაძლო უარყოფითი შედეგების შესახებ, თუ თქვენ იღებთ მედიკამენტებს ან პროცედურებს ექიმის დანიშვნის გარეშე!
ჰიპოგლიკემიური ან ანტიდიაბეტური საშუალებებია მედიკამენტები, რომლებიც ამცირებენ სისხლში გლუკოზას და იყენებენ დიაბეტის სამკურნალოდ.
ინსულინთან ერთად, რომლის პრეპარატები შესაფერისია მხოლოდ პარენტერალურად გამოყენებისთვის, არსებობს მთელი რიგი სინთეზური ნაერთი, რომელსაც აქვს ჰიპოგლიკემიური მოქმედება და ეფექტურია პერორალურად მიღების დროს. ამ პრეპარატების ძირითადი გამოყენება არის ტიპი 2 დიაბეტი.
პირის ღრუს ჰიპოგლიკემიური (ჰიპოგლიკემიური) აგენტები შეიძლება დაიყოს შემდეგნაირად:
— სულფონილურას წარმოებულები (გლიბენკლამიდი, გლიციდონი, გლიკლაზიდი, გლიმიპირიდი, გლიპიზიდი, ქლორპროპამიდი),
— მეგლიტინიდები (ნატატლინიდი, რეპაგლინიდი),
— biguanides (ბფორმინი, მეტფორმინი, ფენფორმინი),
— თიაზოლიდინიონი (პიოგლიტაზონი, როზიგლიტაზონი, სიგლიტაზონი, ანგლიტაზონი, ტროგლიტაზონი),
— ალფა გლუკოზიდაზას ინჰიბიტორები (აკარბოზი, მიგლიტოლი),
შემთხვევით აღმოაჩინეს სულფონილურას წარმოებულებში ჰიპოგლიკემიური თვისებები. ამ ჯგუფის ნაერთების ჰიპოგლიკემიური ეფექტის განხორციელების უნარი დაფიქსირდა 50-იან წლებში, როდესაც სისხლში გლუკოზის დაქვეითება აღინიშნა პაციენტებში, რომლებიც იღებენ ანტიბაქტერიულ სულფონამიდულ მედიკამენტებს ინფექციური დაავადებების სამკურნალოდ. ამასთან დაკავშირებით, დაიწყო ძებნა 50-იან წლებში გამოხატული ჰიპოგლიკემიური ეფექტის მქონე სულფონამიდების წარმოებულების შესახებ. ჩატარდა პირველი სულფონილურას წარმოებულების სინთეზი, რომელიც შეიძლება გამოყენებულ იქნას შაქრიანი დიაბეტის სამკურნალოდ. პირველი ასეთი მედიკამენტები იყო კარბუტამიდი (გერმანია, 1955) და ტოლბუტამიდი (აშშ, 1956). 50-იანი წლების დასაწყისში. ამ სულფონილურას წარმოებულებმა დაიწყეს გამოყენება კლინიკურ პრაქტიკაში. 60-70-იან წლებში. გამოჩნდა მეორე თაობის სულფონილურეასი. მეორე თაობის სულფონილურას პრეპარატების პირველი წარმომადგენელი, გლიბენკლამიდი, დიაბეტის სამკურნალოდ დაიწყო გამოყენებული 1969 წელს, 1970 წელს გლიბორნორიდის გამოყენება დაიწყო, ხოლო 1972 წელს გლიპიზიდი. გლიკლაზიდი და გლიციდონი თითქმის ერთდროულად გამოჩნდა.
1997 წელს დამტკიცდა რეპაგლინიდი (მეგლიტინიდების ჯგუფი) დიაბეტის სამკურნალოდ.
ბიგანოიდების გამოყენების ისტორია შუა საუკუნეებით თარიღდება, როდესაც მცენარე გამოიყენებოდა დიაბეტის სამკურნალოდ Galega officinalis (ფრანგული ლილი).
თიაზოლიდინიონი (გლიტაზონები) კლინიკურ პრაქტიკაში შევიდა 1997 წელს. პირველი პრეპარატი, რომელიც დამტკიცდა ჰიპოგლიკემიური აგენტის გამოყენებისთვის, იყო ტროგლიტაზონი, მაგრამ 2000 წელს მისი გამოყენება აიკრძალა მაღალი ჰეპატოტოქსიკურობის გამო. დღემდე, ამ ჯგუფის ორი პრეპარატი გამოიყენება - პიოგლიტაზონი და როზიგლიტაზონი.
მოქმედება სულფონილურაზები ძირითადად ასოცირდება პანკრეასის ბეტა უჯრედების სტიმულაციასთან, რომელსაც თან ახლავს მობილიზაცია და ენდოგენური ინსულინის გამოყოფა.
სულფონილურას წარმოებულების გახანგრძლივებული მკურნალობის შედეგად, ინსულინის სეკრეციაზე მათი საწყისი მასტიმულირებელი მოქმედება ქრება. ითვლება, რომ ეს გამოწვეულია ბეტა უჯრედებზე რეცეპტორების რაოდენობის შემცირებით. მკურნალობის შეწყვეტის შემდეგ, ბეტა უჯრედების რეაქცია ამ ჯგუფის წამლებზე აღდგება.
ზოგიერთ სულფონილურეას ასევე აქვს პანკრეასის მოქმედება. ექსტრაკანკრეზულ ეფექტებს არ აქვთ დიდი კლინიკური მნიშვნელობა, ისინი მოიცავს ინსულინზე დამოკიდებული ქსოვილების მგრძნობელობის ზრდას ენდოგენურ ინსულინს და ღვიძლში გლუკოზის წარმოქმნის დაქვეითებას. ამ ეფექტების განვითარების მექანიზმი განპირობებულია იმით, რომ ეს პრეპარატები (განსაკუთრებით გლიმიპირიდი) ზრდის სამიზნე უჯრედებზე ინსულინის მგრძნობიარე რეცეპტორების რაოდენობას, აუმჯობესებს ინსულინ-რეცეპტორებთან ურთიერთქმედებას და აღადგენს პოსტრეცეპტორული სიგნალის ტრანსდუქციას.
გარდა ამისა, არსებობს იმის მტკიცებულება, რომ prizvodnye sulfonylureas ასტიმულირებს სომატოსტატინის გამოყოფას და ამით აფერხებს გლუკაგონის სეკრეციას.
I თაობა: ტოლბუტამიდი, კარბამიდი, ტოლაზამიდი, აცეტოჰექსამიდი, ქლორპროპამიდი.
II თაობა: გლიბენკლამიდი, გლიზოქსპიდი, გლიბორნურილი, გლიციდონი, გლიკლაზიდი, გლიპიზიდი.
III თაობა: გლიმიპირიდი.
ამჟამად, რუსეთში, პირველი თაობის სულფონილურას პრეპარატები პრაქტიკულად არ გამოიყენება.
მეორე თაობის წამლებსა და პირველი თაობის სულფონილურას წარმოებულებს შორის მთავარი განსხვავებაა უფრო დიდი აქტივობა (50–100 ჯერ), რაც მათ საშუალებას აძლევს გამოიყენონ უფრო დაბალი დოზებით და, შესაბამისად, ამცირებს გვერდითი ეფექტების ალბათობას. 1 – ლი და მე –2 თაობის სულფონილურაზების ჰიპოგლიკემიური წარმოებულების ინდივიდუალური წარმომადგენლები განსხვავდებიან აქტიურობით და ტოლერანტობით. ამრიგად, პირველი თაობის წამლების სადღეღამისო დოზა - ტოლბუტამიდი და ქლორპროპამიდი - შესაბამისად, 2 და 0.75 გ, შესაბამისად, და მეორე თაობის წამლები - გლიბენკლამიდი - 0.02 გ, გლიცვიდონი - 0.06-0.12 გ., II თაობის წამლები, როგორც წესი, უკეთესად ამტანებენ. .
სულფონილურას პრეპარატებს აქვთ განსხვავებული სიმძიმე და მოქმედების ხანგრძლივობა, რაც განსაზღვრავს წამლების არჩევანს, როდესაც დანიშნულია. გლიბენკლამიდს აქვს ყველაზე გამოხატული ჰიპოგლიკემიური ეფექტი ყველა სულფონილურას წარმოებულების მიმართ. იგი გამოიყენება, როგორც მინიშნება, ახლად სინთეზირებული მედიკამენტების ჰიპოგლიკემიური ეფექტის შესაფასებლად. გლიბენკლამიდის ძლიერი ჰიპოგლიკემიური მოქმედება განპირობებულია იმით, რომ მას ყველაზე მეტი კავშირი აქვს პანკრეასის ბეტა უჯრედების ATP დამოკიდებული კალიუმის არხებისთვის. დღეისათვის, გლიბენკლამიდი იწარმოება როგორც ტრადიციული დოზის ფორმით, ასევე მიკრონიზებული ფორმით - სპეციალურად ჩამოყალიბებული გლიბენკლამიდის ფორმით, რომელიც უზრუნველყოფს ოპტიმალურ ფარმაკოკინეტიკურ და ფარმაკოდინამიკურ პროფილს სწრაფი და სრული შეწოვის გამო (ბიოშეღწევადობა დაახლოებით 100%) და შესაძლებელს ხდის წამლების გამოყენებას მცირე დოზები.
გლიკლაზიდი გლიბენკლამიდის შემდეგ მეორე ყველაზე გავრცელებული ზეპირი ჰიპოგლიკემიური აგენტია. გარდა იმისა, რომ გლიკლაზიდს აქვს ჰიპოგლიკემიური მოქმედება, იგი აუმჯობესებს ჰემატოლოგიურ პარამეტრებს, სისხლის რევოლუციურ თვისებებს, დადებითად მოქმედებს ჰემოსტატულ სისტემაზე და მიკროცირკულაციაზე, ასევე ხელს უშლის მიკროვასკულიტის განვითარებას, მათ შორის ბადურის დაზიანებას, აფერხებს თრომბოციტების აგრეგაციას, მნიშვნელოვნად ზრდის შეფარდების შედარებითი ინდექსს, ზრდის ჰეპარინს და ფიბრინოლიზურ მოქმედებას, ზრდის ჰეპარინის ტოლერანტობას, ასევე გამოირჩევა ანტიოქსიდანტური თვისებებით.
გლივიდონი არის პრეპარატი, რომელიც შეიძლება დაინიშნოს თირკმელების ზომიერი უკმარისობის მქონე პაციენტებისთვის, რადგან მეტაბოლიტების მხოლოდ 5% გამოიყოფა თირკმელებით, დანარჩენი (95%) - ნაწლავებით.
გლიპიზიდი, რომელსაც გამოხატული ეფექტი აქვს, ჰიპოგლიკემიური რეაქციების თვალსაზრისით მინიმალურ საფრთხეს უქმნის, რადგან ის არ გროვდება და არ გააჩნია აქტიური მეტაბოლიტები.
ზეპირი ანტიდიაბეტური მედიკამენტები არის ძირითადი სამკურნალო საშუალება ტიპი 2 შაქრიანი დიაბეტით (არა ინსულინდამოკიდებული) და, როგორც წესი, ინიშნება 35 წელზე უფროსი ასაკის პაციენტებისთვის, კეტოაციდოზის გარეშე, კვების ნაკლოვანებები, გართულებები ან თანმდევი დაავადებები, რომლებიც საჭიროებენ დაუყოვნებლივ ინსულინთერაპიას.
სულფონილურეას ჯგუფის პრეპარატები არ არის რეკომენდებული იმ პაციენტებისთვის, რომლებშიც სწორი დიეტის დროს, ინსულინის ყოველდღიური საჭიროება აღემატება 40 ერთეულს. აგრეთვე, ისინი არ არის დადგენილი შაქრიანი დიაბეტის მწვავე ფორმების მქონე პაციენტებისთვის (ბეტა-უჯრედული უკმარისობის მწვავე უკმარისობით), კეტოზისა ან დიაბეტური კომაის ისტორიით, დიეტოთერაპიის დროს 13.9 მმოლ / ლ-ზე ზემოთ ჰიპერგლიკემია (250 მგ%).
სულფონილურას სამკურნალო საშუალებებთან მკურნალობის გადაყვანა დიაბეტის მქონე პაციენტებისთვის, რომლებიც იმყოფებიან ინსულინთერაპიაზე, შესაძლებელია თუ ნახშირწყლების მეტაბოლიზმის დარღვევები ანაზღაურდება ინსულინის დოზებით 40 ერთზე ნაკლები დღეში. ინსულინის დოზით 10 ერთეულამდე დღეში, შეგიძლიათ დაუყოვნებლივ გადახვიდეთ მკურნალობა სულფონილურას წარმოებულებით.
სულფონილურას წარმოებულების ხანგრძლივმა გამოყენებამ შეიძლება გამოიწვიოს წინააღმდეგობის განვითარება, რომლის დაძლევა შესაძლებელია ინსულინის პრეპარატებთან კომბინირებული თერაპიით. შაქრიანი დიაბეტის ტიპის 1 შემთხვევაში, ინსულინის პრეპარატების კომბინაცია სულფონილურუას წარმოებულებთან ერთად საშუალებას იძლევა შეამცირონ ინსულინის ყოველდღიური საჭიროება და ხელს უწყობს დაავადების კურსის გაუმჯობესებას, მათ შორის რეტინოპათიის პროგრესირების შენელებას, რაც გარკვეულწილად არის დაკავშირებული სულფონილურეას წარმოებულების ანგიოპროტექტორულ მოქმედებასთან (განსაკუთრებით II თაობა). ამავდროულად, არსებობს მითითებები მათი შესაძლო ათეროგენული ეფექტის შესახებ.
გარდა ამისა, სულფონილურას წარმოებულები შეჰყავთ ინსულინთან (ასეთი კომბინაცია მიზანშეწონილად მიიჩნევა, თუ პაციენტის მდგომარეობა არ გაუმჯობესდება დღეში 100 IU- ზე მეტი ინსულინის მიღებით), ზოგჯერ ისინი გაერთიანებულია ბიგანუანიდებთან და აკარბოზთან.
სულფონამიდის ჰიპოგლიკემიური საშუალებების გამოყენებისას უნდა გახსოვდეთ, რომ ანტიბაქტერიული სულფონამიდები, არაპირდაპირი ანტიკოაგულანტები, ბუტადიონი, სალიცილატები, ეთიონამიდი, ტეტრაციკლინები, ქლორამფენიკოლი, ციკლოფოსფამიდი აფერხებს მათ მეტაბოლიზმს და ზრდის ეფექტურობას (შესაძლოა განვითარდეს ჰიპოგლიკემია). როდესაც სულფონილურას წარმოებულები გაერთიანებულია თიაზიდის დიურეზულებთან (ჰიდროქლოროთიაზიდი და ა.შ.) და BKK (ნიფედიპინი, დილტიაზმი და ა.შ.), ანტაგონიზმი ხდება დიდი დოზებით - თიაზიდები ერევა სულფონილურუას წარმოებულების გავლენას კალიუმის არხების გახსნის გამო, ხოლო კალციუმის დინებას ახდენს კალციუმის დინებაში. ჯირკვლები.
სულფონილურაზების წარმოებულები აძლიერებენ ალკოჰოლის ეფექტს და შეუწყნარებლობას, სავარაუდოდ, აცეტალდეჰიდის დაჟანგვის შეფერხების გამო. შესაძლებელია ანტიბუზის მსგავსი რეაქციები.
ყველა სულფონამიდული ჰიპოგლიკემიური პრეპარატი რეკომენდებულია ჭამიდან 1 საათით ადრე, რაც ხელს უწყობს გლაკემიის შემდგომი მკვეთრი დაქვეითებას (ჭამის შემდეგ). დისპეფსიური მოვლენების მძიმე სიმძიმის შემთხვევაში, რეკომენდებულია ამ პრეპარატების გამოყენება ჭამის შემდეგ.
სულფონილურას წარმოებულების არასასურველი მოქმედებები, გარდა ჰიპოგლიკემიისა, არის დისპეფსიური დარღვევები (მათ შორის გულისრევა, ღებინება, დიარეა), ქოლესტაზური სიყვითლე, წონის მომატება, შექცევადი ლეიკოპენია, თრომბოციტოპენია, აგრანულოციტოზი, აპლასტიკური და ჰემოლიზური ანემია, ალერგიული რეაქციები (ინ. ქავილი, ერითემა, დერმატიტი).
ორსულობის დროს სულფონილიურას პრეპარატების გამოყენება არ არის რეკომენდებული, რადგან მათი უმეტესობა FDA- ს (საკვებისა და წამლების ადმინისტრაცია) მიხედვით, კლასს მიეკუთვნება, ამის ნაცვლად ინიშნება ინსულინოთერაპია.
ხანდაზმულ პაციენტებში ჰიპოგლიკემიის გაზრდილი რისკის გამო, არ არის რეკომენდებული ხანგრძლივი მოქმედების წამლების (გლიბენკლამიდი) გამოყენება. ამ ასაკში სასურველია გამოიყენოთ მოკლემეტრაჟიანი წარმოებულების - გლიკლაზიდი, გლიციდონი.
მეგლიტინიდები - პრანდიის რეგულატორები (რეპაგლინიდი, ნატატლინიდი).
რეპაგლინიდი არის ბენზოინის მჟავას წარმოებული. მიუხედავად სულფონილურას წარმოებულებისგან ქიმიური სტრუქტურის განსხვავებისა, ის ასევე ბლოკავს ატფ-ზე დამოკიდებულ კალიუმის არხებს კუნთებში კუნძულ კუნძულ პანკრეასის აპარატის ფუნქციურად აქტიურ ბეტა უჯრედებში, იწვევს მათ დეპოლარიზაციას და კალციუმის არხების გახსნას, რითაც იწვევს ინსულინის მომატებას. ინსულინტროპული პასუხი კვებაზე ვითარდება განაცხადის მიღებიდან 30 წუთში და თან ახლავს ჭამის დროს სისხლში გლუკოზის დაქვეითება (კვებას შორის ინსულინის კონცენტრაცია არ იზრდება). სულფონილურას წარმოებულების მსგავსად, ძირითადი გვერდითი მოვლენაა ჰიპოგლიკემია. სიფრთხილით, რეპაგლინიდი ინიშნება პაციენტებში ღვიძლის და / ან თირკმლის უკმარისობით.
ნატატლინიდი არის D- ფენილალანინის წარმოებული.სხვა პერორალური ჰიპოგლიკემიური აგენტებისგან განსხვავებით, ნატატლინიდის მოქმედება ინსულინის სეკრეციაზე უფრო სწრაფია, მაგრამ ნაკლებად მუდმივი. ნატატლინიდი გამოიყენება, პირველ რიგში, მშობიარობის შემდგომი ჰიპერგლიკემიის შესამცირებლად, ტიპის 2 დიაბეტში.
ბიგუანიდები, რომელიც 70 – იან წლებში 2 – ე ტიპის დიაბეტის სამკურნალოდ დაიწყო, არ ასტიმულირებთ ინსულინის სეკრეციას პანკრეასის ბეტა უჯრედების მიერ. მათი მოქმედება ძირითადად განისაზღვრება ღვიძლში გლუკონეოგენეზის ინჰიბირებით (გლიკოგენოლიზის ჩათვლით) და გლუკოზის ათვისების გაზრდით პერიფერიული ქსოვილების მიერ. ისინი ასევე აფერხებენ ინსულინის ინაქტივაციას და აუმჯობესებენ მის შებოჭილობას ინსულინის რეცეპტორებთან (ეს ზრდის გლუკოზისა და მისი მეტაბოლიზმის შეწოვას).
ბიგანოიდები (სულფონილურას წარმოებულებისგან განსხვავებით) არ ამცირებს სისხლში გლუკოზას ჯანმრთელ ადამიანებში და 2 ტიპის დიაბეტის მქონე პაციენტებში, ღამით შიმშილის შემდეგ, მაგრამ მნიშვნელოვნად ზღუდავს მის ზრდას ჭამის შემდეგ, ჰიპოგლიკემიის მიზეზის გარეშე.
ჰიპოგლიკემიური ბუგანოიდები - მეტფორმინი და სხვები - ასევე გამოიყენება შაქრიანი დიაბეტის ტიპი 2-ისთვის., შაქრის შემამცირებელი ეფექტის გარდა, ბიუანოიდები, გახანგრძლივებული გამოყენებით, დადებითად მოქმედებს ლიპიდურ მეტაბოლიზმზე. ამ ჯგუფის წამლები ხელს უშლიან ლიპოგენეზს (პროცესი, რომლის საშუალებითაც ორგანიზმში გლუკოზა და სხვა ნივთიერებები ცხიმოვან მჟავებად გარდაიქმნება), ააქტიურებს ლიპოლიზს (ცხიმების შემცველი ლიპიდების, განსაკუთრებით ცხიმში შემავალი ტრიგლიცერიდების წარმოქმნის პროცესი) მათ შემადგენელ ცხიმმჟავებში შეაქვს ლიპაზის ფერმენტის მოქმედებით), ამცირებს მადას და ხელს უწყობს წონის დაკლება. ზოგიერთ შემთხვევაში, მათ გამოყენებას თან ახლავს სისხლის შრატში ტრიგლიცერიდების, ქოლესტერინის და LDL- ის შემცველობა (დადგენილია ცარიელ კუჭზე). შაქრიანი დიაბეტის ტიპის 2-ში, ნახშირწყლების მეტაბოლიზმის დარღვევები გაერთიანებულია ლიპიდური მეტაბოლიზმის გამოხატულ ცვლილებებთან. ასე რომ, ტიპი 2 დიაბეტის მქონე პაციენტთა 85–90% -ს აღენიშნება გაზრდილი წონა. ამიტომ, მე -2 ტიპის შაქრიანი დიაბეტის კომბინაციით, ჭარბი წონით, ნაჩვენებია ლიპიდური მეტაბოლიზმის ნორმალიზებული მედიკამენტები.
ბიუანოიდების დანიშვნისას მითითებულია ტიპი 2 შაქრიანი დიაბეტი (განსაკუთრებით შემთხვევებში, რომელსაც თან ახლავს სიმსუქნე) დიეტური თერაპიის არაეფექტურობა, ასევე სულფონილურას პრეპარატების არაეფექტურობა.
ინსულინის არარსებობის შემთხვევაში, ბიგანუანიდების ეფექტი არ ჩანს.
ბიგანუანიდები შეიძლება გამოყენებულ იქნას ინსულინთან ერთად, მას წინააღმდეგობის გაწევის პირობებში. ამ პრეპარატების კომბინაცია სულფონამიდური წარმოებულების მითითებით არის ისეთ შემთხვევებში, როდესაც ეს უკანასკნელი არ იძლევა მეტაბოლური დარღვევების სრულ კორექტირებას. ბიგუანიდებმა შეიძლება გამოიწვიოს ლაქტური აციდოზის განვითარება (ლაქტური აციდოზი), რაც ამ ჯგუფში წამლების გამოყენებას ზღუდავს.
ბიგანუანიდები შეიძლება გამოყენებულ იქნას ინსულინთან ერთად, მას წინააღმდეგობის გაწევის პირობებში. ამ პრეპარატების კომბინაცია სულფონამიდური წარმოებულების მითითებით არის ისეთ შემთხვევებში, როდესაც ეს უკანასკნელი არ იძლევა მეტაბოლური დარღვევების სრულ კორექტირებას. ბიგუანიდს შეუძლია გამოიწვიოს ლაქტური აციდოზის განვითარება (ლაქტური აციდოზი), რაც ამ ჯგუფში გარკვეული მედიკამენტების გამოყენებას ზღუდავს.
ბიგანოიდები უკუნაჩვენებია აციდოზის თანდასწრებით და მისი ტენდენციით (ლაქტატის დაგროვების პროვოცირება და გაზრდა), ჰიპოქსიის თანმხლებ პირობებში (გულის და რესპირატორული უკმარისობის ჩათვლით, მიოკარდიუმის ინფარქტის მწვავე ფაზაში, მწვავე ცერებროვასკულური უკმარისობით, ანემია) და ა.შ.
ბუგანოიდების გვერდითი მოვლენები აღინიშნება უფრო ხშირად, ვიდრე სულფონილურას წარმოებულები (20% წინააღმდეგ 4%), უპირველეს ყოვლისა, კუჭ-ნაწლავის გვერდითი მოვლენები: მეტალის გემო პირში, დისპეფსიური სიმპტომები და ა.შ., განსხვავებით სულფონილურას წარმოებულებისგან, ჰიპოგლიკემია, როდესაც იყენებენ biguanides (მაგ. მეტფორმინი) ) გვხვდება ძალიან იშვიათად.
ლაქტური აციდოზი, რომელიც ზოგჯერ ჩნდება მეტფორმინის მიღების დროს, სერიოზულ გართულებად ითვლება, ამიტომ მეტფორმინი არ უნდა დაინიშნოს თირკმლის უკმარისობით და ისეთი პირობებით, რაც მის განვითარებას მიდრეკილია - თირკმლის და / ან ღვიძლის ფუნქციის დაქვეითება, გულის უკმარისობა, ფილტვების პათოლოგია.
ბიგანოიდები არ უნდა დაინიშნოს ციმეტიდინთან ერთდროულად, რადგან ისინი ერთმანეთს ეჯიბრებიან თირკმელებში tubular სეკრეციის პროცესში, რამაც შეიძლება გამოიწვიოს ბიუგანიდების დაგროვება, გარდა ამისა, ციმეტიდინი ამცირებს ღვიძლში ბიუგანოიდების ბიოტრანსფორმაციას.
გლიბენკლამიდის (მეორე თაობის სულფონილურას წარმოებული) და მეტფორმინის (ბიგანუანიდი) კომბინაცია ოპტიმალურად აერთიანებს მათ თვისებებს, რაც საშუალებას გაძლევთ მიაღწიოთ სასურველ ჰიპოგლიკემიურ ეფექტს თითოეული წამლის ქვედა დოზით და ამით შეამციროთ გვერდითი მოვლენების რისკი.
1997 წლიდან შევიდა კლინიკურ პრაქტიკაში თიაზოლიდინიონი (გლიტაზონები), ქიმიური სტრუქტურის საფუძველია თიაზოლიდური რგოლი. ანტიდიაბეტური აგენტების ეს ახალი ჯგუფი მოიცავს პიოგლიტაზონს და როზიგლიტაზონს. ამ ჯგუფის ნარკოტიკები ზრდის მიზნობრივი ქსოვილების (კუნთების, ცხიმოვანი ქსოვილის, ღვიძლის) მგრძნობელობას ინსულინის მიმართ, ქვედა ლიპიდების სინთეზს კუნთებსა და ცხიმის უჯრედებში. თიაზოლიდინიონიონები ბირთვული რეცეპტორების PPARγ (პეროქსიზომიური პროლიფერატორის მიერ გააქტიურებული რეცეპტორ-გამა) სელექციური აგონისტები არიან. ადამიანებში, ეს რეცეპტორები განლაგებულია "სამიზნე ქსოვილებში", რომლებიც აუცილებელია ინსულინის მოქმედებისთვის: ცხიმოვან ქსოვილში, ჩონჩხის კუნთებსა და ღვიძლში. PPARγ ბირთვული რეცეპტორები არეგულირებენ ინსულინზე პასუხისმგებელ გენებს, რომლებიც მონაწილეობენ გლუკოზის წარმოების, ტრანსპორტისა და უტილიზაციის კონტროლში. გარდა ამისა, PPARγ მგრძნობიარე გენები მონაწილეობენ ცხიმოვანი მჟავების მეტაბოლიზმში.
იმისათვის, რომ თიაზიდოლინდეინებმა მოახდინონ მათი მოქმედება, აუცილებელია ინსულინის არსებობა. ეს მედიკამენტები ამცირებს პერიფერიული ქსოვილებისა და ღვიძლის ინსულინის წინააღმდეგობას, ზრდის ინსულინდამოკიდებულ გლუკოზას მოხმარებას და ამცირებს ღვიძლის გლუკოზას განთავისუფლებას, საშუალო საშუალო ტრიგლიცერიდებს, ზრდის HDL და ქოლესტერინის კონცენტრაციას, ასევე ხელს უშლის ჰიპერგლიკემიის უზმოზე მიღებას ჭამის შემდეგ, აგრეთვე ჰემოგლობინის გლიკოზილაცია.
ალფა გლუკოზიდაზას ინჰიბიტორები (აკარბოზა, მიგლიტოლი) ხელს უშლის პოლი- და ოლიგოსაქარიდების რღვევას, ამცირებს ნაწლავებში გლუკოზის წარმოქმნას და შეწოვას და ამით ხელს უშლის მშობიარობის შემდგომი ჰიპერგლიკემიის განვითარებას. საკვებით მიღებული ნახშირწყლები უცვლელი შედის წვრილ და მსხვილ ნაწლავთა ქვედა ნაწილებში, ხოლო მონოსაქარიდების შეწოვა გრძელდება 3-4 საათამდე. სულფონამიდის ჰიპოგლიკემიური აგენტებისგან განსხვავებით, ისინი არ ზრდის ინსულინის გამოყოფას და, შესაბამისად, არ იწვევს ჰიპოგლიკემია.
ნაჩვენებია, რომ გრძელვადიან აკარბოზურ თერაპიას თან ახლავს ათეროსკლეროზული ხასიათის გულის გართულებების განვითარების რისკის მნიშვნელოვანი შემცირება. ალფა გლუკოზიდაზას ინჰიბიტორები გამოიყენება როგორც მონოთერაპია, ან სხვა ზეპირი ჰიპოგლიკემიური აგენტებთან ერთად. საწყისი დოზაა 25–50 მგ დაუყოვნებლივ ჭამის დროს ან მის დროს, ხოლო შემდგომში მისი გაზრდა თანდათან შეიძლება (მაქსიმალური სადღეღამისო დოზაა 600 მგ).
ალფა-გლუკოზიდაზას ინჰიბიტორების გამოყენების ჩვენებებია შაქრიანი დიაბეტის ტიპი 2, დიეტური თერაპიის არაეფექტურობით (რომლის კურსი უნდა იყოს მინიმუმ 6 თვე), აგრეთვე შაქრიანი დიაბეტის ტიპი 1 (როგორც კომბინირებული თერაპიის ნაწილი).
ამ ჯგუფის წამლებმა შეიძლება გამოიწვიოს დისპეფსიური ფენომენები, რომლებიც გამოწვეულია ნახშირწყლების მონელების და შეწოვის დარღვევით, რომლებიც მეტაბოლიზდება მსხვილ ნაწლავში ცხიმოვანი მჟავების, ნახშირორჟანისა და წყალბადის წარმოქმნით. ამრიგად, ალფა-გლუკოზიდაზას ინჰიბიტორების დანიშვნისას, მკაცრად დაიცავით დიეტა, კომპლექსური ნახშირწყლების შეზღუდული შემცველობით, მათ შორის საქაროზა.
Acarbose შეიძლება კომბინირებული სხვა ანტიდიაბეტული აგენტებით. ნეომიცინი და კოლესტირამინი აძლიერებენ აკკარტოზის მოქმედებას, ხოლო კუჭ-ნაწლავის ტრაქტიდან გვერდითი ეფექტების სიხშირე და სიმძიმე იზრდება. ანტაციდების, ადსორბენტების და ფერმენტების შერწყმისას, რომლებიც აუმჯობესებენ საჭმლის მონელებას, მცირდება აკარტოზის ეფექტურობა.
ამჟამად გამოჩნდა ჰიპოგლიკემიური აგენტების ფუნდამენტურად ახალი კლასი - incretinomimetics. ინკრეკინები არის ჰორმონები, რომლებიც სეკრეტირდება გარკვეული ნაწლავების მცირე ნაწლავის უჯრედების მიერ საკვების მიღების საპასუხოდ და ასტიმულირებს ინსულინის სეკრეციას. იზოლირებული იყო ორი ჰორმონი: გლუკაგონის მსგავსი პოლიპეპტიდი (GLP-1) და გლუკოზაზე დამოკიდებული ინსულინტროპული პოლიპეპტიდი (HIP).
Incretinomimetics მოიცავს 2 ჯგუფს ნარკოტიკების:
- ნივთიერებები, რომლებიც ახდენენ GLP-1– ის ეფექტს, - GLP-1– ის ანალოგები (ლირაგლიტიდი, ექსენატატიდი, ლიქსენატატიდი),
- ნივთიერებები, რომლებიც ახდენს ენდოგენური GLP-1 მოქმედების გახანგრძლივებას, დიპეპტიდლ პეპტიდაზ 4-ის ბლოკადის გამო (DPP-4) - ფერმენტი, რომელიც ანადგურებს GLP-1 - DPP-4 ინჰიბიტორებს (sitagliptin, vildagliptin, saxagliptin, linagliptin, alogliptin).
ამრიგად, ჰიპოგლიკემიური აგენტების ჯგუფში შედის არაერთი ეფექტური პრეპარატი. მათ აქვთ მოქმედების განსხვავებული მექანიზმი, განსხვავდებიან ფარმაკოკინეტიკურ და ფარმაკოდინამიკურ პარამეტრებში. ამ მახასიათებლების ცოდნა საშუალებას აძლევს ექიმს გააკეთოს თერაპიის ყველაზე ინდივიდუალური და სწორი არჩევანი.
უკუჩვენებები
- 1. ტიპი 1 დიაბეტი.
- 2. დიაბეტური კეტოაციდოზი (კეტონის ორგანოების სისხლში ჭარბი დონე), კომა.
- 3. ორსულობა და ლაქტაცია.
- 4. ღვიძლის ქრონიკული და მწვავე დაავადებები დაქვეითებული ფუნქციით.
- 5. გულის უკმარისობა.
- 6. ჰიპერმგრძნობელობა პრეპარატის მიმართ.
თიაზოლიდინიონის პრეპარატები
ტროგლიტაზონი (რეზულინი) იყო ამ ჯგუფის პირველი თაობის პრეპარატი. იგი გაიყიდა გაყიდვიდან, რადგან მისი მოქმედება უარყოფითად აისახა ღვიძლში.
როზიგლიტაზონი (ავანდია) ამ ჯგუფში მესამე თაობის პრეპარატია. იგი შეჩერდა გამოყენებას 2010 წელს (ევროკავშირში აკრძალული) მას შემდეგ, რაც დადასტურდა, რომ ეს ზრდის გულ-სისხლძარღვთა დაავადებების რისკს.
| აქტიური ნივთიერების დასახელება | კომერციული მაგალითები | დოზა 1 ტაბლეტში მგ |
| პიოგლიტაზონი | პიოგლიტაზონის ბიოტონი | 15 30 45 |
განაცხადის ეფექტი
გარდა ამისა, დადასტურებულია, რომ პრეპარატს აქვს დამატებითი სასარგებლო შედეგები:
- ამცირებს არტერიულ წნევას
- გავლენას ახდენს ქოლესტერინის დონეზე (ზრდის "კარგი ქოლესტერინის" არსებობას, ანუ HDL- ს არსებობას და არ იზრდება "ცუდი ქოლესტერინი" - LDL),
- ეს აფერხებს ათეროსკლეროზის წარმოქმნას და ზრდას,
- ამცირებს გულის დაავადებების რისკს (მაგ., გულის შეტევა, ინსულტი).
დაწვრილებით: ჟარდინსი დაიცავს გულს
ვისთანაც ინიშნება პიოგლიტაზონი
პიოგლიტაზონის გამოყენება შესაძლებელია როგორც ერთჯერადი პრეპარატი, ე.ი. მონოთერაპია. ასევე, თუ თქვენ გაქვთ ტიპი 2 შაქრიანი დიაბეტი, თქვენი ცხოვრების წესის ცვლილებები არ იძლევა მოსალოდნელ შედეგებს და არსებობს უკუჩვენებები მეტფორმინის, მისი ცუდი ტოლერანტობის და შესაძლო გვერდითი ეფექტების მიმართ.
პიოგლიტაზონის გამოყენება შესაძლებელია სხვა ანტიდიაბეტურ საშუალებებთან (მაგალითად, აკარბოზასთან) და მეტფორმინთან ერთად, თუ სხვა მოქმედებებმა არ მოიტანა წარმატება
პიოგლიტაზონი შეიძლება გამოყენებულ იქნას ინსულინთან ერთად, განსაკუთრებით იმ ადამიანებზე, რომელთა სხეული უარყოფითად რეაგირებს მეტფორმინზე.
ვრცლად: როგორ მივიღოთ მეტფორმინი
როგორ ავიღოთ პიოგლიტაზონი
პრეპარატი უნდა მიიღოთ დღეში ერთხელ, ზეპირად, განსაზღვრულ დროს. ეს შეიძლება გაკეთდეს როგორც ჭამის წინ, ისე მის შემდეგ, რადგან საკვები არ იმოქმედებს პრეპარატის შეწოვაზე. ჩვეულებრივ, მკურნალობა იწყება უფრო დაბალი დოზით. იმ შემთხვევებში, როდესაც მკურნალობის ეფექტი არადამაკმაყოფილებელია, მისი თანდათანობით გაზრდა შესაძლებელია.

პრეპარატის ეფექტურობა შეინიშნება იმ შემთხვევებში, როდესაც აუცილებელია დიაბეტის ტიპის 2 მკურნალობა, მაგრამ მეტფორმინი არ შეიძლება გამოყენებულ იქნას, ერთ წამალთან ერთად მონოთერაპია დაუშვებელია.
გარდა იმისა, რომ პიოგლიტაზონი ამცირებს მშობიარობის შემდგომი გლიკემიის, პლაზმური გლუკოზის და სტაბილიზაციას გლიკაციურ ჰემოგლობინს, მას ასევე აქვს დამატებითი დადებითი მოქმედება არტერიულ წნევაზე და სისხლის ქოლესტერინზე. გარდა ამისა, ეს არ იწვევს ანომალიებს.
თიაზოლიდინიონის პრეპარატები

თიაზოლიდინიონი (TZD) - ანტიდიაბეტური საშუალებების ახალი კლასი ორალური გამოყენებისთვის. თიაზიოლიდინეინიანი მედიკამენტები (პიოგლიტაზონი, როზიგლიტაზონი) კლინიკურ პრაქტიკაში მხოლოდ ბოლო წლებში შევიდა. ბუგანოიდების მსგავსად, ეს პრეპარატები არ ასტიმულირებენ ინსულინის სეკრეციას, მაგრამ ზრდის მასზე პერიფერიული ქსოვილების მგრძნობელობას. ამ კლასის ნაერთები მოქმედებენ, როგორც ბირთვული PPAR-y რეცეპტორების აგონისტები (პეროქსიზომიური პროლიფერატორის მიერ გააქტიურებული რეცეპტორი). ეს რეცეპტორები გვხვდება ცხიმის, კუნთების და ღვიძლის უჯრედებში. PPAR-y რეცეპტორების გააქტიურება ახდენს მრავალი გენის ტრანსკრიფციას, რაც დაკავშირებულია ინსულინის მოქმედებების გადაცემასთან გლუკოზასა და ლიპიდების უჯრედებში შეღწევაში. გლიკემიის დონის შემცირების გარდა, ქსოვილების მგრძნობელობის გაუმჯობესება ინსულინის მიმართ, დადებითად მოქმედებს ლიპიდურ პროფილზე (იზრდება მაღალი სიმკვრივის ლიპოპროტეინების დონე, მცირდება ტრიგლიცერიდების შემცველობა). იმის გათვალისწინებით, რომ ეს პრეპარატები მოქმედებენ გენის ტრანსკრიფციის სტიმულირებით, მაქსიმალური ეფექტის მისაღებად 2-3 თვეა საჭირო. კლინიკურ კვლევებში ამ პრეპარატებმა უზრუნველყო მონოთერაპიით HbAc- ის დონის დაქვეითება დაახლოებით 0,5-დან 2% -მდე.
ამ კლასის წამლები შეიძლება გამოყენებულ იქნას PSM- ს, ინსულინთან ან მეტფორმინთან ერთად. მეტფორმინთან კომბინაცია გამართლებულია იმის გამო, რომ ბიგანუანიდების მოქმედება ძირითადად მიმართულია გლუკონეოგენეზის ჩახშობისკენ, ხოლო თიაზიდოლინიდიონების მოქმედება მიმართულია პერიფერიული გლუკოზის ათვისების გაზრდაზე. ისინი პრაქტიკულად არ იწვევენ ჰიპოგლიკემიას (მაგრამ, ბიგუანიდების მსგავსად, მათ შეუძლიათ გაზარდონ ჰიპოგლიკემიის სიხშირე მედიკამენტებთან ერთად, რომლებიც ასტიმულირებენ ინსულინის სეკრეციას). მთავარი ეფექტი არის პერიფერიული გლუკოზის გამოყენება და გლიკოგენეზის შემცირება ინსულინის მგრძნობიარე გენის გააქტიურებით (ინსულინის წინააღმდეგობის შემცირება). თიაზოლიდინიონიონები, როგორც ნარკოტიკები, რომლებიც აღმოფხვრის ინსულინის რეზისტენტობას, ტიპი 2 დიაბეტის განვითარების წამყვან მიზეზს, წამლების ყველაზე პერსპექტიული ჯგუფია ტიპი 2 დიაბეტის პროფილაქტიკისთვის. თიაზოლიდინიონინების პროფილაქტიკური ეფექტი გრძელდება მისი ამოღებიდან 8 თვეზე მეტი ხნის განმავლობაში. არსებობს ვარაუდი, რომ გლიტაზონებს შეუძლიათ სრულად შეასწორონ გლუკოზის მეტაბოლიზმის გენეტიკური დეფექტი, რაც საშუალებას იძლევა არა მხოლოდ შეაჩეროს ტიპი 2 დიაბეტის განვითარება, არამედ მთლიანად აღმოფხვრას მისი განვითარება.
თუმცა, ჯერჯერობით ეს მხოლოდ ჰიპოთეზაა.
თიაზიდოლიდინიონესის გამოყენება 2 ტიპის დიაბეტის მქონე პაციენტებში, გულ-სისხლძარღვთა გართულებების პროფილაქტიკის პერსპექტივას უხსნის, რომლის განვითარების მექანიზმი მეტწილად გამოწვეულია ინსულინის არსებული რეზისტენტობით. თიაზიოლიდინეონების ანგიოპროტექტორულ ეფექტთან დაკავშირებით წინასწარი მონაცემები უკვე იქნა მიღებული ზოგიერთ ექსპერიმენტულ კვლევაში. მსგავსი კლინიკური კვლევები ჯერ არ ჩატარებულა.
მსოფლიოში თიაზიდოლინდეონიუსის სამი თაობა არსებობს:
- ”პირველი თაობის” პრეპარატი - ტროგლიტაზონი (აჩვენა გამოხატული ჰეპატოტოქსიური და კარდიოტოქსიკური მოქმედება, რომლის გამოყენებასთან დაკავშირებით იგი აკრძალულია),
- "მეორე თაობის" პრეპარატი - პიოგლიტაზონი,
- "მესამე თაობის" პრეპარატი - როზიგლიტაზონი.
ამჟამად, რუსეთში რეგისტრირებულია თიაზოლიდინიონიდების მეორე თაობის პრეპარატი - აქტოსი (პიოგლიტაზონის ჰიდროქლორიდი) და ელილი ლილიდან (აშშ), ხოლო მესამე თაობის - ავანდიუმი (როზიგლიტაზონი). Actos ხელმისაწვდომია ტაბლეტების ფორმით, რომელიც შეიცავს 15,30 და 45 მგ აქტიურ ნივთიერებას პოგლიტაზონის ჰიდროქლორიდს, დღეში ერთხელ, საკვების მიღების მიუხედავად.
სადღეღამისო დოზაა 30-45 მგ. Glaxo SmithKJine Avandia (GSK) ხელმისაწვდომია ტაბლეტის ფორმით, რომელიც შეიცავს 4 და 8 მგ როსიგლიტაზონის აქტიურ ნივთიერებას, დღეში ერთხელ ან ორჯერ, საკვების მიღებისა. სადღეღამისო დოზა 8 მგ. დაგეგმილია კომბინირებული პრეპარატის გამოშვება იმავე კომპანიის მიერ - Avandamet (ავანდიისა და მეტფორმინის ერთობლიობა).
თიაზოლიდინიონიზები გამოიყენება როგორც მონოთერაპია, მაგრამ უმჯობესია ბიგუანიდებთან, აკარკოზთან, პსმ-სთან, ინსულინთან ერთად, ტიპი 2 დიაბეტის მქონე პაციენტებში.პრეპარატი, რომელიც მიეკუთვნება თიაზიდოლინდეონესის მეორე თაობას, არ აჩვენა ჰეპატოტოქსიური ეფექტი. პიოგლიტაზონი ინაქტივირდება ღვიძლში, აყალიბებს აქტიურ მეტაბოლიტებს, გამოიყოფა ძირითადად ნაღვლით. ერთ – ერთი გვერდითი მოვლენა შეიძლება იყოს შეშუპება, აგრეთვე წონის მომატება. მკურნალობის ფონზე, რეკომენდებულია ალანინის და ასპარტიული ამინოტრანსფერაზას დონის კონტროლი და პრეპარატის მიღება ფერმენტის დონეზე შეჩერებით, რაც ნორმაზე მეტია. მიზანშეწონილია შეაფასოს პრეპარატის მოქმედება გახანგრძლივებული (3-თვიანი) თერაპიით. უკუჩვენებები:
- ტიპი 1 დიაბეტი
- კეტოაციდოზი ნებისმიერი ტიპის დიაბეტით,
- ორსულობა, ლაქტაცია,
- ალანინის ტრანსფერაზას ნორმის ჭარბი რაოდენობა 3 ჯერ,
- მწვავე ვირუსული, ტოქსიკური ჰეპატიტი,
- ქრონიკული აქტიური ჰეპატიტი.
ტიპი 2 დიაბეტის პრევენცია
DREAM კლინიკურმა კვლევამ აჩვენა შაქრიანი დიაბეტის განვითარების შემცირებული რისკი პაციენტებში, რომლებსაც აქვთ გლუკოზის შემწყნარებლობა და გლუკოზის უზმოზე კონცენტრაციის მომატება, პაციენტებში, რომლებიც იღებენ როზიგლიტაზონს (11, აგრეთვე 12). ამ კვლევამ აჩვენა, რომ დიაბეტის განვითარება შეიძლება 1.5 წლით შეფერხდეს, მაგრამ შემდეგ განვითარების რისკი იზრდება და ხდება იგივე, რაც პლაცებო ჯგუფში.