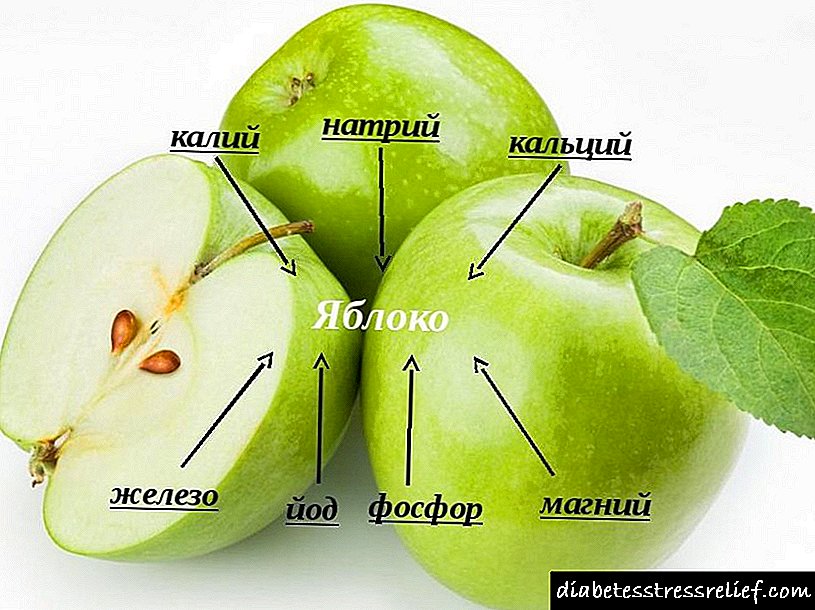
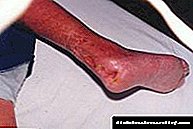
რა არის დიაბეტური კეტოაციდოზი: განმარტება, აღწერა, სიმპტომები (მიზეზები)
- დაღლილობა
- თავის ტკივილი
- თავბრუსხვევა
- პირიდან აცეტონის სუნი
- ჩამორჩენა
- გულის რითმის დარღვევა
- გაუფასურებული ცნობიერება
- დიარეა
- გაღიზიანება
- გაგიჟდა
- ინტენსიური წყურვილი
- წონის დაკლება
- ძილი
- პირის სიმშრალე
- მშრალი კანი
- გულისრევა
- შემცირდა შარდის გამომუშავება
- სწრაფი სუნთქვა
- გულის პალპაცია
- ხშირი შარდვა
ქეთოაციდოზი არის შაქრიანი დიაბეტის საშიში გართულება, რომელიც, ადეკვატური და დროული მკურნალობის გარეშე, შეიძლება გამოიწვიოს დიაბეტური კომა ან თუნდაც სიკვდილი. მდგომარეობა იწყება პროგრესირების შემთხვევაში, თუ ადამიანის სხეული ვერ შეძლებს გლუკოზის სრულად გამოყენებას, როგორც ენერგიის წყაროს, რადგან მას არ გააჩნია ჰორმონის ინსულინი. ამ შემთხვევაში, კომპენსატორული მექანიზმი გააქტიურებულია, და სხეული იწყებს შემომავალი ცხიმების გამოყენებას ენერგიის წყაროდ.
ცხიმების ცვენის შედეგად წარმოიქმნება კეტონები. ეს ნივთიერებები არის ნარჩენების პროდუქტები, რომლებიც თანდათანობით გროვდება ადამიანის სხეულში და შხამს მას. სერიოზულმა ინტოქსიკაციამ შეიძლება დიაბეტური კომა გამოიწვიოს. თუ არ მიაწოდებთ პაციენტს დროულ დახმარებას, მაშინ შედეგები შეიძლება დამანგრეველი იყოს.
მეცნიერებმა პირველად აღწერეს ქეთოაციდოზის სიმპტომები ბავშვებში და მოზრდილებში, ჯერ კიდევ 1886 წელს. სანამ ინსულინი გამოიგონეს, დიაბეტური კეტოაციდოზი თითქმის ყოველთვის იწვევს სიკვდილს. ახლა მდგომარეობა მნიშვნელოვნად გაუმჯობესდა. სიკვდილიანობის მაჩვენებელი ძალიან დაბალია. მთავარია, დროულად დაიწყოს სრულფასოვანი და ადეკვატური თერაპია.
დიაბეტური კეტოაციდოზი მოქმედებს მოზრდილებში და ბავშვებში, რომლებსაც აქვთ 1 ტიპის დიაბეტის ისტორია. აღსანიშნავია, რომ ეს საშიში მდგომარეობა საკმაოდ იშვიათია შაქრიანი დიაბეტის ტიპის 2-ში. პათოლოგიის მკურნალობა უნდა ჩატარდეს მხოლოდ სტაციონარულ პირობებში, რათა ექიმებს ჰქონდეთ შესაძლებლობა მუდმივად აკონტროლონ პაციენტის მდგომარეობა და, საჭიროების შემთხვევაში, ჩაატარონ რეანიმაციული ზომები.
დიაბეტური კეტოაციდოზი მოზრდილებში და ბავშვებში ხასიათდება ჰორმონის ინსულინის უკმარისობით, ადამიანის ორგანიზმში გლუკოზისა და კეტონის ორგანოების კონცენტრაციის მომატებით, შარდში აცეტონის გამოვლენით, აგრეთვე მეტაბოლური დარღვევებით. ეს მდგომარეობა განსაკუთრებით მძიმეა ბავშვებში და მოზარდებში, რომლებსაც აქვთ ცუდად ანაზღაურებული ტიპის 1 შაქრიანი დიაბეტი.
პირველი ტიპის დიაბეტში დიაბეტური კეტოაციდოზის პროგრესირების ძირითადი მიზეზი არის ინსულინის დეფიციტი. ეტიოლოგიური ფაქტორები, რომლებმაც შეიძლება გამოიწვიოს კეტოაციდოზის პროგრესირება, მოიცავს შემდეგს:
- ტიპი 1 დიაბეტის პირველადი გამოვლინება,
- არაადეკვატური მკურნალობა 1 ტიპის დიაბეტისთვის: ინსულინის დროული მიღება და დოზის არასწორი გაანგარიშება,
- დიეტური კვების შეუსრულებლობა - დიდი რაოდენობით საკვების ჭამა, რომელიც შეიცავს ადვილად საჭმლის მომნელებელ ნახშირწყლებს,
- დაავადებები და გამწვავება ტიპის 1 დიაბეტის დროს ბავშვებში და მოზრდილებში: საშარდე სისტემის ინფექციური დაავადებები, სასუნთქი სისტემა, მიოკარდიუმის ინფარქტი, იშემიური ინსულტი,
- ქირურგიული ჩარევები და სხვადასხვა სიმძიმის დაზიანებები,
- სტრესული სიტუაციები
- გარკვეული მედიკამენტების გამოყენება, რამაც შეიძლება გაზარდოს სისხლში გლუკოზის დონე. მაგალითად, ეს მოიცავს გლუკოკორტიკოიდებს,
- ენდოკრინული სისტემის პათოლოგია,
- შვილი გააჩნია.

კლინიკები განასხვავებენ დიაბეტური კეტოაციდოზის შემდეგ ხარისხს ბავშვებში და მოზრდილებში:
- მარტივია ამ პათოლოგიური მდგომარეობის პირველი სიმპტომები ჩნდება: შარდვა უფრო ხშირია, პაციენტი იწყებს გულისრევა და გამოჩნდება ინტოქსიკაციის ნიშნები. აღსანიშნავია, რომ ამ ეტაპზე ვლინდება კეტოაციდოზის დამახასიათებელი სიმპტომი - ამოსუნთქულ ჰაერში აცეტონის სუნი,
- საშუალო. პაციენტის მდგომარეობა თანდათანობით გაუარესდება - ეს ხდება სოპოტორული. გულ-სისხლძარღვთა სისტემის გაუმართაობის სიმპტომები ვლინდება: ტაქიკარდია, არტერიული წნევის დაქვეითება. ასევე აღინიშნება პირღებინება, მუცლის ტკივილი (პაციენტს არ შეუძლია განსაზღვროს მისი მკაფიო ლოკალიზაცია),
- მძიმე. ყველაზე საშიში. შეინიშნება ცნობიერების დარღვევა, მოსწავლეები ვიწროვდებიან და არ რეაგირებენ მსუბუქ სტიმულზე. აცეტონის სუნი ისეთი ძლიერია, რომ ადვილად იგრძნობა იმ ოთახში, სადაც პაციენტი იმყოფება. აღინიშნება ძლიერი დეჰიდრატაციის ნიშნები.
სიმპტომოტოლოგია
აღსანიშნავია, რომ კეტოაციდოზის სიმპტომები ბავშვებსა და მოზრდილებში თანდათანობით ჩნდება - დღეიდან 1 კვირამდე. მაგრამ ის ზუსტად ისეთი ნელი კურსია, რაც ადამიანს შესაძლებლობას აძლევს ამ საშიში მდგომარეობის პროგრესირებაში ეჭვი შეიტანოს და დაუყოვნებლივ მიმართოს სამედიცინო დახმარებას.
კეტოაციდოზის ტიპიური სიმპტომები:
- წონის დაკლება ნორმალური დიეტის დროს,
- სისუსტე
- ადამიანი სწრაფად დაიღალა თუნდაც ჩვეული საქმიანობიდან,
- ინტენსიური წყურვილი
- თავის ტკივილი
- თავბრუსხვევა შესაძლებელია
- გაღიზიანება
- მშრალი კანი
- ტაქიკარდია
- გულის რითმის დარღვევა,
- გულისრევა და გაჯერება
- დიარეა
- პათოლოგიის პროგრესირების საწყის ეტაპზე აღინიშნება ხშირი შარდვა, მაგრამ კომა ეტაპზე გადასვლასთან ერთად, გამოიყოფა შარდის რაოდენობა მნიშვნელოვნად მცირდება (შესაძლებელია ანურიის ჩატარებაც კი)
- აცეტონის მუდმივი სუნი პირის ღრუსგან,
- გაუფასურებული ცნობიერება. შეიძლება მოხდეს დათრგუნვა ან ძილი. თუ მკურნალობა დროულად არ კეთდება, მაშინ ვითარდება კომა.
თუ ყურადღებას არ მიაქცევთ ამ სიმპტომებს და არ ჩაატარებთ სრულ მკურნალობას, მაშინ განვითარდება კეტოაციდური კომა. მას აქვს რამდენიმე ნაკადის ვარიანტი:
- გულ-სისხლძარღვთა ფორმა. ადამიანში, სისხლძარღვთა და გულის უკმარისობის სიმპტომები უფრო გამოხატულია - ტკივილი გულის პროექციის ადგილზე, ტაქიკარდია, არტერიული წნევის დაქვეითება,
- მუცლის. ფსევდოპერიტონიტის სიმპტომები ვლინდება - მუცლის ტკივილი, გულისრევა და ღებინება,
- თირკმლის. ხშირი შარდვა, რომელსაც შემდეგში ანურია შეცვლის,
- ენცეფალოპათიური. წინა პლანზე არის ტვინში სისხლის მიმოქცევის დაქვეითების ნიშნები - ვიზუალური ფუნქციის დაქვეითება, გულისრევა, თავბრუსხვევა და ა.შ.

დიაგნოსტიკა
როდესაც პირველი ნიშნები გამოჩნდება ბავშვებში და მოზრდილებში, რაც მიუთითებს კეტოაციდოზის მიმდინარეობაზე, დაუყოვნებლივ უნდა ეწვიოთ სამედიცინო დაწესებულებას დიაგნოზის დასასმელად და დაადასტუროთ ან უარყოთ. პათოლოგიის დიაგნოზის სტანდარტული გეგმა მოიცავს:
- სიმპტომების ანალიზი
- დაავადების ისტორიის შეფასება - ტიპი 1 დიაბეტის, აგრეთვე სხვადასხვა თანმდევი დაავადებების არსებობა,
- პაციენტის საფუძვლიანი გამოკვლევა,
- სისხლის ტესტი სისხლში გლუკოზის კონცენტრაციის დასადგენად,
- შარდმჟავა, კეტონის სხეულების და აცეტონის გამოსავლენად,
- სისხლი და შარდის კლინიკური ანალიზი,
- სისხლის ბიოქიმია.
გართულებები
- ცერებრალური შეშუპება
- გულის დისფუნქცია,
- სხვადასხვა ინფექციური გართულების პროგრესირება,
- სიკვდილის მაღალი რისკი.
პათოლოგიური მდგომარეობის მკურნალობა უნდა დაიწყოს მხოლოდ საფუძვლიანი დიაგნოზის შემდეგ. მკურნალობის გეგმის შედგენა უნდა მოხდეს მხოლოდ მაღალკვალიფიციური სპეციალისტის მიერ, პაციენტის მდგომარეობის სიმძიმის გათვალისწინებით, ასევე მისი კეტოაციდოზის სიმძიმის გათვალისწინებით. აღსანიშნავია, რომ ამ დიაგნოზის მქონე პაციენტთა მკურნალობა ხშირად ტარდება ინტენსიური თერაპიის განყოფილებაში.
მკურნალობა მოიცავს:
- ინსულინის თერაპია. ინტრავენური ინსულინი აღინიშნება გლუკოზის შემცირებაზე. ამ თერაპიის დროს აუცილებელია სისხლში გლუკოზის დონის მუდმივად მონიტორინგი,
- დეჰიდრატაციის თერაპია. აუცილებელია დაკარგული სითხის შევსება. ამ მიზნით მარილიანი მარილი ინიშნება iv
- ჰიპოგლიკემიის პროგრესირების თავიდან ასაცილებლად, მითითებულია გლუკოზის ხსნარი,
- ელექტროლიტური დარღვევების კორექტირება,
- ანტიბიოტიკოთერაპია. ეს ჯგუფი აუცილებელია ინფექციური გართულებების პროგრესირების თავიდან ასაცილებლად,
- ანტიკოაგულანტები.
პრევენცია
ქეთოაციდოზი საშიში მდგომარეობაა, ამიტომ აუცილებელია მისი თავიდან აცილება რაც შეიძლება მალე, იმ ადამიანებისთვის, რომლებსაც აქვთ 1 ტიპის დიაბეტი. პროფილაქტიკური ზომები:
- ინსულინის სწორი დოზების დანიშვნასა და პრეპარატის დროულად დანიშვნაზე,
- მკაცრად დაიცავით დიეტა,
- პირველი და მეორე ტიპის დიაბეტით დაავადებულ პაციენტთა ტრენინგი დეკომპენსაციის ნიშნების თვითრეალიზებამდე.
დაავადების ფორმები
- დიაბეტური კეტოზი, რომლის დროსაც სისხლში კეტონის სხეულების დონე იზრდება, მაგრამ ადამიანის სხეულზე არ არსებობს ტოქსიკური მოქმედება.
- შაქრიანი დიაბეტით დაავადებულ დიაბეტურ კეტოაციდოზს აღენიშნება უფრო მწვავე სიმპტომები, დროული მკურნალობის გარეშე იწვევს კომა განვითარებას.
პათოლოგიის ამ ფორმებს შორის განსხვავებაა ორგანიზმში მეტაბოლური დარღვევების სიმძიმე და კლინიკური გამოვლინებები.
კეტოაციდოზის მიზეზები

კეტოაციდოზი ვითარდება:
- პაციენტის არასათანადოდ დადგენილი თერაპია,
- დიაგნოზი შაქრიანი დიაბეტი, ჩვეულებრივ, ტიპი 1,
- გადატანილი ვირუსული, ინფექციური დაავადებები, ყველაზე ხშირად ზედა სასუნთქი გზები,
- ინსულინის ინექციის რეჟიმის დარღვევა, ინექციების გამოტოვება, წამლების მიღება,
- ენდოკრინული სისტემის დარღვევა, რომელშიც იზრდება უკუჩვენებითი ჰორმონების წარმოება,
- თანმდევი ანთებითი დაავადებები,
- დიეტის დარღვევა და დადგენილი დიეტა, დიდი რაოდენობით ადვილად ასათვისებელი ნახშირწყლების, ცხიმების, დიდი რაოდენობით გამოყენება.
- მექანიკური დაზიანებები, ქირურგიული ჩარევა,
- ორსულობა დიაბეტის მქონე პაციენტებში
- სტრესული პირობები, განსაკუთრებით ბავშვებსა და მოზარდებში,
- მკურნალობა ჰორმონალური პრეპარატებით, გლუკოკორტიკოიდებით, შარდმდენებით,
- ნარკოტიკების მიღება
- ბოლო დარტყმა ან გულის შეტევა.
ამგვარი პირობების არსებობის შემთხვევაში საჭიროა ინსულინის გაზრდილი დოზა. ეს აუცილებელია, რადგან ორგანიზმში ადრენალინის ძლიერი განთავისუფლება ხდება, ინსულინის ეფექტებზე ქსოვილების მგრძნობელობა მცირდება. პანკრეასის ჰორმონის დეფიციტით, კეტოაციდოზი ვითარდება. ზოგიერთ პაციენტში, გაუარესების მიზეზი არ გამოდგება.
როგორ ვლინდება კეტოაციდოზი?

დიაბეტური კეტოაციდოზის სიმპტომები მოზრდილებში და ბავშვებში:
- მადის ნაკლებობა
- პირის ღრუს აცეტონის დამახასიათებელი სუნი,
- ზოგადი სისუსტე, ძილიანობა
- გულისრევა, განმეორებითი ღებინება,
- მშრალი კანი და ლორწოვანი გარსები,
- გულის პალპიტაცია, არტერიული წნევა,
- ხმაურიანი სუნთქვა
- კანის გაუფერულება ნიკაპისა და ლოყების არეში (რუბიოზი),
- მუცლის ტკივილი მტკივნეული ლოკალიზაციით,
- შარდის გამომუშავების გაზრდა
- შესაძლოა გაფართოებული ღვიძლი
- ძლიერი წყურვილი.
მუცლის ტკივილისა და პირღებინების მიზეზი არის მცირე სისხლდენა პერიტონეუმში, მისი გაუწყლოება და კეტონის სხეულების ტოქსიკური მოქმედება ნაწლავებზე. მუცლის სინდრომი აღინიშნება დაავადებულ ბავშვებში და მოზარდებში, გამოხატული მწვავე სიმპტომებით.
ცენტრალური ნერვული სისტემის ჩაგვრა იწვევს სისუსტეს, აპათიას, თავბრუსხვევას, გაუარესებას. კუნთების ზოგადი ტონი მცირდება, ჩნდება ძგიდის კუნთების შეკუმშვა. შესაძლოა, კანის ჰიპერესთეზიის განვითარება (მგრძნობელობის დაქვეითება), რაც იწვევს კეტონების ტოქსიკურ ეფექტს ეპითელურ ქსოვილზე.
პაციენტს სამედიცინო დახმარების დროული მიწოდებით, პროგნოზი ხელსაყრელია, წინააღმდეგ შემთხვევაში, კომა ხდება. კომა განვითარებამდე, არტერიული წნევა მკვეთრად ეცემა, ხდება შარდის შეკავება, შესაძლოა განვითარდეს თირკმლის უკმარისობა. არტერიული სისხლი სქელდება, ხელს უწყობს სისხლის კოლტების წარმოქმნას, რაც იწვევს სისხლძარღვების ბლოკირებას, იწვევს გულის შეტევა, ინსულტი, თითების და თითების ჰემორაგიული ნეკროზი. დიაბეტური კომა ბავშვებში მაღალი სიკვდილიანობის მაჩვენებელია.
თერაპიები

დიაბეტური კეტოაციდოზის დიაგნოზირება პაციენტებში, რომლებსაც აქვთ ტიპი 1 და ტიპი 2 დიაბეტი, კლინიკური სიმპტომების საფუძველზე, სისხლში გლუკოზის დონის მომატებით. ლაბორატორიული კვლევების ჩატარება. პაციენტებში ვლინდება კეტონის ორგანოების არსებობა შარდში და სისხლის შრატში, მჟავა-ფუძე ბალანსის დონის დარღვევა და ბიკარბონატები.
როდესაც კეტოაციდოზის ნიშნები გამოჩნდება, პაციენტს სასწრაფო დახმარება სჭირდება. მკურნალობა ტარდება საავადმყოფოში. პირველი, აღმოფხვრა მიზეზები, რამაც გამოიწვია ეს მდგომარეობა. შემდეგ, ინსულინის დოზა რეგულირდება, მოკლევადიანი ინექციები ინიშნება 4-6 ჯერ დღეში. შოკის სიმპტომების აღმოსაფხვრელად და წყლის ბალანსის ნორმალიზაციის მიზნით, იზოტონური ნატრიუმის ქლორიდის ხსნარი ინიშნება ინტრავენურად.
შეამცირეთ შაქრის მაღალი დონე გლუკოზის ინფუზიებით. კალიუმის დაკარგვის შესაქმნელად, პაციენტებს ეძლევა საშუალება, დალიონ ხილის წვენი შაქრის გარეშე, მას შემდეგ, რაც პაციენტი დაიბრუნებს ცნობიერებას. მკურნალობის დროს მნიშვნელოვანია კარდიოვასკულური სისტემის და თირკმელების მუშაობის სტაბილიზაცია და სხეულის ინტოქსიკაციის აღმოფხვრა.
კეტოზის სამკურნალოდ ინიშნება ტუტე სასმელი, ეს არის მინერალური წყალი ან გამაფხვიერებლის ხსნარი. PH- ის აღსადგენად, ტუტე enemas სასარგებლოა. პაციენტის მენიუდან აუცილებელია ცხიმოვანი საკვების გამორიცხვა. ინტრამუსკულურად დააყენეთ კოკარბოქსილაზა, სპლენინის კურსი 10 დღემდე. ასევე დანიშნეთ აუცილებელი ამინომჟავების, ფოსფოლიპიდების და ენტეროორბენტების მიღება. ეს წამლები ხელს უწყობს მეტაბოლური პროცესების აღდგენას, ღვიძლის გაძლიერებას და ორგანიზმიდან ტოქსიკური ნივთიერებების აღმოფხვრას.
თრომბოზის პროფილაქტიკისთვის ინიშნება სისხლის გამონაყარი. ეს ამცირებს გულის შეტევის, ინსულტის, კიდურების და შინაგანი ორგანოების ქსოვილების ნეკროზს.
მეორე ტიპის დიაბეტის მქონე პაციენტებში, აცეტონის სუნი ნაკლებად ხშირად ჩნდება, ეს ხდება სისხლში გლუკოზის ძლიერი ზრდის ფონზე. მიზეზი არის დიდი რაოდენობით ცხიმის მოხმარება. ასეთ პაციენტებს ინიშნება მკაცრი დიეტა, ტუტე სასმელი, ანტიემეტური საშუალებები.
როგორ ავიცილოთ თავიდან კეტოაციდოზის განვითარება
პათოლოგიის განვითარების რისკის შესამცირებლად, საჭიროა თქვენი ჯანმრთელობის მონიტორინგი, მკაცრად დაიცვას ექიმის რეკომენდაციები.
პრევენციის მნიშვნელოვანი მეთოდია ინსულინის სწორი დოზების დანერგვა და ექიმთან დროული ვიზიტი, როდესაც ვითარდება გართულების პირველი ნიშნები. ასევე აუცილებელია რეგულარული გამოკვლევის ჩატარება ენდოკრინოლოგთან.
ინფექციური ან სიცივის განვითარებით, მკურნალობა უნდა ჩატარდეს ექიმის მეთვალყურეობის ქვეშ. დაავადებულ ბავშვებს უნდა აკონტროლონ დიეტა, აკონტროლონ მოხმარებული საკვები, დაიცვან დიეტა.
ქეთოაციდოზი არის საშიში დაავადება, რომელიც მოითხოვს სასწრაფო მკურნალობას ბავშვებში და მოზრდილებში. დახმარების დაუყოვნებლად ძებნა იწვევს დიაბეტურ კომა, პაციენტის ინვალიდობას ან სიკვდილს. ეს გართულება განსაკუთრებით საშიშია ბავშვებსა და მოზარდებში.
- დიაბეტის დეკომპენსირებული ფორმა, რომელიც ხდება სისხლში გლუკოზისა და კეტონის ორგანოების დონის მატებასთან ერთად. ახასიათებს წყურვილი, შარდის მომატება, მშრალი კანი, აცეტონის სუნთქვა, მუცლის ტკივილი. ცენტრალური ნერვული სისტემის მხრიდან ვლინდება თავის ტკივილი, ლეტარინგია, გაღიზიანება, ძილიანობა, ლეტარგია. კეტოაციდოზი დიაგნოზირებულია ბიოქიმიური სისხლისა და შარდის ტესტების მიხედვით (გლუკოზა, ელექტროლიტები, კეტონის ორგანოები, CBS). მკურნალობის საფუძველია ინსულინის თერაპია, რეჰიდრატაციის ზომები და ელექტროლიტური მეტაბოლიზმის პათოლოგიური ცვლილებების კორექტირება.
დიაბეტური კეტოაციდოზის მკურნალობა
კეტოაციდური მდგომარეობის მკურნალობა ტარდება მხოლოდ საავადმყოფოს გარემოში, კომაის განვითარებით - ინტენსიური თერაპიის განყოფილებაში. რეკომენდებულია საწოლის დასვენება. თერაპია შედგება შემდეგი კომპონენტებისგან:
- ინსულინის თერაპია. ჰორმონის სავალდებულო დოზის კორექტირება ან შაქრიანი დიაბეტის დიაგნოზის დასადგენად ოპტიმალური დოზის შერჩევა. მკურნალობა უნდა ახლდეს გლიკემიისა და კეტონემიის დონის მუდმივი მონიტორინგი.
- საინფუზიო თერაპია. იგი ტარდება სამ მთავარ უბანში: რეჰიდრატაცია, WWTP კორექტირება და ელექტროლიტების დარღვევა. გამოიყენება ნატრიუმის ქლორიდის, კალიუმის პრეპარატების, ნატრიუმის ბიკარბონატის ინტრავენურად შეყვანა. რეკომენდებულია ადრეული დაწყება. ინექციური ხსნარის ოდენობა გამოითვლება პაციენტის ასაკისა და ზოგადი მდგომარეობის გათვალისწინებით.
- თანმდევი პათოლოგიების მკურნალობა. გულის თანმდევი შეტევა, ინსულტი, ინფექციური დაავადებები შეიძლება გააუარესოს DKA– ს პაციენტის მდგომარეობა. ინფექციური გართულებების სამკურნალოდ, მითითებულია ანტიბიოტიკოთერაპია, სისხლძარღვთა საეჭვო შემთხვევებით - თრომბოლიზური თერაპია.
- სასიცოცხლო ნიშნების მონიტორინგი. ფასდება მუდმივი ელექტროკარდიოგრაფია, პულსი ოქსიმეტრია, გლუკოზა და კეტონური სხეულები. თავდაპირველად, მონიტორინგი ხორციელდება ყოველ 30-60 წუთში, ხოლო პაციენტის მდგომარეობის გაუმჯობესების შემდეგ, ყოველი დღის 2-4 საათში.
დღეისათვის ვითარდება მოვლენები, რომ შემცირდეს შაქრიანი დიაბეტით დაავადებულ პაციენტებში DKA განვითარების ალბათობა (ინსულინის პრეპარატები ტაბლეტის ფორმით ვითარდება, ორგანიზმში წამლების მიწოდების გზები იხვეწება, ასევე ხორციელდება მეთოდები საკუთარი ჰორმონის წარმოების აღდგენის მიზნით).
პროგნოზი და პრევენცია
საავადმყოფოში დროული და ეფექტური თერაპიით, კეტოაციდოზი შეიძლება შეწყდეს, პროგნოზი ხელსაყრელია. სამედიცინო დახმარების გაჭიანურებით, პათოლოგია სწრაფად გადაიქცევა კომაში. სიკვდილიანობა არის 5%, ხოლო 60 წელზე უფროსი ასაკის პაციენტებში - 20% -მდე.
კეტოაციდოზის პროფილაქტიკის საფუძველია დიაბეტის მქონე პაციენტების განათლება. პაციენტები უნდა გაეცნონ გართულების სიმპტომებს, ინფორმირებულნი იყვნენ ინსულინისა და მისი დანიშვნის სათანადო გამოყენების აუცილებლობის შესახებ, რომლებიც მომზადებულნი არიან სისხლში გლუკოზის დონის კონტროლის საფუძვლებში. ადამიანი მაქსიმალურად უნდა იყოს ცნობილი მისი ავადმყოფობის შესახებ. რეკომენდებულია ჯანსაღი ცხოვრების წესის დაცვა და ენდოკრინოლოგის მიერ შერჩეული დიეტის დაცვა. თუ დიაბეტური კეტოაციდოზისთვის დამახასიათებელი სიმპტომები განვითარდა, უარყოფითი შედეგების თავიდან ასაცილებლად აუცილებელია ექიმთან კონსულტაციები.
დიაბეტური კეტოაციდოზის ნიშნები და რატომ არის ასე საშიში
ქეთოაციდოზი დიაბეტის მწვავე გართულებაა. ის ვითარდება იმ პაციენტებში, რომლებსაც არ აქვთ მომზადებული თავიანთი დაავადების კონტროლი. სტატიის წაკითხვის შემდეგ, თქვენ შეიტყობთ ყველაფერს, რაც საჭიროა ბავშვებსა და მოზრდილებში დიაბეტური კეტოაციდოზის მკურნალობის შესახებ. საიტი ხელს უწყობს საიტს - ტიპი 1 და 2 ტიპის დიაბეტის მაკონტროლებელი ეფექტური საშუალება. დიაბეტით დაავადებულებში, რომლებიც ამ დიეტას მისდევენ, ტესტის ზოლები ხშირად აჩვენებენ კეტონების (აცეტონის) არსებობას შარდში და სისხლში. ის უვნებელია, ხოლო სისხლში შაქრის ნორმა ნორმალურია არაფერი უნდა გაკეთდეს. შარდში აცეტონი ჯერ არ არის კეტოაციდოზი! არ არის საჭირო მასზე პანიკის შიში. წაიკითხეთ დეტალები ქვემოთ.
დიაბეტური კეტოაციდოზი: სიმპტომები და მკურნალობა ბავშვებში და მოზრდილებში
ინსულინის დეფიციტის შემთხვევაში უჯრედები ვერ იყენებენ გლუკოზას, როგორც ენერგიის წყაროს. ამ შემთხვევაში, სხეული ცვლის საკვებს თავისი ცხიმის რეზერვებით. როდესაც ცხიმი იშლება, კეტონის სხეულები (კეტონები) აქტიურად იწარმოება. როდესაც ძალიან ბევრი კეტონი სისხლში ცირკულირებს, თირკმელებს არ აქვთ დრო, რომ ამოიღონ ისინი სხეულიდან და სისხლში მჟავიანობა იზრდება. ეს იწვევს სიმპტომებს - სისუსტე, გულისრევა, ღებინება, წყურვილი და აცეტონის სუნი პირიდან. თუ გადაუდებელი ზომები არ მიიღეს, დიაბეტიანი კომაში მოხვდება და შესაძლოა დაიღუპოს. წერა-კითხვის მცოდნე პაციენტებმა იციან, თუ როგორ არ უნდა მიიყვანონ სიტუაცია ქეთოაციდოზამდე. ამისათვის თქვენ უნდა რეგულარულად შეავსოთ სითხის რეზერვები ორგანიზმში და გააკეთოთ ინსულინის ინექციები. ქვემოთ დეტალურად არის აღწერილი, თუ როგორ უნდა მკურნალობა დიაბეტური კეტოაციდოზი სახლში და საავადმყოფოში. პირველ რიგში, თქვენ უნდა გაერკვნენ, თუ საიდან მოდის შარდში აცეტონი და რა მკურნალობას მოითხოვს.
რა განსხვავებაა შარდში დიაბეტური კეტოაციდოზსა და აცეტონს შორის
რუსულენოვან ქვეყნებში ადამიანები იყენებენ ფიქრს, რომ შარდში აცეტონი საშიშია, განსაკუთრებით ბავშვებისთვის. სინამდვილეში, აცეტონი არის სუნიანი სუნი, რომელიც გამოიყენება მშრალი საწმენდებში დამაბინძურებლების გასანაწილებლად. არავის მათი სწორი გონება არ სურს მიიღოს იგი შიგნით. ამასთან, აცეტონი არის კეტონის სხეულების ერთ – ერთი სახეობა, რომელიც შეიძლება მოიძებნოს ადამიანის სხეულში. მათი კონცენტრაცია სისხლში და შარდში იზრდება იმ შემთხვევაში, თუ ნახშირწყლების (გლიკოგენის) მაღაზიები გაფუჭებულია და სხეული ცვლის საკვებს მისი ცხიმის რეზერვებით. ეს ხშირად ხდება თხელი სხეულების მქონე ბავშვებში, რომლებიც ფიზიკურად აქტიურები არიან, ისევე როგორც დიაბეტით დაავადებულებში, რომლებიც დაიცვან დაბალი ნახშირწყლების დიეტა.
შარდში აცეტონი საშიში არ არის, სანამ არ მოხდება დეჰიდრატაცია. თუ კეტონის ტესტის ზოლები აჩვენებს აცეტონის არსებობას შარდში, ეს არ არის მითითება შაქრიან ნახშირწყლების დიეტის გაუქმებისას დიაბეტის მქონე პაციენტში. ზრდასრულმა ან დიაბეტიანმა ბავშვმა უნდა განაგრძოს დიეტის დაცვა და ზრუნვა საკმარისი სითხეების დასალევად. ინსულინი და შპრიცები შორს არ დაიმალოთ. დაბალ ნახშირწყლოვან დიეტაზე გადასვლა ბევრ დიაბეტიან პაციენტს აძლევს საშუალებას გააკონტროლონ თავიანთი დაავადება ინსულინის ინექციების გარეშე. თუმცა, ათი, ამის შესახებ არანაირ გარანტიას ვერ მიიღებთ. ალბათ, დროთა განმავლობაში, თქვენ ჯერ კიდევ მოგიწევთ ინსულინის ინექცია მცირე დოზებით. შარდში მყოფი აცეტონი არც ზიანს აყენებს არც თირკმელებს და არც სხვა შინაგანი ორგანოებს, რადგან სისხლში შაქარი ნორმალურია და დიაბეტს არ აქვს სითხის დეფიციტი. თუ თქვენ გამოგრჩეთ შაქრის მომატება და არ გადააჭარბოთ მას ინსულინის ინექციებით, ამან შეიძლება გამოიწვიოს კეტოაციდოზი გამოიწვიოს, რაც ნამდვილად საშიშია. ქვემოთ მოცემულია კითხვები და პასუხები შარდში აცეტონის შესახებ.
დაბალ ნახშირწყლოვანმა დიეტამ ჩემი სისხლი შაქარი ნორმალურად დაუბრუნა. მაგრამ ყველა დროის ტესტები აჩვენებს აცეტონის არსებობას შარდში. ეს მაწუხებს. რამდენად საზიანოა ეს?
შარდში აცეტონი სტანდარტული შემთხვევაა მკაცრი დაბალი ნახშირწყლების დიეტის დროს. ეს არ არის საზიანო, რადგან სისხლში შაქარი ნორმალურია. უკვე ათობით ათასი დიაბეტიანი პაციენტი აკონტროლებს მათ დაავადებას დაბალი ნახშირწყლების დიეტის დროს. ოფიციალური მედიცინა მას საჭესთან აყენებს, არ სურს კლიენტებისა და შემოსავლის დაკარგვა. არასოდეს ყოფილა ცნობები, რომ შარდში მჟავა აზიანებს ვინმეს. თუ ეს მოულოდნელად მოხდა, მაშინ ჩვენი ოპონენტები დაუყოვნებლივ დაიწყებდნენ მასზე ყვირილს ყველა კუთხეში.
შარდის აცეტონი არის დიაბეტური კეტოაციდოზი? ეს სასიკვდილოა!
დიაბეტური კეტოაციდოზის დიაგნოზი და მკურნალობა უნდა მოხდეს მხოლოდ მაშინ, როდესაც პაციენტს აქვს სისხლში 13 მმოლ / ლ ან მეტი. მიუხედავად იმისა, რომ შაქარი ნორმალური და ჯანსაღია, განსაკუთრებული რამის გაკეთება არ გჭირდებათ. გააგრძელეთ დაბალი ნახშირბადის დიეტა, თუ გსურთ თავიდან აიცილოთ დიაბეტის გართულებები.
რამდენად ხშირად გჭირდებათ შარდისა და სისხლის შემოწმება კეტონების (აცეტონის) ტესტის ზოლების გამოყენებით?
არ შეამოწმოთ სისხლი ან შარდი საერთოდ, ტესტის ზოლები კეტონებისთვის (აცეტონი). ნუ შეინახავთ ამ ტესტის ზოლებს სახლში - იცხოვრებთ მშვიდად. ამის ნაცვლად, უფრო ხშირად გაზომეთ სისხლში შაქრის შემცველობა სისხლში გლუკოზის მრიცხველით - დილით ცარიელ კუჭზე, და ასევე 1-2 საათის შემდეგ ჭამის შემდეგ. სწრაფად იმოქმედეთ, თუ შაქარი მოიმატებს. შაქარი 6.5-7 ჭამის შემდეგ უკვე ცუდია. დიეტაში ან ინსულინის დოზებში ცვლილებები საჭიროა, მაშინაც კი, თუ თქვენი ენდოკრინოლოგი ამბობს, რომ ეს შესანიშნავი მაჩვენებლებია. უფრო მეტიც, თქვენ უნდა იმოქმედოთ, თუ შაქრიანი დიაბეტის დროს შაქარი 7-ზე მაღლა იზრდება.
ენდოკრინოლოგი აშინებს დიაბეტური ბავშვის მშობლებს, კეტოაციდოზიით და აცეტონის მოწამვლის შესაძლო სიკვდილით. იგი მოითხოვს დაბალი ნახშირბადის დიეტადან დაბალანსებულზე გადასვლას. რა უნდა გააკეთოს
ბავშვებში შაქრიანი დიაბეტის სტანდარტული მკურნალობა იწვევს სისხლში შაქრის წვეთებს, განვითარების შეფერხებებს, ასევე შესაძლებელია ჰიპოგლიკემიის შემთხვევები. ქრონიკული სისხლძარღვთა გართულებები, როგორც წესი, მოგვიანებით ვლინდება - 15-30 წლის ასაკში. თავად პაციენტი და მისი მშობლები გაუმკლავდებიან ამ პრობლემებს და არა ენდოკრინოლოგი, რომელიც ნახშირწყლებთან ერთად გადატვირთულ მავნე დიეტას აკისრებს. შესაძლებელია სახეობამ ექიმთან შეთანხმდეს, განაგრძოს ბავშვის დაბალ ნახშირწყლოვანი საკვებით კვება. ნუ დაუშვებთ დიაბეტით საავადმყოფოში წასვლას, სადაც მისთვის დიეტა არ იქნება შესაფერისი. თუ ეს შესაძლებელია, მკურნალობს ენდოკრინოლოგი, რომელიც ამტკიცებს დაბალ ნახშირწყლოვან დიეტას.
როგორ გავუმკლავდეთ შარდში აცეტონის შეშფოთებას?
კარგია დიაბეტით დაავადებულებისთვის, როგორც ყველა დანარჩენი, ავითარონ უამრავი სითხე. დალიეთ წყალი და მცენარეული ჩაი 30 მგ 1 კგ სხეულის მასაზე დღეში. შეგიძლიათ დაიძინოთ მხოლოდ მას შემდეგ რაც დალიეთ ყოველდღიური ნორმა. ხშირად მოგიწევთ ტუალეტში წასვლა, ალბათ ღამითაც. მაგრამ თირკმელებით იქნება მოწესრიგებული მთელი ცხოვრება. ქალები აღნიშნავენ, რომ სითხის შეყვანა ერთი თვის განმავლობაში აუმჯობესებს კანის გარეგნობას. წაიკითხეთ ,. ინფექციური დაავადებები არის არასტანდარტული სიტუაციები, რომლებიც საჭიროებენ სპეციალურ მოქმედებებს ქოტოაციდოზის თავიდან ასაცილებლად დიაბეტის მქონე პაციენტებში.
რა საფრთხეს უქმნის დიაბეტურ კეტოაციდოზს
თუ სისხლში მჟავიანობა ოდნავ ოდნავ მოიმატებს, მაშინ ადამიანი იწყებს სისუსტეს და შესაძლოა კომაში ჩავარდეს. ეს ხდება დიაბეტური კეტოაციდოზის დროს. ეს სიტუაცია მოითხოვს სასწრაფო სამედიცინო დახმარებას, რადგან ის ხშირად იწვევს სიკვდილს.
თუ ადამიანს დაუდგენია დიაბეტური კეტოაციდოზი, მაშინ ეს ნიშნავს, რომ:
- მნიშვნელოვნად იზრდება სისხლში გლუკოზა (> 13.9 მმოლ / ლ),
- გაიზარდა კეტონის ორგანოების კონცენტრაცია სისხლში (> 5 მმოლ / ლ),
- ტესტის ზოლები აჩვენებს კეტონების არსებობას შარდში,
- აციდოზი მოხდა ორგანიზმში, ე.ი. მჟავა – ფუძის ბალანსი გადავიდა მჟავიანობის მატება (არტერიული pH) თუ დიაბეტიანი კარგად არის გაწვრთნილი, მაშინ მას კეტოაციდოზის თითქმის არავითარი შანსი არ აქვს. რამდენიმე ათეული წლის განმავლობაში დიაბეტის დაქვეითება და არასდროს მოხვედრა დიაბეტურ კომაში, სრულიად რეალურია.
ქეტოაციდოზის მიზეზები
დიაბეტიან პაციენტებში ქოტოაციდოზი ვითარდება ინსულინის დეფიციტით ორგანიზმში. ეს დეფიციტი შეიძლება იყოს "აბსოლუტური" ტიპი 1 დიაბეტის დროს ან "ნათესავი" ტიპის 2 დიაბეტით.
ფაქტორები, რომლებიც ზრდის დიაბეტური კეტოაციდოზის განვითარების რისკს:
- დიაბეტთან დაკავშირებული დაავადებები, განსაკუთრებით მწვავე ანთებითი პროცესები და ინფექციები,
- ქირურგია
- დაზიანებები
- ინსულინის ანტაგონისტების სამკურნალო საშუალებების გამოყენება (გლუკოკორტიკოიდები, შარდმდენები, სქესის ჰორმონები),
- ნარკოტიკების გამოყენება, რომლებიც ამცირებენ ქსოვილების მგრძნობელობას ინსულინის მოქმედების მიმართ (ატიპიური ანტიფსიქოტიკა და სხვა ჯგუფების ნარკოტიკები),
- ორსულობა (),
- ინსულინის სეკრეციის დაქვეითება ტიპის 2 დიაბეტის ხანგრძლივი კურსის განმავლობაში,
- პანკრეკექტომია (ოპერაცია პანკრეასისზე) იმ ადამიანებში, რომლებსაც ადრე არ ჰქონიათ დიაბეტი.
კეტოაციდოზის მიზეზი დიაბეტის პაციენტის არასათანადო ქცევაა ::
- ინსულინის ინექციების გამოტოვება ან მათი უნებართვო გაყვანა (პაციენტი ძალიან "დაჰყავთ" დიაბეტის მკურნალობის ალტერნატიული მეთოდებით),
- გლუკომეტრით ძალიან იშვიათი,
- პაციენტმა არ იცის ან იცის, მაგრამ არ ასრულებს, დამოკიდებულია სისხლში გლუკოზის მაჩვენებლების მიხედვით,
- გაიზარდა ინსულინის მოთხოვნილება ინფექციური დაავადების გამო ან ნახშირწყლების დამატებითი რაოდენობით მიღება, მაგრამ ის არ ანაზღაურდა
- ინექციური ინსულინის ინექცია ან რომელიც არასწორედ ინახებოდა,
- ინსულინის არასწორი ინექციის ტექნიკა,
- ინსულინის შპრიცის კალამი არის დეფექტური, მაგრამ პაციენტი არ აკონტროლებს მას,
- ინსულინის ტუმბო დეფექტურია.
დიაბეტური კეტოაციდოზის განმეორებითი შემთხვევების მქონე პაციენტების სპეციალური ჯგუფი არის ის, ვინც გამოტოვებულია ინსულინის ინექციები, რადგან ისინი ცდილობენ თვითმკვლელობის განხორციელებას. ყველაზე ხშირად ესენი არიან ახალგაზრდა ქალები, რომლებსაც აქვთ 1 ტიპის დიაბეტი. მათ აქვთ სერიოზული ფსიქოლოგიური პრობლემები ან ფსიქიკური აშლილობა.
დიაბეტური კეტოაციდოზის მიზეზი ხშირად სამედიცინო შეცდომებია. მაგალითად, ახლად გამოვლენილი ტიპის 1 შაქრიანი დიაბეტი დროულად არ დაუსვეს დიაგნოზს. ან ინსულინი ძალიან დიდხანს გადაიდო ტიპი 2 დიაბეტით, თუმცა ინსულინის თერაპიისთვის იყო ობიექტური მითითებები.
დიაბეტის დროს კეტოაციდოზის სიმპტომები
ჩვეულებრივ, რამდენიმე დღეში ხდება დიაბეტური კეტოაციდოზი. ზოგჯერ - 1 დღეზე ნაკლებ დროში. პირველ რიგში, სისხლში მაღალი შაქრის სიმპტომები იზრდება ინსულინის ნაკლებობის გამო:
- ინტენსიური წყურვილი
- ხშირი შარდვა,
- მშრალი კანი და ლორწოვანი გარსები,
- აუხსნელი წონის დაკარგვა
- სისუსტე.
შემდეგ მათ უერთდებიან კეტოზის სიმპტომები (კეტონური ორგანოების აქტიური წარმოება) და აციდოზი:
- გულისრევა
- ღებინება
- აცეტონის სუნი პირიდან,
- სუნთქვის უჩვეულო რიტმი - ეს არის ხმაურიანი და ღრმა (რომელსაც კუსმაულის სუნთქვა ეწოდება).
ცენტრალური ნერვული სისტემის დეპრესიის სიმპტომები:
- თავის ტკივილი
- გაღიზიანება
- ჩამორჩენა
- ლეტარგია
- ძილი
- პრეკომა და ქეთოაციდური კომა.
ზედმეტი კეტონის სხეულები აღიზიანებს კუჭ-ნაწლავის ტრაქტს. ასევე, მისი უჯრედები დეჰიდრატირდება, ინტენსიური დიაბეტის გამო, ორგანიზმში კალიუმის დონე მცირდება. ეს ყველაფერი იწვევს დიაბეტური კეტოაციდოზის დამატებით სიმპტომებს, რომლებიც ჰგავს ქირურგიულ პრობლემებს კუჭ-ნაწლავის ტრაქტის მხრივ. აქ მოცემულია მათი ჩამონათვალი:
- კუჭის ტკივილი
- მუცლის კედელი დაძაბული და მტკივნეულია პალპაციის დროს,
- პერისტალტიკა მცირდება.
ცხადია, რომ ჩვენ მიერ ჩამოთვლილი სიმპტომები სასწრაფო ჰოსპიტალიზაციის მანიშნებელია. მაგრამ თუ თქვენ დაივიწყებთ და შეამოწმებთ შარდს კეტონის სხეულებზე ტესტის ზოლის გამოყენებით, მაშინ ის შეცდომით შეიძლება ჰოსპიტალიზირდეს ინფექციურ ან ქირურგიულ განყოფილებაში. ეს ხშირად ხდება.
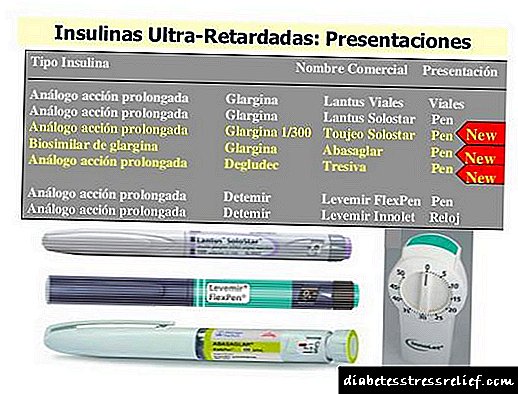
დიაბეტური კეტოაციდოზის ინსულინის თერაპია
კეტოაციდოზის შემცვლელი ინსულინის თერაპია ერთადერთი მკურნალობაა, რომელსაც შეუძლია შეაჩეროს სხეულის პროცესები, რაც დიაბეტის ამ გართულების განვითარებას იწვევს. ინსულინის თერაპიის მიზანია შრატის ინსულინის დონის ამაღლება 50-100 მკგ / მლ.
ამისათვის, "მოკლე" ინსულინის უწყვეტი მიღება 4-10 ერთეული საათში, საშუალოდ 6 ერთეული საათში. ინსულინის თერაპიისთვის ასეთ დოზებს უწოდებენ "დაბალი დოზის" რეჟიმს. ისინი ეფექტურად თრგუნავენ ცხიმების დაშლას და კეტონის ორგანოების წარმოებას, ხელს უშლიან ღვიძლის მიერ სისხლში გლუკოზის შეღწევას და ხელს უწყობენ გლიკოგენის სინთეზს.
ამრიგად, აღმოფხვრილია დიაბეტური კეტოაციდოზის განვითარების მექანიზმის ძირითადი კავშირები. ამავე დროს, ინსულინის თერაპია "დაბალი დოზით" რეჟიმის მიხედვით, გართულებების უფრო დაბალი რისკია და სისხლში შაქრის უკეთეს კონტროლს იძლევა, ვიდრე "მაღალი დოზით" მიღება.
საავადმყოფოში, დიაბეტური კეტოაციდოზის მქონე პაციენტი იღებს ინსულინს უწყვეტი ინტრავენური ინფუზიის სახით. პირველ რიგში, მოკლევადიანი ინსულინი ინიშნება ინტრავენურად ბოლუსში (ნელა) "დატვირთვის" დოზით 0.15 PIECES / კგ, საშუალოდ, გამოდის 10-12 PIECES. ამის შემდეგ, პაციენტი უკავშირდება ინფუზომატს, ისე რომ იგი იღებს ინსულინს უწყვეტი ინფუზიით საათში 5-8 ერთეულით, ან 0,1 ერთეული / საათში / კგ.
პლასტიკაზე შესაძლებელია ინსულინის ადსორბცია. მისი თავიდან ასაცილებლად, რეკომენდებულია ადამიანის შრატის ალბუმინის დამატება ხსნარში. საინფუზიო ნარევის მომზადების ინსტრუქცია: დაამატეთ 50 მლ 20% ალბუმინი ან 1 მლ პაციენტის სისხლში 50 ერთეულში "მოკლე" ინსულინი, შემდეგ კი მთლიანი მოცულობა 50 მლ-ში მიიტანეთ 0.9% NaCl მარილიანი საშუალებით.
ინტრავენური ინსულინოთერაპია საავადმყოფოში ინფუზიატის არარსებობის შემთხვევაში
ახლა ჩვენ აღწერს ინტრავენური ინსულინის თერაპიის ალტერნატიულ ვარიანტს, იმ შემთხვევაში, თუ არ არსებობს ინფუზიომატი. ხანმოკლე მოქმედების ინსულინი შეიძლება დაინიშნოს საათში ერთხელ ინტრავენურად ბოლუსით, ძალიან ნელა, შპრიცით, საინფუზიო სისტემის ღრძილში.
ინსულინის შესაფერისი ერთჯერადი დოზა (მაგალითად, 6 ერთეული) უნდა შეივსოს 2 მლ შპრიცში, შემდეგ კი დაამატოთ 2 მლ-მდე 0,9% NaCl მარილის ხსნარით. ამის გამო, შპრიცში ნარევის მოცულობა იზრდება, და ინსულინის ინექცია შესაძლებელია ნელა, 2-3 წუთში. "მოკლე" ინსულინის მოქმედება სისხლში შაქრის შემცირებისთვის, გრძელდება 1 საათამდე. ამრიგად, ადმინისტრაციის სიხშირე საათში 1 ჯერ შეიძლება ეფექტურად ჩაითვალოს.
ზოგი ავტორი ამგვარი მეთოდის ნაცვლად გირჩევთ ინტრამუსკულურად "მოკლე" ინსულინს შეიტანოს საათში 6 ერთეულით. მაგრამ არ არსებობს მტკიცებულება, რომ ასეთი ეფექტურობის მიდგომა არ იქნება უარესი ინტრავენური ადმინისტრირებისგან.დიაბეტურ კეტოაციდოზს ხშირად თან ახლავს კაპილარული მიმოქცევის დაქვეითება, რაც ართულებს ინსულინის შეწოვას, ინიშნება ინტრამუსკულურად, და კიდევ უფრო მეტად კანქვეშ.
მოკლე სიგრძის ნემსი ინტეგრირდება შპრიცში. ხშირად შეუძლებელია მისი ინტრამუსკულური ინექციის მიცემა. აღარაფერი ვთქვათ იმ ფაქტზე, რომ პაციენტებსა და სამედიცინო პერსონალს უფრო მეტი უხერხულობა აქვთ. ამიტომ, დიაბეტური კეტოაციდოზის სამკურნალოდ რეკომენდებულია ინსულინის ინტრავენური შეყვანა.
ინსულინი უნდა დაინიშნოს კანქვეშა ან ინტრამუსკულურად, მხოლოდ დიაბეტური კეტოაციდოზის მსუბუქი სტადიით, თუ პაციენტი არ არის მძიმე მდგომარეობაში და არ არის საჭირო ინტენსიური თერაპიის განყოფილებაში ყოფნა და ინტენსიური თერაპია.
ინსულინის დოზის კორექტირება
"მოკლე" ინსულინის დოზა რეგულირდება სისხლში შაქრის ამჟამინდელი ღირებულებების მიხედვით, რომელიც უნდა შეფასდეს ყოველ საათში. თუ პირველ 2-3 საათში სისხლში გლუკოზის დონე არ შემცირდება და ორგანიზმის თხევადი გაჯერების სიჩქარე ადეკვატურია, მაშინ ინსულინის შემდეგი დოზა შეიძლება გაორმაგდეს.
ამავე დროს, სისხლში შაქრის კონცენტრაცია არ შეიძლება შემცირდეს უფრო სწრაფად, ვიდრე 5.5 მმოლ / ლ საათში. წინააღმდეგ შემთხვევაში, პაციენტმა შეიძლება განიცადოს ცერებრალური საშიში შეშუპება. ამ მიზეზით, თუ სისხლში შაქრის შემცირების სიჩქარე მიუახლოვდა ქვემოდან 5 მმოლ / ლ საათში, მაშინ ინსულინის შემდეგი დოზა განახევრდება. და თუ ის გადააჭარბა 5 მმოლ / ლ საათს, მაშინ ინსულინის შემდგომი ინექცია ზოგადად გამოტოვებულია, ხოლო სისხლის შაქრის კონტროლს აგრძელებს.
თუ ინსულინის თერაპიის გავლენის ქვეშ, სისხლში შაქარი უფრო ნელა იკლებს, ვიდრე 3-4 მმოლ / ლ საათში, ეს შეიძლება მიუთითებდეს, რომ პაციენტი კვლავ გაუწყლოებულია ან თირკმელების ფუნქციის შესუსტებაა. ასეთ ვითარებაში საჭიროა ხელახლა შეაფასოთ მოცირკულირე სისხლის მოცულობა და გააკეთოთ ანალიზი სისხლში კრეატინინის დონის შესახებ.
საავადმყოფოში პირველ დღეს, მიზანშეწონილია სისხლში შაქრის შემცირება არაუმეტეს 13 მმოლ / ლ-მდე. როდესაც ამ დონეს მიაღწევს, 5-10% გლუკოზა ინფიცირდება. გლუკოზის ყოველ 20 გ-ზე, 3-4 ერთეული მოკლე ინსულინი ინექცია ინტრავენურად ღრძილებში. 200% 10% ან 400 მლ 5% ხსნარში შეიცავს 20 გრ გლუკოზას.
გლუკოზა ინიშნება მხოლოდ იმ შემთხვევაში, თუ პაციენტი ჯერ კიდევ ვერ შეძლებს საკვების მიღებას საკუთარ თავზე, ხოლო ინსულინის დეფიციტი თითქმის აღმოფხვრილია. გლუკოზის ადმინისტრირება არ არის სამკურნალო დიაბეტური კეტოაციდოზი თავისთავად. იგი ხორციელდება პრევენციისთვის, აგრეთვე ოსმოლარობის შესანარჩუნებლად (ორგანიზმში სითხეების ნორმალური სიმკვრივე).
როგორ გადავიდეთ ინსულინის კანქვეშა ადმინისტრირებაზე
ინტრავენური ინსულინის თერაპია არ უნდა შეფერხდეს. როდესაც პაციენტის მდგომარეობა გაუმჯობესდა, არტერიული წნევა სტაბილიზირებულია, სისხლში შაქარი შენარჩუნებულია არაუმეტეს 11-12 მმოლ / ლ და pH> 7.3 - დონეზე - თქვენ შეგიძლიათ გადახვიდეთ ინსულინის კანქვეშა ადმინისტრირებაზე. დაიწყეთ დოზირება 10-14 ერთეულით ყოველ 4 საათში. ის რეგულირდება სისხლში შაქრის კონტროლის შედეგების მიხედვით.
"მოკლე" ინსულინის ინტრავენურად მიღება გრძელდება პირველი კანქვეშა ინექციის შემდეგ კიდევ 1-2 საათის განმავლობაში, ისე რომ ინსულინის მოქმედებაში არ შეწყვეტილა. კანქვეშა ინექციის უკვე პირველივე დღეს, მოქმედებს ინსულინის ერთდროულად გამოყენება. მისი საწყისი დოზაა 10-12 ერთეული 2 ჯერ დღეში. როგორ გამოვასწოროთ ის აღწერილია სტატიაში ””.
რატომ არის კეტოაციდოზი ასე საშიში?
 თუ ადამიანის სისხლში მჟავიანობა ოდნავ იზრდება, მაშინ პაციენტი იწყებს მუდმივი სისუსტის განცდას და შეიძლება კომაში ჩავარდეს.
თუ ადამიანის სისხლში მჟავიანობა ოდნავ იზრდება, მაშინ პაციენტი იწყებს მუდმივი სისუსტის განცდას და შეიძლება კომაში ჩავარდეს.
ეს არის ზუსტად ის, რაც შეიძლება მოხდეს დიაბეტური კეტოაციდოზით. ეს მდგომარეობა უზრუნველყოფს სასწრაფო სამედიცინო დახმარებას, წინააღმდეგ შემთხვევაში ხდება სიკვდილი.
დიაბეტური კეტოაციდოზი გვიჩვენებს შემდეგ სიმპტომებს:
- სისხლში შაქარი იზრდება (ხდება უფრო მაღალი ვიდრე 13.9 მმოლ / ლ),
- იზრდება კეტონის სხეულების კონცენტრაცია (5 მმოლ / ლ-ზე ზემოთ),
- სპეციალური საცდელი ზოლის დახმარებით დადგენილია კეტონების არსებობა შარდში,
- აციდოზი ხდება დიაბეტის მქონე პაციენტის სხეულში (მჟავა-ფუძის ბალანსის ცვლა მომატება მიმართულებით).
ჩვენს ქვეყანაში, ბოლო 15 წლის განმავლობაში კეტოაციდოზის დიაგნოზის ყოველწლიური სიხშირე იყო:
- წელიწადში 0.2 შემთხვევა (პირველი ტიპის დიაბეტის მქონე პაციენტებში),
- 0.07 შემთხვევა (ტიპი 2 დიაბეტით).
თუ განვიხილავთ სიკვდილიანობას ამ დაავადებით, მაშინ იგი 7-19 პროცენტს შეადგენდა.
კეტოაციდოზის ალბათობის შესამცირებლად, ნებისმიერი ტიპის დიაბეტს უნდა დაეუფლოს ინსულინის უმტკივნეულო გამოყენების მეთოდი, მისი გაზომვა მაგალითად Accu Chek გლუკომეტრით, და ასევე ისწავლოს ჰორმონის საჭირო დოზის სწორად გამოანგარიშება.
თუ ეს ქულები წარმატებით აითვისა, მაშინ დიაბეტური კეტოაციდოზის ალბათობა ნული იქნება ტიპის 2 დიაბეტით.
დაავადების განვითარების ძირითადი მიზეზები
დიაბეტური კეტოაციდოზი გვხვდება იმ პაციენტებში, რომლებსაც აქვთ ტიპი 1 და ტიპი 2 დიაბეტი, რომლებიც განიცდიან სისხლში ინსულინის დეფიციტს. ასეთი დეფიციტი შეიძლება იყოს აბსოლუტური (ეხება ტიპი 1 დიაბეტს) ან ნათესავს (ტიპიურია ტიპი 2 დიაბეტისთვის).
არსებობს მთელი რიგი ფაქტორები, რომლებმაც შეიძლება მნიშვნელოვნად გაზარდოს დიაბეტის დროს კეტოაციდოზის გაჩენის და განვითარების რისკი:
- დაზიანებები
- ქირურგიული ჩარევა
- დაავადებები, რომლებიც თან ახლავს დიაბეტს (მწვავე ანთებითი პროცესები ან ინფექციები),
- ინსულინის ანტაგონისტური მედიკამენტების გამოყენება (სექსუალური ჰორმონები, გლუკოკორტიკოსტეროიდები, შარდმდენები),
- ნარკოტიკების გამოყენება, რომლებიც ამცირებენ ქსოვილების მგრძნობელობას ინსულინის მიმართ (ატიპიური ანტიფსიქოტიკა),
- ორსული დიაბეტი
- პანკრეატექტომია (პანკრეასის ოპერაცია) მათში, ვისაც ადრე არ ჰქონდა დიაბეტი,
- ინსულინის წარმოების დაქვეითება ტიპი 2 დიაბეტის ხანგრძლივობის განმავლობაში.
ჩვენ შეგვიძლია განვასხვავოთ ძირითადი მიზეზები, რაც იმპულსი გახდა, რის შემდეგაც ვითარდება დიაბეტური კეტოაციდოზი - ეს არის დიაბეტის არასწორი ქცევა. ეს შეიძლება იყოს ინექციების ელემენტარული უღელტეხილი ან თუნდაც მათი უნებართვო გაუქმება.
ეს ხდება იმ სიტუაციებში, როდესაც პაციენტი დაავადებისგან თავის დაღწევის არატრადიციულ მეთოდებზე გადავიდა. სხვა თანაბრად მნიშვნელოვანი მიზეზები მოიცავს:
- სისხლში გლუკოზის დონის არასაკმარისი ან ძალიან იშვიათი თვითკონტროლირება სპეციალური მოწყობილობის გამოყენებით (გლუკომეტრი),
- უგულებელყოფა ან შეუსაბამობა ინსულინის დოზის კორექტირებისთვის, სისხლში შაქრის დონის შესაბამისად,
- ინფექციური დაავადების ან დიდი რაოდენობით ნახშირწყლების გამოყენების გამო დამატებითი ინსულინის საჭიროება იყო, რომლებიც არ ანაზღაურდებოდა,
- ვადაგასული ინსულინის შემოღება ან ის, რაც ინახებოდა დადგენილი წესების დაცვით,
- არასწორი ჰორმონის შეყვანის ტექნიკა,
- ინსულინის ტუმბოს გაუმართაობა,
- შპრიცის კალმის გაუმართაობა ან უვარგისიობა.
 არსებობს სამედიცინო სტატისტიკა, სადაც ნათქვამია, რომ არსებობს ადამიანთა გარკვეული ჯგუფი, რომელთაც განმეორებითი აქვთ დიაბეტური კეტოაციდოზი. ისინი შეგნებულად გამოტოვებენ ინსულინის ადმინისტრაციას, ცდილობენ ამ გზით დაასრულონ სიცოცხლე.
არსებობს სამედიცინო სტატისტიკა, სადაც ნათქვამია, რომ არსებობს ადამიანთა გარკვეული ჯგუფი, რომელთაც განმეორებითი აქვთ დიაბეტური კეტოაციდოზი. ისინი შეგნებულად გამოტოვებენ ინსულინის ადმინისტრაციას, ცდილობენ ამ გზით დაასრულონ სიცოცხლე.
როგორც წესი, ამას აკეთებენ საკმაოდ ახალგაზრდა ქალები, რომლებსაც დიდი ხანია აწუხებთ ტიპი 1 დიაბეტი. ეს გამოწვეულია ფსიქიური და ფსიქოლოგიური სერიოზული დარღვევებით, რომლებიც დამახასიათებელია დიაბეტური კეტოაციდოზისთვის.
ზოგიერთ შემთხვევაში, დიაბეტური კეტოაციდოზის მიზეზი შეიძლება იყოს სამედიცინო შეცდომები. ეს მოიცავს 1 ტიპის დიაბეტის დროულ დიაგნოზს ან დაავადების მეორე ტიპთან მკურნალობის ხანგრძლივ შეფერხებას, რაც მნიშვნელოვანი ნიშნით არის მითითებული ინსულინთერაპიის დასაწყებად.
დაავადების სიმპტომები
დიაბეტური კეტოაციდოზი შეიძლება სწრაფად განვითარდეს. ეს შეიძლება იყოს პერიოდი ერთი დღიდან რამდენიმე დღის განმავლობაში. თავდაპირველად, სისხლში მაღალი შაქრის სიმპტომები იზრდება ინსულინის ჰორმონის დეფიციტის გამო:
- გადაჭარბებული წყურვილი
- მუდმივი შარდვა
- მშრალი კანი და ლორწოვანი გარსები,
- დაუსაბუთებელი წონის დაკლება,
- ზოგადი სისუსტე.
შემდეგ ეტაპზე უკვე აღინიშნება კეტოზისა და აციდოზის სიმპტომები, მაგალითად, ღებინება, გულისრევა, პირის ღრუს აცეტონის სუნი, ისევე როგორც სუნთქვის უჩვეულო რიტმი ადამიანებში (ღრმა და ძალიან ხმაურიანი).
პაციენტის ცენტრალური ნერვული სისტემის ინჰიბირება ხდება, სიმპტომები შემდეგია:
- თავის ტკივილი
- ძილი
- ლეტარული
- გადაჭარბებული გაღიზიანება
- რეაქციების დათრგუნვა.
 კეტონის სხეულების ჭარბი სიმძიმის გამო, კუჭ-ნაწლავის ტრაქტის ორგანოები გაღიზიანებულია და მათი უჯრედები იწყებენ წყლის დაკარგვას. ინტენსიური დიაბეტი იწვევს კალიუმის ორგანიზმიდან გამოდევნას.
კეტონის სხეულების ჭარბი სიმძიმის გამო, კუჭ-ნაწლავის ტრაქტის ორგანოები გაღიზიანებულია და მათი უჯრედები იწყებენ წყლის დაკარგვას. ინტენსიური დიაბეტი იწვევს კალიუმის ორგანიზმიდან გამოდევნას.
მთელი ამ ჯაჭვური რეაქციით მივყავართ იმ ფაქტს, რომ სიმპტომები მსგავსია კუჭ-ნაწლავის ტრაქტის მხრივ ქირურგიული პრობლემების მიმართ: ტკივილი მუცლის ღრუში, მუცლის ღრუს წინა კედლის დაძაბულობა, მისი ტკივილი და ასევე ნაწლავის მოძრაობის დაქვეითება.
თუ ექიმები არ იზომება პაციენტის სისხლში შაქრის შემცველობა, მაშინ შესაძლებელია გაკეთდეს არასწორი ჰოსპიტალიზაცია ქირურგიული ან ინფექციური პალატაში.
როგორ ხდება ქეთოაციდოზის დიაგნოზი დიაბეტში?
ჰოსპიტალიზაციამდე აუცილებელია სისხლში გლუკოზისა და კეტონის ორგანოების ექსპრეს ტესტის ჩატარება, აგრეთვე შარდში. თუ პაციენტის შარდს არ შეუძლია შარდის ბუშტში შესვლა, მაშინ კეტოზის გამოვლენა შესაძლებელია სისხლის შრატში. ამისათვის მოათავსეთ მისი წვეთი შარდის სპეციალურ ტესტის ზოლზე.
გარდა ამისა, მნიშვნელოვანია დიეტებში ქეთოაციდოზის დონის დადგენა და დაავადების გართულების ტიპების დადგენა, რადგან ეს შეიძლება იყოს არა მხოლოდ კეტოაციდოზი, არამედ ჰიპერმოსოლარული სინდრომი. ამისათვის შეგიძლიათ გამოიყენოთ შემდეგი ცხრილი დიაგნოზში:
| ინდიკატორები | დიაბეტური კეტოაციდოზი | ჰიპერმოსოლარული სინდრომი | ||
| მსუბუქი წონა | ზომიერი | მძიმე | ||
| გლუკოზა სისხლის პლაზმაში, მმოლ / ლ | > 13 | > 13 | > 13 | 30-55 |
| არტერიული pH | 7,25-7,30 | 7,0-7,24 | 7,3 | |
| შრატის ბიკარბონატი, meq / L | 15-18 | 10-15 | 15 | |
| შარდის კეტონის ორგანოები | + | ++ | +++ | არ არის გამოვლენილი ან რამდენიმე |
| შრატის კეტონის სხეულები | + | ++ | +++ | ნორმალური ან ოდნავ ამაღლებული |
| ანიონური განსხვავება ** | > 10 | > 12 | > 12 | დიაბეტური კეტოაციდოზის მკურნალობის რეჟიმი
კეტოაციდოზის ყველა თერაპია შედგება 5 ძირითადი ნაბიჯისგან, რომლებიც თანაბრად მნიშვნელოვანია ეფექტური მკურნალობისთვის. ეს მოიცავს:
უმეტეს შემთხვევაში, დიაბეტური კეტოაციდოზის მქონე პაციენტი უნდა გაიაროს ჰოსპიტალიზაცია ინტენსიური თერაპიის ან ინტენსიური თერაპიის განყოფილებაში. ჰოსპიტალში მნიშვნელოვანი სქემის მონიტორინგი მოხდება ამ სქემის მიხედვით:
ჰოსპიტალში ჰოსპიტალიზაციამდეც კი, პაციენტმა (კეტოაციდოზის შეტევისთანავე) უნდა შემოიტანოს ინტრავენური მარილის ხსნარი (0.9% ხსნარი) საათში 1 ლიტრით. გარდა ამისა, საჭიროა მოკლევადიანი ინსულინის (20 ერთეული) ინტრამუსკულარული მიღება. თუ დაავადების სტადია საწყისია, ხოლო პაციენტის ცნობიერება სრულად არის დაცული და არ არსებობს თანმდევი პათოლოგიების გართულებების ნიშნები, მაშინ შესაძლებელია თერაპიის ან ენდოკრინოლოგიის ჰოსპიტალიზაცია. დიაბეტით ინსულინის თერაპია კეტოაციდოზისთვისთერაპიის ერთადერთი მეთოდი, რომელსაც შეუძლია ხელი შეუწყოს კეტოაციდოზის განვითარებას, არის ინსულინის თერაპია, რომლის დროსაც საჭიროა ინსულინის მუდმივად ინექცია. ამ მკურნალობის მიზანი იქნება სისხლში ინსულინის დონის ამაღლება 50-100 მკგ / მლ.
ამ ტექნიკის წყალობით, შაქრიანი დიაბეტით დაავადებულ ქეტოაციდოზის განვითარებაში ძირითადი კავშირები აღმოიფხვრება. ამავე დროს, ინსულინის თერაპია იძლევა მინიმალური შესაძლებლობების გართულებების წარმოქმნას და გლუკოზას უკეთესად გაუმკლავების შესაძლებლობას. ჰოსპიტალურ გარემოში, კეტოაციდოზის მქონე პაციენტი მიიღებს ჰორმონ ინსულინს ინტრავენურად ინტრავენური ინფუზიის სახით. თავიდანვე შემოიტანება მოკლევადიანი მოქმედება (ეს უნდა გაკეთდეს ნელა). დატვირთვის დოზაა 0.15 U / კგ. ამის შემდეგ, პაციენტი დაუკავშირდება infusomat- ს, ინსულინის მიღებას უწყვეტი კვების გზით. ასეთი ინფუზიის სიჩქარე იქნება 5-დან 8 ერთამდე საათში. ინსულინის ადსორბციის დაწყების შანსი არსებობს. ამ მდგომარეობის თავიდან ასაცილებლად აუცილებელია ადამიანის შრატის ალბუმინის დამატება ინფუზიის ხსნარში. ეს უნდა გაკეთდეს საფუძველზე: 50 ერთეული მოკლევადიანი ინსულინი + 2 მლ 20 პროცენტიანი ალბუმინით ან 1 მლ პაციენტის სისხლით. მთლიანი მოცულობა უნდა მორგებული იყოს მარილის ხსნარით 0.9% NaCl- დან 50 მლ. რეჰიდრატაცია დიაბეტურ კეტოაციდოზში - დეჰიდრატაციის აღმოფხვრააუცილებელია შევეცადოთ, რომ თერაპიის პირველ დღეს პაციენტის სხეულში სითხის დეფიციტის მინიმუმ ნახევარი შევიტანოთ. ეს ხელს შეუწყობს სისხლში შაქრის შემცირებას, რადგან თირკმელების სისხლის ნაკადის აღდგენა მოხდება, სხეული კი შეძლებს შარდში ჭარბი გლუკოზის ამოღებას. თუ სისხლის შრატში ნატრიუმის საწყისი დონე ნორმალური იყო (= 150 meq / l), მაშინ გამოიყენეთ ჰიპოტონური ხსნარი NaCl- ის კონცენტრაციით 0.45%. მისი გამოყენების სიჩქარეა 1 ლიტრი 1 საათზე, 500 მლ თითოეულში მე -2 და მე -3 საათებში, შემდეგ 250-500 მლ / საათში. ასევე გამოიყენება ნელა რეჰიდრატაციის მაჩვენებელი: 2 ლიტრი პირველ 4 საათში, კიდევ 2 ლიტრი მომდევნო 8 საათში, შემდეგ 1 ლიტრი ყოველ 8 საათში. ეს ვარიანტი სწრაფად აღადგენს ბიკარბონატის დონეს და გამორიცხავს ანონიმურ განსხვავებას. სისხლის პლაზმაში ნატრიუმის და ქლორის კონცენტრაცია მცირდება. ნებისმიერ შემთხვევაში, სითხის ინექციის სიჩქარე რეგულირდება, რაც დამოკიდებულია ცენტრალურ ვენურ წნევაზე (CVP). თუ იგი 4 მმ-ზე ნაკლებია წყალში. ხელოვნება. - 1 ლიტრი საათში, თუ ჰესი არის 5-დან 12 მმ წყალმცენარეამდე. ხელოვნება. - საათში 0,5 ლიტრი, 12 მმ-ზე მეტი წყალმცენარე. ხელოვნება. - 0.25-0.3 ლიტრი საათში. თუ პაციენტს აქვს მნიშვნელოვანი დეჰიდრატაცია, მაშინ ყოველი საათის განმავლობაში შეგიძლიათ შეიყვანოთ თხევადი იმ მოცულობით, რომელიც არ უნდა აღემატებოდეს 500-1000 მლ-ს, აღემატება შარდის გამოყოფას. როგორ ავიცილოთ სითხის გადატვირთვაკეტოაციდოზის თერაპიის პირველი 12 საათის განმავლობაში ინექციური სითხის მთლიანი რაოდენობა უნდა შეესაბამებოდეს პაციენტის სხეულის წონის არაუმეტეს 10% -ს. სითხეების გადატვირთვა ზრდის ფილტვის შეშუპების რისკს, ამიტომ CVP უნდა იყოს მონიტორინგი. თუ ჰიპოტონური ხსნარი გამოიყენება სისხლში ნატრიუმის შემცველობის გაზრდის გამო, მაშინ იგი მიიღება უფრო მცირე მოცულობით - დაახლოებით 4-14 მლ / კგ საათში. თუ პაციენტს აქვს ჰიპოვოლემიური შოკი (მოცირკულირე სისხლის მოცულობის შემცირების გამო, სისტოლური ”ზედა” არტერიული წნევა მყარად დგას 80 მმ Hg ან CVP 4 მმ Hg– ზე ნაკლები), მაშინ რეკომენდებულია კოლოიდების (დექსტრანი, ჟელატინი) შეყვანა.იმის გამო, რომ ამ შემთხვევაში, 0.9% NaCl ხსნარის შემოღება შეიძლება არ იყოს საკმარისი არტერიული წნევის ნორმალიზებისთვის და ქსოვილებში სისხლის მიწოდების აღსადგენად. ბავშვებში და მოზარდებში, იზრდება ცერებრული შეშუპების რისკი დიაბეტური კეტოაციდოზის მკურნალობის დროს. მათ რეკომენდებულია თხევადი ინექცია, 1 საათში 10-20 მლ / კგ სიჩქარით დეჰიდრატაციის აღმოსაფხვრელად. თერაპიის პირველი 4 საათის განმავლობაში, გამოყენებული სითხის მთლიანი მოცულობა არ უნდა აღემატებოდეს 50 მლ / კგ. ელექტროლიტური დარღვევების კორექტირებადიაბეტური კეტოაციდოზის მქონე პაციენტთა დაახლოებით 4-10% -ში აღენიშნებათ ჰიპოკალემია, ჩასახვისთანავე, ანუ ორგანიზმში კალიუმის დეფიციტი. ისინი იწყებენ მკურნალობას კალიუმის დანერგვით, ხოლო ინსულინის თერაპია გადადება, სანამ სისხლის პლაზმაში კალიუმი გაიზრდება მინიმუმ 3.3 meq / ლ. თუ ანალიზმა აჩვენა ჰიპოკალემია, მაშინ ეს არის მითითება კალიუმის ფრთხილად მიღებისას, თუნდაც პაციენტის შარდის გამოყოფა სუსტი ან არ არსებობს (ოლიგურია ან ანურია). იმ შემთხვევაშიც კი, თუ სისხლში კალიუმის საწყისი დონე ნორმალურ ფარგლებში იყო, შეიძლება დიაბეტური კეტოაციდოზის მკურნალობის დროს შეიძლება მოელოდოთ მისი გამოხატული კლება. ჩვეულებრივ, აღინიშნება pH– ის ნორმალიზაციის დაწყებიდან 3-4 საათის შემდეგ. იმის გამო, რომ ინსულინის შეტანასთან ერთად, დეჰიდრატაციის აღმოფხვრა და სისხლში შაქრის კონცენტრაციის დაქვეითება, კალიუმს დიდი რაოდენობით მიეწოდება გლუკოზა საკნებში, აგრეთვე გამოიყოფა შარდში. მაშინაც კი, თუ პაციენტის კალიუმის საწყისი დონე ნორმალური იყო, კალიუმის უწყვეტი მიღება ხორციელდება ინსულინის თერაპიის თავიდანვე დღიდან. ამავე დროს, ისინი მიზნად ისახავს პლაზმური კალიუმის მნიშვნელობებს 4-დან 5 მეტრ / ლ-მდე. მაგრამ შეგიძლიათ შეიყვანოთ არაუმეტეს 15-20 გრ კალიუმი დღეში. თუ არ შეიტანთ კალიუმს, მაშინ ჰიპოკალიემიისადმი მიდრეკილებამ შეიძლება გაზარდოს ინსულინის წინააღმდეგობა და ხელი შეუშალოს სისხლში შაქრის ნორმალიზებას. თუ სისხლის პლაზმაში კალიუმის დონე უცნობია, მაშინ კალიუმის შეყვანა იწყება ინსულინთერაპიის დაწყებიდან არა უგვიანეს 2 საათისა, ან 2 ლიტრიან სითხესთან ერთად. ამ შემთხვევაში, ელექტროკარდიოგრაფი და შარდის გამომუშავების სიჩქარე კონტროლდება. კალიუმის გამოყენების სიხშირე დიაბეტურ კეტოაციდოზში * * ცხრილი მოცემულია შესწორებულად. I.I.Dedova, M.V. Shestakova, M., 2011 დიაბეტური ქეთოაციძის შემთხვევაში, ფოსფატის მიღება არ არის პრაქტიკული, რადგან ეს არ აუმჯობესებს მკურნალობის შედეგებს. არსებობს მითითებების შეზღუდული სია, რომელშიც კალიუმის ფოსფატი ინიშნება 20-30 meq / l ინფუზიის ოდენობით. იგი მოიცავს:
თუ ფოსფატები ინიშნება, მაშინ აუცილებელია სისხლში კალციუმის დონის კონტროლი, რადგან არსებობს მისი გადაჭარბებული ვარდნის რისკი. დიაბეტური კეტოაციდოზის მკურნალობის დროს, მაგნიუმის დონეები, როგორც წესი, არ გამოსწორებულია. აციდოზის აღმოფხვრააციდოზი არის მჟავა – ფუძის ბალანსის ცვლა, მჟავიანობის ზრდისაკენ. ის ვითარდება, როდესაც, ინსულინის დეფიციტის გამო, კეტონის სხეულები ინტენსიურად შედიან სისხლძარღვში. სათანადო ინსულინის თერაპიის დახმარებით, კეტონის სხეულების წარმოება ჩახშობილია. დეჰიდრატაციის აღმოფხვრა ასევე ხელს უწყობს pH– ის ნორმალიზებას, რადგან ეს ახდენს სისხლის ნაკადის ნორმალიზებას, მათ შორის თირკმელებში, რომლებიც კეტონებს გამოყოფენ. მაშინაც კი, თუ პაციენტს აქვს ძლიერი აციდოზი, ბიკარბონატის კონცენტრაცია ნორმალურ pH- სთან ახლოს, დიდხანს რჩება ცენტრალურ სისტემაში. ასევე ცერებროსპინალურ სითხეში (ცერებროსპინალური სითხე), კეტონის ორგანოების დონე შენარჩუნებულია გაცილებით დაბალია, ვიდრე სისხლის პლაზმაში. ტუტეების დანერგვამ შეიძლება გამოიწვიოს უარყოფითი შედეგები:
დადასტურებულია, რომ ნატრიუმის ბიკარბონატის დანიშვნა არ ამცირებს დიაბეტური კეტოაციდოზის მქონე პაციენტთა სიკვდილიანობას. ამრიგად, მისი შემოღების მითითებები მნიშვნელოვნად შემცირდა. რეგულარულად სოდის გამოყენება მკაცრად იმედგაცრუებულია. მისი მიღება შესაძლებელია მხოლოდ pH pH- ზე ნაკლები 7.0 ან სტანდარტული ბიკარბონატის მნიშვნელობით 5 მმოლ / ლ-ზე ნაკლები. განსაკუთრებით იმ შემთხვევაში, თუ სისხლძარღვთა კოლაფსი ან კალიუმის ჭარბი რაოდენობა ერთდროულად აღინიშნება, რაც სიცოცხლისთვის საშიშია. 6.9-7.0 pH- ით მიიღება 4 გ ნატრიუმის ბიკარბონატი (200 მლ 2% -იანი ხსნარი ინტრავენურად ნელა 1 საათის განმავლობაში). თუ pH კიდევ უფრო დაბალია, შეჰყავთ 8 გ ნატრიუმის ბიკარბონატი (400 მლ იგივე 2% -იანი ხსნარი 2 საათში). სისხლში pH და კალიუმის დონე განისაზღვრება ყოველ 2 საათში. თუ pH ნაკლებია 7.0-ზე, მაშინ უნდა განმეორდეს ადმინისტრირება. თუ კალიუმის კონცენტრაცია 5,5 მეტრ / ლ-ზე ნაკლებია, დამატებით 0,75-1 გრ კალიუმის ქლორიდი უნდა დაემატოს ყველა 4 გრ ნატრიუმის ბიკარბონატი. თუ შეუძლებელია მჟავა-ფუძის მდგომარეობის ინდიკატორების დადგენა, მაშინ ნებისმიერი ტუტე "ბრმად" დანერგვის რისკი ბევრად აღემატება პოტენციურ სარგებელს. არ არის რეკომენდებული სასმელის სოდა ხსნარის მიღება პაციენტებში, არც დალევისთვის, არც რენტგენოლოგიურად (სწორი ნაწლავის მეშვეობით). ასევე არ არის საჭირო ტუტე მინერალური წყლის დალევა. თუ პაციენტს შეუძლია დალიოს საკუთარი ხელით, გააკეთებს დაუცხრომელ ჩაის ან უბრალო წყალს. არასპეციფიკური ინტენსიური მოქმედებებიუზრუნველყოფილი უნდა იყოს სათანადო რესპირატორული ფუნქცია. 11 კგპა-ს ქვემოთ (p22) ქვემოთ (80 მმჰგგ), ინიშნება ჟანგბადის თერაპია. საჭიროების შემთხვევაში, პაციენტს ეძლევა ცენტრალური ვენური კათეტერი. ცნობიერების დაკარგვის შემთხვევაში - ჩამოაყალიბეთ კუჭის მილის კუჭის შინაარსის უწყვეტი ასპირაცია (ტუმბო). კათეტერი ასევე შედის ბუშტში, რათა უზრუნველყოს წყლის ბალანსის ზუსტი საათობრივი შეფასება. თრომბოზის თავიდან ასაცილებლად შეიძლება გამოყენებულ იქნას ჰეპარინის მცირე დოზები. ჩვენებები ამის შესახებ:
უნდა დაინიშნოს ემპირიული ანტიბიოტიკოთერაპია, მაშინაც კი, თუ ინფექციის ფოკუსირება არ არის ნაპოვნი, მაგრამ სხეულის ტემპერატურა ამაღლებულია. იმის გამო, რომ ჰიპერტერმია (ცხელება) დიაბეტური კეტოაციდოზით, ყოველთვის ნიშნავს ინფექციას. დიაბეტური კეტოაციდოზი ბავშვებშიდიაბეტური კეტოაციდოზი ბავშვებში ყველაზე ხშირად ხდება პირველად, თუ მათ არ შეეძლოთ დროულად დაენიშნათ ტიპი 1 დიაბეტი. და შემდეგ, კეტოაციდოზის სიხშირე დამოკიდებულია იმაზე, თუ რამდენად ყურადღებით ჩატარდება ახალგაზრდა პაციენტში დიაბეტის მკურნალობა. მიუხედავად იმისა, რომ ბავშვებში კეტოაციდოზი ტრადიციულად განიხილებოდა, როგორც ტიპი 1 დიაბეტის ნიშანი, ის შეიძლება განვითარდეს აგრეთვე ტიპი 2 დიაბეტის მქონე ზოგიერთ მოზარდში. ეს ფენომენი გავრცელებულია შაქრიანი დიაბეტის მქონე ესპანელ ბავშვებში, განსაკუთრებით კი აფრიკელი ამერიკელებში. ჩატარდა კვლევა აფრიკელი ამერიკელი მოზარდების შესახებ, რომლებსაც აქვთ ტიპი 2 დიაბეტი. აღმოჩნდა, რომ პირველადი დიაგნოზის დროს, მათგან 25% -ს ჰქონდა ქეტოაციდოზი. შემდგომში მათ ჰქონდათ ტიპიური კლინიკური სურათი ტიპი 2 დიაბეტის შესახებ. მეცნიერებს ჯერ კიდევ არ გაერკვნენ ამ ფენომენის მიზეზი. დიაბეტური კეტოაციდოზის სიმპტომები და მკურნალობა ზოგადად იგივეა, რაც მოზრდილებში. თუ მშობლები ყურადღებით აკვირდებიან შვილს, მათ ექნებათ დრო, მიიღონ ზომები, სანამ ის დიაბეტურ კომაში მოხვდება. ინსულინის, მარილიანი და სხვა პრეპარატების დოზირების დადგენისას, ექიმი გააკეთებს კორექტირებას ბავშვის წონისთვის. წარმატების კრიტერიუმებიშაქრიანი დიაბეტური კეტოაციდოზის გადაჭრის (წარმატებული მკურნალობა) კრიტერიუმებში შედის სისხლში შაქრის დონე 11 მმოლ / ლ ან უფრო დაბლა, აგრეთვე მჟავა-ფუძის მდგომარეობის სამი ინდიკატორის მინიმუმ ორი კორექტირება. აქ მოცემულია ამ ინდიკატორების სია:
შაქრიანი დიაბეტით დაავადებული პირის სხეულში მეტაბოლური პროცესების რეგულირების მექანიზმის მწვავე დარღვევაა, როგორც დიაბეტური კეტოაციდოზი. ეს დარღვევა შეიძლება მოხდეს როგორც პირველ, ასევე მეორე ტიპის დიაბეტის დროს. ეს პათოლოგია ხშირად გვხვდება ინსულინის დროული მიღებით, ასევე დოზის არასწორად შერჩევით. ხშირად ამ მწვავე მეტაბოლური დარღვევების შეტევები ხდება პაციენტებში, რომლებიც უგულებელყოფენ გლუკოზის დონის დროული კორექტირების აუცილებლობას. გარდა ამისა, სპეციალური დიეტის დაცვამ შეიძლება გამოიწვიოს ამ პრობლემის გარეგნობა. უფრო ხშირად, დიაბეტური კეტოაციდოზი აღინიშნება იმ პაციენტებში, რომლებსაც აქვთ დაავადებები, რომლებიც ამწვავებენ ამ ენდოკრინული პათოლოგიის მიმდინარეობას. განსაკუთრებით ხშირად, მწვავე მეტაბოლური დარღვევა ხდება, როდესაც:
კეტოაციდოზის განვითარების პირობების შესაქმნელად შეიძლება სტრესული სიტუაციები, ორსულობა და გარკვეული მედიკამენტების მიღება. უკვე კარგად არის შესწავლილი ამ პათოლოგიური მდგომარეობის განვითარების მექანიზმი. ეს დარღვევა ხდება მაშინ, როდესაც სისხლში გლუკოზის მომატება შეინიშნება ინსულინის უკიდურესად დაბალი დონის გამო. მიუხედავად იმისა, რომ გლუკოზა ძალზე მაღალია, ამ ნივთიერების მეტაბოლიზაცია შეუძლებელია. გარდა ამისა, კეტოაციდოზის განვითარებას თან ახლავს რიგი ჰორმონების განთავისუფლება, მათ შორის კორტიზონი, ადრენალინი, გლუკაგონი, STH, ACTH და ა.შ. ეს ზრდის გლუკოზის წარმოების დონეს და ამ ნივთიერების შემცველობას სისხლში. იმდენი გლუკოზაა, რომ მისი გადამუშავება შეუძლებელია თირკმელებით. ეს ნივთიერება იწყებს დიდი რაოდენობით მოცულობას შარდში. გარდა ამისა, ელექტროლიტები და თხევადი ამოღებულია დიდი რაოდენობით. ეს ცვლილებები იწვევს სისხლის სიბლანტის ზრდას. ეს იწვევს ჰიპოქსიას და სისხლში ლაქტატის დონის მატებას. იწყება ლიპოლიზის პროცესი. ცხიმოვანი მჟავები ღვიძლში შემავალი ცხიმოვანი მჟავები ხდება კეტონური სხეულების დიდი რაოდენობით წარმოქმნის საფუძველი.
რა არის კეტოაციდოზი დიაბეტში პათოლოგიის სიმპტომები და დიაგნოზიისეთი პათოლოგიური მდგომარეობით, როგორიცაა დიაბეტური კეტოაციდოზი, სიმპტომები შეიძლება გაიზარდოს 24 საათის განმავლობაში 7 დღის განმავლობაში. არეულობის განვითარების საწყის ეტაპზე პაციენტს ჩივილები აქვს:
პაციენტები ხშირად განიცდიან მუცლის ძლიერ ტკივილს. ტიპი 2 დიაბეტის დროს კეტოაციდოზი ხასიათდება გაღიზიანების მომატებით. შემდგომში, ცენტრალური ნერვული სისტემის სტრუქტურები მონაწილეობენ, რასაც თან ახლავს ძლიერი თავის ტკივილი. გარდა ამისა, აღინიშნება აცეტონის სუნთქვის გამოჩენა. ხშირად აღინიშნება არტერიული წნევის ვარდნა, ტაქიკარდია და რესპირატორული უკმარისობა. თუ ზომების დროულად არ ჩატარება, მოხდება რეფლექსების დარღვევა. არსებობს ცნობიერების დარღვევა. მომავალში, კომა ჩნდება. განვითარების ბოლო ეტაპზე, ქეთოაციდოზს შეიძლება თან ახლდეს სიცოცხლისთვის საშიში გართულებები. ამ დარღვევამ შეიძლება გამოიწვიოს ფილტვების შეშუპება. თრომბოზი ასევე საშიშია გართულებები. ცერებრალური შესაძლო შეშუპება, მიოკარდიუმის ინფარქტი და ა.შ. სხვა საკითხებთან ერთად, მეორეხარისხოვან ინფექციასთან შეერთების მაღალი ალბათობა. დიაგნოზის დასადასტურებლად, პაციენტი მოითხოვს კონსულტაციას ენდოკრინოლოგთან. პირველი, ტარდება პაციენტის საჩივრების გარე გამოკვლევა და შეფასება. დიდი მნიშვნელობა ენიჭება ლაბორატორიულ კვლევებს. პათოლოგიის განვითარებაზე მითითებულია გლუკოზურიის არსებობა და კეტონის ორგანოების მომატებული დონე, აგრეთვე მჟავიანობის დონის დაქვეითება. გარდა ამისა, გამოვლენილია ნატრიუმის და კალიუმის კონცენტრაციის დაქვეითება, ქოლესტერინის მომატება და ანიონური განსხვავება. გარდა ამისა, გართულებების გამოსავლენად ინიშნება ECT, რენტგენოგრაფია, MRI და სხვა კვლევები.
დიაბეტის დროს კეტოაციდოზის სიმპტომები კეტოაციდოზის მკურნალობის მეთოდებიამ პათოლოგიური მდგომარეობის თერაპია ტარდება საავადმყოფოში. კომაის განვითარებით, პაციენტი გადადის ინტენსიური თერაპიის განყოფილებაში. მკურნალობის მთელი პერიოდის განმავლობაში, პაციენტი უნდა შეესაბამებოდეს საწოლის დასვენებას. დიაბეტური კეტოაციდოზი, პირველ რიგში, მოითხოვს ინსულინის დონის კორექციას. ამ შემთხვევაში, გლუკოზის კონცენტრაცია მუდმივად აკვირდება. გარდა ამისა, ინიშნება ინფუზიური თერაპია. ამისათვის ტარდება კალიუმის, ნატრიუმის ქლორიდის და ნატრიუმის ბიკარბონატის ხსნარების ინტრავენური ინფუზია. გაზრდილი სისხლის სიბლანტის გამოვლენისას, გამოიყენება ანტიკოაგულანტები. სპეციფიკური თერაპია ინიშნება თანმდევი დარღვევების აღმოსაფხვრელად, მათ შორის ჩათვლით გულის შეტევა, ინსულტი, ინფექციები და ა.შ. ამ შემთხვევაში, პაციენტები საჭიროებენ სასიცოცხლო ნიშნების მუდმივ მონიტორინგს.
დიაბეტის დროს კეტოაციდოზის მკურნალობა კეტოაციდოზის მკურნალობათუ დიაბეტით დაავადებულს შაქრის მკვეთრი მომატება აქვს, კეტონის გადაჭარბებული შემცველობა შარდში გვხვდება და რამდენიმე საათის განმავლობაში ის მუდმივად გრძნობს ავადმყოფობას, ხოლო პირღებინება ხდება 3-ჯერ მეტჯერ, მაშინ ერთადერთი ვარიანტია სახლის დახმარების გამოძახება. უფრო მეტიც, ეს უნდა გაკეთდეს სავარაუდო დაავადების შესახებ სწორი დასკვნის გარეშე ფიქრის გარეშე. მაშინაც კი, თუ ადამიანი ფიქრობს, ქეთოაციდოზის არსებობა ტიპი 2 შაქრიანი დიაბეტით, და ამ ფორმით კითხვის მცირე ალბათობის შესახებ, არსებობს რისკი და უმჯობესია, რომ ეს უსაფრთხო გამოიყენოთ. თვით მედიკამენტებით დაკავება შეუძლებელია, სათანადო ზომების მიღება შეიძლება მხოლოდ პაციენტის ჰოსპიტალიზაციის პირობებში. ნიშნების გამოვლინება ნიშნავს, რომ დიაბეტი აღარ არის კონტროლირებადი და კომპენსაციაა საჭირო. თვითმმართველობის სამკურნალო საშუალება, პირველ რიგში, ემყარება ორგანიზმში სითხის ოდენობის სტაბილიზაციას და ელექტროლიტების ბალანსს. |

 ეს მოითხოვს მოკლედ ინსულინის დანერგვას 4-10 ერთეულში საათში. ამ მეთოდს აქვს სახელი - მცირე დოზების რეჟიმი. მათ შეუძლიათ საკმაოდ ეფექტურად ჩახშობა ლიპიდების დაშლა და კეტონის სხეულების წარმოება. გარდა ამისა, ინსულინი შეანელებს სისხლში შაქრის გამოყოფას და ხელს შეუწყობს გლიკოგენის წარმოებას.
ეს მოითხოვს მოკლედ ინსულინის დანერგვას 4-10 ერთეულში საათში. ამ მეთოდს აქვს სახელი - მცირე დოზების რეჟიმი. მათ შეუძლიათ საკმაოდ ეფექტურად ჩახშობა ლიპიდების დაშლა და კეტონის სხეულების წარმოება. გარდა ამისა, ინსულინი შეანელებს სისხლში შაქრის გამოყოფას და ხელს შეუწყობს გლიკოგენის წარმოებას.