ტიპი 2 დიაბეტი

ტიპი 2 დიაბეტი, ასევე ცნობილია როგორც ინსულინდამოკიდებული შაქრიანი დიაბეტი, არის ქრონიკული დაავადება, რომლის დროსაც ორგანიზმში გლუკოზის მომატება ხდება.
მე -2 ტიპის შაქრიანი დიაბეტით, პაციენტის სხეული ან ინსულინის რეზისტენტულია ან არ გამოიმუშავებს ამ ჰორმონის საკმარის რაოდენობას. ვინაიდან ინსულინი არეგულირებს გლუკოზის (შაქრის) შეწოვას ჩვენი უჯრედების მიერ, შაქრიანი დიაბეტი იწვევს სისხლში გლუკოზის მატებას.
მკურნალობის გარეშე, დაავადება შეიძლება ფატალური იყოს.
არ არსებობს საშუალება, ტიპი 2 დიაბეტის განკურნება ერთხელ და სამუდამოდ, მაგრამ ეს დაავადება ეფექტურად კონტროლდება დიეტასა და მედიკამენტებთან.
ტიპი 2 დიაბეტის მიზეზები
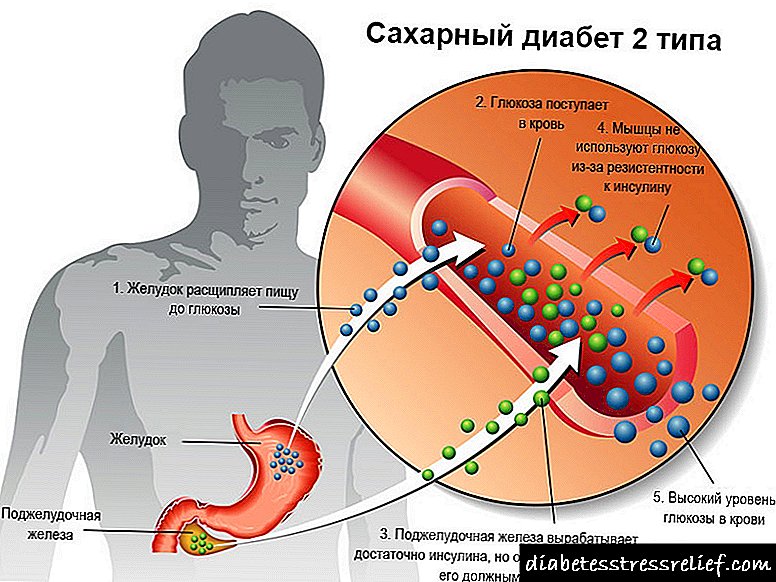
ინსულინი არის ძალიან მნიშვნელოვანი ჰორმონი, რომელსაც წარმოქმნის პანკრეასის ბეტა უჯრედები. საჭმლის დროს, ჩვენი პანკრეასი სისხლს სისხლში შეჰყავს ინსულინს. ეს ჰორმონი მოქმედებს როგორც გასაღებად, რომელიც ხსნის სხეულის ყველა უჯრედის მიკროსკოპულ "კარებს", სისხლში მათში გლუკოზას შეუშლის. ამრიგად, ინსულინი ამცირებს სისხლში გლუკოზის დონეს და უზრუნველყოფს ჩვენი უჯრედების ნორმალურ ფუნქციონირებას.
გლუკოზა (შაქარი) არის ჩვენი სხეულის ენერგიის მთავარი წყარო. განსაკუთრებით ბევრი გლუკოზაა საჭირო კუნთოვანი უჯრედებისა და ტვინის უჯრედებისთვის, რომლებიც ინტენსიურად მუშაობენ. სხეული იღებს გლუკოზას ორი გზით: საკვების საშუალებით და ღვიძლში სინთეზით. პირველ შემთხვევაში, საჭმლის მომნელებელ ტრაქტში საჭმლის მონელების და ასიმილაციის შემდეგ, გლუკოზა შემოდის სისხლში, საიდანაც ინსულინი საშუალებას აძლევს მას უჯრედებში.
ღვიძლი მუშაობს როგორც ერთგვარი საცავი. როდესაც სისხლში გლუკოზის დონის ვარდნა ხდება (მაგალითად, თქვენ გამოტოვეთ თქვენი ლანჩი), ღვიძლი არღვევს მასში შენახულ გლიკოგენს გლუკოზამდე. გლუკოზა შედის სისხლში და მისი დონე ნორმალიზდება.
მე -2 ტიპის შაქრიანი დიაბეტით, ეს მთელი პროცესი დარღვეულია. ინსულინის რეზისტენტობის ან დეფიციტის გამო, გლუკოზა არ შეიწოვება უჯრედებით, მაგრამ გროვდება სისხლში. ეს მოითხოვს დიეტას და ჰიპოგლიკემიური მედიკამენტების მუდმივ მიღებას.
ტიპი 2 დიაბეტსა და ტიპი 1 დიაბეტს შორის განსხვავება შემდეგია. ტიპი 1 დიაბეტის დროს (ინსულინზე დამოკიდებული დიაბეტი), პანკრეასი პრაქტიკულად არ წარმოქმნის ინსულინს, ამიტომ პაციენტები სიცოცხლის განმავლობაში ამ ჰორმონის ინექციებზე არიან დამოკიდებული. მე -2 ტიპის დიაბეტში, პანკრეასისს შეუძლია ინსულინის გამომუშავება, მაგრამ ის საკმარისად არ გამოიმუშავებს. შაქრის შემამცირებელი მედიკამენტები ასტიმულირებენ ბეტა უჯრედებს, ხოლო ბალანსი აღდგება. ტიპი 2 დიაბეტის მქონე პაციენტებს შეუძლიათ იცხოვრონ ინსულინის ინექციების გარეშე, რის გამოც მას ინსულინდამოკიდებულებას უწოდებენ.
ტიპი 2 დიაბეტის რისკის ფაქტორები:
• წონა. სიმსუქნე ძირითადი რისკის ფაქტორია. რაც უფრო მეტია ცხიმოვანი ქსოვილი, მით უფრო ინსულინის გამძლეა უჯრედები.
• ცხიმების განაწილება. მუცლის სიმსუქნე (მუცლის ცხიმი მუწუკზე) დიაბეტისკენ მიდრეკილია, ვიდრე სხვა ტიპის სიმსუქნე.
• უმოქმედობა. ფიზიკური დატვირთვის ნაკლებობა სტატისტიკურად არის დაკავშირებული ტიპი 2 დიაბეტის რისკთან.
• ოჯახის ისტორია. რისკი მნიშვნელოვნად იზრდება, თუ თქვენი მშობლები, ძმები ან დები განიცდიან დიაბეტით.
• რბოლა. უცნობია, თუ რატომ, მაგრამ ჰესპანიელები, შავკანიანები, ამერიკელი ინდიელები და აზიელები 2 ტიპის დიაბეტით დაავადებულები უფრო ხშირად განიცდიან, ვიდრე ევროპელები.
• ასაკი. ტიპი 2 დიაბეტის რისკი იზრდება ასაკთან ერთად, განსაკუთრებით 45 წლის ასაკში. ალბათ ეს გამოწვეულია ზრდასრულ ასაკში წონის მომატების ტენდენციით.
• პრედიაბეტი. Prediabetes არის მდგომარეობა, რომლის დროსაც გლუკოზის დონე ნორმაზე მაღლა დგას, მაგრამ მაინც არ არის საკმარისად მაღალი, რომ ის კლასიფიცირდეს, როგორც ტიპი 2 დიაბეტი. მკურნალობის გარეშე, პროდიაბეტი შეიძლება გადაიზარდოს დიაბეტში.
• გესტაციური დიაბეტი. თუ ორსულობის დროს ქალმა განვითარდა ორსული დიაბეტი, მაშინ მომავალში ტიპის 2 დიაბეტის რისკი იზრდება.
ტიპი 2 დიაბეტის სიმპტომები
დაავადების სიმპტომები, როგორც წესი, ძალიან ნელა ვითარდება. პაციენტს შეუძლია მრავალი წლის განმავლობაში დიაბეტით დაავადდეს, მისი გაცნობიერების გარეშეც კი.
სიმპტომები შეიძლება შეიცავდეს:
• ძლიერი წყურვილი და ხშირი შარდვა. სისხლში გლუკოზის ჭარბი რაოდენობით სითხე უჯრედებიდან „გამოიდევნება“. ეს იწვევს წყურვილს და შარდს ჭარბი.
• არაჩვეულებრივი შიმშილი. ინსულინის გარეშე, შაქრის შეწოვა შეფერხებულია, რაც იწვევს სხეულს ენერგიის ალტერნატიული რეზერვების დახარჯვაში და შიმშილს იწვევს.
• წონის დაკლება. გაზრდილი მადის მიუხედავად, პაციენტებს შეუძლიათ წონაში დაკლება. ეს გამოწვეულია უჯრედების მიერ გლუკოზის დაქვეითების შედეგად.
• დაღლილობა. თუ უჯრედებს ენერგია აკლია, პაციენტებმა შეიძლება იგრძნონ დაღლილობა და გაღიზიანება.
• ბუნდოვანი ხედვა. თუ შაქრის დონე ძალიან მაღალია, თვალის ლინზების მდგომარეობა შეიძლება გაუფასურდეს. ეს იწვევს მხედველობის პრობლემებს.
• ნელა სამკურნალო ჭრილობები და წყლულები. შაქრიანი დიაბეტის ტიპი 2-ში, ორგანიზმში ინფექციის წინააღმდეგობის გაწევის უნარი გაუარესდება.
• მუქი ლაქები კანზე. ზოგიერთ პაციენტში, სხეულის ნაკეცებში მუქი, ხავერდოვანი კანის ლაქები ვითარდება, ჩვეულებრივ, მკლავებში. ეს არის შავი acanthosis, რომელიც შეიძლება იყოს ინსულინის წინააღმდეგობის ნიშანი.
ტიპი 2 დიაბეტის დიაგნოზი
2009 წელს საერთაშორისო კომიტეტმა, რომელიც შეიმუშავა ADA, IDF და შაქრიანი დიაბეტის კვლევის ევროპული ასოციაციის ექსპერტებმა, შემდეგი ტიპის ტესტირება, ტიპი 2 დიაბეტის დიაგნოზირებისთვის.
გლიკირებული ჰემოგლობინის ტესტი (A1C). ეს სისხლის ტესტი ასახავს პაციენტის სისხლში გლუკოზის საშუალო დონეს ბოლო 2-3 თვის განმავლობაში. ამისათვის იზომება სისხლში ჰემოგლობინთან დაკავშირებული გლუკოზის პროცენტი. რაც უფრო მაღალია შაქრის დონე, მით მეტი ჰემოგლობინი ასოცირდება გლუკოზასთან. A1C დონე 6.5% ზემოთ, რომელიც გამოვლინდა ორ ცალკეულ ტესტში, განიხილება ტიპის 2 დიაბეტის მაჩვენებელი. შედეგი 5.7% და 6.4% შორის პროდიაბეტით გვთავაზობს. ნორმალური A1C უნდა იყოს 5,7% ქვემოთ.
თუ A1C ტესტის ჩატარება შეუძლებელია, როგორც ტექნიკური მიზეზების გამო, ასევე ორსულობის დროს (ტესტი არასანდოა), მაშინ ექიმს შეუძლია დანიშნოს სხვა ტესტები:
1. სისხლის ტესტი შაქრის შემთხვევით დროში.
ამისათვის აღებულია სისხლის მცირე ნიმუში. სისხლში გლუკოზის დონე გამოხატულია ან მილიგრამით / წუთში / დეცილილზე (მგ / დლ), ან მილილიოლში ერთ ლიტრზე (მმოლ / ლ). დასავლეთში, გამოხატვის პირველი გზა უფრო ხშირია. ამერიკული სტანდარტების თანახმად, გლუკოზის დონე 140 მგ / დლ-ზე ნაკლები (7.8 მმოლ / ლ) ნორმად ითვლება. 140 მგ / დლ-ს (7.8 მმოლ / ლ) და 199 მგ / ლ (11 მმოლ / ლ) შორის დონის დონის პრედიაბეტია, ხოლო 200 მგ / დლ (11.1 მმოლ / ლ) ზემოთ, დიაბეტი ნიშნავს, განსაკუთრებით დაავადების დამახასიათებელ სიმპტომებთან ერთად.
2. სისხლის ტესტი შაქრის უზმოზე.
ეს სისხლის ტესტირება ხდება დილით, საუზმის წინ. 100 მგ / დლ-ზე დაბალ შაქრის უზმოზე (5.6 მმოლ / ლ) ნორმად მიიჩნევა. 100-დან 125 მგ / დლ-მდე დონეები (5.6–6.9მმოლ / ლ) ითვლება პრადიაბედიტად. 126mg / dL (7 მმოლ / ლ) ზემოთ შაქრის დონე ორ ცალკეულ ანალიზში, ამერიკელი ექსპერტები გირჩევენ დიაბეტის გათვალისწინებას.
3. ტესტი გლუკოზის ტოლერანტობისთვის.
ამ ტესტისთვის ადამიანი მთელი ღამე შიმშილობს, დილით კი ცარიელი კუჭზე იზომება. შემდეგ ის სვამს წყალს შაქრით, რის შემდეგაც ტესტები მეორდება შემდეგ საათებში. ანალიზი აჩვენებს, რამდენად კარგად ახერხებს პანკრეასის დატვირთვა.
ამერიკის დიაბეტთა ასოციაცია (ADA) რეკომენდაციას უწევს რეგულარულ შაქრის ტესტს 45 წელზე უფროსი ასაკის ყველა ადამიანისთვის. სკრინინგი ასევე რეკომენდებულია სიმსუქნისთვის, მაცდუნებელი ცხოვრების წესი, ორსული ქალების წინა დიაბეტი, რომელიც გამოწვეულია ოჯახის ისტორიით.
თუ დიაბეტით დაავადებული გაქვთ, ექიმს შეიძლება დანიშნოს სხვა ტესტები, რომლებიც დიაბეტის ტიპის განსაზღვრაში დაგეხმარებათ. ეს ძალიან მნიშვნელოვანია, რადგან 1 და 2 ტიპის დიაბეტის მკურნალობის სტრატეგია განსხვავებულია.
ტიპი 2 დიაბეტი
მე -2 ტიპის დიაბეტის მკურნალობა არ ღირს ოთხი ძირითადი საყრდენი:
• შაქრის დონის მონიტორინგი.
• ჯანმრთელი ჭამა.
• სავარჯიშო.
• შაქრის შემამცირებელი მედიკამენტები.
მკურნალობა და სამედიცინო მონიტორინგი მუდმივად უნდა ჩატარდეს, რადგან ცუდად კონტროლირებადი შაქრიანი დიაბეტი იწვევს საშიშ გართულებებს, მათ შორის შინაგანი ორგანოების შეუქცევად დაზიანებას. თითოეულმა პაციენტმა უნდა მიიღოს მისი მკურნალობა ძალიან სერიოზულად.
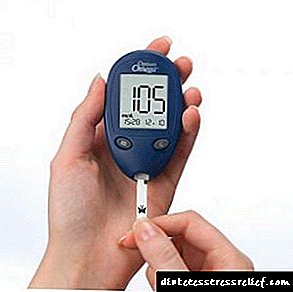
1. შაქრის დონის მონიტორინგი.
დიაბეტის ნორმალური კონტროლი წარმოუდგენელია ტესტების ჩატარების გარეშე, კვირაში 4-7 ჯერ. ეს კარნახობს იმისთვის, რომ გქონდეთ საკუთარი გლუკომეტრი - პორტატული მოწყობილობა, სისხლში შაქრის გაზომვისთვის.
გლუკოზის მნიშვნელობები უნდა იყოს ჩაწერილი ისე, რომ მათი ანალიზით შესაძლებელია ექიმი.
პაციენტებმა უნდა შეინარჩუნონ დღიური, რომლის დახმარებით ისინი შეისწავლიან სხეულის რეაქციის პროგნოზირებას გარკვეულ ცვლილებებზე:
• ყოველდღიური რაციონი.
• სავარჯიშო.
• გარკვეული მედიკამენტების მიღება.
• დაავადებები (სიცივის ჩათვლით).
• ალკოჰოლური სასმელების მიღება.
• ემოციური სტრესი.
• მენსტრუალური ციკლი და ა.შ.
2. ჯანსაღი კვება.
პოპულარული რწმენის საწინააღმდეგოდ, დიაბეტით დაავადებულ პაციენტებს არ სჭირდებათ სასტიკი ან ერთფეროვანი დიეტა. ამის ნაცვლად, თქვენ უნდა ფოკუსირებული იყოთ უამრავი ხილის, ბოსტნეულის და მთელი მარცვლეულის ჭამაზე. ამ პროდუქტებს აქვთ მაღალი კვებითი ღირებულება და შეიცავს მავნე ნივთიერებების მინიმუმს. ასევე აუცილებელია თქვენს დიეტაში ცხოველური საკვების და ტკბილეულის შეზღუდვა.
პროფესიონალი მკვებავი გასწავლით თუ როგორ უნდა დაითვალოთ ნახშირწყლები თქვენს დიეტაში. ასევე, სპეციალისტი შეიმუშავებს თქვენთვის სრულ გეგმას ჯანსაღი და გემრიელი დიეტისთვის. მთავარია, რაც თქვენგან არის საჭირო, რომ შეეცადოთ დაიმახსოვროთ პროდუქციის პროპორციები და ყოველდღიურად მიირთვათ ნახშირწყლების დაახლოებით იგივე რაოდენობა, ნორმის გადამეტების გარეშე. ეს ჩვევა დროზე მოვა.
ყურადღება გამახვილდეს გლიკემიური ინდექსის დაბალი პროდუქტით. გლიკემიური ინდექსი გვიჩვენებს, რამდენად სწრაფად ამ პროდუქტს ამცირებს სისხლში შაქარი. გლიკემიური ინდექსის დაბალი საკვები დაგეხმარებათ შაქრის უფრო სტაბილური დონის შენარჩუნებაში. ეს, როგორც წესი, ბოჭკოვანი მდიდარია საკვები.
3. სავარჯიშო.
ყველა პაციენტს სჭირდება რეგულარული ვარჯიში. შეარჩიეთ თქვენთვის სასურველი საქმიანობები და მიიღეთ ექიმის თანხმობა. ამერიკელი ექიმები გირჩევენ, რომ პაციენტთა უმრავლესობამ დღეში შეასრულოს ზომიერი ინტენსივობის ვარჯიშები 30 წუთის განმავლობაში, კვირაში მინიმუმ 3-4 დღის განმავლობაში. ეს მცირე წვლილი დაგეხმარებათ თქვენი ჯანმრთელობის შენარჩუნებაში მომავალი წლების განმავლობაში.
4. შაქრის შემამცირებელი მედიკამენტები.
ზოგიერთ ადამიანს არ აქვს საკმარისი დიეტა და ვარჯიში, რომ სისხლში შაქრის ნორმალურ დონეს მიაღწიოს. ამ შემთხვევებში, ექიმები განსაზღვრონ ზეპირი ჰიპოგლიკემიური აგენტები.
ხშირად შაქრის მაკონტროლებელი პირველი პრეპარატია მეტფორმინი (გლუკოფაგი, სიოფორი) - პრეპარატი, რომელიც ამცირებს ღვიძლში გლუკოზის სინთეზს. თუ მეტფორმინი არ არის საკმარისი, შეიძლება დაემატოს სხვა პრეპარატები. არსებობს მედიკამენტები, რომლებიც ასტიმულირებენ ინსულინის წარმოქმნას პანკრეაში. ესენია გლიპიზიდი (გლუკოტროლი), გლიბურიდი და გლიმიპირიდი (ამარილი). სხვები ბლოკავს ფერმენტების მოქმედებას, რომლებიც ნახშირწყლები გლუკოზას ანგრევს, ან ქსოვილებს უფრო მგრძნობიარე ხდის ინსულინის მიმართ, მაგალითად, პიოგლიტაზონი (Actos).
თუ ვერ მიიღებთ მეტფორმინს, მაშინ არსებობს სხვა ზეპირი მედიკამენტები, რომლებიც მოიცავს sitagliptin (Januvia), saxagliptin (Onglyza), repaglinide (Prandin), ან nateglinide (Starlix). ახლახან გაათავისუფლეს Exenatide (ბეტა) და liraglutide (Victoza) ინექციები.
ყველა ამ წამლის დადებითი და უარყოფითი მხარე უნდა განიხილონ მხოლოდ ექიმთან. ზოგიერთ წამალს აქვს სერიოზული გვერდითი მოვლენები. მაგალითად, არც ისე დიდი ხნის წინ შეერთებულ შტატებში გაირკვა, რომ როზიგლიტაზონი (ავანდია) უკავშირდება გულის შეტევას, რის შემდეგაც FDA ზოგადად კრძალავს ამ პრეპარატს.
სხვა მკურნალობა
ჰიპოგლიკემიური აგენტების გარდა, ექიმმა შეიძლება დანიშნოს ასპირინის და ანტიჰიპერტენზიული საშუალებების დაბალი დოზები, გულ-სისხლძარღვთა გართულებების თავიდან ასაცილებლად (ინსულტი, გულის შეტევა). ტიპი 2 დიაბეტის მქონე ზოგიერთ პაციენტს ასევე მოითხოვს ინსულინის პერიოდული მიღება. ინსულინი ხელმისაწვდომია მხოლოდ ინექციური ფორმით, ამიტომ ინექციები აუცილებელია. ინსულინი შეიძლება იყოს გრძელი, საშუალო ან მოკლე მოქმედებით. ექიმი დაგეხმარებათ გაიგოთ ინსულინის ჯიშები და სარგებელი.
დიაბეტის მქონე პირები და სხეულის მასის ინდექსი 35 წელზე მეტი (მძიმე სიმსუქნე) შეიძლება იყვნენ კანდიდატები წონის დაკლების ოპერაციისთვის. ამას ეწოდება ბარიატრიული ქირურგია. პროცედურის დასრულების შემდეგ, შაქრის დონე ნორმაში ბრუნდება პაციენტების 55-95% -ში. მომავალში აუცილებელია სხეულის ჯანსაღი წონის შენარჩუნება.
ორსულობის დროს შაქრიანი დიაბეტი ტიპი 2 – ით ქალები უფრო ხშირად უწევთ მედიკამენტების შეწყვეტა. ამასთან, მეტფორმინმა არ აჩვენა ტერატოგენული ეფექტები, მაგრამ მისი უსაფრთხოება ასევე კარგად არ არის გასაგები. ორსულობის დროს ქალს მოუწევს ინსულინის მკურნალობაზე გადასვლა. გარდა ამისა, საჭირო იქნება კორექტირება სხვა პარამეტრებში - ანტიჰიპერტენზიული საშუალებების შეცვლა და ა.შ.
დიაბეტისთვის საშიში პირობები:
ეს არის სისხლში გლუკოზის გაზრდილი დონე. გვხვდება დიეტის დარღვევით, მედიკამენტების გამოტოვებით. სიმპტომები: ძლიერი წყურვილი, შარდის მომატება, პირის სიმშრალე, დაბინდული ხედვა, სისუსტე და გულისრევა.
2. დიაბეტური კეტოაციდოზი.
ეს არის კეტონის ორგანოების გაზრდილი შემცველობა შარდში. ეს ხდება უჯრედებში გლუკოზის ნაკლებობის დროს, როდესაც ისინი იწყებენ ცხიმების დაშლას ენერგეტიკისთვის. სიმპტომები: მადის დაქვეითება, სისუსტე, ღებინება, ცხელება, კუჭის ტკივილი, ოფლი, ხილის სუნთქვა.
3. ჰიპერმოსოლარული ჰიპერგლიკემიური არატოტოციდური სინდრომი.
სიცოცხლისთვის საშიში მდგომარეობა. ნიშნები: შაქრის დონე 600 მგ / წმ-ზე ზემოთ (33.3 მმოლ / ლ), პირის სიმშრალე, უკიდურესი წყურვილი, ცხელება 38C ზემოთ, ძილიანობა, დაბნეულობა, მხედველობის დაკარგვა, ჰალუცინაციები, მუქი შარდი.
ეს არის სისხლში გლუკოზის შემცირებული დონე, რომელიც შეიძლება მოხდეს საკვების გამოტოვებისას, ფიზიკური დატვირთვისას ან შაქრის შემამცირებელი წამლების დოზის გადაჭარბების დროს. სიმპტომები: ოფლიანობა, კანკალი, სისუსტე, შიმშილი, თავბრუსხვევა, თავის ტკივილი, პალპიტაცია, ნელი მეტყველება, ლეთარინგია, გაუგებრობა და კრუნჩხვები.
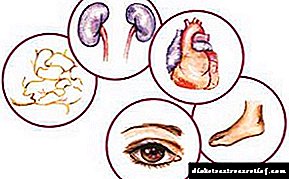
ტიპი 2 დიაბეტის გართულებები
ტიპი 2 დიაბეტი, თუ უგულებელყოფა, შეიძლება გავლენა იქონიოს მნიშვნელოვან ორგანოებზე, მათ შორის გულზე, სისხლძარღვებზე, ნერვებზე, თვალებზე და თირკმელზედა ჯირკვალზე.
მხოლოდ შაქრის ეფექტური კონტროლი დაგეხმარებათ ამ გართულებების თავიდან ასაცილებლად:
• ათეროსკლეროზი.
• ჰიპერტენზია.
• სტენოკარდია.
• ინსულტი და გულის შეტევა.
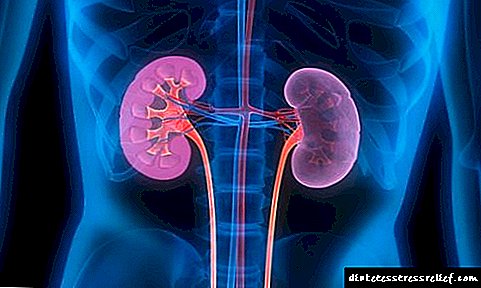
• ნეფროპათია (თირკმელების დაზიანება).
• ნეიროპათია (ნერვის დაზიანება).
• რეტინოპათია (ბადურის დაზიანება).
• დიაბეტური ფეხი.
• კანის ინფექციები.
• ოსტეოპოროზი.
• სმენის დაქვეითება.
• ალცჰეიმერის დაავადება.
რჩევები ტიპი 2 დიაბეტის პაციენტებისთვის
თქვენი დაავადების უკეთესად კონტროლისა და გართულებების რისკის შესამცირებლად, მიჰყევით ამ მარტივ რჩევებს:
• შეიტყვეთ უფრო მეტი დიაბეტის შესახებ. გაიარეთ კონსულტაცია ექიმებთან და წაიკითხეთ პაციენტების ლიტერატურა. ეს დაგეხმარებათ ჯანმრთელად და ჯანმრთელად.
• საკუთარი თავის იდენტიფიცირება. სასარგებლოა სპეციალური სამაჯურის ტარება, რომლითაც ადამიანი დიაბეტით დაავადებულია. ეს ხელს შეუწყობს სწრაფ და ადეკვატურ დახმარებას, თუკი რამე მოხდება.
• გაიარეთ ყოველწლიური ფიზიკური გამოცდა და რეგულარულად ეწვიეთ ოფთალმოლოგს. ეს აუცილებელია დროულად, დიაბეტის გართულებების გამოსავლენად.
• გააკეთეთ ვაქცინაცია. დიაბეტი ასუსტებს იმუნურ სისტემას, ამიტომ ინფექციური დაავადებების პროფილაქტიკა ზედმეტი არ იქნება.
• გაუფრთხილდით კბილებს. შაქრიანი დიაბეტი გონივრულად ხდის ღრძილების ინფექციებს. გაიხეხეთ კბილები დღეში ორჯერ, გახეხეთ და წელიწადში 2-ჯერ ეწვიეთ თქვენს სტომატოლოგს.
• უყურეთ თქვენს კვალს. დაიბანეთ ფეხები თბილ წყალში. ნაზად გაასუფთავეთ ფეხები და ატენიანეთ მათ ლოსიონი.შეამოწმეთ ფეხები ჭრილობის, ბუშტუკების ან სიწითლის შესანარჩუნებლად. თუ თქვენ გაქვთ პრობლემები, გაიარეთ კონსულტაცია ექიმთან.
• შეინახეთ არტერიული წნევა კონტროლის ქვეშ. ჯანსაღი ცხოვრების წესი და ანტიჰიპერტენზიული მედიკამენტების მიღება თავიდან აიცილებს გულ-სისხლძარღვთა გართულებებს.
• დარწმუნდით, რომ შეწყვიტეთ მოწევა. გახსოვდეთ, რომ მოწევა ზრდის დიაბეტის გართულებების რისკს, როგორიცაა გულის შეტევა, ინსულტი, ნერვების დაზიანება და თირკმელების დაავადება.
• შეზღუდეთ ალკოჰოლის მიღება. ალკოჰოლმა შეიძლება გამოიწვიოს სისხლში შაქრის რხევები, ამიტომ უმჯობესია არ დალიოთ დიაბეტით დაავადებულთათვის.
• აკონტროლეთ სტრესი. ისწავლეთ სტრესი თავიდან აიცილოთ სამსახურში და სახლში. ებრძოლეთ სტრესს, რადგან ეს ცუდია თქვენი ჯანმრთელობისთვის. დაეუფლეთ დასვენების ტექნიკას, მიიღეთ საკმარისი ძილი, ნუ გადატვირთავთ საკუთარ თავს.
ყველაფრის მიუხედავად, დადებითად აითვისეთ. დიაბეტი სერიოზული დაავადებაა, მაგრამ თანამედროვე მედიცინა საშუალებას გაძლევთ გააკონტროლოთ იგი. თუ თქვენ გააკეთებთ ყველაფერს, რაც თქვენზეა დამოკიდებული, შეგიძლიათ გრძელი და შესრულებული ცხოვრებით სარგებლობდეთ.
კლასიფიკაცია
1999 წელს ჯანმრთელობის მსოფლიო ორგანიზაციამ ტიპი 2 დიაბეტი გამოავლინა, როგორც მეტაბოლური დაავადება, რომელიც ვითარდება ინსულინის სეკრეციის დარღვევით ან ქსოვილისადმი მგრძნობელობის დაქვეითებით (ინსულინის წინააღმდეგობა).
2009 წელს, ამერიკელმა პროფესორმა რ. დე ფრონზომ, პირველად შემოგვთავაზა მოდელი, რომელიც მოიცავს ჰიპერგლიკემიისკენ მიმავალი საკვანძო პათოგენეტიკური კავშირების უკვე ”მუქარის ოკეანეს”. აშკარა გახდა, რომ ღვიძლის უჯრედების ინსულინის წინააღმდეგობის გარდა, მიზნობრივი ქსოვილებისა და β – უჯრედების დისფუნქცია, ინკრეტინის ეფექტის გაუფასურება, პანკრეასის ა – უჯრედების მიერ გლუკაგონის გადაჭარბება, ადიპოციტების მიერ ლიპოლიზის გააქტიურება, თირკმლის გლუკოზის რეაბსორბციის გაზრდა და ასევე დისფუნქცია მნიშვნელოვან როლს ასრულებს ტიპის 2 დიაბეტის პათოლოგიაში. ნეიროტრანსმიტერის გადაცემა ცენტრალური ნერვული სისტემის დონეზე. ამ სქემამ, რომელმაც პირველად აჩვენა დაავადების განვითარების ჰეტეროგენობა, ბოლო დრომდე, ყველაზე ნათლად ასახავდა თანამედროვე შეხედულებებს ტიპი 2 დიაბეტის პათოფსიქოლოგიაზე. ამასთან, 2016 წელს მეცნიერთა გუნდმა, სტენლი ს. შვარცის ხელმძღვანელობით, გარკვეულწილად შესთავაზა "რევოლუციური" მოდელი, რომელსაც დამატებით კიდევ სამი ბმული აქვს ჰიპერგლიკემიის განვითარებაში: სისტემური ანთება, ნაწლავის მიკროფლორაში პათოლოგიური ცვლილებები და ამილინის წარმოება დაქვეითებული. ამრიგად, დღემდე ცნობილია 11 ურთიერთდაკავშირებული მექანიზმი, რომლებიც დიაბეტის პროგრესირების პროვოცირებას ახდენს.
კლასიფიკაციის რედაქტირება |ზოგადი ინფორმაცია
სიტყვა "დიაბეტი" ბერძნული ენიდან ითარგმნება, როგორც "ამოიწურა, გაჟონვა", სინამდვილეში, დაავადების სახელწოდება ნიშნავს "შაქრის გადინებას", "შაქრის დაკარგვას", რაც განსაზღვრავს საკვანძო სიმპტომს - შარდში გლუკოზის ექსკრეციის მომატება. შაქრიანი დიაბეტი ტიპი 2, ან არა ინსულინზე დამოკიდებული შაქრიანი დიაბეტი, ვითარდება ინსულინზე ქსოვილების წინააღმდეგობის გაზრდის და ლანგრანსის კუნძულების უჯრედების ფუნქციების შემდგომი შემცირების ფონზე. განსხვავებით ტიპის 1 დიაბეტიდან, რომელშიც ინსულინის დეფიციტი პირველადია, ტიპის 2 დაავადებაში, ჰორმონების უკმარისობა ინსულინის წინააღმდეგობის გახანგრძლივების შედეგია. ეპიდემიოლოგიური მონაცემები ძალზე ჰეტეროგენულია, ეს დამოკიდებულია ეთნიკურ მახასიათებლებზე, სოციალურ-ეკონომიკურ საცხოვრებელ პირობებზე. რუსეთში სავარაუდო პრევალენტობაა 7%, რაც დიაბეტის ყველა ფორმის 85-90% -ს შეადგენს. შემთხვევა მაღალია 40-45 წლის ასაკის ადამიანებში.
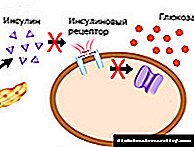
ტიპი 2 დიაბეტის მიზეზები
დაავადების განვითარება პროვოცირდება მემკვიდრეობითი მიდრეკილებისა და ფაქტორების ერთობლიობით, რომლებიც გავლენას ახდენენ სხეულზე მთელი ცხოვრების განმავლობაში. ზრდასრულ ასაკში, მავნე ეგზოგენური მოქმედებები ამცირებს სხეულის უჯრედების მგრძნობელობას ინსულინის მიმართ, რის შედეგადაც ისინი წყვეტენ გლუკოზის საკმარის რაოდენობას. II ტიპის დიაბეტის მიზეზები შეიძლება იყოს:
- სიმსუქნე ცხიმოვანი ქსოვილი ამცირებს უჯრედების უნარს ინსულინის გამოყენების მიზნით. ჭარბი წონა დაავადების განვითარების მთავარი რისკ-ფაქტორია, სიმსუქნე განისაზღვრება ავადმყოფთა 80-90% -ში.
- ჰიპოდინამია. საავტომობილო საქმიანობის დეფიციტი უარყოფითად აისახება უმეტესი ორგანოების მუშაობაზე და ხელს უწყობს უჯრედებში მეტაბოლური პროცესების შენელებას. ჰიპოდინამიკურ ცხოვრების წესს თან ახლავს კუნთების მიერ გლუკოზის დაბალი მოხმარება და სისხლში მისი დაგროვება.
- არასათანადო კვება. შაქრიანი დიაბეტით დაავადებულ ადამიანებში ჭარბი სიმსუქნის მთავარი მიზეზი ჭარბი კალორია არის. კიდევ ერთი უარყოფითი ფაქტორი არის დიდი რაოდენობით დახვეწილი შაქრის გამოყენება, რომელიც სწრაფად შედის სისხლძარღვში, რამაც ინსულინის სეკრეციის „ნახტომი“ გამოიწვია.
- ენდოკრინული დაავადებები. დიაბეტის გამოვლინება შეიძლება გამოწვეული იყოს ენდოკრინული პათოლოგიებით. აღინიშნება პანკრეატიტის, პანკრეასის სიმსივნეების, ჰიპოფიზის უკმარისობის, ფარისებრი ჯირკვლის ან თირკმელზედა ჯირკვლების ჰიპოფიზის ან ჰიპერფუნქციის შემთხვევები.
- ინფექციური დაავადებები. მემკვიდრეობითი ტვირთის მქონე ადამიანებში დიაბეტის პირველადი გამოვლინება აღირიცხება, როგორც ვირუსული დაავადების გართულება. ყველაზე საშიშია გრიპი, ჰერპესი და ჰეპატიტი.
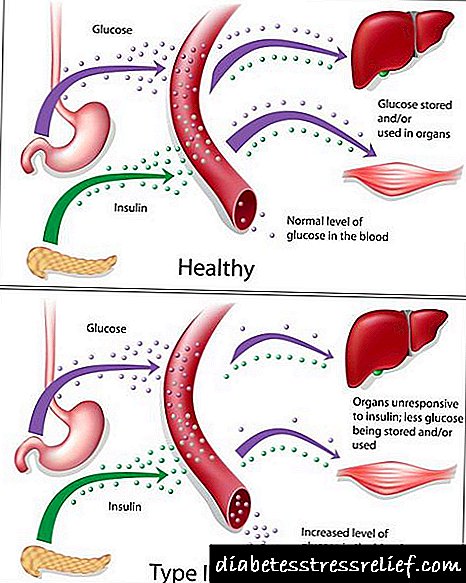
ტიპი 2 დიაბეტის გულში არის ნახშირწყლების მეტაბოლიზმის დარღვევა ინსულინისადმი უჯრედების გაზრდის გამო (ინსულინის წინააღმდეგობა). მცირდება ქსოვილების გლუკოზის ათვისებისა და გამოყენების უნარი, ვითარდება ჰიპერგლიკემიის მდგომარეობა, პლაზმური შაქრის მომატებული დონე, ვითარდება, გააქტიურებულია თავისუფალი ცხიმოვანი მჟავების და ამინომჟავებისგან ენერგიის გამომუშავების ალტერნატიული მეთოდები. ჰიპერგლიკემიის კომპენსაციის მიზნით, სხეული ინტენსიურად აშორებს თირკმელებში ჭარბი გლუკოზას. შარდში მისი რაოდენობა იზრდება, ვითარდება გლუკოზურია. შაქრის მაღალი კონცენტრაცია ბიოლოგიურ სითხეებში იწვევს ოსმოსური წნევის მატებას, რაც პროვოცირებს პოლიურიას - უხვი ხშირი შარდვა სითხის და მარილების დაკარგვით, რაც იწვევს დეჰიდრატაციას და წყლის ელექტროლიტების დისბალანსს. დიაბეტის სიმპტომების უმეტესობა აიხსნება ამ მექანიზმებით - უკიდურესი წყურვილი, მშრალი კანი, სისუსტე, არითმია.
ჰიპერგლიკემია ცვლის პეპტიდური და ლიპიდური მეტაბოლიზმის პროცესებს. შაქრის ნარჩენები თან ერთვის პროტეინებისა და ცხიმების მოლეკულებს, შეფერხებულია მათი ფუნქციების დარღვევა, ხდება პანკრეასის გლუკაგონის ჰიპერპროდუქცია, ხდება ცხიმების დაშლა, როგორც ენერგიის წყარო, გააქტიურებულია თირკმელებით გლუკოზის რეაბსორბცია, იზრდება თირკმელებით, ხდება გადამცემი დაქვეითებული ნერვულ სისტემაში, ნაწლავის ქსოვილები კი ხდება ანთება. ამრიგად, დიაბეტის პათოგენეტიკური მექანიზმები ახდენს სისხლძარღვთა პათოლოგიებს (ანგიოპათია), ნერვული სისტემის (ნეიროპათია), საჭმლის მომნელებელი სისტემის და ენდოკრინული სეკრეციის ჯირკვლების პროვოცირებას. მოგვიანებით პათოგენეტიკური მექანიზმი ინსულინის დეფიციტია. იგი წარმოიქმნება თანდათანობით რამდენიმე წლის განმავლობაში, β- უჯრედების დაქვეითებისა და ბუნებრივი დაპროგრამებული სიკვდილის გამო. დროთა განმავლობაში, ინსულინის ზომიერი დეფიციტი იცვლება გამოხატულებით. ვითარდება საშუალო ინსულინის დამოკიდებულება, პაციენტებს ინიშნება ინსულინთერაპია.
ტიპი 2 დიაბეტის სიმპტომები
დაავადება ვითარდება ნელა, საწყის ეტაპზე მანიფესტაციები ძლივს შესამჩნევია, ეს დიდად ართულებს დიაგნოზს. პირველი სიმპტომია წყურვილის ზრდა. პაციენტები გრძნობენ პირის სიმშრალეს, სვამენ დღეში 3-5 ლიტრამდე. შესაბამისად, შარდის რაოდენობა და შარდის ბუშტის დაცლის მოთხოვნილება იზრდება. ბავშვები შეიძლება განვითარდეს ენურეზი, განსაკუთრებით ღამით. გამოიყოფა შარდვის დროს ხშირი შარდვისა და შაქრის მაღალი შემცველობის გამო, ინგოინური რეგიონის კანი გაღიზიანებულია, ქავილი ხდება, ჩნდება სიწითლე. თანდათანობით, ქავილი ფარავს მუცელს, მკლავებს, იდაყვებისა და მუხლების მოხვევას. გლუკოზის არასაკმარისი მიღება ქსოვილებში ხელს უწყობს მადის მატებას, პაციენტები განიცდიან შიმშილს მხოლოდ 1-2 საათის შემდეგ. კალორიური შეყვანის ზრდის მიუხედავად, წონა იგივე რჩება ან კლებულობს, რადგან გლუკოზა არ შეიწოვება, მაგრამ გამოიყოფა ექსკრეტირებული შარდით.
დამატებითი სიმპტომებია დაღლილობა, დაღლილობის მუდმივი განცდა, დღისით ძილი და სისუსტე. კანი ხდება მშრალი, თხელდება, გამონაყარისკენ მიდრეკილი, სოკოვანი ინფექციები. სისხლჩაქცევები ადვილად ჩნდება სხეულზე. ჭრილობები და აბრაზიები დიდხანს კურნავს, ხშირად ინფიცირდება. გოგოებში და ქალებში, გენიტალური კანდიდოზი ვითარდება, ბიჭებსა და მამაკაცებში, საშარდე გზების ინფექციები. ავადმყოფთა უმრავლესობაში აღინიშნება თითების ტკივილის შეგრძნება, ფეხების დაბუჟება. ჭამის შემდეგ შეიძლება განიცადოთ გულისრევა და ღებინებაც კი. არტერიული წნევა მომატებულია, თავის ტკივილი და თავბრუსხვევა იშვიათი არ არის.
ტიპი 2 დიაბეტის მკურნალობა
პრაქტიკულ ენდოკრინოლოგიაში, თერაპიისადმი სისტემური მიდგომა ხშირია. დაავადების ადრეულ ეტაპზე ძირითადი ყურადღება გამახვილებულია პაციენტების ცხოვრების წესის შეცვლაზე და კონსულტაციებზე, სადაც სპეციალისტი საუბრობს დიაბეტისა და შაქრის კონტროლის მეთოდებზე. მუდმივი ჰიპერგლიკემიით, წყდება წამლის კორექციის გამოყენების საკითხი. თერაპიული ზომების სრული სპექტრი მოიცავს:
- დიეტა. კვების ძირითადი პრინციპია საკვების მაღალი შემცველობა ცხიმში და ნახშირწყლებში. განსაკუთრებით "საშიშია" რაფინირებული პროდუქტები - საკონდიტრო ნაწარმი, ტკბილეული, შოკოლადი, ტკბილი გაზიანი სასმელები. პაციენტების დიეტა მოიცავს ბოსტნეულს, რძის პროდუქტებს, ხორცს, კვერცხს, მარცვლეულის ზომიერ რაოდენობას. საჭიროა ფრაქციული დიეტა, მცირე რაოდენობით მომსახურება, ალკოჰოლზე უარის თქმა და სანელებლების მიღება.
- რეგულარული ფიზიკური დატვირთვა. მძიმე დიაბეტური გართულებების გარეშე პაციენტებში ნაჩვენებია სპორტული აქტივობები, რომლებიც აძლიერებენ ჟანგვის პროცესებს (აერობული ვარჯიში). მათი სიხშირე, ხანგრძლივობა და ინტენსივობა განისაზღვრება ინდივიდუალურად. პაციენტების უმეტესობას უშვებენ სიარული, ცურვა და სიარული. ერთი გაკვეთილის საშუალო დროა 30-60 წუთი, სიხშირე კვირაში 3-6 ჯერ.
- წამლის თერაპია. რამდენიმე ჯგუფის ნარკოტიკი. ბუგანოიდებისა და თიაზოლიდინიონიონების გამოყენება, მედიკამენტები, რომლებიც ამცირებენ უჯრედების ინსულინრეზისტენტობას, საჭმლის მომნელებელ ტრაქტში გლუკოზის შეწოვას და ღვიძლში მისი წარმოებას. მათი არასაკმარისი ეფექტურობით, ინიშნება ისეთი მედიკამენტები, რომლებიც აძლიერებენ ინსულინის მოქმედებას: DPP-4 ინჰიბიტორები, სულფონიილურები, მეგლიტინიდები.
პროგნოზი და პრევენცია
პაციენტთა დროულმა დიაგნოზირებამ და პაციენტთა პასუხისმგებელმა დამოკიდებულებამ დიაბეტის მკურნალობის დროს შეიძლება მიაღწიონ მდგრადი კომპენსაციის მდგომარეობას, რომლის დროსაც ნორმოგლიკემია დიდხანს გრძელდება, ხოლო პაციენტების ცხოვრების ხარისხი რჩება მაღალი. დაავადების პროფილაქტიკისთვის აუცილებელია დაბალანსებული დიეტის დაცვა, ბოჭკოვანი ფენის მაღალი შემცველობით, ტკბილი და ცხიმოვანი საკვების შეზღუდვით, კვებათა ფრაქციული რეჟიმით. მნიშვნელოვანია, რომ თავიდან აიცილოთ ფიზიკური უმოქმედობა, მიაწოდოთ სხეულს ფიზიკური დატვირთვა ყოველდღიურად სიარულის ფორმით, სპორტული თამაშები კვირაში 2-3-ჯერ. გლუკოზის რეგულარული მონიტორინგი აუცილებელია რისკის ქვეშ მყოფი პირებისთვის (ჭარბი წონა, ზრდასრული და მოხუცი, ნათესავებში დიაბეტის შემთხვევები).
ტიპი 2 დიაბეტის კლასიფიკაცია
საჰის რამდენიმე ფორმა არსებობს. დიაბეტი:
- ლატენტური - დაავადების განვითარების რისკის შემცველ ადამიანებში პროგიაბეტის მდგომარეობა. ამ ეტაპზე, პათოლოგიის კლინიკური და ლაბორატორიული ნიშნები არ არის.
- დამალული - შეინიშნება მცირე ცვლილებები სისხლში გლუკოზის დროს. დიაბეტის ნიშნები არ ჩანს, მაგრამ საკვების მიღების შემდეგ პლაზმაში გლუკოზის შემცველობა ნელა მცირდება, ვიდრე ნორმალური.
- აშკარაა - აღინიშნება დიაბეტის დამახასიათებელი სიმპტომები. შარდში და სისხლში შაქრის მაჩვენებლები აღემატება დასაშვებ დონეს.
დაავადება შეიძლება წარმოიშვას სხვადასხვა ხარისხის სიმძიმით:
- პირველი ხარისხის დროს დიაბეტის დამახასიათებელი ნიშნები არ აღინიშნება. სისხლში გლუკოზა ოდნავ გაიზარდა, შარდში შაქარი არ არის.
- დაავადების მანიფესტაციის 2 გრადუსით, ისინი უკვე უფრო შესამჩნევი გახდებიან. შარდში შაქარი გამოვლენილია, სისხლში გლუკოზა იზრდება 10 მმოლ / ლ-ზე მეტი.
- დიაბეტის მესამე ხარისხი ყველაზე მძიმეა. პლაზმური და შარდის გლუკოზის შემცველობა აღემატება კრიტიკულ მაჩვენებლებს, აღინიშნება ჰიპერგლიკემიური კომის განვითარების სიმპტომები. ამ შემთხვევაში საჭიროა შაქრის შემამცირებელი მედიკამენტები და ინსულინის ინექციები.
ნებისმიერი ტიპის დიაბეტი საშიშია მისი გართულებებისთვის.
გლუკოზის მაღალი კონცენტრაცია სისხლის პლაზმაში იწვევს სისხლძარღვთა სისტემის და შინაგანი ორგანოების დაზიანებას, რაც იწვევს ასეთი პათოლოგიების განვითარებას:
- ათეროსკლეროზი. ჭარბი შაქარი იწვევს სისხლის შემადგენლობისა და თვისებების ცვლილებას და სისხლძარღვების კედლებზე ქოლესტერინის დაფების წარმოქმნას.
- რეტინოპათია.
 სისხლის მიწოდების დარღვევის გამო, აღინიშნება ბადურის შეშუპება, და დროთა განმავლობაში ხდება მისი მოცილება. ეს იწვევს სიბრმავე განვითარებას.
სისხლის მიწოდების დარღვევის გამო, აღინიშნება ბადურის შეშუპება, და დროთა განმავლობაში ხდება მისი მოცილება. ეს იწვევს სიბრმავე განვითარებას. - ნეფროპათია. სისხლძარღვთა ცვლილებები თირკმელების არასაკმარისი კვების მიზეზია, რაც არღვევს მათ ექსკრეტორული და ფილტრაციის ფუნქციას და ხელს უწყობს თირკმლის უკმარისობის წარმოქმნას.
- პათოლოგია იწვევს სხეულის დაცვას, რაც იწვევს ინფექციური დაავადებებისადმი მიდრეკილებას.
- შემცირებული სისხლის მიმოქცევა იწვევს გულისა, ტვინის ჟანგბადის შიმშილს, იწვევს ქსოვილებში ნერვული დაბოლოებების დაზიანებას. ყოველივე ეს პროვოცირებს იშემიის, ჰიპერტენზიის, ინსულტის და გულის შეტევის განვითარებას.
- კომა. არასაკმარისი ანაზღაურება შაქრის მომატებულ დონემდე იწვევს მის მკვეთრ ზრდას და საშიში გართულების - ჰიპერგლიკემიური კომა. ამ შემთხვევაში, დროული დახმარების არარსებობა შეიძლება გამოიწვიოს სიკვდილამდე.
დაავადების მიზეზები
მე -2 ტიპის შაქრიანი დიაბეტის პათოლოგია არის უჯრედული რეცეპტორების მგრძნობელობის შემცირება ინსულინის მიმართ. სხეული არ განიცდის ჰორმონების დეფიციტს, მაგრამ ინსულინის ფუნქცია არის გაუფასურებული, მისი უჯრედები უბრალოდ არ ცნობენ და არ რეაგირებენ. ამრიგად, გლუკოზა ვერ შეაღწევს ქსოვილში, ხოლო სისხლში მისი კონცენტრაცია იზრდება.
ტიპი 1 დიაბეტისგან განსხვავებით, ტიპი 2 დაავადება ჩამოყალიბებულია მოზრდილებში 35 წლის შემდეგ, მაგრამ ასევე განუკურნებელია. მხოლოდ ამ შემთხვევაში არ არის საჭირო ინსულინთერაპია, და საჭიროა შაქრის შემამცირებელი პრეპარატები და მკაცრი დიეტა, ამიტომ ამ ტიპის დიაბეტს ეწოდება არა-ინსულინდამოკიდებული.
ტიპი 2 დიაბეტის ეტიოლოგია ჯერ კიდევ არ არის გასაგები.
რისკ ჯგუფში შედის ადამიანები, რომლებსაც შემდეგი თანხლებით აქვთ შემდეგი ფაქტორები:
- სიმსუქნის სხვადასხვა ხარისხი,
- მემკვიდრეობითი მიდრეკილება
- გარკვეული მედიკამენტების (დიურეზულები, ჰორმონები, კორტიკოსტეროიდები) გრძელვადიანი გამოყენება,
- ინფექციური დაავადებები
- ბავშვის ტარების პერიოდი,
- ღვიძლის პათოლოგია
- ენდოკრინული დარღვევები
- ფიზიკური დატვირთვის დაბალი დონე,
- ტკბილეულის და საკვების ბოროტად გამოყენების სწრაფი ნახშირწყლები,
- დაბალკალორიული დიეტის ტენდენცია,
- სტრესული სიტუაციების გახანგრძლივება
- ალკოჰოლი და ნიკოტინის დამოკიდებულება,
- ჰიპერტენზია
- ქალებში რასის და სქესის პათოლოგია დიაგნოზირებულია უფრო ხშირად, ვიდრე მამაკაცებში, ხოლო შავი რასის წარმომადგენლებში უფრო ხშირად ხდება, ვიდრე ევროპელებში.
პათოლოგიის სიმპტომები
დაავადება დიდი ხნის განმავლობაში ვითარდება მნიშვნელოვანი სიმპტომების მანიფესტაციის გარეშე, რაც ხელს უშლის პათოლოგიის დიაგნოზს ფორმირების საწყის ეტაპზე.
მომავალში, თქვენ შეგიძლიათ ყურადღება მიაქციოთ შემდეგ ნიშნებს:
- დაუცველი წყურვილი და მადის მომატება,
- შარდის ხშირი შარდვა და შარდის დიდი მოცულობის გამოყოფა,
- უძილობა და დღისით ძილი,
- ავარია, გაღიზიანება
- მხედველობის დარღვევა
 ,
, - სხეულის წონის შემცირება ან ზრდა,
- პირის ღრუსა და კანის ლორწოვანი გარსების გაშრობა,
- ქავილის შეგრძნება
- გაიზარდა ოფლი, განსაკუთრებით ღამით,
- ინფექციური დაავადებებისადმი მიდრეკილება,
- გამონაყარის გამოჩენა და კანის დაზიანების განკურნება ძნელია,
- პირის ღრუს დაავადებები
- კიდურების დაბუჟება
- თავის ტკივილი და გულისრევა.
მკურნალობის მეთოდები
დაავადების რბილი ხარისხი საშუალებას იძლევა შეინარჩუნოს გლუკოზის მისაღები ფასეულობები მხოლოდ დიეტის მიხედვით და პაციენტის საავტომობილო აქტივობის ზრდა. უმეტეს შემთხვევაში, ეს საკმარისია.
თუ შეუძლებელია შედეგის მიღწევა ან პლაზმური შაქრის მნიშვნელოვანი ზრდა აღინიშნება, მაშინ ინიშნება მედიკამენტები.
თერაპია იწყება ერთი წამლის გამოყენებით, ხოლო მომავალში ინიშნება კომბინირებული წამლის მკურნალობა რამდენიმე წამლის გამოყენებით. ზოგიერთ შემთხვევაში მიმართეთ ინსულინთერაპიას.
დიაბეტის მკურნალობის დროს ხშირად გამოიყენება შემდეგი წამლები:
- ჰორმონის სინთეზის მასტიმულირებელი აგენტები (Sitagliptin, Starlix)
 ,
, - მეტფორმინი - პრეპარატი, რომელიც ზრდის უჯრედული რეცეპტორების მგრძნობელობას ინსულინის მიმართ,
- ასკორბინის მჟავა, A, E ვიტამინები და B ჯგუფები,
- შაქრის შემამცირებელი აგენტები (Siofor, Glucofage),
- მედიკამენტები, რომლებიც ამცირებენ შაქრის შემცველობას შარდში და სისხლის პლაზმაში და აღადგენენ რეცეპტორების მგრძნობელობას (როზიგლიტაზონი),
- სულფონილურას პრეპარატები (გლიმიპირიდი, ქლორპროპამიდი).
კვების შეცვლა
შედეგის მისაღწევად, პაციენტებს უნდა მიატოვონ შემდეგი პროდუქტები:
- კერძები, რომლებიც შეიცავს დიდი რაოდენობით მარილს, სანელებლებსა და სანელებლებს,
- შებოლილი ხორცი, შემწვარი და მწნილი პროდუქტები,
- პურის ნაწარმი ხორბლის ფქვილიდან, საკონდიტრო ნაწარმი და ტკბილეული,
- ხორბლის და მაკარონის ხორბლის რბილი ჯიშებისგან,
- თევზი, ხორცი და რძის პროდუქტები, ცხიმის დიდი შემცველობით,
- ცხარე და ცხიმოვანი სოუსები,
- თეთრი ბრინჯი, სემოლინა და ცხოველური ცხიმები,
- ტკბილი სოდა, შეფუთული წვენები, ძლიერი ყავა.
პროდუქტები, რომლებიც უნდა შექმნან დიეტის საფუძველს:
- ყავისფერი ბრინჯი, მარგალიტის ქერი, წიწიბურა, გრძელი ხორბლის მაკარონი,
- მთელი მარცვლეულის და ჭვავის ფქვილის პური,
- ახალი მწვანილი, ბოსტნეული და უსიამოვნო ხილი,
- უვარგისი რძე და მაწონი,
- ზღვის პროდუქტები, მჭლე თევზი და ხორცპროდუქტები, ინდაურის ხორცი, ქათამი და კურდღელი,
- decoctions ხილი და ჩაი გარეშე დამატებული შაქარი,
- მცენარეული ზეთი, თხილი, პარკოსნები და კვერცხები.
უნდა დაიცვან შემდეგი პრინციპები:
- კერძები ძირითადად ორთქლზე, ჩაშუშულ და გამომცხვარ კერძებად
- შეცვალეთ შაქარი ბუნებრივი დამატკბობლით,
- დღეში უნდა იყოს სამი ძირითადი კვება და ორი საჭმელი,
- ნაწილები უნდა იყოს მცირე - თქვენ არ უნდა გაზარდეთ, მაგრამ ვერ იგრძნობთ შიმშილს,
- მიიღეთ ვიტამინების კომპლექსი
- გამორიცხეთ ალკოჰოლი
- ჭამა კვერცხი და ხილი არა უმეტეს კვირაში რამდენჯერმე,
- ჭამის წინ და ჭამის შემდეგ, შეაფასეთ სისხლში შაქარი.
დიეტურ კვებას სიცოცხლის ბოლომდე უნდა მიჰყვეს. რეგულარულ ზომიერ ფიზიკურ აქტივობასთან ერთად, დიეტა შენარჩუნების თერაპიის მნიშვნელოვანი პუნქტია.
სათანადო კვების წყალობით, თქვენ შეგიძლიათ შეამციროთ წონა, არტერიული წნევის ნორმალიზება და გლუკოზის კონცენტრაციის მნიშვნელოვანი ზრდა. ეს შეინარჩუნებს დაავადებას კონტროლის ქვეშ და გართულებების თავიდან ასაცილებლად.
ვიდეო ლექცია დიეტაზე კვების 2 შესახებ:
ხალხური საშუალებები
სამკურნალო მცენარეების ინფუზიები და decoctions შეიძლება დაეხმაროს სისხლში შაქრის შემცირებას, მაგრამ ტრადიციული მედიცინის მეთოდები შეიძლება გამოყენებულ იქნას მხოლოდ ექიმთან შეთანხმების შემდეგ და დადგენილ თერაპიასა და დიეტასთან ერთად:
- გააცალეთ 30 გრ კოჭა, გააჩერეთ საათში ცივ წყალში და გახეხეთ. ჩაასხით 250 მლ ადუღებული წყალი და გააჩერეთ ორი საათის განმავლობაში. გაფილტრეთ და გაწურეთ ჩაი, დალიეთ დილით და საღამოს.
- შეურიეთ 0.5 tsp. დაფნის, ცაცხვისა და ალოეს წვენი. მიეცით ერთი საათი დგომა და ჭამა საუზმეზე და სადილამდე 30 წუთით ადრე.
- 4 ჭიქა წყალში დაასხით 100 გრ დაჭრილი მშრალი იერუსალიმის მხატვარი. მიიყვანეთ ადუღებამდე და დადგით დაახლოებით ერთ საათზე დაბალ სითბოზე. მიიღეთ ყოველდღიურად 50 მლ.
- 1,5 ჭიქა ადუღებულ წყალში ჩაყარეთ 10 ცალი დაფნის ფოთლები. დაახლოებით 7 წუთის განმავლობაში ადუღების შემდეგ, ადუღეთ ხუთი საათის განმავლობაში. გაფილტრეთ და გაყავით სამ საფეხურად. ყველას სვამს დღის განმავლობაში. დაისვენეთ ორი კვირის განმავლობაში და გაიმეორეთ.
- წიწიბურა გახეხეთ ფქვილში და სუფრის კოვზ აურიეთ 100 მლ კეფირი. მოდით დავდგეთ ღამით და დილით დალიოთ. საღამოს გაიმეორეთ ძილის წინ.
- გახეხეთ ნახევარი დიდი ლიმონი ნიახურის ან ოხრახუშის ფესვთან ერთად. დუღილის მომენტიდან 10 წუთის განმავლობაში დაასაბუთეთ და ჭამეთ დიდი კოვზი საუზმეზე, ლანჩზე და სადილამდე.
DM 2 ბავშვებში
ადრე, ტიპი 2 დიაბეტი იყო ხანდაზმულთა დაავადება, მაგრამ ახლა პათოლოგია ბავშვებში უფრო ხშირად დიაგნოზირდება.
მშობლებმა ყურადღება უნდა მიაქციონ ბავშვის კეთილდღეობას და დაუყოვნებლივ მიმართონ ექიმს, თუ აღინიშნება შემდეგი სიმპტომები:
- სასმელის ხშირი მოთხოვნილება და ტუალეტში ხშირი მოგზაურობები,
- ძილის დარღვევა და განწყობა,
- გულისრევა
- გაიზარდა ოფლიანობა
- სტომატოლოგიური დაავადებები და მხედველობა.
- უეცარი წონის დაკარგვა ან წონის მომატება,
- კიდურები და მუწუკები კიდურებში,
- ქავილი
- ზოგადი სისუსტე და დაღლილობა.

ბავშვობაში დიაბეტის მიზეზები მოიცავს:
- ხელოვნური კვება
- კვების დარღვევები
- გენეტიკური მიდრეკილება
- ფიზიკური დატვირთვის დაბალი დონე,
- ორსულობის დროს დედის გესტაციური დიაბეტი,
- სიმსუქნე
- ინფექციური და ვირუსული დაავადებები.
დაავადების თერაპია ბავშვებში ემყარება შაქრის შემამცირებელი მედიკამენტების გამოყენებას, ფიზიკური დატვირთვის გაზრდას და დიეტის შეცვლას, გარდა მაღალი ნახშირწყლებისა და ტკბილეულის გარდა.
ხალხური მეთოდებიდან შეგიძლიათ სცადოთ შემდეგი მეთოდები:
- 1 სტადიის. ლ აურიეთ ვაშლის სიდრი ძმარი 250 მლ წყალში და მიეცით ბავშვს 50 მგ რამდენიმე დოზა,
- მეოთხედი ჩაის კოვზი სოდა იხსნება 250 მლ თბილ რძეში და ყოველდღე მიეცით ბავშვს,
- გაწურეთ წვენი იერუსალიმის გახეხილი არტიშოკის კვანძებიდან და მიიღეთ 100 მლ 4 კვირის განმავლობაში დილით, შუადღესა და საღამოს.
ვიდეო ცნობილი პედიატრის კომაროვსკის ვიდეო ბავშვებში შაქრის ავადმყოფობის შესახებ:
პრევენცია
უმეტეს შემთხვევაში, დაავადების განვითარება შეიძლება თავიდან აიცილოს ჯანსაღი ცხოვრების წესის დაცვით.
ღირს მრავალი პრინციპის დაცვა:
- ყოველდღიურად გამოყოს დრო გრძელი გასეირნების ან სპორტისთვის,
- აკონტროლეთ თქვენი წონა, თავიდან აიცილოთ ზედმეტი ფუნტი,
- შეინარჩუნოს სათანადო კვება, დღეში 5-ჯერ საკვების მიღება მცირე ნაწილში, შეზღუდოს შაქრიანობა და სწრაფი ნახშირწყლებით მდიდარი საკვები,
- არ დაივიწყოთ სუფთა წყალი - ყოველდღე დალიეთ მინიმუმ 6 ჭიქა,
- იმუნიტეტის გაზრდა ვიტამინის კომპლექსების მიღებით,
- ალკოჰოლისა და ნიკოტინის დამოკიდებულებისგან უარი თქვან,
- ნუ მკურნალობთ მედიკამენტებს, მხოლოდ ექიმის მითითებით.
- ყოველ 6 თვეში ერთხელ გაიაროს რუტინული გამოცდა,
- თუ საგანგაშო სიმპტომები გამოვლინდა, შეფერხების გარეშე, მიმართეთ ექიმს.
პროფილაქტიკური ზომები, რომლებმაც შეიძლება თავიდან აიცილონ შაქრიანი დიაბეტი, არ საჭიროებს ხარჯებს და არ იწვევს სირთულეებს. და როგორც მოგეხსენებათ, დაავადება უფრო ადვილია პროფილაქტიკისთვის, ვიდრე განკურნება. აქედან გამომდინარე, თქვენ ჯანმრთელობას სერიოზულად უნდა მიუდგეთ და თავიდან აიცილოთ სერიოზული ავადმყოფობა.
როგორ განვსაზღვროთ ტიპი 2 დიაბეტი?
ქიმიური პროცესები დიდწილად არის დამოკიდებული გლუკოზის მეტაბოლიზმზე. ეს არის მთელი ენერგიის მთავარი პოტენციალი მთელი მისი ცხოვრების განმავლობაში. მაგალითად, ტვინი მოქმედებს უნივერსალური ნედლეულის - გლუკოზის წყალობით.
დანგრევისას ეს ნივთიერება ქმნის მასალას ისეთი მნიშვნელოვანი ქიმიური ნაერთების მშენებლობისთვის, როგორიცაა:
- ცხიმები
- ციყვი
- კომპლექსური ორგანიზმები ჰემოგლობინის, ქოლესტერინის და ა.შ.
შაქრიანი დიაბეტის დროს გლუკოზის მეტაბოლიზმის დაქვეითება იწვევს ცხიმებისა და ცილების მოქმედების ცვლილებას. წყალ-მარილი, მჟავა-ფუძის ბალანსი განიცდის. ამ ცვლილებების დადგენა შესაძლებელია ლაბორატორიული ტესტების საშუალებით.
ტიპი 2 დიაბეტის მახასიათებლები
- ჭარბი წონა. დაავადების ხშირი მიზეზია ჭარბი წონის ტენდენცია, ვარჯიშის ნაკლებობა, მოწევა, გაუნათლებელი კვება და ზედმეტი ჭამა.
- მემკვიდრეობა. ტიპი 2 დიაბეტი ხშირად მემკვიდრეობით მიიღება. თუ პირველ ტიპში ინსულინის დეფიციტს უმთავრესი მნიშვნელობა აქვს, მეორე ტიპში - მხოლოდ ნათესავი. ხშირად სისხლში ინსულინი საკმარისია და ზოგჯერ ნორმალურზე მეტიც კი. მაგრამ ქსოვილები კარგავენ მის მგრძნობელობას მასზე.
- საწყის პერიოდში ნიშნების ნაკლებობა. უკიდურესად უარყოფითი ფაქტორები მოიცავს დიდ პერიოდს, როდესაც დაავადების ნიშნები არ არის. დიაბეტის სიმპტომები თანდათანობით ჩნდება და ეს მისი მთავარი საფრთხეა.
კუჭ-ნაწლავის ტრაქტი არ შეუძლია სრულად შეიწოვოს შაქარი, ამიტომ, პაციენტებს, ჩვეულებრივ, ინიშნება მედიკამენტები, რომლებიც ამცირებენ ქსოვილების გამძლეობას გლუკოზის მიმართ. თუ პანკრეასის დაქვეითება მოხდა, ექიმები გირჩევენ ინსულინს წამლების სახით. მაგრამ ეს ხშირად არ ზოგავს სიტუაციას; ამ პერიოდის განმავლობაში უამრავი გართულება ვითარდება. იმის გამო, რომ დაავადება მოითხოვს დროულ დიაგნოზს, რეგულარულ და კომპეტენტურ მკურნალობას ექიმების მეთვალყურეობის ქვეშ. ექიმების რეკომენდაციების უგულებელყოფა იწვევს მკვეთრ გაუარესებას.
როგორ განვასხვავოთ ტიპი 1 და 2 ტიპის დიაბეტი
სიმპტომები, რომლებიც უფრო მეტად ხასიათდება 1 ტიპის დიაბეტისთვის:
- შარდის გადაჭარბება,
- წყურვილის სტაბილური შეგრძნება
- წონის დაკლება.
დახმარება შარდის დიდი რაოდენობა არის მასში გლუკოზის დაშლის შედეგი. თირკმელებში ბარიერი ხდება, რომ პირველადი შარდიდან სითხის რეაბილიტაცია მოხდეს. შარდით ორგანიზმში სხეულის დატოვების დაკარგვა სასიგნალო მექანიზმს მოიცავს. პაციენტი ყოველთვის მწყურვალია. ამ უარყოფით მოვლენას ემატება ქსოვილების უნარის დაკარგვა (როდესაც არ არის საკმარისი ინსულინი) გლუკოზის დამუშავების მიზნით. ქსოვილები იძულებულნი არიან საკუთარი ცხიმისა და ცილის მასა გამოიყენონ ნედლეულის სახით, რაც იწვევს წონის დაკლებას.
პირველი ტიპის შაქრიანი დიაბეტით, აღინიშნება სიმპტომების სწრაფი განვითარება. ხშირად პაციენტი დიდი სიზუსტითაც კი მიუთითებს დაავადების დაწყების შესახებ. ეს შეიძლება იყოს, მაგალითად, გარკვეული ვირუსული ინფექციის მკურნალობის შემდეგ პერიოდში ან ძლიერი ემოციური შოკის შემდეგ. როგორც წესი, ახალგაზრდებზე ვსაუბრობთ.
ტიპი 2 დიაბეტის ნიშნები
როგორც წესი, პაციენტი მკურნალობას ეძებს, როდესაც ფუძემდებლურ დაავადებასთან დაკავშირებული გართულებები იწყებენ მის განგაში.
ყურადღება! ამ ფორმის დიაბეტი დიდი ხნის განმავლობაში არ ახსენებს თავის თავს რაიმე აშკარა და დამახასიათებელ ნიშნებს. ეს არის მისი საშიშროება და განსხვავება ტიპი 1 დიაბეტიდან.
ზოგიერთ შემთხვევაში, შეგიძლიათ მიუთითოთ არა სპეციფიკური სიმპტომების რაოდენობა:
- გენიტალური ქავილი (ქალებში),
- ადგილობრივი რთული სამკურნალო ანთებითი პროცესები სხეულზე,
- პირის სიმშრალე
- კუნთების მუდმივი სისუსტე.
ტიპი 2 დიაბეტის განვითარების დაწყების შესახებ არ იცის, პაციენტი მიმართავს მკურნალობას:
- რეტინოპათიები
- კატარაქტა
- კორონარული გულის დაავადება
- ცერებრალური მიმოქცევის დაქვეითება,
- სისხლძარღვთა დაზიანება კიდურებში,
- თირკმლის უკმარისობა და ა.შ.
საჩივარზე, რომელიც ზემოთ აღწერილი პათოლოგიების მახასიათებლებზეა, მნიშვნელოვანია მათი ძირეული მიზეზის დადგენა. ექიმმა უნდა დაადგინოს სერიოზული მეტაბოლური დარღვევების დაწყება (თუ ასეთი პროცესები ლატენტური ფორმით გვხვდება). ამაზე დამოკიდებულია პაციენტის ჯანმრთელობა და სიცოცხლე.
სწორი მკურნალობა არის ბრძოლა უარყოფითი სიმპტომების ჭეშმარიტი მიზეზის წინააღმდეგ!
ორი ფაქტორი, ძირითადად, ტიპი 2 დიაბეტის მაჩვენებელია.
- პაციენტის მყარი ასაკი (45 წლიდან და უფროსი ასაკიდან).
- საგანგაშო ნიშნები წონის მომატების ფონზე.
განსაკუთრებული ყურადღება უნდა მიექცეს კანის მდგომარეობას. უმეტეს შემთხვევაში, ანთების და ნაკაწრების არსებობა დიაგნოზს ადასტურებს.
დიაბეტი არის წონის დარღვევა. წონის დაკლება არის დაავადების პირველი ტიპი, წონის მომატება მეორე ტიპია.
თუ ექიმი ეჭვობს, რომ პაციენტს აქვს დიაბეტი, მან უნდა დანიშნოს არაერთი დამატებითი გამოკვლევა კლინიკური სურათის გასარკვევად.
როგორ დავადგინოთ დიაგნოზი? გლუკოზის განსაზღვრის წესები
- სისხლის გლუკოზა იზომება მინიმუმ ორჯერ (რამდენიმე დღის განმავლობაში).
- სისხლი ანალიზისთვის უნდა მიიღოთ დილით და ცარიელი კუჭზე.
- ექიმის მიერ ორი ან მეტი მითითება დამოწმებულია და ანალიზდება.
- შედეგების დადგენისას მაქსიმალური სიზუსტის მისაღებად, შემოწმება უნდა ჩატარდეს დასვენების მდგომარეობაში და კომფორტული პირობების გაზრდა.
რეაქცია გარე სტიმებზე ძალზე არასასურველია! ეს არის გლუკოზის კონცენტრაციის დამატებითი ზრდის ფაქტორი (როგორც სტრესზე რეაგირების გამოვლინება).
დამატებითი შეზღუდვები ტესტის წინა დღეს
- აქტიური ფიზიკური დატვირთვაზე უარის თქმა,
- აკრძალვა ალკოჰოლზე და თამბაქოზე,
- ნებისმიერი ნივთიერებების უარი, რომლებიც სისხლში გლუკოზის დონის ამაღლებას წარმოადგენს.
ბოლო პუნქტი ნიშნავს, რომ პაციენტმა გასინჯვამდე უნდა გამორიცხოს:
- ადრენალინი
- კოფეინი
- გლუკოკორტიკოიდები,
- ორალური კონტრაცეპტივები.
პროცედურის დაწყებამდე, პაციენტი იღებს სპეციალურ ხსნარს (სუფთა გლუკოზა - 75 გ).
ნორმალური შედეგი
თანხები 7.8 მმოლ / ლ-მდე, ხსნარის მიღებიდან ორი საათის შემდეგ.
გლუკოზის ჭარბი კონცენტრაცია 7.8 - 11 მმოლ / ლ ფარგლებში. დიაგნოზირებულია გლუკოზის ტოლერანტობის დარღვევის ფაქტი.
გლუკოზის კონცენტრაციის დადგენა 11 მმოლ / ლ-ზე მეტი რაოდენობით. თუ ეს ფაქტი დაფიქსირებულია ტესტის დასრულებიდან ორი საათის შემდეგ, დიაგნოზირებულია დიაბეტი.
უნდა გაითვალისწინოთ, რომ ორივე დიაგნოსტიკური მეთოდი საშუალებას გაძლევთ განსაზღვროთ გლიკემია (სისხლში გლუკოზის შემცველობა) შემოწმების დროს. გლუკოზის ოდენობის დასადგენად, მაგალითად, რამდენიმე თვის განმავლობაში, აუცილებელია დიაგნოზი გლიკოზილირებული ჰემოგლობინის ოდენობის (HbA1c) ოდენობით.
შენიშვნა გლიკოზირებული ჰემოგლობინი იქმნება შაქრის დონის საფუძველზე. ნორმა არის მისი კონცენტრაცია 5.9% მდე (საფუძველია ჰემოგლობინის მთლიანი რაოდენობა). HbA1- ის ნორმალური დონის გადამეტებას წარმოადგენს შაქრის კონცენტრაციის გაზრდა რამდენიმე თვის განმავლობაში.
ამ ტიპის ტესტირება აუცილებელია ორივე ტიპის დიაბეტის მქონე პაციენტთა კომპეტენტური მკურნალობის დასადგენად.
აცეტონურია - დაავადების განსაზღვრის კიდევ ერთი დამატებითი მეთოდი
დაავადება იწვევს მეტაბოლურ დარღვევებს. განსაკუთრებით ფრთხილად უნდა იყოთ სისხლში ორგანული მჟავების დაგროვება, რომლებიც შუალედური პროდუქტებია ცხიმების მეტაბოლიზმისგან (კეტონის სხეულები). თუ პაციენტის შარდის დიდი რაოდენობა შეიცავს კეტონის სხეულებს, უნდა იქნას მიღებული ყველა ზომა დაავადების მწვავე გართულების, კეტოაციდოზის თავიდან ასაცილებლად.
შენიშვნა ტიპი 2 დიაბეტის მიზეზის დასადგენად, არ არის აუცილებელი სისხლში ინსულინის ფრაქციების და მეტაბოლური პროდუქტების დადგენა. ეს მნიშვნელოვანია მხოლოდ ზუსტი კლინიკური სურათის დასადგენად (სისხლში პეპტიდ “C” არარსებობა ან მცირე რაოდენობა) ტიპის 1 დიაბეტისთვის.
დამატებითი დიაგნოსტიკური მეთოდები
პაციენტი, რომელსაც აქვს ეჭვმიტანილი ტიპი 2 შაქრიანი დიაბეტი, ხშირად ინიშნება ამ ტიპის გამოკვლევები:
- რეტინოპათია - (ფუნდუსის გამოკვლევა),
- ელექტროკარდიოგრაფია გულის დაავადებების დასადგენად,
- ექსკრეტორული უროგრაფია (ნეფროპათიის / თირკმლის უკმარისობის დიაგნოზი).
ყოვლისმომცველი გამოკვლევები იძლევა დიაგნოზის სისწორეს.
დიაგნოზის დასადგენად და წამლის მკურნალობის კომპეტენტური კურსის დასადგენად, საჭიროა მრავალი პირობა. დიაბეტის პირველი ნიშნით პაციენტმა უნდა გაიაროს კონსულტაცია სპეციალისტთან.
განსაკუთრებული ყურადღება უნდა მიექცეს:
- შიმშილის მუდმივი შეგრძნება,
- შარდვის გახშირება
- პირის სიმშრალე
- ანთება და გამონაყარი კანზე,
- წონის მომატება.
საჭიროების შემთხვევაში ექიმი დანიშნავს გამოკვლევებს, ასევე დამატებით ტესტებს. მათი ჩატარება უნდა მოხდეს უშეცდომოდ! ყოვლისმომცველი მკურნალობა პირდაპირ დამოკიდებულია დაავადების მთელი სურათის სრულყოფილი ანალიზზე და გამოკვლევის შედეგების შესწავლაზე.
პაციენტმა არავითარ შემთხვევაში არ უნდა განსაზღვროს დიაბეტი, და მით უმეტეს, რომ გააკეთოს თვითმკურნალობა! ასევე მიუღებელია ხალხური რეცეპტების უკონტროლო გამოყენება (თუნდაც სამკურნალო მცენარეები) და შარლატანების რჩევების დაცვა. ენდობა თქვენი ჯანმრთელობა მხოლოდ პროფესიონალებს.
ტიპი 2 დიაბეტის პათოგენეზი
II ტიპის დიაბეტის მთავარი მიზეზია ინსულინის წინააღმდეგობა (ინსულინზე უჯრედული პასუხის დაკარგვა), რიგი გარემო ფაქტორებისა და გენეტიკური ფაქტორების გამო, მიმდინარეობს β – უჯრედული დისფუნქციის ფონზე. კვლევის მონაცემების თანახმად, ინსულინის რეზისტენტობით, ქსოვილებში ინსულინის რეცეპტორების სიმკვრივე მცირდება და ხდება GLUT-4 (GLUT4) - ის ტრანსკონაცია (ქრომოსომული მუტაცია).
სისხლში ინსულინის ამაღლება (ჰიპერinsulinemia) იწვევს სამიზნე უჯრედებზე რეცეპტორების რაოდენობის შემცირებას. დროთა განმავლობაში, β – უჯრედები აღარ პასუხობენ გლუკოზის დონის მატებას. შედეგად, იქმნება ინსულინის შედარებით დეფიციტი, რომლის დროსაც ნახშირწყლებისადმი ტოლერანტობა დაქვეითებულია.
ინსულინის დეფიციტი იწვევს ქსოვილებში გლუკოზის (შაქრის) მოხმარების შემცირებას, გლუკოგენის გლუკოზას დაშლის პროცესების ზრდას და ღვიძლში ნახშირწყლოვანი კომპონენტებისგან შაქრის წარმოქმნას, ამით იზრდება გლუკოზის წარმოება და გამწვავება ჰიპერგლიკემია - სიმპტომი, რომელიც ხასიათდება სისხლში მაღალი შაქრით.
პერიფერიული საავტომობილო ნერვების ბოლოები ახდენს კალციტონინის მსგავსი პეპტიდს. ეს ხელს უწყობს ინსულინის სეკრეციის დათრგუნვას, ააქტიურდება კალიუმის არხების ATP- ზე დამოკიდებული (K +) უჯრედულ მემბრანებში, აგრეთვე თრგუნავს ჩონჩხის კუნთების გლუკოზის მიღებას.
ლეპტინის გადაჭარბებული დონე - ენერგეტიკული მეტაბოლიზმის მთავარი მარეგულირებელი - ხელს უწყობს ინსულინის სეკრეციის ჩახშობას, რაც იწვევს ჩონჩხის ქსოვილების ჩონჩხის კუნთების ინსულინის რეზისტენტობას.
ამრიგად, ინსულინის რეზისტენტობა მოიცავს სხვადასხვა მეტაბოლურ ცვლილებებს: დაქვეითებული ნახშირწყლების ტოლერანტობა, სიმსუქნე, ჰიპერტენზია, დისლიპიოპროტეინემია და ათეროსკლეროზი. ჰიპერინსულინემია დიდ როლს ასრულებს ამ დარღვევების პათოგენეზში, როგორც ინსულინის წინააღმდეგობის კომპენსაციური შედეგი.
ტიპი 2 დიაბეტის განვითარების კლასიფიკაცია და განვითარების ეტაპები
ამჟამად, რუსი დიაბეტოლოგები დიაბეტის კლასიფიკაციას ახდენს სიმძიმის მიხედვით, ასევე ნახშირწყლების მეტაბოლიზმის მდგომარეობით. ამასთან, დიაბეტიანთა საერთაშორისო ფედერაცია (MFD) საკმაოდ ხშირად ახდენს ცვლილებებს დიაბეტის მკურნალობის მიზნებში და მისი გართულებების კლასიფიკაციაში. ამ მიზეზით, რუსი დიაბეტოლოგები იძულებულნი არიან მუდმივად შეცვალონ რუსეთში მიღებული II ტიპის დიაბეტის კლასიფიკაცია დაავადების დეკომპენსაციის სიმძიმისა და ხარისხების შესაბამისად.
დაავადების სიმძიმის სამი ხარისხი არსებობს:
- I ხარისხი - არსებობს გართულებების სიმპტომები, ზოგიერთი შინაგანი ორგანოებისა და სისტემების დისფუნქცია. მდგომარეობის გაუმჯობესება მიიღწევა დიეტის დაცვით, ინიშნება წამლებისა და ინექციების გამოყენება.
- II ხარისხი - საკმაოდ სწრაფად არსებობს მხედველობის ორგანოს გართულებები, არსებობს შარდში გლუკოზის აქტიური სეკრეცია, ვლინდება პრობლემები კიდურებთან. წამლის თერაპია და დიეტა არ იძლევა ეფექტურ შედეგს.
- III კლასის - გლუკოზა და ცილა გამოიყოფა შარდში, ვითარდება თირკმელების უკმარისობა. ამ ეტაპზე, პათოლოგია არ არის განკურნებადი.
ნახშირწყლების მეტაბოლიზმის მდგომარეობის მიხედვით, II ტიპის დიაბეტის შემდეგი ეტაპები გამოირჩევა:
- კომპენსაცია - სისხლში შაქრის ნორმალური დონის მიღწევა და შარდში შაქრის არარსებობა,
- ქვეკომპენსაცია - სისხლში გლუკოზის დონე (13.9 მმოლ / ლ) და შარდში (50 გ / ლ-მდე) ზომიერია, ხოლო შარდში აცეტონი არ არის,
- დეკომპენსირებული - მნიშვნელოვნად იზრდება სუბკომპენსაციის დამახასიათებელი ყველა ინდიკატორი, აცეტონი გვხვდება შარდში.

 სისხლის მიწოდების დარღვევის გამო, აღინიშნება ბადურის შეშუპება, და დროთა განმავლობაში ხდება მისი მოცილება. ეს იწვევს სიბრმავე განვითარებას.
სისხლის მიწოდების დარღვევის გამო, აღინიშნება ბადურის შეშუპება, და დროთა განმავლობაში ხდება მისი მოცილება. ეს იწვევს სიბრმავე განვითარებას. ,
, ,
,