რა არის დისლიპიდემია და როგორ მკურნალობა დაავადება: მიზეზები, ნიშნები და სიმპტომები
დისლიპიდემია (DL) არის პათოლოგიური სინდრომი, რომელიც დაკავშირებულია ლიპიდური და ლიპოპროტეინების მეტაბოლიზმთან დაქვეითებულთან, ე.ი. სისხლში მათი კონცენტრაციის თანაფარდობის ცვლილება. ეს არის ერთ – ერთი მთავარი რისკ-ფაქტორი დამოკიდებულ დაავადებებზე ათეროსკლეროზის დროს.
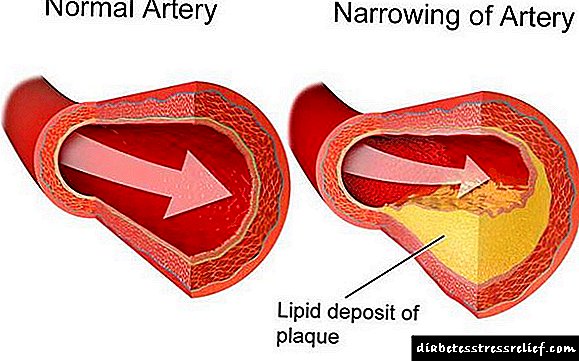
ლიპიდები და ლიპოპროტეინები არის ადამიანის სხეულის საჭირო ენერგიის ერთ-ერთი წყარო. ისინი ცხიმის მსგავსი ორგანული ნაერთებია. ლიპიდები ლიპოპროტეინების ნაწილია.
დისლიპიდემიის მიზეზები შეიძლება დაიყოს უცვლელი (ენდოგენური) და ცვალებადი (ეგზოგენური).
პირველებში შედის ასაკი, სქესი, ჰორმონალური ფონი და მემკვიდრეობითი მიდრეკილება.
DL– სთვის ცვლადი რისკ – ფაქტორების ჯგუფი უფრო მრავალრიცხოვანია. ძირითადი მიზეზებია:
- ცუდი კვება (კალორიების ჭარბი მიღება, გაჯერებული ცხიმი, მარტივი ნახშირწყლები),
- თამბაქოს მოწევა
- ჭარბი წონა (ვისცერული სიმსუქნე),
- შაქრიანი დიაბეტი
- ალკოჰოლის ბოროტად გამოყენება
- არტერიული წნევა
- ხანგრძლივი სტრესი
- sedentary ცხოვრების წესი
- სისტემატური ფიზიკური სტრესი,
- ქრონიკული სუბკლინიკური ანთება.
ასევე, DL- ის მიზეზები შეიძლება იყოს სხვადასხვა დაავადებები, პათოლოგიური სინდრომები და გარკვეული მედიკამენტების მიღება.
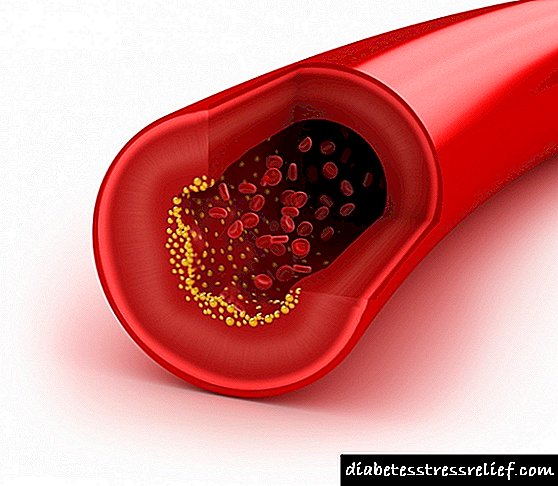
სისხლში ცხიმოვანი ნივთიერებების შემცველობა, როგორიცაა ქილიომიკონები და ტრიგლიცერიდები, უფრო მეტად დამოკიდებულია გარე ფაქტორებზე. დაბალი სიმკვრივის ლიპოპროტეინების ქოლესტერინის 80% -მდე ორგანიზმში სინთეზირდება, ძირითადად ღვიძლში, და უფრო ნაკლებ დამოკიდებულია მასზე გარე ფაქტორებზე. DL ოჯახურ-გენეტიკური ფორმები მთლიანად დამოკიდებულია მემკვიდრეობითი ფაქტორებზე.
დაავადების მიზეზები
 დისლიპიდემია შეიძლება განვითარდეს სხვადასხვა პირობებში, მაგალითად, დარღვევებით, რომელსაც თან ახლავს ცხიმის სინთეზის გააქტიურება და საკვებიდან ცხიმების ჭარბი მოხმარება.
დისლიპიდემია შეიძლება განვითარდეს სხვადასხვა პირობებში, მაგალითად, დარღვევებით, რომელსაც თან ახლავს ცხიმის სინთეზის გააქტიურება და საკვებიდან ცხიმების ჭარბი მოხმარება.
გარდა ამისა, სხეულის ცხიმის ნაწილაკების შეფარდების დისბალანსი შეიძლება გამოწვეული იყოს მათი გაყოფისა და გაყვანის პათოლოგიით. ეს შესაძლებელია ორგანიზმში ცხიმების მცირე რაოდენობით მიღებითაც კი.
დისლიპიდემიური დისბალანსის განვითარების პათოგენეტიკური მექანიზმის შესაბამისად, არსებობს ეტიოპათოგენეზური დისლიპიდემიის რამდენიმე ფორმა. დისლიპიდემიის აბსოლუტურად ყველა მემკვიდრეობითი ტიპი მიეკუთვნება პირველადი ფორმებს და იყოფა მონოგენურ და პოლიგენურებად.
- მონოგენური ფორმები ხასიათდება დისლიპიდემიის განვითარებით, ბავშვის მიერ დეფექტური გენის მიღების შედეგად, ამ პათოლოგიით დაავადებული ერთ-ერთი მშობლის მხრიდან, ან ორივედან ერთდროულად.
- დისლიპიდემიის პოლიგენური განვითარება განისაზღვრება არა მხოლოდ დეფექტური გენის მემკვიდრეობითობით, არამედ გარემოზე უარყოფითი გავლენით.
მნიშვნელოვანია! დიაგნოზის გაკეთება ყველაზე რთულია დისლიპიდემიის მეორადი ფორმა, რადგან ამ პათოლოგიის გაჩენა განპირობებულია ნებისმიერი ქრონიკული დაავადებით, რომელიც პაციენტს აქვს.
ძირითადი დაავადებები, რომლებმაც შეიძლება გამოიწვიოს პათოგენეზური დისლიპიდემიის ამ ან სხვა ფორმის პროვოცირება, არის:
- შაქრიანი დიაბეტი
- ჰიპოთირეოზი
- ღვიძლის დიფუზური დაავადებები.
ალიმენტური დისლიპიდემიის დიაგნოზი ემყარება საკვებთან ერთად ქოლესტერინის ჭარბი მოხმარების დადასტურებულ ფაქტს. დისლიპიდემიის მსგავსი ვარიანტი შეიძლება იყოს გარდამავალი, რომლის დროსაც ქოლესტერინი იზრდება მცირე ხნით, და ეს განპირობებულია დიდი რაოდენობით ცხიმოვანი საკვების ერთჯერადი გამოყენებით.
უმეტეს შემთხვევაში, დისლიპიდემია დიაგნოზირებულია მხოლოდ სისხლში ქოლესტერინის ფრაქციების გახანგრძლივებული მომატებით. და ეს იმისდა მიუხედავად, რომ მთელს მსოფლიოში ადამიანთა მნიშვნელოვან ნაწილს აქვს პათოლოგია.
სიმპტომოტოლოგია
დისლიპიდემია დიაგნოზირებულია ექსკლუზიურად ლაბორატორიაში. ამ მიზეზით, დაავადება შეიძლება გამოვლენილი იყოს მხოლოდ ლაბორატორიული ჩვენების საფუძველზე. ამის გამო, კლინიკური სიმპტომები არ იკავებს წამყვან პოზიციას.
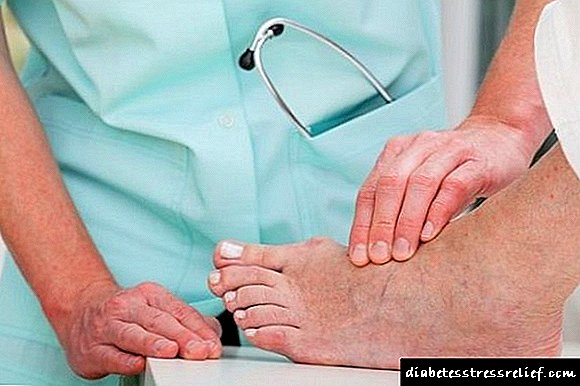
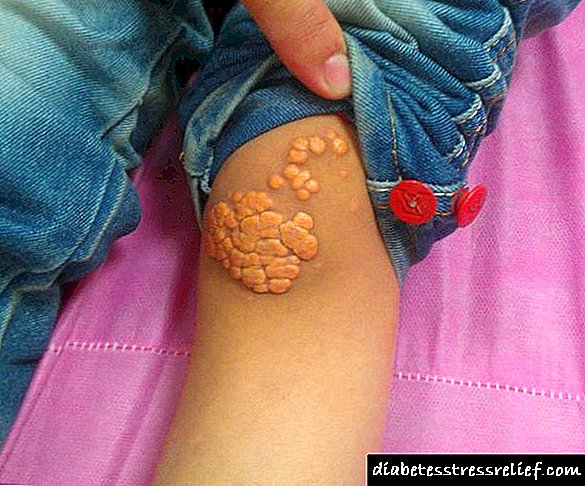
გამოცდილი სპეციალისტები, თუმცა, პაციენტის ვიზუალური გამოკვლევითაც კი, რომელიც დიდი ხნის განმავლობაში განიცდის დისლიპიდემიას, შეიძლება ეჭვობდეს ამ დაავადებაში. ასეთი სპეციფიკური კლინიკური მარკერები მოიცავს xanthomas - მცირე ბეჭედებს კანზე. ქსანტომების ლოკალიზაციის საყვარელი ადგილებია,
- ფეხების ერთადერთი,
- მუხლზე სახსრები და ხელები
- უკანა ნაწილები.
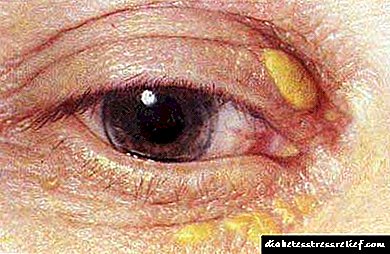
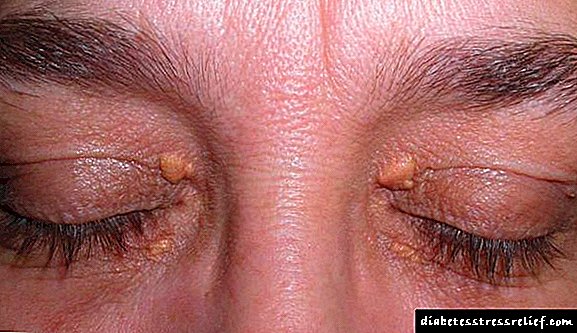
 ქოლესტერინის გადაჭარბებულ დაგროვებას, რაც გამოიხატება სხვადასხვა ფრაქციების სახით, თან ახლავს ქსანთელაზმის გამოჩენა. ეს არის სხვადასხვა ზომის ყვითელი ნეოპლაზმები, რომლებიც მდებარეობს ქუთუთოებზე. Xanthelasms- ს აქვს მკვრივი სტრუქტურა, მათი შინაგანი შინაარსი ქოლესტერინია.
ქოლესტერინის გადაჭარბებულ დაგროვებას, რაც გამოიხატება სხვადასხვა ფრაქციების სახით, თან ახლავს ქსანთელაზმის გამოჩენა. ეს არის სხვადასხვა ზომის ყვითელი ნეოპლაზმები, რომლებიც მდებარეობს ქუთუთოებზე. Xanthelasms- ს აქვს მკვრივი სტრუქტურა, მათი შინაგანი შინაარსი ქოლესტერინია.
დისლიპიდემიის მემკვიდრეობითი ბუნებით, რქოვანას ლიპოიდური თაღი ხდება. ეს არის მოთეთრო რგოლი, რომელიც მდებარეობს რქოვანას გარე კიდეზე.
კლინიკური გამოვლინებების სიღარიბის მიუხედავად, დისლიპიდემიის დიაგნოზი შესაძლებელია ამბულატორიულ საფუძველზეც კი. ეს კომპლექსი მოიცავს სხვადასხვა მიმართულებების კვლევებს.
დღეს ყველაზე პოპულარული ლაბორატორიული ანალიზით, რომლის მონაცემებზეც სპეციალისტი მოელის, დისლიპიდემიის დიაგნოზის დასმისას, პაციენტის ლიპიდური პროფილია. ამ ტერმინით იგულისხმება:
- სხვადასხვა ქოლესტერინის ფრაქციების კონცენტრაციის განსაზღვრა,
- ათეროსგენურობის ღირებულების დადგენა.
ორივე ეს მაჩვენებელი მიუთითებს პაციენტში ათეროსკლეროზული დაავადების მაღალ რისკზე. გამომდინარე იქიდან, რომ დისლიპიდემიის კლინიკური ფორმების ძირითადი რაოდენობა მემკვიდრეობითი პათოლოგიაა, დღეს პაციენტთა გენეტიკური გამოკვლევა, რომელთაც აქვთ დეფექტური გენების დადგენა, სტანდარტული გამოკვლევაა. გარდა ამისა, შეგიძლიათ გამოიყენოთ ინსტრუმენტი ქოლესტერინის გაზომვისთვის და გაზომვები მიიღოთ სახლში.
დაავადების სახეები
დაავადების ფორმების საერთაშორისო კლასიფიკაცია შემუშავებულია იმ ინფორმაციის საფუძველზე, რომლის შესახებაც ცხიმის განსაკუთრებული ნაწილი იზრდება პაციენტის სისხლში. ყველა დისლიპიდემია იყოფა იზოლირებულ და კომბინირებულად.
- იზოლირებულია ისეთები, სადაც იზრდება ლიპოპროტეინების ინდიკატორები, რომლებიც ქოლესტერინის ფრაქციებია.
- კომბინირებული - ამ დისლიპიდემიასთან ერთად, ქოლესტერინის გარდა, აღინიშნება ტრიგლიცერიდების მატებაც.
დისლიპიდემიის გასხვავების ფართო ვარიანტია ფრედრიქსონის კლასიფიკაცია, რომლის მიხედვითაც ეს პათოლოგია დაყოფილია ხუთ ტიპად:
- მემკვიდრეობითი პირველადი ჰიპერქილომიკრონემია, სხვადასხვა ტიპის 1 დისლიპიდემია. დაავადებას თან ახლავს მხოლოდ ქილომიკრონების სიჩქარის მომატება, რომელიც შედგება ტრიგლიცერიდების 90% და ქოლესტერინის 10% -ით. იმ ფაქტს, რომ დისლიპიდემიის ამ ვარიანტს ვერასოდეს გახდება მთავარი გულისა და სისხლძარღვების ათეროსკლეროზული დაზიანებების განვითარებისათვის, დამაიმედებელია.
- დისლიპიდემიის მეორე ტიპს ახასიათებს მხოლოდ დაბალი სიმკვრივის ლიპოპროტეინების ინდიკატორების ზრდა, რომლებიც დაკავშირებულია ქოლესტერინის ფრაქციებთან, ათეროსგენურობის მაღალი დონით. ამ ტიპის დაავადება პოლიგენიკურია, რადგან დისლიპიდემიური დისბალანსის წარმოქმნა მოითხოვს მემკვიდრეობითი დეფექტური გენის და გარემოზე მავნე გარემო ფაქტორების ერთობლიობას. ტიპი 2 დისლიპიდემიის გამორჩეული მახასიათებელია ის ფაქტი, რომ პაციენტი ამაღლებს არა მხოლოდ დაბალი სიმკვრივის ლიპოპროტეინების დონეს, არამედ ტრიგლიცერიდების დონეს.
- დისლიპიდემიის მესამე ტიპი ხასიათდება პაციენტში გარეგნობით, ძალიან დაბალი სიმკვრივის ლიპოპროტეინების მაღალი მაჩვენებლით, ამას თან ახლავს არტერიოსკლეროზული სისხლძარღვთა დაზიანების მაღალი ალბათობა.
- მეოთხე ტიპთან ერთად, ასევე აღინიშნება ძალიან დაბალი სიმკვრივის ლიპოპროტეინების დონის მატება. მაგრამ ამ შემთხვევაში, ვითარება ვითარდება არა მემკვიდრეობითი ფაქტორების გამო, არამედ ენდოგენური მიზეზების გამო.
- დისლიპიდემიის მეხუთე სახეობა არის სისხლში ქლომიკრონების რაოდენობის მომატება, რაც კომბინირებულია ძალიან დაბალი სიმკვრივის ლიპოპროტეინების რაოდენობის მატებასთან.
საერთაშორისო კლასიფიკაციაში დისლიპიდემიური დარღვევების ლაბორატორიული ტიპების მრავალფეროვნების გამო, ამ პათოლოგიის რამდენიმე ტიპი არსებობს. ამასთან, 10 მკგ-მდე დისლიპიდემიას აქვს ერთი კოდი E78.
თერაპიული და პროფილაქტიკური ზომები, რომლებიც მიმართულია დაავადების სიმპტომების აღმოფხვრაზე, ძალიან მრავალფეროვანია. ისინი შედგება არა მხოლოდ ნარკოტიკების გასწორებაში, არამედ დიეტოლოგის ინსტრუქციის შესაბამისად, ცხოვრების წესის ცვლილების პროცესში.
ყურადღება მიაქციე! არა-წამალზე ორიენტირებული რეკომენდაციების დაცვა უნდა მოხდეს როგორც დაავადების მემკვიდრეობითი ტიპების მიმართ (პროგრესის თავიდან ასაცილებლად), ასევე მეორადი ფორმების მიმართ. მეორადი დისლიპიდემიის მკურნალობისთვის აუცილებელია მისი აღმოფხვრის საწყისი მიზეზების აღმოფხვრა, ანუ ქრონიკული პათოლოგია.
მედიკამენტების მთავარი სია, რომლებიც მიმართულია ქოლესტერინის დაქვემდებარებაში და მისი ყველა სახის ფრაქციისთვის არის ნაღვლის მჟავების და სტატინების სეკრეტორები, ქოლესტერინის ტაბლეტები. ძალიან დაბალი სიმკვრივის მაღალი დონის ლიპოპროტეინების და ტრიგლიცერიდების, ფიბრატების და ნიკოტინის მჟავის გასწორების მიზნით გამოიყენება.
მედიკამენტები, რომლებიც სტატინის ჯგუფის შემადგენლობაში შედიან, არის მონოკალინის ანტიბიოტიკები, რომელთა მოქმედება ვრცელდება ფერმენტის საქმიანობის სპეციალურ ინჰიბირებაზე, რაც ზრდის ღვიძლის მიერ ქოლესტერინის ფრაქციების წარმოებას.
 მედიკამენტები Atorvastatin, Lovastatin, Pravastatin, რომლებიც სტატინის ჯგუფის შემადგენლობაში შედიან, დღეს განვითარებულია როგორც მიკრობიოლოგიური, ისე სინთეზური მეთოდით. დისლიპიდემიის მკურნალობა სტატინებთან ერთად თან ახლავს ქოლესტერინის ხანგრძლივ სტაბილურ შემცირებას არა მხოლოდ ზოგადად, არამედ დაბალი სიმკვრივის ქოლესტერინში. ეს დიდ როლს ასრულებს არტერიოსკლეროზის პროფილაქტიკაში.
მედიკამენტები Atorvastatin, Lovastatin, Pravastatin, რომლებიც სტატინის ჯგუფის შემადგენლობაში შედიან, დღეს განვითარებულია როგორც მიკრობიოლოგიური, ისე სინთეზური მეთოდით. დისლიპიდემიის მკურნალობა სტატინებთან ერთად თან ახლავს ქოლესტერინის ხანგრძლივ სტაბილურ შემცირებას არა მხოლოდ ზოგადად, არამედ დაბალი სიმკვრივის ქოლესტერინში. ეს დიდ როლს ასრულებს არტერიოსკლეროზის პროფილაქტიკაში.
სტატინების გამოყენებაში უპირატესობა განპირობებულია იმითაც, რომ ამგვარ მკურნალობას აქვს არა მხოლოდ ლიპიდების შემამცირებელი მოქმედება, არამედ პლიოტროპული მოქმედებებიც, გემების ანთებითი პროცესების ჩახშობის ფუნქციის გაუმჯობესების ფორმით.
თუ სტატინებთან მონოთერაპია არ მოიტანს დადებით შედეგს, კომპლექსური თერაპია ინიშნება ნაღვლის მჟავების სეპრესანტების გამოყენებით, მაგალითად, Colestipol ან Cholestyramine დოზით 4 გ. დღეში ზეპირად.
ნარკოტიკების ამ ჯგუფს უშუალო გავლენა აქვს ქოლესტერინის სინთეზზე. ეს ხდება ორგანიზმიდან ნაღვლის მჟავების ექსკრეციის გაზრდით და ქოლესტერინის ფრაქციებისგან მათი შემდგომი წარმოქმნით.
მნიშვნელოვანი ჰიპერტრიგლიცერიდემია და ქრონიკული კოლიტი არის სრული უკუჩვენებები ნაღვლის მჟავას სეკრეტორების გამოყენებისთვის. იზოლირებულ ჰიპერტრიგლიცერიდემიაში იყენებენ ფიბრატებს, მაგალითად, ციპროფიბრატს - 100 მგ დღეში.
იმის გამო, რომ წამლების ამ ჯგუფმა შეიძლება გამოიწვიოს ქოლესტერინის ქვები ნაღვლის ბუშტის ღრუში, ყველა პაციენტი, ვინც დიდი ხნის განმავლობაში იღებდა ფიბრატს, რეგულარულად უნდა გაიაროს ულტრაბგერა.
გარდა ამისა, თუ მე -5 ტიპის დისლიპიდემია თან ახლავს პანკრეატიტს, მიზანშეწონილია გამოიყენოთ ნიკოტინის მჟავა - 2 გ დღეში.
მაგრამ ამ ნივთიერებას აქვს გვერდითი ეფექტი, რომელიც არ იძლევა ნიკოტინის მჟავას ფართო გამოყენებას დისლიპიდემიასთან ბრძოლაში. რეაქცია გამოიხატება, როგორც კანის სიწითლე ზედა ორგანოსა და თავში.
დიეტური რეკომენდაციები
დისლიპიდემიის ნებისმიერი ფორმით დაავადებული პაციენტის დიეტაზე კორექტირების დანერგვა მიზნად ისახავს:
- სისხლძარღვთა და გულის პათოლოგიების წარმოქმნის და პროგრესირების რისკის აღმოფხვრა,
- სისხლში გლუკოზის დონის ნორმალიზება,
- ლიპიდების დონის გაუმჯობესება,
- თრომბოფლებიტის პროფილაქტიკა.
დისლიპიდემიის მთავარი რისკ ჯგუფში შედის გაუმჯობესებული კვების მქონე პირები, შესაბამისად, პირველი პრიორიტეტის მკურნალობა პაციენტის კვების ქცევის ნორმალიზებაა. დიეტის სახელმძღვანელო მითითებებში ნათქვამია, რომ დისლიპიდემიის მქონე პაციენტის ყოველდღიური დიეტა მკვეთრად უნდა ზღუდავს ცხოველების ცხიმების მიღებას.
ხორცპროდუქტებზე ნებადართულია დიეტაში შეყვანა მხოლოდ კვირაში ერთხელ, და იმისთვის, რომ სხეული ცილით გამდიდრდეს, საზღვაო თევზი უნდა მოიხმარდეს მისაღები რაოდენობით. დისლიპიდემიური დარღვევების მქონე პაციენტების მენიუ უნდა იყოს მდიდარი ხილისა და ბოსტნეულის კერძებით, რომლებიც შეიცავს მნიშვნელოვან საკვებს და ბოჭკოებს.
ზოგადი ინფორმაცია დაავადების შესახებ
თუ ლიპიდების დონე ზედმეტად არის ამაღლებული, მაშინ პათოლოგიას ეწოდება ჰიპერლიპიდემია. დაავადების განვითარებაზე გავლენას ახდენს ცხოვრების წესი, დიეტა, გარკვეული წამლების მიღება, საქმიანობის ნაკლებობა და ცუდი ჩვევები.
დისლიპიდემია მიუთითებს ცხიმის ელემენტების ბალანსის დარღვევაზე. ეს დაბალი მოლეკულური წონის ნაერთები ღვიძლში სინთეზირდება ყველა უჯრედულ და ქსოვილულ სტრუქტურაში შემდგომში ტრანსპორტირებით ლიპოპროტეინებით - ლიპიდური ცილის კომპოზიციის კომპლექსური კომპლექსებით. შეიძლება სამი ტიპის კლასიფიკაცია, რომელშიც დაბალი, მაღალი ან ძალიან დაბალი სიმკვრივეა.
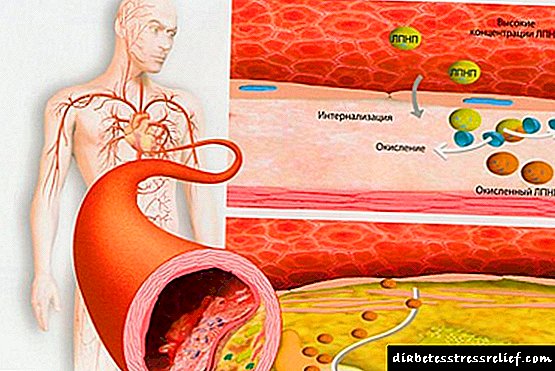
LDL და VLDL არის დიდი სტრუქტურები, რომლებსაც აქვთ გამოხატული უნარი, რომ შეიტანონ ქოლესტერინის ნალექში. ისინი იწვევენ სისხლძარღვთა საწოლისა და გულის დაავადებებს და ეს ქოლესტერინი "ცუდია". LDL პროვოცირებას ახდენს ენდოთელიუმზე დაფების წარმოქმნაზე, რაც ამცირებს სისხლძარღვთა სანათურს.
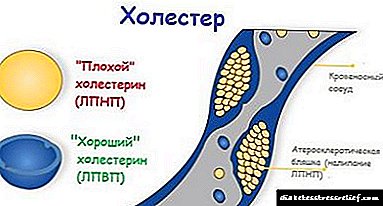
HDL არის მოლეკულა, რომელიც წყალში იხსნება და ხელს უწყობს ქოლესტერინის მოცილებას, ხელს უშლის გემებში მის დეპონირებას. ღვიძლში, ისინი შეიძლება გარდაიქმნას ნაღვლის მჟავებად, სხეული ნაწლავის საშუალებით გადადის.
ათეროგენული მნიშვნელობა (კოეფიციენტი) არის LDL და VLDL თანხის თანაფარდობა მაღალი სიმკვრივის კომპონენტებთან. ჰიპერქოლესტერინემია არის სისხლში ასეთი ელემენტების რაოდენობის ჭარბი რაოდენობა.
ამ პრობლემების ფონზე, ისევე როგორც დისლიპიდემია, შეიძლება მოხდეს ათეროსკლეროზი, რაც იწვევს ქსოვილების ჰიპოქსიას. ამ მდგომარეობის იდენტიფიცირებისთვის საკმარისია სისხლის ნიმუშების ანალიზი და ლიპიდური მეტაბოლიზმის შეფასება.
დისბალანსის შესახებ ისინი ამბობენ, როდესაც:

- ქოლესტერინი (სულ) აღემატება 6.3 მმოლ / ლ.
- KA აღემატება 3-ს.
- TG- ზე მეტი 2.5 მმოლ / ლ.
- LDL აღემატება 3 მმოლ / ლ.
- HDL არანაკლებ 1 მმოლ / ლ მამაკაცებში და 1.2 მმოლ / ლ ქვემოთ ქალებში.
პათოლოგიის ფაქტორები
დაავადების წარმოქმნის მიზეზები შეიძლება დაიყოს რამდენიმე ჯგუფად:
- მემკვიდრეობითი მიდრეკილება. პირველადი დისლიპიდემია ძირითადად გადადის მშობლებიდან, რომლებსაც აქვთ დნმ-ის არანორმალური ელემენტი, რომლებიც პასუხისმგებელნი არიან ქოლესტერინის სინთეზზე.
- მეორადი დისლიპიდემიის გამომწვევი ფაქტორები გვხვდება:
- ჰიპოთირეოზიით, როდესაც ფარისებრი ჯირკვლის ფუნქციონირება მცირდება.
- შაქრიანი დიაბეტის მქონე პაციენტებში, როდესაც გლუკოზის გადამუშავება არის დაქვეითებული.
- თუ არსებობს ღვიძლის დაავადება ობსტრუქციის მდგომარეობაში, როდესაც ნაღვლის გადინება შეფერხებულია.
- გარკვეული მედიკამენტების გამოყენებით.
- შეცდომები კვების პროცესში. აქ ორი ფორმა გამოირჩევა: დროებითი და მუდმივი. პირველს ახასიათებს ჰიპერქოლესტერინემია, ცხიმოვანი საკვების მნიშვნელოვანი მოხმარების შემდეგ დაუყოვნებლივ ან დღეში. მუდმივი ალიმენტური პათოლოგია აღინიშნება იმ პირებში, რომლებიც რეგულარულად მოიხმარენ საკვებს დიდი რაოდენობით ცხოველური ცხიმებით.
რისკის ჯგუფი
გასათვალისწინებელია, რომ ათეროსკლეროზის პროგრესირების პროვოცირების ფაქტორები დისლიპიდემიის ფორმირებაში მონაწილეობენ. ისინი შეიძლება დაიყოს მოდიფიცირებად და არამოდიფიცირებად. არსებობს რისკების ჯგუფი, რომლებიც ყველაზე მგრძნობიარე არიან დაავადების განვითარებაში.

- არასათანადო დიეტა, რომელშიც უპირატესად ცხიმოვანი ქოლესტერინის საკვები ჭარბობს.
- Sedentary ცხოვრების წესი.
- სტრესის არსებობა.
- ცუდი ჩვევები: ალკოჰოლი, მოწევა.
- სიმსუქნე
- არტერიული წნევა.
- დიაბეტის დეკომპენსაცია.
ეს ფაქტორები ექვემდებარება კორექტირებას, თუ სასურველია პაციენტი.
გაუუმჯობესებელი მიზეზების შეცვლა შეუძლებელია. ისინი დამახასიათებელია 45 წელზე უფროსი ასაკის მამაკაცებისთვის.ოჯახური ისტორიის მქონე პირები, რომლებსაც ჰქონდათ ათეროსკლეროზის ადრეული დაწყების შემთხვევები, დისლიპიდემია, გულის შეტევა, ინსულტი, მოულოდნელი სიკვდილი, ასევე მგრძნობიარეა დაავადებების მიმართ.
ავადმყოფობის ნიშნები
გარე სიმპტომები შეიძლება გამოვლინდეს, როგორც:
- ქსანთომა. ეს არის ნოდულები, რომლებიც შეხებით მჭიდროა, რომლებიც შეიცავს ქოლესტერინის ნაწილაკებს. ისინი განლაგებულია tendon ფენების ზემოთ. ყველაზე ხშირად ისინი გვხვდება ხელებზე, ნაკლებად ხშირად ისინი ჩნდება პალმებსა და ძირებზე, კანის უკან ან სხვა მხარეებზე.
- Xanthelasma ისინი ქუთუთოების ნაკეცების ქვეშ ქოლესტერინის დაგროვებაში ჩნდებიან. გარეგნულად ისინი ჰგავს მოყვითალო ელფერით ან კანის ნორმალურ ფერს.
- რქოვანას ლიპოიდური რკალი. გარეგნულად, ეს არის რგოლი, რომელიც დეპონირდება თვალის რქოვანას კიდეზე. ეს არის თეთრი ან ნაცრისფერი. თუ პრობლემები წარმოიქმნება პაციენტებში, რომლებიც ჯერ კიდევ არ არიან 50 წლის ასაკში, მაშინ ეს ვარაუდობს, რომ დაავადების მიზეზი არის მემკვიდრეობითი დისლიპიდემია.
დაავადებას აქვს თავისებურება, რომ არ გამოჩნდეს დიდი ხნის განმავლობაში, როდესაც სხეულისთვის უკვე მნიშვნელოვანი ზიანი მიაყენა. პათოლოგიის ადრეულ ეტაპზე პრობლემის იდენტიფიცირება შესაძლებელია ლიპიდური ანალიზის ჩატარებისას.
დარღვევები ემყარება მეტაბოლურ სინდრომს, ზოგადად, ეს არის ცხიმის მეტაბოლიზმის და არტერიული წნევის ნორმალიზებას შორის წარუმატებლობის კომპლექსი. დამახასიათებელი გამოვლინებები შეიძლება იყოს სისხლის ტესტირებაში ლიპიდების ოდენობის ცვლილება, ჰიპერტენზია, ჰიპერგლიკემია, ჰემოსტაზის შეცდომები.
დაავადებათა კლასიფიკაცია
ლიპიდების რაოდენობაზე დაყრდნობით, ამ ტიპის პათოლოგია გამოირჩევა:
- იზოლირებული ჰიპერქოლესტერინემია, როდესაც მომატებულია ქოლესტერინი, რომელიც ლიპოპროტეინების ნაწილია.
- შერეული ჰიპერლიპიდემია, როდესაც ანალიზით ვლინდება ქოლესტერინის და ტრიგლიცერიდების მომატება.
დისლიპიდემია დაავადების მექანიზმით შეიძლება იყოს პირველადი (ეს მოიცავს მემკვიდრეობითი პათოლოგიებს) ან მეორეხარისხოვანს, რომელიც გამოჩნდა არასასურველი ფაქტორების გავლენის ქვეშ.
გარდა ამისა, არსებობს კლასიფიკაცია ფრედრიქსონის მიხედვით, რომელშიც ავადმყოფობის ტიპები დამოკიდებულია ლიპიდების ტიპზე, რომელიც ამაღლებულია. უმეტეს შემთხვევაში, დაავადებამ შეიძლება გამოიწვიოს ათეროსკლეროზი. განასხვავებენ შემდეგ ფორმებს:
- მემკვიდრეობითი ჰიპერქილომიკრონემია. იგი განსხვავდება იმით, რომ მხოლოდ ქილომიკრონები ამაღლებულია სისხლის ტესტში. ეს არის ერთადერთი ქვესახეობა, რომელშიც ათეროსკლეროზის განვითარების რისკი მინიმალურია.
- 2a ხედი - ეს არის მემკვიდრეობითი ჰიპერქოლესტერინემია, ან წარმოიქმნება არასასურველი გარე ფაქტორების გავლენის ქვეშ. ამავდროულად, LDL მაჩვენებლები იზრდება.
- 2 ბ ტიპის, ეს მოიცავს კომბინირებულ ჰიპერლიპიდემიას, როდესაც ძალიან დაბალი და დაბალი სიმკვრივის ლიპოპროტეინები იზრდება, აგრეთვე ტრიგლიცერიდები.
- მესამე ტიპი არის მემკვიდრეობითი დისბეტა ლიპოპროტეინემია, როდესაც აღინიშნება LDL.
- მე -4 ტიპს ენდოგენური ჰიპერლიპიდემია ეწოდება, ხოლო იზრდება ძალიან დაბალი სიმკვრივის ლიპოპროტეინების დონე.
- ბოლო 5 სახეობა მოიცავს მემკვიდრეობითი ჰიპერტრიგლიცერიდემია, რომლის დროსაც იზრდება ქილომიკრონები და ძალიან დაბალი სიმკვრივის ლიპოპროტეინები.
დიაგნოსტიკა
უმეტეს შემთხვევაში, დისლიპიდემია შეიძლება გამოვლინდეს სპეციალური გამოკვლევების სერიის ჩატარებით. საბოლოო დიაგნოზის დადგენა ხდება შემდეგში:
- პირველადი გამოკვლევა საჩივრებისა და ანამნეზის შეგროვებით მიმდინარეობს. ექიმი ცდილობს პაციენტში დაადგინოს დაავადების დამახასიათებელი ნიშნები, ასევე შეისწავლოს ინფორმაცია მემკვიდრეობითი და გადაცემული პათოლოგიების შესახებ.
- ვლინდება Xanthelasm, xanthoma და რქოვანას ლიპიდური თაღის არსებობა.
- ანალიზს სისხლი და შარდი.
- აღებულია ლიპიდური პროფილი. ეს ხელს უწყობს ათეროსგენური კოეფიციენტის განსაზღვრას.
- M და G იმუნოგლობულინების სისხლში გამოვლენილია.
დაავადების მკურნალობა
ცხიმის მეტაბოლიზმის ნორმალიზებისთვის, ექიმებს შეუძლიათ დანიშნონ სპეციალური მედიკამენტები, დიეტა საკვები, აქტიური ცხოვრების წესი და ტრადიციული მედიცინის მეთოდები.
სამკურნალო საშუალებაა:
- სტატინები არის მედიკამენტები, რომლებიც ხელს უწყობენ ღვიძლის უჯრედებში ქოლესტერინის ბიოსინთეზს დაქვეითებას. ამ პრეპარატებს აქვთ ანთების საწინააღმდეგო ეფექტი. ყველაზე გავრცელებულია ატორვასტატინი, ლოვასტატინი, ფლვასტატინი.
- ტრიგლიცერიდების ამაღლებისთვის დადგენილი ფიბრატები. მკურნალობა ხელს უწყობს HDL– ის ზრდას, რაც ხელს უშლის ათეროსკლეროზის გაჩენას. ყველაზე ეფექტურია სტატინებისა და ფიბრატების ერთობლიობა, თუმცა შეიძლება სერიოზული უსიამოვნო შედეგები, როგორიცაა მიოპათია. ამ ჯგუფიდან იყენებენ კლოფიბრატს, ფენოფიბრატს.
- ნიკოტინის მჟავა ნიაცინის შემადგენლობაში, ენდურაცინი. ამ პრეპარატებს აქვთ ლიპიდების შემამცირებელი თვისება.
- პოლიუჯერი ცხიმოვანი მჟავები, ომეგა -3. მათი ნახვა შესაძლებელია თევზის ზეთში. ეს მკურნალობა ხელს უწყობს სისხლის ქოლესტერინის, ლიპიდების, LDL და VLDL შემცირებას. ასეთი მედიკამენტები ანტი-ათეროგენულია, შეუძლია გააუმჯობესოს სისხლის რევოლოგია და შეაჩეროს სისხლის შედედების წარმოქმნა.
- ქოლესტერინის შეწოვის ინჰიბიტორები, რომლებიც ხელს უწყობენ წვრილ ნაწლავში შეწოვის შეჩერებას. ყველაზე ცნობილი პრეპარატია Ezetimibe.
- ფისები ნაღვლის მჟავების შეერთებისთვის: კოლესტიპოლი, ქოლესტირამინი. ეს პრეპარატები საჭიროა, როგორც ჰიპერლიპიდემიის მონოთერაპია, ან სხვა ჰიპოქოლესტერინემიური მედიკამენტების კომპლექსური მკურნალობის ნაწილი.
სახლის მეთოდები
ხალხური საშუალებები ხელს უწყობს ქოლესტერინის შემცირებას და სისხლძარღვების მდგომარეობის გაუმჯობესებას. მათი გამოყენება შეიძლება, როგორც დამატებითი დახმარება.
ყველაზე გავრცელებული მეთოდებია:

- კარტოფილის წვენის მიღება. ის ყოველდღიურად უნდა სვამდეს ცარიელ კუჭზე. ამისათვის, ნედლეული კარტოფილი გახეხილია, გარეცხილი და რუბლს შეადგენს, შინაარსი შესუსტებულია. შედეგად მიღებული სასმელი სუფთაა.
- ლიმნის, თაფლის, მცენარეული ზეთის ნაზავი. აუცილებელია ასეთი მედიკამენტის დალევა დიდი ხნის განმავლობაში, მინიმუმ 2-3 თვის განმავლობაში.
- მელისა ჩაი. ის ამშვიდებს და ტონავს კარგად, აუმჯობესებს ტვინისა და გულის სისხლძარღვებს.
- უჯრები ჭინჭრით. ამისათვის ახლად დაჭრილი მცენარე მოთავსებულია ცხელ აბაზანაში. ნახევარი საათის განმავლობაში დაჟინებით მოითხოვდნენ მათ საჭირო ტემპერატურას და ფეხები ამ წყალში ჩაეფლო. ეს ხელს უწყობს ათეროსკლეროზის გაჩერებას ქვედა კიდურებში.
დაავადების კვების პრინციპები
ამ პათოლოგიის მქონე დიეტა აუცილებელია ქოლესტერინის შემცირებისთვის. დაბალანსებული დიეტა ხელს უწყობს ჭარბი წონის შემცირებას და სისხლში გლუკოზის ნორმალიზებას.
როდესაც დისლიპიდემიური სინდრომი აღინიშნება, პაციენტმა თავი უნდა შეიკავოს მოხმარებული ცხოველური ცხიმების დიდი რაოდენობით.
არ უნდა გამოვრიცხოთ დიეტა, არაჟანი, კვერცხის გული, კარაქი, ცხიმოვანი ხორცი, ძეხვეული, ძეხვეული, ნაყენი, shrimp, squid, ხიზილალა, ყველი.
იმის უზრუნველსაყოფად, რომ კვება რჩება სრულყოფილი, შეგიძლიათ შეცვალოთ ცხოველური ცხიმები მცენარეული ცხიმებით. სასარგებლო იქნება პაციენტებისთვის სიმინდის, მზესუმზირის, ბამბის, ცაცხვის, სოიოს ზეთის მიღება.
გარდა ამისა, აუცილებელია მცენარეული წარმოშობის სხვა საკვების დანერგვა, კერძოდ:

- ხილი, კენკრა, ბოსტნეული, პარკოსნები. ყველა ეს ნივთიერება შეიცავს დიეტურ ბოჭკოებს, რაც დღეში მინიმუმ 30 გ მოითხოვს.
- ყველის და სოიოს ზეთი, რომელიც შეიცავს სტანოლებს. მათი ყოველდღიური რაოდენობა უნდა იყოს 3 გ.
- ახალი ქლიავი, გარგარი, ატამი, შავი მოცხარი, ჭარხალი, სტაფილო. ეს პროდუქტები მდიდარია პექტინებით. დღის განმავლობაში თქვენ უნდა ჭამოთ დაახლოებით 15 გრ ასეთი საკვები.
დიზლიპიდემიის დროს დიეტის ძირითადი რეკომენდაციები შეესაბამება რამდენიმე წესს:
- რეგულარული მიღება ხილი, ბოსტნეული, კენკრა.
- პოლიუჯერი ცხიმების, მონო - და გაჯერებული პრეპარატების გამოყენება უნდა მოხდეს 1: 1: 1 თანაფარდობით.
- მაღალი ცხიმოვანი რძის პროდუქტების შეზღუდვა.
- 7 დღეში კვერცხუჯრედის მოხმარება შეამცირეთ 3-მდე.
ალკოჰოლის ბოროტად გამოყენება უკუნაჩვენებია, თუმცა მშრალი წითელი ღვინო, რომელიც მცირე რაოდენობით მიიღება ჭამის წინ, სასარგებლოა პაციენტებისთვის.
პათოლოგიის გართულებები
დაავადების ყველა უარყოფითი შედეგი შეიძლება დაიყოს მწვავე და ქრონიკულად. პირველი მოიცავს ინსულტს, მიოკარდიუმის ინფარქტს. პათოლოგია სწრაფად ვითარდება და ძალიან ხშირად ფატალურია.
ქრონიკულ გართულებებს მიეკუთვნება სისხლის შედედება, არითმია, ჰიპერტენზია, აორტის სარქვლის სტენოზი, თირკმლის უკმარისობა, სტენოკარდიის პერექტისი, ტროფიკული წყლულები, წყვეტილი კლაუვიკაციის სინდრომი.
იმის გათვალისწინებით, თუ სისხლძარღვთა დაზიანება აღინიშნება ათეროსკლეროზული დაფების დაგროვების გამო, ათეროსკლეროზი გამოირჩევა:
- აორტა ეს იწვევს არტერიულ ჰიპერტენზიას, ზოგიერთ შემთხვევაში მას შეუძლია გულის დეფექტების პროვოცირება, აორტის სარქვლის უკმარისობა, სტენოზი.
- სისხლძარღვები. შეიძლება გამოიწვიოს მიოკარდიუმის ინფარქტი, გულის რითმის უკმარისობა, გულის დაავადება ან გულის უკმარისობა.
- ცერებრალური გემები. ამავე დროს, ორგანოს აქტივობა გაუარესდება. სისხლძარღვთა ბლოკირება შეიძლება მოხდეს, რამაც გამოიწვია იშემია და ინსულტი.
- თირკმლის არტერიები. იგი ვლინდება ჰიპერტენზიის დროს.
- ნაწლავის არტერიები. ხშირად იწვევს ნაწლავის ინფარქტს.
- ქვედა კიდურების გემები. შეიძლება გამოიწვიოს წყვეტილი კუჭი ან წყლული.
არა ნარკოტიკების მკურნალობა
არ არის მიზანშეწონილი, დისლიპიდემიის მკურნალობა მედიკამენტებით, მედიკამენტური საშუალებების გამოყენების გარეშე. ყოველივე ამის შემდეგ, დიეტის, სამუშაოსა და დასვენების რეგულირებით, ასევე ფიზიკური დატვირთვით, შეგიძლიათ მიაღწიოთ ძალიან კარგ თერაპიულ ეფექტს. ამისათვის თქვენ უნდა:
- შეამცირეთ ცხოველური ცხიმების რაოდენობა ყოველდღიურ დიეტაში და ზოგჯერ მთლიანად მიატოვეთ ისინი,
- სხეულის წონის ნორმალიზება
- გაზრდის ფიზიკური დატვირთვა, რომელიც შეესაბამება პაციენტის სიძლიერეს და შესაძლებლობებს,
- გადახვიდეთ დაბალანსებულ, გამაგრებულ და წილად დიეტაზე,
- მკვეთრად შეზღუდავს ან მთლიანად მიატოვებს ალკოჰოლის გამოყენებას, რაც ზრდის ტრიგლიცერიდების რაოდენობას პაციენტის სისხლში, ხელს უწყობს სისხლძარღვების კედლების გასქელებას და აჩქარებს ათეროსკლეროზის განვითარებას.
- მოწევა ასევე მნიშვნელოვან როლს ასრულებს ამ დაავადების განვითარებაში.

დიეტა თერაპია
როგორც ზემოთ აღინიშნა, დისლიპიდემიის დიეტა არის ეფექტური მკურნალობის ერთ-ერთი მთავარი ფაქტორი. დიეტა არ არის დროებითი ფენომენი, მაგრამ ის ცხოვრების წესი და კვება, რომელზეც დაფუძნებულია ათეროსკლეროზის პროფილაქტიკა. ამ დაავადების დიეტა მიზნად ისახავს პაციენტს და აქვს რამდენიმე პრინციპი:
- შეზღუდავთ ცხიმოვანი ჯიშის ხორცის, თევზის, ლორდის, ხახვის, კარაქის, რძის პროდუქტების ცხიმოვანი სახეობების, სამრეწველო ყველის, ძეხვითა და ძეხვეულის გამოყენება
- გაამდიდრეთ თქვენი დიეტა ცხიმებით, მცენარეული წარმოშობით, ბოსტნეულით, ხილით, ფრინველისა და თევზის უცხიმო ჯიშებით,
- ცხიმიანი რძის პროდუქტები ასევე მითითებულია ამ ტიპის დაავადებაზე,
- , მცირე ნაწილებში, რეგულარული ინტერვალებით.
ექსტრაკორპორული მკურნალობა
ასეთი მკურნალობა გამოიყენება ადამიანის სხეულის გარეთ სისხლის თვისებების და შემადგენლობის შესაცვლელად. მძიმე ათეროსგენული დისლიპიდემია არის ამ მეთოდის გამოყენების მითითება. მართლაც, ათეროსკლეროზული დისლიპიდემია არის გულ-სისხლძარღვთა დაავადებების სახით გართულებების განვითარება.
შესაძლო გართულებები და შედეგები
დაავადება განკურნებადია, მაგრამ ეს პროცესი საკმაოდ ხანგრძლივია და პაციენტისგან მოითხოვს დისციპლინასა და ნებისყოფას. მაგრამ ეს ძალისხმევა ღირს რთული და საშიში ჯანმრთელობის გართულებების თავიდან ასაცილებლად:
- ათეროსკლეროზი,
- კორონარული გულის დაავადება
- გულის შეტევა
- ინსულტი
- გულის რითმის დარღვევები,
- არტერიული ჰიპერტენზია და,
- ნაწლავის ათეროსკლეროზი,
- ქვედა კიდურების ათეროსკლეროზი.
განვითარების მექანიზმის თანახმად, ყველა გართულება შეიძლება დაიყოს ორ ჯგუფად:
- მკვეთრი
- ქრონიკული.
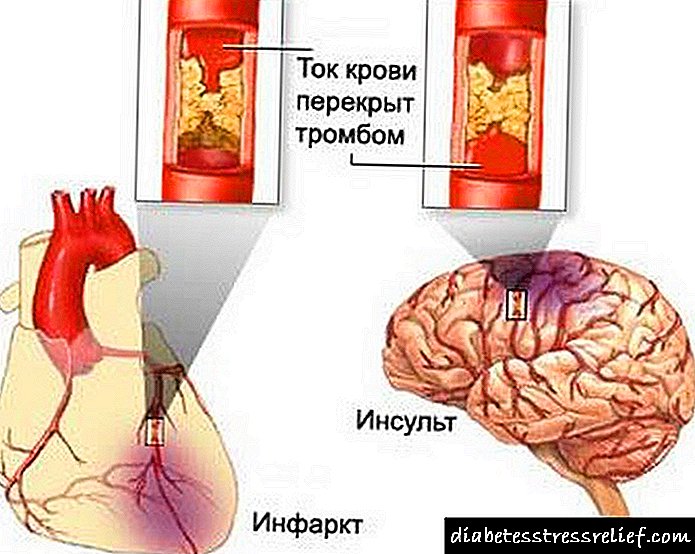 გართულებები შეიძლება მერყეობდეს ათეროსკლეროზიდან ინსულამდე.
გართულებები შეიძლება მერყეობდეს ათეროსკლეროზიდან ინსულამდე.მწვავე გართულებებია გემის სტენოზის (შეკუმშვის) წარმოქმნა და მისი მიმაგრების ადგილიდან თრომბის გაფანტვა. მარტივად რომ ვთქვათ, სისხლის კოლტი მთლიანად ან ნაწილობრივ ხურავს გემის სანათურს და ხდება ემბოლია. ასეთ პათოლოგიას ხშირად აქვს ფატალური შედეგი. ქრონიკული გართულებები არის გემის სანათურის თანდათანობითი შევიწროება და მასში სისხლის შედედების წარმოქმნა, რაც იწვევს ამ ტერიტორიის ქრონიკულ იშემიას, რომელიც ამ გემით არის მომარაგებული. დისლიპიდემიის პროგნოზი დამოკიდებულია:
- დაავადების სიმძიმე და ტიპი,
- ათეროსკლეროზის ფოკუსის ლოკალიზაცია,
- პათოლოგიური პროცესის განვითარების ტემპი,
- დროული დიაგნოზი და მკურნალობა.
პრევენცია
ეს დაავადება, როგორც ყველა დანარჩენი, უფრო ადვილია პროფილაქტიკისთვის, ვიდრე მოგვიანებით გრძელი და ძნელი მკურნალობა. აქედან გამომდინარე, დისლიპიდემია შეიძლება იყოს რამდენიმე სახის:
- პირველადი პრევენცია - ღონისძიებების მთელი რიგი, რომლის მიზანია დაავადების დაწყების და განვითარების პრევენცია. ამ მიზნით, რეკომენდებულია:
- საშუალო პრევენცია - ღონისძიებები, რომლებიც მიზნად ისახავს გართულებების განვითარებას და დაავადების პროგრესირებას. ამ ტიპის პროფილაქტიკა გამოიყენება უკვე დიაგნოზირებული დისლიპიდემიის დროს. ამ მიზნით შეგიძლიათ მიმართოთ:
- სხეულის წონის ნორმალიზება
- აქტიური ცხოვრების წესი
- სტრესის თავიდან აცილება
- სამუშაოსა და დასვენებისთვის დროის რაციონალური განაწილება,
- რეგულარული სამედიცინო გამოკვლევა სავალდებულო სისხლისა და შარდის ტესტებით, აგრეთვე არტერიული წნევის გაზომვები,
- დიეტა თერაპია
- წამლის პროფილაქტიკა,
- არა წამლის მოქმედება დაავადების მიზეზზე.

როდესაც პირველი საგანგაშო სიმპტომები გამოჩნდება, მიმართეთ კვალიფიციურ სამედიცინო დახმარებას.
დროულად ჩატარებულმა პროფილაქტიკამ, დიაგნოზირებამ და მკურნალობამ შეიძლება გააგრძელოს და შეინარჩუნოს პაციენტის სიცოცხლე და მისი ხარისხი. მხოლოდ ასეთი პროგნოზის მთავარი პირობაა დისციპლინა და ფრთხილად დამოკიდებულება ადამიანის ჯანმრთელობაზე.
დისლიპიდემია არის ათეროსკლეროზული გულ-სისხლძარღვთა დაავადებების (ASC) განვითარების განვითარების მთავარი და, ალბათ, მიდრეკილი რისკ-ფაქტორი, რომელიც ხდება მანამდე, სანამ სხვა მნიშვნელოვანი რისკ-ფაქტორები დაიწყებენ მანიფესტაციას. ეპიდემიოლოგიური მტკიცებულებები ასევე მიუთითებს, რომ ჰიპერქოლესტერინემია და შესაძლოა კორონარული ათეროსკლეროზი, თავისთავად, იშემიური ინსულტის განვითარების რისკფაქტორებია. მონაცემების თანახმად, 2009 წლიდან 2012 წლამდე, million20 წლის ასაკის 100 მილიონზე მეტ ზრდასრულ ამერიკელს აქვს საერთო ქოლესტერინი (ქოლესტერინი) mg200 მგ / დლ-ზე და თითქმის 31 მილიონ ადამიანს აქვს 40240 მგ / დლ.
უფრო და უფრო მეტი მტკიცებულება არსებობს, რომ ასეთი რისკის ფაქტორი პერიფერულ სისხლძარღვთა დაავადებებისთვის, იშემიური ინსულტისთვის, ასევე ACSB– სთვის, როგორიცაა ინსულინის წინააღმდეგობა, რომლის სიმძიმის მატება იწვევს ტრიგლიცერიდების (TG) დონის ზრდას, დაბალი სიმკვრივის ლიპოპროტეინების (LDL) და მაღალი სიმკვრივის ლიპოპროტეინების (HDL) კონცენტრაციის დაქვეითებას. ) სისხლის პლაზმაში.
ამასთან დაკავშირებით, 2017 წლის 23 აპრილს, ჟურნალმა ენდოკრინულმა პრაქტიკამ გამოაქვეყნა სამედიცინო რეკომენდაციები პრაქტიკოსებისთვის, რომელიც შეიმუშავა ამერიკული კლინიკური ენდოკრინოლოგთა ასოციაციის (AACE) დირექტორთა საბჭოს მიერ, რომელიც შეიმუშავა ამერიკული კოლეჯის ენდოკრინოლოგიის კოლეჯის სამეურვეო საბჭოს მიერ (ამერიკული ენდოკრინოლოგიის კოლეჯის (ACE) სამეურვეო საბჭო), რომლებიც შეესაბამება ადრე გამოქვეყნებულ AACE ოქმებს, კლინიკური პრაქტიკის სახელმძღვანელოს სტანდარტიზებული უზრუნველყოფისთვის.
ავტორების აზრით, ამ სახელმძღვანელოს შემუშავების კიდევ ერთი მიზეზი იყო ამერიკული კარდიოლოგიის ასოციაციის / ამერიკული კოლეჯის კარდიოლოგიის საკამათო რეკომენდაციები 2013 წელს, რამაც აღმოფხვრა LDL დონის შემცირება მიზნების მისაღწევად და ამის ნაცვლად, რეკომენდაცია გაუწია სტატინოთერაპიის ინტენსივობას.
სინამდვილეში, ეს სახელმძღვანელო არის სისტემატურად შემუშავებული გზავნილი, რომელიც ეხმარება სამედიცინო პერსონალის სპეციალურ კლინიკურ შემთხვევებში სამედიცინო გადაწყვეტილების მიღებას, მაგრამ, როგორც ავტორები აცხადებენ, ისინი არავითარ შემთხვევაში არ არიან შემცვლელი სამედიცინო პროფესიონალის დამოუკიდებელი გადაწყვეტილების შემცვლელი და არ უნდა იქნეს გაგებული, როგორც სახელმძღვანელო.
დეველოპერები აკონკრეტებენ, რომ ამ რეკომენდაციების შინაარსის უმეტესობა ემყარება ლიტერატურის მიმოხილვებს, ხოლო საეჭვო ასპექტებში ავტორები იყენებენ პროფესიონალურ განსჯას.ეს სახელმძღვანელო არის სამუშაო დოკუმენტი, რომელიც ასახავს ამ სფეროს სტატუსს გამოქვეყნებისთანავე, მაგრამ რადგან ამ სფეროში სწრაფი ცვლილებებია მოსალოდნელი, პერიოდული გადასინჯვები გარდაუვალია. ჯანდაცვის სპეციალისტებს მოუწოდებენ ამ ინფორმაციის გამოყენება უკეთეს კლინიკურ შეფასებასთან ერთად და არა შემცვლელი, და წარმოდგენილი რეკომენდაციები შეიძლება მისაღები არ იყოს აბსოლუტურად ყველა სიტუაციაში. პრაქტიკოსის მიერ მიღებული ნებისმიერი გადაწყვეტილება ამ სახელმძღვანელო პრინციპების გამოყენების შესახებ უნდა იქნას მიღებული ადგილობრივი შესაძლებლობებისა და ინდივიდუალური გარემოებების გათვალისწინებით.
ამ დოკუმენტის მოკლე შინაარსი შეიცავს 87 რეკომენდაციას, რომელთაგან 45 (51.7%) მიეკუთვნება A კლასს, 18 (20.7%) - B, 15 (17.2%) - C და 9 (10.3%) - კლასში დ. ეს დეტალური, მტკიცებულებებზე დაფუძნებული რეკომენდაციები საშუალებას იძლევა მიიღონ კლინიკური გადაწყვეტილებები, იმ ნიუანსების გათვალისწინებით, რომლებიც მოიცავს სამედიცინო მომსახურების მრავალ ასპექტს რეალურ პირობებში. ამ განახლებას შეიცავს 695 წყარო, რომელთაგან 203 (29.2%) აქვს მაღალი ხარისხის მტკიცებულებას, 137 (19.7%) აქვს საშუალო ხარისხის მტკიცებულება, 119 (17.1%) სუსტი და 236 (34.0%) ა) შემთხვევებში არ არსებობს კლინიკური მტკიცებულებები.
ASHB– ის განვითარების რისკის ფაქტორები ავტორებმა მიუთითეს შემდეგი პირობები. მთავარია: ასაკის მატებასთან ერთად, შრატისმიერი ქოლესტერინის და LDL ქოლესტერინის მაღალი დონის მომატება, არან HDL– სთან დაკავშირებული ქოლესტერინის (არა HDL ქოლესტერინის) ქოლესტერინის მომატება, HDL– ის დაქვეითება, შაქრიანი დიაბეტის არსებობა, არტერიული ჰიპერტენზია, თირკმელების ქრონიკული დაავადება, მოწევა, ოჯახური დატვირთული ისტორიის ისტორია. ASB- ს შესახებ. აღინიშნა დამატებითი რისკ-ფაქტორები: სიმსუქნე, ჰიპერლიპიდემიის დატვირთული ოჯახური ანამნეზი, LDL– ის მატება, სამარხვო და ჭამის შემდეგ ჰიპერტრიგლიცერიდემია, პოლიკისტოზური საკვერცხეების სინდრომი, დისლიპიდემიური (ლიპიდური) ტრიადა (ჰიპერტრიგლიცერიდემის ერთობლიობა, მაღალი LDL-C და დაბალი ქოლესტერინი). ავტორებმა ასევე დაადგინეს არატრადიციული რისკ ფაქტორები, მაგალითად, ლიპოპროტეინების დონის მატება (ა), სისხლის კოაგულაციის ფაქტორების აქტივობის ზრდა, ანთებითი მარკერების კონცენტრაცია, ჰომოსისტეინის, შარდმჟავისა და TG– ის დონე.
შაქრიანი დიაბეტით დაავადებული ყველა ადამიანი დიაგნოზის დროს უნდა ჩატარდეს ლიპიდური პროფილის გამოკვლევა. თუ LDL არის მისაღები რისკის დონეზე (3.0 მმოლ / ლ,
დარღვევის დადგენა ხელს უწყობს გენეტიკურ ანალიზს, იმუნოლოგიურ კვლევას, სისხლისა და შარდის ტესტებს. ქვემოთ მოცემულია კლასიფიკაცია, რომელიც დამოკიდებულია განვითარების მექანიზმზე:
- პირველადი (არა ავადმყოფობის გამო)
- მონოგენური - მემკვიდრეობითი ფორმა,
- ჰომოზიგოზი იშვიათი ფორმაა, რომელიც ვითარდება ორივე მშობლის მხრიდან დეფექტური გენის მიღების გამო,
- ჰეტეროზიგოზი - ფორმა, რომელიც განვითარებულია ბავშვზე გადაცემული ერთ-ერთი მშობლის დეფექტური გენის ფონზე,
- პოლიგენური ფორმა - მემკვიდრეობა, გარე ფაქტორები,
- კვებითი ფორმა გვხვდება არასწორი კვების გამო,
- dyslipoproteinemia - ფორმა, რომელიც ვითარდება ათეროსგენური ფაქტორების გავლენის ქვეშ,
- მეორადი დისლიპიდემია დაავადების შედეგია.
გარდა ამისა, არსებობს კლასიფიკაცია ლიპიდების დონის მიხედვით, რომელშიც დისლიპიდემიის ტიპები ასე გამოიყურება:
- იზოლირებული ჰიპერქოლესტერინემია არის ქოლესტერინის მომატება, რომელიც მოდის ცილოვანი კომპლექსების შემადგენლობაში.
- კომბინირებული ჰიპერლიპიდემია - TG (ცხიმოვანი მჟავებით მჟავებით) და ქოლესტერინის რაოდენობის მატება.
დისლიპიდემიის ფრედრიქსონის კლასიფიკაცია
ცნობილმა მეცნიერმა ეს სახელმწიფო ლიპიდებად დაყო. ქვემოთ მოცემულია დისლიპიდემიის კლასიფიკაცია ფრედრიქსონის მიხედვით:
- I ტიპის ჰიპერლიპოპროტეინემია არის მემკვიდრეობითი ჰიპერქილომიკრონემია, რომლის დროსაც იზრდება ქილომიკრონების რაოდენობა. ეს სახეობა არ იწვევს ათეროსკლეროზს (ICD კოდი E78.3).
- II ტიპის ჰიპერლიპოპროტეინემია შემდგომში იყოფა ორ ჯგუფად. რა არის ტიპი IIa ჰიპერლიპიდემია? ეს არის სახეობა, რომელშიც აღინიშნება გაზრდილი apoV. ეს აიხსნება გარე გარემოზე გავლენითა და მემკვიდრეობითობით. ტიპი IIb არის კომბინირებული ფორმა, რომელშიც იზრდება LDL, TG და VLDL.
- III ტიპის ჰიპერლიპოპროტეინემია, ფრედრიქსონის თანახმად, არის მემკვიდრეობითი დისბეტა-ლიპოპროტეინემია, LDL და TG– ის მატებით.
- IV ტიპის ჰიპერლიპოპროტეინემია გამოწვეულია სისხლში VLDL– ის მატებით. ფორმის კიდევ ერთი სახელია ენდოგენური ჰიპერლიპემია.
- ფრედრიქსონის მიხედვით ბოლო ტიპი არის მემკვიდრეობითი ჰიპერტრიგლიცერიდემია. ტიპის V ჰიპერლიპოპროტეინემიით, ქილომირკონები და VLDL სისხლში მომატება.
პაციენტების უმეტესობა, რომლებიც ხედავენ ამ დიაგნოზს თავის ბარათში, არ ესმით დისლიპიდემია - რა არის ეს და რა მიზეზებით ვითარდება იგი. შეიძლება რამდენიმე ფაქტორი იყოს. დისლიპიდემიის ძირითადი მიზეზებია:
- LDL რეცეპტორების დეფიციტი
- ობსტრუქციული ღვიძლის დაავადება
- არტერიული ჰიპერტენზია
- შაქრიანი დიაბეტი
- გენეტიკური მუტაციები (პირველადი ჰიპერლიპოპროტეინემია, პოლიგენური ჰიპერქოლესტერინემია),
- მუცლის სიმსუქნე,
- შემცირდა ლიპოპროტეინების ლიპაზა,
- ჰიპოთირეოზი
- გრძელვადიანი ანტიბიოტიკოთერაპია
- sedentary ცხოვრების წესი
- ცუდი ჩვევები.
დისლიპიდემია - სიმპტომები
სამედიცინო ისტორიის ანალიზი, პაციენტის ფიზიკური გამოკვლევა და სისხლის ტესტები (იმუნოლოგიური ანალიზი, ლიპიდური პროფილი, ათეროსგენული ინდექსი, ბიოქიმიური სისხლის ტესტი) ხელს უწყობს ამ არეულობის დადგენას და დიაგნოზის გაკეთებას. დისლიპიდემიის სიმპტომები შეიძლება შემდეგნაირად გამოჩნდეს.
დისლიპიდემია არის ლიპიდური მეტაბოლიზმის დარღვევა, რომელიც შედგება სისხლში ლიპიდების კონცენტრაციის ცვლილების დროს (შემცირება ან მომატება) და ეხება რისკ ფაქტორებს ორგანიზმში მრავალი პათოლოგიური პროცესის განვითარებისათვის.
ქოლესტერინი არის ორგანული ნაერთი, რომელიც, სხვა საკითხებთან ერთად, უჯრედის მემბრანების ნაწილიცაა. ეს ნივთიერება წყალში არ არის ხსნადი, მაგრამ ცხიმებსა და ორგანულ გამხსნელებში ხსნადია. ქოლესტერინის დაახლოებით 80% წარმოებულია თავად ორგანოს მიერ (ღვიძლში, ნაწლავებში, თირკმელზედა ჯირკვლებში, თირკმელებში და სქესობრივი ჯირკვლები მონაწილეობენ მის წარმოებაში), დანარჩენი 20% ორგანიზმში შედის საკვებით. ნაწლავის მიკროფლორა აქტიურად მონაწილეობს ქოლესტერინის მეტაბოლიზმში.
ქოლესტერინის ფუნქციებში შედის უჯრედის მემბრანების სტაბილურობის უზრუნველყოფა ფართო ტემპერატურის დიაპაზონში, მონაწილეობენ D ვიტამინის, თირკმელზედა ჯირკვლის ჰორმონების სინთეზში (მათ შორის ესტროგენი, პროგესტერონი, ტესტოსტერონი, კორტიზოლი, ალდოსტერონი), აგრეთვე ნაღვლის მჟავები.
მკურნალობის არარსებობის შემთხვევაში, გემების ათეროსკლეროზი ვითარდება დისლიპიდემიის ფონზე.
სხეულში ლიპიდების სატრანსპორტო ფორმები, ისევე როგორც უჯრედული მემბრანების სტრუქტურული ელემენტები, არის ლიპოპროტეინები, რომლებიც წარმოადგენს ლიპიდების (ლიპო-) და პროტეინების (ცილების )გან შემდგარ კომპლექსებს. ლიპოპროტეინები იყოფა თავისუფლად (სისხლის პლაზმის ლიპოპროტეინები, წყალში ხსნადი) და სტრუქტურულ (უჯრედული მემბრანების ლიპოპროტეინები, ნერვული ბოჭკოების მიელინის გარსი, წყალში ხსნადი).
ყველაზე შესწავლილი უფასო ლიპოპროტეინები არის პლაზმის ლიპოპროტეინები, რომლებიც კლასიფიცირდება მათი სიმკვრივის მიხედვით (რაც უფრო მაღალია ლიპიდების შემცველობა, უფრო დაბალი სიმკვრივე):
- ძალიან დაბალი სიმკვრივის ლიპოპროტეინები,
- დაბალი სიმკვრივის ლიპოპროტეინები,
- მაღალი სიმკვრივის ლიპოპროტეინები,
- ქილომიკრონები.
ქოლესტერინი პერიფერიულ ქსოვილებში ტრანსპორტირდება ქილიმიკრონების, ძალიან დაბალი და დაბალი სიმკვრივის ლიპოპროტეინებით, ხოლო მაღალი სიმკვრივის ლიპოპროტეინები ღვიძლში გადააქვთ. ძალიან დაბალი სიმკვრივის ლიპოპროტეინების ლიპოლიზური დეგრადაციის დროს, რაც ხდება ლიპოპროტეინების ლიპაზის ფერმენტის მოქმედების ქვეშ, იქმნება შუალედური სიმკვრივის ლიპოპროტეინები. ჩვეულებრივ, შუალედური სიმკვრივის ლიპოპროტეინები ხასიათდება სისხლში ხანმოკლე ხანგრძლივობით, თუმცა, მათ შეუძლიათ დაგროვება ლიპიდური მეტაბოლიზმის ზოგიერთი დარღვევით.
დისლიპიდემია ეხება ათეროსკლეროზის განვითარების მთავარ რისკ ფაქტორებს, რაც, თავის მხრივ, პასუხისმგებელია გულ-სისხლძარღვთა სისტემის პათოლოგიების უმეტესობაზე, რომლებიც გვხვდება სიბერეში. ლიპიდური მეტაბოლიზმის ათეროგენული დარღვევები მოიცავს:
- ტრიგლიცერიდების და დაბალი სიმკვრივის ლიპოპროტეინების მატება,
- მაღალი სიმკვრივის ლიპოპროტეინების დაქვეითება.
დისლიპიდემიის განვითარების მიზეზები შეიძლება იყოს თანდაყოლილი (ერთჯერადი ან მრავალჯერადი მუტაცია, რომელიც იწვევს ჰიპერპროდუქციას ან დეფექტებს ტრიგლიცერიდების და დაბალი სიმკვრივის ლიპოპროტეინების განთავისუფლების ან ჰიპოპროდუქციის ან მაღალი სიმკვრივის ლიპოპროტეინების გადაჭარბებული ექსკრეციის შედეგად) ან შეძენაში. ყველაზე ხშირად, დისლიპიდემია განპირობებულია რამდენიმე ფაქტორის კომბინაციით.
ბავშვებში დისლიპიდემიის წამლის მკურნალობა ხორციელდება მხოლოდ 10 წლის შემდეგ.
ამ პათოლოგიური პროცესის განვითარებაში შემავალი ძირითადი დაავადებებია დიფუზური ღვიძლის დაავადებები, თირკმელების ქრონიკული უკმარისობა, ჰიპოთირეოზი. დისლიპიდემია ხშირად გვხვდება დიაბეტის მქონე პაციენტებში. ამის მიზეზია ასეთი პაციენტების ტენდენცია ათეროსგენეზის დროს სისხლში დაბალი სიმკვრივის ტრიგლიცერიდების და დაბალი სიმკვრივის ლიპოპროტეინების მომატებული კონცენტრაციისა და მაღალი სიმკვრივის ლიპოპროტეინების დონის ერთდროულ დაქვეითებასთან ერთად. ტიპი 2 დიაბეტის მქონე პაციენტებს მაღალი რისკის ქვეშ აქვთ დისლიპიდემია, განსაკუთრებით დიაბეტის დაბალი კონტროლისა და ძლიერი სიმსუქნის ერთობლიობით.
სხვა რისკ ფაქტორებში შედის:
- დისლიპიდემიის არსებობა ოჯახის ისტორიაში, მაგ., მემკვიდრეობითი მიდრეკილება,
- ცუდი კვება (განსაკუთრებით ჭარბი წონა, ცხიმოვანი საკვების ჭარბი მოხმარება),
- ფიზიკური დატვირთვა
- ჭარბი წონა (განსაკუთრებით მუცლის ტიპის სიმსუქნე),
- ცუდი ჩვევები
- ფსიქო-ემოციური სტრესი,
- გარკვეული მედიკამენტების მიღება (შარდმდენი საშუალებები, იმუნოსუპრესანტი და ა.შ.),
- 45 წელზე მეტი ასაკის.
დისლიპიდემიის სახეები
დისლიპიდემია იყოფა თანდაყოლილ და შეძენილ, აგრეთვე იზოლირებულ და კომბინირებულად. მემკვიდრეობითი დისლიპიდემია არის მონოგენური, ჰომოზიგოტური და ჰეტეროზიგიური. შეძენილი შეიძლება იყოს პირველადი, საშუალო ან ალიმენტური.
დისლიპიდემია არსებითად ლაბორატორიული მაჩვენებელია, რომლის დადგენა შესაძლებელია მხოლოდ ბიოქიმიური სისხლის ტესტის შედეგებით.
დისლიპიდემიის კლასიფიკაციის მიხედვით (ჰიპერლიპიდემია) ფრედრიქსონის მიხედვით, რომელსაც მსოფლიო ჯანდაცვის ორგანიზაცია მიიღებს, როგორც ლიპიდური მეტაბოლიზმის დარღვევების საერთაშორისო სტანდარტულ ნომენკლატურას, პათოლოგიური პროცესი დაყოფილია ხუთ ტიპად:
- ტიპის 1 დისლიპიდემია (მემკვიდრეობითი ჰიპერქილლოქრორონემია, პირველადი ჰიპერლიპოპროტეინემია) - ხასიათდება ქლოომიკრონების დონის მომატებით, არ განეკუთვნება ათეროსკლეროზული დაზიანებების განვითარების მთავარ მიზეზებს, ზოგადი პოპულაციაში შემთხვევების სიხშირეა 0.1%,
- ტიპი 2 დისლიპიდემია (პოლიგენური ჰიპერქოლესტერინემია, მემკვიდრეობითი ჰიპერქოლესტერინემია) - დაბალი სიმკვრივის ლიპოპროტეინების დონის მატება, კლების სიხშირეა 0.4%,
- ტიპი 2 ბ დისლიპიდემია (კომბინირებული ჰიპერლიპიდემია) - დაბალი, ძალიან დაბალი სიმკვრივის ლიპოპროტეინებისა და ტრიგლიცერიდების დონის მომატება, დიაგნოზირებულია დაახლოებით 10% -ში,
- ტიპის 3 დისლიპიდემია (მემკვიდრეობითი დისბეტა ლიპოპროტეინემია) - შუალედური სიმკვრივის ლიპოპროტეინების დონის მატება, სისხლძარღვების ათეროსკლეროზული დაზიანებების განვითარების დიდი ალბათობა, კლების სიხშირეა 0.02%,
- ტიპის 4 დისლიპიდემია (ენდოგენური ჰიპერლიპემია) - ძალიან დაბალი სიმკვრივის ლიპოპროტეინების დონის მატება, ნაპოვნი 1% -ში,
- ტიპი 5 დისლიპიდემია (მემკვიდრეობითი ჰიპერტრიგლიცერიდემია) - ძალიან დაბალი სიმკვრივის ქილომიკრონების და ლიპოპროტეინების დონის მატება.
დისლიპიდემიის სიმპტომები
ვინაიდან DL არის ლაბორატორიული სინდრომი, მისი მანიფესტაციები ასოცირდება იმ ორგანოებისა და ქსოვილების არტერიების ათეროსკლეროზთან, რომელსაც ისინი აწვდიან:
- ცერებრალური იშემია
- კორონარული გულის დაავადება
- ქვედა კიდურების არტერიების ათეროსკლეროზი ემბრიტერები და ა.შ.
კორონარული გულის დაავადება - ყველაზე გავრცელებული და მძლავრი ათეროსკლეროზის დაავადებასთან დაკავშირებული დაავადება. მისგან უფრო მეტი ადამიანი იღუპება, ვიდრე ყველა სახის კიბო. ყველაზე ხშირად, ეს დაავადება ვლინდება ფორმით სტენოკარდია ან მიოკარდიუმის ინფარქტი.
სტენოკარდია გამოიყენება "სტენოკარდია", რომელიც ზუსტად ახასიათებს დაავადების სიმპტომებს - მუწუკების უკან დაჭიმვა ან შეკუმშვა ფიზიკური ან ემოციური სტრესის სიმაღლეზე, რამდენიმე წუთი გაგრძელდა და შეჩერებულია დატვირთვის შეწყვეტის ან ნიტროგლიცერინის მიღებით.
მიოკარდიუმის ინფარქტი უკავშირდება გულის არტერიაში ათეროსკლეროზული დაფის რღვევას და დაფაზე სისხლის შედედების წარმოქმნას. ეს იწვევს არტერიის სწრაფ დახურვას, მწვავე იშემიას, მიოკარდიუმის დაზიანებას და ნეკროზს.
ტვინს შეუძლია განიცადოს ქრონიკული და მწვავე იშემია, რომელიც ვლინდება თავბრუსხვევით, ცნობიერების დაკარგვით, მეტყველების დაკარგვით და საავტომობილო ფუნქციით. ეს სხვა არაფერია თუ არა ცერებრალური დარტყმა ან წინამორბედი მდგომარეობა - გარდამავალი იშემიური შეტევა. ქვედა კიდურების ობსტრუქციული ათეროსკლეროზით, ხდება ფეხების სისხლით მომარაგების დაქვეითება. აღსანიშნავია, რომ დიდი ხნის განმავლობაში ათეროსკლეროზი ასიმპტომურია, კლინიკური გამოვლინებები იწყება არტერიის შევიწროებით 60-75% -ით.
ოჯახურ-გენეტიკური დისლიპიდემია შეიძლება აღმოჩნდეს სტიგმატით, მაგალითად, კანის ქსანთომატებით და ქუთუთოების ქსანტელაებით.
სისხლის ტრიგლიცერიდების კონცენტრაციის მნიშვნელოვანმა ზრდამ (8 მმოლ / ლზე მეტი) შეიძლება გამოიწვიოს მწვავე პანკრეატიტი, რომელსაც თან ახლავს ძლიერი ტკივილი მუცლის არეში, გულისრევა, ღებინება, გულის პალპიტაცია და ზოგადი სისუსტე.
დისლიპიდემიის პათოგენეზი
პლაზმის ძირითადი ლიპიდებია:
- ქოლესტერინი (ქოლესტერინი) - ნაღვლის მჟავების, სქესის ჰორმონების და D ვიტამინის წინამორბედი,
- ფოსფოლიპიდები (PL) - ყველა უჯრედის მემბრანის მთავარი სტრუქტურული კომპონენტები და ლიპოპროტეინების ნაწილაკების გარე ფენა,
- ტრიგლიცერიდები (TG) - ცხიმოვანი მჟავებისგან და გლიცეროლისგან წარმოქმნილი ლიპიდები, რომლებიც საკვებით მიიღება, შემდეგ ცხიმის საცავებში გადააქვთ ან ლიპოპროტეინებში შედის.
ცხიმოვანი მჟავები (LC) სისხლის პლაზმა - ენერგიის წყარო და TG და PL სტრუქტურული ელემენტი. ისინი გაჯერებულია და გაჯერებული. გაჯერებული LCD ცხოველური ცხიმების ნაწილია. დაუმთავრებელიLCD ქმნიან მცენარეულ ცხიმებს და იყოფა მონო- და პოლიუნთებადილ ცხიმოვან მჟავებად. ერთჯერადი გაჯერებული FA– ები დიდი რაოდენობითაა ნაპოვნი ზეითუნის ზეთში, ხოლო გაჯერებული FA– ები თევზის ზეთში და სხვა მცენარეულ ზეთებში. ითვლება, რომ ყველა ეს ცხიმები ადამიანისთვის აუცილებელია, მათი დაბალანსებული რაოდენობა უნდა იყოს საკვების ყოველდღიური კალორიული შემცველობით 30% -მდე და განაწილდეს დაახლოებით სამ თანაბარ ნაწილად მონო-, პოლიუნთტურულ და გაჯერებულ FA– ებს შორის.
ცხიმების კომბინაციას ცილებთან ეწოდება ლიპოპროტეინები ან ლიპოპროტეინები.
როგორ ავიცილოთ დაავადება
დისლიპიდემიის პრევენციაა:
- წონის ნორმალიზება.
- აქტიური ცხოვრების წესი შენარჩუნდა.
- სტრესული სიტუაციების გამორიცხვა.
- პროფილაქტიკური გამოკვლევების ჩაბარება.
- სათანადო კვება.
- კომპენსაციის მიღწევა ქრონიკული პათოლოგიებისთვის, როგორიცაა დიაბეტი. მათ დროულად მკურნალობა სჭირდებათ, გართულებების თავიდან ასაცილებლად.
ყველაზე საშიში გართულება, რომელსაც პაციენტი შეიძლება შეხვდეს, არის ათეროსკლეროზის განვითარება, გულის შეტევა, ინსულტი, გულის უკმარისობა.
მკურნალობა ძირითადად შედგება ცხიმის მეტაბოლიზმის კორექციის დროს, ინიშნება სტატინები, ფიბრატები, ნიკოტინის მჟავა, ქოლესტერინის შეწოვის ინჰიბიტორები, ნაღვლის მჟავას დამაკავშირებელი ფისები, პოლიუნსტურული ცხიმოვანი მჟავები.
ლიპიდური ფრაქციები და დისლიპიდემია
დისლიპიდემიის შესახებ ადამიანი სწავლობს სისხლის ტესტირების შედეგის მიღებით. უმეტეს შემთხვევაში, პაციენტი არც კი ეჭვობს, რა არის, რადგან პათოლოგიური მდგომარეობა არანაირად არ ვლინდება.
ადამიანის ორგანიზმს ნორმალური ფუნქციონირებისთვის სჭირდება ცხიმები და ცხიმის მსგავსი ნივთიერებები. ერთ-ერთი მათგანია ქოლესტერინი. ამ ნაერთის ძირითადი წილი ღვიძლში წარმოიქმნება და მხოლოდ ერთი მეხუთედი მოდის საკვებით.ყველა უჯრედს ქოლესტერინი სჭირდება. იგი მონაწილეობს მემბრანების მშენებლობაში, მაგრამ ვერ შედის ქსოვილებში სისხლის შემოდინებით, რადგან ის პლაზმაში ხსნადია. ქოლესტერინის უჯრედებში გადატანის მიზნით საჭიროა გადამზიდავი ცილები. ლიპიდთან შერწყმისას ისინი ქმნიან შემდეგი ტიპის ლიპოპროტეინების კომპლექსებს:
- VLDLP (ძალიან დაბალი სიმკვრივე),
- LDL (დაბალი სიმკვრივე),
- LPPP (შუალედური სიმკვრივე),
- HDL (მაღალი სიმკვრივე).
რაც უფრო დაბალია ლიპოპროტეინების სიმჭიდროვე, მით უფრო იშლება ის, ათავისუფლებს ქოლესტერინს. VLDL და LDL ღვიძლის უჯრედებიდან ლიპიდს გადასცემენ უჯრედებამდე და რაც უფრო მაღალია ამ ფრაქციების კონცენტრაცია, მით უფრო მაღალია გზაზე "ქოლესტერინის" დაკარგვის ალბათობა. " იგი, თავის მხრივ, წყვეტს სისხლძარღვების კედლებზე, ზღუდავს სისხლის ნაკადს და ქმნის ათეროსკლეროზულ დაფას.

HDL უფრო სტაბილურია. ისინი უზრუნველყოფენ ქოლესტერინის საპირისპირო ტრანსპორტს ღვიძლში, სადაც ნაღველი წარმოიქმნება მისგან. ნორმალურად უნდა გამოიყოს ყველა ჭარბი ლიპიდი, მაგრამ ეს ყოველთვის არ ხდება. როდესაც დაბალი სიმკვრივის ლიპოპროტეინები სისხლში მატულობს და HDL წვეთების კონცენტრაცია ხდება, ეს დისლიპიდემიის ერთ-ერთი ნიშანია.
ექიმები მოქმედებენ ისეთი ინდიკატორზე, როგორიცაა ათეროგენული კოეფიციენტი. ეს არის მთლიანი ქოლესტერინის თანაფარდობა HDL შინაარსთან, შემცირდება ერთით. თუ ათეროგენული ინდექსის ღირებულება 3-ზე მეტია, მაშინ ისინი საუბრობენ დისლიპიდემიის შესახებ.
გარდა ამისა, ამ პათოლოგიურ მდგომარეობას თან ახლავს ჭარბი კონცენტრაცია ტრიგლიცერიდების და ქილიმიკრონების პლაზმაში. პირველია გლიცეროლის და ცხიმოვანი მჟავების ესტერები. გაყოფით, ისინი უჯრედებს ენერგიას ანიჭებენ - ეს მათი ერთ-ერთი ყველაზე მნიშვნელოვანი ფუნქციაა. სისხლის პლაზმაში ტრიგლიცერიდების (TG) კონცენტრაციის ზრდა დისლიპიდემიის კიდევ ერთი ნიშანია. ქოლესტერინის მსგავსად, ეს ნაერთები მთელ სხეულში მოგზაურობენ ცილებით. მაგრამ უფასო TG- ს ჭარბი რაოდენობა ათეროსკლეროზის მაღალი რისკის შემცველია.
ამასთან, გაზრდილი კონცენტრაცია სხვა სატრანსპორტო ფორმის - ქლომიკრონების დროს - ასევე აღინიშნება დისლიპიდემიის ზოგიერთი ფორმის დროს.
"მავნე" ქოლესტერინის კონცენტრაციის მომატება (LDL და VLDL) იწვევს ათეროსკლეროზის განვითარების რისკს. ამასთან, ეს დაავადება არანაირად არ ვლინდება ან არ იშლება სიმპტომები, სანამ არ მოხდება რაიმე მსხვილი გემის და მისი იშემიური ქსოვილის სრული ბლოკირება (ნეკროზი, გულის შეტევა, ინსულტი).
ამასთან, დისლიპიდემია შეიძლება გვხვდეს ზოგიერთ შემთხვევაში. მისი ნათელი ნიშნებია ქოლესტერინის დამახასიათებელი დეპოზიტები: ქსანთომა და ქსანთელაზმი, რქოვანას ლიპოიდური თაღი.
Xanthomas, როგორც წესი, წარმოიქმნება ტონების ზემოთ. ეს მკვრივი ნოდულებია, ხოლო მათი საყვარელი ზრდის სფეროებია ფეხების, პალმების, ხელების, ნაკლებად ხშირად უკანა მხარეების უბნები.
Xanthellasma მარტივია სახეზე. ეს არის მოყვითალო წარმონაქმნები, რომლებიც ივსება ქოლესტერინით. ისინი ქუთუთოებზე მდებარეობს და კოსმეტიკური დეფექტებია. აზრი არ აქვს მათ მკურნალობას, სანამ სისხლში ლიპიდების ბალანსი ნორმალიზდება.
პაციენტებში, რომელთა ასაკი 50 წელზე მეტია, ზოგჯერ შეგიძლიათ დააკვირდეთ რქოვანას გარშემო ლიპოიდულ რკალს. მას აქვს რუხი ან თეთრი ფერი. ლიპოიდური რკალი სხვა არაფერია, თუ არა ჭარბი ქოლესტერინი.
მიზეზები და ფორმები
ლიპიდური პროფილის დარღვევის მიზეზები ბევრია და მათი შესაბამისად არსებობს დისლიპიდემიის ასეთი კლასიფიკაცია:
პირველადი ფორმა დამოუკიდებელი პათოლოგიაა. ის არ ასოცირდება რაიმე დაავადებასთან ან სხვა ფაქტორებთან. პირველადი დისლიპიდემია განისაზღვრება მუტაციებით ერთ ან რამდენიმე გონში, რომლებიც პასუხისმგებელნი არიან ქოლესტერინის წარმოქმნაზე:
- ჰეტეროზიგოტური ფორმა (მხოლოდ 1 მშობელმა გაიარა დეფექტური გენი),
- ჰომოზიგოტური ფორმა (ორივე მშობელმა შთამომავლობის 1 გენს მუტაციით გადააბარა).
ჰომოზიგოტური ოჯახური დისლიპიდემია გვხვდება 2-ჯერ ნაკლები, ვიდრე ჰეტეროზიგიური: საშუალოდ, 1 ადამიანი მილიონიდან. მაგრამ ეს მდგომარეობა უფრო რთულია.
ამასთან, ხშირად გენეტიკური მასალის დეფექტები ზემოქმედებას ახდენს გარემო ფაქტორებზე, რომლებიც მეტაბოლური დარღვევების პროვოცირებას ახდენენ. ამ შემთხვევაში, ისინი საუბრობენ პოლიგენურ დისლიპიდემიაზე. ეს პათოლოგიური მდგომარეობის ყველაზე გავრცელებული ფორმაა. თუ მხოლოდ გენის მუტაციამ გამოიწვია ლიპიდური მეტაბოლიზმის დარღვევები, დისლიპიდემია განიხილება მონოგენური.
განსხვავებით პირველადი, დაავადების მეორადი ფორმა ვითარდება დაავადების ფონზე:
- შაქრიანი დიაბეტი
- ჰიპოთირეოზი
- ღვიძლის პათოლოგია
- ესტროგენის დეფიციტი (ქალები),
- gout
- სიმსუქნე
- ნაღვლის ქვები.
საშუალო დისლიპიდემია ასევე შეიძლება გამოიწვიოს ზოგიერთი წამლის პროვოცირება:
- ჰორმონალური (კონტრაცეპტული) მედიკამენტები,
- წნევის წამლები.
ორსულობის დროს მისაღებია დისლიპიდემიის ფიზიოლოგიური მეორადი ფორმა. დაბადების შემდეგ ცხიმის მეტაბოლიზმი ნორმალურად უბრუნდება.
შეუძლებელია პათოლოგიის პირველადი ფორმის სრული დამარცხება, რადგან დეფექტური გენეტიკური მასალის შეცვლა შეუძლებელია თანამედროვე მედიცინის მიერ. მეორადი დისლიპიდემიისგან თავის დაღწევა მხოლოდ ძირითადი დაავადების კონტროლის გზით შეგიძლიათ. მაგრამ სამკურნალო საშუალება უმარტივესია. ასეთი დარღვევები გამოწვეულია ორგანიზმში ქოლესტერინის ჭარბი მიღებით საკვებით. დიეტის რეგულირების შემთხვევაში, ლიპიდური პროფილი ნორმალიზდება, წამლის მკურნალობა არ არის საჭირო.
ფრედრიქსონის კლასიფიკაცია
სამედიცინო პრაქტიკაში განასხვავებენ დისლიპიდემიის ტიპებს, ეს დამოკიდებულია იმაზე, თუ რომელი სისხლში ლიპიდური ფრაქციები ჭარბობს. ამ პრინციპის თანახმად, შედგენილია კლასიფიკაცია ფრედერიქსონის მიხედვით. მისი შესაბამისად, 5 ძირითადი ჯგუფია.
ტიპი 1 დისლიპიდემია არის მემკვიდრეობითი. ისინი ასოცირდება სისხლში ქილიმიკრონების გადაჭარბებულ დაგროვებასთან, მაგრამ არ განიხილება ათეროსგენად.
დისლიპიდემია 2 ა, პირველისაგან განსხვავებით, უფრო საშიშია და პოლიგენურია. ამ შემთხვევაში, LDL შედის ჭარბი რაოდენობით სისხლის პლაზმაში. თუ, ამასთან, გაიზარდა VLDLP ან / და ტრიგლიცერიდების შემცველობა, ნათქვამია, რომ ტიპი 2b არის.
Dyslipidemia- ით ათეროსკლეროზის კიდევ უფრო დიდი რისკი 3. ამ შემთხვევაში, VLDL- ის კონცენტრაცია იზრდება. იგივე ფრაქციები გროვდება დისლიპიდემიის მე -4 ტიპში, მაგრამ მე -3გან განსხვავებით, ეს არ არის მემკვიდრეობითი, მაგრამ გამოწვეულია შინაგანი მიზეზებით. მეხუთე ტიპის აშლილობა გენეტიკურად არის განსაზღვრული და ვლინდება როგორც VLDL, ტრიგლიცერიდები და ქილომიკრონების გადაჭარბებული დაგროვება.
დისლიპიდემიის ტიპი 2 ა და ყველა მათგანი იწვევს ათეროსკლეროზს. ამ პირობების უგულებელყოფა შეუძლებელია!

ათეროსგენური დისლიპიდემიის განვითარება
ათეროგენული დისლიპიდემია აღირიცხება, თუ დარღვეულია LDL და HDL შორის წონასწორობა, ანუ, "ცუდი" ქოლესტერინის კონცენტრაცია იზრდება და "კარგი" მცირდება. რაოდენობრივად, ეს გამოიხატება ათეროგენული ინდექსის 3 ერთეულზე ან მეტზე გაზრდით.
დამატებითი რისკის ფაქტორები ცხოვრების წესია:
- ვარჯიშის ნაკლებობა
- რეგულარული ალკოჰოლის მოხმარება
- მოწევა
- სტრესი
- სწრაფი კვების სიყვარული.
ყველა ამ წერტილს შეუძლია გენეტიკურად დაშიფრული პათოლოგიური ცვლილებები გამოიწვიოს, ან გააუარესოს უკვე განვითარებული მდგომარეობის მიმდინარეობა. ამ ფაქტორების ფონზე იქმნება ასთენო-ვეგეტატიური სინდრომი. ის ვლინდება ავტონომიური ნერვული სისტემის დარღვევებით, რამაც შეიძლება უარყოფითად იმოქმედოს ნებისმიერი ორგანოს შესახებ.
ხშირად ასთენოგენეზური დარღვევები ვითარდება ჰიპერტენზიის, შაქრიანი დიაბეტის, ათეროსკლეროზის დროს. და ასეთ შემთხვევებში უკიდურესად რთულია იმის გაგება, თუ რა იყო ზუსტად ეს გამოწვევა.
დისლიპიდემია ბავშვებში
ლიპიდური მეტაბოლური დარღვევები აღირიცხება არა მხოლოდ მოზრდილებში. ისინი გავლენას ახდენენ ბავშვებსა და მოზარდებზე. მათ ყველაზე ხშირად აქვთ დისლიპიდემია პირველადი, ანუ მემკვიდრეობითი. შემთხვევების 42% -ში დიაგნოზირებულია ფორმა 2 ბ. ამავე დროს, ხუთი წლის ასაკში, ბავშვი ვითარდება ქსანთომა, გულის დაზიანების ნიშნები და ვეგეტატიურ-ასთენიური დარღვევები.
ბავშვებში საშუალო დისლიპიდემია ყველაზე ხშირად აღინიშნება კუჭ-ნაწლავის ტრაქტის პათოლოგიებში. თორმეტგოჯა ნაწლავის და კუჭის, ღვიძლისა და პანკრეასის დაავადებები შეიძლება გამოიწვიოს ბავშვის ორგანიზმში ლიპიდების ბალანსის დარღვევა. ნაღვლის მჟავების წარმოქმნის დაქვეითებას, ბუნებრივია, თან ახლავს LDL კონცენტრაციის მომატება.
გარდა ამისა, დისლიპიდემია ყოველთვის აღინიშნება სიმსუქნეში, დიაბეტში. ნახშირწყლების ასოცირებული ფორმები არსებობს. არასათანადო კვება ბავშვთა დიეტაში სწრაფი კვების, ტკბილეულის, მაფინის, ცხიმოვანი და შემწვარი საკვების უპირატესობით, განსაკუთრებით იმ შემთხვევაში, თუ ბავშვი სპორტში არ არის ჩართული, უყვარს ტელევიზორის წინ ჯდომა, ან კომპიუტერთან დიდ დროს ატარებს, ჭარბი წონის პირდაპირი გზაა.

თუ დისლიპიდემია დიაგნოზირებულია მოზრდილ ან ბავშვში, მკურნალობა აუცილებლად არ იქნება მედიკამენტური. თერაპიის ტაქტიკა განისაზღვრება პროცესის უგულებელყოფით, ათეროსკლეროზული ცვლილებების არსებობით და ხარისხით, ასოცირებული პათოლოგიებით. სისხლში "ცუდი" ქოლესტერინის შემცირების მიდგომები შეიძლება შემდეგი იყოს:
- ცხოვრების წესის შეცვლა
- დიეტა
- წამლის მკურნალობა
- ექსტრაკორპორული თერაპია.
არა ნარკოლოგიური მიდგომა
ლიპიდური პროფილის მცირე ცვლილებები, როგორც წესი, არ საჭიროებს წამლის თერაპიას. მათთან გამკლავება ხელს უწყობს დიეტასა და ცხოვრების წესის კორექტირებას. მაღალი ქოლესტერინით, ამ პროდუქტების მიტოვება მოგიწევთ:
- სწრაფი კვების
- ძეხვეული, პასტები, ნახევრად მზა პროდუქტები,
- ცხიმიანი ხორცი
- მაღალი ცხიმიანი კარაქი და რძის პროდუქტები,
- სწრაფი ნახშირწყლები (მაღაზიის საკონდიტრო ნაწარმი),
- ალკოჰოლი
აკრძალულია ცხოველური ცხიმების შემცველი ყველა საკვები, მაგრამ მცენარეული ზეთი და ზღვის პროდუქტები ნებადართულია, გარდა shrimp. ზღვის პროდუქტები მდიდარია გაჯერებული ომეგა ცხიმოვანი მჟავებით, რამაც შეიძლება შეამციროს ”ცუდი” ქოლესტერინის დონე. თხილისა და სელის თესლებში ნაპოვნი მცენარეული ცხიმები ერთნაირი საკუთრება აქვთ. ამ პროდუქტების მოხმარება შიშის გარეშე შეგიძლიათ - ისინი არ ამაღლებენ ქოლესტერინს.
გარდა ამისა, დისლიპიდემიით, მნიშვნელოვანია დიეტაში შეიტანოთ ახალი ან ჩაშუშული, გამომცხვარი, მოხარშული ბოსტნეული. ეფექტურად აკავშირებს ბოჭკოვან ქოლესტერინს, რომელიც შეიცავს ქატოში. ცილის კარგი წყაროა თევზი და მჭლე ხორცი:
ამასთან, თქვენ არ უნდა შემოიფარგლოთ მხოლოდ დიეტის დაცვით. მნიშვნელოვანია გადახედოს ცხოვრების წესს, უარი თქვას ნიკოტინზე (მოწევა), ალკოჰოლზე, საჭმელზე. თუ ჭარბი წონა გაქვთ, უნდა გაუმკლავდეთ მას. მემკვიდრეობითი და მეორადი დისლიპიდემიით, ზომიერი დატვირთვებია საჭირო, მნიშვნელოვანია რეგულარულად ვარჯიში, მაგრამ არა სხეულის ამოწურვით. დესტრუქციული გენეტიკური პროგრამა შეიძლება გამოწვეული იყოს მუშაობის და დასვენების რეჟიმის შეუსრულებლობით, ნერვული დაძაბულობის გაზრდით, რეგულარული სტრესებით. მნიშვნელოვანია ამის განსაკუთრებული ყურადღება მიაქციოთ.
ტრადიციული მედიცინის მეთოდები
როდესაც არ არის წამლის არასაკმარისი მიდგომა საკმარისი - პაციენტმა მნიშვნელოვნად გაზარდა „ცუდი“ ქოლესტერინი, ვითარდება ათეროსკლეროზი, არსებობს ჰიპერქოლესტერინემიის თვალსაჩინო ნიშნები - თქვენ არ შეგიძლიათ მედიკამენტების გაკეთება. ამ მიზნით, ჩვეულებრივ, შემდეგი ჯგუფების ნარკოტიკები ინიშნება:

- სტატინები
- ფიბრატები
- ნაღვლის მჟავების სეკრეტორები
- ქოლესტერინის შეწოვის ინჰიბიტორები,
- ომეგა-3 PUFAs (პოლიუნსტურული ცხიმოვანი მჟავები),
- ნიკოტინის მჟავა.
ყველაზე ხშირად დადგენილია ნაღვლის მჟავების სტატინები და სეკრეტორები. ყოფილი აძლიერებს ლიპიდების დარღვევას, აინჰიბირებს მათ სინთეზს ღვიძლში, გარდა ამისა, აუმჯობესებს სისხლძარღვების შიდა უგულებელყოფის (ინტიმურ) მდგომარეობას და იძლევა ანთების საწინააღმდეგო ეფექტს. ყველაზე ეფექტურია ატორვასტატინი, როსვასტატინი, სიმვასტატინი, ლოვასტატინი.
თუ პირველი ჯგუფის მედიკამენტები არ იწვევს „ცუდი“ ქოლესტერინის შემცირებას, მათ ემატება ნაღვლის მჟავების სეკრეტორები. ასეთი თერაპია ძალიან ეფექტურია, მაგრამ სერიოზულ გვერდით ეფექტებს იძლევა. ნაღვლის მჟავების სეკრეტორები პირდაპირ გავლენას არ ახდენენ ცხიმის მეტაბოლიზმზე და ქოლესტერინის წარმოებაზე. ისინი ნაღვლის მჟავებს ნაწლავის ნაწლავის სანათურში ატარებენ და ინტენსიურად აშორებენ მათ. ამის საპასუხოდ ღვიძლი აქტიურად იწყებს ახალი ნაღვლის სინთეზს, რისთვისაც იგი მოიხმარს ქოლესტერინს. ასე რომ, ამ ლიპიდების დონე იკლებს. გამოიყენება ნაღვლის მჟავების ასეთი სეკრეტორები:
თუ სისხლში ტრიგლიცერიდების დონე მაღალია, ინიშნება ფიბრატები. ეს წამლები ზრდის HDL დონეს, რომელსაც გააჩნია ანტიატეროგენული ეფექტი. ჯგუფში შედის კლოფიბრატი, ციკლოფიბრატი, ფენოფრატი.
ეფექტურად შეამცირონ "ცუდი" ქოლესტერინი და ომეგა -3 PUFA, ასევე ნიკოტინის მჟავა (ნიაცინი) და B ვიტამინები, თევზის ზეთი მდიდარია გაჯერებული ომეგა მჟავებით. მათი დიდი რაოდენობით მიღება საზღვაო თევზის ჭამა შეგიძლიათ.
დისლიპიდემიის არჩევის სხვა მედიკამენტებია ქოლესტერინის შეწოვის ინჰიბიტორები. მათ აქვთ შეზღუდული ეფექტურობა, რადგან ისინი გავლენას არ ახდენენ სხეულის მიერ ქოლესტერინის სინთეზზე, მაგრამ მხოლოდ აკონტროლებენ და ხსნიან ცხიმებს საკვებს. ჯგუფის ერთადერთი უფლებამოსილი წევრი არის ეზითიმბი.
ამასთან, ზემოთ ჩამოთვლილი ჯგუფების ყველა პრეპარატი არ უწყობს ხელს და ზოგიერთ პაციენტს (ბავშვებს, ორსულ ქალებს) უკუნაჩვენებია. შემდეგ საჭიროა ექსტრაკორპორული თერაპია დისლიპიდემიასთან ბრძოლაში. განახორციელეთ იგი შემდეგი მეთოდებით:
- ემო სისხლი
- ჰემოსორბცია
- კრიოპრეზერვაცია
- პლაზმაფერეზი
- ულტრაფილტრაცია.
ყველა ეს მეთოდი აპარატურაა. ისინი გულისხმობენ პაციენტის სხეულის გარეთ სისხლის "დამუშავებას", რომელიც მიზნად ისახავს ქოლესტერინის და სხვა ლიპიდური ფრაქციების ფილტრაციას, განადგურებას ან დაქვეითებას და მოხსნას.
როგორიც არ უნდა იყოს დისლიპიდემიის დაავადება, ყოველთვის მნიშვნელოვანია გახსოვდეთ პრევენციის შესახებ. ეს ხელს შეუწყობს ამ პათოლოგიური მდგომარეობის მიმდინარეობის თავიდან აცილებას ან გადადებას. მნიშვნელოვანია სწორად შეიმუშაოთ დიეტა, თავიდან აიცილოთ ცუდი ჩვევები და სტრესი, ნუ დაივიწყებთ ფიზიკურ განათლებას.
არასათანადო დიეტა და ფიზიკური უმოქმედობა
ეს არის იგივე მონეტის ორი მხარე.
ალიმენტური ფაქტორი: პაციენტებს არ აქვთ დრო, რომ სრულად და სწორად მიირთვან, საზ. საკონსერვო საკვები, სწრაფი კვება, მოსახერხებელი საკვები და თანამედროვე "ინდუსტრიული სამზარეულოს" სხვა საეჭვო პროდუქტები გამოიყენება, რომელსაც პრინციპში ძნელად უწოდებენ საკვებს.
აქედან გამომდინარე, ორგანიზმში ცხიმის ჭარბი მოხმარება. უფრო მეტიც, კვების ღირებულება უკიდურესად მცირეა ლიპიდების დიდი რაოდენობით. აქედან გამომდინარე, მუდმივი შიმშილის გრძნობა, ჭამის განმეორების აუცილებლობა.
წრე იხურება. ცხიმის შედეგად მიღებული ენერგია ხელს უწყობს ენერგიის წარმოებას. არსად არ არის ამის გაკეთება, განსაკუთრებით მუდმივი ვარდნილი ცხოვრების წესით.
აქედან გამომდინარე, ჭარბი მიმოქცევა სისხლში, და შემდეგ შენახვა მასის სახით.
ორგანიზმში საკუთარი ცხიმის მეტაბოლიზმის დარღვევა
მეორე მნიშვნელოვანი ფაქტორი. ეს გამოიხატება სატრანსპორტო ცილების არასრულფასოვნებით, რაც ორგანიზმში ლიპიდებს ტრანსპორტირებს და შენახვის (დეპონირების) პრობლემებს.
ეს გადამზიდავი ნივთიერებები ძალზე მყიფეა, ადვილად იჟანგება და განადგურებულია, რის გამოც ქოლესტერინი უკან ტოვებს.
ნაერთების სწორი მოძრაობის დროსაც კი, აქტიური შეწოვის ფონზე, არსებობს პრობლემები ნივთიერებების მთელი ჯგუფის დონეზე.
ეს, როგორც წესი, მემკვიდრეობითი პროცესია, მაგრამ მისი შეძენა შესაძლებელია. ყველაზე ხშირად, ასეთი პრობლემები გადადის დიაბეტის მქონე პირთან, ჰორმონალური დისბალანსით.
ორივე მექანიზმი მთავარ როლს ასრულებს, როგორც საფუძველი.
შემდეგი, პროცესი ერთი ნიმუშით მოძრაობს.
ცხიმოვანი ნივთიერებების გადაჭარბებული რაოდენობა ცირკულირებს სისხლში. ლიპიდები წყვეტენ არტერიების კედლებზე. დაფიქსირება და ჩამოაყალიბეთ მთელი კომპლექსები. ე.წ. დაფები. ყოველთვის არ არის ქოლესტერინი. ცხიმოვანი ნაერთების რამდენიმე სხვა სახეობა არსებობს.
გარდა ამისა, ნორმალური სისხლის ნაკადის შეფერხება ხდება, ორგანოებს განიცდიან ჟანგბადის და ნუტრიენტების ნაკლებობა. აქედან გამომდინარე, პრობლემებია თავის ტვინის, გულის და არტერიული წნევის მატებასთან ერთად.
საშიში პირობების, მათ შორის გულის შეტევით და ინსულტის ჩათვლით, მნიშვნელოვნად იზრდება.
განვითარების პროცესის გასაგებად აუცილებელია მექანიზმის ცოდნა. ამის გარეშე, არ შეიძლება ჩატარდეს ხარისხიანი მკურნალობა.
დისლეპიდემიის ფორმები
დისლიპიდემიის ფორმები შეიძლება განვასხვავოთ სამ კრიტერიუმზე. ღირს დაწყებული იმით, რომ პათოლოგია გახდა ფაქტორი.
- პირველადი ფორმა. ეს ხდება დატვირთული მემკვიდრეობის შედეგი. ისევ და ისევ, თუნდაც ამგვარი პრობლემის მქონე ნათესავების არსებობის შემთხვევაში, სათანადო პრევენციით, შესაძლებელია უარყოფითი სცენარის განმეორების თავიდან აცილება.
- საშუალო ფორმა.ვითარდება როგორც შეძენილი, ნორმალური პირობების ფონზე, არა უფრო მაღალი ვიდრე სხვები. მაგალითად, დიაბეტის შედეგად, ჰიპოთირეოიდიზმი (ფარისებრი ჯირკვლის პრობლემები). პრევენცია საკითხში წერტილს აყენებს, თუმცა თითქმის შეუძლებელია იმის გაგება, თუ რა გახდა ამის მთავარი მიზეზი. დარღვევების მთელი კომპლექსი როლს ასრულებს.
მეორე კლასიფიკაციის კრიტერიუმია პათოლოგიის ხანგრძლივობა და ბუნება:
- გარდამავალი ან გარდამავალი ხედი. თან ახლავს პრობლემები დროებით. გაზრდილი ცხიმის შეწყვეტის შემდეგ, ყველაფერი თავისით არის აღმოფხვრილი. სამედიცინო დახმარების გარეშე.
- მუდმივი ტიპი. ბევრად უფრო რთული. ჩვეულებრივ ასოცირდება პათოლოგიური პროცესის მიმდინარეობასთან. მოითხოვს მკურნალობას, მედიკამენტების ინტენსიურ გამოყენებას.
დასკვნაში
დისლიპიდემია არის მეტაბოლური დაავადება. კერძოდ, სხვადასხვა სახის ცხიმის მეტაბოლიზმი განიცდის.
ამ გადახრების უმეტესი ნაწილი იწვევს ათეროსკლეროზს და მისი მეშვეობით არაპირდაპირი გზით მიდის გულის, სისხლძარღვების, ტვინის და სხვა ორგანოების პათოლოგიები.
დაწყებული საქმეები ემუქრება მოახლოებულ ინვალიდობას ან სიკვდილს. ამიტომ ნუ უგულებელყოფთ რეგულარულ პროფილაქტიკურ კონსულტაციებს.
ყოველ 6 თვეში ერთხელ მაინც უნდა მოინახულოთ თერაპევტი, გაიაროთ სისხლის საერთო ტესტი და ბიოქიმია.
- კარდიოლოგიის ევროპული საზოგადოება (EOK) და ათეროსკლეროზის ევროპული საზოგადოების (EOA) სამუშაო ჯგუფი დისლიპიდემიის დიაგნოზირებისა და მკურნალობის შესახებ. კლინიკური რეკომენდაციები.
- მ.ვ. ეჟოვი (მოსკოვი), I.V. სერგიენკო (მოსკოვი), დ.მ. არონოვი (მოსკოვი), გ.გ. არაბიძე
(მოსკოვი), ნ.მ. ახმედანოვი (მოსკოვი), ს.ს. Bazhan (ნოვოსიბირსკი). ლითონის მეტაბოლიზმის დარღვევების დიაგნოზი და კორექტირება ათეროსკლეროზის პროფილაქტიკისა და მკურნალობის მიზნით. რუსეთის რეკომენდაციების VI გადასინჯვა. - კარდიოლოგიის ევროპული საზოგადოების და ალეროსკლეროზის განვითარების ევროპული საზოგადოების რეკომენდაციები დისილიპიდემიის სამკურნალოდ. რაციონალური ფარმაკოთერაპია კარდიოლოგიაში 2012, განაცხადი 11.