პანკრეასის კეთილთვისებიანი სიმსივნეები
პანკრეატიტი ხშირად გართულებულია დამატებითი დაავადებებით. ერთ-ერთი მათგანია პანკრეასის კისტა, რომლის მკურნალობა გართულებულია ორგანიზმში (და მთელ სხეულში) გენეტიკური დარღვევებით. ახალი დიაგნოსტიკური მეთოდების (მაგნიტურ-რეზონანსული ტომოგრაფია და კომპიუტერული ტომოგრაფია, ულტრაბგერა) დაფიქსირდა გამოვლენების რაოდენობა.
პანკრეატიტი გართულებულია კაფსულებით თხევადი საშუალებით 18% -ით, დანარჩენი შემთხვევები გამოწვეულია დაზიანებით, რაც ოპერაციას საჭიროებს. პაციენტთა მეხუთედი განიკურნება ალტერნატიული მეთოდით ან სპონტანურად. დანარჩენი პაციენტები არასასიამოვნოა პანკრეასის კისტაზე, რომლის ოპერაცია ითვლებოდა ერთადერთ გამოსავალად (დრენაჟი). ოპერაცია განიხილება კომპლექსურად, ის ემუქრება პერიტონიტს, მუცლის ღრუს აბსცესებს, შეხორცებას, სისხლდენას.
პანკრეასის კისტის მოცილება
ოთხმოცი შემთხვევაში, ექიმები გირჩევენ პანკრეასის კისტის მოცილებას, შესაძლო შედეგების გაფრთხილებას. მკურნალობის პროცესში ქირურგთა ჩარევის სირთულეებმა განაპირობა ახალი მეთოდების ძებნა. გამოსავალი იყო რამდენიმე მეთოდი, რომლებიც არ საჭიროებს კანის გახსნას (ოპერაცია):
- კანალიზაცია კანზე - აუცილებელადაა შერწყმული ორგანოს კონტროლი ულტრაბგერით (ან რენტგენული ტელევიზორით)
- პუნქცია კანის საშუალებით ასპირაციით - შესრულებულია ნემსი ულტრაბგერითი გამოკვლევის ქვეშ
ორივე შემთხვევაში, ადგილობრივი ანესთეზიის დროს, კაფსულა პუნქცია ხდება 1.7 მმ ნემსით, შინაარსი ევაკუირებულია. პუნქციის არხი არის bougie, მოთავსებულია სამ მილიმეტრიანი დრენაჟი. ამ მეთოდის მინუსი არის სასაზღვრო ორგანოების დაზიანების საშიშროება, რეტროპერიტონეალური და შიდა სივრცის კომუნიკაცია. დეფიციტის აღმოფხვრა კონტრასტით, როდესაც პაციენტი სვამს ჭიქა ბარიუმის სულფატს, რაც შესაძლებელს გახდის მეზობელი ორგანოების მკაფიოდ განასხვავოს.
პანკრეასის ცისტის მკურნალობა
კუჭქვეშა ჯირკვლის ცისტების უსაფრთხო მოცილება ყოველთვის არ არის შესაძლებელი, ამიტომ, გასტროენტეროლოგები გირჩევენ მცენარეების დეკორქციებსა და ინფუზიებს. უფრო ხშირად იყენებენ საწოლს, თუთის, იარუსის, სამყურა, ბურდოკის საწოლს. ყველა მათგანი დაავადებულია ჭამის წინ, ავადდება decoctions, გამოიყენება გაფილტრული. დოზირება არის კოვზი. ყოვლისმომცველი ტექნიკა იყენებს ხალხურ რეცეპტს:
- celandine, calendula, yarrow იმავე ნაწილებში დაჟინებით მოითხოვს 120 წუთი (მკურნალობის თვე 50 გრ დღეში)
- წინა მკურნალობის დასრულების შემდეგ, ისინი დაუყოვნებლივ იწყებენ ახალს - კალენდულა, პლანტაცია (ისრები), წინა რეცეპტის მიხედვით, tansy, მაგრამ, ზედიზედ ნახევარი წლის განმავლობაში
ანელებს თხევადი კაფსულების ზრდას ლობიოს ღრძილების ინფუზიით, სიმინდის სტიგმასთან, მარწყვის ფოთლებთან, მოცვისა და ლინგონბონასთან. ნახევართვიანი კურსი უსაფრთხოა ნებისმიერი ასაკისთვის, შესვენება უდრის მკურნალობის ხანგრძლივობას, რაც მრავალჯერ მეორდება.
პანკრეასის კისტის ოპერაცია
პანკრეასის კისტის მოხსნისას, პირველი რაც თქვენ უნდა აირჩიოთ, არის ქირურგიული მკურნალობის მეთოდი. ეს დამოკიდებულია მის ზომაზე და ადგილმდებარეობაზე. რადიკალური კონსერვატიული ოპერაცია - პანკრეასის რეზექცია - ხორციელდება კისტაზე დაზარალებულ ადგილზე. ამ გზით მკურნალობა შესაძლებელია, იმ პირობით, რომ ნეოპლაზმა შედარებით მცირე ზომისაა და ბუნებითაც მართალია. ამ შემთხვევაში, სიმსივნის ადგილი უნდა იყოს პანკრეასის განყოფილებებში, რომელსაც დისტალური ეწოდება.
თუ ნეოპლაზმა აღიარებულია ფსევდოზისტი, ეს ქირურგიული ჩარევა შეუძლებელია, რადგან ასეთი წარმონაქმნების გარე ნაწილი იქმნება ახლომდებარე შინაგანი ორგანოების მიერ. სანიაღვრე ხასიათის ოპერაციებს მიმართავენ ორგანოზე სპეციალური ტიპის შეფუთვის შემთხვევებში - ფსევდოცისტები. თუ ის ორგანოს კაუდალურ რეგიონშია, მაშინ კეთდება ცისტოგასტროოსტომია. მცირე სიმსივნეების გამოვლენის შემთხვევაში, პანკრეასის კისტის მკურნალობა ტარდება ტრანსდუოდენალური ცისტოდუოდენოსტომით. იგი ხორციელდება ორგანოს თავში სიმსივნის ფორმირებით. თუ არსებობს უფსკრული და არსებობს ჩირქოვანი პერიტონიტის ალბათობა, ტარდება მარსპულიზაცია. ეს არის სადრენაჟე, რომლის დახმარებითაც იგი ხდება პერიტონეუმში. ამ ტიპის ოპერაციას იშვიათად მიმართავენ.
პანკრეასის კისტა არის პათოლოგიური მდგომარეობა, რომლის დროსაც ღრუს სტრუქტურები, რომლებიც ივსება პანკრეასის სეკრეციით და ქსოვილის დევიტრუსით, იქმნება ორგანოს პარინემატურ ფენაში. კისტოზულ ღრუში, პანკრეასის უჯრედების ნეკროზული უჯრედები (იღუპება), ხდება მათი შეცვლა ბოჭკოვანი ქსოვილებით. ცისტები წარმოქმნიან ჯანმრთელობის სერიოზულ საფრთხეს ავთვისებიანი სტრუქტურებში დეგენერაციის რისკის გამო, შეიძლება ჩამოყალიბდეს მამაკაცებსა და ქალებში, ბავშვები არ არის გამონაკლისი.
პათოლოგიის განვითარების მექანიზმი და მიზეზები
პანკრეასის მნიშვნელოვან როლს ასრულებს ცილების, ნახშირწყლების, ცხიმების დაშლასა და შემდგომში შეწოვაში. ორგანოს აქვს ალვეოლური სტრუქტურა, რომელიც მიდრეკილია კისტების გამოჩენაზე. ჯირკვალში კისტოზური სტრუქტურების წარმოქმნა არ წარმოადგენს ნორმად და განპირობებულია ორგანოთა წარმოქმნის თანდაყოლილ დარღვევებთან, ან მეორად ფაქტორებთან.
კლების მექანიზმი ემყარება ორგანოს საკუთარი ქსოვილების განადგურებას. უარყოფითი ფაქტორების გავლენის ქვეშ, კუჭქვეშა ჯირკვლის პარინემატიკურ ფენაში მკვდარი ქსოვილის მტევანი ფორმირდება, სხეული გამოყოფს პათოლოგიურ არეალს ჯანმრთელებისაგან - კაფსულა იქმნება შემაერთებელი ან ბოჭკოვანი უჯრედებიდან. კაფსულა თანდათანობით ივსება მარცვლოვანი შინაარსით და საიდუმლოებით - ასე გამოიყურება კისტა.
პათოლოგიის გამოჩენის საერთო მიზეზები:
- ჯირკვლის სადინარების თანდაყოლილი ობსტრუქცია,
- ქვების არსებობა
- პანკრეატიტი - მწვავე, ქრონიკული, ალკოჰოლური,
- პანკრეასის ნეკროზი,
- ორგანოს დაზიანებები
- ენდოკრინული დაავადებები - სიმსუქნე, დიაბეტი,
- პარაზიტის ინფექცია.
პათოლოგიის კლასიფიკაცია
კისტები კლასიფიცირდება:
- ჭეშმარიტი (თანდაყოლილი) - ჯირკვალში ღრუს სტრუქტურები გვხვდება დაბადებიდან, ფორმირების მექანიზმი ჩამოყალიბებულია პრენატალურ პერიოდში. თანდაყოლილი კისტები არ იზრდება ზომით, მათი ღრუს მთლიანად შედგება ციური უჯრედებისგან. პანკრეასის სადინარების ობსტრუქციის გამო ჭეშმარიტი ცისტიტის გაჩენა იწვევს ბოჭკოვანი ქსოვილის წარმოქმნას - ანთებას, ამ პათოლოგიას უწოდებენ "კისტოზურ ფიბროზს", ანუ პოლიკისტოზურს.
- ყალბი (ფსევდოცისტები) - ღრუს წარმონაქმნები, რომლებიც გამოვლინდა კუჭქვეშა ჯირკვლის, დაზიანებებისა და მეორეხარისხოვანი სხვა ფაქტორების ანთებითი პროცესების ფონზე.
პათოლოგიური ღრუსები შეიძლება ჩამოყალიბდეს პანკრეასის სხვადასხვა ნაწილში - თავზე, სხეულზე და კუზე. სტატისტიკის თანახმად, ხელმძღვანელის კისტა იშვიათად დიაგნოზირებულია, ყველა შემთხვევის 15% -ში, 85% -ში გამოწვეულია ორგანოს და კუდის ცისტური დაზიანებით. შემთხვევების თითქმის 90% -ში, კისტები ბუნებით მეორეხარისხოვანია და ვითარდება გადატანილი პანკრეატიტის ფონზე. შემთხვევების 10% ასოცირდება ორგანოების ტრავმასთან.
ატლანტას კლასიფიკაციას მიმართავენ კისტოზურ წარმონაქმნებს, რომლებიც გამოვლინდნენ მწვავე პანკრეატიტის შემდეგ:
- მწვავე ცისტები - ჩნდება სწრაფად, არ აქვთ კარგად ჩამოყალიბებული კედლები, ჯირკვლის სადინარები, პარინემატიკური ფენა ან ბოჭკოვანი შეიძლება იმოქმედოს როგორც ღრუს,
- ქვემწვავე (ქრონიკული) - ვითარდება მწვავედან, რადგან ღრუს კედლები იქმნება ბოჭკოვანი და გრანულარული ქსოვილებისგან,
- აბსცესი - სტრუქტურის ჩირქოვანი ანთება, ღრუს ივსება სეროზული შინაარსით.
პათოლოგიის კურსის თვალსაზრისით, კისტები არის:
- ფისტულის, სისხლით, მენჯის ან პერფორაციით გართულებული,
- გაურთულებელი.
კლინიკური სურათი
პანკრეასის კისტის სიმპტომები ყოველთვის არ არის შესამჩნევი. კლინიკური გამოვლინებები განპირობებულია ღრუს ზომით, მათი ლოკალიზაციით, წარმოშობით. ჯირკვალში ერთჯერადი კისტოზური წარმონაქმნების თანდასწრებით, 50 მმ – მდე ზომით, არ არის აშკარა ნიშნები - კისტა არ იჭერს სადინარებსა და მეზობელ ორგანოებზე, არ ახდენს ნერვული დაბოლოებების შეკუმშვას - პაციენტი არ განიცდის დისკომფორტს.
დიდი მრავალჯერადი ღრუს არსებობა იძლევა მკვეთრ კლინიკურ გამოვლინებებს, კლასიკური სიმპტომია ტკივილი. ტკივილის ბუნებას შეუძლია განსაზღვროს კისტოზური დაზიანების ხარისხი:
- როდესაც პანკრეატიტის საწინააღმდეგოდ ყალბი კისტა წარმოიქმნება, ტკივილი ძლიერი და მკვეთრია, რომელიც მოიცავს წელის მიდამოში და მარცხენა მხარეს,
- შეუწყნარებელმა ტკივილებმა, რომლებიც მოულოდნელად ჩნდებიან, შეიძლება მიუთითებდეს ღრუს რღვევა ან ჩახშობა, განსაკუთრებით იმ შემთხვევაში, თუ პაციენტს აქვს ცხელება,
- მზის პლექსუსის შესუსტებით კისტის არსებობა მას აცნობიერებს თავის თავს იმწვავებული ტკივილით, რომელიც ასხივებს უკანა მხარეს.
ტკივილის გარდა, პათოლოგია ვლინდება სხვა სიმპტომებით:
- გულისრევა და ღებინება
- განავლის დარღვევა, მათ შორის სტეატორეა (განავლის ცხიმის წვეთები),
- საჭმლის მომნელებელი დარღვევები, საკვები ნივთიერებების ცუდი შეწოვა და წონის დაკლება,
- მადის დაქვეითება
- ცხელება subfebrile ციფრებამდე.
გართულებები
პანკრეასის კისტა განსაკუთრებით საშიშია კიბოს სიმსივნეში გადაგვარების შესაძლებლობის გამო. სტრუქტურის მიხედვით, კისტოზული ღრუსები შეიძლება იყოს კეთილთვისებიანი და ავთვისებიანი. პანკრეასის კიბო არის მძიმე, თითქმის განუკურნებელი მდგომარეობა, ხასიათდება სწრაფი კურსი ფართო მეტასტაზებით. კეთილთვისებიანი ცისტები არანაკლებ საშიშია რღვევის რისკის და პერიტონიტის შემდგომი განვითარების გამო.
ფისტულის ფორმირება კიდევ ერთი სერიოზული გართულებაა. კისტოზური წარმონაქმნების პერფორაციით, ვლინდება სრული და არასრული ფისტულები - პათოლოგიური პასაჟები, რომლებიც ურთიერთობენ გარე გარემოზე ან სხვა ორგანოებთან. ფისტულების არსებობა ზრდის ინფექციის რისკს და ბაქტერიული პროცესების განვითარებას.
მსხვილი კისტები ახდენენ მუცლის ღრუს ჯირკვლისა და მიმდებარე ორგანოების გემებსა და სადინარებს, რაც იწვევს უარყოფით შედეგებს:
- ობსტრუქციული სიყვითლის განვითარება თავში ცისტების ლოკალიზაციით,
- ფეხების შეშუპება პორტალური ვენის შესუსტებისას,
- დიურეზული დარღვევები საშარდე გზებზე ზეწოლასთან,
- ნაწლავის გაუვალობა ნაწლავის მარყუჟებში ლუმენის შესუსტების დროს (იშვიათი მდგომარეობა, რომელიც ხდება დიდი პანკრეასის კისტების არსებობის დროს).
პათოლოგიის გამოვლენა
ექიმი, რომელიც იკვლევს და მკურნალობს საეჭვო პანკრეასის კისტის მქონე პირებთან, არის გასტროენტეროლოგი. პირველადი მკურნალობის დროს საჭიროა ანამნეზის გაკეთება, პაციენტის პრეტენზიების გარკვევა და პალპაციით გამოკვლევა. მუცლის რეგიონის ხელით გამოკვლევით, პროთეზირება მკაფიო საზღვრებით შეიძლება იგრძნოთ. სრული გამოკვლევა მოიცავს ლაბორატორიული და ინსტრუმენტული მეთოდების ერთობლიობას.
ლაბორატორიული ტესტების ჩამონათვალში შედის სისხლის ანალიზები, მათ შორის ბიოქიმია. პათოლოგიის თანდასწრებით, გამოვლენილი იქნება ESR და ბილირუბინის აღნიშვნების ძვრები (ზრდა), ლეიკოციტოზი, ტუტე ფოსფატაზის აქტივობის გაზრდა. შარდმდენმა შეიძლება ირიბად აჩვენოს ანთების ნიშნები გართულ კისტებში - შარდში გვხვდება საერთო შარდი და სისხლის თეთრი უჯრედები.
სანდო ინფორმაცია პათოლოგიის დადასტურებისას ხორციელდება ინსტრუმენტული მეთოდებით:
- ულტრაბგერა საშუალებას გაძლევთ განსაზღვროთ კისტოზური ღრუს ზომა, მათი რაოდენობა, გართულებების არსებობა,
- MRI საშუალებას იძლევა ნათლად და ზუსტად შეაფასოს ზომა, კისტოზური სტრუქტურების კავშირი ჯირკვლის სადინარებთან,
- სკინტოგრაფია (რადიონუკლიდის ტომოგრაფია) გამოიყენება, როგორც დამატებითი მეთოდი, ჯირკვლის პარინემაში პათოლოგიური ღრუს ადგილმდებარეობის გასარკვევად.
- ენდოსკოპიური რეტროგრადული ქოლანგიოპანკრეტოგრაფია, როგორც მაღალი სიზუსტის მეთოდი, დეტალურ დეტალებს გვაწვდის ღრუს სტრუქტურის, მისი სტრუქტურისა და სადინარებთან კავშირის შესახებ, მაგრამ ატარებს გამოკვლევის დროს ინფექციის მაღალ რისკს,
- მუცლის ღრუს პანორამული რენტგენოგრაფია გამოიყენება ღრუების საზღვრების დასადგენად.
თუ კისტოზური წარმონაქმნების შიდა ფენის სტრუქტურა გაუგებარია, პანკრეასის ქსოვილის ბიოფსია სავალდებულოა ავთვისებიანი მდგომარეობის დასადასტურებლად ან უარყოფისთვის. ბიოფსია ხორციელდება ულტრაბგერითი სკანირების მეთვალყურეობის ქვეშ ან კომპიუტერული ტომოგრაფიის დროს. ბიოფსიის დროს დიფერენციალური დიაგნოზი საშუალებას იძლევა დროულად გამოვლენილიყო ონკოლოგია და თავიდან აიცილოს კიბოს უჯრედების ზრდა.
პანკრეასის ცისტების მკურნალობა ხორციელდება ქირურგიული ჩარევის საშუალებით. დადასტურებული მრავალჯერადი ცისტის მქონე მედიკამენტები არაეფექტურია. ოპერაცია არ არის მითითებული ერთჯერადი მცირე (30-50 მმ-მდე ცისტიტის) ცისტებისთვის, თუ ისინი არ იმოქმედებენ მეზობელ ორგანოებზე და არ იწვევენ უარყოფით სიმპტომებს. ავთვისებიანი კისტის მოცილება, თუნდაც მცირე ზომებით, აუცილებელია მეტასტაზების თავიდან ასაცილებლად.
ქირურგიული გასტროენტეროლოგიის დროს, პანკრეასის კისტასთან ბრძოლის მიზნით გამოიყენება 3 მეთოდი:
- პათოლოგიური ფოკების ამოღება - რეზექცია,
- კისტის დრენაჟი (გარე და შიდა),
- ლაპაროსკოპია
ამოღებისას, კისტის სხეული და პანკრეასის მიმდებარე ნაწილი ამოღებულია. ექსკრეციის მოცულობა დამოკიდებულია ღრუს ზომაზე, ჯირკვლის პარინთეზური ფენის მდგომარეობაზე - ისინი ასრულებენ თავის არეში გადაადგილებას, დისტალურ, პანკრეატოდუოდენალურ ნაწილს.
კისტის შიდა დრენაჟირება ხორციელდება ანასტომოზის მეშვეობით კისტის სხეულსა და კუჭს, თორმეტგოჯა ნაწლავს ან ნაწლავებს შორის. შინაგან დრენაჟი არის უსაფრთხო და ფიზიოლოგიური მეთოდი, რომელიც აუმჯობესებს პაციენტის მდგომარეობას - უზრუნველყოფილია ღრუს შინაარსის გავლა, ტკივილი ქრება, ქრება, ხოლო რეციდივის ალბათობა მინიმალურია.
კისტის გარე დრენაჟირება ხორციელდება პათოლოგიის რთული კურსით:
- ჩირქოვანი ექსუდატის დაგროვება,
- არანორმირებული კისტოზური ღრუსები,
- სისხლძარღვთა გაზრდა (ახალი გემების წარმოქმნა) კისტის კედლებში,
- ზოგადი კრიტიკული მდგომარეობა.
გარე დრენაჟის შემთხვევაში, უარყოფითი შედეგები შეიძლება მოვიდეს ფისტულის ფორმირებაში, ზომაში ცისტების გადიდებაში, ახალი წარმონაქმნების ზრდაში. ზოგჯერ ვითარდება სეფსისი. ნებისმიერ შემთხვევაში, გარე და შიდა დრენაჟი ხორციელდება მხოლოდ კეთილთვისებიანი სტრუქტურებით.
ლაპაროსკოპია ნაზი მეთოდია, მისი უპირატესობა არის ფართო ქირურგიული ჭრილობების არარსებობა და პაციენტის სწრაფი აღდგენა. ლაპაროსკოპია შესაფერისია ნაყარი, ერთჯერადი ცისტური სტრუქტურების მოსაშორებლად. მინიმალური ინვაზიური ჩარევის არსი არის პუნქციის ნემსის შეყვანა პრობლემურ ფოკებში შინაარსის შეწოვით.
თერაპია წამლებთან ერთად მიზნად ისახავს ძირითადი დაავადების გამოსწორებას. პანკრეატიტის თანდასწრებით, ფერმენტების დანიშვნა აუცილებელია პანკრეასისგან ადეკვატური მონელების და გადმოტვირთვის უზრუნველსაყოფად. ტკივილის შესამსუბუქებლად გამოიყენება ანტისპაზმოდები და ანალგეტიკები. სისხლის გლუკოზის კონტროლი სავალდებულოა, თუ ის დარღვეულია, ინიშნება შესაბამისი მედიკამენტები.
კისტოზური დაზიანებისთვის დიეტა ემყარება პანკრეასის მაქსიმალურ დატვირთვას. სწორად ორგანიზებულმა კვებამ შეიძლება შეამციროს დაავადების რეციდივის რისკი და ხელი შეუწყოს ჯირკვლის ფერმენტულ შესაძლებლობებს. კვების პრინციპები პანკრეასის კისტასთან:
- ფრაქციული კვება თანაბარი დროით (3-4 საათი),
- ყველა საკვები საფუძვლიანად წაშლილია და დაჭრილი,
- სამზარეულოს მეთოდები - სამზარეულო, გამოცხობა, ჩაშუშვა,
- ცხიმოვანი და შემწვარი უარი
- შეზღუდვა პური და საკონდიტრო ნაწარმი,
- დიეტის საფუძველია ცილოვანი საკვები (მცენარეზე დაფუძნებული ცილები არ უნდა აღემატებოდეს დღიური დოზის 30% -ს).
პაციენტებს მკაცრად ეკრძალებათ ცხიმოვანი ხორცი, სოკო, ლობიო. ყველაზე სასარგებლო პროდუქტებია რძის მცირე ცხიმის შემცველობა, ქათმის და ინდაურის ხორცი, მოხარშული კვერცხი, ბოსტნეული სითბოს მკურნალობის შემდეგ. სასმელებისგან სასარგებლოა არა კონცენტრირებული წვენები, ჟელე და ჩაშუშული ხილი. დიეტა - სიცოცხლის ხანგრძლივობა, ოდნავი დასვენება შეიძლება გამოიწვიოს გაუარესების პროვოცირება.
გადარჩენის პროგნოზი დამოკიდებულია პათოლოგიის ძირეულ მიზეზებზე, თერაპიის მიმდინარეობაზე და ადეკვატურობაზე. დაავადებას ახასიათებს გართულებების მაღალი დონე - ავადმყოფთა 10-50% -ში დაავადების მიმდინარეობას თან ახლავს ონკოლოგია, ინფექცია და შინაგანი სისხლდენა. რეზექციის შემდეგ, ახალი ცისტების ზრდის შანსი არსებობს.ექვემდებარება სამედიცინო რჩევას, რეგულარულად დაკვირვებას და ფერმენტების მიღებას, არსებობს ნორმალური სიცოცხლის ხანგრძლივობის შენარჩუნება.
რეციდივის თავიდან ასაცილებლად და სტაბილური მდგომარეობის შესანარჩუნებლად, პაციენტებმა უნდა:
- დიეტის დაცვა
- უარი თქვით ალკოჰოლზე
- კუჭ-ნაწლავის ტრაქტის პრობლემებზე დროული რეაგირება.
პანკრეასის კისტოზული დაზიანება იშვიათი დაავადებაა, სათანადო მკურნალობის არარსებობის შემთხვევაში, შედეგები სავალალოა. თანამედროვე მედიცინის შესაძლებლობებს შეუძლიათ წარმატებით გადალახონ დაავადება და პაციენტებს საშუალება მისცენ სრულფასოვანი ცხოვრება. მთავარია ადრეული დიაგნოზი და კისტების მოცილების კარგად არჩეული მეთოდი.
პანკრეასის კისტა არის წარმონაქმნი, რომელიც ივსება ფერმენტული შინაარსით. მისი გაჩენის ძირითადი მიზეზები არის დაზიანება ტრავმის ან ანთების გამო.
სიმპტომები დამოკიდებულია ფორმირების ადგილსა და ზომაზე. დიაგნოზი მოიცავს ულტრაბგერითი, CT, MRI. ამის შემდეგ, კონსერვატიული ან ქირურგიული მკურნალობა ინიშნება.
წარმონაქმნების ტიპები და განსხვავებები
კუჭქვეშა ჯირკვალზე კისტების კლასიფიკაცია ხორციელდება კურსის ხასიათის, ლოკალიზაციისა და შინაგანი სტრუქტურის მიხედვით. მათი გარეგნობა შეიძლება შეინიშნოს სხეულის სხვადასხვა ნაწილში, ამასთან დაკავშირებით არსებობს სამი ტიპი:
- კისრის თავი. ეს ნაკლებად ხდება, ვიდრე სხვები, ყალიბდება შიგთავსის შიგთავსის ღრუში. შეიძლება გართულდეს თორმეტგოჯა ნაწლავის ჩაქრობა.
- კუდის კისტა მდებარეობს პანკრეასის ვიწრო ბოლოს. მისი რეტროპერიტონეალური ლოკალიზაცია უარყოფითად არ მოქმედებს მიმდებარე ქსოვილებზე.
- ორგანოს სხეულზე ლოკალიზებული სიმსივნე ამ ტიპის ერთ – ერთი ყველაზე გავრცელებული წარმონაქმნია. ასეთი კისტის არსებობა სავსეა კუჭისა და მსხვილი ნაწლავის პოზიციის ცვლილებით.
განათლების სტრუქტურას აშკარა კავშირი აქვს მისი გარეგნობის მიზეზებთან. სტრუქტურა განსხვავდება:
- ცრუ კისტა, რომელიც დაავადების შემდეგ გამოჩნდება. მას არ აქვს ეპითელიუმის ჯირკვლოვანი ფენა.
- ნამდვილი კისტა, რომელიც ვლინდება საშვილოსნოში ორგანოთა წარმოქმნის ეტაპზე. დიაგნოზირებულია ძალიან იშვიათად, აქვს ეპითელური იარუსი.
თუ ფორმირება პანკრეატიტის შედეგია, მაშინ კურსის ხასიათის მიხედვით, ატლანტას კლასიფიკაციის მიხედვით, განასხვავებენ:
- პიკანტური. სიმსივნეს ამ შემთხვევაში არ აქვს მკაფიო კედლის სტრუქტურა.
- სუბაკუტი, რომელიც შემოიფარგლება მისი ბოჭკოვანი ან გრანულაციის კონტურებით.
- აბსცესი, რომელიც ხასიათდება ჩირქოვანი ექსუდატის არსებობით ღრუში.
სიმსივნის განვითარების ძირითადი მიზეზები
განათლების ჭეშმარიტი ფორმა დამახასიათებელია ინტრაუტერიული ორგანოების პათოლოგიებისთვის. გამოირჩევა უმნიშვნელო ზომით, პრეტენზიების არარსებობით, სტრუქტურის შიგნით ეპითელური ფენით. თქვენ შეგიძლიათ აღმოაჩინოთ ასეთი კისტა ულტრაბგერითი სკანირების დროს.
ზოგჯერ ნამდვილი ფორმა შეიძლება მცდარი იყოს. ეს ხდება მაშინ, როდესაც პირველადი კისტა ჩნდება, როდესაც საშვილოსნოებში სადინარები იბლოკება. განცალკევებული სეკრეცია იქმნება, რაც იწვევს ქრონიკულ ანთებას. ასეთ პირობებში, ბოჭკოვანი ქსოვილის ფორმირება ხდება, ამ პროცესს უწოდებენ კისტოზურ ფიბროზს.
ფსევდოცისტების გაჩენის მიზეზები არის სხეულის ფუნქციონირების დარღვევა.
- ანთებითი პროცესები, მაგალითად, პანკრეატიტი, პანკრეასის ნეკროზი. მიეკუთვნება ყველაზე გავრცელებულ ფაქტორებს, ყალბი წარმონაქმნების შემთხვევების 80% -ზე მეტი ხდება პანკრეატიტის გამოჩენის შემდეგ.
- პანკრეოლითიაზი, როდესაც ქვები გადაკეტავს სადინარებს.
- ორგანოს დაზიანება ცრუ ცისტების 14% სწორედ ამ მიზეზით არის წარმოქმნილი. მათგან 85% დაშავდა ჯირკვლის სხეულს და კუდს, 15% კი თავზე ეცემა.
- არასათანადო კვება. ცხიმოვანი, ცხარე საკვების ბოროტად გამოყენება იწვევს ჭარბ წონას, რაც ლიპიდების მეტაბოლიზმის დარღვევას იწვევს.
- არაჯანსაღი ცხოვრების წესი, განსაკუთრებით ალკოჰოლის დამოკიდებულება.
- სიმსივნეები ორგანოზე.
- ჰელმინთის დაავადების არსებობა, კერძოდ, ცისტერიკეროზი და ექინოკოკოზი.
- ჩატარებული ქირურგიული ჩარევა კუჭ-ნაწლავის ტრაქტის ნებისმიერი ორგანოს შესახებ.
- შაქრიანი დიაბეტი.
კისტის გამოჩენის ნიშნები
სიმპტომები შეიძლება გამოვლინდეს როგორც მსუბუქი დისკომფორტი ან ძლიერი ტკივილი, ეს დამოკიდებულია ფორმირების ზომაზე და ადგილმდებარეობაზე. მცირე ზომის კისტები არ იწვევს სერიოზულ პრობლემებს, რადგან ისინი არ იკუმშებიან ორგანოებს, გამონაკლისი არის მრავალი წარმონაქმნი.
თუ სიმსივნის ზომა მნიშვნელოვანია, მაშინ პაციენტი გრძნობს:
- პანკრეატიტის შეტევა მწვავე ფორმით. პაროქსიზმული სარტყელის ტკივილები მატულობს ალკოჰოლის ჭამის შემდეგ ან დალევის შემდეგ, ანტისპაზმოდებისა და არასტეროიდული საშუალებების მიღებას არ მოაქვს რელიეფი. ღებინება, მეტეორიზმი, დიარეა შეიძლება შეუერთდეს ამ მდგომარეობას. ერთი თვის შემდეგ, პაციენტი უკეთესია რეციდივამდე.
- შემდეგი ფლეშ განსხვავდება ინტენსივობითა და ხანგრძლივობით.
- შემცივნება, სხეულის ტემპერატურა შეიძლება გაიზარდოს.
- ზოგადი სისუსტე, ხასიათდება დაღლილობის, ლეტარული.
- სიმძიმე ჩნდება, ძირითადად, მარცხენა ჰიპოქსტრიუმში.
- იცვლება სახის კანი, იძენს ყვითელ ელფერით.
- შარდვა უფრო ხშირია, წყურვილის ტანჯვა.
ნიშანს შეიძლება ჰქონდეს ვიზუალური ჩვენება.. ამ შემთხვევაში, კედლის გაფართოება ჩანს მუცლის ქვეშ. ყველაზე ხშირად, ეს მიუთითებს დიდ ფორმირებაზე, რომელიც მდებარეობს ჯირკვლის თავზე.
სიმპტომების ბუნებამ შეიძლება მიუთითოს განათლების ლოკალიზაცია. თუ იგი ორგანოს თავზე მდებარეობს და იწურავს ნაღვლის სადინრებს, მაშინ პაციენტი იტანჯება გულისრევისა და პირღებინების მიდრეკილებით, ინტეგრირების სიმშრალე.
როდესაც ჯირკვლის ძირითადი სადინარში პროცესში ჩართვა ხდება, აღინიშნება საჭმლის მომნელებელი დაშლა, დიარეა, ძლიერი ტკივილის სინდრომი. ცხელების სისუსტე მიუთითებს აბსცესის განვითარებაზე ინფექციის გამო.
დიაგნოსტიკა
ანამნეზის შეგროვების და ჩაბარების ტესტების გარდა, პათოლოგიის იდენტიფიცირების მიზნით ტარდება ინსტრუმენტული გამოკვლევა, რომელიც მოიცავს:
- მუცლის ულტრაბგერა. ეს მეთოდი საშუალებას გაძლევთ განსაზღვროთ ცისტის არსებობა, მისი ზომა, ადგილმდებარეობა და ფორმა. ჯანმრთელი პანკრეასის დროს წარმოდგენილია შავი ტუბერკულოზის ექოგენური წარმონაქმნი. კისტის არსებობა შეიძლება განისაზღვროს მსუბუქი მომრგვალო ადგილით ორგანოს სხეულზე. თუ ფორმირებას აქვს საკუთარი კედლები, მაშინ ისინი წარმოდგენილია მკაფიო კონტურით გლუვი კიდეებით.
- MRI ხელს უწყობს კისტის დიფერენცირებას სხვა პათოლოგიებისგან დაკავშირებულ სიმპტომებთან.
- CT
- ERCP საშუალებას გაძლევთ შეისწავლოთ მილების კედლები სპეციალური ენდოსკოპის საშუალებით და მიიღეთ პუნქცია ბიოქიმიური, მიკრობიოლოგიური და ციტოლოგიური ანალიზისთვის. მიუხედავად მისი ინფორმაციულობისა, ასეთი დიაგნოზი ძალიან იშვიათია, რადგან მას აქვს პაციენტის ინფექციის მაღალი რისკი.
ლაბორატორიული კვლევები იშვიათად აჩვენებს პათოლოგიურ მონაცემებს, მაგრამ ხელს უწყობს კისტის არეში ფარული სისხლდენის დადგენას.
ტრადიციული მკურნალობის მეთოდი
გასტროენტეროლოგი გთავაზობთ ლოდინის დაყენების პოზიციას:
- ცისტების ერთდროული შემთხვევა.
- მცირე ზომის განათლება (2-3 სმ-მდე).
- ღრუს ღრუს შეზღუდვები.
- მეზობელ ორგანოს გართულებებისა და ეფექტების არარსებობა.
ამ შემთხვევაში, ექიმის რეკომენდაციები მოიცავს დიეტასა და მედიკამენტებს:
- დაზარალებული ტერიტორიის ინფექციის თავიდან ასაცილებლად აუცილებელია ანტიბაქტერიული აგენტები. ძირითადად გამოიყენება ტეტრაციკლინის და ცეფალოსპორინის პრეპარატები.
- პროტონის ტუმბოს ინჰიბიტორები ხელს უშლიან ტკივილს და ამცირებენ ფერმენტების სეკრეციას. ესენია ომეპრაზოლი, ომესი, რაბეპრაზოლი.
- საჭმლის მონელების გასაუმჯობესებლად გამოიყენება ფერმენტული სტიმულატორები, მაგალითად, კრეონი, პანკრეატინი.
წამლების მიღებიდან ერთი თვის შემდეგ, მათ ხელახლა დაუდგინეს დიაგნოზი.
თუ განათლება არ გაიზარდა ზომით და პაციენტი გრძნობს გაუმჯობესებას, მაშინ გასტროენტეროლოგი ექვს თვეში დანიშნავს შემდგომ ვიზიტს ულტრაბგერაზე. როდესაც თერაპია არ მოიტანს სასურველ ეფექტს და კისტა აგრძელებს ზრდას, ინიშნება დაგეგმილი ოპერაცია.
პაციენტებს ხშირად აინტერესებთ, შეუძლია თუ არა განათლებას თავად მოსაგვარებლად. არის შემთხვევები, როდესაც, 3-5 თვის შემდეგ, სათანადო კვებით და შესაბამისი მედიკამენტების მიღებით, სიმსივნე გაქრა. მაგრამ ეს ძირითადად ეხება ცრუ ცისტიტს, რომელიც გამოწვეულია პანკრეატიტით. დაავადების ქრონიკულ მიმდინარეობაში დამახასიათებელია პროცესის სწრაფი განვითარება.
როდის არის საჭირო ოპერაცია?
კონსერვატიული მკურნალობის არაეფექტურობით, ქირურგია მითითებულია. ცნობილია ქირურგიული ჩარევის მრავალი მეთოდი, მათ შორის მინიმალური ინვაზიური პროცედურები.
კისტის პერკუტანული მოცილება ხასიათდება გართულებების ყველაზე დაბალი რისკით. ეს მეთოდი ეფექტურია ორგანოს სხეულზე ან ხელმძღვანელზე ერთი წარმონაქმნის დასადგენად.. ოპერაციის დროს დაზარალებული ტერიტორია ანესთეზირდება, რის შემდეგაც ასპირატორი ან პუნქციის ნემსი შეჰყავთ მცირე ზომის ჭრილში ეპიგასტრიკულ ზონაში.
ყურადღება გამახვილებულია პროცესის ბუნებაზე, ქირურგს შეუძლია შეასრულოს:
- კისტის სკლეროზი, როდესაც ქიმიურად აქტიური აგენტი გაწმენდის ღრუში შეჰყავთ. ამ შემთხვევაში, კისტა დახურულია შემაერთებელი ქსოვილის საშუალებით.
- პუნქციის დრენაჟი, რომელიც მოიცავს ღრუს გაწმენდას და რეზინის მილის დამონტაჟებას ექსუდატის გადინების მიზნით. დრენაჟის მოცილება ხდება გამონადენის შეწყვეტის შემდეგ. ამ პროცედურის უკუჩვენებაა კისტის დიდი ზომა ან სადინარში დახურვა.
როდესაც კანქვეშა ქირურგია შეუძლებელია, ქირურგი ასრულებს ლაპაროსკოპიულ ქირურგიას. ამისათვის მზადდება 2 ჭრილობა, რომლის მეშვეობითაც ენდოსკოპიური ინსტრუმენტებია ჩასმული.
ამის გაკეთება შეგიძლიათ:
- ექსკრეცია და ოკლუზია ღრუს გახსნით და დებრიდენტთან ერთად და კისტის შემდგომი ნაკერი. ეს ნაჩვენებია მხოლოდ ფორმირების ზედაპირული მდებარეობით.
- ჯირკვლის დაზარალებული ნაწილის რეზექცია. იგი ხორციელდება დიდი განათლების თანდასწრებით. ორგანოთა ადგილი ამოღებულია დაზარალებულ მხარეში.
- ოპერაცია ფრეი. ეს მითითებულია სადინარში ძლიერი გაფართოების მქონე პაციენტებისთვის. ოპერაციის დროს, ჯირკვლის სადინარი წვრილ ნაწლავში იწვება.
ლაპარასკოპიული მანიპულაციების მინუსი არის გართულებების მაღალი რისკი. ამ ტექნიკის გამოყენების შესაძლებლობის არარსებობის შემთხვევაში, ტარდება ლაპაროტომიის ოპერაცია.
ეს არის ნორმალური ოპერაცია, რომელიც მოიცავს რეაბილიტაციის ხანგრძლივ პერიოდს.
ამ შემთხვევაში, თქვენ შეგიძლიათ განახორციელოთ:
- კისტის აგზნება და გარე დრენაჟი.
- ჯირკვლის სრული და ნაწილობრივი რეზექცია.
- მარსპიალიზაცია. ამ შემთხვევაში, ხორციელდება საშვილოსნოს ყელის აუზირება და სანიტარული მდგომარეობა, შემდეგ ხდება ჭრილობის კიდეები და კისტის კედლები. ამ მანიპულაციის მინუსი არის ფისტული პასაჟების რისკი.
ალტერნატიული მეთოდები და მათი გამოყენება მკურნალობაში
პაციენტის მიერ გამოყენებული ყველა ხალხური საშუალება უნდა შეთანხმდეს გასტროენტეროლოგთან. ძირითადად, მკურნალობა ტარდება მცენარეული პრეპარატებით, რაც ხელს უწყობს ანთების შემსუბუქებას და ორგანული ქსოვილების აღდგენას:
- Calendula, celandine და yarrow მიიღება თანაბარი პროპორციით. ნარევის 1 ჩაის კოვზი შეედინება 250 მლ მდუღარე წყალში და დაჟინებით მოითხოვს დაახლოებით 2 საათის განმავლობაში, რის შემდეგაც იგი მიიღება ჭამის წინ 60 მლ.
- მიიღეთ 2 ნაწილი tansy და calendula, 1 ისრები of plantain, შეარჩიეთ ჭიქა მდუღარე წყალი და მოდით, რომ brew 2 საათის განმავლობაში. დაჭიმვის შემდეგ, ისინი დღეში 1 თვის განმავლობაში 60 მლ სვამენ.
- ინფუზია მზადდება მარწყვის, ლინგონების, მოცვის, ლობიოს ფოთლების, სიმინდის სტიგმის ფოთლების თანაბარი ნაწილებისგან. 1 ჩ.კ. 250 მლ მდუღარე წყალი ემატება ნარევის კოვზს და ნებადართულია ნაზავი ღამით. დაჭიმვის შემდეგ, დალიეთ 125 მლ დღეში 2 კვირის განმავლობაში. 7-დღიანი შესვენების შემდეგ, კურსი მეორდება.
სათანადო კვების მნიშვნელობა
ცისტის არსებობისას დიეტა გამორიცხავს ცხიმოვანი, მარილიანი საკვების გამოყენებას და ნახშირწყლების კონტროლს. კერძები უნდა მოხარშოთ ან მოხარშოთ წყალში. დიეტას ხილი და ბოსტნეული უნდა დაემატოს.
საჭმლის საჭმელი არ უნდა იყოს ცხელი ან ცივი.. მკურნალობის პერიოდის განმავლობაში, ალკოჰოლური სასმელების მიღება აკრძალულია. პაციენტის კვება უნდა შეიცავდეს 5-6 კვებას დღეში, მცირე ნაწილში.
როდესაც კისტა აღწევს დიდ ზომას და გავლენას ახდენს პაციენტის მდგომარეობაზე, ინიშნება დაგეგმილი ოპერაცია. ქირურგიული ჩარევისთვის მომზადებისას, პაციენტს რეკომენდებულია დაიცვან სათადარიგო დიეტა, მკვებავი ეხმარება შექმნას სავარაუდო მენიუ, რომელიც უნდა შეიცავდეს მაღალ შინაარსს:
- ცილები, მათი ნახევარი უნდა ეხებოდეს ცხოველური წარმოშობის პროდუქტებს.
- ვიტამინები, განსაკუთრებით B ჯგუფები, A და C.
- ლიპოტროპული კომპოზიციის პროდუქტები.
ასევე აუცილებელია ცხიმების, ნახშირწყლებისა და მაღალი ქოლესტერინის მქონე საკვების გამორიცხვა.
ცისტის შედეგები
პროგნოზი ხელსაყრელია მხოლოდ პათოლოგიის დროული დიაგნოზით. გართულებები აღინიშნება ჩხვლეტის, შინაგანი სისხლდენის, ფისტულების გაჩენის სახით. უარეს შემთხვევაში, შედეგები შეიძლება იყოს საშინელი: კისტის რღვევა ან ფორმირება ხდება ავთვისებიანი.
რეციდივის რისკი დიდია ოპერაციის შემდეგაც.
პროფილაქტიკური ზომები
იცის პანკრეასის კისტის საშიშროება, საჭიროა თქვენი ჯანმრთელობის მონიტორინგი და დაიცვან მთელი რიგი წესები:
- უარი თქვან ცუდი ჩვევებზე: მოწევა, ალკოჰოლის დალევა.
- იმოქმედეთ აქტიური ცხოვრების წესი.
- დაიცავით დიეტა, თუ ჭარბი წონა არსებობს, მაშინ საჭიროა სწორი დიეტის და ვარჯიშების მთელი რიგი საშუალებების დახმარებით მოშორება ზედმეტი კილოგრამებისგან.
- დროულად მკურნალობა ყველა კუჭ-ნაწლავის პათოლოგია.
- მიიღეთ მედიკამენტები მხოლოდ ექიმის მეთვალყურეობის ქვეშ და არა უმეტეს რეკომენდებული პერიოდის განმავლობაში.
პანკრეასის კისტა საშიშია მისი სწრაფი განვითარებისა და მიმდებარე ორგანოების დარღვევისთვის. კონსერვატიული მკურნალობა არაეფექტურია, განსაკუთრებით დიდი წარმონაქმნების თანდასწრებით. ამიტომ დიაგნოზის დასმის შემდეგ რეკომენდებულია დიეტა და პროფილაქტიკური ულტრაბგერა. ღრუს დრენაჟის დაგეგმილი ოპერაცია ხორციელდება დიდი ცისტების ან ჩირქოვანი ექსუდატის თანდასწრებით.
ცისტადენომა
ყველაზე გავრცელებული კეთილთვისებიანი ნეოპლაზია, რომელიც ვითარდება პანკრეასის სადინარის ეპითელიუმიდან. ეს გვხვდება პანკრეასის ყველა კისტოზური დაზიანების 10-15% -ში და მისი სიმსივნური დაზიანებების 1.5-4% -ში. უფრო ხშირად ლოკალიზებულია ჯირკვლის კუდის ან სხეულში. ძირითადად ქალები განიცდიან.
ჯანმო-ს ამჟამინდელი საერთაშორისო ჰისტოლოგიური კლასიფიკაციის მიხედვით (J. Kloppel et al., 1996), განასხვავებენ კეთილთვისებიანი პანკრეასის კისტოზური სიმსივნეების 3 ვარიანტს: სეროზული, მუკოლიზური ცისტადენომა და ინტრადუქტურული პაპილოურ-ლორწოვანი სიმსივნე.
სერიოზული ცისტადენომა
პანკრეასის ცისტადენომის ამ ტიპს უმეტეს შემთხვევაში წარმოადგენს ღრუს წარმოქმნა, რომლის შიგნითაც აშკარა წყლის თხევადია. სეროზული ცისტადენომის ეტიოლოგია უცნობია, თუმცა ითვლება, რომ ის შეიძლება განვითარდეს პანკრეასის აკინის ეპითელური უჯრედებიდან, Zp25 ქრომოსომაში ცვლილების გამო.
პანკრეასის კისტოზური სიმსივნეების მაკროსკოპული სტრუქტურის დამახასიათებელი თვისებაა მათ ღრუში დამატებითი ქსოვილის სტრუქტურების - სეპტას ან მყარი მასების არსებობა (ნახ. 58-11).

სურ. 58-11. პანკრეასის კუდის მძიმე ცისტადენომა: ა - სექციური მომზადება, ბ - მაგნიტურ-რეზონანსული ტომოგრაფია.
სეროზული ცისტადენომის კედლების ჰისტოლოგიური გამოკვლევით ვლინდება შიდა ეპითელური უგულებელყოფა, რომელიც შედგება ერთი ფენის კუბური უჯრედებისაგან, ხოლო ჰისტოქიმიური შეღებვის დროს, გლიკოგენების მქონე გრანულები გვხვდება ამ ეპითელური უჯრედების შიგნით.
სეროზული ცისტადენომით, თორმეტგოჯა ნაწლავის სიმსივნე ბევრ მცირე ზომის ცისტებად იყოფა, რამაც იგი თაფლიბად აქცია. ცისტადენომის სტრუქტურის ამ ვარიანტს ეწოდება მიკროციზური და იგი დამახასიათებელია მხოლოდ პანკრეასის სეროზული კისტოზური სიმსივნისთვის. ამასთან, არსებობს სეროზული კისტოზური სიმსივნის მაკროსკოპული სტრუქტურის კიდევ ერთი ვარიანტი, როდესაც მას აქვს არაიექსუალური კისტა, და მასში შინაგანი ტიხრები სრულიად არ არსებობს. სეროზული ცისტადენომის ამ ვარიანტს ეწოდება მაკროციზური ანუ ოლიგოციტური. ძნელია განასხვავოთ ფსევდო ცისტები.
დაავადება ძალიან ნელა მიმდინარეობს და ხანგრძლივმა დაკვირვებებმა შეიძლება არ გამოავლინოს სეროზული ცისტადენომის ზომის ზრდა. მისი ავთვისებიანი ტრანსფორმაციის სეროზულ ცისტადენოკარცინომაში გადაქცევის შემთხვევები კაუზურია.
ასეთი კისტოზური სიმსივნის ზომა, როგორც წესი, არ აღემატება 5-7 სმ-ს, ხშირად დაავადება აღინიშნება პროფილაქტიკური გამოკვლევის დროს. კლინიკური სიმპტომები იშვიათად არის გამოხატული, არასპეციფიკური, ყველაზე ხშირად ეს არის ქრონიკული ტკივილი ეპიგასტრიკულ რეგიონში. დიაგნოზში, მთავარი მნიშვნელობა მიეკუთვნება ულტრაბგერითი სკანირება, CT და MRIასევე ენდოსონოგრაფია. ფსევდოცისტებით დიფერენციალური დიაგნოზისთვის შეგიძლიათ გამოიყენოთ კანქვეშა წვრილი ნემსის პუნქცია ასპირაციის და შინაარსის გამოკვლევით ამილაზას და განსაკუთრებით უჯრედული შემადგენლობის მოქმედების შესახებ.
კისტოზური სიმსივნეების ამ ჯიშის ჩამოთვლილი მახასიათებლების ერთობლიობა ხელს უშლის ქირურგიულ ჩარევას და პაციენტებს რეკომენდაციას უწევს ყოველწლიური ინსტრუმენტული გამოკვლევა. ოპერაცია აღინიშნება სიმპტომების გაზრდისთვის და 5-6 სმ-ზე მეტი კისტის ზომების მომატება. სასურველია, ქირურგიული მკურნალობა მეთოდებს შორის ენკულაცია იყოს და მხოლოდ კუდის კისრის ლოკალიზაციით შესაძლებელია ამ პანკრეასის ეკონომიური რეზექცია. გარე ან შიდა დრენაჟის ოპერაცია დაუშვებელია. ხაზგასმით უნდა აღინიშნოს კისტის კედლის გადაუდებელი ჰისტოლოგიური გამოკვლევა, რომლის გარეშეც ყოველთვის უნდა აღინიშნოს ქირურგიის არაადეკვატური მეთოდი ან მოცულობის არჩევა, განსაკუთრებით მინიმალური ინვაზიური მეთოდების ფართო გამოყენების პირობებში.
ლორწოვანი ცისტადენომა
ლორწოვან ცისტადენომას ახასიათებს სტრუქტურის პოლიმორფიზმი. უმეტეს შემთხვევაში, ეს არის მრავალსართულიანი კისტა (სურ. 58-12), რომელიც ივსება ბლანტი ლორწოს ან ჰემორაგიული შინაარსით, სქელი კედლით.
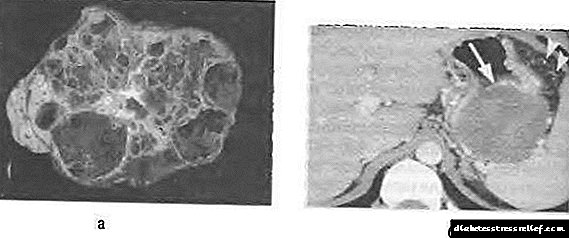
სურ. 58-12. პანკრეასის მუკოლიზური ცისტადენომა: ა - სექციური პრეპარატი, ბ - გამოთვლითი ტომოგრამა კონტრასტის გამაძლიერებელი.
ხშირად, მას აქვს unisexual კისტის სტრუქტურა შიდა დანაყოფების გარეშე (მაკროციზური ოლიგოციტოზური ფორმა). ერთ-ერთი ყველაზე გავრცელებული ჰიპოთეზის თანახმად, ითვლება, რომ მუკოლიზური კისტოზური სიმსივნე ვითარდება საკვერცხის ქსოვილისგან, რომლის ელემენტები მოხვდება პანკრეასის სანიშნეში, ადრეული ინტრავენური განვითარების პერიოდში. მუკოლიზური ცისტადენომის კედლის და სეპტის სტრომულ ქსოვილს ძალიან ჰგავს საკვერცხის სტრომიული ქსოვილი, რის გამოც მას საკვერცხის მსგავსი სტრომა ეწოდება. ეს მიჩნეულია მუკოლიზური ცისტური სიმსივნის სტრუქტურის ერთ – ერთ გამორჩეულ თვისებად. მუკოლიზური ცისტური სიმსივნის კედლის ჰისტოლოგიური სტრუქტურა ხასიათდება ეპითელური უგულებელყოფით, რომელიც შედგება მუცინის შემცველი პრიზმული ეპითელიუმისგან. ამ შემთხვევაში გლიკოგენის ჰისტოქიმიური შეღებვა უარყოფით შედეგს იძლევა.
ლორწოვანი ცისტადენომა შედარებით სწრაფად პროგრესირებს და, მისი გამოვლენის დროით, ის ჩვეულებრივ ზომავს 10-15 სმ დიამეტრამდე. ამრიგად, მისთვის შეიძლება დამახასიათებელი იყოს განუსაზღვრელი, მაგრამ მუდმივი ტკივილის სინდრომი, ეპიგასტრიუმში დისკომფორტის შეგრძნება. აღწერილია საერთო ნაღვლის სადინარში, თორმეტგოჯა ნაწლავის და პანკრეასის ძირითადი სადინარში ამ სიმსივნის ამ შეკუმშვის ან ობსტრუქციის ცალკეული დაკვირვებები. ასეთი კისტოზური სიმსივნის ყველაზე მნიშვნელოვანი მახასიათებელია ავთვისებიანი ტრანსფორმაციის ძალიან მაღალი პოტენციალი.
ბევრმა კვლევამ აჩვენა ეს პრაქტიკულად ნებისმიერი მუკოლიზური ცისტური სიმსივნის დროს, დროთა განმავლობაში, ვლინდება მძიმე ეპითელური დისპლაზიის ადგილები, გადადის კარცინომაში ადგილზე, შემდეგ კი პანკრეასის ცისტადენოკარცინომაში.
ულტრაბგერითი და CT- ს მიხედვით, შემთხვევების დაახლოებით 20-30% -ში გამოვლენილია მისი გარე კედლის კალციფიკაცია. ზოგიერთ შემთხვევაში, ინტრავენური ბოლუსის გაძლიერების გზით CT– ს შესწავლისას, შესაძლებელია კასტიკური სიმსივნის დანაყოფებსა და კედელში კონტრასტული საშუალების დაგროვების დადგენა (ნახ. 58-12). კისტოზური სიმსივნის შიგნით სისხლის ნაკადის დაფიქსირება შესაძლებელია აგრეთვე ულტრაბგერით, დუპლექსის სკანირების რეჟიმში, ინტრავავტარულ სტრუქტურებში და კისტოზური სიმსივნის კედელში სისხლძარღვების არსებობის გამო.
კუჭქვეშა ჯირკვლის პარენქიმის დანარჩენი მდგომარეობა გარკვეულ მნიშვნელობას ანიჭებს კისტოზური სიმსივნის დიაგნოზს. მნიშვნელოვანია გავითვალისწინოთ, რომ ასეთი სიმსივნეებით ის არ ექვემდებარება სტრუქტურულ ცვლილებებს. ამავე დროს, პანკრეასის ფსევდოკისტთან ერთად, სკლეროზი, ატროფია, კალციფიკაციების შეყვანა და პანკრეასის ძირითადი სადინარის გაფართოება ხშირად გვხვდება მის პარენქიმში. ლორწოვანი ცისტადენომა მსგავსია პანკრეასის ცისტადენოკარცინომა. მაგრამ შესაბამისად CT ან ულტრაბგერითი სკანირება მხოლოდ ცისტადენოკარცინომატით შეიძლება გამოვლინდეს სიმსივნის შეჭრა მიმდებარე ქსოვილებში, რეგიონალური ლიმფური კვანძების ზრდა ან სხვა ორგანოებში შორეული მეტასტაზები. მათ შორის განასხვავებლად მნიშვნელოვანია სიმსივნის მარკერების იდენტიფიცირება (CEA და CA-19-9).
პანკრეასის კისტოზური სიმსივნეების დიაგნოზისთვის დიდი შესაძლებლობები იხსნება MRI. ეს საშუალებას აძლევს არა მხოლოდ ორგანოების იმიჯის მიღებას და დამუშავებას, არამედ ერთდროულად შეაფასოს ბიოლოგიური სითხეების ზოგიერთი ფიზიკური თვისება T1- და T2 შეწონილი სურათების შესწავლაში. ეს მონაცემები შეიძლება გამოყენებულ იქნას სეროზის დიფერენციალურ დიაგნოზში მუკოლიზური ცისტური სიმსივნისგან. სეროზულ ცისტადენომაში, ინტრაავიტარული სითხე ხასიათდება დაბალი სიგნალის ინტენსივობით T1 - და მაღალი - T2– შეწონილ სურათში. სიგნალი მოციმციმე კისტოზური სიმსივნის შიდა შინაარსიდან უფრო ინტენსიურია T1 შეწონილ სურათში.
პანკრეასის ფსევდოცისტებისთვის, ისევე როგორც სეროზულ ცისტადენომასთან, დამახასიათებელია დაბალი სიგნალის ინტენსივობა T1 შეწონილ სურათში და მაღალია T2 შეწონილი სურათი. ამასთან, ფსევდოზის ქვეშ მყოფი სისხლის შედედების ან სეპარატისტების არსებობამ შეიძლება შეცვალოს მიღებული სიგნალის მახასიათებლები.
მაგნიტურ-რეზონანსული პანკრეატიკოქოლანგიოგრაფია საშუალებას გაძლევთ დაამყაროთ კავშირი კისტასა და პანკრეასის მთავარ სადინარში. სეროზული და მუკოლიზური ცისტური სიმსივნეებით ეს ურთიერთობა არ არის. და ინტრავენური პაპილოურ-ლორწოვანი გარსის სიმსივნის დროს, პირიქით, კისტის ღრუსთან დაკავშირებული დილატაციური მთავარი სადინარი მისი ერთ-ერთი მთავარი დიფერენციალური დიაგნოსტიკური მახასიათებელია.
ამასთან, ულტრაბგერითი და CT- ის სპეციფიკა ცისტური სიმსივნეების დიაგნოზში არ აღემატება 50-60% -ს. არასწორი დასკვნების ძირითადი რაოდენობა წარმოიქმნება კისტოზური სიმსივნის სტრუქტურის ოლიგოციტური ვარიანტით.
საეჭვო შემთხვევებში, როდესაც პანკრეასის კისტოზური დაზიანების ბუნება გაურკვეველი რჩება, მიზანშეწონილია გამოიყენოთ კანქვეშა TAB ცისტები, რასაც მოჰყვა ბიოქიმიური და ციტოლოგიური ანალიზები. პანკრეასის პათოლოგიური პროცესების დიაგნოზისთვის ერთ – ერთი პერსპექტიული მეთოდია მეთოდი ენდოსკოპიური ულტრაბგერამაღალი რეზოლუციის მქონე.
აქტიური ქირურგიული ტაქტიკა, რომელიც მიღებულია მუკოგენური ცისტადენომის მკურნალობაში მიუხედავად მისი ზომისა, რაც განპირობებულია ამ ტიპის ტიპის ცისტის ავთვისებიანობის მაღალი რისკით. ქირურგიული მკურნალობის მეთოდებს შორის, როგორც წესი, მისაღებია მხოლოდ მისი სრული მოცილება, როგორც წესი, შესაბამისი პანკრეასის რეზექციით პუნქციის, ბიოფსიის, ციტოლოგიური და ჰისტოლოგიური დადასტურების შემდეგ.
უნდა გვახსოვდეს, რომ კისტოზური სიმსივნის კედელს ხშირად აქვს ტერიტორიები, რომლებსაც არ აქვთ შიდა ეპითელური უგულებელყოფა. კისტის კედლის რამდენიმე ფრაგმენტი ექვემდებარება გამოძიებას, რომელიც ძირითადად იმ უბნებისგან შედგება, სადაც ინტრავენური ქსოვილების ზრდა ან სეპტაა განთავსებული.
ინტრავენური პაპილო-ლორწოვანი სიმსივნე
ეს იშვიათი და რთულია სიმსივნის დიაგნოზით. ეს გვხვდება ნებისმიერ ასაკში. იგი ვითარდება პანკრეასის ძირითადი ან გვერდითი სადინარების პრიზმატული, მუკოგენური წარმოქმნის ეპითელიუმისგან და ლოკალიზებულია ძირითადად თავის არეში ან კუდის ფორმის პროცესში. ასეთი სიმსივნეები წარმოდგენილია პაპილარული ეპითელური ზრდის სახით, წარმოქმნის სქელ ლორწოს და თან ახლავს პანკრეასის ძირითადი და გვერდითი სადინარების მკვეთრი გაფართოება. ზოგიერთ შემთხვევაში შეიძლება აღინიშნებოდეს ჯირკვლის რომელიმე ერთი ნაწილის გაბატონებული დაზიანება. ამ ტიპის სიმსივნეს აქვს ავთვისებიანობის აბსოლუტური რისკი.
გამომდინარე იქიდან, რომ ინსტრუმენტული გამოკვლევის არცერთი მეთოდი, გარდა მორფოლოგიური, ვერ შეძლებს სადინარების გასწვრივ სიმსივნის გავრცელების ჭეშმარიტი საზღვრების დადგენას, მკურნალობის მთავარი მეთოდია ტოტალური პანკრეატექტომია. ზოგიერთ შემთხვევაში, ჯირკვლის მოხსნა ხილული ცვლილებების საზღვრებში სექციების გადაუდებელი ჰისტოლოგიური გამოკვლევით დასაშვებია.
პანკრეასის რეკონსტრუქციული პლასტიკური ქირურგია
პანკრეასი მუცლის ღრუს ერთ – ერთი უდიდესი ორგანოა, რომელიც ასრულებს ჰორმონებისა და ფერმენტების სინთეზის ფუნქციებს, რომლებიც აუცილებელია საკვები ნივთიერებების მონელების და ასიმილაციის პროცესის უზრუნველსაყოფად. პანკრეასის ოპერაციით მკურნალობისას საჭიროა დამატებითი რეკონსტრუქციული პლასტიკური ქირურგია საჭმლის მომნელებელი ტრაქტის ფუნქციის აღსადგენად, რაც მოითხოვს მაღალკვალიფიციურ სპეციალისტს.
იგი შედგება მცირე ჯირკვლებისგან სადინარებით. ავთვისებიანი და კეთილთვისებიანი სიმსივნეები შეიძლება ჩამოყალიბდეს ჯირკვლის უჯრედებიდან, ანთებითი პროცესების განვითარებით, ჯირკვალში კისტები და აბსცესები შეიძლება მოხდეს, ხოლო მის სადინარებში ქვები წარმოიქმნება. ამ დაავადებების სამკურნალოდ, სხვადასხვა პანკრეასის ოპერაცია:
- პანკრეასის კისტა - ოპერაცია გულისხმობს ამ ფორმირების განცალკევებას სხეულის ქსოვილებისგან სისხლძარღვების საფუძვლიანად დაჭერით,
- პანკრეასის ქვები - ოპერაცია ხორციელდება დაავადების მძიმე შემთხვევებში და მოიცავს ზომების მიღებას პანკრეასის წვენის ნორმალური გადინების შესაქმნელად. ცალკეული ქვების მოსაშორებლად, ხორციელდება პანკრეატომია - ქსოვილის დისექცია ქვაზე და მისი ამოღება. მრავალჯერადი ქვებით, სადინარი იხსნება ჯირკვლის კუდიდან,
- პანკრეასის მოცილება - ოპერაცია მითითებულია ტრავმის, კიბოს, პანკრეასის ნეკროზის გამო ორგანოთა მნიშვნელოვან დაზიანებაზე.
ორგანიზმში ავთვისებიანი პროცესების განვითარებით, ქირურგია მისი მკურნალობის ერთადერთი ვარიანტია. სრული განკურნება შესაძლებელია მხოლოდ სხვა ორგანოების მეტასტაზების არარსებობის შემთხვევაში.
თუ სიმსივნე მდებარეობს ჯირკვლის თავში, ჩვეულებრივ სასურველია პილორუსის მეთოდი, რომელიც, ტრადიციული Whipple- ის ოპერაციისაგან განსხვავებით, კუჭის ნაწილის დაზოგვას საშუალებას გაძლევთ. ეს აუმჯობესებს პაციენტის ცხოვრების ხარისხს, რადგან მას არ უნდა გაუმკლავდეს კუჭის რეზექციის შედეგებს (მაგალითად, დაპინგის სინდრომი).
პანკრეასის ქირურგია - თანმიმდევრულობა
პანკრეატექტომია შეიძლება შესრულდეს ორი გზით. როდესაც სიმსივნე ლოკალიზებულია ჯირკვლის თავში, რეკომენდებულია Whipple- ის ოპერაცია, რომელიც შედგება თორმეტგოჯა ნაწლავის თავისა და ნაწილის ამოღების, აგრეთვე კუჭის, ნაღვლის ბუშტის, ნაღვლის სადინრებისა და ლიმფური კვანძების ნაწილში. შემდეგ ეტაპზე, ნაწლავების მეშვეობით საკვების გავლა თორმეტგოჯა ნაწლავის და ნაღვლის სადინრების პლასტმასის საშუალებით ხდება.
ამ ოპერაციაში, პანკრეასის და გარემომცველი ქსოვილების ამოღების გარდა, ქირურგიული ჩარევის ძალიან მნიშვნელოვანი ეტაპია პანკრეასის სეკრეციის და ნაღვლის გადინების გადინების რეკონსტრუქციისა და ფორმირების ეტაპი. ოპერაციის დროს, საჭმლის მომნელებელი ტრაქტის ეს მონაკვეთი "ხელახლა იბრუნებს" შემდეგი ანასტომოზის შექმნით:
- კუჭისა და ჯეჯუნის გამომავალი განყოფილება,
- პანკრეასის მუწუკისა და ნაწლავის მარყუჟის სადინარი,
- ნაწლავის საერთო ნაღვლის სადინარი.
ანასტომოზი არის ხელოვნური ნაერთი (მარყუჟები ნაწლავებიდან, ნაწლავების მარყუჟის ლიგატები და ნაღვლის სადინარი), რომელიც საშუალებას გაძლევთ შეინარჩუნოთ სითხეების გავლა ტრაქტის გასწვრივ.
ასევე შეიძლება გამოყენებულ იქნას პანკრეასის სადინარის ექსკრეციის ტექნიკა კუჭში, და არა ნაწლავში (პანკრეატეგასტროანასტომოზი). ყველა ეს ზომა მოითხოვს დამატებით რეკონსტრუქციულ პლასტიკური ქირურგიას საჭმლის მომნელებელი ტრაქტის ფუნქციის აღდგენის მიზნით, რაც მოითხოვს მაღალკვალიფიციურ სპეციალისტს.
აღმშენებლურ-პლასტიკური მოქმედებების მეთოდოლოგია
საჭმლის მომნელებელი ტრაქტის რეკონსტრუქციისთვის შემუშავებულია უამრავი ვარიანტი და ტექნიკა. ყველაზე გავრცელებული ვარიანტი გულისხმობს ჯირკვლის მუწუკის ანასტომოზაციას მუცელთან და ჯეჯუნთან. პანკრეასის-კუჭ-ნაწლავის ან პანკრეასის-ნაწლავის ანასტომოზი იქმნება ორი მეთოდით:
იმპლანტაციის ან intussusception გამოყენებით, რომელიც მითითებულია რბილი პანკრეასისთვის, სუსტი კაფსულისა და პანკრეასის სადინარის ნორმალური კალიბრით,
ლორწოვანის ლორწოვანის მეთოდი, რომელიც მოიცავს პანკრეასის სადინარის ანასტომოზირებას კუჭისა და ჯეჯუნის ლორწოვან გარსზე. ეს მეთოდი გამოიყენება პანკრეასის სადინრის მნიშვნელოვანი გაფართოებისთვის და წინამდებარე ჯირკვლის პარენქიმის სიმკვრივის გაზრდისთვის, ქრონიკული პანკრეატიტის გამო.
პოსტოსტატული პერიოდი
პანკრეასის მოცილების ქირურგიული ოპერაცია მოითხოვს საჭმლის მომნელებელ ფერმენტებს.
ასევე რეკომენდებულია შაქრის სისხლის ტესტირება, რადგან პანკრეასის ჩარევები ზრდის დიაბეტის განვითარების რისკს. ტესტირება ხორციელდება წელიწადში ორჯერ, სისხლში გლუკოზის კონცენტრაციის ყოველდღიური მონიტორინგის გამოყენებით. გარდა ამისა, შეიძლება ჩატარდეს გლუკოზის ტოლერანტობის ზეპირი ტესტი. თუ კვების პრობლემა გაქვთ, საჭიროა დიეტა.
პანკრეასის ოპერაციის შემდეგ ცხოვრება: რა შედეგები მოჰყვება მას?
| ვიდეო (დააჭირეთ დაკვრას). |
დიდმა პიროგოვმა ერთხელ თქვა: "ოპერაცია მედიცინის სირცხვილია". ამას უნდა დაემატოს - პაციენტისთვისაც.
ჩვენი მუდმივი მზადყოფნა არ გამოვავლინოთ საწყისი დაავადებების მკურნალობა, იმის მოლოდინი, რომ დროთა განმავლობაში იგი გაივლის და ჯანმრთელი ქცევის ძირითადი ნორმების უგულებელყოფა მიგვიყვანს საოპერაციო მაგიდასთან. სრულიად მოულოდნელი.
ნებისმიერი ოპერაცია უზარმაზარი სტრესია სხეულისთვის. პანკრეასის ოპერაცია 25% შემთხვევაში იწვევს სიკვდილს, ხოლო 100% -ში ინვალიდობას. ოპერაციების შემდეგ პაციენტთა სიცოცხლის ხანგრძლივობა მცირეა.
პანკრეასისზე ქირურგიული ჩარევების სახეები
| ვიდეო (დააჭირეთ დაკვრას). |
დღეს, პანკრეასზე ოპერაციები ხორციელდება შემდეგი მეთოდების გამოყენებით:
ოპერაციის დროს, მრავალი სირთულე წარმოიქმნება მისი სტრუქტურის, ადგილმდებარეობისა და ფიზიოლოგიის გამო.
რკინა შედგება ჯირკვლოვანი, დელიკატური ქსოვილისგან. მისი შეკერვა ძალიან რთულია, ის შეიძლება დაზიანდეს თითის უბრალო შეხებით.
ეს არის დაუოკებელი ორგანო, ჯირკვალი მდებარეობს თირკმელების გვერდით, მის გარშემო არის ღრუ ვენები, მუცლის აორტის, არტერიის, ნაღვლის სადინარები, ხოლო თორმეტგოჯა ნაწლავით მას აქვს ზოგადი სისხლის მიმოქცევა. ხშირად, როდესაც თქვენ ამოიღებთ ჯირკვლის ნაწილს, თქვენ უნდა მოიხსნათ თორმეტგოჯა ნაწლავი. ამ ორგანოს მიღწევა გარემომცველი ქსოვილის დაზიანების გარეშე ასევე ძალიან რთულია.
ფერმენტების მაღალი აქტივობის გამო, რომლებიც რკინას წარმოქმნის, არანორმალური გამოყენებისას, ფერმენტებს შეუძლიათ საჭმლის ნაცვლად, რკინის დალაგება. თუ ოპერაციის დროს ფერმენტი შედის სისხლში, მაშინ მოხდება დაუყოვნებელი ძლიერი შოკი.
ამ ორგანოს სტრუქტურული მახასიათებლების გამო, მის უჯრედებში შეიძლება ადიდებულმა უჯრედები, ცისტები, აბსცესები და ქვები წარმოქმნას. ამ ყველაფრის განკურნება მხოლოდ ოპერაციით შეიძლება.
პანკრეასის ოპერაცია არ არის გავრცელებული მისი მაღალი სირთულის და მაღალი სიკვდილიანობის გამო. შეზღუდული რაოდენობის მიზეზები არის მათი განხორციელების ინდიკატორი:
- პანკრეასის ნეკროზი,
- სიმსივნეები, ავთვისებიანი და კეთილთვისებიანი,
- ჯირკვლის უმეტესობის დაზიანებით დაზიანება;
- კისტის განვითარება
- დაბადების დეფექტები
- პერიტონიტი
- დაბლოკილ სადინარში ქვები
- აბსცესები და ფისტულები.
ოპერაციები ხშირად ხდება რამდენიმე ეტაპზე, რადგან შეუძლებელია ერთდროულად შესრულდეს მთელი სამუშაო მოცულობა.
მისი დაავადების დროს პანკრეასის ქცევა არაპროგნოზირებადია, პანკრეასის მრავალი დაავადების მიზეზები გაურკვეველია. უმეტესი სადავოა დაავადებების უმეტესობასთან დაკავშირებით.
დღეს შესაძლებელია ჯირკვლის გადანერგვის ოპერაცია, მაგრამ საშუალოდ პაციენტი იცხოვრებს ამ ოპერაციის შემდეგ დაახლოებით სამი წლის განმავლობაში. რკინა არ მოითმენს სისხლის ნაკადის ნაკლებობას ნახევარ საათზე მეტხანს. გაყინვისას მისი გამოყენება შეიძლება არაუმეტეს ხუთი საათისა. გადანერგვისას იგი არ არის მოთავსებული თავის ადგილას, არამედ პერიტონეუმში.
პანკრეასის გადანერგვა ყველაზე გამოუყენებელი მეთოდია ტრანსპლანტოლოგიაში.
დიდი ტექნიკური სირთულის გამო, ჯირკვლის გადანერგვა პრაქტიკულად არ კეთდება. მიმდინარეობს ჩხრეკა ოპერაციის ჩატარების ახალი მეთოდების შესახებ, მიმდინარეობს კვლევები ხელოვნური ჯირკვლის წარმოების სფეროში.
ოპერაციების მიზეზები განსხვავებულია, ჩატარების მეთოდები ასევე საკმაოდ ბევრია, მინიმუმ თხუთმეტი ვარიანტი:
- პანკრეასის დაზიანების სამკერდე,
- ნევრექტომია
- ცისტოენტეროზომია,
- კისტის მარსუნიზაცია
- მარცხენა ცალკეული რეზექცია,
- პაპილოტომია და სხვები.
ოპერაციებს გამოცდილი ქირურგიები ასრულებენ ყველაზე საჭირო შემთხვევებში.
ოპერაციის შემდეგ პაციენტის მკურნალობის ხანგრძლივობა დამოკიდებულია მის ჯანმრთელობაზე მდგომარეობას მის წინ და ქირურგის მიერ არჩეულ ქირურგიის მეთოდზე.
დაავადება, რომელიც საჭიროებს ქირურგიულ ჩარევას, მას შემდეგ, რაც იგი აგრძელებს პაციენტს გავლენას, განსაზღვრავს პროფილაქტიკური ზომების მეთოდებს და პაციენტის ცხოვრების წესს.
შეუძლებელია ჯირკვლის ამოღებული ნაწილების აღდგენა; იგი არც არასოდეს სრულდება. ოპერაციის შემდეგ, ადამიანი განიცდის ჯირკვლის ამოღებულ ნაწილში ჰორმონების და ფერმენტების არარსებობას; სხეულის საჭმლის მომნელებელი მოქმედება მუდმივად დარღვეულია.
პანკრეასის ოპერაციის შემდეგ გამოჯანმრთელების პერიოდის განმავლობაში, პაციენტი დიდი ხნის განმავლობაში იმყოფებოდა საავადმყოფოს სარეაბილიტაციო განყოფილებაში. ხშირად გვხვდება სხვადასხვა პოსტოპერაციული გართულებები:
- პერიტონიტი
- სისხლდენა
- დიაბეტის გართულება
- თირკმლის უკმარისობა
- სისხლის მიმოქცევის უკმარისობა.
სამედიცინო ცენტრში აღდგენა საავადმყოფოში ორ თვემდე გრძელდება, საჭმლის მომნელებელი ტრაქტი უნდა მოერგოს შეცვლილი ფუნქციონირების პირობებს.
ოპერაციის შემდეგ, ადამიანი გადადის ხელოვნურ ინტრავენურ კვებაში. ხელოვნური კვების პერიოდის ხანგრძლივობას მნიშვნელოვანი გავლენა აქვს გამოჯანმრთელებაზე. ინტრავენური კვება ხორციელდება 5-დან 10 დღემდე. ამგვარი დიეტის ჩატარება საშუალებას გაძლევთ მინიმუმამდე დაიყვანოთ გართულებები ოპერაციის შემდეგ.
პაციენტის რეაბილიტაციის პოსტოპერაციული მეთოდები მოიცავს შემდეგ პროცედურებს:
- მკაცრი დიეტა
- რეგულარული ვარჯიში
- ინსულინის გამოყენება შაქრის მოსაწესრიგებლად,
- ფერმენტების გამოყენება საკვების საჭმლის მონელების მიზნით.
პაციენტის მდგომარეობის მუდმივი სამედიცინო მონიტორინგი აუცილებელია შესაძლო გართულების თავიდან ასაცილებლად.
საავადმყოფოდან გასვლიდან ორი კვირის განმავლობაში, პაციენტს რეკომენდებულია სრული დასვენება და საწოლის დასვენება.
ფეხით სიარული, წიგნების კითხვა და სხვა ფიზიკური ფიზიკური აქტივობა პაციენტის გრაფიკს ემატება მისი კეთილდღეობის მიხედვით, ზედმეტი სამუშაოების ჩატარება შეუძლებელია.
მკურნალობის სტრატეგია შემუშავებულია დამსწრე ექიმის მიერ სამედიცინო ისტორიის გაცნობის შემდეგ, ოპერაციების დაწყებამდე და შემდეგ ტესტების შედარების შემდეგ.
დიეტაში, ალკოჰოლის, ცხიმოვანი, ცხარე და მჟავე საკვების გამოყენება უნდა გამოირიცხოს.
მიუხედავად იმისა, რომ ოპერაციის შემდეგ ადამიანის ჯანმრთელობის მდგომარეობა დამოკიდებულია მისი განხორციელების მეთოდზე, მასზე სამედიცინო პროცედურების ხარისხზე, ოპერაციის შემდეგ სიკვდილიანობის მაჩვენებელი რჩება ძალიან მაღალი.
პანკრეასის ოპერაცია (პანკრეატექტომია) ჩვეულებრივ ინიშნება კიბოს მკურნალობისთვის. ოპერაციის დროს მათ შეუძლიათ ამოიღონ ჯირკვლის მთელი ან ნაწილი. მათ შეუძლიათ აგრეთვე მოაშორონ მეზობელი ორგანოები, მაგალითად:
- - ელენთა და ნაღვლის ბუშტი,
- - ლიმფური კვანძები,
- - წვრილი ნაწლავის ან კუჭის ნაწილი.
პანკრეასის ოპერაციის შემდეგ პროგნოზი დამოკიდებულია ბევრ ფაქტორზე:
- - ოპერაციის მეთოდი,
- - როგორი იყო პაციენტის წინასაოპერაციო მდგომარეობა,
- - დისპანსერული და თერაპიული ზომების ხარისხი,
- - სათანადო კვება და პაციენტის აქტიური მოვლა.
კისტების, მწვავე პანკრეატიტის, პანკრეასის ქვების მოცილება და სხვა პათოლოგიური პირობები, რომლისთვისაც ჩატარდა ოპერაცია და რომლის დროსაც ამოიღეს მთელი ორგანო, ან ორგანოს მხოლოდ ნაწილი, არ წყვეტს პაციენტის ზოგად მდგომარეობასა და ზოგადად პროგნოზზე.
მაგალითად, ოპერაცია კიბოსთან ერთად საფრთხეს უქმნის რეციდივების განვითარებას. ამ მიზეზით, გადარჩენის პროგნოზი ასეთი ოპერაციის შემდეგ არ არის ძალიან მაღალი. კიბოს პაციენტებისთვის, ოპერაციის შემდეგ, თუ რაიმე უსიამოვნო სიმპტომი აღინიშნება, ინიშნება სპეციალური დამატებითი ტესტები, რათა დადგინდეს კიბოს რეციდივები და დროულად განვითარდეს მეტასტაზები.
დაავადებათა და პანკრეასის ქირურგიის მცირე შესწავლილი ტერიტორიის ბნელ ტყეში, იმედის სხივი ჩანს, რომელსაც ნატურალური დაავადებების ექიმები გვაწვდიან.
ლეგენდარული მკვებავი არნოლდ ერეტი წერდა XX საუკუნის დასაწყისში: "ყველა დაავადება, გამონაკლისის გარეშე, ექსკლუზიურად მოდის არაბუნებრივი საკვებისგან და ჭარბი საკვების ყველა გრამიდან". იფიქრეთ იმაზე, თუ როგორ გახდა არაბუნებრივი საკვები 21-ე საუკუნის დასაწყისში.
დაავადებებისგან თავის დასაღწევად, თქვენ არ გჭირდებათ უვარგისი საკვები ან ვეგეტარიანელი, უბრალოდ უნდა დაიცვას ცხოვრების კვების პრინციპები, რაც ერეტმა გვითხრა იმავე სახელწოდების წიგნში.
ადამიანები დაავადებების მიზეზებს ეძებენ ნებისმიერ საკითხში - ინფექციების დროს, ორგანოების უეცარი ანთება, დაბადების დეფექტები, მაგრამ არა საკვებში. ამიტომ დღეს მრავალი დაავადების მიზეზები იდუმალი და აუხსნელია. წაიკითხეთ დაავადების მიზეზები სამედიცინო ენციკლოპედიაში - ისინი თითქმის ყოველთვის ცნობილი არ არის.
ჩვევა ათჯერ მეტია, ვიდრე სხეულს სჭირდება, და უმეტესწილად უსარგებლო საკვები, კაცობრიობასთან სასტიკი ხუმრობით თამაშობს.
ნებისმიერი დაავადება ნიშნავს უცხო ნივთიერებების, ანუ ტოქსინების არსებობას ადამიანის სხეულში. მათი მოშორება ერთდროულად შეიძლება მარტივი და რთულიც კი იყოს.
სიმარტივე მდგომარეობს ცნობილ რეკომენდაციებში: მკვეთრად შეამცირეთ საკვების რაოდენობა ორგანიზმის გასაწმენდად. საკვები უნდა იყოს ბუნებრივი და ბუნებრივი. ვარჯიში აჩქარებს სხეულის გაწმენდის პროცესს. მზის აბანოები ძალიან სასარგებლოა სხეულის სამკურნალოდ. ჰაერის აბანოები არანაკლებ მნიშვნელოვანია, ვიდრე წყლის აბაზანები, რადგან ჰაერი სხეულისთვის უფრო მნიშვნელოვანია, ვიდრე კვება.
დიეტა პანკრეასის ოპერაციის შემდეგ
კუჭქვეშა ჯირკვალზე ჩარევის შემდეგ ძალიან მნიშვნელოვანი პუნქტი განიხილება დიეტა, ასევე თერაპიული კვება. ჩარევის შემდეგ, საჭმლის მომნელებელი ორგანოები ბოლომდე ვერ იმუშავებენ. დიეტის გამოყენება ამცირებს დატვირთვას მათზე. დიეტის მენიუ და მისი ხანგრძლივობა ინდივიდუალურად არის დადგენილი ექიმის მიერ.
ჩვეულებრივ, დაავადებებით და პათოლოგიებით, პაციენტებს უნდა მიატოვონ ნებისმიერი პროდუქტი, რომელიც ზრდის ფერმენტების წარმოებას, რაც ხელს უწყობს საკვების დაშლას. პანკრეასზე ოპერაციის შემდეგ, მისი ფუნქციონალური ანაზღაურება უნდა მოხდეს მედიკამენტებით. თქვენს ექიმს შეუძლია დანიშნოს ინსულინის ინექციები სისხლში შაქრის ნორმალიზებისთვის. ასევე, ექიმები ხშირად დანიშნულებენ ვიტამინ A, E, K, D და B12.
პოსტოპერაციული სამედიცინო კვება ჩვეულებრივ შედგება შემდეგი ნაბიჯებისგან:
1) ხელოვნური კვება:
- ზონდის გამოყენებით,
2) კვების ბუნებრივი ფორმა.
ოპერაციის შემდეგ, ხელოვნურ კვებას აქვს კარგი ეფექტი.
დიეტური თერაპია ამ პერიოდში მოიცავს შემდეგ ეტაპებს:
I ეტაპი. მხოლოდ პარენტერალური კვება 7-12 დღის განმავლობაში. ამ ეტაპის ხანგრძლივობა დამოკიდებულია ოპერაციის სირთულეზე.
მე -2 ეტაპი. ეს ეტაპი ბუნებრივ კვებაზე გადასვლაა და აქ ისინი იყენებენ ნაწილობრივ პარენტერალურ კვებას.
მე –3 ეტაპი. პაციენტს ინიშნება სრულიად ბუნებრივი დიეტა. აუცილებელია ნელა გაზარდოს ტვირთი პაციენტების საჭმლის მომნელებელ ორგანოებზე:
- პირველ რიგში, პირველ კვირას, პაციენტებს ინიშნება დიეტა 0 0,
- მეორე კვირის შემდეგ, ისინი განსაზღვრავენ დიეტას 11 ა,
- შემდეგ, კიდევ ერთი კვირაა რეკომენდებული დიეტაზე switch 1 ბ,
- შემდეგი ეტაპი ორ თვემდე დანიშნეთ დიეტა 55p დიეტის პირველი ვერსია,
- შემდეგ ექვსი თვის განმავლობაში ერთი წლის განმავლობაში, # 5 დიეტის მეორე ვარიანტია დადგენილი.
პაციენტის საავადმყოფოდან განთავისუფლების შემდეგ, აუცილებელია შეიზღუდოს შემდეგი პროდუქტების მიღება:
- სანელებლები და სუნელები,
- უხეში ბოჭკოვანი საკვები.
პაციენტის კვება აუცილებლად უნდა შეიცავდეს ცილებს, მინიმუმამდე შეიტანოს ცხიმები, შაქარი და ნახშირწყლები.
ოპერაციის შემდგომი მთელი პერიოდის განმავლობაში, პაციენტი უნდა იმყოფებოდეს მკაცრი სამედიცინო ზედამხედველობით, რათა თავიდან იქნას აცილებული სხვადასხვა უარყოფითი პათოლოგიების განვითარება.