გინოიდული ლიპოდისტროფია: მიზეზები, მკურნალობა
| ლიპოდისტროფია | |
|---|---|
| ICD-10 | E 88.1 88.1 |
| ICD-10-KM | E88.1 |
| ICD-9 | 272.6 272.6 |
| ICD-9-KM | 272.6 |
| დაავადებადაბრუნება | 30066 |
| ელექტრონული მედიცინა | med / 1307 med / 3523 med / 3523 |
| Mesh | D008060 |
ლიპოდისტროფია (ცხიმოვანი დეგენერაცია) არის პათოლოგიური მდგომარეობა, რომელსაც ხშირად ახასიათებს ცხიმოვანი ქსოვილის პათოლოგია. ლიპოდისტროფიის ორი ძირითადი ტიპი არსებობს: ატროფია და ჰიპერტროფია. ლიპოატროფიით, ცხიმოვანი ქსოვილის შექმნა საგნებში შეუძლებელია ფიზიკური დატვირთვის, ტანვარჯიშის და ცხიმოვანი საკვების უხვი მოხმარების შემთხვევაში (კარაქი ან კრემის ნამცხვრები, ცხიმოვანი ხორცი, ქოლესტერინის შემცველი საკვების მიღება, კერძებით ზეთებით და ა.შ.) ან საკვები, რომელიც პროვოცირებას ახდენს კანქვეშა ცხიმის შექმნა (ლუდი, ზოგიერთი სახის ალკოჰოლი, გაზიანი სასმელები და ა.შ.). ლიპოდისტროფიასა და დისტროფიას შორის მთავარი განსხვავებაა იმაში, რომ სუბიექტი არ განიცდის კუნთების სიმსუბუქეს და დისტროფიკისთვის დამახასიათებელ სხვა მახასიათებლებს, მხოლოდ ცხიმოვანი ქსოვილის არარსებობაა, ხოლო კუნთების მასა ნორმალური რჩება ან კიდევ იზრდება, რაც ოპტიმალურად მოქმედებს ფიზიკაზე.
რა არის ლიპოდისტროფია? რა არის მისი გაჩენის მიზეზები და რა სახეობები არსებობს?
ინსულინის თერაპია, თუნდაც ის, რომ ჩატარდეს სამედიცინო რეკომენდაციების მკაცრი დაცვა, იგი სავსეა არაპროგნოზირებადი შედეგებით (იხ. სტატია ინსულინის თერაპიის რეჟიმების შესახებ).
ვინაიდან შაქრიანი დიაბეტის თითოეული შემთხვევა წმინდა ინდივიდუალურია (როგორც ზოგიერთ ენდოკრინოლოგთან საუბარია, დიაბეტის იმდენი სახეობაა, რამდენადაც თავად პაციენტები), ორგანიზმში ჰორმონის ინსულინის დამატებით მიღებაზე რეაქცია სრულად არაპტიკურია. ინსულინის თერაპიის ერთ-ერთი შესაძლო გვერდითი მოვლენაა ლიპოდისტროფია.
განვიხილოთ რა არის ეს ანომალია, როგორ ვლინდება იგი, როგორ ხდება მისი აღმოფხვრა და რა ზომების მიღება უნდა მოხდეს ლიპოდისტროფიის განვითარების თავიდან ასაცილებლად.
რა არის ლიპოდისტროფია (ზოგადი ინფორმაცია)
ტერმინის ფართო გაგებით ლიპოდისტროფია არის სხეულში ცხიმოვანი ქსოვილის პათოლოგიური არარსებობის ფენომენი.
ზოგიერთ სიტუაციაში, ამ დაავადებით დაავადებული ადამიანისთვის ცხიმოვანი ქსოვილის მომატება შეუძლებელია დიეტის ხასიათის შეცვლის შემდეგაც (ცხიმოვანი საკვების დამატება, „სწრაფი“ ნახშირწყლები დიეტაში).
ლიპოდისტროფიასა და კლასიკურ დისტროფიას შორის მთავარი განსხვავებაა: ცხიმოვანი დეგენერაციით, კუნთოვანი ქსოვილი და სხეულის ზოგადი დაქვეითების სხვა ნიშნები არ მცირდება. ხშირად საპირისპირო ეფექტიც კი არსებობს - კუნთების მასა (სათანადო დიეტის და ძალის ვარჯიშებით) იზრდება, რაც სასარგებლო გავლენას ახდენს ფიგურაზე.
შაქრიანი დიაბეტის დროს ლიპოდისტროფია ვითარდება ინსულინის ინექციების შედეგად. ანომალია ხშირად ადგილობრივი ხასიათისაა და ვითარდება ექსკლუზიურად იმ ადგილებში, სადაც კეთდება თერაპიული ინექცია. ცხიმოვანი ქსოვილის ატროფია უფრო ხშირად გვხვდება ქალებსა და ბავშვებში.
არსებობს საპირისპირო პათოლოგიის ვარიანტი: ჰიპერტროფია adipose ქსოვილის - ინსულინის ინექციის ადგილზე მკვრივი ცხიმოვანი სიმსივნის (ლიპომა) წარმოქმნა. ზოგადად, ინსულინის თერაპიით ლიპოდისტროფია შეინიშნება ყველა პაციენტის მეოთხედში, რომელსაც ინიშნება ინტრავენური ჰორმონები. ამ შემთხვევაში, პათოლოგია ვლინდება ადმინისტრირებასთან ერთად მიღებულ დოზასა და ტიპთან კავშირის გარეშე. არ ახდენს გავლენას ლიპოდისტროფიის არსებობაზე და დაავადების სიმძიმეზე, აგრეთვე კომპენსაციის ხარისხზე.
შინაარსზე დაბრუნება
ლიპოდისტროფიის ტიპები, სიმპტომები და შესაძლო შედეგები
და, ზოგადად, ადგილობრივი ზომიერი და რბილი ლიპოდისტროფია არ წარმოადგენს დიდ საფრთხეს ჯანმრთელობისთვის: ეს მხოლოდ კოსმეტიკური დეფექტია. თუმცა, ზოგჯერ ეს უარყოფითად მოქმედებს პაციენტთა, განსაკუთრებით ქალების ფსიქიურ სტატუსზე.

შიში გამოწვეულია სხეულის სხვადასხვა ნაწილში მძიმე ლიპოდისტროფიის შემთხვევებში, და კერძოდ, ინსულინის ინექციები არ ყოფილა. კლინიკურად, ლიპოდისტროფიას ახასიათებს ცხიმის სრული არარსებობა კანის ქვეშ. ლიპოატროფიის ადგილზე ვლინდება სისხლძარღვთა გაუარესება (სისხლძარღვთა სისტემის მდგომარეობა), რაც ართულებს ინსულინის შეწოვას. ეს, თავის მხრივ, ხელს უშლის დაავადების ანაზღაურებას და ხელს უშლის ინსულინის პრეპარატების მოქმედების პერიოდის ობიექტურ გაანგარიშებას. ეს უკანასკნელი გარემოება განსაკუთრებით ეხება გახანგრძლივებული ეფექტის მქონე წამლებს.
ცხიმოვანი დეგენერაცია ვითარდება ინსულინის მკურნალობის სხვადასხვა პერიოდში - ერთი თვიდან რამდენიმე წლამდე. სიმძიმე მერყეობს ინექციის ზონაში მცირე ნამოსახლარისგან, კანქვეშა ცხიმის ბაზის სრული არარსებობისას ფართო არეალში. ინექციები განსაკუთრებით მტკივნეული ხდება, რაც ორმაგად რთულია პედიატრიულ პაციენტებში.

რაც შეეხება ცხიმოვანი ქსოვილის ჰიპერტროფიას (ჭარბი დეპონირება) ინექციის ზონებში, ასეთი რეაქციები უარყოფითად მოქმედებს ინსულინის წამლების აქტიური ნივთიერებების შეღწევად სისხლძარღვებში. გარდა ამისა, ლიპომები (adipose) შესამჩნევი კოსმეტიკური დეფექტია.
ცნობილია ლიპოდისტროფიის განვითარების შემთხვევები ინსულინის ინექციების გავლენის გარეშე: ასეთი სიტუაციები წარმოიქმნება მემკვიდრეობითი მეტაბოლური პათოლოგიების ფონზე. არაინექციური ლიპოდისტროფია შეიძლება იყოს ინსულინის რეზისტენტობის შედეგი და ხშირად იგი მეტაბოლური სინდრომის არსებობით არის შერწყმული. ამ სინდრომს ახასიათებს ლიპიდური და ნახშირწყლების მეტაბოლიზმის მუდმივი დარღვევა.
დიაბეტი: გამოყენების ინსტრუქცია. შემადგენლობა და ეფექტები სხეულზე
იოგას საფუძვლები დიაბეტის მკურნალობაში. რა ეხმარება დიაბეტით დაავადებულებს? ვრცლად //saydiabetu.net//metody-i-sposoby-lecheniya/netradicionnaya-medicina/joga/
რა არის თირკმლის დიაბეტი? დაწვრილებით ამ სტატიაში.
შინაარსზე დაბრუნება
ლიპოდისტროფიის მიზეზები
ცხიმოვანი ქსოვილის პათოლოგიური ქცევის უშუალო მიზეზი არის ინსულინთერაპია, თუმცა, ლიპოდისტროფიის წარმოქმნის განვითარების მექანიზმი და პათოგენეზი დიაბეტის მქონე პაციენტებში ბოლომდე არ არის გასაგები მედიცინის მიერ. ითვლება, რომ პათოლოგიური რეაქციების განვითარება პროვოცირდება ინსულინის პრეპარატების მჟავე გარემოში.
ლიპოდისტროფიის სხვა შესაძლო მიზეზები და პროვოცირების ფაქტორები:
- ინსულინის არასწორი ადმინისტრირება (არასწორი ინექციის ტექნიკა, რომელიც იწვევს ტრავმას),
- წამლის ხსნარის დაბალი ტემპერატურა,
- ქსოვილის ტრავმა ინსულინის ინექციის ადგილზე,
- ინსულინის მოქმედება, როგორც ნივთიერება, რომელიც აძლიერებს ლიპოლიზს,
- არასაკმარისი იმუნური პასუხი.
ამ დაავადების მკვლევარების უმეტესობა თვლის, რომ ცხიმის ფენის ატროფია შაქრიანი დიაბეტის მქონე პაციენტის ორგანიზმში ინსულინის ინექციებით არის განპირობებული ზუსტად ორგანიზმის თავდაცვის სისტემის რეაქციის გამო. ადამიანის სხეული ინექციას აღიქვამს, როგორც საფრთხეს საკუთარი ჯანმრთელობისთვის და გარკვეული გზით რეაგირებს ინექციებზე.
არსებობს მოსაზრება, რომ სხეულზე "უცხო" ჰორმონების მოქმედება გამოიხატება მეტაბოლური მექანიზმების "გადატვირთვაში". შედეგად, მეტაბოლური პროცესები იწყება არანორმალური გზით - კერძოდ, ცხიმის მეტაბოლიზმი დარღვეულია: ლიპოიდური ქსოვილი იწყებს ენერგიად გადაქცევას.
ბოლო დროს უფრო და უფრო გამოთქვა მოსაზრებები ინსულინის იმუნოგენური მოქმედების შესახებ. ეს ფაქტორი განიხილება მძიმე ლიპოდისტროფიის სავარაუდო მიზეზად. ამ შემთხვევაში, ინსულინი მოქმედებს როგორც ანტიგენი, რომელიც თავს ესხმის სხეულის თავდაცვას, ერთდროულად ანადგურებს ცხიმის ფენას.
ყველაზე გამოხატული ანტიგენური თვისებები მიეკუთვნება პირუტყვისგან მიღებული ინსულინის პრეპარატებს. ამ მიზეზით, პაციენტებს ლიპოდისტროფიისკენ მიდრეკილება არ აქვთ რეკომენდებული დაბალი სიწმინდეს სამკურნალო საშუალებების გამოყენებით. სასურველია ადამიანის ინსულინი.
რა ვიტამინებია ცხიმის ხსნადი? რა არის მათი ძირითადი ფუნქციები და სხეულზე ზემოქმედების პრინციპი?
რატომ არის არტერიული წნევის კონტროლი დიაბეტის დროს მნიშვნელოვანი? წაიკითხეთ //saydiabetu.net//kontrol-diabeta/kontrol-serdca-i-sosudov/kontrol-davleniya/
შაშვი დიაბეტით. მკურნალობის მიზეზებისა და მეთოდების შესახებ წაიკითხეთ ეს სტატია.
შინაარსზე დაბრუნება
თერაპია და პრევენცია
პათოლოგიის მკურნალობა მიზნად ისახავს ცხიმოვანი დეგენერაციის განვითარებაში ხელშემწყობი ფაქტორების მინიმუმამდე შემცირებას ან მთლიანად აღმოფხვრას. მექანიკური, ტემპერატურისა და ქიმიური გაღიზიანების თავიდან ასაცილებლად, მკაცრად უნდა დაიცვან ინსულინთერაპიის სწორი მეთოდი.
ზედმეტი არ იქნება მათი გახსენება:
- ინსულინი უნდა იქნას გამოყენებული ექსკლუზიურად ოთახის ტემპერატურაზე, და სასურველია სხეულის ტემპერატურაზე (აკრძალულია პრეპარატის გამოყენება მაცივრიდან დაუყოვნებლივ),
- აუცილებელია წამლის ადმინისტრირების წერტილის შეცვლა - იმავე ადგილას ინექცია ხორციელდება არა უმეტეს 60 დღეში ერთხელ (ექიმს უფრო დეტალურად გეტყვით ინსულინის ინექციების სწორი როტაციის შესახებ),
- ინექციები მზადდება ერთჯერადი პლასტიკური ინჟექტორებით (თხელი ნემსებით) ან შპრიცის კალმით, რაც ამცირებს ქსოვილების დაზიანების ალბათობას,
- ინექციის შემდეგ მასაჟი შეიტანეთ ინექციის შემდეგ, არასდროს ერევა.
- თუ ინექციის წინ კანი წაისვით ალკოჰოლური ხსნარით (რასაც დღეს იშვიათად იყენებენ), ყოველთვის უნდა დაელოდოთ სანამ ალკოჰოლი აორთქლდება კანის ზედაპირიდან.
ზოგიერთი ექიმი გირჩევთ გამოიყენოთ ინსულინის ტუმბოები, რაც ამცირებს ინექციების შემდეგ უარყოფითი რეაქციების განვითარების ალბათობას. ლიპოდისტროფიის სხვა მკვლევარები აღნიშნავენ, რომ ადამიანის ან ღორის მონო კომპონენტის ინსულინის გამოყენებისას (ნეიტრალური ph რეაქციით), ცხიმოვანი ქსოვილების დაქვეითების პრაქტიკულად არ არსებობს.
თუ მძიმე ლიპოდისტროფია უკვე არსებობს, მისი შედეგების აღმოფხვრამდე, აუცილებელია იმის ანალიზი, თუ რა ფაქტორებმა გამოიწვია ამ პათოლოგიის განვითარება. დასაწყისისთვის, სრულად უნდა იქნას გამორიცხული ჰორმონალური პრეპარატების შემოტანა იმ ადგილებში, სადაც აღინიშნება ცხიმოვანი ქსოვილის ატროფია. ზოგიერთ შემთხვევაში ინსულინის მიღება ხელს უწყობს ნარკოტიკულ ნოვოკაინს.
ლიპოდისტროფიის ეფექტების აღმოსაფხვრელად შესაძლებელია შემდეგი პროცედურების ჩატარება:
- დაზარალებულ რაიონების ელექტროფორეზი (ნოვოკაინის ან ლიდაზის ადმინისტრირება ელექტრო სტიმულაციით),
- პარაფინის განაცხადები დაზარალებულ ტერიტორიებზე,
- ინდუქტომეტრია არის ფიზიოთერაპიული ტექნიკა, რომელიც დაფუძნებულია მაღალი სიხშირის მაგნიტური ველის ზემოქმედების საფუძველზე.
- ინსულინის პრეპარატის შეცვლა (ინექციის ადგილზე მასაჟთან ერთად),
- ულტრაბგერითი თერაპია - ულტრაბგერითი მოქმედება დიდ სიღრმეში ქსოვილებში მექანიკურ ვიბრაციას ახდენს, რაც ხელს უწყობს სისხლის მიმოქცევისა და მეტაბოლიზმის სტიმულირებას: ულტრაბგერითი მოქმედების მოქმედება კომბინირებულია ჰიდროკორტიზონის მალამოებით დაზარალებული ზედაპირის მკურნალობასთან.
- ცხიმის წარმოქმნის სტიმულირების მიზნით, ანაბოლური ჯგუფის ჰორმონალური პრეპარატების დანერგვა.
საუკეთესო თერაპიული ეფექტი მიიღწევა, როდესაც მკურნალობის რამდენიმე მეთოდია გაერთიანებული - ელექტროდიმულაცია, წამლების ზემოქმედება, მასაჟი (აპარატურა ან სახელმძღვანელო), ასევე გამოიყენება ინდუქტომეტრიისა და ფონოფორეზის ერთობლიობა. ლიპოდისტროფიის განვითარების ნებისმიერი შემთხვევები ინდივიდუალურია, შესაბამისად, თერაპიული ეფექტის ტაქტიკა ვითარდება დამსწრე ექიმის მიერ იმ კლინიკური სურათის საფუძველზე, რომელსაც იგი აკვირდება. პაციენტების დამოუკიდებელი მცდელობები ცხიმოვანი ატროფიის აღმოსაფხვრელად, ჩვეულებრივ, არ იწვევს დადებით შედეგს, ხოლო ზოგიერთ შემთხვევაში შეიძლება გამწვავდეს სიტუაცია.
ცელულიტის კონცეფცია
ეს პრობლემა, როგორც წესი, აწუხებს ქალის სქესს. ქალთა სხეულში, ცხიმოვანი ქსოვილის განსაკუთრებული მოწყობა არ არის იგივე, რაც მამაკაცებში, რის გამოც გოგონები ცელულიტს განიცდიან.
ცხიმის მეტაბოლიზმის დაქვეითების მთავარი მიზეზი არის სქესობრივი ჰორმონების - ესტროგენები, რომლებიც მამაკაცთა ორგანიზმში საკმაოდ ცოტაა. გინოიდული ლიპოდისტროფია, ან ცელულიტი, ვლინდება კანქვეშა ცხიმის ცვლილებით, რაც იწვევს ლიმფის გადინების დარღვევას.
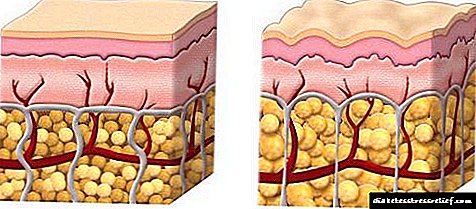
ცხიმოვან ქსოვილში იწყება სტაგნაცია, რამაც შეიძლება გამოიწვიოს მისი გადაგვარება. ცელულიტის გამოვლენა მარტივია. აუცილებელია თქვენი თითების დაჭიმვა ბარძაყზე ან სხეულის სხვა ნაწილზე. თუ არსებობს დარღვევები და ტუბერკულოზები, რომლებსაც პოპულარობას უწოდებენ "ფორთოხლის კანი", მაშინ აშკარაა გინოიდური ლიპოდისტროფია.
სტატისტიკის თანახმად, ქალების 90% -ზე მეტი პრობლემის წინაშე დგას, მამრობითი სქესის მოსახლეობაში ეს მაჩვენებელი მნიშვნელოვნად დაბალია - მხოლოდ 2%.
სიმსუქნე თუ ცელულიტი?
ზოგი მიიჩნევს, რომ ცელულიტი შეიძლება მხოლოდ ჭარბი წონის ადამიანებში გამოჩნდეს, მაგრამ ამ პრობლემას სინამდვილეში საერთო არაფერი აქვს ჭარბი წონის გამო. თუ ადამიანს აქვს სხეულის წონის მატება, მაშინ ცხიმის უჯრედები უბრალოდ გროვდება, ხოლო ცელულიტსთან ერთად, კანქვეშა ქსოვილში სისხლის მიმოქცევა დაქვეითებულია, მცირდება ლიმფური დრენაჟი, და დასუსტებულია კანის ტონი.
ცელულიტი ყოველთვის ერთნაირად ვითარდება ყველასთვის და ცხიმის დაგროვების პროცესი სხვანაირად მიმდინარეობს. არსებობს გინოიდული და ანდროიდული სიმსუქნე, ისევე როგორც მისი შერეული ტიპი.
- Android სიმსუქნეს (ან მას ასევე უწოდებენ მამაკაცურ ტიპს) ახასიათებს სხეულზე დეპოზიტების უმეტესი ნაწილი. ეს ტიპი საკმაოდ საშიშია იმით, რომ ცხიმის დაგროვება ხდება შინაგან ორგანოებზე, რამაც შეიძლება გაართულოს მათი მუშაობა.
- თირკმელების სიმსუქნე ყველაზე ხშირია ქალებში. დეპოზიტები გროვდება ბარძაყებზე, დუნდულებზე და მუცლის ქვედა ნაწილზე. ცხიმის უჯრედების ეს მოწყობა ნაკლებად საშიშია, თუ ჭარბი კილოგრამების რაოდენობა არ მიაღწევს კრიტიკულ დონეს, მაშინ ეს არ შეუშლის ხელს შინაგანი ორგანოების მუშაობას.
- შერეული ტიპი ხასიათდება ცხიმის თითქმის ერთგვაროვანი განაწილებით სხეულზე.

ცხიმოვანი ქსოვილის სტრუქტურის გარდა, ცელულიტსა და ჭარბი წონას შორის საკმაოდ დიდი განსხვავებებია, რაც, პირველ რიგში, მათი გარეგნობის მიზეზებშია.
რატომ ხდება ცელულიტი
ვიმსჯელებთ ამ დაავადების შედეგად დაავადებული ქალი მოსახლეობის რაოდენობის მიხედვით, შეგვიძლია დავასკვნათ, რომ მისი წარმოშობის მრავალი მიზეზი არსებობს. აქ მხოლოდ რამდენიმე მათგანი:
- დარღვევები ენდოკრინულ სისტემაში,
- მენჯის დაავადებები,
- ცილების მეტაბოლიზმში გარკვეული დარღვევები,
- ცუდი კვება
- ცხიმოვანი ქსოვილის სინთეზის, გაფუჭების და ათვისების პროცესების დარღვეული პროცესები,
- ფიზიკური დატვირთვა,
- ცუდი ჩვევების არსებობა (განსაკუთრებით ხშირად პრობლემა ჩნდება, თუ ქალი ეწევა).

ჩამონათვალი შეიძლება გაგრძელდეს დიდი ხნის განმავლობაში, მაგრამ მხოლოდ ერთი რამ ცხადია: თითქმის ყველა ქალს შეუძლია გინეოიდული ლიპოდისტროფიის მონახულება, ყოველთვის არის დაავადების მიზეზები.
პროვოცირების ფაქტორები
ზემოთ ჩამოთვლილი მიზეზების გარდა, არსებობს კიდევ რამდენიმე ფაქტორი, რომლებიც მარტო ცელულიტის გამომწვევი მიზეზები არ შეიძლება გახდეს, მაგრამ საკმაოდ განვითარებული წვლილის შეტანაა. თქვენ შეგიძლიათ დაასახელოთ შემდეგი:
- მემკვიდრეობა, ანუ ცხიმოვანი ქსოვილის თვისებები, რომლებიც გენეტიკურ დონეზეა დატანილი,
- სითხის მცირე რაოდენობა სხეულში,
- დიეტის დაცვა,
- ნარკოტიკების დამოკიდებულება სწრაფი წონის დაკარგვისთვის,
- მკაცრი დიეტა (ასეთი სტრესის დროს, სხეული იწყებს თითქმის ყველა საკვებ ნივთიერებას ცხიმებად გადაქცევას),
- მუდმივი სტრესი და მათ ცხოვრებაში უამრავია.

ყველა ეს ფაქტორი, მიზეზებთან ერთად, იწვევს მიკროცირკულაციის შეფერხებას იმ ადგილებში, სადაც ყველაზე მეტია ცხიმის უჯრედების დაგროვება. ეს თანდათანობით იწვევს ზოგიერთი ლიპოციტის სიკვდილს, რომლებიც იწყებენ შემაერთებელ ქსოვილში ჩანაცვლებას. ეს არის ის, ვინც იწვევს ტუბერკულოზის წარმოქმნას და დარღვევებს კანზე.
გინოიდული ლიპოდისტროფიის განვითარების ეტაპები
ამ პრობლემის მოსაგვარებლად, აუცილებელია დაავადების განვითარების ეტაპების შესწავლა. მათგან მხოლოდ ოთხია.
- პირველ ეტაპზე, კანზე ცვლილებები თითქმის შეუმჩნეველია: ის კვლავ გლუვი და ტუბერკულოზის გარეშეა. თუ ქალი ყურადღებით აკვირდება საკუთარ თავს, მაშინ მან შეიძლება შეამჩნია ცხიმის მცირე დაგროვება ბარძაყებზე და მუცელზე.ამის მიზეზი არის ცხიმოვანი ქსოვილის შეშუპება.
- მეორე ეტაპი ვლინდება ტუბერკულოზის უხილავი ზეწოლის გარეშე. თუ ამ ადგილებს შეამოწმებთ, შეგიძლიათ შეამჩნიოთ ბეჭდები და ზოგჯერ ამ ადგილებში მგრძნობელობის დარღვევაც კი.
- გინოიდური ლიპოდისტროფია მესამე ეტაპზე ხასიათდება "ფორთოხლის ქერქის" არსებობით, რომლის დადგენაც შესაძლებელია სირთულის გარეშე. კანი არათანაბარი და არათანაბარია შეხებაზე. მცირდება ტკივილის მგრძნობელობა და მგრძნობელობა ტემპერატურის ცვლილებებამდე.
- მეოთხე ეტაპი ყველაზე სერიოზულია. კანი იწყებს ლურჯი ელფერით შეიძინოს, შეხებით ის ცივი და მყარია. ცელულიტის ზონაში შეინიშნება გარკვეული ტკივილებიც კი.
მკურნალობა აუცილებლად ითვალისწინებს დაავადების განვითარების სტადიას. თითოეულ შემთხვევაში, შერჩეულია საკუთარი მეთოდები.
ცელულიტის თერაპია
თუ ცელულიტის წინააღმდეგ ბრძოლას აპირებთ, მაშინ უნდა გვახსოვდეს, რომ არ არსებობს ისეთი ჯადოსნური საშუალება, რომელიც ამ პრობლემისგან თავს დაზოგავს რამდენიმე კვირაში. მხოლოდ ინტეგრირებულ მიდგომას და მუდმივად მიღებულ ზომებს შეუძლიათ ეფექტური შედეგი მოგვცენ, შემდეგ კი გინოიდური ლიპოდისტროფია შეინარჩუნებს. დაავადების მკურნალობას შემდეგი მიზნები აქვს:
- დააჩქაროს ცხიმის უჯრედების დაშლა,
- ამოიღეთ შეშუპება
- სისხლძარღვთა კედლები გაძლიერდეს
- შემცირდეს ფიბრობლასტის მოქმედება,
- კუნთების აქტივობის გააქტიურება
- მოუტანს კანს ნორმალურ მდგომარეობაში.
ამ პრობლემების გადასაჭრელად მედიცინაში არსებობს თერაპიის მრავალი მეთოდი და მეთოდი.
გინოიდული ლიპოდისტროფიის წინააღმდეგ ბრძოლის გზები
ცელულიტის მკურნალობის მრავალი გზა არსებობს, რომელთა შორისაა შემდეგი:
- მასაჟი
- გადაფარავს
- ელექტრო შოკი
- ულტრაბგერა
- მეზოთერაპია
- ოზონის თერაპია
- კარბოქსითერაპია
- მიოსტიმულაცია.
უნდა გვახსოვდეს, რომ მხოლოდ ამ მეთოდების ინტეგრირებულ გამოყენებას შეუძლია ეფექტურად ბრძოლა ცელულიტის წინააღმდეგ.

გინოიდული ლიპოდისტროფიის მკურნალობის მთავარი გზაა მასაჟი. მისი რამდენიმე ჯიშია.
- ანტიცელულიტი. პროცედურის დროს, არა მხოლოდ წიწვოვანი ქსოვილია მოქნილი, არამედ კუნთებიც. ეს ააქტიურებს ლიმფური დრენაჟს და მეტაბოლიზმს.
- ვაკუუმური მასაჟი აჩქარებს ტოქსინების აღმოფხვრას, აუმჯობესებს მიკროცირკულაციას, ააქტიურებს ლიპოლიზს.
- LPG მასაჟი. ზემოაღნიშნული ექსპოზიციის პროცესების გარდა, ის ასევე ხელს უწყობს კოლაგენისა და ელასტინის წარმოებას, ამიტომ კანის გარეგნობა მნიშვნელოვნად აუმჯობესებს.
დამატებითი მკურნალობა
გინოიდული ლიპოდისტროფია ასევე კარგად რეაგირებს მკურნალობის სხვა მეთოდებზეც, ხოლო თუ ისინი მასაჟთან ერთად არიან, ეფექტი უფრო სწრაფად ვითარდება.
- ულტრაბგერის გამოყენება საშუალებას გაძლევთ შეარბილოთ კანქვეშა ცხიმი, ზრდის ლიმფის გადინებას, აჩქარებს ტოქსინების აღმოფხვრას.
- მეზოთერაპია ემყარება წამლების პრობლემურ სფეროებში დანერგვას, რაც ლიპოლისს უფრო აქტიურს გახდის, აუმჯობესებს მიკროცირკულაციას. ამ მკურნალობის მეთოდის უპირატესობა არის კუმულატიური ხასიათი, რაც მრავალჯერ ზრდის მკურნალობის ეფექტურობას.
- ოზონის თერაპია კარგია, როგორც კანის მოვლის შესანიშნავი საშუალება. პროცედურა ასევე გამორიცხავს ზედმეტი ცხიმოვან უჯრედებს, აუმჯობესებს მეტაბოლიზმს.
- ნახშირორჟანგის ინექციები იწვევს ჰიპერკაპნიას, სისხლძარღვები განზავდება, როგორც პასუხი, აუმჯობესებს სისხლის ნაკადს, აჩქარებს უჯრედების რეგენერაციას, ასტიმულირებს კოლაგენისა და ელასტინის სინთეზს.
- ელექტრო დენის გამოყენება ასტიმულირებს კუნთების მუშაობას, რაც საპასუხოდ აუმჯობესებს მიკროცირკულაციას. ამ პროცედურის შესანიშნავი შემცვლელია ვარჯიში.
- შეფუთვის დროს ქსოვილები გაჯერებულია სასარგებლო საკვებით. ცხელი შეფუთვისთვის გამოიყენეთ ჩილი ან მდოგვის ექსტრაქტი, სიცივისთვის - სპეციალური თერაპიული ტალახი.
ცელულიტი (გინოიდული ლიპოდისტროფია) ძალიან განკურნებადია, თუ იყენებთ კომპლექსურ თერაპიას, ასევე გადახედეთ თქვენს დიეტას, ყოველდღიურ რუტინას და აღმოფხვრის ცუდი ჩვევებს.
ცელულიტის პროფილაქტიკა
ნებისმიერი დაავადება ყოველთვის უფრო ადვილია, ვიდრე თავიდან ავიცილოთ მისი მოშორების გზები და მეთოდები. განსაკუთრებით შეესაბამება გინოიდური ლიპოდისტროფია. შემდეგი რეკომენდებულია, როგორც კარგი პროფილაქტიკური აგენტები:
- ცხოვრების ჯანსაღ წესს
- აკონტროლეთ თქვენი დიეტა
- უარი თქვან ცუდი ჩვევებიდან
- წყლის ბალანსის შენარჩუნება საჭირო დონეზე,
- გამოიყენეთ ცელულიტის საწინააღმდეგო კრემები მასაჟთან და პილინგთან ერთად,
- რეგულარულად ივარჯიშეთ ან სულ მცირე გადაადგილებით
- მოერიდეთ სტრესულ სიტუაციებს.
გინოიდური ლიპოდისტროფიის გამოვლენის უამრავი მიზეზი არსებობს, მავნე გარემო ფაქტორები მხოლოდ ამძიმებს სიტუაციას. ეს პრობლემა ვითარდება სხეულის შიგნით, ასე რომ არცერთ ჯადოსნურ მალამოებს, კრემებს და გელს არ შეუძლია გაუმკლავდეს მას საკუთარ თავთან. მხოლოდ ყველა მიზეზისა და მავნე ფაქტორების აღმოფხვრასთან, ასევე კომპლექსურ მკურნალობასთან ერთად, შესაძლებელია იმედი მაქვს, რომ კანი კვლავ გახდება გლუვი და ელასტიური.
ინსულინის ლიპოდისტროფია
- თანდაყოლილი ლიპოდისტროფია:
- ბერადინელის-სეპსის სინდრომი,
- ოჯახის ნაწილობრივი ლიპოდისტროფია.
- შეძენილი ლიპოდისტროფია:
- Barraquer-Simons სინდრომი (შეძენილი ნაწილობრივი ლიპოდისტროფია),
- შეძენილი გენერალიზებული ლიპოდისტროფია,
- (Lipodystrophia centrifugalis abdominalis infantilis),
- ლიპოპროტროფია ანულარული (Ferreira-Marques lipoatrophy),
- ინსულინის ლიპოდისტროფია,
- აივ – თანმხლები ლიპოდისტროფიები,
- სხვა ლოკალიზებული ლიპოდისტროფიები.
ინსულინის ლიპოდისტროფიის რედაქტირება |დაავადების მიზეზები
ამჟამად, ლიპოდისტროფიის ან ლიპოპროტროფიის განვითარების მიზეზები ბოლომდე არ არის გაცნობიერებული, თუმცა, განიხილება ყველაზე სავარაუდო მიდრეკილებადი ფაქტორები:
- მეტაბოლური პროცესების ფართო სპექტრი, რომელშიც დარღვეულია გარკვეული ნივთიერებების მეტაბოლიზმი,
ძალიან ხშირად, დიაბეტიანებში ცხიმოვანი დეგენერაცია ვითარდება, რაც გამოწვეულია ინსულინის განმეორებით ინექციით. ასეთ სიტუაციებში დაავადების სიმძიმე განსხვავდება ინექციის არეში მცირე დეპრესიისგან, გარკვეულ ადგილას ცხიმის სრული არარსებობის გამო.

როგორც გადამწყვეტი ფაქტორები, ჩვეულებრივ უნდა გავითვალისწინოთ:
- სამკურნალო ნივთიერების არასათანადო მიღება, რომელიც მიმართულია პანკრეასის ფუნქციონირების ნორმალიზებამდე,
- ინსულინის დაბალი ტემპერატურა
- ინექციის არეში ქსოვილის დაზიანება,
- ინსულინის მოქმედება, როგორც ლიპოლიზის გამაძლიერებელი ნივთიერება,
- იმუნური სისტემის არასაკმარისი რეაგირება წამალზე - მკვლევარების უმეტესობა დარწმუნებულია, რომ ეს არის დამცავი იმუნური პასუხი, რაც იწვევს ცხიმოვანი ქსოვილის ატროფიას. ასეთ შემთხვევებში სხეული ინექციად აღიქვამს საფრთხეს და რეაგირებს მასზე გარკვეული გზით.
უკიდურესად იშვიათ შემთხვევებში, ლიპოდისტროფიას შეუძლია იმოქმედოს როგორც თანდაყოლილი პათოლოგია, რომლის წარმოქმნა აიხსნება ცხიმოვანი ქსოვილის მეტაბოლიზმის დარღვევით, გენეტიკური პათოლოგიების გამო და მშობლებისგან მუტაციური გენის მემკვიდრეობა.
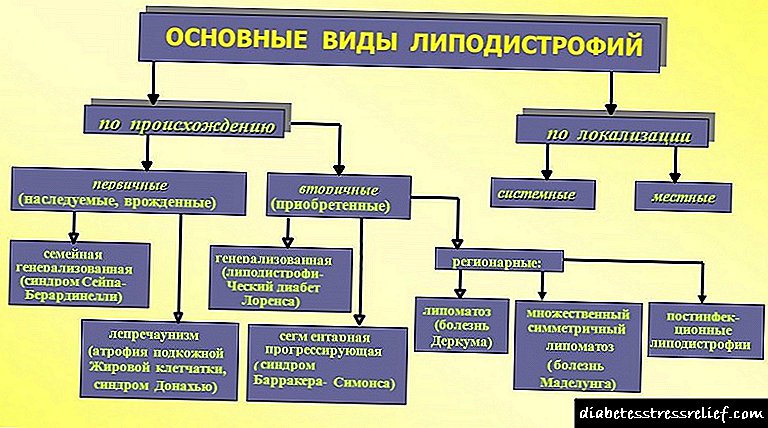
დაავადებათა კლასიფიკაცია
დაავადების გამიჯვნა პათოლოგიური პროცესის პრევალენტურობიდან გამომდინარე, ლიპოსატროფიას ყოფს:
- განზოგადებული - ასეთ შემთხვევებში კანქვეშა ცხიმის არარსებობა აღინიშნება მხოლოდ სხეულის გარკვეულ უბანში,
- დიფუზური - ხასიათდება ცხიმოვანი ქსოვილის სრული ნაკლებობით. იმისდა მიუხედავად, რომ ადამიანი არ გამოიყურება ამოწურული, მას სჭირდება კვალიფიციური სამედიცინო დახმარება.
ცხიმოვანი თანდაყოლილი დეგენერაცია შეიძლება მოხდეს რამდენიმე ფორმით:
- ტიპის 1 ლიპოდისტროფია - გამოწვეული AGPAT2 გენის მუტაციით, რომელიც მდებარეობს ქრომოსომა 9-ში,
- ტიპი 2 ლიპოდისტროფია - ეს არის ქრომოსომა 11-ში მდებარე BSCL2 გენის მუტაციის შედეგი,
- ტიპის 3 ლიპოდისტროფია - ჩამოყალიბებულია CAV1 მუტაციის მუტაციის ფონზე, ქრომოსომა 7-ში მდებარე გენი,
- ტიპის 4 ლიპოდისტროფია - გამოწვეული PTRF გენის მუტაციით, რომელიც ქრომოსომის 17 ნაწილია.
გარდა ამისა, არსებობს დაავადებების ასეთი ფორმები:
- გინოიდული ლიპოდისტროფია - სიტუაციების უმეტესი ნაწილი, დიაგნოზირებულია ქალებში. მსგავსი ჯიში საყოველთაოდ ცნობილია, როგორც ცელულიტი, რადგან იგი დეპონირებულია მუცლის, ბარძაყებისა და დუნდულოების შემადგენლობაში. თავისებურება ის არის, რომ სხვა ადგილებში ცხიმოვანი ქსოვილი შესაძლოა მთლიანად არ იყოს.
- ღვიძლის ლიპოდისტროფია - დესტრუქციული პროცესი ვითარდება ღვიძლის ცხიმოვანი დაავადების ფონზე, რომელსაც ასევე ჰეპატოზი ეწოდება, რადგან სწორედ ეს ორგანოა პასუხისმგებელი ორგანიზმში ლიპიდების დაშლაზე,
- ინექციის ლიპოდისტროფია - ამავდროულად, ადიოზის ქსოვილის ატროფია და ლიპოჰიპერტროფია ლოკალიზებულია, სადაც წამლების ინექცია განმეორებით ჩატარდა,
- ინსულინი ან ლიპოდისტროფია დიაბეტში.
დაავადების სიმპტომები
ნებისმიერი ამგვარი დაავადების ძირითადი კლინიკური გამოვლინებაა კანქვეშა ცხიმის ფენის თითქმის სრული ატროფია.
მსგავსი ნიშნის ფონზე შეიძლება გამოვლინდეს შემდეგი სიმპტომები:
- გაიზარდა მადა
- ფეხების და ხელების დიდი ზომები სხეულის სხვა ნაწილებთან შედარებით - ყველაზე ხშირად ეს მანიფესტაცია აღინიშნება ბავშვებში,
ზემოთ ჩამოთვლილი სიმპტომები უნდა მიეკუთვნებოდეს როგორც ბავშვებს, ასევე მოზრდილებს.
 ლიპოდისტროფიით დაავადებული ქალის ფოტო
ლიპოდისტროფიით დაავადებული ქალის ფოტო
დიაგნოსტიკა
სწორი დიაგნოზის დადგენასთან ერთად გამოხატული და საკმაოდ სპეციფიკური კლინიკური გამოვლინებების არსებობის გამო, თითქმის არასოდეს გვხვდება პრობლემები. ამასთან, ცხიმოვანი დეგენერაციის მიზეზების დასადგენად აუცილებელია ლაბორატორიული და ინსტრუმენტული გამოკვლევები.
მიუხედავად ამისა, პირველ რიგში, კლინიკოსს სჭირდება მანიპულაციების სერია, მათ შორის:
ლაბორატორიული კვლევების თანახმად:
- სისხლის და შარდის ზოგადი კლინიკური ანალიზი,
- სისხლის ბიოქიმია
- გენეტიკური ტესტები
- ჰორმონალური ტესტები
- ინსულინის მგრძნობელობის ტესტები
- გლუკოზის ტოლერანტობის ტესტი.
ინსტრუმენტული დიაგნოსტიკა შემოიფარგლება მხოლოდ ასეთი პროცედურებით:
- ელექტროკარდიოგრაფი და ექოკარდიოგრაფია,
- პანკრეასის ულტრაბგერა,
- CT და MRI.
 კომპიუტერული ტომოგრაფია (CT)
კომპიუტერული ტომოგრაფია (CT)
ლიპოდისტროფია უნდა განვასხვავოთ:
- ანორექსია
- იშენკო-კუშინგის დაავადება,
- თირეოტოქსიკოზი,
- კანქვეშა ცხიმოვან ქსოვილში ცვლილებები, რომლებიც ხდება აივ ინფექციის ან შიდსის დროს.
დაავადების მკურნალობა
სპეციალურად მიზნობრივი თერაპია, რომელიც ზრდის კანქვეშა ცხიმის ფენის რაოდენობას, ამჟამად არ არსებობს. ამასთან, ამგვარი დაავადების სიმპტომების წინააღმდეგ საბრძოლველად, პაციენტების კეთილდღეობის გასაუმჯობესებლად და გართულებების განვითარების თავიდან ასაცილებლად, თერაპიის კონსერვატიული მეთოდები გამოიყენება.
მედიკამენტების მიღება მოიცავს:
არ არის აკრძალული ფიზიოთერაპიული პროცედურების გავლა, კერძოდ:
- ულტრაბგერა
- ინდუქტომეტრია
- ელექტროფორეზი
- ფონოფორეზი.
ზედმეტად თხელი სახის თვისებების შესწორებისთვის აუცილებელია კოსმეტიკური პროცედურები ან პლასტიკური ქირურგია. არ არის გამორიცხული, რომ თერაპიული მასაჟის დადებითი ეფექტის მიღება, რომელიც შეიძლება იყოს აპარატურა ან სახელმძღვანელო. ზოგიერთ სიტუაციაში პაციენტებს ფსიქოლოგის დახმარება სჭირდებათ. ასევე, პაციენტებს ხშირად უტარდებათ თერაპიული დიეტის დაცვა, თუმცა, ეს გავლენას არ ახდენს ცხიმოვანი ქსოვილის დონის ზრდაზე.

შესაძლო გართულებები
კლინიკური ნიშნების უგულებელყოფა, ცხიმოვანი დეგენერაციის სრული არარსებობა ან არასათანადო მოპყრობა სავსეა სიცოცხლისთვის საშიში შედეგების ფორმირებით, რომელთა შორის აღსანიშნავია:
- თირკმლის ქრონიკული უკმარისობა
- მამრობითი და ქალი უშვილობა
- ავთვისებიანი არტერიული ჰიპერტენზია,
- გონებრივი ჩამორჩენა ბავშვებში,
- მძიმე კარდიომიოპათიები,
- გულის უკმარისობა.
ზემოთ ჩამოთვლილი მრავალი შედეგი საბედისწეროა.
პრევენცია და პროგნოზი
პანკრეასის თანდაყოლილი ლიპოდისტროფიის განვითარების პრევენცია შეუძლებელია, რადგან ეს გამოწვეულია გენის მუტაციებით. თქვენ შეგიძლიათ შეამციროთ შეძენილი ფორმის ასეთი იშვიათი დაავადების განვითარების ალბათობა ასეთი პრევენციული რეკომენდაციების დახმარებით:
- დამოკიდებულებების სრული უარყოფა,
- სათანადო და სათანადო კვება,
- შაქრიანი დიაბეტის დროს ინსულინის ადეკვატური გამოყენება დამსწრე ექიმის მიერ დადგენილი ყველა წესის შესაბამისად,
- მხოლოდ იმ მედიკამენტების მიღება, რომლებიც კლინიკამ განსაზღვრა,
- ქიმიური ნივთიერებებით და შხამებით მუშაობისას პირადი დამცავი მოწყობილობების გამოყენება,
- იმ დაავადებების სრული მკურნალობა, რამაც შეიძლება გამოიწვიოს ასეთი დეგენერაციული პროცესის წარმოქმნა.
ლიპოდისტროფიის შედეგი ხშირად გაურკვეველია, რადგან ეს დამოკიდებულია პაციენტის სხეულის კურსზე, ეტიოლოგიურ ფაქტორზე და ინდივიდუალურ მახასიათებლებზე. თერაპიული რეკომენდაციების შესაბამისად, მიიღწევა სიცოცხლისთვის ხელსაყრელი პროგნოზი.
თუ ფიქრობთ, რომ გაქვთ ლიპოდისტროფია და ამ დაავადების დამახასიათებელი სიმპტომები, მაშინ ექიმები დაგეხმარებათ: ენდოკრინოლოგი, თერაპევტი, პედიატრი.
რა არის ეს
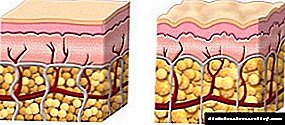 ლიპოდისტროფიის კონცეფცია (ცხიმოვანი დეგენერაცია) მოიცავს ყველაზე მრავალფეროვან წარმოშობას და ცვლის ქსოვილებში მეტაბოლური დარღვევების წარმოქმნას და მანიფესტაციებს, რაც ნებისმიერი ორგანოს არსებობის შეუცვლელი ატრიბუტია.
ლიპოდისტროფიის კონცეფცია (ცხიმოვანი დეგენერაცია) მოიცავს ყველაზე მრავალფეროვან წარმოშობას და ცვლის ქსოვილებში მეტაბოლური დარღვევების წარმოქმნას და მანიფესტაციებს, რაც ნებისმიერი ორგანოს არსებობის შეუცვლელი ატრიბუტია.
ამრიგად, ცხიმის ფენის არსებობა, რომელიც მჭიდროდ ეწევა თირკმელს, მისი შემაერთებელი ქსოვილის კაფსულაზე მეტია, ხელს უწყობს ტემპერატურის სტაბილურობას ორგანოს შიგნით, ამავდროულად აფიქსირებს მის შესაბამის ადგილზე (აცილებს შესაძლებლობის გამოტოვებას).
მაგრამ მაშინაც კი, თუ ორგანოს არ აქვს ცხიმის შესამჩნევი ფენა, ის არსებობს მოლეკულურ დონეზე - ვერც ერთ უჯრედს შეუძლია გააკეთოს ლიპიდური ფენის შეყვანა მისი მემბრანის სტრუქტურაში.
ლიპოატროფიის ზოგად იდეას საშუალება აქვს მისცეს სპორტსმენ-ბოდიბილდერის სხეული გამოხატული რელიეფური კუნთებით. მაგრამ ერთი ”მაგრამ”: კანქვეშა ცხიმის აშკარა სრული არარსებობის პირობებში, მას ეს ჯერ კიდევ აქვს. ლიპოატროფიასთან ერთად, მისი არსებობა პრინციპში შეუძლებელია, მიუხედავად განსაკუთრებული კვების პირობებისა და კერძებისა და სასმელების მდიდარი ასორტიმენტის შეთავაზებისა, რაც ხელს უწყობს ცხიმების დაგროვებას (ლუდი, კრემები, ზეთები, მაფინები).
ზოგადი დისტროფიისგან ლიპოდისტროფიის გამორჩეული თვისებაა კუნთოვანი ქსოვილის ნორმალური განვითარება ინჰიბირების რაიმე ნიშნის გარეშე.
ლიპოჰიპერტროფიული დისტროფია არის კანქვეშა ცხიმის ფენის მდგომარეობა, პირიქით, პირიქით, ზემოთ ხსენებულთან მიმართებაში.
ბიოფსიის ნიმუში (მასალა, რომელიც წარმოადგენს მიკროსკეტს, რომელიც მიიღება ორგანოს უმნიშვნელო ნაწილისგან ამოღების შედეგად) აჩვენებს სურათს არა მხოლოდ კანქვეშა ქსოვილში ცხიმოვანი ქსოვილის გადაჭარბებული არსებობის შესახებ, არამედ მასში მზარდი მკვრივი ბოჭკოვანი, სისხლძარღვთაგან თავისუფალი ქსელის სიმრავლის გამო, რაც მანიშნებელია მეტაბოლური პროცესების და წინასწარგანწყობის სირთულის შესახებ. ზონის სტრუქტურები კიდევ უფრო ღრმა დეგენერაციას.
ვიდეო ლიპოდისტროფიის ეტიოლოგიის შესახებ:
პათოლოგიის სახეები და მახასიათებლები
რა არის ზემოთ განხილული ვარიანტები - ცხიმოვანი დეგენერაციის ტიპები?
პირველ შემთხვევაში, არსებობს ორგანოს (კუნთი, კანი, ღვიძლი) დაუცველობა მავნე ფაქტორების ზემოქმედებისგან:
- გარე (ტემპერატურა მაღალი ან დაბალი, დაზიანებისგან),
- შინაგანი (მიედინება სისხლში მიედინება სისხლში გლუკოზის, ტოქსინების და სხვა ნივთიერებების დაბალი შემცველობა ან მასში ინფექციის არსებობა).
მეორე მოწმობს ორგანოს ადგილის ან ზონის ღრმა იზოლაცია მეზობელი სტრუქტურებისგან, რაც, ხელსაყრელ შემთხვევაში, გამოიწვევს კიდევ უფრო მძლავრ დელიმიტაციულ შახტის შექმნას, ხოლო ნაკლებად ხელსაყრელ შემთხვევაში, ფუნქციური ქსოვილის გარდაცვალებას მისი ჩანაცვლებით ნაწიბურით.
გარეგნობის მიზეზები
ლიპოდისტროფიის მიმდინარეობისა და მიმდინარეობისთვის, არსებობს მიზეზები:
- მემკვიდრეობითობის პირობითობა (მემკვიდრეობით ფიქსირებული ან თანდაყოლილი),
- სიცოცხლის პროცესების პერვერსია ორგანიზმში (შეძენილი).
პირველ კატეგორიაში შედის პირობები:
- ოჯახის ნაწილობრივი ლიპოდისტროფია,
- ბერარდინელის-სეპსის სინდრომი.
მეორე უფრო მრავალრიცხოვანია, მოიცავს ლიპოდისტროფიას:
- ნაწილობრივი (იზოლირებული, სხეულის ცალკეულ ნაწილებთან დაკავშირებული), Barraquer-Simons სინდრომის კატეგორიები,
- განზოგადებული (მთელი სხეულის მონაწილეობით),
- ინფანტილური (ჩვილებისთვის დამახასიათებელი) ცენტრიფუგა მუცელი,
- ცხიმოვანი ქსოვილის ბეჭედი ფორმის ატროფია (Ferreira-Markish სინდრომი),
- ინსულინის პირობითად
- აივ ასოცირდება
- ადგილობრივი სახეობის სხვა სახეობები.
სიმპტომოტოლოგია
ნებისმიერი ამგვარი დაავადების ძირითადი კლინიკური გამოვლინებაა კანქვეშა ცხიმის ფენის თითქმის სრული ატროფია.
მსგავსი ნიშნის ფონზე შეიძლება გამოვლინდეს შემდეგი სიმპტომები:
- გაიზარდა მადა
- ფეხების და ხელების დიდი ზომები სხეულის სხვა ნაწილებთან შედარებით - ყველაზე ხშირად ეს მანიფესტაცია აღინიშნება ბავშვებში,
- ტკივილი მარჯვენა ნეკნების მიდამოში არის პანკრეასის პროექცია,
- პენისის გადიდება მამაკაცებში,
- აკნე
- მენსტრუალური დარღვევები,
- ქალებში კლიტორიტის ზომის დიდი ცვლილება,
- კანის yellowness, ხილული ლორწოვანი გარსების და sclera - ეს მიუთითებს პათოლოგიის მწვავე კურსზე,
- თავის ტკივილი
- გულის პალპაცია,
- სხვადასხვა არითმიები,
- მამაკაცებში სარძევე ჯირკვლების უმნიშვნელო მატება,
- გაიზარდა სხეულის თმა
- არტერიული წნევის მატება,
- კანის რელიეფის დარღვევა - ყველაზე ხშირად აღინიშნება გინოიდული ლიპოდისტროფია, რაც პაციენტებს აიძულებს, რომ ძირითადი მკურნალობა დამატებით მიმართონ კოსმეტოლოგებს ან პლასტიკური ქირურგებს.
ზემოთ ჩამოთვლილი სიმპტომები უნდა მიეკუთვნებოდეს როგორც ბავშვებს, ასევე მოზრდილებს.

რა არის თირკმლის დიაბეტი ან თირკმლის გლუკოზურია?
სახსრების სამკურნალოდ, ჩვენმა მკითხველებმა წარმატებით გამოიყენეს DiabeNot. ამ პროდუქტის პოპულარობის დანახვისას, ჩვენ გადავწყვიტეთ, რომ შემოგთავაზოთ იგი თქვენს ყურადღებას.
თირკმლის დიაბეტი ან თირკმლის გლუკოზურია არის პათოლოგია, რომელსაც ახასიათებს შარდში შაქრის მომატება სისხლში გლუკოზის ნორმალურ დონეზე. ანომალია ხდება თირკმელების მილაკების სისტემის მეშვეობით გლუკოზის ტრანსპორტირების გამო.
თირკმლის დიაბეტი ასევე პათოლოგიის ნატრიუმის ფორმაა. ამ შემთხვევაში, თირკმელები კარგავენ მგრძნობელობას თირკმელზედა ჯირკვლის ჰორმონების მიმართ. მარცხი ვლინდება როგორც ლოკალურად (თირკმელებშიც), ისე ცენტრალური ნერვული სისტემის მხრიდან (ჰიპოთალამური დისფუნქცია).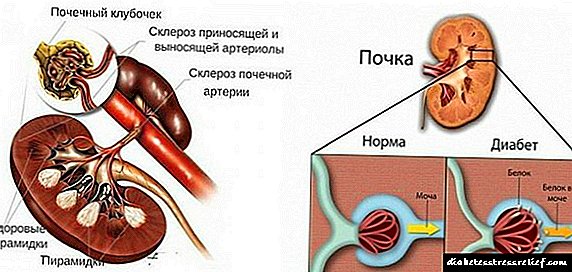
პათოლოგიური მდგომარეობის მახასიათებლები
დიაბეტი არის საერთო მეტაბოლური დაავადება. თუ შაქრის დაავადებასთან ერთად ინსულინის მგრძნობელობა დაკარგულია, მაშინ თირკმლის დიაბეტით დაავადებულებში ტუბულები მცირდება ან იმუნური ხდება ალდოსტერონის - თირკმელზედა ჯირკვლების ჰორმონის მიმართ.
 თქვენ შეგიძლიათ ისაუბროთ გლუკოზურიის ფენომენზე, როდესაც დღეში 2-დან 100 გრ გლუკოზა ფიქსირდება შარდში. ფაქტობრივი მაჩვენებლები არანაირ გავლენას არ ახდენს საკვების, ცხოვრების წესის ან მოხმარებული სითხის რაოდენობაზე. ნებისმიერი შარდი (ღამის ნაწილების ჩათვლით) შეიძლება შეიცავდეს გლუკოზის ფრაქციებს. აღსანიშნავია, რომ სისხლში შაქარი ზოგჯერ მცირდება.
თქვენ შეგიძლიათ ისაუბროთ გლუკოზურიის ფენომენზე, როდესაც დღეში 2-დან 100 გრ გლუკოზა ფიქსირდება შარდში. ფაქტობრივი მაჩვენებლები არანაირ გავლენას არ ახდენს საკვების, ცხოვრების წესის ან მოხმარებული სითხის რაოდენობაზე. ნებისმიერი შარდი (ღამის ნაწილების ჩათვლით) შეიძლება შეიცავდეს გლუკოზის ფრაქციებს. აღსანიშნავია, რომ სისხლში შაქარი ზოგჯერ მცირდება.
იშვიათად, "კლასიკური" შაქრიანი დიაბეტი და თირკმელები, რომლებიც არ არიან მგრძნობიარე ალდოსტერონი, არის ორი დაავადება, რომლებიც პარალელურად ვითარდება ერთ ორგანიზმში.
მარილის დიაბეტი
ნატრიუმის თირკმლის დიაბეტი ვითარდება ნეიროჰუმორული მექანიზმების გაუმართაობის გამო, რომლებიც პასუხისმგებელნი არიან შარდის სითხის წარმოქმნაზე. რეაბსორბციის დროს დარღვევების გამო, სხეული იწყებს სითხის დისბალანსს.
თირკმელებს არ შეუძლიათ თავიანთი პირდაპირი ფუნქციების შესრულება. ეს მივყავართ იმ ფაქტს, რომ მნიშვნელოვანი ელემენტები სხეულიდან იძულებულია. ნატრიუმის დეფიციტი იწვევს უამრავ სხვა პათოლოგიურ მდგომარეობას. ამ ელემენტის გარეშე, გული, სისხლძარღვთა წარმონაქმნები და ნერვული სისტემა ნორმალურად ვერ ფუნქციონირებს.
დაავადებების წარმოქმნის მიზეზები
თირკმლის დიაბეტი, რომლის სიმპტომები ყოველთვის მჭევრმეტყველია და დიაგნოზში შეცდომას არ დაუშვებს, ვითარდება სხვადასხვა არასასურველი გარემოებების გამო.
თირკმლის გლუკოზურია წარმოიქმნება ასეთი პათოლოგიების გამო:
- თირკმლის წარმონაქმნების მილების შემცირება (ანატომიური პათოლოგია),
- ავარიის დროს გლუკოზის ტრანსპორტირების დროს
- გამტარიანობის პრობლემები გლუკოზისთვის.
ნატრიუმის თირკმელების დაავადება დიაბეტით დაავადებული პროგრესირებადია. ეს შეიძლება იყოს დაბადების დეფექტი, ერთგვარი გენეტიკური პათოლოგია, რომელიც თაყვანისცემიდან თაობას გადაეცემა.
თუ ეს არ არის მემკვიდრეობითი პათოლოგია, დაავადების მიზეზები შეიძლება შემდეგი იყოს:
- ინფექციური პროცესების გახანგრძლივება (ტუბერკულოზი, ვირუსული ინფექციები, სქესობრივი გზით გადამდები დაავადებები),
- ჰიპოთალამუსის ან ჰიპოფიზის ქსოვილების დაზიანება.
- ტვინის იმ ნაწილების დაზიანება, რომლებიც პასუხისმგებელნი არიან შარდსასქესო სისტემის ნორმალურ ფუნქციონირებას (ეს შეიძლება იყოს შერყევა და თავის ტრავმა, სიმსივნური პროცესები, მეტასტაზები, ჰიდროცეფალური სინდრომი, ნეიროქირურგიული ჩარევების შედეგები),
- სისხლძარღვთა პათოლოგია,
- აუტოიმუნური დაავადებები, როდესაც თირკმლის წარმონაქმნები განიცდიან საკუთარი სხეულის იმუნური მოქმედებას.
აღინიშნება, რომ ათეროსკლეროზმა და ჰიპერტენზიამ შეიძლება გააუარესოს პაციენტის მდგომარეობა, უარყოფითად იმოქმედოს თირკმელზედა ჯირკვალზე, ტიპის 2 დიაბეტით და ენდოკრინული პათოლოგიების სხვა ფორმებიც პროგრესირებს.
მნიშვნელოვანი ნიუანსი
ჩვეულებრივ, პაციენტებს ყოველთვის ინიშნება დიეტა 2-დან 4 კვირის განმავლობაში, ტკბილი და ფქვილის პროდუქტების შეზღუდვით. ნახშირწყლებიდან მდიდარი ხილი, ზოგიერთი მარცვლეული, მაკარონი და ცხიმის მაღალი კონცენტრაციით შემცველი ხილი აკრძალულია.
ენდოკრინული სისტემის პათოლოგიების სამკურნალოდ, შეიძლება დაინიშნოს შემდეგი:
- ტაბლეტის ფორმით შაქრის დონის შემცირების საშუალებები,
- ინსულინის შემცვლელი პრეპარატები
- ვიტამინის კომპლექსები
- საშუალებები ღვიძლის, თირკმლებისა და პანკრეასის გასწორების მიზნით.
დიაბეტში თირკმელების უკმარისობის თავიდან ასაცილებლად და ყველა სახის გართულების განვითარების თავიდან ასაცილებლად, პაციენტებისთვის შეიძლება დაინიშნოს შემდეგი ფარმაკოლოგიური პროდუქტები:
- ანტიბაქტერიული აგენტები
- კორტიკოსტეროიდები სხვადასხვა დოზებში,
- ციტოსტატიკა
- მედიკამენტები თირკმლის ნეფრონებში სისხლის მიმოქცევის გასაუმჯობესებლად.
გართულებების შესახებ
კითხვა, თუ რა უნდა გააკეთოთ, თუ თირკმელები დაავადებულია დიაბეტით, ბევრისთვის აქტუალურია. თუმცა, ჩვეულებრივ არ არის საუბარი დიაბეტური გლუკოზურიის ფონზე გართულებების შესახებ.
გართულებები ფრთხილად უნდა იყოთ:
- ინფექციის მაღალი რისკი
- თირკმლის უკმარისობის სწრაფი პროგრესირება დიაბეტით,
- ქეთოაციდოზი
- დიაბეტური კომა.
ორსულობის პერიოდში ნორმისგან ნებისმიერი გადახრა განსაკუთრებით საშიშია. ძირითადი პრობლემები: ნაადრევი გესტოზის განვითარების რისკი, ნაყოფის გაყინვა განვითარების ნებისმიერ ეტაპზე, სპონტანური აბორტი, პოლიჰიდრამინი, ნაყოფის ძალიან დიდი ზომა, ტრავმული დაბადება.
სიმპტომები და მანიფესტაციები
იმის გათვალისწინებით, რომ ცხიმოვანი დეგენერაცია გამოწვეულია ზუსტად ინსულინის კანქვეშა ინექციით, ისინი არ შეიძლება მოხდეს II ტიპის დიაბეტში (ინსულინზე დამოკიდებული).
მათ თან ახლავს ექსკლუზიურად I ტიპის დიაბეტის კურსი, რომელიც გამოიხატება:
- წყურვილი
- დიაბეტი (ხშირი შარდვა დიდი რაოდენობით შარდით),
- შარდის ტკბილი გემო (ახასიათებს გლუკოზის შემცველობა),
- დაუოკებელი მადა გაჯერების გარეშე,
- მეთოდური წონის დაკლება.
შინაგანი ორგანოების ლიპოდისტროფია არ ჩანს გარედან (მხოლოდ მის მიერ გამოწვეული ამ ორგანოების ფუნქციების ბუნებრივი დარღვევა შეიძლება გამოვლინდეს). კანსთან დაკავშირებით, არ არის დასაბუთებული, რომ არ შეამჩნია მათი შემთხვევა.
ბავშვში - ინსულინდამოკიდებული დიაბეტით, ლიპოდისტროფიის განვითარება შეიძლება შეინიშნოს სხვადასხვა პერიოდის შემდეგ, ინექციების დაწყებიდან: რამდენიმე კვირის განმავლობაში 8-დან ან 10 წლამდე.
ქალები ასევე უფრო თანდაყოლილი არიან ამ კან-კანქვეშა ცვლილებების გარეგნობით, რომლებიც ხშირად დამოუკიდებელნი არიან:
- გამოყენებული წამლის ტიპი,
- მისი დოზა
- დაავადების სიმძიმე,
- ნახშირწყლების მეტაბოლიზმის კომპენსაციის დონე.
ატროფიული ტიპის ცვლილებები ხასიათდება რეპრესიული (ადგილობრივი, შეზღუდული ინექციის ზონით) ქსოვილების გარდაქმნით, ან მათ ხასიათდება კანქვეშა ცხიმის ფენის სრულყოფილი და ერთგვაროვანი გაუჩინარებით მთელი სხეულის ზედაპირზე. სავარაუდოდ, მათი შემთხვევა აიხსნება მედიკამენტების განწმენდის არასაკმარისი ხარისხით, აგრეთვე ინექციის ტექნიკის შეუსრულებლობით: არაჰიზნექილი ხსნარის შეყვანა, ალკოჰოლის შეღწევა კანის ინექციურ სისქეში.
ჰიპერტროფიული ტიპი (ლიპოჰიპერტროფია) ვლინდება ტუბეროზული, გარეგანი კანის კანის სისქის ინფილტრატების წარმოქმნით, დეგენერირებული ცხიმოვანი ქსოვილის მიერ წარმოქმნილი დეგენერირებული ცხიმოვანი ქსოვილისგან, რომელიც აღმძვრელი ფიბროზული ქსოვილის ქსოვილებით არის ნაჩვენები (იხ. ფოტო). ამ კონგლომერატების გარეგნობა და სტრუქტურა განპირობებულია ინსულინის შერჩევითი მოქმედებით ქსოვილთა ცხიმოვანი მეტაბოლიზმზე ამ შეზღუდულ ადგილობრივ სივრცეში.
ინსულტის ინექციის გამო ფოტო ლიპოდისტროფია:
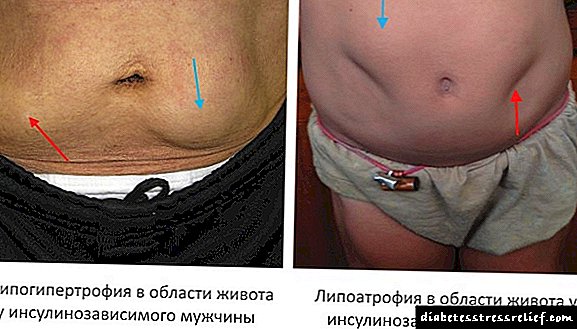
შაქრიანი დიაბეტის დროს ლიპოდისტროფიის არსებობა შეიძლება კომბინირებული იყოს კანის სხვა მანიფესტაციებთან:
- xanthomatosis,
- ლიპოიდური ნეკრობიოზი,
- დისპლასტიკური სიმსუქნე.
მკურნალობის მეთოდები
ყველა იმ მიზეზის უგულებელყოფის გამო, თუ რატომ ხდება ცხიმოვანი დეგენერაციის მდგომარეობა, შეუძლებელია ეფექტური გავლენა მისი წარმოქმნისა და ზრდის პროცესზე, ამიტომ, გამოყენებული მეთოდები მხოლოდ მოკლევადიან შედეგს იძლევა.
მათ შორისაა:
- დიეტის დროს
- ფიზიკური აღზრდა
- ფიზიოთერაპიული ტექნიკა (ინდუქტოთერაპია და ულტრაბგერა).
ულტრაბგერის გავლენა ქსოვილებში ღრმად შეღწევაში 10 სმ-ით, რომელთა რყევები ასტიმულირებს სისხლის მიმოქცევას, იწვევს ცხიმის დაგროვების სტრუქტურის უფრო მდიდარობას. მისი გამოყენება ჰიდროკორტიზონის მალამო გამოყენებასთან ერთად ხელს უწყობს ატროფიული ადგილების უფრო სწრაფ რეაბილიტაციას. ამ ზომების გამოყენება საშუალებას გაძლევთ შეიზღუდოთ პროცესის მიმდინარეობა ექვსი თვის ორ წლამდე.
ლიპოდისტროფიის ზრდის შეჩერების მცდელობები პროტეაზას ინჰიბიტორების გამოყენების შეჩერებით, ARVT- ის რეჟიმის შეცვლით (ანტირეტროვირუსული თერაპია), აგრეთვე ლიპოსაქციის და კოსმეტიკური ქირურგიის მეთოდების გამოყენება (ინექციების და იმპლანტანტების გამოყენება) იძლევა მხოლოდ დროებით ეფექტს.
ამ მდგომარეობის გავლენის მეთოდები ტესტირებულია:
- ადამიანის ზრდის ჰორმონი,
- ტესტოსტერონი
- მედიკამენტები, რომლებიც ამცირებენ სისხლში ტრიგლიცერიდების და ქოლესტერინის კონცენტრაციას, ასევე ზრდის ინსულინის მგრძნობელობას.
თერაპიის შეუცვლელი კომპონენტია ფიზიკური აქტივობისა და დიეტის დონის მატება (კერძოდ, ბოჭკოვანი კომპონენტების სიმრავლის საშუალებით, რაც საშუალებას გაძლევთ გააკონტროლოთ ინსულინის წინააღმდეგობის დონე, გაზარდოთ სხეულის ტონი და გაზარდოთ გულის და სისხლძარღვთა პათოლოგიის განვითარების რისკი).
გართულებების პრევენცია
იმის გამო, რომ ცხიმოვანი დეგენერაციის არსებობა ართულებს მათამდე მიყვანილი დაავადებების მიმდინარეობას, აუცილებელია მათი პროფილაქტიკისთვის საჭირო ზომების მთელი რიგი.
საერთო წერტილებია სათანადო ფიზიკური ვარჯიშის დაცვა და რეკომენდებული დიეტის დაცვა, აგრეთვე ექიმის მიერ დადგენილი მედიკამენტების მკაცრი მიღება სხეულის მდგომარეობის რეგულარული მონიტორინგის ქვეშ.
ინსულინის წარმოშობის მდგომარეობის შემთხვევაში მკურნალობენ ფუძემდებლური დაავადება. ასევე აუცილებელია მკაცრად დაიცვან ინექციების წესები (მოერიდეთ ალკოჰოლს კანქვეშა ჭრილში), გაათბეთ ინექციური პრეპარატი სხეულის ტემპერატურამდე.
ექსკლუზიურად გაწმენდილი ინსულინის (მონოკომპონენტი და მონოპიკული) და ექსკლუზიურად ადამიანის ინსულინის პრეპარატების გამოყენება ასევე ხელს უწყობს გართულებების თავიდან აცილებას.