რა არის ოსტეომიელიტის ერთობლივი დაავადება?
შაქრიანი დიაბეტი თან ახლავს სისხლში გლუკოზის მატებას. გლუკოზას აქვს მავნე მოქმედება სისხლძარღვების და ნერვული ბოჭკოების კედლებზე.
არასაკმარისი სისხლის მიწოდებისა და ქვედა კიდურებში დაქვეითებული ინერვაციის გამო, ნეიროპათია ვითარდება, როგორც დიაბეტის გართულება.
ნეიროპათიის დამახასიათებელი თვისებაა ცუდად სამკურნალო წყლულების განვითარება. იმუნიტეტის დაცემის პირობებში, ქსოვილების კვების ნაკლებობა, ინფექცია უერთდება. მოწინავე შემთხვევებში, იგი ვრცელდება ძვლოვან ქსოვილში და ხდება ოსტეომიელიტი.
ოსტეომიელიტის მიზეზები
 ქვედა კიდურის ნეიროპათია დიაბეტური ფეხის ფორმირებით, დიაბეტის საერთო გართულებაა. ეს ჩვეულებრივ ვლინდება პირველი ტიპის დიაბეტის დროს დაავადების დაწყებიდან 5 -7 წლის შემდეგ. დიაბეტის მეორე ტიპი ნელა დგება და გართულებები შეიძლება მოგვიანებით განვითარდეს.
ქვედა კიდურის ნეიროპათია დიაბეტური ფეხის ფორმირებით, დიაბეტის საერთო გართულებაა. ეს ჩვეულებრივ ვლინდება პირველი ტიპის დიაბეტის დროს დაავადების დაწყებიდან 5 -7 წლის შემდეგ. დიაბეტის მეორე ტიპი ნელა დგება და გართულებები შეიძლება მოგვიანებით განვითარდეს.
დიაბეტის გართულებების ძირითადი მიზეზი არის გლუკოზის დაბალი კომპენსაცია. ეს შეიძლება მოხდეს დაავადების მძიმე ფორმით ან ენდოკრინოლოგის რეკომენდაციების უგულებელყოფით. სისხლში გლუკოზის მაღალი კონცენტრაცია და მისი მკვეთრი ცვლილებები არღვევს სისხლძარღვთა კედელს და ანადგურებს ნერვულ ბოჭკოებს.
სისხლის მიწოდების და ნერვების სტიმულაციის შემცირებით, ქსოვილები კარგავენ მგრძნობელობას და დაზიანებისგან გამოჯანმრთელების უნარს. კანის უმნიშვნელო დაზიანებამ ან გახეთქვამ შეიძლება გამოიწვიოს დიაბეტური წყლულების წარმოქმნა. ისინი ძალიან ნელა განიკურნა, ხშირად ინფიცირდება.
დიაბეტური ტერფი ვლინდება რამდენიმე სინდრომის დროს:
- სისხლძარღვთა დარღვევები მცირე და დიდ გემებში (ანგიოპათია)
- ძვლის დაზიანება და ოსტეოპოროზი.
- იმუნიტეტის შემცირება.
- წყლულის ინფექცია.
ნევროლოგიური ან სისხლძარღვთა დარღვევების პრევალენტობიდან გამომდინარე, გამოირჩევა დიაბეტური ტერფის ნეიროპათიური ან იშემიური ფორმა. მაგრამ ეს დაყოფა ძალიან თვითნებურია, რადგან, როგორც წესი, ეს ორი ფაქტორი ერთდროულად მოქმედებს.
აქედან გამომდინარე, ყველაზე გავრცელებული შერეული ფორმა.
ოსტეომიელიტის სიმპტომები და დიაგნოზი
დიაბეტური ტერფის დროს შეიძლება გამოვლინდეს ქვედა კიდურების ტკივილის ან ტემპერატურის მგრძნობელობის დარღვევა, მშრალი კანის მომატება, ბზარები, შეშუპება, ფეხის ტიპიური დეფორმაცია. ამ დაზიანებების ფონზე, ვითარდება კანის წყლულები.
ფართო ინფიცირებული წყლულები ძვლების რბილი ქსოვილების განადგურებით გართულებულია ძვლოვანი ქსოვილის, პერიოსტერიუმის და ძვლის ტვინის ანთებით. ამ შემთხვევაში, აღმოცენებული ოსტეომიელიტი ძნელია მკურნალობა მედიკამენტებით და ხშირად იწვევს ქვედა კიდურების ამპუტაციის საჭიროებას.
ოსტეომიელიტი შეიძლება იყოს ნებისმიერი გრძელვადიანი ღრმა ან დიდი წყლულის გართულება. ოსტეომიელიტის განვითარებაზე მითითებულია ასეთი ნიშნები:
- წყლული არ კურნავს წამლის მკურნალობის დროს ორ თვეში.
- ჭრილობა ღრმაა და ძვალი ჩანს ძირში, ან მისი დადგენა შესაძლებელია ზონდით.
- დაზარალებული კიდური ადიდებულმა და წითლდება.
- სისხლში, ლეიკოციტების დონე იზრდება, ESR– ზე მეტია 70 მმ / საათში.
- რენტგენოლოგიური გამოკვლევის ან MRI- ს ჩატარებისას, გამოვლენილია წყლულის ძვლის განადგურება.
მთავარი დიაგნოსტიკური ნიშანი არის ძვლის ბიოფსია (ქსოვილის გამოკვლევა).
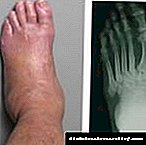 შაქრიანი დიაბეტის დროს, ძვლის განადგურება იწვევს დიაბეტურ ოსტეოართროპათიას (შარკოტის ტერფს). ეს მდგომარეობა ვითარდება მძიმე დიაბეტური ნეიროპათიის დროს. ანთებითი პროცესი ხდება ინფექციის გარეშე. მწვავე ეტაპზე, ფეხის ცალმხრივი შეშუპება ვითარდება. კანი არის წითელი, მძიმე და ცხელი, რომელსაც აქვს ანთების ადგილები.
შაქრიანი დიაბეტის დროს, ძვლის განადგურება იწვევს დიაბეტურ ოსტეოართროპათიას (შარკოტის ტერფს). ეს მდგომარეობა ვითარდება მძიმე დიაბეტური ნეიროპათიის დროს. ანთებითი პროცესი ხდება ინფექციის გარეშე. მწვავე ეტაპზე, ფეხის ცალმხრივი შეშუპება ვითარდება. კანი არის წითელი, მძიმე და ცხელი, რომელსაც აქვს ანთების ადგილები.
მწვავე ანთების პერიოდი შეიძლება გადაიზარდოს ქრონიკული მრავალწლიანი კურსი. დისლოკაციები, მოტეხილობები შეიძლება მოხდეს სახსრებში, ძვლები დეფორმირებულია. დროთა განმავლობაში, დაავადება შეიძლება გართულდეს ოსტეომიელიტით.
დიაბეტური ოსტეოართროპათიის კურსი გადის რამდენიმე ეტაპზე:
- მწვავე სტადია: ფეხის შეშუპება, სიწითლე და სიცხე. სურათებში - ოსტეოპოროზი (იშვიათი ძვლის ქსოვილი).
- ქვემწვავე ეტაპი: არ არის ანთება, ფეხი არის დეფორმირებული, ძვალი განადგურებულია სურათებში.
- ქრონიკული ეტაპი: ფეხი არის დეფორმირებული, მსგავსია „ქაღალდის წონის“, დისლოკაციისა და გატეხილი ძვლების მსგავსი.
- ეტაპი გართულებებით: ქრონიკული წყლულები, ოსტეომიელიტი.
ოსტეომიელიტის მკურნალობა
ოსტეოართროპათიის მწვავე სტადიას მკურნალობა ფეხის სრული გადმოტვირთვით ხდება. ამისათვის გამოიყენება ორთოპედიული ხელსაწყოები: ორთოზი, რეპეტიტორები, ორთოპედიული ფეხსაცმელი.
თუ ეს საკმარისი არ არის და წყლული არ განიკურნება, მაშინ რეკომენდებულია მოძრაობის სრული შეზღუდვა - მკაცრი საწოლის დასვენება. მედიკამენტური თერაპიისთვის, წამლების შემდეგი ჯგუფები გამოიყენება:
- ძვლის განადგურების თავიდან ასაცილებლად - ალენდრონატი, პამიდრონატი.
- ახალი ძვლოვანი ქსოვილის - ანაბოლური სტეროიდული ჰორმონების (მეტჰანდროსტენოლონი, რეტაბოლილი), კალციუმის და ვიტამინ D3 პრეპარატების ფორმირებისთვის.
- ტკივილგამაყუჩებლები - ანალგინი, ქეთანოვი, ნალბბინი.
- არასტეროიდული ანთების საწინააღმდეგო საშუალებები - Nimesulide, Diclofenac, Revmoxicam.
- შარდმდენები - ფუროსემიდი, ჰიპოთიაზიდი.
რენტგენოთერაპიის შემდეგ გაუმჯობესების შემთხვევები არსებობს.
ქრონიკულ ეტაპზე ინიშნება ვიტამინები და კალციუმის პრეპარატები. ძვლის განადგურებული ნაწილი ანთების არარსებობის შემთხვევაში შეიძლება ამოღებულ იქნას ქირურგიული გზით. ნაჩვენებია ორთოპედიული ფეხსაცმლის ტარება.
ოსტეომიელიტის განვითარებასთან ერთად მთავარი ამოცანაა შემდგომი მკურნალობის არჩევანი - მედიკამენტები ან ქირურგიული.
ქირურგიული მკურნალობათ აღინიშნება თითის ან ფეხის ნაწილის ამპუტაცია და ჭრილობის შეხორცების სტიმულაცია. თუ ინფექცია ოპერაციის შემდეგ არ განვითარდება, მაშინ შესაძლებელია გაჯანსაღების და აქტიური ცხოვრების დაბრუნების შანსი. ქირურგიული მკურნალობა არ არის გარანტი ახალი წყლულების განვითარებისა და ჭრილობის სრულად გაჯანსაღებისაგან. ზოგიერთ შემთხვევაში, განმეორებითი ამპუტაციები ხორციელდება.
თუ მიღებულია გადაწყვეტილება კონსერვატიულ მკურნალობაზე, ექვს კვირაში ინიშნება ფართო სპექტრის ანტიბიოტიკების მაღალი დოზები: ცეფაზოლინი, კლინდამიცინი, მერონემი, ტიენამი, ციპროფლოქსაცინი. ჩვეულებრივ, ანტიბიოტიკები ინექცია, მაგრამ გახანგრძლივებული თერაპიის საშუალებით შესაძლებელია ტაბლეტის ფორმებზე გადასვლა.
გვ ისინი იყენებენ კომბინირებულ მკურნალობას რამდენიმე პრეპარატით - ლევოფლოქსაცინი + კლინდამიცინი, ბეტა-ლაქტამური ანტიბიოტიკები - ამოქსილავა, აგგემენტინი, ტრიფამოქსი. გარდა ამისა, ანტიბიოტიკების დანიშვნა შესაძლებელია ადგილობრივი გზით, პირდაპირ ჭრილობაში, სპეციალური აკრილატის მძივების გამოყენებით.
ისინი იყენებენ კომბინირებულ მკურნალობას რამდენიმე პრეპარატით - ლევოფლოქსაცინი + კლინდამიცინი, ბეტა-ლაქტამური ანტიბიოტიკები - ამოქსილავა, აგგემენტინი, ტრიფამოქსი. გარდა ამისა, ანტიბიოტიკების დანიშვნა შესაძლებელია ადგილობრივი გზით, პირდაპირ ჭრილობაში, სპეციალური აკრილატის მძივების გამოყენებით.
ანტიბიოტიკოთერაპია დადებით შედეგს იძლევა პაციენტთა უმრავლესობაში, მაგრამ დიაბეტით დაავადებულებთან, ჩვეულებრივ, არსებობს ღვიძლის თანმდევი დისფუნქციები, რაც ხელს უწყობს ასეთი მკურნალობის გვერდითი ეფექტების ხშირი განვითარებას.
დიაბეტის საწინააღმდეგო ნებისმიერი დაავადების სამკურნალოდ მთავარი თერაპიული ფაქტორი არის სისხლში შაქრის მაღალი ანაზღაურება მისი შემცირებისთვის წამლების გამოყენებასთან ერთად - ინსულინი ან ტაბლეტები.
ქირურგიული მკურნალობა ან მძიმე ჰიპერგლიკემია, პაციენტები შეიძლება გადავიდნენ ტაბლეტებიდან ინსულინზე, სისხლში შაქრის კონტროლის ქვეშ. ინსულინს აქვს ძვლის ქსოვილის გაძლიერების უნარი.
შაქრიანი დიაბეტით დაავადებულებში ოსტეომიელიტის განვითარება თავიდან აიცილეთ, თუ დაავადების მთელი პერიოდის განმავლობაში დაიკლებთ დაბალი ნახშირბადის დიეტას და მიიღეთ მედიკამენტები შერჩეულ დოზაში. შაქრიანი დიაბეტის გართულებების რისკის შესამცირებლად აუცილებელია სისხლში გლუკოზის დონის შენარჩუნება ასეთ დიაპაზონში: ცარიელ კუჭზე 6.4 მმოლ / ლ-მდე, ორი საათის შემდეგ ჭამის შემდეგ, 8.9 მმოლ / ლ, ძილის დროს, 6.95 მმოლ / ლ.
გლუკოზის დონე ყოველდღიურად იზომება გლიკემიური პროფილის საშუალებით. გარდა ამისა, სამ თვეში ერთხელ, დიაბეტით დაავადებულ ყველა პაციენტს ნაჩვენებია გლიკირებული ჰემოგლობინის დონის განსაზღვრა.
ეს მაჩვენებელი ასახავს სისხლში შაქრის საშუალო დონეს ბოლო სამი თვის განმავლობაში და უფრო ინფორმაციულია დიაბეტისთვის კომპენსაციის დონის დასადგენად. მისი ოპტიმალური დონეა 7,5% –მდე.
ცხიმის მეტაბოლიზმი უნდა იყოს შიგნით (გაზომვა mmol / ლ) - ქოლესტერინი - 4.8,
LDL უფრო დაბალია ვიდრე 3, HDL უფრო მაღალია ვიდრე 1.2. სისხლძარღვთა პათოლოგიებით, მნიშვნელოვანია, რომ თავიდან ავიცილოთ არა მხოლოდ მარტივი ნახშირწყლები საკვების მიღებით, არამედ შევამციროთ ცხოველური ცხიმები დიეტაში.
ასევე მნიშვნელოვანია კანის დაზიანებების გამოკვლევა და მკურნალობა, რათა არ მოხდეს დიაბეტში ტროფიკული წყლულების წარმოქმნა. თუ თქვენ ეჭვობთ, რომ დიაბეტური ტერფის ფორმირებას, აუცილებელია ენდოკრინოლოგის, ნეიროპათოლოგის, პოდოლოგის მიერ მუდმივი მონიტორინგი. ამ სტატიაში ვიდეო განაგრძობს დიაბეტის ჭრილობის პრობლემების თემას.
კლასიფიკაცია
თქვენ შეგიძლიათ დაიწყოთ იმით, რომ თქვენ უნდა განათავსოთ ყველაფერი თაროებზე, ეს ხელს შეუწყობს ოსტეომიელიტის კლასიფიკაციას. ოსტეომიელიტის კლასიფიკაციის გამოვლენის გამო, შემოთავაზებულია დაზიანება დაყოფა:
სპეციფიკური, რაც გამოწვეულია გარკვეული მიკროორგანიზმებით,
არასპეციფიკური დაზიანება არ იძლევა მოსაზრებას პათოგენის შესახებ, რომელიც ხშირად არც ერთი არ არის.
შეღწევადობის მარშრუტიდან გამომდინარე, ოსტეომიელიტი შეიძლება იყოს:
ენდოგენური ან ჰემატოგენური, როდესაც პათოგენი შედის ძვალში სისხლის ნაკადის საშუალებით,
ეგზოგენური, ექვემდებარება მიკრობების შეღწევას გარედან.
და თუ პირველ სახეობას აქვს განსაკუთრებული აქცენტი, საიდანაც ყველაფერი ძვალში ხვდება, რაც იწვევს მწვავე პროცესს. შემდეგ მეორე ვითარდება დაზიანების შედეგად, ოპერაციის შედეგად მიმდებარე ქსოვილებიდან ან ორგანოებიდან პათოგენის შეღწევა. თავდაპირველად, მწვავე პერიოდის სიმპტომები ყოველთვის გვხვდება, შემდეგ კი დაავადება ქრონიკული ხდება.
დიდი ხნის განმავლობაში, მიკროფლორა შეიძლება შეიცვალოს. ამის მიზეზია ახალი მიკროორგანიზმების შემოტანა ფისტულარული გავლით, რაც, როგორც წესი, აქვს. ფლორის ანალიზისა და ანტიბაქტერიული პრეპარატების მიმართ მისი მგრძნობელობის ანალიზს ხელს უწყობს სწორი დიაგნოზის დაზუსტება, შემდეგ კი დანიშნოს მკურნალობა.
მანიფესტაციები
სამედიცინო მეცნიერების ისტორიამ და ექიმების დაკვირვებამ აჩვენა, რომ თითოეულ ფორმას აქვს საკუთარი კლინიკური გამოვლინებები. ჩვენ შევეცდებით თითოეული მათგანის დახვეწილობის გაგებას.
ბავშვები ექვემდებარებიან მწვავე ჰემატოგენური ოსტეომიელიტის განვითარებას, დაავადების სიმპტომების 30% შეიძლება მოხდეს ერთ წლამდე. მოზრდილებში, ეს ფორმა გვხვდება ბავშვობაში დაავადებული დაავადების შედეგად. პროცესს ძალზე ხშირად განიცდიან მკლავის ან ფეხების გრძელი tubular ძვლები, ბევრად უფრო იშვიათად დაავადება ლოკალიზებულია მცირე ან ბრტყელ ძვლებში. სიმპტომები დიდწილად დამოკიდებულია მიკროორგანიზმების მოქმედებაზე, პიროვნების ასაკზე, პროცესის ადგილმდებარეობასა და გავრცელებაზე. მნიშვნელოვან როლს ასრულებს იმუნური სისტემის მდგომარეობა.
არსებობს რამდენიმე ვარიანტი, რომელსაც შეუძლია მწვავე ჰემატოგენური ოსტეომიელიტის მანიფესტაცია. ეს არის სეპტიური-პემიკური, ადგილობრივი და ტოქსიკური ფორმა და თითოეულს აქვს დაავადების და მკურნალობის საკუთარი სიმპტომები.
პირველ ფორმაში (სეპტიური – პემია), სიმპტომები მწვავედ იწყება, ტემპერატურა მკვეთრად იზრდება, 40 გრადუსამდე. ზოგადი მდგომარეობა სერიოზულია, ინტოქსიკაციასთან ერთად, გულისრევა და პირღებინება, აღინიშნება შემცივნება, თავის ტკივილი და ზოგჯერ ცნობიერების დაქვეითება და დელიმიუმი. სისხლის წითელი უჯრედების დაშლის გამო, შეიძლება მოხდეს ჰემოლიზური სიყვითლის ნიშნები.
დაავადების ადგილობრივი გამოვლინებები ასევე მნიშვნელოვნად არის გამოხატული, მწვავე ტკივილის გარდა, იძულებითი პოზიცია აღინიშნება, ფეხის ან მკლავის არეში ტკივილი იმდენად მწვავეა. ადამიანი დამოუკიდებლად ვერ გადაადგილდება, ხოლო სხვათა დახმარებით შესაძლებელია, მაგრამ ტკივილი ძალზე ძლიერია. დაზიანება ზემოთ, კანი არის ნათელი წითელი, დაძაბული, თქვენ ხშირად შეგიძლიათ ნახოთ სისხლძარღვების ნიმუში, ზოგადად, ადგილობრივი ტემპერატურა იზრდება. დაავადების ისტორია მიმდინარეობს ართრიტის დამატება, თავდაპირველად სეროზული, რომელიც ჩირქოვანი გზით მიედინება.
ადგილობრივი ფორმა ხასიათდება რბილი ქსოვილებისა და ძვლის ანთებითი პროცესით. ზოგადად, ადამიანი შეიძლება გრძნობდეს დამაკმაყოფილებლად, მაგრამ მდგომარეობა ზომიერი სიმძიმისაა.
ჰემატოგენური ოსტეომიელიტის ტიპი - ტოქსიკური ფორმა გვხვდება ძალიან იშვიათად. დაავადების განვითარება ძალიან სწრაფად ვითარდება და ვლინდება ძლიერი ინფექციური დაზიანების მთელი სურათით, სეფსისის სახით. პირველი დღის განმავლობაში, სიმპტომები ვლინდება ძლიერი ინტოქსიკაციით, ტემპერატურა მატულობს მაღალ რიცხვებამდე. მენინგის გაღიზიანების სიმპტომები ჩნდება, ადამიანი კარგავს ცნობიერებას, შესაძლებელია კრუნჩხვები, რომელიც შეიცვლება სრული იმობილიზაციით. წნევა მცირდება მინიმუმამდე, არსებობს მწვავე კარდიოვასკულური უკმარისობის განვითარების რისკი. ადგილობრივი მანიფესტაციები მოგვიანებით ხდება, ეს ანელებს დიაგნოზის დასმის პროცესს და ის ფაქტი, რომ ხშირად რენტგენოგრამა არ ხორციელდება დროულად.
ადგილობრივი სიმპტომები სახსართან სიახლოვის შემთხვევაში (რომელიც გვხვდება 2-დან 3 წლამდე ასაკის ბავშვებში) შეიძლება გავრცელდეს სახსარში და მიმდებარე ქსოვილებზე. სერიოზული სითხე გროვდება ერთობლივი ღრუში, შემდეგ კი პუსი.
 ბავშვი ცდილობს არ გააკეთოს მოძრაობები, ცდილობს ფეხი მიანიჭოს ყველაზე უმტკივნეულო პოზიციას. დაზარალებულ ფართობზე არსებობს შეშუპება, მიმდებარე ერთობლივი დეფორმირებულია, ადგილობრივი ტემპერატურა ამაღლებულია. მაგრამ დაავადების დაწყებიდან გარკვეული დროით კანი შეიძლება წითელი ფერის გახდეს და ისტორიამ იცის ასეთი მაგალითები. ავადმყოფი კიდურის შეგრძნების ან გადაადგილებისას მკვეთრი ტკივილი ხდება.
ბავშვი ცდილობს არ გააკეთოს მოძრაობები, ცდილობს ფეხი მიანიჭოს ყველაზე უმტკივნეულო პოზიციას. დაზარალებულ ფართობზე არსებობს შეშუპება, მიმდებარე ერთობლივი დეფორმირებულია, ადგილობრივი ტემპერატურა ამაღლებულია. მაგრამ დაავადების დაწყებიდან გარკვეული დროით კანი შეიძლება წითელი ფერის გახდეს და ისტორიამ იცის ასეთი მაგალითები. ავადმყოფი კიდურის შეგრძნების ან გადაადგილებისას მკვეთრი ტკივილი ხდება.
მწვავე თოფის ოსტეომიელიტი
დაავადების ამ ფორმის მანიფესტაციები და სიმპტომები დამოკიდებულია ძვლის დაზიანებისა და მიმდებარე ქსოვილების ფართობზე. თუ დაჭრილია, ჭრილობა ნებისმიერ შემთხვევაში დაბინძურდება მიკროორგანიზმებით, რომელსაც ტყვია ღრმად ახდენს ქსოვილში. როგორც ისტორიამ აჩვენა, ომის დროს ოსტეომიელიტის ეს ფორმა ვითარდება ცეცხლსასროლი ჭრილობის არასაკმარისად გაკეთებული პირველადი ქირურგიული მკურნალობის შემდეგ.
ძალიან ხშირად ეს ფორმა ხდება ქრონიკული ოსტეომიელიტი, მწვავე აქვს ოდნავ განსხვავებული სიმპტომები. ჭრილობა ჯერ ფესვი უნდა იყოს, შემდეგ pus, და მასთან ერთად მიკრობები გადადის ძვალზე. ტემპერატურა იზრდება მაღალ რაოდენობამდე, ვითარდება ინტოქსიკაციის სიმპტომები. კიდურისა და ჭრილობის შეშუპება, ქუსლები უხვად იხსნება.
მწვავე შემდგომი ტრავმული ოსტეომიელიტი
ეს ფორმა, როგორც წინა, ხშირად იქცევა ქრონიკული ოსტეომიელიტის დროს. ხშირად ეს მდგომარეობა ხდება ან ხელები. მიკროორგანიზმები ჭრილობაში შედიან ძვალში და იწყებენ ზრდას და მრავლდება იქ, განსაკუთრებით იმ შემთხვევაში, თუ მოტეხილობა ხდება. ზოგადი სიმპტომები ხასიათდება ცხელება და ინტოქსიკაციის სიმპტომები.
 პუსი ადგილობრივად იხსნება ჭრილობისგან, ქსოვილები შეშუპებულია, კანი წითდება, ტრავმის ადგილზე ტკივილი ხშირად ადიდებულია.
პუსი ადგილობრივად იხსნება ჭრილობისგან, ქსოვილები შეშუპებულია, კანი წითდება, ტრავმის ადგილზე ტკივილი ხშირად ადიდებულია.
ქირურგიული მკურნალობის დროს სტერილური წესების დარღვევის შემთხვევაში, შეიძლება ასევე მოხდეს მწვავე და შემდეგ ქრონიკული ოსტეომიელიტი. ძალიან ხშირად, ქირურგიული ველის არასაკმარისი დამუშავებით ან ღია დაზიანებების შემდეგ, იგი ვითარდება.
საკონტაქტო ფორმა
ეს ოსტეომიელიტი ხდება, როდესაც ინფექცია მიმდებარე ქსოვილებიდან ძვალში გადადის. ჩირქოვანი პროცესი შეიძლება არსებობდეს დიდი ხნის განმავლობაში ძვლის გვერდით და საბოლოოდ წასვლა ძვლის ქსოვილში. ეს ფორმა შეიძლება შეხვდეს ჩირქოვან პროცესს ხელის თითების მიდამოში ან თავზე ფართო ჩირქოვანი ჭრილობებით. პათოლოგიის სიმპტომებს ახასიათებს ფისტულები, ტკივილი აბსცესის დროს და შეშუპება.
ქრონიკული
დაავადებას ახასიათებს ორი პერიოდი, რომლებიც ერთმანეთს ანაცვლებს - გამწვავებები და რემისიები - და აქვს საკუთარი დამახასიათებელი ნიშნები. ახლა, მწვავე ნაცვლად, ტკივილი მტკივა, ძვალში კი ყოველთვის არის ქრონიკული ინფექციის ყურადღება. არ არსებობს ინტოქსიკაცია და ტემპერატურა, ფისტულების ფორმები დაზიანების ადგილზე ზემოთ, ისინი შეიძლება იყოს ერთჯერადი ან მრავლობითი. არხს შეუძლია გახსნას მნიშვნელოვანი მანძილიდან.
დაზიანება ზემოთ კანი არის ჰიპერემიული, გამკაცრებული, ხშირად ადიდებულმა. ქრონიკული კურსით ოსტეომიელიტის შედეგები არის კიდურის მრუდი, ხოლო სახსრის სიახლოვის შემთხვევაში, მისი მოძრაობის დარღვევა.
 რემისიის დროს, ფეხის ან მკლავის არეში ტკივილი არ აწუხებს, მდგომარეობა საგრძნობლად უმჯობესდება. ტემპერატურა არ იზრდება, ფისტულის გახსნისას შეიძლება იყოს მწირი გამონადენი, ზოგჯერ კი მათი დახურვაც კი შეიძლება. ხანგრძლივობა შეიძლება იყოს წლები, ეს ყველაფერი დამოკიდებულია პათოგენზე, იმუნიტეტზე, ადგილმდებარეობასა და ასაკზე. რეციდივის დროს, მანიფესტაციები იგივეა, რაც მწვავე ოსტეომიელიტის დროს.
რემისიის დროს, ფეხის ან მკლავის არეში ტკივილი არ აწუხებს, მდგომარეობა საგრძნობლად უმჯობესდება. ტემპერატურა არ იზრდება, ფისტულის გახსნისას შეიძლება იყოს მწირი გამონადენი, ზოგჯერ კი მათი დახურვაც კი შეიძლება. ხანგრძლივობა შეიძლება იყოს წლები, ეს ყველაფერი დამოკიდებულია პათოგენზე, იმუნიტეტზე, ადგილმდებარეობასა და ასაკზე. რეციდივის დროს, მანიფესტაციები იგივეა, რაც მწვავე ოსტეომიელიტის დროს.
დიაგნოსტიკა
ნაჩვენებია აგრეთვე ძვლის პუნქცია და შინაარსის შემდგომი ანალიზი, ისევე როგორც მისი მგრძნობელობა ანტიბიოტიკების მიმართ. გარდა ამისა, გამოიყენება ძვლის ღრუში ინტრაოსეზული წნევის შესწავლა.
დაავადების მიმდინარეობის ქრონიკული ვარიანტის დასადგენად, რენტგენოგრაფიაც დაგჭირდებათ, მას ექნება ოსტეომიელიტის დამახასიათებელი კლინიკური სურათი. გარდა რენტგენოლოგიისა, ნაჩვენებია კომპიუტერული ტომოგრაფიის სკანირებაც. რენტგენი ასევე იწარმოება იმ კონტრასტით, რომელიც შედის არხში, ეს საშუალებას გაძლევთ დააყენოთ მისი კურსი და კომუნიკაცია ძვალთან.
ცეცხლსასროლი ჭრილობის ან დაზიანების შემდეგ, რენტგენი აჩვენებს ცვლილებებს მხოლოდ სამი კვირის შემდეგ. სურათები აუცილებლად ორი პროგნოზით არის გადაღებული, ასე რომ თქვენ შეგიძლიათ თვალყური ადევნოთ სივრცითი ურთიერთობის ცვლილებებს. თუმცა, რენტგენოლოგია ერთადერთი მეთოდი არ არის, გარდა ამისა, თქვენ ჭრილობას ან კიდურს უნდა მიხედოთ, ეს უმეტეს შემთხვევაში სიმართლეს დაადგენს.

არ აურიოთ
დაავადება შეიძლება ხშირად იყოს სხვების მსგავსი, და ამიტომ არასწორი მკურნალობა ინიშნება. რა თქმა უნდა, რენტგენოლოგიურმა სხივებმა უმეტეს შემთხვევაში ყველაფერი თავის ადგილზე დააყენა, მაგრამ არა ყოველთვის. ყველაზე ხშირად საჭიროა გამოირიცხოს ართრიტი, რევმატიზმი, ფლეგმონი ან სპეციფიკური ძვლის დაზიანება.
რევმატიზმით, რენტგენოგრაფია დაგვეხმარება, სურათი აჩვენებს, რომ დამახასიათებელი ცვლილებები არ არის, და სახსარში ტკივილი თავდაპირველად აწუხებს. ოსტეომიელიტის დროს შეუძლებელია ზუსტი ადგილის დადგენა, ართრიტი უერთდება მოგვიანებით. მსხვილი სახსრები დაზარალებულია და ჩირქოვანი გამონაყარი არასდროს ხდება.
Phlegmon შეიძლება დისტანციურად ჰგავს ძვლის ანთებას, თუმცა, მასთან ერთად არ არსებობს ფისტულა, რომელსაც აქვს შემდგომი ტრავმული ოსტეომიელიტი. ასევე, შემდგომი ტრავმული ოსტეომიელიტის განვითარებამდე, პირს აღენიშნება ფართო დაზიანება ან ღია მოტეხილობა.
ძვლის ტუბერკულოზი ძალიან ჰგავს პოსტტრავმული ოსტეომიელიტის დროს, სურათზე ისინი ძალიან ჰგავს. ძვლის ტუბერკულოზი ნელა იწყება, ტემპერატურა ოდნავ იზრდება. ფისტულა, რომელსაც ასევე აქვს შემდგომი ტრავმული ოსტეომიელიტი, დაფარულია დელიკატური გრანულარული ქსოვილით, და მისგან მიედინება თხევადი ქუსლი და მასა, როგორიცაა ხაჭო. კითხვაზე საბოლოო წერტილი არის ბიოფსია და კონკრეტული რეაქციების წარმოება.

ქრონიკული ოსტეომიელიტის მკურნალობა
პროცესის ქრონიკულ ეტაპზე გადასვლის შემთხვევაში, ქირურგიული მკურნალობა შეიძლება გარკვეულ დროში დაეხმაროს. შეგიძლიათ რადიკალურად მკურნალობა ქრონიკული მორეციდივე ოსტეომიელიტი, მაგრამ ამისათვის კიდურის დაკარგვა მოგიწევთ. ოპერაციის დროს, ძვლის არხი იხსნება, ამოღებულია ძვლის ქუსლი და ნეკროზული უბნები. შემდეგი, ჭრილობა ღიად მკურნალობს, გამოიყენება ადგილობრივი მოქმედების ანტისეპტიკური და ანტიბაქტერიული აგენტები, ფიზიოთერაპია. უკუნაჩვენებია ამ ეტაპზე ხალხური საშუალებების გამოყენება, რადგან მათ შეუძლიათ გამოიწვიონ ინფექცია ახალ ფლორასთან.
ჭრილობის შეხორცების შემდეგ ძვლის დეფექტის მკურნალობა შესაძლებელია გრაფტით ჩანაცვლებით.
ძვლის ადგილი აღებულია როგორც თავად პიროვნებისაგან, ისე დონორისგან, რომელიც ყველაზე შესაფერისია, ეს ხდება, რომ გამოყენებულია ადრე მომზადებული ხუჭუჭა ძვალი. დაავადების ქრონიკული მიმდინარეობის დროს ასევე ხორციელდება ოპერაცია, რომ მოხდეს ნეკროზისა და პუსუსის არეალის ამოღება.
ფიზიოთერაპია და სავარჯიშო თერაპია
გარდა ამისა, მკურნალობა გულისხმობს ფიზიოთერაპიისა და სავარჯიშო თერაპიის გამოყენებას. ეს თანხები გაზრდის ქსოვილებში სისხლის ნაკადის გაზრდას და ჭრილობის შეხორცებას. ეფექტი დადასტურდა UHF- თერაპიით; საჭიროა კურსის ჩატარება 10-დან 15 პროცედურამდე. მათი მკურნალობა შესაძლებელია ოპერაციის დაწყებიდან 4 ან 5 დღის შემდეგ. ელექტროფორეზი, რომელიც კეთდება თუთიის მარილების, კალიუმის იოდიდისა და კალციუმის საფუძველზე წამლის დამატებით, აქვს დადებითი მოქმედება.

ტკივილის წასვლის შემდეგ, მკურნალობა ემატება სავარჯიშო თერაპიას. ეს გააძლიერებს კუნთებს, დააჩქარებს რეგენერაციას, აღადგენს მოძრაობის ნორმალურ დიაპაზონს.
პრევენცია
იგი შედგება ქსოვილის დაზიანების დროულ მკურნალობაში, რაც არ იწვევს ჩირქოვან ანთებას. ასევე მნიშვნელოვანია ორგანიზმში ქრონიკული ინფექციის ფოკუსის წარმოქმნის პრევენცია, კბილების დროული სანიტარული მოქმედება. დაზიანების ან დაზიანების შემთხვევაში, როდესაც არსებობს ძვლის კონტაქტი გარე გარემოსთან, პრევენცია მოიცავს ჭრილობის სრულ ქირურგიულ მკურნალობას. ასევე, ჯერ არ გამოიყენოთ ხალხური საშუალებები, მაგრამ უმჯობესია ექიმის ნახვა, ამ შემთხვევაში, თქვენ დიდწილად შეგიძლიათ თავიდან აიცილოთ პროცესის ქრონიკული მდგომარეობა.
საკუთარი და ჩვენი შვილების ჯანმრთელობაზე მუდმივი ზრუნვა საშუალებას მოგვცემს თავიდან ავიცილოთ დაავადება და მასთან დაკავშირებული შედეგები. უმჯობესია დაიცვან ექიმის ყველა რეკომენდაცია, გაიარონ ნებისმიერი გამოკვლევა ნებისმიერი ცვლილებით, ვიდრე ამის შემდეგ სცადეთ დაავადების გადალახვა ყველა საშუალებით და საშუალებით.
შაქრიანი დიაბეტი თან ახლავს სისხლში გლუკოზის მატებას. გლუკოზას აქვს მავნე მოქმედება სისხლძარღვების და ნერვული ბოჭკოების კედლებზე.
არასაკმარისი სისხლის მიწოდებისა და ქვედა კიდურებში დაქვეითებული ინერვაციის გამო, ნეიროპათია ვითარდება, როგორც დიაბეტის გართულება.
ნეიროპათიის დამახასიათებელი თვისებაა ცუდად სამკურნალო წყლულების განვითარება. იმუნიტეტის დაცემის პირობებში, ქსოვილების კვების ნაკლებობა, ინფექცია უერთდება. მოწინავე შემთხვევებში, იგი ვრცელდება ძვლოვან ქსოვილში და ხდება ოსტეომიელიტი.
დიაბეტური ტერფის ნიშნები, სიმპტომები და მკურნალობა
- შიდა ფრჩხილის ფირფიტები
- კიდურების დამწვრობა და სისხლჩაქცევები
- თითების კანის ფერის შეცვლა, ტკივილი კუნთების ტერფების არეში.
- ფეხების მგრძნობელობა სუსტი ან საერთოდ არ არის,
- ჩირქოვანი ჭრილობები, წყლულები.
თუ თქვენ გაქვთ დიაბეტი, თუ ასეთ ნიშანს აღმოაჩენთ, დაუყოვნებლივ უნდა მიმართოთ სპეციალისტს, რომელიც უშუალოდ მონაწილეობს ამ საკითხებში, ჩვეულებრივ სპეციალისტ ქირურგთან .. თუ ეს არ გაქვთ, მაშინ მიმართეთ ასეთ სპეციალისტს.
დიაბეტური ტერფის სინდრომის ეს გართულება ხშირ შემთხვევაში ფარულად ვითარდება და თან არ ახლავს რაიმე მკაფიო გამოვლინებები. გამოცდილი ექიმი შეიძლება ეჭვობდეს ფეხის ოსტეომიელიტის შემთხვევაში, თუ ის აღმოაჩენს ფისტულარული გადასასვლელი დიაბეტური წყლულის ძირში, რომლის ბოლოში არის ძვალი.
ზოგიერთ შემთხვევაში, ფეხის ოსტეომიელიტის დამახასიათებელი ნიშნები ჯერ კიდევ არსებობს, რაც საშუალებას იძლევა, რომ დაფიქრდეს ამ გართულების გამოკვლევის დროს. ეს არის ერთგვაროვანი გასქელება (შეშუპება) და თითის სიწითლე - ე.წ. "ძეხვის თითი".
ფეხის ძვლების ოსტეომიელიტის დიაგნოზის ძირითადი მეთოდია რენტგენოგრაფია, გაურკვეველ შემთხვევებში, CT და MRI გამოიყენება. ფეხის ოსტეომიელიტის რენტგენოლოგიური ნიშნებია ძვლის მთლიანობის დარღვევა (არათანაბარი „კოროზირებული“ კონტურები, ძვლების კონტურში არსებული „ნიშნები“, ძვლოვანი ძვლის ფრაგმენტების თავისუფლად მოთავსება, პათოლოგიური მოტეხილობები და ა.შ.).
შეჩერდით ჩარკოტს

მრავალი წლის განმავლობაში, წარუმატებლად ებრძოდა სახსრებში ტკივილს.
ინსტიტუტის ხელმძღვანელი: ”გაგიკვირდებათ, თუ რა ადვილია სახსრების განკურნება, წამლის მიღებით დღეში 147 რუბლს მიიღებთ.
კუნთოვანი სისტემის კუნთოვანი სისტემის ერთ – ერთი პათოლოგია, რომელიც ვითარდება ფეხების დაქვეითებული შეგრძნებით და მიმოქცევით, არის შარკოტის ართროპათია. ეს დაავადება ასევე ცნობილია, როგორც შარკოტის ტერფი, რადგან ცვლილებები ლოკალიზებულია მხოლოდ ფეხების ძვლებში და სახსრებში. ამ ადგილას ვითარდება ოსტეოპოროზი, ოსტეოლიზი, ჰიპეროსტაზი, ხდება მიკრო მოტეხილობები, კანის წყლულები. მკურნალობის გარეშე, პათოლოგია იწვევს ფეხის დეფორმაციას, მისი დამხმარე ფუნქციების დარღვევას და ინვალიდობას. დაავადება საკმაოდ იშვიათია, მაგრამ სერიოზული, რადგანაც ძნელია თერაპიაზე რეაგირება, ხშირად იწვევს გართულებებს.
დაავადების სიმპტომები
სიმპტომები განსხვავდება სახსრებისა და ძვლის სხვა დაავადებებისაგან, რადგან ისინი ძალიან სწრაფად ვითარდება. დაავადების განვითარების პროცესი 2 დღე გრძელდება. ამ პერიოდში ოსტეომიელიტის სიმპტომები პრაქტიკულად უხილავია. სხეულში მცირე ცვლილებებია, რომლებიც სიმპტომებად ითვლება. დაავადების დაწყებისას იგრძნობა სისუსტე, კუნთებსა და სახსრებში მცირე ტკივილი, მაგრამ იმის გამო, რომ სიმპტომები ყოველთვის არ ვლინდება, ადამიანს ხშირად არ იცის, რომ დაავადება უკვე ვითარდება.

დაავადების სწრაფი პროგრესირების გამო, შემდგომი სიმპტომები ექიმს ექიმს გიბიძგებთ. ტემპერატურა ორმოცი გრადუსამდე მოიმატებს, ოსტეომიელიტის დროს დაზარალებულ ძვალს ბევრი რამ აზიანებს, გადაადგილება უფრო რთულდება. დაავადების განვითარების პროცესი ძალიან სწრაფია, მდგომარეობა უარესდება ყოველი გავლის საათის განმავლობაში და შეიძლება თან ახლდეს ღებინება.
ხშირად, იმის გამო, რომ დაავადების დასაწყისში პრაქტიკულად არ არსებობს სიმპტომები, ოსტეომიელიტი დაავადების ლოკალიზებული ფორმადან მიედინება განზოგადებულზე, რაც ქმნის დამატებით პრობლემებს მკურნალობის პროცესში. იმის გამო, რომ დაავადება გამოწვეულია ინფექციით, არსებობს დაავადების ტოქსიკური ფორმა, რომელშიც სიმპტომები უფრო საგრძნობია. წნევის ვარდნა ხდება, შესაძლებელია გონების დაკარგვა და გულის ტკივილი, შესაძლებელია პაციენტის ზოგადი გარეგნობა გარკვეულწილად შეშინდეს: ფერმკრთალი სახე, ყვითელი კანი, ცისფერი ტუჩები, ჩაძირული თვალები.
ტრავმული ოსტეომიელიტს აქვს საკუთარი განსაკუთრებული სიმპტომები. დაზიანების არეში შეიძლება ჩირქოვანი გამონადენი იყოს, რაც იმაზე მიგვითითებს, რომ ოსტეომიელიტის სამკურნალოდ დიაგნოზი გადაუდებელია, რადგან ზოგიერთ შემთხვევაში სისხლის მოწამვლა შეიძლება. პრობლემის არეალის მოსაშორებლად, თქვენ უნდა გაიაროთ საჭირო შემოწმებები.
დაავადებას აქვს ორი ფორმა (ადგილობრივი და განზოგადებული), რომლებიც განსხვავდება მათი სიმპტომებით.
ადგილობრივი ოსტეომიელიტის შემთხვევაში, ტემპერატურა აღწევს 38.5 გრადუსს, მტკივნეული და ტკივილები დაზარალებულ მხარეში ჩნდება, აბსცესი ხდება, ხდება პსუსები კანის საშუალებით, ხოლო მოძრაობა შეზღუდულია. განზოგადებული განსხვავდება იმით, რომ ტემპერატურა 40 გრადუსს აღწევს, ტკივილი ხდება მუდმივი. სხეულის ინტოქსიკაცია პალპაციურია (შესაძლებელია ღებინება), შემცივნება, კრუნჩხვები, ცნობიერების დაკარგვა, ზოგიერთ შემთხვევაში პაციენტი იწყებს მხურვალეობას, იცვლება კანის ფერი, იჩენს თავს თირკმელების პრობლემები.
სხეულის რომელ ნაწილებზე შეიძლება გამოვლინდეს?
ხერხემლის ოსტეომიელიტი. - ეს არის მეცნიერული სახელი ზურგის ოსტეომიელიტისთვის. ხერხემლის არეში მსგავსი პრობლემები არც თუ ისე გავრცელებულია, მაგრამ დაავადება შეიძლება საფრთხეს შეუქმნას პაციენტის სიცოცხლეს. ხერხემლის მკურნალობა ჩვეულებრივ დიდხანს გრძელდება და ძალიან რთულია.
ამ დაავადების დიაგნოზი ექიმს ბევრ პრობლემას უქმნის, რადგან ხერხემლის ოსტეომიელიტის დროს ტკივილი ძალიან ჰგავს იმ ტკივილს, რომელიც ახასიათებს სხვა დაავადებებს. დაავადება იწყება ცხელება ხერხემლის არეში, საწყის ეტაპზე იგი ემსგავსება პნევმონიას და პლევრიტს. სამედიცინო პრაქტიკაში, ქრონიკული ხერხემლის ოსტეომიელიტი ხდება, დაავადების მიმდინარეობას თან ახლავს სუბფებრილური, ანუ მუდმივი მომატებული ტემპერატურა.
ზურგის ოსტეომიელიტის მწვავე პერიოდია 14-90 დღე. ხერხემლისთვის, აბსცესის გამოჩენა, ჩირქოვანი პლევრიტი გართულება იქნება. ასეთი ზურგის პრობლემების გამო, შეიძლება განვითარდეს ზურგის დარღვევები. მკურნალობა ინიშნება ექიმის მიერ დიაგნოზის დადგენის შემდეგ. დროული და მაღალი ხარისხის მკურნალობის დროს დაავადება წყდება, ადრე დაზარალებული ხერხემლები შერწყმულია, პაციენტი გამოჯანმრთელებულია. არასასურველი მკურნალობის პროცესით, პაციენტი არ გამოჯანმრთელდა, რის შემდეგაც შესაძლებელია გართულებები, ასევე ფატალური შედეგი.

ოსტეომიელიტი კუნთში. ფაქტიურად 2-3 ათეული წლის წინ, თეძოს ძვლის მწვავე ჰემატოგენური ოსტეომიელიტი უფრო ხშირია ბავშვებში, მაგრამ ახლა მოზრდილები განიცდიან ამ დაავადებას იგივე სიხშირით, როგორც ბავშვობაში. დაავადების მიზეზები იგივეა, რაც სხვა ძვლების ანთებით. ბარძაყის ოსტეომიელიტის დიაგნოზი მოიცავს კონსულტაციას ტრავმის ქირურგით, რენტგენოგრაფიით, კომპიუტერული ტომოგრაფიით და ლაბორატორიული ტესტებით.
თუ სიმპტომები დიდი ხნის განმავლობაში აღინიშნება, მაშინ ექიმები დიაგნოზირებენ ქრონიკულ ოსტეომიელიტს. მკურნალობა გრძელი, კომპლექსურია, თავისი მახასიათებლებით. დაავადების მკურნალობა ექსკლუზიურად სტაციონარულია, რომელიც მიზნად ისახავს ბარძაყის დაზარალებული ნაწილის ამოღების პროცესს.
იდაყვის სახსრის ოსტეომიელიტი. არ არის აუცილებელი ილაპარაკოს იდაყვის სახსრის ამ დაავადების პირდაპირ შესახებ. ეს არის ოსტეომიელიტი. იდაყვის სახსრის ბურსიტით, ხდება პერიარტიკულარული ქსოვილების ანთებითი პროცესი. იდაყვის სახსრის ამ დაავადების მიზეზები შეიძლება იყოს ართრიტის მოწინავე ეტაპი. პრობლემები იდაყვის სახსრის არეში შეიძლება მოხდეს არა მხოლოდ სხვა დაავადების ფონზე, არამედ დაზიანებებისა და ინფექციური დაავადების გამო.
თუ ბურსიტს არ აქვს გართულებები ან იგრძნობა იდაყვის სისხლჩაქცევების გამო, მაშინ ის შეიძლება გაიაროს თავისთავად. ამისათვის წაისვით ცივი კომპრესა იდაყვის სახსრის მიდამოში და შეიზღუდეთ ეს მკლავი მოძრაობის განმავლობაში, შემდეგ გამოიყენეთ განმსაზღვრელი აგენტი. თუ იდაყვის სახსრის ბურსიტი დაიწყო, მაშინ მის ფონზე გამოჩნდება ოსტეომიელიტი, რომლის მკურნალობა უფრო რთულია. მცირეწლოვანების შემთხვევაში უმჯობესია მოიძიოთ პროფესიონალური დახმარება, რათა თავიდან აიცილოთ ქირურგიული ჩარევა.

ოსტეომიელიტი ბარძაყის სახსრის მიდამოში. არსებითად, პრობლემები წარმოიქმნება თავად სახსარში. ყველაზე ხშირად, მენჯის ფორმები ხდება მენჯ-ბარძაყის სახსრის მიდამოში, რაც, სახსრის "მიედინება", იწვევს კუნთოვანი ქსოვილის ანთებას და დუნდულოებში აბსცესის წარმოქმნას. ქრონიკული ოსტეომიელიტი, რადგან ის შეიძლება ჩამოყალიბდეს მწვავე ფონზე ან დაუყოვნებლივ იძენს ქრონიკულ ხასიათს. როდესაც ბარძაყის სახსარი ინფიცირდება, ქირურგიული ჩარევა აუცილებელია ანთებითი ფოკუსის მოხსნის გარეშე.
ყბის ოსტეომიელიტი. იგი ითვლება ოსტეომიელიტის ერთ – ერთ ყველაზე საშიშ სახეად. კბილის დაშლის თანდასწრებით, პაციენტს შეიძლება განუვითარდეს ოსტეომიელიტი. მრავალი ადამიანი კბილის შევსებას ბოლო ვადაში აყოვნებს და სწორედ ეს შეიძლება გამოიწვიოს საშინელმა შედეგებმა. თუ კბილის ღრუს ღრუს ღიაა, მაშინ მასში ინფექცია აღწევს მას რბილობიდან, მაშინ ხდება ძვალი ინფიცირებული, რომელიც გადადის კბილის ფესვიდან.
როდესაც ინფექცია დაავადების ფოკუსიდან ჯანმრთელ ზონაში გადადის, ყბის ჰემატოგენური ოსტეომიელიტი შეიძლება განვითარდეს. ამ ინფექციით, ყბის ოსტეომიელიტის მკურნალობა უნდა ჩატარდეს რაც შეიძლება მალე, რადგან ასეთი კბილიდან არის თავის ტკივილი, მთელი ორგანიზმის უკმარისობა. იმის გამო, რომ თავდაპირველად ყველაფერი კბილისგან მოდის, ხშირად ადამიანი ჩვეულებრივ ვერ შეძლებს საჭმლის საჭმელს. ქრონიკული ოსტეომიელიტი მზაკვრულია იმის გამო, რომ გარკვეული პერიოდის განმავლობაში დაავადება შეიძლება არ გამოვლინდეს, მაგრამ შემდეგ უბრუნდება განახლებული ენერგიით და ახალი პრობლემებით.

ყბის ოსტეომიელიტის მკურნალობა იწყება კბილის ამოღებით, ამის გამო მოხდა ინფექცია. კბილის ამოღების პროცესის დასრულების შემდეგ, პაციენტი გადის პროცედურას, რომელზეც ხდება პერიოსტაუმის ჭრილობა. დაავადების ფოკუსის აღმოფხვრის შემდეგ, პაციენტს ინიშნება ანტიბიოტიკები, გამრეცხი, სიმპტომური თერაპია. თუ ყველა პროცედურის შემდეგ შედეგი არ დასრულებულა დადებითად, ექიმები იწყებენ სეკრეციის მოცილების პროცესს (მკვდარი ქსოვილი. ოსტეომიელიტით. ეს ხშირად ძვლის ფრაგმენტია).
იასამნისფერი ინფუზია. აიღეთ იასამნისფერი მშრალი ფერი - 1 ლიტრი, დაასხით არაყი ზემოდან და გაუშვით 10 დღის განმავლობაში, შემდეგ შეკუმშეთ დაზარალებულ რაიონებში და მიიღეთ დღეში 2 წვეთი შიგნით.
მკურნალობა თევზის ზეთით და კვერცხებით. თქვენ უნდა დალიოთ ერთი კოვზი თევზის ზეთი და ერთი კვერცხი დღეში ორჯერ.
ხალხური საშუალებებით მკურნალობის ეფექტურობა დადასტურებულია მხოლოდ მათ მიერ, ვინც გამოიყენა ისინი. უარყოფითი შედეგების თავიდან ასაცილებლად, უმჯობესია ექიმთან კონსულტაციებისთვის, რომელიც განსაზღვრავს რომელი მკურნალობაა თქვენთვის შესაფერისი.ყველაზე ხშირად, ანტიბიოტიკოთერაპია ხდება, რომელიც “კლავს” პათოგენურ ბაქტერიებს და ხელს უშლის დაავადების შემდგომ განვითარებას. ხალხური საშუალებებით მკურნალობა საუკეთესოდ გამოიყენება ანტიბიოტიკებთან ერთად.
ძვლის ტვინში განვითარებული ჩირქოვანი პროცესი არის სერიოზული დაავადება, რომლის დიაგნოზიც რთულია საწყის პერიოდში. ძვლის ტვინის ანთება სიცოცხლისთვის საშიშია, მოითხოვს სასწრაფო დახმარებას და გრძელვადიან მკურნალობას.
რა არის ოსტეომიელიტი
დაავადება აზიანებს ძვლოვან ქსოვილს (ოსტეიტი), იწვევს პერიოსტაუმის ანთებას (პერიოსტიტი), მოქმედებს უშუალოდ ძვლის ტვინზე (მიელიტი). ახლად გამოვლენილი ოსტეომიელიტი მწვავეა. თუ მკურნალობა გრძელია და არ იწვევს გაუმჯობესებას, დაავადება იძენს ქრონიკულ კურსს.
ოსტეომიელიტი შეიძლება განვითარდეს ჩონჩხის სისტემის ნებისმიერ ნაწილში, ყველაზე ხშირად ეს არის tubular ძვლები. ხერხემლის ანთებითი პროცესი სიცოცხლისთვის საშიში ნევროლოგიური მდგომარეობაა. ასთეტიკური, არაინფექციური დაზიანება ოსტეომიელიტისთვის უფრო მარტივი ვარიანტია. ზურგის ძვლების ინფექციური დაავადებით, ხერხემლის ორგანოების დეფორმაცია და განადგურება ხდება.
ჩირქოვანი ოსტეომიელიტი არის ყველა შემთხვევის დაახლოებით 4%, ხოლო მამაკაცები ავადდებიან ორჯერ უფრო ხშირად ვიდრე ქალები. ასაკობრივი კატეგორიის მიხედვით, რისკ ჯგუფში შედიან ბავშვები და ხანდაზმულები. უმთავრესად დაავადება გავლენას ახდენს წელის ხერხემლის, ნაკლებად ხშირად გულმკერდის და საშვილოსნოს ყელის. მკურნალობის შემდეგ დადებითი შედეგი აღინიშნება პაციენტების 60% -ში, პაციენტთა 30% -ში ტოლერანტულია 5 წლის განმავლობაში რეციდივა, პაციენტების დაახლოებით 7% რთულია მკურნალობა, 3% -ში ფულმინანტური კურსი იწვევს სიკვდილს.
ანთების მიზეზები
გამომწვევ აგენტს შეუძლია შეაღწიოს შიდა (ენდოგენურ) გზას სისხლძარღვების გავლით. ეს ინფექციის გადაცემის ჰემატოგენური ფორმაა, ის უფრო ხშირად გვხვდება ბავშვებსა და მოზარდებში. ეგზოგენურ გზაზე, მიკროორგანიზმების შეყვანა ხდება გარე გარემოდან, მაგალითად, ღია მოტეხილობის დროს. კონტაქტური ფორმა ვითარდება ძვლების ინფექციის შედეგად ანთებითი რბილი ქსოვილებისგან. ხერხემლის ოსტეომიელიტის ასპტიკური კურსი აღინიშნება დახურული მოტეხილობებით და ქირურგიული ოპერაციებით.
ჩირქოვანი პროცესის მთავარი გამომწვევი აგენტია Staphylococcus aureus, ზოგჯერ Escherichia coli, Pseudomonas aeruginosa ან Streptococcus. ხერხემლის ანთებითი ძვლის დაავადების მიზეზები შეიძლება იყოს შემდეგი:
- ინფექციური ფოკუსის ორგანიზმში ყოფნა - ადუღდება, ტონზილიტი, ადენოიდები,
- ღია მოტეხილობები, ჭრილობები, წყლულები, შეღწევა ჭრილობები,
- სხეულის ტენდენცია ალერგიული რეაქციებისადმი,
- ზოგადი იმუნიტეტის დაქვეითება,
- არასწორი კვება, ფიზიკური ამოწურვა,
- თირკმლის და გულის უკმარისობა, შაქრიანი დიაბეტი,
- სტეროიდების ან ფსიქოტროპული პრეპარატების უკონტროლო მიღება.
არსებობს სხვა მიზეზებიც, მაგალითად, არანამკურნალევი ნემსის გამოყენება, სამედიცინო კათეტერები ასევე შეიძლება ინფექციის სახელმძღვანელოდ იქცეს. რისკის ჯგუფში შედიან ხანდაზმული ადამიანები, ასევე ქრონიკული დაავადებების მქონე პირები.
ზოგადი მახასიათებელი
ეს პათოლოგია, რომელიც მედიცინაში ცნობილია, როგორც დესტრუქციული ოსტეოართროპათია, აღწერილი იყო მე -19 საუკუნეში. ფრანგმა ექიმმა შარკოტმა აღმოაჩინა ამ სიმპტომების მთელი რიგი. ამიტომ დაავადებამ მიიღო ეს სახელი. პათოლოგია ვითარდება ფეხის ნერვებზე მგრძნობელობის შემცირების და ტერფის დარღვევების გამო. ეს შეიძლება მოხდეს ზურგის ტვინის დაავადებებით ან პერიფერიული ნერვების დაზიანებით ტრავმის გამო, ისევე როგორც ზოგიერთ სხვა დაავადებასთან.
სახსრების სამკურნალოდ, ჩვენმა მკითხველებმა წარმატებით გამოიყენეს Artrade. ამ პროდუქტის პოპულარობის დანახვისას, ჩვენ გადავწყვიტეთ, რომ შემოგთავაზოთ იგი თქვენს ყურადღებას.
ახლა შარკოტის ტერფის განვითარების ყველაზე გავრცელებული მიზეზია დეკომპენსირებული დიაბეტი. პათოლოგია ვლინდება პაციენტთა დაახლოებით 1% -ში, როდესაც სისხლში შაქრის მაღალი დონე დიდი ხნის განმავლობაში აღინიშნება.
თუ დიაბეტის ანაზღაურება შეუძლებელია, ნახშირწყლების მეტაბოლიზმის დარღვევები შეიძლება გამოიწვიოს პერიფერიული ნერვების დაზიანება და სისხლის მიმოქცევის დარღვევები. ჩვეულებრივ, ეს ხდება მინიმუმ 10-20 წლის ავადმყოფობის ან არასწორი მკურნალობის შემდეგ. ამრიგად, შარკოტის ტერფა შაქრიანი დიაბეტით გვხვდება ყველაზე ხშირად 50 წელს გადაცილებულ ადამიანებში, რომელთაც აქვთ ცუდი ჩვევები ან აქვთ ფეხების მომატება სტრესის ქვეშ.
მაგრამ პათოლოგიის გამოჩენის მიზეზი შეიძლება იყოს სხვა დაავადებებიც. იგი აღმოაჩინეს XIX საუკუნის ბოლოს, როდესაც დიაბეტის გართულებები ჯერ არ მომხდარა, რადგან ასეთი პაციენტები ინსულინის ნაკლებობის გამო, უბრალოდ არ ცხოვრობდნენ ამდენი ხნის განმავლობაში. შარკოტის ნევროლოგმა ფეხის ძვლების მსგავსი დაზიანება აღმოაჩინა ზურგის ტვინის გამტარ გზებზე დაზიანების გამო, მესამეული სიფილისის გამო. მომავალში, ანტიბიოტიკების მოახლოებასთან ერთად, ამ გართულებამ შეწყვიტა, მაგრამ ფეხის დესტრუქციული ოსტეოართროპათიის სინდრომი ჯერ კიდევ არსებობს. გაირკვა, რომ ამ პათოლოგიის მიზეზი შეიძლება იყოს სინგინომიელია, დიაბეტური პოლინევროპათია, კეთროვანი, პოლიო, ალკოჰოლიზმი, ნერვული სისტემის თანდაყოლილი ანომალიები.
განვითარების მექანიზმი
პერიფერიული ნერვების მგრძნობელობის დაქვეითება იწვევს ქვედა კიდურების ქსოვილებში მეტაბოლური პროცესების დარღვევას. ამავე დროს, ფეხები ყველაზე მეტად განიცდიან. ლიგატები, ძვლები და სახსრები კარგავენ სტრესზე ადეკვატურად რეაგირების უნარს. შედეგად, ხდება ძვლებისა და სახსრების ხშირი მიკროტრავმა. მეტაბოლური პროცესების დარღვევამ ასევე გამოიწვიოს ძვლოვანი ქსოვილის იშვიათობა - ოსტეოპოროზი. მაგრამ ამ პათოლოგიის ჩვეულებრივი კურსისგან განსხვავებით, პროცესი ლოკალიზებულია მხოლოდ ერთ ადგილზე - ფეხებში.
დიაბეტური ოსტეოართროპათია მაღალი შაქრის გავლენის ქვეშ, ხშირად იწვევს ძვლოვანი ქსოვილის დემინერალიზაციას. ამის გამო, ნებისმიერმა დატვირთვამ შეიძლება გამოიწვიოს ძვლის დაზიანებები. და ვინაიდან დიაბეტის დროს ნერვების მგრძნობელობა დაქვეითებულია, პაციენტმა შეიძლება ვერ შეამჩნია ისინი. ამიტომ, ძვლები არასწორად იზრდებიან ერთად, სხეული ანაწილებს დატვირთვას, ხოლო ფეხი დეფორმირდება. ასეთი მოტეხილობები შეიძლება ხშირად მოხდეს. დროთა განმავლობაში, გართულებები ვითარდება - ჩნდება კანის წყლულები, ბზარები, ძირები და სიმინდები.
ითვლება, რომ დესტრუქციული ოსტეოართროპათიის განვითარების სტიმული არა მხოლოდ კიდურების სისხლის მიწოდების დარღვევაა, არამედ სისხლის ნაკადის არანორმალური მატებაა. ასეთი არანორმალური სისხლის ნაკადის ასტიმულირებს ოსტეოკლასტური უჯრედების მოქმედება, რომლებიც სწრაფად ანადგურებენ ძვლოვან ქსოვილს. ამან შეიძლება გამოიწვიოს ოსტეოლიზის განვითარება - ძვლის რეზორბცია. და მრავალჯერადი მოტეხილობის და ძვლის არასწორი შერწყმის გამო, შეიძლება ჰიპეროსტეროზი - ძვლის კორტიკალური ფენის ზრდაც მოხდეს. ეს ყველაფერი თანდათანობით იწვევს ფეხის დეფორმაციას.
შარდის ოსტეოართროპათია მის განვითარებაში ოთხ ეტაპზე გადის. ყოველივე ამის შემდეგ, დესტრუქციული პროცესები ნელა მიმდინარეობს, ძვლები ასევე თანდათანობით დეფორმირდება.
- პათოლოგიის პირველ ეტაპზე პაციენტი არ გრძნობს დისკომფორტს. გარეგნულად, ცვლილებები შესამჩნევი არ არის, რენტგენოგრაფია ასევე არაფერს ამჟღავნებს, გარდა ალბათ მცირე ოსტეოპოროზისგან. მაგრამ ამავე დროს, ძვლოვანი ქსოვილის იშვიათად განვითარება ხდება, მიკრო-მოტეხილობები შეიძლება მოხდეს გაზრდილი დატვირთვების გამო. შესაძლოა, ფეხის მცირე შეშუპების გამოჩენა, რომელიც ყველაზე ხშირად აღინიშნება სხვა პათოლოგიების სიმპტომად.
- დაავადების მეორე ეტაპის სიმპტომები უკვე უფრო გამოხატულია. აშკარად ჩანს ქსოვილების შეშუპება და ჰიპერემია. ფეხის შუა ნაწილის ძვლები ფრაგმენტულია იშვიათობა და ხშირი მოტეხილობების გამო. ამრიგად, რენტგენოგრამაზე უკვე დამახასიათებელია დამახასიათებელი დესტრუქციული ცვლილებები. გარეგნულად, შესამჩნევია, რომ ფეხის თაღები გაბრტყელებულია, ის დეფორმირებულია.
- მესამე ეტაპზე, დიაგნოზის დასმა შეიძლება გაკეთდეს მხოლოდ გარე გამოკვლევის საფუძველზე, რადგან ტერფი უკვე მძიმედ არის დეფორმირებული, განსაკუთრებით შუა ნაწილში. თითებიც იცვლება, ჩვეულებრივ ირეცხება ან ვითარდება მათი ჩაქუჩის მსგავსი დეფორმაცია. ხდება ძვლის სპონტანური მოტეხილობა ან სახსრების დისლოკაცია. შეშუპება შეიძლება იყოს რბილი, მაგრამ წყლულები ან ჩირქოვანი ჭრილობები ხშირად ჩნდება.
- მეოთხე ეტაპი ხასიათდება გართულებების განვითარებით. დატვირთვის არასწორად გადანაწილების გამო, ხდება ჰალუქსის valgus, თითების მსგავსი თითების ცვლილება. ტროფიკული წყლულები გამოჩნდება კანზე, რამაც ინფიცირების დროს შეიძლება გამოიწვიოს ფლეგმონის, ოსტეომიელიტის ან განგრენის განვითარება. მკურნალობის გარეშე, ამ ეტაპზე პათოლოგია იწვევს ფეხის ამპუტაციის საჭიროებას.
პათოლოგია ყველაზე ხშირად ერთ ფეხზე არსებობს. ძალიან იშვიათად, დესტრუქციული პროცესები გავლენას ახდენს ორივე ფეხზე. ისინი ლოკალიზებულია ფეხის შუა ნაწილში, ზოგჯერ ტერფის ერთობლივი მოქმედებს. საწყის ეტაპზე, პათოლოგიის ამოცნობა ძალიან რთულია. ამიტომ დიაბეტით დაავადებულებს ფეხების რეგულარული შემოწმება სჭირდებათ. რეკომენდებულია ექიმთან კონსულტაციისთვის პლანტარული მეჭეჭების, სიმინდისა და სიმინდის, მუწუკების, ჭრილობების და მშრალი კანის გამოჩენის შესახებ.
ფეხის სხვადასხვა პათოლოგია, სოკოვანი დაავადებები, ფრჩხილების განვითარება და სახსრებში ანთებითი პროცესები აჩქარებს პათოლოგიის მიმდინარეობას. ფეხების დაძაბულობის გაზრდა, დაზიანებები, არასასიამოვნო ფეხსაცმელი, ცუდი ჩვევები შეიძლება გამოიწვიოს შარკოტის ფეხების გამოჩენა. ამ შემთხვევაში, სიმპტომები უფრო მკაფიოდ გამოხატავს თავს, და დეფორმაცია სწრაფად ვითარდება.
მაგრამ სწორი დიაგნოზის დადგენა მხოლოდ ექიმმა შეიძლება შემოწმების შემდეგ. ყოველივე ამის შემდეგ, პათოლოგიის ნიშნები არაპეციფიკურია და შეიძლება სხვა დაავადებებს ჰგავს. ეს არის ფეხის დეფორმაცია მისი შუა განყოფილებაში, შეცვლა სიარული. ჭრილობები, ტროფიკული წყლულები გამოჩნდება კანზე, მათ გარშემო კანი წითლად იჩენს თავს. ფეხის შეშუპება, ხდება წითელი და ცხელი. ფიზიკური ვარჯიშის შემდეგ ან არასასიამოვნო ფეხსაცმელში სიარულისას, ტკივილი ჩნდება.
ინფექციური პროცესის განვითარებით, კანი არ იბრუნებს წითლად - სისხლჩაქცევები ხდება ჭრილობების გარშემო. შეშუპება იზრდება, კანის ტემპერატურა მატულობს, ზოგადი მდგომარეობა შეიძლება გაუარესდეს, მოხდეს ინტოქსიკაციის სიმპტომები. ნებისმიერი ჭრილობა იწყებს ფესვებს, სოკოვანი ინფექცია ხშირად ვითარდება. ტკივილი ფეხზე ფეხის დაჭერისას ძლიერდება, შეიძლება გამოჩნდეს numbness.
ოსტეომიელიტის ნიშნები
დაავადების სიმპტომები სხვადასხვა გზით ვლინდება და დამოკიდებულია დაავადების ხასიათზე და მის სიმძიმეზე; დაავადების საწყის ეტაპზე რთულია მისი ამოცნობა. დაავადება იწყება ჩირქოვანი ფორმირებით, რომელიც გამოვლენილია 2-3 დღის შემდეგ. არსებობს შეშუპება, შეშუპება, სახსრების პალპაციით მკვეთრი ტკივილი.
ინფექციის ფოკუსის ზემოთ კანი ხდება წითელი, ხოლო თხევადი შინაარსის (პუსუსის) არსებობა თითების ქვეშ იგრძნობა. ოსტეომიელიტის მწვავე ფორმა უფრო ხშირია, მისი სიმპტომები გრძელდება დაახლოებით სამი კვირის განმავლობაში:
- ტკივილი ხერხემლის ინფიცირებულ ნაწილში,
- ტემპერატურის მატება (ადგილობრივი და ზოგადი),
- თავის ტკივილი, ცნობიერების შესაძლო დაკარგვა,
- გართულებები (პნევმონია, პლევრიტი),
- ტკივილის შეტევის დროს ოფლიანობა.
 უკანა ტკივილი ბუნებაში მუდმივი მტკივნეულია, ანალგეტიკები არ წყვეტენ შეტევას, ტკივილი ძლიერდება მოძრაობით და ღამით, დასვენების დროს ის არ ჩაცხრება. როგორც გართულება, ბრონქებში ფისტულა შეიძლება ჩამოყალიბდეს. ბაქტერიების სასიცოცხლო პროდუქტები შხამს ორგანიზმს, იზრდება ინტოქსიკაცია, შესაძლოა სისხლის მოწამვლა - სეფსისი.
უკანა ტკივილი ბუნებაში მუდმივი მტკივნეულია, ანალგეტიკები არ წყვეტენ შეტევას, ტკივილი ძლიერდება მოძრაობით და ღამით, დასვენების დროს ის არ ჩაცხრება. როგორც გართულება, ბრონქებში ფისტულა შეიძლება ჩამოყალიბდეს. ბაქტერიების სასიცოცხლო პროდუქტები შხამს ორგანიზმს, იზრდება ინტოქსიკაცია, შესაძლოა სისხლის მოწამვლა - სეფსისი.
განსაკუთრებით მწვავეა ნევროლოგიური ზურგის დარღვევების სიმპტომები. შედეგად მიღებული აბსცესი ახდენს ნერვული დაბოლოებების შეკუმშვას, მათი ანთება იწვევს ორგანოს ფუნქციონირების დარღვევას, შესაძლებელია პარეზი და დამბლა. თუ მკურნალობა არ არის დადგენილი, ხერხემლის დაზიანება შეიძლება ფატალური იყოს.
სიმპტომები დაავადების სხვადასხვა ფორმებში
- მიკოზი არის სოკო, რომელსაც თან ახლავს ქავილი, სიწითლე, კანის გახეთქვა. სამკურნალო საშუალებების საწინააღმდეგოდ ინიშნება სოკოვანი მედიკამენტები. ინფექცია ფრჩხილის სოკოებით. სოკოვანი ინფექციით დაზიანებისას, ფრჩხილის ფირფიტები ფერს ცვლის, ადუღდება, ამოფრქვევს და გახეხილდება, შესაძლოა, მთლიანად ანგრევს ფრჩხილებს. ანტიფუნგული მედიკამენტები ინიშნება სამკურნალოდ.
- სიმინდები - ფეხების კანის გამკვრივება წონის არასწორი განაწილების გამო. კორპუსის კროზუტების აღმოსაფხვრელად, სპეციალური მალამოები და კრემები გამოიყენება ნაზად მოსაშორებლად კანზე.
- დიდი ტოტების ბუნიონი იქმნება ერთობლივი ტომრის ანთებითი პროცესის გამო, მრავალი ფაქტორიდან გამომდინარე. ერთობლივი ტომრის ანთებით, მეტატაროფოფანგიალური სახსრის დეფორმაცია ხდება. ძლიერი ტკივილით, ოპერაცია აუცილებელია.
- წყლულები - დაინფიცირდა ზედაპირული და ღრმა ჭრილობები კანზე. დიაბეტის მქონე პაციენტებში წყლულები წარმოიქმნება მცირე ჭრილობებით, ნაკაწრებით და დაზიანებით. როდესაც წყლულები გამოჩნდება, ძალიან მნიშვნელოვანია დროული მკურნალობის დაწყება.
ტერმინი "დიაბეტური ტერფი" გამოიყენება ქვედა კიდურების მძიმე ქრონიკული გართულებების ჯგუფის დასადგენად, რომლებიც გვხვდება შაქრიანი დიაბეტით.
დიაბეტურ ტერფს თან ახლავს პაციენტის ფეხზე წყლულების გაჩენა, ძვლებისა და სახსრების დაზიანება. დაავადების შემთხვევითი შემთხვევები იწვევს განგრენას და კიდურის შემდგომ ამპუტაციას.
დიაბეტური ტერფის სინდრომის მკურნალობისას, მთელს მსოფლიოში ექიმები ეყრდნობიან 1991 წელს განვითარებული დაავადების კლასიფიკაციას.
ფეხის დიაბეტის მოვლა
უპირველეს ყოვლისა, უნდა გახსოვდეთ, რომ დიაბეტური ფეხის პირველი მტერი არის ნებისმიერი ჭრილობები და დაზიანებები. მათი გაჩენის მიზეზი შეიძლება იყოს შემცირება, დაზიანებები, სიმინდის ფესვები, ამიტომ შეეცადეთ შეამციროთ საფრთხეების მხრიდან ყველა მხრიდან. იყავით ძალიან ფრთხილად, როდესაც:
- ფრჩხილის ჭრა
- ფეხების კანი peeling
- ბურგერები
- შეეცადეთ არ გახადოთ სიმინდები და სიმინდები

პერიოდულად შეამოწმეთ ფეხები დაზიანებისა და ჭრილობების შესახებ; თუ ეს მოხდა, ნუ დააყოვნებთ დაუკავშირდით ქირურგს (სასურველია დიაბეტით დაავადებული სპეციალისტი). ყველაზე მცირე ჭრილობამაც კი შეიძლება დაიწყოს წუწუნი.
ჩაასხით თბილი წყალი აუზში ანტისეპტიკური საშუალებით, მაგალითად, სიმებიანი, გვირილა, წყალი არ უნდა იყოს ცხელი. არ არის რეკომენდებული დიაბეტით დაავადებულთა ფეხების გახევა, 15 წუთის განმავლობაში იქ ყოფნა და მასაჟის ფრთხილად შემოწმება.
დიაბეტური ფეხების მკურნალობა საუკეთესოდ ენდობა, საჭიროების შემთხვევაში, მხოლოდ სპეციალისტებს, რომლებიც მონაწილეობენ დიაბეტური ფეხების მკურნალობაში. არის სპეციალური აპარატურა და შესაბამისად გაწვრთნილი პერსონალი.