გესტაციური შაქრიანი დიაბეტი (GDM): "ტკბილი" ორსულობის საშიშროება
ზოგიერთ შემთხვევაში, ორსულ ქალებს აქვთ გესტაციური შაქრიანი დიაბეტი (GDM). დაავადების ეს ფორმა შეიძლება გამოჩნდეს ექსკლუზიურად ორსულობის დროს და მშობიარობის შემდეგ გარკვეული დროით გაქრეს. თუ დროულად არ ჩაატარებთ მკურნალობას, მაშინ დაავადება შეიძლება გადაიზარდოს ტიპის 2 დიაბეტში, რომელსაც აქვს რთული შედეგები.
ორსულობის დაწყებისთანავე, ყველა ქალი უნდა დარეგისტრირდეს, სადაც, სპეციალისტების მეთვალყურეობის ქვეშ, განხორციელდება კონტროლი მომავალი დედის კეთილდღეობაზე და ნაყოფის განვითარებაზე.

ყველა ორსულმა ქალმა რეგულარულად უნდა აკონტროლოს შაქარი შარდისა და სისხლის ტესტების გავლით. გლუკოზის დონის მომატებული იზოლირებული შემთხვევები ანალიზებში არ უნდა დააშინოთ, რადგან ასეთი ნახტომი ნორმალურ ფიზიოლოგიურ პროცესად მიიჩნევა. მაგრამ, თუ ტესტების გავლისას, მომატებული შაქარი შეინიშნება ორ ან მეტ შემთხვევაში, მაშინ ეს უკვე მიანიშნებს ორსულობის დროს გესტაციური დიაბეტის არსებობაზე. აღსანიშნავია, რომ მომატებული დონე გამოვლენილია, როდესაც მასალა ცარიელ კუჭზე მიეწოდება (ჭამის შემდეგ სისხლში შაქრის მატება ნორმალურია).
GDM- ის საშიშროება ნაყოფისთვის
რა ემუქრება ჰისტოზურ დიაბეტს განვითარებულ ნაყოფს? ვინაიდან ეს პათოლოგია არ წარმოადგენს უშუალო საფრთხეს მოლოდინი დედის ცხოვრებაში, მაგრამ შეიძლება საშიში იყოს მხოლოდ ბავშვისთვის, მკურნალობა მიზნად ისახავს პერინატალური გართულებების თავიდან აცილებას, ასევე მშობიარობის დროს გართულებებს.
ორსულ ქალებში დიაბეტით დაავადებული ბავშვის შედეგები შეიძლება გამოხატული იყოს უარყოფითი გავლენა ორსულობის ქალის ქსოვილებში სისხლის მიკროცირკულაციაზე. დაქვეითებული მიკროცირკულაციით გამოწვეული ყველა რთული პროცესი, საბოლოო ჯამში, ნაყოფზე ჰიპოქსიურ ეფექტებს იწვევს.
ასევე, უვნებელია ბავშვისთვის დიდი რაოდენობით გლუკოზის მიღება. მართლაც, დედის მიერ წარმოქმნილი ინსულინი ვერ შეაღწევს პლაცენტარულ ბარიერს და ბავშვის პანკრეასი ჯერ კიდევ ვერ შეძლებს ჰორმონის საჭირო რაოდენობას.
დიაბეტის გავლენის შედეგად, ნაყოფში მეტაბოლური პროცესები იშლება, და მას იწყებს მასის მოპოვებას, ცხიმოვანი ქსოვილის ზრდის გამო. გარდა ამისა, პატარას აქვს შემდეგი ცვლილებები:
- მხრის სარტყელში არის ზრდა,
- მნიშვნელოვნად ზრდის მუცლის ღრუს,
- ზრდის ღვიძლისა და გულის ზომას,
ყველა ეს ცვლილება ხდება იმ ფაქტის ფონზე, რომ თავი და კიდურები ერთნაირი (ნორმალური) ზომებია. ამ ყველაფერმა შეიძლება გავლენა მოახდინოს მომავალში ვითარების განვითარებაზე და გამოიწვიოს შემდეგი შედეგები:
- ნაყოფის მხრის სარტყელის მომატების გამო, ძნელია მშობიარობის დროს ბავშვის არხის გავლა,
- შესაძლებელია ბავშვისა და დედის ორგანოების დაზიანებები მშობიარობის დროს,
- ნაადრევი დაბადება შეიძლება დაიწყოს, ნაყოფის დიდი მასის გამო, რომელიც ჯერ კიდევ არ არის განვითარებული,
- საშვილოსნოში ბავშვის ფილტვებში მცირდება სურფაქტანტის წარმოება, რაც არ იძლევა მათ ერთმანეთთან გამყარებაში. შედეგად, მშობიარობის შემდეგ პატარას შეიძლება ჰქონდეს სუნთქვის პრობლემები. ამ შემთხვევაში, ბავშვი ინახება ხელოვნური სუნთქვის აპარატის დახმარებით, შემდეგ კი მოთავსებულია სპეციალურ ინკუბატორში (კვეზში), სადაც ის გარკვეული პერიოდის განმავლობაში იმყოფება ექიმების მჭიდრო ზედამხედველობით.
აგრეთვე, არ შეიძლება აღინიშნოს გესტაციური შაქრიანი დიაბეტის შედეგები: GDM დედებით დაბადებულ ბავშვებს შეიძლება ჰქონდეთ თანდაყოლილი ორგანოების დეფექტები, ზოგიერთს კი შეიძლება ზრდასრულ ასაკში განვითარდეს მეორე ხარისხის დიაბეტი.
პლაცენტა, რომელსაც აქვს GDM– ით გაზრდის თვისება, იწყებს არასაკმარისად ასრულებს თავის ფუნქციებს და შესაძლოა გახდეს შეშუპება. შედეგად, ნაყოფი არ იღებს ჟანგბადის სწორ რაოდენობას, ვითარდება ჰიპოქსია. კერძოდ, ორსულობის ბოლოს (მესამე ტრიმესტრში) ნაყოფის სიკვდილის საფრთხე არსებობს.
ვინაიდან დაავადება გამოწვეულია შაქრის მაღალი შემცველობით, ლოგიკურია ვივარაუდოთ, რომ პათოლოგიის მკურნალობისა და პროფილაქტიკისთვის აუცილებელია გავაკონტროლოთ, რომ ეს მაჩვენებელი ნორმალურ ფარგლებშია.

ორსულობის დროს დიაბეტის მკურნალობის კურსზე გავლენის მთავარი ფაქტორი დიეტური წესების მკაცრი დაცვაა:
- საცხობი და საკონდიტრო ნაწარმი, რამაც შეიძლება გავლენა მოახდინოს შაქრის დონეზე, არ არის გამორიცხული დიეტადან. მაგრამ თქვენ სრულად არ უნდა მიატოვოთ ნახშირწყლები, რადგან ისინი ენერგიის წყაროა. საჭიროა მხოლოდ მათი რაოდენობის შეზღუდვა მთელი დღის განმავლობაში,
- შეზღუდავთ ნახშირწყლებიდან მდიდარი ხილის მიღებას,
- გამორიცხეთ noodles, დაფქული კარტოფილი და მყისიერი მარცვლეული, ასევე სხვადასხვა ნახევრად მზა პროდუქტები,
- ამოიღეთ შებოლილი ხორცი და ცხიმები დიეტადან (კარაქი, მარგარინი, მაიონეზი, ლარდა),
- ცილოვანი საკვები აუცილებელია ჭამა, მნიშვნელოვანია დედისა და ბავშვის ორგანიზმისთვის,
- სამზარეულოსთვის რეკომენდებულია გამოიყენოთ: ღუმელი, ღუმელი, ღუმელი, ღუმელში გამოცხობა,
- მიიღეთ საკვები ყოველ 3 საათში, მაგრამ მცირე ნაწილში.
გარდა ამისა, დადასტურდა დადებითი გავლენა მოლოდინი დედის ჯანმრთელობაზე:
- ორსულობისთვის შექმნილი ფიზიკური ვარჯიშების კომპლექსი. ვარჯიშის დროს აღინიშნება სისხლში შაქრის კონცენტრაციის დაქვეითება, ორგანიზმში მეტაბოლური პროცესების გაუმჯობესება და ორსული ქალის ზოგადი კეთილდღეობა,
- რეგულარული დადის გზატკეცილებიდან.
დაავადების მძიმე შემთხვევებში ექიმმა შეიძლება დანიშნოს ინსულინის პრეპარატები. აკრძალულია სხვა მედიკამენტები, რომლებიც ამცირებენ შაქარს.
ინსულინის შემცველი მედიკამენტები FDA- ს რეკომენდაციების მიხედვით იყოფა 2 კატეგორიად:
- კატეგორიაში. იგი მოიცავს სახსრებს, რომელთა აღწერილობაში წერია, რომ ცხოველებში ტესტირებისას ნაყოფზე მავნე ზემოქმედება არ აღინიშნებოდა. ორსულობის დროს პრეპარატის მოქმედება არ ტესტირება.
- C არის კატეგორია. ნარკოტიკები შედის, რომლებიც ტესტირებისას, გავლენას ახდენს ცხოველებში ნაყოფის განვითარებაზე. ორსულ ქალებში ასევე არ ჩატარებულა ტესტები.
აქედან გამომდინარე, ყველა პრეპარატი უნდა დაინიშნოს მხოლოდ კვალიფიციური ექიმის მიერ, წამლის სავაჭრო სახელის სავალდებულო მითითებით.
GDM- ით ჰოსპიტალიზაცია შესაბამისია მხოლოდ იმ შემთხვევაში, თუ არსებობს ეჭვი, რომ მოხდეს რთული სამეანო გართულებები.
GDM არ არის ნაადრევი მშობიარობის ან საკეისრო კვეთის სტიმულირების მიზეზი.
მშობიარობა
მშობიარობის შემდეგ ქალმა რეგულარულად უნდა შეამოწმოს შაქრის დონე, შეამოწმოს სიმპტომების არსებობა და მათი სიხშირე (წყურვილი, შარდვა და ა.შ.), სანამ ისინი მთლიანად არ გაქრება. ჩვეულებრივ, შემოწმებები ინიშნება ექიმების მიერ, დაბადებიდან 6 და 12 კვირის შემდეგ. ამ დროისთვის ქალის სისხლში შაქარი ნორმალურად უნდა დაბრუნდეს.
მაგრამ, სტატისტიკის თანახმად, ქალების 5-10% -ში, რომლებმაც მშობიარობა მიიღეს, შაქრის დონე არ ნორმალიზდება. ამ შემთხვევაში, საჭიროა სამედიცინო დახმარება, რომელიც არ უნდა იყოს უგულებელყოფილი, წინააღმდეგ შემთხვევაში, მარტივი ჰორმონალური აშლილობა შეიძლება გადაიზარდოს სერიოზულ განუკურნებელ დაავადებად.
ორსულობა პროვოკატორია?
ამერიკის დიაბეტით დაავადებულთა ასოციაციამ მოწმობს, რომ ორსულთა 7% -ს უვითარდება გესტაციური დიაბეტი. ზოგიერთ მათგანში მშობიარობის შემდეგ გლუკოზემია ნორმალურად ბრუნდება. 10-15 წლის შემდეგ 60% -ში ვლინდება დიაბეტის ტიპი 2 (T2DM).
გესტაცია მოქმედებს როგორც გლუკოზის მეტაბოლიზმის პროვოცირება. გესტაციური დიაბეტის განვითარების მექანიზმი უფრო ახლოს არის T2DM- სთან. ორსული ქალი ვითარდება ინსულინის წინააღმდეგობა შემდეგი ფაქტორების გავლენის ქვეშ:
- სტეროიდული ჰორმონების სინთეზი პლაცენტაში: ესტროგენი, პროგესტერონი, პლაცენტალური ლაქტოგენი,
- თირკმელზედა ჯირკვლის ქერქში კორტიზოლის ფორმირების ზრდა,
- ინსულინის მეტაბოლიზმის დარღვევა და მისი ეფექტების შემცირება ქსოვილებში,
- ინსულინის გაძლიერებული თირკმელების მეშვეობით,
- ინსულინაზას გააქტიურება პლაცენტაში (ფერმენტი, რომელიც ამცირებს ჰორმონს).

მდგომარეობა გაუარესდება იმ ქალებში, რომლებსაც აქვთ ფიზიოლოგიური წინააღმდეგობა ინსულინის მიმართ, რაც კლინიკურად არ გამოვლენილა. ეს ფაქტორები ზრდის ჰორმონის საჭიროებას, პანკრეასის ბეტა უჯრედები მას სინთეზირდება გაზრდილი რაოდენობით. თანდათანობით, ეს იწვევს მათ გაუარესებას და შენარჩუნებულ ჰიპერგლიკემიას - სისხლში გლუკოზის დონის მატებას.
ორსულობის დროს რა ტიპის დიაბეტია
ორსულობას თან ახლავს დიაბეტის სხვადასხვა ტიპები. პათოლოგიის კლასიფიკაცია პერიოდის მიხედვით, გულისხმობს ორ ფორმას:
- ორსულობის დაწყებამდე შაქრიანი დიაბეტი (ტიპი 1 დიაბეტი და ტიპი 2 დიაბეტი) არის წინამორბედი,
- გესტაციური დიაბეტი (GDM) ორსულ ქალებში.
GDM– სთვის აუცილებელი მკურნალობის გათვალისწინებით, არსებობს:
- დიეტის შეცვლა
- კომპენსირდება დიეტა თერაპიით და ინსულინით.
დიაბეტი შეიძლება იყოს კომპენსაციის და დეკომპენსაციის ეტაპზე. წინასწარი გესტაციური დიაბეტის სიმძიმე დამოკიდებულია იმაზე, რომ აუცილებელია მკურნალობის სხვადასხვა მეთოდების გამოყენება და გართულებების სიმძიმე.
ჰიპერგლიკემია, რომელიც ორსულობის დროს განვითარდა, ყოველთვის არ არის გესტაციური დიაბეტი. ზოგიერთ შემთხვევაში, ეს შეიძლება იყოს ტიპი 2 დიაბეტის გამოვლინება.
ვის ემუქრება ორსულობის დროს დიაბეტის განვითარება?
ჰორმონალური ცვლილებები, რომლებმაც შეიძლება შეაფერხონ ინსულინისა და გლუკოზის მეტაბოლიზმი, ხდება ყველა ორსულ ქალში. მაგრამ ყველა არ გადადის დიაბეტზე. ეს მოითხოვს გადამზიდველ ფაქტორებს:
- ჭარბი წონა ან ჭარბი წონა,
- გლუკოზის არსებული ტოლერანტობა,
- ორსულობის წინ შაქრის ეპიზოდები იზრდება,
- ტიპი 2 დიაბეტი ორსულ მშობლებში
- 35 წელზე მეტი ასაკის
- პოლიკისტოზური საკვერცხეების სინდრომი,
- გადაუდებელი შემთხვევების ისტორია, მშობიარობა,
- დაბადება ბავშვთა წარსულში, რომელიც წონაში 4 კგ-ზე მეტს აღწევს, ისევე როგორც ავადმყოფობამ.
მაგრამ რომელი ამ მიზეზებისგან გავლენას ახდენს პათოლოგიის განვითარებაზე უფრო დიდი ზომით, ბოლომდე არ არის ცნობილი.
რა არის გესტაციური დიაბეტი
GDM ითვლება პათოლოგიად, რომელიც განვითარდა ბავშვის ტარების შემდეგ 15-16 კვირის შემდეგ. თუ ჰიპერგლიკემია დიაგნოზირებულია ადრე, მაშინ არსებობს ლატენტური შაქრიანი დიაბეტი, რომელიც ორსულობამდეც არსებობდა. მაგრამ პიკური შემთხვევა აღინიშნება მე -3 ტრიმესტრში. ამ მდგომარეობის სინონიმია გესტაციური დიაბეტი.

ორსულობის დროს მანიფესტის დიაბეტი განსხვავდება გესტაციური დიაბეტისგან იმით, რომ ჰიპერგლიკემიის ერთი ეპიზოდის შემდეგ, შაქარი თანდათან იზრდება და სტაბილიზაციას არ ახდენს. დაავადების ეს ფორმა, დიდი ალბათობით, მშობიარობის შემდეგ გადადის 1 და 2 ტიპის დიაბეტში.
მომავალი ტაქტიკის დასადგენად, მშობიარობის შემდგომ პერიოდში მშობიარობის შემდგომი ყველა დედის მქონე დედები აქვთ გლუკოზის დონის განსაზღვრა. თუ ეს არ ნორმალიზდება, მაშინ შეიძლება ვივარაუდოთ, რომ ტიპის 1 ან ტიპი 2 დიაბეტი განვითარდა.
ნაყოფზე გავლენა და ბავშვის შედეგები
განვითარებადი ბავშვისთვის საშიშროება დამოკიდებულია პათოლოგიის კომპენსაციის ხარისხზე. ყველაზე მძიმე შედეგები შეინიშნება არაკომპენსური ფორმით. ნაყოფზე გავლენა გამოიხატება შემდეგში:
- ნაყოფის მალფორმაციები გლუკოზის მაღალი დონით ადრეულ ეტაპზე. მათი ფორმირება ენერგიის დეფიციტით არის განპირობებული. ადრეულ ეტაპზე ბავშვის პანკრეასი ჯერ კიდევ არ არის ჩამოყალიბებული, ამიტომ დედის ორგანო ორზე უნდა მუშაობდეს. მუშაობის დარღვევა იწვევს უჯრედების ენერგეტიკულ შიმშილს, მათი დაყოფის შეფერხებას და დეფექტების წარმოქმნას. ამ მდგომარეობაში შეიძლება ეჭვმიტანილი იყოს პოლიჰიდრამნიოზის არსებობით. უჯრედებში გლუკოზის არასაკმარისი მიღება ვლინდება ინტრაუტერიული ზრდის შეფერხებით, ბავშვის დაბალი წონით.
- გესტაციური შაქრიანი დიაბეტის ორსულ ქალებში შაქრის უკონტროლო დონე მე -2 და მე –3 ტრიმესტრში იწვევს შაქრიანი დიაბეტით დაავადებას. გლუკოზა კვეთს პლაცენტას შეუზღუდავი რაოდენობით, ჭარბი დეპონირდება ცხიმის სახით. თუ შინაგანი ინსულინის ჭარბი რაოდენობაა, ნაყოფის დაჩქარებული ზრდა ხდება, მაგრამ აღინიშნება სხეულის ნაწილების დისპროპორცია: დიდი მუცელი, მხრის სარტყელი, მცირე კიდურები. ასევე იზრდება გული და ღვიძლი.
- ინსულინის მაღალი კონცენტრაცია აფერხებს სურფაქტანტის წარმოებას - ნივთიერება, რომელიც მოიცავს ფილტვების ალვეოლს. ამიტომ, რესპირატორული დისტრესი შეიძლება მოხდეს დაბადების შემდეგ.
- ახალშობილის საშვილოსნოს ყელის შეკვრა ხელს უშლის ჭარბი გლუკოზის მიღებას, ბავშვის გლუკოზის კონცენტრაცია მკვეთრად ეცემა. მშობიარობის შემდეგ ჰიპოგლიკემია იწვევს ნევროლოგიურ დარღვევებს, გონებრივი განვითარების დარღვევას.
ასევე, გესტაციური დიაბეტის მქონე დედების მქონე ბავშვებისთვის დაბადებულ ბავშვებს აღენიშნებათ დაბადების ტრავმის, პერინატალური სიკვდილის, გულ-სისხლძარღვთა დაავადებების, სასუნთქი სისტემის პათოლოგიის, კალციუმის და მაგნიუმის მეტაბოლური დარღვევების და ნევროლოგიური გართულებების გაზრდილი რისკი.
რატომ არის მაღალი შაქარი საშიში ორსული ქალისთვის
GDM ან წინასწარ არსებული დიაბეტი ზრდის გვიან ტოქსიკოზის (გესტოზის) შესაძლებლობას, იგი ვლინდება სხვადასხვა ფორმით:
- ორსული ქალების წვეთი
- ნეფროპათია 1-3 გრადუსი,
- პრეეკლამფსია,
- ეკლამფსია.
ბოლო ორი პირობა მოითხოვს ჰოსპიტალიზაციას ინტენსიური თერაპიის განყოფილებაში, რეანიმაციასა და ნაადრევ მშობიარობაში.
იმუნური დარღვევები, რომლებიც თან ახლავს შაქრიან დიაბეტს, იწვევს სასქესო სისტემის სისტემის ინფექციებს - ცისტიტი, პიელონეფრიტი, აგრეთვე მორეციდივე ვულვოვაგინალური კანდიდოზი. ნებისმიერმა ინფექციამ შეიძლება გამოიწვიოს ბავშვის ინფექცია საშვილოსნოში ან მშობიარობის დროს.
ორსულობის დროს გესტაციური დიაბეტის ძირითადი ნიშნები
გესტაციური დიაბეტის სიმპტომები არ არის გამოხატული, დაავადება თანდათანობით ვითარდება. ორსულობის დროს ქალის ზოგიერთ ნიშანს აღენიშნება ნორმალური მდგომარეობის ცვლილებები:
- დაღლილობა, სისუსტე
- წყურვილი
- შარდვის გახშირება
- არასაკმარისი წონის მომატება გამოხატული მადა.
ხშირად ჰიპერგლიკემია არის შემთხვევითი აღმოჩენა სისხლში გლუკოზის სავალდებულო ტესტის დროს. ეს ემსახურება შემდგომი სიღრმისეული შემოწმების მითითებას.
დიაგნოზის მიზეზები, ლატენტური დიაბეტის ტესტები
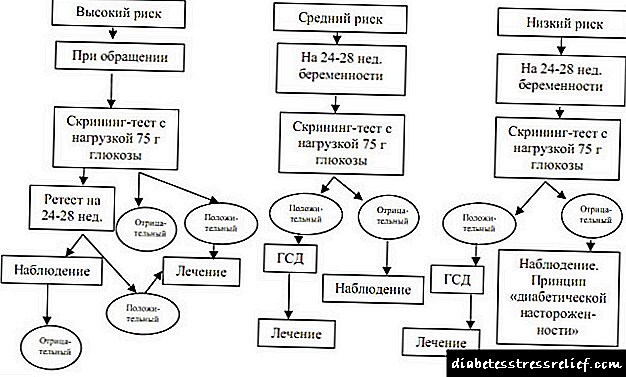
ჯანდაცვის სამინისტრომ დაადგინა სავალდებულო სისხლის შაქრის ტესტირების ვადა:
თუ არსებობს რისკ ფაქტორები, გლუკოზის ტოლერანტობის ტესტი ტარდება 26–28 კვირაში. თუ ორსულობის დროს დიაბეტის სიმპტომები გამოჩნდება, გლუკოზის ტესტირება მითითებულია.
ერთჯერადი ანალიზი, რომელიც გამოავლენს ჰიპერგლიკემიას, საკმარისი არ არის დიაგნოზის დასადგენად. კონტროლი საჭიროა რამდენიმე დღის შემდეგ. გარდა ამისა, განმეორებითი ჰიპერგლიკემიით, ენდოკრინოლოგის კონსულტაცია ინიშნება. ექიმი განსაზღვრავს გლუკოზის ტოლერანტობის ტესტის საჭიროებასა და დროზე. ჩვეულებრივ, ეს ხდება მინიმუმ 1 კვირის განმავლობაში, ფიქსირებული ჰიპერგლიკემიის შემდეგ. დიაგნოზის დასადასტურებლად ასევე მეორდება ტესტი.
შემდეგი ტესტის შედეგები GDM- ს შესახებ ამბობს:
- უზმოზე გლუკოზა, რომელიც აღემატება 5.8 მმოლ / ლ,
- გლუკოზის მიღებიდან ერთი საათის შემდეგ - 10 მმოლ / ლ ზემოთ,
- ორი საათის შემდეგ, 8 მმოლ / ლ ზემოთ.
გარდა ამისა, მითითებების მიხედვით, ტარდება კვლევები:
- გლიკოზირებული ჰემოგლობინი,
- შარდის ტესტი შაქრისთვის,
- ქოლესტერინის და ლიპიდური პროფილის,
- ბიოქიმიური სისხლის ტესტი,
- კოაგულოგრამა
- სისხლის ჰორმონები: პროგესტერონი, ესტროგენი, პლაცენტალური ლაქტოგენი, კორტიზოლი, ალფა-ფეტოპროტეინი,
- შარდის ანალიზი ნეჩიპოორენკოს, ზიმნიცკის, რეbergის ტესტის მიხედვით.
ორსულ ქალებს, რომლებსაც აქვთ წინამორბედი და გესტაციური დიაბეტი, აქვთ ნაყოფის ულტრაბგერა მე –2 ტრიმესტრიდან, პლაცენტისა და ჭიპის ტვინის გემების დოპლერომეტრია, რეგულარული CTG.
დიაბეტით დაავადებული ორსულთა მკურნალობა და მკურნალობა
ორსულობის კურსი არსებული დიაბეტით დამოკიდებულია ქალის მიერ თვითკონტროლის დონეზე და ჰიპერგლიკემიის კორექტირებაზე. მათ, ვისაც კონცენტრაციამდე ჰქონდა დიაბეტი, უნდა გაიარონ დიაბეტის სკოლა, სპეციალური კლასები, რომლებიც ასწავლიან მათ სწორად ჭამა, როგორ დამოუკიდებლად გააკონტროლონ თავიანთი გლუკოზის დონე.
მიუხედავად პათოლოგიის ტიპისა, ორსულ ქალებს სჭირდებათ შემდეგი დაკვირვება:
- გინეკოლოგთან ვიზიტი ყოველ 2 კვირაში გესტაციის დასაწყისში, ყოველკვირეულად - მეორე ნახევრიდან,
- ენდოკრინოლოგის კონსულტაციები 2 კვირაში ერთხელ, დეკომპენსირებული მდგომარეობით - კვირაში ერთხელ,
- თერაპევტის დაკვირვება - ყველა ტრიმესტრში, აგრეთვე ექსტრაგენიტალური პათოლოგიის გამოვლენაში,
- ოფთალმოლოგი - ყოველ ტრიმესტრში ერთხელ და მშობიარობის შემდეგ,
- ნევროლოგი - ორსულობის ორჯერ.
ორსულობის ქალის სავალდებულო ჰოსპიტალიზაცია გდმპ ორსულთათვის თერაპიის შესამოწმებლად და კორექტირებისთვის არის გათვალისწინებული:
- 1 ჯერ - პირველ ტრიმესტრში ან პათოლოგიის დიაგნოზში,
- 2 ჯერ - 19-20 კვირაში მდგომარეობის გამოსწორების მიზნით, განსაზღვრეთ მკურნალობის რეჟიმის შეცვლის აუცილებლობა,
- 3 ჯერ - ტიპი 1 და 2 ტიპის დიაბეტით - 35 კვირის განმავლობაში, GDM - 36 კვირაში, მშობიარობისთვის მოსამზადებლად და მშობიარობის მეთოდის არჩევისთვის.
ჰოსპიტალში, კვლევების სიხშირე, ტესტების ჩამონათვალი და კვლევის სიხშირე განისაზღვრება ინდივიდუალურად. ყოველდღიური მონიტორინგი მოითხოვს შარდის ტესტს შაქრის, სისხლში გლუკოზის და არტერიული წნევის კონტროლისთვის.
ინსულინის ინექციების საჭიროება განისაზღვრება ინდივიდუალურად. GDM– ს ყველა შემთხვევა არ მოითხოვს ამ მიდგომას; ზოგისთვის საკმარისია თერაპიული დიეტა.
ინსულინის თერაპიის დაწყების ნიშნებია სისხლში შაქრის შემდეგი მაჩვენებლები:
- სისხლში გლუკოზის უზმოზე მიღება დიეტაზე მეტი 5.0 მმოლ / ლ,
- საათის შემდეგ ჭამა 7,8 მმოლ / ლ ზემოთ,
- 2 საათის შემდეგ, გლიკემია 6.7 მმოლ / ლ ზემოთ.
ყურადღება! ორსულ და მეძუძურ ქალებს ეკრძალებათ შაქრის შემამცირებელი ნებისმიერი წამლის გამოყენება, გარდა ინსულინისა! გრძელი მოქმედების ინსულინები არ გამოიყენება.
თერაპიის საფუძველია ინსულინის პრეპარატები მოკლე და ულტრასორტული მოქმედებით. ტიპი 1 დიაბეტის დროს ტარდება ძირითადი ბოლუსური თერაპია. ტიპი 2 დიაბეტისა და GDM– ისთვის შესაძლებელია აგრეთვე ტრადიციული სქემის გამოყენება, მაგრამ გარკვეული ინდივიდუალური კორექტირებით, რომლებიც ენდოკრინოლოგი განსაზღვრავს.
ორსულ ქალებში, რომელთაც ჰიპოგლიკემიის ცუდი კონტროლი აქვთ, ინსულინის ტუმბოები შეიძლება გამოყენებულ იქნას, რაც ამარტივებს ჰორმონის მიღებას.
ორსულობის დროს გესტაციური დიაბეტისთვის დიეტა
ორსული ქალის GDM– ით კვება უნდა შეესაბამებოდეს შემდეგ პრინციპებს:
- ხშირად და ცოტათი. უმჯობესია გავაკეთოთ 3 ძირითადი კვება და 2-3 პატარა საჭმლის მიღება.
- რთული ნახშირწყლების რაოდენობაა დაახლოებით 40%, ცილა - 30-60%, ცხიმები 30%.
- სვამს მინიმუმ 1.5 ლიტრი სითხე.
- ბოჭკოს რაოდენობის გაზრდა - მას შეუძლია ნაწლავიდან გლუკოზის შეწოვა და მისი ამოღება.
რა არის დიაბეტი?

გვ, ბლოკტოტი 4,0,0,0,0,0 ->
შაქრიანი დიაბეტი არის ენდოკრინული დაავადება, რომელსაც გამოხატული დარღვევა აქვს ნახშირწყლების მეტაბოლიზმის პირველ რიგში. მისი მთავარი პათოგენეტიკური მექანიზმი ინსულინის აბსოლუტური ან ფარდობითი უკმარისობაა - პანკრეასის სპეციალური უჯრედების მიერ წარმოებული ჰორმონი.
გვ, ბლოკტოტი 5,0,0,0,0 ->
ინსულინის დეფიციტის საფუძველი შეიძლება იყოს:
გვ, ბლოკტოტი 6.0,0,0,0,0 ->
- კუჭქვეშა ჯირკვალში ლანგრანების კუნძულების β – უჯრედების რაოდენობის შემცირება, ინსულინის სეკრეციაზე პასუხისმგებლობა,
- არააქტიური პროვინსულინის სექსუალურ აქტიურ ჰორმონად გადაქცევის პროცესის დარღვევა,
- ინსულინის პათოლოგიური მოლეკულის სინთეზი შეცვლილი ამინომჟავების თანმიმდევრობით და შემცირებული აქტივობით,
- ფიჭური რეცეპტორების მგრძნობელობის ცვლილება ინსულინის მიმართ,
- გაიზარდა ჰორმონების წარმოება, რომელთა მოქმედება ეწინააღმდეგება ინსულინის ეფექტს,
- პანკრეასის მიერ წარმოებული ჰორმონის დონეზე მიწოდებული გლუკოზის ოდენობის შეუსაბამობა.
ინსულინის მოქმედება ნახშირწყლების მეტაბოლიზმზე განპირობებულია ინსულინზე დამოკიდებულ ქსოვილებში სპეციფიკური გლიკოპროტეინების რეცეპტორების არსებობით. მათი გააქტიურება და შემდგომი სტრუქტურული ტრანსფორმაცია იწვევს გლუკოზის ტრანსპორტში უჯრედებში მომატებას, სისხლში შაქრის დაქვეითების დაქვეითების შემცირებით. ასევე, ინსულინის მოქმედებით, სტიმულირებულია როგორც გლუკოზის გამოყენება, ენერგიის განთავისუფლებით (გლიკოლიზის პროცესი) და მისი დაგროვება ქსოვილებში გლიკოგენის ფორმით. ამ შემთხვევაში მთავარი დეპო არის ღვიძლის და ჩონჩხის კუნთები. გლუკოგენის გლუკოზას გათავისუფლება ასევე ხდება ინსულინის გავლენის ქვეშ.
გვ, ბლოკტოტი 7,0,0,0,0 ->
ეს ჰორმონი გავლენას ახდენს ცხიმისა და ცილების მეტაბოლიზმზე. მას აქვს ანაბოლური მოქმედება, აფერხებს ცხიმების დაშლას (ლიპოლიზი) და ასტიმულირებს რნმ-სა და დნმ-ს ბიოსინთეზს ინსულინდამოკიდებულ ყველა უჯრედში. ამრიგად, ინსულინის დაბალი წარმოებით, მისი მოქმედების ცვლილებით ან ქსოვილების მგრძნობელობის დაქვეითებით, აღინიშნება მრავალმხრივი მეტაბოლური დარღვევები. მაგრამ დიაბეტის ძირითადი ნიშნებია ნახშირწყლების მეტაბოლიზმის ცვლილებები. ამავე დროს, სისხლში გლუკოზის ძირითადი დონის მატებაა და მისი კონცენტრაციის გადაჭარბებული მწვერვალის გამოყოფა ჭამის შემდეგ და შაქრის დატვირთვის შემდეგ.
გვ, ბლოკტოტი 8,0,0,0,0 ->
უკომპენსაციო შაქრიანი დიაბეტი იწვევს სისხლძარღვთა და ტროფიკულ დარღვევებს ყველა ქსოვილში. ამ შემთხვევაში, ინსულინის დამოუკიდებელი ორგანოებიც კი (თირკმელები, ტვინი, გული) განიცდიან. იცვლება ძირითადი ბიოლოგიური საიდუმლოების მჟავიანობა, რაც ხელს უწყობს საშოს, პირის ღრუს და ნაწლავების დისბიოზის განვითარებას. მცირდება კანისა და ლორწოვანი გარსების ბარიერი მოქმედება, ჩახშობილია იმუნური თავდაცვის ადგილობრივი ფაქტორების მოქმედება. შედეგად, შაქრიანი დიაბეტით, მნიშვნელოვნად იზრდება კანის და სასქესო სისტემის სისტემის ინფექციური და ანთებითი დაავადებების წარმოქმნის რისკი, ჩირქოვანი გართულებები და დაქვეითებული რეგენერაციის პროცესები.
გვ, ბლოკტოტი 9,0,0,0,0 ->
გვ, ბლოკტოტი 10,0,0,0,0 ->
დაავადების სახეები
დიაბეტის რამდენიმე სახეობაა. ისინი ერთმანეთისგან განსხვავდებიან ეტიოლოგიის, ინსულინის დეფიციტის პათოგენეტიკური მექანიზმების და კურსის ტიპების მიხედვით.
გვ, ბლოკტოტი 11,0,0,0,0 ->
- ტიპის 1 შაქრიანი დიაბეტი, ინსულინის აბსოლუტური დეფიციტით (ინსულინის საჭირო განუკურნებელი მდგომარეობა), ლანგრანსის კუნძულების უჯრედების გარდაცვალებით,
- ტიპი 2 შაქრიანი დიაბეტი, ხასიათდება ქსოვილების ინსულინრეზისტენტობით და ინსულინის სეკრეტით,
- გესტაციური შაქრიანი დიაბეტი, ჰიპერგლიკემიით, რომელიც პირველად გამოვლინდა ორსულობის დროს და, როგორც წესი, ქრება მშობიარობის შემდეგ,
- დიაბეტის სხვა ფორმები კომბინირებული ენდოკრინული დარღვევების გამო (ენდოკრინოპათიები) ან პანკრეასის დისფუნქცია ინფექციებით, ინტოქსიკაციებით, წამლების მოქმედებით, პანკრეატიტით, აუტოიმუნური პირობებით ან გენეტიკურად განსაზღვრული დაავადებებით.
ორსულმა ქალებმა უნდა განასხვავონ გესტაციური დიაბეტი და ადრე არსებული (წინამორბედი) დიაბეტის დეკომპენსაცია.
გვ, ბლოკტოტი 12,0,1,0,0 ->
გვ, ბლოკტოტი 13,0,0,0,0 ->
გესტაციური დიაბეტის მახასიათებლები
ორსულ ქალებში დიაბეტის განვითარების პათოლოგია რამდენიმე კომპონენტისგან შედგება. ყველაზე მნიშვნელოვან როლს ასრულებს ფუნქციური დისბალანსი ინსულინის ჰიპოგლიკემიური ეფექტისა და სხვა ჰორმონების ჯგუფის ჰიპერგლიკემიურ ეფექტს შორის. ქსოვილების ინსულინრეზისტენტობის თანდათანობითი გაზრდა აძლიერებს ფარდობითი ინსულინის უკმარისობის სურათს. და უმოქმედობა, წონის მომატება ცხიმოვანი ქსოვილის პროცენტული ზრდის შედეგად და საკვების მთლიანი კალორიული შემცველობის ხშირად აღნიშვნა მატება ხდება პროვოცირების ფაქტორებად.
გვ, ბლოკტოტი 14,0,0,0,0 ->
ორსულობის პერიოდში ენდოკრინული დარღვევების ფონზე არის ფიზიოლოგიური მეტაბოლური ცვლილებები. გესტაციის ადრეულ ეტაპზე, მეტაბოლიზმი გადაკეთებულია. შედეგად, ნაყოფისთვის გლუკოზის შეყვანის დაქვეითების მცირედი ნიშნის შემთხვევაში, ძირითადი ნახშირწყლების ენერგიის გაცვლის გზა სწრაფად გადადის სარეზერვო ლიპიდურზე. ამ დამცავ მექანიზმს ეწოდება სწრაფი შიმშილის ფენომენი. ეს უზრუნველყოფს გლუკოზის უწყვეტ ტრანსპორტირებას fetoplacental ბარიერის გასწვრივ, მაშინაც კი, როდესაც გლიკოგენის და სუბსტრატის შესაძლო რეზერვები დეპილაცია დედის ღვიძლში.
გვ, ბლოკტოტი 15,0,0,0,0 ->
ორსულობის დასაწყისში, ასეთი მეტაბოლური გადაკეთება საკმარისია განვითარებადი ბავშვის ენერგიის საჭიროებების დასაკმაყოფილებლად. შემდგომში, ინსულინის წინააღმდეგობის დასაძლევად ვითარდება ლაგერგანების კუნძულების β – უჯრედების ჰიპერტროფია და მათი ფუნქციური აქტივობის ზრდა. წარმოებული ინსულინის ოდენობის ზრდა ანაზღაურდება მისი განადგურების დაჩქარებით, თირკმელების ფუნქციის გაზრდის და პლაცენტალური ინსულინაზის გააქტიურების გამო. მაგრამ ორსულობის მეორე ტრიმესტრში უკვე მომწიფებული პლაცენტი იწყებს ენდოკრინული ფუნქციის შესრულებას, რამაც შეიძლება გავლენა იქონიოს ნახშირწყლების მეტაბოლიზმზე.
გვ, ბლოკტოტი 16,0,0,0,0 ->
ინსულინის ანტაგონისტები არიან პლაცენტის სინთეზირებული სტეროიდული და სტეროიდული მსგავსი ჰორმონები (პროგესტერონი და პლაცენტალური ლაქტოგენი), ესტროგენები და კორტიზოლი, რომლებიც გამოიყოფა დედის თირკმელზედა ჯირკვლების მიერ. ისინი მიიჩნევა, რომ პოტენციურად დიაბეოგენურია, ყველაზე დიდი გავლენა აქვთ ფეტოპლაცენტალურ ჰორმონებს. მათი კონცენტრაცია იწყება გესტაციის 16-18 კვირის შემდეგ. და, როგორც წესი, მე -20 კვირის განმავლობაში ორსული ქალი, რომელსაც აქვს შედარებითი ინსულტის უკმარისობა, ჩნდება გესტაციური დიაბეტის პირველი ლაბორატორიული ნიშნები. ყველაზე ხშირად, დაავადება გამოვლენილია 24-28 კვირაში, და ქალმა შეიძლება არ მიიღოს ჩივილები.
გვ, ბლოკტოტი 17,0,0,0,0,0 ->
ზოგჯერ, მხოლოდ გლუკოზის ტოლერანტობის ცვლილებაა დიაგნოზირებული, რომელიც ითვლება პრაბიტაბად. ამ შემთხვევაში, ინსულინის დეფიციტი ვლინდება მხოლოდ საკვებიდან ნახშირწყლების ჭარბი მიღებით და სხვა პროვოცირებად მომენტებით.
გვ, ბლოკტოტი 18,0,0,0,0 ->
არსებული მონაცემებით, ორსული ქალების დიაბეტი არ ახლავს პანკრეასის უჯრედების სიკვდილს ან ინსულინის მოლეკულის ცვლილებას. სწორედ ამიტომ, ენდოკრინული დარღვევები, რომლებიც გვხვდება ქალებში, შექცევადია და ყველაზე ხშირად ისინი მშობიარობიდან მალევე ჩერდებიან.
გვ, ბლოკტოტი 19,0,0,0,0 ->
გვ, ბლოკტოტი 20,0,0,0,0 ->
გვ, ბლოკტოტი 21,0,0,0,0 ->
რა არის გესტაციური დიაბეტი ბავშვისთვის საშიში?
როდესაც ორსულ ქალში გესტაციური დიაბეტი გამოვლენილია, ყოველთვის ჩნდება კითხვები: რა გავლენა აქვს მასზე ბავშვზე და არის თუ არა მკურნალობა ნამდვილად აუცილებელი. მართლაც, ყველაზე ხშირად ეს დაავადება არ წარმოადგენს უშუალო საფრთხეს მოლოდინის დედის სიცოცხლეზე და მნიშვნელოვნად არ ცვლის მის კეთილდღეობას. მაგრამ მკურნალობა აუცილებელია, პირველ რიგში, ორსულობის პერინატალური და სამეანო გართულებების თავიდან ასაცილებლად.
გვ, ბლოკტოტი 22,0,0,0,0 ->
შაქრიანი დიაბეტი იწვევს დედის ქსოვილებში მიკროცირკულაციის დარღვევას. მცირე გემების სპაზმს თან ახლავს მათში ენდოთელიუმის დაზიანება, ლიპიდების პეროქსიდაციის გააქტიურება და ქრონიკული DIC– ის პროვოცირება. ეს ყველაფერი ხელს უწყობს ნაყოფის ჰიპოქსიის მქონე ქრონიკული ფეტოპლაცენტალური უკმარისობას.
გვ, ბლოკტოტი 23,0,0,0,0 ->
გლუკოზის გადაჭარბებული მიღება ბავშვისთვის ასევე არ არის უვნებელი ფენომენი. ყოველივე ამის შემდეგ, მისი პანკრეასი ჯერ კიდევ არ გამოიმუშავებს ჰორმონის საჭირო რაოდენობას, ხოლო დედის ინსულინი არ შეაღწევს ფეტოპლაცენტალურ ბარიერში. და გლუკოზის დაუსაბუთებელი დონე იწვევს დისცირკულატორულ და მეტაბოლურ დარღვევებს. მეორადი ჰიპერლიპიდემია ხდება უჯრედის მემბრანებში სტრუქტურული და ფუნქციური ცვლილებების მიზეზი, ამძაფრებს ნაყოფის ქსოვილების ჰიპოქსიას.
გვ, ბლოკტოტი 24,0,0,0,0 ->
ბავშვში ჰიპერგლიკემია იწვევს პანკრეასის β – უჯრედების ჰიპერტროფიას ან მათ ადრეულ დაშლას. შედეგად, ახალშობილმა შეიძლება განიცადოს ნახშირწყლების მეტაბოლიზმის მძიმე დარღვევები, კრიტიკული სიცოცხლისთვის საშიში პირობებით. თუ გესტაციური დიაბეტი არ არის გამოსწორებული ორსულობის მე –3 ტრიმესტრშიც კი, ნაყოფს უვითარდება მაკროსომია (სხეულის დიდი წონა) დისპლასტიკური სიმსუქნით, სპლენიტითა და ჰეპტომეგალიით. გარდა ამისა, რესპირატორული, გულ-სისხლძარღვთა და საჭმლის მომნელებელი სისტემების უმწიფარობა ყველაზე ხშირად აღინიშნება დაბადების დროს. ეს ყველაფერი დიაბეტურ ფეტოპათიას ეხება.
გვ, ბლოკტოტი 25,1,0,0,0 ->
გესტაციური დიაბეტის ძირითადი გართულებები მოიცავს:
გვ, ბლოკტოტი 26,0,0,0,0 ->
- ნაყოფის ჰიპოქსია ინტრაუტერიული ზრდის შეფერხებით,
- ნაადრევი მშობიარობა
- ნაყოფის გარდაცვალება,
- ახალშობილთა მაღალი სიკვდილიანობა გესტაციური დიაბეტის მქონე ქალებში დაბადებულ ბავშვებში,
- მაკროსომია, რომელიც იწვევს მშობიარობის გართულებულ კურსს და ზრდის ბავშვში მშობიარობის დაზიანების რისკს (კოლაბონის მოტეხილობა, ერბის დამბლა, ფენოვანი დამბლა, თავის ქალისა და საშვილოსნოს ყელის ხერხემლის ხერხემლის ტრავმა) და დედის დაბადების არხის დაზიანება.
- ფეხმძიმობისას პრეეკლამფსია, პრეეკლამფსია და ეკლამფსია.
- ორსულობის დროს საშარდე გზების ინფექციების განმეორება,
- ლორწოვანი გარსების სოკოვანი დაზიანება (სასქესო ორგანოების ჩათვლით).
ზოგიერთი ექიმი გესტაციური დიაბეტის გართულებებს უწოდებს, როგორც ადრეულ სტადიაზე სპონტანურ აბორტს. მაგრამ, სავარაუდოდ, ორსულობის მიზეზი არის, რომ ადრე დიაგნოზირებული არ არის დიაგნოზირებული წინასწარი გესტაციური დიაბეტის დეკომპენსაცია.
გვ, ბლოკტოტი 27,0,0,0,0 ->
გვ, ბლოკტოტი 28,0,0,0,0 ->
სიმპტომები და დიაგნოზი
ორსული დიაბეტით დაავადებულ ორსულებს იშვიათად აქვთ პრეტენზია სპეციფიკური დაავადების შესახებ. ტიპიური სიმპტომები, როგორც წესი, რბილია, ხოლო ქალები ჩვეულებრივ თვლიან მე –2 და მე –3 ტრიმესტრების ფიზიოლოგიურ გამოვლინებებს. დისურია, წყურვილი, ქავილი კანი, არასაკმარისი წონის მომატება შეიძლება მოხდეს არა მხოლოდ გესტაციური დიაბეტის დროს. აქედან გამომდინარე, ამ დაავადების დიაგნოზირებისას მთავარია ლაბორატორიული ტესტები. და სამეანო ულტრაბგერა ხელს უწყობს პლაცენტარული უკმარისობის სიმძიმის გარკვევას და ნაყოფის განვითარების პათოლოგიის ნიშნები.
გვ, ბლოკტოტი 29,0,0,0,0 ->
სკრინინგის კვლევაა ორსული ქალის სისხლში გლუკოზის დონის დასადგენად ცარიელ კუჭზე. იგი ტარდება რეგულარულად, გესტაციის მე -20 კვირიდან. გლიკემიის ბარიერი ინდიკატორების მიღების შემდეგ, ინიშნება ტესტი გლუკოზის ტოლერანტობის დასადგენად. ხოლო გესტაციური დიაბეტის განვითარების მაღალი რისკის ჯგუფის ორსულ ქალებში მიზანშეწონილია ასეთი ტესტის ჩატარება პირველივე გამოჩენაზე მიღებაზე და ისევ 24-28 კვირის განმავლობაში, თუნდაც ნორმალური სამარხვო გლუკოზით.
გვ, ბლოკტოტი 30,0,0,0,0 ->
გლიკემია 7 მმოლ / ლდან ცარიელ კუჭზე მთელ კაპილარულ სისხლში ან ვენური პლაზმაში ცარიელი კუჭზე 6 მმოლ / ლ-დან, გესტაციური დიაბეტის დიაგნოზირებული საიმედო ლაბორატორიული პარამეტრია. ასევე დაავადების ნიშანია ჰიპერგლიკემიის გამოვლენა 11.1 მმოლ / ლ ზემოთ, შემთხვევითი გაზომვით დღის განმავლობაში.
გვ, ბლოკტოტი 31,0,0,0,0 ->
გლუკოზის ტოლერანტობის ტესტის ჩატარება (გლუკოზის ტოლერანტობის ტესტი) მოითხოვს პირობების ფრთხილად დაცვას. 3 დღის განმავლობაში ქალმა უნდა დაიცვას მისი ჩვეულებრივი დიეტა და ფიზიკური დატვირთვა, დიაბეტისთვის რეკომენდებული შეზღუდვების გარეშე. ტესტის წინა დღეს სადილი უნდა შეიცავდეს 30-50 გრ ნახშირწყლებს. ანალიზი ხორციელდება მკაცრად ცარიელ კუჭზე, 12-14 საათის განმავლობაში უზმოზე. ტესტის დროს, მოწევა, ნებისმიერი მედიკამენტების მიღება, ფიზიკური დატვირთვა (მათ შორის კიბეებზე ასვლა), საკვები და სასმელი გამორიცხულია.
გვ, ბლოკტოტი 32,0,0,0,0 ->
პირველი ტესტი არის სისხლი სამარხვო. ამის შემდეგ ორსულ ქალს ეძლევა სასმელი ახლად მომზადებული გლუკოზის ხსნარით (75 გრ მშრალი ნივთიერება 300 მლ წყალში). გლიკემიის დინამიკის შესაფასებლად და მისი ფარული მწვერვალების იდენტიფიცირებისთვის, განმეორებითი ნიმუშების მიღება სასურველია ყოველ 30 წუთში. მაგრამ ხშირად მხოლოდ სისხლში გლუკოზის დონე განისაზღვრება, ტესტის ხსნარის მიღებიდან 2 საათის შემდეგ.
გვ, ბლოკტოტი 33,0,0,0,0 ->
ჩვეულებრივ, შაქრის დატვირთვიდან 2 საათის შემდეგ, გლიკემია უნდა იყოს არაუმეტეს 7.8 მმოლ / ლ. ტოლერანტობის დაქვეითება აღინიშნება 7.8-10.9 მმოლ / ლ კურსით. გესტაციური დიაბეტით დიაგნოზირებულია 11.0 მმოლ / ლ შედეგი.
გვ, ბლოკტოტი 34,0,0,0,0 ->
გესტაციური შაქრიანი დიაბეტის დიაგნოზირება არ შეიძლება დაფუძნდეს შარდში გლუკოზის დადგენაზე (გლუკოზურია) ან გლუკოზის დონის გაზომვა სახლის სისხლში გლუკოზის მრიცხველებით ტესტის ზოლებით. მხოლოდ სტანდარტიზებულ ლაბორატორიულ სისხლის ტესტებს შეუძლიათ დაადასტურონ ან გამორიცხონ ეს დაავადება.
გვ, ბლოკტოტი 35,0,0,0,0 ->
სკრინინგის და დიაგნოსტიკის ალგორითმი GSD- სთვის
გვ, ბლოკტოტი 36,0,0,0,0 ->
ინსულინის თერაპია
აუცილებელია გლუკოზების დონის პერიფერიულ ვენურ სისხლში გლუკოზის დონის თვითკონტროლირება. ორსული ქალი საკუთარ თავზე ატარებს ანალიზს ცარიელ კუჭზე და ჭამიდან 1-2 საათის შემდეგ, ჩამოწერს მონაცემებს საკვების კალორიულ მიღებასთან ერთად სპეციალურ რუბრიკაში.
გვ, ბლოკტოტი 38,0,0,0,0 ->
თუ გესტაციური დიაბეტით დაავადებული ჰიპოკალორიული დიეტა არ იწვევს გლიკემიის ნორმალიზებას, ექიმი გადაწყვეტს ინსულინთერაპიის დანიშვნას. ამავდროულად, მოკლე და ულტრასორტული მოქმედების ინსულინები ინიშნება მრავალჯერადი ინექციის რეჟიმით, თითოეული კვების კალორიული შინაარსისა და გლუკოზის დონის გათვალისწინებით.ზოგჯერ დამატებით გამოიყენება ინსულინები, რომელთა მოქმედების საშუალო ხანგრძლივობაა. ყოველი დანიშვნის დროს ექიმი რეგულირდება მკურნალობის რეჟიმის გათვალისწინებით, თვითმმართველობის მონიტორინგის მონაცემების, ნაყოფის დინამიკისა და დიაბეტური ფეტოპათიის ულტრაბგერითი ნიშნების გათვალისწინებით.
გვ, ბლოკტოტი 39,0,0,0,0 ->
გვ, ბლოკტოტი 40,0,0,0,0 ->
ინსულინის ინექციები ხორციელდება კანქვეშა სპეციალური შპრიცებით. ყველაზე ხშირად, ქალს ამისათვის გარე დახმარება არ ჭირდება, ტრენინგი ტარდება ენდოკრინოლოგის ან დიაბეტის სკოლის თანამშრომლების მიერ. თუ ინსულინის საჭირო სადღეღამისო დოზა აღემატება 100 ერთეულს, შეიძლება გადაწყდეს მუდმივი კანქვეშა ინსულინის ტუმბოს დაყენება. ორსულობის დროს ორალური ჰიპოგლიკემიური პრეპარატების გამოყენება აკრძალულია.
გვ, ბლოკტოტი 41,0,0,0,0 ->
როგორც დამხმარე თერაპია, მედიკამენტები შეიძლება გამოყენებულ იქნას მიკროცირკულაციის გასაუმჯობესებლად და პლაცენტარული უკმარისობის, ჰოფიტოლის, ვიტამინების სამკურნალოდ.
გვ, ბლოკტოტი 42,0,0,0,0 ->

გვ, ბლოკტოტი 43,0,0,0,0 ->
გვ, ბლოკტოტი 44,0,0,0,0 ->
გესტაციური დიაბეტისთვის კვება
ორსულობის დროს დიეტური თერაპია არის დიაბეტის მკურნალობის ძირითადი საფუძველი და გლუკოზის ტოლერანტობა. ეს ითვალისწინებს ქალის სხეულის წონას და ფიზიკურ აქტივობას. დიეტურ რეკომენდაციებში შედის დიეტის კორექტირება, საკვების შემადგენლობა და მისი კალორიული შემცველობა. ორსული ქალის მენიუს გესტაციური დიაბეტით, დამატებით, უნდა უზრუნველყოს აუცილებელი საკვები ნივთიერებების და ვიტამინების მიწოდება და კუჭ-ნაწლავის ტრაქტის ნორმალიზებაში. 3 მთავარ კერძს შორის საჭიროა საჭმლის საჭმლის მოწყობა, ხოლო მთავარი კალორიული შემცველობა დღის პირველ ნახევარში უნდა იყოს. მაგრამ ღამის ძილის წინ ბოლო საჭმლის შემადგენლობაში ასევე უნდა შევიდეს ნახშირწყლები 15-30 გ-ის ოდენობით.
გვ, ბლოკტოტი 45,0,0,0,0 ->
რა ვჭამო ორსული დიაბეტით? ეს არის უცხიმო ჯიშების ფრინველის, ხორცი და თევზი, ბოჭკოვანი მდიდარი საკვები (ბოსტნეული, პარკოსნები და მარცვლეული), მწვანილი, უცხიმო რძის და მჟავე რძემჟავა პროდუქტები, კვერცხი, მცენარეული ზეთები, თხილი. იმის დასადგენად, თუ რა სახის ხილი შეიძლება შევიდეს დიეტაში, თქვენ უნდა შეაფასოთ სისხლში გლუკოზის დონის მატება, მათი მიღებიდან მალევე. ჩვეულებრივ ნებადართულია ვაშლი, მსხალი, ბროწეული, ციტრუსის ხილი, ატამი. მისაღებია მოხმარებული სუფთა ანანასის მცირე რაოდენობით ან ანანასის წვენი, დამატებული შაქრის გარეშე. მაგრამ უმჯობესია მენიუდან გამოვრიცხოთ ბანანი და ყურძენი, ისინი შეიცავს საჭმლის მომნელებელ ნახშირწყლებს და ხელს უწყობენ გლიკემიის სწრაფ პიკ ზრდას.
გვ, ბლოკტოტი 46,0,0,0,0 ->
გვ, ბლოკტოტი 47,0,0,0,0 ->
მშობიარობა და პროგნოზი
გესტაციური დიაბეტის დროს მშობიარობა შეიძლება ბუნებრივი იყოს ან საკეისრო კვეთით. ტაქტიკა დამოკიდებულია ნაყოფის მოსალოდნელ წონაზე, დედის მენჯის პარამეტრებზე, დაავადების კომპენსაციის ხარისხზე.
გვ, ბლოკტოტი 48,0,0,0,0 ->
დამოუკიდებელი შობადობისას, გლუკოზის დონის მონიტორინგი ხდება ყოველ 2 საათში, ასევე ჰიპოგლიკემიური და ჰიპოგლიკემიური მდგომარეობის ტენდენციით, ყოველ საათში. თუ ქალი ორსულობის დროს ინსულინთერაპიაზე იმყოფებოდა, პრეპარატი ინიშნება მშობიარობის დროს ინფუზიატთან ერთად. თუ მისთვის დიეტა თერაპია საკმარისი იყო, ინსულინის გამოყენების შესახებ გადაწყვეტილება მიიღება გლიკემიის დონის შესაბამისად. საკეისრო კვეთით, აუცილებელია გლიკემიური მონიტორინგი ოპერაციამდე, ბავშვის ამოღებამდე, პლაცენტის ამოღების შემდეგ, შემდეგ კი ყოველ 2 საათში.
გვ, ბლოკტოტი 49,0,0,0,0 -> პ, ბლოკკოტი 50,0,0,0,1 ->
გესტაციური დიაბეტის დროული გამოვლენით და ორსულობის დროს დაავადების სტაბილური კომპენსაციის მიღწევით, დედისა და ბავშვისთვის პროგნოზი ხელსაყრელია. მიუხედავად ამისა, ახალშობილები რისკის ქვეშ არიან ჩვილების სიკვდილიანობით და საჭიროებენ ახლო დაკვირვებას ნეონატოლოგისა და პედიატრის მიერ. მაგრამ ქალისთვის, ორსული დიაბეტის შედეგები შეიძლება გამოწვეული იყოს წარმატებით მშობიარობიდან რამოდენიმე წლის შემდეგ, ტიპი 2 დიაბეტის ან პრედიაბეტის სახით.
როგორ წარმოიქმნება გესტაციური დიაბეტი?
არ არსებობს ცალსახა მოსაზრებები იმის შესახებ, თუ რატომ ვითარდება დიაბეტი ბავშვის ტარების დროს. ითვლება, რომ ამაში მთავარ როლს ასრულებენ ქალის სხეულის რესტრუქტურიზაცია, რაც დაკავშირებულია ნაყოფის სიცოცხლის შენარჩუნებისა და განვითარების აუცილებლობასთან.

ორსულობის დროს გესტაციური დიაბეტი მოითხოვს მკაცრ დიეტას.
ამ პერიოდის განმავლობაში ბავშვი იკვებება პლაცენტასთან. ეს სხეული აწარმოებს ჰორმონებს, რაც ხელს უწყობს ნაყოფის ზრდას და განვითარებას, ისევე როგორც ბლოკავს ინსულინის მოქმედებას მოლოდინ დედაში. შედეგად, ყველა საკვები შაქრით მომარაგებული შაქარი არ იშლება. პანკრეასის არ შეუძლია მეტი ინსულინის გამომუშავება. ეს იწვევს ჰიპერგლიკემიის განვითარებას, რომელიც დიაბეტისთვის დამახასიათებელია.
GDM– ის რისკები განისაზღვრება ფაქტორებით:
- გაიზარდა სხეულის წონა
- გესტაციის დროს წონის მომატება ნორმალური მნიშვნელობების გადაჭარბებით
- 25 წელზე მეტი ასაკის
- GDM– ის არსებობა წინა ორსულობის დროს,
- დიაბეტი ახლო ნათესავებში.
ინსულინის დეფიციტის განვითარების ალბათობა განისაზღვრება არა მხოლოდ ამ პირობებით. არსებობს სხვა ფაქტორები, რომლებიც ხელს უწყობენ GDM– ის წარმოქმნას.
როგორ ხდება გესტაციური დიაბეტი
GDM- ის სიმპტომები არ განსხვავდება პირველი ან მეორე ტიპის შაქრიანი დიაბეტის გამოვლინებით. ამ მდგომარეობის არსებობის შესახებ შეიძლება ეჭვი შეიტანოთ შემდეგი ნიშნით:
- წონის სწრაფი მომატება აშკარა მიზეზით,
- მუდმივი წყურვილი
- შარდის გამომუშავების გაზრდა
- მადის დაქვეითება
- კეთილდღეობის ზოგადი გაუარესება.
როდესაც ეს სიმპტომები გამოჩნდება, ორსული ქალი უნდა დაუკავშირდეს ექიმს რაც შეიძლება მალე.
ორსულ ქალებში დიაბეტის დიაგნოზი
ქალები ბავშვის ტარების პერიოდში რეგულარულად უნდა გაიარონ შემოწმება, რომელიც მოიცავს სისხლში გლუკოზის დონის განსაზღვრას. განსაკუთრებით მნიშვნელოვანია ამ ანალიზის შედეგები 24-28 კვირის განმავლობაში. იმ პაციენტებისთვის, რომლებსაც აქვთ GDM– ის განვითარების მიდრეკილება, ექიმები დანიშნულებენ სისხლში შაქრის დამატებით დაუგეგმავ დონეს.
სისხლი იღება ცარიელ კუჭზე, რის შემდეგაც ქალს ეძლევა ჭიქა დაშაქრული წყალი. მეორედ რომ მიიღებენ სისხლს ერთი საათის შემდეგ. თუ სისხლში გლუკოზის დონე ამ ორ ტესტში აღემატება დასაშვებ მნიშვნელობებს, პაციენტს დიაგნოზირებულია გესტაციური დიაბეტით.
GDM– ის შესაძლო შედეგები
ამ მდგომარეობის დადგენისას აუცილებელია ზომების მიღება, რაც მიზნად ისახავს ჰიპერგლიკემიასთან ბრძოლას რაც შეიძლება მალე. წინააღმდეგ შემთხვევაში, ორსულ ქალში არაკორექტირებული დიაბეტით შეიძლება გამოიწვიოს შედეგები:
- 4 კგ-ზე მეტი სხეულის წონის მქონე ბავშვის დაბადება მაკროსომიაა. ამის გამო, მშობიარობა გაცილებით რთულია, არსებობს ტრავმის დიდი საფრთხე, რაც შეიძლება საჭირო გახდეს საკეისრო კვეთით.
- შრომის ნაადრევი დაწყება, ბავშვში რესპირატორული დისტრეს სინდრომის განვითარება, რომელიც ასოცირდება ნაადრევად სასუნთქი სისტემის არასაკმარისი განვითარებით.
- ჰიპოგლიკემია ბავშვის დაბადების შემდეგ.
- ორსულობის პერიოდში ქალებში პრემენსტრუირების და სხვა გართულებების განვითარების ალბათობის გაზრდა. ეს პირობები ასევე საფრთხეს უქმნის ნაყოფს.

გესტაციური დიაბეტის დიაგნოზირება ემყარება სისხლში შაქრის უზმოზე და ჭამის შემდეგ ანალიზს.
ჩამოთვლილი გართულებების თავიდან აცილება შესაძლებელია მხოლოდ დამსწრე ექიმის მითითებების შესაბამისად.
გესტაციური დიაბეტის მკურნალობა
ორსულ ქალში ჰიპერგლიკემიის კორექცია იწყება არა ნარკოლოგიური მეთოდებით:
- დიეტის დროს
- ვარჯიში
- სისხლში შაქრის კონტროლი.
დიეტა თერაპია მთავარი მიმართულებაა გესტაციური დიაბეტის მკურნალობისას. ეს გულისხმობს:
- ადვილად გამოჯანმრთელებული ნახშირწყლების დიეტისგან სრული გამორიცხვა - ტკბილეული, შაქარი, წვენები, თაფლი, ცომეული.
- დამატკბობლებზე უარი, მათ შორის ფრუქტოზას შემცველ პროდუქტებზე, რადგან ისინი ორსულობისა და ლაქტაციის პერიოდში აკრძალულია.
- ჭარბი წონა ქალები შეზღუდულია ცხიმების მიღებაში, მთლიანად უარყოფენ დამუშავებულ საკვებს, მაიონეზს და ძეხვს.
- ფრაქციული კვება - რეკომენდებულია საკვების მიღება მცირე ნაწილში დღეში 4-დან 6-ჯერ. არ უნდა დაიშვას შიმშილი.
ფიზიკური დატვირთვა ნებადართულია იმ პაციენტებს, რომლებსაც არ აქვთ უკუჩვენება. სისხლში შაქრის დონის ნორმალიზებისთვის, საკმარისია სუფთა ჰაერზე ყოველდღე სიარული 30 წუთის განმავლობაში, წყლის ტანვარჯიშის გაკეთება. აკრძალულია ვარჯიშები, რომლებიც ზრდის არტერიულ წნევას, რადგან ამან შეიძლება გამოიწვიოს საშვილოსნოს ჰიპერტონიულობა.
ამასთან, რეკომენდებულია დღიურის გაკეთება ყოველდღიურად, სადაც უნდა მიუთითოთ:
- სისხლში გლუკოზის დონე ჭამის წინ, ჭამის შემდეგ ერთი საათის განმავლობაში, დღეში. ასევე აუცილებელია ამ ინდიკატორის დარეგისტრირება ძილის წინ.
- კვება და საკვები მოხმარებული.
- სპეციალური ტესტის ზოლების თანდასწრებით - დილით განსაზღვრული შარდის კეტონების დონე.
- არტერიული წნევა დილით და საღამოს - ეს მაჩვენებელი არ უნდა აღემატებოდეს 130/80 მმ RT. ხელოვნება.
- ნაყოფის საავტომობილო მოქმედება.
- ქალის მასა.
ასეთი დღიურის შენარჩუნება დაგეხმარებათ ჯანმრთელობის მდგომარეობაში არსებული შესაძლო გადახრების თვალყურის დევნებაში, სიმპტომების დაწყებამდეც კი. ასევე აუცილებელია ექიმმა უკეთესად გააკონტროლოს ორსულობის კურსი.
არასამთავრობო წამლების არასაკმარისი ეფექტურობის შემთხვევაში, ქალი უნდა გამოცხადდეს ენდოკრინოლოგთან კონსულტაციისთვის. თუ სისხლში გლუკოზის მაღალი დონე შენარჩუნებულია, მითითებულია ინსულინის პრეპარატები. პრეპარატის სწორად შერჩეული დოზა უსაფრთხოა ქალებისთვის. ინსულინი არ გადალახავს პლაცენტას, ამიტომ ის ზიანს არ აყენებს ნაყოფს.
ადგილზე მიტანა GDM- ში
გესტაციური შაქრიანი დიაბეტის დიაგნოზის შემდეგ, თითოეული ქალი ირჩევს მშობიარობის ყველაზე შესაფერისი მეთოდს. საბოლოო გამოკვლევა ტარდება არა უგვიანეს 38 კვირისა, მისი შედეგების მიხედვით, ექიმი განსაზღვრავს მშობიარობის შესაძლო პერსპექტივებს.
GDM– ით, არ არის რეკომენდებული ორსულობის გახანგრძლივება 40 კვირაზე მეტი ხნის განმავლობაში. ეს მნიშვნელოვნად ზრდის გართულებების ალბათობას ბავშვისთვის, რადგან ამ დროს პლაცენტის რეზერვები მცირდება, ხოლო მისი რღვევა შეიძლება მოხდეს დაბადებისთანავე. ამ მიზეზით, 38-დან 40 კვირამდე პერიოდი მშობიარობისთვის ყველაზე ხელსაყრელ პერიოდად ითვლება.
რეკომენდაციები მშობიარობის შემდეგ
მშობიარობის შემდეგ ქალებმა GDM უნდა:
- თუ ინსულინის თერაპია ჩატარდა, გააუქმეთ იგი.
- დიეტა დაიცვას კიდევ ერთი თვე და ნახევარი.
- სისხლში გლუკოზის დონის მონიტორინგი დაბადებიდან სამი დღის განმავლობაში.
- მშობიარობიდან 6-12 კვირის განმავლობაში - გაიარეთ კონსულტაცია ენდოკრინოლოგთან, ჩაატარეთ დამატებითი გამოკვლევა ნახშირწყლების მეტაბოლიზმის შესაფასებლად.
გესტაციური შაქრიანი დიაბეტით დაავადებულმა ქალებმა უნდა მიიღონ ზომები შემდგომი ორსულობის დაგეგმვისას, ამ პათოლოგიური მდგომარეობის ხელახალი განვითარების ალბათობის შესამცირებლად.

GDM– ის მწვავე შედეგების თავიდან ასაცილებლად, ქალმა რეგულარულად უნდა აკონტროლოს მისი სისხლში გლუკოზის დონე.
ბავშვები, რომლებსაც GDM– ით დედები შეეძინათ, უფრო ხშირად განივითარდებათ ტიპი 2 დიაბეტი. ამიტომ, მთელი ცხოვრების განმავლობაში მათ უნდა დაიცვან დიეტა, რომელსაც შეიცავს შაქრის დაბალი შემცველობა, ენდოკრინოლოგის მიერ დაფიქსირებული.
ორსულ ქალებში დიაბეტის პროფილაქტიკა
იცოდეთ ინსულინის დეფიციტის განვითარების ხელშემწყობი ფაქტორების არსებობის შესახებ, შეგიძლიათ შეამციროთ ამ პათოლოგიური მდგომარეობის ალბათობა.
GDM– ის განვითარების თავიდან ასაცილებლად, ყველა ქალს ბავშვის გაჩენის პერიოდში რეკომენდებულია პროფილაქტიკური ზომების დაცვა:
- დიეტა, რომელიც გამორიცხავს ადვილად მოპოვებულ ნახშირწყლებს, ზღუდავს ცხიმების, მარილის გამოყენებას.
- სხეულის წონის ნორმალიზება - ამის გაკეთება მიზანშეწონილია ორსულობის წინ.
- რეგულარული ფიზიკური დატვირთვა, დადის სუფთა ჰაერზე.
- თუ გაქვთ დიაბეტით დაავადებული ნათესავები, წელიწადში ერთხელ აკონტროლეთ თქვენი სისხლი გლუკოზას უზმოზე და ჭამის შემდეგ.
გესტაციური შაქრიანი დიაბეტი არის დაავადება, რომელიც შეიძლება განვითარდეს მხოლოდ გესტაციის პერიოდში. ჰიპერგლიკემია საშიშია მრავალი გართულების განვითარებისთვის, როგორც დედისთვის, ასევე ნაყოფისთვის. აქედან გამომდინარე, მნიშვნელოვანია ზომების მიღება, რომლებიც მიზნად ისახავს სისხლში გლუკოზის დონის ნორმალიზებას. თუ დიეტა და სხვა წამლები არაეფექტურია, მითითებულია ინსულინის გამოყენება დამოკიდებულია მოხმარებული ნახშირწყლების რაოდენობით.
რა არის საშიში გესტაციური დიაბეტი ორსულობის დროს? GDM- ს დიაგნოზი და მკურნალობა.
ორსულობის დროს ქრონიკული დაავადებები შეიძლება გაუარესდეს ან შეიძლება გამოჩნდეს უცნობი პრობლემების ნიშნები. გესტაციური დიაბეტი შეიძლება იყოს პრობლემა.

ჯანმრთელობის მსოფლიო ორგანიზაციის კლასიფიკაციის თანახმად, ”გესტაციური დიაბეტი” არის ორსულობის დროს გამოვლენილი შაქრიანი დიაბეტი, ასევე გლუკოზის შემწყნარებლობის დარღვევა (სხეულის მიერ გლუკოზის აღქმა), რომელიც ასევე გამოვლენილია ამ პერიოდში. მისი მიზეზია უჯრედების დაქვეითებული მგრძნობელობა საკუთარი ინსულინის მიმართ (ინსულინის წინააღმდეგობა), რაც სისხლში ორსულობის ჰორმონების მაღალ შემცველობასთან არის დაკავშირებული. მშობიარობის შემდეგ, სისხლში შაქრის დონე ყველაზე ხშირად ნორმაზე ბრუნდება. ამასთან, ორსულობის დროს 1 და 2 ტიპის დიაბეტის განვითარების ალბათობა არ არის გამორიცხული. ამ დაავადებების დიაგნოზი ტარდება დაბადების შემდეგ.
მრავალჯერადი გამოკვლევის მონაცემების ანალიზისას, ექიმებმა დაასკვნეს, რომ გესტაციური დიაბეტით დაავადებული ორსული ქალების 50% -ზე მეტი მოგვიანებით ვითარდება შაქრიანი დიაბეტით, მოგვიანებით ცხოვრებაში.
რა არის რისკის ფაქტორები GDM– ის განვითარებისათვის?
- ჭარბი წონა, სიმსუქნე
- ნათესავი დიაბეტი უშუალო ოჯახში
- ორსული ასაკი 30 წელზე მეტი ხნის განმავლობაში
- დატვირთული სამეანო ისტორია:
- წინა ბავშვი დაიბადა 4000 გრამზე მეტი მასით
- GDM წინა ორსულობის დროს
- ქრონიკული miscarriage (ადრეული და გვიან miscarriages)
- პოლიჰიდრამნიოსი
- მშობიარობა
- წინა ბავშვებში ცუდი ცვლილებები
რა არის საშიში გესტაციური დიაბეტი?
გესტაციური დიაბეტი უმეტეს კლინიკურ სიტუაციებში ვითარდება გესტაციის 16-დან 32 კვირამდე. ნახშირწყლების მეტაბოლიზმის დარღვევები, რაც უფრო ადრე გამოვლენილია, როგორც წესი, საუბრობენ ადრე შეუმჩნეველი წინა გესტაციურ ("ორსულობამდე") დიაბეტზე.
რა თქმა უნდა, უმჯობესია გაეცნოთ ქრონიკულ დაავადებებს ორსულობის დაწყებამდე, შემდეგ კი შესაძლებელი იქნება მათი მაქსიმალური ანაზღაურება. ამ მიზეზით, ექიმები მკაცრად გირჩევენ ორსულობის დაგეგმვას. ორსულობისთვის მომზადების თვალსაზრისით, ქალი გაივლის ყველა ძირითად გამოკვლევას, მათ შორის დიაბეტის იდენტიფიკაციას. თუ ნახშირწყლების მეტაბოლიზმის დარღვევები გამოვლინდა, ექიმი დანიშნავს მკურნალობას, მისცემს რეკომენდაციებს, მომავალი ორსულობა უსაფრთხოდ გაგრძელდება, ხოლო ბავშვი ჯანმრთელად დაიბადება.
დიაბეტით გართულებული ორსულობის (როგორც გესტაციური, ისე მისი სხვა ფორმების) დროს ორსულობის მართვის მთავარი პირობაა გლუკოზის დონის შენარჩუნება ნორმალურ დიაპაზონში (3.5-5.5 მმოლ / ლ). წინააღმდეგ შემთხვევაში, დედა და ბავშვი ძალიან რთულ პირობებში არიან.
რა ემუქრება დედას? შესაძლებელია ნაადრევი დაბადება და მშობიარობა. გესტოზის განვითარების მაღალი რისკი (შაქრიანი დიაბეტით ვითარდება უფრო ხშირად და უფრო ადრე - 30 კვირამდე), ჰიდრამნიონი, და შესაბამისად, ფეტოპლაცენტალური უკმარისობა და ნაყოფის უკმარისობა. დიაბეტური კეტოაციდოზის შესაძლო განვითარება (მდგომარეობა, რომელშიც აღინიშნება გლუკოზას მკვეთრი მატება და სისხლში კეტონის ორგანოების კონცენტრაცია), სასქესო ტრაქტის ინფექციები, რომლებიც 2-ჯერ უფრო ხშირად აღირიცხება და იწვევს ნაყოფის ინფექციას და ნაადრევად დაბადებას. ასევე შესაძლებელია მიკროანგიოპათიის მიმდინარეობა პროგრესირებადი დაქვეითებული მხედველობის დარღვევით, თირკმელების ფუნქციის დარღვევით, სისხლის მიმოქცევის დაქვეითებით, პლაცენტის გემებში და სხვა. ქალმა შეიძლება გამოიწვიოს მშობიარობის სისუსტე, რომელიც კლინიკურად ვიწრო მენჯის და დიდი ნაყოფის ერთად, საკეისრო კვეთით მშობიარობის გარდაუვალს გახდის. დიაბეტის მქონე ქალებში, მშობიარობის შემდგომ პერიოდში ინფექციური გართულებები უფრო ხშირია.
საფრთხეები ბავშვისთვის
ნახშირწყლების მეტაბოლიზმის თვისებები დედასა და შვილს შორის ისეთია, რომ ნაყოფი დედისგან იღებს გლუკოზას, მაგრამ არ იღებს ინსულინს.ამრიგად, ჰიპერგლიკემია (ჭარბი გლუკოზა), განსაკუთრებით პირველ ტრიმესტრში, როდესაც ნაყოფს ჯერ კიდევ არ აქვს საკუთარი ინსულინი, პროვოცირებას ახდენს ნაყოფის სხვადასხვა დეფორმაციის განვითარებაზე. . 12 კვირის შემდეგ, როდესაც მომავალი ბავშვის სხეული ავითარებს თავის ინსულინს, ვითარდება ჰიპერინსულინემია, რომელიც საფრთხეს უქმნის მშობიარობის დროს ასფიქსიისა და დაზიანებების განვითარებას, სუნთქვის დისტრესს (რესპირატორული დისტრეს სინდრომი) და ახალშობილთა ჰიპოგლიკემიური მდგომარეობები.
არსებობს გზა ამ სირთულეების თავიდან ასაცილებლად? დიახ მთავარია პრობლემის შესახებ ინფორმირება და მისი დროული კორექტირება.
ორსულობის დროს GDM- ს დიაგნოზი
გესტაციური დიაბეტის დიაგნოზირების პირველი წერტილი არის მისი განვითარების რისკის შეფასება. ანტენატალურ კლინიკაში რეგისტრაციისთვის ქალის რეგისტრაციისას, რიგი ინდიკატორები ფასდება, მაგალითად, ორსული ქალის ასაკისა და წონის შესახებ, სამეანო ისტორია (გესტაციური დიაბეტის არსებობა წინა ორსულობის დროს, ბავშვების დაბადებისას, რომლებიც წონაში 4 კგ-ზე მეტს იწონიან, მშობიარობას და სხვ.), ოჯახის ისტორია (დიაბეტის არსებობა ნათესავები) და ა.შ. შემდეგი ცხრილი დასახლებულია:
| პარამეტრები | მაღალი რისკი | ზომიერი რისკი | დაბალი რისკი |
| 30 წელზე უფროსი ასაკის ქალი | დიახ / არა | დიახ | 30-ზე ნაკლები |
| ტიპი 2 დიაბეტი ახლო ნათესავებში | დიახ | არა | არა |
| GDS– ის ისტორია | დიახ | არა | არა |
| გლუკოზის ტოლერანტობის დაქვეითება | დიახ | არა | არა |
| გლუკოზურია წინა ან მოცემულ ორსულობის დროს | დიახ | დიახ / არა | არა |
| ჰიდრამნიონისა და დიდი ხილის ისტორია | დიახ / არა | დიახ | არა |
| 4000 წელზე მეტი ასაკის ან ბავშვის დაბადების პერიოდში ბავშვის დაბადება | დიახ / არა | დიახ | არა |
| ამ ორსულობის დროს სწრაფი წონის მომატება | დიახ / არა | დიახ | არა |
| ჭარბი წონა (> იდეალური> 20%) | დიახ | დიახ | არა |
ყურადღება მიაქციეთ პარამეტრს "ბავშვის დაბადება, რომელიც წონა 4 კგ-ზე მეტია". შემთხვევითი არ არის, რომ ის შედის გესტაციური დიაბეტის რისკის შეფასებაში. ასეთი ბავშვის დაბადებამ შეიძლება მომავალში მიუთითოს როგორც ჭეშმარიტი დიაბეტის, ისე გესტაციური დიაბეტის განვითარება. ამიტომ, კონცეფციის მომდევნო მომენტში აუცილებელია სისხლში შაქრის დონის დაგეგმვა და მუდმივად მონიტორინგი.
დიაბეტის განვითარების რისკის დადგენის შემდეგ, ექიმი ირჩევს მართვის ტაქტიკას.
მეორე ნაბიჯი არის სისხლის სინჯი, შაქრის დონის დასადგენად, რომელიც ორსულობის დროს რამდენჯერმე უნდა გაკეთდეს. თუ გლუკოზის შემცველობა ერთხელ მაინც გადააჭარბა 5 მმოლ / ლ-ს, მაშინ ტარდება შემდგომი გამოკვლევა, კერძოდ, გლუკოზის ტოლერანტობის ტესტი.
როდის განიხილება ტესტი დადებითად? 50 გ გლუკოზის დატვირთვით ტესტის ჩატარებისას, გლიკემიის დონე ფასდება ცარიელ კუჭზე და 1 საათის შემდეგ. თუ სამარხვო გლუკოზა აღემატება 5.3 მმოლ / ლ, ხოლო 1 საათის შემდეგ მნიშვნელობა უფრო მაღალია, ვიდრე 7.8 მმოლ / ლ, მაშინ უნდა დაინიშნოს ტესტი 100 გ გლუკოზით.
გესტაციური შაქრიანი დიაბეტი დიაგნოზირებულია იმ შემთხვევაში, თუ სამარხვო გლუკოზა 5.3 მმოლ / ლ-ზე მეტია, 1 საათის შემდეგ იგი 10.0 მმოლ / ლ-ზე მეტია, 2 საათის შემდეგ ის 8.6 მმოლ / ლ-ზე მეტია, 3 საათის შემდეგ ის 7.8-ზე მეტია. მმოლ / ლ. მნიშვნელოვანია: მხოლოდ ერთი ინდიკატორის ზრდა არ იძლევა დიაგნოზს. ამ შემთხვევაში, ტესტი უნდა განმეორდეს 2 კვირის შემდეგ. ამრიგად, 2 ან მეტი მაჩვენებლის ზრდა მიუთითებს დიაბეტით.
ტესტის წესები:
- გამოკვლევიდან 3 დღით ადრე, ორსული ქალი ჩვეულებრივ დიეტაზე იმყოფება და ემორჩილება ჩვეულებრივ ფიზიკურ დატვირთვას
- ტესტი ტარდება დილით ცარიელ კუჭზე (ღამისთევის შემდეგ, სულ მცირე, 8 საათის განმავლობაში).
- სისხლის ნიმუშის ცარიელი კუჭის აღების შემდეგ, პაციენტმა უნდა დალიოს გლუკოზის ხსნარი, რომელიც შედგება 250 გრამი მშრალი გლუკოზისგან, რომელიც იხსნება 250-300 მლ წყალში, 5 წუთის განმავლობაში. სისხლში შაქრის დასადგენად მეორე სისხლის ნიმუში მიიღება გლუკოზის დატვირთვიდან 2 საათის შემდეგ.
გლიკემიის ნორმალური მნიშვნელობები:
- სამარხვო გლიკემია - 3.3-5.5 მმოლ / ლ,
- გლიკემია ჭამის წინ (ბაზალური) 3.6-6.7 მმოლ / ლ,
- გლიკემია ჭამიდან 2 საათის შემდეგ 5.0-7.8 მმოლ / ლ,
- გლიკემია ძილის წინ 4.5-5.8 მმოლ / ლ,
- გლიკემია 3.00 5.0-5.5 მმოლ / ლ-ზე.
თუ გამოკვლევის შედეგები ნორმალურია, მაშინ ტესტის გამეორება ხდება ორსულობის 24-28 კვირაში, როდესაც იცვლება ჰორმონალური ფონი. ადრეულ ეტაპზე, GDM ხშირად არ არის გამოვლენილი, ხოლო 28 კვირის შემდეგ დიაგნოზი ყოველთვის არ უშლის ნაყოფში გართულებების განვითარებას.
ამასთან, ორსულ ქალებს არ აქვთ მხოლოდ მაღალი შაქრის შემცველობა. ზოგჯერ სისხლის ტესტი "აჩვენებს" ჰიპოგლიკემია - სისხლში დაბალი შაქარი. ყველაზე ხშირად, ჰიპოგლიკემია ვითარდება მარხვის დროს. ორსულობის დროს, უჯრედების მიერ გლუკოზის მომატება მატულობს და შესაბამისად, არ უნდა დაიშვას დიდი ხნის შესვენება და არავითარ შემთხვევაში არ უნდა დაიჯდეს დიეტა დიეტის დროს, რომელიც მიმართულია წონის დაკარგვისკენ. ასევე, ზოგჯერ ანალიზებში შეგიძლიათ იპოვოთ სასაზღვრო მნიშვნელობები, რომლებიც ყოველთვის მიუთითებენ დაავადების განვითარების უფრო მაღალ რისკზე, ამიტომ აუცილებელია მკაცრად შევინარჩუნოთ სისხლის რაოდენობა, დაიცვას ექიმის რეკომენდაციები და დაიცვას სპეციალისტის მიერ დადგენილი დიეტა.
რამდენიმე სიტყვა გესტაციური დიაბეტის მკურნალობის შესახებ
ორსული ქალი, რომელსაც აქვს დიაბეტი, უნდა დაეუფლოს გლიკემიის თვითკონტროლის მეთოდს. შემთხვევების 70% -ში გესტაციური დიაბეტი კორექტირდება დიეტის მიხედვით. მართლაც, ინსულინის წარმოება ხდება და ინსულინის თერაპია არ არის საჭირო.
დიეტის ძირითადი პრინციპები GDM- სთვის:
- ყოველდღიური დიეტა უნდა დაიყოს ნახშირწყლები, ცხიმები და ცილები -35, შესაბამისად, 35-40% და 20-25%.
- ჭარბი წონის პირობებში კალორიის შემცველობა უნდა იყოს 25 კკალ 1 კგ წონაზე ან 30 - 35 კკალ 1 კგ ნორმალ წონაზე. ჭარბი წონის მქონე ქალებს ეძლევათ რეკომენდაციები, თუ როგორ უნდა შემცირდეს ან სტაბილიზაცია მოახდინონ იგი. აუცილებელია შეამციროთ კალორიების მიღება განსაკუთრებული ყურადღებით, მკაცრი ზომების გარეშე.
- ადვილად საჭმლის მომპოვებელი ნახშირწყლები, ანუ ნებისმიერი ტკბილეული, გამორიცხულია ყოველდღიური მენიუდან.
ჯანმრთელმა ქალმა უნდა გაახაროს განგაში, თუ მას სურს ტკბილეული? „ტკბილეულის სიყვარულმა“ უნდა გააფრთხილოს, თუ ცვლილებებში შედის ანალიზები. ნებისმიერ შემთხვევაში, თქვენ უნდა დაიცვან დიეტური რეკომენდაციები და არ გადააჭარბოთ მას ტკბილეულს ან სხვა რამეს. თქვენ უნდა გახსოვდეთ, რომ გსურთ უფრო ხშირად ჭამა "რაღაც ტკბილი", იმის სურვილი, რომ უბრალოდ სუფრა გაუკეთოთ. აქედან გამომდინარე, "ტკბილი" შეიძლება შეიცვალოს ხილით. - შეამცირეთ ცხიმის ოდენობა დიეტის ბოჭკოვანი გამდიდრებით (ხილი და ბოსტნეული) და ცილათ 1,5 გ / კგ.
იმ შემთხვევაში, თუ გლიკემიის დონის კორექცია შეუძლებელია ერთ დიეტასთან, აუცილებელია ინსულინთერაპია, რომელიც გამოითვლება და ტიტრირდება (დაარეგულირებს) დამსწრე ექიმის მიერ.
გესტაციური დიაბეტი ე.წ. არა მხოლოდ იმიტომ, რომ ორსულობის დროს ვლინდება (ვლინდება). მისი კიდევ ერთი თვისებაა ის, რომ მისი სიმპტომები მშობიარობის შემდეგ ქრება. ამასთან, თუ ქალმა ორსულობის დროს განიცადა გესტაციური დიაბეტი, ჭეშმარიტების განვითარების რისკი იზრდება 3-6 ჯერ. აქედან გამომდინარე, მნიშვნელოვანია ქალის მშობიარობის შემდეგ ქალის მონიტორინგი. დაბადებიდან 6 კვირის შემდეგ, დედის ნახშირწყლების მეტაბოლიზმის მდგომარეობის შესწავლა სავალდებულოა. თუ ცვლილებები არ არის ნაპოვნი, კონტროლი ინიშნება 3 წელიწადში ერთხელ, ხოლო გლუკოზის შემწყნარებლობის შემთხვევაში - კვებითი რეკომენდაციების გაცემა და დაკვირვება წელიწადში ერთხელ.
ამ შემთხვევაში, ყველა შემდგომი ორსულობა მკაცრად უნდა დაიგეგმოს.
რა არის საშიში გესტაციური დიაბეტი?
დაავადების საშიშროება ორჯერ არის. პირველი, თქვენ უნდა გახსოვდეთ იმაზე, თუ რა გავლენას ახდენს თავად პაციენტი სხეულზე. კიდევ უფრო მნიშვნელოვანი ფაქტორია ნაყოფზე გავლენა. ორსულ ქალში გესტაციურმა დიაბეტმა შეიძლება გამოიწვიოს გესტოზი (ორსულობის ტოქსიკოზი), პრეეკლამფსიის სინდრომი (მაღალი წნევა და თირკმლის ფუნქციის დარღვევა). წინააღმდეგ შემთხვევაში, გესტაციური დიაბეტი არ წარმოადგენს სერიოზულ საფრთხეს დედისთვის. ორსულობის დროს შაქრის მაჩვენებლების ღირებულებები, როგორც წესი, არ არის იმდენად მაღალი, როგორც ტიპი 2 დიაბეტით, ხოლო ორსულობა არის საკმაოდ მოკლე პერიოდი, რომლის დროსაც სერიოზული, სიცოცხლისთვის საშიში გართულებები იშვიათად ახერხებს განვითარებას. თუ გესტაციური დიაბეტის მკურნალობას არ გაუმკლავდებით, მაშინ ეს საფრთხეს უქმნის დეგენერაციას სრულფასოვანი ტიპის 2 დიაბეტის დროს. და ეს ის დაავადებაა, რომელიც ადამიანს მთელ მის ცხოვრებას შეაჩერებს, და რომლისგან თავის დაღწევა ადვილი არ იქნება.
შედეგები ბავშვისთვის
მაგრამ მთავარი საფრთხე ნაყოფზე გავლენაა. ფაქტია, რომ გლუკოზა თავისუფლად მიედინება მასში პლაცენტარული ბარიერის მეშვეობით. ორსულობის დასაწყისში ნაყოფს ჯერ კიდევ არ აქვს ჩამოყალიბებული საკუთარი პანკრეასი. ამიტომ, დედის პანკრეასის ბეტა უჯრედები ორმაგი მოცულობით მუშაობენ, ინსულინს აწარმოებენ როგორც საკუთარი თავი, ისე ბავშვისთვის. დროთა განმავლობაში, ვითარება იცვლება, რადგან ორსულობის ბოლოს, ბავშვის ინსულინის მწარმოებელი უჯრედები იწყებენ მუშაობას. ამასთან, თუ ნაყოფის სისხლში ძალიან ბევრი გლუკოზაა, მაშინ ისინი მუშაობენ გადაჭარბებულად. შედეგად, ახალშობილმა შეიძლება განვითარდეს პანკრეასის უკმარისობა და ტიპი 1 დიაბეტი.
ნაყოფისთვის მიწოდებული გლუკოზის ჭარბი რაოდენობა შეიძლება გამოიწვიოს სხვა არასასიამოვნო შედეგები. ასეთი ჭარბი გლუკოზა გარდაიქმნება ცხიმოვან ქსოვილში, ხოლო ბავშვის მასა იწყებს ნორმას აღემატებოდეს. მან შეიძლება მნიშვნელოვნად გაზარდოს სხეულის გარკვეული ნაწილი, ზოგი კი ნორმალურად დარჩება. და ეს საფრთხეს უქმნის დედას მძიმე შობადობით, ხოლო ბავშვის დაბადებით დაზიანება. ქალისა და ხერხემლის ყველაზე საშიში დაზიანებები. ზოგჯერ ფეხმძიმე ქალს არ შეუძლია შეეძლოს ასეთი ბავშვის მშობიარობა და მას უნდა ჰქონდეს საკეისრო კვეთა. ნაყოფის განვითარებაში ისეთი დარღვევები, როგორიცაა მისი ჰიპოქსია, გულ-სისხლძარღვთა, საჭმლის მომნელებელი სისტემების განუვითარებლობა და სურფაქტანტის არარსებობა (ნივთიერება, რომელიც იცავს სასუნთქ სისტემას). ამრიგად, გესტაციური დიაბეტით დაავადებულ დედებს დაბადებულ ახალშობილებში მკვეთრად გაზრდილი სიკვდილიანობა.
გარდა ამისა, ახალშობილი ბავშვისთვის, GDM– ით შეწონილი ორსულობა ექნებათ:
- სხეულის პროპორციების დარღვევა,
- ქსოვილების შეშუპება,
- სიყვითლე
- ჰიპოგლიკემია.
ორსულ ქალებში დიაბეტის დიაგნოზი
გესტაციური დიაბეტის ნიშნები, რომლებიც დაკავშირებულია ორგანიზმში ჰორმონალურ ცვლილებებთან, ჩვეულებრივ, იჩენს თავს არა ორსულობის დაწყებისთანავე, არამედ მე -20 კვირიდან. მართალია, თუ ორსულ ქალს დაორსულების წინ მალავდა შაქრიანი დიაბეტი, მაშინ ეს ასევე შეიძლება უარყოფითად იმოქმედოს ნაყოფის განვითარებაზე.
გესტაციური დიაბეტის არსებობის დასადგენად არსებობს მხოლოდ ერთი გზა - შაქრის სისხლის ტესტი. მართლაც, ორსულობის დროს, დიაბეტის სიმპტომები შეიძლება ხშირად არ არსებობდეს, რადგან სისხლში შაქრის მხოლოდ შედარებით მცირე მატებაა. და თუ სიმპტომები არსებობს (მაგალითად, წყურვილი, ხშირი შარდვა, დაღლილობა, კანის ქავილი, მადის მომატება), მაშინ მათ ჩვეულებრივ მიეკუთვნება ტოქსიკოზის გამოვლინება, დიეტის დარღვევები, ჰორმონალური ცვლილებები, სტრესი და ა.შ.
ორსულ ქალებში ლატენტური დიაბეტის გამოსავლენად საჭიროა შაქრის სისხლის ტესტირება. ორსულობის დროს შაქრისთვის სისხლის ტესტირება ჩვეულებრივ ხდება სამჯერ. პირველად - რეგისტრაციისას, მეორე - მეორე ტრიმესტრში (24-28 კვირის განმავლობაში), მესამე - დაბადებამდე ცოტა ხნით ადრე. თუ პირველი ტესტის ინდიკატორები ნორმალურ დიაპაზონს მიღმაა, მაშინ მეორე ტესტის გაკეთება ხდება.
დილით სისხლი იღება ცარიელ კუჭზე. ტესტის დაწყებამდე აუცილებელია ფიზიკური ვარჯიშის თავიდან აცილება, მედიკამენტების მიღება.
ორსულობის დროს შაქრისთვის სისხლი ჩვეულებრივ მიიღება ვენიდან, რადგან თითის სინჯების დროს მიღებული შედეგები არაინფექციურია.
ორსულთათვის გლუკოზის ნორმის მნიშვნელობა 5.1 მმოლ / ლ-ზე ნაკლებია. 5.1-7.0 მმოლ / ლ მაჩვენებლით, დიაგნოზირებულია GDM. ნორმიდან უფრო დიდი გადახრით (7.0 მმოლ / ლ-ზე მეტი), არსებობს მიზეზი, რომ მანიფესტის (მაგ., პირველად დადასტურებული) ეჭვმიტანილი იყოს ტიპი 2 დიაბეტი.
გარდა ამისა, შეიძლება ჩატარდეს გლუკოზის ტოლერანტობის ტესტი. ამ ტესტის საშუალებით პაციენტს ეძლევა ერთი ჭიქა გლუკოზა (ჩვეულებრივ 75 გრ გლუკოზა 300 გრ წყალზე) ცარიელ კუჭზე და ხდება სისხლის ტესტირება 2 საათის შემდეგ. ამ პერიოდის განმავლობაში, პაციენტი ასევე უკუნაჩვენებია საკვებში, სასმელში და ვარჯიშში. GDM დიაგნოზირებულია 8.5 მმოლ / ლ-ზე ზემოთ.
დიაბეტის სხვა ტესტები:
- გლიკირებული ჰემოგლობინის ანალიზი,
- ქოლესტერინისთვის
- შარდში შაქარი
- ბიოქიმიური სისხლის ტესტი,
- შარდის ანალიზი ნეპიოპორენკოს მიხედვით,
- ქალის ჰორმონების დონის ანალიზი.
ასევე შეიძლება გაკეთდეს ნაყოფის ულტრაბგერა და CT, პლაცენტური დოპლეროგრაფია.
დიეტა გესტაციური დიაბეტისთვის
ამასთან, ისინი ინსულინს მიმართავენ მხოლოდ იმ შემთხვევაში, თუ მკურნალობის სხვა მეთოდი, დიეტა, არაეფექტურია. დიაბეტის სხვა ტიპებთან მიმართებით, GDM– ს დიეტის მიზანია, პირველ რიგში, სისხლში გლუკოზის დაქვეითება. ნებადართულია მხოლოდ „რბილი“ დიეტა, ნახშირწყლების ზომიერი შეზღუდვით, რადგან არსებობს კეტოაციდოზის გაზრდილი რისკი, რომელსაც შეუძლია ნახშირწყლებისგან თავისუფალი დიეტის პროვოცირება. არ უნდა დაგვავიწყდეს, რომ ნაყოფის განვითარება ნორმალური უნდა იყოს, ამისათვის კი საჭიროა ყველა საჭირო საკვები ნივთიერების მიღება. ამიტომ დიეტა დაბალანსებული უნდა იყოს.
აკრძალულია საკონდიტრო ნაწარმი, შაქარი, ტკბილეული, ტკბილი პასტები, წვნიანი, რომელსაც აქვს დიდი შაქრის შემცველობა, ტკბილი ხილი, გაჯერებული ცხიმების შემცველი პროდუქტები - მარგარინი და მასზე მომზადებული კერძები, ტკბილი სასმელები (მათ შორის ყავა და ჩაი შაქრით). მაკარონი, კარტოფილი (თუნდაც მოხარშული) უნდა შემოიფარგლოთ. ხორცისა და ფრინველისგან სასურველია აირჩიოთ უცხიმო ჯიშები (ხბოს, ინდაურის). მიზანშეწონილია გაზარდოს საკვებით მდიდარი საკვები, განსაკუთრებით ბოსტნეული.
მთლიანი ყოველდღიური კალორიული მიღება არ უნდა აღემატებოდეს 1800 კკალს. ნახშირწყლების, ცხიმებისა და ცილების ოპტიმალური თანაფარდობაა 45%, 30% და 25%. საკმარისია დალევა - მინიმუმ 1.5 ლიტრი დღეში.
დიეტა ასევე მნიშვნელოვანია. არ უნდა იყოს ხშირად და ცოტათი (3 მთავარი კვება და 2-3 საჭმლის მიღება), არ უნდა მიაყენოთ overeat.
ჰიპოგლიკემიის შემთხვევაში (მათთვის, ვისაც ინსულინის თერაპია ჩაუტარდა), რეკომენდებულია რამდენიმე ტკბილი პროდუქტის მიღება, მაგალითად, ვაშლის ან წვენის ბოთლი, რაც ხელს შეუწყობს შაქრის დონის ნორმალურ მდგომარეობაში დაბრუნებას.
ექიმის მეთვალყურეობა
გესტაციური დიაბეტის მკურნალობა ძირითადად ტარდება სახლში. ამასთან, კეთდება სავალდებულო ჰოსპიტალიზაცია შემოწმებისთვის - პირველ ტრიმესტრში, 19-20 და 35-36 კვირის განმავლობაში. ამ შემთხვევაში, დედისა და მისი ნაყოფის მდგომარეობა განისაზღვრება.
პაციენტმა პერიოდულად უნდა მისცეს შარდი, რათა დადგინდეს კეტონის სხეულების შემცველობა. კეტონის სხეულების არსებობა ნიშნავს, რომ არსებობს დაავადების დეკომპენსაცია.
ორსულობას დიაბეტით უნდა აკონტროლებდეს ექიმი. ამ მიზნით აუცილებელია დიაბეტის დეკომპენსაციით ყოველ ორ კვირაში ერთხელ ან კვირაში ერთხელ გინეკოლოგთან და ენდოკრინოლოგთან ვიზიტი.
თვითკონტროლი
უნდა გვახსოვდეს, რომ ინსულინის გამოყენება გულისხმობს პაციენტის მიერ მუდმივ თვითდამკვირვებას. ანუ ორსულ ქალს დღის განმავლობაში სისხლში გლუკოზის კონცენტრაციის მონიტორინგი სჭირდება. ამის გაკეთება მიზანშეწონილია დღეში მინიმუმ 7 ჯერ (საუზმეზე, სადილზე და სადილზე, ერთი საათის შემდეგ და საათის შემდეგ) და ძილის წინ). წინააღმდეგ შემთხვევაში, ჰიპოგლიკემიური პირობების მაღალი რისკი არსებობს. თუ პაციენტი მხოლოდ დიეტაა, მაშინ გლუკოზა იზომება დილით ცარიელ კუჭზე და ჭამიდან ერთი საათის შემდეგ.
გარდა ამისა, აუცილებელია მუდმივად მონიტორინგი არტერიული წნევის, სხეულის წონის.
ფიზიკური ვარჯიშები
გესტაციური დიაბეტის მქონე პაციენტს შეიძლება დანიშნოს ფიზიკური ვარჯიშები, რაც ხელს უწყობს გლუკოზის ჭარბი დაწვას და სხეულის წონის შემცირებაში. ამასთან, უნდა გაითვალისწინოთ, რომ ორსულობა არ იძლევა ტრავმულ სპორტს, რადგან ისინი შეიძლება საშიში იყოს ნაყოფისთვის. მუცლის ვარჯიშები ასევე არ არის რეკომენდებული.
თუ სწორი მკურნალობა ჩატარდა, მაშინ უარყოფითი შედეგები ჩვეულებრივ არ არსებობს. მშობიარობა დიაბეტით, ჩვეულებრივ, კარგად მიდის, მაგრამ სხვადასხვა გართულებები არ არის გამორიცხული. აუცილებლობის შემთხვევაში, ნაადრევი შობადობა, საკეისრო კვეთა.
პაციენტების უმეტესობა ტოლერანტებს დაავადებას და ორსულობის დასრულებისთანავე დიაბეტისგან თავის დაღწევას. ამასთან, GDM წარმოადგენს საგანგაშო ზარს, რაც მიუთითებს მომავალში (2 თვის განმავლობაში მომდევნო 15 წლის განმავლობაში) ტიპის 2 დიაბეტის განვითარების მაღალ რისკზე (50% -ზე მეტი).ეს განსაკუთრებით ეხება იმ დედებს, რომლებიც ცოტათი აკონტროლებენ მათ წონას და ზედმეტი ფუნტი აქვთ. ამასთან, ზოგჯერ მშობიარობის შემდეგ GDM ხდება სრულფასოვანი ტიპის 2 დიაბეტი. ეს ხდება პაციენტთა 10% -ში. ბევრად უფრო იშვიათად შეინიშნება გესტაციური დიაბეტის ტრანსფორმაცია ტიპის 1 დაავადებად. თუ ორსულობა კვლავ მოხდება, მაშინ დიდი ალბათობით, GDM- ის რეციდივი იქნება.