შემიძლია ოპერაცია გაკეთდეს ტიპი 2 დიაბეტისთვის?









პოპულარული სტატიები თემაზე: ოპერაციები დიაბეტით

ბოლო წლების განმავლობაში, გულ-სისხლძარღვთა დაავადებების პრობლემა მეორე ტიპის დიაბეტის მქონე პაციენტებში გახდა ერთ-ერთი ყველაზე აქტუალური საზოგადოებრივი ჯანმრთელობისთვის.

შაქრიანი დიაბეტით დაავადებულთა უმეტესობა (90% -ზე მეტი) დაავადებულია 2 ტიპის დიაბეტით. ცნობილია, რომ მათი სიკვდილიანობის წამყვანი მიზეზია გულ-სისხლძარღვთა კატასტროფები და, უპირველეს ყოვლისა, გულის კორონარული დაავადება (მიოკარდიუმის ინფარქტი). ამჟამად.
არც ისე დიდი ხნის წინ, დიაბეტი და ორსულობა ითვლებოდა თითქმის შეუსაბამო ცნებებად. დიაბეტის მქონე ქალისთვის ძალიან რთული იყო ბავშვის ტარება და დაბადება, რომ აღარაფერი ვთქვათ ის ფაქტი, რომ ასეთი ორსულობისგან ბავშვი იშვიათად ჯანმრთელი დაიბადა.

ეპიდემიოლოგია საშუალო შაქრიანი დიაბეტის (DM) ეპიდემიოლოგია პანკრეასის (პანკრეასის) პათოლოგიაში, კერძოდ, პანკრეატიტის დროს, არ არის გასაგები. ეს, პირველ რიგში, ქრონიკული პანკრეატიტის (CP) დიაგნოზის სირთულის შედეგია.

ქირურგიული პათოლოგია, ისევე როგორც ქირურგიული ტრავმა, თან ახლავს ინსულინის მომატებული მოთხოვნილება, რაც, თავის მხრივ, იწვევს დიაბეტის სწრაფ დეკომპენსაციას.

2003 წლის 29-30 აპრილს, ქალაქ იალტაში ჩატარებულ სამეცნიერო-პრაქტიკულ კონფერენციაში "ქრონიკული არტერიული უკმარისობა პაციენტებში, რომლებსაც შაქრიანი დიაბეტი აქვთ", ზოგადი სპონსორია კომპანია.

შაქრიანი დიაბეტი - დღეს მას ხშირად ეწოდებიან ეპიდემიად, მაგრამ გვეჩვენება, რომ ეს ჩვენზე გავლენას არ მოახდენს. და მოულოდნელად თავზე თმა დაეშვა ან კანი გახდა მშრალი და ქავილი ... გაივლის იგი თავისით, ან ეს უკვე დიაბეტის გამოვლინებაა? შეიტყვეთ სტატიის წაკითხვით.

დიაბეტის დიაგნოზის კრიტერიუმები. გლუკოზის ტოლერანტობის ტესტის გამოყენების მითითებები, გლუკოზის ტოლერანტობის ტესტის ჩატარების პირობები.

ენდოკრინული დაავადებები, რომელსაც თან ახლავს მეტაბოლური დარღვევები, იშვიათად გვხვდება იზოლაციაში, ყველაზე ხშირად ამა თუ იმ ჰორმონის დეფიციტით ან ჭარბი რაოდენობით, გულ-სისხლძარღვთა სისტემის დაავადებებით.
ახალი ამბები თემაზე: ოპერაციები დიაბეტით

შაქრიანი დიაბეტის მქონე პაციენტებში, ჭარბი წონა და ოპერაციის გაკეთება მუცელზე მისი შემცირების მიზნით, სისხლში შაქრის დონის ნორმალიზება აღინიშნა, სანამ მათი წონა მნიშვნელოვნად შემცირდება

გული და სისხლძარღვები განიცდიან საშინელ წონას ჭარბი ავადმყოფებში, მაგრამ ტიპი 2 დიაბეტი არ არის იშვიათი ასეთ პაციენტებში. და მეცნიერებმა დაადგინეს, რომ ბარიატრიული ოპერაციის შემდეგ, სისხლში გლუკოზის დონე ნორმალიზდება მედიკამენტების მიღების გარეშე.

ბარიატული ქირურგიის მეთოდები, შემუშავდა, პირველ რიგში, წონის სწრაფი დაკარგვის უზრუნველსაყოფად, პაციენტებში, მძიმე სიმსუქნით. ახლა მხოლოდ ექიმებმა დაადგინეს, რომ ასეთი ოპერაციები ათავისუფლებს დიაბეტს.

მეოცე საუკუნის ბოლო ორ ათწლეულში, ფუნდამენტურად ახალი მიმართულება გამოჩნდა ქირურგიაში - ოპერაციები კუჭის შემცირებისთვის, რამაც საკმაოდ სწრაფი წონის დაკარგვა უზრუნველყო. თუმცა, მეცნიერები ჯერ კიდევ კამათობენ ამ ეფექტის ხანგრძლივობაზე.

ამერიკელი ექიმები ირწმუნებიან, რომ მათ მოიპოვეს მონაცემები კორონარული არტერიის შემოვლითი ქირურგიის დამაჯერებელი უპირატესობის შესახებ, კორონარული გულის დაავადებების მკურნალობისას, შაქრიანი დიაბეტით დაავადებული, შედარებით ბუშტის ანგიოპლასტიკასთან და სტენტინთან შედარებით.

მძიმედ დაშავებულ ჯარისკაცს, რომელიც უშუალოდ ავღანეთის საბრძოლო ველზე მოქმედებდა, ამერიკელმა სამხედრო საველე ქირურგებმა გადაარჩინეს სიცოცხლე, მაგრამ იძულებულნი იყვნენ თითქმის მთლიანად ამოეღოთ პანკრეასი, რაც განწირული იყო, რომ უბედურმა პირმა მთელი ცხოვრება გაიტანა ტიპი 1 დიაბეტით. თუმცა, მალე, უკვე შეერთებულ შტატებში, საავადმყოფოში, ექიმებმა შეძლეს პაციენტის გადანერგვა საკუთარი პანკრეასის ლანგრანსის კუნძულების კუნძულების უჯრედებში. ახლა ჯარისკაცს დიაბეტის საფრთხე აღარ ემუქრება, ხოლო ქირურგების მიერ გამოგონებული ოპერაცია - ექსპრომტი ტრანსპლანტაცია - შეიძლება მალე გახდეს ახალი მეთოდი დიაბეტის სამკურნალოდ.

სისხლში გლუკოზის დონის მუდმივი მონიტორინგის სისტემა ხელს შეუწყობს შაქრიანი დიაბეტით დაავადებულ ორსულ ქალებს, თავიდან აიცილონ გართულებები

ძვლის ბიოფსია ექიმებს ეხმარება ანტიბიოტიკების სწორ არჩევანში, ფეხის დიაბეტური ინფექციების სამკურნალოდ. ეს საშუალებას მისცემს პაციენტებს თავიდან აიცილონ ქირურგიული მკურნალობა.

რძის thistle თესლი დიდი ხანია გამოიყენება ხალხურ მედიცინაში ღვიძლისა და ნაღვლის ბუშტის დაავადებების სამკურნალოდ. და გერმანელმა მეცნიერებმა აღმოაჩინეს რძის ეკლის თესლის კომპონენტების ახალი თერაპიული თვისებები, რომლებიც ეფექტური აღმოჩნდა ჰიპოფიზის სიმსივნეებში.
ქირურგიული ოპერაციები შაქრიანი დიაბეტისთვის: ჩვენებები, მომზადება და რეაბილიტაციის პერიოდი

დიაბეტი არის ნამდვილი პრობლემა მათთვის, ვინც დაავადებულია.
დიაბეტი იწვევს ინსულინის დეფიციტს, რის შედეგადაც აღინიშნება მეტაბოლური აშლილობა, სისხლძარღვთა დაზიანება, ნეფროპათია, ორგანოებსა და ქსოვილებში პათოლოგიური ცვლილებები.
როდესაც ექიმები აცხადებენ, თუ რატომ არ უნდა გაკეთდეს დიაბეტისთვის ოპერაცია, ხშირად აღნიშნავენ, რომ სამკურნალო პროცესი ნელა და ხანგრძლივია დაავადების გამო. ქსოვილების რეგენერაცია მთავარ როლს ასრულებს იმაში, თუ რამდენად წარმატებული იქნება პროცედურა, ამიტომ ზოგი ურჩევნია, არ მიიღოთ რისკები. ამასთან, ეს არ ნიშნავს იმას, რომ დიაბეტით დაავადებულ პაციენტს საერთოდ არ უნდა ჩაუტარდეს ოპერაცია.
არის შემთხვევები, როდესაც ამის გაკეთება შეუძლებელია, და გამოცდილი სპეციალისტები ყველაფერს აკეთებენ იმისთვის, რომ დაიცვან თავიანთი პაციენტი მაქსიმალურად რთული პროცედურის ჩატარებამდე. ამ შემთხვევაში, თქვენ ზუსტად უნდა იცოდეთ პირობები, რომლის საშუალებითაც შესაძლებელია ოპერაციის ჩატარება, ყველა ის ფაქტორი, რომელიც გავლენას ახდენს და, რა თქმა უნდა, პროცედურისთვის მომზადების თავისებურებებზე .ads-PC-2
დიაბეტის ქირურგია
რა თქმა უნდა, მათ, ვინც დიაბეტით დაავადებულია, ისევე როგორც ყველა ჩვენგანი, შესაძლოა ოპერაციის რისკიც იყოს.სხვა ცხოვრებაში არსებობს სხვადასხვა გარემოება და, ზოგიერთ შემთხვევაში, ოპერაცია ერთადერთი ვარიანტია.
ექიმები, როგორც წესი, აფრთხილებენ, რომ დიაბეტით დაავადებულთან, სავარაუდო გართულებების რისკი გაცილებით მეტია.
პაციენტები უნებლიედ ფიქრობენ იმაზე, ჩაიტარებენ თუ არა ქირურგიას დიაბეტით ან მათ გარეშე გაკეთება, უფრო გონივრული? ზოგიერთ სიტუაციაში რეკომენდებულია ოპერაციისგან თავის შეკავება, ზოგი კი არა. ამ შემთხვევაში, პაციენტი ძალიან ფრთხილად უნდა იყოს მომზადებული მომავალი პროცედურისთვის.
ოპერაციისთვის მზადება
დიაბეტისთვის ქირურგია არც ისე ადვილი საქმეა. თქვენ სერიოზულად უნდა მოემზადოთ არა მხოლოდ დიაბეტით დაავადებული პაციენტი, არამედ თავად ექიმები.
თუ მცირე ქირურგიული ჩარევის შემთხვევაში, მაგალითად, ინერტული ფრჩხილის მოცილება, აბსცესის გახსნა ან ათეროსის ამოღების საჭიროება, პროცედურა შეიძლება ჩატარდეს ამბულატორიულ საფუძველზე, მაშინ დიაბეტის მქონე პაციენტის შემთხვევაში, ოპერაცია ხორციელდება მკაცრად ქირურგიულ საავადმყოფოში, რათა მაქსიმალურად აღმოფხვრას ყველა შესაძლო უარყოფითი შედეგი.
უპირველეს ყოვლისა, აუცილებელია შაქრის ტესტის ჩატარება, რომ დარწმუნდეთ, რომ ქირურგიული ჩარევა არ არის ძალიან მაღალი, ხოლო პაციენტს აქვს ყველა შანსი, რომ გადარჩეს პროცედურა და გამოჯანმრთელდეს მისგან.
ნებისმიერი ოპერაციის მთავარი პირობა დიაბეტის კომპენსაციის მიღწევაა:
- თუ მცირე ოპერაცია უნდა განხორციელდეს, მაშინ პაციენტი ინსულინზე არ გადადის ინექციით,
- სერიოზული დაგეგმილი ოპერაციის შემთხვევაში, ღრუს გახსნის ჩათვლით, პაციენტი აუცილებლად ინექციაზე გადადის. ექიმი განსაზღვრავს 3-4 ჯერ პრეპარატის მიღებას,
- ასევე უნდა გვახსოვდეს, რომ ოპერაციის შემდეგ შეუძლებელია ინსულინის დოზების გაუქმება, რადგან წინააღმდეგ შემთხვევაში გართულებების რისკი იზრდება,
- თუ საჭიროა ზოგადი ანესთეზია, პაციენტი იღებს ინსულინის დილის ნახევარზე მეტს.
პროცედურის ერთადერთი უკუჩვენებაა, რომელიც არასდროს ირღვევა დიაბეტური კომა. ამ შემთხვევაში, არცერთი ქირურგი არ დათანხმდება ოპერაციის შესრულებას, და ექიმების ყველა ძალა მიზნად ისახავს პაციენტის საშიში მდგომარეობიდან რაც შეიძლება სწრაფად მოხსნას. ზოგადი მდგომარეობის ნორმალიზების შემდეგ, პროცედურა შეიძლება ხელახლა დაინიშნოს.
ოპერაციის დაწყებამდე რეკომენდებულია:
- მნიშვნელოვნად შეამცირებს კალორიების მიღებას,
- ჭამა საკვები დღეში ექვსჯერ დღეში მცირე ნაწილებში,
- არ მიირთვათ შაქარი, გაჯერებული ცხიმები,
- მნიშვნელოვნად ამცირებს ქოლესტერინის შემცველი საკვების გამოყენებას,
- მოიხმარენ საკვებს, რომელიც შეიცავს დიეტურ ბოჭკოებს,
- არ დალიოთ ალკოჰოლი რაიმე პირობებში,
- შეამოწმეთ ცხიმის მეტაბოლიზმი და საჭიროების შემთხვევაში შეასრულეთ კორექტირება,
- აკონტროლეთ არტერიული წნევა, შეცვალეთ საჭიროების შემთხვევაში.
ოპერაციამდე მოსამზადებელი ზომების გათვალისწინებით, იზრდება ალბათობა, რომ პროცედურა წარმატებით დასრულდეს. პაციენტის ფრთხილად მონიტორინგი საშუალებას იძლევა ოპერაციის შემდგომი პერიოდის ხელსაყრელი გავლა, რაც ასევე მნიშვნელოვანია.
პლასტიკური ქირურგია
ზოგჯერ გარემოებები ისეთია, რომ არსებობს პლასტიკური ქირურგის მომსახურებების გამოყენების აუცილებლობა ან სურვილი.
მიზეზები შეიძლება განსხვავებული იყოს: სერიოზული დეფექტის კორექტირება ან გარეგნობაში რაიმე ცვლილების შეტანის სურვილი.
შაქრიანი დიაბეტის გარეშე მყოფი პირებისთვის ყოველთვის არ შეიძლება ჩატარდეს ასეთი პროცედურები, ხოლო მისგან დაავადებული პირები განსაკუთრებული შემთხვევაა. ჩნდება კითხვა: შესაძლებელია თუ არა დიაბეტისთვის პლასტიკური ქირურგიის ჩატარება?
სავარაუდოდ, ექიმები გირჩევენ, თავი შეიკავონ ოპერაციისგან. დიაბეტი მრავალი პლასტიკური მანიპულაციის უკუჩვენებაა, რადგან ექიმები არ არიან მზად, რომ მიიღონ ასეთი რისკი. სერიოზულად უნდა გაითვალისწინოთ, მზად არის თუ არა პაციენტი გაწიროს უსაფრთხოება სილამაზის გულისთვის.
ამასთან, ზოგიერთი პლასტიკური ქირურგი თანხმდება ოპერაციის ჩატარებაზე, იმ პირობით, რომ დიაბეტისთვის საკმარისად კარგი კომპენსაცია გაკეთდა. და თუ ყველა საჭირო კვლევის ჩატარების შემდეგ შეიძლება დადასტურდეს, რომ პროგნოზები ამაღელვებელია, მაშინ პროცედურა საშუალებას მისცემს განახორციელოს. ზოგადად, პლასტიკური ქირურგიის უარის თქმის მთავარი მიზეზი არა თავად დიაბეტშია, არამედ სისხლში შაქრის დონის შემცირება.
პლასტიკური ქირურგიის ჩატარებამდე, ქირურგი გიწვევთ რიგი გამოკვლევების ჩატარებაში:
- ენდოკრინოლოგიური კვლევა,
- თერაპევტის მიერ გამოკვლევა
- ოფთალმოლოგის შემოწმება,
- ბიოქიმიური სისხლის ტესტი,
- სისხლი და შარდის ანალიზი კეტონის ორგანოების არსებობის შესახებ (მათი არსებობა არის იმის მაჩვენებელი, რომ მეტაბოლიზმი სწორად არ მიმდინარეობს),
- ჰემოგლობინის კონცენტრაციის შესწავლა,
- სისხლის კოაგულაციის ანალიზი.
თუ ყველა გამოკვლევა ჩატარდა და ანალიზდება ნორმალურ დონეზე, მაშინ ენდოკრინოლოგი გასცემს პროცედურის ნებართვას. თუ დიაბეტი არ ანაზღაურდება, მაშინ ოპერაციის შედეგები შეიძლება ძალიან დამღუპველი იყოს.
თუ თქვენ ჯერ კიდევ გადაწყვიტეთ ქირურგიული ჩარევა, ღირს, რომ შეძლოთ მაქსიმალურად საფუძვლიანი გამოკვლევა, რათა დაიცვათ თავი და წვლილი შეიტანოთ უკეთეს შედეგებში. ერთი ან სხვა გზით, თითოეული ოპერაცია არის ცალკეული შემთხვევა, რომელიც მოითხოვს წინასწარ კონსულტაციას და კვლევას.
გამოცდილი სპეციალისტისადმი მიმართვა დაგეხმარებათ გაეცნოთ პროცედურის ყველა მახასიათებელს და იმ ტესტების ჩამონათვალს, რომლებიც უნდა გაიარონ იმის გასაგებად, არის თუ არა ქირურგია დასაშვები კონკრეტულ შემთხვევაში.
თუ ექიმი ეთანხმება ოპერაციას წინასწარი გამოკვლევის გარეშე, სერიოზულად უნდა იფიქროთ იმაზე, რამდენად გამოცდილია სპეციალისტი, თუ ის არ ითვალისწინებს ბევრ მნიშვნელოვან ასპექტს. სიფხიზლე ასეთ საკითხში შეიძლება იყოს მნიშვნელოვანი ფაქტორი იმის გამო, გადარჩება თუ არა ადამიანი პროცედურას და კარგად მიდის ყველაფერი.
ოპერაციის შემდგომი პერიოდი
ეს პერიოდი, პრინციპში, ძალიან ფრთხილად აკონტროლებენ ექიმებს, რადგან მთელი შემდგომი შედეგი მასზეა დამოკიდებული. დიაბეტით დაავადებულთათვის, პოსტოპერაციული დაკვირვება ძალიან მნიშვნელოვან როლს ასრულებს.
ads-PC-4როგორც წესი, სარეაბილიტაციო პერიოდს ითვალისწინებს შემდეგი მნიშვნელოვანი ფაქტორები:
- არავითარ შემთხვევაში არ უნდა მოხდეს ინსულინის მიღება. 6 დღის შემდეგ, პაციენტი უბრუნდება ინსულინის ჩვეულებრივ რეჟიმს,
- შარდის ყოველდღიური კონტროლი აცეტონის გამოჩენის თავიდან ასაცილებლად,
- განკურნების და ანთების არარსებობის შემოწმება,
- საათობრივი შაქრის კონტროლი.
შესაძლებელია თუ არა დიაბეტით დაავადებული პლასტიკური ოპერაციების გაკეთება, გავარკვიეთ. და როგორ მიდიან ისინი შეგიძლიათ ნახოთ ამ ვიდეოში:
შემიძლია და შემიძლია გავაკეთო ოპერაცია დიაბეტისთვის? - დიახ, თუმცა, მრავალი ფაქტორი უნდა იყოს გათვალისწინებული: ჯანმრთელობის მდგომარეობა, სისხლში შაქარი, რამდენად ანაზღაურდება დაავადება და მრავალი სხვა.
ქირურგიული ჩარევა მოითხოვს საფუძვლიან კვლევას და ბიზნესის პასუხისმგებელ მიდგომას. გამოცდილი, გამოცდილი სპეციალისტი, რომელმაც იცის თავისი სამუშაო, ამ შემთხვევაში შეუცვლელია.
იგი, ისევე როგორც სხვა, შეძლებს სწორად მოამზადოს პაციენტი მომავალი პროცედურისთვის და დაავალოს რა და როგორ უნდა იყოს.
მისაღები ოპერაციები დიაბეტისთვის, შესაძლო გართულებები და რისკები

შაქრიანი დიაბეტის არსებობა ართულებს პოსტოპერაციული პერიოდის მიმდინარეობას, მაგრამ არ წარმოადგენს უკუჩვენებას ქირურგიული მკურნალობისთვის. პაციენტების შერჩევის მთავარი კრიტერიუმია დაავადების კომპენსაციის ხარისხი. იმის შესახებ, თუ რა ოპერაციების გაკეთება შესაძლებელია და არ შეიძლება დიაბეტისთვის, წაიკითხეთ ჩვენი სტატია.
ჩირქოვანი-ანთებითი დაავადებები
შაქრიანი დიაბეტის კურსის თავისებურებები იწვევს ჩირქოვანი პროცესების პაციენტებში ხშირი გამოჩენა - boils, carbuncles, რბილი ქსოვილების აბსცესები. ეს გამოწვეულია იმუნური სისტემის დაბალი დონით, ქსოვილების არასაკმარისი კვებით, სისხლძარღვთა დაზიანებით.
ასეთი დაავადებების მკურნალობის მახასიათებელია ქირურგიული განყოფილების ქირურგიის საჭიროება. შაქრიანი დიაბეტისთვის მინიმალური ჩარევაც კი (აბსცესის გახსნა, პანარიუმი, დახვეწილი ფრჩხილის გაკვირვება) შეიძლება გამოიწვიოს ინფექციის გავრცელებას, წყლულების წარმოქმნას გახანგრძლივებული შეხორცებით.
დიაბეტით დაავადებულებში ნაჩვენებია ანტიბიოტიკოთერაპია ფართო სპექტრის სამკურნალო საშუალებებით, ჭრილობის კულტურისა და სისხლის ტესტების გამოყენებით განკურნებათა სავალდებულო დადასტურება.
ჩვენ გირჩევთ სტატიის წაკითხვას ქოლეცისტიტისა და დიაბეტის კომბინაციის შესახებ. მისგან, თქვენ გაეცნობით ქოლეცისტიტის მიზეზებს დიაბეტში, დაავადების სიმპტომებზე, აგრეთვე ნაღვლის ბუშტის დაავადებების დიაგნოზირებასა და დიაბეტში ქოლეცისტიტის მკურნალობის შესახებ.
და აქ უფრო ვლინდება დიაბეტის კატარაქტის შესახებ.
კატარაქტით და რეტინოპათიით
ლინზების გადახურვით გამოწვეული ვიზუალური სიმძიმის კლება ხშირად გვხვდება დიაბეტის მქონე პაციენტებში. ის აჩვენებს ოპერაციას მისი ულტრაბგერითი განადგურების (phacoemulsification) გამოყენებით ობიექტივი. ქირურგიული მკურნალობა ინიშნება რაც შეიძლება ადრე, რადგან დიაბეტით დაავადებული კატარაქტა სწრაფად ვითარდება.
ფუნდუსის სისხლძარღვებში ცვლილებების გამო, შეიძლება მოხდეს ფოკალური სისხლდენა ბადურის ღრუში და შეიძლება მოხდეს ახალი სუსტი არტერიების ინტენსიური განვითარება. ისინი ამცირებენ ოპტიკური მედიის გამჭვირვალობას.
მძიმე შემთხვევებში, რთული რეტინოპათიით, ხდება ბადურის რაზმი. ასეთ შემთხვევებში საჭიროა ვიტრეექტომიის ოპერაცია (სათვალეების მოცილება).
იგი გულისხმობს სისხლდენის გემების კატატოზაციას, ბადურის ფიქსაციას, სისხლის ამოღებას.
რეკონსტრუქციული სისხლძარღვთა ქირურგია
დიაბეტის ყველაზე სერიოზული გართულება, რომელიც ოპერაციას საჭიროებს, ქვედა კიდურების დაზიანებაა. მოწინავე შემთხვევებში, სისხლის მიმოქცევის უკმარისობა იწვევს განგრენას, ამპუტაციის საჭიროებას.
თუ პროცესის შეჩერება შეუძლებელია, მენჯ-ბარძაყის დონეზე მაღალი მოწყვეტა ხორციელდება.
ფეხის მაქსიმალურად შესანარჩუნებლად და წარმატებული პროთეზირების პირობების შესაქმნელად, რეკომენდებულია რეკონსტრუქციული ქირურგიული ჩარევა:
- ათეროსკლეროზული დაფის მოხსნა (ენდართერექტომია),
- ანგიოპლასტიკა (გაფართოებული ბუშტის ჩასმა და სტენტის განთავსება),
- სისხლის ნაკადის შემოვლითი მარშრუტის შექმნა ვენის გადანერგვის გამოყენებით (შემოვლითი ოპერაცია),
- კომბინირებული მეთოდები.
ანგიოპლასტიკის და შუნტირების საჭიროება ასევე გვხვდება მწვავე სისხლის მიმოქცევის დარღვევით მიოკარდიუმში, ტვინში.
მიუხედავად იმისა, რომ რევასკულარიზაციის საჭიროება (სისხლის ნაკადის აღდგენა) საკმაოდ დიდია, ეს ოპერაციები იშვიათად ინიშნება პრაქტიკაში.
მათი გრძელვადიანი შედეგები დიაბეტით დაავადებულებში მნიშვნელოვნად უარესია თრომბოზისადმი მიდრეკილების, არტერიების და მცირე ზომის გემების ფართოდ დაზიანების და გამოჯანმრთელების ხანგრძლივი პერიოდის გამო.
თუ ვირჩევთ სისხლძარღვების ქირურგიული მკურნალობის მეთოდს, მნიშვნელოვანია დიაბეტისთვის მდგრადი კომპენსაციის მიღწევა. ოპერაციის შემდეგ ინიშნება ანტიტრაბმული მედიკამენტები (ასპირინი, ვარფარინი, პლაავიქსი).
აუცილებლად საჭიროა დიეტა, ცხოველების ცხიმების და შაქრის მკვეთრი შეზღუდვით, წამლები ქოლესტერინის შემცირებისთვის (Krestor, Atoris, Ezetrol).
პაციენტებისთვის მნიშვნელოვანია სხეულის წონის ნორმალიზება, მოწევაზე უარის თქმა და ალკოჰოლი და ყოველდღიურად ჩაერთოს ფიზიოთერაპიულ სავარჯიშოებში.
ორთოპედია სახსრებზე
ბარძაყის ჩანაცვლება აღინიშნება მძიმე ართროზის დროს, ფემქარის კისრის მოტეხილობის შედეგები. დადგენილია, თუ შეუძლებელია ტკივილის შემსუბუქება და მობილობის გაუმჯობესება სამედიცინო მეთოდებით და ფიზიოთერაპიით. ეს ოპერაცია მოითხოვს ღრმა და საკმაოდ ვრცელ ჭრილობას.
დიაბეტით დაავადებულებში, ზედაპირული ჭრილობებიც კი დიდი ხნის განმავლობაში კურნავს, ნაერთების ფუნქციები სრულად არ აღდგება. ორთოპედიული კორექციით, სუპურაციით, უარის რეაქციით, პროთეზის არასტაბილური ფიქსაციით, დისლოკაციები ხშირად ხდება. საჭიროა მასიური ანტიბაქტერიული თერაპია და სისხლში შაქრის მჭიდრო კონტროლი.
თეძოს ჩანაცვლება
ოპერაციის შემდეგ შესაძლო გართულებები
საერთო გართულებების ალბათობის გარდა - სისხლდენა, ნაკერების შეუსაბამობა და ჭრილობების კიდეების გადახრა, ქსოვილების ანთება ოპერაციის არეალში დიაბეტის მქონე პაციენტებისთვის დამახასიათებელია:
- კორონარული ან გულის მწვავე უკმარისობა (გულის შეტევა, ფილტვის შეშუპება, კარდიოგენული შოკი),
- რიტმის ძლიერი დარღვევა,
- თირკმლის უკმარისობა
- სისხლში შაქრის მკვეთრი ვარდნა - ჰიპოგლიკემიური კომა.
ისინი გამოწვეულია ანესთეზიის რეაქციით, სისხლის დაკარგვით. ისინი შეიძლება მოხდეს როგორც ოპერაციის დროს, ასევე მისი დასრულების შემდეგ პირველ დღეებში.
ოპერაციის ადრეულ პერიოდში არსებობს:
- პნევმონია
- ჭრილობის შეჩერება მიკრობების გავრცელებით სისხლის მიმოქცევის გზით,
- სისხლის მოწამვლა (სეფსისი),
- შარდის ინფექციები.
გართულებების ხშირი განვითარების მიზეზია დიაბეტით დაავადებულებში ვასკულტურის ცვლილება (მაკრო- და მიკროანგიოპათია), ფუნქციური რეზერვის დაქვეითება (უსაფრთხოების ზღვარი) გულში, ფილტვებში, ღვიძლში და თირკმელებში.
საწოლის გახანგრძლივებით, ფეხებში დაბალი სისხლის ნაკადის ფონზე და სისხლის შედედების გაზრდის ფონზე, ჩნდება ღრმა ვენების თრომბოზი. სისხლძარღვთა საწოლის გასწვრივ თრომბის წინსვლის შედეგად ფილტვის არტერიის ფილიალების ბლოკირება ხდება. ფილტვის თრომბოემბოლია სიცოცხლისთვის საშიში დაავადებაა.
სისხლის ნაკადის დარღვევა მიკროანგიოპათიით
დიაბეტური ავტონომიური ნეიროპათია (ორგანოების ნერვული ბოჭკოების დაზიანება) იწვევს ბუშტისა და ნაწლავების კუნთების შესუსტებას. ამან შეიძლება საფრთხე შეუქმნას შარდის გამოყოფას, ნაწლავის გაუვალობას.
გლუკოზის კორექცია
რეკომენდებულია მარტივი ნახშირწყლების (შაქრის, ფქვილის პროდუქტების, ტკბილი ხილის), ცხიმოვანი, მაღალკალორიული საკვების და ქოლესტერინის მქონე საკვების მკაცრი შეზღუდვით (ხორცი, ნაყინი, მოხერხებულობა საკვები) მკაცრი შეზღუდვით.
აკრძალული ალკოჰოლი. საჭიროა სისხლის შაქრის მაჩვენებლების მიღწევა ნორმალთან ახლოს.
დაავადების მძიმე შემთხვევებში, საკმარისია, რომ შარდში მისი ექსკრეცია არ აღემატებოდეს ნახშირწყლების მთლიანი დოზის 5% -ს დღეში.
მე -2 ტიპის დიაბეტის დროს ინსულინს შეიძლება დაემატოს ტაბლეტების გარდა. თუ დაგეგმილია ვრცელი ინტერვენცია, მაშინ 3 დღეში ყველა პაციენტს გადაჰყავს ინსულინის ხშირი ფრაქციული მიღება დღეში 4-5-ჯერ. მიზნები - 4.4-6 მმოლ / ლ გლუკოზა სისხლში.
თირკმელების ფუნქციის სტიმულაცია
დიაბეტის დროს თირკმლის ქსოვილის დასაცავად გამოიყენება ანგიოტენზინად გარდამქმნელი ფერმენტის ინჰიბიტორები (კაპოტენი, ჰარტილი).
მათი დახმარებით, ისინი მიაღწევენ ნორმალური არტერიული წნევის სტაბილურ შენარჩუნებას თირკმელების გლომერულის შიგნით, და ამცირებენ ცილების დაკარგვას. ისინი მითითებულია ნეფროპათიისთვის ჰიპერტენზიის დროსაც კი.
თირკმლის კაპილარების გამტარიანობის შესამცირებლად გამოიყენება Wessel-Douay F.– ის დიეტა.
პოლინევროპათიის მკურნალობა
ნერვული სისტემის ფუნქციონირების გასაუმჯობესებლად, გამოიყენება თიოკტილის მჟავა (Tiogamma, Espa-lipon). ეს წამლები ხელს უშლის:
- სისხლძარღვთა ტონის დარღვევა, სხეულის პოზიციის შეცვლისას უკმარისობა
- არტერიული წნევის მკვეთრი რყევები,
- მიოკარდიუმის კონტრაქტურობის დაქვეითება,
- ბუშტის, ნაწლავების, ჩონჩხის კუნთების ატონი (კუნთების სისუსტე).
ქირურგიის შემდეგ დიაბეტის თერაპია
თუ პაციენტს ინიშნება ზოგადი ანესთეზია, მაშინ მის მიღებამდე 10-15 წუთის განმავლობაში ინიშნება დილის ინსულინის ნახევარი დოზა, ხოლო 30 წუთის შემდეგ - 20 მლ 20% გლუკოზის ინტრავენურად. ოპერაციის დროს და მის შემდეგ, პაციენტი იმყოფება წვეთოვანი წვეთით, 5% გლუკოზით. ყოველ 2 საათში, სისხლში გლუკოზის დადგენა ხდება, ჰორმონების ინექციები ხორციელდება მისი ინდიკატორების შესაბამისად.
მას შემდეგ, რაც თვითკვება შესაძლებელი გახდება, ისინი გადადიან ჰორმონის კანქვეშა ადმინისტრირებაზე. დოზის დასადგენად, გამოითვლება საკვებში ნახშირწყლების რაოდენობა. როგორც წესი, მცირე მოქმედების ინექციები ინიშნება 2-3 ჯერ პირველ ორ დღეში.
3-5 დღის განმავლობაში, დამაკმაყოფილებელი პირობისა და სტანდარტული დიეტის შესაბამისად, შესაძლებელია ჩვეულ სქემაში დაბრუნება. ინსულინის თერაპიისთვის გამოიყენება გრძელი და მოკლე წამლის კომბინაცია. ტიპი 2 დიაბეტისთვის, შაქრის დონის შესამცირებლად აბების მიღება შეიძლება გაკეთდეს დაახლოებით ერთ თვეში. ინექციების გაუქმების კრიტერიუმია ჭრილობის სრული შეხორცება, შეჩერების არარსებობა, შაქრის დონის ნორმალიზება.
დიაბეტის ანესთეზიის არჩევანი
ზოგადი ანესთეზიის ჩატარებისას მათ ეშინიათ გლუკოზის შემცირების და წნევის მკვეთრი ვარდნის. ამიტომ, ოპერაციის დაწყებამდე, შესაძლებელია ინდიკატორების ზომიერი მომატება. ეთერის და ფლუოროტანის გამოყენება არ არის რეკომენდებული, ხოლო დრერიდოლი, ნატრიუმის ოქსიბუტირატი და მორფინი ნახშირწყლების მეტაბოლიზმზე მინიმალურ უარყოფით გავლენას ახდენენ.
ყველაზე ხშირად, ინტრავენური ანესთეზია გამოიყენება ადგილობრივ ტკივილგამაყუჩებლებთან ერთად. წამლების ბოლო ჯგუფი შეიძლება დაემატოს ანტიფსიქოტიკას მცირე ოპერაციებში.
მენჯის ორგანოების ქირურგიული მკურნალობა (მაგალითად, გინეკოლოგიაში) ხორციელდება ცერებროსპინალურ სითხეში ანესთეზიის შეყვანის გზით (ზურგის, ეპიდურული ანესთეზია).
როგორ ხდება ჭრილობების შეხორცება
დიაბეტით, ჭრილობების შეხორცება ერთ-ერთი ყველაზე სერიოზული პრობლემაა. ზოგჯერ პროცესი გადაჭიმულია 1-2 თვის განმავლობაში. ქსოვილების მთლიანობის ხანგრძლივი აღდგენა უფრო ხშირად ხდება დამატებითი რისკ-ფაქტორების თანდასწრებით:
- ხანდაზმული პაციენტები
- არასაკმარისი დიეტა და რეკომენდაციები ოპერაციამდე დიაბეტის მკურნალობისთვის,
- გემებში სისხლის ნაკადის შემცირება (ანგიოპათია),
- სიმსუქნე
- დაბალი იმუნიტეტი
- გადაუდებელი ოპერაცია (მომზადების გარეშე),
- ინსულინის დოზის ადრეული შემცირება ან მისი შეყვანა.
ჭრილობებს არა მხოლოდ დიდხანს სჭირდება სამკურნალო საშუალება, არამედ შესაძლებელია განმეორდეს აბსცესის (აბსცესის) ან ფლეგმონის (ფართო დატკეპნა) წარმოქმნა, სისხლდენა, ფისების სხვაობა და მიმდებარე ქსოვილების განადგურება (ნეკროზი), ტროფიკული წყლულები.
განკურნების სტიმულირების მიზნით, დადგენილია:
- ინტენსიური ინსულინის თერაპია,
- ცილოვანი ნარევების დანერგვა dropper- ში, Actovegin,
- მიკროცირკულაციის სტიმულატორები - ტრენტალი, დიცინონი,
- ფერმენტების გამწმენდი - ტრიპსინი, ქიმოტრიპსინი,
- ნაკერების მოგვიანებით მოცილება - 12-14 დღეს,
- ფართო სპექტრის ანტიბიოტიკები.
პაციენტის კვება და გამოჯანმრთელება
მუცლის ოპერაციიდან პირველივე დღეებში, კვება ხორციელდება სპეციალური დიაბეტური მკვებავი ნარევების - დიაზეონის, ნატრიკომი დიაბეტის შემოღებით. შემდეგ რეკომენდებულია ნახევრად თხევადი და დაფქული საკვები:
- ბოსტნეულის წვნიანი
- ფაფა
- ბოსტნეული, ხორცი, თევზის პიურე ან სუფი,
- უცხიმო კეფირი, გემრიელი თანმიმდევრულობის ხაჭო,
- გამომცხვარი ვაშლის მუსი,
- ორთქლის omelet,
- ვარდის ინფუზია,
- შაქრის უფასო წვენი
- ჟელე სტევიასთან ერთად.
მათ შეიძლება დაემატოს არაუმეტეს 50-100 გრ კრეკერი, ჩაის კოვზი კარაქი. ინსულინის მიღებამდე საჭიროა ზუსტად განსაზღვროთ ნახშირწყლების რაოდენობა პურის ერთეულებით და სისხლში შაქრით. ეს ხელს შეუწყობს ჰორმონის საჭირო დოზის გამოთვლას.
ჩვენ გირჩევთ სტატიის წაკითხვას ეჭვმიტანილ დიაბეტზე. მისგან გაეცნობით რა იწვევს დიაბეტის ეჭვს, რა უნდა გააკეთოს იმ შემთხვევაში, თუ ბავშვს აქვს დიაბეტის ეჭვი, ასევე დიეტის შესახებ.
და აქ უფრო მეტია დიაბეტური ფეხის მკურნალობის შესახებ.
წამლის თერაპია (ინსულინის გარდა) მოიცავს ტკივილგამაყუჩებლებს (ქეთანოვი, ტრამადოლი, ნალბუფინი), ანტიბიოტიკები, კვალი ელემენტების დონის გასწორების მიზნით, სისხლძარღვთა აგენტები. სხეულის წმენდის გასაუმჯობესებლად, ინიშნება პლაზმაფერეზი, ჰემოსორბცია, ულტრაიისფერი ან სისხლის ლაზერული დასხივება.
დიაბეტისთვის ოპერაციები ექვემდებარება მისი ინდიკატორების ანაზღაურებას. დაგეგმილი მეთოდით, პაციენტებს ხშირად უტარდებათ დიაბეტის სპეციფიკური გართულებები - კატარული დაავადებები, რეტინოპათია და სისხლძარღვთა დაავადებები.
ქირურგიას წინ უძღვის მომზადება. მეტაბოლური და სისხლის მიმოქცევის დარღვევების გამო, დიაბეტით დაავადებულებს ხშირად აქვთ პოსტოპერაციული პერიოდის გართულებები. ერთ-ერთი მათგანი ჭრილობის ჭრილობაა. ინსულინის ინტენსიური თერაპიის, დიეტის, ანტიბიოტიკების და სხვა მედიკამენტების პროფილაქტიკის მიზნით ინიშნება ინტენსიური დანიშვნისას.
ნახეთ ვიდეო დიაბეტის შესახებ კოსმეტიკური პროცედურების შესახებ:
შესაძლებელია თუ არა ქირურგიის გაკეთება დიაბეტისთვის

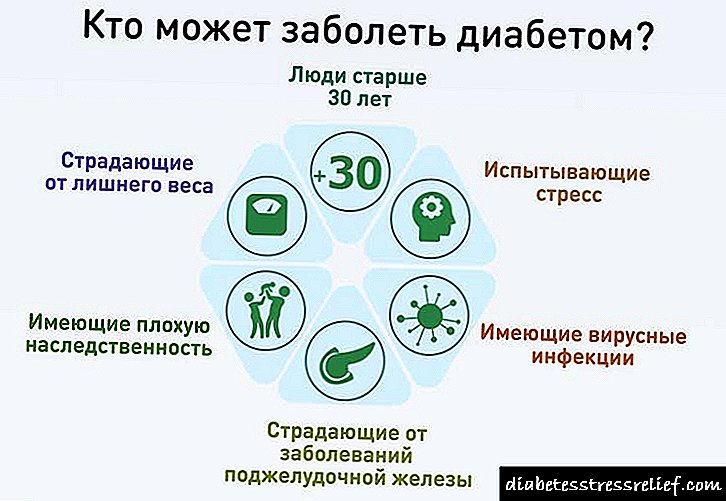
მის ცხოვრებაში თითოეული ადამიანი შეიძლება აღმოჩნდეს ქირურგიული ჩარევის აუცილებლობის წინაშე. დიაბეტით დაავადებულთა შორის, სტატისტიკის თანახმად, ყველა წამს ეს ემუქრება. შაქრიანი დიაბეტის შესახებ სტატისტიკა არ არის ბედნიერი: ინციდენტი იზრდება და რუსეთში ყოველ 10 ადამიანს უკვე აწუხებს ეს დაავადება.
პრობლემის ბუნება
რაც საშინელებაა, არ არის პათოლოგია თავისთავად, არამედ მისი შედეგები და ის რთული ცხოვრების წესი, რომელიც წარმოიშობა ამ შემთხვევაში.
დიაბეტი თავისთავად არ შეიძლება ჩატარდეს ჩატარების უკუჩვენება, მაგრამ საჭიროა ასეთი პაციენტის სპეციალური მომზადება ქირურგიული ჩარევისთვის. ეს ეხება თავად პაციენტს და პერსონალს.
გადაუდებელი ჩარევები ხორციელდება, რა თქმა უნდა, ჯანმრთელობის მიზეზების გამო, მაგრამ დაგეგმილებთან ერთად, პაციენტი უნდა მომზადდეს.
უფრო მეტიც, შაქრიანი დიაბეტისთვის ოპერაციის დაწყებამდე, დროსა და მის შემდეგ, მთელი პერიოდი მნიშვნელოვნად განსხვავდება ჯანმრთელ ადამიანებში. რისკი არის ის, რომ შეხორცება ხდება დიაბეტით დაავადებულებში, სირთულეებით და ბევრად უფრო ნელა, ხშირად უამრავ გართულებას იწვევს.
რა არის საჭირო დიაბეტის მოსამზადებლად?
ქირურგია ყოველთვის კეთდება დიაბეტისთვის, მაგრამ ექვემდებარება გარკვეულ პირობებს, რომელთაგან მთავარია დაავადების მდგომარეობის ანაზღაურება. ამის გარეშე დაგეგმილი ინტერვენციები არ განხორციელდება. ეს არ ეხება ქირურგიაში გადაუდებელ პირობებს.
ნებისმიერი მომზადება იწყება გლიკემიის გაზომვით. ერთადერთი აბსოლუტური უკუჩვენება ნებისმიერი ტიპის ოპერაციისთვის არის დიაბეტური კომა. შემდეგ პაციენტი ადრე გამოყვანილია ამ მდგომარეობიდან.
კომპენსირებული დიაბეტით და ოპერაციების მცირე მოცულობით, თუ პაციენტი იღებს PRSP, ინტერვენციის დროს ინსულინზე გადასვლა არ არის საჭირო.
მცირე ოპერაციით, ადგილობრივი ანესთეზიით და უკვე მანამდე ინსულინის დანიშნულებით, ინსულინის რეჟიმი არ იცვლება.
დილით მას ინსულინი ეძლევა, მას საუზმე აქვს და ოპერაციულ დარბაზში მიჰყავთ, მისგან კი 2 საათის შემდეგ დაშვება ლანჩზე. სერიოზული დაგეგმილი და მუცლის ღრუს მანიპულაციებით, ჰოსპიტალიზაციამდე ჩატარებული მკურნალობის მიუხედავად, პაციენტი ყოველთვის დაინიშნება ინსულინის ინექციებში, მისი დანიშვნის ყველა წესის შესაბამისად.
როგორც წესი, ინსულინი ინიშნება დღეში 3-4 ჯერ, ხოლო დიაბეტის მძიმე არასტაბილური ფორმების დროს, 5-ჯერ. ინსულინი ინიშნება მარტივი, საშუალო მოქმედებით, არაგრძელებით. ამავე დროს, გლიკემიისა და გლუკოზურიის კონტროლი მთელი დღის განმავლობაში სავალდებულოა.
გახანგრძლივება არ გამოიყენება, რადგან შეუძლებელია გლიკემიისა და ჰორმონის დოზის ზუსტად კონტროლი ოპერაციის დროს და რეაბილიტაციის პერიოდში. თუ პაციენტი იღებს biguanides, ისინი გაუქმებულია ინსულინით.
ეს კეთდება აციდოზის განვითარების გამორიცხვის მიზნით. ამავე მიზნით, ოპერაციის შემდეგ, ყოველთვის ინიშნება დიეტა: მძიმე ტუტე სასმელი, გაჯერებული ცხიმების, ალკოჰოლის და ნებისმიერი შაქრის შემცველი პროდუქტების შეზღუდვა ან გამორიცხვა, ქოლესტერინის შემცველი პროდუქტები.
კალორია მცირდება, მოხმარებისას დღეში 6 ჯერ არის დამსხვრეული, დიეტაში ბოჭკოვანი სავალდებულოა. ძალიან დიდი ყურადღება უნდა მიექცეს ჰემოდინამიკურ პარამეტრებს MI- ის განვითარების გაზრდის შესაძლებლობასთან დაკავშირებით.
მზაკვრული ვითარებაა ის, რომ დიაბეტით დაავადებულებში ის ხშირად ვითარდება მისი მტკივნეული ფორმის გარეშე. ოპერაციისთვის მზადყოფნის კრიტერიუმები: სისხლში შაქარი, ხანგრძლივი ავადმყოფობის მქონე პაციენტებში - არაუმეტეს 10 მმოლ / ლ, არ აღინიშნება კეტოაციდოზისა და გლუკოზურიის ნიშნები, შარდში აცეტონი, არტერიული წნევის ნორმალიზება.
ანესთეზიის მახასიათებლები დიაბეტით დაავადებულებში
დიაბეტით დაავადებულებს არ მოითმენს არტერიული წნევის დაქვეითებას, ამიტომ აუცილებელია მონიტორინგი. ასეთ პაციენტებში ანესთეზი უკეთესია გამოიყენოთ მულტიკომპონენტი, მაშინ როდესაც ჰიპერგლიკემიის რისკი არ არსებობს. პაციენტები საუკეთესოდ ტოლერანებენ ასეთ ანესთეზიას.
მუცლის ღრუს დიდი ოპერაციების დროს, რომლებიც ხორციელდება ზოგადი ანესთეზიის ქვეშ, როდესაც კვება გამოირიცხება ოპერაციის შემდეგ და მის შემდეგ, ინსულინის დოზის დაახლოებით ½ ინიშნება ოპერაციამდე.
ამის შემდეგ ნახევარი საათის განმავლობაში, 20–40 მლ 40% გლუკოზის ხსნარი ინიშნება ინტრავენურად, რასაც მოჰყვა გლუკოზის 5% -იანი ხსნარის მუდმივი დრეკადობა. შემდეგ, ინსულინისა და დექსტროზის დოზა რეგულირდება გლიკემიისა და გლუკოზურიის დონის მიხედვით, რაც განისაზღვრება საათში, თუ ოპერაციის ხანგრძლივობა აღემატება 2 საათს.
გადაუდებელ ოპერაციებში, სისხლში შაქარი სასწრაფოდ შემოწმებულია, ძნელია დაიცვას ინსულინის რეჟიმი, ის დადგენილია სისხლში და შარდში შაქრის დონის მიხედვით, ოპერაციის დროს, სწორად, საათში ერთხელ შემოწმება, თუ ოპერაციის ხანგრძლივობა 2 საათზე მეტია.
თუ პირველად გამოვლენილია დიაბეტი, განისაზღვრება პაციენტის მგრძნობელობა ინსულინის მიმართ. დიაბეტის დეკომპენსაციით, კეტოაციდოზის სიმპტომებით, გადაუდებელი ოპერაციების დროს, მიიღება ზომები მისი გასარკვევად. დაგეგმილი - ოპერაცია გადაიდო.
ზოგადი ანესთეზიით, მეტაბოლური სტრესი წარმოიქმნება ნებისმიერი ადამიანის სხეულში, იზრდება ინსულინის საჭიროება. აუცილებელია სტაბილური მდგომარეობის მისაღწევად, ამიტომ ინსულინის დანიშვნა შესაძლებელია დღეში 2-6-ჯერ.
ხშირი ქირურგიული პათოლოგიები დიაბეტით დაავადებულებში
პანკრეასის ოპერაცია ხორციელდება იმ შემთხვევაში, თუ მკურნალობის სხვა ტიპები არაეფექტური ან შეუძლებელია.
ჩვენებები: საფრთხე პაციენტის სიცოცხლისთვის მკვეთრი მეტაბოლური დარღვევის გამო, დიაბეტის სერიოზული გართულებები, კონსერვატიული მკურნალობის შედეგი არ არის მიღებული, თქვენ არ შეგიძლიათ ინსულინის ინექციის გაკეთება.
თუ არ არსებობს თანმდევი პათოლოგიები, ერთი დღის შემდეგ საოპერაციო პანკრეასი ნორმალურად იწყებს მუშაობას. რეაბილიტაციას 2 თვე სჭირდება.
ოფთალმოლოგიური ოპერაციები
ხშირად დაავადების გამოცდილებით, დიაბეტით დაავადებულთა რეტინოპათია და კატარაქტი ვითარდება დიაბეტით დაავადებულებში - თვალის ლინზების გადახურვა. მხედველობის სრული დაკარგვის რისკი არსებობს და ზომების რადიკალიზმი ამის თავიდან ასაცილებლად ერთადერთი გზაა. დიაბეტის დროს კატარაქტის მომწიფება შეუძლებელია. რადიკალური ღონისძიების გარეშე, კატარაქტის რეზორბციის მაჩვენებელი ძალიან დაბალია.
რადიკალური ღონისძიების განხორციელებისთვის აუცილებელია შემდეგი პირობების დაცვა: ანაზღაურება დიაბეტისთვის და სისხლში ნორმალური შაქრისთვის, მხედველობის დაკარგვა არაუმეტეს 50% -ისა, წარმატებული შედეგის მისაღწევად არ არსებობს თანმდევი ქრონიკული პათოლოგიები.
უმჯობესია არ დააყოვნოთ ოპერაცია კატარაქტისთვის და დაუყოვნებლივ დავეთანხმოთ მას, რადგან ის პროგრესირებს სრული სიბრმავე განვითარებით, როდესაც ხდება დიაბეტური რეტინოპათია.
კატარაქტა არ მოიხსნება, თუ:
- მხედველობა მთლიანად დაკარგულია
- დიაბეტი არ ანაზღაურდება,
- ბადურის ნაწიბურები არსებობს,
- არსებობს ნეოპლაზმები ირისზე, არსებობს თვალის ანთებითი დაავადებები.
პროცედურა შედგება phacoemulsification: ლაზერული ან ულტრაბგერითი. მეთოდის არსი: 1 მიკრო ჭრილობა ხდება ობიექტივში - პუნქცია, რომლის მეშვეობითაც ობიექტივი გაანადგურა ზემოთ აღწერილი წესით.
მეორე პუნქციით, ლინზის ფრაგმენტები ასპირაცია ხდება. შემდეგ ხელოვნური ობიექტივი, ბიოლოგიური ობიექტივი, შემოღებულია იმავე პუნქტებით. ამ მეთოდის უპირატესობა ის არის, რომ სისხლძარღვები და ქსოვილები არ არის დაშავებული, არ არის საჭირო seams.
მანიპულირება ითვლება ამბულატორიულ სტაციონარში დაკვირვება არ არის აუცილებელი. ხედვა აღდგენილია 1-2 დღეში.
თვალის წვეთების გამოყენება, თუნდაც დაავადების დასაწყისში, არ მოაგვარებს პრობლემას, მხოლოდ დროებით შეჩერებულია პროცესის მიმდინარეობა.
მომზადება და მისი პრინციპები არ განსხვავდება სხვა ოპერაციებისგან. შაქრიანი დიაბეტის დროს ასეთი ოპერაცია მიეკუთვნება მცირე ტრავმული კატეგორიის კატეგორიას. ხშირად, პათოლოგია ვითარდება სამუშაო ასაკის ახალგაზრდა პაციენტებში, ხოლო კარგი შედეგის შანსი იზრდება.
ინტერვენციის პროცედურა გრძელდება 10-დან 30 წუთამდე, ვრცელდება ადგილობრივი ანესთეზია, დარჩით კლინიკაში არა უმეტეს ერთი დღისა. გართულებები იშვიათია. ოფთალმოლოგი ყოველთვის მჭიდროდ თანამშრომლობს ენდოკრინოლოგთან.
დიაბეტის ოპერაცია
ეს მოიცავს ე.წ. მეტაბოლური ქირურგია - ე.ი. ქირურგიის ჩარევისთვის მითითებულია დიაბეტში მეტაბოლური დარღვევების კორექტირება. ასეთ შემთხვევებში ხორციელდება "კუჭის შემოვლითი ოპერაცია" - კუჭი იყოფა 2 განყოფილებად და წვრილი ნაწლავი გამორთულია.
ეს არის ოპერაცია 11 ტიპის 2 დიაბეტით.
ოპერაციის შედეგია გლიკემიის ნორმალიზება, წონის დაკლება ნორმალიზებამდე, ჭარბი დაქვეითება, რადგან საკვები დაუყოვნებლივ შევა ileum- ში, მცირედი გვერდის ავლით.
მეთოდი ითვლება ეფექტურად, პაციენტების 92% აღარ იღებს PSSP. 78% -ს აქვს სრული გადარჩენა. ასეთი მანიპულაციების უპირატესობა იმაში, რომ ისინი არ არიან რადიკალური, ხორციელდება ლაპაროსკოპიის გამოყენებით.
ანთებითი პროცესები და გვერდითი მოვლენები მინიმუმამდეა დაყვანილი. ნაწიბურები არ არის და რეაბილიტაციის პერიოდი შემცირდება, პაციენტი სწრაფად განთავისუფლებულია.
შემოვლითი ქირურგიის მითითებები არსებობს: 30-65 წლის ასაკი, ინსულინის გამოცდილება არ უნდა იყოს 7 წელზე მეტი, დიაბეტის გამოცდილება 30, ტიპი 2 დიაბეტი.
დიაბეტისთვის ნებისმიერი ოპერაციის ჩატარება მოითხოვს მაღალკვალიფიციურ ექიმს.
ტიპი 1 დიაბეტი: დიაბეტის საბოლოო განკურნება როგორ უნდა მკურნალობა ქირურგია შაქრიანი დიაბეტით - ძნელი დასაჯერებელია ქირურგია დიაბეტური ტერფისთვის: აბსცესის გახსნა, სტენტირება, შემოვლითი ოპერაცია
შესაძლებელია თუ არა ქირურგიის ჩატარება დიაბეტისთვის: საკითხის ასპექტები

შაქრიანი დიაბეტით დაავადებულები, გარკვეულწილად ან სხვა ხარისხში, ოპერაციას უტარებენ. დაავადებების რაოდენობა, რომლებზეც შეიძლება აღინიშნოს ქირურგიული მკურნალობა, ძალიან დიდია.
ამასთან, დიაბეტის მქონე პაციენტისთვის ოპერაციისთვის მომზადების თვისებები, მისი მიმდინარეობა და პოსტოპერაციული პერიოდის მიმდინარეობა, მნიშვნელოვნად განსხვავდება ჯანმრთელი ადამიანებისგან.
განვიხილოთ დიაბეტისთვის ქირურგიის მახასიათებლები.
რა პირობებია ოპერაციისთვის
გახსოვდეთ, რომ დაავადება თავისთავად არ წარმოადგენს ოპერაციის უკუჩვენებას. უფრო მეტიც, ზოგიერთ შემთხვევაში ეს ხორციელდება სასიცოცხლო აუცილებლობის შესაბამისად.
წარმატებული ოპერაციის მთავარი პირობა არის დაავადების ანაზღაურება. და კიდევ ერთი რამ: თუნდაც ყველაზე მცირე ჩარევები, რომლებსაც ჯანმრთელი პაციენტები აკეთებენ ამბულატორიულ საფუძველზე (მაგალითად, უსიამოვნო ფრჩხილის მოხსნა ან აბსცესის გახსნა) უნდა გაკეთდეს მხოლოდ ქირურგიულ განყოფილებაში.
დიაბეტის ცუდი კომპენსაციით, დაგეგმილი ოპერაცია არ შეიძლება გაკეთდეს. პირველი, ზომები უნდა იქნას მიღებული დიაბეტის კომპენსაციისთვის. რა თქმა უნდა, ეს არ ეხება იმ შემთხვევებს, როდესაც ოპერაცია ხორციელდება სასიცოცხლო მითითებების მიხედვით.
ინტერვენციის აბსოლუტური უკუჩვენებაა დიაბეტური კომა. ასეთ შემთხვევებში, დაუყოვნებლივი ზომები მიიღება, რომ პაციენტი საშიში მდგომარეობიდან გამოდევნოს. მხოლოდ ამის შემდეგ შესაძლებელია ოპერაციის ჩატარება.
ოპერაციისთვის პაციენტის მომზადება
მთავარი ის არის, რომ პაციენტებს, რომლებსაც ჩაუტარდებათ ინტერვენცია და კიდევ უფრო სასწრაფოდ, საჭიროა შაქრის ტესტი! მუცლის ჩარევამდე პაციენტებს ინსულინი ჭირდებათ. მკურნალობის რეჟიმი სტანდარტულია.
მთელი დღის განმავლობაში, პაციენტმა უნდა შეიყვანოს ეს პრეპარატი სამიდან ოთხჯერ. მძიმე შემთხვევებში და შაქრიანი დიაბეტის დროს დაშვებულია ინსულინის ხუთჯერ მიღება.
საჭიროა სისხლში გლუკოზის ფრთხილად მონიტორინგი მთელი დღის განმავლობაში.
არაპრაქტიკულია ინსულინის პრეპარატების გამოყენება ხანგრძლივი მოქმედების დროს. ნებადართულია საშუალო მოქმედების ინსულინის ერთი ინექცია ღამით. ეს გაფრთხილება იმის გამო ხდება, რომ ოპერაციამდე აუცილებელია დოზის კორექცია. და, რა თქმა უნდა, საჭიროა მუდმივად გაზომოთ გლუკოზის დონე.
დიეტა ინიშნება იმ დაავადების გათვალისწინებით, რომლისთვისაც ოპერაცია ხორციელდება. აციდოზის განვითარების თავიდან ასაცილებლად, პაციენტი შეზღუდულია ცხიმებით. თუ არ არსებობს უკუჩვენებები, მაშინ დიდი რაოდენობით არის დადგენილი (ტუტე წყალი საუკეთესოა).
თუ დანიშნულია ოპერაცია, რომლის შემდეგაც პაციენტს არ მიეცემათ ნორმალურად ჭამის უფლება, ინსულინის ნახევარი დოზა ინიშნება ოპერაციის დაწყებამდე დაუყოვნებლივ. ნახევარი საათის შემდეგ, თქვენ უნდა შეიყვანოთ გლუკოზის ხსნარი (20-40 მილილიტრი კონცენტრაციით 40%).
შემდეგ ხუთ პროცენტიან გლუკოზის ხსნარს წვეთენ. ანესთეზია, როგორც წესი, ხელს უწყობს ინსულინის ზრდას, ამიტომ ოპერაციის დაწყებამდე პაციენტის მომზადებისას ძალიან ფრთხილად უნდა იყოთ.
წაიკითხეთ აგრეთვე ბავშვებში ინსულინის ტუმბოს გამოყენების მახასიათებლები
ოპერაციამდე დიეტა დაფუძნებულია ასეთ რეკომენდაციებზე:
- შემცირებული კალორიების მიღება
- ხშირი კვება (დღეში ექვსჯერ),
- ნებისმიერი საქარარიდების გამორიცხვა,
- გაჯერებული ცხიმის შეზღუდვა
- ქოლესტერინის შემცველი საკვების შეზღუდვა,
- დიეტური ბოჭკოების შემცველი საკვების დიეტაში შეყვანა,
- ალკოჰოლის გამორიცხვა.
ასევე აუცილებელია ჰემოდინამიკური პათოლოგიების კორექტირება. მართლაც, ამ დაავადების მქონე პაციენტები მნიშვნელოვნად ზრდის გულის შეტევის რისკს. შაქრიანი დიაბეტის მქონე პაციენტებში გულის კორონარული დაავადების უმტკივნეულო ტიპი რამდენჯერმე უფრო ხშირად გვხვდება.
ოპერაციისთვის პაციენტის მზადყოფნის კრიტერიუმებია:
- გლუკოზის ნორმალური ან ახლოს ნორმალური დონე (გრძელვადიანი დაავადებების მქონე პაციენტებში, ასეთი მაჩვენებლები არ უნდა იყოს 10 მმმოლზე მეტი),
- გლუკოზურიის აღმოფხვრა (შაქარი შარდში),
- კეტოაციდოზის აღმოფხვრა,
- შარდის აცეტონის ნაკლებობა,
- ჰიპერტენზიის აღმოფხვრა.
დეკომპენსირებული დიაბეტის ოპერაცია
არის შემთხვევები, როდესაც პაციენტს ოპერაცია სჭირდება, დაავადების არასაკმარისი კომპენსაციის პირობებში. ამ შემთხვევაში, ოპერაცია ინიშნება ზომების ფონზე, რომელიც მიმართულია კეტოაციდოზის აღმოფხვრაში. ეს მიიღწევა მხოლოდ ინსულინის მკაცრად განსაზღვრული დოზების ადეკვატური მიღებით. ტუტეების შეყვანა არასასურველია, რადგან ეს იწვევს უარყოფით შედეგებს:
- ჰიპოკალიემიის მატება,
- უჯრედულოვანი აციდოზი,
- კალციუმის დეფიციტი
- ჰიპოტენზია
- ცერებრალური შეშუპების საშიშროება.
ნატრიუმის ბიკარბონატის დანიშვნა შესაძლებელია მხოლოდ მჟავას სისხლით, 7,0-ით ქვემოთ. მნიშვნელოვანია ჟანგბადის ადექვატური უზრუნველყოფა. ინიშნება ანტიბიოტიკოთერაპია, განსაკუთრებით იმ შემთხვევაში, თუ სხეულის ტემპერატურა მომატებულია.
მნიშვნელოვანია ინსულინის (აგრეთვე წილადური) მიღება, შაქრის დონის სავალდებულო კონტროლით. ინიშნება ხანგრძლივი მოქმედების ინსულინი, მაგრამ გლიკემიური კონტროლი მაინც უნდა შენარჩუნდეს.
ქირურგია და ნეფროპათია
ნეფროპათია არის დიაბეტის მქონე პაციენტების ინვალიდობის და სიკვდილის მთავარი მიზეზი. ეს ძირითადად გვხვდება გლომერულ სისხლძარღვთა ტონის იუმორისტული რეგულირების დარღვევის გამო. ოპერაციის დაწყებამდე აუცილებელია თირკმლის დისფუნქციის მაქსიმალურად აღმოფხვრა. თერაპიული ზომები მოიცავს რამდენიმე წერტილს.
- ნახშირწყლების მეტაბოლიზმის კორექტირება (ის გულდასმით უნდა იყოს დაკავშირებული ინსულინთერაპიასთან, რადგან თირკმლის ინსულინაზას თრგუნავს თირკმლის უკმარისობა პროგრესირებს და ამ ჰორმონის საჭიროება მცირდება).
- არტერიული წნევის საფუძვლიანი კორექტირება და კონტროლი.
- გლომერულ ჰიპერტენზიის აღმოფხვრა (ინიშნება ACE ინჰიბიტორები).
- დიეტა ცხოველური ცილების შეზღუდვით (პროტეინურია).
- ცხიმის მეტაბოლიზმის დარღვევების კორექტირება (მიზანშეწონილია ჩატარდეს შესაბამისი მედიკამენტების გამოყენება).
ამგვარი ზომების საშუალებით შესაძლებელია დიაბეტის გართულებების მქონე პაციენტებში წარმატებული ოპერაციისა და ოპერაციის შემდგომი პერიოდის მიღწევა.
დიაბეტის ანესთეზიის მახასიათებლები
ანესთეზიის ჩატარებისას, ძალზე მნიშვნელოვანია გლიკემიის დონის კონტროლი, თითოეული პაციენტისთვის ინდივიდუალურად შეირჩევა შესაბამისი პარამეტრები. არ არის აუცილებელი მისი სრული ნორმალიზაციისკენ სწრაფვა, რადგან ჰიპოგლიკემია ბევრად უფრო საშიშია, ვიდრე ჰიპერგლიკემია.
წაიკითხეთ აგრეთვე: მისაღებია თუ არა ტიპი 1 დიაბეტის მკურნალობა ხალხური საშუალებებით
თანამედროვე ანესთეზიის ფონზე, შაქრის დაქვეითების ნიშნები გამოიფიტა ან მთლიანად დამახინჯებულია.
კერძოდ, ისეთი ფენომენები, როგორიცაა აგიტაცია, კომა და კრუნჩხვები, არ ჩანს. გარდა ამისა, ანესთეზიის დროს, ჰიპოგლიკემია ძნელია განასხვავოს არაადეკვატური ანესთეზიისგან.
ეს ყველაფერი მიუთითებს იმაზე, რომ ანესთეზიოლოგი მოითხოვს დიდ გამოცდილებას და სიფრთხილით ანესთეზიის მენეჯმენტში.
ზოგადი თვალსაზრისით, შეგიძლიათ განასხვავოთ ანესთეზიის ასეთი თვისებები.
- ოპერაციის დროს, ინსულინის გლუკოზა უნდა დაინიშნოს, დიაბეტის სიმძიმის მიხედვით. შაქრის კონტროლი მუდმივი უნდა იყოს: მისი მატება კორექტირდება ინსულინის წილადური ინექციით.
- უნდა გვახსოვდეს, რომ ინჰალაციური წამლები ანესთეზიისთვის ზრდის გლიკემიას.
- პაციენტს შეიძლება დაექვემდებაროს ადგილობრივი ანესთეზიის მქონე მედიკამენტები: ისინი ოდნავ იმოქმედებენ გლიკემიაზე. ასევე გამოიყენება ინტრავენური ანესთეზია.
- დარწმუნდით, რომ დააკვირდით ანესთეზიის ადეკვატურობას.
- ადგილობრივი ანესთეზიის გამოყენება შესაძლებელია მოკლევადიანი ჩარევით.
- დარწმუნდით, რომ აკონტროლეთ ჰემოდინამიკა: პაციენტები არ მოითმენს წნევის ვარდნას.
- გახანგრძლივებული ჩარევებით შეიძლება გამოყენებულ იქნას მულტიკომპონენტიანი ანესთეზია: მას ყველაზე ნაკლები გავლენა აქვს შაქარზე.
ოპერაციის შემდგომი პერიოდის მახასიათებლები
პოსტოპერაციულ პერიოდში დიაბეტით დაავადებულებში ინსულინის გამოყოფა იმ პაციენტებში, რომლებმაც ადრე მიიღეს ეს ჰორმონი, მიუღებელია! ასეთი შეცდომა საფრთხეს უქმნის პაციენტში აციდოზის განვითარებას.
იშვიათ შემთხვევებში შესაძლებელია პაციენტთა ამ კატეგორიაში სისხლში გლუკოზის ნორმალური დონის შენარჩუნება. მაგრამ მაშინაც კი, ისინი ინიშნება ინსულინზე ფრაქციურად (არა უმეტეს 8 ერთეული), დღეში ორჯერ სამჯერ, ყოველთვის 5% გლუკოზით.
აუცილებელია შარდის ყოველდღიური შარდის ყურადღებით მონიტორინგი, მასში აცეტონის რისკის გამო.
იმ პირობით, რომ პაციენტის მდგომარეობა სტაბილურია, ხოლო დიაბეტი ანაზღაურდება, დაახლოებით ექვსი დღის შემდეგ (ზოგჯერ მოგვიანებით), პაციენტი გადადის ჩვეულებრივ (ოპერაციამდე), ინსულინის ადმინისტრირების რეჟიმში. პაციენტებს, რომლებმაც ოპერაციის შემდეგ პირველ პერიოდში არ მისცეს საშუალება მიიღონ საკვების მიღება, ინიშნება სავალდებულო კვება და ინსულინის ინექციები.
თქვენ შეგიძლიათ გადაიტანოთ ისინი შაქრის შემამცირებელ მედიკამენტებზე მხოლოდ იმ შემთხვევაში, თუ ჭრილობა განიკურნა, და არ არსებობს ანთებითი მოვლენები. და რა თქმა უნდა, დიაბეტი უნდა ანაზღაურდეს. წინააღმდეგ შემთხვევაში, ინსულინის ინექციები აუცილებელია.
თუ ინტერვენცია გადაუდებელი იყო, რთულია ინსულინის სპეციფიკური დოზის გამოთვლა. შემდეგ იგი განისაზღვრება შაქრის დონის მიხედვით. მისი მონიტორინგი უნდა მოხდეს საათობრივად (!). მნიშვნელოვანია პაციენტის მგრძნობელობის დადგენა ამ ჰორმონის მიმართ, განსაკუთრებით მაშინ, როდესაც დიაბეტი პირველად გამოვლენილია.
ასე რომ, დიაბეტისთვის ოპერაცია შესაძლებელია. ის ასევე შეიძლება გაკეთდეს დიაბეტის მძიმე ფორმებში - მთავარია მეტ-ნაკლებად ადეკვატური კომპენსაციის მიღწევა. ოპერაციის ჩატარება მოითხოვს ექიმის დიდ გამოცდილებას და პაციენტის მდგომარეობის ფრთხილად მონიტორინგს.
ახალი სტანდარტი
AIF: - იური ივანოვიჩი, ჩვენს გაზეთში ბოლო გამოცემაში, ისაუბრეთ ქირურგიის დიდ პერსპექტივებზე, ტიპი 2 დიაბეტის მკურნალობაში. შეიცვალა რამე ამ დროის განმავლობაში?
იური იაშკოვი: - დიახ, ბევრი რამ შეიცვალა. ჩვენ დაგროვილი გვაქვს საკმაოდ ბევრი საკუთარი გამოცდილება ბარიატული ოპერაციების გამოყენებისას პაციენტებში, რომლებსაც აქვთ ტიპი 2 შაქრიანი დიაბეტი, ბევრი მათგანი პრაქტიკულად მოშორდა ამ სერიოზულ დაავადებას ქირურგიის საშუალებით. გარდა ამისა, სპეციალობა ”ბარიატრიული ქირურგია”, რომელზეც თითქმის 20 წელია ვმუშაობ, არა მხოლოდ სიმსუქნის ოპერაციაა, არამედ მეტაბოლური (მეტაბოლური) დარღვევებიც, რაც განაპირობებს ტიპი 2 დიაბეტის განვითარებას. ამ დაავადების გამოსწორების ქირურგიული მეთოდები ოფიციალურად აღიარებულია და დიაბეტების მკურნალობის სტანდარტებში შედის დიაბეტოლოგების მსოფლიოში ცნობილი რეპუტაციური ასოციაციების მიერ.
AIF: - ვის მიჰყავთ ოპერაციისთვის?
იუ. - როგორც ადრე, ჩვენ ძირითადად მივმართეთ პაციენტებს, რომლებშიც ტიპი 2 დიაბეტი კომბინირებულია ერთ ხარისხთან ან სხვა სიმსუქნით. ახლა კი, წინა წლებთან შედარებით, უფრო მეტი ადამიანია, ვისაც ნაკლებად გამოხატული სიმსუქნე აქვს. მართლაც, იმისათვის, რომ დიაბეტი განვითარდეს მისი სიცოცხლისთვის საშიში გართულებებით, არ არის აუცილებელი წონა 150-200 კგ. იმ ადამიანებისთვის, რომლებიც მემკვიდრეობით მიდრეკილნი არიან ტიპის 2 დიაბეტზე, ხშირად საკმარისია 90-100 კგ მოპოვება. თუ იმავდროულად, ძირითადი ცხიმის მასა კონცენტრირდება მუცლის ღრუში, მომრგვალო ფორმით ან, როგორც მას უწოდებენ, "ლუდის" მუწუკს - ეს საკმარისი მიზეზია იმისთვის, რომ დაიწყოს სისხლში გლუკოზის შემცველობა. როდესაც დიაბეტის ან მედიკამენტების კორექცია შეუძლებელია, ამ შემთხვევებში შესაძლებელია დაისვას საკითხი ქირურგიული მეთოდების გამოყენების შესახებ.
დაუჯერებელი? აშკარაა!
"AiF": - რა განსაზღვრავს მეთოდოლოგიის არჩევანს, რომლითაც თქვენ დიაბეტის მქონე პაციენტს დაზოგავთ ჭარბი წონისგან?
იუ. - თუ ეს არის დიაბეტის ან პროდიაბეტის საწყისი ეტაპი (გლუკოზის ტოლერანტობის დაქვეითება), ნებისმიერი ოპერაცია, რომელიც შეზღუდავს საკვების მიღებას და შეამცირებს სხეულის წონას, შეუძლია გააუმჯობესოს სიტუაცია. თუ პაციენტს მრავალი წლის განმავლობაში აქვს დიაბეტის ტიპი 2, ან თუ იგი მუდმივად და არა ყოველთვის ეფექტურად იღებს შაქრის შემამცირებელ მედიკამენტებს და, განსაკუთრებით ინსულინს, ჩვენი არჩევანი ნამდვილად გაკეთდება უფრო რთული მეთოდების სასარგებლოდ. უფრო მეტიც, ტიპი 2 დიაბეტის აღმოფხვრის ალბათობა პირდაპირპროპორციულია ოპერაციის სირთულესთან. ამრიგად, კუჭის დაბინძურების შემდეგ, შაქრიანი დიაბეტის ტიპი 2-ის კომპენსაციებს აღენიშნებათ პაციენტთა 56,7%, გასტროპლასტიკური - 79.7%, გასტროშუნთინგით - 80.3%, ბილიოპანკრეასის შუნტირებით - 95.1%.
AiF: - გაქვთ თუ არა კუჭის მოცულობის ქირურგიული შემცირების შანსი, რომ სამუდამოდ დატოვონ შაქრის შემსუბუქებული აბები და ინსულინის ინექციები?
იუ. - არის! და საკმაოდ რეალური. ამრიგად, დიაბეტის მდგრადი კომპენსაციის მიღწევის ალბათობა, შაქრის შემამცირებელი ნებისმიერი წამლის გარეშე, სრულიად უფასო საკვების გარეშე, ბილიოპანკრეასის შემოვლითი ოპერაციის შემდეგ 95–100% -ს უახლოვდება. ჩვენ უკვე გვყავს ბევრი ასეთი პაციენტი, და როდესაც ისინი, ვინც წლების განმავლობაში იმყოფებიან ინსულინის ინექციებსა და აბებზე, ოპერაციის შემდეგ მიდიან ადგილობრივ ექიმებთან, დიაბეტის სრული ანაზღაურებით, მათ უბრალოდ არ სჯერათ რა ხდება! მაგრამ, საბედნიეროდ, უკვე საკმაოდ ბევრი ენდოკრინოლოგია ინფორმირებული ამ საკითხში ოპერაციის შესაძლებლობების შესახებ და პაციენტებს ჩვენთან უგზავნის. ამავდროულად, ამბულატორიულ განყოფილებაში ექიმებს შორის სკეპტიციზმი ჯერ კიდევ ძალზე გავრცელებულია, რადგან ხშირად ითვლება, რომ ტიპის 2 დიაბეტის განკურნება შეუძლებელია.
AIF: - და როგორია ცნობილი რუსი ენდოკრინოლოგების მოსაზრება ამ საკითხთან დაკავშირებით?
იუ. - კარგად მახსოვს ათწლეულების წინ მომხდარი მოვლენები, როდესაც ძალიან ხმამაღლა გამოთქვა იდეა იმის შესახებ, თუ რამდენად შესაძლებელია შაქრიანი დიაბეტის ტიპი 2-ის ქირურგიული კორექტირება, ნეგატიური რეაქცია გამოიწვია ენდოკრინოლოგების მიერ, რომლებიც ძალიან დიდი პატივისცემით იყვნენ ქვეყანაში. ერთ დროს იგივე გააკეთეს ჩვენმა ამერიკელმა კოლეგებმა, ბარიატრიულმა ქირურგებმა.
ბოლო წლების განმავლობაში ვითარება შეიცვალა: საკითხი, თუ რა ტიპის დიაბეტის ეფექტური ქირურგიული კორექტირების შესაძლებლობა არსებობს, ახლა ფართოდ განიხილება ქირურგთა და ენდოკრინოლოგთა ყველაზე პრესტიჟულ მსოფლიო ფორუმებზე, სპეციალიზირებული სამეცნიერო ჟურნალების გვერდებზე, პრესაში. და 2009 წელს დიაბეტის ამერიკულმა ასოციაციამ შეასრულა ბარიატრიული ქირურგია სტანდარტი ტიპის 2 დიაბეტის სამკურნალოდ. ამის შემდეგ, არიან თუ არა ჩვენი ენდოკრინოლოგები და დიაბეტოლოგები, რომ არ იყვნენ განწირულები ამ პროცესისგან? რა თქმა უნდა, მნიშვნელოვანია იმის შესწავლა, თუ რატომ ეხმარება ასეთი ოპერაციები დიაბეტით დაავადებულ პაციენტებს, ამ დაავადების განვითარების რა მექანიზმებს ანადგურებს ქირურგიის სკალპელი, და როგორ შეიძლება მართლაც დაეხმაროს მილიონობით ჩვენი თანამემამულის ტიპი, რომლებიც დაავადებულია ტიპი 2 დიაბეტით. ყველასთვის საკმარისი სამუშაოა. დიდი ხნის განმავლობაში.
გონივრული ლიმიტი
AIF: - შეიძლება ოპერაცია დაეხმაროს ყველა პაციენტს, რომლებსაც აქვთ ტიპი 2 დიაბეტი?
იუ. - სამწუხაროდ, არა. თქვენ ვერ დაეხმარებით მათ, ვისაც უკვე ჰქონდა შეუქცევადი დიაბეტი მიოკარდიუმის მწვავე ინფარქტის, გავრცელებული ინსულტის, თირკმლების უკმარისობის, მხედველობის დაკარგვისა და კიდურების სახით.
ჯერ კიდევ შეუძლებელია ბევრ მათგანის დახმარება, ვისაც არ აქვს თანხა ძალზე ძვირადღირებული ქირურგიული ოპერაციების დროს, სიმსუქნის სამკურნალოდ და ვერ შეძლებს კვოტების მიღებას სახელმწიფოსგან მათი განხორციელებისთვის. ჩვენ ასევე ვერ შევძლებთ იმ დიაბეტით დაავადებულთა დახმარებას (და მათ შორის ბევრია), ვისთვისაც საკვების საკულტო, და არსებითად საკვებისმიერი დამოკიდებულება, ჭარბობს სხვა ცხოვრებისეულ პრიორიტეტებს. ისე, იშვიათ სიტუაციებში, როდესაც ბეტა უჯრედების გარდაცვალების გამო, პანკრეასი ვერ ახდენს ინსულინის გამომუშავებას, სავარაუდოდ, ეს ოპერაციები არ მოგცემთ 100% და სიცოცხლის ხანგრძლივ ეფექტს.
AiF: - ჩვენი საუბრისას, ჩვენ ყოველთვის ვსაუბრობთ ტიპის 2 დიაბეტზე. შესაძლებელია თუ არა რაიმე გავლენა მოახდინოს ტიპი 1 დიაბეტის კურსზე, ბარიატული ქირურგიის გამოყენებით?
იუ. - ტიპი 1 დიაბეტით, პანკრეასის ბეტა უჯრედების გარდაცვალება იწყება, როგორც წესი, უკვე ახალგაზრდა ასაკში ხდება და, შესაბამისად, პაციენტებს ესაჭიროებათ ინსულინის პრეპარატები, და მისი დოზირება ყოველთვის ადვილი არ არის. ინსულინის დოზის გადაჭარბებით, პაციენტებს აქვთ სურვილი ჭამა უფრო მეტი, და ხშირად ისინი ასევე იწყებენ წონის მატებას. აქ შეგვიძლია დავთვალოთ, მაგალითად, ინტრასასტრიული ბუშტის ან კუჭის გამტარის დამონტაჟებაზე. მიუხედავად იმისა, რომ უნდა გვესმოდეს, რომ შეუძლებელია ინსულინის მთლიანად გაუქმება ტიპის 1 დიაბეტში. შემოვლითი ოპერაცია, რომელზეც ვისაუბრეთ ტიპი 2 დიაბეტთან დაკავშირებით, მიუღებელია 1 ტიპის დიაბეტის დროს.
პრობლემის არსი: რა არის ექიმების აღგზნების მიზეზი
ოპერაციის შედეგად ჩატარებული დიაბეტით დაავადებულთა ყველა შედეგს შორის, ჩირქოვანი და ინფექციური დაზიანებები ოპერაციული დაზიანების ფარგლებში ლიდერობენ. ერთობლივი ჩანაცვლება ეხება ღია ქირურგიულ პროცედურას და, შესაბამისად, დიდ შეშფოთებას იწვევს ორთოპედისტთა შორის ოპერაციის შემდგომი პერიოდის განმავლობაში ჭრილობის ზედაპირის მდგომარეობისა და შეხორცების მიზნით.
- პანკრეასის ინსულინის სინთეზის დაქვეითების შედეგად გამოწვეული კაპილარების ცუდი მიმოქცევის გამო, დიაბეტის მქონე ადამიანების მნიშვნელოვან პროპორციაში ხდება უმნიშვნელო ზედაპირული ჭრილობების ნელი რეგენერაციაც. ამგვარი ჩარევით ქირურგიული ჭრილობა არ არის ნული, მაგრამ არა რბილი ქსოვილების სტრუქტურების გრძელი, მაგრამ ღრმა გაჭრა დაზარალებულ ოსტეოართულურ რეგიონში. ნაკერების შენელება, რომელიც ასევე შეიძლება გამოწვეული იყოს დასუსტებული იმუნური სისტემის მიერ, ზრდის ინფექციის, წყლულების, ჩირქოვანი აბსცესის ადგილობრივი განვითარების ალბათობას. ასეთი დაზიანებით, იზრდება სეფსისისა და იმპლანტის უკმარისობის რისკი (უარყოფა, არასტაბილურობა, ენდოპროთეზის დისლოკაცია და ა.შ.).
- მეორე წერტილი: დიაბეტის გახანგრძლივებული კურსით, გემები და გული პათოლოგიურად იცვლება, ფილტვების და თირკმელების ფუნქციური შესაძლებლობები მცირდება ჰიპერგლიკემიის გახანგრძლივების გამო. და ეს ახდენს დამატებით რისკებს, ხშირად გამოწვეულია ანესთეზიით. არითმიული კრიზისი, გულის შეტევა, კორონარული უკმარისობა, ასფიქსია, პნევმონია, ტაქიკარდია, თირკმელების პროგრესული ქრონიკული უკმარისობა და ა.შ., შემდეგი რეაქციებია, რომლებიც შეიძლება მოჰყვეს ოპერაციის საპასუხოდ. მათი გამოწვევა შეიძლება, მაგალითად, ანესთეზირებული მედიკამენტების საშუალებით ან სისხლის ნორმალური დაკარგვით.
- ანესთეზიის პირობებში, ჰიპოგლიკემიის შემთხვევა არ არის გამორიცხული - უკიდურესად საშიში მდგომარეობაა პაციენტის სიცოცხლისთვის, კომაის პროვოცირება. ოპერაციულ ჯგუფს უნდა შეეძლოს არა მხოლოდ ჰიპოგლიკემიური სინდრომის სწრაფად აღმოფხვრა, არამედ სისხლის შაქრის მკვეთრი ვარდნა სხვა პრობლემებისგან (ინსულტი, მედიკამენტების დოზის გადაჭარბება და ა.შ.) დიფერენცირება. ჰიპერგლიკემია არანაკლებ მიდრეკილია არახელსაყრელი ეფექტების (ჭრილობის ინფექცია, ტოქსიკური პირობები, გულის დაზიანება, წნევის მომატება და ა.შ.), როგორც ოპერაციის დროს, ასევე მის შემდეგ.
- ქვედა კიდურებში, რომელთა სახსრებს ყველაზე ხშირად პროთეზირება სჭირდება, დიაბეტის დროს სისხლის მიმოქცევა მცირდება. ამან შეიძლება გართულდეს პოსტოპერაციული გამოჯანმრთელება ფეხის თრომბოზის, კუნთების ატროფიის და საავტომობილო კონტრაქტურის შედეგად. თრომბოზი ხორციელდება ფილტვის არტერიის ბლოკირებით, თრომბის განცალკევების გამო და მისი მიგრაცია სისხლძარღვთა საწოლში ფილტვებში. ატროფია და კონტრაქტურა - გადაადგილების მუდმივი შეზღუდვა ან ოპერაციული კიდურის მობილობის ფუნქციების აღდგენის ნელი დინამიკა.
ქირურგმა, ანესთეზიოლოგმა, ენდოკრინოლოგმა, ფიზიოთერაპევტმა ერთობლივად უნდა ორგანიზება გაუწიონ მკურნალობის მთელ პროცესს ისე, რომ რაც შეიძლება კომფორტული იყოს პაციენტისთვის, სერიოზული მეტაბოლური სტრესის გარეშე. ენდოპროთეტიკის წარმატებები პირდაპირ დამოკიდებულია საავადმყოფოში მომუშავე სპეციალისტების კომპეტენციის დონეზე, გამოცდილებაზე, პასუხისმგებლობაზე, სადაც უნდა ჩატარდეს დიაბეტით დაავადებული პირი.
დიაბეტის მქონე პაციენტების მომზადება ერთობლივი ჩანაცვლებისთვის
დაგეგმილი ჩარევა ხორციელდება მხოლოდ კომპენსირებული დიაბეტის ფონზე. გადაუდებელ ქირურგიულ მკურნალობამდე, მაგალითად, მუცლის ღრუს მოტეხილობის გამო სახსრის შეცვლამდე, მნიშვნელოვანია დაავადების დეკომპენსაციის უმოკლეს შემცირებამდე. სახელმწიფოს თვითკორექტირება დაუშვებელია!
პაციენტი გაივლის ყველა მოსამზადებელ ზომას საავადმყოფოს გამოცდილი სამედიცინო პერსონალის მეთვალყურეობის ქვეშ. არ შეიძლება აღინიშნოს, რომ დაგეგმვის ეტაპზე თუნდაც აუცილებელია ფიზიოთერაპიის ინსტრუქტორის მიერ შემოთავაზებული ფიზიოთერაპიის ინსტრუქტორთან გამკლავება და თერაპიული დიეტის დაცვა (პევზნერის თანახმად, ცხრილი 99). პრეპარატის ხანგრძლივობა დამოკიდებულია პათოლოგიის სიმძიმეზე, პაციენტის ასაკზე, წონაზე, თანმდევი დაავადებების ისტორიაზე და სხვა ინდივიდუალურ კრიტერიუმებზე.
სახსრის შეცვლის დაწყებამდე პერიოპერაციული რისკის შესამცირებლად, გამონაკლისის გარეშე, ყველა ტიპის პაციენტებში, რომლებსაც აქვთ 1 ტიპის და 2 ტიპის შაქრიანი დიაბეტი, სტანდარტული საგამოცდო კომპლექსის გარდა, რეკომენდებულია დიაგნოზირება:
- გლიკემიური ინდექსი
- გლიკირებული ჰემოგლობინი,
- კეტონურია (აცეტონი),
- ჰიდრატაციის დონე
- KShchS ხარისხი (ბიკარბონატი, PH - მინიმალური),
- კალიუმის და ნატრიუმის შემცველობა,
- გულის კუნთის ფუნქციონირება ეკგ-ით, არტერიული წნევის გაზომვა,
- კრეატინის ფოსფატის რეაქციის პროდუქტი,
- პროტეინურია (ცილა შარდში),
- გლომერულური ფილტრაციის სიჩქარე,
- ბუშტის ნეიროპათია, კუჭ-ნაწლავის ტრაქტი,
- სისხლის კოაგულაცია
- რეტინოპათია (ბადურის სისხლით მომარაგების დარღვევა).
გამოვლენილია დარღვევის საწყისი დიაგნოზის შედეგად გარკვეული პერიოდის განმავლობაში გამოსწორებული სასარგებლო ინსულინის თერაპიის გზით ან PSSP– ით. მათთან ერთად, მიზანმიმართული თერაპია თანმდევი პათოლოგიების მედიკამენტებთან ერთად გამოიყენება ძირითადი დაავადების სტაბილური კომპენსაცია და მისი შედეგები.

ტრადიციულად, ზოგადი სტანდარტები, რომლებსაც დიაბეტით დაავადებულებს სახსრების შეცვლა უშვებენ, შემდეგია:
- გლიკოჰემოგლობინი (Hb1C) - 8–9% -ზე ნაკლები,
- კეტოაციდოზი და აცეტონურია არ არსებობს,
- გლიკემია - ნორმალური ან ნორმალური სიახლოვე (მძიმე ფორმის მქონე პაციენტებში - არა უმეტეს 10 მმოლ / ლ),
- ყოველდღიური გლუკოზურია (შარდში გლუკოზა) - არყოფნის ან უმნიშვნელო (მძიმე ფორმებში, ნებადართულია 5% -მდე).
ანესთეტიკოსის მიერ გამოკვლევა ყოველთვის ხდება წინასაოპერაციო პრეპარატის განუყოფელი ნაწილი. რეგიონალური ანესთეზია (ზურგის ან ეპიდურული ტიპი) უპირატესობას ანიჭებს ასეთ პაციენტებს, რადგან ადგილობრივი ანალგეზია ნაკლებად სავარაუდოა, რომ გამოიწვიოს გლიკემიის მძიმე დარღვევები და სხვა გართულებები. თუ ხერხემლის ანესთეზია უკუნაჩვენებია, გამოიყენეთ კომბინირებული ანესთეზია კონტროლირებადი სუნთქვით (მაგალითად, ენდოტრაქეალი სედაციით და კუნთების რელაქსაციით). დოზირება და ანესთეტიკების კომპონენტები განისაზღვრება ინდივიდუალურად.
პაციენტებს ამ კატეგორიის პაციენტთა პროფილაქტიკა, ორთოპედიის წესების შესაბამისად, ასევე მოიცავს წინასწარ ანტიბიოტიკოთერაპიას. მისი მიზანია ენდოგენური და ოპერაციების შემდგომი ჩირქოვან-ინფექციური პათოგენეზის პროფილაქტიკა. პროთეზირების შემდეგ, ანტიბიოტიკების მიღება გრძელდება ექიმის მიერ დადგენილი სქემის მიხედვით.
ინტერვენციის წინა დღეს, საოპერაციო ჯგუფის დიაბეტით დაავადებულები იღებენ მსუბუქ ვახშმობას და, როგორც წესი, მოკლე მოქმედებით ინსულინ 4 ერთეულს, ბაზალურ (გახანგრძლივებულ) ინსულინს - ჩვეულებრივი დოზის 1/2-ს. გლიკემიური კონტროლი ხორციელდება ყოველ 1-3 საათამდე დილამდე. ოპერაცია იწყება დილით, მას შემდეგ, რაც IPDA მიიღეს იმავე დოზით, პლუს 5-10% გლუკოზის ხსნარი, 100 მგ / საათში გამოყენების სიჩქარით. გაწმენდის enema მოთავსებულია ღამით და დილით ერთობლივი ჩანაცვლების პროცედურის დაწყებამდე. ჰორმონის ბოლო მიღებიდან 2 საათის შემდეგ, პაციენტს ოპერაცია უტარდება.
დიაბეტისთვის ერთობლივი ჩანაცვლებითი ოპერაცია
ენდოპროთეტიკის ტექნიკა ყველა პაციენტისთვის ერთნაირია. ისევე, როგორც მათ, ვისაც საერთო არაფერი აქვს ენდოკრინულ დარღვევებთან, დიაბეტური პროფილის მქონე ადამიანები:
- შექმნას ნაკლებად ტრავმული დაშვება ეკონომიკურად დაშლის კანის ზედაპირსა და კანქვეშა ცხიმს, კუნთების ბოჭკოების გაფართოებას, სახსრის კაფსულის გახსნას,
- ნაზად დაათვალიერეთ დაავადებული სახსრის არა სიცოცხლისუნარიანი ნაწილები
- ძვლების საფუძვლიანად მომზადება ენდოპროთეზის კომპონენტების იმპლანტაციისთვის (დაფქვა, ძვლის არხის შექმნა და ა.შ.),
- ძრავის სტრუქტურების დაფიქსირება მაღალტექნოლოგიური გამძლე მასალისგან დამზადებული ტიტანის, კობალტ-ქრომის შენადნობი, კერამიკა, მაღალი მოლეკულური წონის პლასტიკური)
- ართროპლასტიკის დასასრულს, ჭრილობა მიედინება კოსმეტიკური ნაკერებით, ხოლო დრენაჟის ადგილის შენარჩუნებას.
ოპერაციის დროს, საკონტროლო და დიაგნოსტიკური ხელსაწყოები მუდმივად აკონტროლებენ ყველა სასიცოცხლო ფუნქციას, მათ შორის გლიკემიის ინდიკატორებს. ხშირად საჭიროა ოპერაციული მთელი სესიის განმავლობაში ინსულინისა და გლუკოზის უწყვეტი ინფუზიის გამოყენების უფლება. არასასურველი პათოლოგიური ფაქტორების არსებობის შემთხვევაში, დაუყოვნებლივ ეძლევა სათანადო სამედიცინო დახმარება, რომ სწრაფად დაარეგულიროს მდგომარეობა არახელსაყრელ დონეზე.
სტატისტიკის თანახმად, შაქრიანი დიაბეტით დაავადებულ პაციენტთა მინიმუმ 90% ადეკვატურად ანაზღაურდა პერიოპერაციულ პერიოდში, ერთობლივი თვისებრივი ჩანაცვლების შემდეგ, მკურნალობის წარმატებული შედეგი. ამასთან, შაქრიანი დიაბეტის მართვა ოპერაციის დაწყებამდე, ოპერაციის შემდეგ და შემდეგ, ხანგრძლივი და რთული გამოჯანმრთელებაა.
დიაბეტისთვის ენდოპროთეზის დამონტაჟების შემდეგ აღდგენის წესები
საწყის პერიოდში, ოპერაციული დაზიანების გამო, იქნება ტკივილი, რომელიც ტკივილგამაყუჩებლებით იხსნება არასტეროიდული საშუალებების სპექტრის სპექტრს; ექსტრემალურ სიტუაციებში შესაძლებელია კორტიკოსტეროიდების გამოყენება. გამონაკლისის გარეშე, ყველა სამკურნალო და სარეაბილიტაციო ღონისძიება ინიშნება და აკონტროლებს მხოლოდ ოპერაციული ქირურგი, ენდოკრინოლოგი და რეაბილიტოლოგი!
ხანმოკლე მოქმედებით ინსულინი ინიშნება პაციენტს ZSE- ის მიღების შემდეგ პირველ 4-6 საათში. მარტივი ჰორმონალური ხსნარის ერთჯერადი მაჩვენებელი გამოითვლება სისხლში გლუკოზის შემცველობაზე. მაგალითად, 11-14 მმოლ / ლ გლიკემიით, 4 ერთეული ინიშნება კანქვეშ. ICD, 14-16.5 მმოლ / ლ - 6 ერთეულზე. კვების პროცესში მათ ხელმძღვანელობენ დიეტა, რომელიც ჩატარდა წინასაოპერაციო პერიოდში. მომავალში, ადამიანი გადადის ჩვეულებრივ რეჟიმზე და ინსულინთერაპიის დოზებში, საჭიროების შემთხვევაში, სპეციალისტი აკეთებს მასში კორექტირებას.
ტიპი 2 დიაბეტის მქონე ადამიანებს, რომლებმაც გაიარეს ერთობლივი ჩანაცვლება, უნდა მიიღონ ინსულინი ინტერვენციის დაწყებიდან მინიმუმ 5-6 დღის განმავლობაში, მაშინაც კი, თუ მათი მთავარი პრეპარატია PSSP. დადგენილი ინსულინის გაუქმება შესაძლებელია გამონადენის დაწყებამდე ან მის დღეს, იმ პირობით, რომ ჭრილობა კარგად განკურნავს, ჩირქოვანი ანთება არ არის. ინსულინის თერაპია ტიპის 2 ტიპის დაავადების გაუქმების გადაწყვეტილების ყველაზე ადეკვატური დროა ნაკერების ამოღების შემდეგ.

კარგად სამკურნალო seam.
დარწმუნდით, რომ აკონტროლებთ შარდვას: შარდის ბუშტს დროულად დაცლა სჭირდება, რათა თავიდან აიცილოს აღმავალი ინფექცია. ამასთან, ინიშნება ანტიბიოტიკები. მედიკამენტურად, ადრეული გააქტიურების გზით (ფრჩხილებზე სიარული, მეორე დღიდან დაწყებული) და სპეციალური ფიზიოთერაპიული ვარჯიშების საშუალებით, ხორციელდება ქვედა კიდურების ვენების თრომბოზის პროფილაქტიკა და ფილტვებში შეშუპება.
ამავდროულად, ფიზიოთერაპიის მეთოდოლოგი განსაზღვრავს ნაყოფიერ სავარჯიშოებს, ვარჯიშებს სარეაბილიტაციო ტრენაჟორებზე, რომლებიც მიზნად ისახავს კუნთების გაძლიერებას, სახსრებში მოძრაობათა ამპლიტუდის გაზრდას ნორმამდე. ქსოვილების საუკეთესო რეგენერაციისთვის, უნდა იქნას მიღებული კუნთების ტონის აღდგენა, მეტაბოლიზმის და სისხლის ნაკადის ნორმალიზება, ფიზიოთერაპია (ელექტრომიოსტიმულაცია, მაგნიტი, ლაზერი და ა.შ.).
გაჯანსაღებული რეაბილიტაციით სრული აღდგენა მიიღწევა დაახლოებით 2-3 თვის შემდეგ. მას შემდეგ, რაც პაციენტს ნაჩვენებია სპა მკურნალობა. შემდგომში საჭიროა სანატორიუმის მონახულება, სპეციალობით კუნთოვანი სისტემის და სახსრების პრობლემებით, წელიწადში 1-2 ჯერ.