პანკრეასის ინსულინომი (მიზეზები, ნიშნები, მკურნალობის მეთოდები)
ინსულინომა არის პანკრეასის (პანკრეასის) სიმსივნე, რომელიც იზრდება ბეტა უჯრედებიდან, ლანგერჰანის კუნძულებიდან. ბუნებით, ეს ეხება ენდოკრინულ წარმონაქმნებს, ანუ არის ჰორმონის აქტიური მოქმედება. იგი განსხვავდება იმით, რომ იგი აწარმოებს ინსულინს გაზრდილი უკონტროლო რაოდენობით, რაც იწვევს ჰიპერინსულინს და, შედეგად, ჰიპოგლიკემიას.
ყველა სიმპტომს და მის სახელს უკავშირდება. ჩვეულებრივ, ეს არის მყარი, ერთჯერადი, მაგრამ 105 შემთხვევაში ეს შეიძლება იყოს მრავალჯერადი. მისი ჰორმონალური მოქმედება ავტონომიურია. 85-90% შემთხვევაში ის კეთილთვისებიანია, მხოლოდ 10-15% -ში ავთვისებიანი. ის შეიძლება განვითარდეს ნებისმიერ ასაკში, ჩვილებშიც კი, მაგრამ ეს იშვიათია. უფრო ხშირია 45 წლის შემდეგ, ქალებში 4-ჯერ უფრო ხშირად.
ინსულინომა შეიძლება გაიზარდოს პანკრეასის ნებისმიერ ნაწილში, მაგრამ უფრო ხშირად მის კუდურ ნაწილში. შემთხვევების 1% -ში მდებარეობა ექტოპიური ან ექსტრაკანკულურია - ელენთის კარიბჭე, კუჭის კედელი ან თორმეტგოჯა ნაწლავი, ღვიძლში.
როგორც წესი, სიმსივნის ზომა არ აღემატება 2 სმ (უმეტესწილად ის ავთვისებიანი). დაავადების სიხშირე მილიონ 1 შემთხვევაა, ასეთი იშვიათი რიცხვი იწვევს არასწორ დიაგნოზს და არასათანადო მკურნალობას, და ბევრი ექიმი ამას პრაქტიკულად არ ხვდება.
ჰორმონალური აქტიური სიმსივნეები

პანკრეასის ყველა კეთილთვისებიანი სიმსივნე იშვიათია - 1-3 შემთხვევა / მილიონით.თუ მამაკაცებში ისინი 3.5% -ს შეადგენს, ქალებში - 16% -მდე. მათი უმეტესობა ენდოკრინულია. ზომებია 0,5 სმ-დან 15 სმ-მდე. ნებისმიერი კეთილთვისებიანი პანკრეასის ნეოპლაზმები ყოველთვის მკურნალობენ მხოლოდ ოპერაციით. ჰორმონების სეკრეციის მიხედვით, ისინი იყოფა ტიპებად:
- ინსულინომია - იღებს 75% -ს,
- VIPoma (უფრო ხშირად, შემთხვევათა 70% -ში, გვხვდება 45 წლის შემდეგ ქალებში) - წარმოქმნის ვაზოაქტიური ნაწლავის პეპტიდს,
- გასტრინომა (საშუალო ასაკის მამაკაცებზე უფრო მეტად მოქმედებს),
- გლუკაგონომა - სიხშირეა 1 შემთხვევა 20 მილიონზე, უფრო ხშირად ქალებში, 80% -ში ავთვისებიანი.
ინსულინომის სიმპტომები
იმისდა მიუხედავად, რომ ინსულინომი ყველაზე ხშირად კეთილთვისებიანია, ის ძალიან მზაკვრულია. სიმსივნის მიერ ინსულინის უკონტროლო წარმოება იწვევს სისხლში გლუკოზის კონცენტრაციის მკვეთრ დაქვეითებას (ჰიპოგლიკემია), ეს იწვევს დაავადების სიმპტომებს. ეს პირდაპირ დამოკიდებულია სიმსივნის ფოკუსის რაოდენობას, ზომასა და აქტივობაზე. არ უნდა დაგვავიწყდეს, რომ ჰორმონი განაგრძობს პანკრეასის ჯანმრთელი უჯრედების სინთეზს.
ჰიპოგლიკემიის შეტევები
დაავადების მთავარი, ყველაზე ნათელი ნიშანი მწვავე ჰიპოგლიკემიის შეტევებია, რომელსაც სხვადასხვა გზით შეიძლება გამოხატავდეს. უმეტეს შემთხვევებში, თავდასხმა ვითარდება დილით ადრე, ცარიელ კუჭზე, როდესაც საკმაოდ დიდი დრო გავიდა ბოლო ჭამის შემდეგ და სისხლში შაქრის დონე დაბალია.
დილით ადამიანის შეტევა ძნელია შეტევის დროს, გაღვიძების შემდეგ მას შეუძლია დიდხანს დარჩეს დეზორიენტაცია, მას ძლივს უპასუხებს მარტივ კითხვებს და ასრულებს შეუსაბამო მოძრაობებს. ეს არის ცენტრალური ნერვული სისტემის ნახშირწყლების შიმშილით გამოწვეული ცნობიერების დარღვევის ნიშნები.
შეტევები შეიძლება შეინიშნოთ არა მხოლოდ დილით, არამედ დღის განმავლობაში, განსაკუთრებით იმ შემთხვევაში, თუ დიდი დრო გადის კვებას შორის, ფიზიკურ და ფსიქო-ემოციურ სტრესთან. მწვავე ჰიპოგლიკემია შეიძლება თან ახლდეს ფსიქომოტორული აგიტაციის შეტევა. პაციენტებმა შეიძლება აჩვენონ აგრესია, იფიცონ, ატირდნენ რამე, არაადეკვატურად უპასუხონ კითხვებს, გარეგნულად ეს შეიძლება იყოს ალკოჰოლური ინტოქსიკაციის მძიმე მდგომარეობაში.
გარდა ამისა, პაციენტებს ხშირად აღენიშნებათ ეპილეფსიური კრუნჩხვები, გახშირებული კრუნჩხვითი სინდრომი, სხვადასხვა კუნთების ჯგუფებში უნებლიე მოძრაობები და თითების ტრამვა. პაციენტებმა შეიძლება ჩივიან, რომ ისინი "გადაყრიან" ცხელებას, შემდეგ სიცივეს, ჰაერის ნაკლებობის შეგრძნებას, შიშის აუხსნელ გრძნობას.
ჰიპოგლიკემიის პროგრესირებამ შეიძლება გამოიწვიოს ცნობიერების ღრმა გაუფასურება, სამედიცინო დახმარების გაწევის გარეშე, პაციენტი შესაძლოა მოკვდეს.
ინტერაქტიული პერიოდი
სიმპტომები, რომლებიც შეიძლება გამოვლინდეს ინსულინომიის მქონე პაციენტებში ინტერაქტიული პერიოდის განმავლობაში, აბსოლუტურად არ არის სპეციფიკური და უმეტეს შემთხვევაში ნევროლოგიური ხასიათისაა, რაც ართულებს სწორი დიაგნოზის დადგენას.
გახანგრძლივებული ჰიპოგლიკემიით, კრანიალური ნერვები განიცდიან, კერძოდ, სახის და გლოსოფარინს. ეს შეიძლება გამოვლინდეს სახის ასიმეტრიით, ცხვირის ნაკეცების სიმსუბუქით, პირის ღრუს დაშლით, სახის გამონათქვამების დაკარგვით, ლაქრიმინაციით, გემოს დარღვევით, ტკივილების გამოვლინებით ენის ფესვის არეში და კიდურების არეში. შემოწმებისთანავე ექიმმა შეიძლება დაადგინოს ზოგიერთი პათოლოგიური რეფლექსების გამოჩენა, რომლებიც ჯანმრთელ ადამიანებში არ არსებობს. ასევე პაციენტები აღნიშნავენ მეხსიერების და ყურადღების გაუარესებას, მათთვის რთული ხდება ჩვეულებრივი სამუშაოს შესრულება, არის გულგრილობა იმის შესახებ, თუ რა ხდება. ასეთი ნევროლოგიური სიმპტომები ასევე შეიძლება აღინიშნოს მცირე არააქტიური სიმსივნეებით.
დაავადების ასეთი არასპეციფიკური სიმპტომების გამო, პაციენტებს ხშირად დიდი ხნის განმავლობაში უშედეგოდ მკურნალობენ ნეიროპათოლოგები და ფსიქიატრები.
ინსულინის დიაგნოზი
ანამნეზური მტკიცებულება, რომ კრუნჩხვები ხდება ცარიელი კუჭის დილით, კვების დროს გამოტოვების შემდეგ, ფიზიკური დატვირთვა, ქალებში მენსტრუაციის დაწყებამდე, ეჭვმიტანილი უნდა იყოს ამ სიმსივნის პაციენტში.
არსებობს ნიშნები, რომელთა საშუალებით შესაძლებელია ინსულინის ნეოპლაზმის სეკრეციის ეჭვი.
- სამარხვო ჰიპოგლიკემია,
- შეტევის დროს სისხლში გლუკოზა 2.7 მმოლ / ლ-ზე დაბალია,
- გლუკოზის ხსნარის ინტრავენურად შეყვანა პაციენტს შეტევისგან გამოაქვს.
შეტევის დროს სისხლში ინსულინის დონის განსაზღვრა ხდება, ჩვეულებრივ, ეს მაჩვენებელი ამაღლებულია გლუკოზის ძალიან დაბალ დონეზე. ასევე პროგნოზული მნიშვნელობა არის პროვანსულინისა და C- პეპტიდების სეკრეციის განმარტება.
გამომდინარე იქიდან, რომ ნეოპლაზმები ყველაზე ხშირად მცირე ზომისა, ულტრაბგერითი დიაგნოსტიკა და კომპიუტერული ტომოგრაფია არაინფექციურია.
დღემდე, პანკრეასის ანგიოგრაფია აღიარებულია, როგორც ერთ-ერთი ყველაზე ეფექტური დიაგნოსტიკური მეთოდი, რადგან სიმსივნეებს, როგორც წესი, აქვთ ფართო სისხლძარღვთა ქსელი. ეს საშუალებას გაძლევთ ყველაზე ზუსტად განსაზღვროთ ინსულინომის ადგილმდებარეობა და ზომა.
ინსულინომია: მკურნალობა
უმეტეს შემთხვევაში, ისინი მიმართავენ ინსულინომების ქირურგიულ მკურნალობას, სიმსივნის მოცილება იწვევს პაციენტის სრულ აღდგენას.
თუ ქირურგიული მკურნალობა შეუძლებელია, პაციენტებს ინიშნება მედიკამენტური თერაპია, რომელიც მიზნად ისახავს ინსულინის სეკრეციის შემცირებას და სიმსივნის და მისი მეტასტაზების ზრდის შენელებას. ნახშირწყლოვანი საკვების ხშირი მიღება ან გლუკოზის შეყვანა ასევე რეკომენდებულია ჰიპოგლიკემიის შეტევების თავიდან ასაცილებლად.
რომელ ექიმთან დაუკავშირდა
თუ ადამიანს პერიოდულად აღენიშნება შიმშილის მწვავე შეგრძნება, კუნთების ტრემორი, გაღიზიანება, თავის ტკივილი, რასაც მოჰყვება ლეტარგია ან თუნდაც ცნობიერების დაკარგვა, მას სჭირდება ენდოკრინოლოგთან დაკავშირება. გარდა ამისა, შეიძლება საჭირო გახდეს ნევროლოგის კონსულტაცია. ინსულინომების მკურნალობა ხშირად ხორციელდება ქირურგის მიერ.
სხეულის მიერ სინთეზირებული ჭარბი ინსულინი შეიძლება გამოწვეული იყოს სხვადასხვა მიზეზის გამო. ჰიპოგლიკემია (ინსულინის ჭარბი რაოდენობით გამოწვეული მდგომარეობა) შეიძლება იყოს პირველი სიგნალი იმისა, რომ ავთვისებიანი სიმსივნე, ინსულინომია, გამოჩნდა პაციენტის სხეულში.
ინსულინომა ძალიან იშვიათია, ამიტომ არ შეიძლება მივაკუთვნოთ საერთო პათოლოგიების რიცხვს. როგორც წესი, იგი ვითარდება 45 წელზე უფროსი ასაკის ადამიანებში. ინსულინომი შეიძლება ავთვისებიანი სიმსივნედ გადაიზარდოს, მაგრამ ეს ხდება ავადმყოფთა არა უმეტეს 7% -ში.
სიმსივნის გამოჩენა იწვევს ჰორმონალურ დარღვევებს, რის შედეგადაც იზრდება ინსულინის სინთეზი. ჭარბი ინსულინი მუდმივია და შეიძლება გამოიწვიოს ჰიპოგლიკემია.
შემდეგი სიმპტომები ხელს შეუწყობს ჰიპოგლიკემიის დადგენას:
- შაკიკი და თავბრუსხვევა,
- უეცარი სისუსტე და ძილი,
- დაქვეითებული კონცენტრაცია,
- შიმშილის გაზრდა
- შფოთვის გრძნობა.
თუ დროულად არ შეჩერდება ეს მდგომარეობა, გლუკოზის დონე კიდევ უფრო დაეცემა და შესაძლოა განვითარდეს ჰიპოგლიკემიური კომა.
ამრიგად, პირველად ჩნდება სიმსივნე, რომელიც ასტიმულირებს ინსულინის გამომუშავებას და იწვევს ჰიპოგლიკემიას. ინსულინების წარმოქმნის მიზეზები ჯერ კიდევ არ არის ბოლომდე გასაგები.
დაავადების ორი ტიპი
კეთილთვისებიანი სიმსივნე არის ენდოკრინოლოგიური დაავადება და მას ენდოკრინოლოგი მკურნალობს. ნეოპლაზმი იწვევს ჰორმონების სინთეზის დარღვევას, ამიტომ თერაპიას ირჩევენ ენდოკრინოლოგი. კეთილთვისებიანი ინსულინომის მთავარი რისკი არის ჰიპოგლიკემიის განვითარება. გლუკოზის კონცენტრაციის მკვეთრმა დაქვეითებამ შეიძლება გამოიწვიოს უარყოფითი შედეგები, კომა მდე, რაც შეიძლება ფატალური იყოს.
ჰორმონალური გარდა, იზნოლომას შეიძლება ჰქონდეს ონკოლოგიური ხასიათი. ამ შემთხვევაში, მეტასტაზების რისკი არსებობს, როგორც ნებისმიერი ავთვისებიანი ნეოპლაზმი.
ინსულინომის ადგილმდებარეობა არის პანკრეასი, ამიტომ დიაგნოზი მოიცავს პანკრეასის გამოკვლევას და ქსოვილის სტრუქტურის განსაზღვრას.
ინსულინომის სიმპტომები
პანკრეასის ინსულინომი, პირველ რიგში, მოქმედებს პაციენტის ენდოკრინულ სისტემაზე. აქედან გამომდინარე, დაავადების ძირითადი სიმპტომებია პაციენტში მადის დაქვეითება და ძლიერი სიმსუქნე.
ჰიპოგლიკემიის სიმპტომები პაციენტს გვიან დღის მეორე ნახევარში ეწვევა. ეს გამოწვეულია უხვი კვების შედეგად, მთელი დღის განმავლობაში. როგორც წესი, ჰიპოგლიკემია ქრება ღამით, დილით კი პაციენტი კვლავ კარგად გრძნობს თავს. ასეთი სიმპტომოტოლოგია იწვევს იმ ფაქტს, რომ პაციენტები ცდილობენ ყურადღება არ მიაქციონ საკუთარ ჯანმრთელობას და ურჩევნიათ ექიმს არ დაინახონ.
ენდოკრინული სისტემის გარდა, ინსულინომი თრგუნავს პაციენტის ნერვული სისტემის მუშაობას.
დაავადების სიმპტომები ენდოკრინული სისტემის მხრივ:
- ტაქიკარდიის განვითარება,
- პანიკური შეტევები (ადრენალინის მოულოდნელი წარმოება),
- ცივი ოფლი
- დაღლილი თითები.
ნერვული სისტემა რეაგირებს ნეოპლაზმზე შემდეგი სიმპტომებით:
- სისუსტე, თავბრუსხვევა და შაკიკი,
- უსაფუძვლო აგრესია
- დაქვეითებული კონცენტრაცია.
ამრიგად, პანკრეასის ინსულინომას (ნეოპლაზმა) აქვს იგივე სიმპტომები, რაც ჰიპოგლიკემია. თუ ისინი ნაპოვნი არიან, დაუყოვნებლივ უნდა ეწვიოთ ექიმს. ჰიპოგლიკემამ შეიძლება გამოიწვიოს კომა, რაც, თავის მხრივ, გულის შეტევის პროვოცირებას ახდენს. მას შემდეგ, რაც დაავადება გავლენას ახდენს უფრო ასაკოვან ადამიანებზე, ეს მდგომარეობა შეიძლება ფატალური იყოს.
დაავადების დიაგნოზი

ინსულინომის დიაგნოზს ახორციელებს ენდოკრინოლოგი. დროული დიაგნოზი იძლევა ხელსაყრელ შედეგს და ეფექტურ მკურნალობას.
- ინსულინის დონის განსაზღვრა,
- პანკრეასის ქსოვილის შესწავლა,
- სისხლში გლუკოზის დონის განსაზღვრა,
- პანკრეასის ულტრაბგერა,
- პანკრეასის კომპიუტერული ტომოგრაფია.
ასეთი მრავალ დონის დიაგნოზი საშუალებას მისცემს რაოდენობრივი ცვლილებები შეიტანოს ინსულინის წარმოებაში და გლუკოზის დათრგუნვა. პანკრეასის დიაგნოზი საშუალებას იძლევა ინსულინის ხასიათის დადგენა.
როგორ ხდება მკურნალობა
თუ ეჭვი გეპარებათ, რომ პაციენტს აქვს ინსულინომია, თუ მუდმივად არსებობს ჰიპოგლიკემიის სიმპტომები, უნდა წახვიდეთ ექიმთან და გაიაროთ ყოვლისმომცველი გამოკვლევა.
თუ იზნულინომა დადასტურდა დიაგნოზით, მკურნალობა იწყება სიმსივნის ხასიათის დადგენის შემდეგ. კეთილთვისებიანი სიმსივნე დაუყოვნებლივ ამოღებულია ქირურგიული გზით. შემდგომი მკურნალობა მიზნად ისახავს ჰიპოგლიკემიის სიმპტომების აღმოფხვრას და მის შედეგებს. ოპერაცია ხშირად იწვევს უამრავ გართულებას, ამიტომ მკურნალობა ასევე მოიცავს მათ აღმოფხვრას. მკურნალობა ასევე მოითხოვს ნევროლოგის რჩევას, რადგან სიმსივნე ხშირად იწვევს გართულებებს ნერვულ სისტემაზე.
როგორც წესი, კეთილთვისებიანი იზულინომა კარგად რეაგირებს მკურნალობაზე. პათოლოგიის რეციდივი ხდება ძალიან იშვიათ შემთხვევებში.
ავთვისებიანი ინსულინომი ასევე მოითხოვს კვალიფიციურ მკურნალობას, მაგრამ ამ შემთხვევაში ვერცერთ სპეციალისტს არ შეუძლია გარანტიოს თერაპიის წარმატებული შედეგი. მკურნალობა ტარდება ონკოლოგის მიერ.
თუ ინსულინის ეჭვი არსებობს, არ არის საჭირო ლოდინი, რომ სიმსივნე თავისთავად გაიაროს. ექიმთან დროულ ვიზიტს შეუძლია დაზოგოს პაციენტის სიცოცხლე.
როდის უნდა ნახოთ ექიმი?

დროული მკურნალობა და დიაგნოზი საშუალებას მისცემს დროულად დაადგინონ ინსულინი, მათ შორის ავთვისებიანი. მთელი მკურნალობის შედეგი დამოკიდებულია იმაზე, თუ რამდენად სწრაფად ავადდება ავთვისებიანი ინსულინომია სპეციალისტს.
როდესაც ჰიპოგლიკემიის პირველი სიმპტომები გამოჩნდება, ენდოკრინოლოგი უნდა ეწვიოს.
სიმსივნის განსაზღვრა ადრეულ ეტაპზე დაგეხმარებათ თავიდან აიცილოთ მეტასტაზების განვითარება და სიმსივნის დროული მკურნალობა კიბოს ხასიათით.
არ უნდა იფიქროთ, რომ კეთილთვისებიანი იზნულინომა არ არის საშიში. კვალიფიციური მკურნალობის გარეშე, ჰიპოგლიკემიის სიხშირე გაიზრდება და ეს სავსეა გართულებებით, კომაამდე. არის შემთხვევები, როდესაც პაციენტი, კომაში ჩავარდნით, ექიმთან მივიდა და მხოლოდ ამ ეტაპზე მოხდა ინსულინომის გამოვლენა.
პრევენცია და პროგნოზი

როგორც წესი, ინსულინომების დროული მკურნალობა ხელს უწყობს დაავადების შემდგომი რეციდივის თავიდან აცილებას. თუმცა, იზლულინომის მოხსნის შემდეგ, პანკრეატიტის დაავადებები, როგორიცაა პანკრეატიტი, ხშირად ვითარდება. ისინი საჭიროებენ ხანგრძლივ და კვალიფიციურ მკურნალობას, ასევე ცხოვრების წესს და კვების კორექტირებას.
ნეოპლაზმის განვითარების მიზეზები ჯერ კიდევ არ არის დადგენილი, ამიტომ პრევენციის მეთოდები არ არსებობს. შეუძლებელია სიმსივნის განვითარების თავიდან აცილება, თუმცა საკუთარი ჯანმრთელობის გამო სათანადო ყურადღებით, შეგიძლიათ დროულად გამოავლინოთ პათოლოგია და ჩაატაროთ მკურნალობა.
მნიშვნელოვანია სისხლში გლუკოზის დონის რეგულარულად გაზომვა და პანკრეასის მიერ წარმოებული ინსულინის ოდენობის მონიტორინგი. საკმარისია ჯანმრთელმა ადამიანმა წელიწადში ერთხელ გაიაროს ტესტები ჰორმონის და სისხლში შაქრის დონის დასადგენად, რათა მისი ჯანმრთელობა მშვიდი იყოს.
იმისთვის, რომ იცოდეთ პროგნოზი, უნდა გვესმოდეს ინსულინომია - როგორ უნდა მოხდეს მისი იდენტიფიცირება და რა არის ის. თუ სიმსივნე კეთილთვისებიანია, სრული გამოჯანმრთელება ხდება 70% შემთხვევაში, მაგრამ პაციენტი რეგისტრირებულია ადგილობრივ ენდოკრინოლოგთან მთელი თავისი ცხოვრების განმავლობაში და დროდადრო მან უნდა გაიაროს პანკრეასის გამოკვლევა. შემთხვევების 30% -ში აღინიშნება დაავადების რეციდივი.
თუ დაავადება ონკოლოგიური ხასიათისაა, პროგნოზი ისეთი ვარდიანი არ არის, როგორც ჩვენ გვსურს. სამიდან ორ შემთხვევაში, სიმსივნის ამოღება შეუძლებელია. თერაპია ხშირად ვერ ხერხდება დაგვიანებული დიაგნოზის გამო და შემთხვევათა 40% -ში დაავადება მთავრდება სიკვდილით.
ინსულინომა არის ყველაზე გავრცელებული პანკრეასის ენდოკრინული სიმსივნე. იგი შეადგენს ამ ორგანოს ჰორმონის აქტიური სიმსივნეების 70-75% -ს. ინსულინომა არის სოლიტარული და მრავალჯერადი, შემთხვევების 1-5% -ში სიმსივნე არის მრავლობითი ენდოკრინული ადენომატოზის კომპონენტი. ეს შეიძლება მოხდეს ნებისმიერ ასაკში, მაგრამ უფრო ხშირად - 40-60 წლის ასაკში, ხოლო მამაკაცებში და ქალებში იგივე სიხშირით. კეთილთვისებიანი სიმსივნეები ჭარბობს (დაახლოებით 90% შემთხვევაში). ინსულინომის ლოკალიზაცია შესაძლებელია პანკრეასის ნებისმიერ ნაწილში. პაციენტთა დაახლოებით 1% -ში ის ექსტრაპარატრიულად მდებარეობს omentum, კუჭის კედელი, თორმეტგოჯა ნაწლავი, ელენთა კარიბჭე და სხვა ადგილებში. სიმსივნის ზომა მერყეობს რამდენიმე მილიმეტრიდან 15 სმ დიამეტრამდე, ჩვეულებრივ 1-2 სმ.
სიმსივნეში შემავალი უჯრედების უმეტესი ნაწილია B უჯრედები, მაგრამ ასევე არსებობს A უჯრედები, უჯრედები სეკრეციული გრანულების გარეშე, მსგავსია ექსკრეციული სადინრების უჯრედების მსგავსი. ავთვისებიანი ინსულინომას შეუძლია მეტასტაზები მისცეს სხვადასხვა ორგანოებს, მაგრამ ყველაზე ხშირად ღვიძლს.
ინსულინომის ძირითადი პათოგენეტიკური ფაქტორები არის ინსულინის უკონტროლო წარმოება და სეკრეცია, სისხლში გლუკოზის მიუხედავად (სიმსივნური უჯრედების მიერ ინსულინის მომატების გამო, მცირდება მათი პროპეპტიდისა და პეპტიდის დეპონირების უნარი). ჰიპერინსულინიზმით გამოწვეული დაავადება კლინიკური სიმპტომების უმრავლესობას იწვევს.
ინსულინის უჯრედებთან ერთად, ინსულინომები შეიძლება წარმოიქმნას გაზრდილი რაოდენობით და სხვა პეპტიდები - გლუკაგონი, PP.
ინსულინომის მიზეზები:
1921 წელს ბუნტინგის და ვესტინის მიერ ინსულინის აღმოჩენის შემდეგ, მისი დოზის გადაჭარბების სიმპტომები ცნობილი გახდა კომერციული მედიკამენტების კლინიკურ გამოყენებაში შაქრიანი დიაბეტის მქონე პაციენტებში. ეს საშუალებას აძლევდა ჰარისს ჩამოაყალიბოს სპონტანური ჰიპოგლიკემიის კონცეფცია, რომელიც გამოწვეულია ამ ჰორმონის სეკრეციის გაზრდით. ინსულინის გამოვლენისა და მკურნალობის უამრავი მცდელობა გაკეთდა 1929 წელს, როდესაც გრეჰემი პირველი იყო, ვინც წარმატებით ამოიღო ინსულინის სეკრეციული სიმსივნე. მას შემდეგ, მსოფლიო ლიტერატურაში არსებობს ცნობები 2,000 პაციენტზე, რომლებიც ფუნქციონირებენ ბეტა-უჯრედული ნეოპლაზმები.
ეჭვგარეშეა, რომ ინსულინომის სიმპტომები დაკავშირებულია მის ჰორმონალურ აქტივობასთან. ჰიპერინსულინიზმი არის მთავარი პათოგენეტიკური მექანიზმი, რომელზედაც დამოკიდებულია დაავადების მთელი სიმპტომური კომპლექსი. ინსულინის მუდმივი სეკრეცია, არ ემორჩილება ფიზიოლოგიურ მექანიზმებს, რომლებიც არეგულირებენ გლუკოზას ჰომეოსტაზს, იწვევს ჰიპოგლიკემიის განვითარებას, სისხლში გლუკოზა აუცილებელია ყველა ორგანოსა და ქსოვილის, განსაკუთრებით კი თავის ტვინის ნორმალური ფუნქციონირებისთვის, რომლის ქერქსაც იყენებენ მას უფრო ინტენსიურად, ვიდრე ყველა სხვა ორგანო. ორგანიზმში შემავალი გლუკოზის დაახლოებით 20% იხარჯება ტვინის ფუნქციონირებაზე. თავის ტვინის განსაკუთრებული მგრძნობელობა ჰიპოგლიკემიისადმი განპირობებულია იმით, რომ სხეულის თითქმის ყველა ქსოვილისგან განსხვავებით, ტვინს არ გააჩნია ნახშირწყლების რეზერვები და ვერ ახერხებს ცირკულირებადი თავისუფალი ცხიმოვანი მჟავების, როგორც ენერგიის წყაროს გამოყენება. როდესაც გლუკოზა შეწყვეტს ცერებრალური ქერქის შეყვანას 5-7 წუთის განმავლობაში, მის უჯრედებში შეუქცევადი ცვლილებები ხდება და ქერქის ყველაზე დიფერენცირებული ელემენტები იღუპება.
გლუკოზის დონის შემცირება ჰიპოგლიკემიისადმი, მექანიზმები მიმართულია გლიკოგენოლიზის, გლუკონეოგენეზის, თავისუფალი ცხიმოვანი მჟავების მობილიზაციისა და კეტოგენეზისკენ. ამ მექანიზმებში, ძირითადად, ჩართულია 4 ჰორმონი - ნორეპინეფრინი, გლუკაგონი, კორტიზოლი და ზრდის ჰორმონი. როგორც ჩანს, მხოლოდ პირველი მათგანი იწვევს კლინიკურ გამოვლინებებს. თუ ნორეპინეფრინის განთავისუფლებით ჰიპოგლიკემიისადმი რეაქცია სწრაფად ხდება, მაშინ პაციენტი ვითარდება სისუსტით, ოფლიანობით, შფოთვით და შიმშილით, ცენტრალური ნერვული სისტემის მხრიდან სიმპტომებს მიეკუთვნება თავის ტკივილი, ორმაგი ხედვა, დაქვეითებული ქცევა, ცნობიერების დაკარგვა. როდესაც ჰიპოგლიკემია თანდათან ვითარდება, შეიძლება ჭარბი იყოს ცენტრალურ ნერვულ სისტემასთან დაკავშირებული ცვლილებები და რეაქტიული (ნორეპინეფრინზე) ფაზა შეიძლება არ იყოს.
ინსულინომის მკურნალობა:
მკურნალობისთვის დანიშნეთ:
თუ ჰიპოგლიკემია შენარჩუნებულია, დიაზოქსიდი შეიძლება გამოყენებულ იქნას საწყისი დოზით 1.5 მგ / კგ ორალურად დღეში ორჯერ ნატრიურეზთან ერთად. დოზა შეიძლება გაიზარდოს 4 მგ / კგ-მდე. სომატოსტატინის ოქტრეოტიდის ანალოგი (100-500 მკგ კანქვეშ 2-3 ჯერ დღეში) ყოველთვის არ არის ეფექტური და მისი გამოყენება უნდა განიხილებოდეს მიმდინარე ჰიპოგლიკემიის მქონე პაციენტებში, რაც იმუნურია დიოქსიდის მიმართ. პაციენტებში, რომლებშიც ეფექტურია ოქტრეოტიდით მკურნალობა, შეიძლება ინიშნება ინტრამუსკულურად 20-30 მგ დღეში ერთხელ. ოქტრეოტიდის გამოყენებისას, პაციენტებს დამატებით უნდა დანიშნონ პანკრეასის ფერმენტები, რადგან ის აფერხებს პანკრეასის ფერმენტების სეკრეციას. სხვა წამლები, რომლებსაც მცირე და ცვალებადი გავლენა აქვთ ინსულინის სეკრეციაზე, მოიცავს ვერაპამილს, დილტიაზამს და ფენიტოინს.
თუ ინსულინების სიმპტომები შენარჩუნებულია, ქიმიოთერაპია შეიძლება გამოყენებულ იქნას, მაგრამ მისი ეფექტურობა შეზღუდულია. სტრეპტოზოციინი ეფექტურია შემთხვევებში 30% -ში, ხოლო 5-ფტორურაცილთან ერთად, ეფექტურობა აღწევს 60% -ში, 2 წლამდე ხანგრძლივობით. სხვა პრეპარატებს მიეკუთვნება დოქსორუბიცინი, ქლოროზოტოცინი და ინტერფერონი.
ინსულინომა არის აქტიური ჰორმონალური სიმსივნე, რომელიც გამოწვეულია b უჯრედებით, ლანგერჰანის კუნძულებით, პანკრეასისგან, ჭარბი ინსულინის სეკრეციას, რაც გარდაუვალად იწვევს ჰიპოგლიკემიის განვითარებას.
არსებობს კეთილთვისებიანი (შემთხვევათა 85-90% -ში) ან ავთვისებიანი ინსულინომი (შემთხვევათა 10-15% -ში). დაავადება უფრო ხშირად გვხვდება 25-დან 55 წლამდე ასაკის ადამიანებში. ახალგაზრდებისთვის, დაავადება არ არის საშიში.
ქალები უფრო ხშირად იღებენ ინსულინომას, ვიდრე მამაკაცები.
ინსულინომები შეიძლება გამოჩნდეს პანკრეასის ნებისმიერ ნაწილში, ზოგიერთ შემთხვევაში ის მუცლის კედელში ჩნდება. მისი ზომებია 1.5 - 2 სმ.
დაავადების მახასიათებლები
ინსულინომას აქვს შემდეგი მახასიათებლები:
- ინსულინომის მატება იწვევს ინსულინის კიდევ უფრო მომატებას და სისხლში შაქრის დაქვეითებას. ინსულინომი მას სინთეზირებს მუდმივად, მაშინაც კი, როდესაც სხეულს ეს არ ჭირდება,
- ტვინის უჯრედები ჰიპოგლიკემიის მიმართ უფრო მგრძნობიარეა მიჩნეული, მათთვის გლუკოზა არის მთავარი ენერგო ნივთიერება,
- ინსულინომასთან ერთად, ნეიროგლიკოპენია გვხვდება, ხოლო ხანგრძლივი ჰიპოგლიკემიით, ცნს-ის კონფიგურაციები ვლინდება, დიდი დარღვევებით.
- სისხლში გლუკოზა ნორმალურად მცირდება, მაგრამ ინსულინის სინთეზი ასევე მცირდება. ეს არის მეტაბოლიზმის ნორმალური რეგულირების შედეგი. სიმსივნეში, შაქრის დაქვეითებით, ინსულინის სინთეზი არ მცირდება,
- ჰიპოგლიკემიით, ნორადრენალინის ჰორმონები შედიან სისხლში, აღინიშნება ადრენერგული ნიშნები,
- ინსულინომი სინთეზირებს, იცავს და ანაწილებს ინსულინს სხვადასხვა გზით. იგი კვებავს ჯირკვლის დანარჩენ უჯრედებს,
- სიმსივნის ფორმა მსგავსია დაზარალებული უჯრედის ფორმის,
- ინსულინომა არის პანკრეასის ინსულინის ტიპი და ჩამოთვლილია ICD– ში,
- 1.25 მილიონი ადამიანიდან 1 ადამიანი ინფიცირებულია ამ სიმსივნით.
ჰიპოგლიკემიის პათოგენეზი ინსულინომასთან
ინსულინომა არის სიმსივნე, რომელიც წარმოქმნის ჰორმონს. გამომდინარე იქიდან, რომ ინსულინებით დაავადებულ კიბოს უჯრედებს აქვთ არარეგულარული სტრუქტურა, ისინი ფუნქციონირებენ არასტანდარტული გზით, ამის გამო არ არის რეგულირებული სისხლში გლუკოზის დონე. სიმსივნე წარმოქმნის უამრავ ინსულინს, რაც თავის მხრივ ამცირებს სისხლში გლუკოზის კონცენტრაციას. ჰიპოგლიკემია და ჰიპერინსულინიზმი არის ძირითადი პათოგენეტიკური კავშირები დაავადებაში.
ინსულინის პათოგენეზი სხვადასხვა პაციენტებში შეიძლება იყოს მსგავსი, მაგრამ დაავადების განვითარების სიმპტომები საკმაოდ მრავალფეროვანია. ასეთი მაჩვენებლები განპირობებულია იმით, რომ თითოეულ ადამიანს აქვს განსხვავებული მგრძნობელობა ინსულინისა და ჰიპოგლიკემიის მიმართ. ყველაზე მეტად, სისხლში გლუკოზის ნაკლებობა ტვინის ქსოვილებით იგრძნობა. ეს იმის გამო ხდება, რომ ტვინს არ აქვს გლუკოზის მომარაგება, ასევე არ შეუძლია ცხიმოვანი მჟავების გამოყენება ენერგიის წყაროს შემცვლელად.
ინსულინომის პროგნოზი
თუ სიმსივნე კეთილთვისებიანია, მაშინ მკურნალობის რადიკალური მეთოდის გადაცემის შემდეგ (ოპერაცია ამოიღეთ სიმსივნე), პაციენტი აღდგება. როდესაც სიმსივნეს აქვს პარანდოკრინული ლოკალიზაცია, ინსულინთერაპიის მკურნალობა ასევე წარმატებული იქნება.
როდესაც სიმსივნე ავთვისებიანი იქნება, მკურნალობის პროგნოზი უფრო სერიოზული იქნება. ეს დამოკიდებულია სიმსივნის ადგილმდებარეობაზე, და დაზიანების რაოდენობაზე. ქიმიოთერაპიული მედიკამენტების წარმატება ძალიან მნიშვნელოვანია - ეს დამოკიდებულია დაავადების თითოეულ კონკრეტულ შემთხვევაზე და სიმსივნის მგრძნობელობაზე წამლების მიმართ. ხშირად პაციენტთა 60% მგრძნობიარეა სტრეპტოციტონის მიმართ, თუ სიმსივნე არ არის მგრძნობიარე ამ პრეპარატის მიმართ, გამოიყენება ადრიამიცინი. როგორც პრაქტიკა გვიჩვენებს, ინსულინებით ქირურგიული მკურნალობის წარმატებით მიიღწევა შემთხვევათა 90% -ში, ხოლო ოპერაციის დროს სიკვდილი ხდება 5-10% -ში.
რადიკალური მკურნალობა
რადიკალური მკურნალობა გულისხმობს ქირურგიას სიმსივნის მოსაშორებლად. პაციენტს ნებაყოფლობით შეუძლია უარი თქვან ოპერაციაზე სიმსივნის ამოღების მიზნით. ასევე, ქირურგიული მკურნალობა არ გამოიყენება მძიმე ხასიათის თანმხლები სომატური გამოვლინებების თანდასწრებით.
როდესაც სიმსივნე მდებარეობს პანკრეასის კუდის არეში, ოპერაცია ხორციელდება ორგანოს ქსოვილების ნაწილის გათიშვით და სიმსივნის მოხსნით. იმ შემთხვევებში, როდესაც ინსულინომი კეთილთვისებიანია და ფარისებრი ჯირკვლის სხეულში ან თავში მდებარეობს, ტარდება enucleation (სიმსივნის გამონაყარი). როდესაც სიმსივნე ავთვისებიანია მრავალჯერადი დაზიანებით და როდესაც მისი სრულად ამოღება შეუძლებელია, გამოიყენება წამლებთან მკურნალობის მეთოდი. მედიკამენტური მკურნალობა გულისხმობს ისეთი მედიკამენტების მიღებას, როგორიცაა დიოქსიდი (პროგლიკემი, ჰიპერესტატი) ან ოქტრეატიდი (სანდოსტატინი). ამ პრეპარატების მიღება იწვევს ინსულინის წარმოების შემცირებას, აგრეთვე ჰიპოგლიკემიის შეტევების დათრგუნვას.
კონსერვატიული მკურნალობა
ინსულინომების კონსერვატიული მკურნალობის შემდეგ, შემდეგი შედეგები მოყვება: ჰიპოგლიკემიის შემსუბუქება და პროფილაქტიკა, აგრეთვე სიმსივნური პროცესის შედეგები.
იმ შემთხვევებში, როდესაც რადიკალური მკურნალობა შეუძლებელია, მაგალითად, ავთვისებიანი სიმსივნე მრავალჯერადი დაზიანებით, ინიშნება სიმპტომური თერაპია. ასეთი თერაპია მოიცავს ნახშირწყლების ხშირ მიღებას. თუ შეუძლებელია მედიკამენტების საშუალებით ინსულინის წარმოების დონის ნორმალიზება, პაციენტი განისაზღვრება ქიმიოთერაპიისთვის, შემდეგ კი პოლიქიმიოთერაპიისთვის.
თქვენ შეგიძლიათ მარტივად გაარკვიოთ რომელი კლინიკები მკურნალობენ ინსულინომებს მოსკოვში, ჩვენს ვებ – გვერდზე.
შეიყვანეთ თქვენი მონაცემები და ჩვენი სპეციალისტები დაგიკავშირდებით და მოგაწვდით უფასო რჩევებს თქვენთვის საინტერესო საკითხების შესახებ.
- ეს არის ჰორმონის აქტიური ტიპის სიმსივნე, რომელიც გავლენას ახდენს პანკრეასის კუნძულებზე (ლანგრანების კუნძულები). ის გავლენას ახდენს ბეტა უჯრედებზე, რის შედეგადაც ხდება უკონტროლო წარმოება და ინსულინის შეყვანა სისხლში. ასეთი ნეოპლაზმები შეიძლება იყოს კეთილთვისებიანი (შემთხვევათა 70% -ში) ან იყოს ადენოკარცინომა. ამ უკანასკნელებს აქვთ დიამეტრი 6 სმ ან მეტი.
არსებობს პანკრეასის სიმსივნის სხვა ტიპები (ინსულიომები), რომლებიც ვითარდება ალფა, დელტა და PP უჯრედებიდან. ამ შემთხვევაში, სხვა სახეობები იწარმოება: პანკრეასის პოლიპეპტიდი, გასტრინი, სეროტონინი, სომატოსტატინი ან ადრენოკორტიკოტროპული ჰორმონი. ინსულინომა ჩვეულებრივ გვხვდება 35-დან 60 წლამდე ასაკის პაციენტებში, განსაკუთრებით იშვიათად. მამაკაცები ავადდებიან 2-ჯერ უფრო ხშირად, ვიდრე ქალები.
ინსულინომი არ არის მემკვიდრეობითი დაავადება, ის საკმაოდ იშვიათია. მისი ეტიოლოგია გაურკვეველია. დადასტურებულია, რომ ხშირად პანკრეასის სიმსივნეები პროვოცირდება სისხლის დაბალი გლუკოზით, რაც გამოწვეულია ინსულინის წარმოების დარღვევით. ჰიპოგლიკემია შეიძლება მოხდეს შემდეგ პირობებში:
- ზრდის ჰორმონის ნაკლებობა, რაც გამოწვეულია ჰიპოფიზის ჯირკვლის წინა ნაწილის ფუნქციონირების დაქვეითებით (ეს იწვევს ინსულინის აქტივობის შემცირებას),
- თირკმელზედა ჯირკვლის ქერქის უკმარისობა (მწვავე ან ქრონიკული), რაც იწვევს გლუკოკორტიკოიდების დონის დაქვეითებას და სისხლში შაქრის რაოდენობის შემცირებას,
- გახანგრძლივება დაავადებით ან შიმშილით გამოწვეული,
- მიქსედემი, ფარისებრი ჯირკვლის ნივთიერებების დაბალი შემცველობის გამო, რომელიც ამაღლებს გლუკოზის დონეს,
- თუ სხეული კარგად არ შთანთქავს ნახშირწყლებს,
- ტოქსიკური დაზიანებით გამოწვეული ღვიძლის დაავადებები,
- ნერვული ამოწურვა (მადის დაკარგვის გამო),
- მუცლის ღრუში სიმსივნეები,
- ენტეროკოლიტი.
პანკრეასის ინსულიომა ყველაზე ხშირად გავლენას ახდენს ორგანოს კუზე ან სხეულზე. ძალიან იშვიათად მდებარეობს ჯირკვლის გარეთ, ექტოპიური (დამატებითი) ორგანული ქსოვილის საფუძველზე. გარეგნულად, ეს მკვრივი წარმონაქმნია, მისი დიამეტრი მერყეობს 0.5-დან 8 სმ-მდე. სიმსივნის ფერი თეთრი, ნაცრისფერი ან ყავისფერია.
უფრო ხშირად, ერთჯერადი ინსულინომები დიაგნოზირებულია, მხოლოდ იშვიათ შემთხვევებში არის მრავლობითი წარმონაქმნები. სიმსივნე ხასიათდება ნელი განვითარებით, მეტასტაზები იშვიათია და მხოლოდ ავთვისებიანი ფორმით.
დაავადების განვითარება და ნიშნები
პანკრეასის ინსულინომასთან ერთად, სიმპტომები გამოწვეულია ჰიპოგლიკემიის პერიოდის გამო. ეს გამოწვეულია სიმსივნის მიერ ინსულინის გაზრდილი წარმოებით, სისხლში გლუკოზის დონის მიუხედავად. ჯანმრთელ ადამიანებში გლუკოზის დონის ვარდნით (მაგალითად, ერთად), ინსულინის ოდენობის მნიშვნელოვანი ვარდნა აღინიშნება. ინსულინომასთან ერთად, ეს მექანიზმი არ მოქმედებს, რადგან ის აწუხებს სიმსივნის ინსულინს. ეს ქმნის პირობებს ჰიპოგლიკემიური შეტევის დროს.
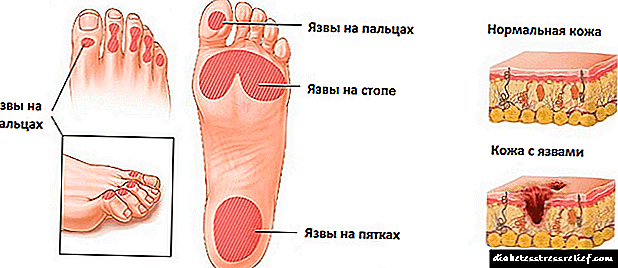
ჰიპოგლიკემია არის სიმპტომების კომპლექსი, რომელიც გვხვდება სისხლში გლუკოზის რეგულირების სტრუქტურაში დისბალანსის გამო. ის ვითარდება, როდესაც შაქრის დონე ეცემა 2.5 მმოლ / ლ-მდე.
კლინიკურად, ჰიპოგლიკემია ვლინდება ნეიროფსია ფსიქიატრიული დარღვევების განვითარებით და ჰორმონების რაოდენობის მატებით: ნორეპინეფრინი, კორტიზოლი, გლუკაგონი. ნორეპინეფრინის მომატება იწვევს ოფლიანობას, კიდურების დაძარცვას და სტენოკარდს. შეტევა ხასიათდება სპონტანურად და დროთა განმავლობაში უფრო მძიმე ფორმებს იძენს.
ინსულინომის მქონე ყველა პაციენტში Whipple- ის ტრიადაა წარმოდგენილი, რომელსაც აქვს შემდეგი სიმპტომები:
- ნეირო – ფსიქიატრიული დარღვევების გამოვლენა მარხვის დროს,
- სისხლში გლუკოზის ვარდნა 2.7 მმოლ / ლ ქვემოთ,
- ჰიპოგლიკემიური შეტევის აღმოფხვრის უნარი გლუკოზის ინტრავენურად ან ზეპირი მიღებით.
ტვინი ყველაზე მეტად დაზარალებულია ამ სინდრომისგან, რადგან გლუკოზა მისი ძირითადი წყაროა. ქრონიკული ჰიპოგლიკემიის დროს, ცენტრალურ ნერვულ სისტემაში დისტროფიული ცვლილებები ხდება.
ინსულინომის ნიშნები ლატენტურ ფაზაში
ინსულინის შეტევებს შორის პერიოდებში ის ასევე ვლინდება სხვადასხვა სიმპტომისა და დარღვევების სახით. მნიშვნელოვანია იცოდეთ ისინი ისე, რომ ექიმს შეუძლია დანიშნოს ოპტიმალური თერაპია. ლატენტურ ფაზაში პაციენტებში შეიძლება გამოვლინდეს შემდეგი სიმპტომები:
- კუნთების სისუსტე ან კუნთების მოძრაობის სხვა დარღვევები (ატაქსია),
- თავის ტკივილი
- მეხსიერების დაქვეითება და გონებრივი ვარდნა,
- მხედველობის დარღვევა
- განწყობა იცვლება
- კიდურების flexion-extensor რეფლექსების დარღვევები,
- ნისტაგმი
- მადის მომატება და ჭარბი წონის გამოჩენა,
- სექსუალური დარღვევები.
ინსულინომა არის პანკრეასის ჰორმონალური აქტიური კუნძული სიმსივნე, რომელიც წარმოქმნის ინსულინის მომატებულ რაოდენობას. დაავადება უფრო ხშირად დიაგნოზირებულია საშუალო ასაკის და ხანდაზმულ ქალებში. ინსულინომები 70% შემთხვევაში არის კეთილთვისებიანი სიმსივნეები მცირე (6 სმ-ზე ნაკლები) ზომის. ნეოპლაზმების დანარჩენი 30% მიეკუთვნება ავთვისებიან სტრუქტურებს.
ნეოპლაზმი არის სეკრეტორულ-საჭმლის მომნელებელი ორგანოს აქტიური ჰორმონი წარმოქმნილი სიმსივნე, რომელიც წარმოქმნის ინსულინის ჭარბი რაოდენობით. ეს პროცესი ადამიანისთვის ძალზე საშიშია, რადგან სისხლში ინსულინის დონის მომატება იწვევს გლუკოზის მოხმარების გაზრდას, მისი დეფიციტი იწვევს ჰიპოგლიკემიის განვითარებას, რასაც თან ახლავს ჯანმრთელობის სერიოზული პრობლემები. ამის გარდა, პანკრეასის ინსულინომი ადეკვატური თერაპიის არარსებობისას, შესაძლებელია აქტიური ავთვისებიანი არსებობა.
ამ ტიპის სიმსივნის დროს, ექსპერტები აღნიშნავენ რამდენიმე მორფოლოგიურ მახასიათებელს, რაც მის იდენტიფიკაციაში ეხმარება:
- ნეოპლაზმს აქვს კაფსულაში მდებარე მკვრივი კვანძის ფორმა, რაც ართულებს მას ან ავთვისებიანობას,
- სიმსივნის ფერი განსხვავდება ღია ვარდისფერიდან ყავისფერიდან,
- სიმსივნის სტრუქტურის ზომა არ აღემატება 5 სმ.
ინსულინის გაზრდილი რაოდენობით წარმოქმნილი ნეოპლაზმი შეიძლება გამოჩნდეს ჯირკვლის ნებისმიერ ნაწილში, მაგრამ ყველაზე ხშირად ის გვხვდება პანკრეასის სხეულში.ის ფაქტი, რომ მოხდა პანკრეასის უჯრედების ავთვისებიანი განვითარება და დაიწყო მისი განვითარება, ეს მიუთითებს ჰორმონალურად აქტიური მეტასტაზების მოქმედებით ლიმფურ კვანძებში, ფილტვებში, კვანძებში და ღვიძლში.
ინსულინის კლასიფიკაცია
თერაპიული ტაქტიკის შესარჩევად აუცილებელია ნეოპლაზმის ბუნების ზუსტი განსაზღვრა.
ამ მიზნით, კლინიკურ პრაქტიკაში გამოიყენება დაავადების კლასიფიკაცია:
- უპირველეს ყოვლისა, ინსულინომის სიმსივნე იყოფა ავთვისებიანი დონის მიხედვით. შემთხვევების 90% -ში ავადმყოფებს უტარდებათ კეთილთვისებიანი ნეოპლაზმი, ხოლო დანარჩენ 10% -ში აღირიცხება.
- ორგანოს პარენქიმაში განაწილების დონის მიხედვით, პათოლოგიური სტრუქტურები შეიძლება იყოს სოლიტერიული (ერთჯერადი) და მრავლობითი. პირველი ყოველთვის დიდია და არ არის ავთვისებიანი მიდრეკილება, ხოლო ეს უკანასკნელი მცირე ზომის მკვრივი ნოდულებია, რომლებიც გროვდება მტევნებით, რომლებიც ადრეულ ასაკში ავთვისებიანობას იწყებენ.
- იმისდა მიხედვით, თუ რომელი პანკრეასის ნაწილია დაზიანებული, გამოიყოფა ხელმძღვანელის, კუდისა და სხეულის ინსულინომია. ნეოპლაზმის თითოეული ტიპისთვის შესაფერისია გარკვეული ტიპის სამედიცინო ტაქტიკა, რომელსაც შეუძლია შეაჩეროს ან მთლიანად აღმოფხვრას პათოლოგიური პროცესი.
ჰიპოგლიკემია ინსულინომასთან
ეს პათოლოგიური მდგომარეობა, ყოველთვის თან ახლავს ინსულინის სეკრეციას, ხდება გლუკოზის დონის მკვეთრი ვარდნის ფონზე. ჯანმრთელი ადამიანის სხეულში, სისხლში გლუკოზის დონის დაქვეითებით, ასევე მცირდება ინსულინის წარმოება, რომელიც აუცილებელია მისი დამუშავებისთვის. თუ ინსულინის სეკრეციული უჯრედები დაზიანებულია სიმსივნისგან, ბუნებრივი პროცესი დარღვეულია, ხოლო სისხლში შაქრის დაქვეითებით, ინსულინის სეკრეცია არ წყდება.
ინსულინთან ჰიპოგლიკემიის განვითარება პირდაპირ კავშირშია ამ პათოლოგიურ ფენომენთან, ანუ ინსულინის გადაჭარბებული და უკონტროლო წარმოება დაზიანებული სიმსივნური სტრუქტურების მიერ ინსულინის დროს, როდესაც ის არ არის, იწვევს საშიშ მდგომარეობას. ჰიპოგლიკემიის შეტევა ხდება იმ მომენტში, როდესაც ჰორმონის სეკრეციის სიმსივნე ათავისუფლებს ინსულინის ახალ ნაწილს სისხლში.
თქვენ შეგიძლიათ განსაზღვროთ საშიში მდგომარეობის დაწყება შემდეგი ნიშნების გამოვლენით:
- შიმშილი
- ტაქიკარდია და მთელი სხეულის ტანჯვა,
- აუხსნელი დაბნეულობა და შიში,
- მეტყველება, მხედველობითი და ქცევითი დარღვევები,
- ცივი, წებოვანი ოფლის დიდი ნაწილის გამოყოფა (შუბლზე ოფლიანობა).
მძიმე შემთხვევებში, პანკრეასის ინსულინომა, რომელსაც თან ახლავს ჰიპოგლიკემია, შეიძლება გამოიწვიოს პიროვნებამ კრუნჩხვები და კომა.
ინსულინომის მიზეზები
ექსპერტებს არ შეუძლიათ დაასახელონ საიმედო მიზეზი, რომელიც იწვევს ჰორმონის სეკრეციის სიმსივნეს, მაგრამ ონკოლოგების უმეტესობის აზრით, ჰორმონალური დამოკიდებულება მისი განვითარების განვითარების მთავარი ფაქტორია. ინსულინომა იწვევს საჭმლის მომნელებელ ორგანოში ბეტა უჯრედების განადგურებას, რის შედეგადაც ხდება გარკვეული ნივთიერებების დეფიციტი. ასეთი დეფიციტის წარმოქმნა და იწყება უჯრედების მუტაციის პროცესი.
რისკ ფაქტორების დიდ რაოდენობას შორის, ექსპერტები აღნიშნავენ ინსულინომის შემდეგი მიზეზების გამომწვევ მიზეზებს, რომელთაგან მთავარია:
- ენდოკრინული სისტემის ფუნქციონირების დარღვევები, რომლებიც დაკავშირებულია თირკმელზედა ჯირკვლების და ჰიპოფიზის ჯირკვლის მუშაობასთან,
- კუჭის წყლულის მწვავე ფორმა ან თორმეტგოჯა ნაწლავის წყლული,
- ჯირკვლის მექანიკური ან ქიმიური დაზიანება,
- საჭმლის მომნელებელი ტრაქტის ქრონიკული დაავადებები,
- ტოქსიკური ნივთიერებების ზემოქმედება,
- კეშექსია (ძლიერი ამოწურვა),
- კვების დარღვევები.
ინსულინების სიმპტომები და მანიფესტაცია

დაავადების სიმპტომები და მანიფესტაცია
უსიამოვნო პათოლოგიური მდგომარეობის ნიშნების გამოვლინება პირდაპირ დამოკიდებულია სიმსივნის ჰორმონალური მოქმედების დონეზე. დაავადება შეიძლება გაგრძელდეს ფარულად, უარყოფითი სიმპტომების გამოვლენის გარეშე, ან გამოხატული გამოვლინებები. ინსულინომის მქონე პაციენტები განიცდიან შიმშილის მუდმივ შეგრძნებას, რაც მათ პროვოცირებას ახდენს დიდი რაოდენობით ნახშირწყლები (ტკბილეული, შოკოლადი). მათ რეკომენდებულია მუდმივად ატარონ ეს ტკბილეული, რათა დროულად შეაჩერონ შეტევა.
ინსულინის შემდეგი ნიშნები სპეციფიურად ითვლება:
- ავადმყოფი, გამოხატული სისუსტით და მუდმივი უუნარო დაღლილობით,
- ცივი, წებოვანი ოფლის მომატება,
- კიდურების ტრემორი (საფუარი),
- კანის ფერმკრთალი,
- ტაქიკარდია.
ინსულინომის ამ სიმპტომებს ავსებენ ტვინის მარცხენა ნახევარსფეროზე დაზიანების ნიშნები: გონებრივი პროცესები შენელდება, მცირდება ყურადღება, მცირდება მეხსიერების ხარვეზები. მძიმე შემთხვევებში აღინიშნება ამნეზიისა და ფსიქიური აშლილობის შემთხვევები.
ინფორმაციული ვიდეო
პანკრეასის ინსულინომა არის სიმსივნე, რომელსაც გააჩნია დიდი რაოდენობით ინსულინის სეკრეცია. ამან შეიძლება გამოიწვიოს ჰიპოგლიკემიის შეტევები პაციენტებში. ეს უკანასკნელი ნიშნავს დაბალი გლუკოზას.
ყველაზე ხშირად, ამ ტიპის სიმსივნე ვითარდება 25-დან 55 წლამდე ასაკის ადამიანებში. ანუ, ეს დაავადება გვხვდება ყველაზე სამუშაო ასაკის ადამიანებში. ბავშვობაში და მოზარდობაში ინსულინომა თითქმის არ გვხვდება.
უმეტეს შემთხვევაში, ინსულინომი კეთილთვისებიანი სიმსივნეა. ძალიან იშვიათ შემთხვევებში, ინსულინომი მრავალჯერადი ენდოკრინული ადენომატოზის ერთ-ერთი სიმპტომია.
ზომით, ინსულინომი ჩვეულებრივ აღწევს 1.5-2 სმ, და შეიძლება განვითარდეს პანკრეასის ნებისმიერ ნაწილში:
სამწუხაროდ, ინსულინების განვითარების ზუსტი მიზეზები ცნობილი არ არის. ბევრი მიიჩნევს, რომ პათოლოგიის განვითარება იწვევს გენეტიკურ მიდრეკილებას, ცუდი ჩვევების მიღებას, გარე უარყოფით ფაქტორებს და ადაპტირებადი მექანიზმების წარუმატებლობას. ამასთან, ყველა ზემოთ ჩამოთვლილი მიზეზი მხოლოდ ჰიპოთეზაა.
დაავადების სიმპტომები და ნიშნები
პანკრეასის ინსულინომა მიმდინარეობს შემდეგი დამახასიათებელი სიმპტომებით:
- ჰიპოგლიკემიის შეტევები გამოწვეული პაციენტის სისხლში ინსულინის მომატებით,
- ზოგადი სისუსტისა და დაღლილობის მკვეთრი დაუსაბუთებელი შეტევების შემთხვევა,
- გულის პალპიტაცია (ტაქიკარდია),
- გაიზარდა ოფლიანობა
- შფოთვა და შიში
- ძლიერი შიმშილის გრძნობა.
ყველა ჩამოთვლილი სიმპტომი გაქრება პაციენტებთან ჭამის შემდეგ. დაავადების ყველაზე საშიში კურსი განიხილება იმ პაციენტებში, რომლებიც არ გრძნობენ ჰიპოგლიკემიის მდგომარეობას. ამ მიზეზით, ასეთ პაციენტებს არ შეუძლიათ დროულად ჭამა, რათა მდგომარეობის ნორმალიზება მოახდინონ.
როდესაც სისხლში გლუკოზის დონე მცირდება, პაციენტის ქცევა შეიძლება გახდეს არაადეკვატური. ისინი იტანჯებიან ჰალუცინაციებით, რასაც თან ახლავს ძალიან წარმოსახვითი და ნათელი სურათები. არსებობს უზომო ოფლიანობა, ნერწყვდენა, ორმაგი ხედვა. პაციენტს შეუძლია იძულებით მიიღოს სხვებისგან საკვები. სისხლში გლუკოზის შემდგომი შემცირებით, კუნთების ტონის ზრდა ხდება, შეიძლება განვითარდეს ეპილეფსიური გულყრა.
არტერიული წნევა მატულობს, მოსწავლეები იხსნება და მატულობს ტაქიკარდია. თუ პაციენტს არ აქვს დროული სამედიცინო დახმარება, შეიძლება მოხდეს ჰიპოგლიკემიური კომა. ცნობიერება იკარგება, მოსწავლეები განზავდებიან, კუნთების ტონი მცირდება, ოფლიანობა ჩერდება, ხდება გულის და რესპირატორული რიტმის დარღვევა, ხდება არტერიული წნევის ვარდნა.
თუ ჰიპოგლიკემიური კომა გვხვდება, პაციენტმა შეიძლება განვითარდეს ცერებრული შეშუპება.
ჰიპოგლიკემიის შეტევების გარდა, ინსულინომის კიდევ ერთი მნიშვნელოვანი ნიშანი ითვლება სხეულის წონის მატება (სიმსუქნის განვითარება).
მნიშვნელოვანი საკითხია დაავადების დროული დიაგნოზი, ჰიპოგლიკემიის შეტევების თავიდან ასაცილებლად და კომა ან ფსიქოზის განვითარება. გლუკოზის ნაკლებობა უარყოფითად მოქმედებს ტვინის ნეირონებზე. ამ მიზეზით, დაავადებასთან ერთად ხშირმა კომა შეიძლება გამოიწვიოს კრუნჩხვითი სიმპტომი, პარკინსონიზმი და დისკრეტული ენცეფალოპათიის განვითარება. ჰიპოგლიკემიური შეტევით შეიძლება განვითარდეს მიოკარდიუმის ინფარქტი.
სიმსივნის ამოღების ოპერაციის შემდეგ, ენცეფალოპათიის ნიშნები და ინტელექტის დაქვეითება შეიძლება შენარჩუნდეს. ამან შეიძლება გამოიწვიოს პროფესიული უნარის დაკარგვა და სოციალური სტატუსი.
მამაკაცებში ჰიპოგლიკემიის განმეორებით შეწყვეტამ შეიძლება გამოიწვიოს იმპოტენცია.
დაავადების მკურნალობა
ინსულინომების მთავარი მკურნალობა ოპერაციაა. ოპერაციის დროს ინსულინომები ამოღებულია. ოპერაციის მოცულობა დამოკიდებულია სიმსივნის ზომაზე და ადგილმდებარეობაზე.
ინსულინების ამოღების მიზნით გამოიყენება შემდეგი ტიპის ოპერაციები:
- ინსულინომექტომია (სიმსივნის enucleation),
- პანკრეასის რეზექცია,
ოპერაციის ეფექტურობა ფასდება ოპერაციის დროს სისხლში გლუკოზის დონის განსაზღვრის გზით.
პოსტოპერაციულ გართულებებს შორის შეიძლება აღინიშნოს:
თუ ოპერაცია რაიმე მიზეზით შეუძლებელია, კონსერვატიული მკურნალობა ინიშნება სამკურნალოდ.
კონსერვატიული მკურნალობის არსი ემყარება შემდეგს:
- პაციენტის სწორი რაციონალური კვება,
- ჰიპოგლიკემიური შეტევების დროული მოცილება,
- მედიკამენტები ტვინში მეტაბოლური პროცესების გასაუმჯობესებლად.
ჩვეულებრივ, ჰიპოგლიკემიის შეტევების შემსუბუქება ტარდება ტკბილეულის ან ჭიქა ცხელი ტკბილი გამოყენებით. თუ პაციენტის ცნობიერების დარღვევა არსებობს, ექიმი განსაზღვრავს ინტრავენურად გლუკოზის ხსნარს.

თუ პაციენტი განიცდის ფსიქოზის შეტევებს, სასწრაფო დახმარების გამოძახება აუცილებელია.
დაავადების პროგნოზი
უმეტეს შემთხვევაში, სიმსივნის ამოღების ოპერაციის შემდეგ, პროგნოზი ხელსაყრელია და პაციენტი აღდგება.
პოსტოპერაციული სიკვდილიანობა მაღალი არ არის. რელსი ვითარდება ძალიან იშვიათად. ავთვისებიანი ინსულინომებით, პროგნოზი ცუდია.
დაავადების მქონე ადამიანები უნდა დარეგისტრირდნენ ენდოკრინოლოგთან და ნევროლოგთან, მიირთვან დაბალანსებული დიეტა და დაივიწყოთ ცუდი ჩვევები. ასევე, მათ ყოველ წელს უნდა გაიარონ ფიზიკური გამოკვლევა და აკონტროლონ სისხლში გლუკოზის დონე.
ბევრმა ჩვენგანმა, თუნდაც არ არის დაკავშირებული მედიცინასთან, ვიცით, რომ სამედიცინო ტერმინები, რომლებსაც აქვთ ტერმინი "ოჰმი", უკავშირდება კიბოს. ინსულინომი არ არის გამონაკლისი. უმეტეს შემთხვევაში, ეს არის პანკრეასის სიმსივნე, კერძოდ, უჯრედები, რომლებიც ასუფთავებენ ჰორმონებს (ლანგრანების კუნძულების ბეტა უჯრედები), და ის ყველაზე ხშირად მდებარეობს ორგანოს კუდის არეში. ბევრად უფრო იშვიათად, ინსულინის შემქმნელი ნეოპლაზმები ვითარდება სხვა უჯრედებისგან და შეიძლება განლაგდეს ელენთის, ღვიძლის, ნაწლავების და სხვა ორგანოების კარიბჭეებში. უმეტეს შემთხვევაში, ეს სიმსივნე კეთილთვისებიანია, თუმცა დაავადების განვითარების ავთვისებიანი ვარიანტი, სამწუხაროდ, ასევე გვხვდება.
ამ სიმსივნეს უწოდებენ ინსულინომას, რადგან მის უჯრედებს უკონტროლოდ ახდენენ ჰორმონის ინსულინი სისხლში, რაც პირველ რიგში არეგულირებს ნახშირწყლების მეტაბოლიზმს. ამ ჰორმონის მუდმივი დაურეგულირებელი განთავისუფლებით არის დაკავშირებული დაავადების ძირითადი სიმპტომები.
დაავადება ყველაზე ხშირად დიაგნოზირებულია 30-დან 50 წლამდე ასაკის ადამიანებში, თუმცა ინსულინომა შეიძლება მოხდეს ნებისმიერ ასაკში, ხოლო მისი გამოვლენის შემთხვევები, ჩვილებშიც კი, აღწერილია. ეს დაავადება არ არის ერთ-ერთი ყველაზე გავრცელებული, ამიტომ, მრავალი ექიმი მას იშვიათად გვხვდება, ან ინსულინის დიაგნოზირებისა და მკურნალობის გამოცდილება არ აქვს. ამ მიზეზით, არსებობს დიდი ალბათობა არასწორი დიაგნოზის და არაეფექტური მკურნალობის დანიშვნის შესახებ.
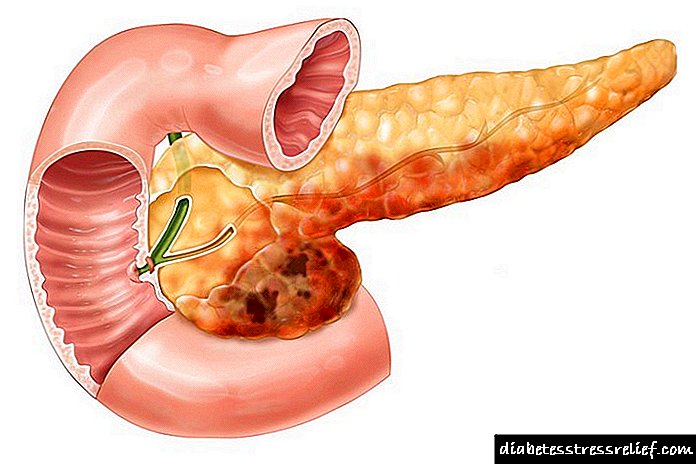
პანკრეასის ტოპოგრაფია და ანატომია

პანკრეასი არის ყველაზე მნიშვნელოვანი შინაგანი ორგანო ადამიანებში. ეს არის ეგზო და ენდოკრინული ჯირკვალი. ნახშირწყლების მეტაბოლიზმისთვის ის წარმოქმნის საჭმლის მომნელებელ ფერმენტებს (ტრიპსინი, ქიმოტრიპსინი, ამილაზა, ლიპაზა) და ჰორმონები (გლუკაგონი და ინსულინი). ინსულინი ამცირებს გლუკოზას, ხოლო პირიქით, გლუკაგონი იზრდება. იშვიათად არ ვლინდება მისი პათოლოგიები, შესაბამისად, იდეა მის ადგილმდებარეობასა და სიმპტომებზე მეტად ღირს.
სად მდებარეობს პანკრეასი და როგორ მკურნალობა? იგი განლაგებულია მუცლის ღრუში მუცლის ღრუს ღრუში, მიამაგრებს მას და თორმეტგოჯა ნაწლავს მჭიდროდ, 2 ზედა წელის ხერხემლის დონეზე.
KDP ჯირკვლის გარშემო იბრუნებს საცხენოსნო ფორმის სახით. მოზრდილ ჯირკვლის ზომა 20-25 სმ-მდეა, წონა - 70-80 გ. მას აქვს თავი, სხეული და კუდი.
თავი აღწევს ნაღვლის სადინარში, ელენთა მახლობლად კუდი მიდის მარცხენა ჰიპოქსტრიუმის ქვეშ. წინა მხრიდან დათვალიერებისას პროექცია იქნება 10-12 სმ სიმაღლეზე navel. რატომ იცით ეს? რადგან მისი ანთების დროს ტკივილები ზუსტად დაეცემა ამ ზონებზე.
პანკრეასის დაავადება

პანკრეასის უამრავი დაავადებაა და მკურნალობა ჩვეულებრივ კონსერვატიულია. მაგრამ ეს არ ეხება სიმსივნეებს. აქ მხოლოდ რადიკალური ზომებია. როგორ მტკივა პანკრეასი (სიმპტომები)? ანთებითი პროცესების დროს ყველაზე ხშირია ტკივილი და საჭმლის მომნელებელი დარღვევები. არ არსებობს გენდერული განსხვავებები. ტკივილი ხასიათდება მისი სარტყელი ხასიათით და ლოკალიზებულია მარცხენა ჰიპოქსტრიუმში. ეს შეიძლება არ იყოს ასოცირებული საკვების მიღებასთან, ხშირად თან ახლავს გულისრევა, ზოგჯერ მჟავე შინაარსის ღებინება.
მადა ყოველთვის მკვეთრად მცირდება ან არყოფნის, მუწუკები, მუცლის ღრუს შეჭრა და განავალი არასტაბილურია. განავლის დროს, ხშირად შეიძლება გვქონდეს ცხიმის ან უვარგისი საკვების დამატება.
ასევე, მწვავე ანთების დროს, ინტოქსიკაციის ნიშნები დამახასიათებელია თავის ტკივილის, ტაქიკარდიის, სისუსტის და ოფლიანობის დროს და შესაძლოა ტემპერატურა მოიმატოს. ღვიძლის გადიდება.
როგორ მტკივნეულია პანკრეასი (სიმპტომები) ქრონიკული პანკრეატიტის დროს? აქ ტკივილი ნაკლებად ინტენსიურია, მაგრამ ხშირია და ასოცირდება კვების შეცდომებში. ქრონიკული პანკრეატიტის საშიშროებაა ის, რომ ამან შეიძლება გამოიწვიოს ჯირკვალში სიმსივნეების განვითარება.
ინსულინის ეტიოლოგია
დღეს პანკრეასის ინსულინომის მიზეზები ზუსტად არ არის ცნობილი. ზოგი მკვლევარი მიგვითითებს გენეტიკური მიდრეკილების გავლენის შესახებ.
მაგრამ ცნობილია რისკის ფაქტორების პროვოკატორი:
- თირკმელზედა ჯირკვლისა და ჰიპოფიზის ჯირკვლის ფუნქციონირება,
- კუჭის წყლული ან თორმეტგოჯა ნაწლავი,
- პანკრეასის დაზიანება, ქიმიური ან მექანიკური,
- კუჭ-ნაწლავის ტრაქტის ქრონიკული პათოლოგია,
- სხეულის ამოწურვა
- კვების დარღვევები.
სიმსივნის თვისებები
მისი იდენტიფიცირებისთვის საჭიროა სიმსივნის მორფოლოგია: ფორმირება ჰგავს მკვრივი დაშლილი კვანძს, ეს დაუყოვნებლივ არ განსაზღვრავს მისი კეთილთვისებილობის ხარისხს. მისი ფერი ვარდისფერიდან ყავისფერია, ავთვისებიანობით იგი უფრო ხშირად აგურის წითელია. ზომები არ აღემატება 5 სმ-ს. დეგენერაციის დროს გამოვლენილი იქნება მეტასტაზები ლიმფურ კვანძებში, ფილტვებში, კვანძებში და ღვიძლში, რომლებიც ასევე ჰორმონებით მოქმედებს.
ინსულინომის გართულებები
პანკრეასის ინსულინომის შედეგები შეიძლება ეხებოდეს როგორც მის კეთილთვისებიან სიმსივნეს და ავთვისებიანობას. ხელახლა დაბადება უკვე გართულებაა; ეს ხდება შემთხვევათა 10% -ში. მაგრამ ეს რომ არ მოხდეს, აღინიშნება:
- ნევროლოგიური სიმპტომები სახის და გლოსოფარინგალური ნერვის ფუნქციონირებით,
- დაქვეითებული მეხსიერება, მხედველობა, გონებრივი შესაძლებლობები,
- იმპოტენცია შესაძლებელია მამაკაცებში,
- სიმსუქნე.
ჰიპოგლიკემიის პირობებმა შეიძლება გამოიწვიოს კომა, მიოკარდიუმის ინფარქტის განვითარება.
რადიკალური ზომები

სასურველია ქირურგიული მკურნალობა, მისი ტიპები: ენუკლეაცია (სიმსივნის გამონაყარი), პანკრეასის რეზექცია, პანკრეატოდუოდენალური რეზექცია ან ტოტალური პანკრეატექტომია, ე.ი. სრული მოცილება. ზოგადად, პანკრეასზე ოპერაციები ყოველთვის კლასიფიცირდება, როგორც რთული.
მაგრამ შეუძლია თუ არა ადამიანს პანკრეასის გარეშე ცხოვრება ოპერაციის შემდეგ ამოიღონ, შეუძლებელია წინასწარ განსაზღვროთ. რაც უფრო მეტი უარყოფითი ფაქტორი მოქმედებს სხეულზე, მით უფრო მეტია გართულებების პროცენტი. ოპერაციის მოცულობა დამოკიდებულია ინსულინომის ადგილმდებარეობასა და მის ზომაზე.
გლუკოზის დონე დინამიკაში განისაზღვრება პირდაპირ ოპერაციის დროს. შემთხვევების 10% -ში ოპერაციები იძლევა გართულებებს: მუცლის ღრუს ფისტულები და აბსცესები, პერიტონიტი, პანკრეატიტი, აბსცესები, პანკრეასის ნეკროზი (სიკვდილამდე). ოპერაცია არ ხორციელდება, თუ თავად პაციენტს არ სურს ეს ან არსებობს სომატური პათოლოგიები.
შეუძლია თუ არა ადამიანს პანკრეასის გარეშე ცხოვრება? რა თქმა უნდა, დიახ! მაგრამ ექვემდებარება მხოლოდ ჯანსაღი ცხოვრების წესს და ექიმის ყველა რეკომენდაციის დაცვას.
თუ სიმსივნე არის ავთვისებიანი, მისცა მრავალჯერადი მეტასტაზები და გახდა არაოპერაციული, ინიშნება ქიმიოთერაპია. იგი ხორციელდება "სტრეპტოზოტოცინის", "5-ფტორურაცილის", "დოქსორუბიცინის" და ა.შ. ქიმიოთერაპიას შეუძლია დაეხმაროს მხოლოდ შემთხვევების 60% -ში: ეს თანხა აიხსნება "სტრეპტოზოტოცინის" მიმართ მგრძნობელობით. სტრეპტოზოტოცინის მიმართ სიმსივნის უგრძნობელობის შემთხვევებში ის ჩანაცვლებულია ადრიამიცინით.
თუ ოპერაცია არ არის შესაძლებელი, ჰიპოგლიკემია არის პროფილაქტიკური. ამისათვის გამოიყენება ჰიპერგლიკემიური აგენტები (ადრენალინი, ნორეპინეფრინი, გლუკაგონი, კორტიკოსტეროიდები).
ინსულინის წარმოქმნის ჩასახშობად ინიშნება "დიაოქსიდი" ("პროგლიკემი", "ჰიპერესტატი") ან "ოქტრეოტიდი (სანდოსტატინი) .ამცირებს ჰიპოგლიკემიის შეტევების სიმძიმეს. კუშინგის სინდრომის ტიპის დარღვევები.
დიეტა ინსულინისთვის
დიეტა უნდა იყოს მხოლოდ სათადარიგო. ინსულინომასთან ერთად, პაციენტს დასჭირდება უარი თქვას დამარილებული, შებოლილი, ცხარე, ცხიმოვანი და შემწვარი საკვების, აგრეთვე გაზიანი სასმელების და ყავის შემცირებაზე.
უპირატესობა მიენიჭება ყველა იმ საკვებს, რომელიც შეიცავს ბოჭკოს. მარტივი (დახვეწილი) ნახშირწყლები მთლიანად გამორიცხულია. ეს არის შაქარი, ნამცხვრები, pastries, შოკოლადი, ასევე პროდუქტები მაღალი GKI: კარტოფილი, თეთრი პური, muffins, მთელი რძე.
სასმელის რეჟიმი გაძლიერებულია, თქვენ უნდა დალიოთ მინიმუმ 2 ლიტრი სუფთა წყალი დღეში, მაგრამ არავითარ შემთხვევაში არ დალიოთ ყავა და ტკბილი სოდა.
კეთილთვისებიანი ინსულინომებით, გამოჯანმრთელების პროცენტული შემთხვევა 80% შემთხვევაში. შემთხვევების 3% -ში შესაძლებელია რეციდივა. სიკვდილიანობა 5-10% -ს შეადგენს. ექტოპიური ინსულინომებით ინიშნება მხოლოდ კონსერვატიული მკურნალობა.
პანკრეასის ავთვისებიანი ინსულინის ავთვისებიანობის შემთხვევაში, პროგნოზი დამოკიდებულია მეტასტაზებზე და თავად სიმსივნის ლოკალიზაციაზე. ავთვისებიანობის პროცენტია 10%. 2 წლიანი გადარჩენის მაჩვენებელი დაახლოებით 60%. ინსულინის დიაგნოზის დაწყების მომენტიდან პაციენტს უტარდებათ უწყვეტი სამედიცინო გამოკვლევა ენდოკრინოლოგისა და ნევროლოგის მიერ.