გესტაციური დიაბეტი ორსულობის დროს
GDM- ის წარმატებული მკურნალობის ერთ-ერთი პირობაა დიეტა თერაპია.
ყველაზე ხშირად, GDM– ს მქონე ქალები განიცდიან ჭარბი წონის გამო (სხეულის მასის ინდექსი - BMI - 24 კგ / მ 2-ზე მეტი, მაგრამ 30 კგ / მ 2-ზე ნაკლები) ან სიმსუქნე (BMI 30 კგ / მ 2-ზე მეტი), რაც აძლიერებს ინსულინის წინააღმდეგობას. ამასთან, ორსულობა არ არის წონის დაკლების დრო, რადგან დედის ორგანიზმი ნაყოფს აწვდის საჭირო ნივთიერებებს მისი ზრდისა და განვითარებისთვის. ამიტომ, თქვენ უნდა შეამციროთ საკვების კალორიული შემცველობა, მაგრამ არა მისი კვების ღირებულება. ზოგიერთი საკვების მენიუში შეზღუდვა ხელს შეუწყობს სისხლში შაქრის დონის შენარჩუნებას ნორმალურ ფარგლებში, მნიშვნელოვნად არ გაზრდის წონას და მიიღეთ ყველა საჭირო ვიტამინი და მინერალი საკვებით.
დაიცავით შემდეგი კვების წესები
აღმოფხვრა საკვები მდიდარი ადვილად საჭმლის მომნელებელი ნახშირწყლები. ეს მოიცავს საკონდიტრო ნაწარმს, რომელიც შეიცავს მნიშვნელოვან რაოდენობას შაქარს, ასევე გამომცხვარ საქონელს და ზოგიერთ ხილს.
ეს პროდუქტები სწრაფად შეიწოვება ნაწლავებიდან, რაც იწვევს მათი გამოყენების შემდეგ სისხლში შაქრის მომატებას, ისინი შეიცავს ბევრ კილოკალორიას და რამდენიმე საკვებ ნივთიერებას. მათი მაღალი გლიკემიური ეფექტის გაათანაბრების გარდა, საჭიროა ინსულინის მნიშვნელოვანი რაოდენობა სისხლში შაქრის დონის ნორმალიზაციისთვის.
ასეთი პროდუქტები მოიცავს: ტკბილეულს, კონსერვებს, შაქარს, თაფლს, მურაბებს, ჟელეებს, ფუნთუშებს, ნამცხვრებს, pastries, ტკბილი უალკოჰოლო სასმელები, შოკოლადი, ხილის წვენები და სასმელები, ყურძენი, ნესვი, ალუბალი, ალუბალი, ბანანი, ხურმა, ლეღვი.
გამორიცხეთ მყისიერი საკვები. ეს მოიცავს პროდუქტებს, რომლებმაც გაიარეს წინასწარი ინდუსტრიული დამუშავება, რაც ხელს უწყობს მათ კულინარიულ მომზადებას, მაგრამ ზრდის გლიკემიის ინდექსს (გავლენას ახდენს სისხლში შაქარზე) მათ ბუნებრივ კოლეგებთან შედარებით.
ასეთ პროდუქტებს მიეკუთვნება: საყინულეში დაფქული ნუში, ყინულისგან დაფქული კარტოფილი, მყისიერი მარცვლეული, სუპები-სადილი „5 წუთში“.
არჩევა საკვები ბოჭკოვანი. ბოჭკოვანი (ან დიეტური ბოჭკოვანი) ასტიმულირებს ნაწლავებს და ანელებს სისხლში ჭარბი შაქრისა და ცხიმის შეწოვას. გარდა ამისა, ბოჭკოვანი მდიდარი საკვები შეიცავს დიდი რაოდენობით ვიტამინებსა და მინერალებს, რაც თქვენ და თქვენს პატარას გჭირდებათ.
მაღალი ბოჭკოვანი საკვები მოიცავს:
· მთელი პური და მთელი მარცვლეულის მარცვლეული,
· ახალი და გაყინული ბოსტნეული, მწვანილი,
დურუმის ხორბლის მაკარონი
· ახალი ხილი, გარდა ზემოაღნიშნულიდან (საუზმეზე მათი მიღების გარდა).
შეეცადეთ ჭამოთ ნაკლები საკვები, რომელიც შეიცავს "ხილულ" და "ფარული" ცხიმებს. ცხიმი ყველაზე მაღალკალორიული საკვები პროდუქტია, წონის მნიშვნელოვან მატებას უწყობს ხელს, რაც ამძაფრებს ინსულინის წინააღმდეგობას. GDM და სიმსუქნე დამოუკიდებლად უწყობს ხელს ნაყოფის გადაჭარბებულ ზრდას. ამიტომ:
გამორიცხეთ ძეხვეული, ძეხვეული, ძეხვეული, შებოლილი ხორცი და თევზი, ბეკონი, ღორის, ცხვრის. შეიძინეთ მჭლე ხორცი: ქათამი, საქონლის ხორცი, ინდაური, თევზი.
· ამოიღეთ ყველა ხილული ცხიმი: კანი ფრინველისაგან, ხორციდან ცხიმი
შეარჩიეთ "ნაზი" კულინარიული მკურნალობა: აცხვეთ, მოხარშეთ, გააკეთეთ მწვადი, ორთქლი.
გამოიყენეთ მცენარეული ზეთის მცირე რაოდენობა სამზარეულოსთვის.
· მიირთვით უცხიმო რძის პროდუქტები, მაგალითად, დიეტის ხაჭო, ვიტალინის იოგურტი.
ნუ მიირთმევთ ცხიმებს, როგორიცაა კარაქი, მარგარინი, არაჟანი, მაიონეზი, თხილი, თესლი, ნაღები, ნაღები, ყველი, სალათები.
საკვები, რომლის საჭმლის გარეშეც შეგიძლიათ მიირთვათ შეზღუდვებია: zucchini, კიტრი, პომიდორი, სოკო, zucchini, მწვანილი, ნიახური, რადიშ, სალათის ფოთოლი, კომბოსტო, მწვანე ლობიო.
ეს საკვები არის კალორია, ნახშირწყლებიდან დაბალია. მათი ჭამა შეიძლება პირველადი კერძების დროს და როცა შიმშილობის გრძნობთ. უმჯობესია ამ საკვების ჭამა ნედლეული (სალათები), ასევე გახეხილი ან მოხარშული.
შეცვალეთ თქვენი კვების გეგმა!
ხშირად ჭამე, მაგრამ მცირე ნაწილში.
მცირე რაოდენობით საკვების ყოველ 3 საათში ჭამა თავიდან აიცილებს სისხლში შაქრის მნიშვნელოვან ზრდას ჭამის შემდეგ. ჩვეულებრივ, რეკომენდებულია სამი ძირითადი კვება - საუზმე, ლანჩი და ვახშამი, და სამი დამატებითი კვება - ლანჩი, შუადღის საუზმე და ლანჩი. საჭმლის საჭმელები ამცირებენ შიმშილს და თავიდან აიცილებენ ზედმეტ კვებას. ცილოვან საკვებში ნაპოვნი ცხიმი ხელს უწყობს გაჯანსაღებას, ვიდრე ნახშირწყლების მდიდარ საკვებს. ეს ხელს უშლის შიმშილს. მცირე რაოდენობით საკვების ხშირი მიღება ამცირებს სიმპტომებს, როგორიცაა გულისრევა და პალპიტაცია, რაც ყველაზე ხშირად იწვევს დისკომფორტს ორსულობის დროს ქალებში.
ასე რომ, აქ მოცემულია კვების დაგეგმვის რამდენიმე წესი:
1) დაარღვიე კვებათა რაოდენობა 5-6 ჯერ დღეში: საუზმე, ლანჩი, ლანჩი, შუადღის საჭმელი, ვახშამი, მეორე სადილი
2) თითოეულ კვებაში უნდა შეიცავდეს ცილებით მდიდარი საკვები - უცხიმო საქონლის ხორცი, ფრინველი, თევზი, უცხიმო ხაჭო, თეთრი ყველი (ადიღე, სულგუნი, ფეტა ყველი), კვერცხი.
3) დამატებითი კვება არ უნდა შეიცავდეს 24 გრამზე მეტ ნახშირწყლებს.
ცნობილია, რომ დილით, ინსულინის წინააღმდეგობა ორსულ სხეულში ყველაზე მეტად არის გამოხატული. ამიტომ, დილაობით GDM– ს მქონე ქალებში, სისხლში შაქრის დონე ჩვეულებრივ უფრო მაღალია, ვიდრე დღის განმავლობაში. ამიტომ, საუზმე უნდა იყოს მცირე და დაბალი ნახშირწყლები. საუზმეზე ხილისა და წვენების მიღება (ნებისმიერი, თუნდაც ახლად გაჟღენთილი) მიღება უნდა გამოირიცხოს, რადგან ეს მნიშვნელოვნად ზრდის სისხლში შაქარს. თუ საუზმეზე რძის მიღება იწვევს სისხლში შაქრის მნიშვნელოვან ზრდას, მაშინ ის შეზღუდული ან გამორიცხული უნდა იყოს. მუსილი, სხვადასხვა სახის მარცვლეულიც უნდა გამოირიცხოს. სასურველია დილით ჭამა ცილებით მდიდარი საკვები (კვერცხი, ხაჭო), მარცვლეული მარცვლეულიდან, მარცვლეულის ფქვილიდან ან ქატოთი.
ასე რომ, საუზმეზე დაიცავით შემდეგი წესები:
1) ჭამა არაუმეტეს 12-24 გრ ნახშირწყლები.
2) აღმოფხვრა ხილი და წვენები.
3) ნუ დაივიწყებთ ცილოვან საკვებს.
ჭარბი ფეხმძიმე ქალს შეუძლია ყოველდღიური კალორიის მიღება 1800 კალორიამდე შეამციროს ცხიმების, ადვილად მოცილებული ნახშირწყლების აღმოფხვრა. ამ შემთხვევაში, კეტონის სხეულები შეიძლება გამოჩნდეს შარდში - უჯრედული ცხიმის მომატებული გაფუჭების პროდუქტები. თქვენ შეიძლება ზედმეტი შეამცირეთ ნახშირწყლების რაოდენობა თქვენს მენიუში, შაქრის უფრო მაღალი დონის შიშის გამო. ეს არასწორია. ნახშირწყლების რაოდენობა ყოველდღიურ დიეტაში უნდა იყოს 55-60%, რადგან ისინი ენერგიის ძირითადი წყაროა. თუ შეამცირებთ ნახშირწყლების მიღებას, მაშინ ფიჭური ცილები და ცხიმები იწყებენ ნგრევას, რაც უჯრედის ენერგიას უზრუნველყოფს. ფიჭური ცხიმების დაშლით, კეტონის სხეულები ჩნდება სისხლში და შარდში. არ უნდა დაიშვას კეტონის სხეულების გამოჩენა, რადგან ისინი თავისუფლად შეაღწევიან პლაცენტაში და შემდგომში შეიძლება უარყოფითი გავლენა მოახდინონ ბავშვის ინტელექტუალურ განვითარებაზე. ამიტომ, შარდში კეტონის ორგანოების გამოჩენის შემთხვევაში აუცილებელია გაზარდოს ნახშირწყლების რაოდენობა - ხილი, ბოსტნეული, მარცვლეული, მაგრამ სისხლში შაქრის დონის კონტროლი.
ენდოკრინოლოგი დაგეხმარებათ გამოთვალოთ ყოველდღიური მოთხოვნა kilocalories და გავრცელება ნახშირწყლები, ცილები და ცხიმები.
თუ დიეტა თერაპია არაეფექტურია, როდესაც სისხლში შაქრის მომატება რჩება ან შარდში მყოფი კეტონური სხეულები მუდმივად გამოვლენილია ნორმაგლიკემიის საწინააღმდეგოდ, აუცილებელია დაინიშნოს ჰიპოგლიკემიური თერაპია, რომელზეც ორსულობის დროს გამოიყენება მხოლოდ ინსულინის თერაპია. ორსულობის დროს შაქრის შემამცირებელი ტაბლეტები უკუნაჩვენებია, რადგან ისინი ნაყოფში მდებარე პლაცენტაში შედიან და შეიძლება უარყოფითი გავლენა მოახდინონ მის განვითარებაზე.
ინსულინის თერაპია
თუ 1 კვირის განმავლობაში დიეტის დროს შეუძლებელია სასურველი შედეგის მიღწევა - სისხლში შაქრის უზმოზე Ј 5.2 მმოლ / ლ, ჭამა 1 საათის შემდეგ Ј 7.8 მმოლ / ლ, და ჭამა 2 საათის შემდეგ Ј 6.7 mmol / ლ, შემდეგ GDM– ს ორსულ ქალს ინიშნება ინსულინოთერაპია დიაბეტური ფეტოპათიის (DF) განვითარების თავიდან ასაცილებლად.
ინსულინის დანიშვნა GDM- ში ასევე შესაძლებელია სისხლში შაქრის ნორმალური დონის ფონზე, თუ ნაყოფის ულტრაბგერის დროს გამოვლენილია DF ნიშნები (მუცლის გარშემოწერილობა აღემატება თავის გარშემოწერილობას, არსებობს ნაყოფის რბილი ქსოვილების შეშუპება, პოლიჰიდრამინიოზი).
ინსულინის თერაპიის ტაქტიკა
ინსულინის პრეპარატები ინიშნება მხოლოდ ინექციით, რადგან ინსულინი არის ცილა და პერორალურად მიღებისას იგი მთლიანად განადგურებულია კუჭ-ნაწლავის ტრაქტის ფერმენტების მიერ.
ჯანმრთელ ადამიანში ინსულინის სეკრეციის ნორმალური რიტმი დღის განმავლობაში შემდეგია:
ა) ინსულინის უწყვეტი გამოშვება დღის განმავლობაში,
ბ) ინსულინის მკვეთრი განთავისუფლება სისხლში, საკვების საპასუხოდ.
ინსულინი შედის სისხლში სწორი რაოდენობით, რომ შეინარჩუნოს სისხლში შაქრის დონე ნორმალურ დონეზე. დღის განმავლობაში, პანკრეასის მიერ ინსულინის ნორმალური სეკრეციის სიმულაციის მისაღწევად, აუცილებელია შევადგინოთ ინსულინის რამდენიმე სხვადასხვა სახეობა: მოკლე მოქმედება "საკვებზე" და გახანგრძლივებული მოქმედება, რათა მუდმივად შევინარჩუნოთ ინსულინის დონე სისხლში კვება და ღამით.
პანკრეასი აწარმოებს მხოლოდ მოკლევადიან ინსულინს. მისი სეკრეცია ხდება მუდმივად, ხოლო საქმიანობის დრო რამდენიმე წუთია. თუ შაქრიანი დიაბეტით დაავადებული პაციენტი მხოლოდ ინსულინის მოკლევადიანი გამოყენებას იყენებს, მას სისხლში შაქრის ნორმალური დონის შესანარჩუნებლად ყოველ 2 საათში ერთხელ უნდა მისცეს ინექციები. ამიტომ, ინსულინის მუდმივი წარმოების სიმულაციისთვის, მოკლე ინსულინს ემატება სპეციალური ნივთიერებები, რაც ხანგრძლივდება მის ეფექტს. ასეთ ნივთიერებებს პროლონგატორები ეწოდება. პროლონგატორების მოქმედება მდგომარეობს იმაში, რომ ინსულინის მოლეკულები დეპონირდება მათ მოლეკულებზე, ხოლო მისი შეწოვა სისხლში ბევრად უფრო ნელა ხდება, ვიდრე მოკლე ინსულინის. ეს ნივთიერებები იძლევა გახანგრძლივებული ინსულინის ხსნარს "მოღრუბლული" გარეგნობით, რაც განასხვავებს მოკლე ინსულინს უკვე იზოლირებულს გარეგნულად. მდგრადი განთავისუფლებული ინსულინი უნდა იყოს შერეული მინიმუმ 20-ჯერ ინექციამდე, სანამ არ მიიღებთ ერთგვაროვან შეჩერებას, წინააღმდეგ შემთხვევაში შეგიძლიათ მხოლოდ მოკლე ინსულინის ინექცია შეიტანოთ შპრიცში, რაც გამოიწვევს ჰიპოგლიკემიას.
სადეზინფექციო საშუალებებს ემატება ინსულინის პრეპარატებიც. ამიტომ, პირადი ჰიგიენის წესების დაცვით და ინსულინის ინექციებისთვის ერთჯერადი ჰიპოდერმული შპრიცების გამოყენების შემთხვევაში, ინექციამდე არ არის საჭირო კანი ალკოჰოლთან ერთად გაწმენდა. ალკოჰოლი იწვევს ინსულინის განადგურებას და აქვს სათრიმლავი ან გამაღიზიანებელი მოქმედება კანზე.
ინსულინის დოზის სწორად შერჩევისა და მოსაწესრიგებლად, საჭიროა სისხლში შაქრის გაზომვა დღეში 7-8-ჯერ: ცარიელ კუჭზე, ჭამის წინ, 1-2 საათის შემდეგ, ჭამის დროს, ძილის დროს და 3 საათზე.
სამიზნე სამარხვო მიზნის მისაღწევად 7.8 მმოლ / ლ ან ჭამიდან 2 საათის შემდეგ> 6.7 მმოლ / ლ, ფრთხილად დიეტის მიუხედავად, ჭამამდე 30-40 წუთით ადრე, ინიშნება მოკლევადიანი ინსულინი. ეს ინსულინი იწყებს მოქმედებას კანქვეშა მიღებიდან 30 წუთის შემდეგ, აღწევს აქტივობის პიკს 2-3 საათის შემდეგ და მოქმედებს 5-7 საათის განმავლობაში, ამცირებს სისხლში შაქრის მიღებას ჭამის შემდეგ. მოკლე ინსულინი ასევე გამოიყენება ჰიპერგლიკემიის შემცირებისთვის დღის განმავლობაში (მაგალითად, თუ ჭამის შემდეგ სისხლში შაქარი უფრო მაღალია, ვიდრე 6.7 მმოლ / ლ).
თუ საუზმის შემდეგ სისხლში შაქრის დონე ნორმალურ ფარგლებშია, ხოლო ლანჩის მიღებამდე აღემატება 5,8 მმოლ / ლ, მაშინ დილით (ჩვეულებრივ 8-900 საათზე), ინიშნება გახანგრძლივებული ინსულინის ინექცია.
ფიზიკური ვარჯიშები.
ყოველდღიური ფიზიკური ვარჯიშები დაგეხმარებათ ორსულობის პერიოდში კარგად იგრძნოთ თავი, შეინარჩუნოთ კუნთების ტონი და სწრაფად აღადგინოთ ფორმა და წონა მშობიარობის შემდეგ. გარდა ამისა, ვარჯიშები აუმჯობესებს ინსულინის მოქმედებას, ხელს უწყობს ჭარბი წონის მომატებას. ეს ყველაფერი ინარჩუნებს სისხლში ნორმალურ შაქარს. ჩაერთეთ ისეთ საქმიანობებში, რომელიც თქვენთვის ჩვეულებრივია და თქვენთვის სასიამოვნოა. ეს შეიძლება იყოს სიარული, წყლის ვარჯიშები, ტანვარჯიში სახლში.
ვარჯიშების შესრულებისას თავი აარიდეთ მუცლის კუნთებზე ზედმეტი სტრესისგან - ფეხების სხდომაზე გადაადგილება, ტორსი მიდრეკილ მდგომარეობაში ასვლა.
მოერიდეთ ფიზიკურ საქმიანობას, რამაც შეიძლება გამოიწვიოს ვარდნა (ველოსიპედით თხილამურები, თხილამურები, სრიალში, როლიკებით, ცხენით ჯირითით)
არ გამოფხიზლდეთ. ორსულობა არ არის ჩანაწერების დრო. შეჩერდით, დაიწიეთ თქვენი სუნთქვა, თუ თავს ცუდად გრძნობთ, ტკივილები აქვს თავში ან მუცლის ქვედა ნაწილში.
თუ ინიშნება ინსულინი, გაითვალისწინეთ ვარჯიშის დროს ჰიპოგლიკემიის საფრთხეები. ინსულინი და ვარჯიში ამცირებს სისხლში შაქრის შემცირებას. დარწმუნდით, რომ შეამოწმეთ შაქრის დონე ვარჯიშის დაწყებამდე და შემდეგ. თუ ვარჯიშის გაკეთება ერთი საათის შემდეგ დაიწყეთ, შეგიძლიათ კლასის წინ ვაშლის ან სენდვიჩის ჭამა. თუ ბოლო ჭამის შემდეგ 2 საათზე მეტი დრო გავიდა, მაშინ უმჯობესია ვარჯიშების წინ ნაკბენი. დარწმუნდით, რომ ჰიპოგლიკემიის შემთხვევაში მოიტანეთ შაქარი ან წვენი.
ჰიპოგლიკემიის ნიშნები
თქვენი გრძნობები: თავის ტკივილი, თავბრუსხვევა, შიმშილი, მხედველობის დარღვევა, შფოთვა, პალპიტაცია, ოფლიანობა, trembling, მოუსვენრობა, ცუდი განწყობა, ცუდი ძილი, დაბნეულობა.
სხვებმა შეიძლება შეამჩნიონ: ფერმკრთალი, ძილიანობა, მეტყველების დაქვეითება, შფოთვა, აგრესიულობა, დაქვეითებული კონცენტრაცია და ყურადღება.
რა არის საშიში: ცნობიერების დაკარგვა (კომა), არტერიული წნევის მომატება, არითმია, ნაყოფის ფუნქციური მდგომარეობა.
მოქმედების ალგორითმი ჰიპოგლიკემიის ნიშნებისთვის:
შეაჩერე ფიზიკური დატვირთვა. შაქრის დონის განსაზღვრა - ნამდვილად დაბალია.
დაუყოვნებლივ წაიღეთ ადვილად საჭმლის მომნელებელი ნახშირწყლები 24 გრ ნახშირწყლების ოდენობით (200 მლ წვენი, გაზიანი გამაგრილებელი სასმელი ან 4 ცალი შაქარი (შეიძლება წყალში დაიშალოს) ან 2 სუფრის კოვზი თაფლი).
ამის შემდეგ, თქვენ უნდა ჭამოთ ძნელად შესანახი ნახშირწყლები 12 გრ ნახშირწყლების რაოდენობით (ნაჭერი პური, ჭიქა კეფირი, ვაშლი).
არასოდეს ვიმედოვნებთ, რომ თქვენი სისხლი შაქარი ამაღლდება საკუთარ თავზე!
მძიმე ჰიპოგლიკემია:
მძიმე ჰიპოგლიკემია არის ჰიპოგლიკემია, რომელსაც თან ახლავს ცნობიერების დაკარგვა. მძიმე ჰიპოგლიკემიის დროს, სხვებმა უნდა გამოიძახონ სასწრაფო დახმარება.
აგრეთვე იხილეთ:
ორსულობის კალენდარი კვირის განმავლობაში, გეტყვით ნაყოფის განვითარებაზე, როგორ ხდება განაყოფიერება, ძირითადი ორგანოების დადება, როდის გამოჩნდება გულისცემა და მოძრაობები, როგორ იზრდება და რა გრძნობს თავს. თქვენ შეიტყობთ, თუ როგორ შეიძლება შეიცვალოს თქვენი გრძნობები და კეთილდღეობა, მიიღოთ რეკომენდაციები, თუ როგორ უნდა გაუმკლავდეთ განვითარებულ პრობლემებს.
შექმენით საკუთარი ორსულობის კალენდარი. შეგიძლიათ თქვენი ხელმოწერა განათავსოთ ფორუმზე ან კონფერენციაზე, ასევე განათავსოთ იგი თქვენს პირად გვერდზე ან თქვენს საიტზე.
ძირითადი ინფორმაცია
ორსულობის დროს განვითარებული გესტაციური დიაბეტი - ახასიათებს ჰიპერგლიკემია (სისხლში გლუკოზის მომატება). ზოგიერთ შემთხვევაში, ნახშირწყლების მეტაბოლიზმის ეს დარღვევა შეიძლება წინ უძღოდეს ორსულობას და მხოლოდ ამ ორსულობის განვითარების დროს პირველად შეიძლება დადგინდეს (დიაგნოზი).
ორსულობის დროს დედის სხეულში დგინდება ფიზიოლოგიური (ბუნებრივი) მეტაბოლური ცვლილებები, რომელიც მიზნად ისახავს ნაყოფის ნორმალურ განვითარებას - კერძოდ, პლაცენტის მეშვეობით ნუტრიენტების მუდმივ მიღებას.
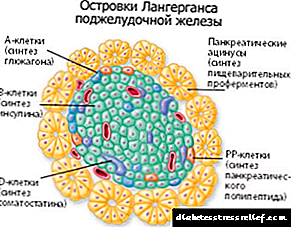
ნაყოფის განვითარებისა და მისი სხეულის უჯრედების ფუნქციონირების ენერგიის ძირითადი წყაროა გლუკოზა, რომელიც თავისუფლად (გაადვილებული დიფუზიის გზით) შედის პლაცენტაში, ნაყოფს მას არ შეუძლია სინთეზირება. გლუკოზის გამტარებლის როლს უჯრედში ასრულებს ჰორმონი "ინსულინი", რომელიც წარმოიქმნება პანკრეასის β- უჯრედებში. ინსულინი ასევე ხელს უწყობს გლუკოზის "შენახვას" ნაყოფის ღვიძლში.
ამინომჟავები - ნაყოფში ცილის სინთეზის მთავარი სამშენებლო მასალაა, აუცილებელია უჯრედების ზრდისა და გაყოფისთვის - მოვიდეს ენერგიაზე დამოკიდებული გზით, ე.ი.პლაცენტის აქტიური გადაცემის გზით.
ენერგეტიკული წონასწორობის შესანარჩუნებლად, დედის ორგანიზმში იქმნება დამცავი მექანიზმი (”სწრაფი შიმშილის ფენომენი”), რაც გულისხმობს ნივთიერებათა ცვლის დაუყოვნებლივი რესტრუქტურიზაციას - ცხიმოვანი ქსოვილის უპირატესი დაშლა (ლიპოლიზი), იმის ნაცვლად, რომ ნახშირწყლები დაშალოს, ნაყოფთან გლუკოზის შემცველი უმცირესი შეზღუდვა - კეტონის სხეულში იზრდება ცხიმის მეტაბოლიზმი ნაყოფისთვის ტოქსიკურია), რომელიც ასევე თავისუფლად კვეთს პლაცენტას.
ფიზიოლოგიური ორსულობის პირველივე დღიდანვე, ყველა ქალი განიცდის სისხლში გლუკოზის უზმოზე შემცირებას, შარდში მისი დაჩქარებული ექსკრეციის გამო, ღვიძლში გლუკოზის სინთეზის დაქვეითებას და ფეტოპლასცენტალური კომპლექსის გლუკოზის მოხმარებას.
ჩვეულებრივ, ორსულობის დროს, სისხლში გლუკოზის უზმოზე მიღება არ აღემატება 3.3-5.1 მმოლ / ლ. ორსულ ქალებში საკვების მიღებიდან 1 საათის განმავლობაში სისხლში გლუკოზის დონე უფრო მაღალია, ვიდრე ორსულ ქალებში, მაგრამ არ აღემატება 6.6 მმოლ / ლ, რაც დაკავშირებულია კუჭ-ნაწლავის ტრაქტის საავტომობილო აქტივობის შემცირებასთან და საკვებით ნახშირწყლების გახანგრძლივებასთან.
ზოგადად, ჯანმრთელ ორსულ ქალებში, სისხლში გლუკოზის რყევები ხდება ძალიან ვიწრო ფარგლებში: ცარიელ კუჭზე საშუალოდ 4.1 ± 0.6 მმოლ / ლ, ჭამის შემდეგ - 6.1 ± 0.7 მმოლ / ლ.
ორსულობის მეორე ნახევარში (16-20-ე კვირიდან დაწყებული), საკვებ ნივთიერებებისთვის ნაყოფის საჭიროება ძალზე აქტუალური რჩება ზრდის კიდევ უფრო სწრაფი ტემპის ფონზე. ორსულობის ამ პერიოდში ქალის მეტაბოლიზმის ცვლილებებში წამყვანი როლი ენიჭება პლაცენტას. როგორც პლაცენტა მომწიფდება, არსებობს ფეტოპლაცენტალური კომპლექსის ჰორმონების აქტიური სინთეზი, რომლებიც ინარჩუნებენ ორსულობას (პირველ რიგში, პლაცენტური ლაქტოგენი, პროგესტერონი).
ორსულობის ხანგრძლივობის გაზრდით დედის ორგანიზმში მისი ნორმალური განვითარებისათვის, იზრდება ისეთი ჰორმონების წარმოება, როგორიცაა ესტროგენები, პროგესტერონი, პროლაქტინი, კორტიკოლი - ისინი ამცირებენ უჯრედების მგრძნობელობას ინსულინის მიმართ. ყველა ეს ფაქტორი ორსული ქალის ფიზიკური დატვირთვის ფონზე, წონის მატება, თერმოგენეზის დაქვეითება და თირკმელებით ინსულინის ექსკრეციის შემცირება, იწვევს ფიზიოლოგიური ინსულინის წინააღმდეგობის განვითარებას (ქსოვილების დაბალი მგრძნობელობა საკუთარი (ენდოგენური) ინსულინის მიმართ) - ბიოლოგიური ადაპტირებული მექანიზმი ენერგიის რეზერვების შესაქმნელად, ცხიმოვანი ქსოვილის ფორმით. დედის სხეული, შიმშილობის შემთხვევაში, ნაყოფს საკვები მიაწოდოს.
ჯანმრთელ ქალს აქვს პანკრეასის მიერ ინსულინის სეკრეციის კომპენსატორული მატება დაახლოებით სამჯერ (ბეტა უჯრედების მასა იზრდება 10-15% -ით) ამგვარი ფიზიოლოგიური ინსულინის წინააღმდეგობის დასაძლევად და ორსულობის დროს სისხლში გლუკოზის ნორმალური დონის შენარჩუნებისთვის. ამრიგად, ნებისმიერი ორსული ქალის სისხლში იქნება ინსულინის მომატებული დონე, რაც ორსულობის დროს აბსოლუტური ნორმაა!
ამასთან, თუ ორსულ ქალს აქვს მემკვიდრეობითი მიდრეკილება დიაბეტისადმი, სიმსუქნეზე (BMI 30 კგ / მ 2-ზე მეტი) და ა.შ. ინსულინის არსებული სეკრეცია არ იძლევა ორსულობის მეორე ნახევარში განვითარებული ფიზიოლოგიური ინსულინის წინააღმდეგობის დაძლევას - გლუკოზა ვერ შედის უჯრედებში, რაც იწვევს სისხლში შაქრის მომატებას და გესტაციური დიაბეტის განვითარებას. სისხლის ნაკადის წყალობით, გლუკოზა დაუყოვნებლივ და შეუზღუდავია პლაცენტის მეშვეობით ნაყოფამდე, რაც ხელს უწყობს საკუთარი ინსულინის წარმოქმნას. ნაყოფის ინსულინი, რომელსაც აქვს ”ზრდის მსგავსი” ეფექტი, იწვევს მისი შინაგანი ორგანოების ზრდის სტიმულაციას მათი ფუნქციური განვითარების შენელების ფონზე, და მისი ინსულინის მეშვეობით დედამიდან ნაყოფამდე გლუკოზის მთელი ნაკადის შეტანა ხდება კანქვეშა დეპონაში, როგორც ცხიმი.
შედეგად, დედათა ქრონიკული ჰიპერგლიკემია ზიანს აყენებს ნაყოფის განვითარებას და იწვევს ეგრეთ წოდებულ დიაბეტური ფეტოპათიის წარმოქმნას - ნაყოფის დაავადებებს, რომლებიც ნაყოფის სიცოცხლის მე -12 კვირიდან იწყება მშობიარობის დაწყებამდე: ნაყოფის დიდი წონა, სხეულის დისბალანსი - დიდი მუცელი, ფართო მხრის სარტყელი და მცირე კიდურები. , პრენატალური განვითარება - ულტრაბგერით, ნაყოფის ზომების ზრდა გესტაციურ ასაკთან შედარებით, ნაყოფების შეშუპება და ნაყოფის კანქვეშა ცხიმი, ნაყოფის ქრონიკული ჰიპოქსია (სისხლის ნაკადის შეფერხება) და პლაცენტაში ორსულ ქალში უკომპენსაციო ჰიპერგლიკემიის გახანგრძლივების შედეგად) ფილტვის ქსოვილის შეფერხება, მშობიარობის დროს ტრავმა.
გესტაციური დიაბეტის მქონე ჯანმრთელობის პრობლემები
ასე რომ, ფეტოპათიის მქონე ბავშვების დაბადების დროს აღინიშნება მათი ადაპტაციის დარღვევა ექსტრატერნულ ცხოვრებასთან, რაც ვლინდება ახალშობილის გაუაზრებლობის დროსაც კი, სრულფასოვანი ორსულობისა და მისი დიდი ზომების გათვალისწინებით: მაკროსომია (ბავშვის წონა 4000 გ-ზე მეტი), რესპირატორული დისტრესი მდე ასფსიქსაცია (გაძარცვა), ორგანომეგალია (გადიდებული ელენთა). ღვიძლის, გულის, პანკრეასის), გულის პათოლოგია (გულის კუნთის პირველადი დაზიანება), სიმსუქნე, სიყვითლე, სისხლის კოაგულაციის სისტემაში დარღვევები, სისხლში სისხლის წითელი უჯრედების (სისხლის წითელი უჯრედების) შემცველობა. ovi, ისევე როგორც მეტაბოლური დარღვევები (გლუკოზის, კალციუმის, კალიუმის, სისხლის მაგნიუმის დაბალი შემცველობა).
არასაკომპენსაციო გესტაციური შაქრიანი დიაბეტით დაავადებული დედები, რომლებიც უფრო ხშირად განიცდიან ნევროლოგიურ დაავადებებს (ცერებრული დამბლა, ეპილეფსია), puberty და შემდგომში გაზრდილი რისკი სიმსუქნის, მეტაბოლური დარღვევების (კერძოდ, ნახშირწყლების მეტაბოლიზმის), გულ-სისხლძარღვთა დაავადებების დროს.
გესტაციური შაქრიანი დიაბეტის მქონე ორსული ქალის მხრიდან, პოლიჰიდრამნიოზი, ადრეული ტოქსიკოზი, საშარდე გზების ინფექციები, გვიან ტოქსიკოზი (პათოლოგიური მდგომარეობა, რომელიც ვლინდება შეშუპებით, არტერიული წნევა და პროტეინურია (შარდში მყოფი ცილა)) ვითარდება მეორე და მესამე ტრიმესტრში, სანამ ხდება პრეეკლამფსია - უფრო ხშირად აღინიშნება ცერებრალური მიმოქცევის უკმარისობა, რამაც შეიძლება გამოიწვიოს ცერებრალური შეშუპება, ინტრაკრანიული წნევის მომატება, ნერვული სისტემის ფუნქციური დარღვევები), ნაადრევი მშობიარობა, სპონტანური წარმოება. სელის ორსულობის შეწყვეტის საკეისრო კვეთა, პათოლოგიური შრომის, დაბადების ტრავმები.
ნახშირწყლების მეტაბოლიზმის დარღვევები შეიძლება განვითარდეს ნებისმიერ ორსულ ქალში, იმ ჰორმონალური და მეტაბოლური ცვლილებების გათვალისწინებით, რომლებიც თანმიმდევრულად ხდება ორსულობის სხვადასხვა ეტაპზე. გესტაციური დიაბეტის ყველაზე მაღალი რისკი ჭარბი წონის / სიმსუქნის მქონე ქალებში და 25 წელზე მეტი ასაკის ქალებში, დიაბეტის არსებობა მათ ოჯახში, ნახშირწყლების მეტაბოლიზმის დარღვევებით, რომლებიც გამოვლენილია ამ ორსულობის წინ (გლუკოზის შემწყნარებლობის დარღვევა, უზმოზე დაქვეითებული გლუკოზა, გესტაციური დიაბეტი) წინა ორსულობა), გლუკოზურია ორსულობის დროს (შარდში გლუკოზის გამოჩენა).
გესტაციური შაქრიანი დიაბეტი, რომელიც პირველად განვითარდა ორსულობის დროს, ხშირად არ აღენიშნებათ ჰიპერგლიკემიასთან ასოცირებული კლინიკური გამოვლინებები (პირის სიმშრალე, წყურვილი, შარდის გამოყოფა დღეში, ქავილი და ა.შ.) და მოითხოვს აქტიურ გამოვლენას (სკრინინგი) ორსულობის დროს. !
საჭირო ანალიზები
აუცილებელია ყველა ორსულმა ქალმა გლუკოზის ტესტირება ვენური სისხლის პლაზმაში სამარხვო ლაბორატორიულ გარემოში (არ შეიძლება ტესტირება გლუკოზის თვითკონტროლის პორტატული საშუალებების გამოყენებით - გლუკომეტრები!) - ნორმალური დიეტის და ფიზიკური დატვირთვის ფონზე - პირველი დაუკავშირდით ანტენატალურ კლინიკას ან პერინატალურ ცენტრს (რაც შეიძლება ადრე!), მაგრამ არა უგვიანეს ორსულობის 24 კვირისა. უნდა გვახსოვდეს, რომ ორსულობის დროს, სისხლში გლუკოზა უზმოზე დაბალია, ხოლო ჭამის შემდეგ უფრო მაღალი ვიდრე ორსულობის გარეთ
ორსულ ქალებს, რომელთა სისხლში გლუკოზის ღირებულებები ჯანმო-ს რეკომენდაციების შესაბამისად აკმაყოფილებენ დიაბეტის დიაგნოზის დადგენის ან გლუკოზის შემწყნარებლობის კრიტერიუმებს, დიაგნოზირებულია გესტაციური დიაბეტი. თუ კვლევის შედეგები შეესაბამება ორსულობის პერიოდში ნორმალურ მაჩვენებლებს, მაშინ ნახშირწყლების მეტაბოლიზმის შესაძლო დარღვევების აქტიურად გამოვლენის მიზნით, გლუკოზის ტოლერანტობის ზეპირი ტესტი - PHTT ("სტრესის ტესტი" 75 გ გლუკოზით) სავალდებულოა ორსულობის 24-28 კვირის განმავლობაში. მთელს მსოფლიოში, PHTT 75 გ გლუკოზით არის ყველაზე უსაფრთხო და ერთადერთი დიაგნოსტიკური ტესტი ორსულობის დროს ნახშირწყლების მეტაბოლიზმის დარღვევების გამოსავლენად!
| სწავლის დრო | ვენური პლაზმური გლუკოზა | ||||||||
|---|---|---|---|---|---|---|---|---|---|
| ცარიელ მუცელზე | > 7.0 მმოლ / ლ (> 126mg / dl) | > 5.1 92 დღის ნებისმიერ დროს ჰიპერგლიკემიის სიმპტომების თანდასწრებით (პირის სიმშრალე, წყურვილი, შარდის მომატებული მოცულობის მომატება დღეში, ქავილი და ა.შ.) | > 11.1 მმოლ / ლ | - | - | ||||
| გლიკირებული ჰემოგლობინი (HbA1C) | > 6,5% | - | - | ||||||
| PGTT ერთად 75 გ უწყლო გლუკოზა p / w ჭამიდან 1 საათის შემდეგ | - | > 10 მმოლ / ლ (> 180 მგ / დლ) | PGTT ერთად 75 გ უწყლო გლუკოზა p / w ჭამიდან 2 საათის შემდეგ | - | > 8.5 მმოლ / ლ (> 153 მგ / დლ) | დიაგნოზი | ორსულობის დროს ტიპი 1 ან ტიპი 2 დიაბეტი | გესტაციური დიაბეტი | ორსულობის დროს სისხლში გლუკოზის ფიზიოლოგიური დონე |
გესტაციური დიაბეტის დიაგნოზის დადგენის შემდეგ, ყველა ქალს სჭირდება მუდმივი მონიტორინგი ენდოკრინოლოგის მიერ, მეან-გინეკოლოგთან ერთად. ორსული ქალები უნდა მომზადდნენ კარგი კვების, თვითკონტროლისა და ქცევის პრინციპებში, მათთვის ახალი პათოლოგიური მდგომარეობის პირობებში (ე.ი. ტესტების დროული ჩაბარება და სპეციალისტებისთვის ვიზიტი - მინიმუმ 2 კვირაში ერთხელ).
ორსული ქალის კვება უნდა იყოს საკმარისად მაღალკალორიული და დაბალანსებული ძირითადი საკვები ინგრედიენტებისთვის, რომ განვითარდეს ნაყოფს ყველა საჭირო საკვები ნივთიერება. უფრო მეტიც, გესტაციური შაქრიანი დიაბეტის მქონე ქალებში, პათოლოგიური მდგომარეობის კურსის თავისებურებების გათვალისწინებით, უნდა მოხდეს კვების კორექტირება. დიეტა თერაპიის ძირითადი პრინციპები მოიცავს სტაბილური ნორმოგლიკემიის უზრუნველყოფას (ფიზიოლოგიური ორსულობისთვის შესაფერისი გლუკოზის დონის შენარჩუნებას) და კეტონემიის პროფილაქტიკა (ცხიმების განაწილების პროდუქტები - "მშიერი" კეტონები - შარდში), რაც ზემოთ ნახსენები იყო ტექსტში.
სისხლში გლუკოზის მომატება ჭამის შემდეგ (6.7 მმოლ / ლ-ზე ზემოთ) უკავშირდება ნაყოფის მაკროსომიის ზრდას. ამრიგად, ორსულმა ქალმა უნდა გამორიცხოს საკვებიდან ადვილად მოცილებადი ნახშირწყლები (რამაც შეიძლება გამოიწვიოს სისხლში გლუკოზის სწრაფი უკონტროლო მომატება) და უპირატესობა მიანიჭოს ძნელად შესანელებელ ნახშირწყლებს, დიეტის დროს ბოჭკოვანი ფენის მაღალი შემცველობით - დიეტური ბოჭკოებით დაცულ ნახშირწყლებს (მაგალითად, ბევრ ბოსტნეულს, პარკოსნებს) აქვთ დაბალი გლიკემიური ინდექსი. გლიკემიური ინდექსი (GI) არის ნახშირწყლების შეწოვის სიჩქარის ფაქტორი.
დიეტა გესტაციური დიაბეტისთვის
| ადვილად საჭმლის მომნელებელი ნახშირწყლები | მძიმე ნახშირწყლები |
|---|---|
| შაქარი, თაფლი, ჯემი, წვენები, ტკბილეული, ნამცხვრები, pastries და ა.შ., ტკბილი ხილი და ბოსტნეული ბოჭკოვანი |
ნაწლავებიდან სწრაფად შეიწოვება და სისხლში გლუკოზის დონის გაზრდა, მიღებიდან 10-30 წუთში
საჭმლის მომნელებელი ფერმენტები ნაწლავებში დიდი ხნის განმავლობაში იშლება გლუკოზის მისაღებად, რომელიც თანდათანობით შეიწოვება სისხლში, არ იწვევს სისხლში შაქრის მკვეთრ მატებას.
| მძიმე ნახშირწყლები | გლიკემიური პროდუქტების დაბალი ინდექსი |
|---|---|
| ბოსტნეული | ნებისმიერი კომბოსტო (თეთრი კომბოსტო, ბროკოლი, ყვავილოვანი კომბოსტო, ბრიუსელის ყლორტები, ფოთოლი, kohlrabi), სალათები, მწვანილი (ხახვი, კამა, ოხრახუში, cilantro, ტარხუნა, მჟავე, პიტნა), ბადრიჯანი, zucchini, წიწაკა, რადიშ, რადიშ, კიტრი, პომიდორი, artichoke , asparagus, მწვანე ლობიო, პრასი, ნიორი, ხახვი, ისპანახი, სოკო |
| ხილი და კენკრა | გრეიფრუტი, ლიმონი, ცაცხვი, კივი, ფორთოხალი, chokeberry, lingonberry, მოცვის, მოცვის, მაყვლის, ფეიხოა, მოცხარის, მარწყვის, მარწყვის, ჟოლოს, gooseberry, მოცვის, ალუბლის. |
| მარცვლეული (მარცვლეული), ფქვილი და მაკარონის გამოცემები | წიწიბურა, ქერი, უხეში ფქვილი პური, იტალიური მაკარონი გრძელი ხორბლისგან |
| რძე და რძის პროდუქტები | ხაჭო, უცხიმო ყველი |
საკვები ნახშირწყლები, რომლებიც შეიცავს დიდი რაოდენობით დიეტური ბოჭკოს, უნდა იყოს არაუმეტეს ყოველდღიური კალორიების მიღებიდან 45% -ზე, ისინი უნდა იყოს თანაბრად განაწილებული მთელი დღის განმავლობაში (3 ძირითადი კვება და 2-3 საჭმელი) საუზმეზე ნახშირწყლების მინიმალური შემცველობით. დილის დედის ჰორმონების გაზრდილი დონის საწინააღმდეგო ეფექტი და დილით ზრდის ფეტო-პლაცენტარული კომპლექსი ზრდის ქსოვილების ინსულინრეზისტენტობას. ორსულობის მეორე ნახევარში საკვების მიღების შემდეგ ყოველდღიური სიარული ხელს უწყობს სისხლში გლუკოზის დონის ნორმალიზებას.
ორსულ ქალებს რეგულარულად უნდა აკონტროლონ კეტონის ორგანოები შარდში (ან სისხლში), საკვებიდან არასაკმარისი ნახშირწყლების მიღება გამოავლინოს, რადგან ცხიმების დაშლის უპირატესობა "სწრაფი მარხვის" მექანიზმი შეიძლება დაუყოვნებლივ დაიწყოს (იხ. კომენტარები ზემოთ). თუ კეტონის სხეულები გამოჩნდება შარდში (სისხლი), მაშინ აუცილებელია ჭამა დამატებით
12-15 გრ ნახშირწყლები და
გესტაციური შაქრიანი დიაბეტის მქონე ორსულმა ქალებმა უნდა ჩაატარონ რეგულარული თვითკონტროლი - გლიკემიის გაზომვა თვითმმართველობის მონიტორინგის საშუალებების გამოყენებით (სისხლში გლუკოზის მრიცხველი) - ცარიელ კუჭზე და ყოველი ძირითადი ჭამის შემდეგ 1 საათის შემდეგ, გაზომვები გააკეთონ პირად თვითკონტროლის დღიურ რეჟიმში. ასევე, დღიური უნდა ასახავდეს დეტალურად: თითოეულ კვების დროს კვების თავისებურებებს (საკვების რაოდენობას), შარდში მყოფი კეტონების დონე (კეტონების შარდსაწვეთის ტესტის მიხედვით), წონისა და არტერიული წნევის სიდიდეები, რომლებიც იზომება კვირაში ერთხელ, მოხმარებული და გამოიყოფა სითხის რაოდენობა.
თუ დიეტა თერაპიის ფონზე შეუძლებელია სისხლის გლუკოზის მიზნობრივი მაჩვენებლების მიღწევა 1-2 კვირის განმავლობაში, მაშინ ორსულ ქალს ინიშნება ინსულინთერაპია (ტაბლეტის ჰიპოგლიკემიური საშუალებები უკუნაჩვენებია ორსულობის დროს!). თერაპიისთვის, ინსულინის პრეპარატები, რომლებმაც გაიარეს კლინიკური კვლევების ყველა ეტაპი და დამტკიცებულია ორსულობის დროს გამოყენებისთვის. ინსულინი არ გადალახავს პლაცენტას და არ ახდენს გავლენას ნაყოფზე, მაგრამ დედის სისხლში გლუკოზის ჭარბი რაოდენობა დაუყოვნებლივ გადადის ნაყოფს და ხელს უწყობს ზემოთ ნახსენები პათოლოგიური პირობების განვითარებას (პერინატალური დანაკარგები, დიაბეტური ფეტოპათია, ახალშობილთა ახალშობილთა დაავადებები).
ორსულობის გესტაციური შაქრიანი დიაბეტი თავის ორსულობაში არ წარმოადგენს საკეისრო კვეთის ან ორსულობის ადრეულ მშობიარობას (ორსულობის 38-ე კვირამდე). თუ ორსულობა მიმდინარეობდა ნახშირწყლების მეტაბოლიზმის ანაზღაურების ფონზე (სისხლში გლუკოზის ღირებულებების დაცვა, რომლებიც შეესაბამება ფიზიოლოგიურ ორსულობას) და დაიცავით ექიმის ყველა მითითება, მაშინ დედისა და უნაყოფო ბავშვისთვის პროგნოზი ხელსაყრელია და არ განსხვავდება ფიზიოლოგიურ სრულყოფილი ორსულობისთვის!
გესტაციური შაქრიანი დიაბეტის მქონე ორსულ ქალებში, პლაცენტის მშობიარობისა და გამონადენის შემდეგ (პლაცენტა), ჰორმონები ნორმალურ დონეზე უბრუნდება და, შესაბამისად, აღდგენილია უჯრედების მგრძნობელობა ინსულინის მიმართ, რაც იწვევს ნახშირწყლების მეტაბოლიზმის მდგომარეობის ნორმალიზებას. ამასთან, გესტაციური დიაბეტის მქონე ქალებს აქვთ მაღალი რისკი, რომ განვითარდეს დიაბეტი მოგვიანებით ცხოვრებაში.
ამრიგად, ნახშირწყლების მეტაბოლიზმის დარღვევების მქონე ყველა ქალისთვის, რომელიც განვითარდა ორსულობის დროს, გლუკოზის ტოლერანტობის ტესტის ჩატარება ("სტრესის ტესტი" 75 გ გლუკოზით) ტარდება მშობიარობიდან 6-8 კვირის შემდეგ, ან ლაქტაციის დასრულების შემდეგ, რათა მოხდეს მდგომარეობის განმეორებადი და აქტიურად იდენტიფიცირება ნახშირწყლების დარღვევები. გაზიარება.
ყველა ქალს, ვისაც აქვს გესტაციური შაქრიანი დიაბეტი, ურჩია შეცვალოს ცხოვრების წესი (დიეტა და ფიზიკური დატვირთვა) სხეულის ნორმალური წონის შენარჩუნების მიზნით, სავალდებულო რეგულარული (3 წელიწადში ერთხელ) სისხლის გლუკოზის ტესტი.
ორსულობის პერიოდში გესტაციური დიაბეტის მქონე დედების მქონე ბავშვებში დაბადებულ ბავშვებს უნდა აკონტროლონ შესაბამისი სპეციალისტები (ენდოკრინოლოგი, ზოგადი პრაქტიკოსი, საჭიროების შემთხვევაში) კვების რაციონი, ნახშირწყლების მეტაბოლიზმის სიმსუქნის ან / და დარღვევების განვითარების (გლუკოზის შემწყნარებლობის) განვითარების თავიდან ასაცილებლად.