შედარებით ინსულინის დეფიციტი და აბსოლუტური: განვითარების მიზეზები
დიაბეტის ეტიოლოგია
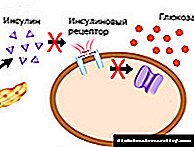
DM ვითარდება ინსულინის დეფიციტის (IDDM) ან მისი ეფექტების უკმარისობის (NIDDM) შედეგად.
შაქრიანი დიაბეტის მიზეზები
ინსულინის აბსოლუტური დეფიციტი (ინსულინის აბსოლუტური დეფიციტი).ის გვხვდება ბიოლოგიური, ქიმიური, ფიზიკური ხასიათის ფაქტორების გავლენის ქვეშ, ისევე როგორც პანკრეასის ანთება
ბიოლოგიური ფაქტორები
· გენეტიკური დეფექტები b- უჯრედული კუნძულები ლანგრანსი. არსებობს გამოხატული დამოკიდებულება ჰიპოინსულინიზმის ინციდენტის გამოხატულ დამოკიდებულებაში IDDM პაციენტებში გარკვეული HLA ანტიგენების გამოხატულებაზე. ესენია გლიკოპროტეინები, რომლებიც კოდირებულია ალელებით HLA - DR3, HLA - DR4, HLA - DQ, B1. გენეტიკური დეფექტები იწვევს იმუნური ავტოაგრესიული პანკრეასის დაზიანების მექანიზმების ინჰიბირებას (იმუნიტეტულ სისტემაზე უცხოა ავთვისებიანი ნივთიერებების გამოვლენის გამო) და ინსულინის სინთეზის დაბალი დონე (მაგალითად, გენების დეპრესიის დროს, რომლებიც ინფიცირდება ინსულინის სინთეზის ფერმენტების კოდირებით).
· იმუნური ფაქტორები. Ig, ციტოტოქსიკური T- ლიმფოციტები, ისევე როგორც მათ მიერ წარმოებული ციტოკინები, შეიძლება დააზიანონ B- უჯრედები და დაიწყოს იმუნური აუტოგრაფირების რეაქციები.
ინსულინის დეფიციტის მქონე პაციენტებში ვლინდება სპეციფიკური ანტისხეულების რამდენიმე სახეობა: ციტოპლაზმული ჰიპერტენზია - ISA (ინგლისურიდან. კუნძულის უჯრედის აუტოანთეზი - აუტოანტისხეულები კუნძულის უჯრედების ცილებამდე), 64 კდ მოლეკულური მასის მქონე ცილისკენ, რომელიც გვხვდება ბ – უჯრედების ციტოპლაზმურ გარსში. ეს ანტისხეულები ხშირად გამოვლენილია დიაბეტის სხვა ნიშნების გამოვლენამდე. ამ თვალსაზრისით, ისინი ინიშნებიან იმუნური საწინააღმდეგო უჯრედული აუტოგრირების რეაქციის, აგრეთვე თვით ინსულინის მოლეკულების რეაქციის რეაქციის ინიციატორთა შორის.
· ვირუსებიტროპიული B- უჯრედებამდე: Coxsackie B4, ჰეპატიტი, წითელა, წითური, ყბაყურა, წითურა და სხვ. მაგალითად, ინტრაუტერიული წითურასთან ერთად, დიაბეტი ვითარდება ახალშობილთა დაახლოებით 20% -ში. ეს ვირუსები იწვევს პირდაპირ ციტოლიზურ ეფექტს b- უჯრედებზე, B- უჯრედების საწინააღმდეგო იმუნური პროცესების დაწყებას და ანთების განვითარებას ლაგარანსის კუნძულების b- უჯრედების ადგილებში - ინსულიტი.
· ენდოგენური ტოქსიკური ნივთიერებებიB- უჯრედების დაზიანება. მათგან ყველაზე ”აგრესიული” არის ალოქსანი. ის ზედმეტი ფორმირდება პირიმიდინის მეტაბოლიზმის დარღვევის შედეგად და ბლოკავს ინსულინის წარმოქმნას. ეს უკანასკნელი ასოცირდება SH- ჯგუფების დაბალ შემცველობას (აუცილებელია ალოქსანის ინაქტივაციისთვის) B- უჯრედებში.
ქიმიური ფაქტორები
ალლოქანმა დაამტკიცა Ã ეთანოლის, ციტოსტატიკების და სხვა პრეპარატების მაღალი დოზები (მაგალითად, ანტიმუმორული პრეპარატი სტრეპტოზცინი Ã ) აქვთ დიაბეტის გამომწვევი მაღალი უნარი.
ფიზიკური ფაქტორები
ცნობილია, რომ შეღწევადობის გამოსხივებამდე ექსპოზიცია (ლიპიდური პეროქსიდის პროცესების გადაჭარბებული აქტივაციის წამოწყება), პანკრეასისადმი მექანიკური ტრავმა და მისი სიმსივნის მიერ შეკუმშვა, ხშირად იწვევს დიაბეტს დიაბეტში, უჯრედების გარდაცვალებასთან დაკავშირებით.
ანთებითი პროცესები
დიაბეტის შემთხვევების დაახლოებით 30% -ში მწვავე და ქრონიკული პანკრეატიტი არის ინსულინის დეფიციტის მიზეზი.
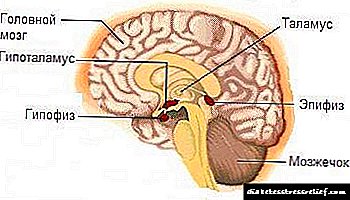
ინსულინის ეფექტების უკმარისობა (ინსულინის შედარებითი დეფიციტი) ვითარდება ნეირო- ან ფსიქოგენური ბუნების, კონტრ-ფაქტორების, აგრეთვე ინსულინის რეცეპტორების დეფექტებისა და სამიზნე უჯრედებში შემდგომი რეცეპტორების დარღვევების გამო (ნახ. 9-7).
S განლაგება! ჩადეთ ფიგურა “fig-9-7”
სურ. 9-7. ფარდობითი ჰიპოინსულინიზმის მიზეზები.
შედარებითი ჰიპინსულინიზმის ყველაზე კლინიკურად მნიშვნელოვანი მიზეზები შემდეგია.
· ნეირო და / ან ფსიქოგენური ფაქტორები. ეს ფაქტორები აცნობიერებენ მათ ეფექტს წინა ჰიპოთალამუსის ბირთვების ნეირონების გააქტიურებით, რაც იწვევს სიმპათიკური თირკმელზედა ჯირკვლის და ჰიპოთალამურ-ჰიპოფიზურ-თირკმელზედა ჯირკვლის სისტემის ტონის მატებას. ეს იწვევს სისხლში კონტრასტული ჰიპერგლიკემიური ჰორმონების შინაარსის მნიშვნელოვან და მუდმივ ზრდას: ადრენალინი, ნორეპინეფრინი (თირკმელზედა ჯირკვლის წარმოშობა), გლუკოკორტიკოიდები და, შესაბამისად, ინსულინის ეფექტების შედარებით უკმარისობა, ისევე როგორც გახანგრძლივებული სტრესული რეაქციების ხელახალი განვითარება. ისინი იწვევს სიმპათიკური თირკმელზედა და ჰიპოთალამურ-ჰიპოფიზურ-თირკმელზედა ჯირკვლის სისტემების გააქტიურებას, რაც იწვევს სისხლში "კონტრ-ჰორმონალური" ჰორმონების კატექოლამინების, გლუკოკორტიკოიდების, ფარისებრი ჯირკვლის ჰორმონების სისხლში შემცველობას.
· კონტრასტული აგენტები. მნიშვნელოვანი საწინააღმდეგო აგენტები მოიცავს შემდეგ ფაქტორებს.
he ჰეპატოციტების ინსულინაზას გადაჭარბებული გააქტიურება, ეს პროტეაზა ატენიანებს ინსულინის მოლეკულებს.
ენდოგენური ინსულინის მიმართ.
à სისხლძარღვთა საწინააღმდეგო ჰიპერგლიკემიური ჰორმონების სისხლში მომატებული დონე: კატექოლამინები, გლუკაგონი, გლუკოკორტიკოიდები, STH, T3, ტ4, (ამ ჰორმონების ჰიპერპროდუქცია შეიძლება შეინიშნოს შესაბამისი ენდოკრინული ჯირკვლების სიმსივნეებით ან გახანგრძლივებული სტრესით).
à ცილების პლაზმური კონცენტრაციის გაზრდა, რომლებიც აკავშირებენ ინსულინის მოლეკულებს.
· ინსულინის რეცეპტორების ბლოკადა, განადგურება ან მგრძნობელობის შემცირება.
ეს ეფექტი მოცემულია:
Ig Ig მიბმა ინსულინის მოლეკულის სტრუქტურა. ისინი ურთიერთობენ ინსულინის რეცეპტორებთან, ბლოკავს მათ, რითაც იბლოკება ინსულინის მოლეკულების შეყვანა რეცეპტორზე.
Ig, ინსულინის რეცეპტორების ან / და სამიზნე უჯრედების პერი-რეცეპტორული ზონის განადგურება.
ins ინსულინის მნიშვნელოვანი ჭარბი რაოდენობა, რაც იწვევს სამიზნე უჯრედების ჰიპოტენსიფიკაციას ჰორმონზე.
à ლიზოსომებისგან განთავისუფლებული ჰიდროლაზები და გააქტიურებულია დაზიანებული ან განადგურებული უჯრედების შიგნით და მის გარეთ (მაგალითად, ზოგადი ჰიპოქსიით, რესპირატორული და სისხლის მიმოქცევის დარღვევით).
უფასო რადიკალებისა და SPOL პროდუქტების (მაგალითად, განმეორებითი გახანგრძლივებული სტრესი, ათეროსკლეროზი, გულ-სისხლძარღვთა უკმარისობა).
· აგენტები, რომლებიც ხელს უშლიან ინსულინის მოქმედებას სამიზნე უჯრედებში. უდიდესი ზომით, ეს არის აგენტები, რომლებიც აზიანებენ მემბრანებს ან / და უჯრედულ რეცეპტორებს ინსულინისთვის, ასევე ახდენენ უჯრედულ ფერმენტებს დენატურაციას და / ან განადგურებას. ლიზოსომური ფერმენტების გადაჭარბებული აქტივობა, რეაქტიული ჟანგბადის სახეობების გადაჭარბებული ფორმირება, თავისუფალი რადიკალები და ლიპიდური ჰიდროპეროქსიდები შეიძლება იყოს მემბრანებისა და უჯრედის ფერმენტების დაზიანების მიზეზების მაგალითი. ეს და სხვა პათოგენური აგენტები ხელს უშლიან გლუკოზის გადატანას უჯრედებში, cAMP- ის წარმოქმნა, Ca 2+ და Mg 2+ იონების ტრანსმემბრანული გადაცემა, რაც აუცილებელია ინსულინის უჯრედშორისი მოქმედებების რეალიზაციისთვის.
დიაბეტის რისკის ფაქტორები
ცნობილია დიაბეტისთვის რისკ-ფაქტორების დიდი რაოდენობა. შემდეგი უდიდესი კლინიკური მნიშვნელობა აქვს:
Ú წონა. სიმსუქნე გამოვლენილია NIDDM პაციენტების 80% -ზე მეტს. ეს ზრდის ღვიძლის, adipose და სხვა მიზნობრივი ქსოვილების ინსულინის წინააღმდეგობას,
მუდმივი და მნიშვნელოვანი ჰიპერლიპიდემია. ორივე ფაქტორი ასტიმულირებს კონტრ-ჰორმონალური ჰორმონების და ჰიპერგლიკემიის წარმოებას. ეს, თავის მხრივ, ააქტიურებს ინსულინის სინთეზს b- უჯრედების მიერ, რაც იწვევს მათ "გაუარესებას" და დაზიანებას,
Ú არტერიული ჰიპერტენზია, რასაც იწვევს პანკრეასის მიკროცირკულაციის დარღვევა,
მემკვიდრეობითი ან თანდაყოლილი მიდრეკილება. HLA გენი სავარაუდოდ მიდრეკილია იმუნოსუპრესიული დიაბეტის მქონე პაციენტებისთვის. NIDDM პაციენტებში დიაბეტისადმი მიდრეკილება პოლიგენურია. ერთ – ერთ მშობელში შაქრიანი დიაბეტის თანდასწრებით, მათი ავადმყოფი შვილების ჯამი ჯანმრთელებთან შეიძლება იყოს 1: 1,
Ú განმეორებითი სტრესი. მათ თან ახლავს უკუჩვენებითი ჰორმონების სისხლში დონის მუდმივი ზრდა.
რამდენიმე ჩამოთვლილი რისკ ფაქტორების ერთობლიობა ზრდის დიაბეტის ალბათობას 20-30 ჯერ.
დიაბეტის პათოგენეზი
შაქრიანი დიაბეტის პათოგენეზის საფუძველია ან ინსულინის აბსოლუტური დეფიციტი (რომელშიც ვითარდება IDDM) ან ინსულინის ეფექტების უკმარისობა (რაც იწვევს NIDDM).
დიაბეტის პათოგენეზი ინსულინის აბსოლუტური დეფიციტის შედეგად (ინსულინის აბსოლუტური დეფიციტი)
ინსულინის აბსოლუტური დეფიციტის პათოგენეზში ძირითადი კავშირები მოცემულია ნახაზში 9-8.
S განლაგება! ჩადეთ ფიგურა "ბრინჯი -9-8"
სურ. 9-8. ინსულინის აბსოლუტური დეფიციტის პათოგენეზში ძირითადი კავშირებია.
უმეტეს შემთხვევაში (შესაძლოა, ყველა შემთხვევაში), ინსულინის აბსოლუტური დეფიციტის პათოგენეზს საერთო საკვანძო კავშირი აქვს: იმუნური ავტოაგრესიული პროცესი(სურ. 9-9). კუჭქვეშა ჯირკვლის ნაწლავის პროგრესირებადი დაზიანების ეს პროცესი ჩვეულებრივ გრძელდება რამდენიმე წელი და თან ახლავს ბ-უჯრედების თანდათანობითი განადგურება.
დიაბეტის სიმპტომები, როგორც წესი, ჩნდება, როდესაც b-უჯრედების დაახლოებით 75-80% განადგურებულია (ისინი შეიძლება ადრე გამოვლინდეს სხვადასხვა ”პროვოცირების” პირობების საწინააღმდეგოდ - დაავადებები, ინტოქსიკაციები, სტრესი, ნახშირწყლების მეტაბოლიზმის დარღვევები, ჭარბი წონა და სხვა ენდოკრინოპათიები). უჯრედების დანარჩენი 20-25% ჩვეულებრივ განადგურებულია მომდევნო 2-3 წლის განმავლობაში.
იმ პაციენტებში, ვინც დიაბეტით გარდაიცვალა, პანკრეასის წონა საშუალოდ შეადგენს 40 გ (80–85 გ ნორმალურია). ამ შემთხვევაში, B- უჯრედების მასა (ჯანმრთელ პირებში დაახლოებით 850 მგ) უმნიშვნელოა ან არ არის განსაზღვრული.
S განლაგება! ჩადეთ ფიგურა "ბრინჯი -9-9"
სურ. 9-9. შაქრიანი დიაბეტის იმუნური ავტოაგრესიული პათოგენეზის ძირითადი კავშირები.
შემდეგი ბმულები დიაბეტის იმუნური აუტოგერმული ტიპის დიაბეტის განვითარების მექანიზმის მთავარ კავშირებს შორისაა: (იხ. სურათი 9-9):
Ú სხეულში შესავალიგენეტიკურად მიდრეკილი ინდივიდები Alien Ag გადამზიდავი. ყველაზე ხშირად ეს არის ვირუსები, ნაკლებად ხშირად სხვა მიკროორგანიზმები,
Ú უცხო ანტიგენის მიღება ანტიგენის შემქმნელი უჯრედები, ანტიგენის გადამზიდავი დამუშავება და მისი პრეზენტაცია HLA ჰიპერტენზიის (პრეზენტაციის) დამხმარე T- ლიმფოციტების გამოყენებით,
Ú სპეციფიკური ანტისხეულების და გააქტიურებული ლიმფოციტების წარმოქმნა უცხო ჰიპერტენზიის წინააღმდეგ,
Ú ანტისხეულების და გააქტიურებული ლიმფოციტების მოქმედება უცხო ჰიპერტენზიის შესახებ(მისი განადგურებით და ორგანიზმიდან ფაგოციტების მონაწილეობით), ასევე ანტიგენური სტრუქტურებიბ-ჩურჩულებსმსგავსი სტრუქტურის მქონე უცხო ჰიპერტენზიით. ვიგულისხმოთ, რომ 64 კვტ მოლეკულური წონის მქონე ცილა შეიძლება იყოს ასეთი ენდოგენური ჰიპერტენზია, მსგავსი უცხო. ასეთი AH შემცველი უჯრედები თავს დაესხნენ სხეულის IHD სისტემას, რომელიც მას უცხოურად აღიქვამს. ამ ფენომენს მოიხსენიებენ, როგორც "ჯვრის იმუნურ პასუხს". ამ რეაქციის დროს, B- უჯრედები განადგურებულია, ხოლო ცალკეული ცილები დენატრირდება და ხდება ავტოანთეზური,
Ú მონოციტების / მაკროფაგების მიერ უცხო ჰიპერტენზიის და ახლად წარმოქმნილი B უჯრედული აუტოანგენების ლიმფოციტების შეწოვა, დამუშავება და პრეზენტაცია.. იმუნური ავტომაგრაციის პროცესი ძლიერდება ჰიპერტენზიის HLA კლასების I და II კლასების დაზიანებული B უჯრედების ზედაპირზე სინთეზით და ტრანსპორტირებით. ეს AH- ები ასტიმულირებენ დამხმარე T- ლიმფოციტებს და, შედეგად, სპეციფიკური Ig წარმოებას და ციტოტოქსიური T- ლიმფოციტების დიფერენციაციას. ამ მხრივ, იზრდება იმუნური ავტოაგრესია საკუთარი B- უჯრედების მიმართ. იზრდება იზოლაციური აპარატის დაზიანების მასშტაბი.
Ú ფაგოციტების პანკრეასის პანკრეასის დაზიანებული და განადგურებული ბ-უჯრედების რეგიონებში მიგრაცია. ისინი ანადგურებენ B- უჯრედებს ლიზოსომური ფერმენტების, რეაქტიული ჟანგბადის სახეობებისა და ლიპიდური პეროქსიდების, ორგანული ნივთიერებების თავისუფალი რადიკალების, ციტოკინების მონაწილეობით (მაგ. TNF-a, IL1),
Ú "უცხო" ცილების განთავისუფლება B- უჯრედებიდან იმუნური სისტემისთვის(ჩვეულებრივ, ისინი მხოლოდ უჯრედშიდა უჯრედებია და არ შედიან სისხლში): სითბოს შოკი, ციტოპლაზმული განგლიოზიდები, პროინსულინი,
Ú ციტოპლაზმური ცილების მაკროფაგების მიღებაბ–კრეფები, მათი დამუშავება და ლიმფოციტების პრეზენტაცია. ეს იწვევს იმუნური შეტევის შემდეგ (და შემდეგ განმეორებით განმეორებით) ეპიზოდს, უჯრედების დამატებითი რაოდენობის განადგურებით. მათი მასის შემცირებით ნორმალური 75–80% –ით, დიაბეტის “მოულოდნელად” კლინიკური ნიშნები გამოჩნდება.
იმუნური მეთვალყურეობის სისტემის გააქტიურების ნიშნები b- უჯრედებთან მიმართებაში შეიძლება დროთა განმავლობაში გაქრეს. როგორც b- უჯრედები იღუპებიან, იმუნური აუტო-აგრესიული რეაქციის სტიმულირება მცირდება. ამრიგად, B- უჯრედების ჰიპერტენზიისადმი ანტისხეულების ანტისხეულების დონე მნიშვნელოვნად მცირდება 1-1.5 გ მათი პირველი გამოვლენის შემდეგ.
ქიმიური ფაქტორებით გამოწვეული აბსოლუტური ინსულინის დეფიციტის პათოგენეზინაჩვენებია სურათი 9-10.
S განლაგება! ჩადეთ ფიგურა "ბრინჯი -9-10"
სურ. 9-10. ძირითადი დიაგრამები შაქრიანი დიაბეტის პათოგენეზში ქიმიური პანკრეოტროპული აგენტების მოქმედებით.
ფიზიკური ფაქტორებით გამოწვეული აბსოლუტური ინსულინის დეფიციტის განვითარების მექანიზმინაჩვენებია სურათი 9-11.
S განლაგება! ჩადეთ ფიგურა "ბრინჯი -9-11"
სურ. 9-11. ძირითადი დიაგრამები შაქრიანი დიაბეტის პათოლოგიაში, ფიზიკური პათოგენური ფაქტორების მოქმედების ქვეშ.
დიაბეტის პათოგენეზი ინსულინის ეფექტების უკმარისობის შედეგად (ინსულინის ფარდობითი დეფიციტი)
შაქრიანი დიაბეტის განვითარება ინსულინის ეფექტების უკმარისობის გამო ხდება B- უჯრედების ნორმალური ან თუნდაც მომატებული სინთეზის დროს და სისხლში მისი მომატება (დიაბეტის ამ ვარიანტს უწოდებენ NIDDM).
ინსულინის შედარებით დეფიციტის მიზეზები შემდეგია..
· წინააღმდეგობრივი ფაქტორები.
à ინსულინაზა. ინსულინაზას გადაჭარბებული გააქტიურების მიზეზებში შეიძლება იყოს სისხლში გლუკოკორტიკოიდების და / ან STH (რომელიც ხშირად აღინიშნება დიაბეტით დაავადებულ პაციენტებში), აგრეთვე თუთიისა და სპილენძის იონების დეფიციტი, რაც ჩვეულებრივ ამცირებს ინსულინაზას აქტივობას. იმის გათვალისწინებით, რომ ინსულინაზა იწყება ინტენსიურად სინთეზირდება ჰეპატოციტების მიერ პუბერტეტში, ეს მექანიზმი არის არასრულწლოვანთა დიაბეტის პათოგენეზში ერთ-ერთი მნიშვნელოვანი რგოლი.
à პროტეოლიზური ფერმენტები. მათ შეიძლება მოყვეს ანთების ფართო ფოკიდან და გაანადგურონ ინსულინი (მაგალითად, ფლეგმონით, პერიტონიტით, დამწვრობის ზედაპირის ინფექციით).
à ანტისხეულები ინსულინის, როგორც ცილის.
à ნივთიერებები, რომლებიც აკავშირებენ ინსულინის მოლეკულებს და ამით, ბლოკავს მის ურთიერთქმედებას რეცეპტორებთან. მათში შედის პლაზმური ინსულინის ინჰიბიტორები ცილის ბუნება (მაგალითად, გლობულინების ცალკეული ფრაქციები) და b- ლიპოპროტეინები. პლაზმურ პროტეინებთან დაკავშირებული ინსულინი არ აჩვენებს მის აქტივობას ყველა ქსოვილში, ცხიმოვანი ქსოვილის გამოკლებით. ამ უკანასკნელში იქმნება პირობები ცილის მოლეკულის მოშლისა და ინსულინის სპეციფიკურ რეცეპტორებთან კონტაქტისთვის. გაზრდილი რაოდენობით b-LP- ს სინთეზი აღინიშნება STH- ის ჰიპერპროდუქციის მქონე პაციენტებში. b-LPs ქმნიან დიდ მოლეკულურ კომპლექსს ინსულინით, რომლის შემადგენლობაში ინსულინი ვერ ახერხებს ურთიერთქმედებას მის რეცეპტორთან.
· ინსულინის მოქმედებების აღმოფხვრა ან შემცირება სამიზნე ქსოვილებში. ინსულინის მოქმედების აღმოფხვრა ან შემცირება მიზნობრივ ქსოვილზე მიიღწევა ჭარბი ჰორმონების ჰიპერგლიკემიური ეფექტის გამო - ინსულინის მეტაბოლური ანტაგონისტები. ესენია კატექოლამინები, გლუკაგონი, გლუკოკორტიკოიდები, STH და იოდის შემცველი ფარისებრი ჯირკვლის ჰორმონები. გახანგრძლივებული და მნიშვნელოვანი ჰიპერგლიკემია ასტიმულირებს ინსულინის ზრდას b-უჯრედების მიერ. ამასთან, ეს შეიძლება არ იყოს საკმარისი HPA– ს ნორმალიზებისთვის, როგორც ეს პანკრეასის კუნძულების გახანგრძლივებული ჰიპერაქტივაცია იწვევს B- უჯრედების დაზიანებას.
· გაზრდილი უჯრედების ინსულინრეზისტენტობა. ინსულინის წინააღმდეგობა ხასიათდება ინსულინის ეფექტების გაუფასურებით, სამიზნე უჯრედების დონეზე. აღწერილია ამ ფენომენის რეცეპტორის და პოსტრეცეპტორული მექანიზმები.
à რეცეპტორული მექანიზმები ინსულინის წინააღმდეგობის გაზრდის ფორმირების მიზნით.
Ä ინსულინის რეცეპტორების "სკრინინგი" (დახურვა) მათთვის ანტისხეულებით. ეს უკანასკნელნი კონკრეტულად რეაგირებენ თავად რეცეპტორების ცილებთან და / ან პერიერეცეპტორულ ზონასთან. ამ შემთხვევაში, Ig მოლეკულები შეუძლებელს ხდის ინსულინთან და მის რეცეპტორთან ურთიერთქმედებას.
Ä სამიზნე უჯრედების ჰიპოტენსიფიკაცია ინსულინამდე. ეს გამოწვეულია ინსულინის კონცენტრაციის გახანგრძლივებული მომატებით სისხლში და ინტერსტიციუმში.უჯრედების ჰიპოტენსიფიკაცია უჯრედის ზედაპირზე ინსულინის დაბალი მიდრეკილებების რაოდენობის ან / და ინსულინის რეცეპტორების მთლიანი რაოდენობის შემცირების შედეგია. ყველაზე ხშირად, ეს აღინიშნება ადამიანებში, რომლებსაც აწუხებთ ჭარბი წონა, რაც იწვევს ინსულინის ჰიპერპროდუქციას.
Ä რეცეპტორების კონსტრუქციის განადგურება ან / და ცვლილება ინსულინი ეს გამოწვეულია ანტისეპტიკური ანტისხეულების მოქმედება (სინთეზირებულია რეცეპტორის სტრუქტურის ცვლილებით, მაგალითად, მასზე მიმაგრების შედეგად, ნარკოტიკების ან ტოქსინის ჰაპენის სახით, ჰიპოქსიის დროს თავისუფალი რადიკალებისა და ლიპოპეროქსიდის პროდუქტების ჭარბი ფორმირების ფორმირებაანტიოქსიდანტების დეფიციტი - ტოკოფეროლები, ასკორბინის მჟავა და ა.შ., გენის დეფექტებიინსულინის რეცეპტორების პოლიპეპტიდების სინთეზის კოდირება.
à ინსულინის წინააღმდეგობის გაზრდის შემდგომი რეცეპტორული მექანიზმები.
Ä სამიზნე უჯრედების ცილის კინაზების ცილოვანი კინაზების დაქვეითებული ფოსფორილირება, რაც არღვევს გლუკოზის მეტაბოლიზმის უჯრედულ პროცესებს.
Ä ტრანსმემბრანული გლუკოზის გადამყვანებში დეფექტების არსებობა სამიზნე უჯრედებში. ტრანსმემბრანული გლუკოზის დაქვეითებული ტრანსპორტირება აღინიშნება დიაბეტის მქონე პაციენტებში, სიმსუქნესთან ერთად.
დიაბეტის მანიფესტაციები
დიაბეტი ვლინდება დაკავშირებული დაავადებების 2 ჯგუფში:
Ú მეტაბოლური დარღვევები. მნიშვნელოვანია გვახსოვდეს, რომ დიაბეტით დაავადებულ პაციენტებს აღენიშნებათ იმედგაცრუების ნიშნები მეტაბოლიზმის ყველა ტიპიდა არა მხოლოდ ნახშირწყლები, როგორც მისი სახელი გულისხმობს,
Ú ქსოვილების, ორგანოების, მათი სისტემების პათოლოგია. ეს და სხვა იწვევს ორგანიზმის სასიცოცხლო საქმიანობის დარღვევას.
მეტაბოლური დარღვევები დიაბეტში
დიაბეტის ძირითადი მეტაბოლური დარღვევები ნაჩვენებია ნახაზში 9-12.
S განლაგება! ჩადეთ ფიგურა "ბრინჯი -9-12"
სურ. 9-12. დიაბეტის დროს მეტაბოლური დარღვევების ძირითადი გამოვლინებები.
დამატების თარიღი: 2016-11-24, ნახვა: 685 | საავტორო უფლებების დარღვევა
რა იწვევს ორგანიზმში ჰორმონის ნაკლებობას?
ინსულინის დეფიციტის მთავარი ნიშანი სხეულში არის გლუკოზის გაზრდილი დონე. ეს ვლინდება სხვადასხვა სიმპტომების სახით. ინსულინის დეფიციტის ძირითადი სიმპტომებია ორგანიზმში:
- შარდვის გახშირება
- მუდმივი წყურვილი
- ძილის დარღვევა
- გაღიზიანება ყოველგვარი მიზეზის გარეშე
- გაზრდილი გაღიზიანება.
 უნდა აღინიშნოს, რომ ინსულინი უჯრედებს უფრო მეტ გამტარიანობას უკეთებს გლუკოზას. შედეგად, იზრდება გლიკოგენური პოლისაქარიდის წარმოება, რაც წარმოადგენს გლუკოზის ყველა შესაძლო რეზერვის შენახვის მთავარ ფორმას.
უნდა აღინიშნოს, რომ ინსულინი უჯრედებს უფრო მეტ გამტარიანობას უკეთებს გლუკოზას. შედეგად, იზრდება გლიკოგენური პოლისაქარიდის წარმოება, რაც წარმოადგენს გლუკოზის ყველა შესაძლო რეზერვის შენახვის მთავარ ფორმას.
უნდა გესმოდეთ, რომ ინსულინის დეფიციტი ხდება ამ ჰორმონის არასაკმარისი წარმოების გამო. ასეთი უკმარისობის ორი ძირითადი ტიპი არსებობს. ქვემოთ მოცემულია თითოეული მათგანი. მნიშვნელოვანია გვესმოდეს, რომ დიაბეტის თითოეული კონკრეტული ტიპისთვის აღინიშნება საკუთარი ჰორმონის დეფიციტი. დავუშვათ, რომ პირველი ხარისხის დიაბეტის დიაგნოზის დროს, აღინიშნება აბსოლუტური უკმარისობა. ამ შემთხვევაში, თქვენ არ შეგიძლიათ ამ ჰორმონის ინექციის გარეშე.
ინსულინის აბსოლუტური დეფიციტის განვითარების შემდეგ, თითქმის შეუძლებელია ინსულინის წარმოების ბუნებრივი პროცესის აღდგენა. პაციენტები განსაზღვრავენ ჰორმონის ანალოგის ინექციებს და ის გადადის მუდმივ ინექციაზე.
ამ დიაგნოზით, მნიშვნელოვანია დაიცვას სათანადო დიეტა და იცხოვროს ჯანსაღი ცხოვრების წესი.
ინსულინის დეფიციტის სახეები
როგორც ზემოთ აღვნიშნეთ, შეიძლება რამდენიმე ტიპის უკმარისობა იყოს:
- პანკრეასის
- არ არის პანკრეასის.
პირველ შემთხვევაში, ეს წარმოიქმნება გარკვეული ცვლილებების შედეგად, რაც ხდება პანკრეასის, მის უჯრედებში. მეორე შემთხვევაში, პანკრეასის არარსებობა არ შეიძლება ჩაითვალოს დაავადების მიზეზად.
როგორც წესი, მეორე ტიპის უკმარისობა აღინიშნება პაციენტებში, რომლებიც დაავადებულია ტიპი 2 დიაბეტით. მეორე ტიპის შაქრიანი დიაბეტის დროს, არ არის აუცილებელი ინსულინის დამატებითი დოზის შეყვანა ორგანიზმში, პანკრეასი წარმოქმნის მას საკმარის რაოდენობით. ინსულინის არასაკმარისი პანკრეასის ტიპის მქონე დაავადებებით, ხშირად ხდება სიტუაციები, როდესაც ჰორმონი ინსულინი სეკრეტირდება ზედმეტი რაოდენობით, მაგრამ უჯრედები და ქსოვილები არ აღიქვამენ მას სწორად.
პანკრეასის უკმარისობა გამოწვეულია ჯირკვლის ბეტა უჯრედებში გარკვეული პათოლოგიური ცვლილებებით, რაც იწვევს იმ ფაქტს, რომ ეს უჯრედები აჩერებენ ჰორმონის სინთეზს ან მნიშვნელოვნად ამცირებენ მას. ბეტა უჯრედების უჯრედულ სტრუქტურებში პათოლოგიური ცვლილებები არის პირველი ტიპის შაქრიანი დიაბეტის განვითარების მიზეზი ადამიანებში, რაც ინსულინზეა დამოკიდებული.
ინსულინის აბსოლუტური დეფიციტი ვლინდება ტიპის 1 დიაბეტში, ხოლო ინსულინის ფარდობითი უკმარისობა ყველაზე ხშირად გვხვდება ავადმყოფებში, რომლებიც დაავადებულია ტიპი 2 დიაბეტით.
რა არის დაავადების განვითარების ძირითადი მიზეზები?
ნათელია, რომ ასეთი ცვლილებები თავისთავად არ ხდება. ამ სიტუაციას წინ უძღვის გარკვეული ცვლილებები, რომლებიც ხდება თითოეული ადამიანის სხეულში. აქედან გამომდინარე, ინსულინის დეფიციტის განვითარების მიზეზი ითვლება:
- მემკვიდრეობითი განწყობა, განსაკუთრებით იმ შემთხვევაში, თუ ოჯახში იყო ნათესავები, რომლებიც დიაბეტით დაავადდნენ.
- პანკრეასის ან ნაღვლის ბუშტში ნებისმიერი ანთებითი პროცესები.
- პანკრეასის ყველა სახის დაზიანება, მაგალითად, ამ ორგანოს ნებისმიერი ოპერაცია.
- გემებში სკლეროზული ცვლილებები, ისინი იწვევენ სისხლის მიმოქცევის პროცესის დარღვევას და შეიძლება გამოიწვიოს ორგანოში დარღვევა.
- ანალოგიური ვითარება შეიძლება წარმოიშვას ფერმენტების არასათანადო სინთეზის გამო.
- კიდევ ერთი ქრონიკული მიზეზი შეიძლება იყოს ნებისმიერი ქრონიკული დაავადება, რაც, თავის მხრივ, იწვევს ადამიანის იმუნური სისტემის ძლიერ შესუსტებას.
- არ უნდა დაგვავიწყდეს, რომ ნებისმიერი სტრესი ან ნერვული დარღვევა შეიძლება გამოიწვიოს ორგანიზმში ინსულინის ნაკლებობის განვითარებამ.
- გადაჭარბებული ფიზიკური დატვირთვა ან, პირიქით, მკვეთრი ცვლილება აქტიური ცხოვრების სტილზე.
- პანკრეასის ნებისმიერ ნეოპლაზმა ასევე შეიძლება გამოიწვიოს ასეთი სიმპტომის განვითარება.
მნიშვნელოვანია გვესმოდეს, რომ თუ თუთია და ცილები არ არის საკმარისი ორგანიზმში, მაგრამ პირიქით, რკინა ძალიან ბევრია, მაშინ წარმოიქმნება სიტუაცია, როდესაც არ არის საკმარისი ინსულინი. ეს სიტუაცია ძალიან მარტივად აიხსნება, მთელი საქმე იმაშია, რომ თუთია, ისევე როგორც მრავალი სხვა ელემენტი, ხელს უწყობს სისხლში ინსულინის დაგროვებას, აგრეთვე სისხლში მის სწორად ტრანსპორტირებას. ისე, თუ ის ორგანიზმში ძალიან მცირეა, მაშინ ცხადია, რომ ინსულინის დეფიციტია, ან ის უბრალოდ არ შედის სისხლძარღვში და არ ასრულებს მის უშუალო ფუნქციებს.
თუ რკინის შესახებ ვსაუბრობთ, მაშინ სხეულში მისი ძალიან ბევრი ნაწილი არც თუ ისე კარგია ჯანმრთელობისთვის. საქმე ის არის, რომ მას სხეულზე დამატებითი ტვირთი აქვს. შედეგად, შეინიშნება ინსულინის სინთეზის დაქვეითება.
სხეული, რა თქმა უნდა, არ წყვეტს მის სრულ იზოლირებას, მაგრამ საკმარისი არ არის იმის უზრუნველსაყოფად, რომ ყველა პროცესი შესაბამის დონეზე ჩატარდეს.
ინსულინის დეფიციტის სიმპტომები
 არსებობს ერთი ყველაზე მნიშვნელოვანი სიმპტომი, რომელიც ვარაუდობს, რომ ამ პაციენტს ინსულინის დეფიციტი აქვს. ეს, რა თქმა უნდა, გლუკოზის მომატებული დონეა. სხვა სიტყვებით რომ ვთქვათ, ამ მდგომარეობას ჰიპერგლიკემია ეწოდება. ყველაზე ცუდი ის არის, რომ ეს სიმპტომი ვლინდება მაშინაც კი, როდესაც დიაბეტის სტადია ისეთ დონეზეა, რომლის დროსაც ინსულინის ინექციები უბრალოდ არ შეუძლია.
არსებობს ერთი ყველაზე მნიშვნელოვანი სიმპტომი, რომელიც ვარაუდობს, რომ ამ პაციენტს ინსულინის დეფიციტი აქვს. ეს, რა თქმა უნდა, გლუკოზის მომატებული დონეა. სხვა სიტყვებით რომ ვთქვათ, ამ მდგომარეობას ჰიპერგლიკემია ეწოდება. ყველაზე ცუდი ის არის, რომ ეს სიმპტომი ვლინდება მაშინაც კი, როდესაც დიაბეტის სტადია ისეთ დონეზეა, რომლის დროსაც ინსულინის ინექციები უბრალოდ არ შეუძლია.
მიუხედავად იმისა, რომ არსებობს სხვა ნიშნებიც, რომლებიც ასევე მიუთითებს იმაზე, რომ ადამიანს აქვს ინსულინის ნაკლებობა. ეს ნიშნებია:
- ძალიან ხშირი შარდვა, ღამითაც კი არ დნება.
- წყურვილის მუდმივი შეგრძნება, იმ დღეს, როდესაც პაციენტს შეუძლია დალიოს სამ ლიტრამდე სითხე.
- კანის მდგომარეობის გაუარესება.
- შესაძლებელია ნაწილობრივი სიმელოტე.
- მხედველობის დარღვევა.
- კიდურების შეშუპება.
- ცუდად სამკურნალო ჭრილობები სხეულზე.
მნიშვნელოვანია გვესმოდეს, რომ თუ დროულად არ დაიწყებთ მკურნალობას, მაშინ შესაძლოა დიაბეტური კომა გამოიწვიოს. ეს დამახასიათებელია იმ პაციენტებისთვის, რომლებიც დაავადებულია 1 ტიპის დიაბეტით და არ იღებენ ინსულინის ანალოგურ ინექციებს.
ამგვარი შედეგების თავიდან ასაცილებლად, საკმარისია რეგულარულად გაიაროთ შემოწმება ადგილობრივ ენდოკრინოლოგში, აგრეთვე სისხლში გლუკოზის დონის გაზომვა.
თუ ის იწყებს მასშტაბის წასვლას, კერძოდ, ათი მმოლ / ლ ან მეტი დონის დონეზეა, მაშინ სასწრაფოდ საჭიროა თერაპიის დაწყება.
რატომ ხდება ინსულინის დეფიციტი?
პირველი მიზეზი, რის გამოც ინსულინის დეფიციტი ხდება, მიჩნეულია ორგანიზმში მეტაბოლური პროცესების დარღვევად. პაციენტების უმეტესობას აქვს მემკვიდრეობითი მიდრეკილება ასეთი დარღვევისადმი და, გარდა ამისა, არასწორი ცხოვრების წესიც უტარდება. შედეგად, დიაბეტი ვითარდება.
ინსულინის დეფიციტის განვითარების ძირითადი მიზეზები შემდეგია:
- ძალიან ბევრი საკვები, რომელიც გაჯერებულია ნახშირწყლებით.
- იმ შემთხვევაში, როდესაც ექიმმა დანიშნა პრეპარატი, რომელიც ამცირებს შაქარს, ხოლო პაციენტმა დაივიწყა მისი მიღება, შეიძლება ჰიპერგლიკემია მოხდეს.
- სტრესი
- ზეწოლა.
- თანმდევი ანთებითი პროცესები და სხვა ინფექციები.
მნიშვნელოვანია იცოდეთ რა შეიძლება იყოს შედეგები, თუ დროულად არ დაიწყებთ მკურნალობას. ერთ-ერთი მთავარი შედეგი ითვლება კომაში. მაგრამ ასევე არსებობს სხვა უარყოფითი ასპექტები, რომლებიც ასევე შეიძლება გვხვდეს, მაგალითად, კეტოაციდოზი. ამ შემთხვევაში, შარდში ძალიან ბევრი აცეტონი ფიქსირდება.
აქვე უნდა აღინიშნოს, რომ მსგავსი სიმპტომები შეიძლება ასევე გვხვდეს ბავშვებში. მხოლოდ ბავშვები განიცდიან ამ მომენტებს უფრო რთულად. ეს გამოწვეულია იმით, რომ, განსხვავებით მოზრდილთაგან, მათ დამოუკიდებლად არ შეუძლიათ გააკონტროლონ შაქრიანობა სხეულში, მათ არ ესმით ეს სიმპტომები, შესაბამისად, მათ შეიძლება გამოგრჩეთ ჰიპერგლიკემიის ზოგიერთი აშკარა სიმპტომი ტიპი 2 დიაბეტში.
ყოველთვის უნდა გახსოვდეთ, რომ საშიშროება შეიძლება ნებისმიერ დროს მოხდეს, თუ ბავშვს აქვს 6.5 მმოლ / ლ-ის განსაზღვრული დონე, ჭამის წინ ან 8.9 ჭამის შემდეგ.
განსაკუთრებით ფრთხილად უნდა იყოს მონიტორინგი იმ ბავშვების ჯანმრთელობაზე, რომლებმაც განიცადეს სხვადასხვა ინფექციური დაავადება, ან თუ დაბადებისას ბავშვის წონა არ აღემატებოდა ერთნახევარ კილოგრამს.
თუ სიტუაცია სრულიად კრიტიკულად იქცევა, მაშინ შესაძლებელია ტვინში სისხლდენა ან სხეულის ძლიერი შეშუპება. სწორედ ამიტომ, მშობლებმა უნდა ასწავლონ პატარას მონიტორინგი გაუწიონ მათ კვებას და მისთვის ორგანიზება გაუწიონ ყველა საჭირო ფიზიკურ აქტივობას, ასევე სწორ დიეტას.
რა უნდა იცოდეთ ჰიპერგლიკემიის იდენტიფიცირებისას?
 როგორც ზემოთ აღინიშნა, ინსულინის დეფიციტი ორგანიზმში მივყავართ იმ ფაქტს, რომ სისხლში შაქარი რამდენჯერმე იზრდება. ამ ფონზე, შეიძლება მოხდეს ჰიპერგლიკემია. და ის, როგორც მოგეხსენებათ, იწვევს კომა.
როგორც ზემოთ აღინიშნა, ინსულინის დეფიციტი ორგანიზმში მივყავართ იმ ფაქტს, რომ სისხლში შაქარი რამდენჯერმე იზრდება. ამ ფონზე, შეიძლება მოხდეს ჰიპერგლიკემია. და ის, როგორც მოგეხსენებათ, იწვევს კომა.
მაგრამ, სხვა საკითხებთან ერთად, ჰიპერგლიკემია ასევე ხელს უწყობს იმ ფაქტს, რომ ზედმეტი წყალი, რომელიც სხეულშია შესაძლებელი, დაუყოვნებლივ შედის სისხლძარღვში პირდაპირ ქსოვილებისგან.
შედეგად, ქსოვილები რჩება მკვებავი ტენიანობის გარეშე, ამიტომ ადამიანი იწყებს მკვეთრად გრძნობს წყურვილს. გარდა ამისა, კანი იწყებს გამოშრობას და გახრწნას, თმის და ფრჩხილების გაუარესება.
ჰიპერგლიკემიით, შარდმჟავა გამოავლენს შაქრის არსებობას.
რა თქმა უნდა, ამ ყველა შედეგის თავიდან აცილებაა. მაგრამ მხოლოდ იმ შემთხვევაში, თუ ამ სიმპტომის მკურნალობას დროულად დაიწყებთ. მკურნალობის პროცესი შემდეგია:
- დაავადების სრული დიაგნოზი.
- დაავადების ხარისხის, კერძოდ, დიაბეტის ტიპის დადგენა.
- დამატებითი დიაგნოზების და ნებისმიერი შესაძლო გვერდითი ეფექტების გამოვლენა,
- სამკურნალო საშუალებების დანიშნულება.
თუ პირველი სამი პუნქტით ყველაფერი ნათელია, მაშინ ამ უკანასკნელს უფრო დეტალურად უნდა შეეხო. თუ დაავადების ხარისხი არ საჭიროებს ინსულინის ანალოგების დანიშვნას, რომლებიც ორგანიზმში შეჰყავთ, მაშინ შეგიძლიათ შეჩერდეთ ტაბლეტის პრეპარატებზე. რასაკვირველია, ახლა აზრი არ აქვს რაიმე წამლების დასახელებას, რადგან მხოლოდ ექიმმა დანიშნოს ისინი, და მათი დანიშნულების გარეშე არ უნდა დაიწყოთ მათი მიღება.
მკურნალობის ალტერნატიული მეთოდები
 რა თქმა უნდა, მედიკამენტების გარდა, სხვადასხვა ალტერნატიული მეთოდი ასევე ხელს უწყობს ამ დაავადების მკურნალობას. მაგრამ, რა თქმა უნდა, ისინი შეიძლება მხოლოდ ძირითად მკურნალობასთან იყოს შერწყმული, თქვენ არ უნდა დაეყრდნოთ იმ ფაქტს, რომ მათ შეუძლიათ მთლიანად შეცვალონ წამლის თერაპია.
რა თქმა უნდა, მედიკამენტების გარდა, სხვადასხვა ალტერნატიული მეთოდი ასევე ხელს უწყობს ამ დაავადების მკურნალობას. მაგრამ, რა თქმა უნდა, ისინი შეიძლება მხოლოდ ძირითად მკურნალობასთან იყოს შერწყმული, თქვენ არ უნდა დაეყრდნოთ იმ ფაქტს, რომ მათ შეუძლიათ მთლიანად შეცვალონ წამლის თერაპია.
მაგალითად, ფიზიკურ განათლებასთან დაკავება არ ავნებს. სათანადო ვარჯიში ხელს შეუწყობს ინსულინის წარმოების პროცესის აღდგენას. ასეთი ფიზიკური დატვირთვა ასევე შეუწყობს ხელს წონის დაკლებას. დიაბეტის მეორე ეტაპზე პაციენტები ხშირად განიცდიან უარყოფით სიმპტომს, როგორიცაა სიმსუქნე.
ცალკე, თქვენ უნდა ფოკუსირება კვების. კერძოდ, წილადური კვება. უმჯობესია დღეში 5-ჯერ ჭამა, ნაწილი კი მცირე.
მნიშვნელოვანია თანაბრად გადანაწილდეს ნახშირწყლების რაოდენობა, რომლებიც მოიხმარენ საკვებსა და ფიზიკურ აქტივობას.
ექიმები გირჩევთ დაიცვან ასეთი დიეტა:
- სრულად გამორიცხეთ ტკბილი საკვები (უმჯობესია მოიხმაროთ საკვები, რომელიც არ შეიცავს შაქარს, მაგრამ სორბიტოლს ან ქსლიტოოლს და სხვა შემცვლელებს).
- თქვენ უნდა შეიზღუდოთ სახამებლის საკვები.
- შემწვარი საკვები ასევე ცუდია.
- იგივე ეხება ძლიერი ხორცის ბულიონებს.
სასარგებლო იქნება ყველა პროდუქტი, რომელიც შეიცავს A, B, C ვიტამინს, ასევე მათ, რომლებიც მდიდარია ცილებით. კარგად, არ უნდა დაგვავიწყდეს, რომ დიეტა შეიძლება შეიცავდეს:
თუ ვსაუბრობთ ტრადიციულ მედიცინაზე, მაშინ ბოსტნეული მცენარეებიდან, როგორიცაა barberry, მოცვი, რქოვანი, მჟავე და ჩინური მაგნოლიის ვაზი, კარგად ერგება.
თუ დიაბეტი განვითარების ადრეულ ეტაპზეა, მაშინ სწორი დიეტის დაცვა და ჯანსაღი ცხოვრების წესის დაცვა ინსულინის წარმოქმნის ბუნებრივ პროცესს აღადგენს. და ამით ამცირებს დაავადების ახალი ეტაპის განვითარების ალბათობას.
როგორ სწრაფად ამოვიცნოთ გაუარესებული მდგომარეობა?
ჰიპერგლიკემია არის ინსულინის დეფიციტის ერთ-ერთი ყველაზე რთული ეფექტი. და რაც უფრო ადრეა შესაძლებელი ამ გაუარესების აღიარება, მით უფრო სწრაფად შესაძლებელი გახდება სიტუაციის გამოსწორება და პაციენტის სიცოცხლის გადარჩენა.
განიხილება ძირითადი ფიზიოლოგიური ნიშნები:
- ძლიერი თავბრუსხვევა
- კანის ფერმკრთალი,
- მძიმე ოფლიანობა
- პაციენტი თავს ძალიან დაღლილად გრძნობს
- ტრემორი იწყება
- მხედველობა მკვეთრად გაუარესდება,
- შეიძლება დაიწყოს კრუნჩხვები
- არსებობს შიმშილის ძლიერი გრძნობა,
- პალპიტაცია.
ყველაზე უარესი ნიშანი კომაა. ამ შემთხვევაში საჭიროა პაციენტის სასწრაფო ჰოსპიტალიზაცია და დაუყოვნებლივი ინტენსიური თერაპიის ჩატარება.
ყველაზე რთულია მარტოხელა ადამიანებისთვის ასეთი მდგომარეობის მოგვარება. თუ მათ არ იციან, რომ ისინი განიცდიან ინსულინის დეფიციტს, მაშინ ასეთი გაუარესება შეიძლება მოხდეს ნებისმიერ დროს. მნიშვნელოვანია, რომ ამ შემთხვევაში არის ვინმე მიმდებარე ადამიანი, ვისაც შეუძლია დაეხმაროს მათ და სასწრაფოს გამოძახება. თუ ადამიანი საკუთარ თავზეა, მაშინ პირველი ნიშნით უნდა სცადოთ, დარეკეთ ექიმს.
მაგრამ, რა თქმა უნდა, ასეთი სიტუაციის თავიდან ასაცილებლად, უმჯობესია რეგულარულად გაიაროთ ექსპერტიზა სპეციალისტის მიერ და დაადგინოთ ნებისმიერი გადახრის არსებობა თქვენს ჯანმრთელობაში. სწორედ ამ შემთხვევაშია შესაძლებელი ძლიერი გართულებების თავიდან აცილება. ამ სტატიაში მოცემული ვიდეო გეტყვით ინსულინის შესახებ.