Apidra - ოფიციალური მითითებები გამოყენების შესახებ
Apidra- ს დოზირების ფორმა არის გამოსავალი კანქვეშა (სკ) ადმინისტრირებისთვის: თითქმის უფერო ან უფერო გამჭვირვალე სითხე (ბოთლებში 10 მლ, მუყაოს კოლოფში 1 ბოთლი, კარტრიჯში 3 მლ, ბლისტერულ პაკეტში: 5 ვაზნა შპრიცის კალმისთვის "OptiPen" ან 5 ვაზნა, რომელიც დამონტაჟებულია შპრიცის ერთჯერადი კალმით "OptiSet", ან 5 კარტრიჯის სისტემა "OptiClick").
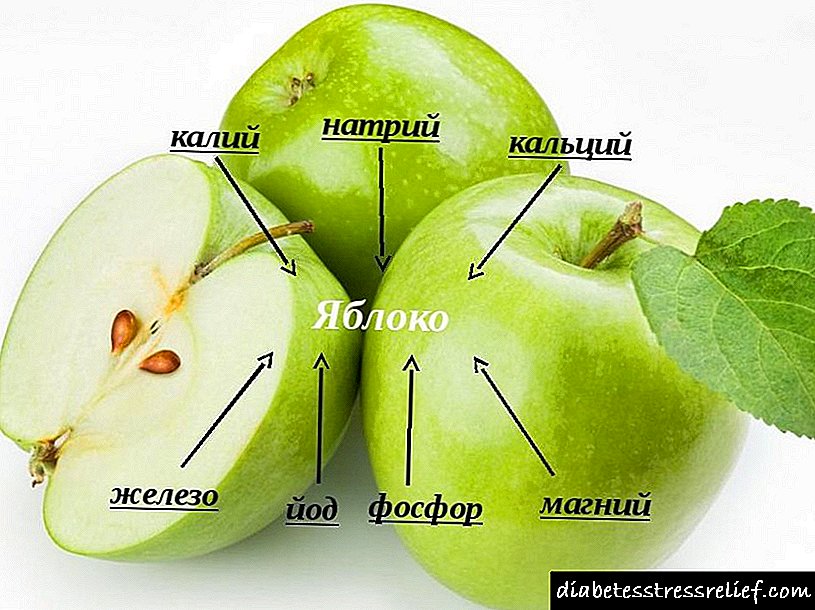
1 მლ ხსნარში შეიცავს:
- აქტიური ნივთიერება: ინსულინის გლულიზინი - 3.49 მგ (ადამიანის ინსულინის 100 IU- ს ტოლი),
- დამხმარე კომპონენტები: ტრომეტამოლი, მ-კრესოლი, პოლისორბატი 20, ნატრიუმის ქლორიდი, კონცენტრირებული ჰიდროქლორინის მჟავა, ნატრიუმის ჰიდროქსიდი, საინექციო წყალი.
უკუჩვენებები
- ჰიპოგლიკემია,
- ბავშვთა ასაკი 6 წლამდე (კლინიკური ინფორმაცია გამოყენების შესახებ შეზღუდულია),
- ჰიპერმგრძნობელობა ინსულინის გლულიზინის ან პრეპარატის ნებისმიერი სხვა კომპონენტის მიმართ.
სიფრთხილით, Apidra რეკომენდებულია ორსულობის დროს.
ღვიძლის უკმარისობის მქონე პაციენტებში შეიძლება საჭირო გახდეს ინსულინის უფრო დაბალი დოზა, გლუკოგენოგენეზის დაქვეითების და ინსულინის მეტაბოლიზმის შენელების დროს.
ინსულინის საჭიროების შემცირება ასევე შესაძლებელია თირკმლის უკმარისობით და სიბერეში (თირკმლის ფუნქციის გაუარესების გამო).
დოზირება და მიღება
Apidra ინსულინი ინიშნება ჭამის წინ (0-15 წუთის განმავლობაში) დაუყოვნებლივ, ან ჭამის შემდეგ დაუყოვნებლივ, s.c. ინექციის ან კანქვეშა ცხიმის უწყვეტი ინფუზიის გზით, ტუმბოს მოქმედების სისტემის გამოყენებით.
პრეპარატის დოზა და მიღების წესი შეირჩევა ინდივიდუალურად.
Apidra- ის ხსნარი გამოიყენება კომპლექსური თერაპიის რეჟიმებში, საშუალო მოქმედების ინსულინით ან ინსულინის / ხანგრძლივი მოქმედების ინსულინის ანალოგით; ნებადართულია კომბინირებული გამოყენება ორალურ ჰიპოგლიკემიურ მედიკამენტებთან.
სხეულის რეკომენდებული ადგილები წამლების ადმინისტრირებისთვის:
- s / c ინექცია - წარმოქმნილი მხრის, ბარძაყის ან მუცლის ღრუში, ხოლო მუცლის კედელში შეყვანა ოდნავ უფრო სწრაფად აითვისებს,
- უწყვეტი ინფუზია - შესრულებულია კანქვეშა კანქვეშა ცხიმში.
თქვენ უნდა შეცვალოთ ინფუზიისა და ინექციის ადგილები წამლის ყოველი შემდგომი მიღებით.
ვინაიდან Apidra- ს დოზირების ფორმა არის გამოსავალი, მისი გამოყენებამდე არ არის აუცილებელი რეანიმაცია.
შეწოვის სიჩქარე და, შესაბამისად, პრეპარატის დაწყება და ხანგრძლივობა შეიძლება განსხვავდებოდეს ფიზიკური დატვირთვის შედეგად, დამოკიდებულია ხსნარის ინექციის ადგილისა და სხვა ცვალებად ფაქტორებზე.
სიფრთხილით უნდა იქნას მიღებული პრეპარატის მიღებისას, რათა გამოირიცხოს მისი შეტევის ალბათობა პირდაპირ სისხლძარღვებში. პროცედურის შემდეგ, ინექციის არეალი არ უნდა შეიზილოთ.
პაციენტებს უნდა ასწავლონ ინექციის ტექნიკა.
ინსულინის საინფუზიო ტუმბოს სისტემის გამოყენებით წამლის გამოყენებისას, გამოსავალი არ შეიძლება შერეულ იქნას სხვა სამკურნალო ნივთიერებებთან / აგენტებთან.
Apidra- ს ხსნარი არ შეერია სხვა სამკურნალო საშუალებებს, გარდა ადამიანის იზოფან-ინსულინის. ამ შემთხვევაში, Apidra პირველი შედგენილია შპრიცში, ხოლო ინექცია ხორციელდება შეხებისთანავე. ინექციის გაკეთებამდე დიდი ხნის განმავლობაში შერეული ხსნარის გამოყენების მონაცემები არ არის ხელმისაწვდომი.
კარტრიჯები უნდა იქნას გამოყენებული OptiPen Pro1 ინსულინის შპრიცის კალმით ან სხვა მოწყობილობებით, მწარმოებლის მითითებების მკაცრად შესაბამისად, კარტრიჯის დატვირთვის, ნემსის მიამაგრებისა და ინსულინის ინექციისთვის. კარტრიჯის გამოყენებამდე უნდა ჩაატაროთ პრეპარატის ვიზუალური შემოწმება. ინექციისთვის, მხოლოდ მკაფიო, უფერო ხსნარი არ შეიცავს მყარი მყარი ჩანართებით. ინსტალაციამდე, კარტრიჯი უნდა ინახებოდეს 1-2 საათის განმავლობაში ოთახის ტემპერატურაზე, ხოლო ხსნარის შეტანამდე საჰაერო ბუშტები უნდა ამოიღოთ კარტრიჯიდან.
მეორადი კარტრიჯების გადატვირთვა შეუძლებელია. დაზიანებული შპრიცის კალამი არ შეიძლება გამოყენებულ იქნას.
შპრიცის კალმის ფუნქციის დარღვევის შემთხვევაში, გამოსავალი კარტრიჯიდან შეიძლება შევიყვანოთ პლასტმასის შპრიცში, რომელიც ინსულინისთვის შესაფერისია 100 სე / მლ კონცენტრაციით, შემდეგ კი პაციენტისთვის მიწოდება.
ერთჯერადი შპრიცის კალამი გამოიყენება ინექციისთვის მხოლოდ ერთ პაციენტზე (ინფექციის თავიდან ასაცილებლად).
ზემოთ ჩამოთვლილი ყველა რეკომენდაცია და წესი ასევე უნდა იქნას დაცული კარტრიჯის სისტემის და OptiKlik შპრიცის კალმის გამოყენებისას Apidra გადაწყვეტის ადმინისტრირებისთვის, რომლებიც შუშის კარტრიჯს თანდართული დგუშის მექანიზმით, ფიქსირდება გამჭვირვალე პლასტმასის კონტეინერში და შეიცავს 3 მლ გულიზინის ინსულინის ხსნარს.
გვერდითი მოვლენები
ინსულინის თერაპიის ყველაზე გავრცელებული არასასურველი გვერდითი ეფექტი არის ჰიპოგლიკემია, რომელიც, როგორც წესი, გვხვდება დოზით ინსულინის გამოყენებისას მნიშვნელოვნად უფრო მაღალი დოზით, ვიდრე საჭიროა.
არასასურველი რეაქციები, რომლებიც დაკავშირებულია პრეპარატის მიღებასთან, რომლებიც დაკავშირებულია კლინიკურ კვლევებში რეგისტრირებულ პაციენტთა ორგანოების და სისტემების მიერ (ჩამონათვალი მოცემულია შემთხვევების სიხშირის შემდეგი გრადაციის შესაბამისად: 10% -ზე მეტი - ძალიან ხშირად, 1% -ზე მეტი, მაგრამ 10% -ზე ნაკლები - ხშირად, უფრო მეტი) 0.1%, მაგრამ 1% -ზე ნაკლები - ზოგჯერ, 0.01% -ზე მეტი, მაგრამ 0.1% -ზე ნაკლები - იშვიათად, 0.01% -ზე ნაკლები - ძალიან იშვიათად):
- მეტაბოლიზმი: ძალიან ხშირად - ჰიპოგლიკემია, რომელსაც თან ახლავს შემდეგი მოულოდნელად დამახასიათებელი სიმპტომები: ცივი ოფლი, კანის ფერმკრთალი, დაღლილობა, შფოთვა, ტრემორი, ნერვული აგიტაცია, სისუსტე, დაბნეულობა, ძილიანობა, კონცენტრაციის გაძნელება, მხედველობის დარღვევა, გულისრევა, გადაჭარბებული შიმშილი, თავის ტკივილი, ძლიერი პალპიტაცია, ჰიპოგლიკემიის მომატების შედეგები შეიძლება იყოს: ცნობიერების დაკარგვა ან / და კრუნჩხვები, თავის ტვინის ფუნქციის დროებითი ან მუდმივი გაუარესება, ექსტრემალურ შემთხვევებში, საბედისწერო შედეგი
- კანზე და კანქვეშა ქსოვილში: ხშირად - ალერგიული გამოვლინებები, როგორიცაა შეშუპება, ჰიპერემია, ქავილი ინექციის ადგილზე, ჩვეულებრივ, საკუთარი თავის გაგრძელებაით, თერაპიის იშვიათად, იშვიათად - ლიპოდისტროფიის, ძირითადად, ინსულინის ადმინისტრირების ადგილების მონაცვლეობის დარღვევის გამო, ნებისმიერ ადგილზე / წამლის ხელახალი დანიშვნით. იმავე ადგილას
- ჰიპერმგრძნობელობის რეაქციები: ზოგჯერ - შეშუპება, გულმკერდის შებოჭილობა, თიაქარი, ქავილი, ალერგიული დერმატიტი, განზოგადებული ალერგიული რეაქციების (მათ შორის ანაფილაქსიის ჩათვლით) მძიმე შემთხვევებში, შესაძლებელია სიცოცხლის საფრთხე.
არ არსებობს კონკრეტული მონაცემები გულიულინის დოზის გადაჭარბების სიმპტომების შესახებ, მაგრამ Apidra– ს მაღალი დოზების გახანგრძლივების გამო, შესაძლებელია ჰიპოგლიკემიის სიმძიმის სხვადასხვა ხარისხით.
მდგომარეობის თერაპია დამოკიდებულია დაავადების ხარისხზე:
- ზომიერი ჰიპოგლიკემიის ეპიზოდები - გლუკოზის ან შაქრის შემცველი პროდუქტების გამოყენებასთან შეჩერება, რომელთა მიმართ დიაბეტით დაავადებულ პაციენტებს ყოველთვის გირჩევთ, რომ ჰქონდეთ ნამცხვარი, ტკბილეული, დახვეწილი შაქრის ნაჭრები, ტკბილი ხილის წვენი და ა.შ.
- მძიმე ჰიპოგლიკემიის ეპიზოდები (ცნობიერების დაკარგვით) - შეაჩერეთ ინტრამუსკულურად (ინტრუსკულურად) ან სქემით ადმინისტრაციამ გლუკაგონის 0,5-1 მგ, ან გლუკოზის (დექსტროზა) iv (ინტრავენურად) შეყვანისას, გლუკოგენის ადმინისტრაციის პასუხის არარსებობის შემთხვევაში. 10-15 წუთის განმავლობაში ცნობიერების აღდგენის შემდეგ, პაციენტს ურჩევენ ნახშირწყლები მიაწოდონ შინაგანად, რათა თავიდან აიცილონ ჰიპოგლიკემიის განმეორებითი შეტევა, რის შემდეგაც, მძიმე ჰიპოგლიკემიის მიზეზის დადგენის მიზნით, აგრეთვე პაციენტის ამგვარი ეპიზოდების განვითარების თავიდან ასაცილებლად, აუცილებელია საავადმყოფოში გარკვეული პერიოდის განმავლობაში დაკვირვება.
სპეციალური მითითებები
პაციენტის ინსულინის სხვა მწარმოებლის ან ახალი ტიპის ინსულინის გადატანის შემთხვევაში აუცილებელია მკაცრი სამედიცინო ზედამხედველობა, რადგან შეიძლება საჭირო გახდეს თერაპიის მთლიანობა.
ინსულინის არასასურველი დოზები ან თერაპიის დაუსაბუთებელი შეწყვეტა, განსაკუთრებით პაციენტებში, რომლებსაც აქვთ 1 ტიპის დიაბეტი, შეიძლება გამოიწვიოს ჰიპერგლიკემია და დიაბეტური კეტოაციდოზი - პოტენციურად სიცოცხლისთვის საშიში პირობები. ჰიპოგლიკემიის სავარაუდო განვითარების დრო პირდაპირ დამოკიდებულია უშუალოდ გამოყენებული ინსულინის მოქმედების სიჩქარეზე და, შესაბამისად, შეიძლება შეიცვალოს მკურნალობის რეჟიმის კორექტირებით.
ძირითადი პირობები, რომლებიც შეიძლება შეიცვალოს ან ჰიპოგლიკემიის განვითარების სიმპტომები ნაკლებად გამოხატული იყოს:
- პაციენტში დიაბეტის გახანგრძლივება,
- დიაბეტური ნეიროპათია
- ინსულინის თერაპიის გააქტიურება,
- გარკვეული მედიკამენტების ერთდროული გამოყენება, მაგალითად, β- ბლოკატორები,
- ადამიანის ინსულინად გადაქცევა ცხოველური წარმოშობის ინსულინიდან.
ინსულინის დოზების კორექცია შეიძლება ასევე იყოს საჭირო საავტომობილო მოქმედების ან კვების რეჟიმის ცვლილების შემთხვევაში. ჭამისთანავე მიღებული ფიზიკური აქტივობის გაზრდამ შეიძლება გამოიწვიოს ჰიპოგლიკემიის განვითარების ალბათობის გაზრდა. ხსნადი ადამიანის ინსულინის მოქმედებასთან შედარებით, ჰიპოგლიკემია შეიძლება განვითარდეს უფრო სწრაფად, ინსულინის სწრაფი მოქმედების ანალოგების მიღების შემდეგ.
უკომპენსაციო ჰიპო- ან ჰიპერგლიკემიური რეაქციები შეიძლება გამოიწვიოს ცნობიერების დაკარგვა, კომა ან სიკვდილი.
თანმდევი დაავადებები ან ემოციური გადატვირთვა ასევე შეუძლია შეცვალოს პაციენტის ინსულინის საჭიროება.
ნარკოტიკების ურთიერთქმედება
არ ჩატარებულა გამოკვლევა Apidra– ს ფარმაკოკინეტიკური მედიკამენტური ურთიერთქმედების შესახებ, მაგრამ მსგავსი წამლების მსგავსი მონაცემების საფუძველზე, შეიძლება დავასკვნათ, რომ კლინიკურად მნიშვნელოვანი ფარმაკოკინეტიკური ურთიერთქმედება ნაკლებად სავარაუდოა.
ზოგიერთმა წამალმა / წამალმა შეიძლება გავლენა მოახდინოს გლუკოზის მეტაბოლიზმზე, რამაც შეიძლება მოითხოვოს ინსულინის გლულიზინის დოზის კორექცია და თერაპიისა და პაციენტის მდგომარეობის უფრო ფრთხილად მონიტორინგი.
ასე რომ, როდესაც ის გამოიყენება Apidra- სთან ერთად:
- პერორალური ჰიპოგლიკემიური საშუალებები, ანგიოტენზინის გარდამქმნელი ფერმენტის ინჰიბიტორები, დისოპრიამიდები, ფლუოქსეტინი, ფიბრატები, მონოამინ ოქსიდაზას ინჰიბიტორები, პროპოქსიფენი, პენტოქსიფილილინი, სულფონამიდის ანტიმიკრობები, სალიცილატები - შეუძლიათ გააძლიერონ ინსულინის ჰიპოგლიკემიური მოქმედება და გაზარდონ ჰიპოგლიკემია,
- გლუკოკორტიკოსტეროიდები, შარდმდენი საშუალებები, დენაზოლი, დიაზოქსიდი, იზონიაზიდი, სომატროპინი, ფენოთიაზიინის წარმოებულები, სიმპათომიმეტიკები (ეპინეფრინი / ადრენალინი, ტერბუტალინი, სალბუტამოლი), ესტროგენები, ფარისებრი ჯირკვლის ჰორმონები, პროგესტინები (ორალური კონტრაცეპტივები), ანტიფსოქოტინები, შეუძლია შეამციროს ინსულინის ჰიპოგლიკემიური მოქმედება,
- კლონიდინი, β- ბლოკატორები, ეთანოლი, ლითიუმის მარილები - აძლიერებს ან ასუსტებს ინსულინის ჰიპოგლიკემიურ ეფექტს,
- პენტამიდინი - შეიძლება გამოიწვიოს ჰიპოგლიკემია, რასაც მოჰყვება ჰიპერგლიკემია,
- სამკურნალო საშუალება სიმპპათოლიზური მოქმედებით (β- ბლოკატორები, გუანეთიდინი, კლონიდინინი, რეზერპინი) - ჰიპოგლიკემიით, მათ შეუძლიათ შეამცირონ სიმძიმე ან ნიღბონ რეფლექსური ადრენერგული გააქტიურების სიმპტომები.
ინსულინის გლულიზინის თავსებადობაზე კვლევები არ ჩატარებულა, ამიტომ Apidra არ უნდა იყოს შერეული სხვა სამკურნალო საშუალებებთან, გამონაკლისი არის ადამიანის იზოფან-ინსულინი.
საინფუზიო ტუმბოს გამოყენებით ხსნარის შეტანის შემთხვევაში, Apidra არ უნდა იყოს შერეული სხვა სამკურნალო საშუალებებთან.
Apidra- ს ანალოგებია: Vozulim-R, Actrapid (NM, MS), Gensulin R, Biosulin R, Insuman Rapid GT, Insulin MK, Insulin-Fereyn CR, Gansulin R, Humalog, Pensulin (SR, CR), Monosuinsulin (MK, MP) ), Humulin Regular, NovoRapid (Penfill, FlexPen), Humodar R, Monoinsulin CR, Insuran R, Rinsulin R, Rosinsulin R.
შენახვის პირობები და პირობები
ინახება საკუთარი მუყაოს შეფუთვაში, შუქზე წვდომის გარეშე, 2-8 ° C ტემპერატურაზე. არ გაყინოთ. შეინახეთ ბავშვებისგან მიუწვდომელ ადგილას!
პაკეტის გახსნის შემდეგ, შეინახეთ სინათლისგან დაცულ ადგილას 25 ° C ტემპერატურამდე. პრეპარატის შენახვის ვადა მისი პირველი გამოყენების შემდეგ 4 კვირაა (რეკომენდებულია ეტიკეტზე ხსნარის პირველი შეყვანის თარიღის აღნიშვნა).
ფარმაკოლოგიური თვისებები
ინსულინისა და ინსულინის ანალოგების ყველაზე მნიშვნელოვანი მოქმედება, მათ შორის ინსულინის გლულიზინი, არის გლუკოზის მეტაბოლიზმის რეგულირება. ინსულინი ამცირებს სისხლში გლუკოზის კონცენტრაციას, ასტიმულირებს გლუკოზის შეწოვას პერიფერიული ქსოვილების მიერ, განსაკუთრებით ჩონჩხის კუნთებისა და ცხიმოვანი ქსოვილების მიერ, აგრეთვე აფერხებს ღვიძლში გლუკოზის წარმოქმნას. ინსულინი თრგუნავს ლიპოლიზს adipocytes- ში, აფერხებს პროტეოლიზს და ზრდის ცილის სინთეზს. ჯანმრთელ მოხალისეებში და შაქრიანი დიაბეტით დაავადებულ პაციენტებში ჩატარებულმა კვლევებმა აჩვენა, რომ სკ-ის ადმინისტრირებით ინსულინი გლულიზინი იწყებს სწრაფად მოქმედებას და მოქმედების უფრო მოკლე ხანგრძლივობა აქვს, ვიდრე ხსნადი ადამიანის ინსულინი. კანქვეშა მიღებით, სისხლში გლუკოზის დაქვეითების კონცენტრაციით, ინსულინის გლულიზინის მოქმედება იწყება 10-20 წუთში. ინტრავენურად შეყვანისას, ინსულინის გლულიზინისა და ხსნადი ადამიანის ინსულინის ჰიპოგლიკემიური მოქმედება თანაბარი ძალაა. ინსულინის გლულიზინის ერთ ერთეულს აქვს იგივე გლუკოზის შემამცირებელი მოქმედება, როგორც ხსნადი ადამიანის ინსულინის ერთი ერთეული.
მე I ფაზაში შესწავლილი ეტაპის 1 პაციენტებში, რომლებსაც აქვთ 1 ტიპის დიაბეტი, ინსულინის გლულიზინის და ხსნადი ადამიანის ინსულინის გლუკოზა დაქვეითებული პროფილები მიიღეს კანქვეშ, დოზით 0.15 U / კგ სხვადასხვა დროს, სხვადასხვა დროს, შედარებით სტანდარტული 15 წუთიანი კვება. კვლევის შედეგებმა აჩვენა, რომ ინსულინის გლულიზინი, რომელიც დაინიშნებოდა ჭამამდე 2 წუთით ადრე, ითვალისწინებდა იგივე გლიკემიური კონტროლი ჭამის შემდეგ, როგორც ხსნადი ადამიანის ინსულინი, რომელიც ინიშნება ჭამამდე 30 წუთით ადრე. ჭამის დაწყებამდე 2 წუთით ადრე, ინსულინის გლულიზინმა უზრუნველყო გლიკემიური კონტროლი ჭამის შემდეგ, ვიდრე ხსნადი ადამიანის ინსულინი, რომელიც ინიშნება ჭამიდან 2 წუთით ადრე. გლულიზინის ინსულინმა, რომელიც ინიშნება ჭამის დაწყებიდან 15 წუთის შემდეგ, მისცა იგივე გლიკემიური კონტროლი ჭამის შემდეგ, როგორც ხსნადი ადამიანის ინსულინი, რომელიც ინიშნება ჭამიდან 2 წუთით ადრე.
ინსულინის გლულიზინთან, ინსულინ ლისოლიპოსთან და ხსნადი ადამიანის ინსულინთან ერთად ჩატარებული ეტაპის კვლევით, სიმსუქნის მქონე პაციენტთა ჯგუფმა აჩვენა, რომ ამ პაციენტებში ინსულინის გლულიზინი ინარჩუნებს თავის მოქმედებას სწრაფად. ამ გამოკვლევაში, მთლიანი AUC– ს 20% –ის მიღწევის დრო იყო 114 წთ ინსულინის გლულიზინისთვის, 121 წთ ინსულინის ლისპოპროზე და 150 წთ ადამიანის ხსნადი ინსულინისთვის და AUQ– სთვის.(0-2 სთ)ასევე ასახულია გლუკოზის ადრეული შემამცირებელი მოქმედება, შესაბამისად, იყო 427 მგ / კგ ინსულინის გლულიზინისთვის, 354 მგ / კგ ინსულინის ლისპროპზე და 197 მგ / კგ ადამიანის ხსნადი ინსულინისთვის.
კლინიკური კვლევები
ტიპი 1 დიაბეტი.
III ეტაპის 26 – კვირიან კლინიკურ კვლევაში, რომელიც შეადარა ინსულინ გლულიზინს და ინსულინ ლისპროპს, რომელიც კანქვეშ ინიშნება ჭამამდე ცოტა ხნით ადრე (0-15 წუთი), პაციენტები, რომლებსაც აქვთ შაქრიანი დიაბეტი 1 ტიპის დიაბეტით, იყენებენ ინსულინ გლარგინს, როგორც ბაზალური ინსულინი, ინსულინის გლულიზინი შედარებული იყო ლისბოპრო ინსულინით გლიკემიური კონტროლისთვის, რომელიც შეფასდა გლიკირებული ჰემოგლობინის კონცენტრაციის ცვლილებით (HbA1 ს) სწავლის დასასრულის წერტილის დროს საწყის მნიშვნელობასთან შედარებით. ინსულინის დანიშვნისას, გლულიზინს, ლიზპრო ინსულინთან მკურნალობისგან განსხვავებით, არ საჭიროებს ბაზალური ინსულინის დოზის გაზრდა.
12 – კვირიანი ეტაპის III კლინიკური გამოკვლევა პაციენტებში, რომლებსაც აქვთ 1 ტიპის დიაბეტი, რომლებმაც მიიღეს ინსულინ გლარგინი, როგორც ბაზალური თერაპია, აჩვენა, რომ ინსულინის გლულიზინის ადმინისტრირების ეფექტურობა ჭამის შემდეგ დაუყოვნებლივ იყო შედარებული ინსულინ გლულიზინისთან შედარებით, ჭამისთანავე (0) -15 წთ) ან ადამიანის ხსნადი ინსულინი (ჭამამდე 30-45 წთ).
იმ პაციენტთა ჯგუფში, რომლებმაც მიიღეს ინსულინის გლულიზინი ჭამის წინ, HbA– ს მნიშვნელოვნად შემცირება დაფიქსირდა1 ს შედარებით პაციენტთა ჯგუფთან, რომლებიც იღებენ ხსნადი ადამიანის ინსულინს.
ტიპი 2 დიაბეტი
ჩატარებული იქნა 26 კვირიანი ფაზა III კლინიკური გამოცდა, რასაც მოყვება 26 კვირიანი შემდგომი დაცვა უსაფრთხოების შესახებ, ჩატარდა ინსულინის გლულიზინის (ჭამამდე 0-15 წუთით ადრე) შედარებადი ადამიანის ინსულინთან (ჭამამდე 30-45 წუთით ადრე), კანქვეშა ინექცია შაქრიანი დიაბეტის ტიპის 2 პაციენტებში, გარდა ამისა, ინსულინ-იზოფანი გამოიყენეს, როგორც ბაზალური ინსულინი. ინსულინის გლულიზინი შედარებულია ადამიანის ხსნადი ინსულინის მიმართ HbA კონცენტრაციის ცვლილებებთან მიმართებაში1 ს მკურნალობის დაწყებიდან 6 თვის შემდეგ და 12 თვიანი მკურნალობის შემდეგ საწყის ღირებულებასთან შედარებით.
ინსულინის უწყვეტი სქემური ინფუზიის დროს, ტუმბოს ტიპის აპარატის გამოყენებით (შაქრიანი დიაბეტის ტიპი 1), 59 პაციენტში, რომლებიც მკურნალობდნენ Apidra ® ან ინსულინ ასპარტთან, ორივე მკურნალობის ჯგუფში, დაფიქსირდა კათეტერის ოკლუზიის დაბალი შემთხვევა (პრეპარატის გამოყენებისას თვეში 0,08 გამოკლებით). ინსტრა ® და 0.15 ოკლუზია თვეში ინსულინის ასპარტის გამოყენებისას), ისევე, როგორც რეაქციების ანალოგიური სიხშირე ინექციის ადგილზე (10.3% Apidra when გამოყენებისას და 13.3% ინსულინის ასპარტის გამოყენებისას).
შაქრიანი დიაბეტის ტიპის 1 ბავშვებში და მოზარდებში, რომლებმაც მიიღეს საბაზისო ინსულინი დღეში ერთხელ, საღამოს, ინსულინის გლარგინი, ან დღეში ორჯერ დილაობით და საღამოს, ინსულინის ინსულინი, როდესაც შევადარებთ მკურნალობის ეფექტურობას და უსაფრთხოებას ინსულინის გლულიზინთან და ინსულინ ლისპოლთან ერთად. დანიშვნისას ჭამამდე 15 წუთით ადრე, აჩვენა, რომ გლიკემიური კონტროლი, ჰიპოგლიკემიის შემთხვევა, რომელიც მოითხოვს მესამე პირების ჩარევას, აგრეთვე მძიმე ჰიპოგლიკემიური ეპიზოდების შემთხვევათა შედარება ორივე მკურნალობის ჯგუფში. უფრო მეტიც, 26 კვირის მკურნალობის შემდეგ, პაციენტებმა, რომლებმაც მიიღეს გლუკინიზით ინსულინის მკურნალობა გლიკემიური კონტროლის მისაღწევად, ლისპოპრო ინსულინთან შედარებით, მოითხოვეს ბაზალური ინსულინის ყოველდღიური დოზების მნიშვნელოვნად მცირე ზრდა, ინსულინის სწრაფი მოქმედება და ინსულინის მთლიანი დოზის მიღება.
რასა და სქესი
მოზრდილებში კონტროლირებად კლინიკურ კვლევებში, ინსულინის გლულიზინის უსაფრთხოებასა და ეფექტურობაში განსხვავებები არ გამოვლენილა ქვეჯგუფების ანალიზში რასისა და სქესის მიხედვით.
ფარმაკოკინეტიკა
ინსულინის, გლიულინის დროს, ადამიანის ინსულინის ამინომჟავა ასპარაგინის შემცვლელი B3 პოზიციაზე ლიზინით და ლიზინით, გლუტამინის მჟავთან ერთად, B29- ში, ხელს უწყობს უფრო სწრაფად შეწოვას.
შეწოვა და ბიოშეღწევადობა
კონცენტრაციის დრო ფარმაკოკინეტიკური მრუდები ჯანმრთელ მოხალისეებში და შაქრიანი დიაბეტით დაავადებულ 1 და 2 ტიპის პაციენტებში აჩვენა, რომ ინსულინის გლულიზინის შეწოვა ხსნადი ადამიანის ინსულინთან შედარებით, დაახლოებით 2-ჯერ უფრო სწრაფი იყო და მაქსიმალური პლაზმური კონცენტრაცია (Cmax) იყო დაახლოებით 2 მეტი ჯერ
შაქრიანი დიაბეტის ტიპი 1 პაციენტებში ჩატარებულ კვლევაში, ინსულინის გლულიზინის სკ-ს მიღების შემდეგ, 0.15 U / კგ დოზით, Tმაქსიმუმი (მაქსიმალური კონცენტრაციის კონცენტრაციის დაწყების დრო) იყო 55 წუთი, და გმაქსიმუმი იყო 82 ± 1.3 μU / ml T- სთან შედარებითმაქსიმუმი82 წუთი და გმაქსიმუმი46 ± 1.3 მკგ / მლ ადამიანის ხსნადი ინსულინისთვის. ინსულინის გლულიზინისთვის სისტემურ მიმოქცევაში ყოფნის საშუალო დრო უფრო მოკლე იყო (98 წუთი) ვიდრე ხსნადი ადამიანის ინსულინი (161 წუთი).
შაქრიანი დიაბეტის ტიპი 2 პაციენტებში ჩატარებული კვლევისას, ინსულინის გლულიზინის სქემის დანიშვნისას, დოზით 0.2 PIECES / კგ Cმაქსიმუმი იყო 91 μED / ml, ინტერკულტურული გრძედით 78-დან 104 μED / მლ.
როდესაც ინსულინის ს / კ დაინიშნეს, გლულიზინი წინა მუცლის კედლის, ბარძაყის ან მხრის მიდამოში (დელტოიდური კუნთების რეგიონში), აბსორბცია უფრო სწრაფი იყო, როდესაც შედის წინა მუცლის კედლის რეგიონში, ბარძაყის რეგიონში პრეპარატის მიღებასთან შედარებით. დელტოიდური რეგიონიდან შთანთქმის სიჩქარე შუალედური იყო. ინსულინის გლულიზინის აბსოლუტური ბიოშეღწევადობა სკ-ს მიღების შემდეგ შეადგენდა დაახლოებით 70% (წინა მუცლის წინა კედლიდან 73%, დელტოიდური კუნთის 71 და მენჯ-ბარძაყის 68%) და მცირე პაციენტებში ჰქონდათ დაბალი ცვალებადობა.
განაწილება და გაყვანა
ინსულინის გლულიზინის და ხსნადი ადამიანის ინსულინის განაწილება და ექსკრეცია ინტრავენური შეყვანის შემდეგ ანალოგიურია, განაწილების მოცულობებით 13 ლიტრი და 21 ლიტრი და ნახევარგამოყოფის პერიოდი, შესაბამისად, 13 და 17 წუთი. ინსულინის სქემის დანიშვნის შემდეგ, გლულიზინი გამოიყოფა უფრო სწრაფად, ვიდრე ხსნადი ადამიანის ინსულინი, რაც აშკარა ნახევარგამოყოფის ხანგრძლივობას შეადგენს 42 წუთი, შედარებით ადამიანის ხსნადი ინსულინის ნახევარგამოყოფის ხანგრძლივობასთან შედარებით 86 წუთი. ინსულინის გლულიზინის კვლევების განივი სეგმენტური ანალიზით, როგორც ჯანმრთელ პირებში, ასევე 1 და 2 ტიპის დიაბეტის მქონე პაციენტებში, აშკარა ელიმინაციის ნახევარგამოყოფის ხანგრძლივობა 37-დან 75 წუთამდე იყო.
ფარმაკოკინეტიკა სპეციალურ პაციენტთა ჯგუფებში
თირკმელების უკმარისობის მქონე პაციენტები
ორსულ ქალებში ჩატარებული კლინიკური გამოკვლევისას, დიაბეტის გარეშე დაავადებულ პაციენტებში, რომლებსაც აქვთ თირკმელების ფუნქციონალური მდგომარეობა ფართო სპექტრით (კრეატინინის კლირენსი (CC)> 80 მლ / წთ, 30-50 მლ / წთ, ® ორსულ ქალებში. შეზღუდული რაოდენობითა მიღებული ინფორმაცია, რომლებსაც აქვთ ინსულინის გლილიზინის გამოყენების შესახებ. ორსულ ქალებში (დაფიქსირდა ორსულობის 300-ზე ნაკლები შედეგი), არ არის მითითებული მისი უარყოფითი გავლენა ორსულობის, ნაყოფის განვითარებაზე ან ახალშობილზე. ორსულებში რეპროდუქციული გამოკვლევა არ გამოვლენილა Lichy შორის ინსულინის glulisine და ადამიანის ინსულინის მიმართ ორსულობის, ემბრიონის / ნაყოფის განვითარებაზე, მშობიარობისა და მშობიარობის შემდგომ განვითარებას.
ორსულ ქალებში Apidra გამოყენება სიფრთხილის გამოჩენას მოითხოვს. საჭიროა სისხლში გლუკოზის კონცენტრაციის ფრთხილად მონიტორინგი და გლიკემიური სათანადო კონტროლის შენარჩუნება.
ორსულობამდე ორსულობის ან გესტაციური დიაბეტის მქონე პაციენტებს უნდა ჰქონდეთ გლიკემიური სათანადო კონტროლი კონცეფციამდე და მთელი ორსულობის განმავლობაში. ორსულობის პირველი ტრიმესტრის განმავლობაში, ინსულინის საჭიროება შეიძლება შემცირდეს, ხოლო მეორე და მესამე ტრიმესტრების დროს, ეს ჩვეულებრივ შეიძლება გაიზარდოს. დაბადებისთანავე ინსულინის მოთხოვნილება სწრაფად მცირდება.
დიაბეტის მქონე პაციენტებმა უნდა აცნობონ ექიმს, თუ ისინი ორსულად არიან, ან გეგმავენ დაორსულებას.
ძუძუთი კვების პერიოდში
არ არის ცნობილი, გადადის თუ არა ინსულინის გლულიზინი დედის რძეში, მაგრამ ზოგადად, ინსულინი არ გადადის დედის რძეში და არ შეიწოვება პერორალური მიღებით.
ძუძუთი კვების დროს ქალებში შეიძლება საჭირო გახდეს ინსულინის დოზის მიღების წესი და დიეტა.
დოზირება და მიღება
Apidra ® უნდა იქნას გამოყენებული მკურნალობის რეჟიმებში, რომელშიც შედის საშუალო მოქმედების ინსულინი, ან ხანგრძლივი მოქმედების ინსულინი, ან ხანგრძლივი მოქმედების ინსულინის ანალოგი. გარდა ამისა, Apidra ® შეიძლება გამოყენებულ იქნას ორალურ ჰიპოგლიკემიურ მედიკამენტებთან ერთად (PHGP).
Apidra The დოზის დოზა შეირჩევა ინდივიდუალურად, ექიმის რეკომენდაციების შესაბამისად, პაციენტის საჭიროების შესაბამისად. შაქრიანი დიაბეტით დაავადებულ ყველა პაციენტს ურჩევს, შეინარჩუნოს სისხლში გლუკოზის კონცენტრაცია.
სპეციალური პაციენტების ჯგუფებში გამოყენება
ბავშვები და მოზარდები
Apidra be შეიძლება გამოყენებულ იქნას 6 წელზე უფროსი ასაკის ბავშვებში და მოზარდებში. კლინიკური ინფორმაცია 6 წლამდე ასაკის ბავშვებში პრეპარატის გამოყენების შესახებ შეზღუდულია.
ხანდაზმული პაციენტები
შაქრიანი დიაბეტით დაავადებულ ასაკოვან პაციენტებში ფარმაკოკინეტიკის ხელმისაწვდომი მონაცემები არასაკმარისია.
თირკმლის ფუნქციის დაქვეითებამ სიბერეში შეიძლება გამოიწვიოს ინსულინის მოთხოვნილებების დაქვეითება.
თირკმელების უკმარისობის მქონე პაციენტები
თირკმლის უკმარისობის დროს ინსულინის საჭიროება შეიძლება შემცირდეს.
პაციენტები ღვიძლის უკმარისობით
პაციენტებში ღვიძლის ფუნქციის დარღვევით, ინსულინის საჭიროება შეიძლება შემცირდეს გლუკონოგენეზის უნარის დაქვეითების და ინსულინის მეტაბოლიზმის შენელების დროს.
კომპოზიცია და გამოშვების ფორმა
| კანქვეშა ხსნარი | 1 მლ |
| ინსულინის გლულიზინი | 3.49 მგ |
| (შეესაბამება ადამიანის ინსულინის 100 IU) | |
| ექსციატორები: m-cresol, trometamol, ნატრიუმის ქლორიდი, პოლისორბატი 20, ნატრიუმის ჰიდროქსიდი, კონცენტრირებული ჰიდროქლორინის მჟავა, საინექციო წყალი |
10 მლ ფლაკონში ან 3 მლ კარტრიჯში, მუყაოს პაკეტში 1 ფლაკონში ან ბლისტერის ზოლში შეფუთვაში 5 ვაზნა OptiPen შპრიცის კალმისთვის ან კარტრიჯებისთვის, რომლებიც დამონტაჟებულია OptiSet ერთჯერადი შპრიცის კალამიში, ან OptiClick კარტრიჯის სისტემის საშუალებით. .
ფარმაკოდინამიკა
ინსულინის გლულიზინი არის ადამიანის ინსულინის რეკომბინანტული ანალოგი, რომელიც სიმტკიცის ტოლია ადამიანის ჩვეულებრივი ინსულინის მიმართ. ინსულინის გულიზინი იწყებს მოქმედებას უფრო სწრაფად და მოქმედების უფრო მოკლე ხანგრძლივობა აქვს, ვიდრე ხსნადი ადამიანის ინსულინი. ინსულინისა და ინსულინის ანალოგების ყველაზე მნიშვნელოვანი მოქმედება, მათ შორის ინსულინის გლულიზინი, არის გლუკოზის მეტაბოლიზმის რეგულირება. ინსულინი ამცირებს სისხლში გლუკოზის კონცენტრაციას, ასტიმულირებს გლუკოზის შეწოვას პერიფერიული ქსოვილების მიერ, განსაკუთრებით ჩონჩხის კუნთებისა და ცხიმოვანი ქსოვილების მიერ, აგრეთვე აფერხებს ღვიძლში გლუკოზის წარმოქმნას. ინსულინი აფერხებს adipocyte lipolysis და proteolysis და აძლიერებს ცილის სინთეზს. ჯანმრთელ მოხალისეებში და შაქრიანი დიაბეტით დაავადებულ პაციენტებში ჩატარებულმა კვლევებმა აჩვენა, რომ სკ-ის ადმინისტრირებით ინსულინი გლულიზინი იწყებს სწრაფად მოქმედებას და მოქმედების უფრო მოკლე ხანგრძლივობა აქვს, ვიდრე ხსნადი ადამიანის ინსულინი. სკ-ს ადმინისტრირებით, სისხლში გლუკოზის დაქვეითებისას, ინსულინის გლულიზინის მოქმედება იწყება 10-20 წუთში. Iv– ის მიღებით, სისხლში გლუკოზის დონის შემცირება და ინსულინის გლულიზინის და ხსნადი ადამიანის ინსულინის ეფექტები ტოლია სიძლიერეში. ინსულინის გლულიზინის ერთ ერთეულს აქვს იგივე გლუკოზის შემცირების მოქმედება, როგორც ხსნადი ადამიანის ინსულინის ერთი ერთეული.
I ფაზის I პაციენტებში, რომლებსაც აქვთ 1 ტიპის შაქრიანი დიაბეტი, შეაფასეს ინსულინის გლულიზინისა და ხსნადი ადამიანის ინსულინის გლუკოზა დაქვეითებული პროფილები, დაინიშნა s.c. დოზით 0.15 ერთეული / კგ სხვადასხვა დროს, განსხვავებულ დროში სტანდარტული 15 წუთიანი კვებისა.
კვლევის შედეგებმა აჩვენა, რომ ინსულინის გლულიზინი, რომელიც დაინიშნებოდა ჭამამდე 2 წუთით ადრე, უზრუნველყოფდა იგივე გლიკემიურ კონტროლს ჭამის შემდეგ, როგორც ხსნადი ადამიანის ინსულინი, დაინიშნებოდა ჭამამდე 30 წუთით ადრე. ჭამის დაწყებამდე 2 წუთით ადრე, ინსულინის გლულიზინმა უზრუნველყო გლიკემიური კონტროლი ჭამის შემდეგ, ვიდრე ხსნადი ადამიანის ინსულინი, რომელიც ინიშნება ჭამიდან 2 წუთით ადრე. გლულიზინის ინსულინმა, რომელიც დაინიშნებოდა საჭმლის დაწყებიდან 15 წუთის შემდეგ, მისცა იგივე გლიკემიური კონტროლი ჭამის შემდეგ, როგორც ხსნადი ადამიანის ინსულინი, დაინიშნებოდა ჭამიდან 2 წუთით ადრე.
სიმსუქნე ინსულინის გლულიზინის, ინსულინის lispro და ხსნადი ადამიანის ინსულინთან ჩატარებული ფაზა, რომელიც ჩატარდა ჭარბი პაციენტების ჯგუფში, აჩვენა, რომ ამ პაციენტებში ინსულინის გლულიზინი ინარჩუნებს თავის მოქმედებას სწრაფად. ამ კვლევაში, მთლიანი AUC- ს 20% -ს მიღწევის დრო იყო 114 წთ ინსულინის გლულიზინისთვის, 121 წთ ინსულინის ლისპოპროდისთვის და 150 წუთი ადამიანის ხსნადი ინსულინისთვის, და AUC (0–2 საათი), რაც ასევე ასახავს გლუკოზის ადრეული შემცირების აქტივობას, იყო 427 მგ · კგ -1 - ინსულინის გლულიზინისთვის, 354 მგ · კგ -1 - ინსულინის lispro და 197 მგ · კგ -1 - ადამიანის ხსნადი ინსულინისთვის, შესაბამისად.
ტიპი 1 დიაბეტი. III ეტაპის 26 – კვირიან კლინიკურ კვლევაში, რომლის დროსაც ინსულინი გლულიზინი შეადარეს ლისპო ინსულინს, დაინიშნეს s.c. კვებამდე ცოტა ხნით ადრე (0-15 წუთი), შაქრიანი დიაბეტი ტიპის 1 პაციენტებს, რომლებიც იყენებენ ინსულინ გლარგინს, ინსულინის გლულიზინს, როგორც ბაზალურ ინსულინს. შედარებითი იყო ლიზპრო ინსულინთან გლიკემიური კონტროლის მიმართ, რომელიც შეფასდა გლიკოზირებული ჰემოგლობინის კონცენტრაციის ცვლილებით (HbA1C) კვლევის დასრულების ეტაპზე შედეგთან შედარებით. დაფიქსირდა სისხლში გლუკოზის შედარებითი ფასეულობები, რაც განისაზღვრა თვითკონტროლით. ინსულინის გლულიზინის დანიშვნისას, ინსულინთან მკურნალობისგან განსხვავებით, ლიზპროპს არ დასჭირდა ბაზალური ინსულინის დოზის მომატება.
12 – კვირიანი ეტაპის III კლინიკური გამოკვლევა პაციენტებში, რომლებსაც აქვთ 1 ტიპის დიაბეტი, რომლებმაც მიიღეს ინსულინ გლარგინი, როგორც ბაზალური თერაპია, აჩვენა, რომ ინსულინის გლულიზინის ადმინისტრირების ეფექტურობა ჭამის შემდეგ დაუყოვნებლივ იყო შედარებული ინსულინ გლულიზინისთან შედარებით, ჭამისთანავე (0) –15 წთ) ან ადამიანის ხსნადი ინსულინი (ჭამამდე 30-45 წთ).
პაციენტთა ჯგუფში, რომლებმაც დაასრულეს სასწავლო პროტოკოლი, იმ პაციენტთა ჯგუფში, რომლებმაც მიიღეს ინსულინი გლულიზინი ჭამის წინ, HbA- ს მნიშვნელოვნად შემცირება დაფიქსირდა.1C შედარებით პაციენტთა ჯგუფთან, რომლებიც იღებენ ხსნადი ადამიანის ინსულინს.
ტიპი 2 შაქრიანი დიაბეტი. ჩატარებული იქნა 26 კვირიანი ეტაპის III კლინიკური ტესტირება, რასაც მოყვება 26 – კვირიანი შემდგომი უსაფრთხოება უსაფრთხოების კვლევის სახით, ჩატარდა ინსულინის გლულიზინის შედარება (ჭამამდე 0–15 წთ) და ხსნადი ადამიანის ინსულინთან (ჭამამდე 30–45 წთ) ინიშნება სკ 2, შაქრიანი დიაბეტით დაავადებულ პაციენტებში, გარდა ამისა, ინსულინ-იზოფანი გამოიყენება როგორც ბაზალური. პაციენტის სხეულის მასის საშუალო მაჩვენებელი იყო 34.55 კგ / მ 2. ინსულინის გლულიზინი შედარებულია ადამიანის ხსნადი ინსულინის მიმართ HbA კონცენტრაციის ცვლილებებთან მიმართებაში1C მკურნალობის 6 თვის შემდეგ შედეგთან შედარებით (-0,46% ინსულინის გლულიზინისთვის და -0,30% ხსნადი ადამიანის ინსულინისთვის, გვ = 0.0029) და 12 თვის მკურნალობის შემდეგ შედეგთან შედარებით (-0,23% - ინსულინის გლულიზინისთვის და -0,13% ადამიანის ხსნადი ინსულინისთვის, განსხვავება არ არის მნიშვნელოვანი). ამ გამოკვლევაში, პაციენტთა უმეტესობამ (79%) შეანელა თავისი მოქმედების მცირე ინსულინი ინსულინ-იზოფანთან ინექციის დაწყებამდე. შემთხვევითი შემთხვევების დროს, 58 პაციენტმა გამოიყენა პერორალური ჰიპოგლიკემიური საშუალებები და დაევალა მათი გამოყენების გაგრძელებას იმავე დოზით.
რასობრივი წარმოშობა და სქესი. მოზრდილებში ჩატარებულ კონტროლირებად კლინიკურ კვლევებში, ინსულინის გლულიზინის უსაფრთხოებისა და ეფექტურობის განსხვავებები არ გამოვლენილა რასისა და სქესის მიხედვით გამოვლენილი ქვეჯგუფების ანალიზში.
ფარმაკოკინეტიკა
ინსულინის გლულიზინის შემთხვევაში, ადამიანის ინსულინის ამინომჟავა ასპარაგინის შეცვლა B3 პოზიციაზე ლიზინით და ლიზინით, B29- ით გლუტამინის მჟავასთან ერთად, ხელს უწყობს სწრაფ შთანთქმას.
შეწოვა და ბიოშეღწევადობა. ფარმაკოკინეტიკური კონცენტრაციის დრო მოსახვევებმა ჯანმრთელ მოხალისეებში და 1 და 2 ტიპის შაქრიანი დიაბეტით დაავადებულ პაციენტებში აჩვენა, რომ ინსულინის გლულიზინის შეწოვა ხსნადი ადამიანის ინსულინთან შედარებით, დაახლოებით 2-ჯერ უფრო სწრაფია, რაც აღწევს ორჯერ მეტ C- ს.მაქსიმუმი .
შაქრიანი დიაბეტის ტიპი 1 პაციენტებში ჩატარებულ კვლევაში, ინსულინის გლულიზინის სკ-ს მიღების შემდეგ, დოზით 0.15 სე / კგ Tმაქსიმუმი (შემთხვევის დრო Cმაქსიმუმი ) იყო 55 წთ და გმაქსიმუმი პლაზმაში იყო (82 ± 1.3) μed / ml T- სთან შედარებითმაქსიმუმი შეადგენენ 82 წთ და გმაქსიმუმი კომპონენტი (46 ± 1.3) მკგ / მლ, ხსნადი ადამიანის ინსულინისთვის. ინსულინის გლულიზინისთვის სისტემურ მიმოქცევაში ყოფნის საშუალო დრო უფრო მოკლე იყო (98 წთ) ვიდრე ჩვეულებრივი ადამიანის ინსულინი (161 წთ).
მე -2 ტიპის შაქრიანი დიაბეტის მქონე პაციენტებში ჩატარებული კვლევისას ინსულინის გლულიზინის დანიშვნის შემდეგ 0.2 დ / კგ C დოზით.მაქსიმუმი იყო 91 μგ / მლ, ინტერკულტურული გრძედით 78-დან 104 მკგ / მლ.
ინსულინის გლულიზინის კანქვეშა კანქვეშა შეყვანისას წინა მუცლის კედელში, ბარძაყში ან მხარზე (დელტოიდური კუნთის რეგიონი), აბსორბცია უფრო სწრაფი იყო, როდესაც წინა მუცლის კედელში შედის, ბარძაყში შემავალი პრეპარატის მიღებასთან შედარებით. დელტოიდური რეგიონიდან შთანთქმის სიჩქარე შუალედური იყო. ინსულინის გლულიზინის აბსოლუტური ბიოშეღწევადობა (70%) სხვადასხვა ინექციის ადგილზე იყო ანალოგიური და ჰქონდათ დაბალი ცვალებადობა სხვადასხვა პაციენტებს შორის. ცვალებადობის კოეფიციენტი (CV) - 11%.
განაწილება და გაყვანა. ინსულინის გლულიზინის და ხსნადი ადამიანის ინსულინის განაწილება და ექსკრეცია iv გამოყენების შემდეგ მსგავსია, განაწილების მოცულობებით 13 და 22 ლ და თ1/2 შესაბამისად, 13 და 18 წთ.
ინსულინის სქემის შემდეგ, გლულიზინი გამოიყოფა უფრო სწრაფად, ვიდრე ხსნადი ადამიანის ინსულინი, რომელსაც აქვს აშკარა T1/2 42 წუთი შედარებით აშკარა T- სთან1/2 ადამიანის ხსნადი ინსულინი, რომელიც მოიცავს 86 წთ. ინსულინის გლულიზინის კვლევების განივი ანალიზით, როგორც ჯანმრთელ პირებში, ასევე 1 და 2 ტიპის დიაბეტის მქონე პაციენტებში, აშკარა T1/2 37-დან 75 წუთამდე მერყეობდა.
სპეციალური პაციენტების ჯგუფები
თირკმლის უკმარისობა. დიაბეტის გარეშე მყოფ პირებში ჩატარებულ კლინიკურ კვლევაში, თირკმელების ფუნქციური მდგომარეობის ფართო სპექტრით (კრეატინინი Cl> 80 მლ / წთ, 30-50 მლ / წთ, T)მაქსიმუმი და გმაქსიმუმი მოზრდილებში მსგავსი. როგორც მოზრდილებში, საკვების მიღებამდე დაუყოვნებლივ დანიშვნისას, ინსულინი გლულიზინი უზრუნველყოფს სისხლში გლუკოზის უკეთეს კონტროლს, ვიდრე ადამიანის ხსნადი ინსულინი. სისხლში გლუკოზის კონცენტრაციის ზრდა ჭამის შემდეგ (AUC 0–6 სთ - სისხლში გლუკოზის კონცენტრაციის მრუდის ქვეშ მყოფი ტერიტორია - დრო 0-დან 6 სთ-მდე) იყო 641 მგ · ჰ · დლ -1 - ინსულინის გლულიზინისთვის და 801 მგ · სთ · dl -1 - ხსნადი ადამიანის ინსულინისთვის.
ორსულობა და ლაქტაცია
ორსულობა არ არის საკმარისი ინფორმაცია ორსულ ქალებში ინსულინის გლულიზინის გამოყენების შესახებ.
ცხოველთა რეპროდუქციული გამოკვლევებით არ გამოვლენილა რაიმე განსხვავება ინსულინის გლულიზინსა და ადამიანის ინსულინს შორის ორსულობის, ნაყოფის / ნაყოფის განვითარების, მშობიარობისა და მშობიარობის შემდგომ პერიოდში.
ორსულ ქალებში პრეპარატის დანიშვნისას საჭიროა ზრუნვა. საჭიროა სისხლში გლუკოზის დონის ფრთხილად მონიტორინგი.
ორსულობის წინა ორსულობის ან გესტაციური დიაბეტის მქონე პაციენტებმა უნდა შეინარჩუნონ ოპტიმალური მეტაბოლური კონტროლი მთელი ორსულობის განმავლობაში. ორსულობის პირველი ტრიმესტრის განმავლობაში, ინსულინის საჭიროება შეიძლება შემცირდეს, ხოლო მეორე და მესამე ტრიმესტრების დროს, ეს ჩვეულებრივ შეიძლება გაიზარდოს. დაბადებისთანავე ინსულინის მოთხოვნილება სწრაფად მცირდება.
ლაქტაცია. არ არის ცნობილი, გადადის თუ არა ინსულინის გლულიზინი დედის რძეში, მაგრამ ზოგადად ინსულინი არ შედის დედის რძეში და არ შეიწოვება საჭმლის მონელებით.
მეძუძურ დედებს შეიძლება დასჭირდეთ ინსულინისა და დიეტის დოზის კორექტირება.
დოზის გადაჭარბება
სიმპტომები ინსულინის ჭარბი დოზით გამოყენების საჭიროებასთან დაკავშირებით, რომელიც განისაზღვრება საკვების მიღებით და ენერგიის მოხმარებით, შეიძლება განვითარდეს ჰიპოგლიკემია.
ინსულინის გლულიზინის დოზის გადაჭარბებასთან დაკავშირებით კონკრეტული მონაცემები არ მოიპოვება. ამასთან, მისი დოზის გადაჭარბებით, ჰიპოგლიკემია შეიძლება განვითარდეს რბილი ან მძიმე ფორმით.
მკურნალობა: ზომიერი ჰიპოგლიკემიის ეპიზოდები შეიძლება შეჩერდეს გლუკოზას ან შაქრის შემცველ საკვებთან ერთად. ამიტომ, რეკომენდებულია შაქრიანი დიაბეტით დაავადებულთა პაციენტები ყოველთვის ატარონ ცალი შაქარი, კანფეტი, ნამცხვარი ან ტკბილი ხილის წვენი.
მძიმე ჰიპოგლიკემიის ეპიზოდები, რომლის დროსაც პაციენტი კარგავს ცნობიერებას, შეიძლება შეჩერდეს გლუკაგონის 0,5–1 მგ გლუკაგონის ინტრამუსკულური ან სკ-ს ადმინისტრირებით, რომელსაც ასრულებს პირი, რომელმაც მიიღო შესაბამისი ინსტრუქცია, ან დექსტროზის (გლუკოზის) iv ადმინისტრირება სამედიცინო სპეციალისტის მიერ. თუ პაციენტი არ პასუხობს გლუკაგონის მიღებას 10-15 წუთის განმავლობაში, ასევე აუცილებელია iv დექსტროზის დანიშვნა.
ცნობიერების აღდგენის შემდეგ, რეკომენდებულია პაციენტს მიეწოდოს ნახშირწყლები შინაგანი, ჰიპოგლიკემიის განმეორების თავიდან ასაცილებლად.
გლუკაგონის დანიშვნის შემდეგ, პაციენტი უნდა დააკვირდეს საავადმყოფოში, რათა დადგინდეს ამ მძიმე ჰიპოგლიკემიის მიზეზი და თავიდან აიცილოს სხვა მსგავსი ეპიზოდები.
გავლენა მანქანებისა და მექანიზმების მართვის უნარზე
პაციენტებს უნდა ურჩიონ ფრთხილად იყვნენ და მანქანების ან მანქანების მართვის დროს ჰიპოგლიკემიის განვითარებას არ ერიდონ. ეს განსაკუთრებით მნიშვნელოვანია პაციენტებში, რომლებსაც აქვთ შემცირებული ან არარსებობის უნარი, აღიარონ სიმპტომები, რომლებიც მიუთითებენ ჰიპოგლიკემიის განვითარებაზე, ან აქვთ ჰიპოგლიკემიის ხშირი ეპიზოდები. ასეთ პაციენტებში ინდივიდუალურად უნდა გადაწყდეს საკითხი, თუ როგორ იმოქმედონ ისინი მანქანებით ან სხვა მექანიზმებით.
გამოყენების ინსტრუქცია და გამოყენება
ფლაკონები
Apidra ® ფლაკონები განკუთვნილია ინსულინის შპრიცებით სათანადო ერთეულის მასშტაბით და ინსულინის ტუმბოს სისტემით გამოსაყენებლად.
გამოყენებამდე შეამოწმეთ ბოთლი. იგი უნდა იქნას გამოყენებული მხოლოდ იმ შემთხვევაში, თუ გამოსავალი არის ნათელი, უფერო და არ შეიცავს ხილული ნაწილაკების მატერიას.
მუდმივი სკ ინფუზია ტუმბოს სისტემის გამოყენებით.
Apidra be შეიძლება გამოყენებულ იქნას ინსულინის უწყვეტი ინფუზიისთვის (NPII) ინსულინის ინფუზიისთვის შესაფერისი სატუმბი სისტემის გამოყენებით, შესაბამისი კათეტერებით და რეზერვუარებით.
ინფუზიის ნაკრები და წყალსაცავი უნდა შეიცვალოს ყოველ 48 საათში, ასეპტიკური წესების დაცვით.
პაციენტებს, რომლებიც იღებენ Apidra an NPI- ს მეშვეობით, უნდა ჰქონდეთ ალტერნატიული ინსულინი საწყობში სატუმბი სისტემის უკმარისობის შემთხვევაში.
ვაზნები
კარტრიჯები უნდა იქნას გამოყენებული ინსულინის კალმისთან, AllStar– სთან ერთად, და ამ მოწყობილობის მწარმოებლის გამოყენების ინსტრუქციებში მოცემული რეკომენდაციების შესაბამისად. ისინი არ უნდა იქნას გამოყენებული სხვა შევსებული შპრიცის კალმით, რადგან დოზირების სიზუსტე დადგენილია მხოლოდ ამ შპრიცის კალმით.
მწარმოებლის მითითებები კარტრიჯის დატვირთვის, ნემსის მიბმისა და ინსულინის ინექციისთვის AllStar შპრიცის კალმის გამოყენების შესახებ ზუსტად უნდა იქნას დაცული. გამოყენებამდე შეამოწმეთ კარტრიჯი. იგი უნდა იქნას გამოყენებული მხოლოდ იმ შემთხვევაში, თუ გამოსავალი არის ნათელი, უფერო, არ შეიცავს მყარ ნაწილაკებს. კარტრიჯის შევსებადი შპრიცის კალამიში ჩასვლამდე, კარტრიჯი უნდა იყოს ოთახის ტემპერატურაზე 1-2 საათის განმავლობაში. ინექციის დაწყებამდე საჰაერო ბუშტები უნდა ამოიღონ კარტრიჯიდან (იხ. ინსტრუქციები შპრიცის კალმის გამოყენების შესახებ). მკაცრად უნდა დაიცვან შპრიცის კალმის გამოყენების ინსტრუქცია. ცარიელი ვაზნების გადატვირთვა შეუძლებელია. თუ შპრიცის კალამი "OlStar" (AllStar) დაზიანებულია, მისი გამოყენება არ შეიძლება.
თუ კალამი არ მუშაობს სათანადოდ, გამოსავალი შეიძლება ამოიღოს კარტრიდან პლასტმასის შპრიციში, რომელიც ინსულინისთვის შესაფერისია 100 PIECES / ml კონცენტრაციით და პაციენტისთვის ინიშნება.
ინფექციის თავიდან ასაცილებლად, მეორადი კალამი უნდა იქნას გამოყენებული მხოლოდ იმავე პაციენტში.