პანკრეასის გადანერგვა
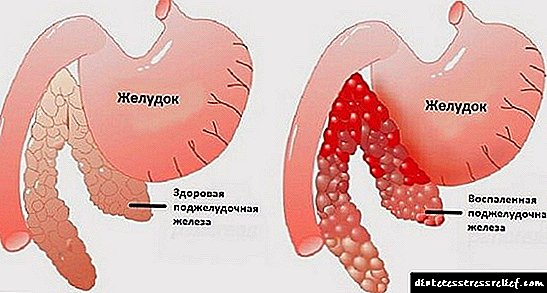
ინსულინზე დამოკიდებული შაქრიანი დიაბეტი (IDDM) გახდა ერთ-ერთი ყველაზე გავრცელებული დაავადება მსოფლიოში. ჯანმო-ს მონაცემებით, ამჟამად IDDM– ით დაავადებულია დაახლოებით 80 მილიონი ადამიანი, ხოლო ინციდენტს სტაბილურად ზრდის ტენდენცია აქვს. ბოლო წლების განმავლობაში მიღწეული მნიშვნელოვანი პროგრესის მიუხედავად, დიაბეტის მკურნალობაში ტრადიციული მეთოდით (დიეტა თერაპია, ინსულინთერაპია და ა.შ.), სერიოზული პრობლემები რჩება, რაც უმეტეს პაციენტებში მეორადი გართულებების განვითარებასთან არის დაკავშირებული. შაქრიანი დიაბეტის ეროვნული კომისიის მიერ გამოქვეყნებული მონაცემების თანახმად, USDM პაციენტები 25-ჯერ უფრო მეტად განიცდიან უსინათლოებას, 17-ჯერ უფრო ხშირად განიცდიან თირკმელების დაავადებას, 5-ჯერ უფრო ხშირად განიცდიან განგრენას, და ორჯერ უფრო ხშირად - გულის დაავადებებს. ითვლება, რომ ასეთ პაციენტებში სიცოცხლის ხანგრძლივობა ერთი მესამედით ნაკლებია, ვიდრე არა დიაბეტით დაავადებულებში. ჩანაცვლებითი თერაპია ეფექტური არ არის ყველა პაციენტში და დაკავშირებულია პრეპარატის ინდივიდუალურ შერჩევაში, მის დოზასთან გარკვეულ სირთულეებთან. IDDM- ის კურსისა და შედეგების სიმძიმე, ნახშირწყლების მეტაბოლიზმის გართულებების გამოსწორების სირთულეებმა გამოიწვია ამ დაავადების მკურნალობის ახალი გზების ძიება, რომელთა შორის არსებობს ნახშირწყლების მეტაბოლიზმის გამოსწორების ტექნიკის მეთოდები, ორგანოს გადანერგვა მთელი პანკრეასის (პანკრეასის) ან მისი სეგმენტის, და კუნძულების უჯრედების ტრანსპლანტაციისთვის.
იმის გამო, რომ დიაბეტში დაფიქსირებული მეტაბოლური ცვლილებები ბეტა უჯრედების დისფუნქციის შედეგია, ამ დაავადების მკურნალობა ლანგერჰანის ნორმალურად ფუნქციონირებული კუნძულების ტრანსპლანტაციით, გამართლებული ჩანს.


ეს ოპერაცია საშუალებას გაძლევთ გამოასწოროთ მეტაბოლური დარღვევები და აღკვეთოთ ან შეაჩეროთ მძიმე მეორადი გართულებების განვითარება. ამასთან, კუნძულების უჯრედებს პაციენტებში ნახშირწყლების მეტაბოლიზმის რეგულირება არ შეუძლიათ დიდი ხნის განმავლობაში. ამ თვალსაზრისით, ფუნქციურად სრულფასოვანი დონორის პანკრეასის ალოტრანსპლანტაცია სასურველია, რაც მიგვითითებს ნორმოგლიკემიის შექმნა მეტაბოლური დარღვევების შემდგომი შემსუბუქებით. ზოგიერთ შემთხვევაში შესაძლებელია შაქრიანი დიაბეტის გართულებების საპირისპირო განვითარების მიღწევა ან მინიმუმამდე, მათი პროგრესირების შეჩერება.


პირველი კლინიკური პანკრეასის გადანერგვა შეასრულეს უილიამ დ კელიმ და რიჩარდ ლილეჰიმ 1966 წლის 17 დეკემბერს, მინესოტის უნივერსიტეტში (აშშ). ამჟამად, პანკრეასის გადანერგვის ოპერაციები მსოფლიოში მე –5 ადგილს იკავებს ყველა სახის ტრანსპლანტაციაში.
პაციენტების შერჩევა და პანკრეასის გადანერგვის საწინააღმდეგო უკუჩვენებების გამოვლენა. TPA– ს სფეროში ხელშესახები პროგრესი იყო ქირურგიის ტექნიკის გაუმჯობესების, იმუნოსუპრესიის ხარისხის გაუმჯობესების, ასევე ტრანსპლანტაციის უარის თქმის მკურნალობის შედეგი. დღემდე, TPA- ს (I ტიპის შაქრიანი დიაბეტის) შესახებ მითითებები უკვე კარგად არის განსაზღვრული და გამოირჩევა შემდეგი პათოლოგიური პირობები, რომლებიც მიჩნეულია TPA– ს მითითებად.
- I ტიპის შაქრიანი დიაბეტის დეკომპენსაცია არაკორექტირებადი ჰიპერგლიკემიით და ხშირი კეტოაციდოზური მდგომარეობებით,
- I ტიპის შაქრიანი დიაბეტი პერიფერიულ ნეიროპათიასთან ერთად, იშემიური დარღვევებთან ერთად (დიაბეტური ტერფი ინფექციური გართულებების გარეშე, ქვედა კიდურის არტერიული უკმარისობა),
- ტიპი I შაქრიანი დიაბეტი, რომელიც გართულებულია დიაბეტური გლომერულოსკლეროზით,
- ტიპი I შაქრიანი დიაბეტით, რომელიც გართულებულია პრე-პროლიფერაციული რეტინოპათიით,
- ტიპი I შაქრიანი დიაბეტი გართულებების ერთობლიობით.
ცნობილია, რომ იმუნოსუპრესიული თერაპიის მქონე პაციენტებში პაციენტის ცხოვრების ხარისხი, მაგრამ დიალიზისგან თავისუფალი, მნიშვნელოვნად უკეთესია, ვიდრე ეს დამოკიდებულია პაციენტებზე. ამრიგად, თირკმლის ქრონიკული უკმარისობის ტერმინალური ეტაპი დიაბეტით დაავადებულ პაციენტებში თირკმელების ტრანსპლანტაციის მთავარი მანიშნებელია. ასეთ პაციენტებში, დიაბეტის მკურნალობა შეიძლება მიღწეული იქნას კომბინირებული TPG და თირკმელებით. ცოცხალი თირკმლის დონორის თანდასწრებით, მისი გადანერგვა შეიძლება შესრულდეს როგორც ქირურგიული მკურნალობის პირველი ეტაპი, ხოლო კავერვერული პანკრეასის შემდგომში გადანერგვა ხდება, მაქსიმალურად შენარჩუნდება თირკმლის ხანგრძლივი შენარჩუნების ალბათობა და თირკმლისგან განთავისუფლება (რაც უფრო მნიშვნელოვანია ვიდრე ინსულინისგან დამოუკიდებელი).
ამრიგად, შესაძლებელია გადანერგვის შემდეგი პარამეტრები:
- ერთდროული TPA და თირკმელები (მითითებულია დიაბეტური ნეფროპათიისთვის (კრეატინინის კლირენსი)) ნომერი: 42-88-188
რატომ ირჩევენ ინდოეთი პანკრეასის გადანერგვისთვის?
პანკრეასის გადანერგვა ხორციელდება მსოფლიოს მხოლოდ რამდენიმე ქვეყანაში, ინდოეთის ჩათვლით. დსთ-ს პაციენტები მოდიან აქ ტრანსპლანტაციისთვის, რადგან ინდოეთის კანონი საშუალებას აძლევს ორგანოს გადანერგვას კადასტური დონორისგან უცხოელებისთვის.
პანკრეასის გადანერგვა გერმანიაში, ისრაელში ან თურქეთში არ ხორციელდება უცხოელი პაციენტებისთვის.
რა არის პანკრეასის გადანერგვის ოპერაციის ეფექტურობა ინდოეთში?
- 100 პაციენტიდან 93 სრულ სიცოცხლეს უბრუნდება ოპერაციიდან ექვსი თვის შემდეგ,
- 100 პაციენტიდან 88 – ს არ აქვს გართულებები პირველი 3 წლის განმავლობაში,
- 100 პაციენტიდან 85 ცხოვრობს სრული სიცოცხლე 10 წელზე მეტი ხნის განმავლობაში,
- 100 პაციენტიდან 90 პაციენტი მთლიანად მოშორებულია 1 ტიპის დიაბეტს.
ტიპი 1 დიაბეტის მკურნალობის მეთოდები
 მედიცინის ამჟამინდელ ეტაპზე ყველაზე გავრცელებულია ინსულინდამოკიდებული დიაბეტის სამკურნალო საშუალება. ინსულინის შემცველი მედიკამენტების გამოყენებით ჩანაცვლებითი თერაპიის გამოყენება ყოველთვის არ შეიძლება იყოს ეფექტური, და ასეთი თერაპიის ღირებულება საკმაოდ მაღალია.
მედიცინის ამჟამინდელ ეტაპზე ყველაზე გავრცელებულია ინსულინდამოკიდებული დიაბეტის სამკურნალო საშუალება. ინსულინის შემცველი მედიკამენტების გამოყენებით ჩანაცვლებითი თერაპიის გამოყენება ყოველთვის არ შეიძლება იყოს ეფექტური, და ასეთი თერაპიის ღირებულება საკმაოდ მაღალია.
ჩანაცვლებითი თერაპიის გამოყენების არასაკმარისი ეფექტურობა განპირობებულია დოზირების შერჩევის სირთულეზე, გამოყენებული მედიკამენტებით. ამგვარი დოზები უნდა შეირჩეს თითოეულ შემთხვევაში, პაციენტის სხეულის ყველა ინდივიდუალური მახასიათებლის გათვალისწინებით, რაც რთულდება გამოცდილი ენდოკრინოლოგებისთვისაც კი.
ყველა ამ გარემოებამ ექიმებს მიაყენა პროვოცირება დაავადების მკურნალობის ახალი გზების მოსაძებნად.
ძირითადი მიზეზები, რამაც მეცნიერებს მკურნალობის ახალი მეთოდების ძიებისკენ უბიძგა, არის შემდეგი:
- დაავადების სიმძიმე.
- დაავადების შედეგის ბუნება.
- შაქრის გაცვლის პროცესში გართულებების კორექტირებისას არსებობს სირთულეები.
დაავადების მკურნალობის ყველაზე თანამედროვე მეთოდებია:
- ტექნიკის მკურნალობის მეთოდები,
- პანკრეასის გადანერგვა
- პანკრეასის გადანერგვა
- პანკრეასის ქსოვილის კუნძული უჯრედების გადანერგვა.
პირველი ტიპის შაქრიანი დიაბეტით, სხეული აჩვენებს მეტაბოლური ცვლაების გამოჩენას, რომელიც ხდება ბეტა უჯრედების ფუნქციონირების დარღვევის გამო. მეტაბოლური ცვლა შეიძლება აღმოიფხვრას ლანგერჰანის კუნძულების უჯრედული მასალის გადანერგვით. პანკრეასის ქსოვილის ამ უბნების უჯრედები პასუხისმგებელნი არიან ორგანიზმში ჰორმონის ინსულინის სინთეზზე.
პანკრეასის დიაბეტის ოპერაციამ შეიძლება შეასწოროს მუშაობა და დაარეგულიროს შესაძლო გადახრები მეტაბოლურ პროცესებში. გარდა ამისა, ოპერაციამ შეიძლება ხელი შეუშალოს დაავადების შემდგომი წინსვლასა და დიაბეტთან დაკავშირებული გართულებების ორგანიზმში.
ქირურგია 1 ტიპის დიაბეტისთვის გამართლებულია.
კუნძულ უჯრედებს დიდი ხნის განმავლობაში არ შეუძლიათ პასუხისმგებლობა მიიღონ ორგანიზმში მეტაბოლური პროცესების რეგულირებაზე. ამ მიზეზით უმჯობესია გამოიყენოთ დონორის ჯირკვლის ალოტრანსპლანტაცია, რომელმაც მაქსიმალურად შეინარჩუნა მისი ფუნქციური შესაძლებლობები.
მსგავსი პროცედურის ჩატარება გულისხმობს იმ პირობების უზრუნველყოფას, რომლითაც უზრუნველყოფილია მეტაბოლური პროცესების უკმარისობის ბლოკირება.
ზოგიერთ შემთხვევაში, ოპერაციის შემდეგ, არსებობს რეალური შობადობის მიღწევა, რომელიც გამოწვეულია პირველი ტიპის შაქრიანი დიაბეტის განვითარებით ან მათი პროგრესირების შეჩერებით.
ჩვენებები და უკუჩვენებები
პანკრეასის გადანერგვა თანამედროვე ტრანსპლანტოლოგიის ერთ-ერთი ყველაზე საკამათო სფეროა; ეს ოპერაცია ძალიან რთულია ტექნიკურად და არა ყველა ქვეყანაში ხორციელდება. ისრაელში დაგროვილია პანკრეასის ტრანსპლანტაციის მნიშვნელოვანი გამოცდილება და თითოეული შემთხვევა გულდასმით იქნა გაანალიზებული.
პანკრეასის გადანერგვის ჩვენებები
ყველაზე ხშირად, პანკრეასის ტრანსპლანტაციის ოპერაცია ხორციელდება დიაბეტის მქონე პაციენტებისთვის, იდეალურ შემთხვევაში, მანამდეც კი, სანამ გამოჩნდება მძიმე შეუქცევადი გართულებები: რეტინოპათია სიბრმავეთა საფრთხის გამო, ნეიროპათია, ნეფროპათია, მიკროვეზელებისა და მსხვილი საყრდენების საფრთხე. იმ შემთხვევებში, როდესაც დიაბეტმა გამოიწვია თირკმელების ფუნქციონირების ძლიერი დაზიანება (შემთხვევების 80% -ში დიაბეტით დაავადებული თირკმელები), ორმაგი გადანერგვა ხორციელდება: თირკმელები და პანკრეასი. პანკრეასის გადანერგვის შესახებ მითითებები გაცილებით ნაკლებია, ვიდრე უკუჩვენებები.
პანკრეასის ტრანსპლანტაციის შეზღუდვები:
- პანკრეასის შესაფერისი დონორის რთული ძებნა,
- პანკრეასის მგრძნობელობის გაზრდა ჟანგბადის შიმშილის მიმართ (შესაძლებელია სისხლის ნაკადის მხოლოდ მოკლე შეწყვეტა)
- პაციენტის ზოგადი ჯანმრთელობა, რაც გავლენას ახდენს კომპლექსური ოპერაციის გავლის უნარზე,
- პაციენტის პარალელური დაავადებები: ტუბერკულოზი, კიბო, შიდსი, გულის, ფილტვების, ღვიძლის, ფსიქიატრიული დაავადებები.
- პაციენტის ნარკოტიკი ან ალკოჰოლის დამოკიდებულება.
როგორ არის გადანერგვის პროცედურა
ტრანსპლანტაცია შეიძლება ჩატარდეს რამდენიმე ვარიანტიდან ერთი:
- პანკრეასის სეგმენტის გადანერგვა: კუდი, სხეული.
- პანკრეასის გადანერგვა მხოლოდ. ეს ვარიანტი გამოიყენება პრეახაზმულ მდგომარეობაში მყოფი პაციენტებისთვის.
- პანკრეასის სრული გადანერგვა თორმეტგოჯა ნაწლავის ნაწილთან ერთად.
- თანმიმდევრული გადანერგვა ჯერ თირკმლის, შემდეგ კი პანკრეასის.
- თირკმლისა და პანკრეასის ერთდროული (ერთდროული) გადანერგვა.
თანამედროვე მედიცინაში, უახლესი ვარიანტი ითვლება ყველაზე ეფექტური და, შესაბამისად, სასურველია - ერთდროული გადანერგვა. ამ შემთხვევაში, პაციენტს ნაჩვენებია მხოლოდ ერთი ქირურგიული ოპერაცია, რომელსაც სხეული ბევრად უფრო ადვილად მოითმენს.
კუჭქვეშა ჯირკვალი არ არის გადანერგილი თავის "მშობლიურ ადგილზე" (პოსტოპერაციული სიკვდილიანობის მაღალი რისკი), არამედ მუცლის ღრუსში, რომელიც დაკავშირებულია ილიაკურ, სპლენურ ან ღვიძლის გემებთან. გადანერგვის დროს, პანკრეასი, თირკმლის მსგავსად, გადანერგილი ხდება iliac fossa- ში, და ქირურგი სისტემატურად აკავშირებს პანკრეასის ვენებს, არტერიებსა და ექსკრეატორულ სადინარს.
ნებისმიერი ორგანოს გადანერგვის ოპერაციის შემდეგ, პანკრეასის ჩათვლით, პაციენტს დასჭირდება იმუნოსუპრესული თერაპია. ისრაელის ექიმებმა შეიმუშავეს სქემა რამდენიმე წამლის გამოყენების მიზნით, მოქმედების სხვადასხვა მექანიზმით, რაც მნიშვნელოვნად ზრდის თერაპიის ეფექტურობას და ზრდის ორგანოთა ჩაქრობის შანსებს.
სიმპტომები და დიაგნოზი
პოლიკისტოზის დროს ბავშვთა ფორმით, მორეციდივე პიელონეფრიტი იწყება ძალიან ადრეული ასაკიდან. ჰემატურია, პროტეინურია და ლეიკოციტურია, რომლებიც საერთოა თირკმელების დაავადებების დროს, ჩნდება - სისხლში, ცილაში და შარდში სისხლის თეთრი უჯრედების ამაღლებულ დონეზე. ვინაიდან თირკმელები არ უმკლავდებიან მათ ფუნქციებს, ვითარდება ჰიპოიზოსტენურია, შარდის სპეციფიური სიმძიმის დაქვეითება. მალე არტერიული ჰიპერტენზია უერთდება.
დაავადების მოზრდილ ფორმაში სიმპტომები შეიძლება ნებისმიერ დროს მოხდეს, მაგრამ 45-70 წლის ასაკის ადამიანი ითვლება მთავარ რისკ ჯგუფად. სიმპტომები მრავალფეროვანია, ისინი ადვილად იბნევიან სხვა დაავადებების სიმპტომებთან. წინასწარი დიაგნოზი კეთდება ჩამოთვლილი რამდენიმე ფაქტორის საფუძველზე.
- თირკმლის ზომა გაიზარდა. ხშირად, კისტოზის გამო, თირკმელი იმდენად იზრდება, რომ ადვილად ვლინდება პალპაციით.
- ჰიპერტენზია თირკმლის ფუნქციის დარღვევით, ორგანიზმიდან სითხის გამოდევნა გაუარესდება, რაც იწვევს არტერიული წნევის, თავის ტკივილის და ზოგადი უკმარისობის მატებას.
- ზურგის ტკივილი. პაციენტი გრძნობს უბიძგოს პერიოდულ ტკივილს თავში და გვერდში.
- ჰემატურია შარდში სისხლის რაოდენობა შეიძლება განსხვავებული იყოს, მაგრამ თუ მისი დიდი ნაწილია, აუცილებელია სასწრაფო ჰოსპიტალიზაცია და ქირურგიული ჩარევა.
- ექსკრეციული სისტემის ანთებითი დაავადებები. ზოგჯერ თირკმლის კისტები ადიდებული, რის გამოც მიკროსკოპული ჭრილობები დატოვა. თუ ინფექცია ჭრილობებში შედის, ის სწრაფად მოძრაობს ზემოთ და მოქმედებს მთელ სისტემაზე.
- ზოგადი სისუსტე. სისხლში საშარდე მარილების კონცენტრაციის გაზრდის გამო, იწყება ზოგადი ინტოქსიკაცია და სხვა სისტემების დისფუნქცია. პაციენტი გრძნობს სისუსტე, გულისრევა, მადის დაქვეითება, ზოგჯერ ქავილი კანი. შესაძლებელია საჭმლის მომნელებელი დარღვევები - დიარეა, ყაბზობა.
- სწრაფი შარდვა. შარდის რაოდენობა და შარდის რაოდენობა იზრდება, მაშინ, როდესაც კონკრეტული სიმძიმის ვარდნის გამო, შარდი ხშირად მსუბუქდება, "განზავებულია".
პოლიკისტოზური დაავადება ადვილად დიაგნოზირებულია საშვილოსნოში, გესტაციის დაახლოებით 30 კვირის შემდეგ. თუ განმცხადებელმა ადრე არ გამოავლინა ანომალიები თირკმელების განვითარებაში, ტარდება ყოვლისმომცველი გამოკვლევა.
- მემკვიდრეობითი ფაქტორების ანალიზი. პაციენტს ეკითხებიან ოჯახის ისტორიის, ოჯახში პოლიკისტოზური დაავადების შემთხვევების შესახებ.
- შარდვა ზოგადი ანალიზი ხელს უწყობს ანთებითი პროცესების იდენტიფიცირებას, გვიჩვენებს თირკმელებში სისხლისა და ცილის შემცველობას.
- თირკმელების ექოსკოპია. ეს ხელს უწყობს იმის გარკვევას, არის თუ არა ეს დაავადება პოლიკისტოლოგიური ან ცალკეული კისტა, და ზუსტი დიაგნოზის გაკეთება.
- მენჯის ორგანოების ულტრაბგერა. პოლიკისტოლოგიური დაავადებები გავლენას ახდენს მიმდებარე ორგანოებზე: ღვიძლში, ქალებში საკვერცხეები, პანკრეასის. ისინი ასევე ქმნიან კისტებს.
- ანგიოგრაფია. ამ მეთოდით, კონტრასტული ხსნარი შეჰყავთ სისხლში, გადაღებულია დაზარალებული ორგანოს რამდენიმე სურათი.
- მაგნიტურ-რეზონანსული გამოსახულება. თანამედროვე კვლევის მეთოდი, რომელიც საშუალებას გაძლევთ მიიღოთ სამგანზომილებიანი სურათი შინაგანი ორგანოების ტიპების შესახებ.
- ელექტროკარდიოგრაფი თირკმელების დაავადებების უმრავლესობაში, პაციენტები განიცდიან მაღალი წნევის გამო. ელექტროკარდიოგრაფი საშუალებას გაძლევთ შეაფასოთ გულის მუშაობა.
ქირურგიის მითითებები და უკუჩვენებები
ყველაზე ხშირად, პანკრეასის გადანერგვა ინიშნება 1 და 2 ტიპის შაქრიანი დიაბეტისთვის, რომელსაც თან ახლავს ისეთი პათოლოგიური პირობების განვითარება, როგორიცაა:
- დეკომპენსირებული დიაბეტი
- რეტინოპათია, რომელიც მხედველობის დაქვეითებას იწვევს,
- თირკმლის უკმარისობა,
- ცნს-ის დაზიანება
- ენდოკრინული მძიმე დარღვევები,
- დიდი გემების კედლების დაზიანება.
ტრანსპლანტაცია შეიძლება ასევე დაინიშნოს მეორადი დიაბეტის დროს, რომელიც ვითარდება შემდეგი დაავადებებით:
- მძიმე პანკრეატიტი, რომელსაც თან ახლავს ორგანოს ქსოვილების ნეკროზი,
- პანკრეასის კიბო
- ინსულინის წინააღმდეგობა გამოწვეული კუშინგის დაავადებით, გესტაციური დიაბეტით და აკრომეგალიით,
- ჰემოქრომატოზი.

ყველაზე ხშირად, პანკრეასის გადანერგვა ინიშნება ტიპის 1 ან ტიპი 2 დიაბეტისთვის.

შაქრიანი დიაბეტის დროს, რომელსაც თან ახლავს ცენტრალური ნერვული სისტემის დაზიანება, ექიმები ატარებენ ოპერაციას პანკრეასის გადანერგვის მიზნით.

პანკრეასის კიბო მოითხოვს გადანერგვას.

სხეულის ინსულინის წინააღმდეგობა არის პანკრეასის გადანერგვის ნიშანი.




იშვიათ შემთხვევებში, ტრანსპლანტაცია ინიშნება დაავადებულთათვის, რაც იწვევს პანკრეასის სტრუქტურის ცვლილებებს. ეს მოიცავს:
- ჯირკვლის მრავალჯერადი დაზიანება კეთილთვისებიანი ნეოპლაზმით,
- პანკრეასის ფართო ნეკროზი,
- suppuration, ხელი შეუწყოს პანკრეასის ფუნქციების დარღვევას და სტანდარტული თერაპიისათვის არ ექვემდებარება.
ამ შემთხვევებში ტრანსპლანტაცია ძალიან იშვიათია, რადგან ფინანსური და ტექნიკური სირთულეების გამო გვხვდება ცხედრის დონორის ძებნა და ოპერაციის შემდგომი პერიოდის მართვა.
პანკრეასის გადანერგვა არ ხორციელდება:
- გულის კორონარული დაავადების ტერმინალურ ეტაპზე,
- დიდი არტერიების მძიმე ათეროსკლეროზით,
- კარდიომიოპათიით, რაც ხელს უწყობს სისხლის მიმოქცევის დარღვევას,
- შინაგანი ორგანოების ქსოვილებში შეუქცევადი ცვლილებებით, რომლებიც განვითარდა დიაბეტის ფონზე,
- ფსიქიური აშლილობებით
- აივ ინფექციით
- ალკოჰოლიზმით,
- ნარკომანიისათვის
- ონკოლოგიური დაავადებებით.

დიდი არტერიების მძიმე ათეროსკლეროზი უკუჩვენებაა პანკრეასის გადანერგვის ოპერაციისთვის.

პანკრეასის გადანერგვა არ ხორციელდება გულის კორონარული დაავადებების დროს.

ალკოჰოლიზმით დაავადებულ ადამიანებს არ აქვთ პანკრეასის გადანერგვის ოპერაცია.

პანკრეასის გადანერგვის უკუჩვენებები მოიცავს პაციენტის ფსიქიკურ დარღვევებს.

აივ ინფექციის შემთხვევაში, პანკრეასის გადანერგვა აკრძალულია.




 ul
ul
ქირურგიული ჩარევის ტიპი შეირჩევა პაციენტის გამოკვლევის დროს მიღებული მონაცემების შეფასების შემდეგ. არჩევანი დამოკიდებულია ჯირკვლის ქსოვილების დაზიანების ხარისხზე და ადრესატის სხეულის ზოგად მდგომარეობაზე. ოპერაციის ხანგრძლივობა განისაზღვრება მისი სირთულის მიხედვით, ყველაზე ხშირად ხორციელდება შემდეგი ჩარევები:
- მთელი ორგანოს გადანერგვა
- პანკრეასის კუდის ან სხეულის გადანერგვა,
- ჯირკვლის და თორმეტგოჯა ნაწლავის გადანერგვა,
- კუნძულების უჯრედების ინტრავენური შეყვანა.
ეს ეტაპი მიზნად ისახავს მკურნალობის გეგმის შედგენას და ქირურგიის დროს და გაჯანსაღების ადრეულ პერიოდში გაუთვალისწინებელი სირთულეების თავიდან ასაცილებლად. ამ ეტაპზე დაადგინეთ ჩვენებები და უკუჩვენებები, გადახედეთ თერაპიულ რეჟიმს, ჩაატარეთ გამოკვლევა და მოძებნეთ დონორი ორგანო.

ეს უკანასკნელი მომზადების ყველაზე რთულ ნაწილს წარმოადგენს, დონორის ჩხრეკას შეიძლება რამდენიმე წელი დასჭირდეს. საჭიროების შემთხვევაში, კომბინირებული გადანერგვა, ეს პერიოდი წელიწადში გრძელდება. ორგანოს აღმოჩენის შემდეგ, მიმღები გადის შემდეგ დიაგნოსტიკურ პროცედურებს:
- მუცლის ღრუს ექოსკოპია. იგი გამოიყენება თირკმელების, ღვიძლისა და თორმეტგოჯა ნაწლავის მდგომარეობის შესაფასებლად.
- ვიწრო სპეციალისტების კონსულტაციები. ოპერაციისთვის უკუჩვენებების დასადგენად აუცილებელია შინაგანი ორგანოების დაქვეითებული ფუნქციონირება.
- ანესთეზიოლოგის კონსულტაცია. საშუალებას გაძლევთ განსაზღვროთ, აქვს თუ არა პაციენტს ანესთეზიაზე უარყოფითი რეაქციები.
- მუცლის PET კომპიუტერული ტომოგრაფია. ხელს უწყობს პანკრეასის კიბოში სიმსივნის მეორეხარისხოვანი ფოკუსების გამოვლენას.
- კომპიუტერული ენტეროკონოგრაფია. თან ახლავს გასტროენტეროლოგის კონსულტაცია.
- გულის შესწავლა. საფუძვლიანი გამოკვლევა დაგეხმარებათ იმის გარკვევაში, რამდენად არის პაციენტი მზად ორგანოს გადანერგვისთვის. მიზანშეწონილია გაიაროს რადიოიზოტოპური სკანირება და გულის დიდი გემების ანგიოგრაფია.
გადანერგვის წინ პაციენტის გამოკვლევის გეგმა მოიცავს:
- კლინიკური სისხლისა და შარდის ტესტები,
- სისხლის ტესტები ლატენტური ინფექციების შესახებ,
- სისხლისა და შარდის ბიოქიმიური ტესტები,
- ქსოვილის თავსებადობის ტესტები,
- სიმსივნის მარკერების ანალიზი.
 ul
ul
როგორ ხდება პანკრეასის გადანერგვა
პანკრეასის გადანერგვა ხდება რამდენიმე ეტაპზე:
- დონორის მასალის მიღება.
- საუბარი პაციენტთან. პირს უნდა ეცნობოს ოპერაციის შემდეგ საშიში გართულებების არსებობის შესახებ. ოპერაციაზე უარის თქმა შეიძლება მძიმე თანმდევი დაავადებების გამწვავებასთან ერთად.
- ანესთეზია ოპერაცია ხორციელდება ზოგადი ანესთეზიის ქვეშ და გრძელდება დაახლოებით 5 საათის განმავლობაში.
- ჭრილობის წარმოქმნა წინა მუცლის კედლის ცენტრალურ ნაწილში.
- დონორის მასალის განთავსება მუცლის ღრუში. გადანერგილი ჯირკვალი მდებარეობს ბუშტის მარჯვნივ.
- სისხლძარღვთა სტეპინგი. ამ ეტაპზე სირთულე გამოწვეულია ჯირკვლის მაღალი მგრძნობელობით. საკუთარი ორგანოს მოცილება ყოველთვის არ ხდება, ქსოვილების განადგურების მიუხედავად, იგი აგრძელებს მონაწილეობას მეტაბოლურ პროცესებში.
- ქსოვილის ნაკერი.
- დრენაჟის დამონტაჟება. როდესაც ნაკერების გაკეთება ხდება, ექიმები ტოვებენ ხვრელს, რომელშიც მილის ჩასმა უნდა მოხდეს ექსუდატის გადინების მიზნით.

ოპერაციის დროს ქირურგი გარკვეული ტექნიკური მახასიათებლების წინაშეა. ყველაზე ხშირად ეს ეხება იმ შემთხვევებს, როდესაც პაციენტს სასწრაფო ჩარევა სჭირდება. ჯირკვლის გადანერგვა ხდება ახალგაზრდებისგან, რომლებსაც აქვთ ტვინის სიკვდილი. თავის ტვინის ფუნქციების შეწყვეტის დროს ადამიანი უნდა იყოს სრულიად ჯანმრთელი. დონორი არ უნდა ჰყავდეს:
- ileal არტერიის ათეროსკლეროზი,
- მუცლის ინფექციები
- პანკრეასის დაზიანება ან ანთება,
- დიაბეტი.
მასალის მიღების დროს, ღვიძლი და თორმეტგოჯა ნაწლავი ამოღებულია. ქსოვილის შესანარჩუნებლად გამოიყენება სპეციალური ხსნარი. ორგანოები გადანერგვისთვის შესაფერისია 30 საათის განმავლობაში. პანკრეასის და თირკმელების გადანერგვისას იზრდება ოპერაციის ეფექტურობა. თუმცა, ეს ზრდის დროსა და ფულს.
გადანერგვა უნდა დაიგეგმოს, წინააღმდეგ შემთხვევაში შეუძლებელი იქნება მომზადების ყველა ეტაპის გავლა.
დღის განმავლობაში პანკრეასის გადანერგვის შემდეგ, პაციენტი ინტენსიური თერაპიის განყოფილებაშია. ამ პერიოდის განმავლობაში საკვებისა და სითხის გამოყენება აკრძალულია. სუფთა წყლის დალევა ნებადართულია ოპერაციიდან 24 საათის შემდეგ. 3 დღის შემდეგ, დიეტურ პროდუქტებში შეყვანა ნებადართულია. ორგანო თითქმის მაშინვე იწყებს ფუნქციონირებას. სრულ აღდგენას მინიმუმ 2 თვე სჭირდება.
პანკრეასის ოპერაციის შემდეგ კვება: რა არის შესაძლებელი და რა მკაცრად აკრძალულია ექიმების მიერ.
იმუნოსუპრესიული თერაპია ხელს უშლის გადანერგვის ქსოვილების უარყოფას, ზრდის მათი ნორმალური ჩაქრობის შანსებს. მკურნალობის რეჟიმი მოიცავს:
- აზათიოპრინი. პრეპარატი თრგუნავს T- ლიმფოციტების მოქმედებას.
- ციკლოფოსფამიდი. ამცირებს ორგანიზმის იმუნორეაქტიურობას, განსაკუთრებით ეფექტურია უჯრედების სწრაფად გამიჯვნის წინააღმდეგ.
- პრედნიზონი. ჰორმონალური აგენტი აქვს იმუნოსუპრესორული და ანთების საწინააღმდეგო მოქმედებას. ოპერაციის დასრულებიდან პირველ დღეებში უარის თქმის თავიდან ასაცილებლად, იგი ინიშნება მაქსიმალურ დოზებში, ხოლო შემდგომში შენარჩუნების დოზებში.
- რაპამიცინი პრეპარატი ამცირებს იმუნური სისტემის რეაქტიულობას, აფერხებს ციტოკინების სინთეზს.
- ანტი-ლიმფოციტური შრატი. იგი ინერგება, როდესაც უარის თქმის პირველი ნიშნები გამოჩნდება. იგი გამოიყენება სხვა იმუნოსუპრესორებთან ერთად.
- მონოკლონური ანტისხეულები T- ლიმფოციტების საწინააღმდეგოდ.
 ul
ul
ნებისმიერი ქირურგიული ჩარევის მსგავსად, პანკრეასის გადანერგვას აქვს ისეთი გართულებების განვითარების რისკი, როგორიცაა:
- მუცლის ქსოვილების ინფექცია.
- ანთებითი ექსუდატის დაგროვება გადანერგილი ორგანოს მახლობლად.
- პოსტოპერაციული მასიური სისხლდენა.
- პანკრეასის ნეკროზი.
- ჭრილობის ჩახშობა.
- გადანერგილი ჯირკვლის უარის თქმა. პაციენტების მაღალი სიკვდილობის მთავარი მიზეზი ორგანოთა გადანერგვის შემდეგ. ასეთი გართულების განვითარება აღინიშნება შარდში ამილაზის გამოვლენით. ბიოფსიის საშუალებით უარი თქვით უარის თქმის ნიშნებზე. გადანერგილი ორგანო იწყებს ზრდას, რაც ულტრაბგერის დროს შეინიშნება.
პანკრეასის გადანერგვის შემდეგ სიცოცხლის პროგნოზი
სტატისტიკის თანახმად, გარდაცვლილი დონორის მხრიდან პანკრეასის გადანერგვა ყოველთვის არ არის ეფექტური. ოპერაციიდან 2 წელზე მეტი ხნის განმავლობაში, პაციენტების დაახლოებით 50% ცხოვრობს. ოპერაციის შედეგზე გავლენას ახდენს:
- დონორი მასალის ფუნქციონალური მდგომარეობა,
- დონორის ასაკი და ჯანმრთელობის მდგომარეობა ტვინის სიკვდილის დროს,
- დონორისა და მიმღები ქსოვილების თავსებადობა,
- პაციენტის ჰემოდინამიკური პარამეტრები: არტერიული წნევა, გულისცემა, დიურეზი, შრატში ფრიტინის დონე.
პანკრეასის გადანერგვის ოპერაცია პირველად ნიჟნი ნოვგოროდში ჩატარდა
პანკრეასის ქირურგია
ჯირკვლის ნაწილების გადანერგვა ცოცხალი დონორებისგან ძალიან იშვიათია, მაგრამ ოპერაციებს აქვთ უფრო ხელსაყრელი პროგნოზი. საშუალო 2 წლიანი გადარჩენის მაჩვენებელი 70% -ს შეადგენს, პაციენტების 40% ინტერვენციის შემდეგ 10 წელზე მეტი ხნის განმავლობაში ცხოვრობს.
ირინა, 20 წლის, მოსკოვი: ”ბავშვობიდან ვოცნებობდი დიაბეტისგან განკურნებაზე, ინსულინის გაუთავებელ ინექციებზე ჩარევა ნორმალურ ცხოვრებაში. რამდენჯერმე გავიგე პანკრეასის გადანერგვის შესაძლებლობა, მაგრამ ოპერაციისთვის სახსრების დაგროვება შეუძლებელი იყო, გარდა ამისა, მე ვიცოდი დონორის პოვნაში სირთულეების შესახებ. ექიმებმა მირჩიეს, რომ გამეკეთებინა პანკრეასის გადანერგვა დედადან. ოპერაციიდან რამოდენიმე საათის შემდეგ, სისხლში შაქარი ნორმალურად დაბრუნდა, 4 თვეა ინექციების გარეშე ვცხოვრობ. ”
სერგეი, 70 წლის, მოსკოვი, ქირურგი: ”პანკრეასის გადანერგვის ოპერაციები ინიშნება მათთვის, ვისაც მკურნალობის ტრადიციული მეთოდები არ ეხმარება. თითოეული პაციენტისთვის აიხსნება, რომ ინსულინის ინექციები უფრო უსაფრთხოა, ვიდრე ორგანოთა გადანერგვა. ადამიანმა უნდა იცოდეს, რომ ოპერაციის შემდეგ დონორის ქსოვილების ჩამოსხმის რთული პერიოდი მოდის, ამის გამო აუცილებელია იმუნოსუპრესანტების გამოყენება, რომლებიც ხელს უშლიან ორგანოთა უარყოფას. აუცილებელია წამლების მიღება, რომლებიც უარყოფითად მოქმედებენ მთელ სხეულზე სიცოცხლის განმავლობაში. ”
რა ღირს პანკრეასის გადანერგვა?
პანკრეასის გადანერგვის საფასური ინდივიდუალურად გამოითვლება და შეიძლება ეს დამოკიდებულია კლინიკის კლასზე და ექიმის კვალიფიკაციებზე. ზუსტი ფასი შეგიძლიათ გაიგოთ ექიმთან კონსულტაციის შემდეგ.
პანკრეასის გადანერგვის საშუალო ღირებულება 32,000 აშშ დოლარია.

რა ღირს ჰემანგიომის მკურნალობა?

როგორ განკურნოს ეპილეფსია: 3 ეფექტური მეთოდი