დიაბეტის დებიუტი რა არის ეს
შაქრიანი დიაბეტი (DM) არის სხვადასხვა ეტიოლოგიის მეტაბოლური დაავადებების ჯგუფი, რომელსაც ახასიათებს ქრონიკული ჰიპერგლიკემია აბსოლუტური ან ფარდობითი ინსულინის დეფიციტით.
დიაბეტის ყველაზე გავრცელებული ფორმებია ინსულინზეა დამოკიდებული (ISDM ტიპი 1) და ინსულინის დამოუკიდებელი (NIDDM, ტიპი 2). ბავშვობაში, ტიპი 1 დიაბეტი უპირატესად ვითარდება. ახასიათებს აუტოიმუნური პროცესით გამოწვეული აბსოლუტური ინსულინის დეფიციტი, რაც იწვევს პანკრეასის P- უჯრედების პროგრესირებულ, შერჩევით დაზიანებას.
ტიპი 1 დიაბეტი. დიაბეტის მანიფესტაციის ყველაზე მაღალი სიხშირე ხდება ზამთრის თვეებში, რაც ემთხვევა ვირუსული ინფექციების მაქსიმალურ შემთხვევებს. სიცოცხლის პირველ თვეებში დაავადება იშვიათია. მომავალში, არსებობს ინციდენტის ასაკთან დაკავშირებული ორი მწვერვალი - 5-7 წლის და 10-12 წლის ასაკში.
ბოლო წლების განმავლობაში, 0–5 წლის ბავშვებში აღინიშნა დაავადების უფრო მაღალი პრევალენტობის ტენდენცია.
ეტიოლოგია. ინ ტიპი 1 დიაბეტის განვითარების საფუძველია გენეტიკური მიდრეკილების ერთობლიობა და გარემო ფაქტორების გავლენა. მემკვიდრეობითი მიდრეკილება ასოცირდება იმუნორეაქტიურ გენებთან, რომლებიც აკონტროლებენ ორგანიზმში აუტოიმუნური პროცესების სხვადასხვა ნაწილებს. აუტოიმუნური პროცესის დასაწყებად საჭიროა გარემო ფაქტორების (ტრიგერის) წამოწყება ან პროვოცირება. P- უჯრედების განადგურების დაწყებაში ჩართული ფაქტორები მოიცავს:
- • წითურა, ყბაყურა, წითელა, ქათმის გოჭი, Coxsackie V4 ვირუსები, ციტომეგალოვირუსი, ენტეროვირუსები, როტავირუსები, ECHO და ა.შ.,
- • ცუდი კვება (ადრეული ხელოვნური და შერეული საკვების მიღება, საკვების ჭამა, რომელიც შეიცავს ცხიმებისა და ნახშირწყლების ჭარბი რაოდენობით),
- • ტოქსინების ზემოქმედება.
დიაბეტის მანიფესტაციისკენ მიმავალი იმუნოლოგიური პროცესი იწყება დაავადების კლინიკური სიმპტომების დაწყებამდე წლებამდე. პრედიაბეტური პერიოდის განმავლობაში, სისხლში შეიძლება გამოვლინდეს კუნთების და ინსულინის ან კუნძულების უჯრედებში მდებარე ცილების სხვადასხვა აუტოანთრომების მომატებული ტიტრები.
პათოგენეზი. დაავადების განვითარებაში ექვსი ეტაპი გამოირჩევა.
ეტაპი I - გენეტიკური მიდრეკილება, რომელიც დაკავშირებულია HLA- სთან (რეალიზებულია გენეტიკურად იდენტური ტყუპების ნახევარზე ნაკლებ და და-ძმების 2-5% -ში),
II ეტაპი - ზემოქმედება იმ ფაქტორზე, რომელიც აუტოიმუნური ინსულინის პროვოცირებას ახდენს,
ეტაპი III - ქრონიკული აუტოიმუნური ინსულინი,
IV ეტაპი - P- უჯრედების ნაწილობრივი განადგურება, გლუკოზის მიღებისთვის ინსულინის სეკრეციის შემცირება დაცული ბაზალური გლიკემიით (ცარიელ კუჭზე),
ეტაპი V - დაავადებათა კლინიკური გამოვლინება, რომელშიც შენარჩუნებულია ინსულინის ნარჩენი სეკრეცია, ის ვითარდება P- უჯრედების 80-90% -ის გარდაცვალების შემდეგ,
VI ეტაპი - P- უჯრედების სრული განადგურება, ინსულინის აბსოლუტური დეფიციტი.
ვირუსების მიერ P- უჯრედების დაზიანების მექანიზმის საფუძველია:
- • ვირუსების მიერ P- უჯრედების პირდაპირი განადგურება (ლიზაცია),
- • მოლეკულური მიმიკა, რომლის დროსაც იმუნური პასუხი, რომელიც მიმართულია ვირუსული ჰიპერტენზიისკენ, მსგავსი P- უჯრედების საკუთარი ჰიპერტენზიის მიმართ, აზიანებს კუნძულის უჯრედს,
- • P- უჯრედის ფუნქციონირებისა და მეტაბოლიზმის დარღვევა, რის შედეგადაც მის ზედაპირზე გამოხატულია პათოლოგიური AH, რაც იწვევს აუტოიმუნური რეაქციის დაწყებას,
- • ვირუსის ურთიერთქმედება იმუნურ სისტემასთან.
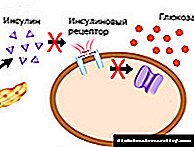
ინსულინი - მთავარი ჰორმონი, რომელიც არეგულირებს მეტაბოლიზმს
სხეულში. ინსულინის მოქმედების სამიზნე ორგანოებია ღვიძლის, კუნთების და ძვლის ქსოვილები.
ინსულინის დეფიციტით, გლუკოზის ტრანსპორტირება ხდება სამიზნე ორგანოების უჯრედებში, იზრდება ცილებიდან და ცხიმებიდან გლუკოზის წარმოქმნა. ამ პროცესების შედეგად, სისხლში გლუკოზის დონე იზრდება. ჰიპერგლიკემია იწვევს გლუკოზურიას, რადგან დიდი რაოდენობით გლუკოზა შეუძლებელია თირკმელებში გადანაწილების გზით. შარდში გლუკოზის არსებობა ზრდის შარდის შედარებით სიმკვრივეს და იწვევს პოლიურიას (ხშირი და პროფუზული შარდვა). წყალთან ერთად, სხეული კარგავს ელექტროლიტს, კალიუმს, მაგნიუმს, ნატრიუმს, ფოსფორს. სისხლის მოცულობის შემცირება იწვევს პოლიდიპსიის (წყურვილის) განვითარებას.
ნახშირწყლების ცხიმებად გადაქცევის შედეგად, ცილების სინთეზის დაქვეითება და ცხიმოვანი მჟავების ცხიმოვანი მჟავების მობილიზების გაზრდა, პაციენტის სხეულის წონა მცირდება და ვლინდება პოლიფაგია (მადის გადაჭარბება).
ინსულინის დეფიციტი იწვევს ცხიმის მეტაბოლიზმის მნიშვნელოვან გაუფასურებას: მცირდება ცხიმის სინთეზი, გაუმჯობესებულია მისი დაშლა. ცხიმის მეტაბოლიზმის დაქვეითებული პროდუქტები (კეტონის სხეულები და ა.შ.) გროვდება სისხლში - მჟავა-ფუძე სახელმწიფო გადადის აციდოზისკენ.
დეჰიდრატაცია, ელექტროლიტების ძლიერი დარღვევა, აციდოზი იწვევს კომა განვითარებას დიაბეტის გვიან დიაგნოზში.
კლინიკური სურათი. შაქრიანი დიაბეტი ბავშვობაში ყველაზე ხშირად იწყება მწვავედ. პირველი სიმპტომების დაწყებიდან პერიოდის კომა დაწყებამდე პერიოდია 3-4 კვირიდან 2-3 თვემდე. პაციენტების მესამედში, დაავადების პირველ კლინიკურ გამოვლინებებს წარმოადგენს დიაბეტური კეტოაციდოზის ნიშნები.
დიაბეტისთვის დამახასიათებელია ეგრეთ წოდებული დიდი სიმპტომების ტრიადა: პოლიდიფსია, პოლიურია და წონის დაკლება.
პოლიდიფსია უფრო შესამჩნევი ხდება ღამით. პირის სიმშრალე იწვევს ბავშვს ღამის განმავლობაში რამდენჯერმე გაღვიძებას და წყლის დალევა. ჩვილები მოუთმენლად იჭერენ მკერდს ან ძუძუს წოვს, მოუსვენრად, წყნარად, ცოტახნით მშვიდად.
პოლიურია შაქრიანი დიაბეტით, არსებობს როგორც დღისით, ასევე ღამით. დღისით, არც თავად ბავშვები და არც მათი მშობლები ამას ყურადღებას არ აქცევენ. დიაბეტის პირველი შესამჩნევი სიმპტომი, როგორც წესი, არის ღამით პოლიურია. მძიმე პოლიურიის დროს, დღე და ღამით შარდის შეუკავებლობა ვითარდება.
ბავშვთა დიაბეტის დამახასიათებელი თვისებაა სხეულის წონის შემცირება გადაჭარბებული მადასთან ერთად. კეტოაციდოზის განვითარებით, პოლიფაგი შეიცვალა მადის დაქვეითებით, ჭამაზე უარის თქმის გამო.
დაავადების მუდმივი სიმპტომი, რომელიც ხშირად აღირიცხება უკვე დიაბეტის დიაბეტში, არის კანის ცვლილებები. კანი მშრალია, ფეხებზე და მხრებზე ძლიერი პილინგი აქვს. მშრალი სებორეა ხდება თავის სკალპზე. პირის ღრუს ლორწოვანი გარსი, როგორც წესი, არის წითელი წითელი, მშრალი, ენა არის ნათელი, მუქი ალუბლის ფერი ("ლორი"). ჩვეულებრივ, კანის ტურგორი მცირდება, განსაკუთრებით მძიმე დეჰიდრატაციით.
ნელა განვითარებული დაავადებით, ეგრეთ წოდებულ DM თანამგზავრებს მნიშვნელობა აქვთ - კანისა და ლორწოვანი გარსების მორეციდივე ინფექცია (გოგონებში პიოდერმია, მოხარშვა, შაშვი, სტომატიტი, ვულვიტი და ვულვოვაგინიტი).
პუბერტატულ გოგონებში დიაბეტის დებიუტი შეიძლება თან ახლდეს მენსტრუალური დარღვევები.
დიაბეტის თვისებები მცირეწლოვან ბავშვებში. ახალშობილებში ზოგჯერ აღინიშნება გარდამავალი (გარდამავალი) დიაბეტის სინდრომი, რომელიც სიცოცხლის პირველივე კვირებიდან იწყება, სპონტანური გამოჯანმრთელება ხდება რამდენიმე თვის შემდეგ. ის უფრო ხშირად გვხვდება სხეულის დაბალი წონის მქონე ბავშვებში და ახასიათებს ჰიპერგლიკემია და გლუკოზურია, რასაც იწვევს ზომიერი დეჰიდრატაცია, ზოგჯერ მეტაბოლური აციდოზი. პლაზმური ინსულინის დონე ნორმალურია.
მიმდინარე. შაქრიანი დიაბეტი ჩვეულებრივ მიმდინარეობს პროგრესირებადი კურსით. დაავადების ხანგრძლივობის მატებასთან ერთად, სხვადასხვა გართულებები ვითარდება.
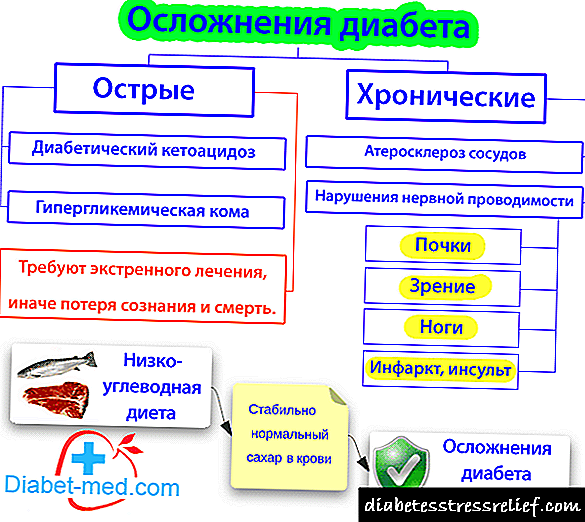
გართულებები შაქრიანი დიაბეტის გართულებები მოიცავს: სხვადასხვა მდებარეობის დიაბეტური ანგიოპათია (დიაბეტური რეტინოპათია, დიაბეტური ნეფროპათია, დიაბეტური ნეიროპათია და ა.შ.), ფიზიკური და სექსუალური განვითარების შეფერხება, დიაბეტური კატარული, ჰეპატოზი, დიაბეტური ქიროპათია (სახსრების მოძრაობის შეზღუდვა).
დიაბეტური რეტინოპათია - დიაბეტის ტიპიური სისხლძარღვთა გართულება. იგი პირველ ადგილს იკავებს ახალგაზრდებში მხედველობის და სიბრმავეთა დაქვეითების გამომწვევ მიზეზთა შორის. ინვალიდობა მხედველობითი უკმარისობის გამო აღინიშნება დიაბეტით დაავადებულთა 10% -ზე მეტს.
დაავადება წარმოადგენს ბადურის და სისხლძარღვების სპეციალურ დაზიანებას. რეტინოპათიის საწყისი ეტაპები შეიძლება არ განვითარდეს დიდი ხნის განმავლობაში (20 წლამდე). პროცესის მიმდინარეობა ასოცირდება დაავადების ხანგრძლივობას მეტაბოლური დარღვევების ცარიელი ანაზღაურებით, არტერიული წნევის მომატებით, გენეტიკური მიდრეკილებით.
დიაბეტური ნეფროპათია - პირველადი ქრონიკული პროცესი, რომელიც იწვევს პროგრესულ გლომერულოსკლეროზს, თირკმელების ქრონიკული უკმარისობის თანდათანობით განვითარებას.
კლინიკურად გამოხატული ნეფროპათიის ეტაპზე ყოველთვის წინ უსწრებს გარდამავალი ან მუდმივი მიკროლბუმინურია.
იმისთვის დიაბეტური ნეიროპათია დამახასიათებელია დისტალური ქვედა კიდურების სენსორული და საავტომობილო ნერვული ბოჭკოების დაზიანება. ნეიროპათიის ძირითადი გამოვლინებები ბავშვებში მოიცავს ტკივილს, პარესთეზიას, tendon რეფლექსების შემცირებას. ნაკლებად ხშირად აღინიშნება ტაქტილის, ტემპერატურის და ტკივილის მგრძნობელობის დარღვევა. შესაძლოა, ავტონომიური პოლინეიროპათიის განვითარება, რაც გამოიხატება საყლაპავის დისფუნქციით, გასტროპათიით, დიარეით, ყაბზობით.
ფიზიკური და სექსუალური განვითარების შეფერხება დაფიქსირდა, როდესაც დიაბეტი ხდება ადრეულ ასაკში და დაავადების ცუდი კომპენსაცია. ამ სიმპტომების უკიდურეს სიმძიმეს (ჯუჯა, მოზარდებში საშუალო სექსუალური მახასიათებლების არარსებობა, არაპროპორციული სიმსუქნე სახეზე და ზედა სხეულზე ცხიმის დეპონირებით, ჰეპტომეგალია) მორიაკის სინდრომი.
ლაბორატორიული დიაგნოსტიკა. დიაბეტის ლაბორატორიული ნიშნებია: 1) ჰიპერგლიკემია (ვენური სისხლის პლაზმაში გლუკოზის დონე დიაგნოზირებულია 11.1 მმოლ / ლ-ზე ზემოთ, ნორმალური სამარხვო პლაზმაში გლუკოზა არის 3.3-3.5 მმოლ / ლ), 2) სხვადასხვა გლუკოზურია სიმძიმე (შარდში ნორმალური გლუკოზა არ არის, გლუკოზურია ხდება, როდესაც სისხლში გლუკოზის დონე იზრდება 8,8 მმოლ / ლ-ზე).
ტიპი 1 დიაბეტის დიაგნოზის დასადასტურებლად დამაჯერებელი კრიტერიუმია P – უჯრედების (ICA, GADA, 1AA) და P- უჯრედების ცილა - გლუტამატ დეკარბოქსილაზა სისხლის შრატში.
ნახშირწყლების მეტაბოლიზმის დარღვევების დიაგნოზის ერთ-ერთი თანამედროვე მეთოდია გლიკოზილირებული ჰემოგლობინის შემცველობის დადგენა. ბავშვებში დიაბეტის დიაგნოზისთვის, ამ მაჩვენებელს უდიდესი მნიშვნელობა აქვს. გარდა ამისა, ეს მეთოდი გამოიყენება ნახშირწყლების მეტაბოლიზმის კომპენსაციის დონის შესაფასებლად იმ პაციენტებში, რომლებსაც დიაბეტი მკურნალობენ.
კეტოზით, ჰიპერკეტონემია, კეტონურია აღინიშნება (ბავშვებში, კეტონურია შეიძლება შეინიშნოს ინფექციური დაავადებებით, რომლებიც გვხვდება მაღალი ტემპერატურა, შიმშილით, განსაკუთრებით მცირეწლოვან ბავშვებში).
დაავადების წინასწარ მანიფესტაციური სტადიების დიაგნოზისთვის გამოიყენება სტანდარტული გლუკოზის ტოლერანტობის ტესტი. გლუკოზის ტოლერანტობა გაუფასურებულია, თუ მისი დონე მთლიანი კაპილარული სისხლში 2 საათის შემდეგ გლუკოზის ზემოქმედების დატვირთვის შემდეგ (1.75 გ / კგ სხეულის წონაში) არის 7.8–11.1 მმოლ / ლ. ამ შემთხვევაში, დიაბეტის დიაგნოზის დასმა შეიძლება დადასტურდეს სისხლის შრატში აუტოანტისხეულების გამოვლენით.
სისხლის შრატში C- პეპტიდის განსაზღვრა შესაძლებელს ხდის P- უჯრედების ფუნქციური მდგომარეობის შეფასებას დიაბეტის განვითარების მაღალი რისკის მქონე პირებში, ასევე, დიპლომატიური ტიპის დიაგნოზში 1 და 2 ტიპის დიაბეტის დროს. ჯანმრთელ პირებში C- პეპტიდის ბაზალური სეკრეციაა 0.28-1.32 გვ / მლ. დიაბეტით
ტიპი 1, მისი შინაარსი მცირდება ან არ არის განსაზღვრული. გლუკოზასთან, გლუკაგონთან ან სუსტალასთან (მასში შემავალი საკვები ნაზავი, რომელსაც აქვს დიდი შემცველობა სიმინდის სახამებლისა და საქაროზით) სტიმულირების შემდეგ, C- პეპტიდის კონცენტრაცია პაციენტებში, რომლებსაც აქვთ ტიპი 1 დიაბეტი, არ იზრდება, ჯანმრთელ პაციენტებში ეს მნიშვნელოვნად იზრდება.
მკურნალობა. ახლად დიაგნოზირებული შაქრიანი დიაბეტის მქონე პაციენტები ჰოსპიტალიზაციას ექვემდებარებიან. შემდგომი მკურნალობა ხორციელდება ამბულატორიულ საფუძველზე.
მკურნალობის მთავარი მიზანია დიაბეტური პროცესისთვის სტაბილური კომპენსაციის მიღწევა და შენარჩუნება. ეს შესაძლებელია მხოლოდ იმ ზომების გამოყენებისას, რომელიც მოიცავს: დიეტის დაცვა, ინსულინთერაპია, პაციენტის სწავლება თვითკონტროლის ჩატარება, დოზირებული ფიზიკური დატვირთვა, გართულებების პრევენცია და მკურნალობა, დაავადების ფსიქოლოგიური ადაპტაცია.
დიეტა, სიცოცხლის ხანგრძლივობის თერაპიის გათვალისწინებით, უნდა იყოს ფიზიოლოგიური და დაბალანსებული ცილებში, ცხიმებსა და ნახშირწყლებში, ბავშვის ნორმალური ფიზიკური განვითარების უზრუნველსაყოფად.
დიაბეტისთვის დიეტის მახასიათებელია პროდუქტების შეზღუდვა, რომლებიც შეიცავს დიდი რაოდენობით სწრაფად ათვისებულ ნახშირწყლებს და ცხოველების ცხიმების პროპორციის შემცირება (ცხრილი 99).
ყოველდღიური დიეტის დროს კვების ოპტიმალური შემცველობა უნდა იყოს 55% ნახშირწყლები, 30% ცხიმი, 15% ცილა. პაციენტს რეკომენდებულია დღეში 6 კვება: სამი ძირითადი კვება (საუზმე, ლანჩი და ვახშამი საკვები შაქრის ღირებულების 25% -ზე) და სამი დამატებითი (მეორე საუზმე და შუადღის საუზმე 10% -ით, მეორე ვახშამი - შაქრის ღირებულების 5%).
შეზღუდულია საკვები პროდუქტები ადვილად საჭმლის მომნელებელი ნახშირწყლებით (შაქარი, თაფლი, ტკბილეული, ხორბლის ფქვილი, მაკარონი, სემოლინა, ბრინჯის მარცვლეული, სახამებელი, ყურძენი, ბანანი, ხურმა). ისინი შეიცვალა დიდი რაოდენობით დიეტური ბოჭკოვანი პროდუქტით, რომლებიც შეანელებენ ნაწლავებში ზოგადი და დაბალი სიმკვრივის გლუკოზას და ლიპოპროტეინების შეწოვას (ჭვავის ფქვილი, წიწიბურა, ფეტვი, მარგალიტი ქერი, შვრიის ფაფა, კარტოფილი, კომბოსტო, სტაფილო, ჭარხალი, კიტრი, პომიდორი, ბადრიჯანი, zucchini და ა.შ.) rutabaga, წიწაკა).
საკვებ პროდუქტებში ნახშირწყლების შემცველობის გამოანგარიშების მიზნით, გამოიყენება "პურის ერთეულის" კონცეფცია. ერთი პურის ერთეული არის 12 გრ ნახშირწყლები, რომლებიც შეიცავს პროდუქტში. ეკვივალენტური პროდუქტის ჩანაცვლება მოცემულია ცხრილში. 11. ინსულინის 1.3 IU ჩვეულებრივ ინიშნება 1 პურის ერთეულში (12 გრ ნახშირწყლები სისხლში გლუკოზის დონის გაზრდას 2.8 მმოლ / ლ-ით).
ტაბ. 11.ნახშირწყლების შემცვლელი საკვები ეკვივალენტური
12 გრ ნახშირწყლების შემცველი პროდუქტის (ზ) რაოდენობა (1 ჩ. ერთეული)
ბავშვებში დიაბეტის განვითარების რისკის ფაქტორები
რისკ-ფაქტორების არსებობა ზრდის დიაბეტის განვითარების ალბათობას. ამ რისკის ფაქტორებში შედის:
- გენეტიკური მიდრეკილება (ოჯახში, სადაც მამა ავად არის, ბავშვის დაავადების რისკია დაახლოებით 6%, თუ დედა ავად არის -3.5%, თუ ორივე მშობელი ავადმყოფობს, ბავშვის რისკი 30% -ს შეადგენს),
- დიდი ხილი (4,5 კგ-ზე მეტი)
- იმუნური თავდაცვის დაქვეითება (როდესაც ბავშვი იმყოფება BHC ჯგუფში (ხშირად ავადმყოფი ბავშვები), ანუ განიცდის ხშირი ვირუსული ინფექციები, ნაადრევი ჩვილები და პატარები),
- ბავშვებში აუტოიმუნური დაავადების არსებობა,
- მეტაბოლური დარღვევა (სიმსუქნე), ჰიპოთირეოზი (ფარისებრი ჯირკვლის არასაკმარისი მოქმედება),
- sedentary ცხოვრების წესი - ვარჯიშის ნაკლებობა. უმოქმედობის გამო, ჭარბი წონა ჩნდება და, შედეგად, პანკრეასის დარღვევა ხდება.
ბოლო ორი წერტილი განმარტავს ბავშვებში ტიპი 2 დიაბეტის შემთხვევების ზრდას. საიდუმლო არ არის, რომ თანამედროვე მსოფლიოში სიმსუქნით მეტი ბავშვია. ამის მიზეზები ბევრია. ისინი თითქმის ყველასთვის ცნობილია და იმსახურებენ ცალკეული სტატიის საგანი.
დიაბეტის კლასიფიკაცია ბავშვებში
პედიატრიულ პაციენტებში დიაბეტოლოგები უმეტეს შემთხვევაში აქვთ დაავადებული ტიპის 1 შაქრიანი დიაბეტით (ინსულინდამოკიდებული), რაც განპირობებულია ინსულინის აბსოლუტურ დეფიციტზე.
ტიპი 1 შაქრიანი დიაბეტი ბავშვებში ჩვეულებრივ აქვს აუტოიმუნური ხასიათი, მას ახასიათებს აუტოანტისხეულების არსებობა, β- უჯრედების განადგურება, ძირითადი ჰისტოქსატურიან კომპლექსის გენებთან ასოცირება, HLA– ს სრული დამოკიდებულება, ინსულინთან დაკავშირებული სრული დამოკიდებულება, კეტოაციდოზისადმი მიდრეკილება და ა.შ. პათოგენეზი ასევე უფრო ხშირად რეგისტრირებულია არაევროპული რასის პირებში.

გარდა დომინანტური ტიპი 1 შაქრიანი დიაბეტი, დაავადების უფრო იშვიათი ფორმები გვხვდება ბავშვებში: შაქრიანი დიაბეტი ტიპი 2, გენეტიკური სინდრომებით ასოცირებული შაქრიანი დიაბეტი, MODY ტიპის შაქრიანი დიაბეტი.
ეტაპი 1 ტიპი 1 დიაბეტი
ეტაპი, რომლის დროსაც ხდება პანკრეასის უჯრედების განადგურება, მაგრამ დიაბეტის ნიშნები არ არსებობს, შეიძლება გაგრძელდეს რამდენიმე თვე ან თუნდაც წლები. რუტინული შემოწმების დროს, შესაძლოა, ბავშვი არ გამოავლინოს პათოლოგიები.
პრეკლინიკური შაქრიანი დიაბეტის დიაგნოზის დასმა შესაძლებელია მხოლოდ მაშინ, როდესაც გამოვლენილია ანტისხეულების ან უჯრედების აუტოიმუნური განადგურების გენეტიკური ნიშნები, რომლებიც ინსულინის სინთეზირდება.
როდესაც დაავადების განვითარების ტენდენცია გამოვლენილია, ბავშვებში გათვალისწინებულია და ნახშირწყლების მეტაბოლიზმის შესწავლა უფრო ხშირად ტარდება, ვიდრე სხვა ჯგუფებში. ასეთი ანტისხეულების ტიტრის იდენტიფიკაციას და შემდგომ მატებას აქვს დიაგნოსტიკური მნიშვნელობა:
- პანკრეასის კუნძულების უჯრედებამდე.
- დეკარბოქსილაზისა და ტიროზინის ფოსფატაზის გლუტამატისთვის.
- ინსულინის საკუთრების ავტომატური ორგანოები.
ამასთან, მხედველობაში მიიღება HLA და INS გენოტიპის გენეტიკური მარკერების გამოვლენა, აგრეთვე ინსულინის განთავისუფლების მაჩვენებლის შემცირება ინტრავენურად გლუკოზის ტოლერანტობის ტესტის საპასუხოდ.
პირველი ტიპის დიაბეტის დებიუტი ინსულინის დეფიციტით ხდება. შედეგად, გლუკოზა თითქმის არ შედის უჯრედებში, ხოლო მისი სისხლი შეიცავს ზედმეტ რაოდენობას. კუნთების ქსოვილი მოიხმარს ნაკლებ გლუკოზას, რაც იწვევს ცილის განადგურებას. ამ პროცესში წარმოქმნილი ამინომჟავები სისხლში შეიწოვება ღვიძლის მიერ და გამოიყენება გლუკოზის სინთეზისთვის.
ცხიმის დაშლა იწვევს სისხლში ცხიმოვანი მჟავების დონის მატებას და მათგან ღვიძლში ახალი ლიპიდური მოლეკულების და კეტონის ორგანოების წარმოქმნას. გლიკოგენის წარმოქმნა მცირდება, ხოლო მისი დაშლა გაუმჯობესებულია. ეს პროცესები ხსნის ტიპის 1 დიაბეტის კლინიკურ გამოვლინებებს.
იმისდა მიუხედავად, რომ ბავშვებში დიაბეტის დაწყება, როგორც წესი, მწვავე, მოულოდნელია, მას წინ უძღვის ლატენტური პერიოდი, რომელიც გრძელდება რამდენიმე წლამდე. ამ პერიოდის განმავლობაში, ვირუსული ინფექციის გავლენის ქვეშ, უსიამოვნოა კვება, სტრესი, იმუნური დარღვევები.
შემდეგ, ინსულინის წარმოება მცირდება, მაგრამ მისი ნარჩენი სინთეზის გამო, დიდი ხნის განმავლობაში, გლუკოზა ნარჩუნდება ნორმალურ ფარგლებში.
სამწუხაროა, მაგრამ ჩვენს პლანეტაზე ყველა მესამე ადამიანს, სავარაუდოდ, შეუძლია დიაბეტი საკუთარ თავში მოძებნოს. სტატისტიკის თანახმად, უფრო გავრცელებულია ტიპი 2 დიაბეტი, 1 ტიპის დიაბეტის მქონე პაციენტები არა უმეტეს 10% დიაბეტის დიაგნოზის მქონე პაციენტებს შორის.
დაავადების განვითარება თანდათანობით მიმდინარეობს, დიაბეტის ინსულინის დამოუკიდებელი და ინსულინდამოკიდებული საწყის ეტაპები მნიშვნელოვნად განსხვავდება, საბოლოო სტადიები თითქმის იგივეა. დაავადების სტადიის სწორი დიაგნოზი ხელს შეუწყობს სწორი მკურნალობის შერჩევას და დაავადების განვითარების შენელებას.
დიაბეტის ეს სახეობა ასოცირდება საკუთარი ინსულინის პანკრეასის არასაკმარის წარმოებასთან ან მის სრულ არარსებობასთან. T1DM ახალგაზრდების დაავადებაა, უფრო მეტიც, დაავადება ყოველწლიურად მატულობს, დიაბეტი კი ჩვილებში გვხვდება. დაავადების სწორად სამკურნალოდ, თქვენ უნდა შეისწავლოთ იგი და დეტალურად აღწეროთ ის.
XX საუკუნის ბოლოს შემოგვთავაზეს 1 ტიპის დიაბეტის განვითარების კონცეფცია, რომელიც მოიცავს დიაბეტის შემდეგ ეტაპებს:
- გენეტიკური მიდრეკილება
- პროვოკაცია
- იმუნოლოგიური აშლილობების აშკარა დარღვევები,
- ლატენტური დიაბეტი
- დივერსიული დიაბეტი
- სულ დიაბეტი.
გენეტიკური მიდრეკილების ეტაპი იწყება პირდაპირი მნიშვნელობით კონცეფციის პერიოდიდან. ემბრიონს შეუძლია მიიღოს გენი, რომლებიც ხელს უწყობენ ტიპი 1 დიაბეტის განვითარებას და იმ გენებს, რომლებიც ორგანიზმს დიაბეტისგან იცავს. ამ ეტაპზე, სავსებით შესაძლებელია გენების საშიში კომბინაციების დადგენა და მათი გადამზიდების რისკის დადგენა.
თქვენი გენეტიკური მიდრეკილება დიაბეტისთვის საშუალებას მოგცემთ დროულად მიიღოთ პრევენციული ზომები და შეამციროთ 1-ლი ტიპის დიაბეტის განვითარების რისკი.
აღნიშნულია, რომ ოჯახებში, სადაც მამა და დედა განიცდიან T1DM- ს დაავადებას, ბავშვი ვითარდება დიაბეტის სიმპტომები უფრო ადრეულ ასაკში, ვიდრე მას მშობლებმა დაუდგინეს, ის ფაქტობრივია 5 წლამდე ასაკის ბავშვებში, რომლებიც ხშირად ვლინდება T1DM- ით.
პროვოცირების ეტაპზე იწყება აუტოიმუნური პროცესი: პანკრეასის უჯრედები განადგურებულია საკუთარი იმუნური სისტემის საშუალებით. შემდეგი ფაქტორები შეიძლება გამოიწვიოს ეს საშიში პროცესი:
- ვირუსების შეტევა (წითურა, ჰერპესი, ყბაყურა და სხვ.),
- სტრესული სიტუაცია
- ქიმიური ზემოქმედება (ნარკოტიკები, ჰერბიციდები და სხვ.),
- შეიცავს კვებას.
იმუნოლოგიური დარღვევების განვითარების ეტაპზე იწყება პანკრეასის ბეტა უჯრედების დაზიანება, ერთი უჯრედები იღუპებიან. ირღვევა ინსულინის სეკრეციის ხასიათი: ჰორმონის pulsating "ჩაყრის" ნაცვლად, იგი წარმოიქმნება მუდმივად.
რისკის შემცველ პირებს ურჩევენ, რომ პერიოდულად გაიარონ ტესტები ამ ეტაპის დასადგენად:
- სპეციფიური ანტისხეულების ტესტები,
- გლუკოზის ტოლერანტობის ტესტი (ინტრავენური).
ლატენტურ ეტაპზე აუტოიმუნური პროცესი აჩქარებს, ბეტა უჯრედების სიკვდილი აჩქარებს. ინსულინის სეკრეცია შეუქცევად დაქვეითებულია. ამ ეტაპზე, ხშირად აღირიცხება პაციენტების პრეტენზია სისუსტეზე და სისუსტეზე, მუდმივი კონიუნქტივიტისა და მრავალი დუღილის შესახებ, აშკარა სიმპტომები არ აღინიშნება.
სამარხვო ნიმუშებში გლუკოზის დონე ნორმალური იქნება, მაგრამ გლუკოზის ტოლერანტობის „ვარჯიშის“ შედეგი გამოიწვევს ნორმალურ ჭარბ რაოდენობას.
ამ ეტაპზე C- პეპტიდებისთვის ანალიზი მიუთითებს ინსულინის ნარჩენი სეკრეციის არსებობაზე. კეტონის სხეულები გამოვლენილია შარდვის შედეგად.
T2DM– ით პაციენტის არსებობის გამორიცხვის მიზნით, საკმარისია გამოავლინოთ შემდეგი სიმპტომებიდან ერთ-ერთი:
- ქეთონურია
- წონის დაკლება
- მეტაბოლური სინდრომის ნაკლებობა.
პაციენტში მთლიანი დიაბეტის ეტაპზე, პანკრეასის ბეტა უჯრედები სრულად კარგავენ აქტივობას. ეს ეტაპი გრძელდება დიაბეტის სიცოცხლის ბოლომდე. მას ინსულინის მუდმივი ინექცია ჭირდება, თუ იგი შეწყვეტს ეგზოგენური ჰორმონის მიღებას, ის გარდაიცვლება დიაბეტური კომა.
ამ ეტაპზე ჩატარებული ტესტები აჩვენებს ინსულინის წარმოების სრულ ნაკლებობას.
სხვა კლასიფიკაციის თანახმად, ფაზები გამოირჩევა T1DM- ში:
- პრეკლინიკური დიაბეტი (პროდიაბეტი),
- SD– ს დებიუტი (მანიფესტაცია)
- არასრული რემისია ("თაფლობის თვე"),
- სიცოცხლის ხანგრძლივობის ეგზოგენური ინსულინი (ქრონიკული).
პრედიაბეტში შედის 1, 2, 3 და 4 სტადიები (გენეტიკური მიდრეკილება, პროვოცირება, იმუნოლოგიური დარღვევები, ლატენტური დიაბეტი). ეს ეტაპი გრძელია, ის შეიძლება გადაჭიმული იყოს რამდენიმე თვიდან რამდენიმე წლამდე.
”აშკარა დიაბეტის” ეტაპი (ეტაპი 5) მოიცავს სადებიუტო, არასრული რემისიის და ქრონიკული ფაზების ეტაპებს. "ტოტალური" ეტაპი ხასიათდება ქრონიკული ფაზით, დაავადების გამოხატული პროგრესირებადი ხასიათით.
შაქრიანი დიაბეტის თითოეული დონისთვის რეკომენდებულია გადაწყვეტილებების მიღება, რაც ექიმებს დაეხმარება პაციენტის მკურნალობის სწორად ორგანიზებაში. დიაბეტის შემთხვევაში, დაავადების დონის განმსაზღვრელი ნიშანი არის სისხლში შაქრის დონე.
დაავადების პირველ, ზომიერ ხარისხზე, სისხლში შაქარი არ აღემატება 7 მმოლ / ლ, სისხლის ტესტის სხვა ინდიკატორები ნორმალურია, გლუკოზა არ გვხვდება შარდში. დიაბეტით გამოწვეული ნებისმიერი გართულებები მთლიანად არ არსებობს. რბილი დიაბეტი სრულად ანაზღაურდება სპეციალური მედიკამენტების მიღებით და დიეტის დაცვით.
დაავადების განვითარების საშუალო (მეორე) ხარისხით, დიაბეტი ნაწილობრივ ანაზღაურდება შაქრის შემცირების წამლების ან ინსულინის გამოყენებით. კეტოზი იშვიათია, მისი ამოღება ადვილია სპეციალური დიეტისა და წამლის თერაპიის საშუალებით. გართულებები საკმაოდ გამოხატულია (თვალებში, თირკმელებში, სისხლძარღვებში), მაგრამ არ იწვევს ინვალიდობას.
დაავადების მესამე (მძიმე) ხარისხი დიეტურ მკურნალობას არ ექვემდებარება; საჭიროა ინსულინის ინექციები. სისხლში შაქარი აღწევს 14 მმოლ / ლ, გლუკოზა გვხვდება შარდში. გართულებები მიმდინარეობს, პაციენტს აქვს:
- გრძელვადიანი, ძნელია კეტოზის მკურნალობა,
- ჰიპოგლიკემია,
- პროლიფერაციული რეტინოპათია,
- ნეფროპათია, რომელიც იწვევს არტერიულ წნევას,
- ნეიროპათია, რომელიც ვლინდება კიდურების numbness.
გულ-სისხლძარღვთა გართულებების განვითარების ალბათობა - გულის შეტევა, ინსულტი დიდია.
დიაბეტით დაავადებული დაავადების ძალიან მძიმე (მეოთხე) ხარისხით, სისხლში შაქრის დონე უკიდურესად მაღალია, 25 მმოლ / ლ-მდე. შარდში განისაზღვრება გლუკოზა და ცილა. პაციენტის მდგომარეობა შეიძლება გამოსწორდეს მხოლოდ ეგზოგენური ინსულინის დანერგვით. პაციენტი ხშირად თავსდება კომაში, მის ფეხებზე წარმოქმნილი ტროფიკული წყლულები, განგრენა შესაძლებელია. დიაბეტის ამ ხარისხით ადამიანი ინვალიდი ხდება.
დიაბეტის დებიუტი ბავშვებში: დაავადების განვითარების თავისებურებები
დიაბეტის ყველა შემთხვევას შორის, დაავადების პირველი ტიპი 10% -მდეა. მასზე გამოსახული არიან ბავშვები, მოზარდები და ახალგაზრდები.
შაქრიანი დიაბეტით დაავადებულ 1 ტიპის მეტაბოლური პროცესების კომპენსაციის მისაღწევად საჭიროა ინსულინი, რათა თავიდან აიცილოს მძიმე გართულების - კეტოაციდოზური კომა. ამიტომ, დიაბეტის პირველ ტიპს ინსულინდამოკიდებულებას უწოდებენ.
ბოლო გამოკვლევების თანახმად, უჯრედების სიკვდილი, რომლებიც ინსულინს წარმოქმნიან შემთხვევების 95% -ში, აუტოიმუნურ რეაქციას იწვევს. ის ვითარდება თანდაყოლილი გენეტიკური დარღვევებით.
მეორე ვარიანტია იდიოპათიური შაქრიანი დიაბეტი, რომლის დროსაც არსებობს კეტოაციდოზისადმი მიდრეკილება, მაგრამ იმუნური სისტემა არ არის გაუფასურებული. მათ უფრო ხშირად აქვთ აფრიკის ან აზიის წარმოშობის ხალხი.
შაქრიანი დიაბეტი ვითარდება თანდათანობით, მის მიმდინარეობაში ფარული და აშკარა სტადიებია. ორგანიზმში მომხდარი ცვლილებების გათვალისწინებით, დაავადების ინსულინდამოკიდებული ვარიანტის განვითარების შემდეგი ეტაპები გამოირჩევა:
- გენეტიკური მიდრეკილება.
- პროვოცირების ფაქტორი: კოქსაკის ვირუსები, ციტომეგალოვირუსი, ჰერპესი, წითელა, წითურა, ყბაყურა.
- აუტოიმუნური რეაქციები: ლანგრანსის პანკრეასის კუნძულების ანტისხეულები, პროგრესირებადი ანთება - ინსულინი.
- ლატენტური შაქრიანი დიაბეტი: უზმოზე გლუკოზა ნორმალურ ფარგლებშია, გლუკოზის ტოლერანტობის ტესტი გამოვლენს ინსულინის სეკრეციის შემცირებას.
- აშკარა დიაბეტი: წყურვილი, მადის მომატება, გადაჭარბებული შარდვა და 1 ტიპის დიაბეტისთვის დამახასიათებელი სხვა სიმპტომები. ამ ეტაპზე ბეტა უჯრედების 90% განადგურებულია.
- ტერმინალური ეტაპი: ინსულინის დიდი დოზების საჭიროება, ანგიოპათიის ნიშნები და დიაბეტის გართულებების განვითარება.
ამრიგად, დიაგნოზის დასმისას, შაქრიანი დიაბეტის პრეკლინიკური ეტაპი შეესაბამება პროვოცირების ფაქტის მოქმედებას, მემკვიდრეობითი გენეტიკური ანომალიების ფონზე. იგი ასევე მოიცავს იმუნოლოგიური დარღვევების და ლატენტური (ლატენტური) შაქრიანი დიაბეტის განვითარებას.
დიაბეტის მკურნალობა ბავშვებში
დიაბეტის მკურნალობა ბავშვებში, როგორც წესი, ხორციელდება ადამიანის ინსულინის პრეპარატებით. ვინაიდან ეს ინსულინი წარმოებულია გენეტიკური ინჟინერიით, მას ნაკლები გვერდითი მოვლენები აქვს და ბავშვები იშვიათად არიან ალერგიული მასზე.
დოზის შერჩევა ხდება წონის, ბავშვის ასაკისა და სისხლში გლუკოზის მაჩვენებლის მიხედვით. ბავშვებში ინსულინის გამოყენების სქემა მაქსიმალურად ახლოს უნდა იყოს პანკრეასისგან ინსულინის შეყვანის ფიზიოლოგიურ რიტმთან.
ამისათვის გამოიყენეთ ინსულინის თერაპიის მეთოდი, რომელსაც ეწოდება ფუძე-ბოლუსი. ხანგრძლივი მოქმედების ინსულინი ინიშნება ბავშვებში დილით და საღამოს, ბაზალური ნორმალური სეკრეციის შეცვლის მიზნით.
შემდეგ, ყოველი ჭამის წინ, ინიშნება მოკლევადიანი ინსულინის გამოთვლილი დოზა, რათა თავიდან იქნას აცილებული სისხლში შაქრის მომატება, საკვების მიღებიდან და ნახშირწყლები საკვებიდან შეიძლება მთლიანად შეიწოვოს.
დიაბეტის კურსის გასაკონტროლებლად და სტაბილური გლიკემიის შესანარჩუნებლად, რეკომენდებულია:
- ინსულინის ინდივიდუალურად შერჩეული დოზების დანერგვა.
- დიეტის დაცვა.
- შაქრის გამორიცხვა და ნახშირწყლებისა და ცხოველური ცხიმების შემცირება.
- ყოველდღე რეგულარული ვარჯიშები დიაბეტისთვის.
ამ სტატიაში ვიდეოში, ელენა მალიშევა საუბრობს ბავშვთა დიაბეტის შესახებ.
დაავადების დაწყება შეიძლება იყოს მწვავე და თანდათანობითი. არასრულწლოვანთა დიაბეტი ხასიათდება მწვავე დაწყებითობით. დიაბეტის მეორე ტიპს ჩვეულებრივ აქვს თანდათანობითი დაწყება.
პრაქტიკაში, მე ვხვდები, რომ არასრულწლოვანთა დიაბეტის დებიუტი ვლინდება უეცარი კეტოაციდოზით. ბავშვი სასწრაფო დახმარებით გადაიყვანეს დეკომპენსაციის მდგომარეობაში და საჭიროებს ინტენსიურ მკურნალობას. ეს მშობლებს შოკში აგდებს, რადგან არაფერი წინასწარმეტყველებდა ...
მე განგიმარტებთ, რატომ ხდება ეს. ბავშვობაში, ორგანიზმში ყველა მეტაბოლური პროცესი უფრო სწრაფად მიმდინარეობს.
პანკრეასის β- უჯრედების განადგურება, რა თქმა უნდა, მყისიერად არ ხდება. მათგან ნაკლებია.
დანარჩენი უჯრედები უფრო სწრაფია. მაგრამ გადარჩენილი უჯრედების მცირე რაოდენობა, რომლებიც დიდი ხანია ასრულებენ მთელ ორგანოს ფუნქციას და მუშაობენ "აცვიათ", სწრაფად ჩავარდება.
შედეგად, ბავშვმა შეიძლება დაკარგოს ცნობიერება საკვები ნივთიერებების, ენერგიის ნაკლებობისგან. ორგანიზმში მიმდინარე ყველა პროცესი დარღვეულია, რადგან უჯრედები შიმშილდება.
სწორედ ამიტომ, თქვენ უნდა იცოდეთ დიაბეტის საწყისი გამოვლინებები და დროულად გაიაროთ ექიმთან კონსულტაციები ბავშვის გასინჯვის მიზნით. არ არის აუცილებელი ენდოკრინოლოგის პირდაპირ დაუკავშირებას; პედიატრები ასევე აწარმოებენ წინასწარ გამოკვლევას.
ძირითადი სიმპტომები (ექიმებისთვის ეს არის სამი "P" წესი):
- გამოხატული წყურვილი (პოლიდიფსია), რომელშიც ბავშვი სიტყვასიტყვით ვერ სვამს, ნორმაზე მეტსაც კი სვამს (3 ლიტრზე მეტი). ეს იმიტომ ხდება, რომ სისხლი შეიცავს ბევრ გლუკოზას, რომელიც არ გამოიყენება. სისხლში გლუკოზის კონცენტრაცია იზრდება. სხეულს წყალი სჭირდება, რომ ეს კონცენტრაცია ნორმალურად განზავდეს.
- მადის მომატება (პოლიფაგია). გლუკოზა ვერ შედის უჯრედში ინსულინის გარეშე, ეს თავის ტვინს აფიქსირებს, რომ საკვები დასრულებულია და ჭამის დროა. მაგრამ, იმისდა მიუხედავად, რომ ბავშვი მუდმივად ჭამს, ის მაინც გრძნობს შიმშილს.
- სწრაფი შარდვა (პოლიურია). ეს არ არის მხოლოდ დიდი რაოდენობით მთვრალი სითხე. შაქრის მომატების გამო, თირკმელებით ვერ ახერხებენ სხეულის წყლის ფილტრაციას პირველადი შარდისგან. შარდს ორგანიზმიდან ძალიან ბევრი წყალი ამოიღება. შარდი ძალიან ნათელია.
ზოგჯერ მშობლების პირველი მანიფესტაცია შეამჩნია, რომ პატარა ბავშვმა თავიდან წერა დაიწყო. ფიქრობენ, რომ ბავშვი ძალიან ცივია, გადადით შარდის ტესტის მისაღებად, რომ გამოირიცხოს ანთებითი პროცესი. და ისინი შემთხვევით აღმოაჩენენ შარდში შაქარს.
ცალკე გამოვყოფ ბავშვებში დიაბეტის ნაკლებად სპეციფიკურ სიმპტომებს, რადგან მათ სხვა დაავადებებთან ერთად შეიძლება აღინიშნოს.
- წონის დაკლება. ეს უფრო ტიპიურია არასრულწლოვანთა დიაბეტისთვის. გლუკოზა არ შეიწოვება უჯრედში. არანაირი კვება - არა მასა. უფრო მეტიც, სხეული იწყებს კვების ძიებას საკუთარ თავში. საკუთარი ცილები და ცხიმები იწყებენ დაშლას. გამოთავისუფლებულია პროდუქციის დანგრევა - კეტონის სხეულები, რომლებიც იწვევენ კეტოაციდოზს - სხეულის მოწამვლას. კეტონის სხეულები გამოვლენილია ბავშვის შარდში.
- დაუსაბუთებელი დაღლილობა, სისუსტე, ძილიანობა, ყურადღების დეფიციტი. გასაკვირი არ არის, სად უნდა მიიღოს ენერგია სხეულზე, თუ ის ვერ ხედავს გლუკოზას.
- კანზე მშრალი კანისა და ლორწოვანი გარსების, ნაშთების, pustular გამონაყარის კანზე. ქავილი ჩნდება, რადგან ოფლის შემადგენლობა იცვლება.
- შარდის გამო ქავილი, სასქესო ტრაქტის სოკოვანი დაავადებები (ვულვოვაგინიტი, რომელსაც ჩვეულებრივ უწოდებენ "შაშვი"). შარდის შემცველი შარდი იწვევს გაღიზიანებას.
- მხედველობის დაქვეითების გამო ხედვის დაქვეითება (კატარაქტა).
- გრძელი სამკურნალო ჭრილობები, ლაქები, ბზარები პირის ღრუში.
ახალშობილებში შაქრიანი დიაბეტის დიაგნოზი რთულია. უფრო ხშირად იგი ვლინდება კაპრიზული ქცევით, საჭმლის მომნელებელი სისტემის მოშლა, ჯიუტი დიფერის გამონაყარის გამო. მასში შაქრის მაღალი კონცენტრაციის გამო, შარდში მყოფი შარდი გამკვრივებას ტოვებს, „დაშაქრული“ ლაქები.
ბავშვებში დიაბეტის მანიფესტაციები შეიძლება განვითარდეს ნებისმიერ ასაკში. ბავშვებში დიაბეტის მანიფესტაციის ორი მწვერვალია - 5-8 წლის ასაკში და პუბერტატულში, ე.ი.მომატებული ზრდისა და ინტენსიური მეტაბოლიზმის პერიოდში.
უმეტეს შემთხვევაში, ბავშვებში ინსულინდამოკიდებული შაქრიანი დიაბეტის განვითარებას წინ უძღვის ვირუსული ინფექცია: ყბაყურა, წითელა, SARS, ენტეროვირუსული ინფექცია, როტავირუსული ინფექცია, ვირუსული ჰეპატიტი და ა.შ., ბავშვებში შაქრიანი დიაბეტის ტიპი 1 ხასიათდება მწვავე სწრაფი გაჩენით, ხშირად კეტოაციდოზის სწრაფი განვითარებით. და დიაბეტური კომა.
პირველი სიმპტომების დაწყებიდან კომაის განვითარებამდე, მას შეიძლება 1 – დან 2-3 თვემდე დასჭირდეს.
შესაძლებელია ბავშვებში დიაბეტის არსებობის ეჭვი პათოლოგიურ ნიშნებში: შარდვის მომატება (პოლიურია), წყურვილი (პოლიდიფსია), მადის მომატება (პოლიფაგია), წონის დაკლება.
ბავშვებში დიაბეტის კურსი უკიდურესად ნატიფია და ხასიათდება ჰიპოგლიკემიის, კეტოაციდოზისა და ქეთოაციდური კომაში საშიში პირობების განვითარების ტენდენციით.
ჰიპოგლიკემია ვითარდება სტრესის შედეგად გამოწვეული სისხლში შაქრის მკვეთრი დაქვეითების გამო, ფიზიკური ზედმეტი ფიზიკური ვარჯიში, ინსულინის დოზის გადაჭარბება, ცუდი დიეტა და ა.შ. ჩვეულებრივ, ჰიპოგლიკემიური კომა წინ უძღვის ლეტარინგიას, სისუსტეს, ოფლიანობას, თავის ტკივილს, ძლიერი შიმშილის შეგრძნებას, კიდურებს.
თუ არ მიიღებთ ზომებს სისხლში შაქრის გაზრდისთვის, ბავშვი ვითარდება კრუნჩხვები, აგიტაცია, რასაც მოჰყვა ცნობიერების დეპრესია. ჰიპოგლიკემიური კომაში, სხეულის ტემპერატურა და არტერიული წნევა ნორმალურია, არ არსებობს აცეტონის სუნი პირიდან, კანი ნესტიანია, სისხლში გლუკოზის შემცველობაა
როგორ ვითარდება ინსულინზე დამოკიდებული დიაბეტი?
 შაქრიანი დიაბეტით დაავადებულ 1 ტიპის მეტაბოლური პროცესების კომპენსაციის მისაღწევად საჭიროა ინსულინი, რათა თავიდან აიცილოს მძიმე გართულების - კეტოაციდოზური კომა. ამიტომ, დიაბეტის პირველ ტიპს ინსულინდამოკიდებულებას უწოდებენ.
შაქრიანი დიაბეტით დაავადებულ 1 ტიპის მეტაბოლური პროცესების კომპენსაციის მისაღწევად საჭიროა ინსულინი, რათა თავიდან აიცილოს მძიმე გართულების - კეტოაციდოზური კომა. ამიტომ, დიაბეტის პირველ ტიპს ინსულინდამოკიდებულებას უწოდებენ.
ბოლო გამოკვლევების თანახმად, უჯრედების სიკვდილი, რომლებიც ინსულინს წარმოქმნიან შემთხვევების 95% -ში, აუტოიმუნურ რეაქციას იწვევს. ის ვითარდება თანდაყოლილი გენეტიკური დარღვევებით.
მეორე ვარიანტია იდიოპათიური შაქრიანი დიაბეტი, რომლის დროსაც არსებობს კეტოაციდოზისადმი მიდრეკილება, მაგრამ იმუნური სისტემა არ არის გაუფასურებული. მათ უფრო ხშირად აქვთ აფრიკის ან აზიის წარმოშობის ხალხი.
შაქრიანი დიაბეტი ვითარდება თანდათანობით, მის მიმდინარეობაში ფარული და აშკარა სტადიებია. ორგანიზმში მომხდარი ცვლილებების გათვალისწინებით, დაავადების ინსულინდამოკიდებული ვარიანტის განვითარების შემდეგი ეტაპები გამოირჩევა:
- გენეტიკური მიდრეკილება.
- პროვოცირების ფაქტორი: კოქსაკის ვირუსები, ციტომეგალოვირუსი, ჰერპესი, წითელა, წითურა, ყბაყურა.
- აუტოიმუნური რეაქციები: ლანგრანსის პანკრეასის კუნძულების ანტისხეულები, პროგრესირებადი ანთება - ინსულინი.
- ლატენტური შაქრიანი დიაბეტი: უზმოზე გლუკოზა ნორმალურ ფარგლებშია, გლუკოზის ტოლერანტობის ტესტი გამოვლენს ინსულინის სეკრეციის შემცირებას.
- აშკარა დიაბეტი: წყურვილი, მადის მომატება, გადაჭარბებული შარდვა და 1 ტიპის დიაბეტისთვის დამახასიათებელი სხვა სიმპტომები. ამ ეტაპზე ბეტა უჯრედების 90% განადგურებულია.
- ტერმინალური ეტაპი: ინსულინის დიდი დოზების საჭიროება, ანგიოპათიის ნიშნები და დიაბეტის გართულებების განვითარება.
ამრიგად, დიაგნოზის დასმისას, შაქრიანი დიაბეტის პრეკლინიკური ეტაპი შეესაბამება პროვოცირების ფაქტის მოქმედებას, მემკვიდრეობითი გენეტიკური ანომალიების ფონზე. იგი ასევე მოიცავს იმუნოლოგიური დარღვევების და ლატენტური (ლატენტური) შაქრიანი დიაბეტის განვითარებას.
ბავშვებში დიაბეტის დებიუტის მანიფესტაციები შეესაბამება აშკარა გამოვლინებებს, მათ შორისაა აგრეთვე „თაფლობის თვე“ (რემისია) და ქრონიკული სტადია, რომლის დროსაც არსებობს ინსულინზე სიცოცხლის ხანგრძლივობა.
დაავადების გახანგრძლივებული მძიმე კურსით და პროგრესირებით, ტერმინალური ეტაპი ხდება.
ბავშვებში დიაბეტის პრეკლინიკური ეტაპი და დებიუტი
 ეტაპი, რომლის დროსაც ხდება პანკრეასის უჯრედების განადგურება, მაგრამ დიაბეტის ნიშნები არ არსებობს, შეიძლება გაგრძელდეს რამდენიმე თვე ან თუნდაც წლები. რუტინული შემოწმების დროს, შესაძლოა, ბავშვი არ გამოავლინოს პათოლოგიები.
ეტაპი, რომლის დროსაც ხდება პანკრეასის უჯრედების განადგურება, მაგრამ დიაბეტის ნიშნები არ არსებობს, შეიძლება გაგრძელდეს რამდენიმე თვე ან თუნდაც წლები. რუტინული შემოწმების დროს, შესაძლოა, ბავშვი არ გამოავლინოს პათოლოგიები.
პრეკლინიკური შაქრიანი დიაბეტის დიაგნოზის დასმა შესაძლებელია მხოლოდ მაშინ, როდესაც გამოვლენილია ანტისხეულების ან უჯრედების აუტოიმუნური განადგურების გენეტიკური ნიშნები, რომლებიც ინსულინის სინთეზირდება.
როდესაც დაავადების განვითარების ტენდენცია გამოვლენილია, ბავშვებში გათვალისწინებულია და ნახშირწყლების მეტაბოლიზმის შესწავლა უფრო ხშირად ტარდება, ვიდრე სხვა ჯგუფებში. ასეთი ანტისხეულების ტიტრის იდენტიფიკაციას და შემდგომ მატებას აქვს დიაგნოსტიკური მნიშვნელობა:
- პანკრეასის კუნძულების უჯრედებამდე.
- დეკარბოქსილაზისა და ტიროზინის ფოსფატაზის გლუტამატისთვის.
- ინსულინის საკუთრების ავტომატური ორგანოები.
ამასთან, მხედველობაში მიიღება HLA და INS გენოტიპის გენეტიკური მარკერების გამოვლენა, აგრეთვე ინსულინის განთავისუფლების მაჩვენებლის შემცირება ინტრავენურად გლუკოზის ტოლერანტობის ტესტის საპასუხოდ.
პირველი ტიპის დიაბეტის დებიუტი ინსულინის დეფიციტით ხდება. შედეგად, გლუკოზა თითქმის არ შედის უჯრედებში, ხოლო მისი სისხლი შეიცავს ზედმეტ რაოდენობას. კუნთების ქსოვილი მოიხმარს ნაკლებ გლუკოზას, რაც იწვევს ცილის განადგურებას. ამ პროცესში წარმოქმნილი ამინომჟავები სისხლში შეიწოვება ღვიძლის მიერ და გამოიყენება გლუკოზის სინთეზისთვის.
ცხიმის დაშლა იწვევს სისხლში ცხიმოვანი მჟავების დონის მატებას და მათგან ღვიძლში ახალი ლიპიდური მოლეკულების და კეტონის ორგანოების წარმოქმნას. გლიკოგენის წარმოქმნა მცირდება, ხოლო მისი დაშლა გაუმჯობესებულია. ეს პროცესები ხსნის ტიპის 1 დიაბეტის კლინიკურ გამოვლინებებს.
იმისდა მიუხედავად, რომ ბავშვებში დიაბეტის დაწყება, როგორც წესი, მწვავე, მოულოდნელია, მას წინ უძღვის ლატენტური პერიოდი, რომელიც გრძელდება რამდენიმე წლამდე. ამ პერიოდის განმავლობაში, ვირუსული ინფექციის გავლენის ქვეშ, უსიამოვნოა კვება, სტრესი, იმუნური დარღვევები.
შემდეგ, ინსულინის წარმოება მცირდება, მაგრამ მისი ნარჩენი სინთეზის გამო, დიდი ხნის განმავლობაში, გლუკოზა ნარჩუნდება ნორმალურ ფარგლებში.
კუნძული უჯრედების მასიური გარდაცვალების შემდეგ, დიაბეტის სიმპტომები ვლინდება, ხოლო C- პეპტიდის სეკრეცია რჩება.
დიაბეტის დაწყების სიმპტომები
 საწყის ეტაპზე დიაბეტის მანიფესტაციები შეიძლება გამოხატული იყოს, ისინი ხშირად ცდებიან სხვა დაავადებებით. ასეთ შემთხვევებში დიაგნოზი შეფერხებულია და პაციენტი კრიტიკულ მდგომარეობაშია, როდესაც მას დიაბეტით დაავადებული აქვს.
საწყის ეტაპზე დიაბეტის მანიფესტაციები შეიძლება გამოხატული იყოს, ისინი ხშირად ცდებიან სხვა დაავადებებით. ასეთ შემთხვევებში დიაგნოზი შეფერხებულია და პაციენტი კრიტიკულ მდგომარეობაშია, როდესაც მას დიაბეტით დაავადებული აქვს.
იმ ოჯახებში, სადაც მშობლები დაავადებულნი არიან ტიპის 1 დიაბეტით, გროვდება გენეტიკური პათოლოგიები და ვითარდება "წინამორბედი ეფექტი". ბავშვებში დიაბეტის განვითარება უფრო ადრე ხდება, ვიდრე მათ მშობლებში, და დაავადების მიმდინარეობა უფრო მძაფრდება. 1 ტიპის დიაბეტით დაავადებულთა რაოდენობის ზრდა უფრო ხშირად ხდება ბავშვებში 2 თვიდან 5 წლამდე.
მანიფესტაციებიდან გამომდინარე, დიაბეტის დებიუტი შეიძლება იყოს ორი სახის: არაინტენსიური და ინტენსიური. არაინტენსიური დიაბეტი ხასიათდება მცირე სიმპტომების გამოვლით, რომლებიც საჭიროებენ დიფერენციალურ დიაგნოზს.
ეს მოიცავს შემდეგ სიმპტომებს:
- ენურეზი, რომელიც ცდება საშარდე გზებში ინფექციის გამო.
- ვაგინალური კანდიდოზის ინფექცია.
- პირღებინება, რომელიც განიხილება, როგორც გასტროენტერიტის სიმპტომი.
- ბავშვები არ იმატებენ წონაში და მკვეთრად იკლებენ წონაში.
- კანის ქრონიკული დაავადებები.
- შემცირდა აკადემიური მოსწრება, ცუდი კონცენტრაცია, გაღიზიანება.
დიაბეტის ინტენსიური გაჩენა ძირითადად ვლინდება ძლიერი დეჰიდრატაციის სიმპტომებით, რაც იწვევს შარდვის მატებას, ხშირი პირღებინებას. მადის მატებასთან ერთად, ბავშვები კარგავენ სხეულის წონას წყლის, ცხიმოვანი და კუნთოვანი ქსოვილების გამო.
თუ დაავადება სწრაფად პროგრესირებს, მაშინ ამოსუნთქულ ჰაერში აცეტონის სუნი ისმის, დიაბეტური რუბეოზი (ლოყების ბუშტი) ჩნდება ბავშვის ლოყებზე, სუნთქვა ხდება ღრმა და ხშირი. კეტოაციდოზის მომატება იწვევს გაუარესებულ ცნობიერებას, წნევის შოკის შემცირების სიმპტომებს, გულისცემის მატებას, კიდურების ციანოზს.
ჩვილებს თავდაპირველად აქვთ კარგი მადა, მაგრამ მათი წონის დაკლება მცირე დროში პროგრესირებს, შემდეგ კი კეტოაციდოზი და ნაწლავებიდან საკვების შეწოვა ხდება. მომავალში, კლინიკური სურათი ასოცირდება ინფექციის დაწყებასთან, კომა ან სეპტიური მდგომარეობის ფორმირებასთან.
თუ დიაბეტის დიაგნოზი გაკეთებულია, მაგრამ არსებობს ეჭვი დაავადების ტიპზე, მაშინ შემდეგი ნიშნები საუბრობენ ინსულინდამოკიდებულების სასარგებლოდ:
- ქეთონურია
- სხეულის წონის დაკლება.
- სიმსუქნის ნაკლებობა, მეტაბოლური სინდრომი, არტერიული ჰიპერტენზია.
რა არის თაფლობის თვე დიაბეტისთვის?
 შაქრიანი დიაბეტის ტიპის პირველი დასაწყისში, მცირე დროა, როდესაც ინსულინის ადმინისტრირების საჭიროება ქრება ან მისი საჭიროება მკვეთრად მცირდება. ამჯერად "თაფლობის თვე" ეწოდებოდა. ამ ეტაპზე, თითქმის ყველა ბავშვი იღებს ინსულინს, დღეში 0.5 ერთეულამდე.
შაქრიანი დიაბეტის ტიპის პირველი დასაწყისში, მცირე დროა, როდესაც ინსულინის ადმინისტრირების საჭიროება ქრება ან მისი საჭიროება მკვეთრად მცირდება. ამჯერად "თაფლობის თვე" ეწოდებოდა. ამ ეტაპზე, თითქმის ყველა ბავშვი იღებს ინსულინს, დღეში 0.5 ერთეულამდე.
ასეთი წარმოსახვითი გაუმჯობესების მექანიზმი განპირობებულია იმით, რომ პანკრეასი მობილიზაციას უკეთებს ბეტა უჯრედების ბოლო რეზერვებს და ინსულინის სეკრეცია ხდება, მაგრამ საკმარისი არ არის სისხლში გლუკოზის გაზრდილი ოდენობის სრულად კომპენსირება. ინსულინის დოზის შემცირების სადიაგნოსტიკო კრიტერიუმია გლიკირებული ჰემოგლობინის დონე 7% -მდე ქვემოთ.
თაფლობის თვის ხანგრძლივობა შეიძლება იყოს რამდენიმე დღე ან თვე. ამ პერიოდის განმავლობაში ბავშვებს შეუძლიათ დაარღვიონ დიეტა, არ შეინარჩუნონ ფიზიკური აქტივობის სასურველი დონე, მაგრამ გლიკემიის დონე ნორმალურად რჩება. ეს გაუმჯობესება იწვევს ინსულინის უარს, რადგან ბავშვი თავს კარგად გრძნობს.
ინსულინის პრეპარატების უნებართვო გაყვანის შედეგები იწვევს დეკომპენსაციას.
ამავდროულად, არსებობს ნიმუში: კეტოაციდოზის თანდასწრებით, პირველი ტიპის შაქრიანი დიაბეტის დებიუტის დროს, ნაწილობრივი რემისიის ეტაპი შეიძლება არ მოხდეს ან ძალიან მოკლე იყოს.
ინსულინის ქრონიკული დამოკიდებულება
 დიაბეტის გაფართოებული კლინიკური სურათით, აღინიშნება ინსულინის ნარჩენების წარმოების თანდათანობითი დაქვეითება პანკრეასის დაავადებებში. ამ პროცესს აჩქარებს თანმდევი დაავადებები, ინფექციები, სტრესი, არასწორი კვება.
დიაბეტის გაფართოებული კლინიკური სურათით, აღინიშნება ინსულინის ნარჩენების წარმოების თანდათანობითი დაქვეითება პანკრეასის დაავადებებში. ამ პროცესს აჩქარებს თანმდევი დაავადებები, ინფექციები, სტრესი, არასწორი კვება.
ანტისხეულების ტესტები აჩვენებს აუტოლოგიის შემცირებას, რადგან ბეტა უჯრედები იღუპებიან. მათი სრული სიკვდილი ხდება 3-დან 5 წელიწადში. სისხლში გლიცირებული ცილების დონე იზრდება, გემებში წარმოიქმნება ცვლილებები, რაც იწვევს გართულებებს ნეიროპათიის, ნეფროპათიის, რეტინოპათიის სახით.
ბავშვებში ან მოზარდებში ტიპი 1 დიაბეტის კურსის ერთ-ერთი მახასიათებელია ნატიფი დიაბეტის განვითარება. ეს გამოწვეულია იმით, რომ პანკრეასის უჯრედებისადმი ანტისხეულები მიდრეკილნი არიან ინსულინის რეცეპტორების სტიმულირება კუნთების, ცხიმოვანი ქსოვილებისა და ღვიძლის ქსოვილებში.
ანტისხეულების და რეცეპტორების ურთიერთქმედება იწვევს სისხლში გლუკოზის დონის დაქვეითებას. ეს თავის მხრივ ააქტიურებს ნერვული სისტემის სიმპათიურ განყოფილებას და ჰიპერგლიკემია ხდება სტრესული ჰორმონების მოქმედების გამო. ინსულინის ჭარბი დოზა ან გამოტოვებული კვება აქვს იგივე ეფექტს. საშიშია არ დაიცვან კვების პრინციპები ტიპი 1 დიაბეტისთვის.
თინეიჯერ დიაბეტს ასეთი განსხვავებები აქვს:
- ნერვული სისტემის არასტაბილური ტონი.
- ინსულინის ადმინისტრირებისა და საკვების მიღების რეჟიმის ხშირი დარღვევა.
- გლუკოზის დაქვეითება.
- ლაბილური კურსი ჰიპოგლიკემიისა და კეტოაციდოზის შეტევებით.
- ფსიქო-ემოციური და ფსიქიური სტრესი.
- ალკოჰოლის დამოკიდებულება და მოწევა.
ამგვარი ფაქტორების ერთობლივი ეფექტის გამო, წარმოიქმნება უკუჩვენებითი ჰორმონების გამოყოფა: ადრენალინი, პროლაქტინი, ანდროგენები, კატექოლამინები, პროლაქტინი, ადრენოკორტიკოტროპული ჰორმონი, ქორიონული გონადოტროპინი და პროგესტერონი.
ყველა ჰორმონი ზრდის ინსულინის საჭიროებას სისხლში გლუკოზის დონის მომატების გამო, სისხლძარღვთა საწოლში მათი მიღებისას. ეს აგრეთვე ხსნის დილით გლიკემიის მომატებას დილის შაქრის დაცემის გარეშე შეტევების გარეშე - "დილის გამთენიისას ფენომენი", რაც ასოცირდება ზრდის ჰორმონის ღამის მატებასთან.
ბავშვებში დიაბეტის მკურნალობის თავისებურებები
დიაბეტის მკურნალობა ბავშვებში, როგორც წესი, ხორციელდება ადამიანის ინსულინის პრეპარატებით. ვინაიდან ეს ინსულინი წარმოებულია გენეტიკური ინჟინერიით, მას ნაკლები გვერდითი მოვლენები აქვს და ბავშვები იშვიათად არიან ალერგიული მასზე.
დოზის შერჩევა ხდება წონის, ბავშვის ასაკისა და სისხლში გლუკოზის მაჩვენებლის მიხედვით. ბავშვებში ინსულინის გამოყენების სქემა მაქსიმალურად ახლოს უნდა იყოს პანკრეასისგან ინსულინის შეყვანის ფიზიოლოგიურ რიტმთან.
ამისათვის გამოიყენეთ ინსულინის თერაპიის მეთოდი, რომელსაც ეწოდება ფუძე-ბოლუსი. ხანგრძლივი მოქმედების ინსულინი ინიშნება ბავშვებში დილით და საღამოს, ბაზალური ნორმალური სეკრეციის შეცვლის მიზნით.
შემდეგ, ყოველი ჭამის წინ, ინიშნება მოკლევადიანი ინსულინის გამოთვლილი დოზა, რათა თავიდან იქნას აცილებული სისხლში შაქრის მომატება, საკვების მიღებიდან და ნახშირწყლები საკვებიდან შეიძლება მთლიანად შეიწოვოს.
დიაბეტის კურსის გასაკონტროლებლად და სტაბილური გლიკემიის შესანარჩუნებლად, რეკომენდებულია:
- ინსულინის ინდივიდუალურად შერჩეული დოზების დანერგვა.
- დიეტის დაცვა.
- შაქრის გამორიცხვა და ნახშირწყლებისა და ცხოველური ცხიმების შემცირება.
- ყოველდღე რეგულარული ვარჯიშები დიაბეტისთვის.
ამ სტატიაში ვიდეოში, ელენა მალიშევა საუბრობს ბავშვთა დიაბეტის შესახებ.