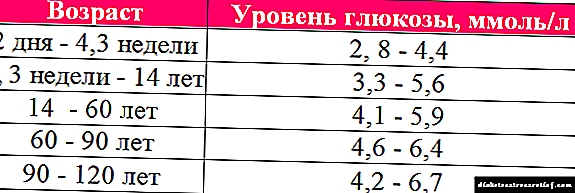
დიეტა დიაბეტით და პანკრეატიტით

პანკრეატიტი არის პანკრეასის ანთებითი დაავადება. ეს არის მწვავე და ქრონიკული. მწვავე პანკრეატიტი არის გადაუდებელი, უმეტეს შემთხვევაში, რომელიც მოითხოვს ქირურგიულ მკურნალობას. ქრონიკული ანთება შეიძლება მოხდეს სხვადასხვა გზით, დაავადების პერიოდის მიხედვით.
დიაბეტით დაავადებულებმა უნდა იცოდეთ! შაქარი ნორმალურია ყველასთვის. საკმარისია დღეში ორი კაფსულის მიღება ჭამის წინ ... დამატებითი ინფორმაცია >>
განსაკუთრებით მკაცრი დიეტა უნდა იქნას დაცული გამწვავებების დროს. დიაბეტით დაავადებულთან ერთად, პანკრეატიტი ქმნის უზარმაზარ დატვირთვას პანკრეასზე, დიეტა კი მდგომარეობის ნორმალიზებისა და კარგი ჯანმრთელობის შენარჩუნების ერთ-ერთი მთავარი მეთოდია.
კლინიკური კვების მიზანი
შაქრიანი დიაბეტი და პანკრეატიტი არის დაავადებები, რომელთა მკურნალობა არ შეიძლება დიეტის გარეშე. არცერთი სამკურნალო თერაპია (ინექციები, აბი) არ მოიტანს ხანგრძლივ შედეგს, თუ ადამიანი არ შეცვალოს დიეტა. დიეტის კომბინაცია პანკრეატიტთან და დიაბეტთან ერთად საკმაოდ მარტივია, რადგან თერაპიული კვების საფუძველია ის პროდუქტები, რომლებიც ადვილად იშლება და აქვთ გლიკემიური მაჩვენებლის დაბალი მაჩვენებელი.
გლიკემიის ინდექსს, ჩვეულებრივ, უწოდებენ ინდიკატორს, რომელიც აჩვენებს, თუ რამდენად მალე პროდუქტში საკვებში გამოყენება გამოიწვევს სისხლში შაქრის მატებას. ამ დაავადებებთან ერთად სისხლში გლუკოზის დონის მოულოდნელი ცვლილებები უკიდურესად არასასურველია, რადგან ისინი აიძულებენ პანკრეასის შექმნას მეტი ინსულინი და იმუშაონ აცვიათ.
ამიტომ, პაციენტებმა არ უნდა მიირთვან მარილიანი, ცხარე და მჟავე კერძები, ასევე არომატული სანელებლების პროდუქტები. ასეთ საკვებს, რა თქმა უნდა, აქვს ძალიან სასიამოვნო გემო, მაგრამ ეს კუჭის წვენის ჭარბი სეკრეციის პროვოცირებას ახდენს და ასტიმულირებს მადას. შედეგად, დიაბეტით დაავადებულს შეუძლია გაცილებით მეტი საკვების ჭამა, ვიდრე მას სჭირდება, რაც ზრდის პანკრეასის პრობლემებისა და სიმსუქნის რისკს.
საკვებში შაქრისა და ცხიმების შემცირება სასარგებლოა დიაბეტით დაავადებულთათვისაც კი, რომლებიც არ განიცდიან პანკრეატიტს. მენიუში ბოსტნეულისა და მარცვლეულის უპირატესობა ნორმალიზდება ნაწლავების მოქმედებას, ამცირებს სისხლში შაქრის შემცველობას და აუმჯობესებს სისხლძარღვების, გულის და ნერვული სისტემის მდგომარეობას. პანკრეატიტით დიაბეტის გამო დიაბეტის გამო ამოწურულ პანკრეასს გამოჯანმრთელება უფრო გრძელი პერიოდი სჭირდება, ამიტომ ადამიანს კარგად გრძნობისთვის ჭირდება მკაცრი დიეტის დაცვა.
გამწვავების დიეტა
მწვავე პანკრეატიტის დროს, პირველ დღეს, პაციენტმა არ უნდა ჭამოს არაფერი. ამ პერიოდის განმავლობაში მას მხოლოდ გაზის გარეშე წყალი შეუძლია. მარხვის ხანგრძლივობას ექიმი განსაზღვრავს საავადმყოფოში, სადაც პაციენტი მდებარეობს, ზოგჯერ მისი გახანგრძლივება შესაძლებელია 3 დღემდე.
გამწვავების ჩაქრობის შემდეგ, პაციენტს ინიშნება სათადარიგო დიეტა, რომლის დანიშნულებაა პანკრეასის აღდგენა და ზოგადი მდგომარეობის ნორმალიზება. საკვების თანმიმდევრულობა უნდა იყოს ლორწოვანი და დაფქული, გახეხილი სოკოვან მდგომარეობამდე. ამ პერიოდის განმავლობაში ცხიმები და ნახშირწყლები მინიმუმამდეა დაყვანილი, ხოლო ცილები დიეტაში უნდა იყოს საკმარისი რაოდენობით. ყოველდღიური კალორიული შემცველობა ასევე შეზღუდულია, რაც გამოითვლება პაციენტის სხეულის წონის, ასაკისა და განსაკუთრებული დაავადებების საფუძველზე. ეს ღირებულება ინდივიდუალურია თითოეული პაციენტისთვის, მაგრამ ნებისმიერ შემთხვევაში, ის არ უნდა იყოს დაბალი, ვიდრე 1700 კკალ დღეში.
კვების პრინციპები, რომლებიც პაციენტმა უნდა დაიცვას პანკრეატიტის მწვავე პერიოდში:
- ძლიერი შიმშილი ექიმის მიერ რეკომენდებული პერიოდის განმავლობაში,
- უსიამოვნო სიმპტომების ჩასახვის პროცესში შემაშფოთებელი, ტკბილი და სანელებელი საკვების მიღება,
- პატარა საჭმელების ჭამა
- დიეტაში ცილოვანი საკვების უპირატესობა.
ასეთი დიეტა შეიძლება გაგრძელდეს კვირაში თვე-ნახევარამდე, რაც დამოკიდებულია პირის მდგომარეობის გაუმჯობესების ხარისხზე და მწვავე პანკრეატიტის სიმძიმეზე. იგივე კვება ინიშნება პაციენტს და დაავადების ქრონიკული ფორმის გამწვავებით. მწვავე პანკრეატიტისგან განსხვავებით, ამ შემთხვევაში, პაციენტს მკურნალობა სახლში შეუძლია. მაგრამ ეს შესაძლებელია მხოლოდ მას შემდეგ, რაც აუცილებელია ყველა საჭირო ლაბორატორიული გამოკვლევა, დეტალური დიაგნოზის გავლა და ექიმთან კონსულტაცია.
რემისიის დროს კვება
პანკრეატიტის შემსუბუქების (რემისიის) დროს პაციენტის კვება დიდად არ განსხვავდება დიაბეტის ჩვეულებრივი დიეტისგან. მენიუს საფუძველი უნდა იყოს ჯანსაღი ბოსტნეული და მარცვლეული, მჭლე ხორცი და თევზი. პროდუქტების სითბოს მკურნალობა საუკეთესოდ ხდება ორთქლზე ან სამზარეულოს საშუალებით. გარდა ამისა, ბოსტნეული და ხორცი შეიძლება ჩაშუშული იყოს, მაგრამ ეს უნდა გაკეთდეს ცხიმებისა და ზეთების დამატების გარეშე.
ხშირად, პანკრეატიტის მქონე პაციენტებისთვის არ არის რეკომენდებული გამომცხვარი ბოსტნეულის და ხორცის კერძების გამოყენება. აკრძალულია ისეთი პროცესები, როგორიცაა ფრაის დაჭრა, გახეხვა და გახეხვა. სუპები საუკეთესოდ ამზადებენ ბოსტნეულის ბულიონში, მაგრამ გახანგრძლივებული რემისიით, ასევე შეგიძლიათ გამოიყენოთ ხორცის ბულიონი (წყლის განმეორებითი ცვლილების შემდეგ).
პირველი და მეორე კურსების მომზადებისას არასასურველია გამოიყენოთ ხახვი და ნიორი. ისინი აღიზიანებენ საჭმლის მომნელებელი სისტემის ლორწოვან გარსს და უარყოფითად მოქმედებს ანთებით პანკრეასზე.
ხორცპროდუქტების უმჯობესია გამოიყენოთ რბილობი (ფილე). სამზარეულოს დაწყებამდე აუცილებელია კანი ხორცისგან ამოიღოთ, ამოიღონ ყველა ძვალი მისგან და გაასუფთავეთ ცხიმოვანი ფილმებისგან. დიაბეტის საწინააღმდეგო პანკრეატიტით დაავადებული პაციენტისთვის კერძების მომზადება უმჯობესია აირჩიოთ ინდაური, ქათამი და კურდღელი. გახანგრძლივებული რემისიის პერიოდში შეგიძლიათ ძროხის შეყვანა დიეტაში, მაგრამ უმჯობესია მთლიანად უარი თქვათ ღორისა და იხვის შესახებ. თევზიდან, ჰეკი, პოლოკი, კოდური და მდინარე ბასი კარგად არის შესაფერისი ასეთი პაციენტებისთვის. ეს შეიძლება იყოს მოხარშული ან ორთქლზე ბოსტნეულით. ასეთ პაციენტებს არ შეუძლიათ სუპის მომზადება თევზის ბულიონში, რადგან მათ შეუძლიათ პანკრეასის გაუარესების პროვოცირება.
ხილის სასმელები და განზავებული წვენები არ უნდა სვამდეს ავადმყოფი, რადგან ისინი ძალიან ბევრ ხილის მჟავას შეიცავს. უმჯობესია მიირთვათ ხილი გამომცხვარი ფორმით (ვაშლი, ბანანი), თუმცა ზოგჯერ, იმ პირობით, რომ თავს კარგად იგრძნობთ, მცირე რაოდენობით ნედლი ხილი შეგიძლიათ. მათი არჩევისას ყურადღება უნდა მიაქციოთ ისე, რომ მათ არ ჰქონდეთ მჟავე გემო. ხილისგან, უმჯობესია პაციენტებმა მიირთვან ვაშლი, ქლიავი, ბანანი და გარგარი. მაგრამ ასეთი ხილიდან საკვები საკვებიც კი უნდა მოიხსნას.
პური, პრინციპში, არ არის რეკომენდებული დიაბეტით დაავადებულთათვის, ამიტომ, თუ ეს შესაძლებელია, თავიდან უნდა იქნას აცილებული. პანკრეატიტით, ნებადართულია მხოლოდ ხორბლის პურისგან დამზადებული კრეკერები, მაგრამ ამ პროდუქტის გლიკემიური ინდექსი შედარებით მაღალია, ამიტომ უმჯობესია საერთოდ არ გამოიყენოთ ისინი.
რა არის გამორიცხული?
დიაბეტის და პანკრეატიტისთვის, თქვენ უნდა გამორიცხოთ დიეტისგან ისეთი საკვები და კერძები:
- მდიდარი და ცხიმოვანი ხორცის ბულიონები, სუპები,
- შოკოლადი, ტკბილეული
- საცხობი და ნამცხვარი,
- მჟავე, ცხარე სოუსები,
- ცხიმოვანი რძის პროდუქტები,
- ძეხვეული და ძეხვი,
- შებოლილი ხორცი
- გაზიანი სასმელები, ყავა, კვაზი,
- ალკოჰოლი
- სოკო
- პომიდორი, რადიშ, ისპანახი, მჟავე,
- ციტრუსები და ყველა ხილი მჟავე გემოთი.
პანკრეატიტით, თქვენ არ შეგიძლიათ შეჭამოთ რაიმე კონსერვაცია, დალიოთ ძლიერი ჩაი და ჭამა ჭვავის პური. ეს პროდუქტები ზრდის საჭმლის მომნელებელი სისტემის მჟავიანობას და შეიძლება გამოიწვიოს დაავადების შეტევა. სოკო ნებისმიერი ფორმით აკრძალულია. მიუხედავად მათი დაბალი გლიკემიური ინდექსისა და მაღალი კვების მნიშვნელობისა, დიაბეტით დაავადებულები, რომლებსაც ერთდროულად აქვთ განვითარებული ან ადრე ჰქონდათ პანკრეატიტის ისტორია, არ უნდა მიირთვათ.
პანკრეატიტის და დიაბეტის მქონე პაციენტებისთვის, უმჯობესია უარი თქვან თეთრი კომბოსტო ნებისმიერი ფორმით.
ის პროვოცირებას ახდენს bloating და აძლიერებს კუჭის წვენის სეკრეციას, რაც ააქტიურებს პანკრეასის ფერმენტებს. ამან შეიძლება გამოიწვიოს მისი ფუნქციური საქმიანობის დარღვევა და გამწვავებების ზრდა. ეს პროდუქტი შეიძლება შეიცვალოს ბროკოლით და ყვავილოვანი კომბოსტო. ისინი შეიცავს ბევრად მეტ ვიტამინს, მინერალს და სხვა სასარგებლო ნივთიერებებს, და ამავე დროს, ასეთი ბოსტნეული არ იწვევს საჭმლის მომნელებელ პრობლემებს.
ზოგადი კვების რჩევები
შეარჩიეთ დიეტა ექიმთან. იმის გათვალისწინებით, რომ ასეთი პაციენტები განიცდიან ორი დაავადებას, მათ უკეთესად უნდა შეძლონ კვების კოორდინაცია ენდოკრინოლოგთან და გასტროენტეროლოგთან. ნებისმიერი ახალი პროდუქტი უნდა შეიტანოს დიეტაში თანდათანობით, რის შემდეგაც მნიშვნელოვანია სხეულის რეაქციის მონიტორინგი. ამისათვის თქვენ შეგიძლიათ შეინახოთ კვების რუბრიკა, რომელიც ხელს შეუწყობს ყველა მონაცემის სისტემატიზაციას და პაციენტის გადარჩენას მომავალი პრობლემებისგან, რაიმე კონკრეტული ტიპის კვების გამო.
საჭმლის მონელების გასაუმჯობესებლად და კეთილდღეობის ნორმალიზებისთვის, პანკრეატიტით დაავადებული დიაბეტით დაავადებულებისთვის სასურველია გახსოვდეთ ეს წესები:
- დღეში 5-6 ჯერ ჭამა,
- დიეტაში ცილის რაოდენობის გაზრდა, რომლის 60% უნდა იყოს ცხოველური წარმოშობის ცილა,
- შეამცირეთ ნახშირწყლები და ცხიმები (უმჯობესია უპირატესობა მიანიჭოთ მცენარეულ ზეთებს, ვიდრე კარაქი და ცხოველური წარმოშობის სხვა ცხიმები),
- ჭამა თბილი საკვები (არ არის ცივი ან ცხელი),
- კეთილდღეობის გაუარესების პერიოდში გამოიყენეთ მხოლოდ ლორწოვანი და დაფქული თანმიმდევრულ კერძები,
- ნუ მიირთმევთ მავნე, აკრძალულ საკვებს, თუნდაც მცირე რაოდენობით.
ქრონიკული პანკრეატიტი, როგორც შაქრიანი დიაბეტი, არის დაავადებები, რომლებიც საჭიროებენ ცხოვრების წესის გადახედვას და კვების კორექტირებას. დიეტის დაცვა მხოლოდ დროებით არ მოუტანს პაციენტს გრძელვადიან სარგებელს, ამიტომ საჭიროა ნავიგაცია, რომ ჯანსაღი და ჯანმრთელი საკვების მიღება ყოველთვის აუცილებელია. ტკბილეულისგან ან სწრაფი კვებისგან სიხარულის მომენტი ვერ შეცვლის კეთილდღეობას და ჯანმრთელობას. გარდა ამისა, კულინარიული წარმოსახვის გამოვლენისას, თუნდაც უბრალო პროდუქტებით, შეგიძლიათ საზ მართლაც გემრიელი კერძები.
პანკრეატიტისა და დიაბეტის განვითარების მექანიზმი
როგორც უკვე ავღნიშნეთ, პანკრეასი ევალება ორგანიზმში ორი ძირითადი ფუნქციის შესრულებას.
| ფუნქცია | მოქმედების აღწერა |
| ეგზოკრინული | პანკრეასის წვენის წარმოება საჭმლის მომნელებელ ფერმენტებთან ერთად. |
| ენდოკრინული | ჰორმონის ინსულინის წარმოება, რომელიც პასუხისმგებელია პლაზმის შაქრის ჭარბი დონის დათრგუნვაზე. |
პანკრეასის შედეგად მიღებული ანთებითი პროცესი უარყოფითად მოქმედებს პანკრეასის წვენისა და ჰორმონის ინსულინის წარმოებაზე. ჰორმონის დეფიციტი იწვევს იმ ფაქტს, რომ ორგანიზმში შემავალი გლუკოზა კარგავს შეცვლილ მდგომარეობაში გადასვლის შესაძლებლობას (გლიკოგენი) და დეპონირდება ღვიძლის უჯრედულ ქსოვილში, აგრეთვე ცხიმოვან და კუნთოვან ქსოვილებში.
ზედმეტი შაქარი იწვევს ინსულინის გამომუშავებულ პანკრეასის უჯრედების შედარებით განადგურებას. გამოდის, რომ ჰორმონის საკმარისი წარმოებით, მას უბრალოდ არ შეუძლია სრულად შეასრულოს თავისი ფუნქციები. ეს მდგომარეობა ხასიათდება ინსულინის შედარებით დეფიციტით და იწვევს პანკრეატიტს, II ტიპის დიაბეტს.
თუ ანთებითი პროცესი მნიშვნელოვნად ამძიმებს პანკრეასის უჯრედების მუშაობას და იწვევს მათ განადგურებას, მაშინ ეს საფრთხე ემუქრება I ტიპის დიაბეტის განვითარებას (ინსულინის აბსოლუტური დეფიციტი).
მნიშვნელოვანია. იმისდა მიუხედავად, რომ პანკრეატიტი და დიაბეტი უკავშირდება, დიაბეტიან პანკრეატიტის განვითარება ყოველთვის არ შეინიშნება და პირიქით. სათანადო კვება აღმოფხვრის დიაბეტის სხვადასხვა გართულების განვითარების ალბათობას. ზოგიერთ შემთხვევაში, კვება არის დაავადების ძირითადი მკურნალობა.
პანკრეოგენული დიაბეტის განვითარების, კურსისა და მიზეზების მახასიათებლები
ზემოთ უკვე აღვნიშნეთ, რომ პანკრეატიტის განვითარების მთავარი მიზეზი კვების არასწორი მეთოდია. სინამდვილეში, დღესდღეობით, ადამიანი მიჩვეული არ არის ბუნებრივი საკვების მიმართ, გადადის საჭმლის მოსახერხებლად, სუპერმარკეტებიდან საკვებსა და, უფრო უარესი, სწრაფი კვების დროს.
იმის ნაცვლად, რომ დღეში სამჯერ ჭამდეს, ადამიანი მხოლოდ გვიან შუადღისას მაგიდასთან ზის და მუცელს ავსებს ნაგავზე. დღის განმავლობაში, მხოლოდ საჭმლის საჭმლის მიღებაა შესაძლებელი.
მაგრამ სადილი არ უნდა შეიცავდეს უამრავ კალორიას და განსაკუთრებით ცხიმოვან ან შებოლილ პროდუქტებს. გარდა ამისა, ადამიანები, რომლებიც მიჩვეულები არიან ყოველდღიურად შემწვარი, შებოლილი და მარილიანი საკვების ჭამა, პანკრეატიტის განვითარების პრიორიტეტული კანდიდატები არიან.
ადამიანები, რომლებიც მოიხმარენ უამრავ ალკოჰოლს, სანელებელ საკვებს, გაზიანი სასმელები, ასევე რისკის ქვეშ არიან პანკრეატიტისთვის. დაბადების შემდეგ, პანკრეასი ასევე იტვირთება ახალგაზრდა დედებზე, ამიტომ განსაკუთრებით მნიშვნელოვანია, რომ იზრუნოთ საკუთარ თავზე ბავშვის დაბადებიდან პირველივე თვეებში.
პანკრეასის ნორმალურ ფუნქციონირებას ადგილი არ აქვს, თუ პაციენტს აღენიშნება შაქრიანი დიაბეტი და ქრონიკული პანკრეატიტი. სწორი თერაპია და სწორი კვებისათვის რეკომენდაციების უგულებელყოფა ხელს უწყობს ჯირკვლის β – უჯრედების განადგურებას. სამწუხაროდ, შეუძლებელია უჯრედების სიკვდილის პროცესის პრევენცია.
პანკრეატიტის დიაბეტზე გადასვლის მექანიზმი
ჩვენ უკვე აღვნიშნეთ, რომ დიაბეტის განვითარების პერიოდს არსებული ქრონიკული პანკრეატიტის ფონზე, დიდი დრო სჭირდება. დაავადებას ეწოდა პანკრეოგენული შაქრიანი დიაბეტი, მისი მკურნალობა პირდაპირ დამოკიდებულია სათანადო კვებაზე, ინსულინთერაპიასთან ერთად და საჭმლის მომნელებელი ფერმენტების შემცველი სამკურნალო საშუალებების გამოყენებაზე.
პანკრეოგენული დიაბეტის განვითარება რამდენიმე ეტაპზე მიმდინარეობს.
კონსერვატიული მკურნალობა
პანკრეატიტი და დიაბეტი გირჩევენ მედიკამენტებს. პანკრეასის ფერმენტის არასაკმარისი ფუნქციის შემთხვევაში აუცილებელია ჩანაცვლებითი თერაპია. ექიმი ინდივიდუალურად ირჩევს ფერმენტული პრეპარატების დოზებს, რომლებიც ანგრევს ცილებს, ცხიმებს და ახდენს ნახშირწყლების მეტაბოლიზმის ნორმალიზებას.
ინსულინთან დაკავშირებული დიაბეტით დაავადებულებს ენიჭებათ ინსულინის ინექციები. 2 ტიპის დიაბეტის მქონე პაციენტებისთვის ინექციები არ ხდება. პაციენტებს აქვთ დადგენილი წამლები, რომლებიც ამცირებენ სისხლში შაქარს.
დიეტა, რომელსაც აქვს მწვავე პანკრეასის სტრუქტურაში დესტრუქციული ცვლილებები, დაავადების მთელი მკურნალობის განუყოფელი ნაწილია მოზრდილებში და ბავშვებში.
პანკრეატიტისა და დიაბეტის მკურნალობა მიზნად ისახავს პანკრეასის დესტრუქციული ფუნქციის ჩახშობას. თერაპიის მეთოდოლოგიას განსაზღვრავს ენდოკრინოლოგი, რომელიც დამოკიდებულია პაციენტის ანამნეზზე, პათოლოგიური პროცესების სიმძიმეზე და სხეულის ინდივიდუალურ ტოლერანტობაზე.
პანკრეოგენური დიაბეტის დროს კვების მახასიათებლები
ისეთი დაავადებების ერთობლიობა, როგორიცაა პანკრეატიტი და დიაბეტი, ადამიანს აყენებს სპეციალური დიეტის დაცვას თითქმის მთელი ცხოვრების განმავლობაში.
ასეთი საკვები უნდა გამოირიცხოს დიეტადან:
- ცხარე სოუსები და სანელებლები
- სხვადასხვა ტკბილეული
- საკონდიტრო და თეთრი პური,
- ცხიმიანი და შემწვარი საკვები,
- მაიონეზი
- შებოლილი ხორცი და ძეხვი.
 პანკრეატიტით დიაბეტით დაავადებულთა დიეტა თერაპია კრძალავს საკვების გამოყენებას, რომლებიც შეიცავს დიდი რაოდენობით შაქარს და ნახშირწყლებს.
პანკრეატიტით დიაბეტით დაავადებულთა დიეტა თერაპია კრძალავს საკვების გამოყენებას, რომლებიც შეიცავს დიდი რაოდენობით შაქარს და ნახშირწყლებს.II ტიპის დიაბეტის დიაგნოზის არსებობისას აუცილებელია მუდმივად დათვლა მოხმარებული ნახშირწყლები და მთლიანად აღმოფხვრას შაქარი.
დიაბეტით დაავადებულთა და პანკრეასის ანთების მქონე პაციენტების ყოველდღიური კვება უნდა შედგებოდეს შემდეგი პროდუქტებისაგან:
- მცირე რაოდენობით ახალი ხილი
- არაუმეტეს 300 გრამი ბოსტნეული,
- არაუმეტეს 200 გრამი საკვები, რომელიც მდიდარია ცილის შემცველობით,
- 60 გრამამდე ცხიმი.
რჩევა. სამზარეულო სასურველია გაკეთდეს ორმაგ ქვაბში ან ღუმელში. ყოველდღიური კვება უნდა იყოს 4 ან 5 ჯერ დღეში, რადგან, როდესაც საკვები კუჭში შედის, პანკრეასის წვენის წარმოება იწყება. სხეულის ამ რეჟიმის ადაპტირება საშუალებას მოგცემთ მოაგვაროთ წვენის დროული გამოშვება საჭირო რაოდენობით.
კონსერვატიული თერაპია
პანკრეატიტისა და დიაბეტის მქონე პაციენტების მკურნალობა საკმაოდ რთულია. უპირველეს ყოვლისა, ყველა მცდელობა მიმართულია ორგანიზმში ნახშირწყლების მეტაბოლიზმის აღდგენასა და პანკრეასის ფერმენტული ფუნქციის აღდგენაზე.
ძირითადად, ექიმი განსაზღვრავს ჰორმონალურ პრეპარატებს, სტატინებს (მედიკამენტები, რომლებიც ამცირებენ ქოლესტერინს) და ფერმენტები (მედიკამენტები, რომლებიც ახდენენ ნახშირწყლების მეტაბოლიზმის ნორმალიზებას).ყველაზე გავრცელებული პრეპარატი, რომელიც ცხიმს, ცილებსა და ნახშირწყლებს ანგრევს, არის პანკრეატინი, და ეს განსაკუთრებით აუცილებელია ტიპი 2 დიაბეტისთვის, რადგან ამ ტიპის დიაბეტის მკურნალობა ძირითადად დაკავშირებულია სწორ კვებასთან და მეტაბოლური პროცესების აღდგენასთან.
 პანკრეატინი აუმჯობესებს პანკრეასის ფერმენტულ ფუნქციას.
პანკრეატინი აუმჯობესებს პანკრეასის ფერმენტულ ფუნქციას.
მნიშვნელოვანია. პანკრეატიტის წამლის თერაპია დიაბეტთან ერთად, რამდენიმე ეტაპზე ტარდება. მკურნალობის ხანგრძლივობა შეიძლება დაგვიანდეს ხანგრძლივი პერიოდის განმავლობაში. ყველა მედიკამენტი უნდა იქნას მიღებული მხოლოდ ექიმის მითითებით. თვითმკურნალობა იწვევს შეუქცევად შედეგებს.
შაქრიანი დიაბეტი ყოველთვის საჭიროებს შემცვლელ თერაპიას, ის იკლებს სისხლში გლუკოზის დონის ნორმალიზებას და ინსულინის დეფიციტის შევსებას. დაავადების სტადიიდან გამომდინარე, პაციენტს ინიშნება ინსულინის ინექციები ან ტაბლეტების მიღება.
ამასთან, მრავალი თვალსაზრისით, პაციენტის ჯანმრთელობა დამოკიდებულია სწორად რეგულირებულ დიეტაზე. და, რა თქმა უნდა, არ უნდა დაგვავიწყდეს, რომ მიიღოთ პანკრეატინის მიღება შაქრიანი დიაბეტისთვის, რაც გაუადვილებს კუჭში მიღებული საკვების მონელებას და დამუშავებას.
პანკრეატიტისთვის 5 სთ დიეტის გამოყენება
პანკრეატიტი არის პანკრეასის ხანგრძლივი და რთული დაავადება, მრავალ ფაქტორთან ერთად. ერთ-ერთი მათგანია: ცხიმოვანი საკვების მოხმარების ნორმების მკვეთრი დარღვევა, ზედმეტი ჭამა, ალკოჰოლის დამოკიდებულება. პანკრეატიტის სპეციფიკური კვების წესების დაცვა მკურნალობის წარმატების ნახევარია.
პანკრეატიტის დიეტა მიზნად ისახავს მენიუს ჩანაცვლებას და დამატებას იმ ნივთიერებებით, რომლებიც ცუდად დამუშავებულია პანკრეასის ფერმენტების ნაკლებობის გამო.

ზოგიერთ პაციენტს მიაჩნია, რომ პანკრეატიტისთვის კლინიკური კვება არ განსხვავდება დიეტა 5 ა-დან და აგრძელებს მის რეკომენდაციებს. ეს გასაგებია, რადგან პირთა უმეტესობას თავდაპირველად დიდი ხნის განმავლობაში მკურნალობდნენ ქოლეცისტიტის, ქოლელითაზიის ან ჰეპატიტის დროს. მათ კარგად გაეცანით ცხრილი a5 ა და 5, სადაც მოცემულია ამ დაავადებების აუცილებელი კვების სტანდარტები.
პანკრეატიტის გამოვლენისას, 5a დიეტის შეცვლა მოგიწევთ. პანკრეასის დაზიანებით გამოწვეული ცვლილებები მოითხოვს ცილის, ცხიმებისა და ნახშირწყლების შემცველების კორექტირებას.
პანკრეატიტის მქონე პაციენტებისთვის დიეტა ეწოდება "5 გვ". ამან ცილების შემცველობა გაზარდა 150 გ-მდე (551 100–120 გ), შეამცირა ცხიმის რაოდენობა (No.5-ში მინიმუმ 70 გ) და ნახშირწყლები (55-ში მინიმუმ 300 გ).
ზოგადი წესებია საჭმლის მომზადება და შეზღუდვა.
აუცილებელი დიეტური მოთხოვნები
შემოთავაზებული დიეტის წესები 55p არ გამორიცხავს საჭმლის მომნელებელი სისტემის თანმხლები დაავადებების გამოყენებას. ისინი მნიშვნელოვანია პანკრეასის დატვირთვის მაქსიმალური გაზრდისთვის.
- მზარეული მხოლოდ მოხარშული, ჩაშუშული, გამომცხვარი ან ორთქლზე. სრულად აკრძალულია ხახვის ხერხი.
- დააკვირდით დაზიანებული ორგანოს იშურებს დაავადების ყველაზე მწვავე ეტაპზე ყველა კერძის გახეხვით.
- საჭიროა ზომიერი ტემპერატურის რეჟიმი (მკვეთრი რხევების გარეშე ცივიდან ცხელამდე).
- აუცილებელია პაციენტის კვება მცირე რაოდენობით საკვებით, მაგრამ ყოველი 3-4 საათის შემდეგ.
- მოერიდეთ ერთჯერადი უხვი საკვების მიღებას, დიეტური კერძების ჭამასაც კი.
- შეინარჩუნეთ ყოველდღიური კალორიული მნიშვნელობა მინიმუმ 3000 კკალ.
Povzner- ის მიხედვით რეკომენდებული დიეტური მაგიდები გაითვალისწინეთ გამწვავების პერიოდებში და მის მიღმა, როდესაც ტკივილი გაქრა, მაგრამ ძალიან მნიშვნელოვანია პანკრეატიტით სათანადო კვების შენარჩუნება და გაგრძელება.
5p დიეტის ვარიანტი პანკრეატიტის გამწვავებისთვის
მწვავე და ქრონიკული პანკრეატიტის კლინიკური გამოვლინებები მწვავე ეტაპზე (მკვეთრი ტკივილები, პირღებინება, გულისრევა, დიარეა) არ იძლევა საშუალებას პაციენტს ჭამა ჩვეულებრივი გზით. მკურნალობის რეჟიმი მოითხოვს სრულ შიმშილს ორიდან ოთხ დღეში. თქვენ არ შეგიძლიათ დალიოთ, პირველ დღეებში თხევადი ინტრავენურად ინიშნება.
ღებინების შეწყვეტის შემდეგ, ტკივილი, ინიშნება 5p დიეტის საწყისი ვერსია. მისი მიზანია კუჭის წვენში მჟავების წარმოქმნის შემცირება და პანკრეასის შესაძლებლობა მისცეს კონცენტრირება მოახდინოს მთელი თავისი ძალების გადარჩენისთვის ბრძოლის პროცესში.
დიეტა გამოყენების საშუალებას იძლევა არა უმეტეს ორი კვირისა, რადგან შემადგენლობა არ არის დაბალანსებული (ცილები მცირდება 60 გ, ცხიმები 50 გ, ნახშირწყლები 200–280 გ, საერთო კალორიული შემცველობით 1800 კკალ). რა თქმა უნდა, რეკომენდებულია საწოლის დასვენება და ფიზიკური დატვირთვა.
კვების რეცეპტები
კარგი გავლენა მოახდინეთ ბოსტნეულის ღორის საჭმლის მონელების პროცესზე, თუ თქვენ საზ მისი სპეციალური რეცეპტის მიხედვით. აუცილებელია კარტოფილის ხუთი დიდი ტუბელის გაყვანა, დაჭრილი საშუალო კუბებად. ამის შემდეგ, ერთი სტაფილო არის triturated, წვრილად დაჭრილი ხახვი. გემოვნებით, დასაშვებია მცირე რაოდენობით პომიდვრის, გოგრების დამატება.
ყველა ბოსტნეული ჩადებულია ღრმა პანელში, შეედინება ჭიქა წყლით, მსუბუქად დამარილებული და ჩაშუშული დაბალ სითბოზე. სანამ ემსახურება, მზა კერძი მორთულია მწვანილით.
პანკრეატიტის მქონე პაციენტისთვის მნიშვნელოვანია იცოდეს, თუ როგორ უნდა მოამზადოს თევზი დიაბეტისთვის და რომელი ჯიშების შერჩევა. შეგიძლიათ გამომცხვარი თევზი საზ, თევზი შესაფერისია ამისათვის: პიკეპრი, პიკე, პოტოკი, ჰეკი.
თევზი შეიძლება მოხარშული იყოს მთელი ან დაჭრილი ნაწილებად. თევზი მოთავსებულია ალუმინის კილიტაზე, დაასხით დაჭრილი ხახვით, გახეხილ სტაფილოზე, დაამატეთ დიდი რაოდენობით ლიმონის წვენი, მარილი.
კერძი უნდა მოხდეს 30 წუთი ღუმელის ტემპერატურაზე 200 გრადუსზე.
უსარგებლო საკვების კარგი ალტერნატივაა სტაფილოს პუდინგი, თქვენ უნდა მოამზადოთ ასეთი პროდუქტები:
- 1 სტაფილო
- 5 გრ კარაქი,
- 500 მლ რძე
- 1 კვერცხის თეთრი
- 2 ჩაის კოვზი semolina.
დაამატეთ ნახევარი ჩაის კოვზი შაქარი, ცოტა ცხიმიანი არაჟანი და კოვზი ხორბლის კრეკერი.
სტაფილო საფუძვლიანად გარეცხილია, გახეხეთ, დაჭერით ნაჭრებად, შემდეგ კი რძეში ჩაშუშეთ, სანამ სრულად მოხარშავთ (დაბალ სითბოზე მეტი). როდესაც სტაფილო გახდება რბილი, ისინი წვრილად დაჭერით ბლენდერით, დაუმატეთ შაქარი, ნახევარი კარაქი, სემოლინა.
ამის შემდეგ სცემეს whisk ერთად whisk, ყურადღებით დაასხით იგი სტაფილო ნარევი. თუ სასურველია, მცირე ზომის ვაშლი, ხაჭო ან კენკრა შეიძლება დაემატოს კერძს. დარჩენილი კარაქი გაცხელებულია საცხობი კერძით, გადაწურულია პურით. პიურე შეედინება ფორმაში, გაათბეთ ზედაპირი, ზემოდან მოაყარეთ არაჟანი. Pudding მზადდება ღუმელში, სანამ ოქროს ყავისფერია.
უნდა აღინიშნოს, რომ მოხარშულ სტაფილოებს აქვთ მაღალი GI.
განვიხილოთ რამდენიმე სახის რეცეპტი, რომლის საშუალებითაც შეგიძლიათ ძირითადი საჭიროებების მომზადება. პანკრეატიტის პოპულარული დიეტა არის ქათმის პიურეს სუპი.
ასეთი სუპის მოსამზადებლად, თქვენ უნდა შეასრულოთ შემდეგი ნაბიჯები:
- პირველი თქვენ უნდა მიიღოს ქათმის ხორცი, დაჭრილი მას პატარა ნაჭრებად და ადუღეთ. როდესაც ხორცი მზად არის, ის უნდა გაცივდეს და გამოყოფილი იყოს ძვლისგან. ამის შემდეგ, შედეგად მიღებული ხორცი გადის ხორცის საფქვავი პატარა ბადით.
- როდესაც ხორცის პიურე მზად იქნება, შემდეგ ბოსტნეულისგან ბულიონის მომზადებას ვაგრძელებთ. ამისათვის აიღეთ კარტოფილი, სტაფილო, ოხრახუში, კომბოსტო და ადუღეთ 30 წუთის განმავლობაში. წინასწარ ბოსტნეული უნდა იყოს დაჭრილი, მაგრამ დიდი ნაჭრებით. ბულიონის მომზადების შემდეგ, ის გაფილტრული უნდა იქნას cheesecloth– ის მეშვეობით.
- ჩვენ გვჭირდება ბულიონი, რომელშიც უნდა დავამატოთ დაფქული ხორცი. ამის შემდეგ, შედეგად მიღებული სამუშაო ნაწილი ცეცხლზე დაასხით და მიიყვანეთ ადუღებამდე. მას შემდეგ, რაც წვნიანი გაცივდა, უკვე შეიძლება მისი მოხმარება. მაგრამ კიდევ უფრო დივერსიფიკაციის მიზნით, შეგიძლიათ დაამატოთ კვერცხის რძის ნარევი. მისი მომზადების მიზნით, თქვენ უნდა შეურიოთ yolks რძით და დადგით ცეცხლი. როდესაც ნარევი სქელდება, მას ემატება წვნიანის პიურე და ემსახურება სუფრაზე.
ასეთი წვნიანი სასარგებლო და მკვებავია პანკრეატიტის მქონე პაციენტებისთვის. კიდევ უფრო მარტივი რეცეპტი შეგიძლიათ სწრაფად გაკეთდეს:
- ამის გაკეთება, თქვენ უნდა მოხარშოთ სტაფილო და ბრინჯი.
- სტაფილო გახეხეთ წვრილ ღრიალზე, ხოლო ბრინჯის მეშვეობით მოაცილეთ.
- შედეგად მიღებული მასა ემატება ბოსტნეულის ბულიონს და ადუღდება 5 წუთის განმავლობაში.
ამის შემდეგ, წვნიანი მზად არის საჭმელად, მაგრამ არომატის დასამატებლად, შეგიძლიათ დაამატოთ 5 გრამი კარაქი.
დიეტაზე დაშვებული საკვები და მწვავე პანკრეატიტის შემდეგ შესაძლებელია ერთმანეთთან შერწყმა. სასარგებლოა მათგან მომზადება ძირითადი და დამატებითი კერძები, დესერტები და შევიდეს რემისიის პერიოდში ყოველკვირეულ დიეტაში.
ორთქლის ხორცის კოტლეტი
ორთქლის კოტლეტი შეიძლება მომზადდეს რამდენიმე ეტაპზე:
- გაიარეთ ნახევარი კილოგრამი უცხიმო ხორცი ხორცის საფქვავის ან ბლენდერის მეშვეობით, დაამატეთ დაჭრილი ხახვი და ზეთის წიწაკა.
- დაარტყა შედეგად ჩაყრა. საჭიროების შემთხვევაში, კვლავ გახეხეთ. დაამატეთ ცოტა მარილი, აურიეთ, შექმენით ღვეზელი და გააციეთ ცივში ნახევარი საათის განმავლობაში.
- მიღებული ხორცის ჭიქები ორმაგ ქვაბში ჩადეთ, გააჩერეთ ნახევარი საათის განმავლობაში.
მოხარშული ხორცის სუფი
- აადუღეთ ასი გრამი ფილე. გამოტოვეთ ხორცის საფქვავი ან ბლენდერი.
- ათქვიფებულ ხორცს დაამატეთ ქათმის yolk, ნაცემი ცილა და მარილი, აურიეთ.
- მიღებული მასა მოათავსეთ ფორმაში, მოხარშეთ წყვილის ნახევარი საათის განმავლობაში.
- ჩაასხით კოვზი კარაქი, დაამატეთ მასში ნახევარი კოვზი ხორბლის ფქვილი, ადუღეთ რამდენიმე წუთის განმავლობაში, გაცივდა. მიირთვით და მიირთვით კერძი სოუსით.
კარტოფილის casserole შევსებული მოხარშული ხორცი
- ადუღეთ ნახევარი კილოგრამი გახეხილი კარტოფილი. დაამტვრიეთ იგი.
- გამოტოვეთ ნახევარი კილოგრამი ხორცი ცხიმის გარეშე, მცირე ხახვის საშუალებით ხორცის საფქვავის მეშვეობით, დაამატეთ ქათმის კვერცხი ათქვეფილ ხორცს.
- დაფქული კარტოფილის სანტიმეტრის ფენა განათავსეთ ცხიმიან ფორმაში. ზემოდან მოვაყაროთ minced ხორცი, დაფარავს მას დანარჩენ პიურესთან და ზემოდან ზეთით გავწუროთ.
- აცხვეთ ნახევარი საათის განმავლობაში.
პროგნოზი და ზოგადი რჩევა
კლინიკურმა კვლევებმა აჩვენა, რომ ქრონიკული პანკრეატიტის და დიაბეტის დროს მუდმივი რემისიის მისაღწევად, პაციენტებს პირველ რიგში, სწორად ჭამა ჭირდებათ. ასევე მნიშვნელოვანია საკმარისი წყლის დალევა. ეს ხელს უწყობს საკვების უკეთეს მონელებას, ნორმალიზდება წყალ-მარილის ბალანსს და ხელს უწყობს ორგანიზმიდან გამომავალი პროდუქტების ამოღებას.

დაბალანსებული დიეტა და ჩანაცვლებითი თერაპია აუმჯობესებს პაციენტების ცხოვრების ხარისხს. ექიმი გეტყვით, რა საკვებია დაშვებული პანკრეატიტის და დიაბეტისთვის, შეარჩიეთ დიეტა და დანიშნოს მკურნალობის კურსი. ეს ზომები შემთხვევების 80% -ში იწვევს რემისიის გახანგრძლივებას.
პანკრეატიტისა და საჭმლის მომნელებელი დარღვევების ძირითადი მკვებავი
პანკრეატიტის ძირითადი კვების წესია მოხმარებული საკვების კვების ღირებულების დაბალანსება. აუცილებელია ცილის რაოდენობის გაზრდა, შემცირდეს მარტივი ნახშირწყლების მიღება და ოპტიმიზაცია მოახდინოთ მცენარეული და ცხოველური პროდუქტებით.
პროტეინებით მდიდარი საკვები სასარგებლო გავლენას ახდენს პანკრეასის დაავადებებზე. ცილები გვხვდება საკვებში: ხორცი, თევზი, სოიო, კვერცხის თეთრი და კაკალი.
დიაბეტის ისტორიის მიუხედავად, მნიშვნელოვანია ფრაქციული კვება. რეჟიმი გულისხმობს დღეში 6 კვებას ნაწილში, წონით არა უმეტეს 300 გ.
პანკრეასის გამწვავებული და ქრონიკული ანთებითი პროცესების სამკურნალოდ, შემუშავებულია სპეციალური დიეტის ცხრილი 55p. დიაბეტისთვის გამოიყენება ცხრილი 9.
პანკრეატიტის მქონე პაციენტებისთვის მნიშვნელოვანია, რომ არ მოხდეს კუჭის წვენის ძლიერი სეკრეციის პროვოცირება, როგორც კუჭის წყლულის დროს. ჰიდროქლორინის მჟავას გაზრდილი შემცველობა იწვევს გასტრინის წარმოებას. ჰორმონი ასტიმულირებს პანკრეასის, მისი საჭმლის მომნელებელი ფერმენტების და ინსულინის სეკრეციას. დიეტადან საჭიროა გამორიცხოთ ცხარე და მჟავე საკვები, კერძები, რომლებმაც განიცდიან ფრაის და მოწევას. აკრძალულია ალკოჰოლის დალევა.
დიეტა წყლულების, ისევე როგორც პანკრეატიტისთვის, გულისხმობს წყვილის კერძების მომზადებას წყვილისთვის ან ადუღეთ, გახეხეთ და თბილად ემსახურებით. მექანიკური ეფექტები და ტემპერატურის ცვლილებები უარყოფითად მოქმედებს კუჭის ლორწოვან გარსზე, იწვევს ანთებას და პანკრეასის ფერმენტების წარმოებას.
პროდუქტები, რომელთა საშუალებითაც შეგიძლიათ და არ შეგიძლიათ გააკეთოთ პანკრეატიტი და დიაბეტი

პანკრეატიტით ჭამა ყოველთვის აუცილებელია თბილი ფორმით, ძალიან ცხელი და ცივი კერძებისგან უნდა გამოიყოს. მენიუში ყოველთვის დომინირებს ცილებით მდიდარი საკვები, ხოლო ნახშირწყლები და ცხიმები მინიმუმამდეა დაყვანილი. აკრძალულია იმ საკვების გამოყენება, რომლებიც ძალიან ბევრ მჟავას შეიცავს.
პანკრეასის და საჭმლის მომნელებელი ტრაქტის დაცვა მაქსიმალურად შესაძლებელია ქიმიური და მექანიკური დაზიანებისგან ღუმელში ორთქლის მომზადების გამო. ასევე სასარგებლოა საჭმლის მოხარშვა და გამოყენებამდე დაფქვა.
ექიმები ამტკიცებენ, რომ უნდა მიატოვოთ ის პროდუქტები, რომლებიც შეიცავს უხეში ბოჭკოს. საშუალო ყოველდღიური კალორიების მიღება უნდა იყოს 2 ათასი კალორიის ფარგლებში. გარდა ამისა, ისინი სვამენ მინიმუმ 1.5 ლიტრ სუფთა წყალს, აუცილებელია დაეყრდნოთ თბილ, მინერალიზებულ სასმელს.
დღის მენიუს ქიმიური შემადგენლობა შემდეგია:
დიეტის ცხრილისთვის ორი ვარიანტი არსებობს. თუ დიაბეტიან დაავადებას მწვავე ფორმის დიაგნოზი დაუსვეს, მას მიენიჭება ცხრილი 5 ა, ქრონიკული ფორმით, ცხრილი 5 ბ.
დიეტა 55 ა ითვალისწინებს დღეში არაუმეტეს 1700 კალორიის გამოყენებას, ყველა კერძები პაციენტს ემსახურება საგულდაგულოდ გაწურულ ფორმაში. სრულად გამორიცხავს პროდუქტებს, რომლებიც ხელს უწყობენ პანკრეასის სეკრეტორულ ფუნქციონირებას. ძირითადი ქიმიური შემადგენლობის გარდა, სუფრის მარილზე მკაცრი შეზღუდვებია - მაქსიმუმ 10 გ დღეში.
ჭამა უნდა იყოს წილადი, მინიმუმ 6 ჯერ დღეში, დარწმუნებული უნდა იყოს, რომ გაუძლოს გარკვეული პერიოდის განმავლობაში. ასეთი კვების რეჟიმის ხანგრძლივობა ინიშნება დიაბეტით, რომელიც დამოკიდებულია პანკრეატიტის სიმძიმის მიხედვით, მაგრამ საშუალოდ ეს მინიმუმ 7 დღეა.
ცხრილი 5b არეგულირებს 2700 კალორიას დღეში, ხოლო კერძების ქიმიური შემადგენლობა ასეთია:
- ცხიმები (მაქსიმუმ 70 გ),
- ნახშირწყლები (350 გ-მდე),
- ცილა (არა უმეტეს 140 გ).
ამ ცხრილის განსხვავება ისაა, რომ decoctions და ხორცის ბულიონები გამორიცხულია, ეს აუცილებელია პანკრეასის მიერ სეკრეციის წარმოების შესამცირებლად. საკვები ასევე ემსახურება გახეხილი ფორმით.
ტკივილისა და პანკრეატიტის უსიამოვნო სიმპტომების თავიდან ასაცილებლად, საჭიროა დიეტის კონტროლი. თუ არ დაიცავთ სპეციალურ დიეტას, მაშინ დაავადების ნიშნები ადამიანს არ დატოვებს მარტო.
აქედან გამომდინარე, პირველი, რაც პაციენტისგან არის საჭირო, არის სწორი კვება ან დიეტა. დასაწყისისთვის, განვიხილოთ, რა საკვები უნდა შეიცავდეს იმ დიეტაში, ვინც დაავადებულია სხვადასხვა ტიპის დაავადებით.
თქვენი ინფორმაციისთვის! კუჭქვეშა ჯირკვალზე დატვირთვის შესამცირებლად და საკვების მონელების დაჩქარების მიზნით, რეკომენდებულია ბოსტნეულის გახეხვა და მათგან მოამზადეთ სალათები ან დაფქული სუპები.
ამიტომ დიეტაში შემდეგი პროდუქტები უნდა შეიტანოთ:
- კარტოფილი
- გოგრა
- zucchini
- ისპანახი
- სტაფილო
- მწვანე ბარდა
- ტკბილი წიწაკა.
პომიდორი და კომბოსტოც კი უნდა იყოს მოხარშული, რომელსაც ასევე შეიძლება დავუმატოთ სუპები ან სალათები, მაგრამ დროთა განმავლობაში. დიეტა უნდა შედგებოდეს გოგრებით გამდიდრებული იოდით.
და იოდი, თავის მხრივ, ხელს უწყობს დაზიანებული პანკრეასის ქსოვილის აღდგენას, აგრეთვე მისი ფუნქციონირების ნორმალიზებას. აქედან გამომდინარე, ჭარხლის ჭამა ყოველდღიურად და უმთავრესად შეიძლება, მთავარი საკვების მიღებამდე.
გარდა იმისა, რომ არსებობს ცნობილი პროდუქტები, რომელთა მოხმარება პანკრეატიტით შეიძლება, თქვენ უნდა შეძლოთ თქვენი ყოველკვირეული დიეტის დივერსიფიკაცია. ამისათვის განვიხილავთ პანკრეატიტის სავარაუდო დიეტას ერთი კვირის განმავლობაში.
პანკრეასის პანკრეატიტის მწვავე პანკრეატიტის დროს დიეტური კვება ინიშნება დამსწრე ექიმის მიერ არა უადრეს სამჯერ ოთხი დღის შემდეგ სამარხვო ეტაპზე.
ყველაზე ხშირად, ცხრილი 55 არჩეულია როგორც სამკურნალო დიეტა, რომელიც შესაფერისია თითქმის ყველა ასაკის პაციენტებისთვის. მისი მენიუ ხელს უწყობს სხეულის ენერგორესურსების აღდგენას, ვიტამინებისა და მინერალების ნაკლებობას, ასევე ამცირებს შეშუპებას დაქვემდებარებული ორგანოსგან.
დიეტა 5 ამჟამად შესაძლებელია ორი ვერსიით:
- ძლიერი ხორცი და თევზის ბულიონები,
- კომბოსტო, მჟავე, ნიორი და ხახვი,
- მკაცრად აკრძალულია ყველა ტკბილეული,
- პარკოსნები
- მარგარინი და ღორის ცხიმი
- გაზიანი სასმელები, ძლიერი ჩაი და ყავა,
- მარილი.
იდეალურ შემთხვევაში, დიაბეტის და პანკრეატიტის მქონე პაციენტები მუდმივად უნდა დაიცვან დიეტა მოხარშული საკვებით, ან ორთქლით. ასეთი საკვების გადამუშავება ნაზი არის კუჭ-ნაწლავის ტრაქტის ორგანოებისთვის.
დღემდე, არ არსებობს მკურნალობის სტანდარტული რეჟიმი, მაგრამ ყველა ექსპერტი თანხმდება ერთ რამეზე: ამ დაავადების წარმატებული მკურნალობისთვის აუცილებელია დიეტა დააკავშიროთ აბებს.
მწვავე პანკრეატიტის დროს, პირველ დღეს, პაციენტმა არ უნდა ჭამოს არაფერი. ამ პერიოდის განმავლობაში მას მხოლოდ გაზის გარეშე წყალი შეუძლია. მარხვის ხანგრძლივობას ექიმი განსაზღვრავს საავადმყოფოში, სადაც პაციენტი მდებარეობს, ზოგჯერ მისი გახანგრძლივება შესაძლებელია 3 დღემდე.
შეუძლებელია მწვავე პანკრეატიტის მკურნალობა სახლში, ეს ძალიან საშიში მდგომარეობაა, რამაც დროული სამედიცინო დახმარებით შეიძლება გამოიწვიოს სიკვდილი. საკვებისგან თავის შეკავების გარდა, საავადმყოფოში ადამიანი იღებს მედიკამენტებს, და საჭიროების შემთხვევაში, მას მკურნალობას უტარებენ.
გამწვავების ჩაქრობის შემდეგ, პაციენტს ინიშნება სათადარიგო დიეტა, რომლის დანიშნულებაა პანკრეასის აღდგენა და ზოგადი მდგომარეობის ნორმალიზება. საკვების თანმიმდევრულობა უნდა იყოს ლორწოვანი და დაფქული, გახეხილი სოკოვან მდგომარეობამდე.
ამ პერიოდის განმავლობაში ცხიმები და ნახშირწყლები მინიმუმამდეა დაყვანილი, ხოლო ცილები დიეტაში უნდა იყოს საკმარისი რაოდენობით. ყოველდღიური კალორიული შემცველობა ასევე შეზღუდულია, რაც გამოითვლება პაციენტის სხეულის წონის, ასაკისა და განსაკუთრებული დაავადებების საფუძველზე.
ეს ღირებულება ინდივიდუალურია თითოეული პაციენტისთვის, მაგრამ ნებისმიერ შემთხვევაში, ის არ უნდა იყოს დაბალი, ვიდრე 1700 კკალ დღეში.
კვების პრინციპები, რომლებიც პაციენტმა უნდა დაიცვას პანკრეატიტის მწვავე პერიოდში:
- ძლიერი შიმშილი ექიმის მიერ რეკომენდებული პერიოდის განმავლობაში,
- უსიამოვნო სიმპტომების ჩასახვის პროცესში შემაშფოთებელი, ტკბილი და სანელებელი საკვების მიღება,
- პატარა საჭმელების ჭამა
- დიეტაში ცილოვანი საკვების უპირატესობა.
ასეთი დიეტა შეიძლება გაგრძელდეს კვირაში თვე-ნახევარამდე, რაც დამოკიდებულია პირის მდგომარეობის გაუმჯობესების ხარისხზე და მწვავე პანკრეატიტის სიმძიმეზე. იგივე კვება ინიშნება პაციენტს და დაავადების ქრონიკული ფორმის გამწვავებით.
მწვავე პანკრეატიტისგან განსხვავებით, ამ შემთხვევაში, პაციენტს მკურნალობა სახლში შეუძლია. მაგრამ ეს შესაძლებელია მხოლოდ მას შემდეგ, რაც აუცილებელია ყველა საჭირო ლაბორატორიული გამოკვლევა, დეტალური დიაგნოზის გავლა და ექიმთან კონსულტაცია.
ხშირად, მწვავე პათოლოგიის გამორიცხვის მიზნით საჭიროა ქირურგიის დამატებითი კონსულტაცია, რისი მკაფიოდ განსაზღვრა, თუ რა ტიპის პანკრეატიტი აქვს პაციენტს
პანკრეატიტის შემსუბუქების (რემისიის) დროს პაციენტის კვება დიდად არ განსხვავდება დიაბეტის ჩვეულებრივი დიეტისგან. მენიუს საფუძველი უნდა იყოს ჯანსაღი ბოსტნეული და მარცვლეული, მჭლე ხორცი და თევზი. პროდუქტების სითბოს მკურნალობა საუკეთესოდ ხდება ორთქლზე ან სამზარეულოს საშუალებით. გარდა ამისა, ბოსტნეული და ხორცი შეიძლება ჩაშუშული იყოს, მაგრამ ეს უნდა გაკეთდეს ცხიმებისა და ზეთების დამატების გარეშე.
ხშირად, პანკრეატიტის მქონე პაციენტებისთვის არ არის რეკომენდებული გამომცხვარი ბოსტნეულის და ხორცის კერძების გამოყენება. აკრძალულია ისეთი პროცესები, როგორიცაა ფრაის დაჭრა, გახეხვა და გახეხვა. სუპები საუკეთესოდ ამზადებენ ბოსტნეულის ბულიონში, მაგრამ გახანგრძლივებული რემისიით, ასევე შეგიძლიათ გამოიყენოთ ხორცის ბულიონი (წყლის განმეორებითი ცვლილების შემდეგ).
პირველი და მეორე კურსების მომზადებისას არასასურველია გამოიყენოთ ხახვი და ნიორი. ისინი აღიზიანებენ საჭმლის მომნელებელი სისტემის ლორწოვან გარსს და უარყოფითად მოქმედებს ანთებით პანკრეასზე.
ხორცპროდუქტების უმჯობესია გამოიყენოთ რბილობი (ფილე). სამზარეულოს დაწყებამდე აუცილებელია კანი ხორცისგან ამოიღოთ, ამოიღონ ყველა ძვალი მისგან და გაასუფთავეთ ცხიმოვანი ფილმებისგან.
დიაბეტის საწინააღმდეგო პანკრეატიტით დაავადებული პაციენტისთვის კერძების მომზადება უმჯობესია აირჩიოთ ინდაური, ქათამი და კურდღელი. გახანგრძლივებული რემისიის პერიოდში შეგიძლიათ ძროხის შეყვანა დიეტაში, მაგრამ უმჯობესია მთლიანად უარი თქვათ ღორისა და იხვის შესახებ.
თევზიდან, ჰეკი, პოლოკი, კოდური და მდინარე ბასი კარგად არის შესაფერისი ასეთი პაციენტებისთვის. ეს შეიძლება იყოს მოხარშული ან ორთქლზე ბოსტნეულით.
ასეთ პაციენტებს არ შეუძლიათ სუპის მომზადება თევზის ბულიონში, რადგან მათ შეუძლიათ პანკრეასის გაუარესების პროვოცირება.
სასმელების უმჯობესია მოხმარებული არა კონცენტრირებული ჟელე და ჩაშუშული ხილი, დამატებული შაქრის გარეშე.
ხილის სასმელები და განზავებული წვენები არ უნდა სვამდეს ავადმყოფი, რადგან ისინი ძალიან ბევრ ხილის მჟავას შეიცავს. უმჯობესია მიირთვათ ხილი გამომცხვარი ფორმით (ვაშლი, ბანანი), თუმცა ზოგჯერ, იმ პირობით, რომ თავს კარგად იგრძნობთ, მცირე რაოდენობით ნედლი ხილი შეგიძლიათ.
მათი არჩევისას ყურადღება უნდა მიაქციოთ ისე, რომ მათ არ ჰქონდეთ მჟავე გემო. ხილისგან, უმჯობესია პაციენტებმა მიირთვან ვაშლი, ქლიავი, ბანანი და გარგარი.
მაგრამ ასეთი ხილიდან საკვები საკვებიც კი უნდა მოიხსნას.
პური, პრინციპში, არ არის რეკომენდებული დიაბეტით დაავადებულთათვის, ამიტომ, თუ ეს შესაძლებელია, თავიდან უნდა იქნას აცილებული. პანკრეატიტით, ნებადართულია მხოლოდ ხორბლის პურისგან დამზადებული კრეკერები, მაგრამ ამ პროდუქტის გლიკემიური ინდექსი შედარებით მაღალია, ამიტომ უმჯობესია საერთოდ არ გამოიყენოთ ისინი.
21-ე საუკუნეში, ბევრი რამის გაკეთების ჩქარით, ადამიანი ავიწყდება ჯანმრთელობის შესახებ. საჭმლის მონელება, უხარისხო საკვები, ორგანიზმისთვის მავნე საკვების გამოყენება, სტრესი, ცუდი ჩვევები - ეს არ არის ამომწურავი სია, რომელიც განსაკუთრებით კუჭ-ნაწლავის ტრაქტის დაავადებებზე და ზოგადად, ზოგადად მდგომარეობაში მყოფი ფაქტორების გავლენის ფაქტორებს შორისაა.
ეს გამოწვეულია ჯანმრთელობის მდგომარეობის ზედაპირული აღქმის შედეგად. ადამიანები საკუთარ უყურადღებობას ამართლებენ თავისუფალი დროის სიმცირით. საბაბი ყოველთვის სამართლიანი არ არის.
კუჭ-ნაწლავის ტრაქტზე ზემოთ ჩამოთვლილი ფაქტორების შედეგია გასტრიტისა და პანკრეატიტის ერთდროული გამწვავება. საჭმლის მონელების პროცესის ნორმალიზება ხელს შეუწყობს მხოლოდ სათანადოდ შემუშავებულ და შერჩეულ დიეტას კონკრეტული შემთხვევისთვის, პანკრეატიტით და გასტრიტით.
ზოგადი კვების რჩევები პანკრეატიტისა და გასტრიტის შესახებ
დაავადების რჩევები მსგავსია. შინაგანი ორგანოების ანატომიური მდებარეობის გათვალისწინებისას, შესამჩნევია, რომ პანკრეასი მდებარეობს კუჭის პირდაპირ ზემოთ. პანკრეასის ცუდი ფუნქციონირება იწვევს კუჭის ანთებით პროცესს, დარღვეულია ტუტე და მჟავების წონასწორობა - შედეგი არის პანკრეასის გაუარესება.
საჭმლის მომნელებელი სისტემის პროცესების ამ ციკლით, ჩვენ გამოვყოფთ მთავარ რეკომენდაციებს გასტრიტის და პანკრეატიტის გამწვავებისთვის:
- აუცილებელია საფუძვლიანად გახეხილი საკვები საჭმლის დროს, როდესაც მოხმარებული - საფუძვლიანად საღეჭი.

- სამზარეულოს უპირატესობებს ენიჭება ორთქლი, გამომცხვარი, მოხარშული ან ჩაშუშული კერძები. კერძების ოქროს ქერქის გულშემატკივრებმა უნდა დაივიწყონ საკუთარი სისუსტე ასეთი საკვები, გამოიყენეთ კილიტა გამოსაცხობად.
- ხშირად უნდა ჭამოთ, ხელის მცირე თითიდან მცირე ულუფებით ჭამოთ.
- მოხმარებული საკვები მიიღება თბილად.
- უმჯობესია უარი თქვან საჭმლის სითხით დალევის ჩვევაზე, უმჯობესია დალიოთ ერთი საათის შემდეგ მთავარი კვება.
- საჭირო იქნება გარკვეული დიეტის შემუშავება და მკაცრად დაიცვას იგი, რელიეფის გარეშე.
- ძილის წინ წასასვლელად არ უნდა ჭამოთ, უმჯობესია მოაწყოთ ბოლო კვება დაისვენოთ რამდენიმე საათით ადრე.
დღესდღეობით გაცილებით ადვილია ჯანსაღი ცხოვრების წესის წარმართვა, ჭამა სწორად, სამზარეულოს ტექნიკა მოვიდა სამაშველოში - ბლენდერი და ორმაგი ქვაბი, ერთადერთი რამ არის სწორად ჭამის სურვილი.