სიმპტომები, მწვავე და ქრონიკული ქოლეცისტოპანკრეატიტის მკურნალობა
ქოლეცისტოპანკრეატიტი - ეს არის დაავადება, რომელსაც ახასიათებს ნაღვლის ბუშტის და პანკრეასის ანთებითი პროცესების ერთობლიობა. ეს დაავადება კუჭ-ნაწლავის დაავადებების ერთ – ერთი ყველაზე გავრცელებული დაავადებაა. ქოლეცისტოპანკრეატიტისთვის MBC-10 კოდია K86.8.2. დაავადებას ახასიათებს ტკივილი მარჯვენა და მარცხენა ჰიპოქსტრიუმში, ეპიგასტრიუმში, გახანგრძლივებული ღებინება და სხვა დამახასიათებელი სიმპტომები. ამ პრობლემის ძირითადი მიზეზი განისაზღვრება ამ ორ ორგანოს მჭიდრო ანატომიური და ფიზიოლოგიური კავშირით.
აქედან გამომდინარე, თუ ამ ორგანოებიდან ერთ – ერთი დაზარალებულია, მაშინ არსებობს პათოლოგიური პროცესის მეორე ორგანოში გადასვლის ალბათობა. გარდა ამისა, მწვავე ქოლეცისტოპანკრეატიტის დროს, ღვიძლი მონაწილეობს პათოლოგიურ პროცესში. დისტროფიული და ნეკროზული დარღვევები შეიძლება მოხდეს ამ ორგანოში.
თუ რომელიმე ორგანოს დაავადება ვერ ახდენს სფინქტერის სისტემის თვითრეგულირებას ვატერის ნაპლიშემდეგ გარკვეულ მომენტში პათოლოგიური ცვლილებები ხდება სხვა ორგანოში. ქოლეცისტოპანკრეატიტის გამოვლინების მექანიზმი დაკავშირებულია გაუფასურებულ გამავლობასთან ნაღვლის და პანკრეასის წვენი თორმეტგოჯა ნაწლავში. თუ ეს პროცესი ნორმალურად მიმდინარეობს, მაშინ საიდუმლოების საპირისპირო ჩამოსხმა არ ხდება პანკრეასის და საერთო სანაღვლე გზების სფინქტერების ფუნქციონირების გამო. თუ ინტრავენური ჰიპერტენზია განვითარდება ოდიდის სფინქტერის დისკინეზიის გამო, ან Vater papilla– ის მექანიკური გაუვალობის გამო, ნაღვლის ბუშტი იწყებს პანკრეასის სადინარში.
შედეგად აღინიშნება ფოსფოლიპაზას და პანკრეასის სხვა ფერმენტების გააქტიურება. ნაღვლის კომპონენტებიდან წარმოიქმნება მაღალი ტოქსიკურობის მქონე ნივთიერებები, რომლებიც თანდათანობით ანადგურებენ ორგანოს.
შემთხვევები, როდესაც პაციენტებში პანკრეატიტი ფერმენტები ნაღვლის ბუშტში გადაყრიან, რაც მანიფესტის პროვოცირებას ახდენს ქოლეცისტიტი.
აღინიშნება დამატებითი ფაქტორი, რომელიც არის პათოგენური ფლორის გავრცელება ჰემატოგენური, რეფლუქსიდა ლიმფოგენურისხვათა შორის
დაავადების მწვავე ფორმებს ახასიათებს კატარალური ან ჩირქოვან-ნეკროზული ანთებითი პროცესი, ქრონიკულში - ფიბრო-დეგენერაციული.
კლასიფიკაცია
დაავადების ფორმების სისტემატიზება, გაითვალისწინეთ მისი კურსის თავისებურებები და ჰისტოლოგიური ცვლილებების ხასიათი.
ძირითადი მორფოლოგიური ცვლილებების გათვალისწინებით, ქოლეცისტოპანკრეატიტის შემდეგი ფორმები განისაზღვრება:
- ჩირქოვანი,
- ექსუდაციური,
- ნეკროზული-დესტრუქციული,
- ატროფიული.
დაავადების მიმდინარეობის ბუნებიდან გამომდინარე, განისაზღვრება დაავადების შემდეგი ტიპები:
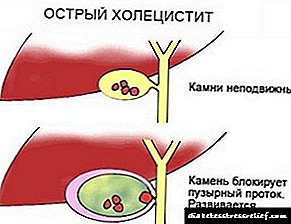
- მწვავე ქოლეცისტოფანკრეატიტი - მკვეთრად ვითარდება, თუ ეს ხდება მექანიკური გაუვალობა ან კვების სერიოზული დარღვევა. დაავადების მწვავე ტიპს ახასიათებს ძლიერი ტკივილი და რეგურგიტაციის სინდრომები. ეს არის საშიში მდგომარეობა, რადგან სათანადო თერაპიის არარსებობის შემთხვევაში, სიკვდილიანობა შეიძლება იყოს 55% -მდე.
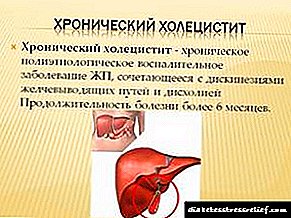
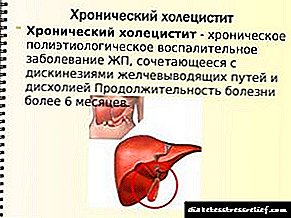
- ქრონიკული ქოლეცისტოპანკრეატიტი - ეს დაავადება თანდათან ვითარდება. ამავდროულად, აღინიშნება დისპეფსიური სიმპტომები, ჰიპოქსტრიუმსა და ეპიგასტრიკულ რეგიონებში დისკომფორტის შეგრძნება. მას შემდეგ, რაც არსებობს პანკრეასის თანდათანობითი დეგენერაცია, საჭმლის მონელების პროცესები დარღვეულია და ეს ფენომენი თანდათანობით ვითარდება. ICD-10 დაავადების კოდია K86.8.2.
- ქრონიკული მორეციდივე ქოლეცისტოფანკრეატიტი - როგორც წესი, ეს მდგომარეობა ვითარდება დაავადების მწვავე ფორმის ფონზე, უფრო იშვიათად - წინა მუდმივი კურსის გამო.
პანკრეასის და ნაღვლის ბუშტის ერთობლივი ანთება ხდება ერთ – ერთი ორგანოს საწყისი დაზიანების ფონზე. შემთხვევების დაახლოებით 85% -ში დაავადება ვითარდება ქოლეცისტიტის ფონზე, 15% -ში პროცესი იწყება პანკრეასის დაავადებებში, რის შემდეგაც იგი გართულებულია მეორადი ფერმენტული ქოლეცისტიტით. ქოლეცისტოპანკრეატიტის განვითარებას განსაზღვრავს შემდეგი ფაქტორების მოქმედება:
- Vater papilla- ის მექანიკური გაუვალობა - თუ დაბლოკილია ნაღვლის გამოყოფის გზები, პანკრეასის წვენი, აღინიშნება ბილიარული სტაზი. შედეგად, ძალიან ბევრი ნაწლავის ფლორა გროვდება ნაღვლის ბუშტში, ხოლო ორგანო ხდება ანთებითი. კუჭქვეშა ჯირკვალში ინტრავენური წნევაც იზრდება, ხოლო მისი ფერმენტები შედიან ქსოვილში, რაც იწვევს ანთებით და დესტრუქციულ დარღვევებს.
- ოდდის დისფუნქციის სფინქტერი - მუდმივი გაღიზიანებით მცირე ქვებით, ვითარდება ვატერის პაპილოას გლუვი კუნთების დისკინეზია. ბილიარული-პანკრეასის და პანკრეასის-ბილიარული რეფლუქსის გამო, ნაღვლის ბუშტი შემოდის პანკრეასის ღრუში. პანკრეასის ფერმენტები ასევე შედიან ნაღვლის სადინარში. ინტრავენური ჰიპერტენზია ოდდის სფინქტერის ჰიპერტონიულობის ფონზე, დამამძიმებელი ფაქტორია.
რაც შეეხება დაავადების უშუალო მიზეზებს, მათგან ყველაზე გავრცელებულია:
- ინფექციური დაავადებები
- შაქრიანი დიაბეტი,
- მეტაბოლიზმის დაქვეითება,
- კუჭის წყლული
- ნაღვლის ბუშტის დაავადება,
- ანთებითი პროცესები ნაღვლის ბუშტში,
- პარაზიტის ინფექცია,
- ონკოლოგიური პროცესები.
ეს პროვოცირებას ახდენს ამ დაავადებისა და არასწორი კვების განვითარებას, ასევე ცუდი ჩვევების განვითარებას. მათ, ვინც ბევრს სვამს და ხშირად მოიხმარს ალკოჰოლს, მნიშვნელოვნად ზრდის ქოლეცისტოპანკრეატიტის მიღების ალბათობა.
პანკრეასა და ნაღვლის ბუშტში ანთებითი პროცესები შესაძლებელია მედიკამენტების უკონტროლო მიღების გამო.
პროვოცირების ფაქტორია სტრესი და ძლიერი ემოციური სტრესი.
კიდევ ერთი ფაქტორი, რამაც შეიძლება გამოიწვიოს ამ დაავადების პროვოცირება, არის ორგანიზმში ბაქტერიული ინფექციის ფოკუსის არსებობა. ქრონიკულიც კი სინუსიტი ან კარიესი შეიძლება გამოიწვიოს ქოლეცისტოპანკრეატიტის განვითარება.
ქოლეცისტოპანკრეატიტის სიმპტომები
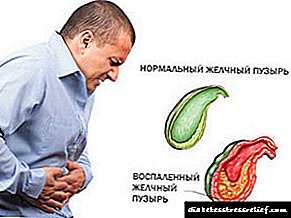
ქრონიკული ქოლეცისტოპანკრეატიტის კლინიკური სიმპტომები შეიძლება იყოს ძალიან მრავალფეროვანი და მანიფესტი, როგორც პანკრეასის ჯირკვლის ანთების ნიშნები, ასევე ნაღვლის ბუშტის ანთებითი პროცესი. დაავადების მწვავე ტიპის მსგავსად, ქრონიკული ქოლეცისტოფანკრეატიტი ვლინდება მუცლის ღრუში, რომელიც ლოკალიზებულია ეპიგასტრიკულ რეგიონში ან ჰიპოქსტრიუმში. მწვავე ფორმით, ტკივილი ძლიერდება მას შემდეგ, რაც ადამიანი შეჭამა ცხიმოვანი საკვები ან მოიხმარა ალკოჰოლი. ასევე შესაძლებელია განმეორებითი ღებინება, რომლის დროსაც ნაღვლის მინარევები გამოვლენილია. მაგრამ ის პაციენტს არ მოუტანს შვებას.
ასევე, დაავადების განვითარებასთან ერთად, შემდეგი სიმპტომები გამოჩნდება:
- დისპეფსიური გამოვლინებები - გულისრევა, მუწუკები, პირის ღრუში მწარე, მუცელში სიმძიმის შეგრძნება.
- განავლის დარღვევა - განავლის გახვევა, მასში შეუფერებელი საკვებია წარმოდგენილი, დეფეკაცია ხშირია დღეში რამდენჯერმე,
- შარდი ბნელდება
- sclera, კანის და ლორწოვანი გარსების შეიძლება ყვითელი,
- მუდმივი ტკივილი შეიძლება აღმოჩნდეს უძილობა,
- გამწვავების დროს დაფიქსირდა ცხელებადაქვეითება არტერიული წნევა და ზოგადი სისუსტის შეგრძნება.
ზოგადად, ამ დაავადების სიმპტომები მსგავსია საჭმლის მომნელებელი სისტემის სხვა დაავადებების გამოვლინებით. ქრონიკული ფორმით აღინიშნება რემისიის და გამწვავების პერიოდები. დაავადების გამწვავების დროს, ღვიძლის გადიდება, რაც ექიმს განსაზღვრავს პალპაციის დროს.
დაავადების ობსტრუქციული ფორმით, რომელიც ძალიან მწვავეა, პანკრეასის სადინარები ბლოკირდება, საჭმლის მომნელებელი პროცესები კი დარღვეულია. შედეგად, კუჭ-ნაწლავის ტრაქტის სხვა ორგანოები გახდება ანთება.
ზოგიერთ პაციენტს აქვს ამ დაავადების იშვიათი სიმპტომები. ეს მოიცავს:
- ასციტები
- მცირე გემების დაზიანება,
- ცრუ ცისტები.
ტესტები და დიაგნოსტიკა
 სპეციალისტს შეიძლება ეჭვობდეს ქოლეცისტოპანკრეატიტი, თუ პაციენტი უჩივის ტიპურ გამოვლინებებს და აქვს გარკვეული ფიზიკური სიმპტომები. მაგრამ დიაგნოზის დასადასტურებლად საჭიროა ყოვლისმომცველი გამოკვლევა. ამისათვის პრაქტიკაში ხდება ლაბორატორიული და ინსტრუმენტული კვლევები. დიაგნოზის დასმისას ყველაზე ინფორმაციულია შემდეგი მეთოდები:
სპეციალისტს შეიძლება ეჭვობდეს ქოლეცისტოპანკრეატიტი, თუ პაციენტი უჩივის ტიპურ გამოვლინებებს და აქვს გარკვეული ფიზიკური სიმპტომები. მაგრამ დიაგნოზის დასადასტურებლად საჭიროა ყოვლისმომცველი გამოკვლევა. ამისათვის პრაქტიკაში ხდება ლაბორატორიული და ინსტრუმენტული კვლევები. დიაგნოზის დასმისას ყველაზე ინფორმაციულია შემდეგი მეთოდები:
- ბიოქიმიური სისხლის ტესტი - ამ ლაბორატორიული კვლევის დროს, პირდაპირი მაჩვენებლების მნიშვნელოვანი ზრდა განისაზღვრება ბილირუბინი და ტუტე ფოსფატაზა. თუ აღინიშნება პანკრეასის ნეკროზი, იზრდება AST და ALT დონე. არასაკმარისი მონელების გამოვლენილია ჰიპოალბუმინემია და დისპროტეინემია.
- განავლის მიკროსკოპული ანალიზით - ეს ავლენს საკვების ნარჩენებს, რომლებიც არ გამოჯანმრთელებულა, სახამებლის მარცვლები და უამრავი არასტეროიდული კუნთოვანი ბოჭკო. ტარდება აგრეთვე ალფა-ამილაზას განავლის შესწავლა. თუ ამ ფერმენტის შინაარსი გაიზარდა 3-4 ჯერ, დიაგნოზი დასტურდება.
- ზოგადი სისხლის ტესტი - დაავადების გამწვავებით, აღინიშნება ზრდა ESRმცირე ლეიკოციტოზი.
- შარდის ბიოქიმიური გამოკვლევა - შეიძლება განისაზღვროს urobilin და ბილირუბინი.
- ფერმენტთან დაკავშირებული სისხლის ტესტები - ეს ტარდება იმ შემთხვევაში, თუ პაციენტი ეჭვმიტანილია ჰელმინთიაზი.
- მუცლის ღრუს ორგანოების ულტრაბგერა - ასეთი გამოკვლევით შეგიძლიათ განსაზღვროთ ნაღვლის ბუშტის, პანკრეასის დაზიანების ნიშნები. დაავადებას ახასიათებს ნაღვლის ბუშტის შეშუპება, მისი კედლების გასქელება, კალკულაცია, აგრეთვე პანკრეასის კონტურების დეფორმაცია, პარენქიმის ჰეტეროგენულობა.
- MRI - კვლევა ხორციელდება იმ შემთხვევაში, თუ სხვა მეთოდები საკმარისად არაა ინფორმაციული. მაგნიტურ-რეზონანსული პანკრეოქოლანგიოგრაფიის გამოყენებით, შესაძლებელია დეტალურად შეისწავლოთ პანკრეასის და ბილიარული სისტემის სტრუქტურული მახასიათებლები. ამ მეთოდის გამოყენებით შეიძლება გამოვლენილი იყოს კისტები, ნეკროზის ადგილები, ღვიძლის პათოლოგია და პანკრეასი.
- რეტროგრადული ქოლანგიოპანკრეოგრაფია - ამ მეთოდის გამოყენებით ხდება პანკრეასის სადინარები და ნაღვლის სადინარები ვიზუალიზაცია, ეს საშუალებას იძლევა შეფასდეს ოდდის სფინქტერის მდგომარეობა, დადგინდეს ნაღვლის სადინრების დიამეტრი.
- რენტგენი - ტარდება კუჭ-ნაწლავის ტრაქტის სხვა ორგანოების პათოლოგიების არსებობის გამორიცხვის მიზნით.
დიფერენციალური დიაგნოზი ტარდება, პირველ რიგში, მწვავე დაავადებით აპენდიციტი.
ქოლეცისტოპანკრეატიტის მკურნალობა
მკურნალობის ტაქტიკის არჩევისას გათვალისწინებულია მრავალი მნიშვნელოვანი ფაქტორი: დაავადების განვითარების დინამიკა, ორგანოებში მორფოლოგიური ცვლილებების არსებობა და მასთან დაკავშირებული დარღვევები. თუ პაციენტი ვითარდება მწვავე ქოლეცისტოფანკრეატიტი, მას ჰოსპიტალიზაცია ჩაუტარდება ქირურგიულ სტაციონარულ განყოფილებაში და მიეწოდება მას საჭმლის მომნელებელი ორგანოების ფუნქციონალურ დასვენებას. როგორც წესი, ხდება შიმშილი, ნაწლავის დეკომპრესია. აუცილებლობის შემთხვევაში ტარდება გამოკვლევის კვება - პარენტერალურად ან ინტეგრალურად.
ქრონიკული ქოლეცისტოფანკრეატიტის მკურნალობა გულისხმობს არა მხოლოდ სამედიცინო მკურნალობას, არამედ სათანადო დიეტის დაცვას ცხიმოვანი საკვების მკაცრი შეზღუდვით და ნახშირწყლების საკვების შემცირებით.
განვითარების მიზეზები
უფრო სამართლიანი სექსი უფრო მგრძნობიარეა. პანკრეასის სადინარები და ნაღვლის სადინარები ძალიან ახლოს მდებარეობს. ეს განმარტავს ანთებითი პროცესის გადასვლას ერთი ორგანოდან ახლომდებარე ორგანოში. ქოლეცისტოპანკრეატიტით, ღვიძლის ფუნქცია ხშირად არის დაქვეითებული. ნაწლავის ტრაქტის დაავადების საერთო გართულებებია ნეკროზული და სტრუქტურული ცვლილებები ღვიძლის უჯრედებში.
ქოლეცისტოპანკრეატიტის სიმპტომები თანაბრად არის დამოკიდებული მისი კლების მიზეზებზე. დაავადების მიზეზები მოიცავს:
 პარაზიტები
პარაზიტები- ინფექციები
- ჰელმინთური ინფექციები,
- პანკრეასის კიბო
- შაქრიანი დიაბეტი
- სოკოები
- ვატერის ნაპლის შეშუპება,
- გაიზარდა წნევა ღვიძლსა და თორმეტგოჯა ნაწლავზე,
- ალერგიული ან ტოქსიკური კატალიზატორი
- ბაქტერიული დაავადებები
- ნაღვლის ბუშტის ანთება,
- პეპტიური წყლული
- ნაღვლის ბუშტის დაავადება
- მეტაბოლური აშლილობა.
მიზეზების გარდა, გასტროენტეროლოგიის დირექტორია ასევე აღწერს დაავადების პროვოცირების ფაქტორებს. მათ შორისაა:
 ცუდი ჩვევები (მოწევა, ალკოჰოლის ბოროტად გამოყენება),
ცუდი ჩვევები (მოწევა, ალკოჰოლის ბოროტად გამოყენება),- ძლიერი ემოციური აჯანყება,
- ნაღვლის სადინრების არარეგულარული ფორმა,
- ნაღვლის სტაგნაცია (ხდება ორსულობის დროს, პასიური ცხოვრების წესი, მუცლის ღრუს ორგანოების პროლაფსი),
- საჭმლის მომნელებელი დარღვევები
- პანკრეატიტის გამწვავება,
- გაუწონასწორებული დიეტა, საჭმლის მიღება გმო-ით,
- ჭარბი ან ჭარბი წონა,
- უკონტროლო წამალი
- ნაღვლის ბუშტები და თირკმლის ქვები,
- გასტრიტი
- ხშირი სტრესი.
კუჭ-ნაწლავის ტრაქტის დაავადების სიმპტომები
ქოლეცისტოპანკრეატიტის ნიშნები მსგავსია კუჭ-ნაწლავის სხვადასხვა დაავადებების სიმპტომებით. ეს შეიძლება იყოს ტკივილი სწორ ჰიპოქსორუმში, საჭმლის მომნელებელი დაშლა (დისპეპტიური), ღებინება ან გულისრევა ჭამის შემდეგ რამდენიმე საათში. ალბათ სიმძიმის განცდა.
არსებობს ქოლეცისტოპანკრეატიტის 2 ტიპი: მწვავე და ქრონიკული. მწვავე ფორმის სიმპტომები გვხვდება ცხიმოვანი ან შემწვარი საკვების ჭამის შემდეგ, ჭამისთანავე. მწვავე ქოლეცისტოპანკრეატიტის სიმპტომებია:
 ყაბზობა
ყაბზობა- სარტყელის ტკივილი
- დიარეა
- უძილობა ტკივილის გამო
- ღებინება
- ბურღვა
- bloating.
ქრონიკული ფორმის მანიფესტაციები
დაავადება ხასიათდება რემისიის და გამწვავების პერიოდებით. ნიშნები მწვავე გარეგნობის მსგავსია, მაგრამ ულტრაბგერითი სურათის რემისიასთან ერთად, აშკარად ჩანს ღვიძლის მატება. პალპაციის დროს პაციენტი განიცდის ტკივილს.
ტკივილი ასევე შესაძლებელია ნაღვლის მიდამოში. დაავადების ქრონიკულ ფორმას უფრო გრძელი კურსი აქვს. დაავადების ქრონიკული ფორმის გამწვავებით, აღინიშნება შემდეგი:
- წონის დაკლება
- დისპეფსიური დარღვევები
- bloating
- steatorrhea (ცხიმები განავალში).
ასევე არსებობს დაავადების ნევროლოგიური ნიშნები. ესენია:
- პანკრეასის მკვრივი წარმონაქმნები,
- პერიტონეუმის კუნთების ატროფია,
- კანქვეშა ცხიმის შემცირება
- ტკივილი ნეკნ-ხერხემლის კუთხით,
- ლურჯი კანი navel გარშემო,
- მცირე გამონაყარი ამ მხარეში.
ნაწლავის ტრაქტის დარღვევების გრძელი კურსის გამო, საჭმლის მომნელებელი ფერმენტების ნაკლებობა ვლინდება. ამის შედეგად ვლინდება კლინიკური ნიშნები:
- ლიპაზის სეკრეციის შემცირება (წყალში ხსნადი პანკრეასის ფერმენტი),
- კუნთების ან ცხიმების ცუდად ან დაქვეითებული კომპონენტები განავალში,
- განავალი უფრო თხევადი და მსუბუქია.
ობსტრუქციული ფორმის ნიშნები
ქოლეცისტოპანკრეატიტის ყველაზე მძიმე ფორმა არის ობსტრუქციული. ეს იწვევს სიმპტომებს, როგორიცაა გაუარესებული საჭმლის მონელება და ნაწლავის ტრაქტში ანთების განვითარება.
ამ დაავადებით, დაავადება იწვევს თორმეტგოჯა ნაწლავის სადინარების შეშუპებას. როგორც წესი, ეს ხდება 5 წლის განმავლობაში. იშვიათ შემთხვევებში, პაციენტი ვითარდება პათოლოგიური პროცესის დარჩენილი სიმპტომები:
- ცრუ ცისტური წარმონაქმნების გამოჩენა,
- ასციტების განვითარება (წვეთოვანი),
- მშრალი კანი და პილინგი,
- მცირე სახსრების დარღვევები,
- ხელების დაავადებების განვითარება (ართრიტი),
- თეთრი საფარი ენაზე
- ფრჩხილის ფირფიტების არბილებს
- კანის ყვითელი.
შესაძლო გართულებები
დიდი ხნის განმავლობაში დაავადებული ადამიანი შეიძლება განვითარდეს პანკრეასის უკმარისობა. თუ დაავადების მკურნალობა დროულად არ ჩატარებულა, გართულებების რისკი იზრდება.
დაავადების განვითარებასა და უგულებელყოფასთან ერთად შესაძლებელია ლეტალური შედეგი. ეს ხდება ნახევარ შემთხვევაში. დაავადებების ხშირი შედეგების შორისაა:
- ანთება, რომელიც გავლენას ახდენს პერიტონეუმზე (პერიტონიტი),
- ნაღვლის სადინრის ობსტრუქცია,
- პერიფერიული ნერვის დაზიანება,
- ვენების თრომბოზი,
- ენდოკრინული დაავადებები.
დიაგნოსტიკური პროცედურები
ვიზუალური გამოკვლევის საფუძველზე, ლაბორატორიული დიაგნოზის შედეგები და პაციენტის პრეტენზიების საფუძველზე ხდება ქოლეცისტოპანკრეატიტის დიაგნოზის გაკეთება. დიაგნოსტიკური მეთოდები მოიცავს:
- მაგნიტურ-რეზონანსული გამოსახულება,
- პანკრეასის და ნაღვლის ბუშტის ულტრაბგერითი გამოკვლევა,
- შარდისა და სისხლის ტესტები,
- ფიბროგასტროდუოდენოსკოპია (FGDS).
ბოლო დიაგნოსტიკური მეთოდი გულისხმობს თორმეტგოჯა ნაწლავის ლორწოვანი გარსის გამოკვლევას და კუჭის შინაარსს. FGDS პროცედურა ხორციელდება ვიდეო ენდოსკოპის გამოყენებით. როგორც დამატებითი დიაგნოსტიკური მეთოდი, ექიმი განსაზღვრავს რელაქსაციური დუოდენოგრაფიას. რენტგენოლოგიური გამოკვლევა ხელს უწყობს პათოლოგიის არსებობისა და ბუნების დადგენას სფეროებში:
- პანკრეასის
- ნაღვლის სადინარი და ბუშტი,
- თორმეტგოჯა ნაწლავის დიდი პაპილა.
მკურნალობის მეთოდები
საჩივრების არსებობისას და მკურნალობის დანიშვნის მიზნით, აუცილებელია გასტროენტეროლოგის კონსულტაცია. სპეციალისტი პაციენტს აცნობებს ქრონიკული ქოლეცისტოპანკრეატიტის, სიმპტომების და მისი მკურნალობის შესახებ. დაავადების თერაპია აუცილებლად ყოვლისმომცველი უნდა იყოს.
მძიმე შემთხვევებში შეიძლება საჭირო გახდეს ოპერაცია. ქოლეცისტოპანკრეატიტის კომპლექსური მკურნალობა ხორციელდება:
- მედიკამენტური თერაპია
- დიეტა და კვების კორექტირება,
- ტრადიციული მედიცინა
- ფიზიოთერაპიული პროცედურები.
წამლის თერაპია
გასტროენტეროლოგი დანიშნავს შესაბამის მედიკამენტებს დაავადების სამკურნალოდ. დაავადების ანთების და უსიამოვნო სიმპტომების აღმოსაფხვრელად, მრავალი სამკურნალო ჯგუფი არსებობს:
 სისხლის პლაზმის შემცვლელები (პოლიგლიუკინი, რეოპოლიგლიუკინი, რეფორმანი, Gemodez).
სისხლის პლაზმის შემცვლელები (პოლიგლიუკინი, რეოპოლიგლიუკინი, რეფორმანი, Gemodez).- ნიშნავს, რომ შეამცირონ კუჭის მჟავიანობა, ანტაციდები (Fosfalugel, Almagel, Vicalin, Maalox).
- პრეპარატები, რომლებიც ასტიმულირებენ კუჭ-ნაწლავის მოძრაობას, პროკინეტიკას (Motilium, Perinorm, Cerucal, Raglan).
- ჰისტამინის H2 რეცეპტორების ბლოკატორები (კვაატატელი, როქსატინიინი, რანიტიდინინი, გასტროსიდინი).
- მედიკამენტები, რომლებიც ათავისუფლებენ სპაზმებს, ანტისპაზმოდებით გამოწვეულ ტკივილს (Spazgan, Baralgin, No-Shpa, Buskopan).
- პროტონის ტუმბოს ინჰიბიტორები (Esomeprazole, Rabeprazole, Omeprazole, Lansoprazole).
- ტკივილგამაყუჩებლები, ტკივილგამაყუჩებლები (ანალგინი, ქეთანოვი, ნიმესილი).
- ქოლინერგული მედიკამენტები, ანტიქოლინერგები (გასტროცეინი, პლატიფილინი, ატროპინი, სქოპოლამინი).
- ფერმენტული აგენტები და ინჰიბიტორები (Festal, Kontrikal, Gordoks, Trasilol).
დიეტა და კვების კორექტირება
ქოლეცისტოპანკრეატიტის ყოვლისმომცველი მკურნალობა მოიცავს დიეტის სრულ მიმოხილვას. ძალიან მნიშვნელოვანია პაციენტისთვის დაიცვას ექიმის მიერ დადგენილი მკაცრი დიეტა. მენიუს სრული მიმოხილვის გარეშე შეუძლებელია კუჭ-ნაწლავის დაავადების განკურნება. მავნე საკვების ჭამის დროს, დაავადება ისევ დაბრუნდება. რეკომენდაციები სასმელის რეჟიმის მოსაწესრიგებლად:
- ხშირი და უხვი სასმელი (დაახლოებით 2 ლიტრი წყალი), მაგრამ ცოტა დრო,
- დალიე თბილი წყალი ლიმნით,
- სასარგებლო მცენარეული ჩაი გვირილისგან, dandelion, calendula- სგან.
წვენების გამოყენება შეზღუდული უნდა იყოს, განსაკუთრებით ციტრუსის. აკრძალულია ალკოჰოლი და ყავა, გაზიანი სასმელები. ნაჩვენებია პაციენტის რჩევები მკურნალობის ცხრილის 55-ის შესახებ, რომლის ავტორია დიეტოლოგი პევზნერ მ. I. მნიშვნელოვანია დაიცვან მკაცრი დიეტა 3 თვემდე, მაგრამ შეიძლება საჭირო გახდეს უფრო მეტი დიეტა. აკრძალულ საკვებს შორისაა:
 უმი ბოსტნეული (განსაკუთრებით პომიდორი და კიტრი),
უმი ბოსტნეული (განსაკუთრებით პომიდორი და კიტრი),- ცხიმოვანი, მწნილი, ცხარე და შემწვარი საკვები,
- შებოლილი ხორცი
- მწვანილი
- შოკოლადი
- საკონდიტრო ნაწარმი, ნამცხვრები და ნამცხვრები,
- ყავისფერი პური, pastries,
- მარილიანი საკვები
- დაკონსერვებული საკვები
- საკვები საკვები დანამატებით,
- ბოსტნეულის, თევზის და ხორცისგან მდიდარი ბულიონები,
- ძეხვი.
გასტროენტეროლოგი პაციენტს ასევე მიაწვდის რეკომენდებული საკვების ჩამონათვალს. ამ ჩამონათვალში შედის საკვები, რომელიც არ ახდენს ზეწოლას საჭმლის მომნელებელ ტრაქტზე საჭმლის მონელების დროს. რეკომენდებული საკვები და სასმელები მოიცავს:
- თევზის, ძროხის, ქათმის, ორთქლის კოტლეტი
- ჟელე
- ხილისა და ბოსტნეულის პიურეები,
- მოცხარის მოოქროვილი ვარდის რქა,
- მსუბუქად გამომცხვარ ჩაის
- ნიორი
- ნიგოზი
- გახეხილი ფაფა ან თხევადი ფორმით,
- ორთქლის ცილის omelettes (გარეშე yolk),
- მსუბუქი სუპები.
ტრადიციული მედიცინა
ქოლეცისტოპანკრეატიტის მკურნალობისას ხალხური საშუალებების გამოყენება მისასალმებელია. სამედიცინო მკურნალობა შეიძლება დაემატოს ხალხური საშუალებებით. Decoctions და სამკურნალო ინფუზიის მოსამზადებლად შეგიძლიათ გამოიყენოთ:
 წმინდა იოანეს ვორტი
წმინდა იოანეს ვორტი- მწარე ჭია
- პიტნის
- თეთრეულის ფერი
- იისფერი
- იარუსი
- უკვდავება
- რეჰანი
- ჟენშენი.
ალოეს სპეციალური ინფუზია, კერძოდ მისი ფოთლის ფირფიტები, ამსუბუქებს მწვავე ქოლეცისტოპანკრეატიტის სიმპტომებს. რეცეპტი ალოეს ინფუზიის მისაღებად:
- გარეცხეთ ფირფიტები, წვრილად დაჭერით.
- მოათავსეთ შუშის კონტეინერში.
- დაასხით ცივი წყალი შუშის კონტეინერში.
- დაჟინებით მოითხოვს 6 საათის განმავლობაში.
- დაძაბეთ სუფთა ჩიზქოლოს მეშვეობით.
შედეგად მიღებული პრეპარატი მოიხმარს 1 სტადიის. ლ დღეში 3-ჯერ. მნიშვნელოვანია დაიცვან დაშვების დრო - კვებამდე 40 წუთით ადრე. არ უნდა გამოიყენოთ ყველა ხალხური საშუალება ექიმთან კონსულტაციის გარეშე. ტრადიციული მედიცინის სხვა რეცეპტები:
- თქვენ შეგიძლიათ მოამზადოთ პიტნის, წმინდა იოანეს ვორტი და მატლის პროდუქტი. თქვენ უნდა წაიღოთ 1 tsp. ყველა კომპონენტი, დაასხით 0,5 ლიტრი. მდუღარე წყალი. დაჟინებით მოითხოვეთ წამალი 20 წუთის განმავლობაში, მიიღეთ 250 მლ. დღეში 2-ჯერ ცარიელ კუჭზე.
- დაასხით ჭია და იარუსი 1 ჩ / კ, დაასხით ჭიქა მდუღარე წყალი და დატოვეთ 30 წუთი. დაძაბეთ და დალიეთ ½ ჭიქა დღეში 4-ჯერ.
- მიიღეთ 1 tsp. ცისარტყელა, იისფერი, პიტნის, ლინის ყვავილები. აუცილებელია შეურიოთ ყველა ინგრედიენტი, დაასხით 0,5 ლიტრი მდუღარე წყალი. დაჟინებით მოითხოვს 30 წუთი და მიიღეთ 250 მლ. 3 ჯერ დღეში ჭამის წინ.
ფიზიოთერაპიული პროცედურები
მსგავსი პროცედურები ინიშნება ქრონიკული ქოლეცისტოფანკრეატიტისთვის. ფიზიოთერაპიული პროცედურების ეფექტურობა აიხსნება იმით, რომ მათი განხორციელება ხელს უწყობს ანთების აღმოფხვრას.
კუჭ-ნაწლავის დაავადების მტკივნეული სიმპტომების ამოღების შემდეგ, სამკურნალო ტალახი შეიძლება დაინიშნოს. მათ აქვთ სასარგებლო გავლენა ქოლეცისტოპანკრეატიტის სამკურნალოდ, რადგან ისინი აძლიერებენ სხეულის იმუნურ დაცვას, აქვთ ტკივილგამაყუჩებელი და ანთების საწინააღმდეგო მოქმედება. დაავადების ფიზიოთერაპიულ პროცედურებს შორის გამოიყენება:
- UHF თერაპია
- ულტრაბგერითი პროცედურები
- ელექტროფორეზი.
ქოლეცისტოპანკრეატიტი
თეორიული ინფორმაცია ქოლეცისტოპანკრეატიტის შესახებ. ეს სტატია არ არის სახელმძღვანელო თვითმმართველობის სამკურნალოდ.
პანკრეატიტი არის პანკრეასის ანთება. ქოლეცისტიტი არის ნაღვლის ბუშტის ანთება. ორივე ორგანოში, პანკრეასის და ნაღვლის ბუშტის ანთებითი პროცესები, იწვევს ქოლეცისტოპანკრეატიტის განვითარებას (მისი სხვა სახელია პანკრეოქოლიცისტიტი), კუჭ-ნაწლავის ტრაქტის ყველაზე გავრცელებული დაავადება. კლინიკურ სურათს ახასიათებს ძლიერი დარღვევები ფუნქციონირების დროს მთელი საჭმლის მომნელებელი სისტემის მუშაობაში და სხვადასხვა გართულებების რისკი, მაგალითად, შაქრიანი დიაბეტი, ნაღვლის სადინარის ობსტრუქცია, ვენური თრომბოზი, ენდოკრინული სისტემის მნიშვნელოვანი გადახრები.
ქოლეცისტოპანკრეატიტით, ცხიმებისა და ნახშირწყლების გაყოფის პროცესი სერიოზულად გართულებულია, წვრილი ნაწლავის საჭმლის მომნელებელი ფერმენტების წარმოება და ნაღვლის ტრანსპორტირება შეფერხებულია. ქრონიკული ქოლეცისტოპანკრეატიტი რამდენიმე წლის განმავლობაში პროვოცირებს პანკრეასის წვენისა და ფერმენტების დეფიციტს, რამაც შეიძლება გამოიწვიოს ზოგიერთი დაავადების განვითარება და შემდეგი სიმპტომები:
- ფხვიერი განავალი მოთეთრო
- პანკრეასის ლიპაზის წარმოების დაქვეითება,
- steatorrhea, ამ დაავადებით, undigested ცხიმები იმყოფება განავლის,
- კრეატორეა - კუნთების დაქვეითებული კუნთები განავლით გვხვდება.
ქოლეცისტოპანკრეატიტის განვითარება განპირობებულია პანკრეასის და ნაღვლის ბუშტის მჭიდრო ანატომიური და ფიზიოლოგიური კავშირის გამო, უფრო სწორედ, ნაღვლის სადინარში და პანკრეასის მთავარ სადინარში. ასეთ პირობებში, პათოლოგია, რომელიც გავლენას ახდენს ერთ ორგანოს, დროთა განმავლობაში ვრცელდება აგრეთვე სხვა ორგანოში. უფრო მეტიც, მწვავე ქოლეცისტოპანკრეატიტის შემთხვევაში, ანთებითი პროცესი ასევე მოქმედებს ღვიძლში, რაც იწვევს მის ნეკროზულ და დისტროფიულ ცვლილებებს მის ქსოვილებში.
დაავადების დიაგნოზი
ქოლეცისტოპანკრეატიტის ზუსტად დიაგნოზირება შესაძლებელია მხოლოდ პაციენტის ლაბორატორიული გამოკვლევის საფუძველზე, მისი ჩივილებისა და ვიზუალური გამოკვლევის გათვალისწინებით. თუ დიაგნოზის გაკეთება გაძნელებულია, გასტროენტეროლოგმა შეიძლება მიმართოს დიაგნოზის უშუალო მეთოდებს, მათ შორის:
- MRI და CT გამოკვლევები,
- FGDS, ან ინვაზიური დიაგნოზი ბიოფსიით,
- სისხლის ტესტის გამოყენებით ჰორმონალური ფონის შესწავლა,
- ულტრაბგერა
- პროტეოლიზური ფერმენტის განსაზღვრა განავლის ბიოქიმიური გამოკვლევით.
წამლების რეცეპტი კეთდება მხოლოდ ზუსტი დიაგნოზის დადგენის შემდეგ, რომელიც ჰყოფს პანკრეასის უკმარისობის კლინიკას ქოლეცისტოპანკრეატიტისგან.

დაავადების მკურნალობის მახასიათებლები
მწვავე ქოლეცისტოპანკრეატიტის მკურნალობა მიზნად ისახავს ოდიდის სფინქტერის სპაზმების განთავისუფლებას, საერთო ნაღვლის სადინარს და პანკრეასის საერთო სადინარს.
0,1% ატროპინისა და მეტაცინის შემცველი ხსნარები ინიშნება ინტრავენურად. წვეთოვანი რეჟიმების შემადგენლობაში შედის No-shpu, diphenhydramine, baralgin, aminophylline, მაგნეზია და ასკორბინის მჟავა ანთების, ტოქსიკური სიმპტომების შესამსუბუქებლად. მძიმე შემთხვევებში, ნოვოკაინთან ბლოკადა ხორციელდება.
წამლის თერაპია მოიცავს:
- ანტიბიოტიკები
- პროტეაზას ინჰიბიტორები
- სოკოს საწინააღმდეგო საშუალებები
- ანტიემიტიკა.
მას შემდეგ, რაც პაციენტებს უნიშნავენ შიმშილს, პოლიგლუკინი, გლუკოზა ინიშნება ინტრავენურად, ხოლო sorbents მიიღება შიგნით. ზოგჯერ საჭიროა კუჭის შინაარსის მისწრაფება.
ქრონიკული ქოლეცისტოფანკრეატიტი მკურნალობს გამწვავებების დროს, მაგრამ რემისიის ფონზე აუცილებელია ცხიმოვანი საკვების, ხორცის ბულიონების, სანელებლებისა და სუნელების სრულად აღმოფხვრა.
ყოვლისმომცველი გამოკვლევა საშუალებას იძლევა გამოავლინოს პათოლოგია: ზოგადი სისხლის ტესტი, ბილირუბინის, ცილის, ტრანსამინაზის მოქმედების დონის დადგენა. გახანგრძლივებული ანთებით, ლიპიდური მეტაბოლიზმი ფასდება, ვინაიდან ცხიმების შეწოვა აზიანებს უჯრედების მდგომარეობას მთელ სხეულში.
გასტროენტეროლოგი ახორციელებს დიაგნოზს, ტესტები კი სამედიცინო მკურნალობის საფუძველს წარმოადგენს. ულტრაბგერითი გვიჩვენებს ნაღვლის სადინრებისა და ღვიძლის მდგომარეობა. ზოგჯერ საჭიროა კუჭისა და თორმეტგოჯა ნაწლავის გამოკვლევა და მკურნალობა, რათა გამოირიცხოს მათი მოქმედება მიმდებარე ორგანოებზე.
ზოგიერთს შეუძლია მკაცრი დიეტის გარეშე და ფერმენტული პრეპარატების გამოყენების გარეშე, თუ შეტევა გამოწვეულია აკრძალული პროდუქტის ჭარბი მოხმარებით - ცხიმიანი არაჟანი, ალკოჰოლი, კაკალი და შოკოლადი დიდი რაოდენობით. ბავშვებში დისფუნქცია ვლინდება მაღალი აცეტონით და ღებინებით.
პანკრეატინის, მეზიმისა და ტკივილგამაყუჩებლების გარდა, სადინარებში ანთების და წნევის საწინააღმდეგოდ, გამოიყენება მასტიმულირებელი თერაპია. მეთილურაცილის მკურნალობა ხელს უწყობს ორგანოების რეგენერაციას, იმუნიტეტს.
ხალხური მეთოდები
შესაძლებელია ქრონიკული ქოლეცისტოპანკრეატიტის სრულად განკურნება ხალხური საშუალებებით, თუ შეარჩიეთ ისეთი მედიკამენტები, რომლებიც გავლენას ახდენენ პარაზიტებზე, ინფექცია, რომელიც არღვევს კუჭ-ნაწლავის ტრაქტს. აზრი არ აქვს ანტიჰელმინთური თვისებების განურჩეველი მცენარეების მიღებას.
მოძრაობის გაუმჯობესება, ანთების შემსუბუქება და მიკროორგანიზმების მოქმედების ჩახშობა ხელს შეუწყობს ზოგადი მოქმედების აგენტებს decoctions– ში.
ამისათვის თქვენ უნდა წაიღოთ გვირილა, წმინდა იოანეს ვორტი და წიწაკა, თითო თითო ჩაის კოვზი, დაასხით ორი ჭიქა მდუღარე წყალი, დაჟინებით მოითხოვს ნახევარი საათის განმავლობაში. დალიეთ ჭიქა ჭამის წინ.
ქოლეცისტოპანკრეატიტის მკურნალობა დამატებულია C ვიტამინით, დანამატების ან კომბოსტოს ახალი წვენის სახით. ხშირად ტკბილი წიწაკა, ციტრუსები ცუდად მოითმენს ნაღვლის ბუშტის და პანკრეასის ანთებას.
სიმპტომების შესახებ რჩევები
მწვავე ქოლეცისტოფანკრეატიტი ღებინებით უნდა გაიაროთ საავადმყოფოში, რათა თავიდან აიცილონ ასციტები, ჰიპოვოლემიური შოკი, ინტოქსიკაცია. მცირე დისკომფორტი თავისუფლდება სახლში.
გამოიყენეთ ღრმა დიაფრაგმული სუნთქვა: იწექით თქვენს ზურგზე, აიღეთ ნეკნები თქვენი თითების წინ. ინსპირაციის დროს, გულმკერდის ქვედა ნაწილი გახსენით, ექსჰალაციის დროს - ნუ დაუშვებთ ნეკნების დაცემას, გაჭიმეთ მიმდებარე ორგანოების დიაფრაგმის და ლიგატების გაჭიმვა. გაიმეორეთ 2-3 ჯერ.
შეასრულეთ ვისცერული თვითმმართველობის მასაჟი: ნაზად დააჭირეთ მარჯვენა ნეკნის ქვეშ მდებარე ფართობზე, შემდეგ კი მარჯვნივ და ცენტრთან ახლოს და xiphoid პროცესს. მოათავსეთ თქვენი თითები მარცხენა მხარეს მსგავსი პროექციით, შემდეგ კი ხაზის შუაში შუაში და მარჯვენა ილიუმს შორის.
ოსტეოპათია მუშაობს პანკრეასის და ნაღვლის ბუშტის ანთებით, სფინქტერებისა და კუჭის დაქვეითებული მოძრაობით. ექიმები აგარიდებენ დისბალანსს ავტონომიური ნერვული სისტემის პარასიმპათიურ და სიმპათიკურ ნაწილებს შორის.
პროფილაქტიკური ზომები
თერაპიაში მედიკამენტების მიღებას დროებითი შვება მოაქვს. სამედიცინო პრაქტიკა ეყრდნობა მკაცრ დიეტებს, რომელშიც ყველაფერია, რაც ფერმენტების წარმოქმნას ასტიმულირებს. ნებისმიერი წამალი სიმპტომების შემსუბუქებას გულისხმობს პრობლემის მოგვარების გარეშე. აქედან გამომდინარე, თქვენ არ უნდა დაარღვიოთ დიეტა ქოლეცისტოპანკრეატიტით, მოხმარებული ნაყინი, ხახვი, მჟავე წვენები, შემდეგ კი მიიღოთ პანკეატინი ან ომეპრაზოლი დისკომფორტის საწინააღმდეგოდ.
როგორც ქოლეცისტიტის შემთხვევაში, გამწვავების დროს კვება გულისხმობს მოხარშული ან ორთქლის თევზს, ხორცს, ბოსტნეულს სუპებში და ორთქლზე, ნახევრად თხევად მარცვლეულში.
საავადმყოფოში ინიშნება დიეტა 55, რომელიც ხორციელდება საავადმყოფო სასადილოებში. გამყარებაში მას კიდევ ორი კვირის განმავლობაში.
შესაძლებელია ტკბილი წიწაკის, ხაჭოს, თეთრი პურის ჭამა? ეს ყველაფერი დამოკიდებულია ორგანოების მიმდინარე მდგომარეობაზე. მოძრაობის აღდგენისას, განავლის პროდუქტები შემოღებულია თანდათანობით, აფართოებს დიეტას.
ქოლეცისტოპანკრეატიტის ყოველდღიური პროფილაქტიკისთვის საჭიროა ფიზიკური დატვირთვა სიარულის ფორმით. ორგანოების ფუნქციონირება დამოკიდებულია გულმკერდის ხერხემელზე, რომელიც ასრულებს ბრუნვის მოძრაობას ნაბიჯში.

 პარაზიტები
პარაზიტები ცუდი ჩვევები (მოწევა, ალკოჰოლის ბოროტად გამოყენება),
ცუდი ჩვევები (მოწევა, ალკოჰოლის ბოროტად გამოყენება), ყაბზობა
ყაბზობა სისხლის პლაზმის შემცვლელები (პოლიგლიუკინი, რეოპოლიგლიუკინი, რეფორმანი, Gemodez).
სისხლის პლაზმის შემცვლელები (პოლიგლიუკინი, რეოპოლიგლიუკინი, რეფორმანი, Gemodez). უმი ბოსტნეული (განსაკუთრებით პომიდორი და კიტრი),
უმი ბოსტნეული (განსაკუთრებით პომიდორი და კიტრი), წმინდა იოანეს ვორტი
წმინდა იოანეს ვორტი