რისკფაქტორები, რომლებიც გავლენას ახდენენ ქრონიკული პანკრეატიტის მიმდინარეობაზე, სამეცნიერო სტატიის სრული ტექსტი მედიცინასა და ჯანდაცვაში
1. წინა მწვავე პანკრეატიტის მითითება.
2. დამახასიათებელია ტკივილის დამახასიათებელი სინდრომი: ტკივილი მარცხენა ჰიპოქსტრიუმში, ჰერპესის ზოსტერი, პროვოცირდება მარილიანი, შებოლილი, ცხიმოვანი, შემწვარი, ცხარე საკვების, ექსტრაქტივების, კონცენტრირებული ხორცი და ბოსტნეულის ბულიონები და სუპები, ალკოჰოლი და ბოჭკოვანი მდიდარი საკვები.
3. ღებინება ტკივილის სიმაღლეზე, რაც არ მოაქვს რელიეფს.
4. პანკრეატოგენური დიარეა, რომელიც პროვოცირდება იმავე პროდუქტებით, როგორც ტკივილი, ასევე რძე.
5. სისხლში და შარდში (და სხვა პანკრეასის ფერმენტები) ალფა-ამილაზას დონის მომატება.
6. ფერმენტების დაქვეითება პანკრეასის წვენში, ბიკარბონატები თორმეტგოჯა ნაწლავის შემცველობაში.
7. სისხლში გლუკოზის მომატება, გლუკოზის ტოლერანტობის დაქვეითება.
8. სტეტო-, ამილო-, კრეოდორეა კოპროგრამში.
9. ულტრაბგერითი, ECPG მონაცემების არსებობა.
ქრონიკული პანკრეატიტის ფორმიდან გამომდინარე, დიაგნოსტიკური კრიტერიუმები ოდნავ განსხვავდება.
1. ქრონიკული ლატენტური პანკრეატიტისთვის, წამყვანი ფაქტორია ექსკრეტორული უკმარისობის სინდრომი, პანკრეასის დიარეის არსებობის და გვიან სტადიაზე მალაბსორბციის და ავთვისებიანი სინდრომის განვითარებით.
2. კლინიკაში ქრონიკული ტკივილის პანკრეატიტი, ჭარბი ანთებითი და დესტრუქციული სინდრომი და ტკივილი. ტკივილი თითქმის მუდმივია, მაგრამ გამწვავებების დროს მკვეთრად გამოხატულია. ასევე გვხვდება ენდოკრინული და ინკრეტორული უკმარისობა.
3. ქრონიკული მორეციდივე პანკრეატიტის დიაგნოზისთვის კრიტერიუმებია გამწვავების პერიოდში სამივე სინდრომის არსებობა და მათი რემისიის არარსებობა.
4. ფსევდოტრავმული პანკრეატიტის დიაგნოზის კრიტერიუმები არის ობსტრუქციული სიყვითლის არსებობა, პანკრეასის ხელმძღვანელის მიერ საერთო ნაღვლის სადინრის შეკუმშვის გამო, გამოხატული ანთებითი და დესტრუქციული სინდრომის ფონზე.
თერაპიის პრინციპები მოიცავს:
1. ტკივილის შემსუბუქება,
2. დეტოქსიკაციის ზომები,
3. ეგზოკრინული დარღვევების და ენდოკრინული დარღვევების კორექტირება.
გამწვავების პერიოდში აუცილებელია დანიშვნა:
1. დაზოგვის რეჟიმი - მკაცრი საწოლის გარეშე, მაგრამ ნებისმიერი ფიზიკური ვარჯიშის და სტრესის გარდა,
2. დიეტა - ცხრილიდან 0 - ე.ი. შიმშილი პირველი 3 დღის განმავლობაში ცხრილში 1a, 1b, 1 და შემდეგ 5p – ზე გადასვლასთან ერთად, რასაც მოჰყვება დიეტის გაფართოება ცილების გამდიდრებამდე. კვება უნდა იყოს 5-6 კვება დღეში, რათა შემცირდეს ბილიოპანკრეასის და თორმეტგოჯა ნაწლავის რეფლუქსი,
3. პირველი 3 დღე - დასვენება, შიმშილი და სიცივე, კუჭის ამორეცხვა მილის მეშვეობით, ნაწლავების გაწმენდის მტვრევადი - მიზნად ისახავს ინტოქსიკაციის შემცირებას, ფერმენტების აგრესიულობის აღმოფხვრას და თორმეტგოჯა ნაწლავის დისკინეზიის ნორმალიზებას,
4. პირველი 3 დღე - სიცივე ჯირკვლის მიდამოში ტკივილის შესამსუბუქებლად და კრუნჩხვების შესამცირებლად.
წამლის თერაპია
5. ბიკარბონატის პროდუქტების დეფიციტის შესამსუბუქებლად ინიშნებაანტაციდები (ალმაგელი, ფოსფალუგელი, მაალოქსი და ა.შ.), N2- ჰისტამინის ბლოკატორები - ციმეტიდინი, ტაგეტამი, რანიტიდინი და ა.შ., ანტაციდები, განსაკუთრებით არ შეიწოვება, კალციუმის პრეპარატების მიღებასთან ერთად, კალციუმის პრეპარატების დანიშვნასთან ერთად, ხელს უწყობს სტეატორეის დაქვეითებას.
6. ანტისპაზმოდობა და მ1ქოლინოლიტიკა გამოიყენება თორმეტგოჯა ნაწლავის დისკინეზიის შესამცირებლად. გამოიყენება პლატიფილინის, ატროპინის, ჰალიდორის, ნო-სპა, პაპავერინის, აერონის, ინტოციდების მქონე სუპოზიტორი და ა.შ., 2% -იანი ხსნარი.
7. ანტიბიოტიკები მითითებულია მეორადი ქრონიკული პანკრეატიტის და პერიანკრეატიტისთვის. უმჯობესია დანიშნოს ცეფალოსპორინები და ნახევრად სინთეზური პენიცილინები საშუალო თერაპიულ დოზებში, კურსები 7-10 დღის განმავლობაში.
8. ძლიერი ტკივილით ნაჩვენებია ანალგეტიკები - ანალგინი, ბარალგინი და მისი წარმოებულები, პარაცეტამოლი.
ნარკოტიკული ანალგეტიკების დანიშნულება, ფენტანილი არ არის ნაჩვენები, რადგან ისინი იწვევენ ოდიდის სადინარებისა და სფინქტერების სპაზმს და სისხლში მათი მიღების შემდეგ 12 საათის განმავლობაში სისხლში შეიძლება აღინიშნოს ჰიპერფენტემია და ტრანსფაზების დონის მატება.
ეგზოკრინული უკმარისობის შესამსუბუქებლად პანკრეასის ფერმენტები (პანკრეატინი, პანკურმენი, მეზიმ ფორტე, ნიგაზაზი, ორაზა, პანციტრატი, სოლიზიმი, სომილაზა, ტრიფენზიმი და სხვ., რომლებიც შეიცავს პანკრეასის ფერმენტებს, ფესტივალს, საჭმლის მომნელებელს, კოტაზიმ ფორტეს, ენზისტალს და ა.შ.), რომლებიც შეიცავს ნაღვლის დამატებით კომპონენტებს.
10. წინამდებარე ჯირკვლის შეშუპებით და ამილაზას ტესტში შეტანილი ცვლილებებით, ეფექტურია ანტინეზური თერაპია (საწინააღმდეგო ფერმენტები):
- კონტურული, გორდოქსი, ტრაზილოლი, ინტრიტრილი, პანტრიპინი, ტრასკოლანი, ამინოკაპრონის მჟავა. ალერგიული რეაქციები ვითარდება ამ პრეპარატების გამოყენებისას 10-12% -ში, რაც ზღუდავს მათ დანიშნულებას. მედიკამენტების მოქმედების ძირითადი მექანიზმი განპირობებულია პროტეოლიზური ფერმენტების ინაქტივიზაციით და ბიოლოგიურად აქტიური ნივთიერებების (ბიოლოგიურად აქტიური ნივთიერებები - კინები, ბრადიკინინი) განთავისუფლების თავიდან ასაცილებლად, რაც ხელს უშლის შეშუპებას ნეკროზზე გადასვლამდე, ამცირებს ექსუდაციას სეროზულ ღრუებში. და ეს, თავის მხრივ, ხელს უწყობს ინტოქსიკაციის შემცირებას, ათავისუფლებს ტკივილს.
11. პანკრეასის სეკრეციის ჩახშობის მიზნით, დანიშნოს ფერმენტები და ბიკარბონატები სანდოსტატინი (სომატოსტატინი, ოკრეოტიდი) დოზით 25-50 მკგ 2-3 რ / დღეში. კანქვეშა ან ინტრავენურად 5-7 დღის განმავლობაში.
12. დეტოქსიკაციის თერაპია. ქრონიკული პანკრეატიტის დროს გამოიყენება ჰემოდეზის ხსნარების ინტრავენური ინფუზია, ფიზიოლოგიური მარილიანი. გლუკოზის დანიშნულება უკუნაჩვენებია, რადგან პანკრეატიტით, გამწვავებების დროს, ხდება გლუკოზის ტოლერანტობის დაქვეითება.
13. ანთებითი-დესტრუქციული სინდრომის შესაჩერებლად და კოაგულაციისა და ანტიკოაგულაციის სისტემაში კორექტული დარღვევების გამოსწორების მიზნით, -ამინოკაპრონის მჟავა ინიშნება ინტრავენურად, რაც, გარდა კინინების ინაქტივაციისა, აქვს ანტიალერგიული ეფექტი და აფერხებს ფიბრინოლიზს.
14. გამოხატული ტკივილის სინდრომით ინიშნება მცირე დოზები გლუკოკორტიკოიდული ჰორმონები (პრედნიზონი და სხვები) - პულსური თერაპიის რეჟიმში, იშვიათად არასტეროიდული ანთების საწინააღმდეგო საშუალებები.
15. რადიაციული და ლაზერული თერაპია - ძლიერი შეშუპებითა და პანკრეასის ტკივილით.
16. ნეიროფსიაური ფსიქიატრიული აშლილობის შემთხვევაში კარგი ეფექტი იქნა მიღებული ნოსეპამის (orehotel), სედაქსენის, ფენოზეპამის, ამიტრიპტილინის რეცეპტებიდან.
17. მძიმე რეფლუქსის დროს გამოიყენება ეგლონილი (სულპირიდი), ცერუკალი, მოტილიუმი და სხვა პროკინეტიკა.
18. ასთენიზაციის დროს - პირაცეტამი (ნოოტროპილი) 0.2-0.4 გ 3 რ / დღეში, პირიდიტოლი (ენცეფაბოლი) შიგნით 0,1-0,2 გ 3 რ / დღეში.
19. ვიტამინებისა და მინერალების მწვავე დეფიციტით - მულტივიტამინის პრეპარატები (არაევდიტი, ასკორუტინი და ა.შ.).
20. თრომბოციტების ფაქტორებზე ზემოქმედების მიზნით - ჰეპარინი მუცლის კანის ქვეშ 20,000 ერთეულამდე 5-7 დღის განმავლობაში.
21. წამლები, რომლებიც აუმჯობესებენ მეტაბოლიზმს - პენტოქსილი, მეთილურაცილი.
22. ლიპოტროპული ნივთიერებები - ლიპოკაინი, მეთიონინი.
23. ანაბოლური სტეროიდები - ნერაბოლი, რეტაბოლილი, რიბოქსინი.
სამეცნიერო ნაშრომის ტექსტი თემაზე: "ქრონიკული პანკრეატიტის მიმდინარეობაზე გავლენის რისკი ფაქტორები"
40. Weber K. Neubert U. კლინიკური თვისებები ადრეული ერითემა მიგრანტების დაავადებისა და მათთან დაკავშირებული დისტანცირებისგან // ”Lyme Borrelio-
სისი ”. რიგით მეორე საერთაშორისო სიმპოზიუმის ლაიმის დაავადებათა და მასთან დაკავშირებული დისტანცირების შესახებ. ვენა - 1985. -P.209-228.
რისკის ფაქტორები, რომლებიც მოიცავს ქრონიკული პანკრეატიტის განვითარების პროგრესს
ი.ვ. რეშინა, AN კალიაგინი
(ირკუტსკის სახელმწიფო სამედიცინო უნივერსიტეტი, რექტორი - მედიცინის მეცნიერებათა დოქტორი, პროფესორი ი. ვ. მალოვი, შინაგანი დაავადებების პროპაგანდისტების განყოფილება, სამედიცინო მეცნიერებათა დოქტორი, პროფესორი იუ. 1ორაევი, კლინიკური საავადმყოფო ირკუტსკის 11, ”მთავარი ექიმი -
შეჯამება სტატიაში მოცემულია ლიტერატურის მონაცემები ქრონიკული პანკრეატიტის პროგრესირების გამომწვევი შესაძლო ეგზოგენური და ენდოგენური ფაქტორების პრობლემების შესახებ.
საკვანძო სიტყვები: ქრონიკული პანკრეატიტი, პროგნოზი, პროგრესირების ფაქტორები.
ტერმინი ქრონიკული პანკრეატიტი (CP) გულისხმობს სხვადასხვა ეტიოლოგიის პანკრეასის (პანკრეასის) ქრონიკული დაავადებების ჯგუფს, ძირითადად, ბუნებით ანთებით ხასიათს ფაზა-პროგრესირებადი კეროვანი, სეგმენტური ან დიფუზიური დეგენერაციული, დესტრუქციული ცვლილებებით მის ეგზოტიკურ ნაწილში, ჯირკვლოვანი ელემენტების ატროფია, მათი ბოჭკოვანი ქსოვილის ჩანაცვლება, ცვლილებები კუჭქვეშა ჯირკვლის სადინარში სისტემაში, კისტების წარმოქმნით, ექსკულოზური და ენდოკრინული ჯირკვლის ფუნქციის დარღვევის სხვადასხვა ხარისხით.
საჭმლის მომნელებელი ორგანოების ინციდენტის სტრუქტურაში, CP არის 5.1–9.0%, და ზოგადად კლინიკურ პრაქტიკაში 0.2–0.6%. ბოლო 30 წლის განმავლობაში, მსოფლიოში მსოფლიოში ტენდენცია აღენიშნებათ CP– ის ინფიცირების გაზრდას 2 – ჯერ. რუსეთში არის უფრო ინტენსიური ზრდა CP– ის ინფიცირების შემთხვევებში, როგორც მოზრდილებში, ასევე ბავშვთა ბავშვებში 1,3,6.
CP- ის წარმოქმნაზე და პროგრესირებაზე გავლენის ფაქტორებს შორის შეიძლება პირობითად განვასხვავოთ ენდოგენური და ეგზოგენური ფაქტორები 1.25, 33.42.47. პირველ ჯგუფში შედის მემკვიდრეობითი და გენეტიკური ფაქტორები: ალფა1-ანტიტრიფსინის დეფიციტი, გენის მუტაცია, მემკვიდრეობის ტიპი, ლითოსტატინის კონცენტრაციის დაქვეითება და ა.შ., აგრეთვე აუტოანტისხეულების წარმოება, ანთების საწინააღმდეგო შუამავლებისა და ციტოკინების მოქმედება, მეტაბოლური დარღვევები და ჰორმონალური ცვლილებები, ჰეპატოდუოდენალური დაავადებები. ზონებში, ჰიპერაციდულ პირობებში და ა.შ. ეგზოგენური ფაქტორები მოიცავს: ალკოჰოლის ბოროტად გამოყენებას, თამბაქოს მოწევა, დიეტის შეცდომები, გარკვეული მედიკამენტების მიღება, ტოქსინების ზემოქმედება სტრესის ფაქტორები და ა.შ.
აღინიშნება პროგრესირების და ქრონიკულობის შემდეგი ფაქტორები: მწვავე პანკრეატიტის შედეგები, პროფილაქტიკური მედიკამენტების არაორდინალური მიღება და ა.შ. 1,3,17,22,23,25, 42,47. არა ყოველთვის ფაქტორი, რომელიც დაავადების გამომწვევი იყო, პროგნოზულად მნიშვნელოვანია. საიდუმლო არ არის, რომ ცხოვრების წესი და გარემო გავლენას ახდენს გარკვეული დაავადების განვითარებაში გაცილებით დიდ როლზე, ვიდრე გენეტიკური წინაპირობები 7.8, 25.42.47.
მემკვიდრეობითი CP წარმოადგენს ყველა ფორმის 5% -ს. დაავადება ხშირად ბავშვობაში იწყება და მუდმივად მიმდინარეობს პროგრესირებადი კურსი, პერიოდული გამწვავებებით და იწვევს ნეობრაზს -
მიორული მორფოლოგიური ცვლილებები ორგანოს პარენქიმაში 7.8, 25.42.47.
D. Whitercomb- მა და L. Bodic- მა, მემკვიდრეობითი CP- ის გენეტიკური თეორიის გათვალისწინებით, შემოთავაზებული აქვთ CP– ის ამ ფორმის შემუშავებისა და პროგრესიის მექანიზმი - ტრიპსინის მოლეკულებისადმი ჰიდროლიზისადმი წინააღმდეგობის გაწევა, დაამტკიცეს, რომ რეციდივები გამოწვეულია ტრიპსინის დიდი რაოდენობით გააქტივებით, შედარებით, რაც შეიძლება დაბლოკოს. პანკრეასის ტრიპსინის ინჰიბიტორი.
პანკრეასის სეკრეტორული ტრიპსინის ინჰიბიტორი (საერთო სახელწოდებაა სერონის პროტეაზას ინჰიბიტორი, Kazal ტიპი 1, SPINK1) არის პეპტიდი, რომელსაც აქვს ტრიფსინის დათრგუნვის სპეციფიკური შესაძლებლობა მისი აქტიური ცენტრის ბლოკირებით, SPINK1- ს შეუძლია შეაჩეროს ტრიპსინ 1 1 47-ის მთლიანი ოდენობის დაახლოებით 20%. გარემო გარემოებები: ალკოჰოლის მოხმარება, მოწევა, გაუწონასწორებელი დიეტა, ისევე როგორც საჭმლის მომნელებელი სისტემის თანმდევი დაავადებების არსებობა, აუარესებს მემკვიდრეობითი CP- ს პროგნოზს. ამით შეიძლება აიხსნას ის ფაქტი, რომ მემკვიდრეობითი CP- ის კლინიკური გამოვლინება ყველაზე ხშირად გვხვდება 3-10 წლის ასაკში, ხოლო მეორე მწვერვალი აღინიშნება 20-25 წლის ასაკში, რაც ყველაზე ხშირად ასოცირდება ალკოჰოლის რეგულარული მოხმარების დაწყებასთან 8.42.
კათიური ტრიპსინოგენის გენის მუტაცია. კატიური ტრიპსინოგენი, როგორც ტრიპსინის წინამორბედი, მნიშვნელოვან როლს ასრულებს საკვების ცილების ჰიდროლიზაციაში, ისევე როგორც ყველა სხვა საჭმლის მომნელებელი ფერმენტის გააქტიურებაში, არააქტიური ფორმით. პანკრეასის ტრიპსინოგენის ნაადრევი გააქტიურება იწვევს კასკადს სხვა ფერმენტების გააქტიურებით და იწვევს პანკრეასის ქსოვილების თვითშეჯანსაღებას, რაც მწვავე პანკრეატიტის ძირითადი პათოგენეტიკური მექანიზმია. დროთა განმავლობაში მწვავე პანკრეატიტის განმეორებითი შეტევები იწვევს CP– ის განვითარებას. არსებობს ორი ძირითადი ფიზიოლოგიური მექანიზმი, რომელიც ხელს უშლის ტრიპსინის ნაადრევ აქტივობას: ინაქტივაცია საიდუმლოებით პანკრეასის ტრიპსინის ინჰიბიტორით და ავტოლიზი.
გასული საუკუნის 90-იანი წლების ბოლოს აღმოაჩინეს პანკრეასის ქვების ცილა, ლითოსტატინი. იგი აღმოაჩნდა პაციენტების პანკრეასის წვენში, ძირითადად, ალკოჰოლური ციმციმში, რადგან CP პროგრესირდება, ლითოსტატინის დონე მცირდება და ეს იწვევს სადინარებში კალციუმის განვითარებას, კალციფიკაციას
პანკრეასის ქსოვილი 9.19.40. ამასთან, არსებობს კიდევ ერთი აზრი - ალკოჰოლი და მისი მეტაბოლიტები აფერხებენ ლითოსტატინის სინთეზს, რითაც ამცირებენ მის რაოდენობას. ლითოსტატინის მსგავსი ცილები გვხვდება ნერწყვში, შარდში და მათი კონცენტრაცია ამაღლებულია კალკულარული CP- ით.
ბოლო დროს გამოქვეყნდა დიდი რაოდენობით პუბლიკაციები პანკრეატიტის პათოგენეზში თავისუფალი რადიკალური ჟანგვისა და ჟანგვითი სტრესის როლზე. ამავდროულად, ანთება გრძელდება პანკრეასის პერიოდში, ანთების საწინააღმდეგო ფაქტორები თანდათან მცირდება, ანთების ექსუდაციური პროცესები იცვლება პროლიფერაციული გზით, რაც საბოლოოდ იწვევს პანკრეასის ფიბროზის წარმოქმნას. იმის გათვალისწინებით, რომ N0– ის მოქმედება გაძლიერებულია ჰიპოქსიის პირობებში, ნებისმიერი გარემოზე ზემოქმედება შეიძლება ჩაითვალოს პროგნოზულად მნიშვნელოვანად, CP– ს გამწვავებებისა და პროგრესირებისთვის, პირველ რიგში, ის, რაც იწვევს სხეულის დაცვას 33, 34.48.
ჯერ კიდევ XX საუკუნის 50-იანი წლების დასაწყისში გამოითქვა მოსაზრებები აუტოიმუნური მექანიზმების შესახებ, რომლებიც გავლენას ახდენენ CP 23,28-ის მიმდინარეობაზე. ნახშირბადის ანჰიდრაზისადმი ანტისხეულების გამოვლენა I და II ითვლება სპეციფიკური აუტოიმუნური CP (AIC); გარდა ამისა, შესაძლებელია სხვადასხვა ორგანული სპეციფიკური ანტისხეულების აღმოჩენა (ბირთვული, ანიმაქსტრიული, საწინააღმდეგო დამარბილებელი, ანტინეტროფიული) 23, 32. AICP შეიძლება იზოლირებული იყოს ან დაფიქსირდეს სიჯრენის სინდრომი, ბილიარული პირველადი ციროზი, კრონის დაავადება და წყლულოვანი კოლიტი ან სხვა აუტოიმუნური დაავადებები. ამავე დროს, მჭიდრო კავშირი არსებობს ერთი დაავადების პროგრესირებასთან და სხვისი კურსის გამწვავებასთან. არსებობს არაპირდაპირი კავშირი AIHP- ს პროგრესირებასა და გარკვეული ვირუსული ინფექციების პროგრესირებას შორის, პირველ რიგში, ქრონიკული ვირუსული ჰეპატიტის და C- ის პროგრესირებასთან. AIHP, როგორც ეს პროგრესირებს, იწვევს პანკრეასის ქსოვილების შემცირებას, პანკრეასის ძირითადი სადინრის ძირითადი არარეგულარული შევიწროებას, პროგრესირებადი ფიბროზისა და პანკრეასის ქსოვილის მონონუკლეალურ ინფილტრაციას, რაც საბოლოო ჯამში იწვევს პირველი გამოხატული სეკრეციის განვითარებას, ხოლო მოგვიანებით ინტრასექტორული ორგანოების უკმარისობას.
ჰიპერკალციემიის, როგორც CP- ის პროგნოზზე გავლენის ფაქტორების კლასიფიკაციის მიზეზი იყო დაკვირვებები, რომლებიც ასახავს დაავადების ხშირი განვითარებას ან მისი წონას ჰიპერპარათირეოზიით დაავადებულ ადამიანებში 21.30.
ჰიპერლიპიდემია (კერძოდ, ჰიპერტრიგლიცერიდემია) მწვავე პანკრეატიტის დროს აღიარებული ეტიოლოგიური ფაქტორია, რომლის რისკი იზრდება ტრიგლიცერიდების ზრდით 1000 მგ / დლ-ზე ზემოთ. რაც შეეხება ჰიპერლიპიდემიას, როგორც CP- ს ეტიოლოგიურ ფაქტორს, ამჟამად არსებული მონაცემები წინააღმდეგობრივია. მათი შეჯამებით, შეგვიძლია დავასკვნათ, რომ, ალბათ, CP შეიძლება განვითარდეს მძიმე გახანგრძლივებული ცუდად კონტროლირებადი ჰიპერლიპიდემიის შემთხვევებში, რაც, თუმცა, საკმაოდ იშვიათია, ხოლო არსებული CP– ის მიმდინარეობა უფრო სწრაფი ტემპით მიმდინარეობს, ან ხშირად დაავადება უფრო მწვავე ხდება.
ინტენსიური, გახანგრძლივებული ტკივილი მთავარია
CP- ის სიმპტომი, თუმცა, პათოფიზიოლოგიური თვალსაზრისით, ტკივილი იწვევს ანთებით რეაქციის მექანიზმებს, ამძაფრებს პანკრეასის მორფოლოგიურ ცვლილებებს, და ამრიგად, ტკივილის შეჩერების შეტევა შეიძლება ჩაითვალოს დაავადების პროგრესირების ფაქტორად 30.31.
რიგი მტკიცებულებებზე დაფუძნებულმა სამეცნიერო კვლევებმა აჩვენა უშუალო კორელაცია CP- ს გამწვავების შემთხვევებს შორის, მის კურსს კუჭის სეკრეციის მდგომარეობის შესახებ. ჰიპერაციდული მდგომარეობის პირობებში, პანკრეასის ფიბროზი უფრო სწრაფად ვითარდება. ასევე დადასტურებულია ანტისეკრეტორული მედიკამენტების გამოყენების თერაპიული ეფექტურობა CP 4,5,26 შეტევების შეჩერების მიზნით. ბილიარული-პანკრეასის რეფლუქსის არსებობა ასევე მნიშვნელოვან როლს თამაშობს CP– ის განვითარებაში. ეს პათოლოგიური მოვლენა პროვოცირებას ახდენს ჯირკვალში ანთებითი პროცესით, რომელსაც თან ახლავს 14.2-ჯერ სიმსივნის ნეკროზის ფაქტორი-ალფა, საკონტროლო ჯგუფთან შედარებით, რეფლუქსის გარეშე, რაც იწვევს ლატენტური დაავადების პროგრესირებას და ხშირი რეციდივების განვითარებას.
პაციენტებში, რომლებსაც აქვთ თირკმლის ქრონიკული უკმარისობა, აღინიშნება როგორც მწვავე, ისე CP- ის განვითარების სიხშირის მატება, CP– ს განმეორების ზრდა. ერთ გამოკვლევაში, პანკრეასის მორფოლოგიური ცვლილებები დაფიქსირდა თირკმელების უკმარისობით დაავადებული პაციენტების 20.6% -ში, საკონტროლო ჯგუფში 4.7% -ის წინააღმდეგ.არსებობს მტკიცებულება, რომ არა მხოლოდ შარდმჟავას ტოქსინების უშუალო მოქმედებამ როლი ითამაშა პანკრეასის დაზიანებაში, არამედ კუჭ-ნაწლავის ჰორმონების პროფილის ცვლილებები, აგრეთვე ბიკარბონატების და ცილების სეკრეციის ცვლილებები, რომლებიც შეინიშნება თირკმლის უკმარისობაში.
პანკრეასის განყოფილება არის პანკრეასის განვითარების პათოლოგიური დაავადება, რომელიც წარმოიქმნება დორსალური და პარკუჭის პანკრეასის პრიმიკაციის შერწყმის გამო. შედეგი არის პანკრეასის ორი ნაწილის ცალკეული დრენაჟი: ხელმძღვანელის პარკუჭის ნაწილი კანალიზებულია მოკლე wilsung სადინრით გახსნილ დიდ თორმეტგოჯა ნაწლავზე, ხოლო კეფის დორსალური ნაწილიდან, ასევე სხეული და კუდი, გადის სანდორინის სადინარში და თორმეტგოჯა ნაწლავის ნაპლზე. პანკრეასის გაყოფა გვხვდება მოსახლეობის 5-10% -ში და უმეტეს შემთხვევაში კლინიკურად არ ვლინდება. ამავე დროს, არსებობს მრავალი დაკვირვება, რომლებიც ასახავს ამ ანომალიასა და მწვავე რეციდივის ან CP– ს შორის კავშირს. ვარაუდობენ, რომ ზოგიერთ შემთხვევაში პანკრეასის სეკრეციის გამოხატული სტიმულაციით, მცირე თორმეტგოჯა ნაწლავის ნაოჭების მცირე ზომის არ იძლევა პანკრეასის უმეტესობადან სეკრეციის ადეკვატური გადინების საშუალებას, ანუ ხდება შედარებით სტენოზი, რასაც თან ახლავს პანკრეასის სადინარში წნევის მომატება, რაც, ალბათ, პანკრეატიტის განვითარების საფუძველია. . ასეთი პათოგენეტიკური მექანიზმის არსებობის შესაძლებლობა დადასტურებულია პაციენტის მდგომარეობის გაუმჯობესებით, თორმეტგოჯა ნაწლავის მცირე ზომის თორმეტგოჯა ნაწლავის ენდოსკოპიური პაპილოფსინქტერიოტომიის შემდეგ.
ოდდის სფინქტერის დისფუნქცია (DLS) არის ოდდის სფინქტერის დონეზე ნაღვლის ან პანკრეასის სეკრეციის დინების კეთილთვისებიანი არაკულტურული ობსტრუქცია. DLS პაციენტები შეიძლება დაიყოს ორ ჯგუფად: 1) სფინქტერის სტენოზი, 2) დაქვეითებული მოძრაობით
სფინქტერის სასარგებლო საქმიანობა. ორივე შემთხვევაში, შედეგია ინტრატაქციული ჰიპერტენზია, რაც იწვევს სიმპტომების გამოვლენას, როგორიცაა მუცლის ტკივილი, საერთო ნაღვლის სადინრის გაფართოება, ჰიპერფერმენტემია, აგრეთვე პანკრეატიტის კლინიკური ნიშნები. არსებობს საფუძველი იმის დასაჯერებლად, რომ DLS არის იდიოპათიური მწვავე და ქრონიკული მორეციდივე პანკრეატიტის ერთ-ერთი მთავარი მიზეზი. უფრო მეტიც, ინტრატაქციული ჰიპერტენზიის ზრდა იწვევს CP– ის პროგრესირებას.
ალკოჰოლის ბოროტად გამოყენება წამყვანი ეტიოლოგიური ფაქტორია CP- ში, ასევე პროგრესირების წამყვანი ფაქტორია, რაც ყველა შემთხვევის 55-80% -ს შეადგენს. ალკოჰოლური CP– ის კლინიკური ნიშნები ჩვეულებრივ ვლინდება 35-45 წლის ასაკში. დაავადება უფრო ხშირია მამაკაცებში, ვიდრე ქალებში. ალკოჰოლის სისტემატური გამოყენების დაწყებიდან ინტერვალი, CP– ის კლინიკურ გამოვლინებამდე, ჩვეულებრივ, 10 წელზე მეტი ხნის განმავლობაში (ქალებში 11-8 და მამაკაცებში 18-11), ხოლო ალკოჰოლის საშუალო სადღეღამისო დოზა აღწევს, როგორც წესი, 100-200 გ ეთანოლის 9.43.44 . ალკოჰოლური სასმელის ტიპს მნიშვნელობა არ აქვს ალკოჰოლური ციმციმენტის განვითარებისთვის. გადამწყვეტი არის ეთანოლის აბსოლუტური რაოდენობა ტოქსიკური ეფექტებით. დადგინდა, რომ არსებობს წრფივი კორელაცია აღებული ალკოჰოლის საერთო რაოდენობასა და CP– ის განვითარების შედარებით რისკს შორის, მოგვიანებით კი - 17,44 რეციდივის რისკს შორის. არსებობს მტკიცებულება, რომ იმ ადამიანებს, რომლებიც დღეში 100 გ-ზე მეტ ეთანოლს მოიხმარენ, აქვთ 11-ჯერ გაზრდილი რისკი, რომ განვითარდეს და გაამწვავოს CP, არამწეველებთან შედარებით. ამასთან, შეუძლებელი გახდა ბარიერის დოზის დადგენა, რომლის გადაჭარბებაც სავსეა CP– ის განვითარებით, რაც მიუთითებს ალკოჰოლისადმი განსხვავებული ინდივიდუალური მგრძნობელობით და სხვა ფაქტორების შესაძლო როლზე ალკოჰოლური ციმციმენტის განვითარებაში. ეს ასევე დასტურდება იმით, რომ ალკოჰოლიკების მხოლოდ 5-10% -ს უვითარდება კლინიკურად მანიფესტური პანკრეასის დაზიანება. როგორც შესაძლო კო-ფაქტორები, რომლებიც აძლიერებს ეთანოლის ტოქსიკურ ეფექტს, განიხილება მაღალკალორიული, ცილებით მდიდარი დიეტა, ძალიან მაღალი ან ძალიან დაბალი ცხიმის შემცველობით, ნიკოტინით, ვიტამინებისა და კვალი ელემენტების დეფიციტით (სპილენძი, სელენი) და კალციუმის მეტაბოლური დარღვევა. არსებობს მოსაზრება, რომ ალკოჰოლი თავისთავად მხოლოდ კო-ფაქტორია, რომელიც ხელს უწყობს CP– ის განვითარებას, მგრძნობიარე პირებში, გენეტიკური მიდრეკილებით. ამრიგად, ზოგიერთ კვლევაში აჩვენა, რომ პირებში, რომლებსაც ალკოჰოლური სასმელებით დაავადებული აქვთ, უფრო ხშირად, ვიდრე კონტროლი, გვხვდება PBT და 8RSC1 გენის მუტაციები. სხვა გენები შეისწავლეს, როგორც შესაძლო "კანდიდატები", თუმცა, ჯერჯერობით ჯერჯერობით შეუძლებელია საბოლოოდ დადგინდეს, რა არის ალკოჰოლური CP- ის გენეტიკური საფუძველი.
არაერთმა ეპიდემიოლოგიურმა კვლევამ აჩვენა, რომ მწეველებს აქვთ CP– ის განვითარების უფრო მძიმე რისკი, ხოლო რისკი მატულობს სიგარეტის რაოდენობის მომატებით, 35.43. პანკრეასის თამბაქოს ზემოქმედების ზუსტი მექანიზმი უცნობია, თუმცა, არსებობს მტკიცებულება, რომ მოწევა იწვევს პანკრეასის ბიკარბონატების სეკრეციის შემცირებას, ასევე ხელს უწყობს ტრიპსინის ინჰიბირების მეთოდის შემცირებას.
შრატში და ალფა1-ანტიტრიპსინის დონე. ამრიგად, დღესდღეობით, თამბაქოს მოწევა აღიარებულია დამოუკიდებელი რისკ ფაქტორად CP 18,21,35.
CP- ს გამწვავების სიმძიმე გავლენას ახდენს ფსიქოლოგიური დარღვევების დონეზე: პიროვნული შფოთვა და დეპრესია. რაც უფრო მაღალია ეს, მით უფრო მაღალია ტკივილის სუბიექტური აღქმა, მით უფრო მაღალია პროცესის სიმძიმე.
ზოგიერთი პრეპარატი: თიაზიდური დიურეზული საშუალება, ტეტრაციკლინი, სულფონამიდები, ესტროგენები, აზატიოპრინი, 6-მერკაპტოპურინი, L- ასპარაგინაზა და ა.შ. შეიძლება მოქმედებდეს როგორც CP– ის საწყისი წერტილი. ასევე არსებობს მოსაზრება, რომ ამ წამლებმა შეიძლება გააუმჯობესოს ნებისმიერი ეტიოლოგიის 21 – ე, 21 – ე კურსის კურსი. 44. მონაცემები CP– ს მედიკამენტებთან გამოყენებასთან დაკავშირებით მწირია.
ნებისმიერი ფაქტორი, რომელიც იწვევს CP– ის პროგრესირებას, ადრე თუ გვიან, იწვევს ეგზოკრინული პანკრეასის უკმარისობის განვითარებას, მალების შეწოვის სინდრომს და ტროფოლოგიურ უკმარისობას, უხვი ფხვიერი განავლით მუდმივი დიარეა იწვევს პაციენტის დეჰიდრატაციას, ბუნებრივად ვითარდება დისბიოტიკური დარღვევები, ვითარდება დაავადების დამძიმება 31,37. . ჩატარდა ეგზოკრინული პანკრეასის უკმარისობის წარმოქმნის ფაქტორების შესწავლა, დადგინდა, რომ ეს მოიცავს CP– ს ხანგრძლივობას, აღინიშნება CP– ის ან მწვავე პანკრეატიტის გამწვავების ეპიზოდების სიხშირე, ალკოჰოლის მოხმარება, ისეთი ფაქტორების გავლენა, როგორიცაა ასაკი, წინა თერაპია, თანმდევი დაავადებები, ავტონომიური დისფუნქცია და ფსიქოემოციური მდგომარეობა. ყველაზე ხშირად, ეგზოკრინული უკმარისობის განვითარებით, პოლიენზიური პრეპარატები ინიშნება შემცვლელი მიზნით, მაგრამ ხშირ შემთხვევაში, არასაკმარისი დოზით 37.41, რომელსაც პაციენტები ყოველთვის არ იღებენ რეგულარულად, რითაც ამძაფრებს CP– ის კურსს. აღინიშნა, რომ პროტონის ტუმბოს ინჰიბიტორები არ ახდენენ გავლენას ახდენს ეგზოკრინული პანკრეასის ფუნქციის სიმძიმეზე, ხოლო სომატოსტატინმა და მისმა ანალოგებმა გამოიწვია მისი ინჰიბიცია და უკმარისობის განვითარება.
დიეტაში შეცდომებთან დაკავშირებით, ორმაგი აზრი არსებობს. ზოგიერთი ავტორი გვთავაზობს მტკიცებულებას, რომ CP- ის გამწვავების რისკი მნიშვნელოვნად იზრდება ცხიმოვანი, სანელებელი საკვების ხშირი გამოყენებით, რომ დიეტაში ეს შეცდომები არის 24,28 პროგნოზულად არახელსაყრელი რისკის ფაქტორი. სხვა გამოკვლევებზე დაყრდნობით, დასკვნა ემყარება, CP– ს გამწვავებას, მისი კურსის სიმძიმე დამოკიდებულია დიეტის ხანგრძლივობაზე, ცხოველური ცხიმების და ცილების შეზღუდვით, როგორც მაგალითად, CP– ს სპეციალური ფორმაა მოცემული - ტროპიკული პანკრეატიტი 21, 30.
CP– სთან ერთად, სხვა დაავადებებისგან განსხვავებით, ზოგადად არ არის მიღებული პროგნოზული კრიტერიუმები. პრაქტიკულად არ არსებობს ზუსტი მტკიცებულებები CP– ის პროგრესირების ამა თუ იმ ფაქტორების როლზე იზოლირებულ ფორმაში.
მრავალი განსხვავებული რისკ-ფაქტორი და CP– ის პროგრესირება, გარკვეული ფაქტორების მნიშვნელობის შესახებ აზრთა შეუსაბამობა, თანმდევი პირობების ხშირი არსებობა გვთავაზობს, რომ ეს თემა ფართოა განხილვისთვის.
რისკ ფაქტორები, რომლებიც მოიცავს ქრონიკული პანკრეატიტის განვითარების პროგნოზირებას
ი.ვ. რეშინა, A.N. კალიაგინი (ირკუტსკის სახელმწიფო სამედიცინო უნივერსიტეტი, მუუსები "კლინიკური საავადმყოფო 11 ირკუტსკი")
სტატიაში მოცემულია ლიტერატურული მონაცემები შესაძლო ეგზო და ენდოგენური პრობლემების შესახებ, ქრონიკული პანკრეატიტის მიმდინარეობის გამომწვევი ფაქტორების შესახებ.
1. ბუკლი E.R. პანკრეასის დაავადებების პათოლოგიური საფუძველი და კუჭის სეკრეცია // როზ. ჟურნალი gastoroenterol., hepatol., coloproctol. - 2004. - 44.
2. ვინიკ იუ.ს., ჩერდანცევი დ.ვ., მარსელოვა ნ.მ. და სხვ. იმუნოლოგიური დარღვევების როლი მწვავე დესტრუქციული პანკრეატიტის დროს // სიბ. საყვარელო ჟურ. - 2005. - 1. 1. - C.5-7.
3. გუბერღრიელი ნ.ბ., ხრისტიჩ თ.ნ. კლინიკური პანკრეატიოლოგია. - დონეცკი: გედების, 2000 .-- 416 გვ.
4. კალიაგინი A.N. ქრონიკული პანკრეატიტის ანტისეკრეტორული თერაპიისადმი მიდგომები // სიბ. გასტროენტეროლის ჟურნალი. და ჰეპატოლი. - 2004. - 18. 18. - S.149-151.
5. კალიაგინი A.N., Reshina I.V., Rozhansky A.A., Kulikova O.N. პროტონის ტუმბოს ინჰიბიტორების ზეპირი გამოყენების ეფექტურობა ქრონიკული პანკრეატიტის გამწვავებების მკურნალობის დროს // IV აღმოსავლეთ ციმბირის გასტროენტეროლოგი. კონფ. ”საჭმლის მომნელებელი სისტემის დაავადებების კლინიკური და ეპიდემიოლოგიური და ეთნო-ეკოლოგიური პრობლემები.” - აბაკანი, 2004 .-- P.44-48.
6. მაეევი IV. ქრონიკული პანკრეატიტი: ალგორითმები დიაგნოზირებისა და თერაპიული ტაქტიკისთვის. - M .: GOU VUNMTS Ros-zdrava, 2006. - S.5-10.
7. მაეევი ი.ვ. მემკვიდრეობითი პანკრეატიტი // როზ. ჟურნალი გასტროენტეროლი., ჰეპატოლი., კოლოპროქტოლი. - 2004. - 11.
8. მაეევი ი.ვ. პანკრეასის მემკვიდრეობითი დაავადებები ერთნაირი ცრემლებით // გასტროენტეროლის კლინიკური პერსპექტივები., ჰეპატოლი. - 2002. - 4. 4. - S.20-27.
9. მაეევი I.V., Kucheryavy Yu.A. ლიტოსტატინი: ქრონიკული პანკრეატიტის ბიოლოგიური როლისა და პათოგენეზის თანამედროვე შეხედულება // როზ. ჟურნალი gastoroenterol., hepatol., coloproctol. - 2006. - 5. 5. - C.4-10.
10. ოსიპენკო MF, Venzhina Yu. Yu. რისკ ფაქტორები ეგზოკრინული პანკრეასის უკმარისობის წარმოქმნისათვის / XI რუსი გასტროენტეროლოგის მასალები. კვირა // როზ. ჟურნალი გასტროენტეროლი., ჰეპატოლი., კოლოპროქტოლი. - 2005. - 5. 5. აპლიკაცია. No. 26. - გვ.63.
11. Pasieshშვილი L.M., Morgulis M.V. პანკრეასის ფუნქციური უკმარისობის მექანიზმები ალკოჰოლური წარმოშობის ქრონიკული პანკრეატიტის მქონე პაციენტებში / XI რუსი გასტროენტეროლოგის მასალები. კვირა // როზ. ჟურნალი გასტროენტეროლი., ჰეპატოლი., კოლოპროქტოლი. - 2005. - 5. 5. აპლიკაცია. No. 26. - გვ.63.
12. რეშინა I.V., კალიაგინი A.N. ფსიქოსომატური ურთიერთობები ქრონიკული პანკრეატიტის მქონე პაციენტებში // II ინტერრეგიონალური კონფერენციის მასალები. "ფსიქომატური და სომატოფორმული დარღვევები თერაპიულ პრაქტიკაში" / რედ. F.I. ბელიალოვა. - ირკუტსკი, 2006 წ.
13. რობინსონი M.V., Trufakin V.A. აპოპტოზი და ციტოკინები // წარმატებები თანამედროვე ბიოლოგიაში. - 1999. - თ. 119, 4. 4. - S.359-367.
14. შირინსკაია N.V., Dolgikh T.I., Akmedmed V.A., Vtorushin I.Ya. TNF-alfa პროფილის მქონე პაციენტებში, ქრონიკული მორეციდივე პანკრეატიტით, ბილიარული პანკრეასის რეფლუქსის თანდასწრებით // სიბ. ჟურნალი გასტროენტეროლი., ჰეპატოლი. - 2003. - 16 16, 17. - S. 62-63.
15. Addadi L., Weiner S. ურთიერთქმედება მჟავე ცილებსა და კრისტალს შორის: სტერეოქიმიური მოთხოვნები ბიომინერალიზაციაში // Proc. ჰატლ. აკად. სამეცნიერო. აშშ - 1985. - ტომი. 82. - გვ.4110-4114.
16. Aithal G.P.,. Breslin N.P., Gumustop B. et al. მაღალი შრატის IgG4 კონცენტრაცია სკლეროზული პანკრეატიტის მქონე პაციენტებში // ახალი. Engl. ჯ მედ. - 2001. - ტომი. 345. - GT147-148.
17. Ammann R7W, Heitz P.U., Kloppel G. ალკოჰოლური ქრონიკული პანკრეატიტის კურსი: პერსპექტიული კლინიკომორფოლოგიური გრძელვადიანი კვლევა // გასტროენტეროლოგია. - 1996. - ტომი. 111. - გვ.224-231.
18. Bimmler D., Frisk T.W., Scheele G.A. et al. ბაკულოვირუსული გამოხატულების სისტემაში მშობლიური ვირთხის პანკრეასის ლითოსტატინის მაღალი დონის სეკრეცია // პანკრეასი. - 1995. - ტომი.
19. Bimmler D, Craf R, Scheele G. A., Frick T. W. et al. Baculovirus გამოხატული ვირთხა ლითოსტატინი არის კალციუმის კარბონატის კრისტალური ინჰიბიტორი: მისი N- ტერმინალური ანდეკერპტიდი არ აგზავნის ბროლის ინჰიბიტორის მოქმედებას // პანკრეასის. - 1995. - ტომი. 11. - გვ.421.
20. Bimmler D., Craf R., Scheele G.A., Frick T.W. პანკრეასის ქვის ცილა (ლითოსტატინი), პანკრეასის კალციუმის კარბონატის ბროლის ინჰიბიციის ფიზიოლოგიურად მნიშვნელოვანი პანკრეასის ინჰიბიტორი // J. Biol. ქიმი. - 1997. - ტომი. 272. - გვ .3073-3082.
21. Bornman P. C., Beckineham I.J. ქრონიკული პანკრეატიტი // BMJ.
- 2001. - ტომი. 322. - გვ.660-663.
22. კავავალინი გ., ბოვო პ., ბიანჰინი ე. და სხვ. ლითოსტატინის მესინჯერის რნმ-ის გამოხატულება ქრონიკული პანკრეატიტის სხვადასხვა სახეობებში // მოლ. უჯრედი. ბიოქიმი. - 1998. - ტომი. 185.-გვ. 147-152.
23. კავავალინი გ., ფულონი ლ. ავტოიმუნობა და ქრონიკული პანკრეატიტი: დამალული ურთიერთობა // ჯოპი. ჯ. პანეასი (ონლაინ). - 2001. - ტომი. 2. - გვ.61-63.
24. Chebli J.M., de Souza A.F. et al. ჰიპერლიპემიური პანკრეატიტი: კლინიკური კურსი // არკი. გასტროენტეროოლი. - 1999. - ტომი. 36. - გვ.4-9.
25. კოინ ჯ.ა. et al. კისტოზური ფიბროზის გენის მუტაციებსა და იდიოპათიურ პანკრეატიტს შორის ურთიერთობა // N. Engl. ჯ მედ.
- 1998. - ტომი. 339. - გვ .653-658.
26. DiMagno E.P. კუჭის მჟავის დათრგუნვა და მძიმე ეგზოკრინული პანკრეასის უკმარისობის უკმარისობის მკურნალობა // საუკეთესო პრაქტიკა. რეზ. კლინიკა. გასტროენტეროოლი. - 2001. - ტომი. 15, 3. 3. - გვ.477-486.
27. Drenth J.P.H., teMorscheR., Jansen J.B.M.J. შრატში პროტეაზას ინჰიბიტორში Kazaltype 1 მუტაცია მტკიცედ არის დაკავშირებული ქრონიკულ პანკრეატიტთან // ნაწლავთან. - 2002. - ტომი.50. - ^ 687-692.
28. Ectors N, Mailet B., Aerts R. et al. არალგოლური სადინარი დესტრუქციული ქრონიკული პანკრეატიტი // ნაწლავი. - 1997. ol ვოლი. 41. - გვ.263-267.
29. EtemadB., Whitcomb D.C. ქრონიკული პანკრეატიტი: დიაგნოზი, კლასიფიკაცია და ახალი გენეტიკური განვითარებები // გასტროენტეროლოგია. - 2001. - ტომი. 120. - გვ.682-707.
30. Foitzik Th., Buhr H.J. Neue Aspekte in der Pathophysiologie der chronischen Pankreatitis // Chirurg. - 1997. - ბზ. 68. - S.855-864.
31. ჰარტტ პ. დ., ბრეტსი ლ, კრაუსი ა. და სხვ. პათოლოგიური პანკრეასის ეგზოკრინული ფუნქცია და სადინარის მორფოლოგია ქოლელითიოზის მქონე პაციენტებში // Dig. დის. სამეცნიერო. - 2001. - ტომი. 46. - P536-539.
32. კოგა ჯ., Yamaduchi K., Sugitani A. et al. აუტოიმუნური პანკრეატიტი, რომელიც იწყება როგორც ლოკალიზებული ფორმა // J. გასტროენტეროოლი.
- 2002. - ტომი. 37, 2. 2. - გვ .133-137.
33. Konturek S.J., Bilski J., Konturek R.K. et al. ენდოგენური აზოტის ოქსიდის როლი კანი პანკრეასის სეკრეციის და სისხლის დინების კონტროლში. გასტროენტეროლოგია. - 1993. - ტომი. 104. - გვ.896-902.
34. Konturek S.J., Szlachcic A., Dembinski A. et al. კუჭქვეშა ჯირკვლის სეკრეციის დროს აზოტის ოქსიდი და ჰორმონებით გამოწვეული პანკრეატიტი ვირთაგვებში // ინტ. J. პანკრეატოლი. - 1994. - ტომი. 15. - გვ19-28.
35. ლინ ი., Tamakoshi A., Hayakawa T. et al. სიგარეტის მოწევა, როგორც ქრონიკული პანკრეატიტის განვითარების რისკ-ფაქტორი: იაპონიაში საქმისწარმოების კონტროლი // პანკრეასი. - 2000. - ტომი. 21. - გვ. 109-114.
36. Lovanna J, Frigerio J. M, Dusetti N. et al. ლითოსტატინი, პანკორეასის წვენში CaCO ბროლის ზრდის ინჰიბიტორი, იწვევს ბაქტერიებს
ფრაგმენტი // პანკრეასი. - 1993. - ტომი. 8. - 11597-601. eyer J.H., Elashoff J., Porter-Fink V. et al. ადამიანის პოსტპროდუქტიული კუჭის დაცლა 1-3 მილიმეტრიანი სფეროებით // გასტროენტეროლოგია. - 1988. ol ვოლი. 94. - გვ .1315-1325.
38. Muscat J.E., Harris R.E., Halli N.J. სიგარეტის მოწევა და პლაზმური ქოლესტერინი // ამ. ჰარტი. ჯ. - 1991. - ტომი. 121, 11.
39. Nishimori I., Kamakura M., Fujikawa-Adachi K. et al. კათონური ტრიპსინოგენის გენის ექსტონებში მე –2 და მე –3 მუტაცია მემკვიდრეობითი პანკრეატიტის მქონე იაპონურ ოჯახებში // ღრძილები. - 1999. ol ვოლი. 44. - გვ.259-263.
40. Paland L., Lallemand J. Y, Stoven V. ადამიანის პანკრეასის ლითოსტატინის როლის შესახებ ინფორმაცია. პანკრეასი (ონლაინ). - 2001. - ტომი. 4 2. 2. - P92-103.
41. Pounder R.E. პანკრეასის ფერმენტის დანამატები და ფიბროზული კოლონიოპათია // წამლის გვერდითი ეფექტი წლიური 20 / ედ. J.K Aronson - 1997 .-- თავი 36. - გვ .322.
42. Sharer N. et al. კისტოზური ფიბროზის გენის მუტაცია ქრონიკული პანკრეატიტის მქონე პაციენტებში // New Engl. ჯ მედ. - 1998. - ტომი. 339. - გვ.645-652.
43. Talamini G., Bassi C. et al. ალკოჰოლი და მოწევა, როგორც ქრონიკული პანკრეატიტის და პანკრეასის კიბოს განვითარების რისკის ფაქტორები // Dig. დის. სამეცნიერო. - 1999. - ტომი. 44. - გვ.1301-1311.
44. Tandon R.K., Sato N., GardP.K ქრონიკული პანკრეატიტი: აზია-წყნარი ოკეანის თანხმობის დასკვნა // გასტროენტეროლოგიისა და ჰეპატოლოგიის ჟურნალი. - 2002. - ტომი. 17. - გვ.508-518.
45. Testoni P.A. მორეციდივე მწვავე პანკრეატიტის ეტიოლოგია: მწვავე ან ქრონიკული რელაქსაციური დაავადება? // JOP. J. პანკრეასი (ონლაინ). - 2001. olVol. 2.- გვ.357-367.
46. ვარშნეი ს., ჯონსონი C.D. პანკრეასის გაყოფა // ინტ. J. პანკრეატოლი. - 1999. ol ვოლი. 25. - P135-141.
47. Whitecomb D. et al. მემკვიდრეობითი პანკრეატიტი mars to ქრომოსომა 7q35 // გასტროენტეროლოგია. - 1996. - ტომი. 110. - გვ.253-263.
მწვავე პანკრეატიტის პათოგენეზი
სამედიცინო პრაქტიკა განსაზღვრავს იმ ფაქტორების მნიშვნელოვან რაოდენობას, რომლებიც დაავადების მწვავე ფაზის განვითარების მიზეზებია. ეტიოლოგიის უკეთ გაცნობისთვის აუცილებელია ფუნქციური პანკრეასის გათვალისწინება.
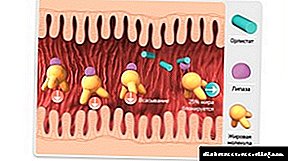
შინაგანი ორგანო ეხება დიფუზური სეკრეციის ორგანოებს. იგი ასრულებს რამდენიმე ფუნქციას. პირველი მოიცავს ეგზოკრინს, რის შედეგადაც ხდება საჭმლის მომნელებელი ფერმენტების განვითარება, რომლებიც ხელს უწყობენ საკვების მონელების პროცესს. მეორე ფუნქცია არის ენდოკრინული. პანკრეასი აწარმოებს ჰორმონ ინსულინს, რომელიც ორგანიზმში შაქრის რეგულირებაში მონაწილეობს.
პანკრეასის ფერმენტები (ლიპაზა, პროტეზა და ამილაზა), სეკრეციის დანარჩენ ნაწილთან ერთად, შედიან ტუბულას სისტემაში, რომელიც გასასვლელის დროს გაერთიანებულია პანკრეასის სადინარში. ფერმენტები ხელს უწყობენ საკვების ძირითადი კომპონენტების - ცხიმების, ნახშირწყლებისა და ცილების დაშლას.
შინაგანი ორგანოს თვითგამკვრივების პროცესის თავიდან ასაცილებლად, პროტეაზები წარმოიქმნება არააქტიური მდგომარეობაში. თორმეტგოჯა ნაწლავში რამდენიმე აქტიური კომპონენტის გავლენის ქვეშ, ისინი გარდაიქმნება აქტიურ ფაზაში, რის შედეგადაც ისინი ხელს უწყობენ ცილის ნაერთების დაშლას. ამ ჯაჭვში ჩავარდნაა, რომელიც ემყარება პათოგენეზს.
პათანატომია განსაზღვრავს პანკრეასის ანთებითი პროცესების განვითარების რამდენიმე მექანიზმს. ეს მოიცავს:
- რეფლუქსი.
- ალტერნატივა.
- ჰიპერტონიული.
შეცვლა არის პანკრეასის უჯრედების არანორმალური ტრანსფორმაცია, რომელსაც თან ახლავს დარღვევა მათ ფუნქციონირებაში. განვითარების ამ მექანიზმს შორის განსხვავება განპირობებულია საგარეო, და არა შინაგანი ფაქტორების უარყოფით გავლენაზე. ისინი იწყებენ უჯრედების განადგურების პროცესს. ფაქტორები კლასიფიცირდება შემდეგნაირად:
- ქიმიური - მოწამვლა ნარკოტიკებით, ტუტე ნივთიერებებით, მჟავებით, მარილებით.
- ბიოლოგიური - ვირუსული ან ინფექციური დაავადება.
- მექანიკური - ტრავმა, ოპერაცია.
ჰიპერტენზიულ ვარიანტში, პანკრეასის სადინარებში შიგნით წნევის მომატება აღინიშნება პაციენტებში. პათოლოგიური მდგომარეობის რამდენიმე მიზეზი არსებობს:
- დაავადების განვითარება ალკოჰოლისა და ცხიმოვანი საკვების ბოროტად გამოყენების გამო. სადინარებს მცირე ხნით არ შეუძლიათ მოხსნან ჯირკვლის მთელი საიდუმლოება. ზოგიერთ სიტუაციაში, ამ ტიპის დაავადების პათოგენეზი ემყარება პირის ანატომიურ მახასიათებლებს.
- მწვავე ფაზა პანკრეასის სადინარების ბლოკირებით. ყველაზე ხშირად, ბლოკადა გამოწვეულია ნაღვლის ბუშტით, ნაღვლის ბუშტის დაავადების ფონზე ან სიმსივნის შედეგად დაჭერით.
რეფლუქსის ფორმით, პაციენტი ავლენს ნაღვლის ინექციას პანკრეასის სადინარში, რაც იწვევს პანკრეასის უჯრედების დაზიანებას.
ძირეული მიზეზი არის ნაწლავის გაუვალობა, ოდდის სფინქტერის არასაკმარისი ტონი.
ჯირკვლის მწვავე ანთების განვითარებისკენ მიმავალი ფაქტორები
 პანკრეასის ანთება ცალკეული პათოლოგიური პროცესის სახით თითქმის არ ხდება სამედიცინო პრაქტიკაში. რკინის მონაწილეობს ორგანიზმში მრავალი ქიმიური და ბიოქიმიური პროცესი, მას გავლენას ახდენს შინაგანი ორგანოების სხვადასხვა დაავადებები, განსაკუთრებით კუჭ-ნაწლავის ტრაქტი.
პანკრეასის ანთება ცალკეული პათოლოგიური პროცესის სახით თითქმის არ ხდება სამედიცინო პრაქტიკაში. რკინის მონაწილეობს ორგანიზმში მრავალი ქიმიური და ბიოქიმიური პროცესი, მას გავლენას ახდენს შინაგანი ორგანოების სხვადასხვა დაავადებები, განსაკუთრებით კუჭ-ნაწლავის ტრაქტი.
პანკრეატიტი პირველადი და მეორადია. პირველი ტიპი უკიდურესად იშვიათია, რადგან უმეტეს კლინიკურ სურათებში, პანკრეასის ანთება სხვა დაავადებებით არის გამოწვეული, ამიტომ ისინი საუბრობენ მეორად პათოლოგიაზე.
პანკრეატიტის სიმძიმის კრიტერიუმები განისაზღვრება მრავალი ასპექტით. გათვალისწინებულია პაციენტის ასაკობრივი ჯგუფი (რისკი უფრო მაღალია, თუ პაციენტი 55 წელზე უფროსია), თანმდევი დაავადებები, სისხლში ლეიკოციტების და გლუკოზის კონცენტრაცია, დაავადების სტადია (თუ აღინიშნება ქრონიკული ფორმის გამწვავება).
მწვავე პანკრეატიტის განვითარების რისკის ფაქტორები შეიძლება დაიყოს რამდენიმე პირობით ჯგუფად. Чаще всего причиной воспаления становятся следующие патологии:
- Нарушение функциональности желчного пузыря. Выделяют патологии: калькулезный, острый или хронический холецистит, желчекаменное заболевание.
- Сахарный диабет 2-ого типа.
- Тромбоз кровеносных сосудов, вследствие чего ПЖ страдает от дефицита кислорода и питательных веществ.
- Порок желчных путей врожденного характера.
- Заболевания большого сосочка 12-перстной кишки (опухолевые новообразования, воспалительные процессы).
- Хроническая форма печеночной недостаточности (цирроз печени, любая форма гепатита).
- Патологии желудочно-кишечного тракта хронического течения (колит, заболевание Крона).
- სისტემური ალერგიული რეაქციები, ბილიარული დისკინეზია ორსულ ქალში, სისტემური ლუპუსის ერითემატოზი, სისტემური სკლეროდერმია.
ჩამონათვალის დამატება შესაძლებელია ბაქტერიული ინფექციით (სიფილისი, ტიფური ცხელება), სეფსისი, ორგანიზმში ცხიმის მეტაბოლიზმის დაქვეითება და შემაერთებელი ქსოვილის სისტემური პათოლოგია.
მეორე ადგილზე ფაქტორების მნიშვნელობის მიხედვით არის პაციენტის ცუდი ჩვევები. ესენია ალკოჰოლის ბოროტად გამოყენება, მოწევა, ცუდი დიეტა - ცილების დეფიციტი, ცხიმოვანი საკვების მოხმარება და ა.შ.
მესამე ადგილზე არის გართულებები, რომლებიც გამოწვეულია მედიკამენტების გამოყენების დიდი ხნის განმავლობაში. კიდევ ერთი მიზეზი არის გადაუდებელი ოპერაცია.
ისეთი მედიკამენტების გამოყენებამ, როგორიცაა გლუკოკორტიკოსტეროიდები, შარდმდენები, სულფონამიდები, ესტროგენები, ფუროსემიდი, მეტრონიდაზოლი, ტეტრაციკლინი, შეიძლება გამოიწვიოს მწვავე პანკრეატიტის განვითარების პროვოცირება.
დაავადების მწვავე ფაზის მკურნალობა
ICD კოდის 10-ის შესაბამისად, პანკრეატიტი შეიძლება სხვადასხვა ფორმით იყოს. ფაქტორები, რომლებიც უარყოფითად მოქმედებს პანკრეასზე, იწვევს ამ ან ზოგჯერ ამა თუ იმ დაავადების დაავადებას. მკურნალობისთვის, თქვენ უნდა დაადგინოთ წყარო.
პანკრეატიტის დროს ადგილობრივი სტატუსი განისაზღვრება კრიტერიუმებით: ერთგვაროვანი bloating, პალპაცია ვლინდება ტკივილი პანკრეასის პროექციაში. მუცელი რბილია, მტკივნეული ინფილტრატი ორგანოს პროექციაში განისაზღვრება პალპაციით. მუცლის დაძაბულობა ვლინდება მუცლის ღრუში ექსუდატის არსებობის დროს.
 მწვავე შეტევის დროს, პაციენტები უჩივიან სიმპტომებს: ძლიერი ტკივილი, კეთილდღეობის მკვეთრი გაუარესება, გულისრევა და ღებინება, სისხლძარღვები - დიარეა. თუ ზრდასრულს დროულად არ მიაწოდებთ დახმარებას, მაშინ იზრდება სხვადასხვა გართულებების ალბათობა (მაგალითად, პანკრეასის ნეკროზი). ანთების პირველ ნიშანზე სასწრაფო დახმარება უნდა გამოიძახოს.
მწვავე შეტევის დროს, პაციენტები უჩივიან სიმპტომებს: ძლიერი ტკივილი, კეთილდღეობის მკვეთრი გაუარესება, გულისრევა და ღებინება, სისხლძარღვები - დიარეა. თუ ზრდასრულს დროულად არ მიაწოდებთ დახმარებას, მაშინ იზრდება სხვადასხვა გართულებების ალბათობა (მაგალითად, პანკრეასის ნეკროზი). ანთების პირველ ნიშანზე სასწრაფო დახმარება უნდა გამოიძახოს.
დიაგნოზის დასადგენად გამოიყენება ლაბორატორიული ტესტები - შარდისა და შარდის ზოგადი ანალიზი, ბიოქიმიური სისხლის ტესტი ამილაზას, ტრიპსინის, გლუკოზის კონცენტრაციისთვის. როგორც ინსტრუმენტული მეთოდები, გამოიყენება CT, MRI, რენტგენოგრაფია, ულტრაბგერა.
დაავადების მწვავე ფორმის მკურნალობა ტარდება საავადმყოფოში. მედიკამენტების დანიშნულება მოიცავს:
- საინფუზიო თერაპია არის მედიკამენტების ინტრავენური შეყვანა, რომელიც ხელს უწყობს ტოქსიკური ნივთიერებებისა და პანკრეასის ფერმენტების სისხლის გაწმენდას.
- ტკივილის წამალი.
- აბები, რომლებიც ხელს უწყობენ პანკრეასის ფერმენტების დაშლას (გორდოქსი).
- ნარკოტიკები, რომლებიც მიზნად ისახავს პანკრეასის სეკრეციის შემცირებას (ატროპინი).
- ანტიემიტიკური საშუალებები.
- ანტიბიოტიკები, ანტისპაზმოდინები.
მწვავე შეტევის დროს ექიმი განსაზღვრავს სამარხვო მოქმედებას, რაც საშუალებას გაძლევთ განტვირთოთ პანკრეასი, შეამციროთ დატვირთვა შინაგანი ორგანოდან. პანკრეატიტის რეაბილიტაცია გულისხმობს მედიკამენტების მიღებას, ჯანსაღი დიეტის დაცვას და ცუდი ჩვევების მიღებას.
სტატისტიკაში აღინიშნება მაღალი სიკვდილიანობის მაჩვენებელი, თუ პაციენტი ავითარებს ასეთ გართულებებს - ჰემორაგიული პანკრეატიტი, თირკმელებისა და გულის უკმარისობა, თირკმლის ფუნქციის დარღვევა, პანკრეასის ნეკროზი.
მწვავე შეტევა შეიძლება განმეორდეს. ეს ალბათობა განპირობებულია იმ მიზეზით, რამაც გამოიწვია პათოლოგია და რამდენად წარმატებით შეიძლება მისი მკურნალობა.
რედუქტებმა შეიძლება გამოიწვიოს დაავადების ქრონიკული ფორმის გაჩენა.
მწვავე პანკრეატიტის მიზეზები
 პარენქიმულ პანკრეატიტს ხშირად თან ახლავს ცილოვანი ნივთიერებების დეფიციტი, კუჭის წყლული, სისხლძარღვების ათეროსკლეროზი, ინფექციური დაავადებები - ვირუსული ჰეპატიტი, ტიფსი, და პარაზიტული დაავადებები.
პარენქიმულ პანკრეატიტს ხშირად თან ახლავს ცილოვანი ნივთიერებების დეფიციტი, კუჭის წყლული, სისხლძარღვების ათეროსკლეროზი, ინფექციური დაავადებები - ვირუსული ჰეპატიტი, ტიფსი, და პარაზიტული დაავადებები.
ბილიარული ფორმა პირდაპირი შედეგია ნაღვლის ბუშტის პათოლოგიების. ხშირად, ნაღვლის საპირისპირო მოთხოვნა ან ნაღვლის ბუშტთან შეფერხება ვლინდება, რაც იწვევს ანთებითი პროცესის განვითარებას. პანკრეატიტის სიმძიმე პირდაპირ დამოკიდებულია დაავადების დაავადებაზე.
ალკოჰოლური პანკრეატიტი განპირობებულია ალკოჰოლის უნარით, პანკრეასის უჯრედების განადგურების მიზნით. ხშირად, პათოლოგია მიმდინარეობს ღვიძლის ფუნქციის დარღვევის, ციროზის განვითარების ფონზე. გადარჩენისთვის საჭიროა პაციენტს მთლიანად მიატოვოს ალკოჰოლი. სიკვდილიანობის მაჩვენებელი ყველა შემთხვევაში 30-40% -ს შეადგენს.
- ყბაყურა იწვევს პანკრეასის ანთებას. ნახევარ შემთხვევაში, პათოლოგია ასიმპტომურია. სიმპტომები 4-6 დღეს ვლინდება. ზოგიერთ ნახატში მწვავე შეტევა შეცვლილია დუნე კურსში.
- კისტოზური ფიბროზი არის გენეტიკური პათოლოგია, რომელიც ხასიათდება კონკრეტული გენის მუტაციით, რის შედეგადაც იმოქმედებს სეკრეციის და ფილტვების ორგანოები.
პანკრეატიტი ხშირად ფატალურია. ყველაზე გავრცელებული რისკის ფაქტორებში შედის ქოლელითიაზი, ჭარბი დალევა, მოწევა და საჭმლის მომნელებელი სისტემის თანმდევი დაავადებები.
პრევენცია
 პანკრეატიტის მწვავე შეტევის დროს აუცილებელია არა მხოლოდ სიმპტომების შემსუბუქება, არამედ მომავალში დაავადების რეციდივის თავიდან ასაცილებლად. ექიმების მიმოხილვები აღნიშნავენ, რომ ეს დიდწილად დამოკიდებულია პაციენტზე.
პანკრეატიტის მწვავე შეტევის დროს აუცილებელია არა მხოლოდ სიმპტომების შემსუბუქება, არამედ მომავალში დაავადების რეციდივის თავიდან ასაცილებლად. ექიმების მიმოხილვები აღნიშნავენ, რომ ეს დიდწილად დამოკიდებულია პაციენტზე.
უპირველეს ყოვლისა, რეკომენდებულია სიგარეტის და ალკოჰოლის მოხმარების უარი თქვას. ეს ხელს უწყობს შინაგანი ორგანოს ტვირთის შემცირებას. და დაავადების ქრონიკული ფორმის თანდასწრებით, პაციენტს გარანტირებულია, რომ თავიდან აიცილოს მისი გამწვავება.
როგორც პროფილაქტიკური ღონისძიება, გამოიყენება ტრადიციული მედიცინა. ეფექტური ბულიონები ვარდების ბარძაყებზე დაყრდნობით, სიმებიანი, სააფთიაქო გვირილა. მათი გამოყენება ტარდება კურსებში, ისინი ხელს უწყობენ პანკრეასის აღდგენას.
სხვა პროფილაქტიკური ზომები:
- ზედმეტი ფიზიკური დატვირთვა, სირბილი, ხტომა, აბაზანასა და საუნაში მისასვლელად შეიძლება გამოიწვიოს გამწვავება. ფიზიკური ვარჯიშების იდეალური ვარიანტია სიარული, ფიზიკური თერაპია, მასაჟი, სუნთქვის ვარჯიშები.
- ნაღვლის სადინრებისა და ნაღვლის ბუშტის მდგომარეობა გავლენას ახდენს პანკრეასის ფუნქციონირებაზე. აუცილებელია დაავადებების დროული მკურნალობა, გაიაროს პრევენციული გამოკვლევები.
- სათანადო და დაბალანსებული კვება. თქვენ არ შეგიძლიათ overeat - ეს არის პირდაპირი გზა გამწვავებისკენ. გამწვავებასთან ერთად, ზოგადად აღინიშნება პანკრეატიტით შიმშილი.
- თქვენ უნდა მიატოვოთ ტკბილი და ცხიმოვანი საკვები, მოიხმაროთ ნაკლები საკვები, რომელიც შეიცავს უხეში ბოჭკოს - კომბოსტო, ჭარხალი, სტაფილო. პანკრეატიტით, მენიუში დამატებულია მჟავე რძემჟავა პროდუქტები, მინერალური წყალი და ზღვის პროდუქტები.
რა თქმა უნდა, პრევენცია არ იძლევა 100% -ით გარანტიას, რომ თავიდან იქნას აცილებული მწვავე პანკრეატიტის შეტევა. ამასთან, მარტივი ზომები ჯანსაღი ცხოვრების წესის სახით მნიშვნელოვნად ამცირებს დაავადების განვითარების რისკს.
პანკრეატიტის მიზეზები აღწერილია ამ სტატიაში მოცემულ ვიდეოში.
სხვა მიზეზები
- ტოქსინები და მეტაბოლური ფაქტორები:
- ალკოჰოლის ბოროტად გამოყენება
- მოწევა
- მაღალი კალციუმის სისხლი (ვითარდება პარათირეოიდული სიმსივნის მქონე პაციენტებში)
- ჭარბი ჭამა და ცხიმოვანი საკვების ჭამა
- საკვების ცილების დეფიციტი
- ნარკოტიკების და ტოქსინების მოქმედება
- თირკმლის ქრონიკული უკმარისობა
- პანკრეასის სადინარის ობსტრუქცია:
- ქვები ამ სადინარში
- ოდიდის სფინქტერის მოშლის გამო
- სადინარის ობსტრუქცია სიმსივნის, კისტების საშუალებით
- პანკრეასის სადინარების შემდგომი ტრავმული ნაწიბურები (ენდოსკოპიური პროცედურების გართულება: პაპილოფინსტერიოტომია, ქვების მოცილება და ა.შ.)
- ნაღვლის ბუშტისა და სანაღვლე გზების პათოლოგია.
- თორმეტგოჯა ნაწლავის პათოლოგია.
- მწვავე პანკრეატიტის შედეგი.
- აუტოიმუნური მექანიზმები.
- მემკვიდრეობა (გენის მუტაცია, 1-ანტიტრიფსინის დეფიციტი და ა.შ.).
- ჰელმინთები.
- ჟანგბადის არასაკმარისი მიღება კუჭქვეშში, სისხლძარღვების ათეროსკლეროზის გამო, ამ ორგანოს სისხლით ამარაგებს.
- პანკრეასის თანდაყოლილი დეფორმაციები.
- იდიოპათიური ქრონიკული პანკრეატიტი (მიზეზი არ არის დადგენილი).
პანკრეატიტის სიმპტომები
- მუცლის ტკივილი: ჩვეულებრივ, ტკივილი ლოკალიზებულია ეპიგასტრიუმში და უკან იბრუნებს, იზრდება საკვების მიღების შემდეგ და იკლებს სხდომაზე ან წინ მიდის
- გულისრევა ღებინება
- დიარეა, სტეტორეა (ცხიმოვანი განავალი), ფეკალური მოცულობის მომატება
- მუწუკები
- წონის დაკლება
- სისუსტე, გაღიზიანება, განსაკუთრებით ”ცარიელ კუჭზე”, ძილის დარღვევა, ვარდნის დაქვეითება
- "წითელი წვეთების" სიმპტომია წითელი წითელი ლაქების გამოჩენა გულმკერდის, ზურგის და მუცლის კანზე.
 |  |
თუ ასეთი სიმპტომები გამოჩნდება, რეკომენდებულია გამოკვლევა, ქრონიკული პანკრეატიტის გამორიცხვის მიზნით.
ქრონიკული პანკრეატიტის გართულებები
მკურნალობის არარსებობის შემთხვევაში, ქრონიკული პანკრეატიტის შესაძლო გართულებები მოიცავს:
- შაქრიანი დიაბეტი
- ვიტამინის დეფიციტი (ძირითადად A, E, D)
- გაიზარდა ძვლის მყიფეობა
- ქოლესტაზი (სიყვითლე და სიყვითლის გარეშე)
- ანთებითი გართულებები (ნაღვლის სადინრების ანთება, აბსცესი, კისტა და ა.შ.)
- ჰიპერტენზიის პორტულ ჰიპერტენზია (სითხის დაგროვება მუცლის ღრუში, გაფართოებული ელენთა, წინა მუცლის კედლის ვენები, საყლაპავი, ღვიძლის ფუნქციის დარღვევა)
- პლევრის ინფუზია (სითხის დაგროვება ფილტვების გარსებში)
- თორმეტგოჯა ნაწლავის შეკუმშვა ნაწლავის გაუვალობის განვითარებით
- პანკრეასის კიბო.
რბილი
- იშვიათი გამწვავებები (წელიწადში 1-2 ჯერ), ხანმოკლე
- ზომიერი ტკივილი
- წონის დაკლება
- დიარეა, ცხიმიანი განავალი
- განავლის კოტროლოგიური გამოკვლევა ნორმალურია (არ არის ნეიტრალური ცხიმი, ცხიმოვანი მჟავები, საპნები)
ქრონიკული პანკრეატიტის მსუბუქი სიმძიმით, ჩვეულებრივ, მედიკამენტების მიღების გრძელი კურსები არ არის საჭირო, რადგან ცხოვრების წესი იცვლება და ცუდი ჩვევების დათმობა ხშირად ხელს უშლის რეციდივებს.
საშუალო კლასის
- გამწვავებები წელიწადში 3-4 ჯერ, აღინიშნება გახანგრძლივებული ტკივილის სინდრომი
- ამილაზას მომატება, სისხლში ლიპაზა შეიძლება გამოჩნდეს
- განავლის პერიოდული რელაქსაცია, ცხიმის განავალი
- კოპროგრამაში არის ცვლილებები
ქრონიკული პანკრეატიტის ზომიერი სიმძიმით საჭიროა მკაცრი დიეტა, თერაპიის უფრო გრძელი კურსები და დამსწრე ექიმის მუდმივი მონიტორინგი.
მძიმე მდგომარეობა
- ხშირი და გახანგრძლივებული გამწვავებები ძლიერი, გახანგრძლივებული ტკივილის სინდრომით
- ხშირი ფხვიერი განავალი, განავლის ცხიმი
- წონის დაკლება, ამოწურვამდე
- გართულებები (დიაბეტი, ფსევდოცისტები და ა.შ.)
მძიმე ქრონიკული პანკრეატიტის დროს აუცილებელია მუდმივი დამხმარე თერაპია, ძლიერი წამლები და მკაცრი დიეტა. ხშირად პაციენტებს სჭირდებათ ფრთხილად მონიტორინგი არამარტო გასტროენტეროლოგის, არამედ სხვა სპეციალობების ექიმების მიერ (ენდოკრინოლოგი, ქირურგი, ნუცისტი). განვითარებული გამწვავებები, ისევე როგორც დაავადების გართულებები, საფრთხეს უქმნის პაციენტის სიცოცხლეს და, როგორც წესი, საავადმყოფოში ჰოსპიტალიზაციის მანიშნებელია.
ქრონიკული პანკრეატიტის არსებობა, მიუხედავად სიმძიმისა, დაუყოვნებლივ მოითხოვს სამედიცინო დახმარებას, რადგან მკურნალობის გარეშე და ცხოვრების წესი არ იცვლება.
პროცესი სტაბილურად მიმდინარეობს.
ლაბორატორიული მეთოდები:
- ტარდება კლინიკური, ბიოქიმიური სისხლის ტესტები (განსაკუთრებული მნიშვნელობა აქვს სისხლში პანკრეასის ფერმენტების დონეს - ამილაზას, ლიპაზას).
- კოპროგრამი - ფასდება გარკვეული ნივთიერებების არსებობა განავალში (ცხიმები, საპნები, ცხიმოვანი მჟავები და ა.შ.). ჩვეულებრივ, ისინი არ უნდა არსებობდეს, ხოლო ქრონიკული პანკრეატიტის დროს, რკინის მიერ ფერმენტების არასაკმარისი წარმოების გამო, ამ ნივთიერებების გასაშლელად, ისინი რჩებიან არაჯანსაღებად და განისაზღვრება განავლით.
- განავლის ელასტაზა არის პანკრეასის ფერმენტი, რომლის დონე მცირდება, როდესაც ის საკმარისად არ ფუნქციონირებს
- გარკვეულ შემთხვევებში მნიშვნელოვანია კიბოს მარკერების იდენტიფიცირება
- თუ დაავადების მემკვიდრეობითი გენეზისი ეჭვმიტანილია, ტარდება პაციენტის გენეტიკური გამოკვლევა.
ინსტრუმენტული კვლევა
- მუცლის ულტრაბგერა. ფასდება პანკრეასის ქსოვილის ანთების ნიშნები, სადინარებში ქვების არსებობა, კალციფიკაცია, კისტები და ჯირკვლის სიმსივნეები. გარდა ამისა, კუჭ-ნაწლავის ტრაქტის სხვა ორგანოებიდან მიღებული ცვლილებები განისაზღვრება დაავადების გართულებების გამორიცხვით, აგრეთვე თანმდევი პათოლოგიით.
- პანკრეასის ელასტოგრაფია. საშუალებას გაძლევთ განსაზღვროთ, არის თუ არა პანკრეასის ფიბროზი (დატკეპნა), რაც წარმოადგენს ორგანიზმში სტრუქტურული ცვლილებების სიმძიმის კრიტერიუმს.
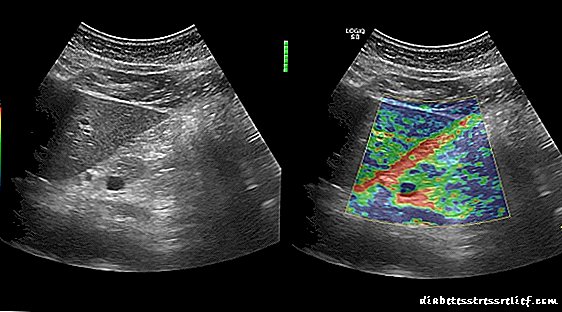
ულტრაბგერა ჯანსაღი პანკრეასის ელასტოგრაფიით
- FGDS. თორმეტგოჯა ნაწილის ვიზუალიზაცია აუცილებელია მასში ანთების არსებობის შესაფასებლად, ისევე როგორც პანკრეატიტის არაპირდაპირი ნიშნები. აუცილებელია გამოვრიცხოთ დიდი თორმეტგოჯა ნაწლავის არეალის ფართობის ანთება და პათოლოგიური წარმონაქმნები (სიმსივნე, დივერტიკული) (მისი მეშვეობით ხდება პანკრეასის საიდუმლოების შეყვანა თორმეტგოჯა ნაწლავში, როდესაც ის დაბლოკილია, ამ საიდუმლოების გადინება შეფერხებულია, რაც იწვევს ჯირკვლის ქსოვილების ანთებას).
კუჭისა და საყლაპავის ვიზუალიზაცია აუცილებელია მათში ეროზიის, წყლულების, ანთების გამორიცხვის მიზნით. ამ ორგანოებში პათოლოგიური ცვლილებები ხშირად კომბინირებულია ქრონიკული პანკრეატიტით, რომლებიც ურთიერთმძიმავი მდგომარეობაა.
- გარდა ამისა, შეიძლება დაინიშნოს მუცლის ღრუს CT და MRI ქოლანგიოგრაფიით, RHHP. ისინი აუცილებელია დიაგნოზის დასადასტურებლად, აგრეთვე ინიშნება კუჭქვეშა ჯირკვალში პათოლოგიური წარმონაქმნების საეჭვო არსებობისთვის, ჯირკვლის სადინარების სადინარში ბლოკირებით, ქვებით, სიმსივნე ან კისტა.
პანკრეატიტის მკურნალობა

ქრონიკული პანკრეატიტის მთავარი მკურნალობაა დიეტა და ცუდი ჩვევების უარყოფა, ცხოვრების წესის ცვლილებები, აგრეთვე მედიკამენტები:
- მედიკამენტები, რომლებიც ამცირებენ კუჭის მიერ ჰიდროქლორინის მჟავას წარმოებას (პროტონის ტუმბოს ინჰიბიტორები)
- ფერმენტული პრეპარატები
- antispasmodics
- ტკივილის თანდასწრებით - ანალგეტიკები, არასტეროიდული ანთების საწინააღმდეგო საშუალებები, თუ ტკივილი უკიდურესად ძლიერია და ამ წამლების საშუალებით მათი აღმოფხვრა შეუძლებელია, ნარკოტიკული ანალგეტიკები ინიშნება.
პირველადი გამოკვლევის დროს უნდა დაადგინოთ კუჭ-ნაწლავის ტრაქტის სხვა ორგანოების პათოლოგია (ნაღვლის ბუშტის დაავადება, ქრონიკული ქოლეცისტიტი, გასტრიტი, თორმეტგოჯა ნაწლავი, პეპტიური წყლული, ჰეპატიტი, ბაქტერიების გადაჭარბებული სინდრომი, ნაწლავის დისბიოზი, თირკმელების დაავადება და ა.შ.), რადგან ამ დაავადებებმა შეიძლება გამოიწვიოს ან / და პანკრეასის ქრონიკული ანთების დამამძიმებელი ფაქტორები. ამ შემთხვევაში, კუჭ-ნაწლავის ტრაქტის სხვა დაავადებების მკურნალობა აუცილებელია. გადაწყვეტილებას თანმდევი დაავადების მკურნალობის გადაუდებლობისა და პროცედურის შესახებ იღებს დამსწრე ექიმი.
თუ პაციენტის მიერ სხვა დაავადებების მიერ მიღებულმა მედიკამენტებმა შეიძლება ხელი შეუწყონ დაავადების განვითარებას, მედიკამენტების შეცვლის საკითხია გადაწყვეტილი.
ყველა სახის წამლის თერაპია უნდა იყოს დადგენილი და უნდა აკონტროლოს გასტროენტეროლოგი.
თუ რაიმე მექანიკური ობსტრუქციაა გამოვლენილი, პაციენტისთვის ნაღვლის გადინება აღინიშნება ქირურგიული მკურნალობისთვის.
ქრონიკული პანკრეატიტი სერიოზული დაავადებაა. ამასთან, კურატორის რეკომენდაციების შესაბამისად, გამწვავებების თავიდან აცილების მიზნით (დიეტური რეკომენდაციების დაცვა, პროფილაქტიკური მკურნალობა და ა.შ.), ქრონიკული პანკრეატიტი მიმდინარეობს "მშვიდად", ხშირი გამწვავებების გარეშე, და აქვს ხელსაყრელი პროგნოზი გადარჩენისთვის.
დიეტის დარღვევით, ალკოჰოლის მიღება, თამბაქოს მოწევა და არასაკმარისი მკურნალობა, ჯირკვლის ქსოვილში დისტროფიული პროცესები და მძიმე გართულებები ვითარდება, რომელთაგან ბევრი საჭიროებს ქირურგიულ ჩარევას და შეიძლება ფატალურიც იყოს.
კვება ქრონიკული პანკრეატიტისთვის

პანკრეატიტით, ყველა კერძები მზადდება მჭლე ხორციდან და თევზიდან - და შემდეგ მხოლოდ მოხარშული ფორმით. დაუშვებელია შემწვარი საკვები. რძის პროდუქტების მოხმარება შეგიძლიათ მინიმალური პროცენტული ცხიმის შემცველობით. თხევადიდან, სასურველია დალიოთ მხოლოდ ბუნებრივი წვენები და კომპოტები და ჩაი.
ეს მთლიანად უნდა გამოირიცხოს:
- ყველა სახის ალკოჰოლი, ტკბილი (ყურძნის წვენი) და გაზიანი სასმელები, კაკაო, ყავა
- შემწვარი საკვები
- ხორცი, თევზი, სოკოს ბულიონები
- ღორის, ცხვრის, ბატი, იხვი
- შებოლილი ხორცი, დაკონსერვებული საკვები, ძეხვეული
- მწნილები, მარინადები, სანელებლები, სოკო
- თეთრი კომბოსტო, მჟავე, ისპანახი, სალათის ფოთოლი, რადიშ, რაციონი, ხახვი, rutabaga, პარკოსნები, უმი უვარგისი ბოსტნეული და ხილი, მოცვი
- საკონდიტრო, ყავისფერი პური
- საკონდიტრო ნაწარმი, შოკოლადი, ნაყინი, ჯემი, კრემები
- ცხიმები, ცხიმების მომზადება
- ცივი კერძები და სასმელები
კვალიფიციური დიეტოლოგი დაგეხმარებათ ქრონიკული პანკრეატიტის დროს კვების საფუძვლების გათვალისწინებით, გააკეთოთ დიეტა და გაითვალისწინოთ პაციენტის სურვილები და ჩვევები.
ქრონიკული პანკრეატიტით, პანკრეასი იღუპება?
ქრონიკული პანკრეატიტი არის დაავადება, რომელსაც ახასიათებს ანთება და დისტროფია, რასაც მოჰყვა ორგანიზმში შემაერთებელი ქსოვილის განვითარება და საჭმლის მომნელებელი და ენდოკრინული ფუნქციის დარღვევა. ჯირკვლის "სიკვდილს" ეწოდება პანკრეასის ნეკროზი და ხდება მწვავე პანკრეატიტის დროს, სასიკვდილო მდგომარეობაა
რატომ ვითარდება პანკრეატიტი, თუ არ ვსვამ?
მართლაც, უმეტეს შემთხვევაში, პანკრეატიტის განვითარება განპირობებულია ალკოჰოლის მოქმედებით, მაგრამ არსებობს სხვა ფაქტორებიც: ნაღვლის ბუშტის დაავადება, ღვიძლის დაავადებები, რომელსაც ახასიათებს ნაღვლის წარმოქმნა და გადინება, კუჭისა და თორმეტგოჯა ნაწლავის დაავადებები, მემკვიდრეობა, იმუნურ სისტემაში დარღვევა, ორგანიზმზე სისხლის მიწოდება დაქვეითება, ფონი დაავადებები: ვირუსული ჰეპატიტი, ჰემოქრომატოზი, კისტოზური ფიბროზი და ა.შ.
მკურნალობის ისტორია
პაციენტი ჰ., 52 წლის, კლინიკაში EXPERT- ში მივიდა საჩივრებით, რომ სარტყელის ტკივილი აქვთ ცხიმოვანი საკვების ჭამის შემდეგ და მცირე რაოდენობით ალკოჰოლი, გულისრევა, ფხვიერი განავალი.
ანამნეზისგან ცნობილია, რომ მუწუკის ზემოთ ნაწიბურიდან დისკომფორტი განავლის შესუსტებაზე დაფიქსირდა რამდენიმე წლის განმავლობაში, კვების შეცდომებით, მაგრამ მკაცრი დიეტის შემდეგ გაიარა კვალი. ამ მიზეზით, ქალი არ გამოკვლეულა. ეს პრეტენზიები პირველად გაჩნდა. გარდა ამისა, 20 წლის წინ, ორსულობის დროს, პაციენტი საუბრობდა ულტრაბგერით სქელი ნაღვლის არსებობაზე. მომავალში პაციენტი არ გამოკვლეულა, რადგან მას არაფერი აწუხებდა.
ლაბორატორიული და ინსტრუმენტული გამოკვლევის დროს გამოვლინდა სისხლის ტესტის ცვლილებები: ESR– ის ზრდა, პანკრეასის ამილაზას აქტივობა და ულტრაბგერითი, მრავალჯერადი ნაღვლის ბუშტებით.
ტკივილის შეჩერების შემდეგ, პაციენტს გადაეცა დაგეგმილი ქირურგიული მკურნალობა - ნაღვლის ბუშტის ამოღება. წარმატებული ოპერაციის შემდეგ, პაციენტი აგრძელებს გასტროენტეროლოგთან დაკვირვებას, შეესაბამება დიეტურ რეკომენდაციებს, არ უჩივის პრეტენზიებს, ეს მაჩვენებლები ნორმალურ რეჟიმში დაბრუნდა.
პაციენტი ბ., 56 წლისა, ექსპრეს კლინიკაში გამოცხადდა, რომელზეც პრეტენზია არ მითქვამს სარტყელის ბუნების პერიოდულ დაძაბულ ტკივილზე, აშკარა მიზეზით, თან ახლავს გულისრევა და დიარეა. გამოკვლევის წინა ეტაპზე დაფიქსირდა პანკრეასის სტრუქტურის დიფუზიური ცვლილებები, რაც ქრონიკული პანკრეატიტი იყო მიჩნეული. ამავდროულად, პაციენტმა ცხოვრების ჯანსაღ წესს ჩაატარა, არ სვამდა ალკოჰოლს და ცხიმიან საკვებს. ფერმენტული პრეპარატებით დადგენილ მკურნალობას არ ჰქონდა მნიშვნელოვანი ეფექტი.
პანკრეატიტის განვითარების მიზეზის გასარკვევად, EXPERT კლინიკის გასტროენტეროლოგი გამორიცხავს უამრავ დაავადებას, რამაც შეიძლება გამოიწვიოს ქრონიკული პანკრეატიტის განვითარება (ქოლელითიაზი, პეპტიური წყლული, რკინის მეტაბოლიზმის დაქვეითება და ა.შ.) და ყურადღება მიიპყრო ლაბორატორიულ ტესტებში იმუნოლოგიურ ცვლაზე. ეს საფუძველი გახდა სიღრმისეული იმუნოლოგიური გამოკვლევისთვის, რამაც შესაძლებელი გახადა დაემკვიდრებინა, რომ პანკრეასის დაზიანების მიზეზი იმუნური სისტემის გაუმართაობა - აუტოიმუნური პანკრეატიტი იყო.
დაინიშნა პათოგენეტიკური მკურნალობა, რომელიც გავლენას ახდენს დაავადების განვითარების მექანიზმზე - გლუკოკორტიკოსტეროიდები სქემის მიხედვით, რომლის წინააღმდეგ, შემდგომი გამოკვლევის დროს, აღმოფხვრილი იქნა იმუნური ანთების ნიშნები. ამჟამად, პაციენტი მკურნალობს გრძელვადიანი შემანარჩუნებელ თერაპიაზე, კურატორის მეთვალყურეობის ქვეშ, და პრეტენზია არ აქვს. მუცლის ღრუს ორგანოების კონტროლის ულტრაბგერის დროს, პანკრეასის შეშუპების ნიშნები არ გამოვლენილა.
როდესაც პანკრეასი ვერ ხერხდება
როდესაც ეს ჯირკვალი ჩამოვარდება - საკვები იწყება არასათანადოდ მონელება, რაც იმას ნიშნავს, რომ ნივთიერებები და ვიტამინები სრულად არ შეიწოვება, - ეს იწვევს სისუსტეს, ძილიანობას, ჭამის შემდეგ „ტალახიან“ პირობებს, მზის პლექსუსის მარცხენა მხარეს ან რეგიონში ”ჩხვლეტას”.
თუ დისკომფორტი, განსაკუთრებით კი ტკივილი, არ გადის 1-2 დღეზე მეტხანს, გულისრევა ან პირღებინება ხდება, ტემპერატურა მატულობს, იწყება დიარეა ან იცვლება განავლის ფერი, დაუყოვნებლივ უნდა მიმართოთ სპეციალისტს.
ხშირად პანკრეასის ანთება - პანკრეატიტი - დაბნეული მუცლის ღრუს ზედა სართულზე მდებარე ორგანოების დაავადებებით, მაგალითად, პეპტიური წყლულის ან მწვავე ქოლეცისტიტის გამწვავებით, ნაწლავის გაუვალობით და თუნდაც ჩვეულებრივი საკვები მოწამვლით.
პანკრეატიტი (ბერძნულიდან. "პანკრეასი") არის პანკრეასის ქსოვილის ანთება და შემდგომ განადგურება საკუთარი ფერმენტების მიერ.
პანკრეატიტის განვითარებით, ეს ფერმენტები არ გამოირჩევა, როგორც მოსალოდნელია, თორმეტგოჯა ნაწლავში, მაგრამ გროვდება, აქტიური ხდება მასში და საბოლოოდ იწყებს გავლენას თავად ჯირკვლის ქსოვილზე. შედეგად, პანკრეასი, ფაქტობრივად, კუჭდება თავისით.
უფრო მეტიც, პანკრეასის ფერმენტებმა შეიძლება გაანადგურონ არა მხოლოდ ჯირკვლის ქსოვილები, არამედ ახლომდებარე სისხლძარღვები და მეზობელი ორგანოები.

ბოლო 40 წლის სტატისტიკის თანახმად, პანკრეატიტის შემთხვევა გაორმაგდა.
ექსპერტები უკავშირებენ პანკრეატიტის შემთხვევების ზრდას ცხოვრების წესთან და კვების ჩვევებთან: კონსერვანტების, დამატკბობლების, არომატიზატორის, არომატის გამაძლიერებლების პროდუქტებში სიჭარბე ჩვენს ორგანიზმს არ მოაქვს სასარგებლო.
ექსპერტების აზრით, რისკ ჯგუფში შედის:
- ალკოჰოლთან დაკავშირებული პრობლემები აქვთ
- სწრაფი კვების მოყვარულებს
- თვითმკურნალობის მოყვარულებს ჭარბი წამალი,
- მწეველები
- ნაღვლის ბუშტის დაავადების ისტორია
- სიმსუქნე
- გულის დაავადება
- ადამიანები, რომლებიც რეგულარულად განიცდიან სტრესს
- პაციენტები, რომლებმაც განიცადეს ორგანოს დაზიანება ან სხეულის ინტოქსიკაცია.
პანკრეატიტი მწვავე და ქრონიკულია.
მწვავე პანკრეატიტი
მას ხშირად უწოდებენ "უსაქმური დაავადება" - ეს ხდება ჭარბი წონის გამო, რაც ხშირად ხდება არდადეგებზე.
მწვავე პანკრეატიტი დღეს ქირურგიულ დაავადებებს შორის მე -3 ადგილს იკავებს მწვავე აპენდიციტის და მწვავე ქოლეცისტიტის შემდეგ.
კუჭქვეშა ჯირკვალში ანთება ხდება მოულოდნელად შეტევის ფორმით, ასე რომ იშვიათად მიდის შეუმჩნეველი.
მწვავე პანკრეატიტის ძირითადი სიმპტომებია:
- ძლიერი ტკივილი მუცლის ზედა ნაწილში, თანდათანობით მუცლის გარშემო და უკან,
- გულისრევა და ღებინება
- მძიმე სისხლძარღვები (სისხლძარღვები)
- მაღალი ტემპერატურა
- გულის პალპიტაციები.
მწვავე პანკრეატიტის დროს აუცილებელია სასწრაფო ჰოსპიტალიზაცია, განსაკუთრებით განსაკუთრებით მძიმე შემთხვევებში ქირურგიული ჩარევა!
სასწრაფოს მოსვლამდე ტკივილის შესამსუბუქებლად, უმჯობესია იჯდეს ოდნავ მოხრილი და მიამაგრეთ ყინულის პაკეტი მუცლის მარცხენა მხარეს, ნეკნების ქვემოთ. ჰორიზონტალური პოზიცია ასევე ხელს უწყობს ტკივილის შემცირებას.
რა არ შეიძლება გაკეთდეს მწვავე შეტევით:
- ჭამა და დალიეთ სასწრაფო დახმარების მოსვლამდე - ეს სტიმულირებს ფერმენტების წარმოქმნას და ჯირკვლის "გაღიზიანებას" კიდევ უფრო მეტს.
- მიიღეთ ტკივილგამაყუჩებლები და სხვა მედიკამენტები,
- მუცელზე განათავსეთ გათბობის ბალიში.
რამდენიმე დღის განმავლობაში მოგიწევთ თავი შეიკავოთ საკვებისგან, ნებადართულია მხოლოდ მინერალური წყალი გაზის გარეშე, ვარდისფერი ბულიონი და სუსტი ჩაი. სავალდებულო საწოლის დასვენება და ცივი კომპრესები მუცლის ზედა ნაწილზე.
ჰოსპიტალიზაციისა და მწვავე პანკრეატიტის სიმპტომების შემსუბუქების შემდეგ აუცილებელია ექიმის მეთვალყურეობის ქვეშ გარკვეული პერიოდის განმავლობაში, ვინ უნდა დანიშნოს ფერმენტული პრეპარატები, რომლებიც ხელს უწყობს პანკრეასის სტრესის შემსუბუქებას და კუჭის წვენის მჟავიანობის შემცირებას, აგრეთვე, ზოგ შემთხვევაში, ანტიბიოტიკების მიღებას.
მწვავე პანკრეატიტის განმეორებებმა შეიძლება გამოიწვიოს დაავადების ქრონიკული ფორმა.
ქრონიკული პანკრეატიტი
ექიმების თქმით, ამ ავადმყოფობის ორი მიზეზი არსებობს — მამაკაცი (ალკოჰოლი) და ქალი (ნაღვლის ქვები)
ქრონიკული პანკრეატიტის საშიშროება ის არის, რომ მან შესაძლოა რამდენიმე წლის განმავლობაში არ იგრძნოს თავი, თითქმის ასიმპტომურად მიმდინარეობს, რადგან ყველა პაციენტი დროულად არ მიმართავს სპეციალისტს.
ეს დაავადება ვითარდება გრძელი და ნელა, დაავადების გამოვლინებები ნაკლებად გამოხატულია, ვიდრე მწვავე პანკრეატიტის შემთხვევაში:
- მუწუკების ტკივილი ან დისკომფორტის შეგრძნება მას შემდეგ, რაც ადამიანმა ცხარე ან ცხიმიანი შეჭამა,
- საჭმლის მონელების მორეციდივე დარღვევები (გულისრევა, bloating, ფხვიერი განავალი),
- წონის დაკლება
- კანის სიმშრალე და ფერმკრთალი,
- დაღლილობა.
თუ მწვავე პანკრეატიტის მქონე ადამიანი აუცილებლად გარდაიქმნება საავადმყოფოში, მაშინ ისინი ჩვეულებრივ ცდილობენ ქრონიკულს მიეჩვიონ. ჯანმრთელობისთვის ეს მიდგომა უკიდურესად საშიშია, რადგან პანკრეასის უჯრედებს შეუძლიათ მუტაცია და გადაგვარება გაცილებით უფრო მძლავრ, ონკოლოგიურ ფორმებად.
თუ ეჭვობთ ქრონიკულ პანკრეატიტს, ექიმი განსაზღვრავს შარდისა და სისხლის ტესტები (შაქრის ჩათვლით) და მუცლის ღრუს შინაგანი ორგანოების ულტრაბგერა.
დაავადების ნებისმიერი ქრონიკული ფორმის მსგავსად, პანკრეატიტის ეს ფორმა სრულად არ განიკურნება. მაგრამ მისი გართულებების განვითარების თავიდან ასაცილებლად სავსებით შესაძლებელია.
ჩვეულებრივ, ასეთი დიაგნოზით, ექიმი განსაზღვრავს წამლებს ტკივილის შესამსუბუქებლად (საჭიროების შემთხვევაში), და ფერმენტები, რომლებიც პანკრეასის "დახმარებას" უწევს თავის ფუნქციებს. ზოგჯერ ინსულინი ინიშნება სისხლში გლუკოზის რეგულირებისთვის.
და სამწუხაროდ ქრონიკული პანკრეატიტის დიაგნოზირებულ პირს მთლიანად უნდა გადახედოს კვების მიდგომასთან დაკავშირებით.
ქრონიკული პანკრეატიტის დროს, თქვენ არ შეგიძლიათ:
- ცხიმიანი
- შემწვარი
- პიკანტური
- შებოლილი
- მარილიანი
- მწნილი
- ძლიერი ბულიონები
- დაკონსერვებული საკვები
- ძეხვი
- ხილის წვენები
- კომბოსტო
- სოკო
- პარკოსნები
- უხეში ფაფა (მუსილი, ფეტვი)
- შავი პური
- შოკოლადი
- ნამცხვრები და ნამცხვრები
- სოდა
- ყავა
- ძლიერი ჩაი
- ძალიან ცხელი
- ძალიან ცივა
- სუნელები დიდი რაოდენობით
- ალკოჰოლი
- მოწევა
- თქვენ უნდა ჭამა დღეში მინიმუმ 5 ჯერ დღეში მცირე ნაწილებში (სხვათა შორის, ეს ზოგადად ჯანსაღი დიეტის ერთ – ერთი ძირითადი წესია).
რისი ჭამა შეიძლება:
- მაწონი
- ცილოვანი omelettes,
- უცხიმო ხორცი, ფრინველი, steamed თევზი
- წითელი თევზი მცირე რაოდენობით
- გროშები - შვრია, წიწიბურა, ბრინჯი
- მოხარშული ან გამომცხვარი ბოსტნეული (კარტოფილი, ყვავილოვანი კომბოსტო, სტაფილო, zucchini, გოგრა, ჭარხალი, მწვანე ბარდა)
- არა მჟავე ხილი და კენკრა
- ტუტე კომპოზიციის მქონე მინერალური წყლები, მაგალითად, ნარზანი, ბორჯომი, ჯერმუკი, ესენთუკი.
დიეტის დაცვის გარდა, აუცილებელია ვიტამინები A, C, B1, B2, B12, PP, K, ფოლიუმის მჟავა.
აქ ძირითადი წესი არ არის გადაჭარბება: რკინა უნდა მუშაობდეს სტრესის გარეშე.
დიდხანს არ შეგიძიათ მშიერი, ექსტრემალურ შემთხვევებში, ჭიქა თბილი წყალი დაგეხმარებათ, თუ ამას დალევთ ნახევარი საათით ადრე. თქვენ უნდა ჭამოთ დაახლოებით ამავე დროს, ისე, რომ პანკრეასი უშედეგოდ არ იმუშაოს.
კვების ეს პრინციპები ასევე არის პანკრეასის პრობლემების პროფილაქტიკა მათთვის, ვინც გაიარა ეს დაავადება და ვისაც არ სურს მომავალში ამის მოგვარება. როგორც ამბობენ: "თუ არ შეგიძლია, მაგრამ ნამდვილად გინდა, მაშინ შეგიძლია!" მთავარია ყველაფერში იცოდეთ ზომა. გამოქვეყნებულია econet.ru– ს მიერ.
თუ თქვენ გაქვთ რაიმე შეკითხვები, ჰკითხეთ მათ.აქ
მოგწონთ სტატია? შემდეგ მხარი დაგვიჭირეთ პრესა: