აბსცესი ან ჩირქოვანი პანკრეატიტი
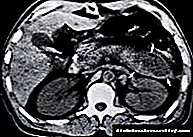
პანკრეასის აბსცესი - ეს არის ღრუს სავსე ჯირკვლის ქსოვილში მავნე და ნეკროზული მასებით. შემთხვევების უმრავლესობაში, ის ვითარდება მწვავე ალკოჰოლური პანკრეატიტის შემდეგ. ახასიათებს ცხელება, სარტყელის ტკივილი, ლეიკოციტოზი, სიმსივნის წარმოქმნა მუცლის ღრუში, პანკრეატიტის შეტევებიდან დაახლოებით ორი კვირის განმავლობაში. დიაგნოზი კეთდება მუცლის ღრუს ულტრაბგერითი, MRI ან CT სკანირების შემდეგ, სისხლის ბიოქიმიური და ზოგადი კლინიკური პარამეტრების ანალიზი. ერთადერთი ეფექტური მკურნალობაა აბსცესის ქირურგიული დებრიდენტობა, რასაც მოჰყვება ანტიბიოტიკოთერაპია.
ზოგადი ინფორმაცია
პანკრეასის აბსცესი სერიოზული დაავადებაა, რომელიც ვითარდება იმ პაციენტებში, რომლებმაც გაიარეს პანკრეატიტი (მწვავე ან განმეორებითი გამწვავება) ან პანკრეასის ნეკროზი, ჯირკვალში დელიმიტური ჩირქოვანი ღრუს ფორმირებით. ეს დაავადება საშიშია პაციენტის სიცოცხლისთვის და მისი მზაკვრულობა მდგომარეობს კლინიკის გაუქმებაში ანტიბიოტიკოთერაპიის ფონზე. სწორედ ამიტომ, თანამედროვე გასტროენტეროლოგიაში ჩვეულებრივ ინიშნება ანტიბიოტიკები პანკრეატიტისთვის მხოლოდ ბილიარული ტრაქტის თანმდევი დაზიანებით ან ბაქტერიული დადასტურებული გართულებებით. პანკრეატიტის შემდეგ ორ კვირაში ცხელების და მუცლის ტკივილის ყველა შემთხვევა უნდა ჩაითვალოს პანკრეასის აბსცესის ალბათობად. გამოსწორებისკენ მიმავალი ერთადერთი მკურნალობაა აბსცესის დრენაჟის ოპერაცია. ოპერაციის გარეშე, ამ პათოლოგიაში სიკვდილიანობა 100% -ს აღწევს.

პანკრეასის აბსცესი ვითარდება მწვავე პანკრეატიტის ფონზე, იგი შეიძლება ჩამოყალიბდეს პათოლოგიის ნებისმიერი ფორმით, გარდა შეშუპებისა, ამ დაავადების შემთხვევების 3-4% -ში იწვევს აბსცესის წარმოქმნას. ყველაზე ხშირად აღმოჩენილია ალკოჰოლური პანკრეატიტის ფონზე. კუჭქვეშა ჯირკვალში ჩირქოვანი ღრუს წარმოქმნის მიზეზები ბოლომდე არ არის ნათელი. ვარაუდობენ, რომ ინფექცია შეიძლება შემოვიდეს სისხლის ნაკადის საშუალებით, პუნქციის პუნქციით, ფსევდოზის საშუალებით (თუ არ შეინიშნება ასპტიკური), ნაწლავებით კისტის ფისტულის ფორმირებით.
შემთხვევათა უმრავლესობაში, აბსცესის შინაარსის ასპირაციით და ინოკულაციით, გამოიყოფა Escherichia coli ან enterobacteria. გასტროენტეროლოგიის დარგში ჩატარებული კვლევების თანახმად, მეორადი ინფექციის დამატება აღინიშნება პანკრეასის ნეკროზის შემთხვევების თითქმის 60% -ში, ამიტომ ამ დაავადების მკურნალობისას მხედველობაში უნდა იქნას მიღებული ჩირქოვანი შინაარსით ღრუს. აბსცესის განვითარებას ხელს უწყობს მწვავე პანკრეატიტი, რომელსაც აქვს სამზე მეტი რისკფაქტორი, პოსტოპერაციული პანკრეატიტი, ლაპარატომია, ადრეული შეყვანა ენტერიალური კვებით და ირაციონალური ანტიბიოტიკოთერაპიით.
როდესაც მწვავე პანკრეატიტი ხდება, ჯირკვლის ქსოვილი ზიანდება, რის გამოც ფერმენტები შედიან როგორც ჯირკვალში, ისე მის მიმდებარე ქსოვილებში, ანგრევს მათ. ამის გამო, პანკრეასის ნეკროზი შეიძლება დაიწყოს, ფსევდოცისტები წარმოიქმნება - ღრუსები, რომლებიც ივსება თხევადი შინაარსით და ნეკროზული ქსოვილებით. ინფექციის პათოლოგიური პროცესის არეალში მოხვედრისას ან ვითარდება პანკრეასის phlegmon - ტოტალური ჩირქოვანი შერწყმა, ან აბსცესის ფორმები. უნდა აღინიშნოს, რომ phlegmon არის უფრო მძიმე და პროგნოზულად არახელსაყრელი მდგომარეობა, რომელიც კლინიკაში პრაქტიკულად არ განსხვავდება ერთი აბსცესისგან. გარდა ამისა, ქსოვილებში აბსცესის არსებობით, მრავალჯერადი აბსცესი შეიძლება ჩამოყალიბდეს.
აბსცესის სიმპტომები
პანკრეასის აბსცესის ფორმები დიდი ხნის განმავლობაში - ჩვეულებრივ, მინიმუმ 10-15 დღის განმავლობაში. ამრიგად, პანკრეატიტის დაწყებიდან ორიდან ოთხი კვირის განმავლობაში, ტემპერატურა მატულობს ფებრილურ რიცხვებამდე, ჩნდება, ტაქიკარდია, ტკივილი მუცლის ზედა ნაწილში ძლიერდება. ტკივილები სარტყელის მსგავსია, საკმაოდ ძლიერი. პაციენტი ყურადღებას ამახვილებს სისუსტეზე, დაღლილობაზე, მადის ნაკლებობაზე, მომატებულ ოფლიანობაზე. შეშფოთებულია გულისრევა, ღებინება, რის შემდეგაც დიდხანს იგრძნობა სიმწარე პირის ღრუში. ინტოქსიკაციის ყველა ნიშანი არსებობს. მუცლის პალპაციით, საყურადღებოა სიმსივნის ფორმირების და წინა მუცლის კედლის კუნთების დაძაბულობის არსებობა.
გართულებები
პანკრეასის აბსცესი ხშირად გართულებულია ინფექციის შემდგომი გავრცელებით, თავის მხრივ ჯირკვალში მრავლობითი წყლულების წარმოქმნით. Pus შეიძლება შემოვა retroperitoneally, შესვენება ღრუ ორგანოების (ნაწლავის, კუჭის), subphrenic და პერიოკარდიუმის ქსოვილის, პლევრის და პერიკარდიუმის ღრუს, და, შესაბამისად, შეიძლება ნაწლავის აბსცესი, subphrenic აბსცესი, ჩირქოვანი პლევრიტი და პერიკარდიტი. ასევე, აბსცესი ზოგჯერ შეიძლება გამონაყარით ამოიზარდოს კანში, ფისტულის წარმოქმნით. თუ გემის კედლები განადგურებულია ფერმენტებით, შეიძლება ძლიერი სისხლდენა მოხდეს, ზოგჯერ ფატალური შედეგით.
დიაგნოსტიკა
პანკრეასის აბსცესის დიაგნოზი ახდენს ზოგადი ქირურგიის სპეციალისტს, პაციენტის საფუძვლიანი გამოკვლევის შემდეგ. სისხლის ზოგად ანალიზში აღინიშნება მაღალი ლეიკოციტოზი, ლეიკოციტების ფორმულის მარცხნივ ცვლა, ESR– ის მატება, ანემია. ბიოქიმიური სისხლის ტესტში, საყურადღებოა პანკრეასის ფერმენტების დონის მატება, ჰიპერგლიკემია. შარდის ამილოზის დონე ამაღლებულია, თუმცა აბსცესის წარმოქმნის დროს შეიძლება მისი თანდათანობით შემცირება.
პანკრეასის აბსცესის რენტგენოლოგიურ შემოწმებას აქვს გარკვეული მახასიათებლები. მას შემდეგ, რაც ჯირკვალი მდებარეობს კუჭის უკან, აბსცესის ღრუს ჩრდილი შეიძლება გადახურდეს კუჭის გაზის ბუშტთან. აქედან გამომდინარე, ექსპოზიცია უფრო გრძელი უნდა იყოს, ხოლო თუ აბსცესი ეჭვმიტანილია, კუჭის ღრუში შეჰყავთ კონტრასტული საშუალება და იღებენ ვერტიკალურ სურათს გვერდითი პროექციის დროს - ამ შემთხვევაში, მომრგვალებული ჩრდილი, რომელსაც აქვს სითხის საზღვარი (აბსცესი) მუცლის უკან იქნება. როდესაც კონტრასტი შედის აბსცესის ღრუში, შეგვიძლია ვისაუბროთ ფისტულის არსებობაზე. ასევე სურათებში შეგიძლიათ იხილოთ ნაწლავის შეკუმშვის ნიშნები, ორგანოების გადაადგილება. მარცხენა დიაფრაგმული გუმბათი მაღალია, მისი მობილურობა შეზღუდულია, შესაძლებელია პლევრის ღრუში იყოს გამოსხივება.
პანკრეასის ულტრაბგერა, მუცლის ღრუს ორგანოების კომპიუტერული ტომოგრაფია განსაზღვრავს დაზიანების ადგილს და ზომას, აბსცესის რაოდენობას. საჭიროების შემთხვევაში, შესაძლებელია პარკუჭის ერთდროული პუნქცია ასპირაციით, შემოწმება და შინაარსის დათესვა. დიფერენციალური დიაგნოზი ხორციელდება პანკრეასის, პანკრეასის ნეკროზის ფსევდოზისტით.
პანკრეასის აბსცესის მკურნალობა
მკურნალობა ტარდება მუცლის ქირურგი. აბსცესი აბსოლუტური მითითებაა რეაბილიტაციისა და დრენაჟისთვის. პრაქტიკა გვიჩვენებს, რომ აბსცესის კანქვეშა დრენირება იწვევს განკურნებას მხოლოდ შემთხვევების 40% -ში, გარდა ამისა, ასეთი ტაქტიკის საშუალებით შესაძლებელია ფლეგმონი, მრავალჯერადი აბსცესი და ინფექციის გავრცელება გარემოთი პანკრეასის ქსოვილში. სწორედ ამიტომ ენდოსკოპიური ან კლასიკური ლაპარატომიის ექსკრეცია და აბსცესის დრენაჟირება საუკეთესო გამოსავალი იქნება.
ოპერაციის დროს ტარდება გარემომცველი ორგანოების, მეორადი აბსცესების რეტროპერიტონეალური ქსოვილის ფრთხილად გამოკვლევა. პარალელურად, პაციენტს ინიშნება ანტიბიოტიკოთერაპია მიღებული კულტურების, ტკივილგამაყუჩებლების, ანტისპაზმოდების, ფერმენტის ინჰიბიტორების მიხედვით. ჩატარებული ინფუზიური თერაპია ინტოქსიკაციის მიზნით.
პროგნოზი და პრევენცია
ვინაიდან პანკრეასის აბსცესების წარმოქმნის მიზეზები ბოლომდე არ არის გასაგები, დღემდე არ არსებობს პროფილაქტიკური ზომები ამ პათოლოგიის განვითარებისათვის პანკრეატიტის და პანკრეასის ნეკროზის შემდეგ. ამრიგად, აბსცესის წარმოქმნის პრევენცია არის პანკრეატიტის პროფილაქტიკა - რადგან აბსცესი შეიძლება ჩამოყალიბდეს მხოლოდ მისი ფონზე.
აბსცესის წარმოქმნის პროგნოზი სერიოზულია: ქირურგიული მკურნალობის გარეშე, სიკვდილიანობა 100% -ს შეადგენს, ოპერაციის შემდეგ, გადარჩენის მაჩვენებელი 40-60% -ს აღწევს. დაავადების შედეგი დამოკიდებულია მკურნალობის დროზე, სწრაფ დიაგნოზზე და ქირურგიულ მკურნალობაზე. რაც უფრო ადრე გაკეთდა დიაგნოზი და გაკეთებულია ოპერაცია, მით უკეთესი იქნება გრძელვადიანი შედეგები.
ფაქტორები, რომლებიც იწვევს აბსცესის განვითარებას
პანკრეასის ჩირქოვანი პანკრეატიტი, ან სხვა გზით აბსცესი, შეიძლება ჩამოყალიბდეს პროვოცირების ფაქტორების მთელი ჩამონათვალის გავლენის ქვეშ. მთავარია პანკრეასის არანორმალური პროცესები, დაბადებიდანვე განვითარება და კუჭ-ნაწლავის ტრაქტიდან ორგანოებში ანთების პროგრესირება. უფრო მეტიც, ჯირკვლის რეგიონში ზებუნებამ შეიძლება გამოიწვიოს შემდეგი მოვლენების პროვოცირება:
- ალკოჰოლის შემცველი პროდუქტების გადაჭარბებული გამოყენება, ალკოჰოლიზმის პროგრესული ეტაპი, უფრო ხშირია მამაკაცებში, ვიდრე ქალებში,
- ადამიანის სხეულის მთელი ინტოქსიკაციის პროცესები,
- ვირუსული ინფექციური დაავადებების პროგრესირება,
- ნაღვლის სადინრებისა და ნაღვლის ბუშტის ფუნქციონირების დარღვევა,
- პათოლოგიური დარღვევები საჭმლის მომნელებელი ტრაქტის სისტემაში, ისევე როგორც ღვიძლში,
- პარენქიმული ორგანოს სხვადასხვა ქირურგიული პროცედურები,
- გარკვეული ტიპის მედიკამენტების გახანგრძლივება.
ასევე, აბსცესის განვითარებამ შეიძლება გამოიწვიოს დანართში ანთებითი პროცესის განვითარება.
პანკრეასის ფერმენტის მოქმედების განვითარება
ზოგიერთმა სამედიცინო გამოკვლევებმა აჩვენა, რომ პანკრეასის აბსცესი შეიძლება განვითარდეს პანკრეასის ფერმენტების ინტენსიური მოქმედების ფონზე, რომელიც წარმოქმნის თავად ჯირკვალს.
ეს აიხსნება იმით, რომ ამ ორგანოს მთავარი ფუნქციაა ჰორმონალური ნივთიერებების - ინსულინისა და პანკრეასის ფერმენტების სეკრეცია, რომლებიც აქტიურად მონაწილეობენ საჭმლის მომნელებელ ტრაქტში. ნაწლავის ღრუში ყოფნის შემდეგ, ეს ფერმენტები იწყებენ ცილების, ცხიმების და ნახშირწყლების გააქტიურებას და დაშლას, რაც სხეულს ეხმარება ამ კომპონენტების სრულად ათვისებაში. სანამ ფერმენტები ნაწლავებში შედიან, ისინი არააქტიური და უვნებელია.
მაგრამ, მწვავე პანკრეატიტი, ან ქრონიკული ანთების გამწვავება იწვევს პანკრეასის ყველა პროცესის უკმარისობას, რაც იწვევს პანკრეასის ფერმენტების ნაადრევ გააქტიურებას, როდესაც ისინი ჯერ კიდევ ჯირკვალში არიან.
ყოველივე ეს ხდება პარენქიმული ორგანოს თვითგამორთვის პროცესების განვითარების პროვოკატორი. შედეგად, ორგანოს ქსოვილის სტრუქტურები გახდება ანთება, ჩნდება სერიოზული puffiness, ირღვევა მათი მთლიანობა და იქმნება აბსცესი, რაც იწვევს სიკვდილს.
ნაწლავის აბსცესი
ნაწლავის აბსცესი ნაწლავის კედელში ჩირქოვანი ანთების შეზღუდული აქცენტია. გასტროენტეროლოგია ამ პათოლოგიას თვლის, როგორც მუცლის ღრუში ჩირქოვანი-ანთებითი პროცესების ფორმა, ჩირქოვანი პროცესის გადასვლა მეზობელი ორგანოებიდან ან როგორც ქირურგიული ჩარევების მუცლის ღრუში. მუცლის ღრუს ანატომიური და ფიზიოლოგიური მახასიათებლები, მათ შორის პერიტონეუმის თვისებები და ორგანოების ტოპოგრაფია იწვევს ნაწლავში შეზღუდული ანთებითი ფოკუსის წარმოქმნას. ზოგიერთ შემთხვევაში, ნაწლავის აბსცესი შეიძლება ჩამოყალიბდეს ჰემატოგენური (სისხლის ნაკადის მქონე) ან ლიმფოგენური (ლიმფური დინებით) ინფექციის შედეგად, თუნდაც შორეული ჩირქოვანი ფოკიდან, მაგალითად, სტენოკარდიით, ოსტეომიელიტით, ფურუნკულოზით. შემთხვევების 8% -ში შეუძლებელია ნაწლავის აბსცესის განვითარების კონკრეტული მიზეზის დადგენა.
ნაწლავის აბსცესის მიზეზები
დაავადების განვითარების მთავარი ეტიოლოგიური ფაქტორი არის Escherichia coli - შემთხვევათა უმეტეს ნახევარზე, გამომწვევი აგენტი ასევე შეიძლება იყოს სტაფილოკოკები - 9-11%, სტრეპტოკოკები - 7-10%, Pseudomonas aeruginosa - 7-8%, პროტეუსი - 5-8%, 25 წლამდე - ანაერობული ფლორა.
აბსცესი შეიძლება განვითარდეს მიმდებარე ტერიტორიებიდან ინფექციის პირდაპირი (კონტაქტური) გადასვლის შედეგად, პერფორაციის შედეგად, თორმეტგოჯა ნაწლავის წყლულის ან ნაწლავის სხვა ნაწილის შეჭრა, დესტრუქციული აპენდიციტი, პერიტონიტი. თანაბრად გავრცელებული მიზეზია პოსტოპერაციული გართულებები: აბსცესი შეიძლება იყოს არასაკმარისად ეფექტური დრენაჟის შედეგი, ექსტრუზიის ან დაზიანებული ქსოვილების არასრული მოცილება, პოსტოპერაციული ჰემატომის დათრგუნვა და შეიძლება ჩამოყალიბდეს ჭრილობის არხის გასწვრივ, უცხო სხეულების გარშემო (დრენაჟების ჩათვლით).
შეზღუდული ჩირქოვანი ანთება შეიძლება ორგანიზებულ იქნას რამდენიმე გზით: ინფექციის ადგილზე დაზიანების ფორმირების გზით, ინფიცირებული ექსუდატის დათრგუნვით, სისხლის ან ნაღვლის დაგროვებით ქირურგიული ჩარევის ადგილზე, აგრეთვე პათოლოგიური პროცესის შეზღუდვით, რომელიც მიდის მეზობელი ორგანოებიდან, მათ შორის პერიტონიტის ჩათვლით.
ნაწლავის აბსცესის მკურნალობა
ნაწლავის აბსცესების მკურნალობის საფუძველია აბსცესის ქირურგიული მოცილება მასიური ანტიბიოტიკოთერაპიასთან ერთად. ანტიბიოტიკები ინიშნება ცეფალოსპორინების, ამინოგლიკოზიდების, ფტორქინოლონების ჯგუფებისგან, ეფექტურია აერობული, ანაერობული ფლორის წინააღმდეგ.
ქირურგიული მკურნალობა მოიცავს ჩირქოვანი ანთების ფოკუსის გახსნას, მის რეაბილიტაციასა და დრენაჟს. გამოიყენება ლაპაროტომიული დაშვება, რომლის ლოკალიზაცია განისაზღვრება აბსცესის ადგილის მიხედვით. თუ ჩირქოვანი ფოკუსის ლოკალიზაცია მკაფიოდ არ არის განსაზღვრული ან არსებობს დიაგნოსტიკური სირთულეები, ტარდება მედიანური ლაპარატომია, რომელიც საშუალებას აძლევს ქირურგს წვდომას ნაწლავის ყველა ნაწილში. ნაწლავის ბოლო მონაკვეთების დაზიანებით, შესაძლებელია ოპერაცია ტრანსკრექტული წვდომის გზით. დარწმუნდით, რომ ჩირქოვანი ანთების ფოკუსი დაიშალა გამონადენის შემდგომი ასპირაციისთვის.
კუჭის phlegmon
კუჭის phlegmon - მთელი კუჭის ან მისი ნაწილის მწვავე ჩირქოვანი დაზიანება, კუჭის კედლის ყველა ფენაზე გავრცელებით. დაავადება ძალზე იშვიათია, უფრო ხშირად 40-60 წლის მამაკაცებში.
იზოლირებულია კუჭის პირველადი და მეორადი phlegmon. საშუალო phlegmon არის კონტაქტური ან მეტასტაზური, ე.ი. ვითარდება, როგორც ძირითადი დაავადება, გართულება. პირველადი კუჭის phlegmon- ის ეტიოლოგია და პათოგენეზი უცნობია.
კუჭ-ნაწლავის phlegmon– ის გამომწვევი აგენტია თეთრი და ოქროსფერი სტაფილოკოკები, სტრეპტოკოკები, E. coli და ა.შ., ყველაზე ხშირად, კუჭ-ნაწლავის ფლეგმონი ვითარდება ანთებითი დაავადების ფონზე (გასტრიტი, პეპტიური წყლულის დაავადება) ან ლორწოვანი გარსის დაზიანება (უცხო ორგანოები, დამწვრობა და ა.შ.). დაავადების გამომწვევი აგენტი შეიძლება შევიდეს კუჭის კედელში, როგორც ლორწოვანი გარსის მხრიდან, ასევე სეროზული გარსის მხრიდან (მეორადი ფლეგმონი). ყველაზე ხშირად, დაავადება იწყება პილორული კუჭით, თუმცა ის ასევე შეიძლება დაიწყოს გულის დაზიანებით.
კუჭის მთელი კედელი, რომელსაც აქვს ინფილტრატის ფორმა, რომელზეც ფიბროზული დეპოზიტები აქვთ როგორც ლორწოვანი გარსიდან, ასევე სეროზული საფარიდან, საკმაოდ სწრაფად მონაწილეობს ჩირქოვან პროცესში. პროცესს აქვს გავრცელების ტენდენცია, ნაკლებად ხშირად აღინიშნება კუჭის შეზღუდული ჩირქოვანი დაზიანება. ინფილტრატის სიღრმეში არის სქელი pus, რომლის მიღებაც შესაძლებელია სქელი ნემსით პუნქციით. ჩირქოვანი დაზიანება მუცლით მკვეთრად ჰიპერემიული და დაძაბული ხდება.
ჰისტოლოგიური გამოკვლევა ადრეულ ეტაპზე ვლინდება კუჭის კედლის ყველა ფენის შეშუპება და ჭარბი ინფილტრატის მიდამოში. როგორც დაავადება ვითარდება, ძლიერდება ქსოვილების შეშუპება და ჰიპერემია, იზრდება მათი ლეიკოციტების ინფილტრატი.
კლინიკური სურათი
კუჭის phlegmon ეხება სერიოზულ დაავადებებს. კლინიკური კურსი დამოკიდებულია დაავადების სტადიაზე, სხეულის ზოგად მდგომარეობაზე, სახეობებზე (პირველადი ან საშუალო) და phlegmon– ის სახეობაზე (შეზღუდული ან საერთო), პაციენტის ასაკზე, გართულებებზე.
დაავადება მწვავედ იწყება. ტემპერატურა მკვეთრად იზრდება 39-40 ° C- მდე.ავადმყოფები უჩივიან ზედა მუცლის ძლიერ ტკივილს, რაც შემდგომში მცირდება, მაგრამ არ ჩაცხრება მთლიანად, მკვეთრი სისუსტე, გულისრევა, ღებინება, ჰაერის გაძარცვა, bloating. ადრეულ სტადიაზე პერისტალტიკა დასუსტებულია, შემდეგ ჩერდება. ენა მშრალი, დაფარული თეთრი ან ნაცრისფერი საფარით. პულსი წუთში 140-მდე იზრდება, მისი შევსება გაუარესებულია. არტერიული წნევა მცირდება.
მძიმე ჩირქოვანი ინტოქსიკაციის ეტაპზე, შეიძლება გამოჩნდეს ლორწოვანი გარსების და კანის სიმშრალე. მუცელი ზომიერად შეშუპებულია, არასაკმარისი მონაწილეობა აქვს სუნთქვაში, ან საერთოდ არ არის ჩართული. მუცლის კედელი დაძაბული და მკვეთრად მტკივნეულია ყველა განყოფილებაში, განსაკუთრებით ზედა ნაწილში, სადაც ზოგჯერ შესაძლებელია იგრძნოთ მრგვალი, რბილი, მკვეთრად მტკივნეული წარმონაქმნი, რომელიც მთელ ეპიგასტრიკულ რეგიონს იკავებს.
დაავადების საწყის ეტაპზე პერიტონეალური გაღიზიანების სიმპტომები ცუდად არის გამოხატული, მაგრამ როგორც phlegmon ვითარდება და ვრცელდება, იგი გამოხატული ხდება. ყველა ეს გამოვლინება უფრო დამახასიათებელია კუჭის განზოგადებული phlegmon.
სისხლის ტესტი მიუთითებს ანთებით პროცესზე - ლეიკოციტების რაოდენობა იზრდება 15-18 x 109 / ლ-მდე, იზრდება ESR, აღინიშნება ლეიკოციტების ფორმულის ცვლა მარცხნივ. კუჭის phlegmon- ის დიაგნოზირებაში დიდი დახმარებაა რენტგენოლოგიური გამოკვლევა, რომელშიც ვლინდება ლორწოვანი გარსის ნაკეცების სიგლუვა და არათანაბარი და მუცლის ამ მონაკვეთში პერისტალტიკის არარსებობა. დაავადების პროგრესირებასთან ერთად შეიძლება გამოვლენილი იყოს შევსების დეფექტი თანაბრად, გლუვი კონტურებით.
კუჭ-ნაწლავის ფლეგმონთან ულტრაბგერითი შესაძლებლობები შეზღუდულია, მაგრამ CT გვაწვდის მნიშვნელოვან ინფორმაციას - კუჭის კედლის შეზღუდული გასქელება, მისი გაფართოება, ზოგჯერ ავლენს გაზს მუცლის კედელში.
ენდოსკოპიური გამოკვლევა ხელს უწყობს დაავადების დიაგნოზს. ეზოფაგრასტოსკოპია და ლაპაროსკოპია გადამწყვეტი მეთოდია კუჭ-ნაწლავის ფლეგმონის მკურნალობის წინასაოპერაციო დიაგნოზირებისა და განსაზღვრის დროს.
გასტროსკოპიული გამოკვლევით, კუჭის ლორწოვანი გარსი, ყველაზე ხშირად მისი პილოტური განყოფილება, დაფარულია ფიბროზული დეპოზიტებით, ასევე შეშუპებულია. როდესაც ჩირქოვანი პროცესი მეზობელი ორგანოებიდან კუჭში გადადის (მეორადი phlegmon), შეგიძლიათ დააკვირდეთ დაზარალებულ ნაწილში კუჭის კედლის მყესს. გასტროსკოპია უნდა ჩატარდეს უკიდურესი სიფრთხილით, რადგან კუჭის ფლეგმონით, ინსტრუმენტთან კედლის პერფორაცია ადვილად შეიძლება მოხდეს, როდესაც კუჭი ჰაერით არის გაჭიმული.
საწყის ეტაპზე კუჭის phlegmon- ის ლაპარასკოპიული გამოკვლევა განსაზღვრავს მუცელში ომენუმის ამოვარდნას, შეიძლება იყოს ფიბრინის დეპოზიტები ომენტუმში. კუჭის ჰიპერემია დაზარალებულ მხარეში, ადიდებულმა, ფიბრინით დაფარული. დაავადების პროგრესირებასთან ერთად, სეროზული ექსუდატი პირველად ჩნდება მუცლის ღრუში, შემდეგ კი ჩირქოვანი.
დიაგნოზი რთულია, რადგან დაავადება იშვიათია, ხოლო სიმპტომები მუცლის ღრუს სხვა მწვავე დაავადებების მსგავსია: პერფორირებული კუჭის წყლული ან თორმეტგოჯა ნაწლავის წყლული, მწვავე ქოლეცისტიტი, მწვავე პანკრეატიტი, მწვავე გასტრიტი, გასტროენტერიტი. პერიტონიტის ფენომენთან ერთად კუჭის phlegmon- ის დიაგნოზის დადგენა კიდევ უფრო რთულია. ენდოსკოპიური გამოკვლევა ან ლაპაროსკოპია დაგეხმარებათ დიაგნოზით.
დაავადების ადრეულ ეტაპზე, რომლის დიაგნოზის დადგენა შესაძლებელია მხოლოდ ენდოსკოპიური გამოკვლევით, შეგიძლიათ შეიზღუდოთ კონსერვატიული მკურნალობა: მასიური ანტიბიოტიკოთერაპია, ანთების საწინააღმდეგო და დეტოქსიკაციის მკურნალობა, დიეტა და დინამიური დაკვირვება.
ქირურგიული მკურნალობა მითითებულია დაავადების პროგრესირებადი ფორმისთვის, აგრეთვე კუჭ-ნაწლავის ადგილობრივი ფორმების არაეფექტური კონსერვატიული მკურნალობისთვის. კუჭის მეორადი ფლეგმონით, აუცილებელია დაავადების აქტიური მკურნალობა. რაც უფრო ადრე შესრულდება ოპერაცია, მით უკეთესი იქნება დაავადების შედეგი.
კუჭის phlegmon- ის ყველაზე ტიპიური ოპერაციები: მისი რეზექცია ჯანმრთელ ქსოვილებში, გასტროსტომია, მუცლის ღრუს დრენაჟირება. ოპერაციის მოცულობა დამოკიდებულია პაციენტის მდგომარეობაზე, განვითარებასა და პროცესის ტიპზე (შეზღუდული, გავრცელებული), გართულებებზე. ოპტიმალური ჩარევა არის კუჭის რეზექცია, რომელიც შეიძლება შესრულდეს გართულებების არარსებობისას და პაციენტის შედარებით დამაკმაყოფილებელი მდგომარეობა.
ამ რადიკალური ოპერაციითაც კი, ქსოვილის შეშუპება, კუჭის კედლის ჩირქოვანი დაზიანება საჭიროებს არა მხოლოდ მაღალ ქირურგიულ ტექნიკას, არამედ სათანადო დებულებასა და აღჭურვილობას. პერიტონიტის პირობებში, საერთო პროცესია, უფრო მიზანშეწონილია თავი შეიკავოთ გასტროენტეროანასტომოზის ან გასტროსტომიის დროს კუჭის კედლის გასწვრივ კუნთების ფენამდე გასწვრივ, კედლების მკურნალობა ანტისეპტიკებით, მუწუკების ღრუს დრენაჟით.
ზედა შუა ხაზის ჭრილობა ხსნის მუცლის ღრუს. Phlegmon- ით, კუჭის ნაწილზე გავლენის მოხდენით, ხორციელდება რეზექცია. ორგანიზმის სრული დაზიანებით, თუ გასტექტომია შეუძლებელია პაციენტის მდგომარეობის სიმძიმის გამო, ოპერაცია გულისხმობს მუცლის ღრუს კანალიზაციას, სადრენაჟე მილების შემოღებით და გაზის ტამპონების დელიმიტაციით. ცალკეული ჭრილობის მეშვეობით მარცხენა ჰიპოქსტრიუმში, დრენაჟი ხორციელდება რამდენიმე გვერდითი ღიობთან ერთად მარცხენა სუბფრენიულ სივრცეში კუჭის ძირამდე.
მეორე დრენაჟი და ტამპონი ხორციელდება სწორი ჰიპოქსტრიუმში ჭრილობის მეშვეობით და მიჰყვება ქვეჰეპტიკური სივრცის გავლით მცირე ომენტამდე. მესამე სადრენაჟე მილის ჩაყრა ხდება შიგთავსის შიგთავსში კუჭ-ნაწლავის ლიგატში გახსნის გზით: დრენაჟი მოჰყავთ კუჭის წინა კედელზე და გამოიყოფა შუა ხაზის ჭრილით. ოპერაცია სრულდება მუცელში მუდმივი გამოძიების შემოღებით.
კუჭის ფლეგმონით, გართულებული ფართო ჩირქოვანი პერიტონიტით, ინფექციის არაინფიცირებული წყაროსთან, ლაპარასტომია იქმნება მუცლის ღრუს შემდგომი სანიტარული მდგომარეობით.
პოსტოპერაციულ პერიოდში მითითებულია მასიური ანტიბიოტიკოთერაპია, დეტოქსიკაციის თერაპია, პერიტონეალური დიალიზი, გულ-სისხლძარღვთა და სიმპტომური საშუალებები. პირველი დღეებიდან აუცილებელია კუჭისა და ნაწლავების პარეზის აქტიური ბრძოლა. დეტოქსიკაციის თერაპიაში შედის იძულებითი დიურეზი, დეტოქსიკაციის ექსტრაკორპორული მეთოდები, ვულკანური, ცილის, ელექტროლიტური დარღვევების კორექცია. იმუნოთერაპია მნიშვნელოვან ადგილს იკავებს - სპეციფიკური იმუნოგლობულინების, პენტაგლობინის, სანდობულინის და გაბრიგლობინის გამოყენება.
პერიტონიტის სამკურნალოდ, გამოიყენება ლაპაროსტომიის საშუალებით მუცლის ღრუს დაგეგმილი სანიტარული მოქმედება, დადგმული ნეკრექტომიის გამოყენებით, მუცლის ღრუს გარეცხვა ანტისეპტიკური ხსნარებით. კუჭის გაწმენდა ხდება მუდმივი გამოძიების საშუალებით 1-2 ჯერ დღეში 1-2% ნატრიუმის ბიკარბონატის ხსნარით, წყლის გასასუფთავებლად.
პირველივე დღიდან ნაწლავის მოძრაობის სტიმულირება ხდება.
კუჭ-ნაწლავის phlegmon- ის გართულებებიდან უნდა აღინიშნოს ჩირქოვანი პერიტონიტი, სეფსისი, მრავალი ორგანოს უკმარისობა, მეორადი სისხლდენა, რამაც შეიძლება გამოიწვიოს პაციენტის გარდაცვალება.
პროგნოზი დამოკიდებულია პაციენტის ზოგად მდგომარეობაზე, ასაკზე, დაავადების პრევალენტობაზე და სიჩქარეზე, ჩირქოვანი ინტოქსიკაციით, გართულებებით და, დაბოლოს, პაციენტის დიაგნოზირებისა და მკურნალობის დროულობის შესახებ. კუჭქვეშა ჯირკვლის პროგნოზი არასახარბიელოა, სიკვდილიანობა მაღალია.
ნაწლავის phlegmon
ნაწლავის phlegmon - ნაწლავის კედლის მწვავე ჩირქოვანი ანთება. დაავადება იშვიათია, იგი აღინიშნება ძირითადად 35-55 წლის ასაკში, თანაბრად ხშირად ქალებსა და მამაკაცებში, მაგრამ ასევე გვხვდება ბავშვებში 2 თვის და უფროსი ასაკის ასაკში. ნაწლავის phlegmon შეიძლება იყოს პირველადი ან მეორეხარისხოვანი (მეტასტაზური ან კონტაქტური).
პირველადი phlegmon- ის ეტიოლოგია და პათოგენეზი უცნობია. დაავადების გამომწვევი აგენტებია E. coli, staphylococci, ნაკლებად ხშირად სტრეპტოკოკები. ნაწლავის ანთებითი დაავადებები, უცხო ორგანოები, ჰელმინთური შეჭრა, წიაღისეულის დაავადებების შედეგად მენჯერიის გემებში სისხლის მიმოქცევის დარღვევები, ციროზი შეიძლება გამოიწვიოს ნაწლავის ფელგონმა. ზოგიერთ შემთხვევაში, phlegmon არის ენტერიტისა და კოლიტის გართულება.
ყველაზე ხშირად, ნაწლავის phlegmon ლოკალიზებულია ტერმინალურ ილეუმში, შემდგომში ვრცელდება მთელ ileum და jejunum. ზოგჯერ ანთებითი პროცესის დროს შესაძლებელია მსხვილი ნაწლავის დაჭერა: ბრმა, აღმავალი, განივი მსხვილი ნაწლავი, დაღმავალი და სიგმოიდური. ანთების ზომა შეიძლება განსხვავდებოდეს: რამდენიმე სანტიმეტრიდან მეტრამდე ან მეტზე, და შესაძლოა ნაწლავის სეგმენტური დაზიანებები.
დიფუზური ანთება იწყება submucosal ფენაში და ვრცელდება როგორც ნაწლავის გასწვრივ, ისე მისი კედლის მთელ სისქემდე. პერიტონეუმში ანთების გავრცელებამ შეიძლება გამოიწვიოს ნაწლავის პერფორაცია. ანთებითი ინფილტრატი მნიშვნელოვნად ამცირებს ნაწლავის სანათურს კუნთების ფენის უნარის დაკარგვის გამო, ობსტრუქციის დროს. გვიან ეტაპზე, როდესაც ნაწლავის პარეზი უერთდება ანთებით პროცესს, ნაწლავის სანათური მნიშვნელოვნად იზრდება.
ნაწლავის phlegmon- ით, არა ხდება ნაწლავების სრული დაზიანება, არამედ დაზარალებული ტერიტორიების მონაცვლეობა უცვლელი. სპაზმისა და ნაწლავების ინფილტრის ფონზე, განისაზღვრება სეროზული საფარის მკვეთრი ჰიპერემია. მრავალჯერადი petechiae ჩანს ლორწოვანი გარსის ქვეშ. შემდგომში ნაწლავის სეროზული გარსი დაფარულია ბოჭკოვანი დაფით.
ნაწლავის სისხლიდან ნაწლავის სისხლი დაცულია, ვაზოდილაციაც კი აღინიშნება შუამდინარობის შეშუპების ფონზე. ლიმფური კვანძები მესენტურის ფესვში შეიძლება გაიზარდოს. მომავალში, ნაწლავის გასწვრივ ანთებითი პროცესის გამო, ვითარდება წებოვანი პროცესი, რომელშიც ნაწლავების რამდენიმე მარყუჟი მონაწილეობს ნაწლავების აბსცესის და ფისტულების წარმოქმნაში.
კლინიკური კურსი და დიაგნოზი
დაავადება იწყება მოულოდნელად მუცლის ტკივილით, სიცხით დაქვეითების რიცხვამდე. ნაწლავის phlegmon– ის განვითარებით, პაციენტის ზოგადი მდგომარეობა მნიშვნელოვნად არის დაქვეითებული. მუცლის ტკივილის შეშფოთება (ტკივილის ლოკალიზაცია შეიძლება განსხვავდებოდეს), სისუსტე, ცხელება 39-40 ° C- მდე, გაზრდილი დაღლილობა, გულისრევა, ღებინება. მწვავე მუცლის კლინიკური სურათი თანდათან იზრდება. ენა დაფარულია თეთრი ან ნაცრისფერი. მუცელი საკმარისად არ არის ჩართული სუნთქვაში, ის ზომიერად შეშუპებულია.
ტკივილი განისაზღვრება ნაწლავის ფლეგმონის ლოკალიზაციის შესაბამისად. მუცლის ღრუს კედლის მეშვეობით მუწუკები შეიძლება იგრძნო ნაწლავის გასწვრივ გრძელი, რბილი, გლუვი, მტკივნეული გასქელება. დაავადების პროგრესირებასთან ერთად, პერიტონეალური სიმპტომები ჩნდება: ენა მშრალია, დაფარულია დაფა, მუცელი აქვს შეშუპებული, ის არ მონაწილეობს სუნთქვაში, ის თანაბრად დაძაბულია, ტკივილის აშკარა ლოკალიზაციის გარეშე, ჩნდება პერიტონეალური გაღიზიანების სიმპტომები. შეიძლება იყოს შეფერხება განავლისა და გაზის, ზოგჯერ დიარეის დროს. ზოგადი მდგომარეობა მნიშვნელოვნად გაუარესდება, როგორც ჩირქოვანი ინტოქსიკაცია იზრდება.
დაავადების მწვავე კურსში აღინიშნება ლეიკოციტოზი, ESR– ის მომატება, ლეიკოციტების ფორმულის მარცხნივ გადატანა.
ჩირქოვანი პერიტონიტის გამოხატული სურათით, უცნობი მიზეზის გამო და ოპერაციის აბსოლუტური მითითებებით, ნაწლავის phlegmon შეიძლება გახდეს ოპერაციული აღმოჩენა. მუცლის ღრუში, მოღრუბლული ექსუდატის ან სისხლიანი გამონაყარის დროს, დაზარალებული ნაწლავი შეშუპებულია, გადიდებულია, მისი კედელი მკვეთრად სქელია, მკვრივი ან პასტის მსგავსი თანმიმდევრულობით. ნაწლავის ფიბროზული გადახურვა.
ნაწლავის phlegmon- ის ქრონიკული ფორმით, ანთებითი მოვლენები აშკარად არ არის გამოხატული, ზოგადი მდგომარეობა ოდნავ დარღვეულია, ტემპერატურა არ იზრდება, მაგრამ უპირატესად ნაწლავის სტენოზის ფენომენები და წებოვანი დაავადების განვითარება ჭარბობს.
ნაწლავის მწვავე phlegmon დიფერენცირებული უნდა იყოს მუცლის ღრუს ორგანოების მწვავე ანთებითი დაავადებებიდან: მწვავე აპენდიციტი, მწვავე ქოლეცისტიტი, მწვავე პანკრეატიტი, კუჭისა და თორმეტგოჯა ნაწლავის პეპტიური წყლულის გამწვავება, საშვილოსნოს მწვავე ანთება, ნაწლავის მწვავე გაუვალობა.
ნაწლავის ქრონიკული phlegmon– ს უნდა განვასხვავოთ ნაწლავის სიმსივნე, ქრონიკული აპენდიციტი, კოლიტი, გასტრიტი, საშვილოსნოს ანთება, ნაწლავური ტუბერკულოზი, აქტინომიკოზი, ლიმფოგრანულომატოზი, აპენდიკულური ინფილტრატი. დაავადებების ასეთი სიმრავლე (ნაწლავის იშვიათი ფლეგმონით), ამ დაავადების დამახასიათებელი სიმპტომების არარსებობა მნიშვნელოვნად ართულებს დიაგნოზს. ზუსტი დიაგნოზი ხშირად დადგენილია მხოლოდ ოპერაციის დროს.
სპეციალური გამოკვლევის მეთოდები, ულტრაბგერა, CT, რომელთა შესაძლებლობები შემოიფარგლება ნაწლავის პარეზით, გაზების დაგროვებით, ზოგიერთ შემთხვევაში საშუალებას იძლევა გამოავლინოს ნაწლავის კედლის გასქელება, ზოგჯერ აღწევს 2 სმ, ჰიპოეკოტიკურობას, გარკვეულ მიდამოში პერისტალტიკის შემცირებას. CT- ს რეზოლუცია ამ შემთხვევაში უფრო მაღალია, ვიდრე ულტრაბგერითი.
დაავადების ქრონიკული მიმდინარეობისას შესაძლებელია ნაწლავის რენტგენოლოგიური გამოკვლევა. ამ შემთხვევაში, განვსაზღვრავთ შევსების დეფექტს გლუვი, მკაფიო კონტურებით, რაც მნიშვნელოვნად ამცირებს ნაწლავის სანათურს. დეფექტების შევსება შეიძლება ნაწლავის ნაწილის რამდენიმე ნაწილში. დიაგნოზს ეხმარება ლაპარასკოპიული გამოკვლევა, რომლის დროსაც ვლინდება მუცლის ღრუს გამონაყარი, ნაწლავის სქელი მკვრივი მონაკვეთი ჰიპერემიით, პინპუსის სისხლჩაქცევებით და ფიბრიზული გადახურებით.
ნაწლავის phlegmon- ის გართულებებს შორის, ჩირქოვანი პერიტონიტი, ნაწლავის აბსცესებისა და ფისტულების წარმოქმნა, ნაწლავის გაუვალობა, წებოვანი დაავადება გამოირჩევა.
წარმონაქმნების ტიპები და მათი წარმოშობის მიზეზები
- წარმონაქმნების ტიპები და მათი წარმოშობის მიზეზები
- დაავადების სიმპტომები და დიაგნოზი
- დაავადებების მკურნალობა
მუცლის ღრუში მდებარე ჩირქოვანი წარმონაქმნები, გასტროენტეროლოგები იყოფა ინტრაპერიტონეალურ (ინტრაპერიტონეალურ), რეტროპერიტონეალურ (რეტროპერიტონეალურ), ვისცერალურ (ინტრაორგანულ, ინტრაორგანულ) ნაწილებად.
პირველი 2 ჯგუფის წარმონაქმნები განლაგებულია მუცლის ღრუში და რეტროპერიტონეალური ბოჭკოების უჯრედ სივრცეში ანატომიურ ჩანთებსა და ჯიბეებში.
მუცლის ღრუს ინტრაორული აბსცესები განლაგებულია შინაგანი ორგანოების კედლებში. მაგალითად, პანკრეასის პარკუჭში, ღვიძლის ლობვები.
მუცლის კედლის პლასტიკური უნარი ხელს უწყობს ანთების შეზღუდვას. თანდათანობით იქმნება პიოგენური კაფსულა, რომელიც ხელს უშლის კუჭის გავრცელებას.
განათლება ადგილმდებარეობის მიხედვით იყოფა 3 ჯგუფად:
- ინტრაპერიტონეალური - ისინი მოიცავს ინტერტესტინალურ, მენჯის, პარაკოლურ, სუბფრენას და მათ, რომლებიც მდებარეობს მარჯვენა ან ქვედა მარცხენა კვადრატში,
- რეტროპერიტონეალური - პერიინეფალური, პანკრეასის,
- ვისცერული - სპლენური, ღვიძლის.
აბსცესის წარმოშობაა:
- შემდგომი ტრავმული
- პოსტოპერაციული
- მეტასტაზური
- პერფორირებული.
შემდეგი მიკროორგანიზმები მონაწილეობენ ანთების განვითარებაში:
- ნაწლავის მიკროფლორა,
- აერობული გრამდადებითი ბაცილი,
- მიკრობული ასოციაციები
- amoebic შეჭრა,
- სოკოები
- სტრეპტოკოკები,
- სტაფილოკოკები.
მუცლის ღრუს აბსცესი შეიძლება ჩამოყალიბდეს ოპერაციის შემდეგ, მუცლის ღრუში ტრავმა, ინფექცია, აგრეთვე ორგანოთა კედლების პერფორაციის შემდეგ და ანთებითი პროცესები, რომლებიც ხდება რადიში.
ინფექციას შეუძლია მუცლის სითხის შეყვანა ნაწლავის რღვევის ან ანთებითი აპენდიციტის შემდეგ.
სხვადასხვა მიმართულებით გადაადგილება, ბაქტერიები ქმნიან ანთების ფოკუსს მუცლის სხვადასხვა უბანში. მაგალითად, სუბფენური ტიპის აბსცესი.
დესტრუქციული აპენდიციტის შემდეგ, თორმეტგოჯა ნაწლავის წყლულის ან კუჭის მიღწევა, ნაწლავის ტიპის აბსცესი ფორმირდება.
ჩირქოვანი პერიტონიტი, რომელსაც პაციენტს შეეძლო უფრო ადრე გადაყვანა, ასევე იწვევს ამას. ჩვეულებრივ, ფორმირება გამოჩნდება ამ დაავადების შემდეგ ერთი თვის შემდეგ.
დაავადების სიმპტომები განსხვავებულია, დამოკიდებულია აბსცესის ზომაზე და იმაზე, თუ სად მდებარეობს. ტკივილი იგრძნობა უკანა ნაწილში, ფეხების მომატება მას აძლიერებს.
აბსცესი შეიძლება ჩამოყალიბდეს ქალის სასქესო ორგანოების ანთების მკურნალობის შემდეგ (ადნექსიტი, პარამეტრიტი, მწვავე სალპინგიტი და სხვა).
ფერმენტები, რომლებიც მოქმედებენ პანკრეასის გარშემო მიმდებარე ბოჭკოზე, ქმნიან ანთებით პროცესს პანკრეატიტის თანდასწრებით.
ზოგიერთ სიტუაციაში მწვავე ქოლეცისტიტი პროვოცირების ფაქტორია მუცლის ღრუში აბსცესის წარმოქმნისათვის.
ამ წარმონაქმნებს ხშირად აქვთ პოლიმიკრობული პიოგენური ფლორა, რომელიც აერთიანებს მიკრობების აერობულ და ანაერობულ ასოციაციებს.
დაავადების სიმპტომები და დიაგნოზი
დაავადების დასაწყისში აბსცესის ყველა ტიპს აქვს მსგავსი სიმპტომები:
- ინტოქსიკაცია
- შემცივნება
- ტემპერატურის მომატება
- ცხელება
- გულისცემა და გულისცემა
- მუცლის დაძაბული კუნთები
- მადის დაკარგვა
- გულისრევა
- ყაბზობა
- თუ ფორმირება მდებარეობს შარდის ბუშტის გვერდით, მაშინ ხშირია შარდის შარდის დაგროვება.
პალპაციით შეიძლება განისაზღვროს აბსცესი. სუბფრენიულ აბსცესებს აქვთ გამოხატული სიმპტომები, მუცლის კუნთების ზედმეტი მომატება მიუთითებს მეზოგასტრიული ქსოვილის წარმოქმნაზე.
ტკივილი ნეკნების ქვეშ, მხრის და scapular რეგიონში ვრცელდება, ხდება სუბფრენიული აბსცესის დროს.
მენჯის არეში პუსის კაფსულის სიმპტომები მოიცავს ხშირი შარდვას, მუცლის ტკივილს და ნაწლავის გაღიზიანებას. რეტროპერიტონეალური აბსცესი ხასიათდება ტკივილი ქვედა უკან.
დაავადება, რომელიც დუგლას სივრცეში ხდება, პაციენტები გრძნობენ წნევას და სიმძიმეს. ამის შემდეგ, კოლიკა ხდება მუცლის ქვედა ნაწილში, იზრდება ცხელება.
აბსცესის შუალედური ფორმები ხასიათდება ზომიერი ტკივილის ტკივილებით, რომელსაც არ აქვს გარკვეული ლოკალიზაცია, მეტეორიზმი.
პირველადი გამოკვლევის დროს, თერაპევტმა ყურადღება უნდა მიაქციოს პაციენტის მიერ მიღებულ იძულებით პოზას, ტკივილის შესამცირებლად: მოხრილი, ზურგზე მოტყუება, თავის მხრივ და სხვ.
ექიმი შეისწავლის ენას და მუცლის პალპაციას მოახდენს. ეს საშუალებას მისცემს მას ამოიცნოს მტკივნეული ადგილები, რომლებიც შეესაბამება აბსცესის ადგილს (მენჯის ღრუში, ნეკნების ქვეშ და ა.შ.).
ასევე აუცილებელია სხეულის გარე გამოკვლევა, რადგან სუბ-დიაფრაგმული აბსცესი მომაკვდინებს გულმკერდს, მოძრაობს ნეკნებს.
ზუსტი დიაგნოზის დასადგენად, პაციენტმა უნდა გაიაროს რამდენიმე ტესტი:
- სისხლის ბიოქიმია
- ზოგადი სისხლის ტესტი
- შარდვა
- ბიომასტერი ბაქტერიული თესვისთვის.
თუ შეგროვილი მონაცემები არასაკმარისია, მაშინ ექიმი მიმართავს პაციენტს შემდგომი გამოკვლევისთვის.
დანარჩენი აბსცესები ხელს შეუწყობს მუცლის ღრუს პანორამული რენტგენოგრაფიის დადგენას.
ფისტულოგრაფიის, ირიგოსკოპიის, კუჭ-ნაწლავის ტრაქტის რენტგენოლოგიის გამოყენება კონტრასტული აგენტის საშუალებით, განსაზღვრავს კუჭისა და ნაწლავების გადაადგილების ხარისხს ინფილტრატთან. ყველაზე ინფორმაციული ულტრაბგერითი გამოკვლევა.
აბსცესის მქონე პაციენტების გამოკვლევა ემყარება გამოყენების შემდეგს:
- რენტგენოლოგიური გამოკვლევა,
- ულტრაბგერა
- CT
- რადიოიზოტოპის სკანირება.
როდესაც აბსცესი მდებარეობს დიაფრაგმის მახლობლად, შეიძლება მოხდეს პლევრის ინფუზია, შემცირება მობილურობა და დიაფრაგმის კუნთის გუმბათის მაღალი პოზიცია და სხვა სიმპტომები.
ჩირქოვანი პანკრეატიტის მიზეზები
პაციენტების სერიოზული მდგომარეობის ყველა შემთხვევის გათვალისწინებით, 10-15% ენიჭება ჩირქოვანი გართულებების განვითარებას. ეს ნიშნავს, რომ ყოველ 10 პაციენტს აწუხებს ჩირქოვანი პანკრეატიტი. კუჭქვეშა ჯირკვალში შემავალი ინფექცია არ არის საკმარისი იმისათვის, რომ მდგომარეობა გაუარესდეს სერიოზული შედეგებით, აუცილებელია მრავალი ფაქტორი. სადინარების, სისხლძარღვების, პანკრეასის ლორწოვანი გარსის სტრუქტურაში დარღვევები იწვევს ჩირქოვან ანთებას. ამ მდგომარეობის განვითარებას თან ახლავს მრავალი ძირითადი მიზეზი:
- ალკოჰოლური სასმელების გადაჭარბებული მოხმარება (ალკოჰოლიზმი),
- ტოქსიკური ნივთიერებების გახანგრძლივება,
- ბაქტერიული ინფექციები
- ქვები ნაღვლის სადინარში და ბუშტში,
- საჭმლის მომნელებელი ორგანოების დაავადებები (კუჭის წყლული, თორმეტგოჯა ნაწლავის მემბრანის ანთება),
- გვერდითი მოვლენა მედიკამენტების მიღებიდან, რომლებიც უარყოფითად მოქმედებენ პანკრეასის მუშაობაზე,
- ოპერაციის შედეგები
- პანკრეასის დაზიანებების შედეგი,
- აპენდიციტი
- მემკვიდრეობა.
ჯანმრთელი ორგანო აწარმოებს არააქტიურ ფერმენტებს, მოძრაობენ საჭმლის მომნელებელი ტრაქტის გასწვრივ, რომლითაც ისინი გააქტიურებულია. პანკრეატიტით, ფერმენტები აქტიურდება უშუალოდ პანკრეასის დროს, მისი კედლების კოროზიით. პროცესი გამწვავებულია მრავალი დამატებითი ფაქტორით და ანთების მწვავე პროცესი გართულებულია სადინრების, სისხლძარღვების დაზიანებით, პუსტულური ფოკუსის გამოჩენით.
ორგანოს სათანადო ფუნქციონირება შეუფერხებელია, ანთება შეიძლება მუცლის ღრუს ორგანოებში გადავიდეს. ჩირქოვანი გამონადენი, სისხლში მოხვედრა, მუცლის ღრუს შხამი აყენებს სხეულს, არღვევს სასიცოცხლო ორგანოების მუშაობას.
დაავადების მკურნალობა
დაავადების მკურნალობის წინაპირობაა საავადმყოფო.
ჩირქოვანი პანკრეატიტის დიაგნოზის მქონე პაციენტი დაუყოვნებლივ უნდა მოთავსდეს საავადმყოფოში ექიმების მუდმივი მეთვალყურეობის ქვეშ. დაავადების edematous ეტაპი ხორციელდება ლოზუნგის ქვეშ - ცივი, მშიერი, მშვიდი.
პაციენტისთვის მიკუთვნებული საწოლის დასვენება, კუჭის ამორეცხვა ცივი წყლით და მუცელზე ყინულის დაყენება იწვევს ანთების დაქვეითებას. სრული შიმშილი მიიღწევა ფერმენტების წარმოების შეჩერებით, შედეგად - ტკივილის შემცირება. შედეგის გასაძლიერებლად ინიშნება საანესთეზიო ინექციები (პაპავერინი, ნო-სპა) და წამლები, რომლებიც ამცირებენ ფერმენტების წარმოქმნას (ალმაგელი, ტრაზილოლი), შარდმდენები ამცირებენ შეშუპებას.
დაავადების მწვავე პერიოდში, რომელსაც თან ახლავს სისხლდენა, პანკრეასის ქსოვილებზე ზებუნება, საჭიროა ქირურგიული ჩარევა. სწორად შერჩეულ ტაქტიკას შეუძლია აღმოფხვრას ინტოქსიკაცია, თავიდან აიცილოს დეჰიდრატაცია და ხელი შეუშალოს ჯირკვლის სრულ განადგურებას. ქირურგიული ჩარევა შეუძლებელია პაციენტის შოკური მდგომარეობის შემთხვევაში და მისგან შეუძლებელი გამოსვლის შემთხვევაში.
ოპერაცია, რომელიც საშუალებას გაძლევთ აღმოფხვრას ლორწოვანი გარსის კედლები, ეწოდება ლაპარატომია. მუცლის ღრუში შეღწევა, აღჭურვილობის მუდმივი მონიტორინგის ქვეშ, ექიმი განსაზღვრავს აბსცესის ადგილს და ამოიღებს მათ. ამავდროულად, ტარდება ნაღვლის ბუშტის გამოკვლევა და მისი მდგომარეობის მიხედვით მიიღება გადაწყვეტილება (ამოღება ან დრენაჟი).
ინფექციების ეფექტი
პარენქიმული ორგანოს ღრუში ჩირქოვან-ნეკროზული პროცესების განვითარება ინფექციური ან ვირუსული დაავადებების ფონზე ხდება ამ ორგანოში პათოგენების შეღწევის გამო, ნაღვლის სადინარებში, რაც ხელს უწყობს მისი ქსოვილის სტრუქტურების ანთებას.
ჯირკვლის ინფექციამ შეიძლება ხელი შეუწყოს ჩირქოვანი ფოკების განვითარებას, რომლებიც დროთა განმავლობაში უფრო დიდი გახდებიან და, საბოლოოდ, შეიძლება ადიდებულიც. ეს ფენომენი უზრუნველყოფს ჩირქოვანი მასების მყისიერ გავრცელებას მიმდებარე ორგანოებსა და ქსოვილებში, რაც უზრუნველყოფს ინტოქსიკაციის ზოგადი პროცესის განვითარებას.
ასეთ სიტუაციებში სიკვდილის ალბათობა 100 პროცენტს უტოლდება.
პარენქიმულ ორგანოში დიფუზური ჩირქოვან-ნეკროზული პროცესები ეწოდება პანკრეასის phlegmon. Phlegmon ასევე ვითარდება ინფექციური პათოგენების გავლენის ქვეშ, ნეკროზული პროცესების ფონზე, რომელიც ვითარდება პანკრეასის ფერმენტების მოქმედების შემდეგ, გააქტიურებულია. ყოველივე ამან შეიძლება გამოიწვიოს ფუნქციონალური და სხვა შინაგანი ორგანოების შეუქცევადი დაზიანება, რაც შესაბამისი მკურნალობის გარეშე, რა თქმა უნდა, გამოიწვევს პაციენტის სიკვდილს. აქედან გამომდინარე, ძალიან მნიშვნელოვანია ყურადღება მიაქციოთ პარენქიმული ორგანოს გაუარესებული ფუნქციონირების ყველა მანიფესტურ ნიშანს.
ჩირქოვანი პანკრეატიტის მქონე ძირითადი სიმპტომოტოლოგია
აბსცესის განვითარებას ხელს შეუწყობს მრავალი სიმპტომური ნიშნის გამოვლინება, მაგალითად:
- გულისრევის მუდმივი შეგრძნება
- რეგულარული ინტენსიური ღებინება, რომელიც არ იწვევს ზოგად მდგომარეობას,
- მადის დაკარგვა, მისი სრული დანაკარგით,
- მუცლის მუწუკები.

მნიშვნელოვანია აღინიშნოს, რომ წინამდებარე ჯირკვლის მუშაობის უნარის ამ პათოლოგიური უკმარისობის განვითარება ხელს უწყობს წონის ინტენსიურ შემცირებას დაქვეითებული ფუნქციონირებისა და საჭმლის მომნელებელი ტრაქტის სხვა ორგანოების ფონზე.
უფრო მეტიც, პანკრეასის აბსცესის სიმპტომები შეიძლება გამოვლინდეს შემდეგნაირად:
- მტკივნეული შეტევების გამოჩენა ეპიგასტრიკულ რეგიონში,
- გაიზარდა გულისცემა,
- შემცივნების შეგრძნებები პაციენტის ამაღლებული სხეულის ტემპერატურის ფონზე,
- მძიმე სუნთქვა
- არტერიული წნევის დაქვეითება,
- განავლის დარღვევები დიარეის ან ყაბზობის განვითარებით,
- პაციენტის ზოგადი კეთილდღეობის გამწვავება.
კურსის ჩირქოვანი ფორმის პანკრეატიტით, პაციენტი მუდმივად გრძნობს დისკომფორტს, თუნდაც ტკივილის სრული არარსებობის მომენტებში, თუნდაც ეპიგასტრიკულ რეგიონში. ეს პათოლოგია ამახვილებს პაციენტის ყველა ენერგიასა და ძალას. სხეულის ნებისმიერი მოულოდნელი მოძრაობით, ან ხველების დროს შეიძლება გაჩნდეს აუტანელი მწვავე ტკივილი.
სამედიცინო მეცნიერები, კვლევების საფუძველზე ამტკიცებენ, რომ აბსცესის წარმოქმნა, უმეტეს შემთხვევაში, 2-3 კვირაში იწყება, ჯირკვლის პანკრეასის დაავადების გამწვავებული შეტევის შემდეგ.
და პანკრეასის დაავადების ჩირქოვანი ფორმის პირველი სიმპტომატური მანიფესტაცია არის ეპიგასტრიკულ რეგიონში მწვავე ტკივილის გაჩენა უკანა სკაბულარული რეგიონში დაბრუნებით. ტკივილს შეიძლება ჰქონდეს ისეთი ინტენსიური მანიფესტაცია, რომ პაციენტებს ხშირად ვერ უძლებენ მას და არ კარგავენ ცნობიერებას ტკივილის შოკის წარმოქმნის ფონზე.
აბსცესის პროგრესირებადი სტადია ხასიათდება კანზე გარეგნობით ჭიპის არეში და მუქი ან შინდისფერი ლაქების მუცლით. უფრო იშვიათ შემთხვევებში, ასეთი გამოვლინებები შეიძლება მოხდეს მუცლის გვერდითი მხარეებზე.
დიაგნოსტიკური მეთოდები
აბსცესის განვითარების დადგენა შესაძლებელია მთელი რიგი დიაგნოსტიკური პროცედურების შემდეგ. პირველი ნაბიჯი არის სისხლის ტესტირების ჩატარება ზოგადი კლინიკური და დეტალური გამოკვლევისთვის, ასევე შარდმჟავა და რენტგენოლოგიური პროცედურა, პერიტონეალურ ღრუში მდებარე ყველა ორგანოსთვის.
ზოგიერთ შემთხვევაში, დიაგნოზის დასადასტურებლად შეიძლება საჭირო გახდეს დამატებითი გამოკვლევის მეთოდები. ასეთ შემთხვევებში პაციენტი იგზავნება ულტრაბგერითი სკანირებისთვის, რის შემდეგაც ექიმს შეუძლია ზუსტად განსაზღვროს ჩირქოვანი დაზიანების ადგილი ან კისტოზური წარმონაქმნების ლოკალიზაცია.
გარდა ამისა, ლაპარასკოპიული გამოკვლევის მეთოდი შეიძლება გამოყენებულ იქნას პათოლოგიის განვითარების ეტაპზე, ტიპისა და სიმძიმის დასადგენად, ქირურგიული ჩარევის გარეშე.
არის შემთხვევები, როდესაც აბსცესის დიაგნოზი ძალიან რთულია, პაციენტის გვიან მკურნალობის გამო, სამედიცინო დახმარებისთვის. პათოლოგიის განვითარების საწყის ეტაპზე, მისი სრული დიაგნოზი შეიძლება ჩატარდეს ჩვეულებრივ სტაციონარულ პირობებში.
მძიმე შემთხვევაში, ჩირქოვანი პანკრეატიტის დიაგნოზი ტარდება გასტროენტეროლოგიური ან ინტენსიური თერაპიის განყოფილებაში, რაც პაციენტს სიკვდილისგან გადაარჩენს.
მკურნალობის მეთოდები
პანკრეატიტის აბსცესით მკურნალობის თერაპიული მეთოდები ტარდება მხოლოდ მას შემდეგ, რაც პაციენტი საავადმყოფოში გაივლის, კვალიფიციური და კომპეტენტური სპეციალისტების მკაცრი მეთვალყურეობის ქვეშ. მკურნალობის პრინციპია შიმშილის, სიცივისა და დასვენების გამოყენება. ამ კომპონენტებს შეუძლიათ გაათავისუფლონ ანთება და მოახდინონ პანკრეასის მოქმედების ნორმალიზება.
აბსცესის მკურნალობა მოიცავს პროცედურების ჩატარებას კუჭის ღრუს გაწმენდის ცივი წყლის გამოყენებით, ასევე სრულ დასვენებაში.
პათოლოგიის ზოგიერთი სიმპტომატური ნიშნის ამოღების მიზნით და ანთებითი პროცესის შესამსუბუქებლად, პაციენტებს მოუწოდებენ მიმართონ ცივი პანკრეასისკენ. უფრო მეტიც, რეკომენდებულია ცალკე ტუტე სასმელი, რომლის გამოყენება შესაძლებელია მინერალური წყალი გაზების გარეშე, აგრეთვე მკაცრი დიეტა.
ჩირქოვანი დაავადების მსუბუქი ფორმა მკურნალობენ წამლის ტკივილგამაყუჩებლებისა და შარდმდენებით მკურნალობის დროს, რომლებიც აუცილებელია შეშუპების გასათავისუფლებლად. ტკივილის შემსუბუქების ყველაზე ეფექტური საშუალებაა ჰეპარინი და ნოვოკაინი, ხოლო იმ მედიკამენტებს შორის, რომლებიც ამცირებენ ჯირკვლის სეკრეტორულ ფუნქციას, ალმაგელი, ტრაზილოლი და რინიზანი ყველაზე ეფექტურია.
აბსცესის მძიმე ფორმები, რომელსაც თან ახლავს სისხლდენა და პანკრეასის მრავალფუნქციური დაზიანების ფორმირება, საჭიროებს სასწრაფო ოპერაციას. მკურნალობის ასეთი მეთოდის უკუჩვენება შეიძლება იყოს მხოლოდ პირის უკიდურესად სერიოზული მდგომარეობა და ოპერაციის დასრულებამდე გარდაცვალების მაღალი ალბათობა.
პანკრეასის ქირურგიის ერთ – ერთი ყველაზე თანამედროვე მეთოდია ლაპარატომიული ჩარევა, რომელიც მუცლის ღრუში მცირე ხვრელის გაკეთებით, საშუალებას გაძლევთ მუცლის ღრუს გაჭრის გარეშე მიგიყვანოთ დაზიანება და აღმოფხვრას იგი. ამ ქირურგიული ჩარევის კურსი კონტროლდება სპეციალური აპარატის გამოყენებით, რომელიც ერთდროულად ატარებს საოპერაციო ორგანოს სრულ სკანირებას.
ჩირქოვანი პანკრეატიტის განვითარება საკმაოდ სერიოზული პათოლოგიაა, რადგან მისი გართულებები არ შეესაბამება ადამიანის ცხოვრებას. აქედან გამომდინარე, მხოლოდ დროული დიაგნოზი და კვალიფიციური მკურნალობა ხელს შეუწყობს გართულებების თავიდან აცილებას და პაციენტის სიცოცხლეს.
რატომ ხდება აბსცესები პანკრეასის ანთებით
მიზეზები, რის გამოც კუჭქვეშა ჯირკვალში მენჯ-ბარძაყები იქმნება, ჯერ კიდევ ბოლომდე არ არის გასაგები. ექსპერტები თვლიან, რომ აბსცესის განვითარების მთავარი შეიძლება იყოს:
- გარეგანი ინფექცია
- ფსევდოზისტი ხელმძღვანელის არაპროფესიული პუნქცია,
- კისტასა და ნაწლავებს შორის მდებარე ფისტულის გამოჩენა,
- პანკრეასის არასწორი მკურნალობა ან მისი შეწყვეტა ძალიან ადრე.
 სტატისტიკის თანახმად, იმ შემთხვევების მთავარ ნაწილში, როდესაც თესლის ქერქი აქვთ აბსცესით, გამოვლენილია ნაწლავის ინფექციის გამომწვევი ბაქტერიები და კოლი. თუ პაციენტებს აქვთ პანკრეასის ნეკროზი, მეორადი ინფექციის მაღალი ალბათობა, რომელიც პროვოცირდება ღრუს ღრუს განვითარებით. ისინი რისკის ქვეშ არიან და განსაკუთრებით საგულდაგულოდ განიხილავენ.
სტატისტიკის თანახმად, იმ შემთხვევების მთავარ ნაწილში, როდესაც თესლის ქერქი აქვთ აბსცესით, გამოვლენილია ნაწლავის ინფექციის გამომწვევი ბაქტერიები და კოლი. თუ პაციენტებს აქვთ პანკრეასის ნეკროზი, მეორადი ინფექციის მაღალი ალბათობა, რომელიც პროვოცირდება ღრუს ღრუს განვითარებით. ისინი რისკის ქვეშ არიან და განსაკუთრებით საგულდაგულოდ განიხილავენ.
რაც შეეხება ასეთი ღრუს ფორმირების მექანიზმს, ეს გარკვევით ნათელია. მწვავე შეტევის შემდეგ, პანკრეასის ქსოვილები ნაწილდება ნაწილობრივ დაშლას.
დაუმუშავებელი ფერმენტები გავლენას ახდენენ ჯირკვლის ზედაპირზე და მის მიმდებარე ორგანოებზე, ანადგურებენ მას. ეს იწვევს ფსევდოცისტების ზრდას ან პანკრეასის ნეკროზის განვითარებას, რაც საფუძველია ჩირქოვანი ღრუს განვითარებისთვის. თუ ინფექცია შეაღწევს მათში, ეს ან ხელს უწყობს ფართომასშტაბიანი ჩირქოვანი შერწყმის განვითარებას, ან პროვოცირებას ახდენს აბსცესის განვითარებაზე. Phlegmon შესაბამისად ICD კლასიფიკაციის სისტემა ეხება უფრო სერიოზულ დაავადებებს არასახარბიელო პროგნოზით, თუმცა, კლინიკურად იგი თითქმის იგივეა, რაც აბსცესი, რომელიც გამოხატულია ერთ ღრუში. ამიტომ, პაციენტებს, რომლებსაც აქვთ აბსცესიის აბსცესი, ექიმებმა უნდა გამოიკვლიონ მაქსიმალურად ფრთხილად, რათა გამოირიცხონ მათში phlegmon– ის არსებობა.
პანკრეასის აბსცესის თავიდან ასაცილებლად პროფილაქტიკური ზომები
ვინაიდან პანკრეასის აბსცესების წარმოქმნის ზუსტი მიზეზები პანკრეატიტის მწვავე შეტევის შემდეგ ან პანკრეასის ნეკროზის გამო, ჯერ არ არის დაზუსტებული, არ არის ზუსტი სია და მათი პრევენცია. ექიმები გირჩევენ მიიღონ ზომები ამ დაავადებების განვითარების თავიდან ასაცილებლად, რადგან ჩირქოვანი ღრუსები წარმოიქმნება ექსკლუზიურად მათი ფონზე. ამისათვის:
- უარი თქვან ცუდი ჩვევებიდან
- არ უნდა გაზარდოს, რადგან ჭარბი წონა ზრდის დაავადების განვითარების რისკს,
- რეგულარულად გამოიკვლიეთ, თუ ოჯახში არსებობს ადამიანები, რომლებსაც აქვთ პანკრეასის ან ნაღვლის ბუშტის დაავადებები.
 თუ ადამიანს უკვე აქვს მსგავსი დაავადებები, მან უნდა დაიცვას მკაცრი დიეტა, მთლიანად აღმოფხვრას ალკოჰოლი, შაქრიანი სოდა, ცხიმოვანი და სანელებელი კერძები. მისი ხანგრძლივობა დამოკიდებულია დაავადების სიმძიმეზე და ხანგრძლივობაზე.ამავე დროს, დიეტა უნდა შეიცავდეს კერძებს, რომლებსაც აქვთ მაღალი ცილის შემცველობა, ბოსტნეული და ხილი, კაროტინის მაღალი პროცენტული პროცენტით, ვიტამინი C. აუცილებელია მცენარეების ბოჭკოს დიდი რაოდენობით ჭურჭლის თავიდან ასაცილებლად, რადგან ეს ასტიმულირებს ჰორმონების წარმოებას, რაც უარყოფითად მოქმედებს პანკრეასისზე.
თუ ადამიანს უკვე აქვს მსგავსი დაავადებები, მან უნდა დაიცვას მკაცრი დიეტა, მთლიანად აღმოფხვრას ალკოჰოლი, შაქრიანი სოდა, ცხიმოვანი და სანელებელი კერძები. მისი ხანგრძლივობა დამოკიდებულია დაავადების სიმძიმეზე და ხანგრძლივობაზე.ამავე დროს, დიეტა უნდა შეიცავდეს კერძებს, რომლებსაც აქვთ მაღალი ცილის შემცველობა, ბოსტნეული და ხილი, კაროტინის მაღალი პროცენტული პროცენტით, ვიტამინი C. აუცილებელია მცენარეების ბოჭკოს დიდი რაოდენობით ჭურჭლის თავიდან ასაცილებლად, რადგან ეს ასტიმულირებს ჰორმონების წარმოებას, რაც უარყოფითად მოქმედებს პანკრეასისზე.
რაც შეეხება დაავადების წინასწარმეტყველებას, როგორიცაა აბსცესი, ისინი ერთმნიშვნელოვანია - ქირურგიული ჩარევის გარეშე, მისი შედეგი ფატალური იქნება. თუ იგი ჩატარდა დროულად და პროფესიონალურ დონეზე, შემდგომ თერაპია ჩატარდა სწორად და გულმოდგინედ, გამოჯანმრთელების შანსი მნიშვნელოვნად იზრდება. ეს შეიძლება იყოს სრული, თუ არ უგულებელყოფთ ექიმების რეკომენდაციებს, აკონტროლებთ საკუთარ ჯანმრთელობას და არ გამოიჩენთ სხეულს ზედმეტ დატვირთვებზე. სრული განკურნების მთავარია დახმარების ძებნა რაც შეიძლება მალე, კატასტროფული გაუარესების მოლოდინის გარეშე.
პანკრეასის შესახებ ინფორმაცია მოცემულია ამ სტატიაში ვიდეოში.
პროფილაქტიკური ზომები
ჩირქოვანი პანკრეატიტი ეხება დაავადებას, რომლის პრევენცია უფრო ადვილია, ვიდრე განკურნება. დააკვირდით გაურთულებელ პროფილაქტიკურ ზომებს, შეგიძლიათ თავიდან აიცილოთ პრობლემები პანკრეასის მხრივ:
- ჯანმრთელობის მონიტორინგი, კუჭ-ნაწლავის ტრაქტის დაავადებების დროული დიაგნოზი. პირველი სიმპტომების დაწყება მოითხოვს სპეციალისტის რჩევას.
- დაავადებების სათანადო, ეფექტური მკურნალობა სპეციალისტების მითითებების შესაბამისად.
- ჭარბი წონა, ალკოჰოლი, მოწევა არის ჯანსაღი ცხოვრების წესის მტრები, კუჭ-ნაწლავის დაავადებების მეგობრები. დიეტის დაცვით, სწორი კვება ხელს შეუწყობს დაავადების თავიდან ასაცილებლად ან გართულებების თავიდან ასაცილებლად კუჭ-ნაწლავის ტრაქტის დაავადებების ქრონიკულ პროცესში.
დაავადების საფრთხე
დროული დიაგნოზი არის ადამიანის შენახული სიცოცხლე.
დაავადების შედეგები სერიოზულია. პანკრეასის კედლების გაფუჭება იწვევს ორგანოს და წარმოქმნილ ფერმენტებში მჟავების პროდუქტის სისხლში განთავისუფლებას, რაც იწვევს სხეულის მოწამვლას. ინტოქსიკაცია და ძლიერი ტკივილი იწვევს პაციენტს შოკის მდგომარეობაში. სხეულის მოწამვლა კვალის გარეშე არ გადის. ეს პროვოცირებს თირკმლის უკმარისობას, სიყვითლეს, ფილტვის შეშუპებას.
წარმოებული ზედმეტი ფერმენტები უარყოფითად მოქმედებს მუცლის ღრუში. შედეგი არის პერიტონიტის გართულება. დიაგნოზის დასმისას მნიშვნელოვანია ალკოჰოლური სასმელების სრულად მიტოვება. ალკოჰოლის დალევა ჩირქოვანი პანკრეატიტის მძიმე ფორმით, ამცირებს სიკვდილიანობას. სხეულის მძიმე მოწამვლა ტოქსინებით ჩირქოვან გართულებებთან ერთად, ზრდის სიკვდილიანობის რისკს. გართულებების დაგვიანებული განვითარება (სეფსისი, აბსცესი, phlegmon) გაუარესდება დადებითი პროგნოზი გამოჯანმრთელებისთვის.
დიეტა ჩირქოვანი პანკრეატიტისთვის
მკურნალობის პერიოდში, რა თქმა უნდა დაიცავით დიეტა.
სპეციალურ კვებასთან შესაბამისობა ავსებს მკურნალობის პროცესს, ზრდის აღდგენის შანსებს:
- რაც მთავარია ალკოჰოლის არარსებობაა.
- დაავადების გამწვავების დროს საკვების სრული უარი.
- რემისიის დროს დაბალკალორიული, დაბალანსებული დიეტა. საკვები მიიღება მცირე ნაწილში 5-6 ჯერ დღეში.
- დარწმუნდით, რომ ბევრს სვამთ. იმ დღეს პაციენტი სვამს მინიმუმ 1.5 ლიტრ წყალს (მწვანე ჩაი, არა-გაზიანი მინერალური წყალი, ვარდისფერი ბულიონი).
- პაციენტის მთავარი პროდუქტი არის ბოსტნეული. მოხარშული, ნედლეული, გამომცხვარი, ორთქლის ბოსტნეული შეიცავს ვიტამინებს, სასარგებლო კვალი ელემენტებს და აღადგენს პანკრეასის მუშაობას.
- აკრძალულია შებოლილი, შემწვარი, ფქვილი, გლუკოზა.