იმუნორეული სისხლის ინსულინი: ანალიზის ნორმა
იმუნორეაქტიური ინსულინის შესწავლა შესაძლებელს ხდის ენდოკრინული ინსულინის წარმოქმნის ხარისხის გააზრებას იმ პაციენტებში, რომლებიც არ იღებენ ინსულინის პრეპარატებს და ადრე ეს არ გაკეთებულა, რადგან ანტისხეულები დაიწყებენ პაციენტის სხეულში ეგზოგენური ნივთიერების წარმოებას, რამაც შეიძლება დამახინჯდეს ნამდვილი ტესტის შედეგი.
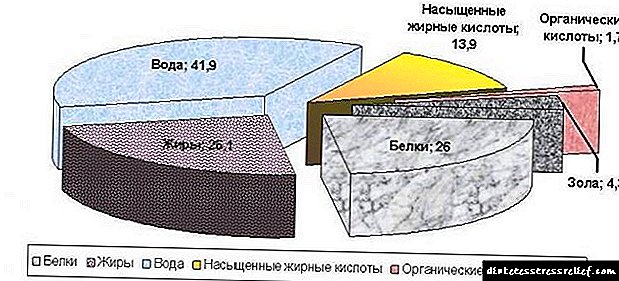
IRI შინაარსი სამარხვო სისხლში ნორმალურად ჩაითვლება, თუ ის 6-დან 24 მგ-მდე / ლ (ეს მაჩვენებელი განსხვავდება გამოყენებული ტესტირების სისტემის მიხედვით). ინსულინის შეფარდება შაქართან, 40 მგ / დლ-ზე დაბალ დონეზე (ინსულინი იზომება mkED / ml, ხოლო შაქარი მგ / დლ) 0.25-ზე ნაკლები. გლუკოზის დონეზე ნაკლები 2.22 მმოლ / ლ, 4.5-ზე ნაკლები (ინსულინი გამოიხატება mIU / L- ში, შაქარი მოლ / ლში).
ჰორმონის განსაზღვრა აუცილებელია შაქრიანი დიაბეტის სწორად ფორმულირებისთვის იმ პაციენტებში, ვისთვისაც მითითებულია გლუკოზის ტოლერანტობის ტესტის მითითებები. შაქრიანი დიაბეტით, პირველი ტიპის შაქრიანი დიაბეტით, ინსულინი შემცირდება, ხოლო მეორე ტიპით ის ნორმალურ ნიშანთან იქნება ან გაიზრდება. იმუნორეაქტიური ინსულინის მაღალი დონე აღინიშნება ასეთი დაავადებებით:
- აკრომეგალია
- იშენკოს-კუშინგის სინდრომი,
- ინსულინომია.
ნორმა და ჭარბი
 ნორმის ორმაგი ჭარბი რაოდენობა აღინიშნება სიმსუქნის სხვადასხვა ხარისხით. თუ ინსულინის თანაფარდობა სისხლში შაქართან შედარებით 0.25-ზე ნაკლებია, ინსულინში ეჭვის არსებობის წინაპირობა იქნება.
ნორმის ორმაგი ჭარბი რაოდენობა აღინიშნება სიმსუქნის სხვადასხვა ხარისხით. თუ ინსულინის თანაფარდობა სისხლში შაქართან შედარებით 0.25-ზე ნაკლებია, ინსულინში ეჭვის არსებობის წინაპირობა იქნება.
მოცირკულირე ინსულინის დონის დადგენა მნიშვნელოვანი მაჩვენებელია ცხიმისა და ნახშირწყლების მეტაბოლიზმის პათოფიზიოლოგიის შესასწავლად. დაავადების კურსის თვალსაზრისით, ინსულინის დონეს შეუძლია გადამწყვეტი როლი ითამაშოს ჰიპოგლიკემიის დიაგნოზირებაში. ეს განსაკუთრებით მნიშვნელოვანია იმ შემთხვევაში, თუ ორსულობის დროს ვითარდება ჰიპოგლიკემია.
გამოვლენილი ინსულინის შემცველობა უფრო სტაბილურია ადამიანის სისხლის პლაზმაში, ვიდრე მის შრატში. ეს აიხსნება ანტიკოაგულანტების გამოყენებით. სწორედ ამ მიზეზითაა, რომ იმუნური რეაქტიული ინსულინის განსაზღვრა, პირველ რიგში, უმჯობესია სწორი დიაგნოზის დასადგენად. ეს პროცედურა შეიძლება კომბინირებული იყოს გლუკოზის ტოლერანტობის ტესტთან.
ვარჯიშის დასრულების შემდეგ
ტიპი 1 დიაბეტის დროს, გლუკოზის მოხმარებაზე რეაგირება იქნება ნული, ხოლო ტიპი 2 დიაბეტით დაავადებულებში, რომლებიც განიცდიან სიმსუქნის სხვადასხვა ხარისხს, პასუხი შეანელებს. 2 საათის შემდეგ ორგანიზმში ინსულინის დონე შეიძლება მაქსიმალურ მნიშვნელობამდე მოიმატოს და დიდი ხნის განმავლობაში ნორმალურ დონეზე არ მოვიდეს.
ის პაციენტები, რომლებიც იღებენ ინსულინს, გამოვლენენ შემცირებულ პასუხს.
შაქრის ინტრავენურად შეყვანის შემდეგ, ჰორმონის სრული გამოყოფა ოდნავ ნაკლები იქნება, ვიდრე ზეპირი ადმინისტრირების შედეგად. კუჭქვეშა ჯირკვალში მდებარე ლანგრანების კუნძულები გახდება პაციენტის ასაკის შაქრის მიმართ ნაკლებად მგრძნობიარე, მაგრამ ჰორმონის მაქსიმალური წარმოების დონე იგივე რჩება.
სისხლში და შარდში კეტონების რაოდენობა
კეტონის სხეულები იწარმოება ღვიძლის მიერ ლიპოლიზის შედეგად და კეტოგენური ამინომჟავების გამო. ინსულინის სრული დეფიციტით, არსებობს:
- ლიპოლიზის გამოხატული გააქტიურება,
- ცხიმოვანი მჟავების დაჟანგვა,
- დიდი რაოდენობით მოცულობით აცეტილ-CoA (ასეთი ჭარბი გამოყენება გამოიყენება კეტონის ორგანოების წარმოებაში).
კეტონური სხეულების გადაჭარბების გამო, კეტონემია და კეტონურია ხდება.
ჯანმრთელ ადამიანში, კეტონის სხეულების რაოდენობა იქნება 0,3-დან 1.7 მმოლ / ლ-მდე (ამ ნივთიერების განსაზღვრის მეთოდის მიხედვით).
კეტოაციდოზის ყველაზე გავრცელებული მიზეზია ინსულინდამოკიდებული შაქრიანი დიაბეტის გამოხატული დეკომპენსაცია, ისევე როგორც არაინსულებზე დამოკიდებული დიაბეტის გახანგრძლივება, იმ პირობით, რომ პანკრეასის ბეტა უჯრედები იშლება და ვითარდება ინსულინის სრული დეფიციტი.
უკიდურესად მაღალი კეტონემია, რომელსაც აქვს 100 – დან 170 მმოლ / ლ ინდექსით და შარდის მკვეთრად დადებითი რეაქცია აცეტონზე, მიგვითითებს იმაზე, რომ ვითარდება ჰიპერკეტონიემიური დიაბეტური კომა.
ინსულინის ტესტი
 მარხვის შემდეგ, აუცილებელია ინსულინის დანერგვა პაციენტის სხეულის წონის 0,1 PIECES / კგ-ის ოდენობით. თუ ზედმეტი მგრძნობელობაა გათვალისწინებული, მაშინ დოზა მცირდება 0.03-0.05 U / კგ-მდე.
მარხვის შემდეგ, აუცილებელია ინსულინის დანერგვა პაციენტის სხეულის წონის 0,1 PIECES / კგ-ის ოდენობით. თუ ზედმეტი მგრძნობელობაა გათვალისწინებული, მაშინ დოზა მცირდება 0.03-0.05 U / კგ-მდე.
ვენური სისხლის სინჯის მიღება ულნარული ვენისგან ხორციელდება ცარიელ კუჭზე, ამავე დროს ინტერვალებით - 120 წუთი. გარდა ამისა, თქვენ ჯერ უნდა მოამზადოთ სისტემა სისხლში გლუკოზის რაც შეიძლება სწრაფად დანერგვაში.
ნორმალურ დონეზე, გლუკოზა დაიწყებს პიკს ჯერ კიდევ 15-20 წუთის განმავლობაში, მიაღწევს საწყისი დონის 50-60 პროცენტს. 90-120 წუთის შემდეგ, სისხლში შაქარი დაუბრუნდება თავდაპირველ მნიშვნელობას. ნაკლებად დამახასიათებელი ვარდნა იქნება ჰორმონისადმი მგრძნობელობის დაქვეითების ნიშანი. უფრო სწრაფი შემცირება იქნება ჰიპერმგრძნობელობის სიმპტომი.
ცოდნის ბაზა: ინსულინი
მკგ / მლ (მიკრონიტი მილილიტრი).
რა ბიომეურნეობა შეიძლება გამოვიყენოთ კვლევისთვის?
როგორ მოვემზადოთ შესწავლას?
- არ ჭამოთ ანალიზის გაკეთებამდე 12 საათის განმავლობაში.
- მთლიანად გამორიცხავს მედიკამენტების გამოყენებას სისხლის შეწირვამდე ერთი დღით ადრე (ექიმთან შეთანხმებული).
- სწავლის დაწყებამდე 3 საათის განმავლობაში არ მოწევა.
მიმოხილვა
ინსულინი სინთეზირდება ენდოკრინული პანკრეასის ბეტა უჯრედებში. სისხლში მისი კონცენტრაცია პირდაპირ დამოკიდებულია გლუკოზის კონცენტრაციაზე: ჭამის შემდეგ, დიდი რაოდენობით გლუკოზა შემოდის სისხლში, ამის საპასუხოდ, პანკრეასი მჟავებს ინსულინს, რაც იწვევს სისხლში გლუკოზის გადაადგილებას ქსოვილებისა და ორგანოების უჯრედებში. ინსულინი ასევე არეგულირებს ბიოქიმიურ პროცესებს ღვიძლში: თუ გლუკოზა ბევრია, მაშინ ღვიძლში იწყებენ მის შენახვას გლიკოგენის (გლუკოზის პოლიმერული) ფორმით, ან იყენებენ მას ცხიმოვანი მჟავების სინთეზისთვის. როდესაც ინსულინის სინთეზი გაუფასურებულია და ის წარმოიშვა საჭიროზე ნაკლები, გლუკოზა ვერ შედის სხეულის უჯრედებში და ვითარდება ჰიპოგლიკემია. უჯრედები იწყებენ ნაკლებობას მთავარ სუბსტრატში, რაც მათ ენერგიის წარმოებისთვის სჭირდებათ - გლუკოზა. თუ ეს მდგომარეობა ქრონიკულია, მაშინ მეტაბოლიზმი გაუფასურებულია და თირკმელების, გულ-სისხლძარღვთა, ნერვული სისტემების პათოლოგიები იწყებს განვითარებას, მხედველობა განიცდის. დაავადება, რომელშიც ინსულინის წარმოების ნაკლებობაა, ეწოდება შაქრიანი დიაბეტი. ის რამდენიმე ტიპისაა. კერძოდ, პირველი ტიპი ვითარდება, როდესაც პანკრეასი არ გამოიმუშავებს საკმარის ინსულინს, მეორე ტიპს უკავშირდება უჯრედების მგრძნობელობის დაქვეითება მათზე ინსულინის მოქმედების მიმართ. მეორე ტიპი ყველაზე გავრცელებულია. საწყის ეტაპზე დიაბეტის სამკურნალოდ, ისინი ჩვეულებრივ იყენებენ სპეციალურ დიეტასა და მედიკამენტებს, რომლებიც ან აძლიერებენ პანკრეასის მიერ ინსულინის გამომუშავებას, ან სხეულის უჯრედებს ასტიმულირებენ გლუკოზის მოხმარებაში, ამ ჰორმონის მიმართ მგრძნობელობის გაზრდის გზით. თუ პანკრეასი მთლიანად შეწყვეტს ინსულინის წარმოებას, საჭიროა მისი მიღება ინექციებით. სისხლში ინსულინის გაზრდილი კონცენტრაცია ეწოდება ჰიპერინსულინემიას. ამავე დროს, სისხლში გლუკოზის შემცველობა მკვეთრად მცირდება, რამაც შეიძლება გამოიწვიოს ჰიპოგლიკემიური კომა და სიკვდილიც კი, რადგან თავის ტვინის მუშაობა პირდაპირ დამოკიდებულია გლუკოზის კონცენტრაციაზე. აქედან გამომდინარე, ძალიან მნიშვნელოვანია შაქრის დონის კონტროლი ინსულინის პრეპარატების პარენტერალურად მიღების დროს და შაქრიანი დიაბეტის სამკურნალოდ გამოყენებული სხვა პრეპარატების დროს. სისხლში ინსულინის მომატებული დონე ასევე გამოწვეულია სიმსივნის მიერ მისი დიდი რაოდენობით გამონაყარის შედეგად - ინსულინომია. მასთან ერთად, სისხლში ინსულინის კონცენტრაცია შეიძლება მოკლე დროში გაიზარდოს ათობითჯერ. შაქრიანი დიაბეტის განვითარებასთან დაკავშირებული დაავადებები: მეტაბოლური სინდრომი, თირკმელზედა ჯირკვლის და ჰიპოფიზის ჯირკვლის პათოლოგია, პოლიკისტოზური საკვერცხეების სინდრომი.
რისთვის არის გამოყენებული კვლევა?
- ინსულინის (პანკრეასის სიმსივნეების) დიაგნოზირებისთვის და მწვავე ან ქრონიკული ჰიპოგლიკემიის მიზეზების გასარკვევად (გლუკოზის ტესტთან და C- პეპტიდთან ერთად).
- ბეტა უჯრედების მიერ სინთეზირებული ენდოგენური ინსულინის მონიტორინგისთვის.
- ინსულინის წინააღმდეგობის დასადგენად.
- იმის გასარკევად, როდის საჭიროა ტიპი 2 დიაბეტის მქონე პაციენტებმა ინსულინის ან ჰიპოგლიკემიური მედიკამენტების მიღება.
როდის არის დაგეგმილი სწავლა?
- სისხლში დაბალი გლუკოზით და / ან ჰიპოგლიკემიის სიმპტომებით: ოფლიანობა, პალპიტაცია, რეგულარული შიმშილი, ბუნდოვანი გონება, ბუნდოვანი მხედველობა, თავბრუსხვევა, სისუსტე და გულის შეტევა.
- საჭიროების შემთხვევაში გაეცანით წარმატებით მოიხსნა ინსულინომი, და ასევე დროულად, დიაგნოზის დასადგენად შესაძლო რეციდივების დასადგენად.
- კუნძულოვანი კუნძულის ტრანსპლანტაციის შედეგების მონიტორინგის დროს (ტრანსპლანტანტების უნარის დადგენის გზით ინსულინის წარმოქმნით).
რას ნიშნავს შედეგები?
საცნობარო მნიშვნელობები: 2.6 - 24.9 μU / მლ.
ინსულინის მომატებული დონის მიზეზები:
- აკრომეგალია
- იშენკოს-კუშინგის სინდრომი,
- ფრუქტოზის ან გლუკოზა-გალაქტოზის შეუწყნარებლობა,
- ინსულინომია
- სიმსუქნე
- ინსულინის წინააღმდეგობა, ისევე როგორც ქრონიკული პანკრეატიტის დროს (კისტოზური ფიბროზის ჩათვლით) და პანკრეასის კიბოში.
რა გავლენას მოახდენს შედეგზე?
ისეთი მედიკამენტების გამოყენება, როგორიცაა კორტიკოსტეროიდები, ლევოდოპა, ზეპირი კონტრაცეპტივები, ხელს უწყობს გლუკოზის კონცენტრაციის მატებას.
- ამჟამად, ბიოქიმიური სინთეზის შედეგად მიღებული ინსულინი გამოიყენება ინექციის სახით, რაც მას სტრუქტურაში და თვისებებში ყველაზე ჰგავს ენდოგენური (ორგანიზმში წარმოქმნილ) ინსულინს.
- ინსულინის საწინააღმდეგო ანტისხეულებმა შეიძლება გავლენა მოახდინონ გამოკვლევის შედეგებზე, ასე რომ, თუ ისინი სისხლში იმყოფებიან, რეკომენდებულია ალტერნატიული მეთოდების გამოყენება ინსულინის კონცენტრაციის დასადგენად (ანალიზები C- პეპტიდისთვის).
- შრატში C- პეპტიდი
- C- პეპტიდი ყოველდღიურ შარდში
- გლუკოზის ტოლერანტობის ტესტი
- პლაზმის გლუკოზა
- შარდის გლუკოზა
- ფრუქტოზამინი
ვინ განსაზღვრავს შესწავლას?
ენდოკრინოლოგი, თერაპევტი, გასტროენტეროლოგი.
ინსულინი (იმუნორეაქტიური, IRI)
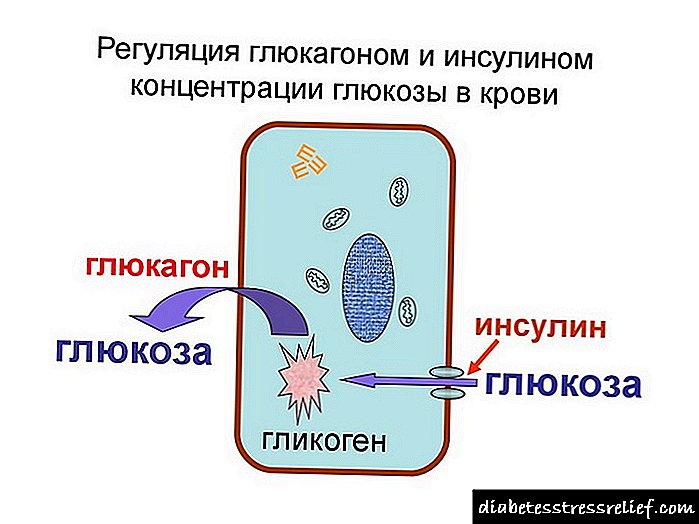
ინსულინი (იმუნორეაქტიური ინსულინი, IRI) - პანკრეასის მთავარი ჰორმონი, რომელიც ზრდის უჯრედული მემბრანების გამტარიანობას გლუკოზისთვის, რის შედეგადაც გლუკოზა სისხლიდან გადადის უჯრედებში.
პანკრეასი არის შერეული სეკრეციის ჯირკვალი. ქალასშიდა ორგანოს როლს ასრულებენ ლანგრანების კუნძულები, რომლებიც პანკრეასის მასის 0.01-ზე ნაკლებ ნაწილს განეკუთვნებიან. ლანგანჰანსის კუნძულებში გამოიყოფა ორი ტიპის უჯრედშიდა უჯრედები (α- და β- უჯრედები), რომლებიც წარმოქმნიან სხვადასხვა ჰორმონებს: პირველი - ჰიპერგლიკემიური ფაქტორი, ან ჰორმონის გლუკაგონი, მეორე - ინსულინი. ინსულინი თავისი სახელი მიიღო სიტყვიდან "ინსულა" (კუნძული). ეს არის ერთადერთი ჰორმონი, რომელიც იწვევს სისხლში გლუკოზის დაქვეითებას (და, სხვათა შორის, პირველი ცილა, რომლის სტრუქტურა გაშიფრულია).
ამ ცილის მოლეკულური წონა, რომელიც შედგება ორი პოლიპეპტიდური ქსელისგან, არის 5700D. ინსულინი წარმოიქმნება პროტეინისგან - პრეინსულინის წინამორბედი, რომელიც პროტეოლიზური ფერმენტების მოქმედების შედეგად იშლება ჯირკვალში და ნაწილობრივ სხვა ქსოვილებშიც, მაგალითად, ადიოპოლში, და გარდაიქმნება საბოლოო პროდუქტებში, ინსულინსა და C- პეპტიდში, შუალედური ნაერთების საშუალებით. ინსულინი ადვილად პოლიმერიზდება თუთიით, რაც იწვევს თუთიის ინსულინის წარმოქმნას (48000 D– მდე მოლეკულური წონის მქონე). იგი კონცენტრირდება მიკრო ბუშტუკებში. შემდეგ მიკრობები (გრანულები) მილების გასწვრივ იგზავნება უჯრედის ზედაპირზე, მათი შინაარსი საიდუმლოებითდება პლაზმაში.
მოქმედება ინსულინი თითო უჯრედში ვლინდება უპირატესად პლაზმური გარსის გარე ზედაპირზე დაფიქსირებული რეცეპტორების ცილებთან ურთიერთქმედებაში. შედეგად მიღებული რეცეპტორ-ინსულინის კომპლექსი ურთიერთქმედებს მემბრანის სხვა კომპონენტებთან, რის შედეგადაც იცვლება მემბრანული ცილების მაკროსტრუქტურა და იზრდება გარსების გამტარიანობა. ეს კომპლექსი ქმნის ინსულინს გადამზიდავი პროტეინით, რითაც ხელს უწყობს გლუკოზას უჯრედებში გადასვლას.
შაქრიანი დიაბეტის წარმოქმნასთან ასოცირდება ინსულინის სეკრეციის დონის ცვლილება და ფუნქციური მოქმედება, რომლის სიმპტომები ცნობილი იყო 2500 წელზე მეტი ხნის წინ (სიტყვა "დიაბეტი" ანტიკურ ხანაში დაინერგა).
ინსულინის ანალიზის დანიშვნის შესახებ მითითებები
- დიაბეტის ტიპის განსაზღვრა.
- ჰიპოგლიკემიის დიფერენციალური დიაგნოზი (ინსულინომის დიაგნოზი, სავარაუდო ხელოვნური ჰიპოგლიკემია).
სწავლისთვის მზადება. სისხლის სინჯის აღება ხდება დილით მკაცრად ცარიელ კუჭზე.
მასალა კვლევისთვის. სისხლის შრატში.
განმარტება მეთოდი: ავტომატური ელექტროქიმილიუმინსცენტი (Eleksys-2010 ანალიზატორი, მწარმოებელი: F. Hoffman-La Roche Ltd, შვეიცარია).
განყოფილებები: μU / მლ.
საცნობარო ღირებულებები (ინსულინის ნორმა). 2-25 μU / მლ.
რა არის ინსულინის ტესტი?
ინსულინის ტესტი შეიძლება გაკეთდეს ორი გზით:
- ამ ტიპის ანალიზის გავლის პირველ მეთოდს მშიერი ეწოდება. მდგომარეობს იმაში, რომ მასალის მიღება ცარიელ კუჭზე ხორციელდება. ამ გზით ანალიზის ჩატარებისას, ბოლო ჭამის შემდეგ, 8 საათი უნდა გაიაროთ. ამასთან დაკავშირებით, ანალიზის ჩაბარება დაგეგმილია დილის საათებში.
- პირის ღრუს დიაბეტისადმი წინასწარგანწყობის დადგენის მეორე გზა არის გლუკოზის გამოყენებით. პაციენტი სვამს მის გარკვეულ რაოდენობას, ელოდება ორ საათს და შემდეგ სისხლს აძლევს.
ინსულინისთვის სისხლის ტესტირების ჩატარების კიდევ ერთი ვარიანტი არსებობს. იგი შედგება ორი მეთოდის შერწყმისგან.
ეს ვარიანტი ყველაზე ზუსტია. ჯერ ადამიანი აკეთებს სისხლის ტესტირებას ინსულინის ცარიელ კუჭზე, შემდეგ მოიხმარს გლუკოზას, რის შემდეგაც ის რამდენიმე საათს ელოდება და ისევ სისხლს შემოაქვს.
ეს მეთოდი საშუალებას გაძლევთ ნახოთ სურათი, თუ რა ხდება სხეულში უფრო ჰოლისტიკური გზით. ამასთან, პროფილაქტიკური გამოკვლევისთვის საკმარისია სისხლი შეიტანოთ მხოლოდ დილით, ცარიელ კუჭზე.
ინსულინს ჩვეულებრივ უწოდებენ ცილოვანი ბუნების ნივთიერებას, რომელსაც წარმოქმნიან პანკრეასის სპეციალური უჯრედები. ამ ნივთიერების წარმოება დამოკიდებულია სისხლში გლუკოზის დონეზე. ამ ჰორმონისთვის ანალიზის ძირითადი კლინიკური გამოყენებაა დიაბეტის თერაპიის ეფექტურობის იდენტიფიცირება და შემდგომი მონიტორინგი.
რა არის ინსულინის ტესტი? მარტივი ტესტი ინსულინისთვის, რომლის წყალობითაც თქვენ შეგიძლიათ აღიაროთ დაავადება დიაბეტის ფორმით ადრეულ ეტაპზე და, აუცილებლობის შემთხვევაში, გაიაროთ დაავადების გამოსწორების კურსი.
ინსულინის ცილა საკმაოდ მნიშვნელოვანი ნივთიერებაა, რაც უზრუნველყოფს ყველა საკვები კომპონენტის ტრანსპორტირებას ადამიანის ორგანოების უჯრედებში და ხელს უწყობს ნახშირწყლების კომპონენტს. მნიშვნელოვანია გვახსოვდეს, რომ შაქრიანი საკვების მიღების შემდეგ, სისხლში ინსულინის კონცენტრაცია მცირდება.
ჰემატოპოეზის სისტემაში გლუკოზის დონე გავლენას ახდენს სისხლში ინსულინის გამომუშავებაზე, ხოლო ინსულინის ანალიზზე ჩატარებული კლინიკური სურათი აჩვენებს და კიდევ უფრო აკონტროლებს დიაბეტური აშლილობის თერაპიულ მკურნალობაში ეფექტურობას.
აღწერილი დაავადება არის სერიოზული დაავადება, რომლის დროსაც გლუკოზა სწორი რაოდენობით არ შედის ქსოვილში, რაც იწვევს მთელი ორგანიზმის სისტემურ აშლილობას. ამასთან დაკავშირებით, ინსულინისთვის სისხლის ტესტი ასახავს არა მხოლოდ დიაბეტურ აშლილობას, არამედ მის ტიპებს, აგრეთვე ამ დაავადებასთან დაკავშირებულ შესაძლო გართულებებს.
დაბალი და მაღალი ინსულინის მიზეზები მამაკაცებში და ქალებში
ამასთან, ნორმის უმნიშვნელო ჭარბი რაოდენობა ქალებში და მამაკაცებში ინსულინის განსაზღვრისას შეიძლება მიუთითებდეს შემდგომი დაავადებების წარმოშობის შესაძლებლობებზე - მე -2 ტიპის კუნთების ატროფიის დიაბეტური აშლილობა, სხეულის წონის ჭარბი წონის არსებობა და ღვიძლის ფუნქციის დარღვევის პარაზიტული ფაქტორები.
სისხლში ინსულინის კონცენტრაციის დაქვეითება შეიძლება გამოწვეული იყოს მუდმივი ფიზიკური დატვირთვით და ტიპის 1 დიაბეტური აშლილობით.
- წყურვილის გრძნობა
- ზედმეტი დაღლილობის და სისუსტის შეგრძნება.
- შარდის გაუარესება
- ქავილის უსიამოვნო შეგრძნება.
- გლახაკი
- კანის ფერმკრთალი,
- ხელების და სხეულის სხვა ნაწილების ტანჯვა,
- გულისცემის ზრდა,
- სუსტი პირობები
- ზედმეტი ოფლიანობა.
ინსულინის სიხშირე მამაკაცისა და ქალის სისხლში
როგორია მამრობითი და ქალი ინსულინის ნორმა? ინსულინის დონეს ქალებში და მამაკაცებში არ აღენიშნება მნიშვნელოვანი განსხვავებები. მას შეუძლია მერყეობდეს მხოლოდ გარკვეული მიზეზების გამო.
ჯანმრთელ ადამიანში ინსულინის ნორმა მერყეობს 3.0-დან 25.0 მკგ / მლ-მდე, მიუხედავად იმისა, რომ შესაბამისი ანალიზის ჩასაბარებლად მზადება ხორციელდება ყველა წესის შესაბამისად. ეს ნიშნავს, რომ სისხლში ინსულინის დონის განსაზღვრა ჭეშმარიტი შესრულებით შეიძლება განისაზღვროს მხოლოდ ცარიელი კუჭზე ანალიზით.
ეს იმის გამო ხდება, რომ საკვები იწვევს გარკვეულ გააქტიურებას აღწერილი ჰორმონის წარმოქმნით.
- მოზარდებში, პუბერტატის დროს, მონაცემები შეიძლება განსხვავდებოდეს კვების ხარისხის მიხედვით,
- ახალგაზრდა ასაკში ქალებში ციფრული კვალიფიკაცია შეიძლება განსხვავდებოდეს ნორმისგან, ჰორმონალური წარმოშობის ნებისმიერი საშუალების გამოყენებისას და მოხმარებული ნახშირწყლების რაოდენობიდან გამომდინარე,
- მომავალ დედებში, ინსულინის დონე სისხლში ყოველთვის უფრო მაღალია, ვიდრე ნორმალური, მათი დახარჯული ენერგიის გამო.
ქალისა და მამაკაცის სისხლში ინსულინის ნორმალური დონე დაახლოებით იგივეა. გარკვეულ სიტუაციებში შესაძლებელია მცირედი განსხვავებები. ქალებში, ეს არის puberty (puberty) და ორსულობა.
ქალში ინსულინის ნორმა დამოკიდებულია ასაკზე. დროთა განმავლობაში, ინდიკატორები მნიშვნელოვნად იზრდება.
მამაკაცებში, ინსულინის მაჩვენებელი ასევე დამოკიდებულია ასაკზე. ხანდაზმულებს ზედმეტი ენერგია სჭირდებათ. შესაბამისად, 60 წლის შემდეგ, წარმოებული ინსულინის მოცულობა იზრდება.
რა ნიშნებიდან ჩანს, რომ აუცილებელია ანალიზის ჩაბარება? რა უნდა ვეძებო?
ჩვეულებრივ, ინსულინის ტესტი ინიშნება დიაბეტის დიაგნოზის დასადასტურებლად ან უარყოფისთვის. ასევე, ჩაბარების მიზეზი არის ენდოკრინული დაავადებების არსებობა ან ეჭვი. მათ, ვინც ჯანმრთელობას აკონტროლებს, ყურადღება უნდა მიაქციოს შემდეგ სიმპტომებს, რომლებიც ადამიანის სხეულში გვხვდება:
- წონის ცვლილება, როგორც ზემოთ, ასევე ქვევით. ეს განსაკუთრებით საგანგაშო სიგნალია, თუ კვების წესსა და მობილობაში რაიმე ცვლილებები არ მომხდარა. ანუ, თუ ადამიანი მოძრაობს და ჭამს იმავე რიტმში, როგორც დღისით, და მისი სხეულის წონა იცვლება, ეს ნიშნავს, რომ ორგანიზმში მოხდა გარკვეული სახის გაუმართაობა. მისი იდენტიფიცირებისთვის აუცილებელია გამოკითხვის ჩატარება.
- სისუსტე, სამუშაო შესაძლებლობების დაკარგვა ასევე წარმოადგენს პროცესების შეფერხების ნიშანს. ამ სიტუაციის მიზეზების დასადგენად, თქვენ უნდა დაუკავშირდეთ სამედიცინო დაწესებულებას, ჩაატაროთ საჭირო გამოკვლევა და ჩაბარების ტესტები, მათ შორის ინსულინი.
- ზემოხსენებული ჰორმონის წარმოების დარღვევის კიდევ ერთი ნიშანი არის ჭრილობების გრძელი შეხორცება. მაგალითად, ჭრილობას ან აბრაზიას დიდი დრო სჭირდება სისხლდენისა და სისხლდენისთვის. ეს სიმპტომი ასევე მიუთითებს ადამიანის სისხლში შემადგენლობის ცვლილებაზე.
მაღალი ინსულინის სიმპტომები
ინსულინის დონის მცირედი ზრდაც კი გავლენას ახდენს კეთილდღეობაზე. გაღიზიანება, ლეტარგია და დაღლილობა ჩნდება. თანდათანობით, ისინი ქრონიკული ხდება. ყურადღების და მეხსიერების კონცენტრაცია მკვეთრად გაუარესდება, და ენერგია მცირდება. სხეული ანელებს ცხიმების შეწოვას. ადამიანი ჭარბ წონას მატებს. დროთა განმავლობაში ვითარდება სიმსუქნე.
ინსულინს ასევე აქვს ვაზოკონსტრიქტორული ეფექტი. ეს იწვევს არტერიული წნევის მატებას, სისხლის მიმოქცევის უკმარისობას, თირკმლის უკმარისობის განვითარებას. პაციენტს აწუხებს უძილობა და მეტყველების პრობლემები, ძლიერი თავის ტკივილი და მხედველობის დარღვევა.
სისხლში ინსულინის მკვეთრი მატება იწვევს აქტიურ ოფლიანობას, ხშირი პულსი, ტაქიკარდია და ძლიერი ტრემორი სხეულში.
ინსულინის გაზრდის კიდევ ერთი ნიშანი არის ძვლების ჯირკვლების ჰიპერეკრეცია. მისი არსებობა აღინიშნება კანის ქავილის, აკნეს, ქერტლის და სებორეის გამოვლით. ზედმეტი ცხიმის შემცველობა თმის და სახის ფესვების არეალში ლოკალიზებულია.
ჰორმონების დონის მატებას თან ახლავს წყურვილი, რომელიც ძნელია ჩაქრობას, შარდვის გახშირების სურვილებით. თუ ინსულინის შემცველობა კვლავ იზრდება, შეინიშნება ჭრილობების, სისხლჩაქცევებისა და ნაკაწრების გახანგრძლივება. ქსოვილის უმნიშვნელო დაზიანებაც კი იწვევს ანთებას და ჩირქვას.
დიაგნოზი და ნორმა დამოკიდებულია ასაკში
ინსულინის დიაგნოზი ჩვეულებრივ ექიმის მიერ არის დადგენილი, მაგრამ შესაძლებელია სისხლში ინსულინის დონის შემოწმება, ასევე გლუკოზის დონის შემოწმება, მითითებების გარეშე, პროფილაქტიკის მიზნით. როგორც წესი, ამ ჰორმონის დონის რყევები შესამჩნევი და მგრძნობიარეა. ადამიანი შენიშნავს სხვადასხვა უსიამოვნო სიმპტომებს და შინაგანი ორგანოების არასრულფასოვნების ნიშანს.
- ქალის და ბავშვების სისხლში ჰორმონის ნორმაა 3-დან 20-25 μU / მლ.
- მამაკაცებში, 25 მკგ / მლ.
- ორსულობის დროს, სხეულის ქსოვილებსა და უჯრედებს მეტი ენერგია სჭირდებათ, მეტი გლუკოზა შემოდის სხეულში, რაც იმას ნიშნავს, რომ იზრდება ინსულინის დონე. ორსულ ქალებში ნორმა ითვლება ინსულინის დონემდე 6-27 მკგ / მლ.
- ხანდაზმული ასაკში, ეს მაჩვენებელი ასევე ხშირად იზრდება. პათოლოგია ითვლება ინდიკატორის ქვემოთ 3 და ზემოთ 35 μU / მლ.
ამ ჰორმონის დონე სისხლში დღის განმავლობაში იცვლება, და ასევე აქვს ფართო მინიშნებადი მნიშვნელობა დიაბეტით დაავადებულებში, რადგან ჰორმონის დონე დამოკიდებულია დაავადების ეტაპზე, მკურნალობაზე, დიაბეტის ტიპზე.
როგორც წესი, შაქრიანი დიაბეტისთვის ხდება შაქრის სისხლის ტესტირება, სისხლში ინსულინის განსაზღვრა საჭიროა დიაბეტის უფრო სერიოზული შემთხვევებისთვის, გართულებებით და სხვადასხვა ჰორმონალური დარღვევებით.
ინსულინის დონის დასადგენად ორი გამოკვლევა გამოიყენება. პირველ შემთხვევაში, სისხლის სინჯის აღება ხდება დილით ცარიელ კუჭზე - ბოლო კვებიდან მინიმუმ 8 საათის შემდეგ. ალბათ ეს მხოლოდ ლაბორატორიულ პირობებშია.
მეორე შემთხვევაში, გამოიყენება გლუკოზის ტოლერანტობის ტესტი. პაციენტს ეძლევა სასმელი გლუკოზის ხსნარი ცარიელ კუჭზე. 2 საათის შემდეგ ტარდება სისხლის ტესტირება. მიღებული მონაცემები განსაზღვრავს ინსულინის დონეს. იმისთვის, რომ შედეგები მაქსიმალურად ზუსტი იყოს, სამდღიანი დიეტა საჭიროა კვლევის წინა დღეს.
ასევე, სისხლში გლუკოზის დონე შეიძლება განისაზღვროს სახლში. ამის გაკეთება, თქვენ გჭირდებათ სპეციალური მოწყობილობა - გლუკომეტრი. ყველა გაზომვა ხორციელდება ცარიელ კუჭზე.
მოწყობილობის გამოყენებამდე საჭიროა სისხლის მიმოქცევის გასაუმჯობესებლად ხელები ზედმეტად დაიბანოთ და გაათბეთ. პუნქცია თითზე უნდა გაკეთდეს მხრიდან, და არა ცენტრში.
ეს ხელს შეუწყობს ტკივილის შემცირებას. სისხლის პირველი წვეთი იშლება ბამბის ბალიშით.
მეორე გამოიყენება უშუალოდ ტესტის ზოლზე.
როგორ არის მოცემული ანალიზი?
სრულიად ჯანმრთელ ადამიანში, ინსულინის სისხლის ტესტირება აჩვენებს 3-დან 20 მიკროტრანს თითო მილილიტრამდე. მცირეწლოვან ბავშვებში ეს თანხა არ იცვლება. როდესაც puberty მთავრდება, უჯრედები სხეულს ნაკლებად აღიქვამენ (ისინი ინსულინის გამძლეობას ხდებიან). სისხლში ინსულინის ანალიზებმა აჩვენა მისი რყევები დღის განმავლობაში და დამოკიდებულია კვებაზე.
ნახშირწყლების ნებისმიერი საკვები მკვეთრად ზრდის ასეთი ჰორმონის დონეს. ინსულინის ცვლილების სისხლის ტესტირების შედეგები გლუკოზის ტოლერანტობის, ინსულინის წინააღმდეგობის და სხვა პათოლოგიური პროცესების დაქვეითებით.
ზოგჯერ ამ ჰორმონის დონე შეიძლება ძალიან მაღალი იყოს. ეს ხდება მაშინ, როდესაც:
- სიმსივნეები პანკრეაში,
- დიაბეტი
- პანკრეასის სხვა პათოლოგიები.
ბევრმა პაციენტმა არ იცის, რომ ეს არის სისხლის ანალიზები ინსულინისთვის და ყოველმხრივ ეშინია ამის გაკეთების. ეს სრულიად უშედეგოა: ინსულინისთვის სისხლის ტესტის გაშიფვრა ხელს უწყობს მრავალი საშიში დაავადების გამოვლენას, რაც იმას ნიშნავს, რომ მას შეუძლია ექიმს აცნობოს, თუ როგორ უნდა განკურნოს დაავადება.
იმის ცოდნა, თუ რა აჩვენებს ინსულინის ანალიზს, შეგიძლიათ აცნობოთ პაციენტს, როდის უნდა მიიღოს იგი. აქ მოცემულია რამდენიმე შემთხვევა, რომლებიც პაციენტს ეუბნებიან, რომ თავის პანკრეასის დროს ხდება ცვლილებები და აუცილებელია ამ ნივთიერების შინაარსის შემოწმება.
- გაიზარდა სხეულის წონა. ამ შემთხვევაში, ქსოვილების მგრძნობელობა თანდათან მცირდება.
- უარყოფითი მემკვიდრეობა. ეს ნიშნავს, რომ თუ ოჯახში დიაბეტით დაავადებული ადამიანია, აუცილებელია სისხლი შეიტანოს მასში ჰორმონის დასადგენად.
- მოწევა.
- ალკოჰოლური სასმელების გამოყენება.
- ცუდი კვება დიეტაში ნახშირწყლების შემცველი საკვების უპირატესობით.
- გულ-სისხლძარღვთა ქრონიკული დაავადება.
დარწმუნდით, რომ ექიმთან კონსულტაციებს მიიღებთ ასეთი კლინიკური კვლევების ჩასატარებლად, თუ როგორ უნდა შეამოწმოთ ინსულინის რაოდენობა სისხლში შემდგომი მკურნალობისთვის, თუ:
- გაურკვეველი მიზეზის გამო, სხეულის წონა მკვეთრად იცვლება,
- წყურვილი გაჩნდა ფიზიკური დატვირთვის გარეშე,
- მშრალი პირი გამოჩნდა
- ზოგადი სისუსტის გაზრდის ნიშნებით,
- თუ არსებობს კანის სიმშრალე და ქავილი,
- თუ მცირე ჭრილობები და ჭრილობები ძალიან ნელა განკურნება.
ბევრს აინტერესებს, თუ როგორ ტარდება ინსულინის ტესტები. უნდა აღინიშნოს, რომ სისხლს ანალიზს მხოლოდ ვენისგან იღებენ. იგი მოთავსებულია პლასტმასის მილში, შემდეგ კი ყინულში. არაუგვიანეს 15 წუთის შემდეგ, შესაძლებელია მისი ცენტრიფუგირება. ლაბორატორია მუშაობს ბიოლოგიური მასალის გაყინული ნიმუშებით.
სისხლი გროვდება ორ მსახურებაში. ერთი მათგანი მოთავსებულია ცარიელი ტესტის მილში, ხოლო მეორე - კონტეინერში, რომელიც ივსება ნატრიუმის ფტორით ან კალიუმის ოქსილატით. ეს აუცილებელია გლუკოზის დონის დასადგენად.

სისხლის მიღების შემდეგ, ვენის პუნქციის ადგილი უნდა გაანადგურეს ბამბის ბამბის ბურთით. ეს კეთდება ისე, რომ ჰემატომა არ ჩამოყალიბდეს. თუ ეს გამოჩნდა, მაშინ დათბობის კომპრესები ეხმარება.
ანალიზის შემდეგ, პაციენტს შეუძლია მიიღოს ჩვეულებრივი წამალი და ჭამა ჩვეულებრივი საკვები.
ბევრმა არ იცის როგორ გაიაროს ინსულინის ტესტები. ზოგი არღვევს სწავლისთვის მომზადების პირობებს. იმავდროულად, ანალიზის სიზუსტე და დადგენილი მკურნალობა დამოკიდებულია იმაზე, თუ როგორ უნდა სისხლი შევიტანოთ ინსულინისთვის. ასე რომ, ანალიზის ზუსტად გაკეთების მიზნით, საჭიროა ასეთი მომზადება.
- თორმეტი (!) საათამდე მასალის მიღებამდე გჭირდებათ შიმშილი.
- ანალიზის დაწყებამდე, გლუკოკორტიკოსტეროიდები, ACTH არ უნდა იქნას მიღებული. თუ შეუძლებელია ამ პრეპარატების გაუქმება, უნდა აცნობოთ ექიმს.
- ქალებს ეკრძალებათ ორალური კონტრაცეპტივების მიღება.
- სანამ სისხლს მიიღებთ, ნახევარი საათის განმავლობაში უნდა მოტყუება. ეს აუმჯობესებს შედეგების სისწორეს.
ინსულინი არის ერთერთი ცილა, რომელიც იმყოფება ადამიანის სხეულში, რომელიც პასუხისმგებელია მეტაბოლიზმსა და საჭმლის მომნელებელ პროცესებზე. ინსულინი წარმოქმნის პანკრეასის მიერ, ხოლო ამ ანალიზის ჩატარებისას შეგიძლიათ განსაზღვროთ არა მხოლოდ ამ ცილის შემცველობა სისხლში, არამედ შეაფასოთ თავად ჯირკვლის აქტივობა. ტესტის კიდევ ერთი სახელია ინსულინის წინააღმდეგობის ანალიზი.
პროცედურის დროს პაციენტი იღებს ვენურ სისხლს, საიდანაც პლაზმა შემდგომში გამოყოფილია და მასში განსაზღვრულია ინსულინის კონცენტრაცია ლაბორატორიაში. ეს კეთდება პლაზმური ინსულინის მოლეკულების მიბმა ანტისხეულების საწინააღმდეგოდ, რომლებიც შეღებულია კონკრეტული ფერმენტის საშუალებით და, შესაბამისად, კვალს ატარებენ.
იმის გამო, რომ ასეთი ანტისხეულები იწყებენ ცილასთან დაკავშირებას, ხსნარის ოპტიკური სიმკვრივე, რომლის დროსაც პლაზმური იყო განთავსებული, იწყებს ცვლილებას და რაც უფრო მეტი ანტისხეულები შედის კონტაქტში ინსულინთან, მით უფრო მაღალია სიმკვრივე.
შეუძლებელია ინსულინის დონის გაზომვა სისხლში სისხლში: ამისათვის საჭიროა სპეციალური დიაგნოსტიკური მოწყობილობა, და მხოლოდ კვალიფიციურ სპეციალისტს შეუძლია შედეგების გაშიფვრა.
ინსულინის წარმოების სიჩქარე ჯანმრთელ საშუალო ადამიანში, მრავალ ფაქტორზეა დამოკიდებული, შეიძლება მერყეობდეს 3-20 მგ / მლ დიაპაზონში. თუ ანალიზების შედეგები აჩვენებს უფრო დაბალ მნიშვნელობას, მზადდება შაქრიანი დიაბეტის დიაგნოზი.
ამ ლიმიტის ზემოთ მაჩვენებლები მიუთითებს კუჭქვეშა ჯირკვალში ნეოპლაზმებზე (კეთილთვისებიანი ან ავთვისებიანი), ხოლო პირს დამატებითი გამოკვლევა უნდა ჩაუტარდეს ონკოლოგთან. სხვა სტატიაში, ჩვენ უფრო მეტს ვსაუბრობთ ინსულინის გაზრდაზე.
ინსულინისთვის საშინაო ტესტები ჯერ კიდევ არ არსებობს, ჰორმონის შემოწმების ერთადერთი გზა არის ანონსი სისხლის გადასაცემად.
კვლევისთვის, პაციენტის პლაზმა ან შრატი გამოიყენება. იგი გროვდება სტერილური მილში, რომელიც შემდეგ გადადის იმუნოლოგიურ ლაბორატორიაში.
ჰორმონის კონცენტრაცია განისაზღვრება ფერმენტული იმუნოანტით. მისი არსი არის ინსულინის შებოჭვა პაციენტის პლაზმაში სპეციფიკურ ანტისხეულებთან ერთად, რომლებიც შეინიშნება ფერმენტთან.
რაც უფრო მეტი ინსულინის მოლეკულები აკავშირებენ ანტისხეულებს, მით უფრო შეიცვლება ხსნარის ოპტიკური სიმკვრივე რეაგენტის დამატების შემდეგ. ამრიგად, ჰორმონის კონცენტრაცია გამოითვლება.
კვლევის წინა დღეს თავი უნდა შეიკავოთ უხვი საკვებიდან, ნახშირწყლების ჭარბი მოხმარებით (ტკბილეული, ხილი, მაფინები), ალკოჰოლი. მასალის მიღებამდე ერთი საათით ადრე, თქვენ არ შეგიძლიათ მოწევა, ვარჯიში, ტკბილი სასმელების დალევა. სისხლი ანალიზისთვის მიიღება დილით, ცარიელ კუჭზე - მინიმუმ 8 საათი უნდა გასულიყო ბოლო კვების მომენტიდან. შედეგის სანდოობაზე შეიძლება გავლენა იქონიოს:
- მედიკამენტები (ჰიპოგლიკემიური, ანტიბიოტიკები),
- პლაზმის ლიპიდური გაჯერება (კვების გადატვირთვის შედეგად, წინა დღით ან შესწავლის დღეს),
- ინსულინით ხანგრძლივი მკურნალობა - ხელოვნური ჰორმონის დანერგვისთვის, პაციენტებს უვითარდებათ ანტისხეულები, რომლებიც ხელს უშლიან ნორმალურ ანალიზს.
აუცილებელია შეატყობინოთ თქვენს დამსწრე ექიმს გარკვეული ნარკოტიკების მუდმივად მიღების შესახებ, რათა მან მიუთითოს ეს ინფორმაცია ანალიზისთვის მიმართვის ფორმის შესახებ. ამ შემთხვევაში, შედეგის ინტერპრეტაცია ყველაზე საიმედო იქნება.
ანალიზის ჩასატარებლად არ არის საჭირო ბევრი მომზადება. საკმარისია საღამოს დასაძინებლად წასვლა, დილით კი გაღვიძება, არ ჭამოთ და არც დალიოთ რამე. იმისათვის, რომ შედეგი უფრო ზუსტი იყოს, მოგიწევთ თავი შეიკავოთ შემწვარი და ცხიმოვანი საკვებისგან დღეში. თუ ანალიზი სხვა დროს უნდა გაკეთდეს, რვა საათის განმავლობაში შეგიძლიათ დალიოთ მხოლოდ მცირე რაოდენობით წყალი, რომ გააკეთოთ ანალიზი ცარიელი კუჭზე.
არ არის რეკომენდებული სისხლი ვარჯიშის და ინტოქსიკაციის შემდეგ. ასევე გადადოს პროცედურა ყველა ამ ტიპის დიაგნოზის შემდეგ:
- ფლუოროგრაფია
- ულტრაბგერა
- რენტგენოგრაფია
- ფიზიოთერაპია
- რექტალური გამოკვლევა.
ჯანმრთელ სხეულში იწარმოება ინსულინის ნორმა 3-დან 20 მიკრონი Edml. ნახშირწყლების მიღება, ზრდის ჰორმონის რაოდენობას.
ამიტომ, სანამ ანალიზს აკეთებთ, არ შეიძლება ჭამა. პაციენტები, რომლებსაც ინსულინით ინექციით იღებენ, ვერ მიიღეს საბოლოო ობიექტური შედეგი, რადგან გამოკვლევის შედეგების მიხედვით ნაჩვენებია ჰორმონის მთლიანი ოდენობის მაჩვენებლები - ბუნებრივი და ინექციური.
თუ ორგანიზმში ინსულინის დოზა არ არის შეფასებული, მე დიაგნოზირებს დიაბეტი. თუ ეს ჰორმონი უფრო დიდია, ეს პანკრეასის შესაძლო ნეოპლაზმების ნიშანია.
ლანგრანების კუნძულები იზრდება, მათი უჯრედები უფრო დიდი ხდება და ისინი უფრო მეტ ჰორმონს წარმოქმნიან. .
ინსულინი იწარმოება პანკრეასის მიერ და აქვს ცილის ბუნება. თანხა დამოკიდებულია იმაზე, თუ რამდენად გლუკოზა შეიცავს ადამიანის სისხლში. ინსულინის დონე მიუთითებს სხეულის მიდრეკილებაზე დიაბეტისკენ. ნორმიდან გადახრების იდენტიფიცირება ვარაუდობს, რომ საჭიროა ზომები მიიღონ სხეულის ჯანმრთელ მდგომარეობაში შენარჩუნების მიზნით.
ახლა თქვენ იცით, რა არის ინსულინის ტესტი, როგორ გამოვიაროთ მას. ახლა მოდით ვისაუბროთ იმაზე, თუ როგორ სწორად მოვამზადოთ. ეს აუცილებელია ისე, რომ შედეგი საიმედო იყოს.
- სისხლი ცარიელი კუჭისთვის მისაცემად, საკვებისგან თავის შეკავება უნდა შეინიშნოს რვა საათის განმავლობაში. ამ დროს, თქვენ არ შეგიძლიათ საჭმელად დალიოთ სასმელები. მხოლოდ სუფთა წყლის მოხმარება შეიძლება.
- თქვენ არ შეგიძლიათ ანალიზის გაკეთება, თუ პაციენტი გაივლის მკურნალობის რაიმე კურსს, ანუ იღებს მედიკამენტებს. ფაქტია, რომ მათ შეუძლიათ გავლენა მოახდინონ შედეგებზე. ინსულინისთვის სისხლი უნდა მიიღოთ ან მკურნალობის კურსის დაწყებამდე, ან მისი დასრულებიდან მინიმუმ შვიდი დღის განმავლობაში. ასევე, პაციენტმა უნდა აცნობოს დამსწრე ექიმს, რომ ის მკურნალობას გადიოდა, ან იმის შესახებ, თუ როდის შეწყვიტა თანხების აღება. იმ შემთხვევაში, როდესაც თერაპიის კურსი გრძელია, ხოლო ინსულინისთვის ანალიზს წარმოადგენს მკურნალობის პროცესის მნიშვნელოვანი კომპონენტი, აუცილებელია ექიმთან კოორდინაცია შევიდეს მედიკამენტების მიღებაში შეფერხების მიზნით, რათა მოხდეს სისხლის სინჯების ჩატარება.
- სწავლის დაწყებამდე 24 საათით ადრე, უნდა დაიცვას გარკვეული დიეტა, კერძოდ, უარი თქვით ცხიმოვანი საკვების ჭამაზე და ალკოჰოლზე დალევაზე. ასევე, არ გჭირდებათ ფიზიკური ვარჯიშის განხორციელება.
- იმ შემთხვევაში, როდესაც, გარდა სისხლის შეწირვისა, პაციენტს უტარდება ისეთი ტიპის გამოკვლევები, როგორიცაა ულტრაბგერითი ან რენტგენოლოგია, მაშინ ჯერ უნდა გაიაროთ მასალა გასინჯვისთვის, შემდეგ კი გადადით სხვა ტიპის პროცედურებზე.
როგორც ზემოთ აღინიშნა, ადამიანის სისხლში ინსულინის დონე შეიძლება მერყეობდეს საკვების მოხმარების შესაბამისად. ამიტომ ცარიელი კუჭზე სიზუსტის მისაღწევად ხდება ინსულინის ტესტი.
ადამიანის სისხლში ამ ნივთიერების არსებობის ნორმაა 1.9-23 μმ / მლ. ეს არის ზრდასრული ადამიანისთვის. ბავშვებში ნორმა ორიდან ოცამდე მიკრონი / მლ. ორსულთათვის, არსებობს ინდიკატორები. მათთვის, ნორმი მერყეობს ექვსიდან 27 μმ / მლ.
არსებობს ანალიზის ორი მეთოდი:
- მშიერი ტესტი. ამ ტექნიკის გამოყენებით, პაციენტი სინჯავს ცარიელ კუჭზე.
რჩევა! ბოლო მომენტიდან, მინიმუმ 8 საათი უნდა გაიარონ საკვების მიღებამდე ანალიზამდე. ამიტომ, ეს ანალიზი ინიშნება დილით.
- გლუკოზის ტოლერანტობის ტესტი. წინასწარი სუბიექტი ენიჭება 75 მილი გლუკოზას დასალევად, რის შემდეგაც ორი საათის შემდეგ საჭირო იქნება სისხლის ნიმუშების აღება.
იმისათვის, რომ კვლევის შედეგი იყოს უფრო ზუსტი, ზოგიერთ შემთხვევაში მიზანშეწონილია ორივე ტესტის შერწყმა. ამ შემთხვევაში, პაციენტმა ანალიზს უნდა წარუდგინოს მასალა ორჯერ:
- დილით ცარიელ კუჭზე
- პირველი ტესტის შემდეგ, პაციენტს ეძლევა სასმელი გლუკოზის ხსნარით, და ხდება სისხლის ახალი აღებული აღნიშვნა დადგენილი დროის შემდეგ.
ასეთი კომბინირებული ტესტის ჩატარება საშუალებას გაძლევთ მიიღოთ დეტალური სურათი და უფრო ზუსტად გააკეთოთ დიაგნოზი. თუმცა, პროფილაქტიკური გამოკვლევისთვის, როგორც წესი, საკმარისია მხოლოდ "მშიერი" ტესტის ჩატარება.
როგორ მოვემზადოთ შესწავლას?
იმისათვის, რომ შედეგი არ იყოს სწორი, მნიშვნელოვანია სწორად მოემზადოს სისხლის ნიმუშების შეგროვება.
კომპეტენტური მომზადება შემდეგია:
- შემოიტანეთ სისხლი მკაცრად ცარიელ კუჭზე, თქვენ არ შეგიძლიათ ჭამა ან დალიოთ რამე სუფთა წყლის გარდა, 8 საათით ადრე, სანამ მასალის გავრცელება მოხდება,
- აუცილებელია ანალიზის გავლა მკურნალობის კურსის დაწყებამდე ან მისი დასრულებიდან მინიმუმ ერთი კვირის განმავლობაში,
რჩევა! თუ შეუძლებელია მკურნალობის კურსის შეწყვეტა, მაშინ საჭიროა ამ საკითხის განხილვა ექიმთან, რადგან ბევრმა მედიკამენტმა შეიძლება გავლენა მოახდინოს შედეგზე.
- დანიშნულ პროცედურამდე ერთი დღით ადრე უნდა შეიზღუდოთ ცხიმოვანი საკვების მოხმარება, ალკოჰოლის გამორიცხვა, ფიზიკური ფიზიკური ვარჯიშები,
- თუ გათვალისწინებულია ყოვლისმომცველი გამოკვლევა, მაშინ რეკომენდებულია სისხლის დონაციის გაკეთება ულტრაბგერითი სკანირებისთვის, რენტგენოგრაფიისთვის და ა.შ.
- სხეულის წონის მომატება ან შემცირება, საკვების მიღებისა და ფიზიკური დატვირთვების ყოველდღიური დონის შენარჩუნებისას.
- გრძნობთ დაღლილობას და სისუსტეს
- ნელი შეხორცება კანის მთლიანობის შესაძლო დარღვევით,
- ტესტი "ცარიელ კუჭზე". ამ მეთოდის გამოყენება ნიშნავს ტესტის ცარიელ კუჭზე ჩაბარებას,
- შეამოწმეთ სხეულის "ტოლერანტობა" გლუკოზის მიმართ. პაციენტი, რომელსაც გამოკვლევა სჭირდება, წინასწარ უნდა დალიოს 0,5 ჭიქა გლუკოზა, ხოლო სისხლი რამდენიმე საათის შემდეგ უნდა შეიტანოს.
ამ უკანასკნელის ტიპის დიაგნოზი ხელს უწყობს იმის გარკვევას, თუ როგორ ახდენს ადამიანი მეტაბოლიზაციას გლუკოზას. უფრო მიზანშეწონილია ამ ტესტების ჩატარება, რომ დაავადების იდენტიფიცირება ერთად მივიღოთ უკეთესი და უკეთესი შედეგი.
- როგორ მოქმედებს პანკრეასი და ფუნქციონირებს
- და ადამიანის სისხლში გლუკოზის დონე.
ჯანმრთელი ადამიანის სისხლში ინსულინი უნდა იყოს 6 მმოლ / ლ-მდე. მაგრამ თუ თქვენ შეამოწმებთ ანალიზს და მისი მაჩვენებელი იქნება დიაპაზონში 6-დან 11 მმოლ / ლ-მდე - ეს ნიშნავს ერთი რამ, რომ გლუკოზის ტოლერანტობა მცირდება, ანუ ის არ არის მთლიანად დამუშავებული ინსულინის გამოყენებით. ასეთი ანალიზებით, თუ დროულად არ მიიღება ზომები, ყველა მიზეზი არსებობს დიაბეტის სწრაფი განვითარების მიზეზი.
თუ განმეორებით ტესტებში გლუკოზის კონცენტრაცია 11 მმოლზე მეტია, ნათქვამია, რომ ეს არის დიაბეტის დაავადება.
იმისათვის, რომ ტესტის ჩატარება სწორი იყოს, აუცილებელია, ყველა წესისამებრ, სისხლის ინსულინისთვის ტესტის მომზადება.
- სისხლი უნდა შეიტანოს ცარიელ კუჭზე, და არ შეგიძლიათ ჭამა ან დალიოთ რამე ტესტის ჩატარებამდე, არ ითვალოთ წყალი საჭირო კომპონენტის მიღებამდე 6-7 საათით ადრე,
- ანალიზები უნდა ჩატარდეს მკურნალობის კურსის დაწყებამდე, ან მისი დასრულების შემდეგ, 10 დღის შემდეგ,
- მნიშვნელოვანია ცხიმოვანი საკვების მოხმარების შეზღუდვა აუცილებელი პროცედურების დანიშვნამდე და ალკოჰოლის მოხმარების გამორიცხვით, აგრეთვე ფიზიკური ფიზიკური ვარჯიშებით
- თუ გამოკვლევა ჩატარდა, ჯერ უნდა გააკეთოთ საჭირო გამოკვლევა, მაგ: ულტრაბგერითი სკანირება, რენტგენი, და მხოლოდ ამის შემდეგ ჩაიტარეთ ინსულინის ტესტი სისხლში.
იმისათვის, რომ სისხლის ტესტი სწორი გახდეს, ყოველგვარი დამახინჯების გარეშე, თქვენ უნდა დაიცვას ინსტრუქცია, თუ როგორ სწორად გაიაროს ინსულინი:
- ინსულინის ტესტები უნდა გაიაროთ ცარიელ კუჭზე, დილით ადრე.
- ინსულინის მიღებამდე ერთი დღით ადრე გამოირიცხება ნებისმიერი ფიზიკური დატვირთვა.
- სისხლში კვლევის მიღებამდე 12 საათით ადრე არ უნდა ჭამოთ საკვები, რომელსაც შეიცავს დიდი რაოდენობით შაქარი, ნახშირწყლები - დაიცავით დიეტა. პროცედურამდე 8 საათით ადრე, არ მიირთვათ საკვები, ჩაი საერთოდ. პროცედურის დაწყებამდე ნებადართულია მინერალური წყალი.
- 2 დღის განმავლობაში, თუ როგორ უნდა წახვიდეთ სისხლის გადასაცემად, უნდა დაიცვან მჭლე დიეტა (გამორიცხეთ ცხიმოვანი საკვები).
- ტესტის წინა დღეს თავი შეიკავოთ ალკოჰოლური სასმელებისგან.
- პროცედურამდე დარჩენილი 2 - 3 საათით ადრე არ მოწევა.
- კვლევის შედეგები სქესის ჰორმონალური ცვლილებებისგან თითქმის დამოუკიდებელია, ამიტომ გოგონებს სისხლში ტესტირება შეუძლიათ მენსტრუაციის დროსაც კი.
წარმოების მოცულობისა და პანკრეასის ფუნქციის შესამოწმებლად, ვენური სისხლის სინჯი უნდა ჩატარდეს ცარიელ კუჭზე. ამ ანალიზამდე რამდენიმე დღით ადრე, მიზანშეწონილია გამოვიყენოთ ნარკოტიკების გამოყენება, რომლებიც სისხლში შაქრის გაზრდას (გლუკოკორტიკოსტეროიდებს, კონტრაცეპტივებს, კარდიო-ბეტა ბლოკატორებს) იყენებენ.
უფრო ზუსტი მონაცემები გლუკოზის ნორმალური ათვისებისა და ჯირკვლის უჯრედების მდგომარეობის შესახებ, შეგიძლიათ მიიღოთ ინსულინის ტესტები დატვირთვით. სისხლი ორჯერ მიიღება, პირველად სისხლში ჰორმონის ინსულინის დონის განსაზღვრა ხდება ცარიელ კუჭზე. შემდეგ ტკბილი ხსნარის მიღებიდან 2 საათის შემდეგ (გლუკოზის ტესტი).
დიაბეტის და ჰორმონალური უკმარისობის შედეგად გამოწვეული კიდევ ერთი დაავადების დიაგნოზის დასადგენად, აუცილებელია გავითვალისწინოთ ინსულინის რაოდენობა სხვა ტესტების ფონზე (განსაკუთრებით გლუკოზა). ზოგიერთი გაშიფვრა:
- ტიპი 1 დიაბეტი განსაზღვრავს ინსულინის მაღალ შაქარს (ტესტის დატვირთვის შემდეგაც).
- ტიპი 2 დიაბეტი დიაგნოზირებულია, როდესაც მაღალი ინსულინი არის სისხლში შაქრიანი. (ან სიმსუქნის საწყისი ხარისხი).
- პანკრეასის სიმსივნე - მაღალი ინსულინი, შაქრის დაბალი დონე (თითქმის 2-ჯერ დაბალია, ვიდრე ნორმალური).
- პანკრეასის წარმოების დონე პირდაპირ დამოკიდებულია ფარისებრი ჯირკვლის მოქმედებაზე და გამოჩნდება გადახრები.
ინსულინის წინააღმდეგობის ინდექსი გვიჩვენებს, რამდენად მგრძნობიარეა უჯრედები ჰორმონის მიმართ სტიმულირების ან მისი დანერგვის შემდეგ, ხელოვნური გზით. იდეალურ შემთხვევაში, ტკბილი სიროფის შემდეგ, მისი კონცენტრაცია უნდა შემცირდეს, გლუკოზის შეწოვის შემდეგ.
მეორე მეთოდი, გლუკოზა-დატვირთვის ანალიზით, მოიცავს წინა მეთოდის მსგავსი მომზადებას. გამოკვლევის დროს პაციენტს სჭირდება 75 მილილიტრი გლუკოზის ხსნარის დალევა. 50 მლ მითითებულია მცირეწლოვან ბავშვებზე. შემდეგ ისინი ელოდებიან 2 საათს. ანალიზისთვის სისხლის სინჯის აღება ხორციელდება ინსულინის გამოყოფის შემდეგ.
ინსულინის ყველაზე ზუსტი ტესტი ორმაგია, რომელიც შედგება ცარიელი კუჭზე ჩატარებული სისხლის ტესტიდან და საკვების დატვირთვის შემდეგ.
ინსულინის დონის გაზომვისას მნიშვნელოვანია სიმშვიდის შენარჩუნება. ანალიზის შედეგს შეუძლია ფიზიკური აქტივობის დამახინჯება და ფსიქო-ემოციური overstrain.
ყველაზე ზუსტი ინფორმაციის მიღება შესაძლებელია, თუ სისხლში ინსულინის დონის ორმაგ ანალიზს ჩაატარებთ. პირველი ტესტი კეთდება დილით ცარიელ კუჭზე. შემდეგ პროცედურა მეორდება, მაგრამ გლუკოზის ხსნარის მიღებიდან 2 საათის შემდეგ. კომბინირებული კვლევის მეთოდი უზრუნველყოფს პანკრეასის ფუნქციონირების სრულ სურათს.
მითითებები კვლევისთვის
ინსულინის კონცენტრაციის განსაზღვრა არის ინფორმაციული ტესტი ამ ჰორმონის სინთეზირებული სიმსივნის (ინსულინომების) სიმსივნის დიაგნოზისთვის. ასეთ შემთხვევებში, ინსულინის შემცველობა ანალიზდება სისხლში გლუკოზის გაზომვასთან ერთად, ჩვეულებრივ, მათი თანაფარდობა არ აღემატება 30-ს. ამ ინდიკატორის გადაჭარბებაზე მიუთითებს ჰორმონის არაადეკვატური მაღალი კონცენტრაცია, მისი დამატებითი წარმოება სიმსივნური უჯრედების მიერ.
შაქრიანი დიაბეტის დროს ლაქტური აციდოზის ძირითადი სიმპტომები და მიზეზები
ლაქტური აციდოზი დიაბეტის ერთ-ერთი იშვიათი გართულებაა, რომელიც შეიძლება მოხდეს ორგანიზმში ლაქტური მჟავას ჭარბი რაოდენობით. მდგომარეობა ძალიან საშიშია და სწრაფად ვითარდება. სამედიცინო დახმარება, რომელიც დროულად არ მიეწოდება, იწვევს ლაქტური აციდოზის კომა და სიკვდილს. დიაბეტის დროს ისეთი მდგომარეობისთვის, როგორიცაა ლაქტური აციდოზი, დროული დახმარების გაწევა, უბრალოდ აუცილებელია სიმპტომების ცოდნა.
ლაქტური აციდოზის სიმპტომები
ეს გართულება რამდენიმე საათში ვითარდება. ძირითადი სიმპტომებია:
- არტერიული წნევის ვარდნა
- სისუსტე
- გულ-სისხლძარღვთა უკმარისობა
- ფილტვის ჰიპერვენტილაციის სიმპტომები,
- კიდურების სიმძიმე
- გულისრევა და ღებინება
- გულის რითმის დარღვევა,
- სწრაფი სუნთქვა
- შოკი
- ტკივილი მუცლის არეში და მუცლის უკან.
ეს სიმპტომები მსგავსია სისხლში შაქრის მნიშვნელოვანი მატებისა. კეტოაციდოზის მდგომარეობა ასევე ექვემდებარება ასეთ სიმპტომებს.
მათ შორის მთავარი განსხვავებაა ტკივილის არსებობა კუნთებში, როგორც ფიზიკური ვარჯიშის შემდეგ. კეტოაციდოზთან ერთად ტკივილი არ არის.
თუ დიაბეტით დაავადებული ადამიანი უჩივის კუნთების ტკივილს, ღირს სისხლში შაქრის დონის გაზომვა და პირის მდგომარეობის დაკვირვება. კეთილდღეობის მკვეთრი გაუარესება, ამ სიმპტომების არსებობა მიუთითებს ლაქტურ აციდოზზე. საჭიროა სასწრაფოს გამოძახება. შეუძლებელია საკუთარ თავს პირველი დახმარების გაწევა.
ლაქტაციდემიის მიზეზები
ლაქტური აციდოზი შეიძლება განვითარდეს შაქრის შემამცირებელი ზოგიერთი წამლის მიღების დროს. ასეთი პრეპარატების შემადგენლობაში ხშირად შედის ნივთიერება ბიგანუანიდი. ეს ინგრედიენტი ხელს უშლის ღვიძლს ჭარბი ლაქტატის განადგურებაში. ადამიანის ორგანიზმში ლაქტატის ჭარბი რაოდენობით მიღებით შესაძლებელია რძის კომა განვითარება.
ლაქტური მჟავის დაგროვება სხეულის ქსოვილებში ხდება ქსოვილების ჟანგბადის შიმშილის გამო, რაც, თავის მხრივ, იწვევს სისხლში pH- ის დონის დაქვეითებას.
დაავადებები, რომლებიც ხასიათდება ჰიპოქსიით, შეიძლება გამოიწვიოს ლაქტაციდემის პროვოცირება. ეს არის გულ-სისხლძარღვთა სისტემის დაავადებები. დიაბეტთან ერთად, ლაქტური აციდოზის განვითარების რისკი იზრდება.
რძის კომა განვითარების ერთ-ერთი მიზეზი შეიძლება იყოს მეტაბოლური უკმარისობა. ლაქტაციდური კომა პრაქტიკულად არ ვითარდება დიაბეტით დაავადებულ ბავშვებში.
მკურნალობის მეთოდები
შაქრიანი დიაბეტის დროს ლაქტური აციდოზის მკურნალობა ტარდება ინტენსიურ თერაპიაში და მოიცავს ასეთ ზომებს:
- ნატრიუმის ბიკარბონატის ინტრავენური შეყვანა,
- მეთილის ლურჯის შეყვანა კომაში,
- პრეპარატის ტრიზამინის გამოყენება - აღმოფხვრის ჰიპერლაქტაციციდემიას,
- ჰემოდიალიზი სისხლში pH- ის დაქვეითებით, ლაქტური აციდოზის პრევენცია
ლაქტური აციდოზის პროფილაქტიკის მთავარი ღონისძიება დიაბეტისთვის ადეკვატური და ფრთხილად მკურნალობაა. ექიმთან დროული მივლინება, წამლების შეცვლა უფრო ეფექტური გზით, სისხლში შაქრის დონის რეგულარული გაზომვა არის ძირითადი პუნქტები. ზოგადი პროფილაქტიკური ზომები დიაბეტისთვის ხელს შეუწყობს მათი ჯანმრთელობის შენარჩუნებას.
დიეტა უნდა იყოს მდიდარი ბოსტნეულით, რძემჟავას პროდუქტებით, ხილით, რომელსაც აქვს დაბალი შაქარი. არ არის რეკომენდებული გამოყენებისთვის:
- მარცვლეული
- საცხობი პროდუქტები
- ტკბილი ხილი.
გამორიცხეთ ალკოჰოლი, შაქარი, ძეხვი, ხილის წვენები შაქარზე. ახლად გაჟღენთილი წვენები ნებადართულია მცირე რაოდენობით. მნიშვნელოვანი ადგილი უკავია კერძების გრაფიკს. ეს უნდა იყოს ნათელი ერთდროულად ყოველდღე, ინსულინის ინექციის მსგავსად.
- ტაბლეტების მიღება უნდა მოხდეს ყოველდღე ერთსა და იმავე დროს. აკრძალულია წამლების თვითგაცვლა ან გაყვანა. ასეთი ცვლილებები შესაძლებელია მხოლოდ ექიმმა.
- ინსულინის დაყენება სხვადასხვა ადგილას ისე, რომ ინექცია იმავე ადგილას ხშირად არ განმეორდება. დააკვირდით იმ ტერიტორიის სისუფთავეს, სადაც პრეპარატი ინიშნება.
სპეციალური მითითებები
- ჩაიტარეთ დიაბეტის ბარათი.
- შეეცადეთ არ დაავადდეთ ვირუსული დაავადებებით. გართულებებმა შეიძლება გამოიწვიოს კომა.
- ჰიპოგლიკემიის შემთხვევაში ყოველთვის დაალაგეთ კანფეტის ნაჭერი ან რამდენიმე შაქრის კუბი.
- რეგულარულად ეწვიეთ ექიმს და ჩაიტარეთ აუცილებელი ტესტები.
- ყურადღება მიაქციეთ საგანგაშო სიმპტომებს და მალევე მიმართეთ სამედიცინო დახმარებას.
ამ წესების დაცვით, შეგიძლიათ მრავალი წლის განმავლობაში ნორმალური, სრული ცხოვრება იცხოვროთ.
ყველაზე მნიშვნელოვანია ინსულინისა და მისი ტიპების შესახებ
ინსულინი არის უნიკალური პრეპარატი, რომელიც ცხოვრებას უადვილებს დიაბეტით დაავადებულთათვის, მაგალითად, დიაბეტური ფეხით. თუმცა, ეს კომპონენტი არა მხოლოდ სამედიცინო პრეპარატია, არამედ ჰორმონიც, რომელიც წარმოიქმნება პანკრეასის დახმარებით. რა არის ინსულინის ტიპები და რა განსხვავებაა მათ შორის?
სახსრების სამკურნალოდ, ჩვენმა მკითხველებმა წარმატებით გამოიყენეს DiabeNot. ამ პროდუქტის პოპულარობის დანახვისას, ჩვენ გადავწყვიტეთ, რომ შემოგთავაზოთ იგი თქვენს ყურადღებას.
ინსულინის კატეგორიები
კლასიფიკაცია, რომელიც შესაბამისია ნივთიერებისთვის, საკმაოდ მარტივია. მათ შორის, ისინი იყოფა ნარკოტიკებში მათი ექსპოზიციის დაწყების სიჩქარისა და ეფექტის ხანგრძლივობის, აგრეთვე წარმოშობის მიხედვით. გარდა ამისა, ზოგიერთ შემთხვევაში, ინსულინი ინიშნება ტაბლეტებში, რომელიც ასევე უნდა იქნას მიღებული დიაბეტით, განგრენისგან გადარჩენის მიზნით. ინსულინის მოქმედება ამ შემთხვევაში უცვლელია.
კლასიკური კომპონენტი წარმოდგენილია ხუთი ჯიშით:
- სწრაფი ექსპოზიცია (მარტივი), რომელიც ასევე ცნობილია, როგორც ულტრასპორტის ინსულინი,
- ინსულინის მოკლე მოქმედება
- ექსპოზიციის საშუალო ხანგრძლივობა, რაც ხელს უწყობს ფეხების შეშუპებას,
- ინსულინის გახანგრძლივება ან გახანგრძლივება,
- კომბინირებული (ან წინასწარ შერეული).
ამრიგად, ინსულინის მოქმედების მექანიზმი შეიძლება ძალიან განსხვავებული იყოს თავად ნივთიერების ხანგრძლივობისა და სახეობის მიხედვით. რომელი მათგანი უკეთესი და გამოსადეგი იქნება დიაბეტით დაავადებულებისთვის, რომლებიც სპეციალისტთან ერთად უნდა განისაზღვროს, ის არის ის, ვინც იცის ყველა ნიუანსი, კერძოდ, მუწუკის შესახებ. ეს დამოკიდებულია დაავადების მიმდინარეობის მახასიათებლებზე, მის სიმძიმეზე და ასევე შეიძლება მოხდეს გვერდითი მოვლენები, რომლებიც სხვადასხვა ფაქტორების პროვოცირებას ახდენს. შემდეგი, ჩვენ ვისაუბრებთ თითოეული ტიპის კომპონენტის შესახებ ცალკე.
Ultrashort- ის შესახებ
ულტრაშორტის ინსულინი, ზოგიერთ შემთხვევაში ის ასევე საინჟინრო ტიპია, მისი მოქმედების მოქმედებას ადამიანის სხეულში მიღებისთანავე იწყებს, რაც აუცილებელია ენცეფალოპათიისთვის. თუმცა, ის აღწევს პიკს, ყველაზე ხშირად, საათნახევრის შემდეგ და მოქმედებს ჯამში სამიდან ოთხ საათამდე.
ასეთი ულტრასორტული ინსულინი ინიშნება ექსკლუზიურად ჭამის წინ ან მის შემდეგ, იქნება ეს საუზმე, ლანჩი ან ვახშამი.წარმოდგენილი ნივთიერებების ტიპებს მიეკუთვნება ისეთი მედიკამენტები, როგორებიცაა ინსულინი აპიდრა, ნოვო – რაპიდი, ინსულინ ჰუმალოგი - ყველა მათგანი გენმოდიფიცირებულია. ეს სახელები უდავოდ ცნობილია ყველა დიაბეტისთვის. მათი მიღების გვერდითი მოვლენები დაუყოვნებლივ გამოჩნდება ან საერთოდ არ გვხვდება. ამრიგად, რომელი მათგანი იქნება უკეთესი, რომ ინდივიდუალურად გადაწყდეს გადაწყვეტილება. ინსულინის მოქმედება პირდაპირ დამოკიდებულია მისი გამოყენების ნებადართულობაზე და ხანგრძლივ გამოყენებაზე.
მოკლედ
მოკლე ინსულინი მოქმედებას იწყებს არანაკლებ 20 და არა უმეტეს 30 წუთის შემდეგ.
მაქსიმალური შესაძლო ეფექტი ხორციელდება პრეპარატის მიღებიდან ორიდან სამ საათში, ხოლო ექსპოზიციის მთლიანი ხანგრძლივობაა ხუთიდან ექვს საათამდე.
ხანმოკლე მოქმედებით ინსულინი უნდა დაინიშნოს ჭამის წინ, ის ყველაზე სწორად გაუძლებს პაუზას ინექციასა და საკვების მიღებას შორის 10-დან 15 წუთამდე. ამგვარი კომპონენტების მიღების პროცესში სასურველია ჩაატაროთ "საჭმლის საჭმელი". ამის ოპტიმალური დროა ინექციიდან ორი ან სამი საათის შემდეგ. აუცილებელია, რომ კვება დრო ემთხვეოდეს პროდუქტზე ექსპოზიციის მოსალოდნელ პიკს. გენმოდიფიცირებული და შეცვლილი მოკლე ინსულინები, რომელთა გვერდითი ეფექტები გახანგრძლივებული გამოყენებისთვის უმნიშვნელოა:
- "Insulan Actrapid",
- "ჰუმულინი რეგულარული" და მრავალი სხვა.
რომელი მათგანი უკეთეს გავლენას მოახდენს დიაბეტის დროს ორგანიზმზე, ასევე ინდივიდუალურად განისაზღვრება, ისევე როგორც ინსულინის მოქმედება.
ხანგრძლივობის საშუალო საშუალო ხანგრძლივობა
ექსპოზიციის საშუალო ხანგრძლივობის მქონე ნივთიერებების კატეგორიაში შედის ის ინსულინები, რომლებიც ხასიათდება საკუთარი ექსპოზიციის დრო 12-დან 16 საათამდე.
ასეთ პრეპარატებს დასჭირდებათ არაუმეტეს ორიდან სამ ინექცია ერთ დღეში. ყველაზე ხშირად ისინი კეთდება 8-დან 12 საათის ხანგრძლივობით, რადგან ისინი დახმარებას იწყებენ ორი ან სამი საათის შემდეგ. ინსულინის ეს მოქმედება აიხსნება სხეულზე უფრო მასიური ეფექტით. ის ასევე არა მხოლოდ საინჟინრო ტიპია, არამედ გენეტიკურად ინჟინერია.
მაქსიმალური შესაძლო ექსპოზიცია იწყება გამოჩნდება ექვსი ან რვა საათის შემდეგ. ასეთ კომპონენტებს მოიცავს Protafan, Insulan Humulin NPH, Humodar br და მრავალი სხვა. რომელი მათგანი უკეთესი იქნება, უნდა გადაწყვიტოს სპეციალისტი, დამოკიდებულია სამედიცინო ისტორიიდან. გვერდითი მოვლენები ძალზე იშვიათია ხანგრძლივი გამოყენების შემდეგ.
ალტერნატიული დაყოფის შესახებ
უნდა აღინიშნოს, რომ ასეთი კომპონენტი ასევე ხასიათდება ალტერნატიული დაყოფით. ასეთი კლასიფიკაცია ხორციელდება წარმოშობით და ეს შეიძლება იყოს გენეტიკური ან ინჟინერიული ტიპის.
ასევე მათ შორისაა გახანგრძლივებული ექსპოზიციის ჰორმონი.
პირველი მათგანი არის ნივთიერება, რომელიც ცნობილია პირუტყვის სახით, რომელიც მიიღება პირუტყვის პანკრეასისგან. ეს ძალიან განსხვავდება ადამიანის წარმოშობის კომპონენტისგან, მასში ალერგიული რეაქციები ხშირად ხდება. ასეთი მედიკამენტები მოიცავს: "Insulrap GPP", "Ultralent." ის ასევე ხელმისაწვდომია როგორც ინსულინის ტაბლეტებში.
შემდეგი, აუცილებელია აღინიშნოს ღორის კომპონენტი, რაც შეიძლება გახანგრძლივებული მოქმედება იყოს. იგი ადამიანის ინსულინისგან გამოირჩევა ამინომჟავების მხოლოდ ერთი ჯგუფის მიერ, რომელსაც ასევე შეუძლია ალერგიული რეაქციების პროვოცირება.
ადამიანის ნივთიერების კიდევ ერთი ანალოგი არის გენეტიკური და ინჟინერიული. ეს კომპონენტები სხვადასხვა გზით არის მოპოვებული:
- პირველი განსახიერებაში, ადამიანის წარმოშობის კომპონენტი სინთეზირებულია Escherichia coli გამოყენებით,
- მეორეში - იგი მიიღება ღორისგან ამინომჟავების შეცვლით. რომელი მათგანი უკეთესად არის განსაზღვრული ჩარევის რამდენიმე სესიის შემდეგ.
შემდეგი სახელები უნდა მიეკუთვნებოდეს ადამიანის მსგავს ნივთიერებას: „აქტრაპიდი“, „ნოვოორპიდი“, „ლანტუსი“ და მრავალი სხვა.
ბოლო ჯგუფში შედის ადამიანის კომპონენტის უახლესი ანალოგები და გენეტიკურად მიღებული, ისევე როგორც საინჟინრო ინსულინი. ექსპერტები მიიჩნევენ, რომ ისინი ყველაზე შესაფერისია დიაბეტისთვის, რადგან გამოვლენილია გვერდითი მოვლენები, ისევე როგორც ალერგიული რეაქციები. ეს მიიღწევა ცილის ნაკლებობის გამო. ასეთი კლასიფიკაცია შესაძლებელს გახდის უკეთესად გაიგოს, რომელი ტიპის ნივთიერება იქნება ყველაზე ეფექტური დიაბეტისთვის.
ანტაგონისტის შესახებ
მოგეხსენებათ, ეს ამცირებს სისხლში გლუკოზის შეფარდებას, ხოლო ნივთიერება, როგორიცაა გლუკაგონი, ზრდის მას. აქედან გამომდინარეობს, რომ გლუკაგონი უნდა იქნას აღიარებული, როგორც ჰორმონის ინსულინის ანტაგონისტი.
ამრიგად, მათში შედის ჰორმონი ადრენალინი და სხვა კატექოლამინები, კორტიკოლი და კორტიკოსტეროიდები, სომატოტრაფინი, სქესის ჰორმონები, ტიზროდის ჰორმონები (თიროქსინი, ტრიიოდოთირანინი).
ინსულინის კომპონენტის თითოეული მსგავსი ანტაგონისტი ზრდის სისხლში გლუკოზის შეფარდებას, ანუ ის ინსულინის საწინააღმდეგოდ მოქმედებს. ისინი შეიძლება უფრო მეტი იყოს, ვიდრე გახანგრძლივებული ზემოქმედება, გარდა ამისა, ვითარდება ასეთი ნივთიერების ანტინჰორმონალური ანალოგები, მაგალითად, სინამბლოვანი. უნდა აღინიშნოს, რომ მათი ეფექტის მექანიზმი შესწავლილ იქნა გაცილებით ნაკლებად საფუძვლიანად.
იმუნური აქტიური ინსულინი, რომელიც დიაბეტის ერთ – ერთი უახლესი საშუალებაა, ასევე ამ კატეგორიაში შედის.
ამრიგად, დღეს კომპონენტის საკმაოდ ბევრი სახეობაა. ზოგი მათგანი დიდხანს გრძელდება, ზოგი კი არა. მათი გამოყენების დასაშვებობა უნდა განისაზღვროს ექსკლუზიურად ინდივიდუალურად სპეციალისტის დახმარებით.