პიოგლიტაზონი ტიპი 2 დიაბეტის მკურნალობისას
- საკვანძო სიტყვები: დიაბეტი, ჰიპერგლიკემია, ლანგრანების კუნძულები, ჰეპატოტოქსიურობა, ტროგლიტაზონი, როზიგლიტაზონი, პიოგლიტაზონი, ბაეტა
ტიპი 2 დიაბეტის პათოგენეზის მთავარი მექანიზმია ინსულინის წინააღმდეგობა (IR), რომელიც იწვევს არა მხოლოდ ჰიპერგლიკემიას, არამედ პროვოცირებს ისეთ რისკ-ფაქტორებს, გულ-სისხლძარღვთა დაავადებების განვითარებისათვის, როგორიცაა არტერიული ჰიპერტენზია და დისლიპიდემია. ამ თვალსაზრისით, შექმნა და გამოყენება პაციენტებში სამკურნალო საშუალებებით, რომლებიც უშუალოდ იმოქმედებენ IR- ს, პერსპექტიული მიმართულებაა ამ სერიოზული დაავადების მკურნალობაში.
1996 წლიდან, მე -2 ტიპის დიაბეტის მქონე პაციენტებში მკურნალობის დროს, გამოყენებულია წამლების ახალი კლასი, მათი მოქმედების მექანიზმთან ერთად, თიაზიდოლინდიონების ჯგუფში (TZD) ან ინსულინის სენსიტიზატორების (სიგლიტაზონი, როზიგლიტაზონი, დარგლიტაზონი, ტროგლიტაზონი, პიოგლიტაზონი, ანგლიტაზონი) ჯგუფში, რომელთა ძირითადი მოქმედებაა მგრძნობელობის გაზრდაზე. ქსოვილები ინსულინამდე. გასული საუკუნის 80-90-იანი წლების უამრავი გამოცემის მიუხედავად, რომლებიც ეძღვნებოდა ამ ნაერთების უსაფრთხოებისა და ეფექტურობის პრეკლინიკურ შესწავლას, ამ ჯგუფიდან მხოლოდ სამი პრეპარატი შემდგომი იქნა შემოტანილი კლინიკურ პრაქტიკაში - ტროგლიტაზონი, როზიგლიტაზონი და პიგოგლიტაზონი. სამწუხაროდ, შემდგომში ტროგლიტაზონი აიკრძალა გამოყენებული გახანგრძლივებული გამოყენების დროს გამოვლენილი ჰეპატოტოქსიკურობის გამო.
ამჟამად TZD ჯგუფისგან გამოიყენება ორი პრეპარატი: პიოგლიტაზონი და როზიგლიტაზონი.
თიაზოლიდინიონიტების მოქმედების მექანიზმი
ტიპი 2 დიაბეტის დროს TZD– ის ძირითადი თერაპიული ეფექტი არის ინსულინის წინააღმდეგობის შემცირება ინსულინისადმი პერიფერიული ქსოვილების მგრძნობელობის გაზრდით.
ინსულინის წინააღმდეგობა (IR) ჩნდება ტიპი 2 დიაბეტის კლინიკურ გამოვლინებამდე დიდი ხნით ადრე. ცხიმის უჯრედების დაქვეითებული მგრძნობელობა ინსულინის ანტილიპოლიტური ეფექტის მიმართ, იწვევს სისხლში პლაზმაში თავისუფალი ცხიმოვანი მჟავების (FFA) შემცველობის ქრონიკულ ზრდას. FFAs, თავის მხრივ, ზრდის ინსულინის რეზისტენტობას ღვიძლისა და კუნთების ქსოვილის დონეზე, რაც იწვევს გლუკონეოგენეზის მომატებას და ამ ქსოვილების მიერ გლუკოზის მოხმარების დაქვეითებას. ასეთ პირობებში ცხიმის უჯრედები წარმოქმნიან ციტოკინების ჭარბი რაოდენობით (სიმსივნის ნეკროზის ფაქტორი a - TNF-a), ინტერლეუკინი (IL-6 და რეზისტინი), რაც ამძაფრებს ინსულინის წინააღმდეგობას და ასტიმულირებს ათეროსგენეზს. კიდევ ერთი ციტოკინის ცხიმის უჯრედების - ადიპონექტინის მიერ წარმოება, რომელიც ზრდის ქსოვილების მგრძნობელობას ინსულინის მიმართ, მცირდება.
თიაზოლიდინიონიონები არიან ბირთვული რეცეპტორების მაღალი დამოკიდებულების აგონისტები, რომლებიც გააქტიურებულია პეროქსიზმური პროლიფერატორის მიერ - PPARg (პეროქსიზომიური პროლიფერატორებით გააქტიურებული რეცეპტორი), რომლებიც მიეკუთვნებიან ტრანსკრიპციის ფაქტორების ოჯახს, რომლებიც აკონტროლებენ იმ გენების გამომეტყველებას, რომლებიც არეგულირებენ ნახშირწყლებსა და ლიპიდურ მეტაბოლიზმს ცხიმოვან და კუნთოვან ქსოვილებში. ცნობილია PPAR– ის რამდენიმე იზოფორმი: PPARa, PPARg (ქვეტიპები 1, 2) და PPARb / PPARd. PPARa, PPARg და PPARd, რომლებიც მნიშვნელოვან როლს ასრულებენ adipogenesis და IR– ის რეგულირებაში. PPARγ გენი მრავალ ძუძუმწოვრებში, მათ შორის ადამიანებშიც, მდებარეობს მე -3 ქრომოსომაზე (ლოკუსი 3p25). PPARg რეცეპტორი უპირატესად გამოიხატება ცხიმის უჯრედებსა და მონოციტებში, ჩონჩხის კუნთში, ღვიძლში და თირკმელებში. PPARg– ის ყველაზე მნიშვნელოვანი როლი არის ცხიმოვანი ქსოვილის უჯრედების დიფერენცირება. PPARg აგონისტები (TZD) უზრუნველყოფენ ინსულინისადმი უფრო მგრძნობიარე მცირე ადიპოციტების წარმოქმნას, რომლებიც აქტიურად შთანთქავენ FFA და არეგულირებენ ცხიმების უპირატესობას, კანქვეშა და არა ვისცერალურ ცხიმოვან ქსოვილში (3). გარდა ამისა, PPARg– ს გააქტიურება იწვევს გლუკოზის გადამტანების (GLUT-1 და GLUT-4) უჯრედულ მემბრანამდე გამონაბოლქვის ზრდას და ტრანსკულაციას, რაც საშუალებას იძლევა გლუკოზის გადატანა ღვიძლისა და კუნთების უჯრედებში და ამით შეამციროს გლიკემია. PPARg აგონისტების გავლენის ქვეშ, TNF-a- ის წარმოება მცირდება და ადიპონექტინის გამოხატულება იზრდება, რაც ასევე ზრდის პერიფერიული ქსოვილების მგრძნობელობას ინსულინის მიმართ (4).
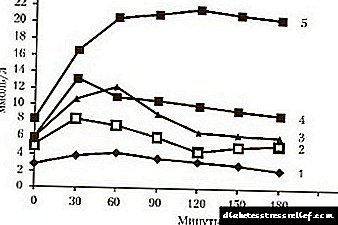
ამრიგად, თიაზოლიდინინიონი უპირატესად აუმჯობესებს ქსოვილის მგრძნობელობას ინსულინის მიმართ, რაც გამოიხატება ღვიძლში გლუკოგენოგენეზის დაქვეითებით, ცხიმოვან ქსოვილში ლიპოლიზის ინჰიბირებით, სისხლში FFA- ს კონცენტრაციის დაქვეითებით და კუნთებში გლუკოზის ათვისების გაუმჯობესებით (სურათი 1).
თიაზოლდინინოზი პირდაპირ არ ასტიმულირებს ინსულინის სეკრეციას. ამასთან, სისხლში გლიკემიისა და FFA– ის დაქვეითება პაციენტებში, რომლებიც იღებენ TZD– ს, ამცირებს გლუკოზას და ლიპოტოქსიურ მოქმედებებს B– უჯრედებსა და პერიფერიულ ქსოვილებზე და, დროთა განმავლობაში, იწვევს b – უჯრედების მიერ ინსულინის სეკრეციის გაუმჯობესებას (5). Miyazaki Y.- ს (2002) და Wallace T.M.- ს კვლევები. (2004) დადასტურდა TZD– ის პირდაპირი დადებითი მოქმედება ბ – უჯრედების ფუნქციონალურ აქტივობაზე, აპოპტოზის დაქვეითების ფორმით და მათი პროლიფერაციის ზრდაზე (6, 7). დიანის კვლევაში A.R. (2004 წ.) ნაჩვენებია, რომ პიოგლიტაზონის დანიშვნამ ლაბორატორიულ ცხოველებზე ტიპის 2 დიაბეტით დაავადებულთათვის, ხელი შეუწყო ლანგრანსის კუნძულების სტრუქტურის შენარჩუნებას (8).
პიგოგლიტაზონის გავლენის ქვეშ ინსულინის წინააღმდეგობის შემცირება დამაჯერებლად დადასტურდა კლინიკურ კვლევაში, NOMA ჰომეოსტაზის მოდელის შეფასებით (9). Kawamori R.- მა (1998) აჩვენა პერიფერული ქსოვილის გლუკოზის შეყვანის გაუმჯობესება პიოგლიტაზონის თორმეტ კვირიანი დოზით 30 მგ დღეში. შედარებით პლაცებოზე (1.0 მგ / კგ × წთ. წინააღმდეგ 0.4 მგ / კგ × წთ, გვ = 0.003) (10). ბენეტ ს.მ.-ს გამოკვლევა. et al. (2004 წ.) აჩვენა, რომ როდესაც TZD (როზიგლიტაზონი) 12 კვირის განმავლობაში გამოიყენებოდა გლუკოზის შემწყნარებლობის მქონე პირებში, ინსულინის მგრძნობელობის ინდექსი გაიზარდა 24.3% -ით, ხოლო პირიქით, პლაცებოზე, ის შემცირდა 18-ით. 3% (11). TRIPOD– ის პლაცებოზე კონტროლირებად კვლევაში გამოიკვლია ტროგლიტაზონის მოქმედება გესტაციური დიაბეტის ისტორიის მქონე ლათინური ამერიკის ქალებში ტიპი 2 დიაბეტის რისკზე (12). სამუშაოს შედეგებმა დაადასტურა ის ფაქტი, რომ მომავალში ამ კატეგორიის პაციენტებში ტიპის 2 დიაბეტის განვითარების შედარებით რისკი მცირდება 55% -ით. უნდა აღინიშნოს, რომ წელიწადში 2 ტიპის დიაბეტის შემთხვევა ტროგლიტაზონის საწინააღმდეგოდ 5.4% იყო, პლაცებოს წინააღმდეგ 12.1% -ით. ღია PIPOD- ის კვლევაში, რომელიც TRIPOD- ის კვლევის გაგრძელება იყო, პიოგლიტაზონი ასევე ასოცირდება ტიპი 2 დიაბეტის განვითარების შემცირებულ რისკთან (ტიპი 2 დიაბეტის ახლად დიაგნოზირებული შემთხვევების სიხშირე იყო 4.6% წელიწადში) (13).
პიოგლიტაზონის შაქრის შემამცირებელი ეფექტი
პიოგლიტაზონის კლინიკური გამოყენების მრავალრიცხოვანმა კვლევებმა დაამტკიცა მისი ეფექტურობა ტიპი 2 დიაბეტის მქონე პაციენტთა მკურნალობის დროს.
პლაცებოზე კონტროლირებადი კვლევების შედეგებმა აჩვენა, რომ პიოგლიტაზონი ეფექტურად ამცირებს გლიკემიას როგორც მონოთერაპიაში, ასევე სხვა ორალურ ჰიპოგლიკემიურ საშუალებებთან ერთად, კერძოდ, მეტფორმინთან და სულფონილურეას წარმოებულებთან, რომლებიც ფართოდ გამოიყენება დიაბეტის ტიპი 2 დიაბეტის მქონე პაციენტებში (14, 15, 16, 17).
2008 წლის თებერვლიდან, კიდევ ერთი TZD, როზიგლიტაზონი, არ არის რეკომენდებული ინსულინთან ერთად გამოყენებაში გულის შეშუპების სავარაუდო რისკის გამო. ამასთან დაკავშირებით, აშშ – სა და ევროპის წამყვანი დიაბეტოლოგების ამჟამინდელი პოზიცია, რომელიც ასახულია ”ამერიკული დიაბეტით დაავადებულთა ასოციაციისა და დიაბეტით დაავადებულთა ევროპული ასოციაციის” კონსენსუსის განცხადებაში, მიმდინარე წლის განმავლობაში, გარკვეულწილად მოულოდნელია, რადგან საშუალებას იძლევა ინსულინისა და პიოგლიტაზონის კომბინირებული გამოყენება. ცხადია, ასეთი განცხადება ემყარება სერიოზული კლინიკური კვლევების მონაცემებს. ასე რომ, Matoo V- ის მიერ 2005 წელს ჩატარებულმა ორმაგმა ბრმა, რანდომიზებულმა, პლაცებოზე კონტროლირებადმა კვლევამ 289 პაციენტთან, რომელსაც აქვს ტიპი 2 დიაბეტი, აჩვენა, რომ პიოგლიტაზონის დამატება ინსულინთერაპიასთან, იწვევს გლიკირებული ჰემოგლობინის (HbA1c) და სამარხვო გლიკემიის მნიშვნელოვან შემცირებას (18). . ამასთან, საგანგაშოა, რომ პაციენტებში კომბინირებული თერაპიის ფონზე, უფრო ხშირად აღინიშნა ჰიპოგლიკემიის ეპიზოდები. გარდა ამისა, ინსულინის მონოთერაპიის ფონზე სხეულის წონის მომატება უფრო დაბალია, ვიდრე პიოგლიტაზონთან კომბინირებისას (0.2 კგ წინააღმდეგ 4.05 კგ). ამავდროულად, პიოგლიტაზონის შეთავსებას ინსულინთან ერთად, თან ახლდა პოზიტიური დინამიკა სისხლის ლიპიდურ სპექტრში და გულ-სისხლძარღვთა რისკის მარკერების დონეზე (PAI-1, CRP). ამ გამოკვლევის მოკლე ხანგრძლივობა (6 თვე) არ იძლევა გულ-სისხლძარღვთა შედეგების ანალიზს. გულის შეგუბებითი უკმარისობის განვითარების რისკის გარკვეული რისკის გათვალისწინებით, როსიგლიტაზონის ინსულინთან კომბინაციაში, ჩვენს პრაქტიკაში ჩვენ არ რისკავს ამ უკანასკნელის პიოგლიტაზონთან შეთავსებას, სანამ არ მიიღება სანდო ინფორმაცია ასეთი მკურნალობის სრული უსაფრთხოების შესახებ.
პიოგლიტაზონის მოქმედება გულ-სისხლძარღვთა დაავადებების რისკ ფაქტორებზე
ჰიპოგლიკემიური ეფექტის გარდა, TZD- ს ასევე აქვს დადებითი გავლენა გულ-სისხლძარღვთა დაავადებების განვითარების რიგი რისკ ფაქტორებზე. განსაკუთრებული მნიშვნელობა აქვს ნარკოტიკების მოქმედებას სისხლის ლიპიდურ სპექტრზე. ბოლო წლების განმავლობაში ჩატარებულ უამრავ გამოკვლევაში, პიოგლიტაზონმა აჩვენა, რომ სასარგებლო გავლენას ახდენს ლიპიდების დონეზე. ასე რომ, Goldberg R.B.- ს მიერ ჩატარებულმა კვლევებმა. (2005) და დოგრელი ს.ა. (2008) აჩვენა, რომ პიოგლიტაზონი ამცირებს ტრიგლიცერიდებს (19, 20). გარდა ამისა, პიოგლიტაზონი ზრდის მაღალი სიმკვრივის ლიპოპროტეინების ქოლესტერინის ანტიჰეტეროგენული ფრაქციის დონეს (HDL). ეს მონაცემები შეესაბამება პროაქტიული გამოკვლევის შედეგებს (პროსპექტური პიოგლიტაზონის კლინიკური ცდა მაკროვასკულური მოვლენებში), რომელშიც მონაწილეობა მიიღო 3 ტიპის 52 დიაბეტიანი დიაბეტით დაავადებულ 5238 პაციენტს და მაკროვასკულური გართულებების ისტორიას. პიოგლიტაზონის კომბინაციამ დიეტასა და ორალურ ჰიპოგლიკემიურ აგენტებთან 3 წლის განმავლობაში დაკვირვების შედეგად, HDL დონის 9% -მდე ზრდა და ტრიგლიცერიდების 13% -იანი დაქვეითება დაფიქსირდა საწყისთან შედარებით. მთლიანობაში სიკვდილიანობა, შემცირდა მიოკარდიუმის არატალური ფატალური ინფარქტის განვითარებისა და მწვავე ცერებროვასკულური ავარიის განვითარებით, პიოგლიტაზონის გამოყენებით. ამ მოვლენების საერთო ალბათობა პირებში, რომლებიც იღებენ პიოგლიტაზონს, 16% -ით შემცირდა.
CHICAGO- ს კვლევის შედეგები (2006) და Langenfeld M.R.- ს მიერ განხორციელებული სამუშაოები. et al. (2005) (21), აჩვენა, რომ პიოგლიტაზონის მიღებით, სისხლძარღვთა კედლის სისქე მცირდება და, ამრიგად, ათეროსკლეროზის განვითარება შენელდება. ნესტო რ.-ს მიერ (2004) ექსპერიმენტული გამოკვლევა მიუთითებს მარცხენა პარკუჭის რემოდელირების პროცესებში და იშემიის შემდეგ გამოჯანმრთელებისა და რეპერფუზიის შედეგად TZD (22). სამწუხაროდ, ამ დადებითი მორფოლოგიური ცვლილებების გავლენა გულ-სისხლძარღვთა გრძელვადიან შედეგებზე არ არის შესწავლილი, რაც უდავოდ ამცირებს მათ კლინიკურ მნიშვნელობას.
პიოგლიტაზონის შესაძლო გვერდითი მოვლენები
ყველა კლინიკურ კვლევაში, პიოგლიტაზონს, ისევე როგორც სხვა TZD- ს, თან ახლდა სხეულის წონის მომატება 0.5-3,7 კგ-ით, განსაკუთრებით მკურნალობის პირველი 6 თვის განმავლობაში. შემდგომში, პაციენტთა წონა სტაბილური გახდა.
ცხადია, წონის მომატება ნებისმიერი წამლის ძალზე არასასურველი გვერდითი მოვლენაა ტიპი 2 დიაბეტის მქონე პაციენტთა მკურნალობის დროს, რადგან პაციენტების დიდი უმრავლესობა ჭარბი წონაა. ამასთან, ხაზგასმით უნდა აღინიშნოს, რომ პიოგლიტაზონის მიღებას თან ახლავს, ძირითადად, კანქვეშა ცხიმის მოცულობის ზრდა, ხოლო ვისცერალური ცხიმის ოდენობა პაციენტებში, რომლებიც იღებენ TZD. სხვა სიტყვებით რომ ვთქვათ, პიოგლიტაზონის მიღებისას წონის მომატების მიუხედავად, გულ-სისხლძარღვთა დაავადებების განვითარების ან / და პროგრესირების რისკი არ იზრდება (23). მნიშვნელოვანია აღინიშნოს, რომ სხეულის წონის მატების ხარისხი პირდაპირ კავშირშია შაქრიანი შემცირების ერთდროულ თერაპიასთან, ე.ი. წონის მომატება უფრო მაღალია პაციენტებში, რომლებიც იღებენ TZD- ს კომბინაციას ინსულინთან ან სულფონილურეასთან, ხოლო მეტფორმინთან შედარებით - დაბალი.
პიოგლიტაზონით მკურნალობის ფონზე, პაციენტების 3-15% განიცდის სითხის შეკავებას, რომელთა მიზეზები ბოლომდე არ არის გასაგები. ამრიგად, არსებობს მოსაზრება, რომ ნატრიუმის ექსკრეციის შემცირების და სითხის შეკავების გაზრდის შედეგად, ხდება მოცირკულირე სისხლის მოცულობის ზრდა. გარდა ამისა, TZD- მა შეიძლება შეიტანოს არტერიული ვაზოდილაცია შემდგომში უჯრედული სითხის მოცულობის შემდგომი მატებით (22). TZD– ის ამ გვერდითი ეფექტთან არის დაკავშირებული გულის შეგუბებითი უკმარისობა. ამრიგად, ფართომასშტაბიანი პროფილაქტიკური გამოკვლევით, გულის შეგუბებითი უკმარისობის ახლად დიაგნოზირებული შემთხვევების სიხშირე პიგგლიტაზონის თერაპიით მნიშვნელოვნად აღემატებოდა, ვიდრე პლაცებოზე (11% vs 8%, p 7%, შაქრის შემამცირებელი თერაპიის დაწყებიდან სამი თვის შემდეგ არის მიზეზი, რომ მინიმუმ შაქრის დაქვეითების კომბინაცია დანიშნოს) თერაპია.
პიოგლიტაზონის, ისევე როგორც სხვა TZD– ის ეფექტურობა ფასდება HbA1c– ის დონის მიხედვით. დოზის ადეკვატურობა და შაქრის შემამცირებელი სხვა სამკურნალო საშუალებების მოქმედება, რომლებიც მოქმედებენ გლუკონეოგენეზის ჩასახშობად ან საკუთარი ბ-უჯრედების მიერ ინსულინის სეკრეციის სტიმულირებაზე, აშკარად შეიძლება განისაზღვროს ბაზალური ან პოსტპროდუქტიული გლიკემიის დადებითი დინამიკით. TZD, რომელიც თანდათანობით ამცირებს ინსულინის წინააღმდეგობას, არ აქვთ ისეთი სწრაფი ჰიპოგლიკემიური ეფექტი, რომლის შეფასება მარტივია სახლის თვითკონტროლით. ამასთან დაკავშირებით, პაციენტებს, რომლებიც ღებულობენ პიოგლიტაზონს, განსაკუთრებით საჭიროა HbA1c– ის კონტროლი მინიმუმ სამ თვეში ერთხელ. სამიზნე გლიკირებული მნიშვნელობების მიღწევის არარსებობისას (HbA1c