ინსულინის წინააღმდეგობის დიაგნოზი: რა არის ეს, პაციენტის ცხოვრების წესები
ინსულინის მნიშვნელობა ადამიანის მეტაბოლურ პროცესებში ადამიანის ორგანიზმის გადაჭარბება ძალიან რთულია. რა ხდება ინსულინის წინააღმდეგობასთან? რატომ ჩანს და როგორ შეიძლება ის საშიში იყოს? წაიკითხეთ მეტი ამის შესახებ, ასევე ინსულინის მგრძნობელობის დარღვევა სხვადასხვა სიტუაციებში და ამ პათოლოგიის მკურნალობის შესახებ.
რა არის ინსულინის წინააღმდეგობა?
ინსულინის წინააღმდეგობა არის მეტაბოლური რეაქციების დარღვევა ინსულინის მოქმედების საპასუხოდ. ეს არის მდგომარეობა, რომელშიც ძირითადად ცხიმის, კუნთების და ღვიძლის სტრუქტურების უჯრედები წყვეტენ რეაგირებას ინსულინის ეფექტებზე. სხეული აგრძელებს ინსულინის სინთეზს ნორმალური ტემპით, მაგრამ იგი არ გამოიყენება სწორი რაოდენობით.
ეს ტერმინი მოქმედებს მის მოქმედებაზე ცილების, ლიპიდების მეტაბოლიზმზე და სისხლძარღვთა სისტემის ზოგადი მდგომარეობის შესახებ. ეს ფენომენი შეიძლება ეხებოდეს ან რომელიმე მეტაბოლურ პროცესს, ან ყველა ერთდროულად. თითქმის ყველა კლინიკურ შემთხვევაში, ინსულინის წინააღმდეგობა არ არის აღიარებული მეტაბოლიზმში პათოლოგიების გამოვლენამდე.
ორგანიზმში შემავალი ყველა საკვები ნივთიერება (ცხიმები, ცილები, ნახშირწყლები), როგორც ენერგიის რეზერვი, გამოიყენება დღის განმავლობაში ეტაპობრივად. ეს ეფექტი ხდება ინსულინის მოქმედების გამო, რადგან თითოეული ქსოვილი განსხვავებულად მგრძნობიარეა მისთვის. ამ მექანიზმმა შეიძლება იმუშაოს ეფექტურად ან არა ეფექტურად.
პირველ ტიპში სხეული ნახშირწყლებსა და ცხიმოვან ნივთიერებებს იყენებს ATP მოლეკულების სინთეზირებისთვის. მეორე მეთოდი ხასიათდება იმავე მიზნით ცილების მოზიდვით, რის გამოც გლუკოზის მოლეკულების ანაბოლური მოქმედება მცირდება.
- ATP შექმნა,
- შაქრის ინსულინის ეფექტი.
განვითარების მიზეზები
მეცნიერებს ჯერ არ შეუძლიათ დაასახელონ ზუსტი მიზეზები, თუ რატომ ვითარდება ადამიანი ინსულინის წინააღმდეგობას. ნათელია, რომ ის ჩნდება მათში, ვინც წარმართავს პასიურ ცხოვრებას, არის ჭარბი წონა, ან უბრალოდ გენეტიკურად მიდრეკილია. ამ ფენომენის მიზეზი შეიძლება იყოს ასევე გარკვეული წამალთან წამლის თერაპიის ჩატარება.
თუ რომელიმე ქვემოთ ჩამოთვლილი წერტილი შენთვის თანდაყოლილია, მაშინ, ალბათ, თქვენ გაწუხებთ ინსულინის მგრძნობელობა:
ფენომენის სიმპტომები
ინსულინის დაქვეითებული მგრძნობელობა შეიძლება ასოცირდებოდეს ზოგიერთ სიმპტომთან. ამასთან, ძნელია ამ ფენომენის დიაგნოზი მხოლოდ მათ მიერ.
ინსულინის წინააღმდეგობის გაწევისას ადამიანში, შემდეგი სიმპტომები გამოჩნდება:
- პაციენტისთვის რთულია კონცენტრირება, მისი ცნობიერება მუდმივად ღრუბელია,
- სისხლში ბევრი შაქარია,
- სისხლდენა. ნაწლავის აირები უმეტესად ნახშირწყლების საკვებიდან მოდის. იმის გამო, რომ მათი საჭმლის მომნელებელი სისტემა შეფერხებულია, საჭმლის მომნელებელი ტრაქტის მოქმედება განიცდის
- ჭამის შემდეგ, მე მაშინვე მინდა დაძინება,
- არტერიული წნევის ძლიერი გადასვლა,
ინსულინის წინააღმდეგობის განვითარების ძირითადი მიზეზები
ინსულინის წინააღმდეგობის ზუსტი მიზეზები უცნობია. ითვლება, რომ ეს შეიძლება გამოიწვიოს დარღვევები, რომლებიც გვხვდება რამდენიმე დონეზე: ინსულინის მოლეკულის ცვლილებებიდან და ინსულინის რეცეპტორების არარსებობიდან სიგნალის გადაცემის პრობლემებამდე.
მეცნიერთა უმეტესობა თანხმდება, რომ ინსულინის წინააღმდეგობის და დიაბეტის გამოვლენის მთავარი მიზეზი არის ინსულინის მოლეკულისგან სიგნალის არარსებობა იმ ქსოვილების უჯრედებამდე, რომლებშიც სისხლიდან გლუკოზა უნდა შევიდეს.
ეს დარღვევა შეიძლება მოხდეს ერთი ან რამდენიმე ფაქტორის გამო:
- სიმსუქნე - ის ინსულინრეზისტენტთან არის კომბინირებული შემთხვევების 75% -ში. სტატისტიკის თანახმად, ნორმიდან 40% წონის მომატება იწვევს ინსულინისადმი მგრძნობელობის შემცირების იმავე პროცენტს. მეტაბოლური დარღვევების განსაკუთრებული რისკია მუცლის ტიპის სიმსუქნით, ე.ი. მუცლის არეში. ფაქტია, რომ ცხიმოვანი ქსოვილი, რომელიც წარმოიქმნება წინა მუცლის კედელზე, ხასიათდება მაქსიმალური მეტაბოლური მოქმედებით, სწორედ მისგან ხდება ცხიმოვანი მჟავების უდიდესი რაოდენობა სისხლში.
- გენეტიკა - ინსულინის წინააღმდეგობის სინდრომისა და შაქრიანი დიაბეტისადმი მიდრეკილების გენეტიკური გადაცემა. თუ ახლო ნათესავებს აქვთ დიაბეტი, ინსულინის მგრძნობელობასთან დაკავშირებული პრობლემების გაჩენის ალბათობა გაცილებით მეტია, განსაკუთრებით ცხოვრების წესთან, რომელსაც ჯანმრთელობას ვერ უწოდებთ. ითვლება, რომ ადრინდელი წინააღმდეგობა გამიზნული იყო ადამიანის პოპულარიზაციისთვის. კარგად გაჯანსაღებულ დროში ადამიანებმა ცხიმები დაზოგეს, მშივრებში - გადარჩნენ მხოლოდ ის, ვისაც უფრო მეტი მარაგი ჰქონდა, ანუ ინსულინის წინააღმდეგობის მქონე პირები. დღეს საკმაოდ მდიდარი საკვები იწვევს სიმსუქნეს, ჰიპერტენზიასა და დიაბეტს.
- ფიზიკური დატვირთვის ნაკლებობა - მივყავართ იმ ფაქტს, რომ კუნთები ნაკლებ კვებას საჭიროებენ. მაგრამ ეს კუნთოვანი ქსოვილია, რომელიც სისხლში გლუკოზის 80% -ს მოიხმარს. თუ კუნთების უჯრედები საჭიროებენ საკმაოდ დიდ ენერგიას მათი სასიცოცხლო ფუნქციების დასადგენად, ისინი იწყებენ ინსულინის უგულებელყოფას, რომელიც მათში შაქარს ახდენს.
- ასაკი - 50 წლის შემდეგ, ინსულინის წინააღმდეგობის და დიაბეტის ალბათობა 30% მეტია.
- კვება - ნახშირწყლებით მდიდარი საკვების ჭარბი მოხმარება, დახვეწილი შაქრის სიყვარული იწვევს სისხლში გლუკოზის ჭარბი შემცირებას, ინსულინის აქტიურ წარმოებას და, შედეგად, სხეულის უჯრედების დაუცველობას მათი იდენტიფიცირებისთვის, რაც იწვევს პათოლოგიასა და დიაბეტს.
- წამალი - ზოგიერთმა მედიკამენტმა შეიძლება გამოიწვიოს პრობლემები ინსულინის სიგნალის გადაცემასთან დაკავშირებით - კორტიკოსტეროიდების (რევმატიზმის, ასთმის, ლეიკემიის, ჰეპატიტის) მკურნალობა, ბეტა-ბლოკატორები (არითმია, მიოკარდიუმის ინფარქტი), თიაზიდური დიურეზულები (დიურეზულები), ვიტამინი B
სიმპტომები და მანიფესტაციები
ტესტების გარეშე, შეუძლებელია საიმედოდ დადგინდეს, რომ სხეულის უჯრედებმა დაიწყეს სისხლში მიღებული უარეს ინსულინის აღქმა. ინსულინის წინააღმდეგობის სიმპტომებს ადვილად შეიძლება მივაკუთვნოთ სხვა დაავადებები, ზედმეტი სამუშაოები, არასწორი კვების შედეგები:
- გაიზარდა მადა
- რაზმი, ინფორმაციის დამახსოვრების სირთულე,
- გაზების გაზრდა ნაწლავებში,
- ლეტარგია და ძილი, განსაკუთრებით დესერტის დიდი ნაწილის შემდეგ,
- კუჭზე ცხიმის რაოდენობის ზრდა, ე.წ. "სიცოცხლის ბუდის" ფორმირება,
- დეპრესია, დეპრესიული განწყობა,
- პერიოდულად იზრდება არტერიული წნევა.
ამ სიმპტომების გარდა, ექიმი აფასებს ინსულინის რეზისტენტობის ნიშნებს დიაგნოზის გაკეთებამდე. ამ სინდრომის ტიპიური პაციენტი მუცლის ღრუშია, აქვს მშობლები ან ძმა დიაბეტი, ქალებს აქვთ ორსულობის დროს პოლიკისტოზური საკვერცხეები ან გესტაციური დიაბეტი.
ინსულინის წინააღმდეგობის არსებობის მთავარი მაჩვენებელია მუცლის მოცულობა. ჭარბი წონა ადამიანები აფასებენ სიმსუქნის ტიპს. გინეკოიდული ტიპი (ცხიმი წელის ქვემოთ გროვდება, ბარძაყებსა და დუნდულებში მთავარი ოდენობა) უფრო უსაფრთხოა, მასში მეტაბოლური დარღვევები ნაკლებად არის გავრცელებული. Android ტიპის (ცხიმები მუცელზე, მხრებზე, უკან) ასოცირდება დიაბეტის უფრო მაღალი რისკის გამო.
ინსულინის მეტაბოლიზმის დაქვეითების ნიშნებია BMI და წელის წელის რქის თანაფარდობა (OT / V). მამაკაცებში BMI> 27, OT / OB> 1 და ქალებში OT / AB> 0.8, ძალიან სავარაუდოა, რომ პაციენტს აქვს ინსულინის წინააღმდეგობის სინდრომი.
მესამე მარკერი, რომელიც 90% -ით ალბათობით იძლევა დარღვევების დადგენას - შავი აკანტოზი. ეს არის კანის ის ადგილები გაძლიერებული პიგმენტაციით, ხშირად უხეში და გამკაცრებული. ისინი შეიძლება მდებარეობდნენ იდაყვებზე და მუხლებზე, კისრის უკანა ნაწილზე, გულმკერდის ქვეშ, თითების სახსრებზე, სახსარში და მკლავებში.

დიაგნოზის დასადასტურებლად, ზემოთ ჩამოთვლილი სიმპტომებისა და მარკერების მქონე პაციენტს უტარდება ინსულინის წინააღმდეგობის ტესტი, რომლის საფუძველზეც ხდება დაავადება.
ტესტირება
ლაბორატორიებში, ანალიზებისადმი უჯრედების მგრძნობელობის დასადგენად საჭირო ანალიზს ჩვეულებრივ უწოდებენ "ინსულინის რეზისტენტობის შეფასებას".
როგორ შევწვათ სისხლი საიმედო შედეგის მისაღებად:
- დამსწრე ექიმისგან მიმართვის მიღებისას, განიხილეთ მასთან მედიკამენტების ჩამონათვალი, კონტრაცეპტივები და ვიტამინები, რომლებიც გამორიცხულია, რომლებიც შეიძლება გავლენა იქონიონ სისხლის შემადგენლობაზე.
- ანალიზის დაწყებამდე ერთი დღით ადრე, თქვენ უნდა გააუქმოთ ტრენინგი, შეეცადეთ თავიდან აიცილოთ სტრესული სიტუაციები და ფიზიკური ვარჯიშები, არ დალიოთ ალკოჰოლი, რომელიც შეიცავს ალკოჰოლს. ვახშმის დრო უნდა გამოითვალოს ისე, რომ სისხლი მიიღოთ 8-დან 14 საათამდე გავიდა.
- გაიარეთ ტესტი მკაცრად ცარიელ კუჭზე. ეს ნიშნავს, რომ დილით აკრძალულია კბილების გახეხვა, საღეჭი რეზინის მიღება, რომელიც შაქარსაც კი არ შეიცავს, დალიეთ ნებისმიერი სასმელი, მათ შორის არაცნობიერი. შეგიძლიათ მოწევა ლაბორატორიის მონახვამდე მხოლოდ ერთი საათით ადრე.
ანალიზისთვის მომზადების ასეთი მკაცრი მოთხოვნები განპირობებულია იმით, რომ ბანალურმა ფინალმა ყავამაც კი, რომელიც არასწორი დროით სვამს, შეიძლება მკვეთრად შეცვალოს გლუკოზის ინდიკატორები.
ანალიზის წარდგენის შემდეგ, ინსულინის რეზისტენტობის ინდექსი ლაბორატორიაში გამოითვლება სისხლის პლაზმაში გლუკოზისა და ინსულინის დონის შესახებ.
ინსულინის წინააღმდეგობის ინდექსი
გასული საუკუნის 70-იანი წლების ბოლოდან ჰიპერინსულინემიის სამაგრი ტესტი ითვლებოდა ოქროს სტანდარტად ინსულინის მოქმედების შესაფასებლად. მიუხედავად იმისა, რომ ამ ანალიზის შედეგები ყველაზე ზუსტი იყო, მისი განხორციელება იყო შრომის ინტენსიური და საჭიროებდა ლაბორატორიის კარგ ტექნიკურ აღჭურვილობას. 1985 წელს შემუშავდა უფრო მარტივი მეთოდი და დადასტურდა ინსულინის წინააღმდეგობის მიღებული დონის კორელაციური დამოკიდებულება სამაგრი ტესტის მონაცემებთან. ეს მეთოდი ემყარება HOMA-IR მათემატიკურ მოდელს (ჰომეოსტატული მოდელი ინსულინის წინააღმდეგობის დასადგენად).
ინსულინის წინააღმდეგობის ინდექსი გამოითვლება იმ ფორმულის მიხედვით, რომლისთვისაც საჭიროა მინიმალური მონაცემები - ბაზალური (სამარხვო) გლუკოზის დონე, რომელიც გამოიხატება მმოლ / ლ და ბაზალური ინსულინი μU / ml: HOMA-IR = გლუკოზა x ინსულინი / 22.5.
HOMA-IR- ის დონე, რომელიც მიუთითებს მეტაბოლურ აშლილობაზე, განისაზღვრება სტატისტიკური მონაცემების საფუძველზე. ანალიზები ჩატარდა ხალხის დიდი ჯგუფისგან და გამოითვალა ინდექსის მნიშვნელობები მათთვის. ნორმა განსაზღვრული იყო, როგორც მოსახლეობაში განაწილების 75-ე პროცენტი. მოსახლეობის სხვადასხვა ჯგუფისთვის ინდექსის ინდიკატორები განსხვავებულია. სისხლში ინსულინის განსაზღვრის მეთოდი ასევე მოქმედებს მათზე.
ლაბორატორიების უმეტესობამ შეადგინა ბარიერი 20-60 წლის ასაკში 2.7 ჩვეულებრივი ერთეულით. ეს ნიშნავს, რომ ინსულინის რეზისტენტობის ინდექსის ზრდა 2.7 ზემოთ, მიუთითებს ინსულინის მგრძნობელობის დარღვევაზე, თუ ადამიანი არ არის დაავადებული დიაბეტით.
როგორ არეგულირებს ინსულინი მეტაბოლიზმს
ინსულინი ადამიანის სხეულში:
- ასტიმულირებს გლუკოზის, ამინომჟავების, კალიუმის და მაგნიუმის ქსოვილებში გადატანას,
- ზრდის გლიკოგენების მაღაზიებს კუნთებსა და ღვიძლში,
- ამცირებს ღვიძლის ქსოვილებში გლუკოზის წარმოქმნას,
- აძლიერებს ცილების სინთეზს და ამცირებს მათ დეგრადაციას,
- ასტიმულირებს ცხიმოვანი მჟავების წარმოქმნას და ხელს უშლის ცხიმის დაშლას.
ორგანიზმში ჰორმონის ინსულინის ძირითადი ფუნქციაა სისხლში გლუკოზის ტრანსპორტირება კუნთების უჯრედებამდე და ცხიმიდან. პირველები პასუხისმგებელნი არიან სუნთქვის, მოძრაობის, სისხლის ნაკადისთვის, ეს უკანასკნელი კი საკვები ნივთიერებების შიმშილს ინახავს. იმისათვის, რომ გლუკოზა ქსოვილებში შევიდეს, მან უნდა გადალახოს უჯრედის მემბრანა. ინსულინი მას ამაში ეხმარება, ფიგურალურად რომ ვთქვათ, ის კარიბჭეს გააღებს.
უჯრედის მემბრანზე არის სპეციალური ცილა, რომელიც შედგება ორი ნაწილისაგან, დასახელებულია a და b. ის ასრულებს რეცეპტორის როლს - ეს ხელს უწყობს ინსულინის აღიარებას. უჯრედის მემბრანასთან მიახლოებისას, ინსულინის მოლეკულა მიერთებულია რეცეპტორის ა-ქვემდებარეობაში, რის შემდეგაც იგი ცვლის თავის პოზიციას ცილის მოლეკულში. ეს პროცესი იწვევს b-subunit– ის მოქმედებას, რომელიც გადასცემს სიგნალს ფერმენტების გასააქტიურებლად. ეს, თავის მხრივ, ასტიმულირებს GLUT-4 გადამზიდავი ცილის გადაადგილებას, ის მოძრაობს გარსებზე და აერთებს მათთან, რაც გლუკოზას სისხლიდან უჯრედში გადასვლის შესაძლებლობას იძლევა.
ინსულინის წინააღმდეგობის სინდრომის მქონე ადამიანებში და შაქრიანი დიაბეტის ტიპი 2 პაციენტთა უმეტესობაში, ეს პროცესი თავიდანვე ჩერდება - ზოგიერთ რეცეპტორს არ შეუძლია სისხლში ინსულინის ამოცნობა.
ორსულობა და ინსულინის წინააღმდეგობა
ინსულინის წინააღმდეგობა იწვევს სისხლში შაქრის მომატებას, რაც თავის მხრივ იწვევს პანკრეასის ფუნქციის გაზრდას, შემდეგ კი დიაბეტს. სისხლში ინსულინის დონე იზრდება, რაც ხელს უწყობს ცხიმოვანი ქსოვილის გაზრდას. ზედმეტი ცხიმი ამცირებს ინსულინის მგრძნობელობას.

ეს მანკიერი წრე იწვევს ჭარბი წონის და შეიძლება გამოიწვიოს უშვილობა. მიზეზი არის ის, რომ ცხიმოვან ქსოვილს შეუძლია აწარმოოს ტესტოსტერონი, რომლის გაზრდილი დონეც შეუძლებელია.
საინტერესოა, რომ ინსულინის რეზისტენტობა ორსულობის დროს, ეს არის ნორმა, ეს არის მთლიანად ფიზიოლოგიური. ეს აიხსნება იმით, რომ გლუკოზა არის მთავარი საკვები ბავშვის საშვილოსნოში. რაც უფრო გრძელია გესტაციის პერიოდი, მით მეტია საჭირო. გლუკოზის მესამე ტრიმესტრიდან ნაყოფი იწყებს დეფიციტს, პლაცენტი შედის მისი ნაკადების რეგულირებაში. იგი საიდუმლოებას უწევს ციტოკინის ცილებს, რომლებიც უზრუნველყოფენ ინსულინის წინააღმდეგობას. მშობიარობის შემდეგ, ყველაფერი სწრაფად დაუბრუნდება თავის ადგილს და ინსულინის მგრძნობელობა აღდგება.
სხეულის ჭარბი წონის და ორსულობის გართულებების მქონე ქალებში ინსულინის წინააღმდეგობა შეიძლება შენარჩუნდეს მშობიარობის შემდეგ, რაც კიდევ უფრო მნიშვნელოვნად ზრდის მათ დიაბეტის რისკს.
როგორ მოვიქცეთ ინსულინის წინააღმდეგობა
დიეტა და ფიზიკური დატვირთვა ხელს უწყობს ინსულინის წინააღმდეგობის მკურნალობას. ყველაზე ხშირად, ისინი საკმარისია უჯრედების მგრძნობელობის აღსადგენად. პროცესის დასაჩქარებლად, ზოგჯერ დადგენილია მედიკამენტები, რომელთაც არეგულირებენ მეტაბოლიზმი.
 მედიცინის მეცნიერებათა დოქტორი, დიაბეტოლოგიის ინსტიტუტის ხელმძღვანელი - ტატიანა იაკოვლევა
მედიცინის მეცნიერებათა დოქტორი, დიაბეტოლოგიის ინსტიტუტის ხელმძღვანელი - ტატიანა იაკოვლევა
მე მრავალი წლის განმავლობაში ვსწავლობ დიაბეტს. საშინელებაა, როდესაც ამდენი ადამიანი იღუპება და კიდევ უფრო მეტი ინვალიდი ხდება დიაბეტის გამო.
მე საჩქაროდ ვამბობ სასიხარულო ამბებს - რუსეთის სამედიცინო მეცნიერებათა აკადემიის ენდოკრინოლოგიურმა კვლევების ცენტრმა შეძლო შეექმნა მედიცინა, რომელიც მთლიანად განკურნავს შაქრიან დიაბეტს. ამ დროისთვის, ამ პრეპარატის ეფექტურობა უახლოვდება 98% -ს.
კიდევ ერთი კარგი ამბავი: ჯანდაცვის სამინისტრომ უზრუნველყო სპეციალური პროგრამის მიღება, რომელიც ანაზღაურებს წამლის მაღალ ფასს. რუსეთში, დიაბეტით დაავადებულები 18 მაისამდე (ინკლუზივი) შეგიძლიათ მიიღოთ - მხოლოდ 147 რუბლისთვის!
კვება ინსულინის მოქმედების გასაუმჯობესებლად
ინსულინის წინააღმდეგობის მქონე დიეტამ კალორიების ნაკლებობამ შეიძლება შეამციროს მისი მანიფესტაციები რამდენიმე დღეში, წონის დაკარგვამდეც კი. თუნდაც 5-10 კგ წონის შემცირება აძლიერებს ეფექტს და აღადგენს უჯრედების პასუხს ინსულინზე. კვლევების თანახმად, ინსულინის რეზისტენტობის მქონე პაციენტები, მაგრამ დიაბეტის გარეშე, წონის დაკარგვის დროს, უჯრედების მგრძნობელობა 2% -ით გაიზარდა 16% -ით.
ანალიზებზე დაყრდნობით მენიუ შედგენილია დამსწრე ექიმის მიერ პაციენტის ინდივიდუალური მახასიათებლების გათვალისწინებით. ნორმალური სისხლის ლიპიდებთან და წონის მცირედი მატებასთან ერთად, რეკომენდებულია კალორიების 30% -ზე ნაკლები მიღება ცხიმებისგან და შეზღუდავ ცხიმების მიღება. თუ საჭიროა სხეულის წონის მნიშვნელოვნად შემცირება, დიეტაში ცხიმის რაოდენობა მნიშვნელოვნად უნდა შემცირდეს.
თუ არ გაქვთ დიაბეტი, ნახშირწყლების შემცირება სისხლში გლუკოზის შემცირება არ არის აუცილებელი. მეცნიერებმა ვერ იპოვეს ურთიერთობა დიეტაში შაქრის რაოდენობასა და უჯრედების მგრძნობელობას შორის. სწორი კვების ძირითადი მაჩვენებელია წონის დაკლება, ნებისმიერი დიეტა, მათ შორის დაბალი ნახშირბადის ჩათვლით, შესაფერისია ამ მიზნებისათვის. მთავარი მოთხოვნა კალორიების ნაკლებობაა, რაც უზრუნველყოფს სტაბილური წონის დაკარგვას.
რეგულარული ფიზიკური დატვირთვა
ვარჯიში ხელს უწყობს კალორიების დახარჯვას, შესაბამისად, ისინი ხელს უწყობენ წონის დაკლებას.ეს არ არის მათი ერთადერთი დადებითი ეფექტი მეტაბოლურ პროცესებზე. გაირკვა, რომ 45 წუთიანი ვარჯიშის ჩატარება კუნთების გლიკოგენების მაღაზიებს აცილებს და სისხლიდან გლუკოზის მოპოვებას 2-ჯერ ზრდის, ეს ეფექტი გრძელდება 48 საათის განმავლობაში. ეს ნიშნავს, რომ ფიზიკური ვარჯიში კვირაში 3-4 ჯერ დიაბეტის არარსებობისას, ხელს უწყობს უჯრედების გამძლეობას.
შემდეგი საქმიანობა სასურველია:
- აერობული ვარჯიშები გრძელდება 25 წუთიდან საათამდე, რომლის დროსაც შენარჩუნებულია პულსი მაქსიმალური გულისცემის 70% -ით.
- მაღალი ინტენსივობის სიმძლავრის ვარჯიში მრავალჯერადი კომპლექტით და უამრავი რეპუტაციით.
ამ ორი ტიპის საქმიანობის ერთობლიობა საუკეთესო შედეგს იძლევა. დიდი ხნის განმავლობაში ვარჯიში ზრდის უჯრედების მგრძნობელობას არამარტო კლასების შემდეგ გარკვეული პერიოდის განმავლობაში, არამედ ქმნის დადებით ტენდენციას ინსულინის რეზისტენტობის შემცირებაში ფიზიკური დატვირთვის დროს. სპორტს შეუძლია განკურნოს როგორც პრობლემა, ასევე თავიდან აიცილოს პრობლემა.

მედიკამენტები
თუ ცხოვრების წესის ცვლილებები არ არის საკმარისი, ანალიზებში კვლავაც ჩანს HOMA-IR ინდექსის გაზრდა, ინსულინრეზისტენტულთან მკურნალობა, დიაბეტის პროფილაქტიკა და სხვა დარღვევები ტარდება პრეპარატის მეტფორმინის გამოყენებით.
გლუკოფაგი არის მასზე დაფუძნებული ორიგინალური პრეპარატი, რომელიც განვითარებულია და წარმოებულია საფრანგეთში. ეს აუმჯობესებს უჯრედების მგრძნობელობას ინსულინის მიმართ, მაგრამ ვერ ახერხებს მისი წარმოების სტიმულირებას პანკრეასის მიერ, შესაბამისად არ გამოიყენება 1 ტიპის დიაბეტისთვის. გლუკოფაგის ეფექტურობა დადასტურებულია მრავალი გამოკვლევით, მტკიცებულებებზე დაფუძნებული მედიცინის ყველა წესზე.
სამწუხაროდ, მეტფორმინი მაღალ დოზებში ხშირად იწვევს გვერდითი მოვლენებს გულისრევის, დიარეის, მეტალური გემოს სახით. გარდა ამისა, მას შეუძლია ხელი შეუშალოს ვიტამინ B12 და ფოლიუმის მჟავის შეწოვას. ამრიგად, მეტფორმინი ინიშნება ყველაზე დაბალი დოზით, აქცენტი კეთდება წონის დაკლებისა და ფიზიკური ვარჯიშის დროს.
გლუკოფაგს აქვს რამდენიმე ანალოგი - პრეპარატი, რომელიც მის შემადგენლობაში სრულიად იდენტურია. ყველაზე ცნობილია სიოფორი (გერმანია), მეტფორმინი (რუსეთი), მეტფოგამმა (გერმანია).
დარწმუნდით, რომ ისწავლით! როგორ ფიქრობთ, აბი და ინსულინის უვადო მიღება, შაქრის კონტროლის ერთადერთი საშუალებაა? არა მართალია! თქვენ შეგიძლიათ დაადასტუროთ ეს საკუთარი თავის გამოყენებით. დაწვრილებით >>
ინსულინის წინააღმდეგობა - რა არის ეს მარტივი სიტყვებით
თუ ინსულინის წინააღმდეგობას მარტივ სიტყვებით ხსნით, ეს ნიშნავს რომ ადამიანი აწარმოებს საკმარის ინსულინს, მაგრამ ღვიძლის, კუნთების და ძვლის უჯრედების უჯრედები მას ვერ ხედავენ.
ისინი კარგავენ ჰორმონზე რეაგირების უნარს და, შედეგად, შაქარი არ შეიწოვება საკვებისგან, და მისი დიდი ნაწილი სისხლში რჩება. უჯრედები არ იღებენ საჭირო ენერგიას, ხოლო გლუკოზის მოლეკულები ანადგურებენ სისხლძარღვების კედლებს. ინსულინისადმი დაბალი მგრძნობელობა აფერხებს ცხიმების დაშლას და აღმოფხვრას, ხელს უშლის ცილების ნორმალურ წარმოქმნას.
ეს სინდრომი შეიძლება გამოჩნდეს საკუთარი ან სხვა დაავადების განვითარების შემდეგ (ჰიპერტენზია, სიმსუქნე, ტიპი 2 დიაბეტი). ინსულინის წინააღმდეგობის მანიფესტაციებს არ აქვთ რაიმე ტიპიური სიმპტომები, მაგრამ ისინი მეტაბოლური დარღვევების პროვოცირებას ახდენენ ან არსებული პათოლოგიების მიმდინარეობას აუარესებს.
და აქ უფრო მეტი რამ არის ჰორმონის ინსულინის შესახებ.
გარეგნობის მიზეზები
ინსულინის წინააღმდეგობის შესწავლილი მიზეზები მოიცავს:
- სტრესი
- overeating
- ჭარბი ტკბილეული და ფქვილი, ფრუქტოზა (შაქრის შემცვლელი),
- მარხვა
- ორსულობა
- საავტომობილო საქმიანობის ნაკლებობა,
- სიმსუქნე
- მოზარდი, მენოპაუზის (ჰორმონალური ცვლილებები),
- სხეულის დაბერება
- ინფექციები
- თირკმლის და ღვიძლის მძიმე უკმარისობა,
- მემკვიდრეობითი მიდრეკილება (დიაბეტი, ჰიპერტენზია, სისხლში ნათესებში სიმსუქნე).
დაავადების ფორმები
უჯრედების რეაქცია ინსულინზე დამოკიდებულია დაავადებების, ჰორმონების, მეტაბოლიზმის არსებობაზე, მაგრამ ის ასევე გვხვდება ჯანმრთელ ადამიანებში. აქედან გამომდინარე, არსებობს 2 ძირითადი ფორმა - ფიზიოლოგიური (დაავადების გარეშე) და პათოლოგიური. პირველი არის:
- ორსულობის დროს
- მოზარდებში
- სიბერეში
- დიეტაში ჭარბი კალორიის გამო (ძირითადად შაქარი და ცხიმი).
ჰორმონის პათოლოგიური წინააღმდეგობა ვითარდება ფუძემდებლური პათოლოგიის თანდასწრებით. არსებობს 3 ფორმა:
- გაცვლა - დიაბეტის ტიპი 2, მძიმე შემთხვევებში ტიპის 1 დიაბეტი, კეტოაციდოზი (ინსულინის ნაკლებობის გამო კეტონის სხეულების დაგროვება), სიმსუქნე, გახანგრძლივებული მარხვა, ალკოჰოლის მოწამვლა და ა.შ.
- ჰორმონალური - ეს გამოწვეულია ენდოკრინული ორგანოების დაავადებებით: ჰიპოფიზის ჯირკვალი (აკრომეგალია, მისენკო-კუშინგ), ფარისებრი ჯირკვალი (ჰიპოთირეოზი, ჰიპერთირეოზი), თირკმელზედა ჯირკვლები (ჭარბი კორტიზოლი, ფეიქრომოციტომა),
- არა ენდოკრინული - ჰიპერტენზია, თირკმელები, ღვიძლის დაავადება, ინფექციები, ოპერაციები, ფართო წვა, სისხლის მიმოქცევის უკმარისობა, აუტოიმუნური დაავადებები (მაგალითად, რევმატოიდული ართრიტი).
შედეგები მკურნალობის გარეშე
ინსულინის წინააღმდეგობის ძირითადი შედეგები დაკავშირებულია ცხიმის და ნახშირწყლების მეტაბოლიზმთან დაქვეითებასთან:
- ათეროსკლეროზი და გულისა და სისხლძარღვთა დაავადებები - სტენოკარდია, ჰიპერტენზია, ინსულტის მომატება, გულის შეტევა, სისხლის მიმოქცევის დარღვევა ქვედა კიდურებში, ღვიძლისა და პანკრეასის ცხიმების დეპონირება (ორგანოების ცხიმოვანი დეგენერაცია),
- ტიპი 2 შაქრიანი დიაბეტი - ხასიათდება სისხლძარღვთა კედლის დაზიანებით (ანგიოპათია), დროთა განმავლობაში, იწვევს მხედველობის დაქვეითებას, თირკმელების მუშაობას და კიდურების დაბალი მგრძნობელობას.
ნიშნები და სიმპტომები
არ არსებობს ნიშნები, რომლებმაც ზუსტად შეიძლება მიუთითონ ინსულინის წინააღმდეგობა, შესაბამისად, მხედველობაში მიიღება არაპირდაპირი სიმპტომები:
- ცხიმის დეპონირება წელის დროს (მას და შინაგანი ორგანოების გარშემო ცხიმები გროვდება),
- არტერიული წნევა თავის ტკივილით, მომატებული და ხშირი პალპაციით, თავბრუსხვევით, სახის სიწითლით,
- სისხლში შაქრის ცვლილებები - შიმშილის შეტევა, წყურვილი, მუდმივი დაღლილობა, გაღიზიანება, დეპრესია
- კანის მანიფესტაციები - კანის ნაკეცების დაბნელება (მხრებზე, სარძევე ჯირკვლები, კისერზე), შესაძლოა კანი,
- გაზრდილი რეაქცია მამაკაცებში სასქესო ჰორმონების მიმართ ქალებში - პოლიკისტოზური საკვერცხე, თმისა და კიდურების თმის ზედმეტი მომატება, ცხიმიანი კანი, თმის ცვენა, აკნე, მენსტრუალური ციკლის უკმარისობა.
როგორ დიაგნოზირებულია ინსულინის წინააღმდეგობა?
მას შემდეგ, რაც ინსულინის წინააღმდეგობის ნიშნები ბუნდოვანია, პაციენტები ან არ მიდიან ენდოკრინოლოგთან, ან მკურნალობენ კარდიოლოგი, ნევროლოგი, გინეკოლოგი, თანმდევი დაავადებებისთვის. ინსულინის რეზისტენტობის გამოვლენა ხშირად ხდება მაშინ, როდესაც ხდება ტიპი 2 დიაბეტი და სიმსუქნე.
გამოცდისთვის რეკომენდებულია შემდეგი ანალიზის ინდიკატორების შემოწმება:
- გლუკოზის ტოლერანტობის ტესტი - პაციენტს იზომება უზმოზე სისხლში შაქარი, შემდეგ ის იღებს გლუკოზის ხსნარს, 60 წუთის შემდეგ გაზომვები ხდება,
- ინსულინის წინააღმდეგობის ინდექსის გაანგარიშება - ინსულინის განსაზღვრა სისხლში, გლუკოზა ცარიელ კუჭზე, და ფორმულირება გაანგარიშებით,
- სისხლის ტესტი C- პეპტიდისთვის (ინსულინის წინამორბედი), ქოლესტერინი და დაბალი სიმკვრივის ლიპოპროტეინები, ისინი ნორმალურ დონეზე მაღლა მყოფ ჰორმონზე რეაგირების დარღვევით.
როგორ გაიაროს ანალიზი
ინსულინის რეზისტენტობისთვის ანალიზის საიმედო ინდიკატორების მისაღებად აუცილებელია მისი ჩატარება წესების მიხედვით:
- მოდით ლაბორატორიაში ცარიელი კუჭის საფუძველზე, კვება შესვენების შემდეგ მინიმუმ 8, მაგრამ არა უმეტეს 12 საათისა, დილით შეგიძლიათ დალიოთ მხოლოდ სუფთა წყალი,
- სანამ ანალიზს აკეთებთ, არ შეიძლება მოწევა, სპორტული თამაშები, გაიაროთ ფიზიოთერაპია და დიაგნოზი (ულტრაბგერა, ტომოგრაფია, რენტგენი),
- ძალზე მნიშვნელოვანია შეამოწმოთ ექიმთან, რომელმაც გამოგზავნა სისხლის ტესტირება, რა წამლები და რამდენი დღის განმავლობაში გჭირდებათ გაუქმება, განსაკუთრებით შაქრის შემსუბუქებული პრეპარატების, ჰორმონების, კონტრაცეპტივების ტაბლეტებში,
- დღეში ალკოჰოლი და ჭარბი ჭამა აკრძალულია, მაგრამ დიეტაში არ უნდა განხორციელდეს რადიკალური ცვლილებები, რადგან ეს ხელს შეუშლის მეტაბოლური დარღვევების იდენტიფიცირებას,
- გამოკვლევიდან 1-2 დღით ადრე თავიდან უნდა იქნას აცილებული სტრესი და ფიზიკური სტრესი, თუ არსებობს მწვავე ინფექციები, უმჯობესია გადადოს ანალიზამდე გამოჯანმრთელებამდე.
რა არის ინსულინის მგრძნობელობის ფაქტორი?
ინსულინის მგრძნობელობის ფაქტორი ინდივიდუალური რეაქციაა მისი ადმინისტრირებისთვის ინექციებში. თქვენ უნდა იცოდეთ ის, რომ გამოანგარიშოთ ჰორმონის დოზა, რომელიც საჭიროა საკვებიდან შაქრის შეწოვისთვის. იგი გამოითვლება მიუხედავად შაქრიანი დიაბეტის ტიპისა, ყველა იმ პაციენტისთვის, ვისაც ინიშნება ინსულინის თერაპია. გლუკოზის გაზომვის შემდეგ, ინიშნება ჰორმონის საკონტროლო დოზა და 30 წუთის შემდეგ ტარდება მეორე გაზომვა. საშუალოდ, ინსულინის 1 ერთეულს შეუძლია შეამციროს გლუკოზა 2 მმოლ / ლ-ით.
განსაკუთრებით მნიშვნელოვანია მგრძნობელობის ფაქტის შემოწმება, თუ პაციენტს აქვს ასეთი ნიშნები:
- წონის მომატება
- წელის მომატება,
- არტერიული წნევა
- ნორმალურ ქოლესტერინთან შედარებით და დაბალი სიმკვრივის ლიპიდები (სისხლის ტესტების მიხედვით).
დიაბეტის მქონე პაციენტებში ჰორმონის მიღებაზე რეაქციის დარღვევა გამოწვეულია:
- დიეტის სისტემატური დარღვევა,
- დიდი დოზების დანერგვა
- ინფექციის მიმაგრება
- სტრესი
- ჰიპოგლიკემიის შეტევა (შაქრის მკვეთრი ვარდნა).
ნახეთ ვიდეო ინსულინის მგრძნობელობის ფაქტორზე:
მეტფორმინი ინსულინის წინააღმდეგობისთვის
ინსულინის წინააღმდეგობის გათვალისწინებით, მეტფორმინი ინიშნება, როგორც დამხმარე საშუალება, მისი მიღება ავსებს დიეტას და გაზრდის საავტომობილო მოქმედებას. პრეპარატის ძირითადი მოქმედება მიზნად ისახავს ღვიძლში ახალი გლუკოზის წარმოქმნის ინჰიბირებას, მისი უჯრედებისა და კუნთების რეაქციის აღდგენას, უჯრედულ უჯრედებს ინსულინზე.
საწყისი დოზაა 500 მგ, ზრდა ხდება თანდათანობით, არა უგვიანეს კვირაში ერთხელ. სადღეღამისო დოზა ირჩევა ექიმის მიერ. მკურნალობის დროს აუცილებელია სისხლის ტესტების კონტროლი. პრეპარატი უკუნაჩვენებია:
- თირკმელების მძიმე დაავადება,
- ალკოჰოლის დალევა
- ორსულობა
- ნებისმიერი წარმოშობის ჟანგბადის (ჰიპოქსია) ნაკლებობა - გულის, ფილტვების, ანემია, ცხელება, შოკის მდგომარეობა.
მეტფორმინი არის ისეთი მედიკამენტების აქტიური ნივთიერება, როგორიცაა Siofor, Glucofage, Metamine, Metfogamma, Langerin.
როგორ მოვიქცეთ ინსულინის წინააღმდეგობა და სიმსუქნე
ინსულინის რეზისტენტობას და სიმსუქნეს მკურნალობენ დიეტა და ფიზიკური დატვირთვა. თუ ისინი საკმარისი არ არის, დაამატეთ ნარკოტიკები (Xenical, Meridia, Glucophage), განსაკუთრებით მძიმე შემთხვევებში, კუჭის მოცულობის შემცირების ოპერაცია ეხმარება.
ცხიმოვანი ქსოვილი წარმოქმნის ნივთიერებებს ჰორმონალური მოქმედებით. ისინი იწვევენ ინსულინის წინააღმდეგობას და აფერხებენ ცხიმების განაწილებას. ამიტომ, სიმსუქნით, იქმნება მანკიერი წრე - ჭარბი წონა თავისთავად ხდება მისი ზრდის მიზეზი.
წონის დაკლების მიზნით მეცნიერულად არსებობს რეკომენდაციები:
- დღეში ენერგიის დანაკარგების გაანგარიშებით, დიეტის საერთო კალორიული შემცველობა უნდა იყოს 300-400 კკალზე დაბალი, ხოლო კიდევ 150-200 კკალ უნდა იწვას ტვირთის გამოყენებით - ეს დაახლოებით 30-40 წუთია დატენვის საშუალო ინტენსივობით,
- დიეტა აშენებულია ბოსტნეულის სიმრავლით (გარდა კარტოფილი, მოხარშული ჭარხალი, სტაფილო, გოგრა), მოხარშული ან გამომცხვარი თევზი, ხორცი, უცხიმო რძის პროდუქტები,
- ცხიმი არ უნდა იყოს მთლიანი კალორიული შემცველობის 25% -ზე მეტი, რომელთაგან ცხოველების 10% -მდე,
- თეთრი ფქვილის, შაქრის უარყოფა.
ერთი თვის შემდეგ, ფასდება არა ნარკოლოგიური თერაპიის შედეგები და, არასაკმარისი ეფექტურობით, ნარკოტიკებს ემატება წონის შემცირება და ინსულინზე რეაგირების გაუმჯობესება. ძლიერი სიმსუქნით და გულის და სისხლძარღვთა დაავადებების მაღალი რისკით, მედიკამენტები შეიძლება დაინიშნოს თერაპიის პირველივე დღიდან.
როგორ აღვადგინოთ ინსულინის მგრძნობელობა
ინსულინის მგრძნობელობის აღდგენის ძირითადი გზები:
- საკვების კალორიული შეზღუდვა,
- საკვების უარი მარტივი ნახშირწყლებიდან - ყველა ტკბილეული, ფქვილის პროდუქტები, მაღალკალორიული საკვები - შემწვარი, ცხიმოვანი საკვები, ჩიფსი, მაიონეზი, ცხიმოვანი ყველი, ალკოჰოლი,
- ყოველდღიური ფიზიკური დატვირთვა მინიმუმ ნახევარი საათის განმავლობაში.
დიეტა ინსულინის წინააღმდეგობისთვის
ინსულინის წინააღმდეგობის დიეტა რეკომენდებულია ცილა-ბოსტნეულის, ნახშირწყლები უნდა შეირჩეს ყველაზე დაბალი გლიკემიური ინდექსით. საკვებში შაქარი, ფქვილი, ცხიმოვანი საკვები შეზღუდულია. მენიუები ისეა შექმნილი, რომ კალორიების და ნახშირწყლების მიღება ძირითადად დილაობით ხდება. შესაძლებელია ქეთოს დიეტის გამოყენება, მაგრამ სამედიცინო ზედამხედველობით.
კვების წესები
დასაშვები პროდუქტები მოიცავს:
- არასამთავრობო სახამებლის ბოსტნეული (მათ აქვთ ყველაზე დაბალი გლიკემიური ინდექსი, ასე რომ ისინი არ აზიანებენ მეტაბოლურ პროცესებს) - კომბოსტო (ყველა სახის), კიტრი, zucchini, პომიდორი, ბადრიჯანი, წიწაკა და ა.შ.
- მჭლე ხორცი - ქათამი, ინდაური, ხორცი მოხარშულ ან გამომცხვარ ფორმაში ცხიმის დამატების გარეშე,
- თევზი და ზღვის პროდუქტები, ზღვის მცენარეები,
- ფერმენტირებული რძე სვამს 2,5% ცხიმს, ხაჭო - 5% -მდე,
- ფაფა წიწიბურისაგან, შვრიისგან,
- კენკრა, ხილი (დაუპატიჟებელი).
შეზღუდული რაოდენობით (დღეში 30 გ-მდე) ნებადართულია თხილი, ხმელი ხილი, მუქი შოკოლადი, ზეითუნის ზეთი. ისინი უნდა იქნას გათვალისწინებული კალორიების საერთო რაოდენობაში.
მინიმუმამდე შემცირება და უმჯობესია უარი თქვას საჭიროებაზე:
- კარტოფილი, გოგრა, სიმინდი, მოხარშული ჭარხალი და სტაფილო,
- თეთრი ბრინჯი semolina
- მთელი რძე
- კვერცხის yolk (შეიძლება დაემატოს კერძები არა უმეტეს 1/2 დღეში),
- კარაქი
- შაქარი, მთელი საცხობი,
- ბანანი, ყურძენი, ნესვი, თარიღები,
- ალკოჰოლი.
აკრძალულ სიაში შედის:
- დაკონსერვებული თევზი ზეთში, ჩაშუშვაში,
- ძეხვი და ძეხვეული, ლორი, ლოყა, ლარდი,
- მომზადებული წვენები, ნექტარები, ტკბილი სოდა,
- ნამცხვრები, pastries, ცხიმიანი დესერტები, ნაღები,
- ჩიპები, საჭმელები, სწრაფი კვება,
- კონსერვები, მურაბები, სიროფები.
როგორ მენიუ
მენიუს შედგენისას გაითვალისწინეთ პროდუქციის ასეთი მოხმარების მაჩვენებლები:
- ბოსტნეული 700-800 გ 3-4 ჯერ დღეში, სასურველია უმი (სალათი), ორთქლი, ადუღებული, გამომცხვარი, წყალში ჩაშუშვა, ბოსტნეულის წვნიანი მცენარეებით, სოკო,
- მთელი მარცვლეული, ჭვავის პური, ქატოთ - 200 გრ,
- მარცვლეული და პარკოსნები - 50 გ მშრალი ფორმით,
- ხილი და კენკრა - 200-300 გ,
- ხორცი 150 გრ, თევზი 150 გრ, ხაჭო 2-5% - 100 გ ან ყველი, ცხიმის შემცველობით, 30% - 50 გ,
- ჭიქა ფერმენტირებული რძის სასმელი დანამატების გარეშე.
ყველა ჯანსაღი პროდუქტი ნაწილდება კვებას შორის, ისე, რომ მინიმუმ 35% დადის ლანჩზე, ხოლო ორი საჭმლის (2 საუზმე და შუადღის საჭმლის წილი) თითო 10%, 1 საუზმე 25%, და ვახშამი 20%.
რა არის ქეთო დიეტა
ქეთოს დიეტა არის კვების სტილი, რომელშიც ნახშირწყლები პრაქტიკულად არ არსებობს (მთლიანი დიეტის 5% -მდე). ეს საშუალებას იძლევა ბოსტნეული, ხორცი, თევზი, ყველი, კვერცხი, კაკალი და კარაქი, მაგრამ მარცვლეული, პარკოსნები, ხილი, კენკრა, უფრო ხშირად, და პური ასევე გამორიცხულია ან არა უმეტეს 1 ნაჭერი. დიეტის დროს, ქეთო დიეტა გამოიყენეს ეპილეფსიის სამკურნალოდ, სავარაუდოდ, მასთან ერთად, თქვენ შეგიძლიათ აიყვანოთ კონტროლი ტიპი 2 დიაბეტზე.
მეტაბოლური დარღვევების, ინსულინის წინააღმდეგობის ჩათვლით, მკაცრად იკრძალება საკუთარი თავის ინიციატივით გამოყენება ასეთი შეზღუდული კვების სტილის გამოყენება. კვლევების თანახმად, ასეთი დიეტის დროს დადებითი და უარყოფითი მხარეები არსებობს. პირველი მოიცავს:
- შაქრის შემცირება
- ანტიდიაბეტური მედიკამენტების შემცირება,
- სხეულის წონის დაკლება, პირველ რიგში, წყლის ხარჯზე.
ასევე აღინიშნა არასასურველი ეფექტები:
- ნორმალური კვების სტილში დაბრუნების შემდეგ, წონა უბრუნდება თავდაპირველს და იზრდება ინსულინის წინააღმდეგობა,
- მცენარეული საკვების შემადგენლობაში შემავალი ანტიოქსიდანტებისა და ვიტამინების ორგანიზმის გამო, აუცილებელია ვიტამინის კომპლექსების მუდმივი მიღება,
- პერესტროიკის მეტაბოლიზმის პერიოდში აღინიშნება მუდმივი სისუსტე, თავის ტკივილი, დაღლილობა.
ასეთ დიეტაზე ხანგრძლივად ყოფნა პროვოცირებას ახდენს:
- თირკმლის ქვების დაავადება
- ოსტეოპოროზი (მყიფე ძვლები),
- ზრდის შეფერხება მოზარდებში,
- გაიზარდა ქოლესტერინი
- ყაბზობა.
როგორ დავიკლოთ წონა ინსულინის რეზისტენტობით
იმისათვის, რომ წონაში დაიკლოთ ინსულინის წინააღმდეგობით, აუცილებელია ფიზიკური დატვირთვა სათანადო კვებაზე. ეს არა მხოლოდ წვავს კალორიებს ჭარბი რაოდენობით, არამედ აუმჯობესებს კუნთების და ცხიმოვანი ქსოვილების რეაქციას ინსულინის მოქმედებაზე.ხდება გლუკოზის სწრაფი მიღება, კუჭქვეშა ჯირკვლის ჰორმონის გამოყოფა და ასევე მცირდება.
საჭირო მინიმალური დატვირთვაა დღეში 150 წუთი საშუალო ინტენსივობით. ეს ნიშნავს:
- სიარული სწრაფი ტემპით ან ნელა, მაგრამ დღეში მინიმუმ 1 საათის ხანგრძლივობით,
- თერაპიული ვარჯიშები დიდი დატვირთვით კუნთების ჯგუფებზე,
- ცურვა
- ველოსიპედით
თუ გულ-სისხლძარღვთა სისტემის მხრივ რაიმე უკუჩვენება არ არსებობს, მაშინ აუცილებელია ნებისმიერი ტიპის დატვირთვის მიღწევა, გულისცემა იზრდება მაქსიმალური 50-70% -მდე (220 ინსულტი მინუს ასაკში).
რა არის რაბსონ-მენდენჰალის სინდრომი
რაბსონ-მენდენჰალის სინდრომი არის ინსულინის წინააღმდეგობის თანდაყოლილი (გენეტიკური) ფორმა. ახასიათებს სისხლში გლუკოზისა და ინსულინის მაღალი შემცველობა. ტიპი 2 დიაბეტის განვითარება მძიმეა. პრაქტიკულად არ არის განკურნება აბები და ჰორმონები. ბავშვებში ბევრი ბავშვი იღუპება.
მაქსიმალური გამოვლინებები აღინიშნება ცხოვრების 3 წლის განმავლობაში:
- შავი ტყავის ნაკეცები
- თმა სხეულზე იზრდება
- სტომატოლოგია არის curved, შეიძლება იყოს ორმაგი,
- ბავშვი გაშეშებულია, ამოწურულია, მუცელი მუწუკდება,
- ხელები და ფეხები დიდი ნაკეცებით.
ინსულინის წინააღმდეგობის გამო, მამრობითი სქესის ჰორმონები ჭარბობს. ვაჟებში, ადრეული მომწიფება იწყება, ხოლო გოგონებში, კლიტორი არის გადიდებული, სახეზე და სხეულზე თმები იზრდება, საკვერცხეებში უამრავი კისტა. ერთეულები სრულწლოვანებამდე გადარჩნენ. მკურნალობა ხორციელდება დაბალი ნახშირბადის დიეტის გამოყენებით, Siofor, ინსულინის მსგავსი ზრდის ფაქტორი, ლეპტინი.
ჭარბი წონა და ინსულინის წინააღმდეგობა
ჭარბი წონა ინსულინის რეზისტენტობის განვითარების ერთ – ერთი მთავარი გადამწყვეტი ფაქტორია. ზოგადად ინსულინისა და ზოგადად მეტაბოლური სინდრომისადმი დაქვეითებული მგრძნობელობის წინაპირობების დასადგენად, თქვენ უნდა იცოდეთ თქვენი სხეულის მასის ინდექსი. ეს რიცხვი აგრეთვე ხელს უწყობს სიმსუქნის სტადიას და გულ-სისხლძარღვთა სისტემის დაავადებების განვითარების რისკების გამოთვლას.
ინდექსი განიხილება ფორმულის მიხედვით: I = მ / სთ 2, მ არის თქვენი წონა კილოგრამებში, თ არის თქვენი სიმაღლე მეტრით.
სხეულის მასის ინდექსი კგ / მ²-ში
ინსულინის წინააღმდეგობის რისკი
და სხვა დაავადებები
მცირე (სხვა დაავადებები შეიძლება აღმოჩნდეს)
სიმსუქნე 1 სიმძიმე
სიმსუქნე 2 სიმძიმე
3 სიმძიმის სიმძიმე
საშიშია ეს დარღვევა?
ეს პათოლოგია საშიშია შემდგომი დაავადებებით. პირველ რიგში, ეს არის ტიპი 2 დიაბეტი.
დიაბეტურ პროცესებში, ძირითადად, კუნთების, ღვიძლის და ცხიმოვანი ბოჭკოები მონაწილეობენ. მას შემდეგ, რაც ინსულინის მგრძნობელობა შეირყა, გლუკოზა წყვეტს მოხმარებას იმ რაოდენობით, რომელშიც უნდა იყოს. ამავე მიზეზით, ღვიძლის უჯრედები იწყებენ გლუკოზის აქტიურად წარმოებას გლიკოგენის დაშლით და ამინომჟავების ნაერთებისგან შაქრის სინთეზით.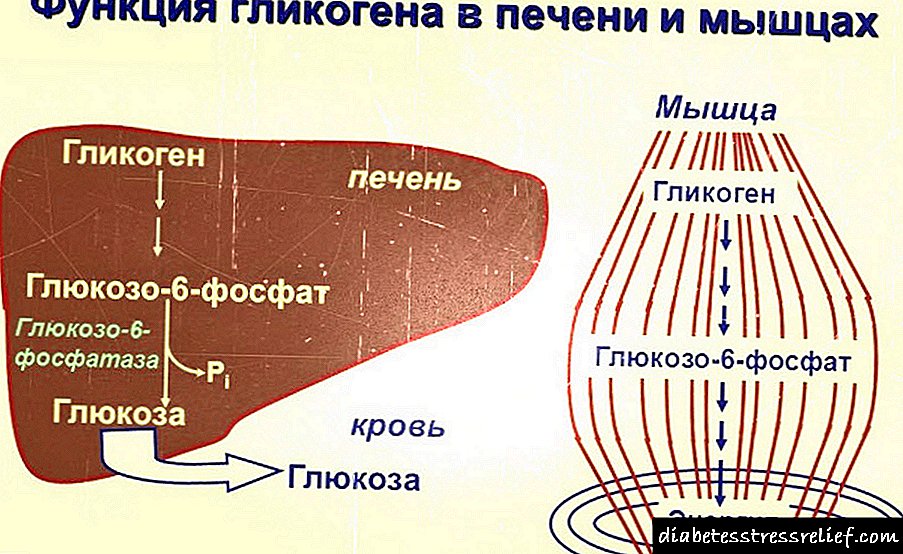
რაც შეეხება adipose ქსოვილს, მასზე ანტილიპოლიტიკური მოქმედება მცირდება. პირველ ეტაპზე ეს პროცესი ანაზღაურდება კუჭქვეშა ჯირკვალში ინსულინის სინთეზის გაძლიერების გზით. მოწინავე ეტაპზე ცხიმის მარაგი იყოფა თავისუფალი ცხიმოვანი მჟავების და გლიცეროლის მოლეკულებად, ადამიანი მკვეთრად კარგავს წონას.
ეს კომპონენტები შედიან ღვიძლში და იქ იქნებიან დაბალი სიმკვრივის ლიპოპროტეინები. ეს ნივთიერებები გროვდება სისხლძარღვთა კედლებზე და ათეროსკლეროზის განვითარების პროვოცირებას ახდენს. ყველა ამ პროცესის გამო, ბევრი გლუკოზა თავისუფლდება სისხლში.
ღამის ინსულინის წინააღმდეგობა
სხეული დილით ყველაზე მგრძნობიარეა ინსულინის მიმართ. ეს მგრძნობელობა დღის განმავლობაში ძლიერდება. ადამიანის სხეულისთვის არსებობს ენერგიის მიწოდების 2 ტიპი: ღამე და დღე.
დღისით, ენერგიის დიდი ნაწილი ძირითადად გლუკოზასგან იღებენ, ცხიმის მაღაზიებში გავლენა არ ხდება. პირიქით ხდება ღამით, სხეული უზრუნველყოფს თავის თავს ენერგიით, რომელიც თავისუფლდება ცხიმოვანი მჟავებისგან, რომლებიც თავისუფლდება სისხლში ცხიმების დაშლის შემდეგ. ამის გამო, ინსულინის მგრძნობელობა შეიძლება გაუფასურდეს.
თუ ძირითადად საღამოს ჭამთ, მაშინ თქვენს სხეულს შეიძლება უბრალოდ ვერ გაუმკლავდეს მასში შემავალი ნივთიერებების მოცულობა. ამან შეიძლება გამოიწვიოს ჯანმრთელობის სერიოზული პრობლემები.
გარკვეული პერიოდის განმავლობაში, რეგულარული ინსულინის ნაკლებობა ანაზღაურდება პანკრეასის ბეტა უჯრედებში ნივთიერების სინთეზით. ამ ფენომენს ჰიპერინსულმია ეწოდება და დიაბეტის ცნობადი ნიშანია. დროთა განმავლობაში, უჯრედების უნარი ჭარბი ინსულინის წარმოქმნით მცირდება, შაქრის კონცენტრაცია იზრდება, ხოლო ადამიანი ვითარდება დიაბეტით.
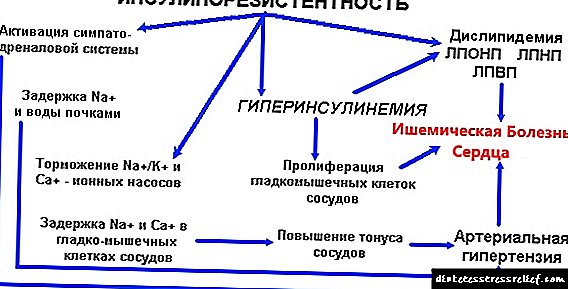
ასევე, ინსულინის წინააღმდეგობა და ჰიპერინსულინემია არის გულ-სისხლძარღვთა სისტემის დაავადებების განვითარების მასტიმულირებელი ფაქტორები. ინსულინის მოქმედების გამო, ხდება გლუვი კუნთების უჯრედების პროლიფერაცია და მიგრაცია, ფიბრობლასტების პროლიფერაცია და ფიბრინოლიზის პროცესების დათრგუნვა. ამრიგად, სისხლძარღვთა სიმსუქნე ხდება ყველა მომდევნო შედეგთან.
ორსულობის წინააღმდეგობა
გლუკოზის მოლეკულები არის ენერგიის ძირითადი წყარო, როგორც დედა და ბავშვი. ბავშვის ზრდის ტემპის ზრდის დროს, მისი სხეული იწყებს მეტ და მეტ გლუკოზას მოთხოვნილებას. მნიშვნელოვანია ის, რომ ორსულობის მე -3 ტრიმესტრიდან დაწყებული, გლუკოზის მოთხოვნები აღემატება ხელმისაწვდომობას.
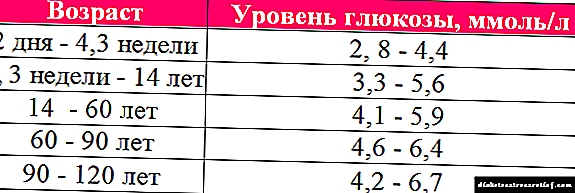
 ჩვეულებრივ, ჩვილებს აქვთ უფრო დაბალი სისხლი შაქარი ვიდრე დედები. ბავშვებში, ეს დაახლოებით 0,6–1,1 მმოლ / ლიტრია, ქალებში კი 3,3–6,6 მმოლ / ლიტრი. როდესაც ნაყოფის ზრდა პიკს აღწევს, დედამ შეიძლება შეიმუშაოს ინსულინის მიმართ ფიზიოლოგიური უგრძნობელობა.
ჩვეულებრივ, ჩვილებს აქვთ უფრო დაბალი სისხლი შაქარი ვიდრე დედები. ბავშვებში, ეს დაახლოებით 0,6–1,1 მმოლ / ლიტრია, ქალებში კი 3,3–6,6 მმოლ / ლიტრი. როდესაც ნაყოფის ზრდა პიკს აღწევს, დედამ შეიძლება შეიმუშაოს ინსულინის მიმართ ფიზიოლოგიური უგრძნობელობა.
გლუკოზა, რომელიც დედის ორგანიზმში შედის, არსებითად არ შეიწოვება მასში და არ გადაეცემა ნაყოფს, რათა განვითარების დროს მას არ ჰქონდეს საკვები ნივთიერებები.
ეს ეფექტი რეგულირდება პლაცენტის მიერ, რომელიც TNF-b- ის ძირითადი წყაროა. ამ ნივთიერების დაახლოებით 95% შედის ორსული ქალის სისხლში, დანარჩენი გადადის ბავშვის სხეულში. ეს არის TNF-b– ის მატება, რომელიც წარმოადგენს გესტაციის დროს ინსულინის რეზისტენტობას.
ბავშვის დაბადების შემდეგ, TNF-b- ის დონე სწრაფად იკლებს და პარალელურად, ინსულინის მგრძნობელობა ნორმალურად უბრუნდება. პრობლემები შეიძლება აღმოჩნდეს ქალებში, რომლებიც ჭარბი წონა აქვთ, რადგან ისინი უფრო მეტ TNF-b წარმოქმნიან, ვიდრე სხეულის ნორმალური წონის მქონე ქალები. ასეთ ქალებში ორსულობა თითქმის ყოველთვის თან ახლავს უამრავ გართულებას.
ინსულინის წინააღმდეგობა, როგორც წესი, არ ქრება მშობიარობის შემდეგაც კი, დიაბეტის განვითარების საკმაოდ დიდი% არსებობს. თუ ორსულობა ნორმალურია, წინააღმდეგობა ბავშვის დამხმარე ფაქტორია.
ინსულინისადმი მგრძნობელობის დარღვევა მოზარდებში
პუბერტატულ ადამიანებში ინსულინის წინააღმდეგობა ძალიან ხშირად აღირიცხება. საინტერესო ფაქტია, რომ შაქრის კონცენტრაცია არ იზრდება. პუბერტატის გავლის შემდეგ, მდგომარეობა ჩვეულებრივ ნორმალიზდება.
ინტენსიური ზრდის დროს, ანაბოლური ჰორმონები ინტენსიურად სინთეზდება:
მიუხედავად იმისა, რომ მათი შედეგები საპირისპიროა, ამინომჟავების მეტაბოლიზმი და გლუკოზის მეტაბოლიზმი არ განიცდის. კომპენსატორული ჰიპერინსულინემიით, ცილების წარმოება გაუმჯობესებულია და ზრდის სტიმულირება ხდება.
ინსულინის მეტაბოლური ეფექტების ფართო სპექტრი ხელს უწყობს პუბერტატული და ზრდის პროცესების სინქრონიზაციას, აგრეთვე მეტაბოლური პროცესების ბალანსის შენარჩუნებას. ასეთი ადაპტური ფუნქცია უზრუნველყოფს ენერგიის დაზოგვას არასაკმარისი კვებით, აჩქარებს პუბერტეტს და ჩაფიქრების და შთამომავლობის უნარის უნარს კვებით, კარგი დონის კვებით.
როდესაც puberty მთავრდება, სქესობრივი ჰორმონების კონცენტრაცია რჩება მაღალი, და ინსულინის უგრძნობელობა ქრება.
ინსულინის წინააღმდეგობის მკურნალობა
ინსულინის წინააღმდეგობის წინააღმდეგ ბრძოლის დაწყებამდე, ექიმები ატარებენ პაციენტის გამოკვლევას. Prediabetic მდგომარეობის და ტიპი 2 დიაბეტის დიაგნოზისთვის გამოიყენება ლაბორატორიული ტესტების რამდენიმე ტიპი:
- A1C ტესტი,
- პლაზმაში გლუკოზის სამარხვო ტესტი,
- პირის ღრუს გლუკოზის ტოლერანტობის ტესტი.
ტიპი 2 დიაბეტი ხასიათდება 6.5% A1C ტესტის მიხედვით, შაქრის დონე 126 მგ / დლ-დან, ხოლო ბოლო ტესტის შედეგია 200 მგ / დლ-ზე მეტი. პრედიაბეტური მდგომარეობის დროს 1 ინდიკატორია 5.7-6.4%, მეორეა 100-125 მგ / დლ, ეს უკანასკნელი 140-199 მგ / დლ.
წამლის თერაპია
ამ ტიპის მკურნალობის ძირითადი ნიშნებია სხეულის მასის ინდექსი 30-ზე მეტი, სისხლძარღვთა და გულის დაავადებების განვითარების მაღალი რისკი, აგრეთვე სიმსუქნის არსებობა.
გლუკოზის მგრძნობელობის გასაზრდელად გამოიყენება შემდეგი პრეპარატები:
ინსულინის წინააღმდეგობის გათვალისწინებით, აქცენტი გაკეთებულია დაბალ ნახშირბადის დიეტაზე, შიმშილობის გამოკლებით. რეკომენდებულია ფრაქციული ტიპის კვება, ეს უნდა იყოს 5-დან 7-ჯერ დღეში, საჭმლის საჭმლის გათვალისწინებით. ასევე მნიშვნელოვანია საკმარისი რაოდენობით წყლის დალევა, არანაკლებ 1,5 ლიტრი დღეში.
პაციენტს უფლება აქვს ჭამა მხოლოდ ნელი ნახშირწყლები. ეს შეიძლება იყოს:
- ფაფა
- ჭვავის ფქვილი გამომცხვარი საქონელი
- ბოსტნეული
- ზოგი ხილი.
დაბალი ნახშირბადის დიეტის დროს, პაციენტმა არ უნდა მიიღოს:
- თეთრი ბრინჯი
- ცხიმიანი ხორცი და თევზი,
- ყველა ტკბილი (სწრაფი ნახშირწყლები)

- მანკუ
- კარტოფილი
- შებოლილი საკვები
- კარაქი,
- წვენები
- კარაქი და ფქვილი,
- არაჟანი.
ყველა საკვებს, რომელსაც პაციენტი ჭამს, უნდა ჰქონდეს დაბალი გლიკემიური ინდექსი. ეს ტერმინი არის ნახშირწყლების პროდუქტების დაშლის სიჩქარის მაჩვენებელი სხეულში მათი შეყვანის შემდეგ. რაც უფრო დაბალია ამ პროდუქტის ეს მაჩვენებელი, მით უფრო მეტად შეესაბამება პაციენტს.
ინსულინის წინააღმდეგობის წინააღმდეგ ბრძოლის დიეტა იქმნება იმ საკვებისგან, რომლებსაც აქვთ დაბალი ინდექსი. ძალიან იშვიათია საშუალო GI- ს მქონე რაღაცის ჭამა. პროდუქტის მომზადების მეთოდი, როგორც წესი, მცირე გავლენას ახდენს GI- ზე, მაგრამ არსებობს გამონაკლისები.
მაგალითად, სტაფილო: როდესაც ეს არის ნედლეული, მისი ინდექსია 35 და მისი ჭამა შეიძლება, მაგრამ მოხარშული სტაფილო ძალიან დიდი GI და მისი ჭამა სრულიად შეუძლებელია.
ხილის ჭამა ასევე შეიძლება, მაგრამ მოხმარება უნდა მიიღოთ არაუმეტეს 200 გრამ დღეში. შეუძლებელია მათგან ხელნაკეთი წვენის მომზადება, რადგან როდესაც რბილობი დამსხვრეულია, ბოჭკოვანი ქრება და წვენი იძენს ძალიან დიდ GI- ს.
GI შეიძლება დაიყოს რამდენიმე კატეგორიად:
- 50-მდე - დაბალი
- 50-70 - საშუალოდ,
- 70-ზე მეტი დიდია.
არსებობს რამდენიმე საკვები, რომელსაც საერთოდ არ აქვს გლიკემიური ინდექსი. შესაძლებელია თუ არა მათი ჭამა ინსულინის წინააღმდეგობით? - არა. თითქმის ყოველთვის, ასეთ კერძს აქვს ძალიან მაღალი კალორიული შემცველობა, ხოლო ინსულინის მგრძნობელობის დარღვევით არ შეიძლება მისი ჭამა.
ასევე არსებობს საკვები მცირე ინდექსით და დიდი კალორიული შემცველობით:
პაციენტისთვის კვება მრავალფეროვანია. მას უნდა ჰქონდეს ხორცი, ხილი, ბოსტნეული. გლუკოზის მქონე პროდუქტების მოხმარება რეკომენდებულია 15:00 საათამდე. სუპები საუკეთესოდ მოხარშულია ბოსტნეულის ბულიონში; ზოგჯერ მისაღებია გამოიყენოთ მეორადი ხორცის ბულიონები.
დაბალ ნახშირბადის დიეტაზე, შეგიძლიათ მიირთვათ ამ ტიპის ხორცი:
- ღვიძლი (ქათამი / საქონლის ხორცი),
- თურქეთი,
- ქათამი
- ხბოს
- კურდღლის ხორცი
- მწყერის ხორცი
- ენები.
თევზიდან შეგიძლიათ პიკი, პოლოკი და პერკეტი. მათ ჭამა კვირაში მინიმუმ 2-ჯერ უნდა. ფაფა საუკეთესოა გარნირად. ისინი წყალში ადუღებულნი არიან, ცხოველური წარმოშობის სუნელი არ შეიძლება.
შეგიძლიათ ასეთი მარცვლეულის ჭამა:
ზოგჯერ თქვენ შეგიძლიათ მკურნალობა მაკარონისგან, გრძელი ხორბლისგან. ცილის მიღებამდე შეგიძლიათ დღეში 1 კვერცხის კუჭის ჭამა. დიეტაზე, შეგიძლიათ თითქმის ყველა რძე მოიხმაროთ, გარდა იმისა, რომელსაც დიდი პროცენტი აქვს ცხიმის შემცველობას. მისი გამოყენება შეიძლება დღის მეორე ნახევარში.
შემდეგი პროდუქტები შეიცავს მწვანე ჩამონათვალს:
- ხაჭო

- რძე
- კეფირი,
- კრემი მდე 10%,
- დაუვიწყარი იოგურტები,
- ტოფუ
- რიაზენკა.
საკვების ლომის წილი უნდა შედგებოდეს ბოსტნეულიდან. თქვენ შეგიძლიათ გააკეთოთ სალათი ან გვერდითი კერძი მათგან.
დაბალ გლიკემიური ინდექსი ასეთ ბოსტნეულში:
- ნიორი და ხახვი
- ბადრიჯანი
- კიტრი
- პომიდორი
- სხვადასხვა სახის წიწაკა,
- Zucchini,
- ნებისმიერი კომბოსტო
- ახალი და ხმელი ბარდა.
პაციენტი პრაქტიკულად არ არის შეზღუდული სანელებლებით და სანელებლებით. ორეგანოს, რეჰანი, ცედრა, ისპანახი, ოხრახუში, კამა ან thyme შეგიძლიათ უსაფრთხოდ დივერსიული შეიტანოთ კერძებში.
უკეთესია თქვენს დიეტაში ჩართვა:
- მოცხარის
- ქლიავი
- მსხალი

- ჟოლო
- მოცვის
- ვაშლი
- გარგარი
- ნექტარინები.
დაბალ ნახშირწყლოვან დიეტაზე შეგიძლიათ ბევრი განსხვავებული საკვების ჭამა. ნუ შეგეშინდებათ, რომ თქვენი დიეტა გახდება უინტერესო და საშუალო.
თამაშობს სპორტს

სპორტული ფიზიოლოგების აზრით, ფიზიკური აქტივობა ინსულინის წინააღმდეგობის წინააღმდეგ ბრძოლის ყველაზე ეფექტური მეთოდია. ვარჯიშის დროს, ინსულინის მგრძნობელობა იზრდება გლუკოზის ტრანსპორტირების გაზრდის გამო კუნთების ბოჭკოების შეკუმშვის დროს.
დატვირთვის შემდეგ, ინტენსივობა მცირდება, ხოლო კუნთების სტრუქტურებზე ინსულინის პირდაპირი მოქმედების პროცესები იწყება. ანაბოლური და ანტი-კატაბოლური ეფექტების გამო, ინსულინი ხელს უწყობს გლიკოგენის დეფიციტის შედგენას.
მარტივი სიტყვებით, დატვირთვის პირობებში, სხეული მაქსიმალურად შთანთქავს გლიკოგენის (გლუკოზის) მოლეკულებს და, ვარჯიშის შემდეგ, სხეული გადის გლიკოგენს. ინსულინის მგრძნობელობა იზრდება იმის გამო, რომ კუნთებს ენერგეტიკული რეზერვები არ აქვთ.
ეს საინტერესოა: ექიმები რეკომენდაციას უწევენ ტრენინგზე ფოკუსირებას ტიპი 2 დიაბეტის მქონე ადამიანებისთვის.
აერობული ვარჯიშები ინსულინის წინააღმდეგობის წინააღმდეგ ბრძოლის კარგი საშუალებაა. ამ დატვირთვის დროს, გლუკოზა ძალიან სწრაფად მოიხმარება. ზომიერი ან მაღალი ინტენსივობის კარდიო ვარჯიშებმა შეიძლება გაზარდოს მგრძნობელობა შემდეგი 4-6 დღის განმავლობაში. ხილული გაუმჯობესებები აღირიცხება ერთკვირიანი ტრენინგის შემდეგ, მინიმუმ 2 ინტენსიური კარდიო ვარჯიშის შედეგად.
თუ კლასები გრძელვადიან პერიოდში ტარდება, დადებითი დინამიკა შეიძლება გაგრძელდეს საკმაოდ ხანგრძლივი პერიოდის განმავლობაში. თუ რაღაც მომენტში ადამიანი მოულოდნელად მიატოვებს სპორტს და თავიდან აიცილებს ფიზიკურ ვარჯიშს, ინსულინის წინააღმდეგობა დაუბრუნდება.
დენის დატვირთვა
ძალის ვარჯიშის უპირატესობაა არა მხოლოდ ინსულინისადმი მგრძნობელობის გაზრდა, არამედ კუნთების აშენება. ცნობილია, რომ კუნთები ინტენსიურად შთანთქავს გლუკოზის მოლეკულებს არა მხოლოდ დატვირთვის დროს, არამედ მის შემდეგაც.
4 სიძლიერის ვარჯიშის შემდეგ, თუნდაც დასვენების დროს, ინსულინის მგრძნობელობა გაიზრდება და გლუკოზის დონე (იმ პირობით, რომ თქვენ არ ჭამდით გაზომვამდე), შემცირდება. რაც უფრო ინტენსიური დატვირთვაა, მით უფრო უკეთესია მგრძნობელობის ინდიკატორი.
ინსულინის წინააღმდეგობა უკეთესად გამოირიცხება ინტელექტუალური საქმიანობისადმი ინტეგრირებული მიდგომით. საუკეთესო შედეგი აღირიცხება აერობული და ძალოვანი ვარჯიშის მონაცვლეობით. მაგალითად, დარბაზში მიდიხართ ორშაბათს, ოთხშაბათს, პარასკევს და კვირას. გააკეთეთ კარდიო ორშაბათს და პარასკევს (მაგალითად, სირბილი, აერობიკა, ველოსიპედით) და გააკეთეთ ვარჯიშები წონით დატვირთვით ოთხშაბათს და კვირას.
ინსულინის წინააღმდეგობა შეიძლება უსაფრთხო იყოს, თუ ის განვითარდება ისეთი პროცესების ფონზე, როგორიცაა puberty ან ორსულობა. სხვა შემთხვევებში, ეს ფენომენი განიხილება საშიში მეტაბოლური პათოლოგია.
დაავადების განვითარების ზუსტი მიზეზების დასახვა ძნელია, მაგრამ სრულფასოვანი ადამიანი მას ძალიან მიდრეკილია. ეს დისფუნქცია ყველაზე ხშირად არ ახლავს თვალსაჩინო სიმპტომებს.
თუ არ მკურნალობა, ინსულინის მგრძნობელობის დარღვევამ შეიძლება გამოიწვიოს შაქრიანი დიაბეტი და გულ-სისხლძარღვთა სისტემის სხვადასხვა დაავადებები. დისფუნქციის სამკურნალოდ გამოიყენება მედიკამენტები, ფიზიკური დატვირთვა და სპეციალური კვება.
ინსულინის წინააღმდეგობის ფაქტორები
ვ. ნილის (1962 წ.) "ეკონომიკური გენოტიპის" თეორიის თანახმად, ინსულინის წინააღმდეგობის განვითარება შეიძლება ასოცირებული იყოს სხეულის ადაპტაციის მექანიზმთან ერთად კვების არარსებობის ან ჭარბი პერიოდის განმავლობაში:
- ნახშირწყლების ჭამა, სოდა დიდი რაოდენობით საკვებიცხიმის მიახლოება - IR შეიძლება იყოს ნახშირწყლების მეტაბოლიზმის დარღვევის ნიშანი.
- ჭარბი წონა - ცხიმოვანი ქსოვილის უჯრედები ნაკლებად მგრძნობიარეა ინსულინის მიმართ, ორგანიზმში ცხიმის დიდი შემცველობაა, ინსულინის წინააღმდეგობა მოქმედებს როგორც თანმდევი სიმპტომი.
- გახანგრძლივებული მოწევა, ალკოჰოლიზმი.
- გლუკოზის ტოლერანტობის დაქვეითება.
- ჰიპოდინამია - უმოქმედობა, ფიზიკური დატვირთვა, ინსულინის წინააღმდეგობის პროვოცირებას ახდენს.
- ოპერაციის შემდგომი პერიოდი, დამწვრობის დაზიანებები, სეფსისი.
- ქრონიკული ხასიათის ანთებითი პროცესები.
- აკრომეგალია - ჰიპოფიზის დაავადება, რომელიც დაკავშირებულია გაუფასურ ზრდასთან.
- ჰიპერტენზია - ინსულინის უნაყოფობის თანხლებით, ასევე შეიძლება გამოწვეული იყოს IR.
- ჰიპერკორტიციზმის სინდრომი - დაავადება იწვევს მეტაბოლურ დარღვევებს, ხოლო სისხლში შაქრის დონე მატულობს და ხდება ცხიმოვანი ქსოვილის აქტიური რეზერვი,
- რევმატოიდული ართრიტი
- გახანგრძლივებული ჰიპოკინეზია - მობილობის ნაკლებობა უარყოფითად მოქმედებს ადამიანის სხეულზე, ხდება შეუქცევადი ცვლილებები, ვითარდება ინსულინის წინააღმდეგობა.
- მოზარდებში მომწიფების პერიოდი და მენსტრუალური ციკლი ჰორმონალური დონეზე იწვევს ინსულინის დროებით წინააღმდეგობას. ეს ასევე ეხება ღამის ძილს.
ინსულინის წინააღმდეგობის სიმპტომები
უჯრედების წინააღმდეგობა ინსულინის მიმართ ვლინდება აშკარა ნიშნების გარეშე, რომელთა დიაგნოზი ძნელია.
ინსულინის წინააღმდეგობის ძირითადი სიმპტომებია:
- ცხიმოვანი ქსოვილის აქტიური დეპონირება, ძირითადად მუცლის ღრუში,
- სისხლში შაქრის მომატება
- სისხლში ტრიგლიცერიდის მაღალი დონე,
- არტერიული წნევა
- ცილა შარდში
- სისხლდენა
- დაღლილობა
- დეპრესია, აპათია,
- შიმშილის ხშირი გრძნობა.
IR- ში, ლაბორატორიული ტესტების გამოყენებით ზუსტი დიაგნოზის მიღება საკმაოდ რთული პროცესია, რადგან სისხლში ინსულინის დონე მუდმივად იცვლება.
პირველი ნიშნები, რომლებიც მიუთითებს ინსულინის წინააღმდეგობის არსებობაზე:
- ეს არის მუცლის სიმსუქნე,
- არტერიული წნევა.
ინსულინის წინააღმდეგობის გენეტიკური მიზეზები
მემკვიდრეობა, როგორც ინსულინის რეზისტენტობისადმი მიდრეკილების ფაქტორი, საკმაოდ ხშირია. მაგრამ რადგან ეს მაჩვენებელი ხშირად არ არის დიაგნოზი, პათოლოგია შეიძლება გამოვლინდეს თანმდევი დაავადებების არსებობის გამო. მაგალითად, თუ თქვენს ოჯახს აქვს ნათესავები დიაბეტით, სიმსუქნით ან ჰიპერტონიით.
მნიშვნელოვანია!
- ინსულინის წინააღმდეგობის გენეტიკური დარღვევები მეორეხარისხოვან როლს ასრულებს,
- ინსულინის წინააღმდეგობის განვითარებას პრევენციული ზომების საშუალებით შესაძლებელია: აქტიური ცხოვრების წესი და კვების რეგულარული მონიტორინგი.
რა განსხვავებაა ინსულინის რეზისტენტობასა და მეტაბოლურ სინდრომს შორის?
ინსულინის რეზისტენტობა და მეტაბოლური სინდრომი, რომელსაც ასევე ეწოდება ინსულინის წინააღმდეგობის სინდრომი, ძირეულად განსხვავდება ერთმანეთისაგან:
- პირველ შემთხვევაში, საქმე გვაქვს უჯრედების ცალკეულ წინააღმდეგობას ინსულინის მიმართ,
- მეორეში - პათოლოგიური ფაქტორების მთელი რიგი, რომლებიც ემყარება გულ-სისხლძარღვთა სისტემის დაავადებებსა და II ტიპის შაქრიანი დიაბეტის დაავადებებს.
ჰორმონალური და მეტაბოლური მეტაბოლიზმის პათოლოგიური დარღვევების ეს სერია მოიცავს:
- მუცლის სიმსუქნე,
- არტერიული ჰიპერტენზია
- ინსულინის წინააღმდეგობა
- ჰიპერლიპიდემია.
წინააღმდეგობის დიაგნოსტიკა
ინსულინის წინააღმდეგობის პირველი სიმპტომები შეინიშნება გარედან:
- სხეულის ცხიმის პროცენტი იზრდება
- უფრო დიდი რაოდენობით, ის გროვდება მუცლის არეში.
მაგრამ ეს ყოველთვის არ ხდება. ზოგჯერ ინსულინის წინააღმდეგობის ინდექსი იზრდება ადამიანებში, რომლებსაც ზედმეტი წონა არ აქვთ. შემდეგ მთავარი მაჩვენებელია ანალიზით სისხლში შაქრისა და ინსულინის დონის დასადგენად.
წინააღმდეგობის დიაგნოზის მეთოდები:
- ევგლიკემიური ინსულინის სამაგრი ან EGC ტესტი,
- ინსულინის ჩახშობის ტესტი,
- ზეპირი გლუკოზის ტოლერანტობის ტესტი (PGTT),
- მინიმალური მოდელის მეთოდი, რომელიც ეყრდნობა ინტრავენურად გლუკოზის ტოლერანტობის ანალიზს,
- ინსულინის წინააღმდეგობის დასადგენად ყველაზე მარტივი გზაა თქვენი უზმოზე შაქრის და ინსულინის დონის შემოწმება: CARO ინდექსი ან HOMA IR ტესტი.
რისკის ფაქტორები
ინსულინის წინააღმდეგობის ძირითადი რისკ-ფაქტორებია:
- Sedentary ცხოვრების წესი
- ჭარბი წონა
- ასაკი
- დიაბეტის, ჰიპერტენზიის არსებობა ოჯახში, ათეროსკლეროზი, ალცჰეიმერის დაავადება,
- ინსულინის გადაცემასა და წარმოებაში გენეტიკური დარღვევები,
- ქრონიკული ინფექციური დაავადებები.
სხეულის მასის ინდექსი ინსულინის რეზისტენტობის რისკების დასადგენად
ინსულინის წინააღმდეგობის ინდექსის ზრდის ან სიჩქარის ერთ მაჩვენებელი არის სხეულის წონის და სიმაღლის თანაფარდობა.
| სხეულის წონის ტიპი | სხეულის მასის ინდექსი | ინსულინის წინააღმდეგობის განვითარების რისკი |
| დეფიციტი | 18,5 კგ / მ²-მდე | დაბალი |
| ნორმა | 18.5 დან 24.9 კგ / მ² | ჩვეულებრივი |
| სიმსუქნე | 25-დან 29.9 კგ / მ² | ამაღლებული |
| სიმსუქნის I ხარისხი | 30 დან 34.9 კგ / მ² | მაღალი |
| II ხარისხის სიმსუქნე | 35-დან 39.9 კგ / მ² | ძალიან მაღალი |
| სიმსუქნის III ხარისხი | 40 კგ / მ²-ზე მეტი | უკიდურესად მაღალი |
სხეულის მასის ინდექსი გამოითვლება კეტელის ფორმულის მიხედვით: I = მ / სთ2, სად არის მონაცემები მ - მასა, და თ - ზრდა. თუ ქალის წონა 60 კგ და მისი სიმაღლე 1,64 მ, მაშინ განტოლება ასე გამოიყურება: I = 60 / (1.64 × 1.64) = 22.3 კგ / მ².
ეს ნიშნავს, რომ სხეულის მასის ინდექსის მაჩვენებელი ნორმალურ მნიშვნელობებშია და მიუთითებს ინსულინის წინააღმდეგობის რისკის არარსებობაზე.
HOMA IR ტესტი
ინსულინის წინააღმდეგობის ინდექსის განსაზღვრის ერთ-ერთი ყველაზე მარტივი ტესტია HOMA IR. კვლევისთვის გამოიყენება ვენური სისხლი, რომლის დასადგენად გამოიყენება გაიზარდა ინსულინის წინააღმდეგობის ინდექსი ან ნორმა.
თუ HOMA ღირებულება 2.5-2.7-ზე მეტია, ეს ნიშნავს რომ იზრდება ინსულინის წინააღმდეგობის ინდექსი.
განსაზღვრისათვის CARO ტესტის ჩატარება ინსულინის წინააღმდეგობის ინდექსი HOMA IR– ის მსგავსია, გაანგარიშების ფორმულა და ნორმის მნიშვნელობა განსხვავდება.
წინააღმდეგობის ინდექსის შეფასება ტესტის თანახმად, 0.33 დიაპაზონშია.
ინსულინის წინააღმდეგობის ეფექტები
ჭამის შემდეგ, გლუკოზის დონე იზრდება, საჭიროა მეტი ინსულინი უჯრედებში მის გადასატანად.
ინსულინრეზისტენტასთან ერთად, კუჭქვეშა ჯირკვალზე დატვირთვა იზრდება, რის გამოც ნორმალური ლიმიტის პირობებში შაქრის დონის შესანარჩუნებლად საჭიროა მეტი ჰორმონის წარმოება. ამის შედეგად ხდება ჰიპერინსულინემია, რომელიც განსაკუთრებით უარყოფით გავლენას ახდენს ადამიანის სხეულზე.
ინსულინის წინააღმდეგობა და ორსულობა, უშვილობა
ინსულინის რეზისტენტობის გამო, უშვილობა ხდება და როდესაც ორსულობა ხდება, ის ხშირად ერევა ადრეულ ეტაპზე. ეს გამოწვეულია იმით, რომ მამრობითი სქესის ჰორმონები ჭარბობს ქალთა სხეულში. ეს პროვოცირებას ახდენს:
- მენსტრუალური ციკლი ოვულაციის გარეშე,
- პოლიკისტოზური საკვერცხეების სინდრომი,
- საშვილოსნოს შიდა ფენის პროლიფერაცია - ენდომეტრიოზი, სისხლდენა.
მას შემდეგ, რაც მამრობითი სქესის ჰორმონები გარდაიქმნება ქალის ჰორმონებად, ცხიმოვან ქსოვილში, დამატებით აღინიშნება ესტროგენის მაღალი დონე ერთდროული სიმსუქნით. შედეგად, პროგესტერონი, რომელიც პასუხობს ნაყოფის კვერცხის მიმაგრებას საშვილოსნოში, არ არის საკმარისი. ამიტომ, თუნდაც კონცეფცია მოხდეს, ორსულობა ნაადრევად წყდება. ინსულინის რეზისტენტობის მქონე ქალებში, ორსულობის საფრთხე არსებობს 2-3 ტრიმესტრში.
სამკურნალოდ, გამოიყენება დიეტა შაქრით და თეთრი ფქვილით, ფიზიკური აქტივობით. ორსულობის დაგეგმვის დროს შეიძლება გამოყენებულ იქნას მეტფორმინი, მაგრამ შემდეგ იგი გაუქმებულია.
გულ-სისხლძარღვთა დაავადება
სისხლში ინსულინის მომატებული დონე იწვევს სხვადასხვა ხასიათის დარღვევებს:
- გააქტიურებულია სისხლის კოაგულაცია,
- დისლიპიდემია ვითარდება,
- მაღალი ქოლესტერინი,
- გაზრდილი სიმპათიკური ტონი და ნორეპინეფრინის პათოლოგიური გამოყოფა
ინსულინის წინააღმდეგობა იწვევს:
- ქსოვილებში ლიპიდური მეტაბოლიზმის დარღვევამდე.
- ეს უარყოფითად მოქმედებს სისხლძარღვებზე.
- დროთა განმავლობაში ხდება მათი დაძარცვა და სისხლის შედედება.
- ვითარდება ათეროსკლეროზი.
ეს პროცესი ნელა მიმდინარეობს, დროული მკურნალობა და პრევენცია, დაავადების თავიდან აცილება შესაძლებელია.
სიმპათიკური ტონის ზრდა IR- ს სხვა გამოვლინებებთან ერთად იწვევს გულ-სისხლძარღვთა სისტემის პათოლოგიურ დაავადებებს:
- არტერიული ჰიპერტენზია
- ტაქიკარდია
- კორონარული გულის დაავადება
- აგრეთვე მიოკარდიუმის ინფარქტი.
შაქრიანი დიაბეტი
ინსულინის რეზისტენტობა II ტიპის დიაბეტის გამგებელია.
გახანგრძლივებული ჰიპერინსულინემიით:
- დაზიანებულია პანკრეასის ქსოვილი.
- ხდება მათი საიდუმლოების ფუნქციის დათრგუნვა.
- არსებობს ინსულინის დეფიციტი და პლაზმური შაქრის ზრდა კრიტიკულ მნიშვნელობებამდე.
- ეს ნიშნავს დიაბეტის დაწყებას.
დაავადების განვითარების პროვოცირებადი ფაქტორები:
- ჰიპერტენზია
- სიმსუქნე
- სიბერე.
- ინსულინის წინააღმდეგობა.
- მემკვიდრეობა.
მკურნალობა და დიეტა
ინსულინის წინააღმდეგობის მკურნალობისას დადებითი შედეგი შესაძლებელია მხოლოდ მარტივი პრინციპების სისტემატური განხორციელებით.
ფაქტია, რომ დროთა განმავლობაში, ინსულინის წინააღმდეგობის მდგომარეობა მხოლოდ პროგრესირებს, ასე რომ, სრულფასოვანი აღდგენისთვის გჭირდებათ:
- კვების უწყვეტი მონიტორინგი.
- ფიზიკური ჯანმრთელობა.
- ადამიანის საქმიანობა.
წონის დაკლება
უპირველეს ყოვლისა, თქვენ უნდა გაზარდოთ ფიზიკური დატვირთვა, რათა შეამციროთ სხეულში ცხიმოვანი ქსოვილის პროცენტი. მუდმივი ფიზიკური დატვირთვა შეუძლია ეფექტურად გაუმკლავდეს ამოცანას, მაგრამ ექვემდებარება მხოლოდ აქტიურ ცხოვრების წესს და სწორ კვებას.
მინიმუმ 5-10% წონის დაკარგვა ხელს შეუწყობს არტერიული წნევის დაქვეითებას, გლუკოზის მოხმარების გაუმჯობესებას და უჯრედების ინსულინის მგრძნობელობას.
ინსულინის წინააღმდეგობის განვითარება დამოკიდებულია კვების ჩვევებზე. პროდუქტები, რომლებიც შეიცავს მარტივ ნახშირწყლებს, ტკბილ, სახამებელ საკვებს და ალკოჰოლს, ინსულინის წინააღმდეგობას იწვევს. ეს დიეტა არის კალორიებით, რაც გულისხმობს გლუკოზის მნიშვნელოვან ზრდას ჭამის შემდეგ.
ეს იწვევს ინსულინის დამატებით განთავისუფლებას, რაც იწვევს ორგანიზმში სხვადასხვა მეტაბოლურ დარღვევებს და სხვა პათოლოგიებს.
კვების წესები ინსულინის წინააღმდეგობის შესამცირებლად:

- დღეში 5-ჯერ ჭამა,
- მცირე ნაწილი
- ადეკვატური წყლის მიღება
- ბოსტნეულის, ხილისა და ცილის ჭამა
- შაქრიანი დიეტისგან ნახევრად მზა საკვების, შაქრიანი, ცხიმოვანი, ფქვილის, ალკოჰოლური და გაზიანი სასმელების გამორიცხვა,
- საკვების დიეტებში შეყვანა, რომლებიც შეამცირებენ შაქრის დონეს და ზრდის ინსულინის მგრძნობელობას: ჯანჯაფილი, ახალი კენკრა, ცედრა, დარიჩინი, სპირულინა, კარაქის თესლი, barberry root.
მედიკამენტები
მედიკამენტების მიღება, რომლებიც არეგულირებს სისხლში შაქარს, ინიშნება ინსულინის მწვავე წინააღმდეგობის შემთხვევაში, მხოლოდ ექიმის მიერ. მედიკამენტებით თვითმკურნალობამ შეიძლება გამოიწვიოს სერიოზული შედეგები ცუდი ჯანმრთელობისა და დაავადების კლინიკურ სურათში.
ყოვლისმომცველი მედიკამენტები, რომლებიც მიზნად ისახავს ინსულინის მგრძნობელობის გაზრდას და გლუკოზის დონის შემცირებას, არის გლუკოფაგი, დიფორმინი, ინსუფორი, მეტამინი, მეტფორმინი.
აქედან გამომდინარე, შესაძლებელია წინასწარ შემცირდეს მათი განვითარების რისკი პრევენციის გზით. ჯანსაღი კვების სტანდარტებთან შესაბამისობა, რეგულარული ფიზიკური დატვირთვა კვირაში მინიმუმ 3 ჯერ, აქტიური ცხოვრების წესი ხელს შეუწყობს ინსულინის წინააღმდეგობას და მასთან დაკავშირებულ სხვა პირობებს.
ინსულინის წინააღმდეგობა და თმის ცვენა
ინსულინის გამძლეობით თმის ცვენა გამოწვეულია სკალპის თმის ფოლიკულების მომატებული რეაქციით მამრობითი სქესის ჰორმონებზე. ძირითადად, თმის სიმკვრივის დაქვეითება მოქმედებს საფეთქლის რეგიონში. ჩვეულებრივ, ის არ აღწევს აშკარა სიმელოტე. პროვოცირების ფაქტორი შეიძლება იყოს:
- სტრესი
- ვირუსული ინფექციები
- არასწორი კვება.
თმის ზრდის აღსადგენად დანიშნეთ:
- ადგილობრივი მკურნალობა (ბურდოკის ზეთი, მინოქსიდილი),
- ვიტამინი თერაპია (Perfectil, Revalid),
- საკვები საკმარისი რაოდენობით ცილებით (ხორცი, თევზი, ზღვის პროდუქტები), ვიტამინები (მწვანილი, ციტრუსები, კენკრა, კაკალი).
გინეკოლოგის მიერ გამოკვლევის შემდეგ შესაძლებელია ანტიანდროგენებით ჰორმონალური კონტრაცეპტივები (დაიანი, იარინა).
პრევენცია
ინსულინის წინააღმდეგობის თავიდან ასაცილებლად დაგეხმარებათ:
- ჭარბი წონის შემცირება
- სათანადო კვება
- ყოველდღიური ფიზიკური დატვირთვა
- დღის რეჟიმის დაცვა, ღამის ძილის საკმარისი ხანგრძლივობა,
- ენდოკრინოლოგის დროული წვდომა იმ დაავადებების თანდასწრებით, რომლებიც იწვევს ინსულინზე რეაგირების შემცირებას, ტესტების ჩასვლას,
- სტრესული პირობების თავიდან აცილება, ფსიქო-ემოციური გადატვირთვა,
- თვით მედიკამენტებზე უარის თქმა, განსაკუთრებით ჰორმონალური პრეპარატების მიღება.
პროგნოზი პაციენტებისთვის
თუ ინსულინის რეზისტენტობა გამოვლენილია გართულებების (დიაბეტი, სიმსუქნე, ათეროსკლეროზი, პოლიკისტოზური საკვერცხე) განვითარებამდე და რეკომენდაციების დაცვით კვებაზე, ფიზიკურ აქტივობაზე, პროგნოზი ხშირად ხელსაყრელია. შესაძლებელია სისხლში შაქრისა და ინსულინის დონის ნორმალიზება.
რეგულარული გამოკვლევით და ჯანსაღი ცხოვრების წესის დაცვით, სერიოზული შედეგების თავიდან აცილებაა.
და აქ უფრო მეტი მნიშვნელობა აქვს ქალებში ჰორმონალური სიმსუქნის შესახებ.
ინსულინის წინააღმდეგობა ხდება ღვიძლის, კუნთების და ცხიმოვანი ქსოვილის რეაქციის შემცირებით ინსულინზე. ის პროვოცირებას უკეთებს სიმსუქნეს, გენეტიკურ მიდრეკილებას, სტრესს, ინფექციას. მისი ფონზე, ვითარდება ათეროსკლეროზი, ჰიპერტენზია, შაქრიანი დიაბეტი, პოლიკისტოზური საკვერცხე უნაყოფობით და miscarriage.
შაქრისა და ინსულინისთვის სისხლის ტესტების გამოსავლენად აუცილებელია ტესტები დატვირთვით. მკურნალობა მოიცავს ნახშირწყლების შეზღუდულ დიეტას, ფიზიკურ აქტივობას და მეტფორმინზე დაფუძნებულ მედიკამენტებს.
ჰორმონის ინსულინი მნიშვნელოვან როლს ასრულებს ორგანიზმში. იგი წარმოებულია პანკრეასის მიერ. ის ურთიერთკავშირშია ზრდის ჰორმონთან, ადრენალინთან და ორგანიზმში თითქმის ყველაფერთან. რა ნორმაა ქალები, კაცები და ბავშვები? რა არის მისი მოქმედება?
ჰორმონი ადიფონექტინი ხელს უწყობს ცხიმის დაშლას სხეულში. მისი გავლენის ქვეშ მყოფი ადამიანები შეიძლება არ რეაგირებენ დაბალკალორიულ დიეტაზე. როგორ გავზარდოთ ჰორმონის დონე?
ხშირია ჰიპოთალამუსის, თირკმელზედა ჯირკვლების, ფარისებრი ჯირკვლის პრობლემების მქონე პაციენტებში, არსებობს სიმსუქნე ჰორმონალური უკმარისობისგან. ის ასევე პროვოცირდება სტრესი, ქირურგია, სხივური თერაპია. არსებობს სიმსუქნე ჰორმონალური აბების შემდეგ. მიზეზებიდან გამომდინარე, შერჩეულია თერაპია - ძირითადი დაავადებები, აბები და ჭარბი წონის დიეტა.
საკმაოდ რთულია იმის გაგება, თუ რატომ გამოიწვია ქალებში ჰორმონალური სიმსუქნე, რადგან ამან შეიძლება გამოიწვიოს ენდოკრინული სისტემის ნებისმიერი ორგანოს ცვლილება. მიზეზები შეიძლება იყოს ჰიპოთალამუსის და ჰიპოფიზის, ფარისებრი ჯირკვლისა და პანკრეასის გაუმართაობა. მკურნალობა მხოლოდ კომპლექსურია.
შაქრიანი დიაბეტის ცენტრი ეხმარება პაციენტებს, რომლებსაც ნებისმიერი ტიპის მიღება აქვთ, მიიღონ დიაგნოსტიკური, სარეაბილიტაციო მომსახურება, მკურნალობის სწორი არჩევანი. ზოგიერთ შემთხვევაში, დიაბეტის თავიდან აცილებაც კი შესაძლებელია სწორი დიეტის არჩევით.