დიაბეტური ნეიროპათია: დიაგნოზი, მკურნალობა და პრევენცია
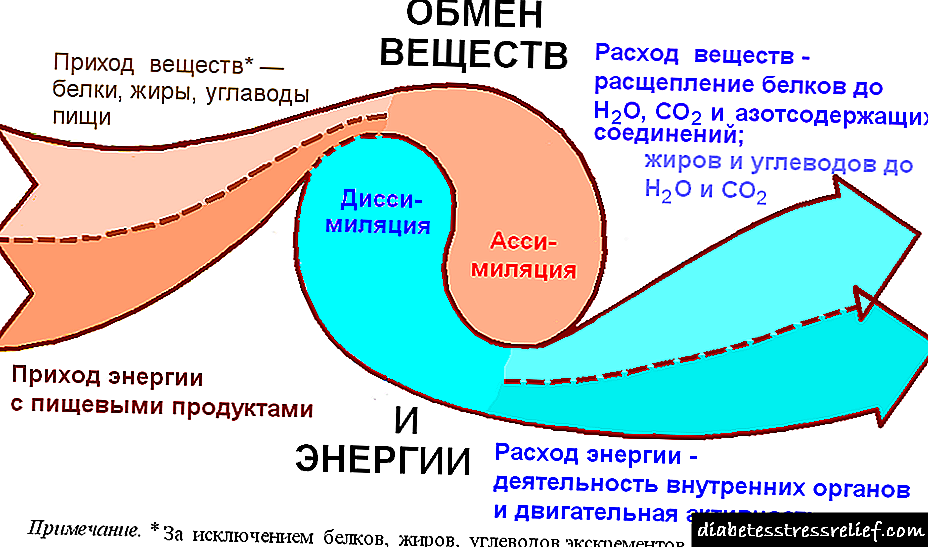
დიაბეტური ნეიროპათია არის პერიფერიული ნერვების დეგენერაციული დაზიანება, რომელიც გამოწვეულია შაქრიანი დიაბეტით გამოწვეული მეტაბოლური დარღვევებით. დაავადება ვლინდება დაქვეითებული მგრძნობელობით და ავტონომიური დისფუნქციით.
დიაბეტური ნეიროპათია გავრცელებულია და დიაგნოზირებულია, სხვადასხვა ავტორების აზრით, პაციენტთა 30-50% -ში, ნებისმიერი ტიპის დიაბეტით დაავადებული.
მიზეზები და რისკ ფაქტორები
დიაბეტური ნეიროპათიის პათოლოგიურ მექანიზმში მთავარი როლი მიეკუთვნება მიკროანგიოპათიებს, ანუ მცირედი სისხლძარღვების დაზიანებას, რომლებიც კვებავს როგორც სისხლძარღვთა კედლებს, ასევე პერიფერულ ნერვებს. ნერვული ქსოვილის არასაკმარისი სისხლი იწვევს მასში მეტაბოლურ დარღვევებს და ხელს უწყობს ჟანგვითი სტრესის პროდუქტების დაგროვებას. შედეგად, ნერვული ქსოვილის შეშუპება ხდება, ელექტრო იმპულსების გამტარობა გაუარესდება. საბოლოო ჯამში, ნერვული ბოჭკოების ატროფია.
ფაქტორები, რომლებიც ზრდის დიაბეტური ნეიროპათიის განვითარების რისკს:
- სიბერე
- არტერიული ჰიპერტენზია
- დეკომპენსირებული ჰიპერგლიკემია,
- დიაბეტის გახანგრძლივებული კურსი,
- მოწევა
- სიმსუქნე.
დაავადების ფორმები
ტოპოგრაფიიდან გამომდინარე, არსებობს:
- ავტონომიური ნეიროპათია. ეს ასოცირდება შინაგანი ორგანოების შინაგანი ორგანოს დარღვევასთან,
- პერიფერიული ნეიროპათია. ძირითადად მოქმედებს ზურგის ნერვები.
კლინიკურ პრაქტიკაში, სინდრომული კლასიფიკაცია ფართოდ გამოიყენება:
- განზოგადებული სიმეტრიული პოლინეიროპათია. სენსორული ან საავტომობილო ბოჭკოების უპირატესი დაზიანებადან გამომდინარე, იგი იყოფა სენსორულ და საავტომობილო ნეიროპათიაში, შესაბამისად. ორივე ტიპის ნერვული ბოჭკოების ერთდროული დაზიანებით, ისინი საუბრობენ კომბინირებულ ნეიროპათიაზე.
- ავტონომიური (მცენარეული) ნეიროპათია. იგი იყოფა sudomotor, გულსისხლძარღვთა, რესპირატორული, უროგენიტალური და კუჭ-ნაწლავის ფორმებში.
- მრავალფუნქციური (ფოკალური) ნეიროპათია. მასში შედის ქრონიკული ანთებითი დემიელანირება, გვირაბება, კრანიალური ნეიროპათია, პლექსოპათია (რადიკულონეროპათია), ამიოტროფია.
ზოგჯერ ცალკე ფორმით გამოირჩევა ცენტრალური ნეიროპათია, რომელიც ვლინდება:
- მწვავე ცერებროვასკულური ავარიები,
- ენცეფალოომიელოპათია
- მწვავე ფსიქიური აშლილობები.
დაავადების ეტაპები
დიაბეტური ნეიროპათიის სამი ეტაპი გამოირჩევა:
- ქვეკლინიკური.
- კლინიკური (უმტკივნეულო, მწვავე და ქრონიკული ტკივილის ფორმა).
- გვიანი გართულებების ეტაპი (დიაბეტური ტერფი, ფეხის დეფორმაცია და ა.შ.).
დიაბეტური ნეიროპათია გავრცელებულია და დიაგნოზირებულია, სხვადასხვა ავტორების აზრით, პაციენტთა 30-50% -ში, ნებისმიერი ტიპის დიაბეტით დაავადებული.
დიაბეტური ნეიროპათიის პერიფერიული ფორმა ხასიათდება:
- ჩხვლეტის, წვის, კანის დაბუჟების შეგრძნება (პარესთეზია),
- კუნთების კრუნჩხვები,
- ტკივილი თითებსა და ტერფებში, ხელებსა და ფეხებში,
- ტემპერატურის მგრძნობელობის დაკარგვა
- გაზრდილი ტაქტილური მგრძნობელობა (ჰიპერესთეზია),
- კუნთების სისუსტე
- tendon რეფლექსების სიმძიმის შესუსტება,
- მოძრაობებისა და სიარული სიჩქარის კოორდინაცია.
გახანგრძლივებული ტკივილი იწვევს უძილობას, და შემდგომში ძლიერ დეპრესიას.
დიაბეტური ნეიროპათიის ავტონომიური ფორმით, შეინიშნება ავტონომიური ნერვული სისტემის დაზიანება, რომელიც შინაგანი ორგანოების შინაგანი ნაწილის გააქტიურებას ახდენს, რაც იწვევს მათი ფუნქციების დარღვევას. დაავადების ამ ფორმის კლინიკური სურათი განისაზღვრება, თუ რომელი ორგანოს სისტემა უფრო მეტ ზომას განიცდის:
- გულ-სისხლძარღვთა დიაბეტური ნეიროპათია. ის ვითარდება დიაბეტის კურსის პირველ წლებში. დამახასიათებელია ტაქიკარდია, ორთოსტატული ჰიპოტენზია (არტერიული წნევის დაქვეითება, როდესაც პაციენტი ვერტიკალურ მდგომარეობაში გადადის) და ელექტროკარდიოგრამაში გარკვეული ცვლილებები (QT ინტერვალის გახანგრძლივება). მიოკარდიუმის უმტკივნეულო ფორმის განვითარების რისკი იზრდება.
- კუჭ-ნაწლავის დიაბეტური ნეიროპათია. კლინიკურად ვლინდება ჰიპერსალივაციით, გასტროპარეზიით (კუჭის სიმძიმის გაუარესებით), პათოლოგიური გასტროეზოფაგური რეფლუქსით. პაციენტებს ხშირად აღენიშნებათ კუჭისა და თორმეტგოჯა ნაწლავის წყლული, ნაღვლის ბუშტის დისკინეზია, დაბალი მჟავიანი გასტრიტი, ნაღვლის ბუშტის დაავადება და ცხიმოვანი ჰეპატოზი.
- უროგენიტალური დიაბეტური ნეიროპათია. არსებობს შარდსაწვეთის და შარდის ბუშტის ტონის დარღვევა, რაც იწვევს შარდის შეუკავებლობას ან შარდის შეკავებას, ასევე ქმნის წინაპირობებს საშარდე გზების ინფექციური და ანთებითი პროცესის განვითარებისათვის (ცისტიტი, პიელონეფრიტი). მამაკაცებში უროგენიტალურმა ნეიროპათიამ შეიძლება გამოიწვიოს ტკიპების მგრძნობელობის დარღვევა და ერექციული დისფუნქცია, ხოლო ქალებში - საშოს ლორწოვანის ანორგაზმია და სიმშრალე.
- სუმომოტორული დიაბეტური ნეიროპათია. ახასიათებს მთელი სხეულის ოფლიანობა (ცენტრალური ჰიპერჰიდროზი) პალმებისა და ფეხების შემცირებული ოფლიანობით (დისტალური ან- ან ჰიპოჰიდროზიით). ნეიროპათიის ეს მანიფესტაცია ყველაზე მკაფიოდ შეინიშნება ღამით და ჭამის დროს.
- რესპირატორული დიაბეტური ნეიროპათია. მას თან ახლავს სურფაქტანტის სინთეზის დაქვეითება, ფილტვების ჰიპერვენტილაცია, აპნოეს პერიოდული ეპიზოდები.
დიაბეტური ნეიროპათიის განვითარების თავიდან ასაცილებლად, აუცილებელია სისხლში გლუკოზის დონის კონტროლი, სწორად ჭამა და აქტიური ცხოვრების წესი.
დიაგნოსტიკა
დიაბეტური ნეიროპათიის დიაგნოზი, განსაკუთრებით დაავადების ვეგეტატიური ფორმა, ხშირად რთულია. ჯერ ანამნეზის შემოწმება, შემდეგ ტარდება გამოკვლევა, რომელშიც შედის:
- გლუკოზის, ინსულინის, გლიკოზოლირებული ჰემოგლობინის, C- პეპტიდის კონცენტრაციის განსაზღვრა სისხლის შრატში,
- არტერიული წნევის გაზომვა
- პერიფერიული არტერიების პულსაციის განსაზღვრა,
- ფეხების საფუძვლიანი გამოკვლევა, რათა დადგინდეს სიმინდის, სიმინდის, სოკოვანი დაზიანება, დეფორმაციები.
ენდოკრინოლოგის გარდა, დიაბეტური ნეიროპათიის დიაგნოზირებაში მონაწილეობენ სხვა ვიწრო სპეციალისტები (ნევროლოგი, გასტროენტეროლოგი, კარდიოლოგი, გინეკოლოგი, ანდროლოგი უროლოგი, ოფთალმოლოგი, პოდოლოგი, ორთოპედი).
გულ-სისხლძარღვთა სისტემის დაზიანების კლინიკური სიმპტომების თანდასწრებით, პირველადი გამოკვლევის ალგორითმს ემატება ეკგ, ექოკარდიოგრაფია, კარდიოვასკულური ტესტები (ორთოსტატული ტესტები, ვალსალვას ტესტები). ასევე ტარდება სისხლის ტესტი ლიპოპროტეინებისა და ქოლესტერინის შემცველობით.
დიაბეტური ნეიროპათიის ნევროლოგიური გამოკვლევა მოიცავს:
- ელექტრონევოგრაფია
- ელექტრომიოგრაფია
- რეფლექსების და სხვადასხვა ტიპის მგრძნობელობის შეფასება (სენსორული, ტაქტიკური, ვიბრაციული, ტემპერატურა, ტკივილი).
დიაბეტური ნეიროპათიის ატიპიური კურსით შეიძლება საჭირო გახდეს კანის და (ან) ხბოს ნერვის ბიოფსიის ჩატარება, რასაც მოყვება მიღებული მასალის ჰისტოლოგიური გამოკვლევა.
კუჭ-ნაწლავის ტრაქტის პათოლოგიის ნიშნებით, ნაჩვენებია შემდეგი:
- ჰელიკობაქტერის ტესტები
- მუცლის ღრუს ულტრაბგერა,
- კუჭისა და ნაწლავების კონტრასტული რენტგენოგრაფია,
- ენდოსკოპია.
დიაბეტური ნეიროპათიის უროგენიტალური ფორმის დიაგნოზი მოიცავს:
- შარდვა
- ნეჩიპორენკოს ტესტი,
- ზიმნიცკის ნიმუში,
- ბუშტის კუნთების ელექტრომიოგრაფია,
- ინტრავენური უროგრაფია
- ცისტოსკოპია
- თირკმელებისა და ბუშტის ულტრაბგერა, შარდის ნარჩენების რაოდენობის სავალდებულო განსაზღვრით.
დიაბეტური ნეიროპათიის მკურნალობა გრძელი და რთული, გავლენას ახდენს პათოლოგიური პროცესის სხვადასხვა მექანიზმზე. დიაბეტისთვის კომპენსაციის მაქსიმალური ხარისხის მისაღწევად აუცილებელია. ამისათვის, სისხლში შრატში გლუკოზის კონტროლის გზით, შეირჩევა ჰიპოგლიკემიური მედიკამენტების ან ინსულინის აუცილებელი დოზები. გარდა ამისა, საჭიროა ცხოვრების წესის შეცვლა:
- ენერგიის ოპტიმალური სქემა (ცხრილი 99 პევზნერის მიხედვით),
- რეგულარული ფიზიკური თერაპიები,
- სხეულის წონის კონტროლი.
მეტაბოლური პროცესების გასაუმჯობესებლად, ინიშნება B ვიტამინები, ანტიოქსიდანტები (ვიტამინი E, ალფა-ლიპოიდური მჟავა), კვალი ელემენტები (თუთია და მაგნიუმის პრეპარატები).
ძლიერი ტკივილის დროს ნაჩვენებია არასტეროიდული ანთების საწინააღმდეგო საშუალებები, აგრეთვე ანტიკონვულანტები.
გამოიყენება ფიზიოთერაპიული მეთოდები: აკუპუნქტურა, მსუბუქი თერაპია, ლაზერული თერაპია, მაგნიტოთერაპია, ნერვების ელექტრული სტიმულაცია, მასაჟი.
ფეხის სწორად დაცვა მნიშვნელოვანია:
- ატენიანებს ფეხების კანს სპეციალური კრემით,
- რეგულარული ფეხის აბაზანები
- სამედიცინო პედიკური
- ტარება კომფორტული ფეხსაცმელი, რომელიც არ შესუსტდება ფეხით და არ გახეხავს მას (საჭიროების შემთხვევაში, ატარეთ ორთოპედიული ფეხსაცმელი).
დიაბეტური ნეიროპათიის ვეგეტატიური ფორმების თერაპია უნდა ჩატარდეს განვითარებული კლინიკური სინდრომის მახასიათებლების გათვალისწინებით.
შესაძლო გართულებები და შედეგები
დიაბეტური ნეიროპათიის პერიფერიული ფორმის ძირითადი გართულებებია:
- ფეხის თაღის დაშლა,
- ჩაქუჩის დეფორმაცია
- ქვედა კიდურების წყლულოვანი კანის დეფექტები,
- დიაბეტური ტერფის სინდრომი.
ფეხების და ხელების გახანგრძლივება დიაბეტური ნეიროპათიით იწვევს უძილობას და, შემდგომში, ძლიერ დეპრესიას.
ასევე, დიაბეტური ნეიროპათია შეიძლება გამოიწვიოს:
- ასიმპტომური ჰიპოგლიკემია,
- თერმორეგულაციის დარღვევა,
- სიმპტომური ჰერალალოპია,
- დიპლოპია
- პროგრესირებადი ამოწურვა (დიაბეტური ქეშექსია).
დიაბეტური ნეიროპათიის ადრეული დიაგნოზირებით და აქტიური მკურნალობის საშუალებით შესაძლებელია დაავადების პროგრესირების შეჩერება. დიაბეტური ნეიროპათიის რთული ფორმების პროგნოზი ნაკლებად ხელსაყრელია.
პრევენცია
დიაბეტური ნეიროპათიის განვითარების თავიდან ასაცილებლად, საჭიროა:
- გლუკოზის კონცენტრაციის კონტროლი სისხლის შრატში,
- დიეტა საკვები
- ზომიერი, მაგრამ რეგულარული ფიზიკური დატვირთვა,
- ინსულინის თერაპიის მკაცრი დაცვა ან ექიმის მიერ დადგენილი შაქრის შემამცირებელი მედიკამენტების მიღება,
- თანმდევი დაავადებების დროული მკურნალობა,
- ენდოკრინოლოგის, ნევროლოგისა და სხვა რეკომენდებული სპეციალისტების რეგულარული პროფილაქტიკური გამოკვლევები.
ვიდეო YouTube– დან სტატიის თემაზე:

განათლება: დაამთავრა ტაშკენტის სახელმწიფო სამედიცინო ინსტიტუტი, სამედიცინო მომსახურების ხარისხი 1991 წელს. განმეორებით ჩატარდა მოწინავე სასწავლო კურსები.
სამუშაო გამოცდილება: ქალაქის სამშობიარო კომპლექსის ანესთეტიკოსი-რეანიმატორი, ჰემოდიალიზის განყოფილების რეანიმატორი.
ინფორმაცია შედგენილია და მხოლოდ ინფორმაციული მიზნებისთვისაა გათვალისწინებული. იხილეთ თქვენი ექიმი ავადმყოფობის პირველ ნიშანში. თვითმკურნალობა საშიშია ჯანმრთელობისთვის!
პერიფერიული პოლინეიროპათია
პერიფერიული პოლინეიროპათია ხასიათდება ზედა და ქვედა კიდურების პერიფერიული ნერვების დაზიანებით. აღინიშნება წვის შეგრძნება, დაბუჟება, ტკივილი, ძირითადად ღამით, "მცოცავი მცოცავების" შეგრძნება.

კიდურების შესაძლო სისუსტე, სიარული არასტაბილურობა, გაუარესებული შეგრძნება მკლავებში და ფეხებში. პოლინეიროპათიის ამ ფორმის მანიფესტაციები ხშირად დიაბეტური ტერფის სინდრომის წინამორბედია.
ავტონომიური ნეიროპათია
ავტონომიური ნეიროპათიის კლინიკური გამოვლინებები მრავალფეროვანია, რაც იწვევს დიაგნოზის მნიშვნელოვან სირთულეებს.
გულ-სისხლძარღვთა ფორმა წარმოიქმნება ავტონომიური ნერვების დაზიანების შედეგად, რაც უზრუნველყოფს გულ-სისხლძარღვთა სისტემის ინერვაციას. ვაგუსის ნერვის დაზიანების შედეგად, გულის რიტმზე სიმპათიკური მოქმედება ჭარბობს, ჩნდება სწრაფი გულისცემა - ტაქიკარდია, რომელიც განაგრძობს ვარჯიშისა და დასვენების დროს, ორთოსტატული ჰიპოტენზია, ცნობიერების დაკარგვის ეპიზოდები - სინკოპალური პირობები. ავთვისებიანი კარდიოვასკულური ნეიროპათია არის მიოკარდიუმის უმტკივნეულო ინფარქტის მთავარი მიზეზი პაციენტებში, რომლებსაც აქვთ შაქრიანი დიაბეტი.
At კუჭ-ნაწლავის ფორმა ნეიროპათიები ვითარდება კუჭის, გასტროპარეზის, გასტროეზოფაგური რეფლუქსის საავტომობილო და ევაკუაციის ფუნქციის დარღვევები. ხშირად აღინიშნება ნაღვლის ბუშტის დისკინეზია, ნაღვლის ბუშტის დაავადება, პერისტალტიკის დარღვევები.
უროგენიტალური ფორმა ვლინდება შარდის ბუშტისა და შარდსაწვეთების ტონის დარღვევით, შარდვის უნარის დაქვეითებით, შეკავებით ან შარდის შეუკავებლობით, სიმძიმის შემცირებით. საშარდე გზების ინფექცია ხშირად უერთდება. იმისთვის რესპირატორული ფორმა დამახასიათებელია რესპირატორული უკმარისობის ეპიზოდები, ღამის აპნოე.
პათოგენეზი და კლასიფიკაცია
შემდეგი ფაქტორები მნიშვნელოვან როლს ასრულებენ DPN პათოგენეზში:
1. მიკროანგიოპათია (ნერვული ბოჭკოების მიკროცირკულაციაზე პასუხისმგებელი კაპილარების ფუნქციური ან / და სტრუქტურული ცვლილებები).
2. მეტაბოლური დარღვევები:
- პოლიოლის შუნტის გააქტიურება (გლუკოზის მეტაბოლიზმის ალტერნატიული მეთოდი, რომლის დროსაც იგი გარდაიქმნება სორბიტოლში (ფერმენტის ალდოზის რედუქტაზას გამოყენებით) და შემდეგ ფრუქტოზამდე. ამ მეტაბოლიტების დაგროვება იწვევს უჯრედშორისი სივრცის ოსმოლარობის ზრდას).
- მიო-ინოზიოლის დონის დაქვეითება, რაც იწვევს ფოსფოინოზიოლის სინთეზის შემცირებას (ნერვული უჯრედების მემბრანების კომპონენტი), რაც საბოლოოდ ხელს უწყობს ენერგიის მეტაბოლიზმის დაქვეითებას და ნერვული იმპულსების დაქვეითებას.
- ცილების არა-ფერმენტული და ფერმენტული გლიკაცია (მიელინისა და ტუბულინის გლიკაცია (ნერვის სტრუქტურული კომპონენტები) იწვევს ნერვული იმპულსის დელიმილიზაციას და გაუფასურებულ გამტარობას, კაპილარების სარდაფის მემბრანის ცილების გლიკაციას იწვევს მისი გასქელება და მეტაბოლური პროცესები ნერვულ ბოჭკოებში).
- ჟანგვითი სტრესის გაზრდა (გლუკოზისა და ლიპიდების დაჟანგვის მომატება, ანტიოქსიდანტური დაცვის დაქვეითება ხელს უწყობს თავისუფალი რადიკალების დაგროვებას, რომელთაც აქვთ პირდაპირი ციტოტოქსიური მოქმედება).
- აუტოიმუნური კომპლექსების განვითარება (ზოგიერთი ცნობის თანახმად, ინსულინის საწინააღმდეგო ანტისხეულებმა აინჰიბირეს ნერვის ზრდის ფაქტორი, რაც იწვევს ნერვული ბოჭკოების ატროფიას).
DPN პათოგენეზის სხვადასხვა ფაქტორებს შორის ურთიერთობა ნაჩვენებია ნახაზ 1-ში.
DPN– ის კლასიფიკაცია და ძირითადი კლინიკური გამოვლინებები
დისტალური სენსორული ან სენსორმოტორული ნეიროპათია
მცირე ბოჭკოების უპირატესი დაზიანებით:
- წვის ან მკვეთრი სროლის ტკივილები,
- ჰიპერალგეზია
- პარესთეზია
- ტკივილის ან ტემპერატურის მგრძნობელობის დაკარგვა,
- ფეხის წყლულები,
- ვისცერული ტკივილის ნაკლებობა.
დიდი ბოჭკოების უპირატესობით დაზიანებით:
- ვიბრაციის მგრძნობელობის დაკარგვა
- პროპორციული მგრძნობელობის დაკარგვა,
- არფლექსია.
წამლის ნეიროპათია
მწვავე ტკივილის ნეიროპათია
ქრონიკული ანთებითი დელიელინგურიური ნეიროპათია
- დარღვეული pupillary რეფლექსი.
- ოფლიანობის დარღვევა.
- ასიმპტომური ჰიპოგლიკემია.
- კუჭ-ნაწლავის ტრაქტის ავტონომიური ნეიროპათია:
- კუჭის ათონია,
- ნაღვლის ბუშტის ატონია,
- დიაბეტური ენტეროპათია ("ღამის დიარეა"),
- ყაბზობა
- ფეკალური შეუკავებლობა.
- გულ-სისხლძარღვთა სისტემის ავტონომიური ნეიროპათია:
- მიოკარდიუმის უმტკივნეულო იშემია,
- ორთოსტატული ჰიპოტენზია,
- გულის რითმის დარღვევები
- ორთოსტატული ტაქიკარდია,
- დასვენების ტაქიკარდია,
- ფიქსირებული გულისცემა
- ცვალებადი რიტმი იცვლება,
- ვარჯიშის ტოლერანტობის შემცირება.
- ბუშტის ავტონომიური ნეიროპათია.
- რეპროდუქციული სისტემის ავტონომიური ნეიროპათია (ერექციული დისფუნქცია, რეტროგრადული ეაკულაცია).
ფოკალური და მრავალფუნქციური ნეიროპათიები
- Oculomotor ნერვის (III).
- გატაცების ნერვი (VI).
- ნერვის დაბლოკვა (IV).
ასიმეტრიული პროქსიმალური ქვედა კიდურის ნეიროპათია
- ასიმეტრიული პროქსიმალური საავტომობილო ნეიროპათია.
- ტკივილი თავში, თეძოებში, მუხლებზე.
- ბარძაყების კუნთების მოქნილობის სისუსტე და ატროფია.
- რეფლექსის დაკარგვა quadriceps tendon- დან.
- მცირე სენსორული ცვლილებები.
- წონის დაკლება.
- ტკივილი ლოკალიზებულია ზურგში, გულმკერდში, მუცელში.
- მგრძნობელობის დაქვეითება ან დისესთეზია.
- შეკუმშვა (გვირაბი):
- ზედა კიდური: შუა ნერვი კარპალის გვირაბში,
- ქვედა კიდური: tibial ნერვის, peroneal ნერვის.
- უკომპლექსო.
DPN- ის მკურნალობა და პროფილაქტიკა
DPN- ის მკურნალობისა და პროფილაქტიკის მთავარი მიზანი გლიკემიური კონტროლის ოპტიმიზაციაა. ბოლო წლების განმავლობაში ჩატარებულმა მრავალრიცხოვანმა კვლევებმა დამაჯერებლად დაამტკიცა, რომ 1 დღის განმავლობაში სისხლში გლუკოზის ოპტიმალური დონის მიღწევა ხელს უშლის DPN- ის მანიფესტაციების განვითარებას. ნეიროპათიის ყველაზე თანამედროვე და კომპეტენტური მკურნალობა არაეფექტური იქნება დიაბეტის მუდმივი კომპენსაციის გარეშე.
ცნობილია, რომ დიაბეტში არის მრავალი ვიტამინის და კვალი ელემენტების დეფიციტი, თუმცა, DPN- ის სამკურნალოდ, უმთავრესი როლი ითამაშა B ჯგუფის ვიტამინების დეფიციტის აღმოფხვრაში. ნეიროტროპული ვიტამინები (ჯგუფი B) არის კოენზიმები, რომლებიც მონაწილეობენ სხვადასხვა ბიოქიმიურ პროცესში, აუმჯობესებენ ნერვული უჯრედების ენერგიას და ხელს უშლიან საბოლოო პროდუქტების წარმოქმნას. ცილების გლიკაცია. ამ ვიტამინების პრეპარატები გამოიყენება DPN- ს სამკურნალოდ საკმაოდ დიდი ხნის განმავლობაში. ამასთან, B ჯგუფის თითოეული ვიტამინის ცალკეული გამოყენება პაციენტებს მკურნალობას კიდევ რამდენიმე ინექციას ან ტაბლეტს უმატებს, რაც უკიდურესად არასასიამოვნოა. პრეპარატი ნეიროულტივიტი თავიდან აიცილებს მრავალი წამლის დამატებით მიღებას, რადგან ერთი ტაბლეტი, ფილმი დაფარული, უკვე შეიცავს:
- თიამინის ჰიდროქლორიდი (ვიტამინი B1) - 100 მგ,
- პირიდოქსინის ჰიდროქლორიდი (ვიტამინი B6) - 200 მგ,
- ციანოკობალამინი (ვიტამინი B12) - 0.2 მგ.
ფოსფორილირების პროცესების შედეგად ადამიანის ორგანიზმში თიამინი (ვიტამინი B1) გადაიქცევა კოკარბოქსილაზაში, რომელიც წარმოადგენს კოენზიმს, რომელიც მონაწილეობს მრავალ ფერმენტულ რეაქციაში. თიამინი მნიშვნელოვან როლს ასრულებს ნახშირწყლების, ცილებისა და ცხიმების მეტაბოლიზმში, აქტიურად მონაწილეობს სინაფსებში ნერვული აგზნების პროცესებში.
პირიდოქსინი (ვიტამინი B6) აუცილებელია ცენტრალური და პერიფერიული ნერვული სისტემის ნორმალური ფუნქციონირებისთვის. ფოსფორილირებული ფორმით, ეს არის კოენზიმი, რომელიც მონაწილეობს ამინომჟავების მეტაბოლიზმში (დეკარბოქსილაცია, ტრანსამინაცია და ა.შ.). იგი მოქმედებს როგორც ყველაზე მნიშვნელოვანი ფერმენტების კოენზიმი, რომლებიც მოქმედებენ ნერვულ ქსოვილებში. მონაწილეობს მრავალი ნეიროტრანსმიტერის ბიოსინთეზში, მაგალითად, დოფამინი, ნორეპინეფრინი, ადრენალინი, ჰისტამინი და γ-ამინობუტერიუმის მჟავა.
ციანოკობალამინი (ვიტამინი B12) აუცილებელია სისხლის ნორმალური წარმოქმნისა და ერითროციტების სრულყოფისათვის, ასევე მონაწილეობს უამრავ ბიოქიმიურ რეაქციაში, რომლებიც უზრუნველყოფს სხეულის სასიცოცხლო მოქმედებას: მეთილის ჯგუფების (და სხვა ერთჯერადი ნახშირბადის ფრაგმენტების) სინთეზში, ნუკლეინის მჟავების, ცილების სინთეზში, ამინომჟავების, ნახშირწყლების, ლიპიდების შემცველობაში. მას აქვს სასარგებლო ეფექტი ნერვულ სისტემაში მიმდინარე პროცესებზე (ნუკლეინის მჟავების სინთეზი და ცერებროზიდების და ფოსფოლიპიდების ლიპიდური შემადგენლობა). ციანოკობალამინის კოენზიური ფორმები - მეთილკობალამინი და ადენოსილკობალამინი აუცილებელია უჯრედების რეპლიკაციისა და ზრდისთვის.
პერიფერიული ნერვული სისტემის მდგომარეობის გამოკვლევა პაციენტებში, რომლებიც ტიპი 2 დიაბეტით გვხვდება, აჩვენა, რომ ნეიროულტივიტს მნიშვნელოვნად აქვს დადებითი გავლენა ფეხების ტაქტილურ და ვიბრაციულ მგრძნობელობაზე, აგრეთვე მნიშვნელოვნად ამცირებს ტკივილის სინდრომის ინტენსივობას. ეს მიგვითითებს ტროფიკული ფეხის წყლულების განვითარების რისკის შემცირებაზე და დისტალური DPN პაციენტთა ცხოვრების დონის ამაღლებაზე. აქვე უნდა აღინიშნოს ამბულატორიულ საფუძველზე მკურნალობის კურსის ჩატარების მოხერხებულობა, რადგან პრეპარატი არ საჭიროებს პარენტერალურ მიღებას.
ალფა ლიპოლის მჟავა არის კრების ციკლის საკვანძო ფერმენტების კოენზიმი, რომელიც საშუალებას გაძლევთ აღადგინოთ ნერვული სტრუქტურების ენერგეტიკული ბალანსი, ასევე ანტიოქსიდანტი (როგორც ბუნებრივი ოქსიდირების აგენტი), რაც შესაძლებელს გახდის ნერვული სტრუქტურების შემდგომი დაზიანების თავიდან აცილებას და ნერვული ქსოვილისგან თავისუფალი რადიკალებისგან დაცვას. თავდაპირველად, 2-4 კვირის განმავლობაში. (მინიმალური კურსი - 15, ოპტიმალურად - 20) α- ლიპოლის მჟავა ინიშნება როგორც ყოველდღიური iv წვეთოვანი ინფუზია 600 მგ დღეში. ამის შემდეგ, ისინი გადადიან ტაბლეტების მიღებაზე, რომლებიც შეიცავს 600 მგ α-ლიპოლის მჟავას, 1 ტაბლეტს დღეში 1.5–2 თვის განმავლობაში.

DPN- ის მტკივნეული ფორმის სამკურნალოდ, ზემოთ მოცემულ მედიკამენტებს შეიძლება დაემატოს მარტივი ანალგეტიკები, არასტეროიდული ანთების საწინააღმდეგო საშუალებები (აცეტილსალიცილის მჟავა, პარაცეტამოლი). მათ შორის, აღსანიშნავია პრეპარატი Neurodiclovit, რომელიც შეიცავს დიკლოფენაკს და B ვიტამინებს (B1, B6, B12), რომელსაც აქვს გამოხატული ტკივილგამაყუჩებელი, ანთების საწინააღმდეგო და ანტიპრეზენტური მოქმედება.
ნაჩვენებია წამლების ისეთი ჯგუფების გამოყენება, როგორიცაა ტრიციკლური ანტიდეპრესანტები (ამტრიტრიტილინი 25–50–100 მგ ღამით), გაბაპენტინი (საწყისი დოზა - 300 მგ, მომატება 300 მგ ყოველ 1-3 დღეში, მაქსიმალური დოზა - 3600 მგ), პრეგაბალინი (საწყისი დოზა) - 150 მგ, გაზრდა 300 მგ 3–7 დღეში, მაქსიმალური დოზა - 600 მგ (დაყოფილია 2-3 დოზით)), დულოქსეტინი (საწყისი დოზა - 60 მგ 1 რ / დღე / დღე, ზოგჯერ მომატება 60 მგ 2 რ.). დღეში, მაქსიმალური დოზაა 120 მგ).
ავტონომიური კუჭ-ნაწლავის ნეიროპათიის სამკურნალოდ გამოიყენება:
- კუჭის ატომთან ერთად: ცისპრიდი (5-40 მგ 2-4 გვ. / დღე 15 წუთით ადრე ჭამის წინ), მეტოკლოპრამიდი (5-10 მგ 3–4 გვ. / დღე), დომპერიდონი (10 მგ 3 გვ. / დღე),
- ენტეროპათიით (დიარეა): ლოპერამიდი (პირველი დოზაა 2 მგ, შემდეგ 2–12 მგ დღეში) განავლის სიხშირეზე 1-2 გვ. / დღე, მაგრამ არაუმეტეს 6 მგ პაციენტის წონის ყოველ 20 კგ-ზე.
გულ-სისხლძარღვთა სისტემის ავტონომიური ნეიროპათიის სამკურნალოდ (დამამშვიდებელი ტაქიკარდია) გამოიყენება კარდიოელექტორული β- ბლოკერები, კალციუმის არხის ბლოკატორები (მაგ. ვერაპამილი, დილტიაზემ ლანახერი).
ერექციული დისფუნქციის სამკურნალოდ გამოიყენება მე -5 ტიპის ფოსფოდიდისტერაზას ინჰიბიტორები (თუ უკუჩვენებები არ არის), ალპროსტადილის ინტრაკაბურას მიღება, პროთეზირება, ფსიქოლოგიური კონსულტაცია.
ჰიპოვიტამინოზისა და გართულებების ზოგადი პროფილაქტიკისთვის, დიაბეტის მქონე პაციენტებს ინიშნება მულტივიტამინური პრეპარატები. ამ შემთხვევაში ასევე ეფექტურია B ვიტამინების მიღება თერაპიულ დოზებში (ნეირომულტივიტი).