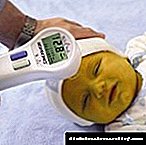
რა არის ჰიპერინსულინემიის ნიშნები და დიაგნოზი
ჩვეულებრივ, სხვადასხვა ელემენტების დაბალანსებული რაოდენობა მუდმივად გვხვდება ადამიანის სხეულში. ისინი ყველა მჭიდრო კავშირშია და მათი დონის ცვალებადობამ შეიძლება მიუთითებდეს ჯანმრთელობის სერიოზული პრობლემების განვითარებაზე. ასე რომ, ერთ-ერთი ნიშანი, რომელიც უნდა შენარჩუნდეს მუდმივ სტაბილურ დონეზე, არის ჰორმონების რაოდენობა, მათ შორის ინსულინი. ეს არის პანკრეასის მიერ წარმოებული ჰორმონი, და აუცილებელია მეტაბოლური პროცესების განსახორციელებლად. მისი რაოდენობის პათოლოგიური მომატებით, ჰიპერინსულინემია დიაგნოზირებულია, განიხილება ასეთი დაავადების მიზეზები და სიმპტომები, ჩვენ ასევე განვმარტავთ, თუ როგორ ტარდება მისი მკურნალობა და დიაგნოზი.
არსებობს მრავალი მიზეზი, რამაც შეიძლება გამოიწვიოს სისხლში ინსულინის ოდენობის მატება, და საკმაოდ ბევრი ფაქტორი, რამაც შეიძლება ხელი შეუწყოს ასეთი დარღვევის განვითარებას.
ასე რომ, ინსულინის მოცულობის პათოლოგიური ზრდა პირდაპირ აიხსნება მისი გადაჭარბებული წარმოებით, ინსულინის რეცეპტორების მოცულობის შემცირებით ან მგრძნობელობით. ზოგჯერ მსგავსი პათოლოგია ვითარდება გლუკოზის მოლეკულების გაუფასურებული გადატანის ან უჯრედულ დონეზე სიგნალის გადაცემის გამო, ამ შემთხვევაში გლუკოზა უბრალოდ ვერ შედის უჯრედში.
რაც შეეხება მიდრეკილ ფაქტორებს, ექიმებმა დაასკვნეს, რომ ინსულინის მოცულობის გაზრდის ალბათობა აღინიშნება იმ ადამიანებში, რომელთაც აქვთ გარკვეული მემკვიდრეობითი მახასიათებლები. ასე რომ, პაციენტებში, რომლებსაც აქვთ HLA ანტიგენი, ჰიპერინსულინემია ბევრად უფრო ხშირად აღირიცხება. გარდა ამისა, დიაბეტის გამოვლენასთან ერთად იზრდება ასეთი დაავადებების განვითარების ალბათობა.
წინასწარგანზრახვის შესაძლო ფაქტორები ასევე მოიცავს შიმშილისა და შფოთვის ცენტრალურ რეგულირებაში ჩავარდნას. ასევე, სტატისტიკამ აჩვენა, რომ ორგანიზმში ინსულინის რაოდენობის არანორმალური მატება უფრო ხშირად აღირიცხება ქალებში, ვიდრე მამაკაცებში. დაბალი ფიზიკური დატვირთვა და სხვადასხვა ცუდი ჩვევების არსებობა, რომლებიც წარმოდგენილია მოწევით, ალკოჰოლის მოხმარებით და ა.შ., შეიძლება ხელი შეუწყოს ამგვარი პრობლემის გაჩენას.
ასევე, ასაკთან ერთად იზრდება ინსულინის გაზრდის ალბათობა. და ამ პათოლოგიასა და სიმსუქნეს შორის ძალიან მკაფიო კავშირი არსებობს. ყოველივე ამის შემდეგ, ცხიმოვანი ქსოვილი თავის არსში ხდება ცალკეული და დამოუკიდებელი ენდოკრინული ორგანო, რომელსაც შეუძლია მრავალი აქტიური ნივთიერების წარმოება და ჰორმონების ინახვა თავისთავად. და ზედმეტი ცხიმის დეპონირების არსებობა იწვევს ცხიმის უჯრედების იმუნიტეტს ინსულინის გავლენაზე, რაც ბუნებრივია ზრდის მის წარმოებას.
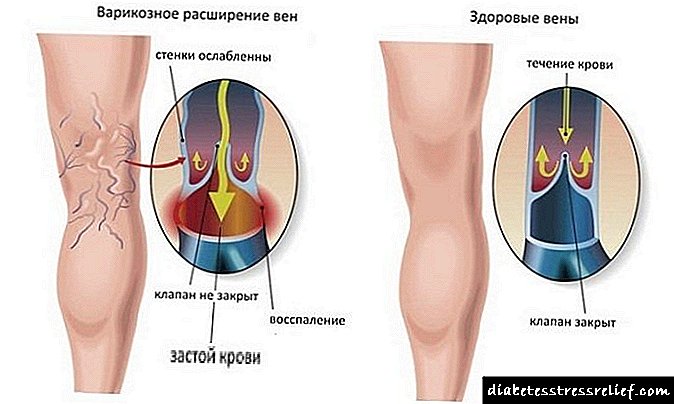
ზოგჯერ ინსულინის დონის პათოლოგიური მომატება ასოცირდება ათეროსკლეროზის არსებობასთან, რაც, თავის მხრივ, საკმაოდ საშიშია. ათეროსკლეროზმა შეიძლება გამოიწვიოს გულის კორონარული დაავადება, ტვინის დაზიანება, სისხლძარღვების დაწევა და ა.შ.
ექიმები ამბობენ, რომ ჰიპერინსულიემიის განვითარებაში ხელშემწყობი ფაქტორები მოიცავს მენოპაუზის და პოლიკისტოზური საკვერცხეების სინდრომს.
ინსულინის ოდენობის არანორმალური მომატება ასევე შეიძლება შეინიშნოს არტერიული ჰიპერტენზიის მქონე პაციენტებში და მათში, ვინც იძულებულია მუდმივად მიიღოს ჰორმონები, თიაზიდური დიურეზულები ან ბეტა-ბლოკატორები.
სისხლში ინსულინის რაოდენობის პათოლოგიური მომატებით, ჯანმრთელობის სხვადასხვა დარღვევა შეიძლება მოხდეს. ხშირად, ასეთი პათოლოგია თავს იგრძნობს მუცლის ღრუს, აგრეთვე სხეულის ზედა ნახევარზე ცხიმის დამახასიათებელი დეპოზიტების გამოვლენით. ჰიპერინსულინემიის კლასიკური სიმპტომები გამოიხატება მუდმივი წყურვილის მანიფესტაციით, და ხშირად - არტერიული წნევის მატება.ჰიპერინსულინემიით დაავადებული მრავალი პაციენტი უჩივის კუნთების ტკივილს, თავბრუსხვევას, გადაჭარბებული განადგურება, ძლიერი სისუსტე და ლეტარგიაც კი.
ზოგიერთ შემთხვევაში, პათოლოგიურად მაღალი ინსულინის გამომუშავება შეიძლება გამოვლინდეს მხედველობის დარღვევით, კანის ჩაბნელებით და ზედმეტი სიმშრალით, მუწუკისა და ბარძაყების ზედაპირზე გაჭიმვის ნიშნების გამოჩენა, ყაბზობა და ძვლებში ტკივილი.
იმისათვის, რომ ზუსტად დადგინდეს ინსულინის ოდენობის მატების მიზეზები და მათი კორექციის ყველაზე ადეკვატური მეთოდები შეარჩიოთ, ტარდება ორგანიზმის ყოვლისმომცველი გამოკვლევა. პაციენტები, რომლებიც ეჭვობენ ასეთ პრობლემას, განსაზღვრავენ ორგანიზმში ჰორმონების რაოდენობას. ამავე დროს, აღინიშნება არა მხოლოდ ინსულინის, არამედ სხვათა დონე - TSH, კორტიზოლი, ACTH, პროლაქტინი, ალდოსტერონი და რენინი. არტერიული წნევის ინდიკატორების ყოველდღიური მონიტორინგი ხორციელდება, აღინიშნება სხეულის წონა, აღინიშნება ულტრაბგერითი და ხორციელდება არაერთი სისხლის ტესტირება. ჰიპერინსულინემიის დიაგნოზირებისთვის შეიძლება მოითხოვდეს ჰიპოფიზის ჯირკვლის კომპიუტერული ტომოგრაფია ან MRI, გამორიცხოს Itenko-Cushing- ის სინდრომი.
სისხლში ინსულინის რაოდენობის გაზრდით, პაციენტებს ნაჩვენებია დიეტური კვება, რამაც შეიძლება შეამციროს სხეულის წონა. ექიმი განსაზღვრავს ყოველდღიური დიეტის კალორიების რამდენჯერმე შემცირებას და მნიშვნელოვნად შეამცირებს მოხმარებული ნახშირწყლების რაოდენობას. ასევე საჭიროა ფიზიკური ვარჯიშის გაზრდა მთელი დღის განმავლობაში.
რაც შეეხება წამლების კორექციას, მედიკამენტები შეირჩევა ექსკლუზიურად ინდივიდუალური საფუძველზე, განსაზღვრული პათოლოგიების მიხედვით. თუ პაციენტი შეშფოთებულია გლუკოზის მომატებით, მას ინიშნება ჰიპოგლიკემიური აგენტი, რომელიც წარმოდგენილია ბიგანოიდებითა და თიაზოლიდინებით. გარდა ამისა, ნარკოტიკები გამოიყენება არტერიული წნევის ოპტიმიზაციის, ქოლესტერინის შემცირების, მადის შემცირებისა და მეტაბოლიზმის გასაუმჯობესებლად.
ჰიპერინსულინემიის მკურნალობა შეიძლება ჩატარდეს ექსკლუზიურად ენდოკრინოლოგის და სხვა სპეციალისტების მეთვალყურეობის ქვეშ.
ჰიპერინსულინიზმი (ინსულინომა) არის პანკრეასის ყველაზე გავრცელებული ნეიროენდოკრინული სიმსივნე (NEO), რომელიც შეადგენს ამ ნეიროენდოკრინული ნეოპლაზმების 70-75% -ს (2-4 შემთხვევა 1 მილიონ მოსახლეზე). ინსულინის სეკრეციის სიმსივნეები ყველაზე ხშირად ვლინდება ორგანული ჰიპერინსულინიზმის დამახასიათებელი სიმპტომების კომპლექსით, რომელთა მიზეზი 5-7% -ში ასევე შეიძლება იყოს პანკრეასის კუნძულების უჯრედების მიკრორენომომატოზი, ჰიპერპლაზია და ნეოგენეზი (არაიდიობლასტოზი). ორგანული ჰიპერინსულინიზმი შემთხვევებში, 10-15% შემთხვევაში, ტიპი 1 სინდრომის გამოვლინებაა (Wermer's სინდრომი). თავის მხრივ, ვერმერის სინდრომი, ინსულინთან ერთად, ავადმყოფთა 30% -შია შერწყმული.
ყველაზე ხშირად, ინსულინომები გვხვდება პანკრეასის დროს - შემთხვევების 95-99% -ში, იგივე სიხშირით ხდება მის ყველა განყოფილებაში. ძალიან იშვიათად, ექსტრაკანკრეალური ინსულინომები შეიძლება ლოკალიზდეს მუწუკში, თორმეტგოჯა ნაწლავში, გამხდარი, ილეუმში, განივი მსხვილი ნაწლავის, მცირე ომენტუმის, ნაღვლის ბუშტისა და ელენთის ჭიშკარში. ინსულინის მიერ აღწერილი ზომები მერყეობს 0.2-დან 10 სმ-მდე ან მეტი დიამეტრით, მაგრამ მათი 70% -მდე დიამეტრი არ აღემატება 1.5 სმ-ს, რის გამოც იქმნება აქტუალური დიაგნოზის სირთულეები. როგორც წესი, ეს სიმსივნე არის ერთჯერადი (სოლიტარული), ხოლო მრავალჯერადი დაზიანებები გამოვლენილია პაციენტთა არა უმეტეს 15% -ში. ავთვისებიანი ინსულინომები გვხვდება შემთხვევების 10-15% -ში და ყველაზე ხშირად მეტასტაზდება ღვიძლის ან რეგიონალური ლიმფური კვანძებისკენ.
სიმსივნის კლინიკური გამოვლინებები განპირობებულია მისი ჰორმონალური აქტივობით, ანუ ინსულინის გადაჭარბებული სეკრეციით. ორგანიზმში მისი მთავარი ფუნქციაა სისხლში გლუკოზის კონცენტრაციის რეგულირება, უჯრედული მემბრანების საშუალებით მისი ტრანსპორტირებით. გარდა ამისა, ჰორმონი გავლენას ახდენს მემბრანის ტრანსპორტირება K + და ამინომჟავების ტრანსპორტირებაზე, ასევე გავლენას ახდენს ცხიმი და ცილების მეტაბოლიზმზე. ინსულინის სეკრეციის მთავარი ფიზიოლოგიური სტიმული არის სისხლში გლუკოზის კონცენტრაციის მომატება.გლუკოზის ბარიერი კონცენტრაცია მისი სამარხვო სეკრეციისთვის არის 80-100 მგ%, ხოლო მაქსიმალური გამოყოფა მიიღწევა გლუკოზის კონცენტრაციით 300-500 მგ%.
ინსულინომების მქონე პაციენტებში ინსულინის სეკრეციის მომატება გამოწვეულია არა მხოლოდ მისი ჭარბი სინთეზით სიმსივნის მიერ, არამედ p – უჯრედების სეკრეტორული ფუნქციის დისრეგულაციით, რომლებიც არ წყვეტენ ინსულინის გამოყოფას სისხლში გლუკოზის დაბალი კონცენტრაციით. ამ შემთხვევაში, ჰორმონის ნორმალურ ბიოლოგიურ ფორმასთან ერთად, დიდი რაოდენობით პრონსულინი იწარმოება, ხოლო С- პეპტიდის სეკრეცია შედარებით მცირეა, რაც იწვევს კ-პეპტიდსა და ინსულინს შორის თანაფარდობის შემცირებას (ნორმასთან შედარებით).
ჰიპერინსულინიზმი ხელს უწყობს გლიკოგენის დაგროვებას ღვიძლში და კუნთებში. შედეგად, გლუკოზის არასაკმარისი რაოდენობა (გლიკოგენოლიზის ბლოკადა) შემოდის სისხლში. ტვინის ნახშირწყლებით ტვინის სუსტი მიწოდება არ უზრუნველყოფს მის ენერგეტიკულ ხარჯებს და, შედეგად, იწვევს ენცეფალოპათიას (ჩვეულებრივ, სხეულის მიერ მოხმარებული გლუკოზის 20% -მდე იხარჯება თავის ტვინის ფუნქციონირება). უპირველეს ყოვლისა, ქერქის უჯრედები დაზარალდნენ, მათ სიკვდილამდე. გლუკოზისა და ჟანგბადის არასაკმარისი მიწოდება თავის ტვინში იწვევს სიმპათიკური ნერვული სისტემის აგზნებას და სისხლის კატექოლამინების მატებას, რაც კლინიკურად ვლინდება სისუსტით, ოფლიანობით, ტაქიკარდიით, შფოთვით, გაღიზიანებით, კიდურების კიდურებით. თავის ტვინში ყველა სახის მეტაბოლიზმის ჰიპოგლიკემიის შედეგად დაქვეითებული ჟანგვითი პროცესები და არეულობა იწვევს სისხლძარღვების კედლების მიერ ნორმალური ტონის დაკარგვას, რაც, თავის ტვინში სისხლის ნაკადის მომატებასთან ერთად, პერიფერიული გემების სპაზმის გამო, იწვევს შეშუპებას, აგრეთვე თავის ტვინში ატროფიულ და დეგენერაციულ პროცესებს.
უნდა გვახსოვდეს, რომ ჰიპოგლიკემიური პირობები შეიძლება იყოს შინაგანი ორგანოების სხვა დაავადებების გამოვლინება და ზოგიერთი ფუნქციური მდგომარეობა. ყველაზე ხშირად, ფუნქციური ჰიპერინსულინიზმი (მეორეხარისხოვანი) აღინიშნება შიმშილობის დროს, მომატებული დაქვეითებით (თირკმლის გლუკოზურია, დიარეა, ლაქტაცია) ან ნახშირწყლების გადაჭარბებული გამოყენება (ეგზოგენური ინსულინის ადმინისტრირება, იმუნური დაავადებები, რომლებიც გამოწვეულია ანტისხეულებით ინსულინთან და მის რეცეპტორებთან, კეჩექსია). დამატებითი პანკრეასის ჰიპოგლიკემია და სისხლში ინსულინის კონცენტრაციის მომატება ზოგჯერ იწვევს გლიკოგენოლიზის დათრგუნვას ღვიძლის დაზიანების გამო (ჰეპატიტი, ღვიძლის კიბო), ზოგიერთი ავთვისებიანი სიმსივნეები (თირკმელების კიბო, თირკმელზედა ჯირკვლების ჯირკვლები, ფიბროსარკომი), ჰორმონალური ჰორმონების სეკრეციის დაქვეითების გამო (ACTH, კორტიზოლი), მიქსედემა.
დაავადების ტიპურ სიმპტომებს ახასიათებს Whipple- ის ტრიადა, რომელიც აღწერილია 1944 წელს:
- სპონტანური ჰიპოგლიკემიის შეტევების განვითარება ცარიელ კუჭზე ან ფიზიკური დატვირთვის შემდეგ ცნობიერების დაკარგვამდე,
- შეტევის დროს სისხლში შაქრის დაქვეითება (2.2 მმოლ / ლ ქვემოთ).
ჰიპერინსულინემიის მიზეზები, სიმპტომები, მკურნალობა, დიაგნოზი
ჩვეულებრივ, სხვადასხვა ელემენტების დაბალანსებული რაოდენობა მუდმივად გვხვდება ადამიანის სხეულში. ისინი ყველა მჭიდრო კავშირშია და მათი დონის ცვალებადობამ შეიძლება მიუთითებდეს ჯანმრთელობის სერიოზული პრობლემების განვითარებაზე. ასე რომ, ერთ-ერთი ნიშანი, რომელიც უნდა შენარჩუნდეს მუდმივ სტაბილურ დონეზე, არის ჰორმონების რაოდენობა, მათ შორის ინსულინი. ეს არის პანკრეასის მიერ წარმოებული ჰორმონი, და აუცილებელია მეტაბოლური პროცესების განსახორციელებლად. მისი რაოდენობის პათოლოგიური მომატებით, ჰიპერინსულინემია დიაგნოზირებულია, განიხილება ასეთი დაავადების მიზეზები და სიმპტომები, ჩვენ ასევე განვმარტავთ, თუ როგორ ტარდება მისი მკურნალობა და დიაგნოზი.
არსებობს მრავალი მიზეზი, რამაც შეიძლება გამოიწვიოს სისხლში ინსულინის ოდენობის მატება, და საკმაოდ ბევრი ფაქტორი, რამაც შეიძლება ხელი შეუწყოს ასეთი დარღვევის განვითარებას.
ასე რომ, ინსულინის მოცულობის პათოლოგიური ზრდა პირდაპირ აიხსნება მისი გადაჭარბებული წარმოებით, ინსულინის რეცეპტორების მოცულობის შემცირებით ან მგრძნობელობით. ზოგჯერ მსგავსი პათოლოგია ვითარდება გლუკოზის მოლეკულების გაუფასურებული გადატანის ან უჯრედულ დონეზე სიგნალის გადაცემის გამო, ამ შემთხვევაში გლუკოზა უბრალოდ ვერ შედის უჯრედში.
რაც შეეხება მიდრეკილ ფაქტორებს, ექიმებმა დაასკვნეს, რომ ინსულინის მოცულობის გაზრდის ალბათობა აღინიშნება იმ ადამიანებში, რომელთაც აქვთ გარკვეული მემკვიდრეობითი მახასიათებლები. ასე რომ, პაციენტებში, რომლებსაც აქვთ HLA ანტიგენი, ჰიპერინსულინემია ბევრად უფრო ხშირად აღირიცხება. გარდა ამისა, დიაბეტის გამოვლენასთან ერთად იზრდება ასეთი დაავადებების განვითარების ალბათობა.
წინასწარგანზრახვის შესაძლო ფაქტორები ასევე მოიცავს შიმშილისა და შფოთვის ცენტრალურ რეგულირებაში ჩავარდნას. ასევე, სტატისტიკამ აჩვენა, რომ ორგანიზმში ინსულინის რაოდენობის არანორმალური მატება უფრო ხშირად აღირიცხება ქალებში, ვიდრე მამაკაცებში. დაბალი ფიზიკური დატვირთვა და სხვადასხვა ცუდი ჩვევების არსებობა, რომლებიც წარმოდგენილია მოწევით, ალკოჰოლის მოხმარებით და ა.შ., შეიძლება ხელი შეუწყოს ამგვარი პრობლემის გაჩენას.
ასევე, ასაკთან ერთად იზრდება ინსულინის გაზრდის ალბათობა. და ამ პათოლოგიასა და სიმსუქნეს შორის ძალიან მკაფიო კავშირი არსებობს. ყოველივე ამის შემდეგ, ცხიმოვანი ქსოვილი თავის არსში ხდება ცალკეული და დამოუკიდებელი ენდოკრინული ორგანო, რომელსაც შეუძლია მრავალი აქტიური ნივთიერების წარმოება და ჰორმონების ინახვა თავისთავად. და ზედმეტი ცხიმის დეპონირების არსებობა იწვევს ცხიმის უჯრედების იმუნიტეტს ინსულინის გავლენაზე, რაც ბუნებრივია ზრდის მის წარმოებას.
ზოგჯერ ინსულინის დონის პათოლოგიური მომატება ასოცირდება ათეროსკლეროზის არსებობასთან, რაც, თავის მხრივ, საკმაოდ საშიშია. ათეროსკლეროზმა შეიძლება გამოიწვიოს გულის კორონარული დაავადება, ტვინის დაზიანება, სისხლძარღვების დაწევა და ა.შ.
ექიმები ამბობენ, რომ ჰიპერინსულიემიის განვითარებაში ხელშემწყობი ფაქტორები მოიცავს მენოპაუზის და პოლიკისტოზური საკვერცხეების სინდრომს.
ინსულინის ოდენობის არანორმალური მომატება ასევე შეიძლება შეინიშნოს არტერიული ჰიპერტენზიის მქონე პაციენტებში და მათში, ვინც იძულებულია მუდმივად მიიღოს ჰორმონები, თიაზიდური დიურეზულები ან ბეტა-ბლოკატორები.
სისხლში ინსულინის რაოდენობის პათოლოგიური მომატებით, ჯანმრთელობის სხვადასხვა დარღვევა შეიძლება მოხდეს. ხშირად, ასეთი პათოლოგია თავს იგრძნობს მუცლის ღრუს, აგრეთვე სხეულის ზედა ნახევარზე ცხიმის დამახასიათებელი დეპოზიტების გამოვლენით. ჰიპერინსულინემიის კლასიკური სიმპტომები გამოიხატება მუდმივი წყურვილის მანიფესტაციით, და ხშირად - არტერიული წნევის მატება. ჰიპერინსულინემიით დაავადებული მრავალი პაციენტი უჩივის კუნთების ტკივილს, თავბრუსხვევას, გადაჭარბებული განადგურება, ძლიერი სისუსტე და ლეტარგიაც კი.
ზოგიერთ შემთხვევაში, პათოლოგიურად მაღალი ინსულინის გამომუშავება შეიძლება გამოვლინდეს მხედველობის დარღვევით, კანის ჩაბნელებით და ზედმეტი სიმშრალით, მუწუკისა და ბარძაყების ზედაპირზე გაჭიმვის ნიშნების გამოჩენა, ყაბზობა და ძვლებში ტკივილი.
იმისათვის, რომ ზუსტად დადგინდეს ინსულინის ოდენობის მატების მიზეზები და მათი კორექციის ყველაზე ადეკვატური მეთოდები შეარჩიოთ, ტარდება ორგანიზმის ყოვლისმომცველი გამოკვლევა. პაციენტები, რომლებიც ეჭვობენ ასეთ პრობლემას, განსაზღვრავენ ორგანიზმში ჰორმონების რაოდენობას. ამავე დროს, აღინიშნება არა მხოლოდ ინსულინის, არამედ სხვათა დონე - TSH, კორტიზოლი, ACTH, პროლაქტინი, ალდოსტერონი და რენინი. არტერიული წნევის ინდიკატორების ყოველდღიური მონიტორინგი ხორციელდება, აღინიშნება სხეულის წონა, აღინიშნება ულტრაბგერითი და ხორციელდება არაერთი სისხლის ტესტირება. ჰიპერინსულინემიის დიაგნოზირებისთვის შეიძლება მოითხოვდეს ჰიპოფიზის ჯირკვლის კომპიუტერული ტომოგრაფია ან MRI, გამორიცხოს Itenko-Cushing- ის სინდრომი.
სისხლში ინსულინის რაოდენობის გაზრდით, პაციენტებს ნაჩვენებია დიეტური კვება, რამაც შეიძლება შეამციროს სხეულის წონა.ექიმი განსაზღვრავს ყოველდღიური დიეტის კალორიების რამდენჯერმე შემცირებას და მნიშვნელოვნად შეამცირებს მოხმარებული ნახშირწყლების რაოდენობას. ასევე საჭიროა ფიზიკური ვარჯიშის გაზრდა მთელი დღის განმავლობაში.
რაც შეეხება წამლების კორექციას, მედიკამენტები შეირჩევა ექსკლუზიურად ინდივიდუალური საფუძველზე, განსაზღვრული პათოლოგიების მიხედვით. თუ პაციენტი შეშფოთებულია გლუკოზის მომატებით, მას ინიშნება ჰიპოგლიკემიური აგენტი, რომელიც წარმოდგენილია ბიგანოიდებითა და თიაზოლიდინებით. გარდა ამისა, ნარკოტიკები გამოიყენება არტერიული წნევის ოპტიმიზაციის, ქოლესტერინის შემცირების, მადის შემცირებისა და მეტაბოლიზმის გასაუმჯობესებლად.
ჰიპერინსულინემიის მკურნალობა შეიძლება ჩატარდეს ექსკლუზიურად ენდოკრინოლოგის და სხვა სპეციალისტების მეთვალყურეობის ქვეშ.
- სახსრების ტკივილი
- სისუსტე
- თავბრუსხვევა
- პირის სიმშრალე
- ძილი
- მშრალი კანი
- კუნთების ტკივილი
- ინტენსიური წყურვილი
- აპათია
- მხედველობის დაქვეითება
- სიმსუქნე
- ლეტარული
- მონაკვეთის ნიშნის გამოჩენა
- კუჭ-ნაწლავის ტრაქტის დარღვევა
- კანის დაბნელება
ჰიპერინსულინემია არის კლინიკური სინდრომი, რომელსაც ახასიათებს ინსულინის მაღალი დონე და სისხლში დაბალი შაქრიანობა. ამგვარი პათოლოგიური პროცესი შეიძლება გამოიწვიოს არა მხოლოდ სხეულის ზოგიერთი სისტემის ფუნქციონირების დარღვევაში, არამედ ჰიპოგლიკემიური კომაში, რაც თავისთავად განსაკუთრებული საფრთხეა ადამიანის სიცოცხლისთვის.
ჰიპერინსულინემიის თანდაყოლილი ფორმა ძალიან იშვიათია, ხოლო შეძენილი დიაგნოზირებულია, ყველაზე ხშირად, 35-50 წლის ასაკში. ასევე აღინიშნება, რომ ქალები უფრო მეტად არიან მიდრეკილნი ამგვარი დაავადების მიმართ.
ამ კლინიკური სინდრომის კლინიკური სურათი უფრო სპეციფიკურ ხასიათს ატარებს, ამიტომ, ზუსტი დიაგნოზის დასადგენად, ექიმს შეუძლია გამოიყენოს როგორც ლაბორატორიული, ისე კვლევის ინსტრუმენტული მეთოდები. ზოგიერთ შემთხვევაში შეიძლება საჭირო გახდეს დიფერენციალური დიაგნოზი.
ჰიპერინსულინიზმის მკურნალობა ემყარება მედიკამენტებს, დიეტასა და ვარჯიშს. მკაცრად აკრძალულია თერაპიული ზომების ჩატარება თქვენი შეხედულებისამებრ.
ჰიპერinsulinemia შეიძლება გამოწვეული იყოს შემდეგი ეტიოლოგიური ფაქტორებით:
- ინსულინის რეცეპტორების ან მათი რაოდენობის მგრძნობელობის დაქვეითება,
- ინსულინის გადაჭარბებული ფორმირება ორგანიზმში გარკვეული პათოლოგიური პროცესების შედეგად,
- გლუკოზის დაქვეითება,
- უჯრედულ სისტემაში სიგნალიზაციის დარღვევები.
ამგვარი პათოლოგიური პროცესის განვითარების გამომწვევი ფაქტორები შემდეგია:
- მემკვიდრეობითი მიდრეკილება ამ ტიპის დაავადებასთან,
- სიმსუქნე
- ჰორმონალური პრეპარატების და სხვა "მძიმე" მედიკამენტების მიღება,
- არტერიული ჰიპერტენზია
- მენოპაუზის
- პოლიკისტოზური საკვერცხეების სინდრომის თანდასწრებით,
- სიბერე
- ისეთი ცუდი ჩვევების არსებობა, როგორიცაა მოწევა და ალკოჰოლიზმი,
- დაბალი ფიზიკური დატვირთვა
- ათეროსკლეროზის ისტორია,
- არასწორი კვება.
ზოგიერთ შემთხვევაში, რაც საკმაოდ იშვიათია, ჰიპერნსულინემიის მიზეზები ვერ დადგენილია.
ენდოკრინოლოგიის მიზეზებიდან გამომდინარე, ამ კლინიკური სინდრომის მხოლოდ ორი ფორმა გამოირჩევა:
პირველადი ფორმა, თავის მხრივ, იყოფა ასეთ ქვესახეობებად:
უნდა აღინიშნოს, რომ ამ პათოლოგიური პროცესის პირველადი ფორმა ხასიათდება მძიმე მიმდინარეობით და სერიოზული გართულებების განვითარების მაღალი რისკით.
კლინიკური სინდრომის მეორადი ფორმა ასევე იყოფა რამდენიმე ქვესახეობად:
- ექსტრაკანკულური
- ფუნქციური
- ნათესავი.
ამ შემთხვევაში, გამწვავება ხდება იშვიათად, საკმაოდ ფრთხილად მიჰყვება დამსწრე ექიმის ყველა რეკომენდაციას.
განვითარების საწყის ეტაპზე, ამ პათოლოგიური პროცესის სიმპტომები თითქმის არ არის, რაც იწვევს დაგვიანებულ დიაგნოზს და დროულ მკურნალობას.
როგორც კლინიკური სინდრომის მიმდინარეობა გაუარესდება, შეიძლება შემდეგი სიმპტომები გამოვლინდეს:
- მუდმივი წყურვილი, მაგრამ პირის ღრუს სიმშრალეა
- მუცლის სიმსუქნე, ანუ ცხიმის დაგროვება მუცლის ღრუში და ბარძაყებში,
- თავბრუსხვევა
- კუნთების ტკივილი
- სისუსტე, lethargy, lethargy,
- ძილი
- კანის დაბნელება და სიმშრალე,
- კუჭ-ნაწლავის ტრაქტის დარღვევები,
- მხედველობის დარღვევა
- სახსრების ტკივილი
- გაჭიმვის ნიშნების ფორმირება მუცელზე და ფეხებზე.
გამომდინარე იქიდან, რომ ამ კლინიკური სინდრომის სიმპტომები საკმაოდ არაპერსპექტიულია, თქვენ უნდა მიმართოთ თქვენს ექიმს / პედიატრს, რომ რაც შეიძლება მალე დაიწყოთ კონსულტაცია.
პირველადი შემოწმებას ახორციელებს ზოგადი პრაქტიკოსი. შემდგომი მკურნალობა შეიძლება ჩატარდეს რამდენიმე სპეციალისტის მიერ, რადგან კლინიკური სინდრომი იწვევს სხვადასხვა ორგანოს სისტემების ფუნქციონირების დარღვევებს.
დიაგნოსტიკური პროგრამა შეიძლება შეიცავდეს შემდეგი გამოკვლევის მეთოდებს:
- სისხლში გლუკოზის ყოველდღიური გაზომვა,
- UAC და სატანკო,
- შარდვა
- ულტრაბგერა
- სკინტოგრაფია,
- ტვინის MRI.
გამოკვლევის შედეგების საფუძველზე, ექიმს შეუძლია განსაზღვროს ზუსტი დიაგნოზი და, შესაბამისად, დანიშნოს ეფექტური მკურნალობა.
ამ შემთხვევაში, მკურნალობის საფუძველია დიეტა საკვები, რადგან ის საშუალებას გაძლევთ თავი დაეღწია სხეულის ჭარბი წონისგან და თავიდან აიცილოთ ეს დაკავშირებული გართულებების განვითარებას. გარდა ამისა, ექიმს შეუძლია დანიშნოს შემდეგი მედიკამენტები:
- ჰიპოგლიკემიური,
- ქოლესტერინის შემცირება,
- მადის ჩახშობა,
- მეტაბოლური
- ანტიჰიპერტენზიები.
დიეტა ინიშნება დამსწრე ექიმის მიერ ინდივიდუალურად და უნდა იქნას დაცული მუდმივად.
იმ პირობით, რომ ექიმის ყველა რეკომენდაცია სრულად განხორციელდება, გართულებების თავიდან აცილება შესაძლებელია.
როგორც პროფილაქტიკა, უნდა დაიცვას ზოგადი რეკომენდაციები ჯანსაღი ცხოვრების წესის შესახებ, განსაკუთრებით კი სწორად კვებასთან დაკავშირებით.
თუ ფიქრობთ, რომ გაქვთ ჰიპერinsulinemia და ამ დაავადების დამახასიათებელი სიმპტომები, მაშინ ექიმები დაგეხმარებათ: ენდოკრინოლოგი, თერაპევტი, პედიატრი.
ჩვენ ასევე გთავაზობთ გამოვიყენოთ ჩვენი ონლაინ დიაგნოზის სერვისული მომსახურება, რომელიც შეარჩევს სავარაუდო დაავადებებს, სიმპტომების საფუძველზე.
ქრონიკული დაღლილობის სინდრომი (abbr. CFS) არის მდგომარეობა, რომელშიც ფსიქიკური და ფიზიკური სისუსტე ხდება უცნობი ფაქტორების გამო და გრძელდება ექვსი თვიდან ან მეტი ხნის განმავლობაში. ქრონიკული დაღლილობის სინდრომი, რომლის სიმპტომებიც გარკვეულწილად ასოცირდება ინფექციურ დაავადებებთან, ასევე მჭიდრო კავშირშია მოსახლეობის ცხოვრების დაჩქარებული ტემპით და ინფორმაციის გაზრდილი დინებით, რაც სიტყვასიტყვით ურტყამს პიროვნებას შემდგომი აღქმისთვის.
კატარალური ტონზილიტი (მწვავე ტონზიოფარინგიტი) არის პათოგენური მიკროფლორას მიერ გამოწვეული პათოლოგიური პროცესი, რომელიც გავლენას ახდენს ყელის ლორწოვანის ზედა ფენებზე. ამ ფორმას, სამედიცინო ტერმინოლოგიის თანახმად, ასევე ეწოდება ერითემატოზი. სტენოკარდიის ყველა ფორმისგან, ეს ითვლება ყველაზე იოლად, მაგრამ ეს არ ნიშნავს იმას, რომ მას მკურნალობა არ სჭირდება. როგორ მკურნალობა კატარალური ყელის ტკივილი, სწორად შეიძლება მხოლოდ ექიმმა გითხრათ, სრულყოფილი დიაგნოზის ჩატარების შემდეგ. აღსანიშნავია ისიც, რომ ანტიბიოტიკი საშუალებები ყოველთვის არ არის საჭირო დაავადების სამკურნალოდ.
ჰიპერვიტამინოზი არის დაავადება, რომელიც იწვევს ამ ან იმ ვიტამინის დიდ რაოდენობას ორგანიზმში. ბოლო დროს, ასეთი პათოლოგია უფრო ფართოდ გავრცელდა, რადგან ვიტამინის დანამატების გამოყენება სულ უფრო პოპულარული ხდება.
შაქრიანი დიაბეტი მამაკაცებში ენდოკრინული სისტემის დაავადებაა, რომლის ფონზე ადამიანის სხეულში სითხისა და ნახშირწყლების გაცვლის დარღვევაა.ეს იწვევს პანკრეასის დისფუნქციას, რომელიც პასუხისმგებელია მნიშვნელოვანი ჰორმონის - ინსულინის წარმოებაზე, რის შედეგადაც შაქარი არ გადაიქცევა გლუკოზაში და გროვდება სისხლში.
Q ცხელება არის მწვავე ბუნებრივი ფოკალური ინფექციური დაავადება, მიეკუთვნება რიკეტსიოზის ჯგუფს, აქვს სხვა სახელები (ბურნეტის დაავადება, Q- ცხელება, კოქსელოზი). რიკეტსიოზის შემადგენლობაში შედის სპეციფიკური ბაქტერიები, რომლებიც მდგრადია გარემოსა და სპორის ფორმირებისთვის, რომლებიც, როდესაც შეჭამენ, იწვევს დაავადებებს.
ვარჯიშის და აბსტინენციის საშუალებით, ადამიანების უმეტესობას მედიკამენტების გარეშე შეუძლია.
დედოვი ი., იორგენს ვ., სტაროსოსტინა ვ., კრონსბეინ პ., ანციფეროვი მ., ბერგერი მ. როგორ შემიძლია დიაბეტის მკურნალობა. დიაბეტის მქონე პაციენტებისთვის, რომლებიც არ იღებენ ინსულინს. სსრ კავშირის სამედიცინო მეცნიერებათა აკადემიის გაერთიანების ენდოკრინოლოგიური სამეცნიერო ცენტრი. საუნივერსიტეტო სამედიცინო კლინიკა, დუსელდორფი, გერმანია, 107 გვერდი. ტირაჟი და გამოქვეყნების წელი არ არის მითითებული (სავარაუდოდ, წიგნი გამოიცა 1990 წელს).
ონიფკო, ვ.დ. წიგნი შაქრიანი დიაბეტის მქონე პაციენტებისთვის / V.D. ონიფკო. - მოსკოვი: Lights, 2001 .-- 192 გვ.
ბერგერი მ., სტაროსტინა ეგრ., იორგენს ვ., დედოვი I. ინსულინთერაპიის პრაქტიკა, სპრინგერი, 1994 წ.

ნება მომეცით წარმოგიდგინოთ. მე მქვია ელენა. უკვე 10 წელზე მეტი ხნის განმავლობაში ვმუშაობ ენდოკრინოლოგად. მე მჯერა, რომ ამჟამად ჩემი დარგის სპეციალისტი ვარ და მსურს დავეხმარო საიტის ყველა ვიზიტორს რთული და არც ისე დავალებების გადაჭრაში. საიტის ყველა მასალა შეგროვებულია და საგულდაგულოდ დამუშავებულია იმისათვის, რომ რაც შეიძლება მეტი ინფორმაცია მიაწოდოს. სანამ გამოიყენებთ იმას, რაც აღწერილია საიტზე, ყოველთვის უნდა გაიაროთ კონსულტაცია სპეციალისტებთან.
რა არის ჰიპერinsulinemia: ნიშნები და დიაგნოზი. რა არის ჰიპერინსულინემია და რატომ არის ის საშიში?
ჰიპერინსულინემია არის პათოლოგიური მდგომარეობა, რომელშიც აღინიშნება სისხლში ინსულინის დონის მატება. ეს შეიძლება გამოწვეული იყოს რეცეპტორების დეფექტებით, ინსულინის პათოლოგიური ფორმირებით და გლუკოზის ტრანსპორტირებით. დაავადების გამოსავლენად გამოიყენება ჰორმონალური გამოკვლევები, ულტრაბგერითი, CT, MRI. მკურნალობა მიზნად ისახავს სხეულის წონის ნორმალიზებას ვარჯიშის, დიეტის და მედიკამენტების საშუალებით.
კლების მიზეზები
არსებობს ოთხი ძირითადი მიზეზი, რომლებიც ჰიპერნსულინემიამდე მივყავართ:
- პათოლოგიური ინსულინის ფორმირება.
- ინსულინის რეცეპტორების შემცირებული ოდენობა ან მგრძნობელობა.
- გლუკოზის მოლეკულების დაქვეითება.
- უჯრედულ სისტემაში სიგნალის დაქვეითება (GLUT4 რეცეპტორი არ მუშაობს და გლუკოზა ვერ შედის უჯრედში).
გამომწვევი ფაქტორები
ინსულინის დონის ზრდის ალბათობა ადამიანებში იზრდება:
- მემკვიდრეობითი მიდრეკილებით. დადგინდა, რომ HLA ანტიგენების მქონე პირები უფრო ხშირად განიცდიან ჰიპერბინსულინემიას. ასევე, ავადმყოფი დაავადებების დიდი ალბათობა, თუ ახლო ნათესავებს აქვთ დიაბეტი.
- შიმშილისა და გაძარცვის ცენტრალური რეგულირების დარღვევით.
- ქალი სქესი.
- დაბალი ფიზიკური დატვირთვით.
- ცუდი ჩვევების არსებობით (მოწევა, დალევა).
- სიბერე.
- ჭარბი. ცხიმოვანი ქსოვილი დამოუკიდებელი ენდოკრინული ორგანოა. იგი სინთეზირებს სხვადასხვა აქტიურ ნივთიერებებს და წარმოადგენს ჰორმონების საცავებს. სხეულის ზედმეტი ცხიმების არსებობა იწვევს მათ იმუნიტეტს ინსულინის ეფექტებზე. ამის გამო, მისი წარმოება იზრდება.
- ათეროსკლეროზის თანდასწრებით. ეს იწვევს გულის კორონარული დაავადებას, თავის ტვინის დაზიანებას, ქვედა კიდურების სისხლძარღვთა დაავადებას.
- მენოპაუზის პერიოდში.
- პოლიკისტოზური საკვერცხეების სინდრომით.
- არტერიული ჰიპერტენზიით.
- მუდმივად იღებენ ჰორმონებს, თიაზიდურ დიურეზულებს, ბეტა-ბლოკატორებს.
ყველა ზემოაღნიშნული ფაქტორი გავლენას ახდენს უჯრედებში სიგნალის გადაცემაზე. ინსულინის დონის ზრდის სხვა სამი მიზეზი იშვიათია.
შესაძლო შედეგები
- შაქრიანი დიაბეტი.
- სიმსუქნე
- ჰიპოგლიკემიური კომა.
- გულის და სისხლძარღვების დაზიანების რისკი იზრდება.
საწყის ეტაპზე ჰიპერინსულინემია არ ვლინდება. სამომავლოდ, შეიძლება ჩივილები გამოჩნდეს:
- მუცლის ღრუსა და ზედა ორგანოს ცხიმის დაშლა,
- არტერიული წნევა
- წყურვილი
- კუნთების ტკივილი
- თავბრუსხვევა
- განადგურება
- სისუსტე, ლეტარგია.
ინსულინის ჰიპერეკრეცია შეიძლება ასოცირებული იყოს გენეტიკურ სინდრომთან ან იშვიათ დაავადებებთან. შემდეგ ჩნდება შემდეგი სიმპტომები: დაქვეითებული მხედველობა, სიბნელე და მშრალი კანი, მუწუკზე და თეძოებზე გაჭიმვის ნიშნები, ყაბზობა, ძვლის ტკივილი.
დიაგნოსტიკა
მას შემდეგ, რაც დაავადება გავლენას ახდენს სხეულის ყველა სისტემაზე და ასოცირდება მრავალ დაავადებასთან (გული, სისხლძარღვები), ტარდება ყოვლისმომცველი გამოკვლევა. იგი მოიცავს:
- ჰორმონების დონის განსაზღვრა - ინსულინი, კორტიზოლი, ფარისებრი ჯირკვლის მასტიმულირებელი, პროლაქტინი, ACTH, ალდოსტერონი, რენინი.
- არტერიული წნევის ყოველდღიური მონიტორინგი.
- სხეულის მასის ინდექსის დადგენა და წელის გარშემოწერილობა ბარძაყთან.
- შარდის დიაგნოზი მიკროლბუმინურიის დასადგენად.
- პანკრეასის, ღვიძლის, თირკმელების ექოსკოპია.
- ბიოქიმიური სისხლის ტესტი - მთლიანი ქოლესტერინი, ტრიგლიცერიდები, დაბალი და მაღალი სიმკვრივის ლიპოპროტეინები, უზმოზე გლუკოზა და ვარჯიშებით.
- ჰიპოფიზისა და თირკმელზედა ჯირკვლების CT, MRI, გამორიცხოს Itenko-Cushing- ის სინდრომი.
ჰიპერინსულინემია მოითხოვს კონსულტაციას არა მხოლოდ ენდოკრინოლოგის, არამედ კარდიოლოგის, მკურნალი და ფსიქოთერაპევტის მიერ.
მკურნალობის მეთოდები
მკურნალობის მთავარი კომპონენტი დიეტაა. მისი მიზანია სხეულის წონის ჭარბი შემცირება. სამუშაოს სახეობიდან გამომდინარე (გონებრივი ან ფიზიკური), საკვების კალორიული რაოდენობა რამდენჯერმე მცირდება. შეამცირეთ ნახშირწყლების შემცველობა დიეტაში. ისინი შეიცვალა ხილით და ბოსტნეულით. გაზარდოს ფიზიკური დატვირთვა მთელი დღის განმავლობაში. ჭამა უნდა მოხდეს ყოველ 4 საათში მცირე ნაწილში.
ფიზიკური ვარჯიშის გაზრდა მიზანშეწონილია სიარული, ცურვა, აერობიკა, იოგა. სტატიკური დენის დატვირთვამ შეიძლება გააუარესოს მდგომარეობა და გამოიწვიოს ჰიპერტენზიული კრიზისი. ვარჯიშის ინტენსივობა თანდათან უნდა გაიზარდოს. გახსოვდეთ, რომ მხოლოდ დიეტამ და ვარჯიშმა შეიძლება გაუმჯობესება გამოიწვიოს.
ბავშვობაში ჰიპერინსულინემიის მკურნალობის თავისებურებები არსებობს. ვინაიდან მზარდი სხეული ზრდის საკვებ ნივთიერებებს მოითხოვს, დიეტა არც ისე მკაცრია. დიეტაში აუცილებლად შედის მულტივიტამინური კომპლექსები და კვალი ელემენტები (კალციუმი, რკინა).
მკურნალობის კომპლექსში შედის მედიკამენტები გრძელვადიანი გამოყენებისთვის:
- ჰიპოგლიკემიური აგენტები გლუკოზის დონის მატებასთან ერთად (biguanides, თიაზოლიდინები).
- ანტიჰიპერტენზიები, რომლებიც არტერიული წნევის ნორმალიზებას ახდენს და ამცირებს გართულებების რისკს (გულის შეტევა, ინსულტი). რეკომენდებული სამკურნალო ჯგუფები: აგფ ინჰიბიტორები, სარტანიები, კალციუმის ანტაგონისტები. მკურნალობის მიზანია სისტოლური წნევის დაწევა 130 მმჰგ-მდე, ხოლო დიასტოლური წნევა 80 მმჰგ-ზე ქვემოთ.
- ქოლესტერინის დაქვეითება - სტატინები, ფიბრატები.
- წამლები, რომლებიც ამცირებენ მადას, არის სეროტონინის უკუქცევის ინჰიბიტორები, კუჭ-ნაწლავის ფერმენტის ინჰიბიტორები, რომლებიც ცხიმს ანადგურებენ.
- მეტაბოლური - ალფა ლიპოლის მჟავა, რომელიც აუმჯობესებს გლუკოზის გამოყენებას და ხსნის ზედმეტ ქოლესტერინს.
პრევენცია
თქვენ შეგიძლიათ თავიდან აიცილოთ დაავადების განვითარება შემდეგი მარტივი რეკომენდაციების შესაბამისად: ნუ ბოროტად იყენებთ ცხიმოვან და შაქრიან საკვებს, მიირთვით საკმარისი მწვანე ბოსტნეული და ხილი, იარეთ დღეში მინიმუმ 30 წუთის განმავლობაში და ებრძვით ცუდი ჩვევებს.
დასასრულს, უნდა ითქვას, რომ ჰიპერინსულინემია არის მნიშვნელოვანი რისკის ფაქტორი შაქრიანი დიაბეტის, ინსულტის, გულის შეტევისთვის. ამ პათოლოგიის იდენტიფიცირება მოითხოვს საფუძვლიან გამოკვლევას, რათა დადგინდეს მიზეზი და ადეკვატური მკურნალობა. იზრუნეთ თქვენს ჯანმრთელობაზე!
რა არის ნორმის ჭარბი რაოდენობა ან სისხლში ინსულინის დონის აბსოლუტური მატება.
ამ ჰორმონის ჭარბი რაოდენობა იწვევს შაქრის შემცველობას ძალიან ძლიერ ზრდას, რაც იწვევს გლუკოზის დეფიციტს, ასევე იწვევს ტვინის ჟანგბადის შიმშილს, რაც იწვევს ნერვული მოქმედების დაქვეითებას.
ეს დაავადება უფრო ხშირია ქალებში და გვხვდება 26-დან 55 წლამდე ასაკში. ჰიპოგლიკემიის შეტევა, როგორც წესი, ვლინდება საკმარისად გრძელი მარხვის შემდეგ დილით. დაავადება შეიძლება იყოს ფუნქციონალური და იგი ვლინდება დღის ერთსა და იმავე დროს, თუმცა, ადმინისტრაციის შემდეგ.
ჰიპერinsulinism შეიძლება პროვოცირება არა მხოლოდ ხანგრძლივი შიმშილი. დაავადების მანიფესტაციაში სხვა მნიშვნელოვანი ფაქტორები შეიძლება იყოს სხვადასხვა ფიზიკური დატვირთვა და გონებრივი გამოცდილება. ქალებში, დაავადების განმეორებითი სიმპტომები შეიძლება მოხდეს მხოლოდ პრემენსტრუალური პერიოდის განმავლობაში.
ჰიპერინსულინიზმის სიმპტომებს აქვს შემდეგი:
- უწყვეტი შიმშილი
- გაიზარდა ოფლიანობა
- ზოგადი სისუსტე
- ტაქიკარდია
- ფერმკრთალი
- პარესთეზია
- დიპლოპია
- შიშის აუხსნელი გრძნობა
- გონებრივი აგიტაცია
- ხელების და ტრფობის კიდურების ტრემორი,
- არამოტივირებული ქმედებები
- დიზართრია.
თუმცა, ეს სიმპტომები თავდაპირველია, და თუ თქვენ მათ არ მკურნალობთ და დაავადების გაგრძელებას გააგრძელებთ, მაშინ შედეგები შეიძლება უფრო მძიმე იყოს.
 აბსოლუტური ჰიპერინსულინიზმი ვლინდება შემდეგი სიმპტომებით:
აბსოლუტური ჰიპერინსულინიზმი ვლინდება შემდეგი სიმპტომებით:
- ცნობიერების უეცარი დაკარგვა
- კომა ჰიპოთერმიით,
- კომა ჰიპორფლექსიით,
- მატონიზირებელი კრუნჩხვები
- კლინიკური კრუნჩხვები.
ასეთი კრუნჩხვები ჩვეულებრივ ხდება ცნობიერების უეცარი დაკარგვის შემდეგ.
შეტევის დაწყებამდე ვლინდება შემდეგი სიმპტომები:
- მეხსიერების ეფექტურობის დაქვეითება
- ემოციური არასტაბილურობა
- სრული გულგრილობა სხვების მიმართ,
- ჩვეული პროფესიული უნარების დაკარგვა,
- პარესთეზია
- პირამიდული უკმარისობის სიმპტომები,
- პათოლოგიური რეფლექსები.
სიმპტომის გამო, რომელიც იწვევს შიმშილის მუდმივ შეგრძნებას, ადამიანს ხშირად აქვს წონა.
გართულებები
ადრეული მოხდება შეტევის შემდეგ მოკლე პერიოდის შემდეგ, მათში შედის:

ეს გამოწვეულია ადამიანის გულის კუნთისა და ტვინის მეტაბოლიზმის ძალიან მკვეთრი ვარდნით. მძიმე შემთხვევამ შეიძლება გამოიწვიოს ჰიპოგლიკემიური კომა.
მოგვიანებით გართულებები ვლინდება საკმარისად დიდი ხნის შემდეგ. ჩვეულებრივ, რამდენიმე თვის შემდეგ, ან ორიდან სამი წლის შემდეგ. გვიანი გართულებების დამახასიათებელი ნიშნებია პარკინსონიზმი, დაქვეითებული მეხსიერება და მეტყველება.
ბავშვებში თანდაყოლილი ჰიპერინსულინიზმი 30% შემთხვევაში იწვევს თავის ტვინის ქრონიკულ ჰიპოქსიას. ასე რომ, ჰიპერინსულინიზმმა ბავშვებში შეიძლება გამოიწვიოს სრული გონებრივი განვითარების დაქვეითება.
ჰიპერinsulinism: მკურნალობა და პრევენცია
 ჰიპერსულინემიის გაჩენის მიზეზებიდან გამომდინარე, განისაზღვრება დაავადების მკურნალობის ტაქტიკა. ასე რომ, ორგანული გენეზის შემთხვევაში ინიშნება ქირურგიული თერაპია.
ჰიპერსულინემიის გაჩენის მიზეზებიდან გამომდინარე, განისაზღვრება დაავადების მკურნალობის ტაქტიკა. ასე რომ, ორგანული გენეზის შემთხვევაში ინიშნება ქირურგიული თერაპია.
იგი მოიცავს ნეოპლაზმების ანგიკლაციას, პანკრეასის ნაწილობრივ რექციას, ან მთლიან პანკრეექტექტომიას.
როგორც წესი, ქირურგიული ჩარევის შემდეგ პაციენტს აქვს გარდამავალი ჰიპერგლიკემია, შესაბამისად, ტარდება შემდგომი წამლის მკურნალობა და დაბალი ნახშირბადის დიეტა. ნორმალიზაცია ხდება ოპერაციიდან ერთი თვის შემდეგ.
არაოპერაციული სიმსივნეების შემთხვევაში ინიშნება პალიატიური თერაპია, რომელიც მიმართულია ჰიპოგლიკემიის პროფილაქტიკისთვის. თუ პაციენტს აქვს ავთვისებიანი ნეოპლაზმები, მაშინ მას დამატებით ჭირდება ქიმიოთერაპია.
 თუ პაციენტს აქვს ფუნქციური ჰიპერინსულინიზმი, მაშინ პირველადი მკურნალობა მიზნად ისახავს დაავადებას, რამაც გამოიწვია იგი.
თუ პაციენტს აქვს ფუნქციური ჰიპერინსულინიზმი, მაშინ პირველადი მკურნალობა მიზნად ისახავს დაავადებას, რამაც გამოიწვია იგი.
დაავადების მწვავე შეტევის დროს კომა შემდგომი განვითარებით, თერაპია ტარდება ინტენსიური თერაპიის განყოფილებებში, ტარდება ინტოქსიკაციის ინფუზიური თერაპია,ადრენალინი ინექცია და. კრუნჩხვების შემთხვევებში და ფსიქომოტორული გადაჭარბებით, მითითებულია სედატიური და დამამშვიდებელი ინექციები.
ცნობიერების დაკარგვის შემთხვევაში, პაციენტმა უნდა შეიყვანოს გლუკოზის 40% -იანი ხსნარი.
დაკავშირებული ვიდეოები
რა არის ჰიპერინსულინიზმი და როგორ უნდა მოვიშოროთ შიმშილის მუდმივი გრძნობა, შეგიძლიათ გაიგოთ ეს ვიდეო:
ჰიპერინსულინიზმის შესახებ შეიძლება ითქვას, რომ ეს დაავადებაა, რომელსაც სერიოზული გართულებები შეიძლება მოჰყვეს. ის მიმდინარეობს ჰიპოგლიკემიის ფორმით. სინამდვილეში, ეს დაავადება დიაბეტის საწინააღმდეგოა, რადგან მასთან ერთად არის ინსულინის სუსტი წარმოება ან მისი სრული არარსებობა, ხოლო ჰიპერინსულინიზმთან ერთად ის იზრდება ან აბსოლუტური. ძირითადად, ამ დიაგნოზს აკეთებენ მოსახლეობის ქალი ნაწილი.
ჰიპერინსულინიზმს ახასიათებს სისხლში შაქრის დაქვეითება ინსულინის სეკრეციის აბსოლუტური ან ფარდობითი ზრდის შედეგად. დაავადება ყველაზე ხშირად ვლინდება 40-დან 50 წლის ასაკამდე. პაციენტებს განუვითარდებათ შიმშილის გრძნობა, აპათია, თავბრუსხვევა, თავის ტკივილი, ძილიანობა, ტაქიკარდია, კიდურების და მთელი სხეულის დაძაბვა, პერიფერიული გემების გაფართოება, ოფლიანობა და ფსიქიური დარღვევები. ჰიპოგლიკემიის შეტევა ვითარდება ინტენსიური ფიზიკური დატვირთვით ან გახანგრძლივებული შიმშილით. უფრო მეტიც, ზემოთ აღწერილი მოვლენები გამწვავებულია, ნერვულ სისტემაში მიმდინარე ცვლილებები, ლეტარგია, კრუნჩხვები, ღრმა ძილიანობა და, დაბოლოს, კომა, რომელიც შეიძლება გამოიწვიოს სიკვდილამდე, თუ პაციენტი დროულად არ შედის გლუკოზაში, უპირატესობა აქვს. ამ შემთხვევაში, გლიკემია მცირდება 60-20-ზე და არანაკლებ mg% შაქრით.
ხშირად პაციენტებს აკვირდებიან და მკურნალობენ ფსიქიატრები.
დაავადება ხასიათდება Whiple- ის ტრიადა (იხ.). დაავადებასთან ერთად, პაციენტების წონა იზრდება საკვების მუდმივი მიღების გამო.
განასხვავებენ ორგანულ და ფუნქციურ ჰიპერinsulinism- ს. ჰიპერინსულინიზმის ყველაზე გავრცელებული მიზეზი არის კეთილთვისებიანი კუნძული ადენომა. სიმსივნე შეიძლება განვითარდეს პანკრეასის გარეთ. ნაკლებად გავრცელებულია ლანგერჰანის კუნძულების კიბო. ინსულინის აპარატის ჰიპერპლაზია შეიძლება თან ახლდეს ინსულინის სეკრეციის მომატება. ამავე დროს, ჰიპერინსულინიზმი შეიძლება მოხდეს პანკრეასის ორგანული დაზიანების გარეშე. ამ ფორმას ეწოდება ფუნქციური ჰიპერინსულინიზმი. ეს ალბათ ვითარდება იმის გამო, რომ ნახშირწყლების ჭარბი მოხმარება აღიზიანებს საშოს ნერვს და აძლიერებს ინსულინის სეკრეციას.
ჰიპერინსულინიზმი შეიძლება ასევე განვითარდეს ცენტრალური ნერვული სისტემის გარკვეული დაავადებებით, ღვიძლის ფუნქციური უკმარისობით, თირკმელზედა ჯირკვლის უკმარისობით, დაბალ ნახშირწყლოვან კვებებთან ერთად, ნახშირწყლების დაკარგვის შემთხვევაში, თირკმლის დიაბეტით, პანკრეატიტით და ა.შ.
დაავადების ორგანულ და ფუნქციურ ფორმებს შორის რომ განვასხვავოთ, გლიკემია განისაზღვრება დღის განმავლობაში, შაქრის დატვირთვასთან ერთად და ინსულინისა და ადრენალინის ტესტებზე. ორგანული ჰიპერინსულინიზმი განპირობებულია ინსულინის უეცარი და არაადეკვატური წარმოებით, რაც არ არის კომპენსირებული მარეგულირებელი ჰიპოგლიკემიური მექანიზმებით. ფუნქციური ჰიპერინსულინიზმი გამოწვეულია ფარერული ჰიპერინსულინიზმის განვითარებით გლუკოზის ან დაქვეითებული ნეიროენდოკრინული ჰიპოგლიკემიური სისტემის არასაკმარისი მიწოდების გამო. ფუნქციური ჰიპერინსულინიზმი ხშირად აღინიშნება სხვადასხვა დაავადებების კლინიკაში, ნახშირწყლების მეტაბოლიზმის დაქვეითებით. ნახშირწყლების მეტაბოლიზმის მარეგულირებელი სისტემების დარღვევა ასევე შეიძლება გამოვლინდეს გლუკოზის მოულოდნელ შეყვანაში სისხლში, მაგალითად ჰიპოგლიკემიური კრუნჩხვებით იმ ადამიანებში, რომლებმაც გაიარეს კუჭის რეზექცია.
ჰიპერგინულინიზმით ჰიპოგლიკემიის განვითარება ემყარება სიმპტომებს ცენტრალური ნერვული სისტემის მხრიდან. ამ ნიშნების პათოგენეზში როლი თამაშობს გლიკემიის დაქვეითებას, დიდი რაოდენობით ინსულინის, ცერებრალური იშემიის და ჰიდრემიის ტოქსიკურ ეფექტს.
დიაგნოზი კუნძულის აპარატის სიმსივნის საფუძველზე ჰიპერინსულინიზმი ემყარება შემდეგ მონაცემებს. პაციენტებს აქვთ კრუნჩხვების ისტორია, მომატებული ოფლიანობის, კანკალით და ცნობიერების დაკარგვით. თქვენ შეგიძლიათ იპოვოთ კავშირი კვებასა და კრუნჩხვებს შორის, რომლებიც ჩვეულებრივ იწყება საუზმეზე ადრე, ან ჭამიდან 3-4 საათის შემდეგ. სისხლში შაქრის უზმოზე, ჩვეულებრივ, 70-80 მგ%, ხოლო შეტევის დროს იგი მცირდება 40-20 მგ%. ნახშირწყლების მიღების გავლენის ქვეშ, შეტევა სწრაფად ჩერდება. ინტერტექტორულ პერიოდში, თქვენ შეგიძლიათ მოიტანოთ შეტევა დექსტროზის შემოღებით.
სიმსივნის გამო ჰიპერინსულინიზმი უნდა განვასხვავოთ ჰიპოპიუტერიზმისგან, რომლის დროსაც არ არის მადის დაქვეითება, პაციენტები იკლებენ წონაში, ძირითადი მეტაბოლიზმი 20% -ზე ნაკლებია, არტერიული წნევა მცირდება და მცირდება 17-კეტოსტეროიდული სეკრეცია.
Addison- ის დაავადების დროს, ჰიპერinsulinism- ისგან განსხვავებით, წონის დაკლება, მელაზმი, ადინამია, 17-კეტოსტეროიდული და 11-ჰიდროქსიზეროიდების ექსკრეციის შემცირება, ხოლო თორნის ტესტი ადრენალინის ან ადრენოკორტიკოტროპული ჰორმონის გამოყენების შემდეგ, უარყოფითია.
სპონტანური ჰიპოგლიკემია ზოგჯერ გვხვდება ჰიპოთირეოიდიზმით, თუმცა ჰიპოთირეოზის დამახასიათებელი ნიშნებია - ლორწოვანი შეშუპება, აპათია, ძირითადი მეტაბოლიზმის დაქვეითება და ფარისებრი ჯირკვალში რადიოაქტიური იოდის დაგროვება და სისხლში ქოლესტერინის მომატება - ჰიპერინსულინიზმით არ არის გამორიცხული.
გირჩის დაავადებით, ღვიძლისგან გლიკოგენის მობილიზაციის უნარი იკარგება. დიაგნოზის დასმა შეიძლება გაკეთდეს ღვიძლის მომატების, შაქრიანი მრუდის დაქვეითების და ადრენალინის მიღების შემდეგ სისხლში შაქრისა და კალიუმის დონის მომატების არარსებობის საფუძველზე.
ჰიპოთალამური რეგიონის დარღვევებით აღინიშნება სიმსუქნე, სექსუალური ფუნქციის დაქვეითება და წყალ-მარილის მეტაბოლიზმის დარღვევები.
ფუნქციური ჰიპერინსულინიზმი დიაგნოზირებულია გამორიცხვით. სიმსივნის გამომწვევი ჰიპერინსულინიზმისგან განსხვავებით, ფუნქციური ჰიპერინსულინიზმის შეტევები ხდება არარეგულარულად, თითქმის არასდროს ხდება ადგილი საუზმეზე ადრე. დღის განმავლობაში უზმოზე ზოგჯერ ჰიპოგლიკემიური შეტევაც კი არ იწვევს. თავდასხმები ზოგჯერ ხდება გონებრივ გამოცდილებასთან დაკავშირებით.
პრევენცია ფუნქციური ჰიპერinsulinism არის მისი გამომწვევი ძირითადი დაავადებების თავიდან აცილება, სიმსივნის ჰიპერინსულინიზმის პრევენცია არ არის ცნობილი.
მკურნალობა ეტიოპათოგენეტიკური. ასევე, გირჩევთ მიიღოთ დაბალანსებული კვება ნახშირწყლებისა და ცილის მიმართ, ასევე კორტიკონის, ადრენოკორტიკოტროპული ჰორმონის დანიშვნისას. აუცილებელია ფიზიკური დატვირთვის თავიდან ასაცილებლად და ფსიქიური დაზიანებების თავიდან ასაცილებლად, ბრომიდები და მსუბუქი სედატიური საშუალებებია დადგენილი. არ არის რეკომენდებული ბარბიტურატების გამოყენება, რომლებსაც სისხლში შაქარი ამცირებს.
ორგანული ჰიპერინსულინიზმით უნდა მოიხსნას სიმსივნის გამომწვევი სიმსივნე. ოპერაციის დაწყებამდე ნახშირწყლების რეზერვი იქმნება დიდი რაოდენობით ნახშირწყლებისა და ცილების შემცველი საკვების დაწესებით. ოპერაციის წინა დღეს და დილით ოპერაციის დაწყებამდე კუნთებში შეჰყავთ 100 მგ კორტიკონი. ოპერაციის დროს დადგენილია 50 მგ გლუკოზის ხსნარის წვეთოვანი ინფუზია, რომელიც შეიცავს 100 მგ.
ორგანული ჰიპერინსულინიზმის კონსერვატიული მკურნალობა არაეფექტურია. დიფუზური ადენომატოზისა და ადენოკარცინომაში მეტასტაზებით, ალოქსანი გამოიყენება 30-50 მგ კურსით პაციენტის სხეულის მასაზე 1 კგ-ზე. ალლოქსანი მზადდება 50% -იანი ხსნარის სახით, რომელიც მომზადებულია ინტრავენური ინფუზიის დროს. მკურნალობის კურსის განმავლობაში გამოიყენება 30-50 გრ პრეპარატი.
ფუნქციური ჰიპერინსულინიზმით, ადრენოკორტიკოტროპული ჰორმონი გამოიყენება დღეში 40 ერთეულში, კორტიკონის მიღება პირველ დღეს - 100 მგ 4 ჯერ დღეში, მეორე - 50 მგ 4 ჯერ დღეში, შემდეგ 50 მგ დღეში 4 გაყოფილი დოზით 1-2 თვის განმავლობაში.
ჰიპოფიზის ბუნების ჰიპოგლიკემიით, ასევე გამოიყენება ACTH და კორტიკონი.
ჰიპოგლიკემიური კრიზისების მკურნალობა მოიცავს 40-% გლუკოზის ხსნარის 20% - 40 მგ ვენაში გადადებას.თუ პაციენტმა არ დაკარგა ცნობიერება, მას უნდა მიეწოდოს პერორალურად ყოველ 10 წუთში 10 გრ შაქარი, სანამ არ გაქრება მწვავე სიმპტომები. ხშირი კრიზისით, ეფედრინი ინიშნება 2-3 ჯერ დღეში.
ჰიპერinsulinism არის დაავადება, რომელიც ასოცირდება ინსულინის დონის მატებასთან და სისხლში შაქრის დაქვეითებასთან. დაავადების დამახასიათებელი ნიშნები: ზოგადი სისუსტე, თავბრუსხვევა, მადის მომატება, ტრემორი და ფსიქომოტორული აგიტაცია. თანდაყოლილი ფორმა ძალიან იშვიათია, დაახლოებით 50 ათას ახალშობილში დაახლოებით ერთში. უფრო ხშირად, დაავადების შეძენილი მრავალფეროვნება განისაზღვრება ქალებში 35-50 წლის ასაკში.
ჰიპერინსულინიზმი დიაგნოზირებულია პაციენტის დაკითხვის პროცესში, როდესაც გამოვლენილია დაავადების კლინიკური სიმპტომები, რის შემდეგაც ხორციელდება ფუნქციური ტესტები, ხდება სისხლში გლუკოზის გაჯერება, პანკრეასის დინამიკაში, ულტრაბგერითი ან ტომოგრაფიის შესწავლა.
პანკრეასის წარმონაქმნების მკურნალობა შესაძლებელია მხოლოდ ქირურგიული გზით. ექსტრაკანკრეალური პათოლოგიით, თერაპია მიზნად ისახავს ფუძემდებლური დაავადების აღმოფხვრას და მის სიმპტომურ გამოვლინებებს. პაციენტს ენიჭება სპეციალური დიეტა.
თუ დროული მკურნალობა არ არის, პაციენტი შეიძლება მოხვდეს ჰიპოგლიკემიის კომაში.
თანდაყოლილი ჰიპერინსულინიზმი ბავშვებში იშვიათია. ანომალიის მიზეზებია:
- ნაყოფის ფორმირების პროცესში სხვადასხვა პათოლოგიები,
- გენეტიკური მუტაციები
- დაბადების ასფიქსია.
დაავადების შეძენილ ფორმას ორი სახეობა აქვს:
- პანკრეასის იწვევს აბსოლუტურამდე.
- არა პანკრეასის. იწვევს ინსულინის უმნიშვნელო ზრდას.
პირველი ჯიში ხდება კეთილთვისებიანი ან ავთვისებიანი სიმსივნის ზრდის გამო.
პანკრეასის ფორმის წარმოქმნაზე გავლენას ახდენს შემდეგი ფაქტორები:
- საკვების მიღება, ხანგრძლივი მარხვის დარღვევა, სითხის დიდი დაკარგვა დიარეის, ღებინების ან ლაქტაციის პერიოდში,
- პათოლოგიური დარღვევები ღვიძლის ფუნქციონირებაში (,) იწვევს ორგანიზმში მეტაბოლიზმის პრობლემებს,
- ნარკოტიკების არასათანადოდ გამოყენება, რომლებიც სისხლში შაქრის შემცველ შაქრიან დიაბეტს ცვლის,
- ენდოკრინული სისტემის დაავადებები,
- ფერმენტების ნაკლებობა, რომლებიც გავლენას ახდენენ გლუკოზის მეტაბოლიზმზე.
ჰიპერინსულინიზმის დიაგნოზი დაკავშირებულია შაქრის დონესთან. გლუკოზა არის ცენტრალური ნერვული სისტემის მთავარი საკვები ნივთიერება, მას ტვინს ნორმალური ფუნქციონირება სჭირდება. თუ სისხლში ინსულინის დონე მოიმატებს და გლიკოგენს გროვდება ღვიძლში, რაც ხელს უშლის გლიკოგენოლიზის პროცესს, ეს იწვევს გლუკოზის დონის დაქვეითებას.
სისხლში შაქრის კონცენტრაციის დაქვეითება ხელს უშლის მეტაბოლურ პროცესებს, ამცირებს ენერგიის მიწოდებას ტვინის უჯრედებზე. რედოქსის პროცესები შეფერხებულია და უჯრედებში ჟანგბადის მიწოდება მცირდება, რაც იწვევს დაღლილობას, ძილიანობას, რეაქციების შენელებას და იწვევს მას. სიმპტომების გამწვავების პროცესში, დაავადებამ შეიძლება გამოიწვიოს კრუნჩხვითი შეტევების პროვოცირება, და.
კლასიფიკაცია
დაავადების მიმდინარეობის თვალსაზრისით თანდაყოლილი ჰიპერინსულინიზმი შეიძლება დაიყოს შემდეგ სახეობებად:
- გარდამავალი ფორმა. ეს გვხვდება ბავშვებში, რომლებიც დედები იღებენ უკომპენსაციო გესტაციური დიაბეტით.
- მუდმივი ფორმა. ეს სახეობა ახალშობილებში დიაგნოზირებულია. პათოლოგიის გამოჩენა დაკავშირებულია ინსულინის რეგულირების უჯრედების თანდაყოლილ დისრეგულაციასა და მის უკონტროლო გათავისუფლებასთან.
დაავადების მორფოლოგიურად მუდმივი ფორმა შეიძლება დაიყოს შემდეგ ტიპებად:
- დიფუზური ტიპი. მას აქვს ოთხი სახეობა, რომლებიც თანაბრად ნაწილდება მემკვიდრეობის აუტოსომური რეცესიული და აუტოსომური დომინანტური ტიპის მიხედვით.
- ფოკალური ტიპი. ჩვეულებრივ, იზოლირებული აპარატის მხოლოდ ნაწილის კლონური დეგენერაცია და ჰიპერპლაზია. გამოვლენილია სომატური მუტაცია.
- ატიპიური ტიპი. იგი ვლინდება ამ დაავადებისთვის არაჩვეულებრივი ნიშნით.
ყველაზე ხშირად გამოიყენება კლასიფიკაცია, რომელიც ემყარება დაავადების მიზეზებს:
- პირველადი - პანკრეასის, ორგანული ან აბსოლუტური ჰიპერინსულინიზმი. სიმსივნის პროცესის შედეგი. შემთხვევების 90% -ში ინსულინი ხტომა კეთილთვისებიანი ხასიათის სიმსივნეების გამო და ძალიან იშვიათად ავთვისებიან ჯიშში (კარცინომა). დაავადების ორგანული მრავალფეროვნება ძალიან რთულია.
- საშუალო - ფუნქციური ჰიპერინსულინიზმი (ფარდობითი ან ექსტრაკანკატური). მისი გამოჩენა დაკავშირებულია კონტრ-ჰორმონალური ჰორმონების დეფიციტთან, ნერვულ სისტემაში პათოლოგიურ პროცესებსა და ღვიძლში. ჰიპოგლიკემიის შეტევები ხდება შიმშილის, წამლების დოზის გადაჭარბებით და დამატებით ვარჯიშის გამო.
დაავადების მრავალფეროვნებისა და ფორმის განსაზღვრა ხორციელდება დიაგნოსტიკური მოქმედებების დროს.
სიმპტომოტოლოგია
ჰიპერინსულინიზმის სიმპტომები დამოკიდებულია სისხლში გლუკოზის დაქვეითების ხარისხზე. თავდასხმის დასაწყებად დამახასიათებელია:
- მწვავე გრძნობა სატივისთვის, შიმშილის ძლიერი გრძნობა,
- ოფლიანობა იზრდება
- იგრძნობა ზოგადი სისუსტე და სისუსტე
- გაძლიერდა.
თუ პაციენტს გადაუდებელი დახმარება არ მიეწოდება, შემდეგ სიმპტომებს ემატება:
- ორიენტაციის დაკარგვა სივრცეში,
- კანკალი და მუწუკები და მკლავებში და ფეხებში.
შემდგომი სიმპტომები გამწვავებულია ასეთი ნიშნით:
- შიში
- შფოთვა
- გაღიზიანება
- კრუნჩხვები
- მხედველობის დარღვევა
- პაციენტი კარგავს ცნობიერებას და კომაში ჩავარდება.
ადამიანმა უნდა ჭამოს რაც შეიძლება ხშირად, რათა არ მოხდეს მდგომარეობის გართულება, და ეს იწვევს წონის მატებას.
ჰიპერინსულინიზმს განვითარების სამი ხარისხი აქვს:
- მარტივი ხარისხი. მას არ აქვს ინტერაქტიური პერიოდი და არ ახდენს გავლენას ცერებრალური ქერქზე. დაავადება შეიძლება გაუარესდეს არაუმეტეს თვეში ერთხელ და სწრაფად შეჩერებულია მედიკამენტების მიღებით ან ტკბილი საკვების მიღებით.
- საშუალო ხარისხი. ახასიათებს კრუნჩხვების არსებობა თვეზე ერთხელ. პაციენტმა შეიძლება დაკარგოს ცნობიერება და კომაში ჩავარდეს. შეტევებს შორის პერიოდში აღინიშნება ცუდი მეხსიერება, უყურადღებობა და გონებრივი შესაძლებლობების დაქვეითება.
- სერიოზული ხარისხი. ის ასოცირდება ხშირი გამწვავებებით ცნობიერების დაკარგვასთან და ცერებრალური ქერქის შეუქცევადი ცვლილებებით. ინტერტექტალურ პერიოდში აღინიშნება მეხსიერების დაქვეითება, კიდურების ტრემორი, მკვეთრი განწყობის ცვალებადობა და გაღიზიანება.
ძალიან მნიშვნელოვანია სიმპტომური მანიფესტაციების დროულად რეაგირება, რადგან პაციენტის ცხოვრება ამაზეა დამოკიდებული.
შესაძლო გართულებები
ჰიპერინსულინიზმმა შეიძლება გამოიწვიოს სერიოზული და შეუქცევადი შედეგები, რომლებიც პაციენტის სიცოცხლესთან შეუთავსებელია.
დაავადების ძირითადი გართულებები:
- გულის შეტევა
- კომა
- პრობლემები მეხსიერებასთან და მეტყველებასთან,
პროგნოზი დამოკიდებული იქნება დაავადების სიმძიმეზე და მისი წარმოქმნის მიზეზზე. თუ კეთილთვისებიანი სიმსივნე გამოვლინდა, ფოკუსი აღმოფხვრილია და პაციენტი აღდგება შემთხვევების 90% -ში. ნეოპლაზმის ავთვისებიანობით და ოპერაციის შესრულების შეუძლებლობით, გადარჩენის მაჩვენებელი დაბალია.
ჰიპერinsulinism მკურნალობა
მკურნალობის ტაქტიკა დამოკიდებულია ჰიპერსულინემიის მიზეზზე. ორგანულ გენეზისთან ერთად, ქირურგიული მკურნალობა აღინიშნება: პანკრეასის ნაწილობრივი რეზექცია ან ტოტალური პანკრეატექტომია, ნეოპლაზმის enucleation. ოპერაციის მოცულობა განისაზღვრება სიმსივნის ადგილმდებარეობისა და ზომის მიხედვით. ოპერაციის შემდეგ, ჩვეულებრივ აღინიშნება გარდამავალი ჰიპერგლიკემია, რომელიც მოითხოვს სამედიცინო კორექტირებას და დიეტას დაბალი ნახშირწყლების შემცველობით. ინდიკატორების ნორმალიზაცია ხდება ჩარევის შემდეგ ერთი თვის შემდეგ. არაოპერაციული სიმსივნეებით, ტარდება პალიატიური თერაპია, რომელიც მიმართულია ჰიპოგლიკემიის პროფილაქტიკისთვის. ავთვისებიანი ნეოპლაზმების დროს, ქიმიოთერაპია დამატებით არის მითითებული.
ფუნქციური ჰიპერინსულინიზმი, პირველ რიგში, საჭიროებს იმ ძირითადი დაავადების მკურნალობას, რამაც გამოიწვია ინსულინის გაზრდილი წარმოება.ყველა პაციენტს ენიჭება დაბალანსებული დიეტა ნახშირწყლების მოხმარების ზომიერი შემცირებით (100-150 გრ. დღეში). უპირატესობა ენიჭება რთულ ნახშირწყლებს (ჭვავის პური, გამძლე ხორბლის მაკარონი, მთელი მარცვლეულის მარცვლეული, კაკალი). საკვები უნდა იყოს წილადი, 5-6 ჯერ დღეში. იმის გამო, რომ პერიოდული შეტევები იწვევს პაციენტებში პანიკური მდგომარეობების განვითარებას, რეკომენდებულია კონსულტაცია ფსიქოლოგთან. ჰიპოგლიკემიური შეტევის განვითარებით, მითითებულია ადვილად საჭმლის მომნელებელი ნახშირწყლების (ტკბილი ჩაი, კანფეტი, თეთრი პური) გამოყენება. ცნობიერების არარსებობის შემთხვევაში, საჭიროა გლუკოზის 40% -იანი ხსნარის ინტრავენური შეყვანა. კრუნჩხვებითა და ფსიქომოტორული მწვავე რეაქციით, მითითებულია ტრანკვილიზატორების და სედატიური საშუალებების ინექციები. ჰიპერინსულინიზმის მწვავე შეტევების მკურნალობა კომაის განვითარებით, ინტენსიური თერაპიის განყოფილებაში ტარდება დეტოქსიკაციის ინფუზიური თერაპია, გლუკოკორტიკოიდების და ადრენალინის შეყვანა.
პროგნოზი და პრევენცია
ჰიპოგლიკემიური დაავადების პროფილაქტიკა მოიცავს დაბალანსებულ დიეტას 2-3 საათის ინტერვალით, საკმარისი რაოდენობის წყლის დალევა, ცუდი ჩვევების დათმობა და გლუკოზის დონის კონტროლი. ორგანიზმში მეტაბოლური პროცესების შენარჩუნებისა და გაუმჯობესების მიზნით, რეკომენდებულია ზომიერი ფიზიკური დატვირთვა დიეტის დაცვით. ჰიპერინსულინიზმის პროგნოზი დამოკიდებულია დაავადების ეტაპზე და ინსულინემიის მიზეზებზე. კეთილთვისებიანი ნეოპლაზმების მოცილება შემთხვევების 90% -ში იძლევა აღდგენას. არაოპერაციული და ავთვისებიანი სიმსივნეები იწვევს შეუქცევადი ნევროლოგიური ცვლილებები და მოითხოვს პაციენტის მდგომარეობის მუდმივ მონიტორინგს. ძირითადი დაავადების მკურნალობა ჰიპერinsulinemia ფუნქციური ბუნებით მკურნალობა იწვევს სიმპტომების რეგრესიას და შემდგომ გამოჯანმრთელებას.
ეტიოლოგია და პათოგენეზი
უდიდესი პრაქტიკული მნიშვნელობისაა ინსულინით გამოწვეული ჰიპერინსულინიზმის ძირითადი ფორმა, ყველაზე ხშირად ერთჯერადი, ნაკლებად ხშირად მრავლობითი.
ჰორმონალურად აქტიური ინსულიომები წარმოიქმნება განსხვავებული სიმწიფის და დიფერენცირების განსხვავებული ხარისხის სიმსივნის აპარატის ბეტა უჯრედებიდან. ძალიან იშვიათად, ისინი ვითარდება პანკრეასის გარეთ, ექტოპიური იზოლაციური ელემენტებისგან. ინსულინის განვითარებას, ჩვეულებრივ, თან ახლავს ჰიპერინსულინიზმის სიმძიმის ზრდა, თუმცა მისი ფუნქციის ზრდასთან ერთად, პირობები იქმნება კომპენსატორული ჰიპოტროფიისა და დანარჩენი საძილე ქსოვილის ჰიპოფუნქციისთვის. დაავადების განვითარება გარდაუვალად იწვევს ორგანიზმში ნახშირწყლების საჭიროების გაზრდას, რადგან, როგორც გლუკოზის მოხმარება, იზრდება მისი წარმოქმნის წყაროები, კერძოდ, გლიკოგენებში ინახება ქსოვილებში, ასევე იზრდება ჰიპოგლიკემია, რაც იწვევს სხეულის სხვადასხვა ფუნქციების დარღვევას. განსაკუთრებით დაზარალებულია ნერვული სისტემა - ფილოგენეტიკურად ყველაზე ახალგაზრდა ადგილები. ნახშირწყლების დეფიციტის დიდი მნიშვნელობა ჰიპოქსიის განვითარებაში და თავის ტვინის და ნერვული სისტემის სხვა ნაწილების ფუნქციონირების დარღვევა, ნაჩვენებია ნერვული სისტემის ჰისტოქიმიურ კვლევებში. თავის ტვინში დეპონირებული გლიკოგენის სწრაფი დაქვეითება იწვევს ტვინის ქსოვილის მიერ ჟანგბადის გამოყენებას ღრმა გაუფასურებას, რამაც შეიძლება მასში შეუქცევადი ცვლილებები გამოიწვიოს. ინსულინის მძიმე შოკმა და ჰიპოგლიკემიის გახანგრძლივებულმა კომა ხშირად გამოიწვიოს სიკვდილი. ჰიპოგლიკემიის შეტევით სპონტანური გასასვლელი ხდება კომპენსატორული მექანიზმების გამო, რომელშიც, კერძოდ, მონაწილეობენ ადრენოკორტიკოტროპული ჰორმონი, კორტიკკოიდები და ადრენალინი, რომლებიც ასტიმულირებენ ორგანოებს. პანკრეასის ალფა უჯრედების მიერ კუჭისა და ნაწლავის ლორწოვანის მსგავსი უჯრედების მიერ სეკრეციული გლუკოგონი, ასევე, მონაწილეობს სპონტანური ჰიპოგლიკემიის კომპენსაციის პროცესებში (მათი ფუნქციის გაძლიერების გზით).ასე რომ, თუ დაავადების ეტიოლოგიაში ჰიპერფუნქციური ინსულიომა მნიშვნელოვანია, მაშინ ჰიპოგლიკემიური შეტევის განვითარება სქემაში ჯდება: პირველი ეტაპი არის სიმსივნის მიერ ჭარბი ინსულინის წარმოება, მეორე არის ჰიპოგლიკემია ჰიპერინსულიემიის გამო, მესამე არის ნერვული სისტემის აგზნება, რომლის დროსაც ხდება თავის ტვინის დაქვეითება და თავის ტვინის დაქვეითება. ნერვული სისტემის ფუნქციები, გამოხატულია დეპრესიით და თავის ტვინის ქსოვილში გლიკოგენების მაღაზიების შემდგომი გაუარესებით - კომა.
ჰიპერინსულინიზმის პათოლოგიური ანატომია
კუნთოვანი ქსოვილის ზოგადი ჰიპერპლაზიით, პანკრეასი გარეგნულად ნორმალურად არ გამოიყურება. მაკროსკოპულად, ინსულიომები, როგორც წესი, მცირე ზომისაა, როგორც წესი, მათი დიამეტრი აღწევს მხოლოდ 1-2 სმ, იშვიათად 5-6 სმ. უფრო დიდი სიმსივნეები ყველაზე ხშირად ან ჰორმონალურად არააქტიურია, სუსტი აქტიური ან ავთვისებიანი. ეს უკანასკნელი, ჩვეულებრივ, ტუბერკულოებია, შეიძლება მიაღწიოს 500-800 გ-ს. კეთილთვისებიანი ინსულინები, როგორც წესი, გარკვეულწილად განსხვავდება თანმიმდევრულობით (უფრო მკვრივი, მაგრამ არა ყოველთვის) და ფერადი პანკრეასისგან, იძენს მოთეთრო, ნაცრისფერ – ვარდისფერ ან მოყავისფრო ელფერით.
ინსულინების უმეტესობა (75%) განლაგებულია პანკრეასის მარცხენა მხარეს და ძირითადად მის კუდის არეში, რაც დამოკიდებულია ჯირკვლის ამ ნაწილში კუნძულებზე უფრო დიდ რაოდენობაზე. ინსულინებს ყოველთვის არ აქვთ მკაფიოდ განსაზღვრული კაფსულა და მრავალ სიმსივნეში ის ნაწილობრივ ან თუნდაც მთლიანად არ არსებობს. ინსულინის თავისებურება მდგომარეობს არა მხოლოდ კაფსულის შესაძლო არარსებობაში, არამედ უჯრედული ფორმების მრავალფეროვნებაში, მათი საერთო წარმოშობის მიუხედავად (ბეტა უჯრედებიდან). ეს ხდის კეთილთვისებიანი ან ავთვისებიანი სიმსივნეების დადგენის ჩვეულ მორფოლოგიურ კრიტერიუმებს არასაკმარისად, ხოლო ამ უკანასკნელის განვითარების დასაწყისში, კუნძულ ჰიპერპლაზიასა და ბლასტომიას განვითარებას შორის საზღვრების დადგენის კრიტერიუმები არასაკმარისია.
ჯერჯერობით აღწერილი ინსულიომებიდან, მინიმუმ 9% ავთვისებიანია და ზოგიერთ მათგანს უკვე თან ახლავს მეტასტაზები. კეთილთვისებიანი სიმსივნეები ყველაზე ხშირად ალვეოლარული და ტრაბეკულური სტრუქტურისაა, ნაკლებად ხშირად ტუბულარული და პაპილომატოზური. ისინი შედგება მცირე ზომის კვადრატული ან ცილინდრული და ყველაზე ხშირად პოლიგონალური უჯრედებისგან (ნორმალურიდან ატიპიური), ფერმკრთალი ან ალვეოლარული ციტოპლაზმით, სხვადასხვა ზომის ბირთვებით. ინტერსტიციულ ქსოვილს აქვს ჰიალიინოზის ნიშნები და სიმსივნის სტრომაში კომპაქტური ან მრავალუჯრედული სტრუქტურების, ჰემორაგიების და დეგენერაციული პროცესების წარმოქმნა. ავთვისებიანი სიმსივნეების დროს იზრდება უჯრედული ატიპიზმი, ჩნდება ჰიპერქრომატოზი, მიტოზი, აღინიშნება ინფილტრატის ზრდის ნიშნები კაფსულის გარეთ სიმსივნური უჯრედების ჩანასახთან, აგრეთვე სისხლისა და ლიმფური გემების სანათურში.
ჰიპერინსულინიზმის სიმპტომები
აუცილებელია განასხვავოთ ლატენტური პერიოდის სიმპტომები და ძლიერი ჰიპოგლიკემიის პერიოდის სიმპტომები. ჰიპერინსულინიზმის კლინიკურ სურათში ძირითადი სიმპტომებია ჰიპერინსულინიზმის სიმპტომები, რომელიც კარგად არის ცნობილი ინსულინთან მკურნალობის პრაქტიკიდან, რომელიც აღინიშნება ამ უკანასკნელის დოზის გადაჭარბებით. ეს ყველაფერი დამოკიდებულია ჰიპოგლიკემიის ხარისხზე და სხეულის რეაქტიულობაზე. რბილი სიმპტომები გამოხატულია მხოლოდ მადის მომატებით, შიმშილით, დილით გარკვეული სისუსტის შეგრძნებით, აგრეთვე ჭარბი შესვენების შემდეგ ჭამასა და ფიზიკურ სტრესში. ჰიპოგლიკემიის მომატებით, თავბრუსხვევით, ხშირად სახის ფერებით დაბინდვით და ოფლიანობის მომატებით, პალპაციით, შემცივნებით, გონებრივი აღელვებით, მანიაკალურ მდგომარეობამდე დელირიუმით, კიდურების კანკალით, ეპილეფსიური ხასიათის კრუნჩხვებად გადაქცევასთან, შემდეგ კი ცნობიერების დაკარგვით. ჰიპოგლიკემიის მომატებით, ნერვული სისტემის ღრმა დეპრესია და ძლიერი კომა აღინიშნება ძლივს შესამჩნევი სუნთქვით და გულის აქტივობის შესუსტით.ღრმა პროსტიტუციის მდგომარეობა ჰიპოგლიკემიით ჰგავს მძიმე კოლაფსს ან შოკი, მაგრამ თან ახლავს კუნთების თითქმის სრული დამბლა და ცნობიერების დაკარგვა.
ჰიპერინსულინიზმის დამახასიათებელი თვისებაა სისხლში შაქრის დაქვეითება ფიგურების მიმართ, რაც ძლივს აღემატება 50 მგ% -ს. ეს რიცხვები, ჩვეულებრივ, 50-70 მგ% -მდე მერყეობს, საკვების მიღების დროისა და ფიზიკური სტრესის პერიოდების მიხედვით, დაავადების შეტევის დროს მცირდება ერთი ან სხვა ხარისხით. სისხლში შაქრის 50-60 მგ% -ში კრუნჩხვები იშვიათია, ჩვეულებრივ, შეტევის დროს, შაქარი ეცემა 40-20 მგ% -მდე, ზოგჯერ 15-10 და 3-2 მგ% -მდე. ბოლო ციფრებით, კომა კლინიკური სურათი აღმოაჩენს მის ყველაზე სრულ გამოხატულებას. მაგრამ საკმარისია ინტრავენურად გლუკოზის საჭირო რაოდენობის ინექცია, რადგან პაციენტის ცნობიერება დაუყოვნებლივ აღდგება, ის თითქოს ღრმა ძილისგან იღვიძებს.
ხშირად პაციენტებში, რომლებიც ჰიპერინსულინიზმს განიცდიან, სიმსუქნე აღინიშნება და გარედან ისინი ავითარებენ აყვავებულ, ჯანმრთელ ადამიანებს. ეს განსაკუთრებით ეხება მათ, ვინც სწრაფად შეამჩნია შაქრის მიღების პროფილაქტიკური მნიშვნელობა და ჰიპოგლიკემიის შეტევის პირველივე მომგებიანი დაავადებების დროს, ჭამა გარკვეული თანხა. წინააღმდეგ შემთხვევაში, პაციენტების არაცნობიერი ქმედებები, რომლებიც ხშირად ხდება თავშეყრის დასაწყისში საზოგადოებრივ ადგილებში, ხშირად იწვევს მათ ფსიქიატრიულ დაწესებულებებში. სათანადო და დროული ზრუნვის არარსებობის შემთხვევაში, პაციენტები ან იღუპებიან ან ინვალიდდებიან. ჰიპერინსულინიზმის ყველაზე სერიოზული შედეგები არის დეგენერაციული ცვლილებები ცენტრალურ ნერვულ სისტემაში, რაც იწვევს მეხსიერების უკმარისობას, ნეგატივობას, დეზორიენტაციას, ჰალუცინაციებს და სხვა მუდმივ ფსიქიკურ აშლილობებს, აგრეთვე ზოგად დისტროფიას. აქედან გამომდინარე, მხოლოდ ადრეულ დიაგნოზირებას და სწორ მკურნალობას შეუძლია სრული აღდგენა.
ენდოგენური ჰიპერინსულინიზმი გვხვდება თითქმის თანაბრად ხშირად მამაკაცებსა და ქალებში, მაგრამ უფრო ხშირად ახალგაზრდა და საშუალო ასაკის ადამიანებში. თავდაპირველად, დაავადება იმდენად ცუდია სიმპტომებით, რომ ზომიერი ჰიპოგლიკემია შეტევა ხდება დილით და ფიზიკური ვარჯიშის შემდეგ, როგორც წესი, პაციენტის მხრიდან შეუმჩნეველი ხდება. თან ახლავს შიმშილის ან სისუსტის განცდა, ეს შეტევები არ იწვევს პაციენტს, რომ გაითვალისწინოს დაავადების შესახებ, მით უმეტეს, რომ ეს სიმპტომები სწრაფად ქრება ჭამის შემდეგ. პაციენტი არ მიმართავს პირველ მძიმე ჰიპოგლიკემიურ შეტევას, რომელიც ჩვეულებრივ ჩნდება ფიზიკური overstrain შემდეგ საკვების შეფერხებით. ჰიპერინსულინიზმის მომატებით, უფრო ხშირად ხდება ჰიპოგლიკემიის შეტევები, ისინი უფრო რთულია საკუთარი თავის გავლით და ჰიპოგლიკემიური დაავადების სურათი სულ უფრო მკაფიო ხდება. უფრო გრძელი და უფრო მძიმე კრუნჩხვები უკვე საჭიროებს დახმარებას გარედან და ნერვულ სისტემაში მეტ-ნაკლებად ღრმა კვალს ტოვებს. მხოლოდ ჰიპერინსულიზმის განვითარებული შეტევით განვითარებული შეტევის განვითარების და ჰიპოგლიკემიის სწრაფი შეწყვეტის პირობებში, აქტიური პრევენციის პირობებში, შეიძლება ველოდოთ კარგ შედეგს და დაავადების გადასვლას ლატენტურ პერიოდში.
ჰიპერინსულინიზმის დიფერენციალური დიაგნოზი
დაავადების აღიარება მოითხოვს დაავადების სამედიცინო ისტორიის საფუძვლიან შესწავლას, პაციენტის ფრთხილად დაკვირვებას და სპეციალურ გამოკვლევებს. უნდა აღინიშნოს, რომ ენდოგენური ჰიპერინსულინიზმის გამო ჰიპოგლიკემიური კომა, პაციენტისგან აცეტონის სუნი არ არის, როგორც ეს დიაბეტური კომაშია. განსაკუთრებული მნიშვნელობა ენიჭება შეტევის დროს ინტრავენურად გლუკოზას შემოწმებას, აგრეთვე შიმშილის ტესტირებას დაავადების ლატენტურ პერიოდში პაციენტებში ფიზიკური ვარჯიშის დროს შიმშილით, დაავადების ერთდროული მონიტორინგით. საკვების მიღებაში შესვენების გახანგრძლივებით, ჩვეულებრივ, შესაძლებელია ჰიპოგლიკემიური შეტევა გამოიწვიოს, რომელიც უნდა შეწყდეს გლუკოზის ინტრავენურად მიღებით. გლუკოზის დატვირთვისა და ადრენალინის მქონე ნიმუშები ასევე აქვთ გარკვეული დიაგნოსტიკური მნიშვნელობა.გლუკოზის დატვირთვა, ჩვეულებრივ, ინსულინს აძლევს გლიკემიის მრუდის უმნიშვნელო ზრდას, რაც ძლივს აღწევს ნორმას, ისევე როგორც ადრენალინის მიღება. მრუდი სწრაფად უბრუნდება თავდაპირველ დონეზე ან თუნდაც დაეცემა თავდაპირველი ფიგურების ქვემოთ. არასაკმარისი ნაცნობობა ჰიპერინსულინიზმთან მივყავართ არასწორ დიაგნოზამდე - თავის ტვინის სიმსივნე, ინტოქსიკაცია, ცერებრალური მიმოქცევის დაქვეითება, ფსიქოზი და სხვა დაავადებები. ჰიპერინსულინიზმის დიფერენციალური დიაგნოზის სირთულე დიცეფალიური წარმოშობის ჰიპოგლიკემიით, ჰეპატიტით დაქვემდებარებული ჰიპოგლიკემიით, პანკრეატიტი შეიძლება გამოიწვიოს არა მხოლოდ სწორი მკურნალობის დანიშვნის შეფერხებამ, არამედ არაგონივრულმა გამოყენებამ ყველაზე სერიოზული შედეგებით.
ჰიპერინსულინიზმის პროგნოზი
ენდოგენური ჰიპერინსულინიზმის ქირურგიული მკურნალობა, რომელიც შედგება ინსულინის რადიკალურ მოცილებაში, უკეთეს შედეგს იძლევა, რაც ნაკლებად გამოხატულია ჰიპოგლიკემიური პირობების ეფექტი. დაავადების დასაწყისში პროგნოზი აბსოლუტურად ხელსაყრელია, ხოლო შემდგომ ეტაპზე, განსაკუთრებით მაშინ, როდესაც ჰიპოგლიკემიური შეტევების აღმოფხვრის შეფერხება შეფერხებულია, ის ცუდია ჯანმრთელობასთან და სიცოცხლესთან მიმართებაში. ჰიპოგლიკემიის შეტევების დაუყოვნებელი აღმოფხვრა და, კერძოდ, ნახშირწყლების შემცველი საკვების გაძლიერებული დიეტებით ამ შეტევების პროფილაქტიკა, ორგანიზმმა შეინარჩუნა ნათესაური მდგომარეობა და ჰიპოგლიკემიური დაავადების ლატენტური პერიოდი, თუმცა ისინი ხელს უწყობენ სიმსუქნეს. უფრო მეტიც, დაავადების შედეგები შეიძლება იყოს უმნიშვნელო და ჰიპერინსულიზმის ქირურგიული მკურნალობა ხდის პროგნოზის კეთებას, თუნდაც დაავადების გრძელი კურსის განმავლობაში. ჰიპოგლიკემიური დაავადების ყველა ნიშანი ქრება, ასევე ხდება ჭარბი წონა. ჰიპოგლიკემიის მატებასთან ერთად დროული დახმარების არარსებობის შემთხვევაში, ყოველთვის იქმნება საფრთხე პაციენტის სიცოცხლისთვის.
მომზადებულია და რედაქტირებულია: ქირურგი
ჰიპერინსულინიზმი - კლინიკური სინდრომი, რომელსაც ახასიათებს ინსულინის დონის მომატება და სისხლში შაქრის დაქვეითება. ჰიპოგლიკემია იწვევს სისუსტეს, თავბრუსხვევას, მადის მომატებას, ტრემვებს და ფსიქომოტორულ აგიტაციას. დროული მკურნალობის არარსებობის შემთხვევაში, ვითარდება ჰიპოგლიკემიური კომა.
მდგომარეობის მიზეზების დიაგნოზი ემყარება კლინიკური სურათის მახასიათებლებს, ფუნქციური ტესტების მონაცემებს, გლუკოზის დინამიურ ტესტირებას, პანკრეასის ულტრაბგერითი ან ტომოგრაფიული სკანირებას. პანკრეასის ნეოპლაზმების მკურნალობა ქირურგიულია.
სინდრომის ექსტრაკანკულური ვარიანტით, ტარდება ფუძემდებლური დაავადების თერაპია, ინიშნება სპეციალური დიეტა.
ჰიპერინსულინიზმი (ჰიპოგლიკემიური დაავადება) არის თანდაყოლილი ან შეძენილი პათოლოგიური მდგომარეობა, რომელშიც ვითარდება აბსოლუტური ან ფარდობითი ენდოგენური ჰიპერინსულინემია. დაავადების ნიშნები პირველად აღწერილი იყო მეოცე საუკუნის დასაწყისში, ამერიკელმა ექიმმა ჰარისმა და შინაურმა ქირურგმა ოპპელმა.
თანდაყოლილი ჰიპერინსულინიზმი იშვიათია - 1 შემთხვევა 50 ათას ახალშობილზე. დაავადების შეძენილი ფორმა ვითარდება 35-50 წლის ასაკში და უფრო ხშირად აისახება ქალებზე.
ჰიპოგლიკემიური დაავადება გვხვდება მძიმე სიმპტომების (რემისიის) არარსებობის პერიოდებში და განვითარებული კლინიკური სურათის პერიოდებით (ჰიპოგლიკემიის შეტევებით).
ჰიპერინსულინიზმის მიზეზები
თანდაყოლილი პათოლოგია ხდება ინტრაუტერიული განვითარების პათოლოგიების, ნაყოფის ზრდის შეფერხების, გენში მუტაციების შედეგად.
შეძენილი ჰიპოგლიკემიური დაავადების მიზეზები იყოფა პანკრეასის დროს, რაც იწვევს აბსოლუტურ ჰიპერსულინემიის განვითარებას და პანკრეასის დაავადებებს, რაც იწვევს ინსულინის დონის შედარებით ზრდას.
დაავადების პანკრეასის ფორმა გვხვდება ავთვისებიანი ან კეთილთვისებიანი ნეოპლაზმებით, ასევე პანკრეასის ბეტა უჯრედების ჰიპერპლაზიაში. პანკრეასის ფორმა ვითარდება შემდეგ პირობებში:
- დარღვევები დიეტაში.ხანგრძლივი შიმშილი, სითხის და გლუკოზის მომატება (დიარეა, ღებინება, ლაქტაცია), ინტენსიური ფიზიკური დატვირთვა ნახშირწყლოვანი საკვების მოხმარების გარეშე, იწვევს სისხლში შაქრის მკვეთრ შემცირებას. დახვეწილი ნახშირწყლების გადაჭარბებული მოხმარება ზრდის სისხლში შაქრის შემცველობას, რაც ასტიმულირებს ინსულინის აქტიურ წარმოებას.
- სხვადასხვა ეტიოლოგიის ღვიძლის დაზიანება (კიბო, ცხიმოვანი ჰეპატოზი, ციროზი) იწვევს გლიკოგენის დონის დაქვეითებას, მეტაბოლურ დარღვევებს და ჰიპოგლიკემას.
- შაქრიანი შაქრიანი შემცირების წამლების უკონტროლო მიღება შაქრიანი დიაბეტისთვის (ინსულინის წარმოებულები, სულფონილურაზები) იწვევს წამლის ჰიპოგლიკემიას.
- ენდოკრინული დაავადებები, რომლებიც იწვევს კონტრასულინის ჰორმონების დონის დაქვეითებას (ACTH, კორტიზოლი): ჰიპოფიზის ჯუჯა, მიქსედემი, ადისონის დაავადება.
- გლუკოზის მეტაბოლიზმში ჩართული ფერმენტების ნაკლებობა (ღვიძლის ფოსფორილიზა, თირკმლის ინსულინაზა, გლუკოზა-6-ფოსფატაზა) იწვევს ფარულ ჰიპერსულინალიზმს.
გლუკოზა არის ცენტრალური ნერვული სისტემის მთავარი საკვები ნივთიერება და აუცილებელია ტვინის ნორმალური ფუნქციონირებისთვის. ინსულინის ამაღლება, გლიკოგენის დაგროვება ღვიძლში და გლიკოგენოლიზის ინჰიბირება იწვევს სისხლში გლუკოზის დაქვეითებას. ჰიპოგლიკემია იწვევს მეტაბოლური და ენერგეტიკული პროცესების ინჰიბირებას ტვინის უჯრედებში.
ხდება სიმპათიურენოვანი სისტემის სტიმულაცია, იზრდება კატექოლამინების წარმოება, ვითარდება ჰიპერინსულინიზმის შეტევა (ტაქიკარდია, გაღიზიანება, შიშის გრძნობა). ორგანიზმში რედოქსული პროცესების დარღვევა იწვევს ცერებრალური ქერქის უჯრედების მიერ ჟანგბადის მოხმარების შემცირებას და ჰიპოქსიის განვითარებას (ძილიანობა, ლეთარგია, აპათია).
გლუკოზის შემდგომი დეფიციტი იწვევს ორგანიზმში ყველა მეტაბოლური პროცესის დარღვევას, თავის ტვინის სტრუქტურებში სისხლის ნაკადის ზრდას და პერიფერიული გემების სპაზმს, რამაც შეიძლება გამოიწვიოს გულის შეტევა.
როდესაც ტვინის უძველესი სტრუქტურები მონაწილეობენ პათოლოგიურ პროცესში (medulla oblongata და midbrain, Varolius Bridge) კრუნჩხვითი სახელმწიფოები, დიპლოპია, აგრეთვე რესპირატორული და გულის დარღვევები ვითარდება.
ჰიპერინსულინემია და მისი მკურნალობა
ჰიპერინსულინემია არის სხეულის არაჯანსაღი მდგომარეობა, რომლის დროსაც სისხლში ინსულინის დონე აღემატება ნორმალურ მნიშვნელობას.
თუ პანკრეასი აწარმოებს ძალიან მეტ ინსულინს დიდი ხნის განმავლობაში, ეს იწვევს მის გაუარესებას და ნორმალური ფუნქციონირების დარღვევას.
ხშირად, ჰიპერინსულინემიის გამო, მეტაბოლური სინდრომი (მეტაბოლური აშლილობა) ვითარდება, რაც შეიძლება დიაბეტის გამგე იყოს. ამის თავიდან ასაცილებლად, მნიშვნელოვანია დროულად ექიმთან კონსულტაცია, ამ დაავადებების გამოსასწორებლად დეტალური გამოკვლევისა და მეთოდის შერჩევისთვის.
სისხლში ინსულინის გაზრდის უშუალო მიზეზები შეიძლება იყოს ასეთი ცვლილებები:
- პათოლოგიური ინსულინის პანკრეასის წარმოქმნა, რომელიც განსხვავდება მისი ამინომჟავების შემადგენლობით და, შესაბამისად, სხეულის მიერ არ აღიქმება,
- დარღვევები რეცეპტორების მუშაობაში (მგრძნობიარე დაბოლოებები) ინსულინთან მიმართებაში, რის გამოც მათ არ შეუძლიათ ამოიცნონ ამ ჰორმონის სწორი რაოდენობა სისხლში, და, შესაბამისად, მისი დონე ყოველთვის ნორმალურ დონეზეა,
- სისხლში გლუკოზის ტრანსპორტირების დროს შეფერხებები,
- უჯრედულ დონეზე სხვადასხვა ნივთიერებების ამოცნობის სისტემაში „ავარია” (სიგნალი, რომ შემომავალი კომპონენტი გლუკოზაა, არ გადის და უჯრედში არ შედის).
ქალებში, პათოლოგია უფრო ხშირია, ვიდრე მამაკაცებში, რაც ასოცირდება ხშირი ჰორმონალური რყევებით და ხელახლა გადაკეთებით. ეს განსაკუთრებით ეხება სამართლიანი სქესის იმ წარმომადგენლებს, რომლებსაც აქვთ ქრონიკული გინეკოლოგიური დაავადებები.
ასევე არსებობს არაპირდაპირი ფაქტორები, რომლებიც ზრდის ჰიპერინსულინემიის განვითარების ალბათობას ორივე სქესის ადამიანებში:
- sedentary ცხოვრების წესი
- სხეულის ჭარბი წონა
- სიბერე
- ჰიპერტენზია
- ათეროსკლეროზი
- გენეტიკური დამოკიდებულება
- მოწევა და ალკოჰოლის ბოროტად გამოყენება.
განვითარების ადრეულ ეტაპზე ქრონიკული კურსის დროს ეს მდგომარეობა შეიძლება საერთოდ არ იგრძნობოდეს. ქალებში, ჰიპერinsulinemia (განსაკუთრებით დასაწყისში) აქტიურად ვლინდება PMS პერიოდში, და რადგან ამ პირობების სიმპტომები მსგავსია, პაციენტი მათ განსაკუთრებულ ყურადღებას არ აქცევს.
ზოგადად, ჰიპერინსულინემიის ნიშნები საერთო აქვთ ჰიპოგლიკემიასთან:
- სისუსტე და გაზრდილი დაღლილობა,
- ფსიქო-ემოციური არასტაბილურობა (გაღიზიანება, აგრესიულობა, ცრემლდენა),
- სხეულში უმსხვერპლო ცრემლი,
- შიმშილი
- თავის ტკივილი
- ძლიერი წყურვილი
- არტერიული წნევა
- კონცენტრირების შეუძლებლობა.
სისხლში ინსულინის მომატებით, პაციენტი იწყებს წონის მომატებას, ხოლო დიეტა და ვარჯიშები არ უწყობს ხელს მის დაკარგვას. ცხიმი ამ შემთხვევაში გროვდება წელის, მუცლის გარშემო და ზედა ორგანოში.
ეს გამოწვეულია იმით, რომ სისხლში ინსულინის მომატებული დონე იწვევს ცხიმის სპეციალური ტიპის - ტრიგლიცერიდების წარმოქმნას.
მათი დიდი რაოდენობა ზრდის ცხიმოვან ქსოვილს ზომით და, გარდა ამისა, უარყოფითად მოქმედებს სისხლძარღვებზე.
ჰიპერბინსულიემიის დროს მუდმივი შიმშილის გამო, ადამიანი იწყებს ზედმეტ ჭამს, რამაც შეიძლება გამოიწვიოს სიმსუქნე და ტიპის 2 დიაბეტის განვითარება.
რა არის ინსულინის წინააღმდეგობა?
ინსულინის წინააღმდეგობა წარმოადგენს უჯრედების მგრძნობელობის დარღვევას, რის გამოც ისინი წყვეტენ ინსულინის ნორმალურად აღქმას და ვერ ათვისებენ გლუკოზას.
ამ აუცილებელი ნივთიერების უჯრედებში გადინების უზრუნველსაყოფად, სხეული მუდმივად იძულებულია შეინარჩუნოს ინსულინის მაღალი დონე სისხლში.
ეს იწვევს მაღალი წნევის მომატებას, ცხიმოვანი დეპოზიტების დაგროვებას და რბილი ქსოვილების შეშუპებას.
ინსულინის წინააღმდეგობა არღვევს ნორმალურ მეტაბოლიზმს, ამის გამო სისხლძარღვები ვიწროვდება, მათში ქოლესტერინის დაფები იდება. ეს ზრდის გულის ძლიერი დაავადებისა და ქრონიკული ჰიპერტენზიის განვითარების რისკს. ინსულინი აფერხებს ცხიმების დაშლას, შესაბამისად, მისი ამაღლებული დონეზე ადამიანი ინტენსიურად იძენს სხეულის წონას.
არსებობს თეორია, რომ ინსულინის წინააღმდეგობა არის ადამიანის გადარჩენის დამცავი მექანიზმი ექსტრემალურ პირობებში (მაგალითად, ხანგრძლივი შიმშილით).
ცხიმი, რომელიც შეფერხდა ნორმალური კვების დროს, თეორიულად უნდა დაიწიოს საკვები ნივთიერებების ნაკლებობის დროს, რითაც ადამიანს მისცემს შესაძლებლობას, რომ "დიდხანს" გაგრძელდეს საკვების გარეშე.
მაგრამ პრაქტიკაში, ამ სახელმწიფოში თანამედროვე ადამიანისთვის სასარგებლო არაფერია, რადგან, სინამდვილეში, ეს უბრალოდ იწვევს სიმსუქნისა და არა ინსულინდამოკიდებულ შაქრიანი დიაბეტის განვითარებას.
ჰიპერნსულინემიის დიაგნოზი ცოტათი გართულებულია სიმპტომების სპეციფიკის არარსებობით და ის ფაქტი, რომ ისინი შეიძლება დაუყოვნებლივ არ გამოჩნდნენ. ამ მდგომარეობის გამოსავლენად გამოიყენება შემდეგი გამოკვლევის მეთოდები:
- სისხლში ჰორმონების დონის განსაზღვრა (ინსულინი, ჰიპოფიზის და ფარისებრი ჯირკვლის ჰორმონები),
- ჰიპოფიზის ჯირკვლის MRI კონტრასტული აგენტის საშუალებით, რომ გამორიცხოს სიმსივნე,
- მუცლის ღრუს ორგანოების, კერძოდ, პანკრეასის, ექოსკოპია.
- მენჯის ღრუს ორგანოების ულტრაბგერა ქალებისთვის (თანდაყოლილი გინეკოლოგიური პათოლოგიების დასადგენად ან გამორიცხვით, რაც შეიძლება იყოს სისხლში ინსულინის გაზრდის მიზეზი),
- არტერიული წნევის კონტროლი (მათ შორის ყოველდღიური მონიტორინგი ჰოლტერის მონიტორის გამოყენებით),
- რეგულარული მონიტორინგი სისხლში გლუკოზის (ცარიელი კუჭის და დატვირთვის ქვეშ).
ოდნავი საეჭვო სიმპტომების დროს, თქვენ უნდა დაუკავშირდეთ ენდოკრინოლოგს, რადგან პათოლოგიის დროული გამოვლენა ზრდის მისი მუდმივი მოშორების შანსებს
ჰიპერinsulinemia: მიზეზები, სიმპტომები, მკურნალობა, დიეტა
ჰიპერინსულინემია უნდა გვესმოდეს, როგორც დაავადება, რომელიც ვლინდება სისხლში ინსულინის მომატებული დონის სახით.ამ პათოლოგიურმა მდგომარეობამ შეიძლება გამოიწვიოს შაქრის დონის გადახტომა და დიაბეტის განვითარების წინაპირობა. კიდევ ერთი დაავადება მჭიდრო კავშირშია ამ დაავადებასთან - პოლიკისტოზი, რომელსაც თან ახლავს დისფუნქცია ან დაქვეითებული ფუნქციონირება:
- საკვერცხეები
- თირკმელზედა ჯირკვლის ქერქის
- პანკრეასის
- ჰიპოფიზის ჯირკვალი
- ჰიპოთალამუსი.
გარდა ამისა, ინსულინის ჭარბი წარმოება არსებობს ესტროგენებთან და ანდროგენებთან ერთად; ყველა ეს სიმპტომი და ნიშანი მიუთითებს იმაზე, რომ ჰიპერინსულინემია პაციენტის სხეულში იწყება.
ჯანმრთელობის პრობლემების დასაწყისშივე იწყება მეტაბოლური სინდრომის განვითარება, რაც ხასიათდება პირის სისხლში შაქრის დონის ცვლილებებით. ეს მდგომარეობა შეინიშნება ჭამის შემდეგ, როდესაც გლუკოზის დონე იზრდება და იწვევს ჰიპერგლიკემია, და ეს შეიძლება იყოს ისეთი მდგომარეობის განვითარების დასაწყისი, როგორიცაა ჰიპერინსულინემია.
ჭამის შემდეგ უკვე გარკვეული დროა, ეს მაჩვენებელი მკვეთრად ეცემა და უკვე იწვევს ჰიპოგლიკემიის პროვოცირებას. მსგავსი მეტაბოლური სინდრომი არის დიაბეტის განვითარების დასაწყისი. პანკრეასი ამ შემთხვევაში იწყება ინსულინის ზედმეტი წარმოქმნით და ამით ისინჯება, რაც იწვევს ორგანიზმში ამ ჰორმონის დეფიციტს.
თუ ინსულინის დონე მოიმატებს, მაშინ შეინიშნება წონის მომატება, რაც იწვევს სხვადასხვა ხარისხის სიმსუქნეს. როგორც წესი, ცხიმის ფენა იქმნება წელისა და მუცლის ღრუში, რაც მიუთითებს ჰიპერინსულინემიით.
იმისდა მიუხედავად, რომ ამ მდგომარეობის მიზეზები ცნობილია და სიმპტომების უგულებელყოფა ძნელია, ის მაინც გვხვდება თანამედროვე სამყაროში.
როგორ ვლინდება პოლიკისტოლოგიური და ჰიპერინსულინემია?
ჰიპერბინსულინემიას ახასიათებს ლატენტური კურსი, მაგრამ ზოგიერთ შემთხვევაში, პაციენტებს შეიძლება შეამჩნიონ კუნთების სისუსტე, შემცივნება, თავბრუსხვევა, ზედმეტი წყურვილი, არასაკმარისი კონცენტრაცია, ლეტარგია და მუდმივი დაღლილობა, ყველა ეს სიმპტომი ძნელია გამოტოვოთ, გარდა ამისა, დიაგნოზი მათთან უფრო პროდუქტიულად გადის.
თუ ვსაუბრობთ პოლიკისტოზზე, მისი ძირითადი სიმპტომები ვლინდება მენსტრუაციის, სიმსუქნის, ჰირსუტიზმის და ანდროგენული ალოპეციის (სიმელოტის) არარსებობის ან არარეგულარულობის გამოვლენით, ხოლო თითოეული ასეთი გამოვლინება ინდივიდუალურ მკურნალობას მოითხოვს.
ხშირად, საკვერცხეების დარღვევებს თან ახლავს მუწუკები, ქერტლი, მუწუკების მონაკვეთი, შეშუპება, ტკივილი მუცლის ღრუში. გარდა ამისა, ქალს შეუძლია დაიცვას შემდეგი გამოვლინებები და სიმპტომები:
- სწრაფი განწყობა იცვლება
- რესპირატორული დაპატიმრება ძილის დროს (აპნოე),
- ნერვიულობა
- გადაჭარბებული გაღიზიანება
- დეპრესიები
- ძილი
- აპათია.
თუ პაციენტი ექიმთან მიდის, მაშინ პირველი ადგილი იქნება დიაგნოზის დასმა ულტრაბგერითი აპარატით, რომლის შედეგადაც შესაძლებელია მრავალი კისტოზური წარმონაქმნი, საკვერცხის კაფსულის გასქელება, საშვილოსნოში ენდომეტრიუმის ჰიპერპლაზია. ასეთ პროცესებს თან ახლავს მტკივნეული შეგრძნებები ქვედა მუცლის ღრუში და მენჯის ღრუში და მათი მიზეზები უნდა იქნას გათვალისწინებული.
თუ თქვენ არ გაუმკლავდებით პოლიკისტოზის დროულ მკურნალობას, მაშინ ქალს შეუძლია სერიოზული გართულებების გადალახვა:
- ენდომეტრიუმის ქსოვილის კიბო,
- ჰიპერპლაზია
- სიმსუქნე
- ძუძუს კიბო
- მაღალი წნევა
- შაქრიანი დიაბეტი
- თრომბოზი
- ინსულტი
- თრომბოფლებიტი.
გარდა ამისა, შეიძლება განვითარდეს დაავადების სხვა გართულებებიც, მაგალითად, მიოკარდიუმის ინფარქტი, miscarriage, ნაადრევი შობადობა, თრომბოემბოლია, ასევე დისლიპიდემია.
რიცხვებით საუბრისას, მშობიარობის ასაკის ქალთა 5-დან 10 პროცენტამდე ექვემდებარება პოლიკისტოზულ საკვერცხეებს, მიუხედავად იმისა, რომ ცნობილია ამ გართულების მიზეზები.
როგორ მკურნალობა ჰიპერინსულინემია და პოლიკისტოზი?
თუ ქალს აქვს ეს დაავადებები, მნიშვნელოვანია უზრუნველყოს მისი ინდივიდუალური დიეტა, რომელიც შედგენილია დამსწრე ექიმის მიერ და სრული მკურნალობა.
ამ სიტუაციაში მთავარი ამოცანაა წონის ნორმალურ ნიშანთან მიტანა.
ამ მიზეზით, კალორია ზღუდავს საკვებს 1800 კალორიას დღეში, ამ შემთხვევაში დიეტა, რომელსაც აქვს მაღალი სისხლი შაქარი, იმოქმედებს როგორც ერთგვარი მკურნალობა. მნიშვნელოვანია, რომ მაქსიმალურად შეზღუდოთ მოხმარება:
- ცხიმი
- სუნელი
- სანელებლები
- ცხარე საკვები
- ალკოჰოლური სასმელები.
საკვების მიღება ხდება წილად 6 ჯერ დღეში. აგრეთვე მკურნალობა, შეიძლება დაინიშნოს ჰორმონალური თერაპია, მასაჟი და ჰიდროთერაპია. ყველა პროცედურა უნდა ჩატარდეს ექიმის მჭიდრო მეთვალყურეობის ქვეშ.
რა არის ჰიპერინსულინემია და რატომ არის ის საშიში?
მრავალი ქრონიკული დაავადება ხშირად წინ უძღვის დიაბეტის დაწყებას.
მაგალითად, ჰიპერinsulinemia ბავშვებში და მოზრდილებში იშვიათ შემთხვევებში ვლინდება, მაგრამ მიუთითებს ჰორმონის გადაჭარბებული წარმოება, რომელსაც შეუძლია გამოიწვიოს შაქრის დონის დაქვეითება, ჟანგბადის შიმშილი და ყველა შიდა სისტემის დისფუნქცია. ინსულინის წარმოქმნის ჩახშობისკენ მიმართული თერაპიული ზომების ნაკლებობამ შეიძლება გამოიწვიოს უკონტროლო დიაბეტის განვითარება.
პათოლოგიის მიზეზები
სამედიცინო ტერმინოლოგიაში ჰიპერინსულინიზმი ითვლება კლინიკურ სინდრომად, რომლის წარმოშობა ხდება ინსულინის დონის გადაჭარბებული ზრდის ფონზე.
ამ მდგომარეობაში სხეული ამცირებს სისხლში გლუკოზის მნიშვნელობას. შაქრის ნაკლებობამ შეიძლება გამოიწვიოს ტვინის ჟანგბადის შიმშილი, რამაც შეიძლება გამოიწვიოს ნერვული სისტემის ფუნქციონირება.
ჰიპერინსულიზმი ზოგიერთ შემთხვევაში მიმდინარეობს სპეციალური კლინიკური გამოვლინების გარეშე, მაგრამ ყველაზე ხშირად დაავადება იწვევს მძიმე ინტოქსიკაციას.
- თანდაყოლილი ჰიპერინსულინიზმი . იგი ემყარება გენეტიკურ მიდრეკილებას. დაავადება ვითარდება პანკრეასის დროს მიმდინარე პათოლოგიური პროცესების ფონზე, რაც აფერხებს ჰორმონების ნორმალურ წარმოებას.
- საშუალო ჰიპერინსულინიზმი . ეს ფორმა პროგრესირებს სხვა დაავადებების გამო, რამაც გამოიწვია ჰორმონის გადაჭარბებული სეკრეცია. ფუნქციურ ჰიპერინსულინიზმს აქვს მანიფესტაციები, რომლებიც გაერთიანებულია ნახშირწყლების ცვლის დარღვევით მეტაბოლიზმთან და გამოვლენილია სისხლში გლუკოზის კონცენტრაციის უეცარი მომატებით.
ძირითადი ფაქტორები, რამაც შეიძლება გამოიწვიოს ჰორმონის დონის მატება:
- პანკრეასის უჯრედები, რომლებიც წარმოქმნიან არასასურველი ინსულინს არანორმალური შემადგენლობით, რომელიც სხეულის მიერ არ აღიქმება,
- გაუფასურებული წინააღმდეგობა, რის შედეგადაც ხდება ჰორმონის უკონტროლო წარმოება,
- გლუკოზის ტრანსპორტირებაში გადახრა სისხლძარღვში,
- ჭარბი წონა
- ათეროსკლეროზი
- მემკვიდრეობითი მიდრეკილება
- ანორექსია, რომელსაც აქვს ნეიროგენული ხასიათი და ასოცირდება სხეულის წონის ჭარბი შეგრძნების შესახებ,
- მუცლის ღრუში ონკოლოგიური პროცესები,
- გაუწონასწორებელი და დროული კვება,
- ტკბილეულის ბოროტად გამოყენება, რამაც გამოიწვია გლიკემიის მომატება და, შესაბამისად, ჰორმონის სეკრეციის მომატება,
- ღვიძლის პათოლოგია
- ინსულინის უკონტროლო თერაპია ან წამლების ჭარბი მიღება გლუკოზის კონცენტრაციის შესამცირებლად, რაც იწვევს წამლის ჰიპოგლიკემიის გაჩენას,
- ენდოკრინული პათოლოგიები,
- ფერმენტული ნივთიერებების არასაკმარისი რაოდენობა, რომლებიც მონაწილეობენ მეტაბოლურ პროცესებში.
ჰიპერინსულინიზმის მიზეზები შეიძლება დიდი ხნის განმავლობაში არ გამოავლინოს, მაგრამ ამავე დროს მათ მავნე ზეგავლენა აქვთ მთელი ორგანიზმის მუშაობაზე.
რისკის ჯგუფები
ჰიპერინსულინემიის განვითარებით ყველაზე ხშირად იტანჯება ადამიანების შემდეგი ჯგუფები:
- ქალები, რომლებსაც აქვთ პოლიკისტოზური საკვერცხეების დაავადება,
- ამ დაავადების გენეტიკური მემკვიდრეობის მქონე პირები,
- ნერვული სისტემის დარღვევების მქონე პაციენტები,
- ქალები მენოპაუზის წინა დღეს,
- ხანდაზმული ადამიანები
- არააქტიური პაციენტები
- ქალები და მამაკაცები, რომლებიც იღებენ ჰორმონოთერაპიას ან ბეტა-ბლოკატორულ მედიკამენტებს.
რა არის დაავადება საშიში?
ნებისმიერი პათოლოგია შეიძლება გამოიწვიოს გართულებებმა, თუ დროულად არ მიიღება ზომები. ჰიპერინსულინემია არ არის გამონაკლისი, შესაბამისად, მას ასევე თან ახლავს საშიში შედეგები. დაავადება მიმდინარეობს მწვავე და ქრონიკული ფორმებით. პასიური კურსი იწვევს თავის ტვინის აქტივობის შემცირებას, უარყოფითად მოქმედებს ფსიქოსომატურ მდგომარეობაზე.
- დარღვევები სისტემებისა და შინაგანი ორგანოების ფუნქციონირების პროცესში,
- დიაბეტის განვითარება
- სიმსუქნე
- კომა
- გადახრები გულ-სისხლძარღვთა სისტემის მუშაობაში,
- ენცეფალოპათია
- პარკინსონიზმი
ჰიპერinsulinemia, რომელიც ბავშვობაში გვხვდება, უარყოფითად მოქმედებს ბავშვის განვითარებაზე.
დაავადების მკურნალობა
თერაპია დამოკიდებულია დაავადების კურსის მახასიათებლებზე, შესაბამისად, იგი განსხვავდება გამწვავებისა და რემისიის პერიოდებში. შეტევების შემსუბუქების მიზნით, საჭიროა წამლების გამოყენება, ხოლო დანარჩენი დრო საკმარისია დაიცვას დიეტა და ფუძემდებლური პათოლოგიის მკურნალობა (დიაბეტი).
დახმარება გამწვავებასთან დაკავშირებით:
- ნახშირწყლები ჭამა ან დალიე ტკბილი წყალი, ჩაი,
- გაუკეთეთ გლუკოზის ხსნარი სახელმწიფოს სტაბილიზაციის მიზნით (მაქსიმალური რაოდენობა - 100 მლ / 1 ჯერ),
- კომა დაწყებისას, თქვენ უნდა შეასრულოთ ინტრავენური გლუკოზა,
- გაუმჯობესების არარსებობის შემთხვევაში, უნდა დაინიშნოს ადრენალინის ან გლუკაგონის ინექცია,
- გამოიყენეთ ტრანკვილიზატორები კრუნჩხვებისთვის.
მძიმე მდგომარეობაში მყოფი პაციენტები უნდა გადაიყვანონ საავადმყოფოში და გაიარონ მკურნალობა ექიმების მეთვალყურეობის ქვეშ. ჯირკვლის ორგანული დაზიანებით, შეიძლება საჭირო გახდეს ორგანოს რეზექცია და ქირურგიული ჩარევა.
ჰიპერinsulinemia დიეტა შერჩეულია დაავადების სიმძიმის გათვალისწინებით. კრუნჩხვების ხშირი და რთული შეჩერება მოიცავს ყოველდღიური დიეტის დროს ნახშირწყლების მომატებული რაოდენობის არსებობას (450 გ-მდე). ცხიმებისა და ცილოვანი საკვების მოხმარება ნორმალურ ფარგლებში უნდა ინახებოდეს.
დაავადების ნორმალურ პერიოდში, საკვებით მიღებული ნახშირწყლების მაქსიმალური რაოდენობა დღეში არ უნდა აღემატებოდეს 150 გ-ს. ტკბილეული, საკონდიტრო ნაწარმი, ალკოჰოლი უნდა გამოირიცხოს დიეტადან.
ჰიპერინსულინემიის მანიფესტაციების შესამცირებლად მნიშვნელოვანია დიაბეტის კურსის მუდმივად მონიტორინგი და ძირითადი რეკომენდაციების დაცვა:
- ჭამა ფრაქციულად და დაბალანსებული
- მუდმივად შეამოწმეთ გლიკემიის დონე, შეცვალეთ საჭიროების შემთხვევაში,
- დაიცვან სასმელის სწორი რეჟიმი,
- ჯანსაღი და აქტიური ცხოვრების წესი.
თუ ინსულინის გადაჭარბებული წარმოება კონკრეტული დაავადების შედეგი იყო, მაშინ კრუნჩხვების განვითარების მთავარი პრევენცია მცირდება პათოლოგიის მკურნალობაში, რაც მათი გარეგნობის მთავარ მიზეზად მოქმედებს.
ჰიპერinsulinism არის დაავადება, რომელიც ასოცირდება ინსულინის დონის მატებასთან და სისხლში შაქრის დაქვეითებასთან. დაავადების დამახასიათებელი ნიშნები: ზოგადი სისუსტე, თავბრუსხვევა, მადის მომატება, ტრემორი და ფსიქომოტორული აგიტაცია. თანდაყოლილი ფორმა ძალიან იშვიათია, დაახლოებით 50 ათას ახალშობილში დაახლოებით ერთში. უფრო ხშირად, დაავადების შეძენილი მრავალფეროვნება განისაზღვრება ქალებში 35-50 წლის ასაკში.
ჰიპერინსულინიზმი დიაგნოზირებულია პაციენტის დაკითხვის პროცესში, როდესაც გამოვლენილია დაავადების კლინიკური სიმპტომები, რის შემდეგაც ხორციელდება ფუნქციური ტესტები, ხდება სისხლში გლუკოზის გაჯერება, პანკრეასის დინამიკაში, ულტრაბგერითი ან ტომოგრაფიის შესწავლა.
პანკრეასის წარმონაქმნების მკურნალობა შესაძლებელია მხოლოდ ქირურგიული გზით. ექსტრაკანკრეალური პათოლოგიით, თერაპია მიზნად ისახავს ფუძემდებლური დაავადების აღმოფხვრას და მის სიმპტომურ გამოვლინებებს. პაციენტს ენიჭება სპეციალური დიეტა.
თუ დროული მკურნალობა არ არის, პაციენტი შეიძლება მოხვდეს ჰიპოგლიკემიის კომაში.
თანდაყოლილი ჰიპერინსულინიზმი ბავშვებში იშვიათია. ანომალიის მიზეზებია:
- ნაყოფის ფორმირების პროცესში სხვადასხვა პათოლოგიები,
- გენეტიკური მუტაციები
- დაბადების ასფიქსია.
დაავადების შეძენილ ფორმას ორი სახეობა აქვს:
- პანკრეასის იწვევს აბსოლუტურამდე.
- არა პანკრეასის. იწვევს ინსულინის უმნიშვნელო ზრდას.
პირველი ჯიში ხდება კეთილთვისებიანი ან ავთვისებიანი სიმსივნის ზრდის გამო.
პანკრეასის ფორმის წარმოქმნაზე გავლენას ახდენს შემდეგი ფაქტორები:
- საკვების მიღება, ხანგრძლივი მარხვის დარღვევა, სითხის დიდი დაკარგვა დიარეის, ღებინების ან ლაქტაციის პერიოდში,
- პათოლოგიური დარღვევები ღვიძლის ფუნქციონირებაში (,) იწვევს ორგანიზმში მეტაბოლიზმის პრობლემებს,
- ნარკოტიკების არასათანადოდ გამოყენება, რომლებიც სისხლში შაქრის შემცველ შაქრიან დიაბეტს ცვლის,
- ენდოკრინული სისტემის დაავადებები,
- ფერმენტების ნაკლებობა, რომლებიც გავლენას ახდენენ გლუკოზის მეტაბოლიზმზე.
ჰიპერინსულინიზმის დიაგნოზი დაკავშირებულია შაქრის დონესთან. გლუკოზა არის ცენტრალური ნერვული სისტემის მთავარი საკვები ნივთიერება, მას ტვინს ნორმალური ფუნქციონირება სჭირდება. თუ სისხლში ინსულინის დონე მოიმატებს და გლიკოგენს გროვდება ღვიძლში, რაც ხელს უშლის გლიკოგენოლიზის პროცესს, ეს იწვევს გლუკოზის დონის დაქვეითებას.
სისხლში შაქრის კონცენტრაციის დაქვეითება ხელს უშლის მეტაბოლურ პროცესებს, ამცირებს ენერგიის მიწოდებას ტვინის უჯრედებზე. რედოქსის პროცესები შეფერხებულია და უჯრედებში ჟანგბადის მიწოდება მცირდება, რაც იწვევს დაღლილობას, ძილიანობას, რეაქციების შენელებას და იწვევს მას. სიმპტომების გამწვავების პროცესში, დაავადებამ შეიძლება გამოიწვიოს კრუნჩხვითი შეტევების პროვოცირება, და.