რა არის ტიპი 2 შაქრიანი დიაბეტი (ინსულინზე დამოკიდებული)
ტიპი 2 დიაბეტი არის ენდოკრინული დაავადება, რომლის დროსაც სისხლში შეინიშნება შაქრის მუდმივი მატება. დაავადება ვლინდება უჯრედულ და ქსოვილებში მგრძნობელობის ცვლილებით პანკრეასის უჯრედების მიერ წარმოქმნილი გლუკოზის მიმართ. ამ ტიპის დაავადება ითვლება ყველაზე გავრცელებული.
რა არის ტიპი 2 დიაბეტი
ტიპი 2 დიაბეტი, რა არის ეს? მსგავსი შეკითხვა ხშირად დასმულია ექიმის კაბინეტში, როდესაც პაციენტს გამოთქვამს დიაგნოზი. პათოლოგია გვხვდება 40-60 წლის განმავლობაში. ამ მიზეზის გამო, მას ხშირად უწოდებენ ხანდაზმულთა დაავადებას. აღსანიშნავია, რომ ბოლო წლების განმავლობაში, ტიპი 2 დიაბეტი უფრო ახალგაზრდული გახდა, და იშვიათად არ არის შაქრიანი დაავადებების დაფიქსირება იმ პაციენტებში, რომლებიც არ არიან 40 წლის ასაკში.
დაავადების მეორე ტიპს ახასიათებს ორგანიზმის უჯრედების უნარის ცვლილება პანკრეასის ლანგერანსის კუნძულების კუნძულების მიერ. მედიცინაში, ამ პროცესს ინსულინის წინააღმდეგობას უწოდებენ. ამ მიზეზით, გლუკოზას არ შეუძლია სწორად მიაწოდოს ენერგიის ძირითადი წყარო, შაქარი, უჯრედებამდე, რადგან სისხლში გადის გლუკოზის გაჯერება.
ენერგიის ნაკლებობის კომპენსირების მიზნით, უფრო მეტი შაქარი გამოიყოფა პანკრეასის მიერ, ვიდრე ადრე. მაგრამ ინსულინის წინააღმდეგობა არსად მიდის. თუ ამ პერიოდში თერაპიას არ დანიშნავთ, მაშინ პანკრეასის დაქვეითება მოხდება და ჭარბი შაქარი გადაიქცევა დეფიციტით. შაქრის ინდექსი გაიზარდა 20 მმოლ / ლ ან მეტზე, როდესაც ნორმაა 3.3-3.5 მმოლ / ლ.
2 ეტაპი შაქრიანი დიაბეტი.
- პირველ ეტაპზე პაციენტის კეთილდღეობა გაუმჯობესებულია დიეტის შეცვლით, წამლის კაფსულის გამოყენებით დღეში, რაც ამცირებს შაქარს.
- მეორე ეტაპზე პაციენტის მდგომარეობა ნორმალიზდება, თუ დღეში 2-3 კაფსულას დალიებთ შაქრის შემამცირებელი მედიკამენტის მიღებით.
- მესამე ხარისხი - მედიკამენტების გარდა, რომლებიც ამცირებენ შაქარს, ინიშნება ინსულინი.
როდესაც გლუკოზის კოეფიციენტი ოდნავ აღემატება ნორმას, მაგრამ გართულებების ტენდენცია არ არსებობს, ამ მდგომარეობას კომპენსაცია ეწოდება. ეს ამბობს, რომ სხეულს ჯერ კიდევ შეუძლია გაუმკლავდეს ნახშირწყლების მეტაბოლიზმის დარღვევებს.
დაავადების მიზეზები
შაქრიანი დიაბეტის ტიპის 2-ის ფორმირება პროვოცირებას ახდენს მემკვიდრეობითი ფაქტორისა და მიზეზების შესახებ, რომლებიც გავლენას ახდენს სხეულზე მთელი ცხოვრების განმავლობაში. ზრდასრულ ასაკში ნეგატიური მოქმედება ამცირებს უჯრედების მგრძნობელობას შაქრის მიმართ, რის შედეგადაც ისინი არ იღებენ საკმარის ინსულინს.
ტიპი 2 შაქრიანი დიაბეტის მქონე ექიმებმა არ გამოთვალეს დეტალური მიზეზები, მაგრამ მიმდინარე კვლევებთან მიმართებით, დაავადება ვითარდება გლუკოზის მოცულობის ან რეცეპტორის უჯრედული აღქმის გზით.
შაქრიანი დიაბეტის ტიპი 2-ის მიზეზები:
- სიმსუქნე - არსებული ცხიმი ამცირებს უჯრედების შესაძლებლობას შაქრის გამოყენებაში. ჭარბი წონა არის რისკის ფაქტორი ტიპი 2 დიაბეტის წარმოქმნისთვის. პაციენტთა 1 90% გამოავლენს სიმსუქნეს,
- ვარჯიშის ნაკლებობა - საავტომობილო საქმიანობის არარსებობის გამო უარყოფითად მოქმედებს მრავალი ორგანოს ფუნქციონირებაზე და იწვევს უჯრედებში მეტაბოლური პროცესების დათრგუნვას. ჰიპოდინამიური ცხოვრების წესი წინ უძღვის კუნთების მიერ შაქრის მიღებას და სისხლში მის დაგროვებას,
- არასწორი დიეტა არის ტიპი 2 შაქრიანი დიაბეტის განვითარების მთავარი ფაქტორი, რომელიც წარმოდგენილია ჭარბი კალორიული შემცველობით. კიდევ ერთი მიზეზი არის დიდი რაოდენობით დახვეწილი შაქრის მიღება, რომელიც სწრაფად შედის სისხლძარღვში, რაც იწვევს ინსულინის სეკრეციის ნახტომი,
- ენდოკრინული დაავადებები - ტიპის 2 დიაბეტი ვითარდება პანკრეატიტის, პანკრეასის სიმსივნური წარმონაქმნების, ჰიპოფიზის დაქვეითების ფონზე.
- ინფექციური კურსის პათოლოგია - ყველაზე საშიში დაავადებები აღინიშნება გრიპის, ჰეპატიტის, ჰერპესის შესახებ.
დაავადებებში, ძირითადი მიზეზები, რომლებიც გავლენას ახდენს ქსოვილების მდგრადობას შაქარზე, არის ზრდის ჰორმონების მოქმედება პუბერტატული პერიოდის, რასის, სქესის დროს (ტიპი 2 დიაბეტი უფრო ხშირია ქალებში) და ჭარბი წონა.
ტიპი 2 დიაბეტის სიმპტომები
ძირითადად, შაქრიანი დიაბეტის ტიპი 2-ის სიმპტომებს არ აქვთ ნათელი სურათი, ხოლო პათოლოგიის დიაგნოზი შესაძლებელია მხოლოდ ცარიელი კუჭისთვის დაგეგმილი ლაბორატორიული ანალიზის შემთხვევაში.
ხშირად, შაქრიანი დიაბეტის ტიპი 2 სინდრომი იწყება ადამიანებში 40 წლის შემდეგ, რომელთაც აქვთ სიმსუქნე, მაღალი წნევა და სხვა სიმპტომები.
ტიპი 2 დიაბეტის ნიშნები შემდეგნაირად გამოიყურება:
- წყურვილის შეგრძნება, პირის სიმშრალე
- გადაჭარბებული შარდვა,
- ქავილი კანი
- კუნთების სისუსტე
- სიმსუქნე
- ჭრილობები კარგად არ მოშუშებისა.
პაციენტმა შეიძლება დიდი ხნის განმავლობაში ვერ შეამჩნია ტიპი 2 დიაბეტის ნიშნები. პაციენტი გრძნობს ტიპი 2 დიაბეტის ამ სიმპტომებს:
- ოდნავ მშრალი პირი
- ქავილი კანი
- წყურვილი
- წყლულები გამოჩნდება კანზე, ლორწოვან გარსებზე,
- შაშვი,
- ღრძილების ტკივილი
- კბილის დაკარგვა
- მხედველობის დაქვეითება.
ეს ვარაუდობს, რომ გლუკოზა, უჯრედებში შეღწევის გარეშე, გადადის სისხლძარღვთა კედლებში, ეპითელიუმის ფორების მეშვეობით. ხოლო გლუკოზაზე ხდება ბაქტერიებისა და სოკოების კარგი რეპროდუქცია.
ქსოვილებში შაქრის არასაკმარისი მიღებით, მადის მომატება, ავადმყოფებში ტიპის 2 დიაბეტი ვლინდება შიმშილის შემდეგ, 2 საათის შემდეგ. მიუხედავად იმისა, რომ კალორიული შემცველობა იზრდება, მასა იგივე რჩება ან მცირდება, რადგან შაქარი არ შეიწოვება, ის შარდთან ერთად ტოვებს.
მეორე ტიპის დაავადების მქონე გოგონები და ქალები განიცდიან გენიტალიის კანდიდოზს, ბიჭები და მამაკაცები განიცდიან საშარდე გზების ინფექციას. ბევრი პაციენტი აღნიშნავენ, რომ თითები აქვს ჩხვლეტას, ფეხები მუწუკებია. ჭამის შემდეგ, პაციენტმა შეიძლება თავი ცუდად იგრძნოს, ღებინება შეიძლება გაიხსნას. არტერიული წნევის მატებაა, თავის ტკივილი, თავბრუსხვევა ხშირად შემაწუხებელია.
შესაძლო გართულებები
ინსულინდამოკიდებული დიაბეტის დიაგნოზის დასმის შემდეგ, პაციენტმა უნდა შეეგუოს სისხლში გლუკოზის მუდმივ კონტროლს, მოიხმაროს სისტემატურად მოხმარებული მედიკამენტები, რომლებიც შეამცირებენ გლუკოზას, დაიცვან მკურნალობის ცხრილი და აღმოფხვრას ცუდი ჩვევები.
უნდა გვესმოდეს, რომ შაქრის გაზრდილი ღირებულება უარყოფითად მოქმედებს გემებზე, რასაც სხვადასხვა გართულებები მოჰყვა.
შაქრის დონის ნორმალური შენარჩუნებით, მნიშვნელოვნად შემცირდება უარყოფითი შედეგების რისკი.
გართულებები იყოფა ჯგუფებად - მწვავე და ქრონიკული მიმდინარეობა.
- მწვავე კურსის მე -2 ტიპის დიაბეტის განვითარება მოიცავს კომა, რომლის მიზეზი მდგომარეობს პაციენტის მკვეთრი დეკომპენსაციის მდგომარეობებში. ეს ხდება იმ შემთხვევაში, როდესაც არსებობს ინსულინის ჭარბი დოზა, დიეტის დარღვევა და არა დადგენილი მედიკამენტების სისტემატური, უკონტროლო გამოყენება.
- ქრონიკული გართულებები თანდათანობით ვითარდება ხანგრძლივი პერიოდის განმავლობაში.
მრავალჯერადი ქრონიკული გართულებით არა ინსულინდამოკიდებული შაქრიანი დიაბეტი ჯგუფებად იყოფა.
- მიკროვასკულური - არსებობს დაზიანება მცირე გემების დონეზე - კაპილარები, ვენები, არტერიოლები. თვალის ბადურა დაზარალებულია, იქმნება ანევრიზმი, რომელსაც შეუძლია ადიდებული ნებისმიერ დროს. ასეთი გართულებები საბოლოოდ იწვევს მხედველობის დაკარგვას. ასევე, პაციენტი ვითარდება თირკმლის არასრულფასოვნება.
- მაკროვასკულარული - დაზარალებულია დიდი გემები. ვითარდება მიოკარდიუმის იშემია, ტვინი, პერიფერული სისხლძარღვთა დაავადება. ეს იწვევს ათეროსკლეროზულ სისხლძარღვთა დაზიანებას, 2 ფორმის დაავადების არსებობა 4-ჯერ ზრდის მათი გარეგნობის საფრთხეს. პათოლოგიის მქონე პაციენტებში კიდურების ამპუტაციის საფრთხე იზრდება 20-ჯერ.
- ნეიროპათია - ხასიათდება ცენტრალური, პერიფერიული ნერვული სისტემის დაზიანებით. ჰიპერგლიკემია მუდმივად მოქმედებს ნერვულ ბოჭკოებზე, ვითარდება ბიოქიმიური დარღვევები, რის შედეგადაც იცვლება იმპულსის ბუნებრივი გამტარობა ბოჭკოების საშუალებით.
დაავადების დიაგნოზი
მეორე ხარისხის შაქრიანი დიაბეტის არსებობის დამადასტურებელი ან უარყოფითი გამოკვლევა.
- სისხლის ტესტი შაქრისთვის.
- გლიკირებული ჰემოგლობინის გაანგარიშება.
- შარდის შემოწმება შაქრისა და კეტონის ორგანოებისთვის.
- გლუკოზის ტოლერანტობის ტესტირება.
ადრეულ ეტაპზე, ტიპი 2 დიაბეტის დადგენა შესაძლებელია შაქრის შემწყნარებლობის ტესტირებით. მასალა რამდენჯერმეა გადაღებული. ჯერ სისხლი იღება ცარიელ კუჭზე, შემდეგ კი პაციენტი სვამს 75 გრ გლუკოზას. როდესაც 2 საათი გადის, ისინი კვლავ ღობეს ქმნიან. ნორმალური მაჩვენებელი არის 7,8 მმოლ / ლ 2 საათის შემდეგ, თუ შეინიშნება ტიპი 2 დიაბეტი, მაშინ ეს მნიშვნელობაა 11 მმოლ / ლ.
ტიპი 2 დიაბეტის დიაგნოზის დასადგენად, სისხლი მიიღება 4 ჯერ ყოველ 30 წუთში ერთხელ. გლუკოზის კოეფიციენტის შეფასებისას ეს მეთოდი უფრო ინფორმატიულია შაქრის დატვირთვის საპასუხოდ.
ტიპი 2 დიაბეტი
როგორ მოვიქცეთ ტიპი 2 დიაბეტის მკურნალობა? დაავადების გამოვლენისთანავე, დიეტის მაგიდა და მედიკამენტები ინიშნება გლუკოზის შემცირების მიზნით. თუ დაავადების საწყის ეტაპზე პაციენტი ახერხებს მისი ათვისებას, ის იცავს მკაცრ თერაპიულ დიეტას, მაშინ წამლების მიღება გაუქმებულია.
ცხრილში არსებული ყველა რეკომენდაციის დაცვით და აქტივობის დონის გათვალისწინებით, ტიპი 2 დიაბეტი არ მისცემს გართულებებს, რაც საშუალებას მისცემს პაციენტს კარგად იგრძნოს თავი.
წამლის თერაპია
მე -2 ტიპის შაქრიანი დიაბეტით მკურნალობა ხორციელდება შაქრის შემამცირებელი ტაბლეტების გამოყენებით უჯრედების სტიმულირებისთვის, დამატებითი ინსულინის წარმოქმნის მიზნით, სისხლში მისი აუცილებელი გაჯერების მისაღწევად. ტიპი 2 დიაბეტისთვის მკურნალობა ინიშნება ექიმის მიერ, რომელიც ასევე ირჩევს თავად მედიკამენტებს.
როგორ განკურნოს ტიპი 2 დიაბეტი? არსებობს მედიკამენტების ჯგუფები, რომლებიც ხელს უწყობენ პათოლოგიის წინააღმდეგ ბრძოლას
- ბიგანოიდები - შეუძლიათ შეაჩერონ ღვიძლის მიერ შაქრის მოქმედება, შეამცირონ ინსულინის წინააღმდეგობა და კუჭ-ნაწლავის ტრაქტიდან შაქრის შეწოვა. ამ ჯგუფში შედის გლიკონი, სიოფორი, გლიუკოფაჟი, გლიფორმინი, ლანჟერინი. ამ წამლებმა შეიძლება გაზარდოს ლაქტური აციდოზის რისკი, უარყოფითად იმოქმედებს ვიტამინი B12 – ის შეწოვაზე.
- გლიტაზონები - იძულებულნი არიან გლუკოზის გამოყენება ქსოვილებში. მედიკამენტებმა შეიძლება გაზარდონ წონა სითხის შეკავებისა და ცხიმოვანი ქსოვილის ზრდის გამო - Avandia, Roglit, Pioglar.
- სულფონილურაზების წარმოებულები - ხელს უწყობს შაქრის სინთეზის გაძლიერებას. თუ მათ დიდი ხნის განმავლობაში მიაქცევთ, მაშინ ეფექტურობა იკარგება - გლიდანილი, გლადიაბი, გლუკობენი.
- გლუკოზიდაზას ინჰიბიტორები - ინჰიბირებენ საკრამიდების დაშლას ნაწლავში. არასასურველი რეაქციები შეიძლება მოჰყვეს მათ მიღებას - bloat, გულისრევა, დიარეა. Glyukobay, Diastabol- ით განსაზღვრული სამკურნალო საშუალებები.
- ცილის ინჰიბიტორი - შეუძლია შარდის მეშვეობით გლუკოზის ჭარბი ამოღება. არსებობს სასქესო ორგანოების ტრაქტის ინფექციის საფრთხე - Forsig, Jardins, Invokana.
ინსულინის ინექციები ინიშნება იმ შემთხვევაში, როდესაც შეუძლებელია შაქრის ნორმალურ მნიშვნელობამდე მიღება მედიკამენტებით. ეს პროცესი აღინიშნება დაავადების პროგრესირებასთან, რასაც თან ახლავს საკუთარი ჰორმონის სინთეზის დაქვეითება.
ინსულინის თერაპია გამართლებულია დიეტის დროს და წამლების მიღებისას, რომლებიც გლუკოზას ამცირებენ, გლიკირებული ჰემოგლობინის ინდექსი 9% -ზე მეტი იქნება.
დიაბეტისთვის ხალხური საშუალებები
არსებობს მცენარეები და პროდუქტები, რომლებიც გავლენას ახდენენ სისხლში შაქრის შემცველობაზე, ზრდის ინსულინის წარმოებას ლანგრანსის კუნძულების მიერ.
ტიპი 2 დიაბეტისთვის მკურნალობა ხორციელდება შემდეგი პროდუქტების გამოყენებით:
- დარიჩინი - შემადგენლობა შეიცავს ნივთიერებებს, რომლებიც მომგებიანი გავლენას ახდენს მეტაბოლურ პროცესებზე. ჩაის რეკომენდებულია ჩაის კოვზი სანელებლის დამატება,
- ვარდკაჭაჭა - რეკომენდებულია სამკურნალოდ, როგორც დაავადების პროფილაქტიკა. იგი შეიცავს მინერალებს, ეთერზეთებს, ვიტამინებს B1, C. ვარდკაჭაჭას გირჩევენ ჰიპერტენზიის, სისხლძარღვთა დაფების არსებობისა და სხვადასხვა სახის ინფექციების დროს. გამოყენებით ვარდკაჭაჭა, decoctions მზადდება იმუნური სისტემის გასაძლიერებლად და სტრესისგან თავის დაღწევით,
- მოცვის - პროდუქტის მონაწილეობით არსებობს მედიკამენტები დაავადების სამკურნალოდ. Decoctions მზადდება მოცვის ფოთლებისგან - პროდუქტის კოვზი ივსება წყლით და ადუღებამდე მიიყვანეს. დალიეთ ბულიონი 2 საათის განმავლობაში 3 ჯერ დღეში.
ალტერნატიული მკურნალობა ტიპი 2 დიაბეტისთვის, როგორც მონოთერაპია, არ მოაქვს ეფექტურობას. ეს მეთოდი არის დამხმარე, დამხმარე, სამკურნალო საშუალებებთან ერთად.
დიეტა შაქრიანი დიაბეტისთვის 2 გრადუსი
შაქრიანი დიაბეტის ტიპის მე -2 ტიპის კვების ცვლილებების არსია კუჭ-ნაწლავის ტრაქტში შემავალი საკვები ნივთიერებების რეგულირება. რა სახის კვებაა საჭირო პაციენტისთვის, ექიმი განსაზღვრავს ინდივიდუალურად, დაავადების სიმძიმის, ასოცირებული პათოლოგიების, ასაკის გათვალისწინებით.
შაქრიანი დიაბეტის ტიპის 2-ში, დიეტა და მკურნალობა მოიცავს სხვადასხვა ტიპის დიეტურ ცხრილებს, რომლებიც გამოიყენება არა ინსულინდამოკიდებულ ფორმით - 99, დაბალი ნახშირბადის დიეტაში. ისინი ყველა დეტალში განსხვავდებიან, მაშინ როდესაც ისინი მსგავსია იმით, რომ ნახშირწყლების მიღება მკაცრად შეზღუდულია. ეს ეხება საკვებს, რომელიც შეიცავს სწრაფად ნახშირწყლებს.
- დახვეწილი შაქარი.
- ინახავს
- საკონდიტრო ნაწარმი.
- შოკოლადი
- კარაქის გამოცხობა.
ნახშირწყლების მოცულობის შემცირების გარდა, ისინი ცდილობენ წონის შემცირებას, რადგან გაზრდილი სხეულის წონა არის ფაქტორი, რომელიც ამძაფრებს პათოლოგიის განვითარებას.
თუ ტიპი 2 დიაბეტი ვითარდება, პაციენტებში სიმპტომები და მკურნალობა განსხვავდება სხეულის ინდივიდუალური მახასიათებლების მიხედვით. მნიშვნელოვანია დაიცვას ექიმის ყველა რეკომენდაცია, გართულებების თავიდან ასაცილებლად.
ტიპი 2 შაქრიანი დიაბეტი
ტიპი 2 დიაბეტი ჩვეულებრივ ვლინდება სრულწლოვანებამდე. ამასთან, WHO- ს თანახმად, მცირე ასაკში პაციენტთა რაოდენობა გაიზარდა.

სამწუხაროდ, ტიპი 2 არ გამორიცხავს ინსულინთერაპიას
- ადამიანი გენეტიკურად მიდრეკილია ტიპი 2 დიაბეტისკენ,
- ორსული ქალები დიაბეტით ოჯახში
- მაღალი ცხიმის მქონე ადამიანი
- არტერიული ჰიპერტენზიის მქონე პირები.
ტიპი 2 დიაბეტი ძალიან საშიშია, რადგან საწყის პერიოდში მას შეუძლია, ოდნავ გარდა მაღალი შაქარიარ მიეცით რაიმე სიმპტომები.
მაგრამ ეს იწვევს გართულებების განვითარებას:
- დიაბეტური რეტინოპათია ბადურის. დაზიანება ხდება ირიბად: ჯერ კაპილარები, შემდეგ რეცეპტორები და ნერვული ბოჭკოები უჯრედის მემბრანაში.
- დიაბეტური ნეიროპათიაპირველ რიგში, პერიფერიული ნერვები. დიაბეტის საერთო გართულება. ავადმყოფთა ნახევარს ასეთი გართულება აქვს.
- დიაბეტური ნეფროპათია - ეს არის თირკმლის უკმარისობა, რაც გამოიხატება შარდში ექსკრეტირებული ცილის მომატებით.
არა ინსულინდამოკიდებული შაქრიანი დიაბეტის (NIDDM) პათოგენეზი
არა ინსულინდამოკიდებული შაქრიანი დიაბეტი (NIDDM) გამოწვეული ინსულინის სეკრეციის დარღვევით და მისი მოქმედებისადმი გამძლეობით. ჩვეულებრივ, ინსულინის ძირითადი სეკრეცია ხდება რიტმულად, გლუკოზის დატვირთვის საპასუხოდ. არა ინსულინზე დამოკიდებული შაქრიანი დიაბეტით დაავადებულ პაციენტებში (NIDDM), ინსულინის ბაზალური რიტმული გამოყოფა შეფერხებულია, გლუკოზის დატვირთვაზე რეაგირება არაადეკვატურია, ინსულინის ბაზალური დონე კი ამაღლებულია, თუმცა ის შედარებით დაბალია, ვიდრე ჰიპერგლიკემია.
დგას პირველი, როგორც ჩანს ჰიპერგლიკემია და ჰიპერinsulinemia, რომელიც იწყებს ინსულინდამოკიდებული შაქრიანი დიაბეტის (NIDDM) განვითარებას. მუდმივი ჰიპერგლიკემია ამცირებს კუნძულების b- უჯრედების მგრძნობელობას, რაც იწვევს სისხლში გლუკოზის დონის შემცირებისთვის ინსულინის გამოყოფის შემცირებას. ანალოგიურად, ინსულინის ქრონიკულად ამაღლებული ბაზალური დონე ინჰიბირებს ინსულინის რეცეპტორებს, ზრდის მათ ინსულინის წინააღმდეგობას.
ამასთან, მგრძნობელობის გამო ინსულინი გლუკაგონის შემცირება, გაზრდილი სეკრეცია, გლუკაგონის ჭარბი მიღების შედეგად იზრდება ღვიძლის გლუკოზის გამოთავისუფლება, რაც ზრდის ჰიპერგლიკემიას. საბოლოო ჯამში, ეს მანკიერი ციკლი იწვევს ინსულინდამოკიდებულ შაქრიანი დიაბეტით.
ტიპიური არა ინსულინზე დამოკიდებული შაქრიანი დიაბეტი წარმოიშობა გენეტიკური მიდრეკილებისა და გარემო ფაქტორების ერთობლიობით.გენეტიკური მიდრეკილების მომხრე დაკვირვებებში შედის მონოზიგოტურ და დიზგიგოტურ ტყუპებს შორის, შესაბამისობა ოჯახში, სხვადასხვა პოპულაციაში პრევალენტობის განსხვავებები.
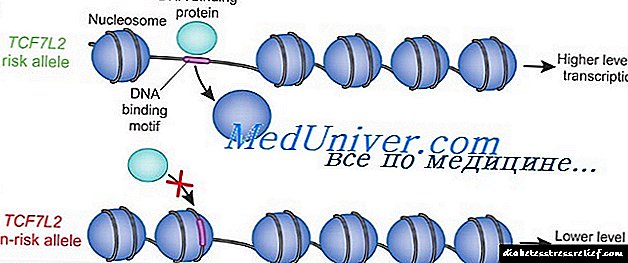
მიუხედავად იმისა, რომ მემკვიდრეობის ტიპი განიხილება როგორც მრავალფუნქციური, ძირითადი გენების იდენტიფიკაცია, რომელიც შეფერხებულია ასაკის, სქესის, ეთნიკური ნიშნით, ფიზიკური მდგომარეობის, დიეტის, მოწევის, სიმსუქნისა და ცხიმების განაწილების შედეგად, ხელი შეუშალა გარკვეულ წარმატებას.
სრული გენომი სკრინინგი აჩვენა, რომ ისლანდიურ პოპულაციაში, რომელზეც არა ინსულინდამოკიდებული შაქრიანი დიაბეტია, ტრანსფერმენტირებული ფაქტორი TCF7L2 ინტრონის მოკლე ტანდემის განმეორებითი პოლიმორფული ალელები მჭიდრო კავშირშია. ჰეტეროზიგოგტომებს (მოსახლეობის 38%) და ჰომოზიგოტებს (მოსახლეობის 7%) აქვთ NIDDM– ის გაზრდილი რისკი არა-მატარებლებთან შედარებით, შესაბამისად, დაახლოებით 1,5 და 2.5-ჯერ.
ამაღლებული რისკი გადამზიდავებში, TCF7L2 ასევე დანიელ და ამერიკელ პაციენტთა ჯგუფებში იქნა ნაპოვნი. ამ ალელთან დაკავშირებული NIDDM– ის რისკია 21%. TCF7L2 დაშიფვრის ტრანსკრიპციის ფაქტორს, რომელიც მონაწილეობს გლუკაგონის ჰორმონის გამოხატვაში, რაც ზრდის სისხლში გლუკოზის კონცენტრაციას, მოქმედებს ინსულინის მოქმედების საწინააღმდეგოდ, რაც ამცირებს სისხლში გლუკოზის დონეს. ფინეთის და მექსიკის ჯგუფების სკრინინგის შედეგად გამოავლინა კიდევ ერთი მიდრეკილება, Prgo12A1a მუტაცია PPARG გონში, რაც აშკარად სპეციფიკურია ამ პოპულაციებისთვის და უზრუნველყოფს NIDDM მოსახლეობის რისკის 25% -ს.
უფრო ხშირად ალელი პროლინი გვხვდება 85% სიხშირით და იწვევს დიაბეტის განვითარების რისკის (1.25 ჯერ) მცირედი ზრდას.
გენი PPARG - ბირთვული ჰორმონის რეცეპტორების ოჯახის წევრი და მნიშვნელოვანია ცხიმის უჯრედების ფუნქციონირებისა და დიფერენციაციისთვის.
როლის დადასტურება ფაქტორები გარემო ფაქტორები მოიცავს 100% -ზე ნაკლებ შესაბამისობას მონოზიგოტურ ტყუპებში, გენეტიკურად მსგავს პოპულაციებში განაწილების განსხვავებებსა და ცხოვრების წესთან, კვებასთან, სიმსუქნესთან, ორსულობასთან და სტრესთან ასოცირდება. ექსპერიმენტულად დადასტურდა, რომ მიუხედავად იმისა, რომ გენეტიკური მიდრეკილება არ არის ინსულინდამოკიდებული შაქრიანი დიაბეტის განვითარების წინაპირობა, არა ინსულინდამოკიდებული შაქრიანი დიაბეტის (NIDDM) კლინიკური გამოხატულება ძლიერ არის დამოკიდებული გარემო ფაქტორების გავლენაზე.
არა ინსულინდამოკიდებული შაქრიანი დიაბეტის ფენოტიპი და განვითარება (NIDDM)
ჩვეულებრივ არა ინსულინზე დამოკიდებული შაქრიანი დიაბეტი (NIDDM) გვხვდება საშუალო ასაკის ან უფრო მაღალი ასაკის ჭარბი წონის მქონე ადამიანებში, თუმცა ავადმყოფი ბავშვებისა და ახალგაზრდების რიცხვი იზრდება ახალგაზრდებში სიმსუქნის და არასაკმარისი გადაადგილების რაოდენობის გამო.
ტიპი 2 დიაბეტი აქვს თანდათანობითი დაწყება და ჩვეულებრივ დიაგნოზირებულია გლუკოზის მომატებული დონე სტანდარტული გამოკვლევით. განსხვავებით, რომლებსაც აქვთ ტიპი 1 დიაბეტი, პაციენტები, რომლებსაც არა აქვთ ინსულინზე დამოკიდებული შაქრიანი დიაბეტი (NIDDM), არ ვითარდება კეტოაციდოზი. ძირითადად, ინსულინდამოკიდებული შაქრიანი დიაბეტის (NIDDM) განვითარება სამ კლინიკურ ფაზად იყოფა.
გლუკოზის კონცენტრაცია პირველ რიგში სისხლი ნორმალური რჩება ინსულინის მომატებული დონის მიუხედავად, რაც იმაზე მეტყველებს, რომ ინსულინის სამიზნე ქსოვილები შედარებით მდგრადია ჰორმონის გავლენის მიმართ. შემდეგ, ინსულინის გაზრდილი კონცენტრაციის მიუხედავად, ჰიპერგლიკემია ვითარდება ვარჯიშის შემდეგ. დაბოლოს, ინსულინის სეკრეცია იწვევს შიმშილის ჰიპერგლიკემიას და დიაბეტის კლინიკურ სურათს.
ჰიპერგლიკემიის გარდა, მეტაბოლურიც დარღვევებიკუნძულები b – უჯრედების დისფუნქციით და ინსულინის რეზისტენტობით გამოწვეული ათეროსკლეროზი, პერიფერიული ნეიროპათია, თირკმლის პათოლოგია, კატარაქტა და რეტინოპათია. ინსულინდამოკიდებული შაქრიანი დიაბეტით დაავადებულ ექვს ერთ პაციენტში (NIDDM), თირკმლის უკმარისობა ან სისხლძარღვთა მძიმე პათოლოგია, რომლებიც ქვედა კიდურების ამპუტაციას საჭიროებენ, ვითარდება, ხუთში ერთი უსინათლო ხდება რეტინოპათიის განვითარების გამო.
მათი განვითარება გართულებები გენეტიკური ფონის და მეტაბოლური კონტროლის ხარისხის გამო. ქრონიკული ჰიპერგლიკემია შეიძლება გამოვლინდეს გლიკოზილირებული ჰემოგლობინის დონის განსაზღვრით (HbA1c). მკაცრი, რაც შეიძლება ნორმალურთან ახლოს, გლუკოზის კონცენტრაციის შენარჩუნება (არაუმეტეს 7%), HbA1c- ის დონის დადგენით, ამცირებს გართულებების რისკს 35-75% -ით და შეუძლია გააგრძელოს სიცოცხლის საშუალო ხანგრძლივობა, რაც ამჟამად საშუალოდ 17 წელია დამყარების შემდეგ. დიაგნოზი რამდენიმე წლის განმავლობაში.
ფენოტიპური თვისებები არა ინსულინდამოკიდებული შაქრიანი დიაბეტის გამოვლინებები:
• დაწყების ასაკი: ბავშვობიდან სრულწლოვანებამდე
• ჰიპერგლიკემია
• შედარებით ინსულინის დეფიციტი
• ინსულინის წინააღმდეგობა
• სიმსუქნე
• კანის დაბნელების აკანთოზი
არა ინსულინდამოკიდებული შაქრიანი დიაბეტის მკურნალობა (NIDDM)
უარი სხეულის წონაფიზიკური დატვირთვის გაზრდა და დიეტური ცვლილებები ხელს უწყობს პაციენტთა უმეტესობას, რომლებიც არ არიან ინსულინზე დამოკიდებული შაქრიანი დიაბეტით (NIDDM), მნიშვნელოვნად აუმჯობესებენ ინსულინის მგრძნობელობას. სამწუხაროდ, ბევრ პაციენტს არ შეუძლია ან არ სურს რადიკალურად შეცვალოს ცხოვრების წესი, გაუმჯობესების მიზნით, და საჭიროა მკურნალობა პერორალური ჰიპოგლიკემიური საშუალებებით, მაგალითად, სულფონილურატები და ბიგანუანიდები. წამლების მესამე კლასი, თიაზოლიდინიონიონები, ამცირებს ინსულინის რეზისტენტობას PPARG– სთან დაკავშირებით.
ასევე შეგიძლიათ გამოიყენოთ მეოთხე ნარკოტიკების კატეგორია - α- გლუკოზიდაზას ინჰიბიტორები, რომლებიც მოქმედებენ გლუკოზის ნაწლავის შეწოვის შემცირებით. ამ ნარკოტიკების თითოეული კლასი დამტკიცებულია, როგორც მონოთერაპია არა ინსულინდამოკიდებული შაქრიანი დიაბეტი (NIDDM). თუ რომელიმე მათგანი არ შეაჩერებს დაავადების განვითარებას, სხვა კლასის პრეპარატი შეიძლება დაემატოს.
პირის ღრუს ჰიპოგლიკემია პრეპარატები არც ისე ეფექტურია გლუკოზის კონტროლის მისაღწევად, როგორც წონის დაკლება, ფიზიკური დატვირთვა და დიეტის ცვლილებები. გლუკოზის კონტროლის მისაღწევად და გართულებების რისკის შესამცირებლად, ზოგიერთ პაციენტს მოითხოვს ინსულინთერაპია, თუმცა, იგი აძლიერებს ინსულინრეზისტენტობას, ზრდის ჰიპერinsulinemia და სიმსუქნე.
არა ინსულინდამოკიდებული შაქრიანი დიაბეტის (NIDDM) მემკვიდრეობის რისკები
მოსახლეობის რისკი არა ინსულინდამოკიდებული შაქრიანი დიაბეტი (NIDDM) ძალიან არის დამოკიდებული შესწავლილი მოსახლეობის შესახებ, პოპულაციების უმეტესობაში ეს რისკი 1-დან 5% -მდეა, თუმცა აშშ – ში ეს 6-7% –ია. თუ პაციენტს ჰყავს ავადმყოფი ძმა, რისკი იზრდება 10% -მდე, ავადმყოფი ძმა და ნათესაობის პირველი ხარისხის სხვა ნათესავის არსებობა ზრდის რისკს 20% -მდე, თუ მონოზიგოტური ტყუპი დაავადებულია, რისკი იზრდება 50-100% -მდე.
გარდა ამისა, იმის გამო, რომ არაინსულინებით დაავადებული შაქრიანი დიაბეტის ზოგიერთი ფორმა (NIDDM) გადახურებულია ტიპი 1 დიაბეტით, არაინსტიტუციურ დიაბეტით დაავადებული მშობლების ბავშვებს (NIDDM) აქვთ 1-ის ემპირიული რისკი 1-ის ტიპის 1 დიაბეტის განვითარებისთვის.
ინსულინზე დამოკიდებული შაქრიანი დიაბეტის მაგალითი. M.P., ჯანმრთელი 38 წლის ადამიანი, ამერიკული ინდოეთის Pima ტომი, კონსულტაციას უწევს არა ინსულინდამოკიდებული შაქრიანი დიაბეტის (NIDDM) განვითარების რისკს. ორივე მშობელმა განიცდიდა არა ინსულინზე დამოკიდებული შაქრიანი დიაბეტი, მისი მამა 60 წლის გარდაიცვალა მიოკარდიუმის ინფარქტით, ხოლო დედამ 55 წლის განმავლობაში თირკმლის უკმარისობით. მშობლების ბაბუა და ერთ-ერთი უფროსი დები ასევე დაავადდნენ არა ინსულინდამოკიდებულ შაქრიანი დიაბეტით, მაგრამ ის და მისი ოთხი უმცროსი ძმა ჯანმრთელები არიან.
საგამოცდო მონაცემები ნორმალური იყო, გარდა არასრულწლოვნისა სიმსუქნესისხლში გლუკოზის უზმოზე მიღება ნორმალურია, თუმცა ინსულინისა და გლუკოზის დონის მატება სისხლში გლუკოზის ორალური დატვირთვის შემდეგ გამოვლენილია. ეს შედეგები შეესაბამება მეტაბოლური მდგომარეობის ადრეულ გამოვლინებებს, რაც შეიძლება გამოიწვიოს არა ინსულინზე დამოკიდებული შაქრიანი დიაბეტი. მისმა ექიმმა პაციენტს ურჩია შეცვალოს ცხოვრების წესი, დაიკლო წონა და გაზარდოს ფიზიკური დატვირთვა. პაციენტმა მკვეთრად შეამცირა ცხიმის მიღება, შეუდგა ველოსიპედს მუშაობას და კვირაში სამჯერ გაიქცა, მისი წონა შემცირდა 10 კგ-ით, ხოლო მისი გლუკოზის ტოლერანტობა და ინსულინის დონე ნორმალურად დაუბრუნდა.
გარეგნობის მიზეზები




დაავადების გამოჩენის მთავარი მიზეზი არის ინსულინის წინააღმდეგობა - უჯრედების მგრძნობელობის მნიშვნელოვანი დაქვეითება ინსულინის მიმართ.
პანკრეასი კარგავს ბუნებრივ ინსულინის წარმოქმნის უნარს დაავადების მძიმე შემთხვევებში.
საწყის ეტაპზე პაციენტის სისხლი კვლავ შეიცავს მცირე რაოდენობით ბუნებრივ ინსულინს, მაგრამ მას აღარ შეუძლია შაქრის დონის შემცირება, რადგან უჯრედები არ არის მგრძნობიარე ჰორმონის მოქმედებაზე.
მნიშვნელოვანი ასპექტია სიმსუქნე, რომლის დროსაც ცხიმის ქსოვილი უზარმაზარი რაოდენობით გროვდება, რითაც ამცირებს უჯრედების მგრძნობელობას, ეს კი აჩქარებს ჭარბი წონის პროცესს.

შაქრიანი დაავადებით ავადმყოფობის ალბათობა უფრო მაღალი იქნება:
- დაუბალანსებელი დიეტის დროს, საკვები ელემენტებში აუცილებელი ელემენტების არარსებობა ან დიდი რაოდენობით ნახშირწყლების არსებობა პროდუქტებში,
- ჭარბი წონა
- მაცდური ცხოვრების წესით,
- არტერიული ჰიპერტენზიით.
რისკის ჯგუფები
რისკ ჯგუფს მიეკუთვნება ადამიანების შემდეგი კატეგორიები:

- ოჯახში დიაბეტით დაავადებულები
- სიმსუქნე
- ქალები, რომლებსაც აქვთ გარკვეული პათოლოგიები ორსულობის დროს, ან რომლებმაც გააჩინეს ბავშვები, რომლებიც წონაში ოთხ კილოგრამზე მეტს იწონიან,
- თირკმელზედა ჯირკვლის სიმსივნის, აკრომეგალიის ან ჰიპოფიზის სიმსივნის მქონე პაციენტები,
- ათეროსკლეროზის, ჰიპერტენზიის, სტენოკარდიის,
- ადამიანები, რომლებიც კატარაქტის განვითარებას იწყებენ
- დაავადებულია გარკვეული ალერგიული დაავადებებით,
- ადამიანები, რომლებმაც უკვე განიცადეს შაქრის რაოდენობის გაზრდა გულის შეტევის, ინსულტის, სხვადასხვა ინფექციების ან ორსულობის დროს.
შაქრიანი დიაბეტის ტიპი 2-ის სიმპტომები და მათი განსაზღვრის მეთოდები

დიაბეტს ეშინია ამ წამალის, ცეცხლის მსგავსად!
თქვენ უბრალოდ უნდა მიმართოთ ...

როგორც წესი, ამ დაავადებას თან არ ახლავს გამოხატული სიმპტომები, და დიაგნოზის დადგენა შესაძლებელია მხოლოდ დაგეგმილი ლაბორატორიული გამოკვლევის შემთხვევაში.
გამოკვლევის წინ მნიშვნელოვანია, რომ არ ჭამოთ რაიმე საკვები - მხოლოდ ცარიელ კუჭზე.
ვინაიდან ამ დაავადებასთან ერთად, პაციენტებს აქვთ მრავალფეროვანი გართულებები, ისინი მკურნალობას საავადმყოფოში მიდიან და ამ პროცესში აღმოჩნდება, რომ ისინი გამოწვეულია დიაბეტით. როგორც მაგალითად, ხედვის პრობლემების გამო პაციენტები სტუმრობენ ოფთალმოლოგს და ხშირად პრობლემის მიზეზია დიაბეტური თვალის დაზიანება.
ძირითადად, ტიპი 2 დიაბეტით დაავადებულებს აქვთ ჭარბი წონა, ჰიპერტენზია და სხვა დაავადებები. ასაკობრივი კატეგორიის მიხედვით - ძირითადად ორმოცი წელზე მეტი ასაკის ადამიანი.
ამ დაავადების სპეციფიკური სიმპტომებია: რეგულარული ღამის შარდვა, ორგანიზმში წყლის ნაკლებობა (დალევის მუდმივი სურვილი), სოკოვანი კანის დაავადებები. ამ ნიშნების გამოვლენის მიზეზად ითვლება დიდი რაოდენობით ბეტა უჯრედების დაკარგვა, რადგან დაავადება უკვე მიმდინარეობს, ან ისეთი სერიოზული დაავადებები, როგორიცაა ინსულტი ან გულის შეტევა.
პათოლოგია იყოფა შემდეგ ეტაპზე:
- შექცევადი
- ნაწილობრივ შექცევადი
- ეტაპი შეუქცევადი გაუმართაობით ნახშირწყლების მეტაბოლიზმში.
მეორე ტიპის დიაბეტის შემდეგი ხარისხით გამოირჩევა:
ზომიერი შემთხვევის შემთხვევაში, პაციენტის მდგომარეობა შეიძლება გაუმჯობესდეს იმ თანხების აღებით, რომლებიც შეამცირებს შაქრის შემცველობას (საკმარისი იქნება ერთი კაფსულა), ან კვების ფუნდამენტური ცვლილებების გამო. საშუალო ხარისხის შემთხვევაში, მდგომარეობის ნორმალიზებისთვის, საჭიროა დოზის გაზრდა დღეში ორ ან სამ კაფსულამდე. თუ დაავადება მძიმე გახდა, შაქრის შემამცირებელი კაფსულების გარდა, თქვენ მოგიწევთ ინსულინის დანერგვასაც მიმართოთ.
რა არის ტიპი 2 დიაბეტი
მედიცინაში, დიაბეტის ორი ტიპი გამოირჩევა: ინსულინდამოკიდებული და ინსულინზე დამოკიდებული. ტიპი 2 დიაბეტი არ არის დამოკიდებული ინსულინზე. ტიპი 1 დაავადებისგან განსხვავებით, ტიპი 2 – ით, პანკრეასი რჩება ხელუხლებელი, ხოლო ლანგრანების კუნძულები (პანკრეასის ნაწილი, რომლებიც წარმოქმნიან ინსულინის უჯრედებს) წარმატებით ასრულებენ თავიანთ ფუნქციებს.
ტიპი 2 დიაბეტის ძირითადი მიზეზია ქსოვილის უჯრედებში ინსულინის რეცეპტორების მგრძნობელობის დაქვეითება.
რატომ ხდება ტიპი 2 დიაბეტი: მეცნიერებმა დაადგინეს პათოლოგიური მდგომარეობის მიზეზი
დარღვევის დამნაშავეა ადიპონექტინის ჰორმონი (GBP-28), რომელიც წარმოიქმნება adipocytes - შინაგანი ორგანოების ცხიმოვანი ქსოვილის უჯრედებში. ადიპონექტინის ძირითადი ფუნქციაა სხეულის ცხიმების დაყოფა ამინომჟავების მდგომარეობაში. სწორედ ეს პროცესია უშლის სიმსუქნეს. გარდა ამისა, ჰორმონი ხელს უშლის ათეროსკლეროზული დაფების წარმოქმნას, ახდენს ქოლესტერინის ნორმალიზებას და ამცირებს თრომბოზის ალბათობას.
უშუალოდ არსებობს კორელაცია წარმოებული ადიპონექტინის რაოდენობასა და სხეულის მასის ინდექსს შორის. რაც უფრო თხელია ადამიანი, მით უფრო მეტ ჰორმონს ქმნის მისი სხეული. და პირიქით: მაღალი წონა პირდაპირ კავშირშია GBP-28- ის ოდენობის შემცირებასთან.
ჰორმონი აღმოაჩინეს მხოლოდ 1994 წელს, მანამდე, სანამ არ ჩატარდა შესწავლილი ტიპი 2 დიაბეტის დაწყების მექანიზმი და, შესაბამისად, მისი სწორად მკურნალობა არ შეიძლებოდა, შესაბამისად, ტიპი 2 დიაბეტის დიაგნოზი ტოლი იყო უვადო განაჩენით. ბოლოდროინდელმა კვლევებმა აჩვენა, რომ ადიპონექტინი პირდაპირ გავლენას ახდენს გლუკოზის მეტაბოლიზმზე, გავლენას ახდენს დიაბეტის განვითარებაზე. ეს აღმოჩენა გთავაზობთ ახალ გზას ინსულინდამოკიდებულ დიაბეტის სამკურნალოდ.
ადიპონექტინი გავლენას ახდენს ბევრ სასიცოცხლო პროცესზე, ეს ხსნის დიაბეტებში გართულებების დიდ რაოდენობას, ჰორმონის დაბალი დონით. კერძოდ, GBP-28:
- ხელს უშლის ცხიმოვანი დეპოზიტების წარმოქმნას ღვიძლში,
- ინარჩუნებს ოპტიმალურ ლუმენს და სისხლძარღვთა ელასტიურობას,
- ხელს უშლის ვისცერული ცხიმის შეტანას შინაგანი ორგანოების ზედაპირზე,
- ათეროსკლეროზის დიაგნოზს უწყობს ხელს, რადგან ჰორმონის უჯრედები დეპონირდება სისხლძარღვთა მიკროტრავმებში,
- ზრდის მეტაბოლიზმს და ხელს უწყობს წონის დაკლებას,
- ამცირებს სისხლძარღვების და არტერიების ანთებას,
- იცავს მიოკარდიუმს ნეკროზისგან, ჟანგბადის დეფიციტის შემთხვევაში.
ამ ჰორმონის დონის დაქვეითებით ადამიანი ხდება დაავადებული და მის ორგანიზმში დარღვეულია პროცესების კომპლექსი.
სიმსუქნე და ტიპი 2 დიაბეტი
ტიპი 2 დიაბეტის დამნაშავე უმეტეს შემთხვევაში არის ვისცერული ცხიმი. ეს არ არის ზუსტად ის ცხიმი, რომელიც დეპონირდება მხარეებზე და წელის დროს ჭარბი წონის მოპოვებისას. ვისცერული ცხიმის გამოჩენის მიზეზი არის შეუსაბამობა საკვებსა და უვარგისი ენერგიას შორის, რომელიც სხეულში შევიდა.
უცხიმო და ნახშირწყლოვან საკვებს აქვს ენერგიის მაღალი რეზერვები, ასე რომ, ფქვილისა და საკონდიტრო ნაწარმის, შემწვარი კარტოფილის და მაკარონის ხორცის სოუსით გატაცება ჭარბი წონაა. ზედმეტი გაუთვალისწინებელი ენერგია გადადის სხეულის ცხიმის რეზერვებში, კერძოდ, კანქვეშა ცხიმის ფენაში და ვისცერალურ ცხიმიში.
- კანქვეშა ცხიმს აქვს უნიკალური სტრუქტურა. იგი ვრცელდება ბარძაყებზე, წელის, მუცლის კედელზე, ქალის ფეხებზე. ფიგურის უფრო მრგვალდებად, მაგრამ გონივრულ ფარგლებში, ასეთი "შევსება" ჯანმრთელობისთვის დიდ საფრთხეს არ წარმოადგენს. ეს ცხიმი, ნორმალური მეტაბოლიზმით და დიეტის დაცვით, ისევე ადვილია, რომ დატოვოთ.
- სხეულის ცხიმის ვისცერული (მუცლის) ტიპი ბუნებრივად საშიშია. მცირე რაოდენობით, სხეულს ესაჭიროება, რადგან იცავს შინაგან ორგანოებს მექანიკური დაზიანებისგან და ასევე არის სათადარიგო საცავი ენერგიის დაქვეითების შემთხვევაში. მაგრამ მისი ჭარბი სხეული უკვე კატასტროფაა.
მუცლის ცხიმი გროვდება სეროზული გარსის ქვეშ - თხელი შემაერთებელი მემბრანა თითოეული ორგანოს გარშემო. უმეტეს შემთხვევაში, მუცლის ცხიმი მუცლის ღრუს ორგანოების ზედაპირზე მდებარეობს, ამიტომ პრობლემის დამახასიათებელი მახასიათებელია გახანგრძლივებული მუცელი, რომელიც არაპროპორციულად დიდია სხეულის სხვა ნაწილების ფონზე. ჩვეულებრივ, ასეთი ცხიმის რაოდენობა არ უნდა აღემატებოდეს სხეულის ცხიმის მთლიანი მასის 15% -ს. თუ ეს გაცილებით მეტია, ჭარბი სისხლი სისხლში შემოდის ღვიძლში, გადამუშავდება ქოლესტერინში. არსებობს ათეროსკლეროზის განვითარების რისკი, რაც იწვევს ინსულტს ან გულის შეტევას.
მუცლის ცხიმი ამცირებს სეკრეციულ ადიპონექტინის რაოდენობას და ის პირდაპირ მოქმედებს უჯრედების მგრძნობელობაზე ინსულინის მიმართ. შედეგად, ადამიანი ვითარდება ინსულინის წინააღმდეგობა და ვითარდება ტიპი 2 დიაბეტი.
რა განსხვავებაა ტიპი 2 დიაბეტსა და 1 ტიპის დიაბეტს შორის
სახელების და ზოგიერთი სიმპტომების მსგავსების მიუხედავად, 1 და 2 ტიპის დიაბეტს განსხვავებული ხასიათი და კურსი აქვთ.
| ტიპი 1 დიაბეტი | ტიპი 2 დიაბეტი |
| ყველაზე ხშირად დიაგნოზირებულია 20 წლის ასაკამდე | საერთოა 40 წელზე მეტი ასაკის ადამიანებში |
| შაქარი მკვეთრად იზრდება | დაავადების ნელი განვითარება |
| პაციენტი მკვეთრად კარგავს წონას | პაციენტი შესამჩნევია ჭარბი წონა |
| ჩნდება პაციენტის ცხოვრების წესის მიუხედავად | დაავადების განვითარებაში დიდი მნიშვნელობა აქვს ცხოვრების წესს |
| დაავადება ჩნდება სწრაფად და ძალადობრივად. | დიდი ხნის განმავლობაში სიმპტომები არ არის. |
| ინსულინი მნიშვნელოვნად დაბალია ვიდრე ნორმალური | ინსულინი ოდნავ აღემატება ნორმას |
| შაქრის შემამცირებელი მედიკამენტები არაეფექტურია | შაქრის შემცვლელები კარგად დაგვეხმარება |
| დაავადება განუკურნებელია | განკურნების დიეტური ტენდენციების ექვემდებარება |
| ინსულინის თერაპიის გარეშე ადამიანი იღუპება | საინექციო ინსულინი არ არის საჭირო |
შაქრიანი დიაბეტი მოდის ტკბილეულიდან?
არ შეადაროთ თქვენი ბავშვობის ტკბილეულის თანამედროვე ტკბილეულს. ისინი ბევრად უფრო კალორიული და მავნეა. მათ წარმოებაში იყენებენ ტრანს ცხიმებს, კონსერვანტებს, საღებავებს და ეს არის პანკრეასის დამატებითი დატვირთვა.
კომპიუტერულ თამაშებში ბავშვებისადმი ვნება იწვევს ფიზიკურ უმოქმედობას და, შედეგად, ვისცერული ცხიმის ზრდას. და ის არის ზუსტად მთავარი დამნაშავე ტიპი 2 დიაბეტის განვითარებაში. ამიტომ, ექიმები აღარავის უკვირს, რომ დაწყებითი სკოლის ასაკის ბავშვები განიცდიან ასეთი "ზრდასრული" დაავადებების გამო.
ტიპი 2 დიაბეტის რისკის ჯგუფი
მეცნიერები პროგნოზირებენ, რომ ტიპი 2 დიაბეტი მოხდება 5-ჯერ უფრო ხშირად, XXI საუკუნის შუა პერიოდში, ვიდრე 2000-იან წლებში. ეს გამოწვეულია გარემოსდაცვითი დეგრადაციით, სწრაფი კვების პოპულარიზაციით, ფიზიკური უმოქმედობით და ასევე იმით, რომ თაობა გახდება ზრდასრული ადამიანი, რომლის ბავშვობამაც კომპიუტერისგან შეფერხების გარეშე გაიარა. სხვა სიტყვებით რომ ვთქვათ, რისკის ჯგუფი არის ყველა თანამედროვე ახალგაზრდისთვის, რომელიც უგულებელყოფს ჯანსაღ კვებას და სპორტს.
რისკ ჯგუფში ასევე შედის:
40 წელზე უფროსი ასაკის ადამიანი. მიუხედავად იმისა, რომ თითოეულ ადამიანს აქვს საკუთარი სხეულის მახასიათებლები, 40 წლის ასაკი ძირითადად საზღვარია დიაბეტის თვალსაზრისით.
- ქალები. ორმოცი წლის შემდეგ, ქალები, რომლებიც მენოპაუზისთვის ემზადებიან, ყოველწლიურად უფრო და უფრო ნაკლებ სქესობრივ ჰორმონებს წარმოქმნიან, რაც მეტაბოლურ პროცესებს უჭერს მხარს.
- კაცები. 40 წლის ასაკში იწყება მამაკაცი კულმინაცია, რის გამოც რატომღაც ბევრ მამაკაცს არც კი გაუგია. ამ ასაკში, მამაკაცის სხეული ასევე ამცირებს ჰორმონალურ აქტივობას.
მენოპაუზის დაწყებისთანავე, ისინიც კი, ვინც მთელი ცხოვრება თხელი იყვნენ, წონის მატებას იწყებენ. სწორედ ამიტომ, 40 წლის შემდეგ, თქვენ მნიშვნელოვნად უნდა შეამციროთ მოხმარებული კალორიების რაოდენობა და დაიწყოთ წონის მონიტორინგი.
მაღალი სხეულის მასის ინდექსის მქონე პაციენტები (BMI). ეს არის მსოფლიო ჯანდაცვის ორგანიზაციის მიერ რეკომენდებული ინდიკატორი ზრდისა და ადამიანის წონას შორის კორესპონდენციის დონის გამოსათვლელად. კრიტერიუმები ძალიან თვითნებურია, რადგან ისინი არ ითვალისწინებენ პირის ასაკს და პროფესიას. ამასთან, მათ უნდა იცოდნენ, რომ გაიგონ, როდის შეაჩერონ და დაიწყონ წონის დაკლება.
- საშუალოდ, ფორმულა შემდეგია: (სმ ზრდა - 100) ± 10%. ე.ი. 162 სმ სიმაღლით, ქალი ჩვეულებრივ უნდა იწონის არაუმეტეს 68 კგ-ს, რათა არ არსებობდეს ჯანმრთელობის პრობლემები.
- ასევე მნიშვნელოვანია წელის გარშემოწერილობა. მამაკაცებში, მაქსიმალური ფიგურაა 102 სმ, ქალებში - 88 სმ. თუ წელის არის უფრო მაღალი, ეს მიუთითებს ვისცერული ცხიმის ჭარბი რაოდენობით, რომელიც დეპონირდება ორგანოებზე.
ჭარბი წონა იწვევს ადიპონექტინის წარმოების ინჰიბირებას, რაც პასუხისმგებელია ინსულინის ენერგიად გადაქცევაში და მის უჯრედში მიწოდებაზე,
ჰიპოდინამიკა - გადაადგილების ნაკლებობა . სპორტი და ვარჯიში ზრდის კუნთების გლუკოზის საჭიროებას. მოძრაობის არარსებობის შემთხვევაში, სისხლში გლუკოზის ჭარბი რაოდენობა რჩება, რაც იწვევს ინსულინისადმი მგრძნობელობის შემცირებას. ასე ვითარდება დიაბეტი.
მავნე კვება - "სწრაფი" ნახშირწყლების მუდმივი მოხმარება. სწრაფი კვება, შოკოლადის ბარები, რესტორანი საკვები, მაკდონალდსის კარგი თვისებები, ჩიფსი და სოდა შეიცავს ბევრ ადვილად ნახშირწყლებსა და სახამებელს, მცირე რაოდენობით ან ბოჭკოებით. ნახშირწყლები სწრაფად შედიან სისხლში, აიძულებენ მათ მეტი ინსულინის გამომუშავება. თუ ამას ხშირად აკეთებთ, იქმნება ინსულინის წინააღმდეგობა.
ხშირი სტრესი. სტრესის დროს ორგანიზმში დიდი რაოდენობით ადრენალინი გამოიყოფა - ჰორმონის ინსულინის ანტაგონისტი. შესაბამისად, რაც უფრო მეტი ადრენალინი შედის სისხლში, მით უფრო მაღალია გლუკოზის დონე. სისხლში შაქრის დონე იზრდება, მაგრამ უჯრედები ვერ მიიღებენ ენერგიას მისგან. ჭარბი გლუკოზა გამოიყოფა თირკმელებით, რაც უარყოფითად მოქმედებს მათ მუშაობაზე. ასე იწყება ტიპი 2 დიაბეტი, რომელსაც ადამიანი თავიდან აიცილებდა.
როგორ გამოვლენილია ტიპი 2 დიაბეტი: დიაგნოზი
ტიპი 2 დიაბეტის გამოვლენის სირთულე ის არის, რომ დაავადება შეიძლება წლების განმავლობაში არ გამოვლინდეს. თუმცა, რაც უფრო ადრე გამოვლენილია პრობლემა, მით უფრო მეტი შანსი რჩება პაციენტს სრულ გამოჯანმრთელებაში.
- სისხლის ტესტი შაქრისთვის. უმარტივესი ტესტი არის სისხლში შაქრის მიღება. ეს კეთდება ცარიელ კუჭზე, ხოლო პაციენტს თითისგან იღებენ სისხლს. გლუკოზის კონცენტრაცია 3.3-დან 5.5 მმოლ / ლ ითვლება ნორმად. ყველაფერი ზემოთ, თუნდაც რამდენიმე მეათედი, უკვე შეშფოთების მიზეზია. თუმცა, ასეთი ანალიზი არ იძლევა სრულ სურათს. შესაძლებელია, რომ პაციენტმა თავის დაბადების დღეს წინა დღით წავიდა, ანალიზებმა აჩვენეს დღესასწაულის შედეგები. მიზანშეწონილია საკონდიტრო ნაწარმზე არ დაეყრდნო სისხლის შეწირვამდე ერთი დღით ადრე.
- გლიკემიური ჰემოგლობინის ანალიზი. გლიკემიური ჰემოგლობინის ბევრად უფრო მჭევრმეტყველი მაჩვენებელი. იგი განსაზღვრავს დაავადებას განვითარების საწყის ეტაპზე და ასევე განსაზღვრავს დიაბეტისადმი მიდრეკილების მქონე პირებს. ანალიზი ემყარება იმ ფაქტს, რომ სისხლის წითელი უჯრედები, რომლებიც ჰემოგლობინისგან შედგება, ორგანიზმში "ცოცხლობს" დაახლოებით 120 დღის განმავლობაში, შემდეგ კი დაშლა ელენთაში ბილირუბინამდე. ამ პერიოდის განმავლობაში, ისინი უჯრედებს აწვდიან ჟანგბადს და ხსნიან ნახშირორჟანას.
გლიკირებული ჰემოგლობინის ანალიზი ანალიზს აჩვენებს ნახშირწყლების მეტაბოლიზმის პროცესს. თუ გლიკემიური ჰემოგლობინის პროცენტული მაჩვენებელი უფრო მაღალია, ვიდრე ნორმალურია, მაგრამ გლუკოზისთვის სისხლის ტესტირება ნორმალური რჩება, ეს მიუთითებს დიაბეტის ან პრედიაბეტის განვითარების საწყის ეტაპზე.
დიანას სამედიცინო ცენტრის ენდოკრინოლოგები მოუწოდებენ ყველა 40 წელზე უფროსი ასაკის პაციენტს, რეგულარულად გაიარონ სხეულის სრული შემოწმება და ყურადღებით აკონტროლონ მათი სისხლში გლუკოზის დონე. ეს საშუალებას მოგცემთ დროულად გამოავლინოთ დიაბეტის ნიშნები და თავიდან აიცილოთ სერიოზული გართულებები.
სისხლში შაქრის დონე: ნორმები და დარღვევები
| ანალიზი | კაცები | ქალები | ||
| ნორმა | პათოლოგია | ნორმა | პათოლოგია | |
| გლიკირებული ჰემოგლობინის% (30 წლამდე) | 4,5-5,5 | 5.5-ზე მეტი | 4-5 | 5-ზე მეტი |
| გლიკირებული ჰემოგლობინის მაჩვენებელი (30-დან 50 წლამდე) | 5,5-6,5 | 6.5-ზე მეტი | 5-7 | 7-ზე მეტი |
| თითის სისხლი ცარიელ კუჭზე, მმოლ / ლ | 3,3–5,5 | 5.5-ზე მეტი | 3,3–5,5 | 5.5-ზე მეტი |
| ანალიზი 75 გრამი გლუკოზის მიღების შემდეგ, მმოლ / ლ | 7.8-ზე ნაკლები | 7.8-ზე მეტი | 7.8-ზე ნაკლები | 7.8-ზე მეტი |
| ადიპონექტინის გამოკვლევა, მგ / მლ | 10-ზე მეტი | 10-ზე ნაკლები | 10-ზე მეტი | 10-ზე ნაკლები |
როგორ მკურნალობს ტიპი 2 დიაბეტი?
პირველი, რაც პაციენტს ინიშნება დიაბეტის გამოვლენის შემდეგ, მკაცრი დიეტაა. ყოველდღიური კალორიების მიღება არ უნდა აღემატებოდეს 2000 წელს. ამავე დროს, დანერგულია ისეთი კონცეფცია, როგორიცაა XE (პურის ერთეული).
1 XE არის 25 გრამი პური ან 12 გრამი ნახშირწყლები. ტიპი 2 დიაბეტის მქონე პაციენტმა უნდა მოიხმაროს არა უმეტეს 20 XE დღეში. სიმსუქნით, ნორმა მცირდება 10 CB- მდე, ხოლო მძიმე ფიზიკური მუშაობით იზრდება 25 XE– მდე.
პაციენტი დღის განმავლობაში თანაბრად ანაწილებს ნახშირწყლების მდიდარ საკვებს. XE- ს დიდი რაოდენობით შემცველი პროდუქტები შეიცავს თაფლს, გამხმარი გარგარის, თეთრი და შავი პურის, მარცვლეულის, მაკარონის, ტკბილეულს. შესაბამისად, ამ პროდუქტების მოხმარება უნდა მოხდეს შეზღუდული გზით.
XE საერთოდ არ შეიცავს თევზს, ხორცს და კვერცხს. პატარა XE ბოსტნეული, ხილი და მწვანილი. აქედან გამომდინარე, ტიპი 2 დიაბეტის მქონე პაციენტის დიეტა უნდა შედგებოდეს ხორცისა და თევზის კერძებით, ასევე სალათებითა და ხილის ნაჭრებით.
თუ დიაბეტს აქვს პროგრესირებადი ეტაპი, პაციენტს ინიშნება მედიკამენტები.
- glitazones (Roglit, Avandia) აჩქარებს უჯრედებიდან გლუკოზის მოცილების პროცესს,
- biguanides (Langerin, Siofor) ზრდის უჯრედების მგრძნობელობას გლუკოზის მიმართ,
- სულფონილურას წარმოებულები (Glidiab, Glucobene) ასტიმულირებს პანკრეასის მიერ ინსულინის წარმოებას,
- ცილის ინჰიბიტორი SGLT2 (ინოკანკა, ჟარდინსი) ორგანიზმიდან ჭარბი გლუკოზის ამოღებას).
ყველა ამ წამალს აქვს სერიოზული გვერდითი მოვლენები. ასევე, დროთა განმავლობაში, მათი ეფექტურობა მცირდება. დროთა განმავლობაში, მოწინავე დიაბეტით, პაციენტს ინიშნება ინსულინის ინექციები, ხოლო ტიპი 2 დიაბეტი გადადის განუკურნებელ ტიპ 1-ში. სწორედ ამიტომ, ეს იმდენად მნიშვნელოვანია, რომ დროულად შევიცნოთ დაავადება, რათა დაიწყოს მკურნალობა და შეაჩეროს დაავადების მიმდინარეობა.
სად მივიღოთ დიაბეტის ტესტები სანქტ – პეტერბურგში
ტიპი 2 დიაბეტისთვის ტესტების გაკეთება შესაძლებელია სანქტ-პეტერბურგის კლინიკაში დიანაში. აქ შეგიძლიათ მიიღოთ პანკრეასის ექოსკოპია ახალ საექსპერტო აპარატზე. ამის შემდეგ შეგიძლიათ მიიღოთ გამოცდილი ენდოკრინოლოგის რჩევა.
დიანას კლინიკის ენდოკრინოლოგები ყოვლისმომცველ მიდგომას მიმართავენ ინსულინდამოკიდებული შაქრიანი დიაბეტის მკურნალობასთან, აერთიანებენ სწორ კვებას, ცუდი ჩვევების უარყოფას და ფიზიკურ აქტივობას რაციონალურად შერჩეულ მედიკამენტთან.
დანიშნეთ გინეკოლოგთან 8-800-707-1560, შეუკვეთეთ ზარი უკან, ან შეავსეთ გვერდზე შესვლის ფორმა!
შეცდომის შემთხვევაში, გთხოვთ, შეარჩიოთ ტექსტი და დააჭირეთ ღილაკს Ctrl + Enter
ICD-10 კოდი
დაავადებათა საერთაშორისო კლასიფიკაციაში, ეს დაავადება მიეკუთვნება IV კლასს და E11 პუნქტის შესაბამისად მდებარეობს შაქრიანი დიაბეტის ბლოკზე (E10-E14).

E11 კლასი მოიცავს შაქრიანი დიაბეტი (როგორც სიმსუქნით, ასევე მის გარეშე) შემდეგ პირობებში:
- ახალგაზრდებში
- ზრდასრულ ასაკში,
- ზრდასრულ ასაკში გამოჩენა,
- თუ არ არსებობს მიდრეკილება კეტოზზე,
- დაავადების სტაბილური კურსით.
გამორიცხულია ტიპი 2 დიაბეტი:
- თუ დაავადება გამოწვეულია საკვების არასაკმარისი მიღებით,
- ორსულობის დროს, მშობიარობის დროს და მშობიარობის შემდგომი პერიოდის დაწყებისას;
- ახალშობილებში,
- თუ არსებობს გლიკოზურია,
- თუ გლუკოზის ტოლერანტობაა დაქვეითებული,
- სისხლის ინსულინის დონის შემდგომი ოპერაციული მომატებით.
საშიშროება და გართულებები
ტიპი 2 შაქრიანი დიაბეტი განსაკუთრებით უარყოფით გავლენას ახდენს სისხლძარღვთა სისტემაზე.

დიაბეტი არის სხვადასხვა გულის და სისხლძარღვთა დაავადებების მიზეზი
გარდა იმისა, რომ პაციენტს შეიძლება ექმოდეს ორგანოების სისხლძარღვთა სისტემის პათოლოგიები, შეიძლება განვითარდეს სხვა დამახასიათებელი სიმპტომებიც:
- თმის ჩამოვარდა
- მშრალი კანი
- ფრჩხილების გაუარესებული მდგომარეობა,
- ანემია
- შემცირებული თრომბოციტების რაოდენობა.
ყველაზე სერიოზული დიაბეტური გართულებები მოიცავს:

- ათეროსკლეროზის განვითარება, რომელიც ხდება კორონარული სისხლის მიწოდების დარღვევების მიზეზი, აგრეთვე ტვინის ქსოვილებსა და კიდურებში სისხლის მიწოდება,
- სისხლის მიმოქცევის მწვავე დარღვევები თავის ტვინში,
- თირკმლის ფუნქციის დაქვეითება,
- ბადურის დაზიანება
- ნერვული ბოჭკოების და ქსოვილების გამარტივებული ორგანიზაცია,
- ეროზია და წყლულები ქვედა კიდურებზე,
- ძნელია ბაქტერიების ან სოკოების მიერ გამოწვეული ინფექციების მკურნალობა,
- კომა.
დიაგნოზი და მკურნალობა
დაავადების განვითარების ადრეულ ეტაპზე საკმარისი იქნება სათანადო კვების დაცვა, ასევე სპეციალური ფიზიკური ვარჯიშების გამოყენება მედიკამენტების გამოყენების გარეშე.
ძალზე მნიშვნელოვანია, რომ სხეულის წონა ნორმალურ ფარგლებშია, რაც დადებითად იმოქმედებს ნახშირწყლების მეტაბოლიზმის აღდგენასა და შაქრის დონის სტაბილიზაციაზე. ამ ტიპის ტიპის დიაბეტის სხვა სტადიების შემთხვევაში, მედიკამენტები უკვე საჭიროა.
დაავადებათა მკურნალობის ყველაზე გავრცელებული საშუალებებია:

- ტოლბუტამიდიკუჭქვეშა ჯირკვალზე გავლენას ახდენს და ამით ინსულინის სეკრეციის გააქტიურებას. ეს პრეპარატი შესაფერისია ხანდაზმული პაციენტებისთვის, რომლებსაც აქვთ დაავადების კომპენსატორული და სუბკომპენსორული მდგომარეობა. გამოყენების დროს შესაძლებელია ალერგიული რეაქცია და გარდამავალი სიყვითლე, რომლის დროსაც კანი მოყვითალო ხდება,
- გლიპიზიდიგამოიყენება დიაბეტის მკურნალობის დროს ხანდაზმულებში, ასევე პაციენტებში დასუსტებული იმუნიტეტით და თირკმელზედა ჯირკვლის ფუნქციის დარღვევით,
- მანილინიინტელექტის შემცველი რეცეპტორების მგრძნობელობის გაძლიერება. ეს პრეპარატი სტაბილიზაციას უკეთებს ინსულინის ბუნებრივ წარმოებას. თავდაპირველად, მას იღებენ ერთი ტაბლეტი, მაგრამ მომავალში, საჭიროების შემთხვევაში, დოზა შეიძლება გაიზარდოს,
- მეტფორმინი, რაც ცვლის ფარმაკოლოგიურ დინამიკას ინსულინის შეზღუდული და თავისუფალი ტიპების შეფარდების სტაბილიზაციის გამო. ძირითადად იყენებენ იმ პაციენტებს, რომლებსაც აქვთ ჭარბი წონა და სიმსუქნე. პრეპარატი უკუნაჩვენებია თირკმლის უკმარისობის დროს,
- აკაროზაწვრილ ნაწლავში ნახშირწყლების მონელების და შეწოვის შეფერხება, რითაც ამცირებს სისხლში შაქრის რაოდენობის გაზრდის ინტენსივობას ნახშირწყლების მაღალი შემცველობის დროს. წამალი უკუნაჩვენებია ქრონიკული ნაწლავის დაავადებების დროს და ორსულობის დროს.
ტიპი 2 დიაბეტის კვება

პაციენტებმა დღეში მცირე ან ექვსჯერ უნდა ჭამა მცირე ნაწილში, არა მხოლოდ შიმშილთან ბრძოლა, არამედ შაქრის დონის სტაბილიზაცია.
მცირდება ჰიპოგლიკემიის ალბათობა. ამის პარალელურად, დასაშვებია დღეში სამჯერ ჭამა, ხოლო შედეგზე არ ინერვიულოთ, თუმცა, აქ პაციენტის სხეულის ინდივიდუალური მახასიათებლები მნიშვნელოვან როლს ასრულებს.
მნიშვნელოვანია, რომ ყურადღება მიაქციოთ პროდუქტების დამუშავების პროცესს - ამოიღეთ ცხიმი ხორცისა და კანი ფრინველისგან, ასევე მოხარშეთ, მიმართეთ გამომცხვარს და ჩირის მიღებას.
აკრძალული პროდუქტები:
- ძეხვი
- მაიონეზი
- ნახევრად მზა პროდუქტები
- არაჟანი
- ღორის და ცხვრის ხორცი,
- ცხიმოვანი რძის პროდუქტები,
- მძიმე ყველი მაღალი ცხიმის შემცველობით.

ნებადართული და აკრძალული პროდუქტები
მცირე რაოდენობით დაშვებული პროდუქტები:
ნებადართული პროდუქტები:
- მცენარეული ბოჭკოვანი პროდუქტები
- უვარგისი რძე და მაწონი,
- მჭლე თევზი და ხორცი,
- მარცვლეულის დაფუძნებული პროდუქტები
- ბოსტნეული და ხილი (თუ მათ შეიცავს მცირე რაოდენობით შაქარი, მაგალითად, პომიდორი და ვაშლი).
გლიკემიური ინდექსის საკვების შერჩევა
ყველა საკვები პროდუქტს აქვს ერთი ან სხვა გლიკემიური ინდექსი, რაც ხდება:
- დაბალი (0-55 ერთეული),
- საშუალო (55-70 ერთეული),
- მაღალი (70 ერთეული ან მეტი).
ჯგუფური ინდექსის მაღალი დონის მქონე პროდუქტები არ არის შესაფერისი დიაბეტით დაავადებულთათვის, რადგან მათი გამოყენება შეიძლება გამოიწვიოს კრუნჩხვები, ხოლო უარეს შემთხვევაში, პაციენტი კომაში აღმოჩნდება. გამოყენება დასაშვებია მხოლოდ ძალიან იშვიათ შემთხვევებში და რაოდენობრივი შეზღუდვებით.
პრევენცია

დაავადების თავიდან ასაცილებლად მნიშვნელოვანია დაიცვას ჯანსაღი დიეტის პრინციპები.
უვნებელი საკვების გამოყენება შეიძლება შესანიშნავი პრევენცია იყოს არა მხოლოდ ამ დაავადების, არამედ სხვა დაავადებებისგან.
მიზანშეწონილია, რომ განსახილველი ზომები იყოს მიმართული არა მხოლოდ შემცირებაზე, არამედ დიეტადან მავნე საკვების აღმოფხვრაზე. გარდა ამისა, ღირს ყურადღების მიქცევა ფიზიკურ აქტივობაზე. თუ ფიტნეს ან ტანვარჯიშის პროცედურები არ არის შესაფერისი პაციენტისთვის, შეგიძლიათ აირჩიოთ დატვირთვის სხვა ვარიანტები, მაგალითად, ცეკვა, გასეირნება, ველოსიპედით და ა.შ.
ღირს უფრო ხშირად სიარული, ტრანსპორტით გადაადგილების ნაცვლად, დაივიწყეთ ლიფტი და ასვლა კიბეებზე სასურველ სართულზე.
დაკავშირებული ვიდეოები
მე -2 ტიპის დიაბეტის ნიშნებიზე სატელევიზიო შოუში "იცხოვრე ჯანმრთელად!" ელენა მალიშევასთან:
შაქრიანი დიაბეტი, განსაკუთრებით განხილული ტიპისა, ძალიან სერიოზული დაავადებაა, რომლის მიზეზები შორს არის აშკარა. დროული დიაგნოზი და ადეკვატური მკურნალობა დიდ როლს თამაშობს ამ დაავადების წინააღმდეგ ბრძოლაში, რადგან ამან შეიძლება სერიოზული გართულებების თავიდან აცილება.