გასტროპარეზი: სიმპტომები და მკურნალობა დიაბეტისთვის
* 2017 წლის ზემოქმედების ფაქტორი RSCI მიხედვით
ჟურნალი შედის უმაღლესი საატესტაციო კომისიის თანმიმდევრული სამეცნიერო პუბლიკაციების ჩამონათვალში.

წაიკითხეთ ახალი ნომერი
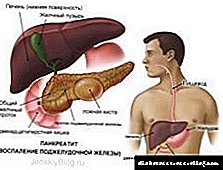
კუჭის ფუნქცია (MEF) არის საჭმლის მომნელებელი პროცესის ყველაზე მნიშვნელოვანი კომპონენტი. MEF– ის დარღვევები განსაზღვრავს გასტროეზოფაგური რეფლუქსული დაავადების (GERD), კუჭისა და თორმეტგოჯა ნაწლავის (თორმეტგოჯა ნაწლავის) პეპტიური წყლულის (კლინიკურ მანიფესტაციებს, პროგნოზს და მკურნალობის ტაქტიკას), ფუნქციური დისპეფსია. კუჭის MEF– ის დარღვევები თან ახლავს საჭმლის მომნელებელი სისტემის ბევრ დაავადებას, მეტაბოლურ დარღვევებს, ენდოკრინულ, ფსიქიურ დაავადებებს, რიგი პრეპარატების გვერდითი მოვლენებს.
ტერმინი "დიაბეტური გასტროპარეზი" (DG) გამოიყენება, როგორც სინონიმი, შაქრიანი დიაბეტის დროს კუჭის MEF დარღვევისთვის. ეს კონცეფცია - „gastroparesis diabeticorum“ - წარმოადგინა კასანდერმა 1958 წელს. 1925 წელს Boas– მა პირველად აღწერა დიაბეტით დაავადებული კუჭის MEF– ის შემცირების კლინიკა. 1937 წელს ფერორიმ წარმოადგინა MEF– ის დარღვევის რადიოლოგიური სურათი. DG განიხილება, როგორც სხვადასხვა ხარისხის სიმძიმე, რომელიც ანელებს შინაარსის ნაკადს კუჭიდან თორმეტგოჯა ნაწლავში, მექანიკური დაბრკოლების არარსებობის შემთხვევაში. ამავე დროს, ტერმინი "გასტროპარეზი" მეორე მნიშვნელობა არის კუჭის MEF- ის დარღვევის ძლიერი ფორმა, პერისტალტიკის არარსებობა და ევაკუაცია.
MEF- ის დარღვევების ნაკრები ასევე მოიცავს რეზერვუარის შეცვლას, კუჭის კვების ფუნქციების შემანარჩუნებელ ფუნქციებს, მაგრამ ევაკუაციის შენელებას (შემცირებას) უდიდესი მნიშვნელობა აქვს. ამ დისფუნქციის ძირითადი კომპონენტებია პერისტალტიკის დარღვევა, განსახლებისა და კოორდინაციის დარღვევები.
როდესაც MEF კომპონენტები არათანმიმდევრულია, წარმოიქმნება მრავალგვარი შეგრძნება: დაბინავების დარღვევის შემთხვევაში - ადრეული გაჯერება, დაქვეითებული კოორდინაციის შემთხვევაში - ეპიგასტრიკული სიმძიმე და გადაფრქვევის შეგრძნება, გაუფასურებული პერისტალტიკის შემთხვევაში - გულისრევა და ღებინება.
დიაბეტური ავტონომიური (ავტონომიური) ნეიროპათია (DAN) 5-8 ითვლება DG– ის მთავარ მიზეზად. 1945 წელს რენტგენის ჩატარებისას, რუნდლსმა პირველად აღნიშნა კავშირი დიაბეტური პერიფერიული პოლინეიროპათიისა და კუჭისგან ბარიუმის სულფატის შეჩერების შეფერხების ევაკუაციას შორის.
DAN- ის სხვადასხვა ფორმებს შორის კორელაციის საკითხი ორაზროვანი რჩება: მაგალითად, ნაჩვენებია, რომ პაციენტში DAN გულის ფორმის არსებობის შემთხვევაში, მიზანშეწონილია ეკრანიზაცია ჩატარდეს კუჭის MEF- ის დარღვევებისთვის 10, 11, სხვა ავტორებმა არ გამოავლინეს ასეთი ურთიერთობა 12, 13.
ცნობილია, რომ ქრონიკული ჰიპერგლიკემია დიდ როლს თამაშობს დიაბეტის დაგვიანებული გართულებების უმეტესი ნაწილის განვითარებაში. ამასთან, ნახშირწყლების მეტაბოლიზმის დეკომპენსაციის წვლილი დიაბეტის დროს კუჭის MEF– ის დარღვევაში არ არის ნათელი. უამრავ გამოკვლევაში, HbA1c- ს დონის უწოდეს რისკ ფაქტორს კუჭის MEF დარღვევა 12, 14, ხოლო სხვა კვლევებმა არ გამოავლინა ეს ურთიერთობა 10, 13, 15. ზოგიერთმა მკვლევარმა აღნიშნა, რომ დიაბეტის ხანგრძლივობა არ მოქმედებს კუჭის MEF 11–13, 15 – ზე.
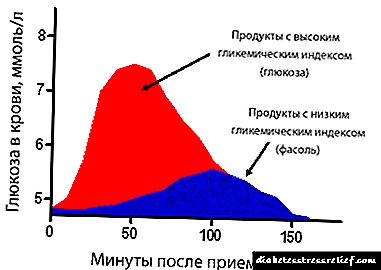
დიაბეტის მქონე პაციენტებში MEF- ის შენელებამ შეიძლება გამოიწვიოს ნახშირწყლების მეტაბოლიზმის გაუარესება, რაც გამოიხატება ჰიპო- და ჰიპერგლიკემიის ეპიზოდებით. მშობიარობის შემდგომი ჰიპოგლიკემია გამოწვეულია მცირე ნაწლავში ნახშირწყლების მოხმარების შეფერხებით. პოსტაბსორბციის პერიოდში, შეწოვის შეუსაბამობა და ინსულინის მოქმედება იწვევს ჰიპერგლიკემიას. გლიკემიის დონის ნახტომი ხელს უწყობს შაქრიანი დიაბეტის დაგვიანებული გართულებების განვითარებას და ისინი პაციენტებს ცუდად აიტანებენ. ნელი ევაკუაცია ასევე უარყოფითად მოქმედებს ზეპირი მედიკამენტების ეფექტურობაზე და ართულებს პოსტოპერაციულ პერიოდს. MEF– ის გაუფასურების სიმპტომები შეიძლება ჩაითვალოს სერიოზულად დაქვეითებული ცხოვრების ხარისხში.არ არსებობს დამაჯერებელი გამოკვლევა DH– ის მოქმედების ეფექტურობის შესახებ, დიაბეტის მქონე პაციენტების სიცოცხლის ხანგრძლივობაზე. ჩვენ შეგვიძლია მხოლოდ აღვნიშნოთ სტატია, რომელიც იუწყება, რომ DG– ს ყოფნა გავლენას არ ახდენს ამ ინდიკატორიზე.
კუჭის MEF- ის დარღვევების პრევალენტობა დიაბეტში არის 25–65% 12, 13, 15. ასეთი შეუსაბამობები შეიძლება აიხსნას გამოკვლეული მოსახლეობის ჰეტეროგენურობით და სხვადასხვა დიაგნოსტიკური მეთოდების გამოყენებით ინფორმატიკისთვის. გლიკემიის სიჩქარე 17, 18 და კვლევის განმავლობაში და მრავალი წამლის მიღება ასევე გავლენას ახდენს ევაკუაციის სიჩქარეზე.
კლინიკურ პრაქტიკაში, DG ხშირად დიაგნოზირებულია დროულად. ეს მეტწილად კლინიკური კრიტერიუმების სიმცირით და ობიექტური დიაგნოზის სირთულეს განაპირობებს. DG– ით დაფიქსირებული სიმპტომების ჩამონათვალში შედის: მადის დაქვეითება, ჭამის შემდეგ სიმძიმის შეგრძნება, სისრულის ადრეული შეგრძნება, გულისრევა, პირღებინება, ეპიგასტრიკულ რეგიონში სისხლდენის შეგრძნება, გულძმარვა, მუწუკა, ტკივილი და დისკომფორტი, წნევის დაქვეითება. სხეული.
ამასთან, უნდა აღინიშნოს, რომ MEF– ის დარღვევების პათოლოგიურ სიმპტომებში რამდენიმეა. Nowak et al. აჩვენა, რომ დიაბეტით დაავადებული პაციენტები და კუჭის MEF დაშლა, უფრო ხშირად განიცდიან ადრეულ გაძაბვას, გულისრევა და პირღებინება. კ. ჯონსის და სხვების მიერ ჩატარებულ კვლევაში აჩვენა, რომ bloating ერთადერთი სიმპტომია, რომელიც კუჭის MEF- ის დარღვევასთან არის დაკავშირებული. ზოგიერთ პაციენტს კუჭის MEF- ის დარღვევით აღენიშნება ნაწლავის დისფუნქციის თანმდევი ნიშნები, რომლებიც ვლინდება ყაბზობით და / ან დიარეით. მძიმე შემთხვევებში, გასტროპარეზთან ერთად აღინიშნება მუდმივი ღებინება, ელექტროლიტების დარღვევები და წონის დაკლება.
აღსანიშნავია, რომ ზოგიერთი სიმპტომი, სავარაუდოდ, კუჭ-ნაწლავის რეფლუქსის შედეგია. GERD– ით დიაბეტით დაავადებულებში, 20–25 – ის მრავალი წინაპირობაა. მთავარი მიიჩნევს, რომ ქვედა საყლაპავის სფინქტერის უკმარისობა DAN– ის შედეგია. ცნობილია, რომ დაგვიანებული ევაკუაცია GERD– ის განვითარების მნიშვნელოვანი ფაქტორია.
კუჭის წყლულისა და თორმეტგოჯა ნაწლავის განვითარება გავლენას ახდენს ევაკუაციაზე. ხშირად, შაქრიანი დიაბეტით დაავადებულებში ვითარდება ტიპიური ტკივილის გარეშე. ნაჩვენებია, რომ წყლულისა და დიაბეტის ერთობლიობის მქონე პაციენტთა 28% -ში აღინიშნა მუნჯი წყლულები. აღინიშნა, რომ წყლულისა და დიაბეტის ერთობლიობაში, შემთხვევათა 20-30% -ში აღინიშნება DH.
ძალიან რთულია ჰელიკობაქტერი (H.) პილორის აღმოსაფხვრელად აუცილებლობის საკითხი მისი კოლონიზაციის გამოვლენისას. წყლულის არსებობა, რომელიც დადასტურებულია მორფოლოგიურად, ან სისხლში პეპსინოგენის I, II და ქრონიკული ატროფიული გასტრიტის შესწავლის დროს, პროტონის ტუმბოს ინჰიბიტორების გახანგრძლივებული გამოყენების აუცილებლობა GERD და დიაბეტის თანაცხოვრებით, აგრეთვე არასტეროიდული ანთების საწინააღმდეგო საშუალებების (NSAIDs) და ანტიკოაგულანტების გამოყენების აუცილებლობის აუცილებლობით. კუჭის ლორწოვანი გარსის კოლონიზაცია ჰელიკობაქტერი პილორის ინფექციით დიაბეტით დაავადებულ პაციენტებში არ განსხვავდება იმ პოპულაციაში, რაც ნაპოვნია 29, 30 წელს.
დიაბეტის მქონე პაციენტებში დიაგნოზირებული ძებნა დისპეფსიური ჩივილების იდენტიფიცირებით შეესაბამება აგენტირებული დისპეფსიის მოქმედებებს. პირველ რიგში, სიმსივნეები და კუჭის წყლულები, ისევე როგორც თორმეტგოჯა ნაწლავი, მექანიკური მიზეზი, პორტალური ჰიპერტენზია გამორიცხულია. DG- ის ინსტრუმენტული დიაგნოზი საშუალებას გაძლევთ განსაზღვროთ სიმპტომების გენეზი და დაადგინოთ DG საჩივრების არარსებობის შემთხვევაში. ბუნებრივია, ეს გამოკვლევები ტარდება ორგანული პათოლოგიის გამორიცხვის შემდეგ.
კუჭის სკინტოგრაფია ტექნიკუმთან ერთად არის "ოქროს სტანდარტი" კუჭის MEF დარღვევების დიაგნოზისთვის. 2000 წელს დამტკიცდა სტანდარტიზებული მეთოდი: სკინტოგრაფიის დროს პაციენტი მოიხმარს ტექნიკუმით დაფასებულ საკვებს, შემდეგ კი მისი კუჭისგან ევაკუაცია იზომება ყოველ 15 წუთში 4 საათში. წამლების ადმინისტრირება, რომლებიც გავლენას ახდენენ კუჭის MEF– ზე, უნდა შეწყდეს 48–72 საათში. შესწავლის დაწყებამდე. კუჭში საკვების 60% -ზე მეტი შეფერხება 2 საათის შემდეგ ან მეტი ხნის შემდეგ, 10% ჭამიდან 4 საათის შემდეგ, MEF– ის დარღვევის დიაგნოსტიკური კრიტერიუმია. მეთოდის მგრძნობელობა 93%, სპეციფიკა 62%.
სუნთქვის ტესტი (კაპრილის) მჟავის გამოყენებით, რომელიც შეფუთულია ნახშირბადის ან ნატრიუმის იზოტოპით, არის ალტერნატიული მეთოდი კუჭიდან საკვების ევაკუაციის სიჩქარის დიაგნოზისთვის.ამ მეთოდის საფუძველს წარმოადგენს 13C / 12C იზოტოპის რაციონის ექსჰალატორულ ჰაერში 13C / 12C იზოტოპური რაციონის ცვლილებების შესახებ მონაცემების ანალიზი 13C იზოტოპით შეფუთული წამლების მიღების შემდეგ. ტესტში სტაბილური იზოტოპებისა და დიაგნოზირებული მედიკამენტების მცირე დოზების გამოყენება მას უსაფრთხო გახდის. ტესტის დაწყებამდე პაციენტი ექსჰალაციას უკეთებს საცდელ მილში, რათა შეაგროვოს ჰაერის ექსჰალირებული ნიმუშები: ამ ნიმუშს გამოიყენებენ შემდგომი შედარებისთვის. შემდეგ პაციენტი იღებს საუზმეზე შერეულ სტანდარტულ საუზმეზე (კაპრილის მჟავასთან) (ან ნატრიუმთან), რის შემდეგაც იგი მიედინება მილებში ყოველ 15 წუთში 4 საათის განმავლობაში. Octanoic მჟავა არ იშლება კუჭის მჟავე გარემოში; როდესაც წვრილ ნაწლავში შედის, ის სწრაფად შეიწოვება და შემდეგ გადის ღვიძლში გაყოფილი და დაჟანგვა. შედეგად, იგი ფორმირდება, რაც იწვევს ექსჰალირებული ნახშიროჟანგის 13C- ს პროპორციის ზრდას. ექსჰალირებული ნახშირორჟანგი 13C / 12C იზოტოპის თანაფარდობის ანალიზი ხორციელდება სპეციალიზებული გამოყენებით. სუნთქვის ტესტის ინფორმაციული შინაარსი ასოცირდება სკინტოგრაფიასთან. მეთოდის მგრძნობელობა 86%, სპეციფიკა 80%. სუნთქვის ტესტის უპირატესობა შესრულების მარტივია და უსაფრთხოება: რადიაციული ზემოქმედების არარსებობა საშუალებას იძლევა მისი გამოყენება ორსულებსა და ბავშვებშიც კი.
კუჭის ულტრაბგერა საშუალებას გაძლევთ ირიბად განსაზღვროთ კუჭისგან სითხის ევაკუაცია, თანმიმდევრულად შეაფასოთ მისი შინაარსის ნარჩენი მოცულობა ჭამიდან 4 საათში.
რენტგენოლოგიური გამოკვლევა ბარიუმის სულფატთან ერთად კუჭის MEF- ის შესაფასებლად გამოიყენება მხოლოდ ჩვენს ქვეყანაში, ეს არის ყველაზე ხელმისაწვდომი დიაგნოსტიკური მეთოდი შედარებით დაბალი ღირებულებისა და მისი ჩატარების შესაძლებლობის გამო თითქმის ნებისმიერ სამედიცინო დაწესებულებაში. მეთოდის უარყოფითი მხარეა:, MEF დარღვევის მხოლოდ გვიან ეტაპზე გამოვლენის შესაძლებლობა - გასტროპარეზი, მნიშვნელოვანი რადიაციული ზემოქმედება, რომელზეც პაციენტი გამოვლენილია შესწავლის დროს. ასე რომ, მიღებული ბარიუმის სულფატი მუცლის ღრუში, პაციენტებში, რომლებიც განიცდიან წყლულოვანი და დიაბეტით, გამოვლენილია 20-24 საათის შემდეგ.
ჩვენ ჩავატარეთ კუჭის MEF შესწავლა სუნთქვის ტესტის გამოყენებით, მე -2 ტიპის დიაბეტის 84 პაციენტში. ქალები იყვნენ 50 (59.5%), კაცები - 34 (40.5%), ასაკი - 38 (29, 47) წლით, დიაბეტის ხანგრძლივობა იყო 22.5 (16, 30.8) წლით. ყველა პაციენტს ჰქონდა DAN.
იზოტოპის სუნთქვის ტესტის თანახმად, კუჭის MEF დარღვევა (T½> 75 წთ) გამოვლენილი იქნა 38-დან 38 (45.2%) პაციენტებში (საშუალო T½ = 102.6 ± 31.1 წთ). საკვები კუჭის თორმეტგოჯა ნაწლავის ევაკუაციის ზომიერი შენელება (75 წთ 120 წთ) დაფიქსირდა 8 (9.5%) პაციენტში (საშუალოდ T½ = 147.7 ± 40.2 წთ). 75 წთზე ნაკლები ევაკუაცია (საშუალოდ T½ = 52.5 ± 10.2 წთ) დაფიქსირდა 84 პაციენტიდან 46-ში.
ჩვენ გავაანალიზეთ კუჭ-ნაწლავის საჩივრები კუჭის MEF- ის მდგომარეობიდან გამომდინარე (ცხრილი 1).
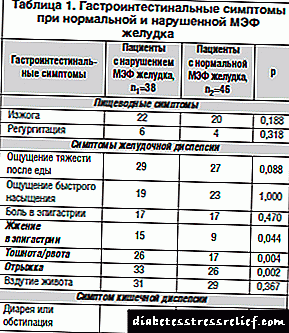
სიმპტომების გამოვლენის ანალიზისას დადგინდა, რომ კუჭ-ნაწლავის MEF- ის დარღვევით დაავადებულ პაციენტთა ჯგუფში, კუჭის დისპეფსიის სიმპტომები სტატისტიკურად მნიშვნელოვნად ჭარბობდა: ეპიგასტრიკულ რეგიონში წვის შეგრძნება (39.5% 19.6% -ის წინააღმდეგ, χ2 = 4.041, გვ = 0.044), გულისრევა / ღებინება ( 68.4% 37.0% -ის ნაცვლად, χ2 = 0.108, გვ = 0.004), წვეტი (86.8% წინააღმდეგ 56.5%, χ2 = 0.108, გვ = 0.002).
როდესაც კუჭის MEF- ის ყველა შესაძლო პროგნოზი / მარკერი დიაბეტის მქონე პაციენტებში შედის მრავალჯერადი ანალიზით, ჩვენ არ დავადგინეთ სტატისტიკურად მნიშვნელოვანი განსხვავებები ასაკის, სქესის, დიაბეტის ხანგრძლივობის, დიაბეტის დაგვიანებული გართულებების გავრცელების, და ნახშირწყლების მეტაბოლიზმის მქონე პაციენტთა ჯგუფებში, კუჭის MEF და ნორმალური MEF მუცელი. გამოვლენილია კუჭ-ნაწლავის MEF– ის დარღვევის 3 ნიშანი: გულისრევა / პირღებინება - შანსების თანაფარდობა 2.8 (1.0, 7.6, 95% CI) და ბელარგი - შანსების თანაფარდობა 3.8 (1.1, 12.8, 95% CI) ) შესაძლებელია აღინიშნოს კუჭის, საყლაპავის და ნაწლავის დისფუნქციების მანიფესტაციების ერთობლიობა დიაბეტში. ეს შეიძლება იყოს ერთიანი ეტიოპათოგენეტიკური ფაქტორი - DAN.
გასტროეზოფაგური რეფლუქსისა და მშობიარობის შემდგომი დისპეფსიის მანიფესტაციების ასოციაცია, სავარაუდოდ, ასოცირდება კუჭის MEF– ის დარღვევასთან - DG.
ჩვენს კვლევაში, გლიკირებული ჰემოგლობინის დონის შეფასებისას, სტატისტიკურად მნიშვნელოვანი განსხვავებები არ ყოფილა MEF- ის დარღვევით დაავადებულ პაციენტებს შორის და კუჭის MEF დარღვევის გარეშე: მედიანა 8.4 (6.4, 9.5) წინააღმდეგ 8.0 (7.3, 9.0) ) წთ (გვ = 0.216). ჩვენი გამოკვლევის თანახმად, გლიკემიის უზმოზე მოქმედება ასევე არ მოქმედებს კუჭის MEF- ზე: მედიანაში 9.2 (4.4, 11.8) პაციენტებში, რომლებსაც აქვთ კუჭის MEF დარღვევა, 8.2 (5.7, 10.6) წთ პაციენტებში კუჭის ნორმალური MEF- ით (p = 0.611).
DG– ის მკურნალობა მოიცავს სამედიცინო კვებას და მედიკამენტურ თერაპიას.დიეტა DH გულისხმობს საკვების გამორიცხვას, რომლებიც კუჭში გრძელვადიან მექანიკურ ეფექტს მოითხოვს (უხეში ნედლეული ბოჭკოვანი, სინუსური ხორცი, მყარი შებოლილი ძეხვეული), ევაკუაციის შეანელებლად (ცხიმები), რეკომენდებულია კვება.
MEF– ის დარღვევების სამკურნალოდ გამოყენებული ძირითადი მედიკამენტებია პროკინეტიკა. ამ ქვეჯგუფის მედიკამენტები, გარდა კუჭის მოქმედების ნორმალიზებისა, ზრდის საყლაპავის ქვედა სფინქტერის ტონუსს. ექიმების არსენალში შედის არჩევითი ტიპის დოპამინის რეცეპტორების ბლოკატორები (მეტოკლოპრამიდი), სელექციური თაობები (დომპერიდონი) და პროკინეტიკა მოქმედების ერთობლივი მექანიზმით (Itopride).
მეტოკლოპრამიდი არის აგონალისტი, დოპამინის ანტაგონისტი და კუჭის კედლის გლუვი კუნთების უჯრედების პირდაპირი სტიმულატორი. პრეპარატი აძლიერებს კუჭის მოქმედებას, აუმჯობესებს კოორდინაციას და ასევე აქვს დამოუკიდებელი ანტიემიზული მოქმედება ღებინების ცენტრის ტრიგერის ზონის დოფამინის რეცეპტორების ბლოკირებით. მეტოკლოპრამიდის ეფექტურობა კუჭის MEF– ის დარღვევით დადასტურდა არაერთ გამოკვლევაში. ამასთან, მეტოკლოპრამიდით დაავადებული პაციენტების 30% უვითარდება სერიოზული გვერდითი მოვლენები: ექსტრაპირამიდული დარღვევები, ძილიანობა, დეპრესია, ჰიპერპროლაქტინემია. ეს გამოწვეულია სისხლისა და ტვინის ბარიერში შეღწევის უნარის გამო, რაც ზღუდავს მის ფართო გამოყენებას.
ევროპული მედიკამენტების სააგენტოს წამლების კონტროლის კომიტეტის რეკომენდაციით, მეტოკლოპამიდი არ უნდა იქნას გამოყენებული საავტომობილო უკმარისობის გამოსასწორებლად და უნდა დაინიშნოს მხოლოდ ქიმიოთერაპიის დროს მძიმე ღებინების მქონე პაციენტთა კიბოს მქონე პაციენტებისთვის, არაუმეტეს 5 დღისა და არა უმეტეს 30 მგ დღეში.
დომპერიდონი არის უაღრესად სელექციური პერიფერიული დოფამინის ანტაგონისტი, რომელიც არ გადალახავს სისხლის – ტვინის ბარიერს. პრეპარატი ზრდის ქვედა საყლაპავის სფინქტერის წნევას, ააქტიურებს საყლაპავისა და ანტრაქტის მოძრაობას. მას აქვს ანტიემეტური მოქმედება სისხლის და ტვინის ბარიერის გარეთ მეოთხე პარკუჭის ძირში მდებარე ქიმიორეცეპტორული ტრიგერის ზონების მოქმედების ჩახშობის გამო. პრეპარატი არ არის დამტკიცებული შეერთებული შტატების სურსათისა და წამლების ადმინისტრაციამ (FDA) (FDA) შეერთებული შტატების (FDA) ცნობებით, რომ მისი გამოყენებისას მოულოდნელი გარდაცვალების რისკი გაიზარდა და პრეპარატი ინიშნება ევროპის ბევრ ქვეყანაში.
Itopride არის პროკინეტიკა მოქმედების ერთობლივი მექანიზმით. Itopride აძლიერებს კუჭის პროპორციულ მოძრაობას და აჩქარებს მის დაცლას, ახდენს ანტიმიკულური მოქმედების გამო მეოთხე პარკუჭის ძირში მდებარე ტრიგერის ზონის ქიმიორეცეპტორებთან ურთიერთქმედების შედეგად, სისხლისა და ტვინის ბარიერის გასწვრივ 33, 34. პრეპარატს გააჩნია პროკინეტიკური მოქმედების ორმაგი მექანიზმი (აცეტილქოლინესტერას დაბლოკვა და დათრგუნვა). იტოპრიდის მიღებისას არ გამოირკვა სერიოზული გვერდითი მოვლენები, რომლებიც დამახასიათებელია სხვა პროკინეტიკისთვის, კერძოდ, QT ინტერვალის ხანგრძლივობა არ არის. პრეპარატს აქვს უნარი, მინიმუმამდე შეაღწიოს სისხლი-ტვინის ბარიერში. Itoprid მეტაბოლიზმი თავიდან აიცილებს არასასურველი მედიკამენტების ურთიერთქმედებას ციტოქრომ P450 სისტემის ფერმენტების მეტაბოლიზებული მედიკამენტების მიღებისას.
კლინიკურ კვლევებში დამტკიცებულია იტოპრიდის ეფექტურობა გასტროენტეროლოგიურ პრაქტიკაში და DH მკურნალობის დროს. Noritake et al. შაქრიანი დიაბეტით დაავადებული 12 პაციენტი, დიაბეტური პერიფერიული პერინეული პოლინეიროპათიით, კუჭის MEF დარღვევით და კუჭის ორგანული დაავადებების არარსებობით, შედიოდა ეზოფაგანასტროდუოდენოსკოპიის 38, 39-ე შესაბამისად. კვირის განმავლობაში, პაციენტებმა მიიღეს Itopride დოზით 150 მგ დღეში. Itoprid თერაპიის შედეგად იქნა ნაპოვნი კუჭისგან გამოშვებული რადიოპლასტიკური თეგების რაოდენობა. ანალოგიური შედეგები იქნა მიღებული ბასკების და სხვების მიერ ჩატარებულ კვლევაში.. უნდა აღინიშნოს, რომ სტივენსმა და სხვებმა, რომლებმაც აგრეთვე შეისწავლეს Itopride- ის მოქმედება კუჭის MEF– ზე იმ პაციენტებში, რომლებსაც აქვთ დიაბეტის ხანგრძლივი ისტორია, აღნიშნეს მხოლოდ მცირედი დაჩქარება საკვების ევაკუაციის შედეგად კუჭისგან, იოპრიდთან მკურნალობის დროს, შედარებით პლაცებო. არანაირი განსხვავება არ ყოფილა itopride- ს და პლაცებოს მოქმედებას კლინიკურ სიმპტომებზე. გასტროენტეროლოგიურ პრაქტიკაში იტოპრიდთან მკურნალობის დადებითი გამოცდილება საშუალებას გვაძლევს რეკომენდაცია გავუკეთოთ DG- ს.
კუჭ-ნაწლავის MEF– ის დარღვევების დროული დიაგნოზი და მკურნალობა შეამცირებს ჰიპერინსულინემიის სიმპტომების სიმძიმეს, აუმჯობესებს ნახშირწყლების მეტაბოლიზმის ანაზღაურებას და ამით შეამცირებს დიაბეტის დაგვიანებული გართულებების განვითარებისა და პროგრესირების რისკს და აუმჯობესებს პაციენტების ცხოვრების ხარისხს.
- Kassander P. ასიმპტომური კუჭის შეკავება დიაბეტიან პაციენტებში (Gastroparesis Diabeticorum) // Ann Int Med. 1958. ტომი. 48. რ 797–812.
- Boas I. კუჭის დაავადებები // მეცხრე გამოცემა. ლაიფციგი, გეორგ თემი. 1925. გვ. 200.
- Ferroir J. დიაბეტური კუჭის // დისერტაცია მედიცინაში. პარიზი 1937 წ.
- Waseem S., Moshiree B., Draganov გვ .: მიმდინარე სადიაგნოსტიკო გამოწვევები და მენეჯმენტის მოსაზრებები // World J Gastroenterol. 2009. ტომი. 15 (1). რ 25–37. მიმოხილვა
- პოგრომოვი A.P., Baturova ავტონომიური ნეიროპათია და საჭმლის მომნელებელი ორგანოები // Farmateka. 2011. - 55 (218). ს.42–45.
- ტკაჩევას ო., ვერტკინის ავტონომიური ნეიროპათია: სახელმძღვანელო ექიმებისთვის. მ., 2009 წ.
- ჯონსი KL, Russo A, სტივენსი ჯე. et al. დიაბეტის დროს კუჭის ცვლის დაგვიანებული პროფილაქტორები // დიაბეტის მოვლა. 2001. ტომი. 24 (7). რ 1264-1269.
- მოლდოვანი C., Dumitrascu D.L., Demian L. et al. გასტროპარეზი შაქრიანი დიაბეტის დროს: გამოკვლევა // Rom J გასტროენტეროოლი. 2005. ტომი. 14 (1). რ 19-22.
- ახდენს ნეიროპათიას. ზოგადი მიმოხილვა 125 შემთხვევის დასკვნით // მედიცინა 1945. ტომი. 24. რ .111-160.
- კოჯკარ M.S., Kayahan I.K., Bavbek N. Diabetic Gastroparesis in Autonomic Neuropathy and Microvasculopathy ასოციაციაში // Acta Med. ოკაიამა. 2002. ტომი. 56. 5. 5. რ. 237–243.
- Merio R., Festa A., Bergmann H. et al. კუჭის ნელი ცარიელი დაცვა I ტიპის დიაბეტში: კავშირი ავტონომიურ და პერიფერულ ნეიროპათიასთან, სისხლში გლუკოზასა და გლიკემიურ კონტროლთან // დიაბეტის მოვლა. 1997. ტომი. 20. რ 419-423.
- De Block C.E., De Leeuw I.H., Pelckmans P.A. et al. კუჭის დაცლის დაგვიანება და კუჭის აუტოიმუნიტეტი ტიპი 1 დიაბეტის დროს // დიაბეტის მოვლა. 2002. ტომი. 25 (5). რ .912–927.
- ჯონსი კ.ლ., რუსო ა., სტივენს ჯ. et al. დიაბეტის დროს კუჭის ამაღლების დაგვიანების პროგნოზები // დიაბეტის მოვლა. 2001. ტომი. 24. რ .1264-1269.
- Cucchiara S., Franzese A., Salvia G. et al. კუჭის დაცლის დაგვიანება და კუჭის ელექტრული გადაშლა IDDM– ში // დიაბეტის მოვლა. 1998. ტომი. 21. რ. 438–443.
- Punkkinen J., Frkkila M., Mtzke S. et al. მუცლის ზედა მუცლის სიმპტომები ტიპი 1 დიაბეტის მქონე პაციენტებში: არ არის დაკავშირებული ავტონომიური ნეიროპათიით გამოწვეული კუჭის დაცლაში გაუფასურებასთან // დიაბეტი. მედ. 2008. ტომი. 25. რ .570-577.
- Kong M.F., Horowitz M., Jones K.L. et al. დიაბეტური გასტროპარეზის ბუნებრივი ისტორია // დიაბეტის მოვლა. 1999. ტომი. 22. რ 503-507.
- Russo A., Stevens J.E., Chen R. et al. ჰიპოგლიკემია აჩქარებს მყარი და სითხეების კუჭის დაცლას ხანგრძლივად ტიპის 1 დიაბეტში // J Clin Endocrinol Metab. 2005. ტომი. 90. რ 448–4495.
- Samsom M., Akkermans L.M., Jebbink R.J. et al. კუჭ-ნაწლავის საავტომობილო მექანიზმები ჰიპერგლიკემიით გამოწვეული კუჭის დაცლა დაგვიანებულია I ტიპის შაქრიანი დიაბეტით // ნაწლავი. 1997. ტომი. 40. რ 641–646.
- Nowak T. Johnson C.P., Kalbfleisch J.H. et al. მაღალი ცვლადი კუჭის დაცლა ინსულინზე დამოკიდებული შაქრიანი დიაბეტის მქონე პაციენტებში // ნაწლავი. 1995. ტომი. 37. რ. 23–29.
- Leites Yu.G., Galstyan G.R., Marchenko გართულებები შაქრიანი დიაბეტით // Consilium Medicum. 2007. No.2.
- ბასიევა ზ.კ., ბასიევაა O.O., შავლოოვაა E.A., კეხოვა ა. ი.უ., კუსოვა საყლაპავის გამოყენებით პაციენტებში, რომლებსაც აქვთ GERD საყლაპავთან შაქრიანი დიაბეტით, შაქრიანი დიაბეტით დაავადებულთა // მეცნიერებისა და განათლების თანამედროვე პრობლემები. 2013. No.6.
- ფედორჩენკო დიაბეტისთვის და მისი კომბინაცია პეპტიური წყლულით // Pacific Medical Journal. 2005. No. 1. გვ. 20–23.
- Sirotin B.Z., Fedorchenko Yu.L., Vitko L.G., Marenin შაქრიანი დიაბეტი და საყლაპავის პათოლოგია // გასტროენტეროლოგიის კლინიკური პერსპექტივები, ჰეპატოლოგია. 6. 6. გვ .22–25. 2009 წ.
- ფედორჩენკოს რეფლუქსის დაავადება შაქრიანი დიაბეტით // მედიცინისა და აფთიაქის ახალი ამბები. 2012. No. 407 (გასტროენტეროლოგია). ს .13.
- Korneeva N.V., Fedorchenko Yu.L., მდიდარია გასტროეზოფაგური რეფლუქსური დაავადების მიმდინარეობის დროს შაქრიანი დიაბეტის დროს // ციმბირის სამედიცინო ჟურნალი. 2011. ტ. 26. 3. 3. გამოცემა. 1, გვ 57–61.
- Zinnatullin M.R., Zimmerman Y.S., Cowards დიაბეტი და პეპტიური წყლული // ექსპერიმენტული და კლინიკური გასტროენტეროლოგია. 2003. 5. 5. გვ 17-24.
- Fedorchenko Yu.L., Koblova NM, Obukhova კუჭ-ნაწლავის წყლულოვანი ქრონიკული წყლულების დიაბეტით დაავადებულთა ქრონიკული წყლულები და მკურნალობა მათი quamatel– ით // Ros. ჟურნალი გასტროენტეროლი., ჰეპატოლი. და კოლოპროკტოლი. 2002. No. 2. გვ. 82–88.
- Kuleshov E.V., Kuleshov დიაბეტი და ქირურგიული დაავადებები. მ. 1996.216 გვ.
- De Luis D.A., Cordero J.M., Caballero C. et al. Helicobacter pylori ინფექციის მკურნალობის შედეგი კუჭის დაცლაზე და მისი გავლენა 1 ტიპის შაქრიანი დიაბეტით დაავადებულ გლიკემიურ კონტროლზე // შაქრიანი დიაბეტი რეზ. კლინიკა. პრაქტიკა 2001. ტომი. 52. გვ .1.
- Gentile S., Turco S., Oliviero B. et al. ავტონომიური ნეიროპათიის როლი, როგორც ჰელიკობაქტერი პილორის ინფექციის რისკ-ფაქტორი, შაქრიანი დიაბეტით დაავადებულ პაციენტებში, მე -2 ტიპის შაქრიანი დიაბეტით დაავადებულ პაციენტებში, // შაქრიანი დიაბეტი რეზ. კლინიკა, პრაქტიკა. 1998. ტომი. 42. გვ .41.
- Waseem S., Moshiree B., Draganov გვ .: მიმდინარე სადიაგნოსტიკო გამოწვევები და მენეჯმენტის მოსაზრებები // World J Gastroenterol. 2009. ტომი. 15 (1). რ 25–37. მიმოხილვა
- Leites Yu.G., Nevmerzhitsky VI, Klefortova- ევაკუაციის დარღვევები ზედა საჭმლის მომნელებელი სისტემის მხრივ, როგორც ავტონომიური ნეიროპათიის გამოვლინება ავადმყოფებში, რომელთაც აქვთ შაქრიანი დიაბეტი, შაქრიანი დიაბეტით დაავადებულ პაციენტებში // შაქრიანი დიაბეტი. 2007. No. 2. გვ .25–32.
- Ivashkin V.T., Sheptulin- ის რეკომენდაციები კუჭის დაქვეითებული საავტომობილო ფუნქციის მქონე პაციენტთა გამოკვლევისა და მკურნალობისთვის. მ., 2008 წ.
- ჰასლერი - მიმდინარე ცნებები და მოსაზრებები // Medscape J Med. 2008. ტომი. 10 (1). რ 16. მიმოხილვა.
- კუჭის საავტომობილო ფუნქციის შპატულინი და მათ მკურნალობაში Itopride- ის ახალი პროკინეტიკის გამოყენების შესაძლებლობა // Consilium medicum. 2008. V. 9. No. 7. გვ. 9–13.
- ლაზბნიკის საჭმლის მომნელებელი დარღვევების პროექტიკა // სამედიცინო ბიულეტენი. 2014. No.7 (656). ს .13.
- Strauss S.M., Sturkenboom M.C., Bleumink G.S. et al. მედიკამენტები და გულის უეცარი სიკვდილის რისკი // Eur Heart J. 2005. ტომი. 26. რ 2007-2012.
- Seema Gupta, Vinod Kapoor et al. Itopride ჰიდროქლორიდის ეფექტი QT ინტერვალზე მოზრდილ ჯანმრთელ მოხალისეებში // //. 2005. ტომი. 12. ნ .4.
- Noritake M. et al. იტოპრიდის ჰიდროქლორიდის მოქმედება დიაბეტურ გასტროპარეზზე // ქისო რინშოზე. 1997. ტომი. 31 (8). რ 2785–2791.
- ბასკური., Noritake M., Mizogami H. et al. იტოპრიდის ჰიდროქლორიდის ეფექტურობა კუჭის დაცლაზე დიაბეტური გასტროპარეზის მქონე პაციენტებში // გასტროენტეროლოგია. 2005. ტომი. 128. გვ.969.
- სტივენსი J.E., Russo A., Maddox A.F. et al. Itopride- ის მოქმედება კუჭის დაცლაზე ხანგრძლივი შაქრიანი დიაბეტით // ნეიროგესტროენეროლი მოტილი. 2008. ტომი. 2 (5). რ 456-463.
მხოლოდ დარეგისტრირებულ მომხმარებლებს
დიაბეტური გასტროპარეზის სიმპტომები
საწყის ეტაპზე დაავადება თითქმის ასიმპტომურია. მხოლოდ მძიმე ფორმებში შეიძლება გასტროპარეზი აღიარდეს შემდეგი ნიშნით:
- გულძმარვა და ჭამა ჭამის შემდეგ,
- კუჭის სიმძიმისა და სისავსის შეგრძნება მსუბუქი საჭმლის შემდეგაც კი.
- შეკრულობა, რასაც მოჰყვა დიარეა,
- მაწონი, ცუდი გემო პირში.
თუ სიმპტომები არ არის, გასტროპარეზის დიაგნოზირება შესაძლებელია სისხლში გლუკოზის დაბალი დონის მიხედვით. დიაბეტური გასტროპარეზი ართულებს ნორმალური სისხლში შაქრის შენარჩუნებას, მაშინაც კი, თუ დიაბეტიანი პაციენტი დაიცვას დაბალი ნახშირწყლების დიეტა.
დიაბეტური გასტროპარეზის შედეგები
 გასტროპარეზი და დიაბეტური გასტროპარეზი ორი განსხვავებული ცნება და ტერმინია. პირველ შემთხვევაში, კუჭის ნაწილობრივი დამბლა გულისხმობს. მეორეში - დასუსტებული კუჭის მქონე პაციენტებში, რომლებსაც აქვთ არასტაბილური სისხლი შაქარი.
გასტროპარეზი და დიაბეტური გასტროპარეზი ორი განსხვავებული ცნება და ტერმინია. პირველ შემთხვევაში, კუჭის ნაწილობრივი დამბლა გულისხმობს. მეორეში - დასუსტებული კუჭის მქონე პაციენტებში, რომლებსაც აქვთ არასტაბილური სისხლი შაქარი.
დაავადების განვითარების მთავარი მიზეზი არის სისხლში გლუკოზის სტაბილურად მაღალი დონის შედეგად გამოწვეული საშოს ნერვის ფუნქციების დარღვევა.
ეს ნერვი უნიკალურია, ის აკონტროლებს ადამიანის სხეულის მრავალ ფუნქციას, რომლებიც შესრულებულია ცნობიერების უშუალო მონაწილეობის გარეშე. ეს მოიცავს:
- საჭმლის მონელება
- გულისცემა
- მამრობითი ერექცია და ა.შ.
რა მოხდება, თუ პაციენტი ავითარებს გასტროპარეზს?
- ვინაიდან კუჭი ძალიან ნელა იშლება, იგი სავსეა წინა საჭმლის მომდევნო დღის შემდეგ.
- ამიტომ, მცირე ნაწილებიც კი იწვევს კუჭში სისავსისა და სიმძიმის შეგრძნებას.
- დაავადების მძიმე ფორმებში შეიძლება რამდენიმე კვება თანმიმდევრულად დაგროვდეს.
- ამ შემთხვევაში, პაციენტი უჩივის სიმპტომებს, როგორიცაა მუწუკები, bloating, colic, ტკივილი, დაარღვიოს კუჭის.
ადრეულ ეტაპზე დაავადება გამოვლენილია მხოლოდ სისხლში შაქრის რეგულარული გაზომვით. ფაქტია, რომ გასტროპარეზი, თუნდაც ზომიერი ფორმით, საშუალებას არ გაძლევთ გააკონტროლოთ სისხლში გლუკოზის რაოდენობა. დიეტის გართულება კიდევ უფრო ართულებს სიტუაციას.
მნიშვნელოვანია: ცხიმოვანი, მაღალკალორიული საკვების, კოფეინირებული საკვების, ალკოჰოლის მიღებისას ან ტრიციკლური ანტიდეპრესანტების მიღების დროს, კუჭის დაცლა კიდევ უფრო ანელებს.
გავლენა სისხლის შაქარზე
იმისათვის, რომ გესმოდეთ, თუ როგორ არის სისხლში გლუკოზის შემცველობა კუჭის დაცლაზე დამოკიდებული, ჯერ უნდა გაერკვნენ, თუ რა ხდება სხეულში პაციენტის 1 ტიპის დიაბეტით დაავადებული.
ჭამის წინ მას ჭირდება სწრაფი მოქმედების ინსულინი.
გვ ინექციის შემდეგ, პაციენტმა უნდა ჭამოს რაღაც. თუ ეს არ მოხდა, სისხლში შაქარი დაიწყებს დაქვეითებას და შეიძლება გამოიწვიოს ჰიპოგლიკემია. დიეტური გასტროპარეზით, როდესაც საკვები მუცელში უვარგისი რჩება, პრაქტიკულად იგივე ხდება. სხეულმა არ მიიღო საჭირო საკვები ნივთიერებები, ვითარდება ჰიპოგლიკემია. იმისდა მიუხედავად, რომ ინსულინი დროულად მიიღეს ყველა წესის მიხედვით, და მოხდა კვება.
ინექციის შემდეგ, პაციენტმა უნდა ჭამოს რაღაც. თუ ეს არ მოხდა, სისხლში შაქარი დაიწყებს დაქვეითებას და შეიძლება გამოიწვიოს ჰიპოგლიკემია. დიეტური გასტროპარეზით, როდესაც საკვები მუცელში უვარგისი რჩება, პრაქტიკულად იგივე ხდება. სხეულმა არ მიიღო საჭირო საკვები ნივთიერებები, ვითარდება ჰიპოგლიკემია. იმისდა მიუხედავად, რომ ინსულინი დროულად მიიღეს ყველა წესის მიხედვით, და მოხდა კვება.
პრობლემა ის არის, რომ დიაბეტიანმა ვერასოდეს იცის ზუსტად, როდის შეძლებს კუჭის გადატანა საკვების მიღებას და ცარიელი. ამ შემთხვევაში, მას შეეძლო ინსულინის მოგვიანებით ინექცია. ან, სწრაფი მოქმედების დროს, გამოიყენეთ საშუალო ან გრძელი მოქმედება.
მაგრამ მზაკვრული ის არის, რომ დიაბეტური გასტროპარეზი არაპროგნოზირებადი მოვლენაა. ვერავინ იტყვის დარწმუნებით, როდის გაიშლება მუცელი. პათოლოგიების არარსებობის და კარიბჭის ფუნქციების დარღვევის შემთხვევაში, საკვების გადაადგილება შეიძლება მოხდეს მისი მიღებიდან რამდენიმე წუთში. კუჭის სრული დაცლის მაქსიმალური დროა 3 საათი.
თუ არსებობს პილორუსის სპაზმი და სარქველი დახურულია, მაშინ საკვები შეიძლება კუჭში იყოს მრავალი საათის განმავლობაში. და ზოგჯერ რამდენიმე დღეში. დედააზრი: სისხლში შაქრის დონე სტაბილურად ეცემა კრიტიკულ დონეზე, შემდეგ კი მოულოდნელად იშლება, როგორც კი ცარიელი ხდება.
სწორედ ამიტომ პრობლემა ქმნის დიდ სირთულეებს, თუ აუცილებელია სისხლში გლუკოზის დონის კონტროლი, რათა დაინიშნოს ადეკვატური მკურნალობა. გარდა ამისა, პრობლემები წარმოიქმნება მათში, ვინც ინსულინის ინექციის ნაცვლად ტაბლეტებში იღებენ ინსულინს.
ამ შემთხვევაში, პანკრეასის ჰორმონი უბრალოდ არ შეიწოვება, მუცელში იკვებება უნებლიეთ საკვებთან ერთად.
განსხვავებები გასტროპარეზის დროს, ტიპი 2 დიაბეტში
მას შემდეგ, რაც პანკრეასის ჯერ კიდევ შეუძლია მეორე ტიპის დიაბეტის დროს ინსულინის სინთეზირება, დაავადების ამ ფორმით დაავადებულ პაციენტებს გაცილებით ნაკლები პრობლემები აქვთ. მათ ასევე აქვთ მძიმე დრო: ინსულინის საკმარისი რაოდენობა იწარმოება მხოლოდ მაშინ, როდესაც საკვები ნაწლავებში გადავიდა და მთლიანად იჭრება.
 თუ ეს არ მოხდა, სისხლში მხოლოდ შაქრის მინიმალური დონეა შენარჩუნებული, საკმარისია მხოლოდ ჰიპოგლიკემიის თავიდან ასაცილებლად.
თუ ეს არ მოხდა, სისხლში მხოლოდ შაქრის მინიმალური დონეა შენარჩუნებული, საკმარისია მხოლოდ ჰიპოგლიკემიის თავიდან ასაცილებლად.
ტიპი 2-ის დაავადების დიაბეტით დაავადებულთათვის ადაპტირებული დაბალი ნახშირბადის დიეტის გათვალისწინებით, არ არის საჭირო ინსულინის დიდი დოზები. ამიტომ, ამ მხრივ გასტროპარეზის გამოვლინებები არც თუ ისე საშინელია.
გარდა ამისა, თუ ცარიელი ნელი, მაგრამ სტაბილურია, სისხლში შაქრის აუცილებელი დონე კვლავ შენარჩუნდება. პრობლემები წარმოიქმნება კუჭის უეცარი და სრული დაცლით. შემდეგ გლუკოზის რაოდენობა მკვეთრად გადააჭარბებს დასაშვებ ზღვარს.
მისი დაბრუნება შეგიძლიათ ნორმალურ რეჟიმში მხოლოდ ინსულინის სწრაფი მოქმედების საშუალებით. მაგრამ ამის შემდეგაც კი, მხოლოდ რამდენიმე საათში დასუსტებულ ბეტა უჯრედებში შეძლებენ იმდენი ინსულინის სინთეზს, რომ შაქრის დონე ნორმალიზდეს.
კიდევ ერთი მთავარი პრობლემა და კიდევ ერთი მიზეზი, რის გამოც საჭიროა გასტროპარეზის მკურნალობა, არის დილის გამთენიების სინდრომი. აქვე შეგიძლიათ გაითვალისწინოთ:
- დავუშვათ, პაციენტს აქვს ვახშამი, მის სისხლში გლუკოზის დონე ნორმალურია.
- მაგრამ საკვები მაშინვე არ დაიჯესტა და მუცელში დარჩა.
- თუ ის ღამით ნაწლავებში გადაადგილდება, დილით დიაბეტით აღვიძებს სისხლში ზედმეტი მაღალი შაქარი.
დაბალი ნახშირწყლოვანი დიეტის პირობებში და ინსულინის დაბალი დოზების შეყვანა ტიპი 2 დიაბეტში, გასტროპარეზთან ჰიპოგლიკემიის რისკი მინიმალურია.
სირთულეები წარმოიქმნება იმ პაციენტებში, რომლებიც იცავენ სპეციალურ დიეტას და ამავე დროს რეგულარულად ინიშნება ინსულინის დიდი დოზები. ისინი ხშირად განიცდიან შაქრის დონის მოულოდნელ ცვლილებებს და ჰიპოგლიკემიის მწვავე შეტევებს.
რა უნდა გააკეთოს გასტროპარეზის დადასტურებისას
თუ პაციენტს აქვს დიაბეტური გასტროპარეზის მსუბუქი სიმპტომებიც კი, ხოლო სისხლში გლუკოზის მრავალჯერადი გაზომვები დაადასტურებს დიაგნოზს, აუცილებელია შაქრის ნაპერწკლების გასაკონტროლებლად. ინსულინის დოზის მუდმივად შეცვლით მკურნალობა არ გამოიწვევს შედეგს, არამედ მხოლოდ ზიანს აყენებს.
ამრიგად, თქვენ მხოლოდ სიტუაციის გამწვავება და ახალი გართულებების მიღება შეგიძლიათ, მაგრამ ვერ შეძლებთ ჰიპოგლიკემიის შეტევების თავიდან აცილებას. კუჭის დაგვიანებული დაგროვების მკურნალობის რამდენიმე მეთოდი არსებობს, ყველა ქვემოთ მოცემულია.
მიზეზები და ნიშნები
 ნერვული სინდრომის გამოჩენის წამყვანი ფაქტორი არის მაღალი გლუკოზა, როდესაც ვაგუსის ნერვი დაზიანებულია. სხვა მიზეზები ასევე ხელს უწყობს პარეზის გაჩენას - ჰიპოთირეოზი, დაზიანებები და კუჭ-ნაწლავის დაავადებები (წყლულები), სისხლძარღვთა პათოლოგიები, სტრესი, ანორექსია ნერვოზა, სკლეროდერმია, გვერდითი მოვლენები წამლებისგან, რომლებიც ახდენენ არტერიული წნევის ნორმალიზებას.
ნერვული სინდრომის გამოჩენის წამყვანი ფაქტორი არის მაღალი გლუკოზა, როდესაც ვაგუსის ნერვი დაზიანებულია. სხვა მიზეზები ასევე ხელს უწყობს პარეზის გაჩენას - ჰიპოთირეოზი, დაზიანებები და კუჭ-ნაწლავის დაავადებები (წყლულები), სისხლძარღვთა პათოლოგიები, სტრესი, ანორექსია ნერვოზა, სკლეროდერმია, გვერდითი მოვლენები წამლებისგან, რომლებიც ახდენენ არტერიული წნევის ნორმალიზებას.
ზოგჯერ დიაბეტით დაავადებული გასტროპარეზი ხდება რამდენიმე მიდრეკილების ფაქტორების ფონზე. მაგალითად, ადამიანი, რომელიც ბოროტად იყენებს ცხიმიან საკვებს, ყავას სვამს და ალკოჰოლს, ასეთი დაავადების განვითარების მაღალი რისკია.
უნდა გვახსოვდეს, რომ პარეზის დიაბეტური ფორმა განსხვავდება ჩვეულებრივიდან, რადგან კუჭის დასუსტება ხდება ქრონიკული ჰიპერგლიკემიის მქონე პაციენტებში. და მეორე შემთხვევაში, აღინიშნება მხოლოდ ორგანოს არასრული დამბლა.
ვინაიდან კუჭის დაცლა ნელა დგება, პაციენტი განიცდის სისავსის შეგრძნებას ჭამის შემდეგ, შესვენების დროს და ახალი კვების დროსაც კი. ამიტომ, საკვების მცირე ნაწილიც კი იწვევს მუცლის ზედა ნაწილში სიმძიმის შეგრძნებას.
დაავადების გამწვავებული კურსით, საკვების რამდენიმე დატვირთვა ერთდროულად გროვდება კუჭში. ამ შემთხვევაში, შემდეგი სიმპტომები ვითარდება:
უფრო მეტიც, კუჭის დაგვიანებით დაცლა უარყოფით გავლენას ახდენს საკვების ასიმილაციის პროცესებზე, რაც უარყოფითად მოქმედებს პაციენტის მთლიან ჯანმრთელობაზე.
აღსანიშნავია, რომ გასტროპარეზის საწყისი ფორმის დადგენა შესაძლებელია მხოლოდ გლუკოზის ფასეულობების მუდმივი დაკვირვებით.
ვინაიდან ნევროლოგიური სინდრომი ართულებს შაქრის დონის დაკვირვების პროცესს. მდგომარეობა კიდევ უფრო გამწვავდება სწორი დიეტის დაცვით.
გასტროპარეზის გავლენა გლიკემიაზე და მისი კურსის თავისებურებები მეორე ტიპის დიაბეტში
 როდესაც დიაბეტით დაავადებულებს ინსულინი ჭამს ჭამის წინ ან იყენებს მედიკამენტებს, რომლებიც ააქტიურებენ პანკრეასის ინსულინის წარმოებას, მაშინ გლუკოზის შემცველობა სტაბილიზდება. მაგრამ თუ მედიკამენტების მიღება ან ინსულინის ინექცია გაკეთდა საკვების ჭამის გარეშე, მაშინ შაქრის კონცენტრაცია შეიძლება მნიშვნელოვნად შემცირდეს. და დიაბეტის დროს გასტროპარეზი ასევე იწვევს ჰიპოგლიკემიას.
როდესაც დიაბეტით დაავადებულებს ინსულინი ჭამს ჭამის წინ ან იყენებს მედიკამენტებს, რომლებიც ააქტიურებენ პანკრეასის ინსულინის წარმოებას, მაშინ გლუკოზის შემცველობა სტაბილიზდება. მაგრამ თუ მედიკამენტების მიღება ან ინსულინის ინექცია გაკეთდა საკვების ჭამის გარეშე, მაშინ შაქრის კონცენტრაცია შეიძლება მნიშვნელოვნად შემცირდეს. და დიაბეტის დროს გასტროპარეზი ასევე იწვევს ჰიპოგლიკემიას.
თუ კუჭი კარგად მუშაობს, მაშინ ჭამის შემდეგ დაუყოვნებლივ მიჰყვება ნაწლავებს. დიაბეტური პარეზის შემთხვევაში, საკვები შეიძლება ნაწლავებში იყოს რამდენიმე საათში ან თუნდაც რამდენიმე დღეში.
ეს ფენომენი ხშირად იწვევს სისხლში შაქრის კონცენტრაციის მკვეთრ დაქვეითებას, რაც ხდება 60-120 წუთის შემდეგ. ჭამის შემდეგ და 12 საათის შემდეგ, როდესაც საკვები შედის ნაწლავებში, პირიქით, შაქრის დონე მნიშვნელოვნად იზრდება.
ტიპი 1 დიაბეტით, გასტროპარეზის მიმდინარეობა ძალიან პრობლემურია. ამასთან, დაავადების ინსულინისგან დამოუკიდებელი ფორმით, პანკრეასი დამოუკიდებლად წარმოქმნის ჰორმონს, ამიტომ საჭმლის მომნელებელი ტრაქტის პარეზის მქონე პაციენტი ბევრად უკეთესად გრძნობს თავს.
ინსულინის წარმოება ხდება მაშინ, როდესაც საკვები კუჭის ნაწლავში შედის ნაწლავებში. საჭმლის მუცელში ყოფნისას აღინიშნება გლუკოზის დაბალი კონცენტრაცია. ამასთან, როდესაც პაციენტი მიჰყვება დიაბეტით დაავადებულთა თერაპიის პრინციპებს, მას სჭირდება ჰორმონის მინიმალური რაოდენობა, რაც არ უწყობს ხელს ჰიპოგლიკემიის გაჩენას.
თუ მუცელი ნელა იშლება, ამ პროცესის სიჩქარე იგივეა. თუმცა, ტიპი 2 დიაბეტის დროს, სისხლში გლუკოზის დონე ნორმალურია. მაგრამ უეცრად და მოულოდნელად დაცლის შემთხვევაში, გლუკოზის კითხვამ შეიძლება მკვეთრად გაიზარდოს. უფრო მეტიც, ეს მდგომარეობა არ წყდება ინსულინის ინექციის მიღებამდე.
აღსანიშნავია, რომ დიაბეტური გასტროპარეზი შეიძლება იყოს მიზეზი, რომელიც გავლენას ახდენს შაქრის კონცენტრაციის ზრდა დილით საუზმეზე ადრე.
ამიტომ, თუ სადილის შემდეგ საკვები დარჩა კუჭში, მაშინ საჭმლის მომნელებელი პროცესი ღამით განხორციელდება და გაღვიძების შემდეგ შაქრის დონის გადაჭარბება მოხდება.
დიაგნოზი და მკურნალობა
 დიაბეტის დროს კუჭის პარეზის იდენტიფიცირებისთვის და მისი განვითარების ეტაპის დასადგენად, საჭიროა მუდმივად მონიტორინგი და ჩაწერა შაქრის ღირებულებების 2-3 კვირის განმავლობაში. გარდა ამისა, პაციენტი უნდა გასინჯოს გასტროენტეროლოგის მიერ.
დიაბეტის დროს კუჭის პარეზის იდენტიფიცირებისთვის და მისი განვითარების ეტაპის დასადგენად, საჭიროა მუდმივად მონიტორინგი და ჩაწერა შაქრის ღირებულებების 2-3 კვირის განმავლობაში. გარდა ამისა, პაციენტი უნდა გასინჯოს გასტროენტეროლოგის მიერ.
ნევროლოგიური სინდრომის არსებობა მითითებულია შემდეგი ფენომენებით, რომელთა დადგენა შესაძლებელია თვითმმართველობის მონიტორინგის დღიურის შენარჩუნების დროს. ასე რომ, ჭამიდან 1 ან 3 საათის შემდეგ, გლუკოზის კონცენტრაცია მუდმივად რჩება ნორმალურ დონეზე, ხოლო შაქრიანობის უზმოზე მიღება იზრდება თუნდაც დროული სადილით.
უფრო მეტიც, პარეზთან ერთად, დილით გლიკემიის დონე მუდმივად ცვალებადია. და საჭმლის ჭამის შემდეგ, შაქრის შემცველობა ნორმალური რჩება და იზრდება მხოლოდ ჭამიდან 5 საათის შემდეგ.
ასევე შეგიძლიათ აღმოაჩინოთ გასტროპარეზი დიაბეტით, თუ ჩაატარებთ სპეციალურ ტესტს. ექსპერიმენტი არ არის ინსულინის ინექცია ჭამის წინ, მაგრამ თქვენ ასევე უნდა უარი თქვათ სადილზე, ხოლო ღამით ინექცია მისცეს. სუტრას ცარიელ კუჭზე უნდა ჩაიწეროს შაქრის მაჩვენებლები.
თუ დიაბეტის კურსი არ არის გართულებული, მაშინ დილის გლიკემია ნორმალური უნდა იყოს. თუმცა, პარეზის დროს, ჰიპოგლიკემია ყველაზე ხშირად ვითარდება შაქრიანი დიაბეტის დროს.
თერაპიული დიაბეტური გასტროპარეზისთვის აუცილებელია გარკვეული ცხოვრების წესის დაცვა და რეგულარულად მონიტორინგი შაქრის დონის შესახებ.მკურნალობის მთავარი მიზანი არის საშოს ნერვის ფუნქციის აღდგენა, რის გამოც კუჭი კვლავ დაიწყებს ნორმალურ მუშაობას.
დიაბეტის გართულებამ უნდა მოიქცეთ ყოვლისმომცველი მკურნალობა:
- მედიკამენტების მიღება
- სპეციალური ტანვარჯიში
- დიეტა.
ასე რომ, დაცლის პროცესის დასაჩქარებლად, ექიმი განსაზღვრავს წამლებს სიროფის ან ტაბლეტების სახით. ასეთ სახსრებს მოიცავს Motilium, Betaine hydrochloride and pepsin, metoclopramide და სხვები.
ვარჯიში და დიეტა
 დიაბეტური გასტროპარეზით, უნდა გაკეთდეს სპეციალური ტანვარჯიშები, რომლითაც შეგიძლიათ გააძლიეროს დუნე კუჭის კედლები. ეს საშუალებას მისცემს სხეულის ჩვეულებრივი მუშაობის დამკვიდრებას და ხელს შეუწყობს სწრაფ ცარიელებას.
დიაბეტური გასტროპარეზით, უნდა გაკეთდეს სპეციალური ტანვარჯიშები, რომლითაც შეგიძლიათ გააძლიეროს დუნე კუჭის კედლები. ეს საშუალებას მისცემს სხეულის ჩვეულებრივი მუშაობის დამკვიდრებას და ხელს შეუწყობს სწრაფ ცარიელებას.
უმარტივესი ვარჯიშია ჭამის შემდეგ სიარული, რომელიც უნდა გაგრძელდეს მინიმუმ 60 წუთის განმავლობაში. უმჯობესია სადილის შემდეგ სეირნობა. დიაბეტით დაავადებულებს, რომლებიც თავს კარგად გრძნობენ, შეუძლიათ მსუბუქი სირბილი გააკეთონ.
მუცლის ღრმა შეკუმშვა ასევე ხელს შეუწყობს ნაწლავის სწრაფ მოძრაობას. ეს ვარჯიში ხორციელდება ჭამის შემდეგ. სასურველი ეფექტის მისაღწევად, აუცილებელია ამის გაკეთება რეგულარულად და რამდენიმე კვირის შემდეგ მუცლის კუნთები და კედლები გაძლიერდება, რაც დადებით გავლენას მოახდენს საჭმლის მონელების პროცესში.
სავარჯიშო უნდა ჩატარდეს 4 წუთი. ამ დროის განმავლობაში კუჭის მიღება უნდა მოხდეს მინიმუმ 100 ჯერ.
გარდა ამისა, სასარგებლოა ღრმა მიდრეკილებების გაკეთება უკან და მეოთხეში, რაც ხელს შეუწყობს საკვების მიღწევას კუჭ-ნაწლავის ტრაქტის გასწვრივ. სავარჯიშოები უნდა გაკეთდეს ყოველდღე 20 ჯერ მაინც.
დიაბეტური გასტროპარეზის უსიამოვნო სიმპტომების აღმოსაფხვრელად, აუცილებელია დაიცვას სპეციალური დიეტა და დაიცვას გარკვეული წესები:
- ჭამის წინ უნდა დალიოთ 2 ჭიქა წყალი ან ჩაი შაქრის გარეშე,
- თუ არ არის საჭირო ინსულინის ინექცია ჭამის წინ, მაშინ კვება უნდა გაიზარდოს დღეში 4-6 საჭმელად,
- ბოჭკოვანი მდიდარი საკვები გამოყენებამდე უნდა იყოს მიწაზე,
- ბოლო კვება უნდა იყოს არა უგვიანეს 5 საათისა ძილის წინ,
- უვარგისი ხორცის ჯიშები უნდა გამოიყოს (ღორის, თამაშის, ძროხის),
- ნუ მიირთმევ ციყვს სადილად,
- ყველა საკვები უნდა იყოს საღეჭი მინიმუმ 40 ჯერ.
უპირატესობა უნდა მიენიჭოს დიეტურ ხორცს (ქათამი, ინდაური, კურდღელი), დანაყილი ხორცის საფქვლეულში. უმჯობესია, არ მოხდეს ზღვის პროდუქტების ჭამა სრულ აღდგენამდე.
თუ დიეტა თერაპიამ არ მოიტანა სათანადო შედეგი, მაშინ პაციენტი გადადის ნახევრად თხევადი ან თხევადი საკვები.
ბევრმა არ იცის, რომ საღეჭი რეზინი ეფექტური საშუალებაა გასტროპარეზისთვის. ყოველივე ამის შემდეგ, ეს ასტიმულირებს გლუვი კუნთების შეკუმშვას პროცესს კუჭის კედლებზე, ასუსტებს პილოტურ სარქველს.
ამავე დროს, თქვენ არ უნდა ინერვიულოთ შაქრის დონის გამო, რადგან ერთი საღეჭი ფირფიტა შეიცავს მხოლოდ 1 გრ ქსილიტოოლს, რომელსაც არ აქვს მნიშვნელოვანი გავლენა გლიკემიის შესახებ. ამიტომ, ყოველი ჭამის შემდეგ, ღრძილები უნდა გააცხელოთ დაახლოებით ერთი საათის განმავლობაში. ამ სტატიაში ვიდეო გთავაზობთ დამატებით ინფორმაციას დიაბეტის გართულებების შესახებ.
დიეტის კორექტირება გასტროპარეზის გასაკონტროლებლად
ყველაზე ოპტიმალური მკურნალობა, რომელიც მნიშვნელოვნად ამცირებს დიაბეტური გასტროპარეზის სიმპტომებს, არის სპეციალური დიეტა. იდეალურია, დააკავშიროთ იგი სავარჯიშოების ერთობლიობას, რომელიც მიზნად ისახავს კუჭის მუშაობის სტიმულირებას და ნაწლავის მოძრაობის გაუმჯობესებას.
მრავალი პაციენტისთვის რთულია დაუყოვნებლივ გადახდეს ახალ დიეტასა და დიეტაზე. ამიტომ, ამის გაკეთება მიზანშეწონილია თანდათანობით, უმარტივესი ცვლილებებიდან რადიკალურზე გადადის. შემდეგ მკურნალობა უსაფრთხო და ეფექტური იქნება.
- ჭამის წინ, თქვენ უნდა დალიოთ ნებისმიერი სითხის ორი ჭიქა - მთავარია, რომ ის არ არის ტკბილი, არ შეიცავს კოფეინს და ალკოჰოლს.
- რაც შეიძლება შემცირდეს ბოჭკოს მიღება. თუ ამ ნივთიერების შემცველი პროდუქტები ჯერ კიდევ დიეტაში შედის, რეკომენდებულია გამოყენებამდე გამოყენებამდე ბლენდერში გახეხეთ.
- რბილი საკვებიც კი ძალიან ფრთხილად უნდა იყოს საღეჭი - მინიმუმ 40 ჯერ.
- თქვენ სრულად უნდა მიატოვოთ ჯიშების რთული მონელება ხორცი - ეს არის საქონლის ხორცი, ღორის, თამაში. უპირატესობა უნდა მიენიჭოს კერძებს minced ხორცი ან მოხარშული ფრინველის ხორცი, minced მეშვეობით ხორცის grinder. ნუ შეჭამთ მტევნებს.
- ვახშამი უნდა იყოს არა უგვიანეს ხუთი საათისა ძილის წინ. ამავე დროს, ვახშამი უნდა შეიცავდეს მინიმუმ ცილას - უმჯობესია ზოგიერთი მათგანი საუზმეზე გადაიტანოთ.
- თუ არ არის აუცილებელი ინსულინის დანერგვა ჭამის წინ, საჭიროა სამდღიანი კვება 4-6 პატარაში დაყოთ.
- დაავადების მძიმე ფორმებში, როდესაც დიეტურმა მკურნალობამ არ მოიტანა მოსალოდნელი შედეგები, აუცილებელია თხევადი და ნახევრად თხევადი საკვების გადასვლა.
თუ დიაბეტის კუჭი განიცდის გასტროპარეზს, ნებისმიერი ფორმით ბოჭკოვანი, თუნდაც ადვილად ხსნადი, შეიძლება გამოიწვიოს სარქვლის წარმოქმნის პროვოცირება. აქედან გამომდინარე, მისი გამოყენება დასაშვებია მხოლოდ დაავადების ზომიერ ფორმებში, მაგრამ მინიმალური რაოდენობით.
ეს გააუმჯობესებს სისხლში შაქარს. ლაქსატები, რომლებიც შეიცავს უხეში ბოჭკოებს, როგორიცაა სელის ან პლანტაციის თესლი, მთლიანად უნდა მოიშალოს.
რა არის გასტროპარეზი?
დიაბეტური გასტროპარეზი არის კუჭის კუნთების ნაწილობრივი დამბლა, რაც იწვევს კუჭის სივრცის დაგვიანებულ გაწმენდას ჭამის შემდეგ. ამ დაავადების განვითარება იწვევს კუჭის კუნთოვანი ქსოვილის შენელებულ მუშაობას, რომლის ფუნქციური დარღვევა ხელს უწყობს საკვების კომა ფორმირებას. დაუმუშავებელი საკვების გრძელი დეპოზიტები გადაშენების პროცესს ექვემდებარება. შედეგად, ხდება პათოგენური ფლორის რეპროდუქცია, რაც მავნე გავლენას ახდენს საჭმლის მომნელებელ ტრაქტზე.

ამ ტიპის პათოლოგიური აშლილობა დამახასიათებელია არა მხოლოდ დიაბეტის მქონე ადამიანებისთვის, არამედ მათი თანდაყოლილი უფრო დიდი ზომებისთვისაც. ტიპის 1 დაავადებით, გასტროპარეზი უფრო ხშირია, ვიდრე ტიპი 2 დიაბეტის მქონე ადამიანებში.
ICD-10 დაავადების აღნიშვნა: K31.8.0 * კუჭის ატიონი (გასტროპარეზი).
დაავადების განვითარების ძირითადი ნიშნები
გასტროპარეზით დაავადებული პაციენტი უჩივის საკვების სწრაფ გაჯანსაღებას, თუმცა, ფაქტობრივად, ძალიან ცოტა საკვები ჭამეს. ამავე დროს, მუცელი სავსეა, მას შეუძლია ზიანი მიაყენოს, როგორც ეს ხდება ჭარბი დაგროვებით. თუმცა, ადამიანი თანდათან იკლებს წონაში. მას აწუხებს ყაბზობა, bloating და ხშირი ღებინება ჭამის შემდეგ.
ამ პათოლოგიის დაუყოვნებლივი ეჭვი არ შეიძლება, ამიტომ აუცილებელია გასტროენტეროლოგის მიერ ფრთხილად გამოკვლევა, როდესაც ხდება პირველი საგანგაშო სიმპტომები.
არასწორი დიეტა, შემწვარი, ცხიმოვანი და ალკოჰოლის ბოროტად გამოყენება ამძიმებს დაავადების მიმდინარეობას და ზრდის დიაბეტებში გასტროპარეზის განვითარებას.

მრავალი წლის განმავლობაში ვსწავლობდი DIABETES– ის პრობლემას. საშინელებაა, როდესაც ამდენი ადამიანი იღუპება და კიდევ უფრო მეტი ინვალიდი ხდება დიაბეტის გამო.
მე საჩქაროდ ვამბობ სასიხარულო ამბებს - რუსეთის სამედიცინო მეცნიერებათა აკადემიის ენდოკრინოლოგიის კვლევის ცენტრმა შეძლო შეექმნა მედიცინა, რომელიც სრულად განკურნავს დიაბეტს. ამ დროისთვის, ამ პრეპარატის ეფექტურობა ახლოვდება 100%.
კიდევ ერთი კარგი ამბავი: ჯანდაცვის სამინისტრომ უზრუნველყო სპეციალური პროგრამის მიღება, რომელიც ანაზღაურებს წამლის მთელ ღირებულებას. რუსეთში და დსთ-ს ქვეყნებში დიაბეტით დაავადებულები ადრე 6 ივლისს შეიძლება მიიღოთ საშუალება - უფასოა!
ხშირად, დიაბეტურ გასტროპარეზს აქვს სხვა სიმძიმის და მანიფესტაციის ხარისხი. მაგრამ ყველაზე ხშირად გასტროპარეზთან ერთად აღინიშნება შემდეგი სიმპტომები:
- გულისრევა, ღებინება ჭამის შემდეგ,
- bloating
- გრძნობის გაძნელება
- ტკივილი მუცელში,
- მუწუკები, გულძმარვა
- არ არის კუჭის დამახასიათებელი გადინება,
- ანორექსია.
დაავადების დროს ღებინების რეფლექსი ხდება, როგორც წესი, ძირითადი ჭამის შემდეგ. ამასთან, დაავადების მწვავე ფორმით ღებინების შეტევები შეიძლება პროვოცირებული იყოს საკვების გარეშე (კუჭში საკვების ჭარბი დაგროვებით და კუჭის წვენის დაგროვებით). ვინაიდან პათოლოგია გავლენას ახდენს საკვების გადამუშავებაზე, ღებინება შეიცავს საკვებსა და ნაღვლის დიდ ნაწილებს.
დაავადების მძიმე ფორმა უარყოფით გავლენას ახდენს საჭმლის მომნელებელ ტრაქტზე, რომლებიც არ ასრულებენ მათ სათანადო ფუნქციას და, ამით, შეწყვიტეთ სხეულების გაჯერება სასარგებლო კვალი ელემენტებით. შესაბამისად, ნივთიერებების მნიშვნელოვანი ნაკლებობა ხელს უწყობს სხეულის წონის შემცირებას, თანდათანობით გაუწყლოდება და ორგანიზმს ანელებს.
გასტროპარეზის სიმპტომები მკვეთრად ცვლის ცხოვრების ჩვეულ რიტმს. დაავადებული ადამიანები განიცდიან სისუსტის, დაღლილობის, გაღიზიანების შეგრძნებას. ეს არის უწყვეტი ციკლი, რომელიც მუდმივად აისახება სხეულში და არ აძლევს მას ჩვეულ რეჟიმში მუშაობის სტაბილურად ფუნქციონირებას. ყოველდღიური ჰორმონალური ცვლილებები და მაღალი გლუკოზა იწვევს გაუარესების მდგომარეობას. პათოლოგიის მქონე ადამიანები განიცდიან ნერვულ ავადმყოფობას და პრაქტიკულად არ გამოდიან დეპრესიიდან.
დაავადების მახასიათებლები 1 და 2 ტიპის დიაბეტის დროს
ტიპი 1 დიაბეტის მქონე ადამიანებს გაცილებით მეტი გართულება აქვთ, ვიდრე ტიპი 2 დიაბეტის მქონე ადამიანებს, რომლებსაც აქვთ ინსულინის ბუნებრივი სინთეზი. ხშირად, რეპლიკაციის მომენტი ხდება ნაწლავის სადინარებში ხრტილის გადატანის შემდეგ. მაგრამ მიუხედავად იმისა, რომ მიღებული საკვები რჩება კუჭში, სისხლში გლუკოზის შეფარდებითი მაჩვენებელი დაბალი კონცენტრაციაა.
დაავადების მახასიათებლები
დიაბეტური გასტროპარეზი არის მდგომარეობა, რომელშიც ხდება მუცლის კუნთების არასრული დამბლა. ამას თან ახლავს საჭმლის მონელების პროცესის სირთულე და მისი შემდგომი გადაადგილება ნაწლავში. დიაბეტური გასტროპარეზით, შესაძლებელია კუჭ-ნაწლავის სხვადასხვა პათოლოგიების შემდგომი პროგრესირება.
დაავადება ვითარდება სისხლში შაქრის მომატებული კონცენტრაციის ფონზე. ის მყისიერად არ ჩნდება, პროცესს რამდენიმე წელი სჭირდება. უფრო ხშირად ამ გართულებას განიცდიან ინსულინდამოკიდებული ადამიანები. ტიპი 2 ტიპის დიაბეტით დაავადებულებში, გასტროპარეზი ვითარდება ბევრად უფრო იშვიათად.
ჯანმრთელ ადამიანებში კუჭის კუნთები იშლება, ხოლო საკვები მუშავდება და ნაწილი ნაწლავებში გადადის. დიაბეტის დროს ნერვული სისტემა დარღვეულია, მათ შორის კუჭ-ნაწლავის ტრაქტის ფუნქციონირების რეგულირება. ეს გამოწვეულია იმით, რომ გლუკოზის მომატებულმა კონცენტრაციამ შეიძლება გამოიწვიოს საშოს ნერვის დაზიანება. მოქმედებს ნერვები, რომლებიც პასუხისმგებელნი არიან მჟავების, ფერმენტების, კუნთების სინთეზზე. პრობლემები შეიძლება დაიწყოს კუჭ-ნაწლავის ტრაქტის ნებისმიერ ნაწილში.
ავადმყოფობის ნიშნები
დიაბეტით დაავადებულებმა უნდა იცოდნენ, თუ როგორ შეიძლება მოხდეს გასტროპარეზი დიაბეტში. თუ პაციენტს ჰქონდა შეგრძნების დაკარგვის ისტორია, იყო რეფლექსების გაუარესება, მშრალი ფეხები, მაშინ შეიძლება განვითარდეს საჭმლის მომნელებელი პრობლემები.
გასტროპარეზის ნიშნებია:
- გამოჩენა belching ან hiccups,
- გულისრევა ჭამის შემდეგ, ღებინება,
- კუჭის სისრულის შეგრძნება პირველი კოვზების შემდეგ,
- ტკივილი და დისკომფორტი კუჭში ჭამის შემდეგ,
- მადის შესამჩნევი დაკარგვა,
- მუდმივი გულძმარვა
- bloating
- დიარეა
- ყაბზობა
- გლუკოზის კონცენტრაციაში გადასვლა რეკომენდებული დიეტის დაცვითაც კი.
დიეტის დარღვევის შემთხვევაში, გასტროპარეზის სიმპტომები გაუარესდება. მდგომარეობა გაუარესდება შემწვარი საკვების, მაფინების, ცხიმოვანი, ბოჭკოვანი საკვების, სოდაის მიღების შემდეგ. სიმპტომების სიმძიმე დამოკიდებულია დაავადების სიმძიმეზე და სხეულის მახასიათებლებზე.
საწყის სტადიაზე ექიმები ყოველთვის ვერ იტანენ ეჭვს გასტროპარეზის განვითარებაში. დაავადების დამახასიათებელი თვისებაა ის, რომ თითქმის შეუძლებელია გლუკოზის ნორმალური დონის შენარჩუნება.
დაავადების მიზეზები
იმის გათვალისწინებით, რომ ყველა დიაბეტით დაავადებულთაგან გასტროპარეზი შორს არის, უნდა გაირკვეს, თუ რა არსებობს სხვა პროვოცირების ფაქტორები. მთავარი მიზეზი არის ნერვული სისტემის ფუნქციონირების დარღვევა და საშოს ნერვის დაზიანება. უფრო ხშირად დაავადება ჩნდება პაციენტებში, რომლებშიც:
- კუჭ-ნაწლავის ტრაქტის პრობლემები
- ჰიპოთირეოზი
- კუჭის წყლული,
- სისხლძარღვთა დაავადება
- სკლეროდერმია
- არსებობს კუჭის, ნაწლავების, დაშავების დაზიანებების ისტორია.
- განვითარდა ანორექსია ნერვულად,
- ძლიერი სტრესი.
გასტროპარეზი შეიძლება იყოს ანტიჰიპერტენზიული საშუალებების გამოყენების გართულება. ზოგიერთ შემთხვევაში, მიზეზი არის ფაქტორების ერთობლიობა, ასე რომ, იმის გასაგებად, თუ რა პრობლემები წარმოიშვა, აუცილებელია ექიმთან ერთად.
ყავის, ცხიმოვანი საკვების, ალკოჰოლის გადაჭარბებული ენთუზიაზმით, გასტროპარეზის განვითარების ალბათობა იზრდება. ყოველივე ამის შემდეგ, ასეთი საკვები აძლიერებს კუჭის მდგომარეობას.
მნიშვნელოვანი თვისებები
ინსულინდამოკიდებული ტიპის დაავადებით დაავადებულ პაციენტებს უნდა მიეცეს ინსულინი ჭამის წინ. მე -2 ტიპის დიაბეტის დროს, პაციენტები სვამენ სპეციალურ მედიკამენტებს, რომლებიც შექმნილია ინსულინის წარმოების სტიმულირებისთვის და უჯრედების მიერ მისი შეწოვის პროცესის გასაუმჯობესებლად. ამავდროულად, საკვები უნდა შევიდეს სხეულში, თუ ის არ არის, შაქრის დონე შესაძლოა კრიტიკულ დონეზე დაეცეს.
დაავადების გასტროპარეზი ხასიათდება იმით, რომ სხეულში წყვეტს ნორმალურად შეწოვას ორგანიზმში. ეს უარყოფითად მოქმედებს თქვენს ჯანმრთელობაზე. ამ დაავადებით, კუჭის ნაწლავში ნაწლავის საკვები შეიძლება დაუყოვნებლივ შევიდეს, ან შეიძლება რამდენიმე დღის შემდეგ. საკვების არარსებობის შემთხვევაში, დიაბეტით დაავადებულებში ჰიპოგლიკემიის ნიშნები აღინიშნება. როგორც საკვები ნაწლავებში გადადის, შეიძლება განვითარდეს ჰიპერგლიკემია.
მე -2 ტიპის დიაბეტის მქონე პაციენტებში გასტროპარეზი გაცილებით ნაკლებ პრობლემებს იწვევს, ვიდრე ინსულინზე დამოკიდებული დიაბეტის მქონე პაციენტებში. მართლაც, დაავადების ინსულინისგან დამოუკიდებელი ფორმით, ჰორმონის ბუნებრივი სინთეზის პროცესი არ შეწუხებულია (გარდა დაავადების მძიმე ფორმით). ამიტომ, მისი წარმოება იწყება იმ მომენტში, როდესაც საკვები კუჭიდან ნაწლავებში გადადის.
თუ კუჭის დაცლა ნელა დგება, ვიდრე ნორმალურია, მაგრამ ამავე კურსით, მაშინ შაქრიანი დიაბეტით დაავადებულ პაციენტებში შაქრიანი დიაბეტი შენარჩუნდება იმავე დონეზე. მაგრამ იმ შემთხვევებში, როდესაც საკვები ნაწლავებში მკვეთრად დიდ ნაწილში იკვებება, შაქრის კონცენტრაცია ინტენსიურად იზრდება. დიაბეტით დაავადებულს დამოუკიდებლად ვერ ანაზღაურებს ჰიპერგლიკემია.
ამ დაავადებით, დილით შაქრის მაღალი დონე შეიძლება შეინიშნოს. ეს იმის გამო ხდება, რომ საღამოს საკვები დაუყოვნებლივ არ შედის ნაწლავებში და იწყებს მონელებას. პროცესი იწყება ღამით ან დილით. ამიტომ, ძილის შემდეგ, შაქარი ამაღლებულია.
დაავადების დიაგნოზი
დიაბეტური გასტროპარეზის დასადგენად აუცილებელია გასტროენტეროლოგების მიერ პაციენტის გამოკვლევა და დაკითხვა. ექიმებმა უნდა ჩაატარონ დიფერენციალური დიაგნოზი სხვა პათოლოგიებთან. და ზუსტი დიაგნოზისთვის საჭიროა სისხლში გლუკოზის დონის სრული თვითკონტროლი. დაკვირვება ხორციელდება რამდენიმე კვირის განმავლობაში.
მდგომარეობის მონიტორინგისას პაციენტმა რეგულარულად უნდა შეამოწმოს შაქრის კონცენტრაცია:
- საკვების მიღებიდან 1-3 საათის შემდეგ, შაქრის ღირებულებები ნორმალური რჩება (ისინი არ უნდა იყვნენ იგივე),
- ჭამის შემდეგ, გლუკოზის ნახტომი არ ხდება, მაგრამ მისი კონცენტრაცია იზრდება 4-6 საათის შემდეგ ჭამის შემდეგ,
- შაქრის სამარხვო მაჩვენებლები საკმაოდ მაღალია, მაგრამ წინასწარ წინასწარ განსაზღვრა შეუძლებელია, ისინი იცვლება დღითიდღე.
დიაბეტური გასტროპარეზი შეიძლება ეჭვმიტანილი იყოს ამ ნიშნებიდან 2-3-ის არსებობით. მაგრამ ყველაზე ზუსტი დიაგნოსტიკური სიმპტომია დილის შაქრის მომატება.
ჩვეულებრივ, როდესაც ხდება გასტროპარეზი, პაციენტს არ შეუძლია გააკონტროლოს გლუკოზის კონცენტრაცია, ის იწყებს გამოყენებული შაქრის შემამცირებელი მედიკამენტების რაოდენობის ზრდას. შედეგად, მდგომარეობა მხოლოდ გაუარესდება: შაქარში ნახტომი მუდმივი ხდება.
ინსულინდამოკიდებულ პაციენტებს ურჩევენ გააკეთონ ასეთი ექსპერიმენტი. საღამოს კვება უნდა გამოტოვოთ, ინსულინი ასევე არ უნდა დაინიშნოს. მაგრამ ღამით უნდა გააკეთოთ ინსულინის ინექცია, მიიღეთ საჭირო შაქრის შემამცირებელი საშუალებები. შეამოწმეთ გლუკოზის დონე მედიკამენტების მიღების შემდეგ (ინსულინის ინექცია) და დილით ცარიელ კუჭზე. დიაბეტის ნორმალური კურსით კუჭ-ნაწლავის ტრაქტის კუნთების ფუნქციონირების შეფერხების გარეშე, მაჩვენებლები ნორმალური უნდა იყოს. გასტროპარეზთან ერთად, შაქრის კონცენტრაცია შემცირდება.
ასევე რეკომენდებულია ვახშამის გადადება ადრეულ დროში და დააკვირდეთ შაქრის დონის ცვლილებებს. თუ შაქარი დილით ნორმალური რჩება საღამოს ჭამის გარეშე, და დილით იზრდება სადილით, ექიმს შეუძლია დიაბეტური გასტროპარეზის დიაგნოზი.
ცალკე, ექიმები განსაზღვრავენ ასეთ გამოკვლევებს.
- რენტგენოგრაფია ბარიუმის სუსპენზიის გამოყენებით. ეს კვლევა საშუალებას გვაძლევს გამოვრიცხოთ საყლაპავში ობსტრუქციული ცვლილებები და შევაფასოთ მისი მდგომარეობა.
- კუჭის მანომეტრიის ჩატარება. პროცედურის დროს ფასდება კუჭ-ნაწლავის ტრაქტის სხვადასხვა ნაწილში წნევა.
- ულტრაბგერის გამოყენებით შეგიძლიათ იხილოთ შინაგანი ორგანოების კონტურები.
- ზედა საჭმლის მომნელებელი ტრაქტის ენდოსკოპიური გამოკვლევა. პროცედურის დროს ფასდება კუჭის შიდა ზედაპირის მდგომარეობა.
- ელექტროგასტროენტეროგრაფიის ჩატარება. გამოკვლევა საშუალებას გაძლევთ გაზომოთ კუჭის ელექტრული აქტივობა.
გასტროენტეროლოგმა უნდა შეამოწმოს კუჭის წყლული, გლუტენის მიმართ ალერგია, კუჭ-ნაწლავის გაღიზიანების მომატება და ჰიტატალური თიაქარი.
მკურნალობის ტაქტიკა
დიაბეტური გასტროპარეზის დადასტურებისას უნდა გახსოვდეთ, რომ ინსულინის დოზის შეცვლით შეუძლებელია სახელმწიფოს ნორმალიზება. ეს მხოლოდ შაქრის მწვერვალებამდე და დიაბეტის მდგომარეობის გაუარესებამდე მიგვიყვანს. მიჰყევით სხვა გზას. პაციენტმა უნდა მიაღწიოს გაუმჯობესებას კუჭის დაცლისა და ნაწლავებში საკვების გადაადგილების პროცესში.
დიაგნოზის დადასტურების შემდეგ, თქვენ უნდა დაიწყოს მკაცრად მონიტორინგი ცხოვრების წესის შესახებ. მთავარი მიზეზი არის საშოს ნერვის მოშლა. თუ შესაძლებელია მისი ფუნქციების აღდგენა, მაშინ შესაძლებელია მუცლის მუშაობის ნორმალიზება და სისხლძარღვების და გულის მდგომარეობა.
ექიმები განასხვავებენ მეთოდების 4 ჯგუფს, რომლებიც მიზნად ისახავს მდგომარეობის ნორმალიზებას:
- მედიკამენტური თერაპია
- ჭამის შემდეგ სპეციალური ფიზიკური ვარჯიშების ჩატარება,
- მცირედი დიეტა იცვლება
- კვების სქემის სრული გადასინჯვა, საკვების გამოყენება თხევადი ან ნახევრად თხევადი ფორმით.
მაგრამ თქვენ შეგიძლიათ მიაღწიოთ თერაპიის მნიშვნელოვან შედეგებს, თუ იყენებთ ყველა მეთოდს კომბინაციაში.
მკურნალობისთვის ინიშნება სპეციალური მედიკამენტები, რომლებიც აჩქარებს საჭმლის მონელების პროცესს. გასტროპარეზის რბილი ფორმით, საჭიროა ტაბლეტების დალევა მხოლოდ ღამით. ყოველივე ამის შემდეგ, ვახშამი ყველაზე უარესია. ალბათ ეს განპირობებულია საღამოს პაციენტთა აქტივობის შემცირებით.
მედიკამენტები ხელმისაწვდომია სიროფის ან ტაბლეტების სახით. ამ უკანასკნელის ეფექტურობა გაცილებით დაბალია, ამიტომ სასურველია სამკურნალო მედიკამენტების თხევადი ფორმების გამოყენება.
ასეთი საშუალებების დადგენა შესაძლებელია:
- მოტილიუმი (დომპერიდონი),
- მეტოკლოპრამიდი
- საღეჭი ტაბლეტები გამდიდრებული ფერმენტებით SuperPapayaEnzymePlus,
- "Acidin-pepsin" (ბეტაინის ჰიდროქლორიდი პეპსინთან ერთად).
სავარჯიშო პაციენტებს შეუძლიათ დაიწყონ საკუთარი თავის შესრულება. ამ მეთოდის ეფექტურობა უფრო მაღალია მედიკამენტების გამოყენებასთან შედარებით. დიაბეტით დაავადებულებმა უნდა შეასრულონ სპეციალური ვარჯიშები, რომლებიც აჩქარებს საკვების ევაკუაციის პროცესს ნაწლავებში. ისინი საშუალებას გაძლევთ გაძლიერდეს კუჭის კედლები, რომლებიც გახლდათ დუნე, და შეიმუშავეთ საჭმლის მონელება.
- კუჭის დაწყების საუკეთესო მეთოდია სიარული. მკაცრად აკრძალულია ჭამის შემდეგ, განსაკუთრებით სადილის შემდეგ, ჯდომა ან ძირს.
- მუცლის ინტენსიური რეკრაქცია ასევე სასარგებლოა - ეს უნდა გაკეთდეს ჭამისთანავე. 4 წუთში მუცელი უნდა გაიჭრას 100-ჯერ მეტჯერ.
- კვების გაუმჯობესების პროცესის გაუმჯობესება დახრილი და მეოთხე გზით. 20 გამეორება საკმარისია.
რეგულარულად შეასრულეთ ასეთი კონკრეტული მუხტი.
დიაბეტური გასტროპარეზის დროს რეკომენდებულია საღეჭი რეზინა: ეს საშუალებას გაძლევთ სტიმულირება კუჭის გლუვი კუნთების შეკუმშვას.
პაციენტების დიეტა არ უნდა იყოს ბოჭკოვანი და ცხიმოვანი საკვები, ძნელია მათი მონელება, საჭმლის მონელების პროცესი შენელდება. უპირატესობა ენიჭება საკვებს თხევადი და ნახევრად თხევადი ფორმით.
რა პრობლემები ქმნის დიაბეტურ გასტროპარეზს?
გასტროპარეზი ნიშნავს "ნაწილის კუჭის პარალიზებას", ხოლო დიაბეტური გასტროპარეზი ნიშნავს "სუსტი კუჭის დიაბეტით დაავადებულ პაციენტებს". მისი მთავარი მიზეზი არის საშოს ნერვის დამარცხება ქრონიკულად მომატებული სისხლში შაქრის გამო. ეს ნერვი ემსახურება ორგანიზმში არსებულ მრავალ ფუნქციას, რომლებიც ხდება ცნობიერების გარეშე, გულისცემა და საჭმლის მონელება. მამაკაცებში, საშოს ნერვის დიაბეტურმა ნეიროპათიამ შეიძლება გამოიწვიოს პოტენციალის პრობლემები. იმის გასაგებად, თუ როგორ ვლინდება დიაბეტური გასტროპარეზი, თქვენ უნდა შეისწავლოთ ქვემოთ მოცემული სურათი.

მარცხენა მხარეს არის კუჭის მდგომარეობა კარგ მდგომარეობაში ჭამის შემდეგ. მისი შინაარსი თანდათანობით ნაწლავში გადადის პილორუსის მეშვეობით. კარიბჭის სარქველი ფართოა (კუნთი მოდუნებულია). ქვედა საყლაპავის სფინქტერი მჭიდროდ არის დახურული, რათა თავიდან იქნას აცილებული დაკრძალვა და საკვები კუჭის საყლაპავში შესვლისგან. მუცლის კუნთების კედლები პერიოდულად აფერხებს და ხელს უწყობს საკვების ნორმალურ მოძრაობას.
მარჯვნივ ვხედავთ დიაბეტიანი პაციენტის კუჭს, რომელსაც განუვითარდა გასტროპარეზი. მუცლის კუნთების კედლების ნორმალური რიტმული მოძრაობა არ ხდება. პილორუსი დახურულია, ეს კი ხელს უშლის საკვების გადაადგილებას კუჭის ნაწლავში. ზოგჯერ პილორუსში შეიძლება იყოს მხოლოდ პატარა უფსკრული, რომლის დიამეტრი არა უმეტეს ფანქრისა, რომლის მეშვეობითაც თხევადი საკვები ნაწლავებით მიედინება წვეთებით. თუ კარიბჭის სარქველი სპაზმს განიცდის, მაშინ პაციენტმა შეიძლება იგრძნოს კრუნჩხვა ნეკნის ქვემოდან.
მას შემდეგ, რაც საყლაპავის ქვედა სფინქტერი მოდუნებულია და ღიაა, კუჭის შინაარსი, მჟავებით გაჯერებული, დაღვრილი ისევ საყლაპავში. ეს იწვევს გულძმარვას, განსაკუთრებით მაშინ, როდესაც ადამიანი იწვა ჰორიზონტალურად. საყლაპავი ფართო მილია, რომელიც ფარინს კუჭთან აკავშირებს. მჟავის გავლენის ქვეშ ხდება მისი კედლების დამწვრობა. ხშირად ხდება, რომ რეგულარული გულძმარვის გამო, კბილებიც კი განადგურებულია.
თუ კუჭი არ ცარიელდება, როგორც ეს ნორმალურია, მაშინ ადამიანი მცირე ჭამის შემდეგაც გრძნობს გადატვირთულობას. განსაკუთრებით მძიმე შემთხვევებში, მწკრივში რამდენიმე კვება გროვდება კუჭში, და ეს იწვევს ძლიერ გაჯანსაღებას. თუმცა, უმეტეს შემთხვევაში, დიაბეტიანი ადამიანი არც კი ეჭვობს, რომ მას აქვს გასტროპარეზი, სანამ არ დაიწყებს ტიპის 1 დიაბეტის მკურნალობის პროგრამის ან ტიპი 2 დიაბეტის მკურნალობის პროგრამის განხორციელებას. ჩვენი დიაბეტის მკურნალობის რეჟიმები მოითხოვს სისხლში თქვენი შაქრის ფრთხილად მონიტორინგს, და აქ ჩვეულებრივ გვხვდება გასტროპარეზის პრობლემა.
დიაბეტური გასტროპარეზი, თუნდაც მისი რბილი ფორმით, ერევა სისხლში შაქრის ნორმალურ კონტროლს. თუ იყენებთ კოფეინს, ცხიმოვან საკვებს, ალკოჰოლს ან ტრიციკლურ ანტიდეპრესანტებს, ეს ასევე ანელებს კუჭის დაცლას და ამძაფრებს პრობლემებს.
რატომ იწვევს გასტროპარეზი სისხლს შაქრის სისხლში
განვიხილოთ რა ხდება დიაბეტთან, რომელსაც პრაქტიკულად არ აქვს ინსულინის სეკრეციის პირველი ეტაპი ჭამის საპასუხოდ. ის საკუთარ თავს სწრაფად ინსულინდება ინსულინის მიღებამდე, ან იღებს დიაბეტის აბებს, რაც ასტიმულირებს პანკრეასის ინსულინის წარმოებას. წაიკითხეთ რატომ უნდა შეწყვიტოთ ამ აბების მიღება და რა ზიანი მოაქვს მათ. თუ ის ინსულინს შემოიღებდა ან აბებს იღებდა, შემდეგ კი ჭამა გამოტოვებდა, მისი სისხლი შაქარი ძალიან დაბლა დაეცემოდა, ჰიპოგლიკემიის დონემდე. სამწუხაროდ, დიაბეტური გასტროპარეზი თითქმის იგივე ეფექტს ახდენს, როგორც ჭამის დროს.

თუ დიაბეტიანმა პაციენტმა იცოდა, როდის მისცემს კუჭს მისი შინაარსი ნაწლავებს ჭამის შემდეგ, მას შეუძლია შეაჩეროს ინსულინის ინექცია ან დაამატოთ საშუალო NPH- ინსულინი სწრაფი ინსულინისთვის, შეაჩეროს მოქმედება. მაგრამ დიაბეტური გასტროპარეზის პრობლემა მისი არაპროგნოზირებადია. წინასწარ არასოდეს ვიცით, რამდენად სწრაფად იშლება კუჭის ჭამა ჭამის შემდეგ. თუ არ არის პილორული სპაზმი, მაშინ მუცელი ნაწილობრივ შეიძლება ცარიელი იყოს რამდენიმე წუთის შემდეგ, ხოლო მთლიანად 3 საათის განმავლობაში. მაგრამ თუ კარიბჭის სარქველი მჭიდროდ არის დახურული, მაშინ საკვები შეიძლება კუჭში დარჩეს რამდენიმე დღის განმავლობაში.ამის შედეგად, სისხლში შაქარი შეიძლება დაეცეს „ძირს ქვემოთ“, ჭამიდან 1-2 საათის შემდეგ, შემდეგ კი მოულოდნელად იფრინავს 12 საათის შემდეგ, როდესაც კუჭმა საბოლოოდ მისცა შინაარსი ნაწლავებში.
ჩვენ გამოვიკვლიეთ საჭმლის მონელების არაპროგნოზირებადი დიაბეტური გასტროპარეზის დროს. ეს ძალიან ართულებს სისხლში შაქრის კონტროლს ინსულინდამოკიდებულ დიაბეტის მქონე პაციენტებში. პრობლემები შეიქმნება დიაბეტით დაავადებულთათვის, თუ ისინი იღებენ აბებს, რომლებიც ასტიმულირებენ ინსულინის წარმოქმნას პანკრეასის მიერ, რის გამოც გირჩევთ უარი თქვან.
გასტროპარეზის თვისებები ტიპი 2 დიაბეტის დროს
ტიპი 2 დიაბეტის მქონე პაციენტებისთვის, დიაბეტური გასტროპარეზი ქმნის ნაკლებად მწვავე პრობლემებს, ვიდრე 1 ტიპის დიაბეტის მქონე პაციენტებს, რადგან მათ ჯერ კიდევ აქვთ პანკრეასის ინსულინის წარმოება. ინსულინის მნიშვნელოვანი წარმოება ხდება მხოლოდ მაშინ, როდესაც კუჭისგან საკვები ნაწლავებში შედის. სანამ კუჭის ცარიელი რჩება, სისხლში შენარჩუნებულია მხოლოდ დაბალი ბაზალური (სამარხვო) ინსულინის კონცენტრაცია. თუ ტიპი 2 დიაბეტის მქონე პაციენტი აკვირდება ნახშირწყლების დაბალ დიეტას, მაშინ ინექციების დროს იგი იღებს ინსულინის მხოლოდ დაბალ დოზებს, რაც ჰიპოგლიკემიის სერიოზულ საფრთხეს არ წარმოადგენს.
თუ კუჭის ცვლა ხდება ნელა, მაგრამ მუდმივი სიჩქარით, მაშინ პაციენტებში, რომლებსაც აქვთ ტიპი 2 დიაბეტი, პანკრეასის ბეტა უჯრედების აქტივობა ჩვეულებრივ საკმარისია ნორმალური სისხლში შაქრის შესანარჩუნებლად. თუ მოულოდნელად მუცელი მთლიანად ცარიელია, მაშინ სისხლში შაქრის შემცველობაა, რაც დაუყოვნებლივი ჩაქრობა შეუძლებელია სწრაფი ინსულინის ინექციის გარეშე. რამდენიმე საათში დასუსტებულმა ბეტა უჯრედებმა შეიძლება საკმარისი ინსულინი შექმნან შაქრის ნორმალურ მდგომარეობაში დაბრუნების მიზნით.
დიაბეტური გასტროპარეზი არის დილის შაქრის უზმოზე გაზრდის მეორე ყველაზე გავრცელებული მიზეზი, დილის გამთენიების ფენომენის შემდეგ. თუ თქვენს სადილს დროულად არ დაუტოვებიათ კუჭი, მაშინ მონელება მოხდება ღამით. ასეთ სიტუაციაში დიაბეტით დაავადებულს შეუძლია ნორმალური შაქრით დასაძინებლად, შემდეგ დილით გაღვიძება გაზრდილი შაქრით. ნებისმიერ შემთხვევაში, თუ დაიცავთ დაბალ ნახშირწყლოვან დიეტას და შეჰყავთ ინსულინის დაბალი დოზები, ან თუ საერთოდ არ გაქვთ ტიპის 2 დიაბეტი, მაშინ გასტროპარეზი არ ემუქრებათ ჰიპოგლიკემიით. დიაბეტით დაავადებულ პაციენტებს, რომლებიც მიჰყვებიან "დაბალანსებული" დიეტა და ინსულინის მაღალ დოზებს ინექციას, გაცილებით მეტი პრობლემა აქვთ. დიაბეტური გასტროპარეზის გამო, ისინი განიცდიან მნიშვნელოვან დატვირთვას შაქარში და მძიმე ჰიპოგლიკემიის ხშირი ეპიზოდები.
1 და 2 ტიპის დიაბეტისთვის ნახშირწყლების დაბალი შემცველი დიეტის რეცეპტები აქ არის შესაძლებელი.
როგორ უნდა დაინიშნოს დიაბეტის ეს გართულება
იმისათვის, რომ გაიგოთ, გაქვთ თუ არა დიაბეტური გასტროპარეზი, თუ არა, და თუ ასეა, რამდენად ძლიერია, თქვენ უნდა შეისწავლოთ სისხლში შაქრის მთლიანი თვითკონტროლის შედეგების ჩანაწერები რამდენიმე კვირის განმავლობაში. ასევე სასარგებლოა გასტროენტეროლოგის შემოწმება, რომ გაირკვეს კუჭ-ნაწლავის ტრაქტის მხრივ რაიმე პრობლემა, რომელიც დიაბეტთან არ არის დაკავშირებული.
შაქრის მთლიანი თვითკონტროლის შედეგების ჩანაწერებში ყურადღება უნდა მიაქციოთ თუ არა შემდეგი სიტუაციები:
- ნორმალური დონის სისხლში შაქარი ხდება ჭამიდან 1-3 საათის შემდეგ (აუცილებელი არაა ყოველ ჯერზე).
- ჭამის შემდეგ, შაქარი ნორმალურია, შემდეგ კი 5 საათის შემდეგ ან შემდეგ იზრდება, გაურკვეველი მიზეზის გამო.
- დილაობით სისხლში შაქრის შენარჩუნებასთან დაკავშირებული პრობლემები, მიუხედავად იმისა, რომ დიაბეტიანმა გუშინდელი სადილი მიირთვა - ძილის წინ 5 საათით ადრე, ან კიდევ უფრო ადრე. ან დილის სისხლი შაქარი არაპროგნოზირებად იქცევა, იმისდა მიუხედავად, რომ პაციენტი ადრევე კვდება.
თუ სიტუაციებში 11 და 2 ერთად ხდება, მაშინ საკმარისია გასტროპარეზის ეჭვი. სიტუაცია 33 დანარჩენის გარეშეც კი საშუალებას გაძლევთ დიაგნოზირება მოახდინოთ დიაბეტური გასტროპარეზის დროს. თუ სისხლში დილის შაქრის პრობლემები გაქვთ ცარიელ კუჭზე, მაშინ დიაბეტით დაავადებულ პაციენტს შეუძლია თანდათან გაზარდოს გახანგრძლივებული ინსულინის ან ტაბლეტების დოზა ღამით.საბოლოო ჯამში, გამოდის, რომ ღამით იგი იღებს დიაბეტის მნიშვნელოვან დოზებს, რომლებიც მნიშვნელოვნად აღემატება დილის დოზას, იმისდა მიუხედავად, რომ ის ადრეულ პერიოდში ჭამს. ამის შემდეგ, დილით უზმოზე სისხლი შაქარი არაპროგნოზირებად იქცევა. ზოგიერთ დღეს ის კვლავ შენარჩუნდება, ზოგიერთზე კი ნორმალური იქნება, ან თუნდაც დაბალი. შაქრის არაპროგნოზირებადი არის მთავარი სიგნალი გასტროპარეზისადმი.

თუ ვხედავთ, რომ დილით უზმოზე სისხლი შაქარი არაპროგნოზირებად იქცევა, მაშინ ჩვენ შეგვიძლია ჩავატაროთ ექსპერიმენტი დიაბეტური გასტროპარეზის დასადასტურებლად ან უარყოფისთვის. სადღესასწაულო ვახშამი გამოტოვეთ და, შესაბამისად, არ დაანებოთ სწრაფი ინსულინი სადილის წინ. ამ შემთხვევაში, ღამით უნდა გამოიყენოთ ჩვეულებრივი დოზის გახანგრძლივებული ინსულინი და / ან სწორი დიაბეტის აბები. გაზომეთ თქვენი სისხლი შაქარი ძილის წინ, შემდეგ დილით ცარიელ კუჭზე, როგორც კი გაიღვიძებთ. ითვლება, რომ ღამით ნორმალური შაქარი გექნებათ. თუ შაქრის გარეშე, დილის შაქარი ნორმალური აღმოჩნდა ან შემცირდა, მაშინ გასტროპარეზი, სავარაუდოდ, იწვევს მასთან დაკავშირებულ პრობლემებს.
ექსპერიმენტის შემდეგ, სადილი რამდენიმე დღის განმავლობაში ადრე. უყურეთ როგორ იქცევა თქვენი შაქარი საღამოს ძილის წინ და მეორე დილით. შემდეგ კვლავ გაიმეორეთ ექსპერიმენტი. შემდეგ კვლავ მიირთვით სადილი რამდენიმე დღის განმავლობაში და უყურეთ. თუ სისხლში შაქარი ნორმალურია ან დაბალია დილით სადილის გარეშე, და როდესაც ვახშამი გაქვთ, ის ზოგჯერ გამოჩნდება მეორე დილით, მაშინ ნამდვილად გაქვთ დიაბეტური გასტროპარეზი. თქვენ შეგიძლიათ მკურნალობა და გაკონტროლება ქვემოთ აღწერილი მეთოდების გამოყენებით.
თუ დიაბეტი ჭამს "დაბალანსებულ" დიეტას, რომელიც გადატვირთულია ნახშირწყლებით, მაშინ მისი სისხლი შაქარი ნებისმიერ შემთხვევაში მოიქცევა არაპროგნოზირებადობით, მიუხედავად გასტროპარეზის არსებობისა.
თუ ექსპერიმენტები გარკვეულ შედეგს არ იძლევა, მაშინ გასტროენტეროლოგის შემოწმება გჭირდებათ და გაირკვეს თუ არა შემდეგი შემდეგი პრობლემები:
- კუჭისა და თორმეტგოჯა ნაწლავის წყლული,
- ეროზიული ან ატროფიული გასტრიტი,
- კუჭ-ნაწლავის გაღიზიანება
- თიაქარი თიაქარი
- ცელიაკიური დაავადება (გლუტენის ალერგია),
- სხვა გასტროენტეროლოგიური დაავადებები.
გასტროენტეროლოგის მიერ გამოკვლევა სასარგებლო იქნება ნებისმიერ შემთხვევაში. კუჭ-ნაწლავის ტრაქტის პრობლემები, რომლებიც ზემოთ ჩამოთვლილია, კარგად პასუხობს მკურნალობას, თუ ყურადღებით მიჰყვებით ექიმის რეკომენდაციებს. ეს მკურნალობა ხელს უწყობს სისხლში შაქრის კონტროლის გაუმჯობესებას დიაბეტში.
დიაბეტური გასტროპარეზის კონტროლის მეთოდები
ასე რომ, დადასტურდა, რომ თქვენ შეიმუშავეთ დიაბეტური გასტროპარეზი, სისხლში შაქრის მთლიანი თვითკონტროლის შედეგების მიხედვით, ისევე როგორც ზემოთ აღწერილი ექსპერიმენტის რამდენიმე გამეორების შემდეგ. უპირველეს ყოვლისა, თქვენ უნდა გაიგოთ, რომ ამ პრობლემის კონტროლი შეუძლებელია ინსულინის დოზით მიღებით. ამგვარი მცდელობები გამოიწვევს მხოლოდ სისხლში შაქრის დონის დაქვეითებას და დიაბეტის გართულებების გამწვავებას, მათ ასევე ზრდის ჰიპოგლიკემიის განვითარების რისკი. დიაბეტური გასტროპარეზის გასაკონტროლებლად, თქვენ უნდა შეეცადოთ გაუმჯობესდეს კუჭის დაცლა ჭამის შემდეგ, და ქვემოთ მოცემულია რამდენიმე მეთოდი, თუ როგორ უნდა გავაკეთოთ ეს.

თუ თქვენ გაქვთ გასტროპარეზი, მაშინ ცხოვრებაში შეფერხება გაცილებით მეტია ვიდრე ყველა სხვა პაციენტი, რომლებიც ახორციელებენ ჩვენი ტიპის 1 დიაბეტის მკურნალობის პროგრამას ან დიაბეტის ტიპის 2 მკურნალობის პროგრამას. ამ პრობლემის კონტროლი შეგიძლიათ მიიღოთ კონტროლის ქვეშ და შეინარჩუნოთ ნორმალური სისხლში შაქარი მხოლოდ იმ შემთხვევაში, თუ ყურადღებით დაიცავით რეჟიმი. მაგრამ ეს მნიშვნელოვან უპირატესობებს იძლევა. მოგეხსენებათ, დიაბეტური გასტროპარეზი ხდება საშოს ნერვის დაზიანების გამო, რომელიც გამოწვეულია ქრონიკულად მომატებული სისხლში შაქრით. თუ დიაბეტი დისციპლინა ხდება რამდენიმე თვის ან წლების განმავლობაში, აღინიშნება საშოს ნერვის ფუნქცია. მაგრამ ეს ნერვი აკონტროლებს არა მხოლოდ საჭმლის მონელებას, არამედ ორგანიზმში გულისცემას და სხვა ავტონომიურ ფუნქციებს. თქვენ მიიღებთ ჯანმრთელობის მნიშვნელოვან გაუმჯობესებებს, გარდა გასტროპეზების სამკურნალოდ. როდესაც დიაბეტური ნეიროპათია შორდება, ბევრი მამაკაციც კი გააუმჯობესებს ძალას.
ჭამის შემდეგ კუჭის დაცლის გაუმჯობესების მეთოდები იყოფა 4 ჯგუფად:
- მედიკამენტების მიღება
- სპეციალური ვარჯიშები და მასაჟი ჭამის დროს და მის შემდეგ,
- მცირე ცვლილებები დიეტაში
- დიეტის სერიოზული ცვლილებები, თხევადი ან ნახევრად თხევადი საკვების გამოყენება.
როგორც წესი, მხოლოდ ყველა ეს მეთოდი არ მუშაობს საკმარისად, მაგრამ ერთად მათ შეუძლიათ მიაღწიონ ნორმალურ სისხლში შაქრის მიღებას ყველაზე მძიმე შემთხვევებშიც კი. ამ სტატიის წაკითხვის შემდეგ გაერკვნენ, თუ როგორ უნდა მოერგოს ისინი თქვენს ჩვევებსა და პრეფერენციებს.
დიაბეტური გასტროპარეზის მკურნალობის მიზნებია:
- სიმპტომების შემცირება ან სრული შეწყვეტა - ადრეული გაძნელება, გულისრევა, მუწუკები, გულძმარვა, bloating, ყაბზობა.
- ჭამის შემდეგ დაბალი შაქრის შემთხვევების შემცირება.
- დილით სისხლში შაქრის ნორმალიზება ცარიელ კუჭზე (გასტროპარეზის მთავარი ნიშანი).
- არბილებს შაქრის კოჭებს, სისხლში შაქრის მთლიანი თვითკონტროლის უფრო სტაბილურ შედეგებს.
ამ სიიდან ბოლო 3 წერტილამდე შეგიძლიათ მიაღწიოთ მხოლოდ იმ შემთხვევაში, თუ მკურნალობთ გასტროპარეზს და ამავე დროს დაიცავით დაბალი ნახშირწყლების დიეტა. დღემდე, შაქრიანი დიაბეტის თავიდან ასაცილებლად გზა არ არსებობს შაქრიანი დიაბეტის მქონე პაციენტებისთვის, რომლებიც მიდიან „დაბალანსებულ“ დიეტაზე, რომელიც გადატვირთულია ნახშირწყლებით. იმის გამო, რომ ასეთი დიეტა მოითხოვს ინსულინის დიდი დოზების ინექციას, რომლებიც არაპროგნოზირებად მოქმედებენ. შეიტყვეთ რა არის მსუბუქი დატვირთვის მეთოდი, თუ ეს ჯერ არ გააკეთეთ.
მედიკამენტები ტაბლეტების ან თხევადი სიროფის სახით
ჯერჯერობით ვერცერთი წამალი არ შეუძლია განკურნოს დიაბეტური გასტროპარეზი. ერთადერთი, რაც დიაბეტის ამ გართულებისგან თავის დაღწევას წარმოადგენს, არის სისხლში ნორმალური შაქარი ზედიზედ რამდენიმე წლის განმავლობაში. ამასთან, ზოგიერთმა მედიკამენტმა შეიძლება დააჩქაროს კუჭის დაცლა ჭამის შემდეგ, განსაკუთრებით თუ თქვენი გასტროპარეზი ზომიერი ან ზომიერია. ეს ხელს უწყობს სისხლში შაქრის რყევების აღმოფხვრას.
დიაბეტით დაავადებულთა უმეტესობამ აბი უნდა მიიღოს ყოველ ჭამის წინ. თუ გასტროპარეზი ზომიერი ფორმით არის, მაშინ, ალბათ, თქვენ შეძლებთ მედიკამენტების მიღებას სადილის წინ. რაიმე მიზეზის გამო, დიაბეტის მქონე პაციენტებში სადილის მონელება ყველაზე რთულია. ალბათ იმიტომ, რომ ვახშმის შემდეგ ისინი ნაკლებ ფიზიკურ აქტივობას ეწევიან, ვიდრე დღის განმავლობაში, ან იმის გამო, რომ ისინი ყველაზე დიდ კერძებს ჭამენ. ვარაუდობენ, რომ ჯანმრთელ ადამიანებში სადილის შემდეგ კუჭის დაცლაც უფრო ნელა მოქმედებს, ვიდრე სხვა ჭამის შემდეგ.

დიაბეტური გასტროპარეზის სამკურნალო მედიკამენტები შეიძლება იყოს ტაბლეტების ან თხევადი სიროფის სახით. ტაბლეტები, როგორც წესი, ნაკლებად ეფექტურია, რადგან სანამ დაიწყებენ მოქმედებას, ისინი უნდა დაიშალა და ასიმილაცია კუჭში. თუ ეს შესაძლებელია, უმჯობესია გამოიყენოთ თხევადი მედიკამენტები. ყველა აბი, რომელსაც იღებთ დიაბეტური გასტროპარეზისთვის, ფრთხილად უნდა იქნას საღეჭი. თუ თქვენ იღებთ ტაბლეტებს საღეჭი გარეშე, მაშინ ისინი დაიწყებენ მოქმედებას მხოლოდ რამდენიმე საათის შემდეგ.
სუპერ პაპაია ფერმენტის პლუსი - ფერმენტების საღეჭი ტაბლეტები
დოქტორი ბერნშტეინი თავის წიგნში Dr. ბერნშტეინის დიაბეტის გადაწყვეტილება წერს, რომ საჭმლის მომნელებელი ფერმენტების მიღება ბევრ პაციენტს ეხმარება დიაბეტის გასტროპარეზის დაავადებით. კერძოდ, ის ირწმუნება, რომ პაციენტები განსაკუთრებით დიდება სუპერ პაპაიას ფერმენტ პლუსს. ეს არის პიტნის არომატული ტაბლეტები. ისინი აგვარებენ შეშუპებასა და დაზიანების პრობლემებს და ბევრი დიაბეტიანი პაციენტი ხელს უწყობს სისხლში შაქრის რყევების აღმოფხვრას, რაც მათ განიცდიან გასტროპარეზის გამო.

სუპერ პაპაია ფერმენტი Plus შეიცავს ფერმენტებს papain, amylase, lipase, cellulase and bromelain, რომლებიც ხელს უწყობენ ცილების, ცხიმების, ნახშირწყლებისა და ბოჭკოების მონელებას, სანამ ისინი მუცელში არიან. მიზანშეწონილია 3-5 ტაბლეტის საღეჭი თითოეულ საჭმელთან ერთად: სანამ დაიწყებთ ჭამაზე, საკვებით და ასევე მის შემდეგ. ეს პროდუქტი შეიცავს სორბიტოლს და სხვა დამატკბობლებს, მაგრამ მცირე რაოდენობით, რაც არ უნდა ჰქონდეს მნიშვნელოვანი გავლენა თქვენს სისხლში შაქარზე.მე ვახსენებ აქ კონკრეტულ პროდუქტს საჭმლის მომნელებელი ფერმენტებით, რადგან დოქტორი ბერნშტეინი თავის წიგნში სპეციალურად წერს. ჩამოტვირთეთ ინსტრუქციები, თუ როგორ უნდა შეუკვეთოთ პროდუქტები iHerb– ზე საფოსტო მიწოდების სახით.
მოტილიუმი (დომპერიდონი)
დიაბეტური გასტროპარეზისთვის, დოქტორი ბერნშტეინი განსაზღვრავს ამ მედიკამენტს შემდეგი დოზით - საღეჭი 1 საათით ადრე ორი 10 მგ ტაბლეტი საღეჭი და დალიეთ ჭიქა წყალი, შეგიძლიათ სოდა. არ გაზარდოთ დოზა, რადგან ამან შეიძლება გამოიწვიოს მამაკაცებში პოტენციის პრობლემები, ასევე ქალებში მენსტრუაციის ნაკლებობა. დომპერიდონი არის აქტიური ნივთიერება, ხოლო Motilium არის კომერციული სახელი, რომლის მიხედვითაც პრეპარატი იყიდება.

Motilium ასტიმულირებს კუჭისგან საკვების ევაკუაციას საკვების მიღების შემდეგ სპეციალური გზით, არა როგორც სხვა წამლები, რომლებიც აღწერილია ამ სტატიაში. აქედან გამომდინარე, მიზანშეწონილია გამოიყენოთ იგი სხვა სამკურნალო საშუალებებთან ერთად, მაგრამ არა მეტკოლოპამიდთან, რომელზეც ქვემოთ ვისაუბრებთ. თუ გვერდითი მოვლენები აღინიშნება Motilium– ის მიღებიდან, მაშინ ისინი ქრება, როდესაც ისინი შეწყვეტენ ამ პრეპარატის გამოყენებას.
მეტოკლოპრამიდი
მეტოკლოპრამიდი, ალბათ, ყველაზე ძლიერი სტიმულია კუჭის დაცლის დროს ჭამის შემდეგ. იგი მოქმედებს ისევე, როგორც დომპერიდონი, კუჭში დოფამინის მოქმედების ინჰიბირებით (ინჰიბირებით). დომპერიდონისგან განსხვავებით, ეს წამალი შედის ტვინში, რის გამოც იგი ხშირად იწვევს სერიოზულ გვერდით მოვლენებს - ძილიანობას, დეპრესიას, შფოთვას და აგრეთვე სინდრომებს, რომლებიც ჰგავს პარკინსონის დაავადებას. ზოგიერთ ადამიანში ეს გვერდითი მოვლენები დაუყოვნებლივ ხდება, ზოგიერთში კი - მეტოკლოპამიდთან მკურნალობის რამდენიმე თვის შემდეგ.

მეტოკლოპრამიდის გვერდითი ეფექტის ანტიდოტია დიფენჰიდრამინის ჰიდროქლორიდი, რომელიც ცნობილია როგორც დიფენჰიდრამინი. თუ მეტოკლოპრამიდის მიღებამ გამოიწვია ისეთი სერიოზული გვერდითი მოვლენები, რომ საჭიროა დიფენჰიდრამინის ჰიდროქლორიდით მკურნალობა, მაშინ მეტოკლოპრამიდი სამუდამოდ უნდა მიტოვებულიყო. მეტოკლოპრამიდის მოულოდნელმა შეწყვეტამ იმ ადამიანების მიერ, რომლებიც მკურნალობდნენ 3 თვის განმავლობაში ან მეტხანს, შეიძლება გამოიწვიოს ფსიქოზური ქცევა. ამიტომ ამ პრეპარატის დოზა ნულამდე თანდათან უნდა შემცირდეს.
დიაბეტური გასტროპარეზის სამკურნალოდ, ექიმი ბერნშტეინი მეტოკლოპამიდს ინიშნება მხოლოდ უკიდურეს შემთხვევაში, რადგან გვერდითი მოვლენები ხშირად გვხვდება და სერიოზულია. ამ ინსტრუმენტის გამოყენებამდე შეეცადეთ ყველა სხვა ვარიანტი, რომელსაც სტატიაში ჩამოვთვლით, სავარჯიშოების, მასაჟისა და დიეტური ცვლილებების ჩათვლით. მეტოკლოპრამიდის მიღება შესაძლებელია მხოლოდ ექიმის მიერ დადგენილი წესით და იმ დოზით, რომელიც მას მიუთითებს.
ბეტაინი ჰიდროქლორიდი + პეპსინი
ბეტაინი ჰიდროქლორიდი + პეპსინი არის ძლიერი კომბინაცია, რომელიც ასტიმულირებს კუჭში შეჭმული საკვების დაშლას. რაც უფრო მეტი საჭმლის მონელება ხდება კუჭში, მით უფრო სავარაუდოა, რომ ის სწრაფად შევა ნაწლავებში. პეპსინი არის საჭმლის მომნელებელი ფერმენტი. ბეტაინი ჰიდროქლორიდი არის ნივთიერება, საიდანაც იქმნება მარილმჟავა, რომელიც ზრდის კუჭის მჟავიანობას. ბეტაინის ჰიდროქლორიდის + პეპსინის მიღებამდე გაიარეთ გასტროენტეროლოგთან ექსპერტიზა და გაიარეთ კონსულტაცია. გაზომეთ თქვენი კუჭის წვენის მჟავიანობა. თუ მჟავიანობა ამაღლებულია ან თუნდაც ნორმალურია - ბეტაინის ჰიდროქლორიდი + პეპსინი არ არის შესაფერისი. ეს ძლიერი იარაღია, მაგრამ თუ გასტროენტეროლოგის რეკომენდაციის გარეშე გამოიყენებთ, შედეგები მძიმე იქნება. იგი განკუთვნილია ადამიანებისთვის, რომლებსაც აქვთ კუჭის წვენის მჟავიანობა. თუ თქვენი მჟავიანობა ნორმალურია, მაშინ სცადეთ სუპერ პაპაია ფერმენტის პლიუსის ფერმენტის ნაკრები, რომლის შესახებაც ჩვენ ზემოთ დავწერეთ.
ბეტაინი ჰიდროქლორიდი + პეპსინი შეგიძლიათ შეიძინოთ აფთიაქში ტაბლეტების სახით Acidin-Pepsin

ან შეუკვეთეთ აშშ-დან ფოსტით გაგზავნით, მაგალითად, ამ დანამატის სახით

დოქტორი ბერნშტეინი გირჩევთ დაიწყოს 1 ტაბლეტი ან კაფსულა კვების შუაში.არასოდეს მიიღოთ ბეტაინის ჰიდროქლორიდი + პეპსინი ცარიელ კუჭზე! თუ გულძმარვა არ ხდება ერთი კაფსულისგან, მაშინ შემდეგჯერ შეგიძლიათ სცადოთ დოზის გაზრდა 2-ზე, შემდეგ კი 3 კაფსულა თითოეული კვებისთვის. ბეტაინი ჰიდროქლორიდი + პეპსინი არ ასტიმულირებს საშოს ნერვს. ამიტომ, ეს ინსტრუმენტი ნაწილობრივ ეხმარება დიაბეტური გასტროპარეზის ყველაზე მძიმე შემთხვევებშიც კი. თუმცა, მას აქვს მრავალი უკუჩვენება და შეზღუდვა. უკუჩვენებები - გასტრიტი, ეზოფაგიტი, კუჭის წყლული ან თორმეტგოჯა ნაწლავის წყლული.
ვარჯიშები, რომლებიც აჩქარებენ კუჭის ცარიელი ჭამის შემდეგ
ფიზიკური თერაპია უფრო ეფექტურია, ვიდრე მედიკამენტები, დიაბეტური გასტროპარეზის სამკურნალოდ. ის ასევე უფასოა და არ აქვს გვერდითი მოვლენები. როგორც ყველა სხვა დიაბეტთან დაკავშირებული სიტუაციებში, მედიკამენტები საჭიროა მხოლოდ იმ პაციენტებისთვის, რომლებიც ვარჯიშების ძალიან ზარმაცი არიან. მოდით გავარკვიოთ, რა ვარჯიშებს აჩქარებს კუჭისგან საჭმლის ევაკუაცია ჭამის შემდეგ. ჯანმრთელ კუჭში, კედლების გლუვი კუნთები რიტმულად არის შეკერილი, რაც საშუალებას აძლევს საკვებს კუჭ-ნაწლავის ტრაქტში გაიაროს. დიაბეტური გასტროპარეზიით დაზარალებულ კუჭში კედლების კუნთების დუნე არის დუნე და არ ხდება მისი შეკუმშვა. გამოდის, რომ მარტივი ფიზიკური ვარჯიშების დახმარებით, რომლებიც ქვემოთ აღვწერთ, შეგიძლიათ ამ კონტრაქციების სიმულაცია და დააჩქაროთ კუჭისგან საკვების ევაკუაცია.
თქვენ ალბათ შენიშნეთ, რომ ჭამის შემდეგ სიარული აუმჯობესებს საჭმლის მონელებას. ეს ეფექტი განსაკუთრებით ღირებულია დიაბეტური გასტროპარეზის მქონე პაციენტებისთვის. აქედან გამომდინარე, პირველი ვარჯიში, რომელსაც ექიმი ბერნშტეინი გირჩევთ, საშუალოდ ან სწრაფი ტემპით სეირნობა ჭამის შემდეგ, 1 საათის განმავლობაში, განსაკუთრებით სადილის შემდეგ. ჩვენ გირჩევთ ფეხით სიარულიც კი არ დაგჭირდეთ, არამედ მოდუნებული სირბილი Chi-running ტექნიკის მიხედვით. ამ ტექნიკის გამოყენებით, თქვენ მოგეწონებათ საჭმლის მიღების შემდეგაც. დარწმუნდით, რომ გაშვებამ შეიძლება სიამოვნება მოგანიჭოთ!

შემდეგი სავარჯიშო ექიმი ბერნშტეინს გაუზიარა პაციენტმა, რომელმაც იგი იოგის ინსტრუქტორის სტატუსით ცნო და დარწმუნდა, რომ ეს ნამდვილად ხელს უწყობს. საჭიროა მუცელში მაქსიმალურად ღრმად დახატვა, რათა მათ ნეკნები მიბანონ, შემდეგ კი გაბერილონ ისე, რომ ის უზარმაზარი და ამოზნექილი გახდეს, ბარაბნის მსგავსად. ჭამის შემდეგ რიტმულად გაიმეორეთ ეს მარტივი მოქმედება რამდენჯერმე. რამდენიმე კვირაში ან თვეში თქვენი მუცლის კუნთები გაძლიერდება და ძლიერდება. დაღლილობის გაკეთება შეგიძლიათ უფრო მეტჯერ გაიმეოროთ. მიზანი ის არის, რომ მას ასობითჯერ ზედიზედ შევასრულოთ. 100 გამეორებას 4 წუთზე ნაკლები დრო სჭირდება. როდესაც თქვენ სწავლობთ 300-400 გამეორებას და ყოველ 15 წუთს 15 წუთის განმავლობაში დახარჯვის შემდეგ, სისხლში შაქრის რყევები გახდება ძალიან გლუვი.
კიდევ ერთი მსგავსი სავარჯიშო, რომელიც თქვენ უნდა შეასრულოთ ჭამის შემდეგ. იჯდა ან დგახართ, მიბრუნდით რამდენადაც შეგიძლიათ. შემდეგ მობრუნდით რაც შეიძლება დაბალია. რამდენჯერმე გაიმეორეთ ზედიზედ რაც შეიძლება მეტი. ეს სავარჯიშო, ისევე როგორც ეს მოცემულია ზემოთ, ძალიან მარტივია, შეიძლება სულელურიც კი ჩანდეს. ამასთან, ისინი დააჩქარებენ კუჭისგან საჭმლის ევაკუაციას ჭამის შემდეგ, დაეხმარებიან დიაბეტურ გასტროპარეზს და აუმჯობესებენ სისხლში შაქრის დონეს, თუ მოწესრიგებული ხართ.
საღეჭი რეზინა - დიაბეტური გასტროპარეზის სამკურნალო საშუალება
როდესაც საღეჭი გაქვთ, ნერწყვა თავისუფლდება. იგი არა მხოლოდ შეიცავს საჭმლის მომნელებელ ფერმენტებს, არამედ ასტიმულირებს გლუვი კუნთების შეკუმშვას კუჭის კედლებზე და ამშვიდებს პილოტურ სარქველს. შაქრის საღეჭი რეზინი შეიცავს არაუმეტეს 1 გრამ ქსილიტოლს, და ეს ნაკლებად სავარაუდოა, რომ სერიოზულად იმოქმედებს თქვენს სისხლში შაქარზე. ჭამის შემდეგ მთელი საათის განმავლობაში უნდა ჩამოისხას ერთი ფირფიტა ან დრაჟე. ეს აუმჯობესებს დიაბეტური გასტროპარეზის მიმდინარეობას, გარდა სავარჯიშოებისა და კვების რაციონში. არ გამოიყენოთ ზედიზედ რამდენიმე ფირფიტა ან ცომი, რადგან ამან შეიძლება აამაღლოს თქვენი სისხლი შაქარი.
როგორ შევცვალოთ დიაბეტის დიეტა, გასტროპარეზის გასაკონტროლებლად
დიაბეტური გასტროპარეზის კონტროლისთვის დიეტური მეთოდები უფრო ეფექტურია, ვიდრე ნარკოტიკები. მით უმეტეს, თუ მათ აერთიანებთ წინა სექციაში აღწერილი ფიზიკური ვარჯიშები. პრობლემა ის არის, რომ დიაბეტის მქონე ადამიანებს ნამდვილად არ მოსწონთ დიეტის ცვლილებები, რომელიც უნდა განხორციელდეს. მოდით ჩამოვთვალოთ ეს ცვლილებები, მარტივიდან ყველაზე რთულამდე:
- თქვენ უნდა დალიოთ მინიმუმ 2 ჭიქა სითხე ყოველი ჭამის წინ. ეს სითხე არ უნდა შეიცავდეს შაქარს და სხვა ნახშირწყლებს, ასევე კოფეინს და ალკოჰოლს.
- შეამცირეთ ბოჭკოვანი ნაწილის ნაწილები, ან თუნდაც მთლიანად შეაჩეროთ მისი ჭამა. ბოჭკოვანი შემცველი ბოსტნეული, ადრე blind ბლენდერში, სანამ ნახევრად თხევადი.
- საღეჭი ყველა საჭმელს, რომელსაც ძალიან ჭამენ, ძალიან ნელა და ფრთხილად. საღეჭი ყოველ ნაკბენს მინიმუმ 40 ჯერ.
- აღმოფხვრა ხორცი დიეტადან, რომელიც არ გამოდგება ხორცის საფქვლეულში, ანუ გადადით ხორცის ჭურჭელში. სრულად გამორიცხეთ ხორცი, რომელიც ძნელია საჭმლის მონელებისთვის. ეს არის საქონლის ხორცი, ცხიმოვანი ფრინველი, ღორის და თამაში. ასევე არასასურველია ჭურვების ჭამა.
- ვახშამი ადრე, 5-6 საათით ადრე ძილის წინ. სადილის დროს შეამცირეთ ცილების ნაწილი, გადაიტანეთ ცილის ნაწილი სადილიდან საუზმეზე და ლანჩზე.
- თუ თქვენ არ შეიტანთ სწრაფ ინსულინს ჭამის წინ, მაშინ ჭამეთ არა 3-ჯერ დღეში, არამედ უფრო ხშირად, 4-6 ჯერ, მცირე ნაწილში.
- დიაბეტური გასტროპარეზის ყველაზე მძიმე შემთხვევებში, გადახურეთ ნახევრად თხევადი და თხევადი საკვები.
დიაბეტური გასტროპარეზით დაზარალებულ კუჭში, ხსნადი და ხსნადი ბოჭკოვანი შეიძლება შექმნას კორკი და მთლიანად შეაერთოს ვიწრო კარიბჭე სარქველი. ნორმალურ სიტუაციაში, ეს არ არის პრობლემა, რადგან კარიბჭის სარქველი ფართოა. თუ დიაბეტური გასტროპარეზი რბილია, სისხლში შაქრის კონტროლი შეიძლება გაუმჯობესდეს, როდესაც თქვენ შეამცირებთ დიეტური ბოჭკოების ნაწილს, მთლიანად აღმოფხვრის მას, ან ბლენდერში ბოსტნეულის მინიმუმამდე გახეხეთ, რათა ხელი შეუწყოთ მათ მონელებას. ნუ გამოიყენებთ საფაღარათო საშუალებებს, რომლებიც შეიცავენ ბოჭკოებს სელის თესლის ან რწყილის მცენარეულის (პსილიუმის) სახით.
გადაიტანეთ თქვენი ცილის მოხმარების ნაწილი ლანჩზე და საუზმეზე, სადილის ნაცვლად
ადამიანების უმეტესობისთვის, დღის ყველაზე დიდი კვება არის ვახშამი. სადილისთვის, ისინი მიირთმევენ ხორცის ან სხვა ცილოვანი საკვების ყველაზე დიდ საკვებს. დიაბეტის მქონე პაციენტებისთვის, რომლებსაც აქვთ განვითარებული გასტროპარეზი, ეს დიეტა მნიშვნელოვნად ართულებს სისხლში შაქრის კონტროლს დილით ცარიელ კუჭზე. ცხოველური ცილა, განსაკუთრებით წითელი ხორცი, ხშირად კუჭში აგდებს პილორულ სარქველს, რომელიც კუნთების სპაზმის გამო არის შეკერილი. გამოსავალი - გადაიტანეთ თქვენი ცხოველის ცილის ზოგიერთი მიღება საუზმეზე და ლანჩზე.
სადილისთვის არაუმეტეს 60 გრამი ცილა დატოვეთ, ანუ არაუმეტეს 300 გრამი ცილოვანი საკვები, და კიდევ ნაკლებია უკეთესი. ეს შეიძლება იყოს თევზი, ხორცი კოტლეტის სახით ან გახეხილი ძროხის სტეიკი, ყველი ან კვერცხი. დარწმუნდით, რომ ამ ღონისძიების შედეგად, დილით თქვენი შაქარი ცარიელ კუჭზე ნორმაში ბევრად უფრო ახლოს გახდება. რასაკვირველია, როდესაც ცილადან სადილს სხვა კერძებს გადასცემთ, მაშინ ჭამის წინ სწრაფი ინსულინის შესაბამისი დოზა ასევე ნაწილობრივ უნდა გადავიდეს. ალბათ, ღამით ინსულინის ან დიაბეტის აბების ხანგრძლივობის დოზა შეიძლება შემცირდეს დილის სისხლში შაქრის გაუარესების გარეშე.

შეიძლება აღმოჩნდეს, რომ პროტეინის ნაწილის ნაწილი სადილიდან საუზმეზე და ლანჩზე გადატანის შედეგად თქვენი შაქარი დაიწყება ამ საკვების მიღების შემდეგ, მაშინაც კი, თუ თქვენ სწორად შეცვალეთ სწრაფი ინსულინის დოზა, ჭამის წინ. ეს უფრო ნაკლები ბოროტებაა, ვიდრე მთელი ღამის განმავლობაში მაღალი შაქრის შემცველობა. თუ არ გაქვთ ინექციური სწრაფი ინსულინი ჭამის წინ, ჭამეთ მცირე კვება დღეში 4-ჯერ, რათა შაქარი უფრო სტაბილური და ნორმალური იყოს. თუ საერთოდ არ გაუკეთებთ ინსულინს, უმჯობესია დღეში 5-6-ჯერ ჭამა უფრო მცირე ნაწილში. შეგახსენებთ, რომ თუ საკვების მიღებამდე სწრაფი ინსულინი შეიტანეთ, უნდა ჭამოთ ყოველ 5 საათში ისე, რომ ინსულინის დოზების მოქმედებები არ გადაფარავდეს ერთმანეთს.
ალკოჰოლის და კოფეინის მოხმარება ანელებს კუჭისგან საკვების ევაკუაციას ჭამის შემდეგ. პიტნის და შოკოლადის იგივე ეფექტი.ამ ყველა ნივთიერების თავიდან აცილებაა, განსაკუთრებით სადილის დროს, თუ თქვენი დიაბეტური გასტროპარეზი ზომიერი ან მძიმეა.
ნახევრად თხევადი და თხევადი საკვები - გასტროპარეზის რადიკალური საშუალება
დიაბეტური გასტროპარეზის ყველაზე რადიკალური სამკურნალო საშუალებაა ნახევრად თხევადი ან თხევადი საკვების გადასვლა. თუ ეს გაკეთდა, მაშინ ადამიანი კარგავს კვების სიამოვნების დიდ ნაწილს. რამდენიმე ადამიანს მოსწონს ეს. მეორეს მხრივ, ეს შეიძლება იყოს ერთადერთი გზა იმის უზრუნველსაყოფად, რომ შაქრიანი დიაბეტით დაავადებულ სისხლში ნორმალურია. თუ მას რამდენიმე თვის ან წლების განმავლობაში შეინარჩუნებთ, მაშინ საშოს ნერვის ფუნქციონირება თანდათანობით გამოჯანმრთელდება და გასტროპარეზი გაივლის. ამის შემდეგ შესაძლებელი გახდება ნორმალურად ჭამა სისხლში შაქრის კონტროლის კომპრომისის გარეშე. ეს გზა ერთ დროს თავად ექიმი ბერნშტეინი იყო.
დიაბეტური გასტროპარეზისთვის განკუთვნილი ნახევრად თხევადი დიეტური კერძები მოიცავს ბავშვთა საკვებს და თეთრი მთლიანად რძის იოგურტს. მაღაზიაში შეგიძლიათ შეიძინოთ დაბალი ნახშირწყლოვანი ბოსტნეული, ასევე ნახშირწყლებისგან თავისუფალი ცხოველური პროდუქტები ქილების სახით ბავშვთა საკვებით. თქვენ უნდა ყურადღებით შეისწავლოთ ეტიკეტები ამ პროდუქტების არჩევისას. როგორ ავირჩიოთ იოგურტი, ქვემოთ განვიხილავთ. მხოლოდ იოგურტი არის შესაფერისი, რომელიც არ არის თხევადი, მაგრამ ჟელე ფორმით. იგი იყიდება ევროპასა და შეერთებულ შტატებში, მაგრამ ძნელია მოხვედრა რუსულენოვან ქვეყნებში.

დაბალ ნახშირწყლოვანი დიეტისთვის მენიუს შექმნის სტატიაში აღვნიშნეთ, რომ რაც უფრო მეტი გადამუშავებული ბოსტნეულია, მით უფრო სწრაფად აღწევენ სისხლში შაქარს. რამდენად შეესაბამება ეს რეკომენდაცია დიაბეტური გასტროპარეზისთვის ნახევრად თხევადი ბოსტნეულის ჭამის შესახებ? ფაქტია, რომ თუ დიაბეტის ეს გართულება ვითარდება, მაშინ საკვები ძალიან ნელა შედის კუჭისგან კუჭში ნაწლავში. ეს ასევე ეხება ბოსტნეულის ნახევრად თხევადი ბოსტნეულს ბავშვთა საკვებით. ყველაზე „სატენდერო“ ბოსტნეულსაც კი არ აქვს დრო, რომ სისხლში შაქარი დაემატოს, რათა შეინარჩუნოს სწრაფი ინსულინის მოქმედება, რომელსაც თქვენ აყენებთ საკვების მიღებამდე. და შემდეგ, სავარაუდოდ, აუცილებელი იქნება შეანელოთ მოკლე ინსულინის მოქმედება ჭამის წინ, მისი შერევა საშუალო NPH- ინსულინის პროტეფანთან.
თუ გადართეთ ნახევრად თხევადი კვება დიაბეტური გასტროპარეზის გასაკონტროლებლად, შეეცადეთ თავიდან აიცილოთ ცილაში დეფიციტი თქვენს სხეულში. ადამიანი, რომელიც იწვევს sedentary ცხოვრების წესს, უნდა მოიხმაროს 0.8 გრამი ცილა მისი იდეალური სხეულის წონის 1 კგ დღეში. ცილოვანი საკვები შეიცავს სუფთა ცილის დაახლოებით 20% -ს, ანუ, თქვენ უნდა მიირთვათ დაახლოებით 4 გრამი ცილოვანი პროდუქტი 1 კგ იდეალურ წონაზე. თუ ამაზე ფიქრობ, მაშინ ეს საკმარისი არ არის. ფიზიკურ განათლებასთან დაკავშირებულ ადამიანებს, ისევე როგორც ბავშვებსა და მოზარდებს, რომლებიც ზრდიან, 1,5–2 ჯერ მეტი ცილა ჭირდებათ.
მთელი რძის თეთრი იოგურტი არის პროდუქტის ზომიერებაში (!) შესაფერისია დაბალი ნახშირწყლოვანი დიეტის დროს დიაბეტისთვის, მათ შორის დიაბეტური გასტროპარეზის დროს. ეს ეხება თეთრ იოგურტს ჟელე ფორმით, არა თხევადი, არ ცხიმიანი გარეშე, შაქრის, ხილის, კონსერვების დამატების გარეშე და ა.შ. ეს ძალიან ხშირია ევროპასა და აშშ-ში, მაგრამ არა რუსულენოვან ქვეყნებში. გემოვნებით ამ იოგურტში შეგიძლიათ დაამატოთ სტვია და დარიჩინი. ნუ ჭამთ უცხიმო იოგურტს, რადგან ის უფრო მეტ ნახშირწყლებს შეიცავს, ვიდრე დიაბეტი.
ჩვენ ვიყენებთ თხევად საკვებს დიაბეტური გასტროპარეზის გასაკონტროლებლად, იმ შემთხვევებში, როდესაც ნახევრად თხევადი არ არის საკმარისი. ეს არის სპეციალური პროდუქტები იმ ადამიანებისთვის, რომლებიც ბოდიბილდინგებით არიან დაკავებულნი. ყველა მათგანი შეიცავს უამრავ პროტეინს, გაიყიდება ფხვნილის სახით, რომელიც წყალში უნდა განზავდეს და მთვრალი იყოს. ჩვენ მხოლოდ მათთვის შესაფერისია, ვინც მინიმუმ ნახშირწყლებს შეიცავს და, რა თქმა უნდა, ანაბოლური სტეროიდების მსგავსად ”ქიმიის” დანამატები არ არის. გამოიყენეთ კვერცხუჯრედისა და შრატისგან დამზადებული ბოდიბილდინგის ცილა, რომ მიიღოთ თქვენი სხეულის ყველა ამინომჟავა. სოიოს ცილების ბოდიბილდინგის პროდუქტები არ არის საუკეთესო არჩევანი. ისინი შეიძლება შეიცავდეს ნივთიერებებს - სტეროლებს - ქალის ჰორმონის ესტროგენის მსგავსი სტრუქტურაში.
როგორ უნდა დავაყენოთ ინსულინი ჭამის წინ, გასტროპარეზისადმი ადაპტაციის მიზნით
სწრაფი ინსულინის გამოყენების ჩვეულებრივი მეთოდები არ არის შესაფერისი დიაბეტური გასტროპარეზის სიტუაციებში. ისინი ზრდის ჰიპოგლიკემიის განვითარების რისკს იმის გამო, რომ საკვები ნელა შეიწოვება და დრო არ აქვს სისხლში შაქრის ამაღლებას. ამიტომ, თქვენ უნდა შეანელოთ ინსულინის მოქმედება. პირველ რიგში, გაარკვიეთ გლუკომეტრის დახმარებით, რა შეფერხებით იჭრება თქვენი საჭმლის საჭმელი. ასევე შეცვალეთ ულტრასორტული ინსულინი ჭამის წინ, მოკლედ. შეგიძლიათ შეეცადოთ ეს ჭამა არა 40-45 წუთით ადრე, როგორც ჩვეულებრივ გავაკეთოთ, არამედ ჭამის წინ დასხდეთ. ამ შემთხვევაში, გამოიყენეთ ზომები გასტროპარეზის გასაკონტროლებლად, რაც ზემოთ ავღნიშნეთ სტატიაში.
თუ ამის მიუხედავად, მოკლე ინსულინი კვლავ ძალიან სწრაფად მოქმედებს, მაშინ შეეცადეთ გაუკეთოთ მას საკვების შუაგულში, ან მაშინაც კი, როდესაც საკვების დასრულება მოახდინეთ. ყველაზე რადიკალური წამალია მოკლე ინსულინის დოზის ნაწილის ჩანაცვლება საშუალო NPH- ინსულინით. დიაბეტური გასტროპარეზი ერთადერთი სიტუაციაა, როდესაც მას ნებადართულია ინექციის დროს სხვადასხვა ტიპის ინსულინის შერევა.

ვთქვათ, საჭიროა ინექცია 4 ერთეული მოკლე ინსულინის და 1 ერთეულის საშუალო NPH- ინსულინის ნარევი. ამისათვის თქვენ პირველად შეიყვანეთ 4 ერთეული მოკლე ინსულინი შპრიცში, ჩვეულებისამებრ. შემდეგ ჩადეთ შპრიცის ნემსი NPH- ინსულინის ფლაკონში და რამდენჯერმე ენერგიულად შეანჯღრიეთ მთელი სტრუქტურა. დაუყოვნებლივ წაიღეთ ინსულინის 1 UNIT ფლაკონიდან, სანამ პროტეინის ნაწილაკებს არ აქვთ დრო მოაგვარონ შერყევის შემდეგ, და დაახლოებით 5 U ჰაერი. საჰაერო ბუშტები ხელს შეუწყობენ შპრიცში მოკლე და NPH- ინსულინის შერევას. ამისათვის რამდენჯერმე გადააბრუნეთ შპრიცი. ახლა შეგიძლიათ ინსულინის ნაზავი და ოდნავ ჰაერიც კი გაუკეთოთ. კანქვეშა საჰაერო ბუშტები არ გამოიწვევს ზიანს.
თუ თქვენ გაქვთ დიაბეტური გასტროპარეზი, მაშინ ნუ გამოიყენებთ ულტრასორტ ინსულინს, როგორც სწრაფ ინსულინს ჭამის წინ. იმის გამო, რომ ჩვეულებრივი მოკლე ინსულინიც ძალიან სწრაფად მოქმედებს ასეთ სიტუაციაში და მით უმეტეს, ულტრასორტი, რომელიც კიდევ უფრო სწრაფად მოქმედებს, არ არის შესაფერისი. სისხლში შაქრის მაღალი ნორმალიზაციისთვის ულტრაშორტის ინსულინის გამოყენება შესაძლებელია მხოლოდ როგორც კორექტირების შემცველი ბოლუსი. თუ საკვების მიღებამდე შეაქვთ მოკლე და NPH- ინსულინის ნარევი, შეგიძლიათ შესწორების ბოლუსი შეიტანოთ მხოლოდ დილით გაღვიძების შემდეგ. როგორც სწრაფი ინსულინი ჭამის წინ, შეგიძლიათ გამოიყენოთ მხოლოდ მოკლე ან NPH- ინსულინის მოკლე ან ნაზავი.