მიკროანგიოპათია დიაბეტში
დიაბეტური ანგიოპათია - განზოგადებული სისხლძარღვთა დაზიანება დიაბეტში, ვრცელდება როგორც მცირე გემებზე (მიკროანგიოპათია), ისე დიდი და საშუალო კალიბრის არტერიებში (მაკროანგიოპათია).
დიაბეტური მიკროანგიოპათია - სპეციფიკური შაქრიანი დიაბეტი, მცირე ზომის გემების (არტერიოლები, კაპილარები, ვენები) გავრცელებული დაზიანება, რომლებიც ხასიათდება მათი სტრუქტურის ცვლილებით (სარდაფის მემბრანის გასქელება, ენდოთელიუმის პროლიფერაცია, სისხლძარღვთა კედელში გლიკოზამინოგლიკანების დეპონირება, არტერიოლების კედლის ჰიალინოზი, მიკროტრუმბოზები, მიკროანთრიმების გამტარიანობის დაქვეითება) :
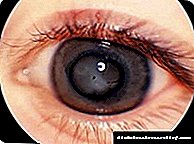
1. დიაბეტური რეტინოპათია - სიბრმავეობის ძირითადი მიზეზი შაქრიანი დიაბეტის მქონე პაციენტებში, არაპროლიფერაციული (მიკროანეიზმების, სისხლდენების, შეშუპების, მყარი ექსუდატების არსებობა ბადურის დროს), პრეპოლიფერაციული (+ ბადურის ძარღვებში ცვლილებები: სიწმინდე, კუჭქვეშა ჯდომა, მარყუჟები, გაყვანა, სისხლძარღვთა კალიბრის რყევები) და პროლიფერაციული (ახალი გემების გამოვლენა) , ხშირი სისხლჩაქცევები ბადურის დროს, მისი რაზმიდან და მისი შემაერთებელი ქსოვილის ინტენსიური ფორმირებით) ფორმები, თვალების წინ, ციმციმირებული ფრიალების კლინიკურად ჩივილები, ლაქები, ნისლის, ბუნდოვანი ობიექტების შეგრძნება, დაბლა მიმდინარეობა ეს მხედველობის სიმახვილის.
სკრინინგი დიაბეტური რეტინოპათიისთვის.
"ოქროს სტანდარტი" არის ფონუსის სტერეოსკოპიული ფერადი ფოტოგრაფია, ბადურის ფლუორესცენტული ანგიოგრაფია და პირდაპირი ოფთალმოსკოპია ყველაზე ხელმისაწვდომი ამჟამად სკრინინგისთვის.
პირველი გამოკვლევა შაქრიანი დიაბეტის დიაგნოზირების დღიდან 1,5-2 წლის შემდეგ, დიაბეტური რეტინოპათიის არარსებობის შემთხვევაში, გამოკვლევა 1-2 წელიწადში მინიმუმ 1 ჯერ, თუ შესაძლებელია - მინიმუმ 1 დრო წელიწადში ან უფრო ხშირად, დიაბეტური რეტინოპათიის კომბინაციით ორსულობასთან , AH, CRF - ინდივიდუალური გამოკვლევის გრაფიკი, მხედველობის სიმკვეთრის უეცარი დაქვეითებით - ოფთალმოლოგის მიერ დაუყოვნებელი გამოკვლევა.
დიაბეტური რეტინოპათიის მკურნალობის პრინციპები:
1. წამლის თერაპია: ნახშირწყლების მეტაბოლიზმის მაქსიმალური ანაზღაურება (შაქრის შემამცირებელი წამლები, ინსულინთერაპია), თანმდევი გართულებების მკურნალობა, ანტიოქსიდანტები (ნიკოტინამიდი) არაპროლიფერაციული დიაბეტური რეტინოპათიისთვის სისხლის მომატებული სისხლის ლიპიდებით, დაბალი მოლეკულური წონის ჰეპარინები პროცესის საწყის ეტაპზე
2. ბადურის გემების ფოტოკოაგულაცია დიაბეტური რეტინოპათიის საწყის სტადიაში (ლაზერული კოაგულაციის ადგილობრივი - ფოკუსები გამოიყენება პათოლოგიური პროცესის ან პრეტენკულარული სისხლდენის მიდამოში, პარკალურ და კოპაგულატორებში გამოიყენება რამდენიმე სტრიქონი პარამულარულ და პარაპილეტარულ უბნებში, პანრეტინალი - გამოიყენება პროლიფერაციული რეტინოპათიის მიდამოში, 1200-დან 1200 წლამდე. foci გამოიყენება ბადურის შაბლონის შაბლონზე, პარამაკულური და პარაპილარული რეგიონებიდან ბადურის ეკვატორულ ზონაში.
3. კრიოკოაგულაცია - მითითებულია პროლიფერაციული დიაბეტური რეტინოპათიის მქონე პაციენტებისთვის, რთულდება სათვალე სხეულში ხშირი სისხლჩაქცევებით, ნეოვაკულაციისა და პროლიფერაციული ქსოვილის უხეში მომატებით, ხორციელდება პირველ რიგში, თვალის ქვედა ნაწილში, ხოლო ზედა ნახევარში ერთი კვირის შემდეგ, ეს საშუალებას აძლევს გაუმჯობესდეს ან სტაბილიზდეს ნარჩენი ხედვა, თავიდან აიცილოს სრული ხედვა. სიბრმავე.
4. ვიტრექტომია - მითითებულია სათესლე ბუშტის მორეციდივე დაავადებებისთვის, სათვალეებში და ბადურაში ფიბროზული ცვლილებების შემდგომი განვითარებით.
2. დიაბეტური ნეფროპათია - თირკმლის გლომერულის კვანძოვანი ან დიფუზური ნეფროანგიკლეროზის გამო.
დიაბეტური ნეფროპათიის კლინიკური და ლაბორატორიული გამოვლინებები.
1. საწყის ეტაპზე სუბიექტური გამოვლინებები არ არის, კლინიკურად გამოხატულ ეტაპზე ხასიათდება პროტეინურიის მომატება, არტერიული ჰიპერტენზია, ნეფროზული სინდრომი, თირკმელების ქრონიკული უკმარისობის პროგრესირებადი კლინიკა.
2. მიკროალბუმინურია (შარდის ალბუმინის ექსკრეცია, ნორმალური მნიშვნელობების გადამეტება, მაგრამ პროტეინურიის დონის მიღწევა არ აღწევს: 30-300 მგ დღეში) - დიაბეტური ნეფროპათიის ყველაზე ადრეული ნიშანი, მუდმივი მიკრობალუმურიის გამოვლენით, დაავადების კლინიკურად გამოხატული სტადია განვითარდება 5-7 წელიწადში.
3. ჰიპერფილტრაცია (GFR> 140 მლ / წთ) - ჰიპერგლიკემიის მოქმედების ადრეული შედეგი დიაბეტის დროს თირკმლის ფუნქციონირებაზე, ხელს უწყობს თირკმელების დაზიანებას, დიაბეტის ხანგრძლივობის მატებასთან ერთად, GFR თანდათანობით მცირდება პროტეინურიის მატებისა და ჰიპერტენზიის ხარისხის სიმძიმის პროპორციულად.
დიაბეტური ნეფროპათიის გვიან ეტაპზე დამახასიათებელია მუდმივი პროტეინურია, GFR– ის დაქვეითება, აზოტემიის მომატება (კრეატინინი და სისხლის შარდოვანა), ჰიპერტენზიის გამწვავება და სტაბილიზაცია და ნეფროზული სინდრომის განვითარება.
დიაბეტური ნეფროპათიის განვითარების ეტაპი:
1) თირკმელების ჰიპერფუნქცია - GFR- ის ზრდა> 140 მლ / წთ, თირკმლის სისხლის ნაკადის მომატება, თირკმლის ჰიპერტროფია, ნეიროალბუმინურია 131 I ფარისებრი ჯირკვლის მიერ: შეწოვის მაჩვენებელი მკვეთრად იზრდება 2-4 და 24 საათის შემდეგ.
6) ფარისებრი ჯირკვლის რადიოიზოტოპური სკანირება - საშუალებას გაძლევთ იდენტიფიცირება ფუნქციურად აქტიური ქსოვილის, განსაზღვროთ ჯირკვლის ფორმა და ზომა, მასში კვანძების არსებობა, ფარისებრი ჯირკვლის დამახასიათებელი გადიდებული გამოსახულება იზოტოპის გაზრდილი დაჭერით.
7) T3 და T4 სისხლის დონის რადიოიმუნური განსაზღვრა
8) პროტეინებით შემავალი იოდის სისხლში შემცველობის განსაზღვრა, ირიბად ასახავს ფარისებრი ჯირკვლის ფუნქციონირებას: იზრდება ინდიკატორები
9) რეფლექსომეტრია - აქილევსის tendon რეფლექსის დროის მნიშვნელოვანი შემცირება (ფარისებრი ჯირკვლის ფუნქციის დასადგენად არაპირდაპირი მეთოდი, ფარისებრი ჯირკვლის ჰორმონების პერიფერული ეფექტისათვის დამახასიათებელი არაპირდაპირი მეთოდი)
DTZ- ს მკურნალობის პრინციპები:
1. თირეოსტატული აგენტები: მერკაზოლილი / თიამაზოლი 30-60 მგ დღეში ორალურად 4 გაყოფილი დოზით, თირეოტოქსიკოზის სიმპტომების შესამცირებლად, შემდეგ დოზა მცირდება 5 მგ კვირაში, 2.5-10 მგ / დღეღამეში, კალიუმის პერკარლატის 400 მგ დღეში პერორალურად გამოყენების მიზნით. იგი გამოიყენება მერკაზოლიუმისადმი შეუწყნარებლობის შემთხვევაში, ლითიუმის კარბონატი, მიკროდიოდიდის პრეპარატები (ლუგოლის ხსნარი, "მიკროიოდის" ტაბლეტები)
2. GCS ნაჩვენებია: 1) ფარისებრი ჯირკვლის მკვეთრი გადიდების და მნიშვნელოვანი ეგზოფთალმოზის გამოხატული გადიდების დაავადების მძიმე შემთხვევებით, 2) მწვავე ლეიკოპენია მერკაზოლილით მკურნალობის დროს და არ შეიძლება ლეიკოპეზის სტიმულატორებთან მკურნალობა (თუ შეუძლებელია მერაკოლილის გაუქმება), 3) თირეოტოქსიური კრიზისით, თირეოტოქსიური ოფთალოთერაპიით. , 4) თირეოსტატასთან მკურნალობის ეფექტის არარსებობის შემთხვევაში, პრედნიზონი ინიშნება 15-30 მგ დღეში (სადღეღამისო დოზის 2/3 საათზე 7-8 სთ., 1/3 საათზე 11 საათზე.), ალტერნატივა შესაძლებელია თირკმელზედა ჯირკვლის ინჰიბიციის თავიდან ასაცილებლად ( დანიშვნისას 48-საათიანი დოზის GCS დილით ყოველ მეორე დღეს) ან წყვეტილი (3-4 დღის შესვენებით GCS– ის მიღების 3-4 დღის მონაცვლეობით) თერაპია
3. იმუნომოდულაციური თერაპია იმუნური სისტემის ფუნქციონირების ნორმალიზებისთვის: ფხვნილებში ნატრიუმის ნუკლეინატი 0,1 გ 4 ჯერ დღეში 3-4 კვირის განმავლობაში, თიმალინი 10-30 მგ დღეში / მე / მ 5-20 დღე, ტაქტივინი 1 მლ პ / 5-6 დღის განმავლობაში, დეკარისი / ლევამიზოლი 150 მგ 1 ჯერ დღეში 5 დღის განმავლობაში
4. ბეტა-ბლოკატორები - მითითებულია DTZ– ის ნებისმიერი ფორმისთვის, განსაკუთრებით მძიმე, და ასევე ასოცირდება ჰიპერტენზიის და არითმიების დროს: პროპრანოლოლი 40 მგ 4 ჯერ დღეში, ზეპირად, ან შერჩევით ბეტა-ადრენოლიზს (ტალინოლოლი / კორდანუმი)
5. მკურნალობა რადიოაქტიური იოდით (131 I გროვდება ფარისებრ ჯირკვალში და გამოყოფს ბეტა ნაწილაკებს, რომლებიც ანადგურებს მას) - ტარდება თირეოსტატული თერაპიის არაეფექტურობით, თირეოტოქსიკოზის მძიმე ფორმები გართულებებით, ქირურგიული მკურნალობის შემდეგ DTZ– ის რეციდივით.
6. ქირურგიული მკურნალობა: ფარისებრი ჯირკვლის სუბტროპიკული რეზექცია ნიკოლაევის მიხედვით - მითითებულია დაავადების მძიმე ფორმებისთვის, თირეოსტატიკური თერაპიისგან მიღებული ეფექტის ზომიერი ფორმებისთვის, ორსულობისა და ლაქტაციის პერიოდში, ჩიყვის კვანძოვანი, შერეული ფორმებისთვის, ფარისებრი ჯირკვლის გადიდებაზე დიდი დონისათვის. მაგისტრატურის განვითარება
7. ოფთალმოპათიის მკურნალობა: მიზანშეწონილია მუქი სათვალეების ტარება, ძილის დროს მომატებული თავსაფრით დასაძინებლად, პერიოდულად მიიღოს დიურეზულები (ფუროსემიდი 40 მგ პერორალურად 2 ჯერ / კვირაში), თვალებში ჩადეთ ჰიდროკორტიზონის წვეთები და წაისვით ჰიდროკორტიზონის მალამო ქუთუთოებზე (ამცირებს კონიუნქტივიტს და კერატიტს), რეტროობულბარულ ადმინისტრირებას. ბოჭკოვანი GCS– ში (4 მგ დექსაზონი 4 დღის ინტერვალით, მკურნალობის კურსია 6-8 ინექცია), ლიდდაზა (ჰიალურონიდაზა) 1 მლ ფიზიკაში 1 მლ. ხსნარი, პარალოდელი 25 მგ 2 ჯერ დღეში პირის ღრუს საშუალებით (აფერხებს თიროტროპინის წარმოებას, ამცირებს ეგზოფთალმოსს, შეშუპებასა და ფიბროზს რეტროობულარულ ბოჭკოში)
8. სიმპტომური მკურნალობა (სედატიური საშუალებები, ანქსიოლიზები, ანაბოლური საშუალებები, ჰეპატოპროტექტორები, ანტიჰიპერტენზიული საშუალებები და ა.შ.)
სისხლძარღვთა დარღვევების სახეები
დაზარალებული გემების ლოკალიზაციიდან გამომდინარე, დაავადების ყველაზე გავრცელებული ტიპებია:
- ნეფროპათია
- რეტინოპათია
- ქვედა კიდურების მიკროანგიოპათია.
ნეფროპათიით, პათოლოგიური ცვლილებები გავლენას ახდენს თირკმელების თითქმის ყველა მცირე გემზე. ამასთან ერთად, დიდი არტერიებიც დაზარალებულია, რაც იწვევს ამ ორგანოს ფუნქციონირებას. ადგილობრივი მეტაბოლიზმი არ არის საკმარისად ინტენსიური, ქსოვილები და უჯრედები არ იღებენ საჭირო ჟანგბადს და ნუტრიენტები. სისხლძარღვთა ცვლილებების გარდა, ნეფროპათიით, განიცდიან ფილტრაციის პროცესს და მის განხორციელებაზე პასუხისმგებელ სტრუქტურებს (ტუბულები და გლომერულები).
რეტინოპათია არის ბადურის დაზიანება. ამ მხარეში მცირე გემები პასუხისმგებელნი არიან მხედველობის ორგანოს მნიშვნელოვან კომპონენტებზე სისხლით მომარაგებაზე, ამიტომ მათი მტკივნეული ცვლილებები უარყოფითად მოქმედებს პირის ხილვის უნარზე. რეტინოპათიის სტადიიდან გამომდინარე, სიმპტომები შეიძლება იყოს როგორც უმნიშვნელო, ასევე ძალიან შემაშფოთებელი პაციენტისთვის. თვალის მიკროანგიოპათიის ყველაზე მძიმე შედეგია სიბრმავე; ამიტომ დიაბეტით დაავადებულთა რეგულარულად შემოწმება საჭიროა ოფთალმოლოგის მიერ.
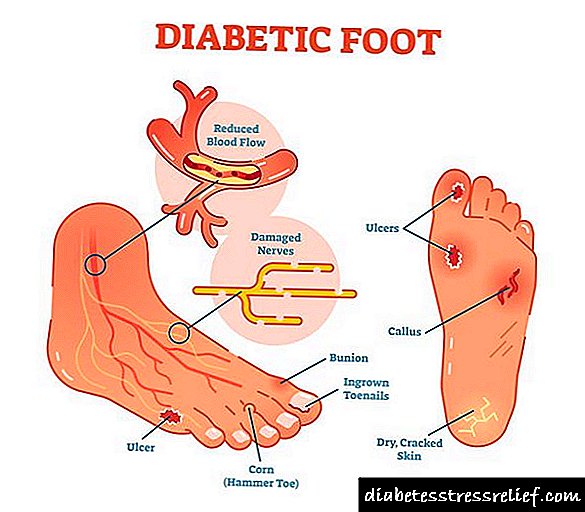
ქვედა კიდურების გემებში ცვლილებები არის დიაბეტური ტერფის სინდრომის განვითარების ერთ-ერთი მიზეზი. სისხლის მიმოქცევის დარღვევა, ნერვული კონდუქცია იწვევს ფეხების კუნთების არასაკმარის კვებას, ამიტომ ეს ქსოვილები კარგავენ ნორმალურ ტონს და ელასტიურობას. ქვედა კიდურებზე კანი მშრალი ხდება, ნებისმიერი ბზარები და ნაკაწრები ინფექციის შესასვლელ კარიბჭედ იქცევა. ფეხების კანის დაზიანება ძალიან დიდხანს კურნავს და რთულია, ადამიანმა შეიძლება განიცადოს მტკივნეული ტროფიკული წყლულები. ქვედა კიდურების ანგიოპათიის ყველაზე ძლიერი გართულება არის განგრენა, რომელიც იწვევს ამპუტაციას ან სიკვდილს.
კლების მიზეზები
დიაბეტური მიკროანგიოპათია ხდება სისხლის მიკროცირკულაციის დარღვევის გამო, რის შედეგადაც გემებს აკლია ჟანგბადი და საკვები ნივთიერებები. დიაბეტით გამოწვეული ნახშირწყლების მეტაბოლიზმის დარღვევები იწვევს კაპილარების, არტერიოლების და ვენების მემბრანებისა და კედლების არანორმალურ ფუნქციონირებას, რადგან ამ სტრუქტურულ ელემენტებს ასევე შეიცავს ნახშირწყლები.
დიაბეტის გამო, ცილის მეტაბოლიზმის ნარჩენი პროდუქტები გროვდება პაციენტის სისხლში, რომელიც ჩვეულებრივ უნდა გამოიდევნოს ორგანიზმიდან. ეს იწვევს სისხლის თვისებების ცვლილებებს და მცირე გემების კედლების გასქელებას. ყველაზე ხშირად, მიკროანგიოპათია აღინიშნება დიაბეტის კურსის 10-15 წლის განმავლობაში, მაგრამ ასევე არის პათოლოგიის სწრაფი განვითარების შემთხვევები, 1-2 წლის შემდეგ, ენდოკრინული დარღვევების დაწყებიდან. სწორედ ამიტომ, აბსოლუტურად ყველა პაციენტი მიეკუთვნება რისკ ჯგუფს და ჯანმრთელობის შენარჩუნების მიზნით მათ ყურადღებით უნდა მოუსმინონ საკუთარ სხეულს და დროულად მიაკითხონ ექიმს.
პათოლოგიური პროცესის განვითარების დასაწყისში (მიუხედავად მისი ადგილმდებარეობისა), სიმპტომები იმდენად უმნიშვნელოა, რომ ადამიანი იშვიათად აქცევს მათ ყურადღებას. თუ ვსაუბრობთ ფეხების გემების პრობლემებზე, მაშინ მათი ძირითადი ნიშნები შეიძლება იყოს ჩხვლეტა ან დაბუჟების შეგრძნება.
როგორც პაციენტის პათოლოგია პროგრესირებს, შემდეგი სიმპტომები იწყებს შეწუხებას:
- ტკივილები ფეხებში
- გაიზარდა დაღლილობა
- შეშუპება
- ფეხების და ფეხების კანის გადაჭარბებული სიმშრალე,
- თმის ცვენა ამ მხარეში,
- კრუნჩხვები
- ტემპერატურის და (ან) ტკივილის მგრძნობელობის დაკარგვა,
- ტროფიკული წყლულების ფორმირება, რომელთა მკურნალობა რთულია.
პაციენტის ფეხები ხშირად ცივი რჩება ცხელი სეზონის დროსაც კი, არასაკმარისი სისხლის მიმოქცევის გამო. გარდა მცირე გემების პრობლემებისა, ნერვები და დიდი არტერიები და ვენები შეჰყავთ პროცესში. ამის გამო, ფეხების კანის ფერი შეიძლება ფერმკრთალდება ან გახდეს მეწამული, ციანოტიკური. პირადი ჰიგიენის წესების დაცვა, როგორც წესი, აუარესებს სიტუაციას და ხდება იმპულსური ინფექციური დაზიანების განვითარებისათვის. ფეხების სისუფთავე და მშრალი შენარჩუნება დიაბეტის დროს ცხოვრების წესის ერთ – ერთი მთავარი წესია.
საწყის ეტაპზე რეტინოპათია თავისთავად არ იგრძნობა, თუმცა ოფთალმოლოგის მიერ შემოწმებისას, ასეთ პაციენტს შეიძლება უკვე ჰქონდეს ცვლილებები. ხშირად, პაციენტები ასეთ მანიფესტაციებს ანიჭებენ დაღლილობას და მათ განსაკუთრებული მნიშვნელობა არ ენიჭება. თავდაპირველად, მცირე ზომის "დაფრინვა" ან ნაპერწკლები შეიძლება თვალების წინ გამოჩნდეს, მაგრამ მხედველობის სიმძიმე, როგორც წესი, არ განიცდის. შემდეგ ადამიანი შეამჩნია, რომ მისთვის კომპიუტერთან მუშაობა, წაკითხვა და წერა უფრო რთულია (მისი თვალები ძალიან დაიღალა და მხედველობის სიმკვეთრე მცირდება). სიმპტომები იზრდება, რადგან ბადურის მდგომარეობა გაუარესდება, და თუ ექიმთან დროულად არ გაიარებთ კონსულტაციას, სიბრმავე რისკი იზრდება.
მისი განვითარების დასაწყისში ნეფროპათიის ეჭვი ძნელია, რადგან მისი გამოვლინება შესაძლებელია მხოლოდ შარდში ცილის არსებობით (ეს შეიძლება გამოვლინდეს ანალიზის გავლით). როდესაც თირკმელების დაზიანება უფრო მკვეთრად გამოხატული და ქრონიკული ხდება, ადამიანს შეიძლება შეშფოთდეს შეშუპება, არტერიული წნევა გადასვლა, შარდის გაუარესება, პირის ღრუს ამიაკის სუნი და მუდმივი სისუსტე.
დიაგნოსტიკა
ქვედა კიდურების მიკროანგიოპათიის დიაგნოზის დასადგენად აუცილებელია ექიმის გამოკვლევა, ლაბორატორიული სისხლის ტესტები და რენტგენოლოგიურად. ფეხების მცირე და დიდი გემები ასევე შეიძლება შემოწმდეს დოპლერის გამოყენებით (ფერადი ულტრაბგერა). ზოგიერთ სიტუაციაში შეიძლება დაინიშნოს MRI ან კომპიუტერული ტომოგრაფიული სკანირება საკამათო საკითხების გარკვევის მიზნით. ზუსტი სურათის მისაღებად, პაციენტს ხშირად უტარდებათ ასეთი გამოკვლევა კონტრასტული აგენტის დახმარებით, რაც აძლიერებს გამოსახულების სიცხადეს.
შარდის ზოგადი ანალიზით ნეფროპათიით, ხშირად გვხვდება ისეთი ცვლილებები, რომლებიც უფრო სერიოზული დიაგნოზის მიზეზი ხდება.
თირკმელებში სისხლძარღვთა დარღვევების დადგენა შესაძლებელია ულტრაბგერითი, რენტგენული სხივების, MRI- ს დახმარებით. ბადურის მდგომარეობის შესაფასებლად და რეტინოპათიის ადრეული გამოვლენის მიზნით, პაციენტს უნდა ჩაუტარდეს რეგულარული გამოკვლევები ოფთალმოლოგის მიერ. კონსულტაციისა და გამოკვლევის გარდა, ექიმი ხშირად იყენებს ინსტრუმენტულ მეთოდებს პირის ღრუს აპარატის გასინჯვისთვის, რის საფუძველზეც გამოაქვს დასკვნა პათოლოგიური ცვლილებების არსებობისა თუ არარსებობის შესახებ.
შაქრიანი დიაბეტის დროს მიკროანგიოპათიის მკურნალობა დამოკიდებულია პათოლოგიური პროცესის ლოკალიზაციაზე. ძალიან რთულია შეაჩეროს რეტინოპათიის დაწყება, პრობლემები ფეხების გემებზე ან ნეფროპათია, მაგრამ ჯერ კიდევ შესაძლებელია მათი განვითარების შეანელოთ ცოტა. ორგანიზმში სისხლძარღვთა სისტემის ყველა დაავადების მკურნალობის ძირითადი კომპონენტებია სისხლში შაქრის შენარჩუნება მიზანულ დონეზე და დიეტის დაცვა. ამის გარეშე, არცერთი ადგილობრივი პროცედურა და დამხმარე საშუალება არ დაეხმარება ან არ მიიღებს ხანგრძლივ შედეგს.
ბადურის მეტაბოლური პროცესების ნაკადის ნორმალიზებისთვის, პაციენტს შეიძლება დაენიშნოს თვალის წვეთების გაძლიერება, ვიტამინები და ქუთუთოების ნაზი მასაჟი. ასეთი პროცედურები არ ამოიღებს პრობლემას მთლიანად, მაგრამ შეანელებს მის პროგრესირებას. ნეფროპათიით, აუცილებელია დაიცვათ დიეტა, მიატოვოთ მარილი და დიდი რაოდენობით ცილა, ასევე არტერიული წნევა აკონტროლოთ.თანმიმდევრული ჰიპერტენზიით, პაციენტმა უნდა მიიღოს ანტიჰიპერტენზიული საშუალებები (მაგალითად, აგფ ინჰიბიტორები).
სხეულის დიდი მასა უარყოფითად მოქმედებს ქვედა კიდურების მდგომარეობაზე, რადგან ამ შემთხვევაში მათ ძალიან დიდი დატვირთვა აქვთ. ზომიერი სპორტი და ხანგრძლივი გასეირნება ასევე მნიშვნელოვანია სისხლის ნაკადის გასაზრდელად, ქსოვილების ინერვაციის გასაუმჯობესებლად და მეტაბოლური პროცესების გაძლიერების მიზნით. ყოველდღიური თვითშეჯერება და ტანვარჯიშები ეფექტურად ამცირებენ დიაბეტური ტერფის სინდრომის განვითარების რისკს. ზოგჯერ პაციენტს შეიძლება დაენიშნოს აპარატურა ფიზიოთერაპიული პროცედურები და მალამოები აქტუალურ გამოყენებისთვის, რაც აუმჯობესებს ფეხების რბილი ქსოვილებისა და სისხლძარღვების მდგომარეობას.
პრევენცია
დიაბეტის ნებისმიერი სისხლძარღვთა გართულების თავიდან ასაცილებლად ყველაზე ეფექტური გზაა სისხლში შაქრის შენარჩუნება მიზანულ დონეზე. ამისათვის მნიშვნელოვანია დაიცვან დიეტა, გაიაროთ ენდოკრინოლოგის მიერ დაგეგმილი გამოკვლევები დროულად, და გაიაროთ სისხლის ტესტები.
ასევე, პრევენციის მიზნით, სასურველია:
- შეწყვიტე მოწევა და ალკოჰოლის დალევა,
- შეზღუდეთ საკვებით მარილის რაოდენობა,
- რეგულარულად შეამოწმეთ სისხლში ქოლესტერინის დონე და, საჭიროების შემთხვევაში, დაქვეითება,
- იმოქმედეთ აქტიური ცხოვრების წესი
- არტერიული წნევის გასაკონტროლებლად, მისი მკვეთრი აწევა თავიდან ასაცილებლად.
შაქრიანი დიაბეტი, რა თქმა უნდა, გავლენას ახდენს სისხლძარღვების მდგომარეობაზე და თითქმის შეუძლებელია მათში ნეგატიური ცვლილებების სრული პროფილაქტიკა. მაგრამ პრობლემების ადრეულ ეტაპზე გამოვლენისას, შეგიძლიათ თავიდან აიცილოთ პათოლოგიური პროცესის გაუარესება. ჯანსაღი ცხოვრების წესი და დამსწრე ექიმის რეკომენდაციების დაცვა საშუალებას აძლევს ბევრ დიაბეტიან პაციენტს დიდი ხნის განმავლობაში დაივიწყოს დაავადების გართულებების შესახებ.
დიაბეტური მიკროანგიოპათია - დიაგნოზი და მკურნალობა
დიაბეტური მიკროანგიოპათია არის მცირე გემების - კაპილარების, არტერიოლებისა და ვენების დაზიანება. ეს ფენომენი ძალზე გავრცელებულია, რასაც უარყოფითი შედეგები მოჰყვა. ამ მდგომარეობის დაწყების თავიდან ასაცილებლად, ღირს ყველა სამედიცინო დანიშვნის შემდეგ. თუ მსგავსი სიმპტომები გვხვდება, საჭიროა სასწრაფო მოქმედება.
პათოლოგიის არსი
 დიაბეტური მიკროანგიოპათია გაგებულია, როგორც სისხლძარღვთა დაზიანება, რაც გახანგრძლივებული ჰიპერგლიკემიის შედეგია. ძირითადად, მცირე ზომის გემებში ხდება ცვლილებები - კაპილარები, ვენები და არტერიოლები. პათოლოგია შეიძლება არ გამოვლინდეს 10-15 წლის განმავლობაში - ეს განისაზღვრება პაციენტის კომპენსატორული შესაძლებლობებით.
დიაბეტური მიკროანგიოპათია გაგებულია, როგორც სისხლძარღვთა დაზიანება, რაც გახანგრძლივებული ჰიპერგლიკემიის შედეგია. ძირითადად, მცირე ზომის გემებში ხდება ცვლილებები - კაპილარები, ვენები და არტერიოლები. პათოლოგია შეიძლება არ გამოვლინდეს 10-15 წლის განმავლობაში - ეს განისაზღვრება პაციენტის კომპენსატორული შესაძლებლობებით.
სისხლში გლუკოზის მომატება იწვევს სისხლძარღვების კედლებზე იმუნოლოგიური ნივთიერებების დაგროვებას. ეს იწვევს გარსების შეშუპებას და გემების სანათურის შევიწროებას, რაც იწვევს სისხლის მიმოქცევის დარღვევას.
ამ პროცესს თან ახლავს სისხლის გადინების დარღვევა, სისხლის მცირე შედედების წარმოქმნა, მეტაბოლური პროცესების ცვლილება. დიდი ხნის განმავლობაში, უჯრედები დეფიციტია ჟანგბადში. ეს იწვევს მათი გაყოფის შენელებას და გახშირებულ დაშლას.
რიგი ფაქტორები იწვევს შაქრიანი დიაბეტის დროს მიკროანგიოპათიის გაჩენას:
- შეუქცევადი პროცესები სისხლძარღვთა გამტარიანობის უეცარი ზრდის გამო,
- შემაერთებელი ქსოვილების სტრუქტურული ელემენტების დარღვევა,
- თრომბოზი - სისხლის შედედების სისხლძარღვებში სისხლის მიმოქცევის დარღვევა,
- ჰიალინის დისტროფია - ხასიათდება მკვრივი სტრუქტურის მქონე ცილოვანი კომპონენტების დეპონირებით,
- ნეკროზი - ქსოვილების გარდაცვალება და სიკვდილი.
შაქრის დონის მომატებისას ორგანიზმში იქმნება თავისუფალი რადიკალები და პეროქსიდები. ისინი პროვოცირებას ახდენენ ენდოთელიუმის განადგურებას და მოწამვლას, რაც ძალზე მნიშვნელოვანია ქსოვილების სრული რეგენერაციისთვის და სხვა ფუნქციების შესრულებისთვის.
ჩვეულებრივ, ენდოთელიუმი წარმოქმნის აზოტის ოქსიდს. პათოლოგიის განვითარებით, ამ ნივთიერების წარმოება მცირდება. ამ სიტუაციაში გემები კარგავენ დამოუკიდებლად გაფართოების უნარს. ეს ხდება გულისა და სისხლძარღვების პათოლოგიების მიზეზი.
კლასიფიკაცია
ბევრი ადამიანი დაინტერესებულია, თუ რას გულისხმობს შაქრიანი დიაბეტის მიკროანგიოპათიები. ანომალიის ლოკალიზაციიდან გამომდინარე, აღინიშნება დაავადებების შემდეგი ტიპები:
- ნეფროპათია
- რეტინოპათია
- ფეხების მიკროანგიოპათია.
რეტინოპათიაში იგულისხმება პირის ღრუს ბადურის დაზიანება. ამ მხარეში მცირე გემები პასუხისმგებელნი არიან მხედველობის ორგანოს მნიშვნელოვან ელემენტებზე სისხლის მიწოდებაზე. იმის გამო, რომ პათოლოგიური ცვლილებები მხედველობას იწვევს. რეტინოპათიის სტადიიდან გამომდინარე, მანიფესტაციები შეიძლება იყოს უმნიშვნელო ან გამოიწვიოს პაციენტისთვის ძლიერი უხერხულობა, მხედველობის სრულ დაკარგებამდე.
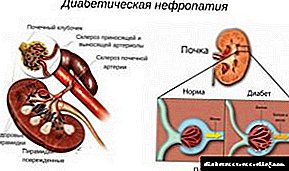 ნეფროპათიით, პათოლოგიური ცვლილებები მოქმედებს თირკმელების თითქმის ყველა მცირე გემზე. გარდა ამისა, დიდი არტერიები შეიძლება განიცდიან, რაც იწვევს პრობლემებს ამ ორგანოს მუშაობაში. ადგილობრივი მეტაბოლიზმი საკმარისი არ არის. ეს იწვევს ჟანგბადის და სასარგებლო ელემენტების არასაკმარის მომარაგებას.
ნეფროპათიით, პათოლოგიური ცვლილებები მოქმედებს თირკმელების თითქმის ყველა მცირე გემზე. გარდა ამისა, დიდი არტერიები შეიძლება განიცდიან, რაც იწვევს პრობლემებს ამ ორგანოს მუშაობაში. ადგილობრივი მეტაბოლიზმი საკმარისი არ არის. ეს იწვევს ჟანგბადის და სასარგებლო ელემენტების არასაკმარის მომარაგებას.
ასევე, ნეფროპათიით, ფილტრაცია შეფერხებულია და სტრუქტურები, რომლებიც პასუხისმგებელნი არიან ამ პროცესზე.
ფეხების გემების დაზიანება ხდება დიაბეტური ტერფის გამოჩენის ერთ-ერთი მიზეზი. ნერვული გამტარებებში ცვლილებები და სისხლის მიმოქცევის დარღვევა იწვევს ფეხების კუნთოვან ქსოვილში მავნე კვებას. ამიტომ, ქვედა კიდურების დიაბეტური მიკროანგიოპათია იწვევს კანის ნორმალური ტონის დაკარგვას. ეს ხდება მშრალი, და ნებისმიერი დაზიანება იწვევს ინფექციას.
 დერმის ნებისმიერი ნაკაწრები და დაზიანება განიკურნება ძალიან დიდი ხნის განმავლობაში. პაციენტს შეიძლება გამოჩნდეს ტროფიკული წყლულები. ყველაზე საშიში გართულება, რომელსაც შეუძლია დიაბეტის ქვედა კიდურების მიკროანგიოპათია გამოიწვიოს, განგრენაა. ეს იწვევს კიდურის ამპუტაციას ან სიკვდილამდე.
დერმის ნებისმიერი ნაკაწრები და დაზიანება განიკურნება ძალიან დიდი ხნის განმავლობაში. პაციენტს შეიძლება გამოჩნდეს ტროფიკული წყლულები. ყველაზე საშიში გართულება, რომელსაც შეუძლია დიაბეტის ქვედა კიდურების მიკროანგიოპათია გამოიწვიოს, განგრენაა. ეს იწვევს კიდურის ამპუტაციას ან სიკვდილამდე.
კლინიკური სურათი
პათოლოგიის გამოჩენის საწყის ეტაპზე, მისი სიმპტომები იმდენად უხილავია, რომ პაციენტი მათ უბრალოდ უგულებელყოფს. ფეხების გემების დაზიანებით, გამოვლინებები და მუწუკები მთავარი გამოვლინებებია.
ანომალიის განვითარების შემდეგ, შემდეგი გამოვლინებები გვხვდება:
- ტკივილი ფეხებში გამყოფი ხასიათის,
- შეშუპება
- მაღალი დაღლილობა
- ფეხების და ფეხების გადაჭარბებული სიმშრალე;
- კრუნჩხვითი სინდრომი
- ფეხის თმის ცვენა
- მგრძნობელობის დაკარგვა
- ტროფიკული წყლულების გამოჩენა, რომელთა მკურნალობა რთულია.
ცირკულაციის პრობლემები პაციენტის ფეხებს სიცხეშიც კი რჩება. მცირე გემების დამარცხების გარდა, ნერვული ბოჭკოები, ვენები და არტერიები ხშირად მონაწილეობენ არანორმალურ პროცესში. ამან შეიძლება გამოიწვიოს კანის ფერის შეცვლა - ის გახდება ჟოლოსფერი, ცისფერი ან ფერმკრთალი.
ჰიგიენის წესების დარღვევა, როგორც წესი, იწვევს მდგომარეობის გაუარესებას და ჭრილობების ინფიცირების წინაპირობებს ქმნის. ამიტომ, ექიმები მკაცრად გირჩევენ ფეხების სიმშრალეს და სისუფთავეს.
რეტინოპათიის საწყის ეტაპზე აღინიშნება ასიმპტომური კურსი. ამასთან, ექსპერტიზის დროს ოფთალმოლოგს შეუძლია დააფიქსიროს ასეთი ცვლილებები. თავდაპირველად ბუზები ან ნაპერწკლები შეიძლება გამოჩნდეს თვალების წინ, მაგრამ მხედველობის სიმკვეთრე არ მცირდება.
შემდეგ პაციენტისთვის რთულია წერა, კომპიუტერიზე მუშაობა ან კითხვა. კლინიკური სურათი დამძიმებულია, როგორც ბადურის დაზიანება. თუ არ დაუკავშირდით ოფთალმოლოგს, არსებობს მხედველობის სრული დაკარგვის რისკი.
ნეფროპათიის გამოვლენა განვითარების ადრეულ ეტაპზე ძალიან პრობლემურია. პათოლოგია ვლინდება ექსკლუზიურად შარდში ცილის მინარევების წარმოქმნით. კლინიკური ანალიზი ხელს შეუწყობს ამ ნივთიერების გამოვლენას.
თუ თირკმელების დაზიანება უფრო გამოხატულია, არსებობს შეშუპება, წნევის ვარდნა, შარდვის პრობლემები. ბევრი ადამიანი განიცდის მუდმივ სისუსტეს, მათ სუნი აქვთ ამიაკის პირიდან.
დიაგნოსტიკური გამოკვლევა
 პირველ რიგში, თქვენ უნდა განსაზღვროთ დიაბეტის ტიპი. პირველი ტიპის დაავადება ინსულინდანაა დამოკიდებული, მეორე ტიპის პათოლოგიას არ საჭიროებს ხელოვნური ინსულინის დანერგვას.
პირველ რიგში, თქვენ უნდა განსაზღვროთ დიაბეტის ტიპი. პირველი ტიპის დაავადება ინსულინდანაა დამოკიდებული, მეორე ტიპის პათოლოგიას არ საჭიროებს ხელოვნური ინსულინის დანერგვას.
ექიმები ასევე ანალიზებენ გლიკემიური პროფილის, C- პეპტიდის, გლიკაციური ჰემოგლობინის მონაცემებს.
სპეციალისტმა უნდა შეისწავლოს პათოლოგიის ისტორია, ჩაატაროს გამოკვლევა და დაადგინოს გართულებები. თუ არსებობს მიკროანგიოპათიის ეჭვი, შეასრულეთ ასეთი კვლევები:
- Fundusgraphy - მიკროსკოპი აანალიზებს წარბის ფუძის სტრუქტურას. პროცედურა საშუალებას გაძლევთ იდენტიფიციროთ სისხლძარღვების კუჭქვეშა ჯირკვალზე, აღმოაჩინოთ მიკროსკოპული სისხლის შედედება და ლინზების გადახრა.
- შინაგანი ორგანოების ულტრაბგერითი გამოკვლევა - საშუალებას გაძლევთ განსაზღვროთ სისხლის მიმოქცევის დარღვევები, თირკმლის ზომების მატება და შარდის დაგროვება თირკმელებში. პროცედურა ასევე ხელს უწყობს სხვადასხვა გემების სანათურის შევიწროებას.
- კომპიუტერული და მაგნიტურ-რეზონანსული ტომოგრაფია - დაეხმარება სამიზნე ორგანოების სტრუქტურის სიმულაციას და პათოლოგიური ცვლილებების განსაზღვრაში.
- ფეხების ანგიოგრაფია - გულისხმობს რენტგენული სურათების განხორციელებას კონტრასტის გამოყენებით. პროცედურის წყალობით შესაძლებელია გემების ზომისა და მათი შეღებვის სიჩქარის განსაზღვრა კონტრასტით.
- რევოაზოგრაფია - გამოიყენება ფეხებში არტერიული სისხლის ნაკადის შეფასების მიზნით. გამოკვლევა ასევე ხელს უწყობს კაპილარების სიმძიმის და ვენური გადინების ხარისხის განსაზღვრას.
მკურნალობის მეთოდები
პათოლოგიის გამკლავებისთვის აუცილებელია მკაფიოდ დაიცვას ექიმის ყველა რეკომენდაცია. დარწმუნდით, რომ თავი დაანებეთ მოწევას, უზრუნველყეთ ზომიერი ვარჯიში და წონის ნორმალიზება.
დიეტადან არის ნახშირწყლების ამოღება, რომლებიც ადვილად იშლება. ზოგიერთ შემთხვევაში, საჭიროა დიეტა მარილის შეზღუდვით.
ინსულინის გარდა, პათოლოგიის რთული თერაპიის ნაწილია კოლოიდური ფიტოფორმულების გამოყენება, რომლებიც გავლენას ახდენენ დიაბეტის განვითარების ყველა ელემენტზე. მათ აქვთ ჰიპოგლიკემიური მოქმედება, ახდენენ მიკროცირკულაციის ნორმალიზებას, ორგანიზმს გადასცემენ დაავადების გართულებების კომპენსაციით საჭირო ნივთიერებებს.
საავადმყოფოში შეიძლება გამოიყენოთ ანგიოპროტექტორები, რომლებიც ხელს უწყობენ სისხლძარღვების აღდგენასა და დაცვას. ამ კატეგორიაში შედის ისეთი პრეპარატები, როგორებიცაა პარმიდინი, ანგინი, დიცინონი.
მეტაბოლური პროცესების გასაუმჯობესებლად, ტრიმეტაზიდინი და მილკონატი გამოიყენება. სტატინების გამოყენება, მაგალითად, ატორვასტატინი, სიმვასტატინი, ძალიან ფრთხილად უნდა იქნეს მკურნალობა. ქოლესტერინის შემცირების გარდა, მათ შეუძლიათ სერიოზული გვერდითი რეაქციების პროვოცირება.


მითითებების თანახმად, ანტიკოაგულანტების გამოყენება შეიძლება. ისინი ხელს უწყობენ სისხლის კოაგულაციის შემცირებას. ამ თანხებში შედის fraxiparin, ჰეპარინი და ა.შ.
როგორც ძირითადი თერაპიის დანამატი, სპეციალისტები განსაზღვრონ ისეთი საშუალებები, როგორიცაა ლაზერული ზემოქმედება, მაგნიტოთერაპია, აკუპუნქტურა. ასევე შეიძლება გამოყენებულ იქნას ფიზიოთერაპიის სხვა ტექნიკა, რომელსაც შეუძლია სისხლძარღვთა მორფოლოგიის ნორმალიზება და ფეხების ტკივილის გამკლავება.
შაქრიანი დიაბეტის დროს მიკროანგიოპათია საკმაოდ სერიოზული მდგომარეობაა, რაც საშიშ შედეგებს იწვევს. სამედიცინო დანიშვნების მკაფიო განხორციელება და ცხოვრების წესის კორექტირება ამის თავიდან ასაცილებლად ხელს უწყობს. თუ პათოლოგიის სიმპტომები გამოჩნდება, დაუყოვნებლივ უნდა მიმართოთ ენდოკრინოლოგს. მდგომარეობის ნორმალიზების შემდეგ, შემდგომში საჭიროა გაიაროს ყოველწლიური პროფილაქტიკური გამოკვლევა.
დაავადების ძირითადი გამოვლინებები
დაავადების კლინიკური სურათი დამოკიდებულია დაზიანების ადგილმდებარეობასა და მასშტაბზე.
ოსმოსური წნევის მომატების შედეგად, რაც გამოწვეულია სისხლში შაქრის მომატებით და წყლის ჭარბი მოხმარებით, პაციენტი ვითარდება შეშუპება ქსოვილის უჯრედებში. ცილებისა და ცხიმების მეტაბოლიზმის დარღვევის გამო, სისხლძარღვების მდგომარეობა გაუარესდება, ზიანდება სისხლის წითელი უჯრედები, გამოჩნდება სისხლდენა (პურპურა) და ხდება თირკმლის უკმარისობა.
დაავადების სხვა სახეობები:
- დიაბეტური ნეფროპათია - დაფიქსირებულია პაციენტების მესამედში. მასთან ერთად, თირკმელების ფუნქციის დარღვევაა, შეშუპება ხდება, დიდი რაოდენობით ცილა შედის შარდში,
- ქვედა კიდურებში მდებარე გემების პათოლოგია,
- სისხლძარღვების დაზიანება თვალის ნაწლავის (ანგიორეინოპათია).
მკურნალობის მიდგომის დროს გემებში საწყისი ცვლილებების შექცევადი ხასიათი გულისხმობს სრულიად განსხვავებულ თერაპიულ მოქმედებებს ღრმა ორგანულ სისხლძარღვთა დაზიანებების თერაპიასთან შედარებით.
აქედან გამომდინარე, დიაბეტის დროს ანგიოპათიის სამი ეტაპი გამოირჩევა:
- კლინიკური
- ფუნქციური
- ორგანული.
საჩივრების პირველი ეტაპის მქონე პაციენტები, როგორც წესი, არ ხდება. გამოკვლევის დროს არ არსებობს პათოლოგიები. თუმცა, ბიოქიმიური ანალიზების შედეგების მიხედვით, ქოლესტერინის მაღალი მაჩვენებელი ვლინდება, იზრდება ტერფების კაპილარების რაოდენობა.
მეორე ეტაპზე ფეხებში მსუბუქი და გავლის ტკივილები ჩნდება ხანგრძლივი გასეირნების დროს, ჩნდება კრუნჩხვები, ქვედა კიდურების კანის ტემპერატურა მცირდება 2-3 გრადუსით. ჩნდება ბიოქიმიური ძვრები, წყვეტილი სისხლის ნაკადის და ჰიპერტენზია.
მესამე ეტაპზე გამოხატულია ფეხების სისხლძარღვების დაზიანება, რის შედეგადაც სიბრტყე, ტკივილი ფეხებში, ტროფიკული წყლულები, ტერფის დორსალური არტერიის ასისტოლია. სისხლძარღვთა ცვლილებები, მცირე დადებითი დინამიკა, მკურნალობის გავლენის ქვეშ, შეუქცევადი ხდება. ის სტადიები, როდესაც დიაბეტური მაკროანგიოპათია ვლინდება, უფრო გამოხატულია.

ბიოქიმიური ანალიზების გარდა საჭიროა:
- Fundus ულტრაბგერა,
- კომპიუტერული ტომოგრაფია,
- რენტგენოლოგიური კვლევები
- მაგნიტურ-რეზონანსული გამოსახულება,
- სისხლძარღვების ულტრაბგერითი გამოკვლევა.
მკურნალობა დამოკიდებულია პათოლოგიური პროცესის ლოკალიზაციაზე, მიზეზებზე და პირობებში, რომელშიც წარმოიქმნა მიკროანგიოპათია. ყველაზე ხშირად, პაციენტებს ინიშნება მედიკამენტური თერაპია ქსოვილებში სისხლის მიკროცირკულაციის ეფექტურობის გასაუმჯობესებლად.

ამის გარდა, ფიზიოთერაპია შეიძლება დაინიშნოს. თერაპიულ მკურნალობაში ხელსაყრელი შედეგის მისაღწევად ერთ-ერთი პირობაა ექიმის მიერ რეკომენდებული კვების პრინციპებისა და ცხოვრების წესის დაცვა.
ამ შემთხვევაში კლასიკური რეკომენდაციაა უარი თქვან საკვების მიღებაზე, რომლებიც შეიცავს "სწრაფი ნახშირწყლები" - საკონდიტრო ნაწარმი, ტკბილი წვენები და სასმელები, მაკარონი, პასტები და ზოგიერთი ბოსტნეული და ხილი. საკვები მარილი შეიძლება შეზღუდული იყოს.
ისეთი ჩვევების მიღება, როგორიცაა მოწევა, პაციენტებისთვის სასიცოცხლოდ მნიშვნელოვანია. ფისები და სხვადასხვა ნაერთები თამბაქოს კვამლში ხელს უწყობს ვაზოკონსტრიქციას და ნეკროზს.
რეკომენდაციებს შორის, რომლებიც ხელს უწყობენ უკეთესი თერაპიული ეფექტის მიღწევას, შეიძლება მოჰყვეს დღის სწორი რეჟიმი და ფიზიკური დატვირთვა.