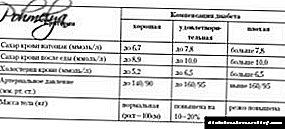
ჰიპერქოლესტერინემია (მაღალი ქოლესტერინი): კლების, მანიფესტაციების, კვების და მკურნალობის წესები
ყველა iLive შინაარსი განიხილავს სამედიცინო ექსპერტებს, რათა უზრუნველყონ ფაქტებთან მაქსიმალური სიზუსტე და შესაბამისობა.
ჩვენ გვაქვს ინფორმაციის მკაცრი წესები ინფორმაციის წყაროების არჩევის შესახებ და მხოლოდ ცნობილ საიტებს, აკადემიური კვლევითი ინსტიტუტებს ვუკავშირებთ და, თუ ეს შესაძლებელია, დადასტურებულ სამედიცინო კვლევას. გთხოვთ გაითვალისწინოთ, რომ ფრჩხილებში მოცემული რიცხვები (, და ა.შ.) არის ინტერაქტიული კავშირები ასეთი კვლევებისთვის.
თუ ფიქრობთ, რომ ჩვენი რომელიმე მასალა არასწორია, მოძველებულია ან სხვაგვარად საეჭვოა, შეარჩიეთ იგი და დააჭირეთ Ctrl + Enter.
პათოლოგიური გადახრა, რაც ამ სტატიაში იქნება განხილული, არ არის დაავადება, არამედ ნორმიდან გადახრა, სერიოზული გადახრა. ჰიპერქოლესტერინემია თავდაპირველად არ ჩანს ძალიან საშიში, იფიქრეთ პლაზმური ქოლესტერინის მაღალი შემცველობით. მაგრამ ამგვარი ღირებულებების ხანგრძლივი დაკვირვებით, სიტუაცია მხოლოდ გაუარესდება, რასაც მძიმე პათოლოგიებისკენ მივყავართ.
ICD-10 კოდი
როგორც უკვე ითქვა, საეჭვო სიდუხჭირე არ არის დაავადება, არამედ მხოლოდ გადახრა. მაგრამ სერიოზული ცვლილებები, რასაც მათში იწვევს, ამტკიცებს ექიმების სერიოზული დამოკიდებულება ამ პრობლემისადმი. მართლაც, ჰიპერქოლესტერინემია დაავადებების საერთაშორისო კლასიფიკაციაში აქვს საკუთარი პერსონალური კოდი. ICD 10-ის თანახმად - სუფთა ჰიპერქოლესტერინემია - დაშიფრულია, როგორც E78.0 და წარმოადგენს პუნქტს იმ დაავადებების კატეგორიაში, რომლებიც გავლენას ახდენენ ლიპოპროტეინების მეტაბოლიზმზე (ქვე-კოდი E78).
ჰიპერქოლესტერინემიის მიზეზები
გარკვეული პათოლოგიური სინდრომი, რომელსაც ჰიპერქოლესტერინემია ჰქვია, არის სხეულის სხეულის მთელი სისხლის მიმოქცევის სისტემის სისხლძარღვების დაზიანების განვითარების საგანი. ასეთი ცვლილებები გავლენას ახდენს გულის და სხვა შინაგანი ორგანოების კვებაზე, თავის ტვინის კაპილარებზე, ზედა და ქვედა კიდურებზე. განხილული გაუმართაობა წარმოადგენს ათეროსკლეროზის განვითარებად განვითარებას, გართულება, რომელიც შეიძლება გავლენა იქონიოს ადამიანის სხეულის ნებისმიერ ნაწილზე, როგორც სხვა, უფრო სერიოზული დაავადებების განვითარების სტიმული.
ჰიპერქოლესტერინემიის მიზეზები მრავალფეროვანია და მრავალფეროვანია.
- ადამიანს შეუძლია მიიღოს ეს გადახრა მემკვიდრეობით, დაბადებით. შეცვლილი გენის წყარო შეიძლება იყოს როგორც ერთი, ისე ორივე მშობელი. გენის დეფექტური ცვლილებები დაკავშირებულია ქოლესტერინის წარმოებაზე პასუხისმგებელი ინფორმაციის დარღვევასთან.
- დარღვევების განვითარება პრაქტიკულად არ არის თავიდან აცილებული, თუ ადამიანი ბოროტად იყენებს საკვებს, რომელიც შეიცავს დიდი რაოდენობით ცხოველურ ცხიმს.
- ამ დაავადების დაავადების გარდამავალი გამოვლინებები შეიძლება შეინიშნოს, თუ პაციენტის წინა დღეს შეჭამეს ბევრი ცხიმოვანი საკვები.
- მუდმივი გამოვლინება შეიძლება შეინიშნოს, როდესაც პროდუქტების მაღალი ცხიმის შემცველობა ნორმაა პაციენტის დიეტის დროს.
- სხეულის ნორმალურ ფუნქციონირებაში დაზიანების წყარო, რამაც განიხილება კლინიკური სურათი, შეიძლება იყოს დაავადება:
- ჰიპოთირეოზი არის მდგომარეობა, რომელიც ვითარდება ფარისებრი ჯირკვალში ჰორმონების ნაკლებობის ფონზე, რომელიც მიიღება ოპერაციის შედეგად ან მიმდინარე ანთებითი პროცესის შედეგად.
- შაქრიანი დიაბეტი არის დაავადება, რომლის დროსაც გლუკოზის უნარი შედის უჯრედულ სტრუქტურებში. შაქრის სიდიდე უფრო მაღალია, ვიდრე 6 მმოლ / ლ, ნორმალური მნიშვნელობებით 3.3-5.5 მმოლ / ლ.
- ობსტრუქციული ცვლილებები, რომლებიც გავლენას ახდენს ღვიძლში. ეს პათოლოგია განპირობებულია ღვიძლისგან ნაღვლის გადინების გაუარესების გამო, რომელშიც იგი იწარმოება. მაგალითად, ეს შეიძლება იყოს ნაღვლის დაავადება.
- გარკვეული მედიკამენტების გახანგრძლივებამ შეიძლება გამოიწვიოს მსგავსი ცვლილება სხეულში. ესენია იმუნოსუპრესანტები, შარდმდენი საშუალებები, ბეტა ბლოკატორები და სხვა.
- პათოლოგიური დარღვევების განვითარების მოდიფიცირებადი მიზეზებია ის, რაც გამოსწორებულია, როდესაც პაციენტები განიხილავენ ცხოვრების წესს.
- მაცდური ცხოვრების წესი, რომელიც გამოხატულია ფიზიკური დატვირთვით.
- კვება
- ცუდი ჩვევების არსებობა: ალკოჰოლის ბოროტად გამოყენება, ნარკოტიკი, ნიკოტინის მოხმარება.
- ჰიპერტენზია მუდმივი მაღალი არტერიული წნევაა.
- მოდიფიცირებადი ფაქტორები გავლენას ახდენენ ამ პათოლოგიის განვითარებაზე:
- უპირატესი მიდრეკილება არის 45 წელზე უფროსი ასაკის მამაკაცები.
- ეს უფრო დამძიმებულია ოჯახის ისტორიით, თუ პაციენტის ოჯახში უახლოეს მამრობითი ნათესავები (55 წლამდე) უკვე დიაგნოზირებულია ადრეული ათეროსკლეროზი.
- პაციენტს აქვს მიოკარდიუმის ინფარქტის ისტორია, რომლის შედეგებიც არის სისხლის ნაკადის დაბლოკვა გულის კუნთის კონკრეტულ არეალში, რის შემდეგაც იგი იღუპება.
- იშემიური ხასიათის დარტყმა, ნეკროზული პროცესების პროვოცირება, რომლებიც გავლენას ახდენენ ტვინის ნაწილზე.
, , , , , , , , , ,
როდის ვლინდება ჰიპერქოლესტერინემია?
უმეტეს შემთხვევაში, ჰიპერქოლესტერინემია პროვოცირებას ახდენს:
- დიაბეტი
- ღვიძლის დაავადება
- ჰიპოთირეოზი,
- ნეფროზული სინდრომი (NS),
- გარკვეული მედიკამენტების სისტემატური გამოყენება.
რისკის ფაქტორები მოიცავს:
- გენეტიკური (SG),
- არტერიული ჰიპერტენზია,
- ჭარბი წონა, რაც უფრო ხშირად ხდება საკვების მიღებისა და მეტაბოლური დარღვევების შედეგი,
- ვარჯიშის ნაკლებობა
- მუდმივი სტრესი
- კვების არაჯანსაღი ჩვევები, საკვების გადაჭარბებული მოხმარება, რომლებიც ზრდის ქოლესტერინს, მაგალითად, შემწვარ კვერცხს ლორდში,
- ალკოჰოლის მუდმივი გამოყენება, სადაც არა თავად ალკოჰოლი იწვევს ფირფიტების დაგროვებას, რადგან ის არ შეიცავს ლიპიდებს, არამედ ის "საჭმელს", რომელიც მას მოითხოვს.
იმ შემთხვევაში, თუ ზემოთ ჩამოთვლილი რამდენიმე პირობა ემთხვევა, თქვენ უნდა იყოთ განსაკუთრებით ყურადღებიანი თქვენი ჯანმრთელობის შესახებ და, თუ ეს შესაძლებელია, აღმოფხვრას არსებული პრობლემები.
გარე ნიშნები და სიმპტომები
როგორც სპეციფიკური ინდიკატორი, რომელიც გამოვლენილია ლაბორატორიული დიაგნოსტიკური მეთოდების გამოყენებით (ლიპიდოგრაფი), ჰიპერქოლესტერინემია სისხლში ავლენს მომატებულ ქოლესტერინს, რომლის ზოგადი მაჩვენებელი, ზოგადად, არაინფექციურია, რადგან ის შედგება მაღალი და დაბალი სიმკვრივის ლიპოპროტეინებისა და ტრიგლიცერიდებისგან. ლაბორატორიული დიაგნოსტიკის ამოცანაა მთლიანი ქოლესტერინის კომპონენტებად დაყოფა და არტერიული გემების კედლებზე დაბალი და ძალიან დაბალი სიმკვრივის ლიპოპროტეინების გავლენის გამოთვლა.
ზოგიერთ (შორსმიმავალი) შემთხვევაში, დაავადება აქვს გარე გამოვლინებებს, რომლის მიხედვითაც სპეციალისტს შეუძლია საკმაოდ ზუსტი დიაგნოზის გაკეთება. არსებობს სპეციფიკური ნიშნები, რომლებიც მიუთითებს მეორად ან მემკვიდრეობითი ჰიპერქოლესტერინემიით:
- ლიპიდური რქოვანას თაღი ჰიპერტენზიის მტკიცებულებად ითვლება, თუ პაციენტი 50 წლამდე ასაკისაა,
- Xanthelasma არის ჭუჭყიანი ყვითელი ნოდულები ქუთუთოს ეპითელიუმის ზედა ფენის ქვეშ, მაგრამ ისინი შეიძლება არ იყოს გამოირჩევიან გამოუცდელი თვალით,
- Xanthoma არის ქოლესტერინის კვანძები, რომლებიც მდებარეობს ტენდონების ზემოთ.
სიმპტომის უმეტესი ნაწილი ჩნდება მხოლოდ დაავადების პროგრესირების შედეგად, რომელიც თანდათან იძენს ძლიერ ხასიათს და ბევრ თანმდევი დაავადებას.

Xanthomas (მარცხენა) და xanthelasms (ცენტრში და მარჯვენა) შეიძლება ჰქონდეს სხვადასხვა ხარისხის სიმძიმის და მანიფესტაციის სიკაშკაშე. მოცემულია შედარებით უვნებელი მაგალითები.
დიაგნოსტიკური მეთოდები
სწორი და საიმედო დიაგნოზის დასმა შეიძლება გაკეთდეს კვლევის შემდეგ. ლიპიდური სპექტრი, სადაც მთლიანი ქოლესტერინი დაყოფილია ფრაქციებად (სასარგებლო და მავნე) ათეროსგენურობის კოეფიციენტის გამოანგარიშებით. და ჰიპერქოლესტერინემიის ტიპის დასადგენად, შეიძლება დამატებით გამოვიკვლიოთ კვლევები:
- ანამნეზის სრული ანალიზით (კეთილდღეობის შესახებ მიმდინარე პრეტენზიების გათვალისწინებით), თანაბრად მნიშვნელოვანია იცოდეთ პაციენტის აზრი სპეციფიკური ნიშნების გამოვლენის მიზეზების შესახებ (ქსანთომა, ქსანთაზმი).
- ჰიპერტენზიის (ოჯახური ჰიპერქოლესტერინემია) და ჯანმრთელობის სხვა პრობლემების არსებობის დადგენა, რომლებიც ადრე არ იყო გათვალისწინებული,
- შემოწმება, რომელიც მოიცავს აუკლულაციას და არტერიული წნევის გაზომვას,
- სისხლისა და შარდის სტანდარტული ტესტი გამორიცხავს ანთების შესაძლებლობას,
- ღრმა (ბიოქიმიური) სისხლის ტესტი, რომელიც განსაზღვრავს კრეატინინის, შაქრის და შარდმჟავას დონეს,
- ჰიპერლიპიდემიის (მაღალი ლიპოპროტეინების) არსებობის დასადგენად ლიპიდური პროფილი,
- იმუნოლოგიური ანალიზი
- დამატებითი გენეტიკური სისხლის ტესტი ოჯახის წევრებს შორის, გენეტიკური დეფექტის გამოსავლენად.
შესაძლო შედეგები და გართულებები
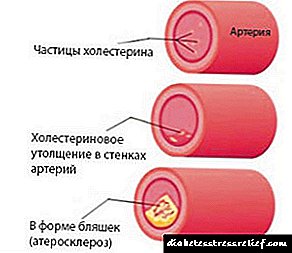
ჰიპერქოლესტერინემიის ყველაზე უსიამოვნო შედეგი არის ათეროსკლეროზი - ქოლესტერინის პლაცების დეპონირება სისხლძარღვების კედლებზე, რაც, როდესაც დაგროვება ხდება, იწვევს კედელში პათოლოგიურ ცვლილებებს, ის კარგავს ელასტიურობას, რაც გავლენას ახდენს გულ-სისხლძარღვთა სისტემის მთელ მუშაობაზე. საბოლოო ჯამში, ათეროსკლეროზული დაფები იწვევს გემის შევიწროებას და მის ოკლუზიას, რამაც შეიძლება გამოიწვიოს გულის შეტევა ან ინსულტი.
დაავადების გარკვეული შედეგების მქონე გართულებების ქრონიკული ბუნება აიხსნება სისხლის მიმოქცევის სისტემის დისფუნქციით, რის შედეგადაც ვითარდება ორგანოების ან სისხლძარღვების იშემია.
სისხლძარღვთა უკმარისობა ყველაზე საშიში გართულებაა, მისი მწვავე ბუნება განისაზღვრება გემის სპაზმით. გულის შეტევა და მცირე ან დიდი გემების რღვევა დაავადების შედეგების და თანმხლები ჰიპერქოლესტერინემიის ტიპური გამოვლინებაა.

თუ სისხლის ტესტი აჩვენებს მაღალ ქოლესტერინს (სისხლის ქოლესტერინი ნაკლებია 5.2 მმოლ / ლ ან 200 მგ / დლ), აზრი აქვს მთელი ლიპიდური სპექტრის გამოკვლევას. და როდესაც მთლიანი ქოლესტერინი ამაღლებულია "მავნე" ფრაქციების (დაბალი და ძალიან დაბალი სიმკვრივის ლიპოპროტეინების) გამო, შემდგომში მოგიწევთ გადახედოთ თქვენს ცხოვრების წესს, რადიკალურად შეცვალეთ თქვენი ჩვეული ცხოვრების წესი უფრო ჯანმრთელი და ჯანმრთელი.
დაავადების განმარტება. დაავადების მიზეზები
ჰიპერქოლესტერინემია - ეს არის სისხლის ლიპიდური შემადგენლობის დარღვევები, რასაც თან ახლავს მასში ქოლესტერინის კონცენტრაციის მომატება. ეს დისლიპიდემიის განსაკუთრებული შემთხვევაა, ხოლო სისხლში ქოლესტერინის მომატება მხოლოდ სიმპტომია და არა ცალკეული დაავადება. აქედან გამომდინარე, ექიმს უნდა გაერკვია, რა არის დაკავშირებული ჰიპერქოლესტერინემიასთან თითოეულ შემთხვევაში, თუმცა ეს ყოველთვის არ არის შესაძლებელი, და უმეტეს შემთხვევაში სისხლის ქოლესტერინის ზომიერი მატება თანამედროვე "დასავლური" ცხოვრების წესის მახასიათებლების გამო ხდება.

ლიპიდები - ეს არის ბიოლოგიური წარმოშობის ნივთიერებები, რომლებიც მათი სტრუქტურის თავისებურებების გამო წყალში ხსნადია და ორგანულ გამხსნელებში ხსნადია. ყველაზე ცნობილი (მაგრამ არავითარ შემთხვევაში ერთადერთი) ცხიმები არ არის. ლიპიდები ასევე შეიცავს ქოლესტერინს, მის ეთერებს, ფოსფოლიპიდებს, ცვილებს და ზოგიერთ სხვა ნივთიერებას.
რა არის ლიპიდური მეტაბოლიზმი? ეს არის საკვებიდან ლიპიდების შემცველი პროცესები და კუჭ-ნაწლავის ტრაქტში მათი შეწოვა, სისხლის ტრანსპორტირება, მათი უჯრედებში მათი შეყვანა, ამ ნივთიერებების ყველა თანმხლები ქიმიური გარდაქმნა, აგრეთვე ორგანიზმიდან მათი და მათი ქიმიური პროდუქტების გამოყოფა. ყველა ეს პროცესი მთლიანობაში აერთიანებს "გაცვლა”და ნებისმიერი დარღვევა ამ მრავალი ეტაპზე, შესაბამისად, არის ლიპიდური მეტაბოლიზმის დარღვევებიდა ქოლესტერინის მეტაბოლიზმის დარღვევები ასეთი დარღვევების ერთ-ერთი ვარიანტია, მაგრამ ალბათ ყველაზე ხშირი.
ჰიპერქოლესტერინემიის ორი ძირითადი მიზეზი - არასწორი კვება და გენეტიკური მახასიათებლები / პათოლოგიები. გარდა ამისა, ზოგიერთ დაავადებას (მაგალითად, შაქრიანი დიაბეტი, ჰიპოთირეოზი, გლომერულონეფრიტი) თან ახლავს სისხლში ქოლესტერინის კონცენტრაციის მომატება. რიგი მედიკამენტების მიღებამ (გლუკოკორტიკოიდები, ჰორმონალური კონტრაცეპტივები, ბეტა-ბლოკატორები) ასევე შეიძლება გამოიწვიოს ჰიპერქოლესტერინემია.
დადგენილია, რომ სწორედ ასეთი კვების თვისებებია, რაც ხალხის უდიდესი ნაწილისთვის დამახასიათებელი გახდა ე.წ. "დასავლური ცხოვრების წესის" ფარგლებში, ბოლო ასი წლის განმავლობაში, რაც ქოლესტერინის მეტაბოლიზმის დარღვევებამდე მივყავართ, განსაკუთრებით - უძრაობასთან და მოწევასთან. კერძოდ, ეს არის ზედმეტი კალორიული დიეტა, ცხიმოვანი ხორცის მაღალი შემცველობა, ცხიმოვანი რძის პროდუქტები, ნახევრად მზა პროდუქტები, ცომეული, მარგარინი, პალმის ზეთი, ტკბილეული, საკონდიტრო ნაწარმი და პირიქით, ბოსტნეულის, ხილის, პარკოსნების, მთლიანი მარცვლეულის მოხმარების დაქვეითება.
ჰიპერქოლესტერინემიის სიმპტომები
ჰიპერქოლესტერინემიის მზაკვრულობა იმაში მდგომარეობს, რომ მრავალი წლის განმავლობაში იგი არაფერში არ ვლინდება და ადამიანს შეუძლია თავი ჯანმრთელად იგრძნოს. დარღვევები შეიძლება გამოვლინდეს მხოლოდ სისხლის ბიოქიმიური პარამეტრების ცვლილებით - ყველაზე ხშირად ისინი განისაზღვრება ისეთი ინდიკატორებით, როგორიცაა მთლიანი ქოლესტერინი, დაბალი სიმკვრივის ლიპოპროტეინების ქოლესტერინი, მაღალი სიმკვრივის ლიპოპროტეინების ქოლესტერინი და ტრიგლიცერიდები.
გამოხატული ჰიპერქოლესტერინემიის შესაძლო მანიფესტაციებს შეიძლება ეწოდოს:
- გემების ათეროსკლეროზული დაფები,
- xanthelasma - მოყვითალო ოდნავ მოქცეული ქუთუთოების კანზე,

- xanthoma - ლიპიდების / ქოლესტერინის ყვითელი ან ნარინჯისფერი დეპოზიტები კანში ან tendons, უფრო ხშირად აქილევსი, რაც იწვევს tendons of tendons,

- რქოვანას ლიპიდური თაღი, რომელსაც დიაგნოსტიკური მნიშვნელობა აქვს მხოლოდ 45 წელზე უფროსი ასაკის ადამიანებში და არის მოთეთრო თაღი ან თვალის ირის გარშემო.

მნიშვნელოვანია: xanthoma და xanthelasm- ის არარსებობა არ ნიშნავს რომ არ არსებობს დაავადება, ან რომ ქოლესტერინის დონე ნორმალურია.
ჰიპერქოლესტერინემიის პათოგენეზი
შთანთქმის, მოძრაობის, ქიმიური გარდაქმნების და ქოლესტერინის გამოდევნასთან დაკავშირებული პროცესებისთვის, პასუხისმგებელია სხვადასხვა გენის დიდი რაოდენობა. კონკრეტული გენის "დაშლის" (მუტაციის) შემთხვევაში, დარღვევა ხდება ამ "ქიმიური კონვექსის" შესაბამის რგოლში.
მაგალითად, დაბალი სიმკვრივის ლიპოპროტეინები გადააქვთ ქოლესტერინს და მის ნაერთებს (ესტრებს) პოლიენტურული ცხიმოვანი მჟავებით (მათ შორის, ფართოდ ცნობილი ომეგა -3-ები) უჯრედებში, რომელთაც ეს ნივთიერებები სჭირდებათ. სისხლიდან დაბალი სიმკვრივის ლიპოპროტეინების შეწოვის მიზნით და მასში შემავალი ნივთიერებების საშუალებით, უჯრედები გამოავლენენ თავისებურ „ხაფანგებს“ - მათ ზედაპირზე რეცეპტორებს. თუ რეცეპტორი მიერთებულია ლიპოპროტეინების ნაწილაკების ზედაპირზე სპეციალურ ადგილზე, "საკეტ-საკეტის" პრინციპის შესაბამისად, მაშინ ეს ნაწილაკი უჯრედს იჭერს და შედის მასში, ხოლო ლიპოპროტეინების ნაწილაკში შემავალი ლიპიდები უჯრედს საკუთარი საჭიროებისთვის იყენებს.

იმ შემთხვევაში, როდესაც ეს ურთიერთქმედება, "საკეტ-საკეტთან" ანალოგიით, ირღვევა, მცირდება ლიპოპროტეინების ნაწილაკების შეწოვის სიჩქარე და ეფექტურობა, შესაბამისად იზრდება სისხლში ქოლესტერინის შემცველობა. ურთიერთქმედების ასეთი დარღვევა შეიძლება მოხდეს, მაგალითად, სტრუქტურული დეფექტით რეცეპტორში დაბალი სიმკვრივის ლიპოპროტეინების მიმართ. ეს დეფექტი გვხვდება მუტანტის გენის თანდასწრებით, რაც, თავის მხრივ, თავისთავად ახდენს დეფექტს.
პათოლოგიური გენი შეიძლება გადავიდეს მშობლებიდან შვილებზე მრავალი თაობის განმავლობაში. ამიტომ, ასეთ დაავადებას უწოდებენ ოჯახური ჰიპერქოლესტერინემია. ამავდროულად, დიდი რაოდენობით ლიპოპროტეინების ნაწილაკები, რომლებიც შეიცავს ქოლესტერინს, სისხლში ცირკულირებს და დროთა განმავლობაში ისინი გროვდება არტერიების სისხლძარღვთა კედელში, რაც იწვევს ათეროსკლეროზული დაფების განვითარებას.
ოჯახური ჰიპერქოლესტერინემია არ არის ერთადერთი და შორს, ქოლესტერინის მეტაბოლიზმის დარღვევის ყველაზე ხშირი ვარიანტიდან. უფრო ხშირად, ქოლესტერინის მეტაბოლიზმის დარღვევები წარმოიქმნება ცხოვრების სტილის ფაქტორების გავლენის გამო: არასწორი კვება, მოწევა და უძრაობა.მაგალითად, ე.წ გაჯერებული ცხიმოვანი მჟავების და ტრანს ცხიმების შემცველი საკვების ჭარბი მოხმარება (გვხვდება ცხიმოვან ხორცში, რძის პროდუქტებში, მარგარინში, პალმის ზეთში და სხვა პროდუქტებში), იწვევს ლიპოპროტეინების ისეთი ნაწილაკების წარმოქმნას, რომლის დროსაც ორგანიზმში ძნელია მისი გამოყენება ”. ბიოქიმიური გარდაქმნები. ამის შედეგად, ისინი დიდხანს ბრუნავენ სისხლში და საბოლოოდ მთავრდება სისხლძარღვთა კედელში, რაც იწვევს ათეროსკლეროზული დაფების განვითარებას (ეს არის პროცესის გამარტივებული წარმოდგენა).

მოწევა, სისხლში გლუკოზის მაღალი შემცველობა, ქრონიკული ანთებითი დაავადებები - ეს ყველაფერი იწვევს ლიპოპროტეინების ნაწილაკების ქიმიურ ცვლილებებს, რის შედეგადაც ისინი არც ისე წარმატებით იწოვიან იმ უჯრედებს, რომლებიც მათ სჭირდებათ და მათ სხეულის მიერ აღიქვამენ, როგორც უცხო მასალას.
ჰიპერქოლესტერინემიის განვითარების კლასიფიკაცია და განვითარების ეტაპები
ლიპიდური მეტაბოლიზმის დარღვევების არსებული კლასიფიკაციები საეჭვოა იყოს სასარგებლო პაციენტისთვის, რადგან ისინი ძირითადად აშენებულია სისხლის ბიოქიმიური პარამეტრების კორელაციის თავისებურებების გათვალისწინებით.
პირველი მიახლოებით, მოსახერხებელია ყველა დისლიპიდემიის დაყოფა შემდეგში:
- ჰიპერქოლესტერინემია - მთლიანი ქოლესტერინის და ქოლესტერინის დაბალი სიმკვრივის ლიპოპროტეინების სისხლში მომატებული დონე ("ცუდი ქოლესტერინი"),
- ჰიპერტრიგლიცერიდემია - სისხლში ტრიგლიცერიდების (ცხიმების) კონცენტრაციის მატება, რომლებიც, მართალია, სისხლში არ არსებობს, მაგრამ ძირითადად ძალიან დაბალი სიმკვრივის ლიპოპროტეინების შემადგენლობაში შედის.
ჰიპერქოლესტერინემია ზრდის ათეროსკლეროზთან დაკავშირებული დაავადებების განვითარების რისკს. თუ მაღალი სიმკვრივის ლიპოპროტეინების ქოლესტერინის კონცენტრაცია შემცირდება ("კარგი ქოლესტერინი") - მამაკაცებში 1.0 მმოლ / ლ-ზე ნაკლები და ქალებში 1.2 მმოლ / ლ-ზე ნაკლები - ეს ასევე ცუდია, რადგან ეს აჩქარებს ათეროსკლეროზის განვითარებას.
მძიმე ჰიპერტრიგლიცერიდემია მწვავე პანკრეატიტის განვითარებით (პანკრეასის ანთებითი და დესტრუქციული დაზიანება), და ზომიერი ჰიპერტრიგლიცერიდემია აჩქარებს ათეროსკლეროზის განვითარებას.
ჰიპერქოლესტერინემიის გართულებები
თუ სისხლის ქოლესტერინის დონის მატება დიდხანს გაგრძელდება (ჩვენ ვსაუბრობთ დროის მასშტაბებზე, როგორიცაა წლები), მით უმეტეს, თუ სხვა მავნე ფაქტორები, როგორიცაა მაღალი არტერიული წნევა, მოწევა, შაქრიანი დიაბეტი, მოქმედებენ პარალელურად, მაშინ ათეროსკლეროზული ფირფიტები ჭურჭელში, რომლებიც ვიწროვენ მათ სანათურს, ზოგჯერ კი მთლიანად ფარავს გემებს.

დაფა შეიძლება იყოს მცირე, მაგრამ თუ მისი მთლიანობა დარღვეულია, მაშინ სისხლში დაფის შინაგანი შინაარსის კონტაქტი იწვევს ამ ადგილას სისხლის შედედების ძალიან სწრაფ წარმოქმნას, ხოლო გემის სანათური შეიძლება მთლიანად დაბლოკდეს რამდენიმე წუთში. ამ შემთხვევაში, ამ შემთხვევამ შეიძლება გამოიწვიოს მიოკარდიუმის ინფარქტი (თუ გული მიეწოდება ერთ გემს), ან ინსულტი (თუ ტვინი ამარაგებს რომელიმე გემს).
ჩვეულებრივ, ეს რეგულარობა მართალია: რაც უფრო მაღალია სისხლში ქოლესტერინის დონე (მით უმეტეს, თუ მაღალი სიმკვრივის ლიპოპროტეინების ქოლესტერინის ფრაქცია გაიზარდა), მით უფრო მძაფრად ხდება გემების შიდა ზედაპირი, ათეროსკლეროზული დაფებით, რაც უფრო მეტია მიოკარდიუმის ინფარქტის და ინსულტის განვითარების რისკი, ასევე შეზღუდულია დაავადებების განვითარების რისკი. სისხლის ნაკადის ამა თუ იმ ორგანოში, მაგალითად:
- სტენოკარდია - გამოხატულია ტკივილი / დისკომფორტი გულმკერდში ფიზიკური ვარჯიშის დროს (ფეხით ან სირბილი),
- ქვედა კიდურების არტერიების ათეროსკლეროზული ოლიტანტი - ვლინდება ფეხის კუნთების ტკივილი / წვა ან სწრაფი დაღლილობა.
ჰიპერქოლესტერინემიის დიაგნოზი
სისხლის ბიოქიმიური პარამეტრების ცვლილებების ყოვლისმომცველი შეფასება, რომლებიც ახასიათებენ ლიპიდურ მეტაბოლიზმს, წარმოადგენს ლიპიდური მეტაბოლიზმისა და ქოლესტერინის მეტაბოლიზმის დიაგნოზირებას, როგორც დისლიპიდემიის განსაკუთრებული შემთხვევა. ყველაზე ხშირად, ოთხი ინდიკატორი ფასდება:
- მთლიანი ქოლესტერინი
- დაბალი სიმკვრივის ლიპოპროტეინების ქოლესტერინი,
- მაღალი სიმკვრივის ლიპოპროტეინების ქოლესტერინი,
- ტრიგლიცერიდები.
"ქვეშ"მთლიანი ქოლესტერინი”აქ გავითვალისწინეთ მისი საერთო კონცენტრაცია, ხოლო სისხლში შემავალი მთელი ეს ქოლესტერინი ნაწილდება სხვადასხვა ფრაქციებში - დაბალი სიმკვრივის, მაღალი სიმკვრივის ლიპოპროტეინებით და ზოგიერთ სხვაში.
ოდნავ გამარტივებისთვის, ექიმები უწოდებენ დაბალი სიმკვრივის ლიპოპროტეინებში შემავალ ქოლესტერინს "ცუდს", ხოლო მაღალი სიმკვრივის ლიპოპროტეინებში აღმოჩენილი "კარგია". ბავშვების ასეთი გარკვეულწილად აღწერილობითი თვისება განპირობებულია იმით, რომ სისხლში დაბალი სიმკვრივის ლიპოპროტეინების გაზრდილი კონცენტრაცია ასოცირდება ათეროსკლეროზის დაჩქარებულ განვითარებასთან (ჭურჭლებში ათეროსკლეროზული დაფების გამოჩენა და ზრდა) და მაღალი სიმკვრივის ლიპოპროტეინები, პირიქით, ამ პროცესს აფერხებს.
ბიოქიმიურ ლაბორატორიაში გარკვეული ლიპოპროტეინების კონცენტრაციის პირდაპირ დადგენა შეუძლებელია, შესაბამისად, მათი კონცენტრაცია ირიბად იმსჯელებს ლიპოპროტეინების კონკრეტულ ნაწილში შემავალი ქოლესტერინის კონცენტრაციით.
როგორც კლინიკური გამოკვლევის ნაწილი, სისხლში მთლიანი ქოლესტერინის კონცენტრაცია განისაზღვრება მთელ ზრდასრულ პოპულაციაში. თუ აღმოჩნდება მომატებული (5 მმმოლ / ლ-ზე მეტი იმ ადამიანებისთვის, რომელთაც ჯერ კიდევ არ აქვთ გულ-სისხლძარღვთა დაავადებები), აზრი აქვს გაზომოთ კონცენტრაცია "ცუდი" და "კარგი" ქოლესტერინის, ისევე როგორც ტრიგლიცერიდების დროს. სისხლის ლიპიდების სპექტრის ასეთი სრულყოფილი სურათის შედეგად, ჩვეულებრივ, შესაძლებელია დადგინდეს, თუ რა სახის ლიპიდური მეტაბოლური აშლილობა აქვს ადამიანს. ეს მეტწილად განსაზღვრავს, თუ რა სახის მკურნალობა დანიშნოს ექიმმა.
ამასთან, კარგი ექიმი არ დიაგნოზირებს და მკურნალობს ბიოქიმიურ ტესტებს, არამედ ადამიანს, როგორც მთლიანს. ამიტომ, მთავარი, რაც ექიმმა უნდა შეაფასოს ლიპიდური მეტაბოლიზმის დარღვევების მქონე პაციენტში, არის გულ-სისხლძარღვთა არასასურველი მოვლენების განვითარების რისკი, მაგალითად, მიოკარდიუმის ინფარქტი, ინსულტი, გულ-სისხლძარღვთა მიზეზების გამო გარდაცვალება, სტენოკარდიის პექტრის განვითარება და მწვავე პანკრეატიტის განვითარების რისკი, რომელიც მკვეთრად იზრდება ტრიგლიცერიდის კონცენტრაცია 10 მმოლზე მეტი / ლ-ზე. ამიტომ, ექიმი ითვალისწინებს ათეროსკლეროზის განვითარების ყველაზე მნიშვნელოვან რისკ ფაქტორებს: ასაკი, მოწევა, არტერიული წნევა, დიაბეტი და სხვა. რისკების გამოსათვლელად შეიძლება გამოყენებულ იქნას სპეციალური სასწორები და გამომთვლელი.
ექიმი ამოწმებს პაციენტს, ყურადღებას აქცევს, მათ შორის, კანსა და ტენდერებს (სისხლში მათი მაღალი კონცენტრაციით შესაძლებელია ლიპიდების დეპოზიტები იყოს), თვალის რქოვანას მდგომარეობა (ლიპიდების დეპონირების გამო, რქოვანას კიდეზე შეიძლება დამახასიათებელი თაღი გამოჩნდეს).
ზოგჯერ ხდება გემებში ათეროსკლეროზული დაფების ძებნა, რომლებიც ყველაზე ხელმისაწვდომია არაინვაზიური (არ არის დაკავშირებული კანისა და ლორწოვანი გარსების მთლიანობის დარღვევასთან) შესწავლა - კაროტიდულ არტერიებში, რომელთა გამოკვლევა ხდება ულტრაბგერის გამოყენებით.

თუ მთელი კლინიკური სურათის ანალიზზე დაყრდნობით, სხვაგვარი გემების (გულის, ტვინის, ქვედა კიდურების, თირკმელების) ათეროსკლეროზული დაზიანებების არსებობის ეჭვი არსებობს, მაშინ ტარდება სათანადო გამოკვლევები ამგვარი დაზიანების არსებობის დასადასტურებლად.
ჰიპერქოლესტერინემიის მკურნალობა
ჰიპერქოლესტერინემიის მკურნალობაში მთავარი გამოწვევაა - თავიდან აიცილოთ სერიოზული გართულებები, ან მინიმუმამდე შეამცირონ მათი რისკი. ეს მიიღწევა შუალედური მიზნის საშუალებით - სისხლში ქოლესტერინის კორექტირება, აგრეთვე ათეროსკლეროზის განვითარების სხვა ცნობილი რისკ ფაქტორების ზემოქმედებით.
სისხლში ქოლესტერინის ნორმალიზაციით და მისი კონცენტრაციის ხანგრძლივ შენარჩუნებით ოპტიმალურ დიაპაზონში, აღინიშნება მიოკარდიუმის ინფარქტის, ინსულტის, გულ-სისხლძარღვთა გამომწვევი მიზეზების განვითარების რისკის თანდათანობითი დაქვეითება. ამრიგად, ძალზე მნიშვნელოვანია, რომ სისხლში ქოლესტერინის ოპტიმალური კონცენტრაცია შევინარჩუნოთ (პირველ რიგში, „ცუდი“) რაც შეიძლება დიდხანს, იდეალურად - სიცოცხლისთვის.
რასაკვირველია, ხშირ შემთხვევაში, მხოლოდ ცხოვრების სტილის შეცვლა ამისათვის საკმარისი არ არის, მით უმეტეს, რომ რამდენიმე ადამიანი ახერხებს ჯანსაღი ცხოვრების წესის შენარჩუნებას დიდი ხნის განმავლობაში - ძალიან ბევრი ცდუნება მდგომარეობს იმაში.
გულ-სისხლძარღვთა გართულებების მაღალი რისკის გათვალისწინებით, უნდა დაინიშნოს წამლები, რომლებიც ამცირებენ "ცუდი" ქოლესტერინის დონეს, მიუხედავად იმისა, თუ რა განწყობა აქვს პაციენტს, გააუმჯობესოს ცხოვრების წესი.
ამჟამად, კარდიოლოგიაში, კონცეფცია "ნორმალური ქოლესტერინიამის ნაცვლად გამოიყენეთ ტერმინი "ოპტიმალური ქოლესტერინი"და რა იქნება ეს, ეს დამოკიდებულია გულ-სისხლძარღვთა მთლიან რისკზე. პაციენტზე მიღებული მონაცემების საფუძველზე, ექიმი ითვლის ამ რისკს:
- თუ რისკი ძალიან მაღალია (და ეს, მაგალითად, ყველა პაციენტს, რომელსაც უკვე აქვს გულის კორონარული დაავადება, ან განიცადა იშემიური ინსულტი, დიაბეტი და სხვა მრავალი კატეგორიის კატეგორიები), მაშინ "ცუდი" ქოლესტერინისთვის ოპტიმალური დონე იქნება 1,8 მმოლზე ნაკლები. / ლ
- მაღალი რისკის ქვეშ (თუ პაციენტს ჯერ კიდევ არ აქვს ათეროსკლეროზული გულსისხლძარღვთა დაავადება, მაგრამ მას აქვს რამდენიმე რისკფაქტორი, მაგალითად, მოწევა, 50 წლის ასაკის ჰიპერტონიული პაციენტი, რომელსაც ქოლესტერინის დონით 6 მმოლ / ლ ექნება მაღალი გულ-სისხლძარღვთა რისკი), ” ცუდი "ქოლესტერინი იქნება ნაკლები 2.6 მმოლ / ლ.
- ყველასთვის, ვისაც არ აქვს მაღალი ან ძალიან მაღალი კარდიოვასკულური რისკი, დაბალი სიმკვრივის ლიპოპროტეინების ("ცუდი" ქოლესტერინი) ოპტიმალური ქოლესტერინი იქნება 3.0 მმოლ / ლ-ზე ნაკლები.
თუ ჰიპერქოლესტერინემიის მიღმა არსებობს გენეტიკური „ავარია“, მაშინ ცხოვრების წესის ცვლილებებმა (დიეტა, საავტომობილო მოქმედება, მოწევა შეწყვეტამ) მხოლოდ სისხლის ბიოქიმიური შემადგენლობის შეზღუდვა შეიძლება გააუმჯობესოს, ამიტომ, ყოველთვის უნდა მიმართოთ წამლის თერაპიის დამატებით რეცეპტს.
რა ცხოვრებისეულმა ცვლილებებმა შეიძლება შეამციროს ქოლესტერინი და შეამციროს გულის დაავადებების რისკი?
პირველ რიგში, ეს არის:
- შემცირებული მოხმარება საკვები, როგორიცაა ცხიმოვანი ხორცი, ცხიმოვანი რძის პროდუქტები, საკონდიტრო ნაწარმი და ტკბილეული,
- მოწევის სრული შეწყვეტა,
- წონის დაკლება ორიგინალის არანაკლებ 10%, თუ არის ზედმეტი წონა და სიმსუქნე,
- საავტომობილო აქტივობის ზრდა - საკმაოდ ინტენსიური ფიზიკური დატვირთვა კვირაში მინიმუმ 4-5 ჯერ 30-40 წუთის განმავლობაში, რაც მოითხოვს ძალისხმევას (მაგალითად, სირბილი, ველოსიპედით გასეირნება, გარე სპორტი, ცურვა და სხვა) და ამ მხრივ საშინაო დავალება. არ განიხილება შესაფერისი ფიზიკური დატვირთვა.
ყველა ეს ზომა არა მხოლოდ აუმჯობესებს სისხლში ლიპიდურ შემადგენლობას, არამედ ასევე შეუძლია მნიშვნელოვნად შეამციროს გულ-სისხლძარღვთა დაავადებების რისკი, რომლებიც ასოცირდება ათეროსკლეროზთან (მიოკარდიუმის ინფარქტი, ინსულტი, სტენოკარდია და სხვა).
წამლის თერაპია
ქოლესტერინის დაქვეითებისა და მასთან დაკავშირებული კარდიოვასკულური რისკების ძირითადი მედიკამენტებია სტატინები. პირველი სტატინები მიიღეს, ისევე როგორც პირველი ანტიბიოტიკები, მჟავის კულტურისგან. სტატინების შემდეგი თაობები გამოჩნდა ქიმიური სინთეზის გამო.
სტატინები - ალბათ ყველაზე კარგად შესწავლილი მედიკამენტები მედიცინის ისტორიაში და ამავე დროს ერთ-ერთი ყველაზე უსაფრთხო. მედიკამენტების ეს ჯგუფი აფერხებს ღვიძლში ქოლესტერინის სინთეზს (დიახ, ქოლესტერინის უმეტესი ნაწილი ჩვენს შიგნით წარმოიქმნება, მაგრამ არა გარედან). ღვიძლს, ქოლესტერინის მოთხოვნილებით, პირველ რიგში, ნაღვლის მჟავების სინთეზისთვის, იგი იწყებს სისხლიდან ქოლესტერინის უფრო აქტიურად მოპოვებას, როგორც დაბალი სიმკვრივის ლიპოპროტეინების ნაწილს, რის შედეგადაც, თანდათანობით, ერთი ან ორი თვის განმავლობაში, სისხლში ქოლესტერინის კონცენტრაცია მცირდება და შეიძლება შემცირდეს 50% -ით. წინა დონიდან სტტინის საკმარისი დოზით. მრავალრიცხოვანი კლინიკური კვლევების შედეგები, რომლებიც ჩატარდა მრავალი ათასი პაციენტის მონაწილეობით, დამაჯერებლად ცხადყოფს, რომ ამ ჯგუფის მედიკამენტების უნარს წარმოადგენს არა მხოლოდ სისხლში ქოლესტერინის დაქვეითება, არამედ, რაც მთავარია, სერიოზულად შეამციროს მიოკარდიუმის ინფარქტისა და ინსულტის რისკი და რაც მთავარია პაციენტების სიცოცხლის ხანგრძლივობა. გულ-სისხლძარღვთა დაავადებებით (განსაკუთრებით მათ, ვისაც მიოკარდიუმის ინფარქტი აქვს, ისევე როგორც სხვა დაავადებები, ვისაც აქვს გულის კორონარული დაავადება).
ინტრავასკულარული ულტრაბგერითი დახმარებით დადასტურდა, მინიმუმ ორი წლის განმავლობაში რეგულარული მიღებით სტატინების შესაძლებლობა, შეაჩერონ ათეროსკლეროზი განვითარება და ათეროსკლეროზული დაფების ზომების შემცირებაც კი.
მნიშვნელოვანია, რომ თუ არსებობს მითითებები მათი მიღების შესახებ, სტატინით მკურნალობა უნდა ჩატარდეს საკმარის დოზებში და დიდი ხნის განმავლობაში - რამდენიმე წლის განმავლობაში. თანამედროვე კარდიოლოგიაში ჩვეულებრივი დოზაა 40-80 მგ ატორვასტატინი და 20-40 მგ როსვასტატინი. ეს არის ამ კლასის ორი ყველაზე ეფექტური თანამედროვე პრეპარატი.
ოქროს სტანდარტი არის განვითარების კომპანიების ორიგინალური პრეპარატი - Krestor (როსუვასტატინი AstraZeneca- დან) და Liprimar (ატორვასტატინი Pfizer- დან). დარჩენილი სტატინის პრეპარატები, რომლებიც შეიცავს როსვასტატინს ან ატორვასტატინს, არის რეპროდუცირებული ასლები (გენერიკა) და უნდა აჩვენოს მათი ექვივალენტობა ორიგინალ პრეპარატებთან კლინიკურ კვლევებში. ბევრ თაობას არ გააჩნია ასეთი ეფექტურობა და უსაფრთხოება და მათი გამოყენება ზოგჯერ შეიძლება იმედგაცრუება იყოს. გენერიკების უპირატესობა მათი დაბალი ღირებულებაა.
კიდევ ერთი პრეპარატი, რომელიც სისხლში "ცუდი" ქოლესტერინის დონეს ამცირებს, არის ეზეტიმიბი. ეს ბლოკავს ნაწლავის სანათურში ქოლესტერინის შეწოვას და ჩვეულებრივ ინიშნება სტატინების დამატებით, თუ ისინი არ დაუშვებენ მონოთერაპიას ქოლესტერინის ოპტიმალური დონის მიღწევაში. თავისთავად, ეზეტიმიბს შეუძლია შეამციროს "ცუდი" ქოლესტერინის დონე ორიგინალის 15−20% -ით, ე.ი. სტატინებით დაქვემდებარებული ამ მხრივ.
ნარკოტიკების ახალი კლასი, რომლებიც აღემატებოდნენ სტატინებს მათში, რომ შეამცირონ ცუდი ქოლესტერინის დონე, არის ე.წ. კუმაბა, რომლებიც მარეგულირებელი ცილის ანტისხეულებია, რომლებიც პასუხისმგებელნი არიან სისხლიდან ქოლესტერინის შეწოვის მაჩვენებლის რეგულირებაზე. მართალია, ეს წამლები ძალიან ძვირია (მკურნალობა თვეში 30-40 ათასი რუბლს შეადგენს). მაგრამ არის სიტუაციები, როდესაც სიცოცხლის გადასარჩენად ფაქტიურად აუცილებელია, როდესაც წინააღმდეგ შემთხვევაში, პაციენტი შესაძლოა არ გადარჩეს მომდევნო ხუთი წლის განმავლობაში მიოკარდიუმის ინფარქტის ან ინსულტის გამო. გარდა ამისა, ამ ახალი კატეგორიის მედიკამენტები გამოიყენება ოჯახური ჰიპერქოლესტერინემიის მქონე პაციენტებში სამკურნალოდ, იმ შემთხვევებში, როდესაც, სტატინების მაქსიმალური დოზებით მიღებასთან ერთად, ეზეტიმიბთან ერთად, ქოლესტერინის დონე კვლავ ძალიან შორს არის ოპტიმალური დონისგან.
პროგნოზი პრევენცია
ზოგადად, შეგვიძლია ვთქვათ, რომ რაც უფრო დაბალია სისხლში ქოლესტერინის დონე, მით უკეთესი. ახალშობილებში და ბევრ ძუძუმწოვრებში, სისხლში "ცუდი" ქოლესტერინის დონეა 0.5-1.0 მმოლ / ლ. ამიტომ ნუ შეგეშინდებათ "ძალიან დაბალი ქოლესტერინისგან".
თუ არ არსებობს გულ-სისხლძარღვთა დაავადებები, რომლებიც ასოცირდება ათეროსკლეროზთან, მაშინ შეგიძლიათ შეაფასოთ პროგნოზი და გამოვთვალოთ რისკი სპეციალური SCORE კალკულატორის გამოყენებით, რომელიც ითვალისწინებს რისკ ფაქტორებს, როგორიცაა სისხლის ქოლესტერინი, სქესი, ასაკი, მოწევა და არტერიული წნევა, ტიპიური პაციენტი კალკულატორი იძლევა გულ-სისხლძარღვთა დაავადებებისგან გარდაცვალების ალბათობას მომდევნო 10 წლის განმავლობაში.
უნდა აღინიშნოს, რომ არაფატალური გართულებების რისკი (მიოკარდიუმის ინფარქტის განვითარება ან ინსულტი, თუ მათ არ მიგვიყვანა სიკვდილამდე, ისევე როგორც სტენოკარდიამ და სხვა დაავადებებმა) დაახლოებით 3-4 ჯერ აღემატება SCORE კალკულატორის მიერ ნაჩვენები სიკვდილის ალბათობის მნიშვნელობას (ეს ადვილია ნაპოვნია ინტერნეტში).
თუ კალკულატორის დახმარებით თქვენ მიიღეთ 5%,, მაშინ რისკი მაღალია ან ძალიან მაღალია, ხოლო ინტენსიური ზომებია საჭირო მის შესამცირებლად, თქვენი ცხოვრების სტილის გაუმჯობესებით და, შესაძლოა, გარკვეული მედიკამენტების მიღებით (სავარაუდოდ, სტატინები ან / და მედიკამენტები ჰიპერტენზიის სამკურნალოდ).
ასე რომ, ჰიპერქოლესტერინემია უპირველეს ყოვლისა საშიშია გულ-სისხლძარღვთა დაავადებების და გართულებების განვითარების ძალიან რეალური რისკით, განსაკუთრებით იმ შემთხვევაში, თუ იგი შერწყმულია მაღალი წნევის, მოწევა, უძრაობა და შაქრიანი დიაბეტი. ამრიგად, ასეთი პაციენტის მკურნალობა გულისხმობს არა მხოლოდ ქოლესტერინის კორექტირებას, არამედ გულ-სისხლძარღვთა რისკის მაქსიმალურ შემცირებას, ზემოაღნიშნული არასასურველი პროგნოზის ყველა სხვა ფაქტორზე ზემოქმედების გამო.
კვების მახასიათებლები ჰიპერქოლესტერინემიაში
ჰიპერქოლესტერინემიის დიეტა არის შექმნილი, რომ ჰქონდეს ანტი-სკლეროზული მოქმედება, ორგანიზმიდან ზედმეტი ქოლესტერინის ამოღება პროდუქციის სპეციფიკური შემადგენლობით.
კვების ზოგადი წესები მიმართულია მეტაბოლიზმის ნორმალიზებას და კვების ჯანსაღი ჩვევების განვითარებას.
კვების პრინციპები ჰიპერქოლესტერინემიისთვის:
- შეამცირეთ ცხიმის რაოდენობა თქვენს ყოველდღიურ დიეტაში.
- მაღალი ქოლესტერინის პროდუქტების ნაწილობრივი ან სრული გამორიცხვა.
- ყველა გაჯერებული ცხიმოვანი მჟავების მიღების შეზღუდვა.
- ყოველდღიური დიეტაში პოლიუნთური ცხიმოვანი მჟავების პროპორციის წილის ზრდა.
- დიდი რაოდენობით ნელი (რთული) ნახშირწყლები და ბოჭკოების მოხმარება.
- შეზღუდეთ მარილის რაოდენობა - არა უმეტეს 3-4 გრამ დღეში.
- ცხოველური ცხიმების მცენარეული ცხიმების შეცვლა.
ნუტრიენტები, კვალი ელემენტები და ვიტამინები უნდა შექმნან დიეტის საფუძველს, რათა შეამცირონ სისხლში ქოლესტერინი. მაგრამ ეს პროცესი საკმაოდ გრძელია და დიეტური რეჟიმის დაცვა ერთ თვეზე მეტხანს უნდა დაიცვას. კვების სპეციალისტები და ექიმები დაჟინებით ითხოვენ მრავალფეროვან საკვებს და კერძებს, რათა ორგანიზმმა ნორმალურად იმუშაოს.
რისგან უნდა ჩამოაყალიბოთ დიეტა?
სასარგებლო პროდუქტებს შორის შეგიძლიათ ცალკე მიაწოდოთ თევზირადგანაც მას ყველაზე მდიდარი ჯიშები მხოლოდ სარგებელს მოუტანს, თევზის ზეთის მიღება მხოლოდ ექიმთან კონსულტაციის შემდეგ უნდა დაიწყოს.
ხორცი სამზარეულოსთვის უმჯობესია აირჩიოთ მჭლე, წინააღმდეგ შემთხვევაში ღირს ცხიმოვანი ფენის მოჭრა ნაჭრისგან. ფილე და ტენდლოინი ითვლება ყველაზე შესაფერისი ნაწილები კლინიკური კვებისათვის. მენიუდან მთლიანად უნდა გამოირიცხოს ძეხვი, ძეხვი და მსგავსი პროდუქტები.
თითქმის ყველა რძის პროდუქტები არ არის რეკომენდებულიდასაშვებია მხოლოდ მცირე ულუფა რძე.
პროდუქტებმა, რომლებიც სისხლში ქოლესტერინს ამცირებენ, ზოგიერთ შემთხვევაში, შეიძლება გამოიწვიოს ჭარბი წონა. ტიპიური მაგალითია კაკალი, რომლებიც, მართალია, ისინი ქოლესტერინის პლაცებთან ბრძოლაში სასარგებლოდ მიიჩნევენ, მაგრამ მაინც კალორიებში ზედმეტად მაღალია. მწვანე ჩაი ასევე ხელს შეუწყობს სისხლძარღვების გაწმენდას, მაგრამ ეს არ გამოიწვევს სხეულის წონის მატებას.
დიეტის დროს ნუ გამოიყენებთ ძლიერ სასმელებს, რადგანაც ზომიერი ჰიპერქოლესტერინემია (სისხლში ქოლესტერინი არ აღემატება 6,5 მმოლ / ლ ან 300 მგ / დლ), მოითხოვს თერაპიული დიეტის დაცვას, რაც ალკოჰოლს აფერხებს. ითვლება, რომ დღეში ალკოჰოლის რაოდენობა არ უნდა აღემატებოდეს 20 მლ. გულის და სისხლის მიმოქცევის სისტემის დაავადებების დროს, ალკოჰოლი უნდა გამოირიცხოს, როგორც ასეთი.
ქატო და უხეში ფქვილი დიეტურ სქემაში, პრემიუმ ფქვილი მთლიანად შეიცვალა და ამ წესით უნდა იხელმძღვანელოს საცხობი პროდუქტების არჩევანზე. კარაქის რულონები, ნამცხვრები და სხვა ტკბილეული არ არის რეკომენდებული, რადგან უმეტესი რეცეპტების საფუძველია მაღალი ქოლესტერინის პროდუქტები.
მარცვლეული და მარცვლეული - დიეტის ფუნდამენტური კომპონენტია, ექიმები და დიეტოლოგები საშუალებას აძლევენ მარცვლეულის მომზადებას უვარგისი რძით.

ბოსტნეული და ხილის ბოჭკოვანი დიეტა მესამე საყრდენია, ვინაიდან ნივთიერება ნორმალიზდება კუჭ-ნაწლავის ტრაქტის მოქმედებას, შეიცავს უამრავ მიკროელემენტს და ხელს უწყობს სისხლძარღვების გაწმენდას ქოლესტერინის მოცილებით.
ზემოთ ჩამოთვლილი ჰიპერქოლესტერინემიის ყველა ფორმასა და ტიპს არ აქვს დიეტური თვისებები. კერძების ასორტიმენტი და თერაპიული დიეტის საკვები პროდუქტები ასევე იდენტურია, ისევე როგორც პროდუქტების კულინარიული დამუშავების მეთოდები.
უკეთესია ორთქლზე, ასევე საზამთრო, ჩაშუშული ან გამომცხვარ პროდუქტებზე. წონასთან დაკავშირებული პრობლემების გამო, ექიმები გვირჩევენ კერძების გლიკემიური ინდექსის მონიტორინგს.
მკურნალობის სტანდარტული მეთოდები
ჰიპოქოლესტერინემიის მკურნალობის არა ნარკოტიკების საფუძვლები:
- წონის დაკლება
- ფიზიკური დატვირთვის განაწილება ჟანგბადის შემოდინების დონის მიხედვით (პროგრამის ინდივიდუალური შერჩევა, ყველა თანმდევი დაავადებისა და მათი სიმძიმის გათვალისწინებით),
- დიეტის ნორმალიზება, შემომავალი ნივთიერებების რაოდენობის მკაცრი კონტროლი ტვირთების მოცულობის შესაბამისად (ცხიმოვანი და შემწვარი უარის თქმა, ცხიმოვანი ცილების შეცვლა ნაკლებად მაღალკალორიულობით, შეცვლა ხილისა და ბოსტნეულის ყოველდღიური წილის მიხედვით),
- ალკოჰოლის მიღებაზე უარის თქმაც (ხელს უწყობს წონის მატებას შენელებას, შარდმჟავას მეტაბოლიზმი ნორმალიზდება, მედიკამენტების მიღებისას გვერდითი ეფექტების ალბათობა მცირდება),
- მოწევაზე შეზღუდვა (საშუალებას გაძლევთ შემცირდეს გულ-სისხლძარღვთა სისტემის პათოლოგიების განვითარების რისკი, იზრდება ანტიტეროგენული ჯგუფის ნივთიერებების კონცენტრაცია),
ეზეტიმიბი და მსგავსი
ამ ჯგუფმა უნდა შეუშალოს ნაწლავში ქოლესტერინის შეწოვა, მაგრამ აქვს მხოლოდ ნაწილობრივი ეფექტი. ფაქტია, რომ ქოლესტერინის მხოლოდ 20% მოდის საკვებიდან, მისი დანარჩენი ნაწილი ღვიძლის ქსოვილებშია წარმოქმნილი.

ქოლინის მჟავების სეკრეტორები
ნივთიერებების ეს ჯგუფი ხელს უწყობს ქოლესტერინის მოცილებას, რომელიც ცხიმოვანი მჟავების ნაწილია. მათი ადმინისტრაციის მხრიდან გვერდითი მოვლენები ძირითადად ეხება საჭმლის მომნელებელი პროცესების სიჩქარეს, მაგრამ გემოვნების კვირტებზეც შეიძლება გავლენა იქონიოს.
მედიკამენტების მოქმედება მიზნად ისახავს ტრიგლიცერიდების დონის შემცირებას მაღალი სიმკვრივის ლიპოპროტეინების კონცენტრაციის გაზრდის დროს.
ხალხური საშუალებები
ტრადიციული მედიცინა ასევე მზად არის შესთავაზოს თავისი დახმარება, ხოლო ხალხური საშუალებებით მკურნალობა მიზნად ისახავს სისხლის ქოლესტერინის შემცირებას. თუ ამ მიდგომას კიდევ შეუძლია დაეხმაროს დაავადების შეძენილ ფორმას გაუმკლავდეს, მაშინ გენის მუტაციით, ყველა სახის decoctions და tinctures, რა თქმა უნდა, არ ექნება დადებითი ეფექტი. ყოველ შემთხვევაში ხალხური საშუალებების მიღება შეიძლება განხორციელდეს მხოლოდ ექიმთან საკითხის კოორდინაციის შემდეგ.შესაფერისი რეცეპტების მაგალითები შეგიძლიათ იხილოთ მასალაში ქოლესტერინისგან სისხლძარღვების გაწმენდის შესახებ.
ქოლესტერინი: მაღალი ქოლესტერინის კლასიფიკაცია და მკურნალობა
- სტაბილიზაციას ახდენს შაქრის დონე დიდი ხნის განმავლობაში
- აღადგენს პანკრეასის ინსულინის წარმოებას
ჩვენმა მკითხველებმა წარმატებით გამოიყენეს ატეროლი ქოლესტერინის შემცირების მიზნით. ამ პროდუქტის პოპულარობის დანახვისას, ჩვენ გადავწყვიტეთ, რომ შემოგთავაზოთ იგი თქვენს ყურადღებას.
ქოლესტერინიზმი გულისხმობს მთლიან სისხლში ქოლესტერინს.
ასევე, ტერმინი შეიძლება ნიშნავს ნორმიდან გადახრა, ხშირად ისინი პათოლოგიას ეხება. ზოგჯერ ტერმინი ეხება მხოლოდ დაავადების რისკს.
ქოლესტერინემიის მსგავსი ფენომენისთვის, მათ დაავალეს კოდი E 78 დაავადებების საერთაშორისო კლასიფიკაციის მიხედვით. ასეთი კლასიფიკაცია ნიშნავს ლიპიდური მეტაბოლიზმის დარღვევებს, ენდოკრინულ სისტემას.
ქოლესტერინი, თუმც მნიშვნელოვანი ნივთიერებაა, მაგრამ მისი ჭარბი რაოდენობა ან დეფიციტი შეიძლება გამოიწვიოს სხვადასხვა დაავადებებმა.
მას შეუძლია გავლენა მოახდინოს:
- ჰორმონალური სისტემის ფუნქციონირება და მათი წარმოება წარუმატებლობის გარეშე,
- უჯრედული მემბრანების დაცვა, რადგან ის ძლიერი ანტიოქსიდანტია,
- D ვიტამინის შეწოვა
- ყველა მნიშვნელოვანი ცხიმების სრული მონელება და შეწოვა.
ქოლესტერინის დონის ფენომენამ შეიძლება გამოიწვიოს ორი პათოლოგია. - ჰიპერქოლესტერინემია და ჰიპოქოლესტერინემია. ისინი ძირითადად მოზრდილებში არიან დაზარალებული, იმის გამო, რომ მიზეზების უმეტესობა იძენენ.
ჰიპერქოლესტერინემია დაკავშირებულია სისხლში ქოლესტერინის მომატებასთან. ეს არის გულ-სისხლძარღვთა დაავადებების მიზეზი. ეს არ ნიშნავს ცალკეულ პათოლოგიას, არამედ რიგი თანმდევი დაავადებები, რომლებიც დაკავშირებულია ნივთიერების ამაღლებასთან.
ჰიპოქოლესტერინემია აღინიშნება სხვადასხვა დაავადებებში და ხასიათდება მთლიანი ქოლესტერინის ნაკლებობით. ეს უკიდურესად იშვიათია, აღინიშნება სასქესო ორგანოების ტრაქტის დაავადებები, ღვიძლის ფუნქციის დაქვეითება, კოლიტი, საჭმლის მომნელებელი პრობლემები და კვების დარღვევები.
ასეთი ფენომენების ამოცნობისთვის, თქვენ უნდა იცოდეთ ყველაფერი პრევენციის ნიშნების და მეთოდების შესახებ.
ქოლესტერინემიის მიზეზები
ყველაზე ხშირად, ქოლესტერინემია ნიშნავს ლიპიდების დონის გაზრდის შესაძლებლობას.
მხოლოდ იმიტომ, რომ ასეთი დარღვევები არ ხდება.
ეს მოითხოვს პირობებს, რომლებიც ხელსაყრელია ქოლესტერინის დაგროვებისთვის.
ეს მოიცავს:
- ლიპიდური დარღვევების გენეტიკური ტენდენცია.
- მეტაბოლური აშლილობა.
- მავნე პროდუქტების გამოყენება და არასწორი ცხოვრების წესი.
- გაიზარდა სხეულის წონა.
- არტერიული წნევა.
- გახანგრძლივებული ზემოქმედება სტრესთან და ემოციურ არასტაბილურობასთან.
- 60 წლამდე ასაკის ადამიანები.
- დიეტაში ჭარბი შემწვარი, ცხიმოვანი საკვები.
- ალკოჰოლის ბოროტად გამოყენება.
- ფიზიკური დატვირთვის ნაკლებობა, sedentary ცხოვრების წესი.
 ამგვარი ფაქტორების გარდა, შეიძლება დაფიქსირდეს მაღალი ქოლესტერინის ტენდენცია გარკვეული დაავადებების მქონე ადამიანებში.
ამგვარი ფაქტორების გარდა, შეიძლება დაფიქსირდეს მაღალი ქოლესტერინის ტენდენცია გარკვეული დაავადებების მქონე ადამიანებში.
ისინი თავად დნებავენ ტრიგერით, რომლებიც იწყებენ ცხიმის დაგროვების პროცესს. სწორედ ეს თანმდევი დაავადებებია, რაც ყველაზე ხშირად იწვევს ამ პათოლოგიას. ესენია ტიპის 2 დიაბეტი, ღვიძლისა და თირკმლების ფუნქციის დარღვევა, ფარისებრი ჯირკვლის ფუნქციის დაქვეითება, აგრესიული წამლების გახანგრძლივება.
ამ ფაქტორებს აქვთ ეფექტი არა მხოლოდ ლიპიდების დონეზე, არამედ სერიოზული დაავადებების გამომწვევი მიზეზებიც.
დაბალი ქოლესტერინის რამდენიმე მიზეზი შეიძლება იყოს. ვინაიდან ქოლესტერინი გავლენას ახდენს მთელი ორგანიზმის ფუნქციონირებაზე, მისი ნაკლებობამ შეიძლება გამოიწვიოს მთელი რიგი პათოლოგიები. დაბალი ქოლესტერინით, ხდება სხეულის ყველა სისტემის გაუმართაობა.
ზოგადად, ამ ფენომენმა შეიძლება გამოიწვიოს:
- ჰორმონალური ფონის დარღვევა, რაც გამოიწვევს ფსიქო-ემოციურ სიბრტყეში არასტაბილურობას.
- სქესობრივი ჰორმონების ნაკლებობის გამო, უნაყოფობა, სექსუალური სურვილის დაქვეითება შეიძლება მოხდეს.
- არ არის საკმარისი ვიტამინები.
- საჭმლის მომნელებელი.
- შაქრიანი დიაბეტი.
- ცერებრალური სისხლდენა სისხლძარღვების რღვევით.
ამის საფუძველზე შეგვიძლია დავასკვნათ, რომ ინსულტი უფრო ხშირად გვხვდება ჰიპოქოლესტერინემიის მქონე პირებში. იგივე შეიძლება ითქვას დეპრესიულ მდგომარეობებზე. გარდა ამისა, ექსპერტებმა აღნიშნეს, რომ ასეთი ადამიანები მიდრეკილნი არიან ღვიძლის კიბოსკენ, უფრო მეტად მიდრეკილნი არიან ალკოჰოლიზმისკენ და ნარკომანიისკენ.
დაბალი ქოლესტერინის მიზეზები:
- ღვიძლის დაავადება
- არასწორი კვება, სხვადასხვა სახის შიმშილი,
- მუდმივი ფსიქოლოგიური სტრესი,
- მემკვიდრეობა.
გარდა ამისა, ანემიის და ინფექციების არსებობა გავლენას ახდენს ქოლესტერინის დონეზე.
ქოლესტერინემიის დარღვევების სიმპტომები
თუ ის დროულად არ არის დიაგნოზირებული და მკურნალობა არ არის დაწყებული, შეიძლება სერიოზული პათოლოგიის არსებობა მოხდეს. ეს ასევე შეიძლება იყოს მათი განვითარების მიზეზი.
თქვენი ჯანმრთელობის მუდმივად მონიტორინგისთვის, საჭიროა რეგულარულად გაიაროთ ყოვლისმომცველი გამოკვლევა.
დარღვევის ადრეულ ეტაპზე აღიარებისთვის, საჭიროა ყურადღებით იყოთ თქვენი სხეულის მიმართ.
ცუდი ქოლესტერინის მომატებული დონისთვის დამახასიათებელია შემდეგი სიმპტომები:
- გულისცემა.
- დისკომფორტი, ან გულმკერდის ტკივილი.
- ხშირი თავბრუსხვევა.
- კანის გაუფერულება.
- კიდურების სისუსტე და ტკივილის შეგრძნება ფიზიკური ვარჯიშის დროს.
- სისხლის შედედების დროს, სიარულის დროს შეიძლება განიცადო სიმწარე.
 ეს პათოლოგია მსგავსია გულ-სისხლძარღვთა დაავადებების სიმპტომებში. ეს შემთხვევითი არ არის, რადგან ქოლესტერინი მათი განვითარების პირდაპირი მიზეზია. აშკარა ნიშნები შეიძლება შეინიშნოს, თუ დაავადება გავლენას ახდენს სხეულზე საკმარისად დიდი ხნის განმავლობაში. დაავადების არსებობის დამოუკიდებლად დადგენა პრობლემურია, არ დაუკავშიროთ მისი განვითარების შესაძლებლობა არაპირდაპირი ფაქტორებით, როგორიცაა კვების და ცხოვრების წესი. ზუსტი დიაგნოზის დადგენა შესაძლებელია სპეციალისტის მიერ მხოლოდ რიგი დიაგნოსტიკური ტექნიკის შემდეგ.
ეს პათოლოგია მსგავსია გულ-სისხლძარღვთა დაავადებების სიმპტომებში. ეს შემთხვევითი არ არის, რადგან ქოლესტერინი მათი განვითარების პირდაპირი მიზეზია. აშკარა ნიშნები შეიძლება შეინიშნოს, თუ დაავადება გავლენას ახდენს სხეულზე საკმარისად დიდი ხნის განმავლობაში. დაავადების არსებობის დამოუკიდებლად დადგენა პრობლემურია, არ დაუკავშიროთ მისი განვითარების შესაძლებლობა არაპირდაპირი ფაქტორებით, როგორიცაა კვების და ცხოვრების წესი. ზუსტი დიაგნოზის დადგენა შესაძლებელია სპეციალისტის მიერ მხოლოდ რიგი დიაგნოსტიკური ტექნიკის შემდეგ.
ქოლესტერინის დეფიციტის არც თუ ისე ბევრი ნიშნებია. ყველა მათგანი ასევე არაპირდაპირია და მიუთითებს სერიოზულ დარღვევაზე. ისინი თავს გამოხატავენ, როდესაც სხეული მოითხოვს სერიოზულ სამედიცინო მიდგომას. ზოგიერთი სიმპტომი შეიძლება გამოჩნდეს სახით:
- დაღლილობა მსუბუქი დატვირთვის შემდეგ,
- ლიმფური კვანძების ზომის ზრდა,
- გახანგრძლივებული დეპრესია, რომელიც შერეულია აგრესიით,
- ლიბიდოს დაქვეითება
- ჰორმონალური დისბალანსი,
- საჭმლის მომნელებელი პრობლემები.
თითოეულ ნივთს შეიძლება ჰქონდეს განსხვავებული წარმოშობა, სრულიად არ არის დაკავშირებული ჰიპოქოლესტერინემიასთან. ნებისმიერ შემთხვევაში, თუ რამდენიმე ნიშანია, უნდა მიმართოთ ექიმს, რადგან მდგომარეობა მოითხოვს მკურნალობას.
ბიოქიმიური დარღვევები
იმისათვის, რომ გავიგოთ კონკრეტული დაავადების განვითარებისა და განვითარების მიზეზები და შედეგები, აუცილებელია უკეთ გავითვალისწინოთ ცვლილებების მიმდინარეობის მექანიზმი, რომელიც განსხვავდება ნორმიდან. ჰიპერქოლესტერინემიის ბიოქიმია არის დაავადება, რომელიც გავლენას ახდენს ლიპიდური მეტაბოლიზმის პროცედურაზე.
სხვადასხვა კლასიფიკაციის ცხიმოვანი სტრუქტურები ადამიანის ორგანიზმს მიეკუთვნება საკვებით: კომპლექსური ლიპიდური წარმონაქმნები, გლიცეროლი ესტრები, თავისუფალი ქოლესტერინი, ტრიცილგლიცერიდები და სხვ.
მას შემდეგ, რაც საკვები შედის საჭმლის მომნელებელ ტრაქტში, სხეული იწყებს მისი დამუშავებას. საკვები პროდუქტი "იშლება" კომპონენტებად, რომელთაგან თითოეული მუშავდება სპეციფიკური ფერმენტის საშუალებით. ცხიმების დაშლა ხდება. გარდა ამისა, ცხიმის სტრუქტურის თითოეული სახეობა მუშავდება საკუთარი ფერმენტის საშუალებით. მაგალითად, ტრიცილგლიცერიდები ღვიძლისა და პანკრეასის ბიოკატალების გავლენის ქვეშ (ნაღვლისა და პანკრეასის მჟავა) იყოფა მცირე ნაერთებად. ანალოგიური პროცესი ხდება სხვა ლიპიდებთან.
უფასო ქოლესტერინი შედის უცვლელი, ხოლო მისი წარმოებულები, უფრო რთული სტრუქტურის მქონე, ძირითადად შეცვლილია. მხოლოდ ამის შემდეგ ხდება მათი შეწოვა ენტეროციტების მიერ, უჯრედები, რომლებიც ქმნიან წვრილი ნაწლავის ლორწოვან გარსს.
ამ უჯრედებში ცხიმები განიცდიან შემდგომი მოდიფიკაციას, გარდაიქმნება ტრანსპორტირებისთვის შესაფერისი ფორმების სახით, რომლებსაც აქვთ საკუთარი სახელი - ქილომიკრონები. ისინი წარმოდგენილია მიკროსკოპული განზომილებების ცხიმის წვეთით, აქვთ საფარი ფოსფოლიპიდებისა და აქტიური ცილების თხელი დამცავი გარსის სახით.
ამ ფორმით, ყოფილი ცხიმები შედიან ლიმფურ სისტემაში ენტეროციტული ბარიერის მეშვეობით, შემდეგ კი მისი მეშვეობით პერიფერიულ სისხლძარღვებამდე.
უნდა აღინიშნოს, რომ სხვა კომპონენტების მხარდაჭერის გარეშე ქილიმიკრონი დამოუკიდებლად ვერ შეაღწევს ადამიანის სხეულის საჭირო სისტემებსა და ორგანოებში. ისინი ასეთ მხარდაჭერას პოულობენ სისხლის ლიპოპროტეინებში (ლიპიდების და ცილოვანი წარმონაქმნების სრული ნაერთები). ასეთი ნაერთები საშუალებას აძლევს ქილომიკრონებს "მიიღონ" სასურველ ორგანოსთან და არ მიიღონ სისხლის სითხეში.
ეს არის ლიპოპროტეინები, რომლებიც მნიშვნელოვან როლს ასრულებენ პათოლოგიის განვითარებაში, რომელსაც ეწოდება ჰიპერლიპიდემია. ეს სიმპტომი იწყებს ფორმირებას მას შემდეგ, რაც დარღვეული ხდება ლიპოპროტეინების ნორმალურ ფუნქციონირებაში.
არსებობს ამ ფერმენტული წარმონაქმნების კლასიფიკაცია, მათი სიმკვრივის მიხედვით. ეს არის მსუბუქი და ულტრაიისფერი ლიპოპროტეინები, რომლებიც დაავადების განვითარების მიზეზია. ისინი წარმოიქმნება ღვიძლის მიერ, რის შემდეგაც ისინი გადაჰყავთ ენტეროციტებში, რომელშიც მათ მიამაგრებენ ქილომიკრონებს. ასეთ ჩალიჩში, ეს ტანდემი ასევე შედის ქსოვილის ფენებში.
დაბალი სიმკვრივის ლიპოპროტეინები (LDL) არის ”გადამზიდავი ორგანო” ქოლესტერინისთვის, რომელიც მას ორგანოებსა და სისტემებს გადასცემს.
მაღალი სიმკვრივის ლიპოპროტეინების (HDL) ფუნქციური მახასიათებელია უჯრედული სტრუქტურებიდან ჭარბი ქოლესტერინის დაფების ამოღება, რაც მათ აამაღლებს სხეულის მთავარი მეურვის რანგში, დაჯილდოებულია ანტიატეროგენული მახასიათებლებით.
ანუ, დაბალი სიმკვრივის ლიპოპროტეინები არის ტრანსპორტი, ხოლო მაღალი სიმკვრივის ლიპოპროტეინები დაცვაა.
აქედან გამომდინარე, შეიძლება გვესმოდეს, რომ ჰიპერქოლესტერინემია იწყებს განვითარებას, როდესაც არსებობს დარღვევა დაბალი სიმკვრივის ლიპოპროტეინების ნორმალურ ფუნქციონირებაში, რაც, გარკვეული მიზეზის გამო, წყვეტს ქილომიკრონების აუცილებელ ორგანოებს.
, , , , , ,
ქოლესტერინემიის დიაგნოზი და მკურნალობა
 სამედიცინო დაწესებულებასთან კონტაქტის შემდეგ, ექიმი დანიშნავს რიგი დიაგნოსტიკური ზომების მიღებას.
სამედიცინო დაწესებულებასთან კონტაქტის შემდეგ, ექიმი დანიშნავს რიგი დიაგნოსტიკური ზომების მიღებას.
დიაგნოზი დამოკიდებულია დაავადების გამოკვლევაზე და შემდგომ განვითარებაზე.
ჩვეულებრივ, ყოვლისმომცველი შესწავლა მოიცავს უამრავ ანალიზს.
თუ თქვენ ეჭვობთ ქოლესტერინობაში, ექსპერტები მოითხოვს პაციენტს:
- შემოწირეთ სისხლი მთლიანი ქოლესტერინისთვის.
- ანალიზი დაბალი სიმკვრივის ლიპოპროტეინებისთვის.
- მაღალი სიმკვრივის ლიპოპროტეინების ანალიზით.
- ლიპიდოგრამა.
- გენეტიკური სისხლის ტესტი ახლო ნათესავებში.
- ბიოქიმიური სისხლის ტესტი.
- იმუნოლოგიური კვლევები.
- ზოგადი გამოკვლევა, არტერიული წნევის გაზომვა.
- შარდისა და სისხლის ზოგადი ანალიზი.
უნდა გვახსოვდეს, რომ მაღალი ქოლესტერინი შეიძლება ასოცირდება ორსულობასთან. ამას ნებისმიერი ექიმი დაადასტურებს. ეს მეთოდები საშუალებას გაძლევთ განსაზღვროთ დიაგნოზი მაქსიმალური სიზუსტით. დიაგნოზის დასმის შემდეგ ექიმი განსაზღვრავს ყოვლისმომცველ მკურნალობას.
თუ პათოლოგია არ არის დაწყებული, თერაპია შეიძლება იყოს მედიკამენტების გარეშე. იგი მოიცავს:
- ჭარბი წონის არსებობისას ფორმა ნორმალურ მდგომარეობაში გადასატანად,
- ფიზიკური აქტივობის უნიკალური პროგრამის შედგენა,
- დაიცვან სათანადო კვება, სამედიცინო დიეტა, გაზარდოთ ქოლესტერინი და ამცირებენ ნახშირწყლების რაოდენობას,
- აკრძალვა ალკოჰოლის ნებისმიერი რაოდენობით,
- მოწევა შეზღუდული რაოდენობით.
როდესაც პათოლოგია უგულებელყოფილია თერაპიის ზემოთ მოცემულ წერტილებთან ერთად, გამოიყენება სპეციალური მედიკამენტები.
ქოლესტერინისა და ქოლესტერინემიის შესახებ ინფორმაცია მოცემულია ამ სტატიაში ვიდეოში.
- სტაბილიზაციას ახდენს შაქრის დონე დიდი ხნის განმავლობაში
- აღადგენს პანკრეასის ინსულინის წარმოებას
რა არის ჰიპერქოლესტერინემია - დაავადების მიზეზები და სიმპტომები
- ბიოქიმიური დარღვევები
- ჰიპერქოლესტერინემიის სახეები
- პათოლოგიის სიმპტომები
- პათოლოგიური სინდრომის მიზეზები
- ჰიპერქოლესტერინემიის თერაპია
- ხალხური საშუალებები
- დიეტა ჰიპერქოლესტერინემიისთვის
- ნიმუში ერთდღიანი მენიუ
- ჰიპერქოლესტერინემიის პრევენცია
ჰიპერქოლესტერინემია - რა არის ეს? ბერძნულიდან თარგმნა - მაღალი ქოლესტერინი სისხლში. ეს დაავადების დამახასიათებელია. მკაცრად რომ ვთქვათ, ჰიპერქოლესტერინემია არც კი არის დაავადება - პათოლოგიური სინდრომი, სიმპტომი.
სინამდვილეში - მრავალი დარღვევის მიზეზია გულისა და სისხლძარღვების მუშაობაში. დაავადება-სიმპტომის სიმძიმის შესაფასებლად, უნდა გესმოდეთ მისი წარმოშობა და განვითარების მახასიათებლები. ეს ხელს შეუწყობს ჰიპერქოლესტერინემიის წარმოქმნის თავიდან აცილებას, ხოლო მანიფესტაციის შემთხვევაში, დროულად გამოვლენენ და განსაზღვრავენ მკურნალობის ოპტიმალურ მეთოდებს.
ჰიპერქოლესტერინემიის სახეები
პათოლოგიური სინდრომი კლასიფიცირდება მისი განვითარების მიზეზების საფუძველზე, მაგრამ მის სახეობებს არ აქვთ კურსის სპეციფიკური მახასიათებლები ან გარეგანი გამოვლინებები. ჰიპერქოლიტერინემიის სამი ტიპი არსებობს:
- ძირითადი - ბავშვებს გადაეცემა "მემკვიდრეობით" მშობლებისგან. ეს გამოწვეულია გენის დეფექტებით და შეიძლება იყოს:
- ჰომოზიგოზი (მამისგან და დედისგან მიღებული დაზიანებული გენები),
- ჰეტეროზიგოზი (დეფექტის გენი, რომელსაც ერთ-ერთმა მშობელმა გადასცა).
- საშუალო - გარკვეული დაავადებების, სხეულის პირობების განვითარების შედეგი,
- ალიმენტური - გვხვდება ცხოველური ცხიმების ჭარბი მოხმარებით.
„სუფთა ჰიპერქოლესტერინემიის“ დიაგნოზი დადგენილია პაციენტისთვის, რომელსაც ქოლესტერინის დონე აღემატება 5.18 მმოლ / ლ. ეს არის ათეროსკლეროზის აშკარა აშუქება.
ჩვენმა მკითხველებმა წარმატებით გამოიყენეს ატეროლი ქოლესტერინის შემცირების მიზნით. ამ პროდუქტის პოპულარობის დანახვისას, ჩვენ გადავწყვიტეთ, რომ შემოგთავაზოთ იგი თქვენს ყურადღებას.
ჰიპერქოლესტერინემიის კლასიფიკაცია
მანიფესტაციის სხვადასხვა წყაროსთან ერთად, პათოლოგია იყოფა სხვადასხვა ჯგუფებად. ჰიპერქოლესტერინემიის კლასიფიკაცია რამდენიმე პუნქტია:
ძირითადი - პათოლოგიური ცვლილებები, რომლებიც თანდაყოლილი ხასიათისაა.
- მეორდება მეორე პათოლოგია, რომლის პროვოცირების ფაქტორი ერთ – ერთი დაავადებაა. ანუ ადამიანი დაიბადა ჯანმრთელი, გათვალისწინებული ფაქტორიდან, მაგრამ შეიძინა იგი ცხოვრების პროცესში.
- დაავადების ალიმენტური ფორმა არის მეორეხარისხოვანი ქვესახეობა, მაგრამ ის გარკვეულწილად ცალკეა აღებული იმის გამო, რომ ამ დაავადების განვითარების პროგრესიული სტიმული არ არის სპეციფიკური დაავადება, არამედ ცხოვრების წესი, რომელსაც ადამიანი წარმართავს - მისი ჩვევები. ეს მოიცავს:
- მოწევა.
- ალკოჰოლის ბოროტად გამოყენება.
- ცხიმოვანი საკვების დამოკიდებულება.
- ”სიყვარული” სწრაფი კვების პროდუქტებისთვის, საკვები პროდუქტების მიმართ, რომლებიც მოიცავს ყველა სახის ქიმიურ დანამატს: სტაბილიზატორებს, საღებავებს და ა.შ.
- წამყვანი ცხოვრების წესი.
- და კიდევ ერთი.
ყველაზე დეტალური და უფრო ვრცელი კლასიფიკაცია გაკეთდა ფრედრიქსონის მიერ. ეს არის ზოგადად მიღებული პათოლოგიის განსხვავებული განსხვავება, რაც დამოკიდებულია მის გამომწვევ მიზეზზე. მიუხედავად იმისა, რომ ლიპიდურ მეტაბოლიზმში მალფუნქციის განსხვავებების სპეციფიკა სრულად ესმის მხოლოდ კვალიფიციურ ექიმს.
, , , , , ,
პათოლოგიის სიმპტომები
ჰიპერქოლესტერინემიის აშკარა ნიშნები არ არსებობს, ამ დროისთვის ეს გავლენას არ ახდენს ადამიანის ცხოვრების წესსა და მდგომარეობაზე.
პათოლოგიის კურსით, მისი განვითარება შეიძლება მიუთითებდეს:
- ქუთუთოებზე ფორთოხლის ან ყვითელის ლაქები,
- თვალების რქოვანას პერიფერიის გასწვრივ ნაცრისფერი ზოლი;
- შეშუპება და ტუბერკულოზი (ქსანთომა) თითებზე, იდაყვებზე, ტერფებზე, მუხლებზე.
- სტენოკარდიის მანიფესტაციები.
შემდგომში, არტერიების კედლებზე გადატანილი ქოლესტერინი ქმნის დაფებს. გემების პასაჟები ვიწროვდება, მათი ელასტიურობა იკარგება, სისხლის ნაკადის გაუარესება ხდება. ქოლესტერინის დაფები იწვევს თრომბოზს.
ჰიპერქოლესტერინემიის ნიშნები შეუფერხებლად "მიედინება" გულ-სისხლძარღვთა პათოლოგიების სიმპტომებში.
ჰიპერქოლესტერინემიის სახეები
დაავადების კლასიფიკაცია, ფრედრიქსონის მიხედვით, გულისხმობს ეტიოლოგიის მიერ განხილული პრობლემის გარღვევას, მისი ტიპის განსაზღვრას.
ჰიპერქოლესტერინემიის შემდეგი ტიპები გამოირჩევა:
- I ტიპის პათოლოგია - პირველადი, მემკვიდრეობითი. იშვიათად გვხვდება. ის პროგრესირებს ლიპოპროტეინების ლიპაზის დეფიციტით, ისევე როგორც აქტივაციური ცილის ლიპოპროტეინების ლიპაზის სტრუქტურის დარღვევის შემთხვევაში - apoC2. სიმპტომურად განსაზღვრულია, როგორც ქლომიკრონის მაღალი კონცენტრაცია. მანიფესტაციის სიხშირეა 0,1%.
- II ტიპის პათოლოგია - პოლიგენური ან თანდაყოლილი. აქციები:
- ტიპი IIa - დაბალი სიმკვრივის ლიპოპროტეინების ლიპაზების ნაკლებობა. ეს შეიძლება იყოს არასწორი კვების შედეგი, ან თანდაყოლილი ფაქტორი იმუშავა. მანიფესტაციის სიხშირე 0.2%.
- მე>
განსხვავების გასაგებად, აუცილებელია გაეცნოთ მინიმუმ, ხშირ შემთხვევაში, ხშირად გვხვდება ცვლილებების წყაროებთან, რომლებიც იწვევს ამ დაავადებას. ტერმინი პირველადი ჰიპერლიპიდემია მიიღო დარღვევა, რომლის ძირითადი მიზეზებია:
- ლიპოპროტეინების ცილის სტრუქტურული სტრუქტურის დარღვევა, რამაც გამოიწვია დაბალი სიმკვრივის ლიპოპროტეინების ფუნქციური სიცოცხლისუნარიანობა, რაც კარგავს ქსოვილოვან უჯრედებთან მიერთების უნარს, და, შესაბამისად, მათ მიერ ქოლესტერინებით გადაყვანილი ქლომიკრონები ვერ შედიან უჯრედში.
- სატრანსპორტო ფერმენტების წარმოების ინჰიბიცია, რომლებიც პასუხისმგებელნი არიან ლიპოპროტეინების მიერ ქილიმიკრონების დაპყრობას, სხეულის სისტემების მეშვეობით შემდგომი გადაცემისთვის. ასეთი წარუმატებლობა მივყავართ იმ ფაქტს, რომ ერთ ადგილას ქოლესტერინის ნაკლებობა იქმნება და ისინი გროვდება იქ, სადაც მათი ჭარბი რაოდენობა არ არის საჭირო.
- სტრუქტურული ცვლილებები, რომლებიც გავლენას ახდენს ქსოვილის უჯრედში თავისთავად, იწვევს ლიპოპროტეინებთან მისი კონტაქტის დაკარგვას. აქ ვხვდებით ვითარებას, რომელიც მოცემულია პირველი პუნქტით, მაგრამ იმ განსხვავებით, რომ წარუმატებელი ურთიერთქმედების მიზეზი არ მოდის ლიპოპროტეინების ფერმენტისა და წარმომადგენლებისგან, არამედ, მეორეს მხრივ, „სადესანტო“ უჯრედიდან.
პათოლოგიური სინდრომის მიზეზები
პირველადი (ოჯახური) ჰიპერქოლიტერინემია არის პათოლოგია, რომელიც ჯერ კიდევ არ არის გამოკვლეული. აქედან გამომდინარე, არ არსებობს ისეთი ინსტრუმენტი, რომელიც გარანტირებული იქნებოდა მისი შემთხვევის თავიდან ასაცილებლად.
პირველადი ჰიპერქოლიტერინემიის გამოვლენის ძირითადი მიზეზებია მიჩნეული:
- ლიპოპროტეინების ცილის სტრუქტურულ სტრუქტურაში არსებული დეფექტები. მათ არ შეუძლიათ ურთიერთქმედება ორგანოების უჯრედებთან, ქოლესტერინი ვერ შედის მათში,
- შემცირდა "სატრანსპორტო" ფერმენტების წარმოება. შეიქმნა ქოლესტერინის ნაკლებობა ერთ ადგილზე და მისი ჭარბი რაოდენობა სხვაში,
- დარღვევები ქსოვილის უჯრედებში. ისინი კარგავენ ლიპოპროტეინებთან კონტაქტის უნარს.
მეორადი ჰიპერქოლესტერინემიის მიზეზები შეიძლება იყოს:
- ჰიპოთირეოზი (დარღვევები ფარისებრი ჯირკვალში),
- შაქრიანი დიაბეტი (დარღვევები გლუკოზის "მიწოდებაში" სხეულის უჯრედებში),
- ღვიძლის ობსტრუქციული პათოლოგია (ღვიძლისგან ნაღვლის სადინარის დარღვევა),
- გარკვეული მედიკამენტების გამოყენება (შარდმდენები, ბეტა-ბლოკატორები).
ცხოველური ცხიმების გადაჭარბებული მოხმარება ავადმყოფთა უმრავლესობაში ჰიპერქოლესტერინემიის წარმოქმნის ძირითადი მიზეზია.
საშუალო ჰიპერქოლესტერინემია
მიზეზთა კიდევ ერთი, ხშირად დიაგნოზირებული მრავალფეროვნებაა მეორადი ჰიპერქოლესტერინემია, რომელიც არ იყო მემკვიდრეობით, მაგრამ შეძენილი იქნა ცხოვრების განმავლობაში. ამ კლინიკური სურათის მიზეზი ალკოჰოლი შეიძლება გახდეს, თუ პაციენტმა არ იცის მისი გამოყენების ზომები, ძირეული ცხოვრების წესი და მრავალი სხვა ფაქტორი, რომლებიც პირდაპირ დამოკიდებულია თავად პიროვნებაზე.
დარღვევები, რომლებიც ხდება ენდოკრინულ სისტემაში, პათოლოგიური ცვლილებები, რომლებიც გავლენას ახდენენ შინაგანი ორგანოების მუშაობაზე, ასევე შეუძლიათ პრობლემის პროვოცირება. ყოველივე ამის შემდეგ, სხეული ერთიანი მექანიზმია და ერთი სისტემის გაუმართაობა მუდმივად იწვევს სხვა ცვლილებებს.
ჰიპერლიპიდემია იწყებს პროგრესირებას, თუ გავლენას ახდენს პროცესები, რომლებიც გავლენას ახდენენ ცხიმოვანი სტრუქტურების ენტეროციტებში უჯრედებიდან ტრანსპორტირებაზე, ან დარღვევები ააქტიურებს ლიპოპროტეინების სინთეზს, ან შეჩერებულია მათი გამოყენება.
ჰიპერქოლესტერინემიის თერაპია
სისხლში ქოლესტერინის კონცენტრაციის დაქვეითება შესაძლებელია ცხოვრების წესის ცვლილებებით და მედიკამენტების მიღებით. ჰიპერქოლესტერინემიასთან ჩვეულებრივი ცხოვრების წესის კორექტირება არსებითად პრევენციული ზომებია ქოლესტერინის მისაღები დონის შესანარჩუნებლად.
თუ ისინი არ დაეხმარნენ, ექიმი იღებს მედიკამენტებს, დანიშნავს:
- ომეგა -3 მჟავები - ამცირებს გულის რიტმში პათოლოგიური ცვლილებების რისკს, ზრდის პაციენტების სიცოცხლის ხანგრძლივობას გულის შეტევის შემდეგ. შეინარჩუნეთ ნორმალური ქოლესტერინი, თავიდან აიცილოთ სისხლის შედედება, სისხლძარღვები უფრო ელასტიური და ძლიერი გახდება.
- ფიბრატები - ორგანიზმში ლიპიდური მეტაბოლიზმის გასწორება, ფერმენტის ლიპოპროტეიდლიპაზის გააქტიურება, ცხიმების მეტაბოლიზმის დაჩქარება. ისინი ხელს უწყობენ "კარგი" ქოლესტერინის დონის ამაღლებას და ხელს უშლიან ათეროსკლეროზის განვითარებას. შეიძლება გამოყენებულ იქნას ერთდროულად სტატინები.
- ნაღვლის მჟავების სეკრეტორები - გამოიყენეთ ღვიძლის მიერ წარმოქმნილი ქოლესტერინი მათი სინთეზისთვის. ისინი ამცირებენ გულის პათოლოგიების განვითარების შესაძლებლობას, მათ შორის იშემიის ჩათვლით და ამცირებენ მიოკარდიუმის ინფარქტიდან ფატალური შემთხვევების რაოდენობას.
- ინჰიბიტორები - ისინი შთანთქავენ ქოლესტერინს ნაწლავიდან, ამცირებენ მის შინაარსს სისხლში. შედარებით უვნებელია, შეიძლება მიიღონ სერიოზული დაავადებების მქონე პაციენტები (მაგალითად, ღვიძლი). მისი მიღება შესაძლებელია სტატინებით.
- სტატინები - ხელს უშლის ღვიძლის მიერ ქოლესტერინის გამომუშავებას და უჯრედებში მისი კონცენტრაციის შემცირებას. შეუწყვეთ ხელი ცხიმების განადგურებას, პაციენტების სიცოცხლის გაზრდას, ათეროსკლეროზის შესაძლო შედეგების რაოდენობას და სისხლძარღვთა დარღვევების ინტენსივობის შემცირებას. მათ შეუძლიათ კუნთოვანი ქსოვილისა და ღვიძლის უარყოფითი ცვლილებების პროვოცირება და, შესაბამისად, მათი გამოყენება მოითხოვს სისხლის ტესტების სისტემატურ მონიტორინგს ღვიძლის დაზიანების ნიშნების გამო. ღვიძლის დაავადებებით არ არის დადგენილი.
მემკვიდრეობითი ჰიპერქოლესტერინემია
აუტოზური დომინანტური პათოლოგია, რომელიც დაკავშირებულია მონოგენური ჯგუფის დაავადებებთან, ანუ განისაზღვრება მხოლოდ ერთი გენის მიერ. დარღვევა, რომელიც გავლენას ახდენს დაბალი სიმკვრივის ლიპოიდების გაუმართაობაზე. ამ შემთხვევაში, დარღვევა ხდება გენის დონეზე და მემკვიდრეობითია, თანდაყოლილი.
ადამიანს შეუძლია მიიღოს ასეთი დეფექტური გენი, როგორც ერთი მშობლისგან, ასევე ორივედან, თუ მათ აქვთ მოცემული დაავადების ისტორია.
მაღალი ქოლესტერინის რისკ ფაქტორებში შედის:
- ამ გადახრებით გამწვავდა ოჯახის ისტორია.
- ადრეული დაწყების გულის შეტევის დიაგნოზი, როგორც პაციენტში, ისე საკუთარ ნათესავებში.
- დაბალი სიმკვრივის ლიპოპროტეინების დიდი მაჩვენებელი ერთ მშობლებში მაინც. ანამნეზის ტვირთი შეიძლება შეიცავდეს პათოგენური სიტუაციის წინააღმდეგობას წამლების თერაპიისადმი.
ქოლესტერინი არის მრავალი ბიოქიმიური პროცესის ბუნებრივი ფერმენტული კომპონენტი და უჯრედის მემბრანის მნიშვნელოვანი ელემენტი. ქოლესტერინის დეფიციტი იწვევს სხვადასხვა ჰორმონების სინთეზში გაუმართაობას. მათი უმრავლესობა ადამიანის ორგანიზმში შედის ცხოველური ცხიმებით, გარკვეული რაოდენობით ღვიძლს აწარმოებს.
გადაჭარბებული ქოლესტერინი შეიძლება დაიყოს მასში, რაც ხელს უწყობს ათეროსკლეროზის განვითარებას - დაბალი სიმკვრივის ლიპოპროტეინები (LDL) და ის, ვინც თავის რაოდენობას ინარჩუნებს კონტროლის ქვეშ, პირიქით, იცავს დაავადების დაწყებასა და პროგრესირებას - მაღალი სიმკვრივის ლიპოპროტეინებს (HDL). ეს არის მაღალი სიმკვრივის ლიპოპროტეინები, რომლებიც ამცირებენ გულ-სისხლძარღვთა დარღვევების ალბათობას.
ოჯახური ჰიპერქოლესტერინემია
ოჯახური ტიპის სიდუხჭირეს მიეკუთვნება მემკვიდრეობითი დაავადებები, რაც მისი ერთ – ერთი ქვესახეობაა. დღეს იგი პასუხისმგებელია კორონარული არტერიების გავლენის დეფექტებზე, რომლებიც დიაგნოზირებულია ახალგაზრდებში, რომლებმაც არ მიაღწიეს 55 წლის ასაკს. ასეთი დარღვევების წყარო არის მუტაცია გენი. ეს პათოლოგია საკმაოდ გავრცელებულია, განსაკუთრებით ოჯახებში, რომლებიც ცხოვრობენ დაბინძურებულ ინდუსტრიულ ქალაქებში. 200-300 ჯანმრთელი გენისთვის ერთი მუტაციადია.
ოჯახური ჰიპერქოლესტერინემია, ფრედრიქსონის კლასიფიკაციის მიხედვით, მიეკუთვნება მე -2 ტიპს. ამ დაავადების არსი მდგომარეობს იმაში, რომ გენეტიკაში დაზიანების გამო, ლიპოპროტეინები კარგავენ ქოლესტერინთან კავშირის უნარს და მას სასურველ ორგანოში გადააქვთ. ამის პარალელურად, ხდება სინთეზირებული ქოლესტერინის დაფების რაოდენობის ზრდა, რაც ასევე დარღვევაა.
და შედეგად, დაფები იწყებენ დაგროვებას ისეთ ადგილებში, სადაც ისინი არ უნდა იყვნენ, რაც იწვევს გულ-სისხლძარღვთა დაავადებების განვითარებას, კორონარული დარღვევების განვითარებას. ეს არის „ადრეული“ გულის შეტევის დიაგნოზის ერთ-ერთი მიზეზი.
, , , ,
ოჯახური ჰომოზიგოტური ჰიპერქოლესტერინემია
თუ დიაგნოზის დროს გამოვლენილია დაბალი სიმკვრივის ლიპოპროტეინების ორი მუტაციური ალელიური გენი და ეს დაავადება მემკვიდრეობითი ხასიათისაა, მაშინ ექიმები აცხადებენ მემკვიდრეობითი დაავადებას, რომელსაც აღნიშნავს ტერმინი.
ეს მუტაცია ახდენს ლიპიდების დაშლის სწრაფ დარღვევას, ისევე როგორც რეცეპტორების სრული არარსებობა. სამწუხარო არაა, რომ ეს ჟღერს, მაგრამ ასეთი გეგმის მუტაციურ ცვლილებებს საკმაოდ ხშირად ვხვდებით, თითო კლინიკურ მანიფესტაციას ასი ათას ადამიანზე.
პათოლოგიის სიხშირე ასევე იყოფა "განადგურების" ტიპზე:
- პაციენტებში, რომელთაც აქვთ რეცეპტორების სრული ნაკლებობა, ასეთი აქტივობა ნაჩვენებია ნორმალური მუშაობის მხოლოდ 2% -ით, ხოლო დაბალი სიმკვრივის ლიპოპროტეინების დონე მკვეთრად იზრდება.
- როდესაც რეცეპტორები დეფექტურია, მათი მოქმედება ნორმის 2-25% ფარგლებშია, დაბალი სიმკვრივის ლიპოპროტეინების რაოდენობა ოდნავ დაბალია ნორმიდან.
,,,,,,,,,, A (გვ. Asp492Asn) მუტაცია: კლინიკური ტუჩი> 39
ჰეტეროზიგოტური ოჯახური ჰიპერქოლესტერინემია
ამ დაავადების დაავადების ერთ-ერთი ყველაზე გავრცელებული სახეობა, რომლის სიხშირეა დიაგნოზირებული, როგორც ერთი კლინიკური სურათი ხუთასი ჯანმრთელ შემთხვევაში.
პათოლოგიის არსი არის ერთი გენის მუტაცია, რაც მის დეფექტურ დაზიანებამდე მივყავართ. დაავადების ამ მანიფესტაციის სიმპტომებია:
- მთლიანი ქოლესტერინის მომატება.
- გაიზარდა LDL.
- ტრიგლიცერიდები ახლოსაა ნორმალთან.
- გულის ადრეული დაავადების დიაგნოზი.
- დატვირთული ოჯახის ისტორია.
- Tendon xanthoma– ს არსებობა, თუმც ორგანიზმში მათი არარსებობა არ არის ჯანმრთელობის დამადასტურებელი. ეს განსაკუთრებით ეხება ბავშვთა სხეულს. ეს ნიმუშები აღებულია აქილევსის ტონების მიდამოში. ვიზუალურად, ეს სიტუაცია ვლინდება შეშუპებითა და ტუბერკულოზური წარმონაქმნებით. გასქელებათა და ტუბერკულოზების წარმოქმნის კიდევ ერთი მხარეა ზედა კიდურების პალმების უკანა ნაწილები და ფალანგების მოქნილი ტენდონები.
დიაგნოზი მნიშვნელოვნად ზრდის მცირეწლოვან ასაკში პაციენტის გულ-სისხლძარღვთა დაავადებების ალბათობას (მაგალითად, გულის კორონარული დაავადება).
სასურველია ასეთი კლინიკური სურათის ამოცნობა ჯერ კიდევ ჩვილებში, ეს საშუალებას მოგცემთ სწორად აკონტროლოთ ინდიკატორის ინდიკატორი, თავიდან აიცილოთ ორგანიზმში პათოლოგიური ცვლილებები.
სუფთა ჰიპერქოლესტერინემია
ეს გამოწვეულია სისხლში ქოლესტერინის რაოდენობრივი კომპონენტის გაზრდით. ასეთი დიაგნოზი პაციენტს უტარდება, თუ ეს კრიტერიუმი განისაზღვრება 5.18 მმოლ / ლ-ზე მეტი ფიგურის მიხედვით. ეს უკვე პათოლოგიაა, რომელიც ათეროსკლეროზის განვითარების დომინანტური სიმპტომია.
სამედიცინო სტატისტიკით ნათქვამია, რომ დედამიწაზე დაახლოებით 120 მილიონ ადამიანს აქვს შრატში ქოლესტერინის დონე დაახლოებით 5.18 მმოლ / ლ ან მეტი, ხოლო 60 მილიონისთვის ეს მაჩვენებელი უკვე განისაზღვრება 6.22 მმოლ / ლ ან მეტით.
დიეტა ჰიპერქოლესტერინემიისთვის
ჰიპერქოლესტერინემიის შესახებ დიეტის ზოგადი მითითებები შეიძლება ჩამოყალიბდეს რამდენიმე მარტივ წესში:
- მოხმარებული კალორიების შემცირება, განსაკუთრებით მაცდური ცხოვრების წესით,
- არ იკვებოთ ღამით, აკონტროლოთ სხეულის წონა და
- შეამციროთ მოხმარებული ცხოველური ცხიმების რაოდენობა მცენარეული ზეთებით ჩანაცვლებით,
- დიეტაში შეიტანეთ საკვები, რომელიც შეიცავს ვიტამინებს და მინერალებს,
- ნუ უარს იტყვით მჭლე ხორცი,
- შეზღუდეთ მარილის მიღება,
- დიეტის მაგიდის არჩევისას, გახსოვდეთ საკვებისმიერი დამოკიდებულებები და ნუ აამაღლებთ პროფილაქტიკურ დასჯას.
ცხრილში მოცემულია ჰიპერქოლესტერინემიის დროს დიეტის მიერ რეკომენდებული და უკუნაჩვენებელი პროდუქტების სავარაუდო ჩამონათვალი.

ჰიპერქოლესტერინემიით, ყველა კერძს ორთქლზე ვხარშავთ, ადუღებულ ან გამომცხვარ.
ნიმუში ერთდღიანი მენიუ
ჰიპერქოლესტერინემიის დიეტა მრავალფეროვანია და მარტივია. მენიუში არ უნდა გამოიწვიოს რაიმე განსაკუთრებული სირთულეები. პაციენტს ხორცის გარეშე არ შეუძლია, ის სიამოვნებით ჭამა. მთავარია, ის არ უნდა იყოს ცხიმიანი და შემწვარი.
მაგალითად, მისთვის ერთდღიანი კვება შეიძლება შეიცავდეს:
- საუზმე: შვრიის ხილი ქიშმიშით, მწვანე ჩაით,

- სადილი: გრეიფრუტი,
- სადილი: ბოსტნეულის წვნიანი, მოხარშული ბრინჯი ცხიმიანი მოხარშული ხბოს ნაჭრით, ვაშლის წვენით,
- საჭმლის: ვარდის ბარძაყის, ახალი ხილის დეკორქცია
- ვახშამი: ხაჭოს ხორცი, მცენარეული ჩაი,
- ღამით შეგიძლიათ დალიოთ ერთი ჭიქა კეფირი. დღეში პურის საერთო რაოდენობა არ უნდა აღემატებოდეს 120 გრ.
ჰიპერქოლესტერინემიის პრევენცია
სისხლში ქოლესტერინის მისაღები დონის შესანარჩუნებლად საჭიროა გარკვეული პრევენციული ზომების მიღება.
ჰიპერქოლესტერინემიის პირველადი პროფილაქტიკისთვის დადგენილი წესების მიხედვით (სანამ ეს მოხდება), პაციენტს სჭირდება:
- სხეულის წონა ნორმალამდე მიიტანეთ

- დაიცავით რეკომენდებული დიეტა
- უარი თქვან ცუდი ჩვევებიდან
- რეგულარულად ვარჯიში
- შეზღუდეთ ფსიქო-ემოციური სტიმული,
- სისხლში შაქრის ნორმალიზება
- არტერიული წნევის სტაბილიზაცია,
- დროულად მკურნალობა დაავადებები, რომლებიც შეიძლება გამოიწვიოს ჰიპერქოლესტერინემია.
მეორადი პრევენცია (არსებული ჰიპერქოლესტერინემიით) მიზნად ისახავს სისხლძარღვთა პათოლოგიების წარმოქმნას და შესაძლო გართულებების განვითარებას. ძირითადად, ის ჰიპერქოლესტერინემიის კონსერვატიულ პათოლოგიაში მდგომარეობს.
შეცვლის რისკფაქტორების შეცვლა და დროული ხარისხის თერაპია შეიძლება გაზარდოს პაციენტის სიცოცხლის ხანგრძლივობამ და სასარგებლო გავლენა მოახდინოს მის ხარისხზე.