მწვავე პანკრეატიტის პათოლოგიაში ძირითადი რგოლია
ვ.ს.-ს თანახმად საველიევა და სხვ., 2001 წ
სეკრეციის სტიმულირება + დაქვეითებული გადინება
ტრიპსინოგენის ტრიპსინად გადაქცევა:
| პროენზიმების გააქტიურება (ლიპაზების ჩათვლით) | კინინების იზოლაცია კინინოგენიდან | ფოსფოლიპაზა A- ს გააქტიურება |
| უჯრედული ცხიმების დაშლა გლიცერინსა და ნაღვლის მჟავებში | ბრადიკინინის, ჰისტამინის, სეროტონინის წარმოქმნა | ტოქსიკური ლიზოლცითინისა და ლიზოფეფალინის გათავისუფლება უჯრედის მემბრანებიდან |
| ცხიმოვანი ნეკროზის წარმოქმნა | კაპილარული გამტარიანობის გაზრდა, მიკროცირკულაციის დაქვეითება, იშემია, ჰიპოქსია, აციდოზი, ტკივილი და გენერალიზებული ვაზოდილაცია |
მწვავე პანკრეატიტის პათოგენეზის საფუძველს წარმოადგენს პანკრეასის ფერმენტებისა და სხვადასხვა ხასიათის ციტოკინების ადგილობრივი და სისტემური ეფექტების პროცესები. დაავადების პათოგენეზში ტრიპსინის ძირითადი როლის მქონე ფერმენტის თეორია წამყვანი ითვლება. მწვავე პანკრეატიტის პოლითეოლოგიის რამოდენიმე გამომწვევი ფაქტორების ერთობლიობა წარმოადგენს პროტეოლიზური ფერმენტების ინტაზინური გააქტიურების და პანკრეასის ავტოკატალიტიკური მონელების ძირითადი წერტილი. აცინარული უჯრედის ციტოპლაზმში ფიქსირდება ციმოგენური გრანულებისა და ლიზოსომური ჰიდროლიზების შერწყმა (”კოლკოლიზაციის თეორია”), რის შედეგადაც პროენსიმები გააქტიურებულია პროტეაზების შემდგომი გამოყოფით პანკრეასის ინტერსტიციუმში. ტრიპსინოგენის გააქტიურება და ტრიპსინში მისი გადასვლა წარმოადგენს ყველა სხვა პროზაინების მძლავრ ააქტიურებას, ძლიერი პათობიოქიმიური რეაქციების კასკადის წარმოქმნით. დაავადების პათოგენეზში განსაკუთრებული მნიშვნელობისაა ფერმენტული სისტემების ნაადრევი გააქტიურება, ხოლო ადრეული გააქტიურების მექანიზმი დაკავშირებულია უჯრედული მემბრანების დაზიანებასთან და ტრანსმემბრანული ურთიერთქმედების შეფერხებასთან.
პანკრეასის ნეკროზის პათოგენეზის ერთ – ერთი რეალური მექანიზმი აკინარული უჯრედის დაზიანების შემთხვევაში არის უჯრედში და მის მიღმა კალციუმის იონების კონცენტრაციის ცვლილება, რაც იწვევს ტრიპსინის გააქტიურებას. კალციუმის იონების კონცენტრაციის გაზრდა უჯრედში, იწყება თრომბოციტების აქტივაციის ფაქტორი (მთავარი ანთებითი შუამავალი) უჯრედშიდა სინთეზი.
პანკრეასის ფერმენტული სისტემების ავტოაქტივაციის სხვა მექანიზმები: ფერმენტ-ინჰიბიტორის სისტემაში დისბალანსი ან ტრიპსინის ინჰიბიტორების დეფიციტი (ალფა-1-ანტიტრიპსინი ან ალფა-2-მაკროგლობულინი), განვითარება შესაბამისი გენის მუტაციის ფონზე.
ტრიპსინი არის ძლიერი პათობიოქიმიური რეაქციების კასკადის ძირითადი აქტივატორი, მაგრამ პათოლოგიური რეაქციების სიმძიმე განპირობებულია პანკრეასის ფერმენტული სისტემის ყველა სისტემის ინტეგრალური კომბინაციის მოქმედებით (ტრიპსინი, ქიმოთტრიფსინი, ლიპაზი, ფოსფოლიპაზა A2, ელასტაზა, კარბოქსიპეპტიდაზა, კოლაგენაზა და ა.შ.).
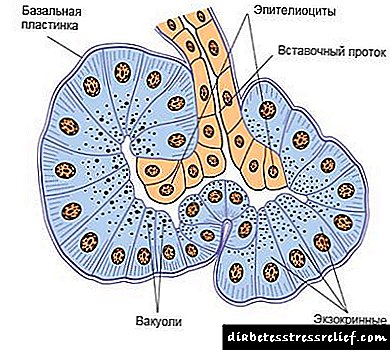
გააქტიურებული პანკრეასის ფერმენტები მოქმედებენ, როგორც აგრესიის პირველადი ფაქტორები, აქვთ ადგილობრივი მოქმედება, შედიან რეტროპერიტონეალურ სივრცეში, მუცლის ღრუს ღრუში, პორტალური ვენის მეშვეობით ღვიძლში, ხოლო ლიმფური ხომალდების მეშვეობით შედიან სისტემურ მიმოქცევაში. ფოსფოლიპაზა A2 ანადგურებს უჯრედულ მემბრანებს, ლიპაზას ჰიდროლიზებს უჯრედულ უჯრედულ ტრიგლიცერიდებს ცხიმოვან მჟავებამდე, რომლებიც კალციუმთან ერთად, ქმნიან ცხიმის (ლიპოლიზური) ნეკროზის სტრუქტურულ ელემენტებს კუჭქვეშში, რეტროპერიტონეალური სივრცისა და პერიტონეუმის ბოჭკოების სტრუქტურულ ელემენტებს. ტრიფსინი და ქიმოტრიპსინი იწვევენ ქსოვილების ცილების პროტეოლიზაციას, ელასტაზა ანგრევს გემის კედელს და ინტერსტიციული შემაერთებელი ქსოვილის სტრუქტურებს, რაც იწვევს ჰემორაგიული (პროტეოლიზური) ნეკროზის განვითარებას. ნეკრობიოზის განვითარებადი ფოკუსები, ნეკროზი, კუჭქვეშა ჯირკვალში და რეტროპერიტონეალურ ქსოვილში ანთების პერიფერული დემარკაციის ზონით, ანთება, ძირითადად, ასეპტიურია.
მწვავე პანკრეატიტის პათოლოგიაში მნიშვნელოვანი რგოლია კალიკრეინ-კინინის სისტემის ტრიპსინის აქტივაცია მეორადი აგრესიული ფაქტორების ფორმირებასთან: ბრადიკინინი, ჰისტამინი, სეროტონინი. ამას თან ახლავს სისხლძარღვთა გამტარიანობის ზრდა, დაქვეითებული მიკროცირკულაცია, პანკრეასის შეშუპება და რეტროპერიტონეალურ სივრცეში შეშუპება, მუცლის ღრუს ღრუში ექსუდაციის გაზრდა.
მესამე რიგის აგრესიული ფაქტორები, რომლებიც ჩართულია ადგილობრივი და სისტემური ანთებითი რეაქციების პათოგენეზში, მიკროცირკულატორული და სისტემური ჰემოდინამიკის, გულის და რესპირატორული უკმარისობის დროს, მოიცავს მონონუკლეალურ უჯრედებს, მაკროფაგებსა და სხვადასხვა სახის ანთებითი შუამავლების (ციტოკინებს): ინტერლეიკინებს 1, 6 და 8, ნეკროზის ფაქტორი. სიმსივნეები, თრომბოციტების გააქტიურების ფაქტორი, ფოსფოლიპაზა A2– ის არანაკლიკალური ფორმა, პროსტაგლანდინები, თრომბოქსანი, ლეიკოტრიანები, აზოტის ოქსიდი.
ანთებითი ციტოკინების შემადგენლობაში შედის: სიმსივნის ნეკროზის ფაქტორი, ინტერლეუკინები 1-ბეტა და 6, და ანთების საწინააღმდეგო საშუალებები - ინტერლეუკინები 1 და 10. დაავადების დასაწყისში, პანკრეასის, ღვიძლის, ფილტვების, ფილტვების და სისტემური მიმოქცევის დარღვევაში იზრდება ყველა ანთებითი შუამავლის კონცენტრაცია. ადგილობრივი, ორგანული და სისტემური ანთებითი რეაქციები.
სხვადასხვა ბუნების ფერმენტები, ციტოკინები და მეტაბოლიტები, რომლებიც წარმოიქმნება პანკრეასის მწვავე პანკრეატიტის დროს, რეტროპერიტონეალურ სივრცეში, მუცლის ღრუსა და კუჭ-ნაწლავის ტრაქტის სანათურის ღრუში, სწრაფად შედის პორტალზე სისხლძარღვში და გულმკერდის ლიმფური სადინარის საშუალებით ხდება პანკრეოგენული ტოქსინემიის განვითარებით სისტემურ ცირკულაციაში. რეტროპერიტონეალური სივრციდან და მუცლის ღრუს ლოკალიზაციის ორგანოებამდე მისვლის პირველი სამიზნე ორგანოებია ღვიძლი და ფილტვები, გული, ტვინი და თირკმელები. დაავადების დაწყებისას ამ ბიოქიმიური ნაერთების მძლავრი ციტოტოქსიური ეფექტის შედეგია პანკრეოტოგენური შოკის და მრავალი ორგანოს დარღვევების განვითარება, რაც განსაზღვრავს პაციენტის მდგომარეობის სიმძიმეს მწვავე პანკრეატიტით.
სისტემური დარღვევების პათოგენეზში, სეპტიკური გართულებების განვითარებამდეც კი, მნიშვნელოვანია ბაქტერიული ტოქსინემია და, უპირველეს ყოვლისა, გრამუარყოფითი ბაქტერიების (ენდოტოქსინი) უჯრედული კედლის ლიპოპოლიაქსარიდი, რომელიც წარმოებულია ნაწლავის მიკროფლორის ნაწლავის სანათურში. მწვავე პანკრეატიტის დროს, გრამუარყოფითი ნაწლავის ბაქტერიების ენდოგენური მიკროფლორისა და ენდოტოქსინის მოძრაობა ხდება კუჭ-ნაწლავის ტრაქტის მეტაბოლური და ბარიერული ფუნქციის, ნაკლებად ღვიძლის და ფილტვების მეტაბოლური და ბარიერული ფუნქციის დარღვევის ფუნქციური (ნაკლებად მორფოლოგიური) უკმარისობის პირობებში.
კუჭ-ნაწლავის ტრაქტიდან ენდოგენური მიკროფლორის გადაადგილება პანკრეასის ქსოვილში და რეტროპერიტონეალურ სივრცეში არის მთავარი რგოლი დესტრუქციული პანკრეატიტის პათოლოგიაში. ეს პროცესი არის დამაკავშირებელი კავშირი მწვავე პანკრეატიტის საწყის, „ადრეულ“ (ინფექციურ) და შემდგომ „გვიან“ (სეპტიკურ) ფაზებს შორის.
მწვავე პანკრეატიტის პათოლოგიაში, ორი ძირითადი ეტაპი გამოირჩევა. პირველი ეტაპი განპირობებულია დაავადების დაწყებიდან პირველი დღის განმავლობაში სისტემური რეაქციის წარმოქმნით, როდესაც კუჭქვეშა ჯირკვლის ანთება, აუტოლიზი, ნეკრობიოზი და ნეკროზი, რეტროპერიტონეალური ქსოვილი ასპტიკურია. ამ პირობებში, დაავადების პირველ კვირაში, პათომორფოლოგიური დარღვევების სიმძიმედან გამომდინარე, შესაძლებელია მწვავე პანკრეატიტის შემდეგი ფორმების ფორმირება:
ნეკრობიოზის, ანთების და პროცესის დელიმიტაციით, ვითარდება მწვავე ინტერსტიციული პანკრეატიტი (შეშუპების ფორმა),
ცხიმოვანი ან ჰემორაგიული ნეკროზით - სტერილური პანკრეასის ნეკროზი (ნეკროზული პანკრეატიტი).
მწვავე პანკრეატიტით დაავადებული პაციენტის მდგომარეობის სიმძიმე განპირობებულია დაავადების პათომორფოლოგიით და პანკრეატოგენური ტოქსინემიით, პანკრეატოგენური შოკითა და ორგანოთა მრავალჯერადი უკმარისობით. დროული თერაპიული ზომების საშუალებით, პათოლოგიური პროცესი შეიძლება შეჩერდეს ინტერსტიციული პანკრეატიტის ეტაპზე, ხოლო საპირისპირო ვითარებაში, ეს ხდება პანკრეასის ნეკროზი.
პანკრეასის ნეკროზის შედეგად მიღებული დაავადების პროგრესირებასთან ერთად, პათოლოგიური პროცესის გადასვლა მწვავე პანკრეატიტის მეორე (სეპტიური) ფაზაში, რაც დაკავშირებულია სხვადასხვა 2-3 ლოკალიზაციის ნეკროზის ზონების ინფექციასთან. ამ პირობებში ხდება პირველი ფაზის მსგავსი შუამავლის ხელახალი გააქტიურება და რეპროდუქცია, რომლის გამომწვევი მიზეზია მიკროორგანიზმების ტოქსინები, რომლებიც კოლონიზირებენ ნეკროზის ზონებს. დაავადების ინფექციური ფაზაში, პათოლოგიური რეაქციების მანკიერი წრე თვისობრივად ახალი ეტაპია პანკრეასის ნეკროზისა და მუცლის სეფსისის სხვადასხვა ინფიცირებული ფორმების ფორმირებაში, სეპტიკური შოკით და მრავალი ორგანოს უკმარისობით. პანკრეასის ნეკროზით ინფექციის საშუალო სიხშირეა 30-80%, რაც განისაზღვრება პანკრეასის ნეკროზის პრევალენტობით, დაავადების დაწყების დროით, კონსერვატიული თერაპიის ბუნებით და ქირურგიული მკურნალობის ტაქტიკით. პანკრეასის ნეკროზით ინფექციის განვითარება უნდა ჩაითვალოს პათომორფოლოგიური პროცესის ევოლუციის მნიშვნელოვან ეტაპზე.
არსებობს პირდაპირი კორელაცია ნეკროზული დაზიანების პრევალენტობის ხარისხსა და ინფექციის ალბათობას შორის. ნეკროზის ინფიცირებული ფორმები გამოვლენილია დაავადების პირველივე კვირის ყველა მეოთხე პაციენტში, მეორე ნახევარში პაციენტთა თითქმის ნახევარში, პანკრეასის ნეკროზიით დაავადებული, დაავადებების დაწყებიდან მესამე და მეოთხე კვირებში დესტრუქციული პანკრეატიტით დაავადებულ თითოეულ მესამე პაციენტში.
პანკრეოგენული ინფექციის ყველაზე გავრცელებული გამომწვევი აგენტები: E. coli (26%), Pseudomonas aeruginosa (16%), Staphylococcus (15%), Klebsiella (10%), Streptococcus (4%), Enterobacter (3%) and Anaerobes. სოკოვანი ინფექცია ვითარდება პანკრეასის ნეკროზის დაწყებიდან 2 კვირის ან მეტი ხნის შემდეგ, რაც განპირობებულია წინა ანტიბიოტიკოთერაპიის ხანგრძლივობით.
პანკრეასის ნეკროზის თავდაპირველად სტერილური უბნების ინფექცია გამოწვეულია ენდოგენური (კოლონიური) და ეგზოგენური ოპორტუნისტული მიკროფლორის დაბინძურებით (ოპერაციულ პაციენტში დრენაჟის საშუალებით და ტამპონებით ინტენსიური თერაპიის განყოფილების გარემოთი) წარმოშობით.
მწვავე პანკრეატიტის პირველი ცნობები
1641 - ჰოლანდიელი ექიმი ვან ტულპ ნ. (ტულპიუსი) პირველი იყო, ვინც დააკვირდა პანკრეასის აბსცესს გაკვეთის დროს.
1578 - Alberti S. - პანკრეასის მწვავე ანთების სექციური მონიტორინგის პირველი აღწერა.
1673 - გრეისელი იყო პირველი, რომელმაც აღწერა პანკრეასის ნეკროზის კლინიკური შემთხვევა, რის შედეგადაც დაიღუპა დაავადების დაწყებიდან 18 საათის შემდეგ და დადასტურდა აუტოფსიით.
1694 - დიიმენბროიკ I. დააკვირდა პანკრეასის ნეკროზის პათანატომიური სემიოტიკა ლეიდენის ვაჭარში, რომელიც განიცდიდა ჩირქოვანი პანკრეატიტით.
1762 წ.წ. - სტოკმა აღწერა აღწერა ”ჰემორაგია კუჭქვეშა ჯირკვალში.
1804 - პორტალში აღწერილი იყო პანკრეასის ნეკროზისა და აბსცესის დაკვირვებები.
1813 - პერვალმა დააფიქსირა პანკრეასის დიდი აბსცესის შემთხვევა.
1830 წ. - რეკურმა სამედიცინო საზოგადოებას აჩვენა პანკრეასის პრეპარატი მრავალ აბსცესთან ერთად.
1831 წელს - ლოურენსმა გამოაქვეყნა ჰემორაგიული პანკრეატიტის შესახებ დაკვირვება.
1842 - კლესენმა პირველად კლინიკურად აღიარა მწვავე პანკრეატიტი
1842 - კარლ როკიტანსკიმ შეისწავლა პანკრეასის ანთებითი დაავადებების პათოლოგიური სურათი
1864 წელს - ანსელეტმა გამოაქვეყნა პირველი პანკრეასის დაავადების სახელმძღვანელო პარიზში.
1865 - კარლ როკიტანსკიმ დეტალურად შეისწავლა ჰემორაგიული პანკრეატიტის პათოლოგიური ანატომია.
1866 - ჯაშუშებმა აღწერეს სიკვდილის შემთხვევა პანკრეასის "ფართო სისხლდენისგან".
1867 - ლუკა და კლებსი პირველად შეასრულეს ყალბი პანკრეასის ცისტის პირველი პერკუტანული პუნქცია, მაგრამ პაციენტი მალე გარდაიცვალა.
1870 - Klebs - ამერიკელმა პათოლოგმა შეიმუშავა მწვავე პანკრეატიტის პირველი კლასიფიკაცია, რომელიც აღმოჩნდა ისეთი წარმატებული, რომ მისი მრავალი მიმდევრის ნამუშევრებში იგი გაივლიდა მხოლოდ მრავალფეროვან დახვეწას.
1874 წ. - ზენკერმა აღწერა პანკრეასის "აპოპლექსია".
1881 წ. - ტირშმა და კულენკამპფმა შემოგვთავაზეს პოსტ-ნეკროზული კისტების გარე დრენაჟი.
1882 - ამერიკელმა ქირურგმა ბოზემანმა წარმატებით მოიხსნა პანკრეასის კისტა, რომელიც ახდენს საკვერცხის კისტის სიმულაციას.
1882 - ბალზერმა ჩაატარა ცხიმოვანი ნეკროზის მორფოლოგიური გამოკვლევა მწვავე პანკრეატიტის დროს.
1882 - გუსენბაუერმა დიაგნოზირება მოახდინა ყალბი პანკრეასის კისტაზე და ჩაატარა ერთდროული ცისტოსტომია (მარსუპიალიზაცია) მისი ექსკრეციის შეუძლებლობის გამო დიდი გემების სიახლოვის გამო.
1886 - მიკულიჩმა შემოგვთავაზა მარსპიალიზაცია პანკრეასის ნეკროზისა და პანკრეასის აბსცესისთვის.
1886 - ამერიკელმა ქირურგმა სენმა შემოგვთავაზა ქირურგიული მკურნალობა, როგორც დარწმუნებული ვიყავი, რომ ქირურგიული ჩარევა დადებითად იმოქმედებს დაავადების შედეგზე პანკრეასის ნეკროზით ან აბსცესით.
1889 წელს - რეგინალდ ფიცმა, შეერთებულ შტატებში მასაჩუსეტსის საავადმყოფოს პათოლოგი, შემოგვთავაზა პირველი კლასიფიკაცია, რომელშიც შედის მწვავე პანკრეატიტის ხუთი ფორმა. იგი მხარს უჭერდა სასწრაფო ოპერაციას, რის გამოც მალევე იმედგაცრუებული დარჩა და განაცხადა, რომ "ადრეული ოპერაცია არაეფექტური და საშიშია".
1890 წელს - გამოიცა პანკრეასის დაავადებების ქირურგიული მკურნალობის პირველი სახელმძღვანელო (ბრაუნი).
1894 წელს - მწვავე პანკრეატიტის პრობლემაზე პირველად განიხილეს გერმანიის ქირურგთა ყრილობაზე, რომლის დროსაც კერტემ შემოთავაზებული ტაქტიკა გადაუდებელი ოპერაციების ჩატარების მიზნით.
1895 წელს - გამოიცა პირველი მონოგრაფია პანკრეასის დაავადებების პათოლოგიური ანატომიის შესახებ (Diekhoff).
1896 - ავსტრიელი პათოლოგი ჭიარი ჰ. წამოაყენეთ ჰიპოთეზა პანკრეასის ნეკროზისა და პარაპრეკრეაციული ცხიმოვანი ქსოვილის განვითარებაში "თვითრეგულირების" მნიშვნელობის შესახებ.
1897 - რუსი ქირურგი მარტინოვი A.V. დაიცვა რუსეთის პირველი დისერტაცია პანკრეასის დაავადებების შესახებ. მწვავე პანკრეატიტის დიაგნოზის დასადგენად სირთულეების შესახებ, მან დაწერა: "მწვავე პანკრეატიტის აღიარებისას," შეცდომა არის წესი, ხოლო სწორი დიაგნოზი არის გამონაკლისი. " ა. მარტინოვმა მას თანამედროვე პანკრეასის დაავადებების შესწავლის სტადიას უწოდა "პათოლოგიის კლინიკური მხარის გაცნობის პერიოდი".
1897 - ჰალე – თეთრი N.N. გამოაქვეყნა მოხსენება ლონდონის გეი ჰოსპიტალზე, რომელიც მოიცავს 142 დაკვირვებას პანკრეასის სხვადასხვა დაავადებებზე და ამ ორგანოს პარენქიმებსა და სადინარებში პათოლოგიური ცვლილებების თითქმის ყველა ვარიანტს.
1899 წელს - რაზუმოვსკიმ აჩვენა, რომ, მიუხედავად იმისა, რომ საბედისწერო შედეგი წარმოადგენს პანკრეასის სისხლჩაქცევების ჩვეულებრივ დასრულებას, "ცნობილ შემთხვევებში შესაძლებელია აღდგენა".
1900 წ. - ბესელ-ჰაგენმა შემოგვთავაზა პანკრეასის კისტების დრენაჟირება ცისტოგასტროოსტომიით.
1901 - ოპი ე. ლ. და Halsted W. ს. მიუთითა ქოლელითაზიასა და ჰემორაგიული პანკრეატიტის შორის ეტიოპათოგენეტიკური ურთიერთმიმართების შესახებ, ფორმულირება "საერთო არხის თეორიის" შესახებ.
დაბრუნდი მთავარ გვერდზე. ან ბრძანება

 მწვავე პანკრეატიტის ეტიოლოგია ძირითადად დაკავშირებულია ქრონიკულ ალკოჰოლიზმთან. ამ შემთხვევაში, დაავადების განვითარების ნიმუშია ღვიძლისა და ჯირკვლის არხების დისფუნქცია.
მწვავე პანკრეატიტის ეტიოლოგია ძირითადად დაკავშირებულია ქრონიკულ ალკოჰოლიზმთან. ამ შემთხვევაში, დაავადების განვითარების ნიმუშია ღვიძლისა და ჯირკვლის არხების დისფუნქცია. ბილიარული პანკრეატიტის პათოგენეზი უკავშირდება ნაღვლისა და პანკრეასის წვენის შეჭრას. ასეთი პროცესები იქმნება, როდესაც წნევა იზრდება თორმეტგოჯა ნაწლავში და სანაღვლე გზებში. ამის საფუძველზე ჩამოყალიბდა დაავადების განმარტება, როგორც ქრონიკული ანთებითი პროცესი, რომელიც გამოწვეულია ღვიძლისა და სანაღვლე გზების დაზიანებით.
ბილიარული პანკრეატიტის პათოგენეზი უკავშირდება ნაღვლისა და პანკრეასის წვენის შეჭრას. ასეთი პროცესები იქმნება, როდესაც წნევა იზრდება თორმეტგოჯა ნაწლავში და სანაღვლე გზებში. ამის საფუძველზე ჩამოყალიბდა დაავადების განმარტება, როგორც ქრონიკული ანთებითი პროცესი, რომელიც გამოწვეულია ღვიძლისა და სანაღვლე გზების დაზიანებით. პანკრეატიტი ყველაზე ადვილია იმის დასადგენად, თუ როდის ხდება ეს მწვავე ფაზაში. ამ შემთხვევაში, დაავადების კლინიკური სურათი ყველაზე გამოხატულია.
პანკრეატიტი ყველაზე ადვილია იმის დასადგენად, თუ როდის ხდება ეს მწვავე ფაზაში. ამ შემთხვევაში, დაავადების კლინიკური სურათი ყველაზე გამოხატულია.