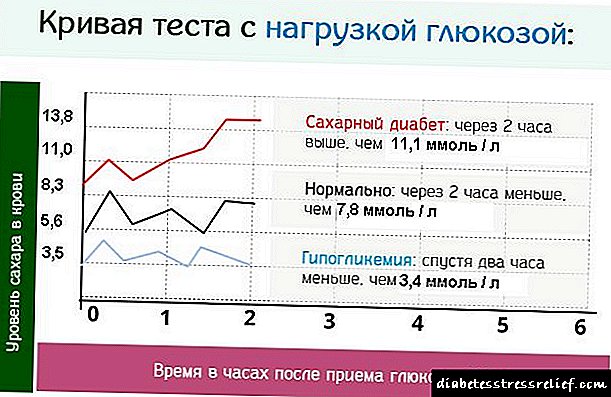
პანკრეასის და ნაღვლის ბუშტის დაავადების სიმპტომები და სამკურნალო საშუალებები
დღეს, დაავადების წინაშე, ცოტამ თუ იცის, პანკრეატიტი არის პანკრეასის ან ნაღვლის ბუშტის დაავადება? საჭმლის მომნელებელი სისტემის პათოლოგიების ჯგუფში აღინიშნება ქოლეცისტიტის დაავადება. ამ დარღვევით, ანთებითი ფენომენი დაუყოვნებლივ იკავებს პანკრეასს ნაღვლის ბუშტთან. როგორც წესი, ჯერ პანკრეასის დაზიანებაა, შემდეგ კი აღინიშნება ტკივილის გამოხატული შეგრძნება.
ნაღვლის ბუშტისა და პანკრეასის დაავადებების დაავადებები

ნაღვლის ბუშტის დისფუნქციით, პათოლოგიური პროცესები ხშირად ვითარდება არა მხოლოდ თავად ბუშტში, არამედ პანკრეასის დროსაც. როგორც წესი, ეს არის ქოლეცისტიტი და პანკრეატიტი. ქოლეცისტიტი არის დაავადება, რომელიც გამოწვეულია სეკრეციის სტაგნაციის დროს ნაღვლის ბუშტში. უგულებელყოფილი ფორმით, ეს ხელს უწყობს ქვიანი დეპოზიტების წარმოქმნას, ანუ ქოლელითიაზის. აღინიშნება დაავადება ორგანოს და მისი სადინარების არასწორი მოძრაობის გამო, რაც კარგავს საჭმლის მომნელებელ ტრაქტში ნაღვლის სრულად კონტრაქტის და განდევნის უნარს.
პანკრეატიტი არის პანკრეასის ანთებითი პროცესი. დაავადების სერიოზულობა მდგომარეობს საჭმლის მომნელებელი პროცესის, ენდოკრინული სისტემის დარღვევაში, რადგან სხეული კარგავს ინსულინის სრულ სინთეზს.
დარღვეული პანკრეასის და ნაღვლის ბუშტის ფუნქციონირების დარღვევა იგივე ფაქტორებით არის პროვოცირებული.

- ენდოკრინული დისფუნქცია,
- ჰორმონალური დისბალანსი,
- გენეტიკური მიდრეკილება
- დიეტის დაცვა,
- არააქტიური ცხოვრების წესი
- ალკოჰოლური სასმელების გადაჭარბებული მოხმარება,
- მძიმე საკვები, ქიმიური მოწამვლა.
ზოგიერთ შემთხვევაში, გადახრები შესაძლებელია ბავშვის ტარების პერიოდში და სერიოზული ინფექციური დაავადებების გამო.
ამ დაავადებების ძირითადი ნიშანი არის ტკივილის მკაფიო მანიფესტაცია ეპიგასტრიკულ რეგიონში მარჯვენა ნეკნის ქვეშ, მარჯვენა სკაფულის დასხივებით. პანკრეატიტის მწვავე ფორმით, ტკივილი ლოკალიზებულია ზურგში.
დაავადების დამატებითი სიმპტომები:
- გულისრევა, ღებინება,
- სხეულის მაღალი ტემპერატურა
- ჭამის შემდეგ, უსიამოვნო ბურღვის გამონადენი,
- განავლის გამრუდება (დიარეა),
- გაზის ფორმირების გაზრდა.
დეტალური გამოკვლევა დაგეხმარებათ უფრო ზუსტად განსაზღვროს დაავადება და განვითარების ხარისხი.
ექსპერტები ამბობენ, რომ პანკრეატიტი უმეტეს შემთხვევაში ვითარდება ქოლეცისტიტის ფონზე. ეს ხდება ჯირკვლის ნაღვლის სეკრეციის შეწყვეტის გამო, რაც იწვევს არასათანადო სისხლის მიმოქცევას, შეშუპებას და, უარეს შემთხვევაში, პანკრეასის ინსულტს.
 უსიამოვნო სიმპტომები მიუთითებს პანკრეატიტის და ქოლეცისტიტის სერიოზულ გართულებებზე. ნაღვლის ბუშტის რღვევა, მწვავე ჩირქოვანი ანთება ან პანკრეასის სიკვდილი, პერიტონიტი სწრაფად ვითარდება. ექიმების თქმით, გართულებები ფატალურია, განსაკუთრებით კომპეტენტური და პროფესიონალური სამედიცინო დახმარების არარსებობის შემთხვევაში.
უსიამოვნო სიმპტომები მიუთითებს პანკრეატიტის და ქოლეცისტიტის სერიოზულ გართულებებზე. ნაღვლის ბუშტის რღვევა, მწვავე ჩირქოვანი ანთება ან პანკრეასის სიკვდილი, პერიტონიტი სწრაფად ვითარდება. ექიმების თქმით, გართულებები ფატალურია, განსაკუთრებით კომპეტენტური და პროფესიონალური სამედიცინო დახმარების არარსებობის შემთხვევაში.
ნაღვლის ბუშტის და პანკრეასის მუშაობის შესამოწმებლად, თქვენ უნდა გაიაროთ ინსტრუმენტული გამოკვლევა:
- ულტრაბგერითი გამოკვლევა
- მაგნიტურ-რეზონანსული გამოსახულება,
- კომპიუტერული ტომოგრაფია,
- სპლენოპორტოგრაფია,
- დოპლეროგრაფია.
აუცილებელია აგრეთვე ლაბორატორიული გამოკვლევა:
- ზოგადი სისხლის ტესტი
- გლუკოზის შემცველობა სისხლის უჯრედებში,
- ანალიზი, რათა დადგინდეს შარდის დიასტაზები, სისხლი - ფერმენტი ნივთიერება, რომელიც მონაწილეობს საკვების სწორ მონელებაში,
- ქოლესტერინის განსაზღვრა,
- ცილის შემცველობა, ბილირუბინი.
ქოლეცისტიტისა და პანკრეატიტის მკურნალობა მედიკამენტებით
დიაგნოსტიკური ზომების ჩატარების შემდეგ, ექიმი იყენებს მკურნალობის ყოვლისმომცველ ტექნიკას.
ის მოიცავს ასეთ ასპექტებს:
- წამლის თერაპია.
- დიეტის მკაცრი დაცვა.
- დამოკიდებულებების და მავნე პროდუქტების უარი.
- სასმელის რეჟიმის შენარჩუნება ნორმალურია.
- ფრაქციული კვება.
ანტიბიოტიკები
მავნე მიკროფლორის მიერ გამოწვეულ ორგანოებში ძლიერი ანთებითი პროცესის გამოვლით, სპეციალისტები იყენებენ ფართო სპექტრის აგენტებს - ანტიბიოტიკებს. ფარმაცევტული კომპანიები აწარმოებენ მედიკამენტებს კაფსულების ან ტაბლეტების სახით, კუნთოვანი ან ინტრავენური ინექციით.

მკურნალობის პროცესში:
გამწვავების დროს გამოიყენება რიფამპიცინის ნაზი მოქმედების სამკურნალო საშუალება.
- მას აქვს ანტიმიკრობული თვისებები უჯრედშიდა დონეზე.
- ფართოდ გამოიყენება ბაქტერიული ინფექციების სამკურნალოდ.
- შემადგენლობაში შედის აქტიური კომპონენტი - რიფამპიცინი.
- დოზა გამოითვლება პაციენტის სხეულის მასის საფუძველზე: პრეპარატის 10 მგ 1 კგ-ზე.
- იკრძალება ინფექციური ხასიათის ჰეპატიტის გამოყენება, თირკმლის უკმარისობა, ბავშვის ტარების პერიოდის განმავლობაში, 12 წლამდე ასაკის ბავშვები.
- არასასურველი რეაქციები პრეპარატის კომპონენტებზე: ღებინების რეფლექსი, ალერგია, თავბრუსხვევა, არტერიული წნევის დაქვეითება.
პანკრეატიტის მწვავე ფაზაში ინიშნება ამპიცილინი.
ძირითადი განმასხვავებელი მახასიათებლები:

- აფერხებს პათოგენური მიკროფლორის განვითარებას უჯრედულ დონეზე,
- საჭმლის მომნელებელი სისტემის ინფექციური დაავადებებია ძირითადი გამოყენების ნიშნები
- აქტიური კომპონენტია ამპიცილინი,
- დანიშნოს პრეპარატი ინექციის სახით 500 მგ-მდე ყოველ 6 საათში,
- გვერდითი რეაქციები - პაციენტის ცხელება, ცხვირის გამონაყარისგან გამონადენი, სახსრების ტკივილი, ჭინჭრის ციების სახით ალერგიული რეაქცია,
- იკრძალება ინდივიდუალური შეუწყნარებლობის, ღვიძლის დისფუნქციების, ინფექციური მონონუკლეოზის გამოყენება.
ქოლოგოგი
ქოლაგოგიური მედიკამენტები ხელს უწყობს ნაღვლის და ნაწილობრივ პანკრეასის წვენის გადინების ნორმალიზებას. რეკომენდებულია მათ ანტიპაზმოდინებთან ერთად შერწყმა. ამ სახეობის გამოყენება არ შეიძლება, ნაღვლის ბუშტში ქვის წარმონაქმნების არსებობისას, ან თუ მათი წარმოქმნაა ეჭვმიტანილი.
ყველა ქოლეტური მედიკამენტი იყოფა 3 ჯგუფად:
- ქოლერეტიკა - მატერიის წარმოქმნის გაძლიერება.
- ქოლესპაზმოლიტები - გაზარდოს სეკრეციის გადინება ნაღვლის ბუშტიდან.
- ქოლეკინეტიკა - მსგავსია თვისებებით და მოქმედებით ქოლესპაზმოლიტიკასთან.
დაალაგეთ ნარკოტიკები და შემადგენლობა:
- სინთეზური
- ნაღვლის მჟავების საფუძველზე
- დეჰიდროქოლური მჟავის ნატრიუმის მარილზე,
- მცენარეთა საფუძველი.
 ეს უკანასკნელი მოიცავს:
ეს უკანასკნელი მოიცავს:
- ალლოჰოლი
- Essentiale Forte,
- ქოლენსიმი
- ურდოსანი
- ჩოფიტოლი და ა.შ.
მედიკამენტები გამოიყენება ჭამამდე ნახევარი საათით ადრე. რეკომენდებული სადღეღამისო დოზა უნდა დაიყოს მთელი დღის განმავლობაში, კვებათა რაოდენობის მიხედვით. წინააღმდეგ შემთხვევაში, ძნელია ლაპარაკი პრეპარატის ეფექტურობაზე. დარწმუნდით, რომ დალიეთ უამრავი სუფთა სასმელი სითხე.
ფერმენტული მედიკამენტები ინიშნება პანკრეატიტისთვის. მთავარი მოქმედებაა დაავადების დროს საჭმლის მომნელებელ სისტემაში ფერმენტების ნაკლებობის შევსება და საკვები ნივთიერებების მონელების და შეწოვის პროცესის გაუმჯობესება.
ყველაზე პოპულარულია:
- პანკრეატინი არის ფერმენტული პრეპარატი ნაღვლის მჟავების გარეშე. იგი შეიცავს ამილაზას, ლიპაზას, პროტეაზას. ინსტრუმენტი ნორმალიზდება საკვების მონელების პროცესს, სასარგებლო კომპონენტების შეწოვას. ფარმაცევტული კომპანიები აწარმოებენ ტაბლეტებს. მიიღეთ ჭამის წინ ან დროს.
- კრეონი მსგავსია პანკრეატინის შემადგენლობაში და მოქმედებაში. განსხვავება კაფსულების ფორმშია და გამოიყენება ჭამის დროს.
- ფესტივალი - შეიცავს აქტიურ კომპონენტებს ნაღვლისთვის და პანკრეასისთვის ფერმენტების კომპლექსს. მიიღეთ 3 ტაბლეტი კვებაზე ან მის შემდეგ დაუყოვნებლივ. დოზა ზრდასრული ადამიანისთვის მერყეობს 1-დან 2 ტაბლეტამდე. პედიატრიულ თერაპიაში ნებადართულია 3 წელზე მეტი ასაკის გამოყენება. მკურნალობის კურსს და დოზას განსაზღვრავს სპეციალისტი, ინდივიდუალურად.
ჰეპატოპროტექტორები

უფრო მეტად ეხება ჰომეოპათიურ საშუალებებს, რომლებიც ემსახურება ნაღვლის ბუშტის სწორად შენარჩუნებას და ღვიძლის უკმარისობის განვითარებას.
ყველაზე გავრცელებულია:
- ჰეპატოსანი არის ცხოველური წარმოშობის პრეპარატი. იგი წარმოებულია კაფსულებში ღვიძლის და ნაღვლის ბუშტის სამკურნალოდ და აღდგენისთვის. მედიკამენტს აქვს დამცავი თვისებები ტოქსიკური ნაერთების მავნე ზემოქმედებისგან უჯრედებზე, ამცირებს არა სასარგებლო კომპონენტების შეწოვას. როგორც გვერდითი მოვლენები, შეიძლება აღმოჩნდეს ალერგიული რეაქცია.
- LIV-52 ხელმისაწვდომია ტაბლეტების და წვეთების სახით. ბუნებრივი ინგრედიენტების შემადგენლობაში შედის. ინსტრუმენტი აღადგენს ღვიძლისა და ნაღვლის ბუშტის მოქმედებას, გამორიცხავს ტოქსიკურ ნაერთებს. იგი ასევე აუმჯობესებს მეტაბოლიზმს და ნაღვლის გადინებას, ხელს უშლის შეშუპების წარმოქმნას. მიიღეთ 2 ტაბლეტი 3 ჯერ დღეში. ბავშვებისთვის ნებადართულია გამოყენება 2 წლის ასაკში. გვერდითი მოვლენებისგან - საჭმლის მომნელებელი სისტემის დაქვეითება, ქავილი, გულისრევა, შეშუპება. მას აქვს უკუჩვენებები გამოყენებისთვის - ორსულობისა და ძუძუთი კვების პერიოდი, კომპონენტების მიმართ შეუწყნარებლობა.
- Heptral ასწორებს ნაღვლის სადინრებს, აუმჯობესებს ნაღვლის გამომუშავებას თორმეტგოჯა ნაწლავში. მას აქვს გამოხატული ანტიოქსიდანტური თვისებები. მკაცრად გამოიყენება ჭამის დროს.
- ფოსფოლიპი. აქტიური ნივთიერებაა ლეციტინი. წარმოებულია კაფსულების სახით. მწვავე ფაზაში მიიღეთ 2 ტაბლეტი დღეში სამჯერ, ხოლო რემისიის დროს, 1 ცალი 3 ჯერ. მკურნალობის კურსი არ უნდა აღემატებოდეს 3 თვეზე მეტს.
პაციენტები, რომლებიც იღებენ ვიტამინების კომპლექსებს ქოლეცისტიტისა და პანკრეატიტისთვის, ნაკლებად იჩივიან ტკივილს მარჯვენა ნეკნის ქვეშ.
 როგორც უკვე აღვნიშნეთ, კუჭქვეშა ჯირკვალში ანთება ხდება შარდის ბუშტში ქვიანი წარმონაქმნების გამო. ისინი წარმოიქმნება ასკორბინის მჟავისა და ტოკოფეროლის ნაკლებობის გამო.
როგორც უკვე აღვნიშნეთ, კუჭქვეშა ჯირკვალში ანთება ხდება შარდის ბუშტში ქვიანი წარმონაქმნების გამო. ისინი წარმოიქმნება ასკორბინის მჟავისა და ტოკოფეროლის ნაკლებობის გამო.
B ვიტამინები არეგულირებს ოდიდის სფინქტერის მუშაობას და აძლიერებს ნაღვლის ბუშტს, რითაც ააქტიურებს ნაღვლის სწორ გამოსავალს. თუ დაიცავთ დიეტას, ფერმენტული ნივთიერებები არასაკმარისი რაოდენობით წარმოიქმნება. დიეტა იმდენად მწირია, რომ ორგანიზმში ცოტა ვიტამინია და ისინი სრულად არ შეიწოვება პანკრეასის დისფუნქციის გამო. ამ მიზეზით, ექსპერტები ამტკიცებენ, რომ პანკრეატიტით და ქოლეცისტიტით, განსაკუთრებით რეკომენდებულია დამატებითი ვიტამინის კომპლექსების მიღება.
საუკეთესო კომპლექსებია:
პანკრეასის და ნაღვლის ბუშტის პათოლოგიებისთვის, განსაკუთრებით რეკომენდებულია ვიტამინი B12- ის გამოყენება. ეს ხელს უწყობს ცხიმის უჯრედების გაყოფის პროცესის აღდგენას, მეტაბოლიზმის ნორმალიზებას და კუჭის ფუნქციონირებას. პანკრეატიტით, ამ ტიპის ვიტამინები ინიშნება არა ტაბლეტებში, არამედ ინექციებში.
ტკივილგამაყუჩებლები, ანტისპაზმოდინები
 პანკრეასის და ბუშტის ანთებითი პროცესის დროს ტკივილის სინდრომის აღმოსაფხვრელად, გამოიყენება ტკივილგამაყუჩებელი და ანთების საწინააღმდეგო ეფექტის მქონე მედიკამენტები:
პანკრეასის და ბუშტის ანთებითი პროცესის დროს ტკივილის სინდრომის აღმოსაფხვრელად, გამოიყენება ტკივილგამაყუჩებელი და ანთების საწინააღმდეგო ეფექტის მქონე მედიკამენტები:
საჭმლის მომნელებელი სისტემის მწვავე სპაზმებში, ბუშტისა და მისი სადინარების გაუარესებული მოძრაობით, გამოიყენება პრეპარატი ბუსკოპანის ანტისპაზმური მოქმედებით.
სანაღვლე გზების კედლების მომატებული ტონით გამოწვეული ტკივილისთვის, აიღეთ:
ანტაციდები
ამ ტიპის მედიკამენტები ამცირებს ჰიდროქლორინის მჟავას განთავისუფლებას, აუმჯობესებს საჭმლის მონელებას და უზრუნველყოფს პირობებს პანკრეასის მიერ სეკრეტორული ფერმენტების ნორმალური გააქტიურებისთვის.
ძირითადად, ამ პათოლოგიებით, პრეპარატი "ალმაგელი" ინიშნება. აქტიური ნივთიერებაა ალუმინის ჰიდროქსიდი, რომელიც გახდა ამ მოქმედების ყველა წამლის საფუძველი.
საჭმლისთვის გამოყენებისთვის, ჯერ უნდა შეირყა. მოზრდილებში ინიშნება 1-დან 2 ჩაის კოვზი, მაგრამ შედეგის არარსებობის შემთხვევაში, დოზა ნებადართულია ერთჯერადი გამოყენებისთვის 15 მლ-მდე გაზრდა. დღეში მიიღეთ არა უმეტეს 90 მლ პრეპარატი. ძირითადი პირობებია დოზის დაცვა, ჭამა ნახევარი საათით ადრე ჭამამდე და ძილის წინ.
დაავადებას თან ახლავს პირღებინება, გულისრევა და ტკივილი, ამ შემთხვევაში თავდაპირველად ინიშნება პრეპარატი "ალმაგელ A", ხოლო უსიამოვნო სიმპტომების გაუჩინარების შემდეგ, ისინი გადადიან მთავარ კომპონენტზე.

- ექსკრეტორული სისტემის ორგანოების სერიოზული პათოლოგია.
- ალცჰეიმერის დაავადება.
- ბავშვთა ასაკი 10 წლამდე.
- ინდივიდუალური შეუწყნარებლობა.
- ფრუქტოზის თანდაყოლილი შეუწყნარებლობა.
მცენარეული პრეპარატები
ყველაზე ეფექტურია სახსრები, რომლებიც შეიცავს artichoke და რძის thistle:
- "Legalon" არის ჰეპატოპროტექტორი, რომელიც ხსნის ანთებით პროცესს და აღადგენს უჯრედებს. აქტიური ნივთიერების დოზისდა მიხედვით დამოკიდებულია 1-დან 2 კაფსულის მიღება 2-3-ჯერ დღეში.
- ქარსილი არის ჰეპატოპროტექტორი ანტიტოქსიკური თვისებებით. კურსი და დოზები ინიშნება ექიმის მიერ. ხელმისაწვდომია დაფარული ტაბლეტების სახით. მკურნალობის კურსი არ უნდა აღემატებოდეს 90 დღეს.
- "ჰოფიტოლი" - ნორმალიზდება ნაღვლის სეკრეციის გადინება და სისხლს შარდოვანას ასუფთავებს. მიიღეთ 1 ჩაის კოვზი 3 ჯერ დღეში. გვერდითი რეაქციები - ალერგია, განავლის გახანგრძლივება ხანგრძლივ გამოყენებასთან,
- სინემალი არის ჰეპატოპროტექტორი, რომელიც შლის ტოქსიკურ ნაერთებს და აღადგენს ქსოვილებს. მიიღეთ 2 კაფსულა დღეში სამჯერ ჭამის წინ. გვერდითი მოვლენები - ალერგიული რეაქცია, განავლის დაშლა. აკრძალულია ორსულობის დროს გამოყენება.
ქოლელითაზიის თანდასწრებით, მედიკამენტები გამოიყენება ყურადღებით და სპეციალისტთან კონსულტაციის შემდეგ. წინააღმდეგ შემთხვევაში, თქვენ შეგიძლიათ გააუარესოთ ჯანმრთელობის მდგომარეობა, რაც გამოიწვევს ორგანოს მოცილებას.
მედიკამენტების ღირებულება
ორგანოების ფუნქციონირების აღდგენისთვის მზადება განსხვავებულია მოქმედების პრინციპიდან და მწარმოებლისგან.
განვიხილოთ ზოგის საშუალო ღირებულება:
| სათაური | საშუალო ღირებულება |
| ამპიცილინი | 13-100 რუბლი |
| ურდოსანი | 200–2000 რუბლი |
| ალოჩოლი | 8–40 რუბლი |
| პანკრეატინი | 20-50 რუბლი |
| ჰეპატოსანი | 290–579 რუბლი |
| LIV-52 | 248–405 რუბლი |
| ალმაგელი | 150-380 რუბლი |
| ქარსილი | 150-820 რუბლი |
დაავადებათა პროფილაქტიკა
ბილიარული სისტემის პათოლოგიების განვითარების თავიდან ასაცილებლად, საჭიროა რეგულარულად აკონტროლოთ თქვენი ჯანმრთელობა, კეთილდღეობა და მიიღოთ რეგულარული პროფილაქტიკური ზომები. იმისდა მიუხედავად, რომ ღვიძლს აქვს გამოჯანმრთელების უნარი, იგი დაცული უნდა იყოს.
- სათანადო კვება. სამზარეულოს მეთოდები - მდუღარე, დუღილი, ზეთის გარეშე ჩაშუშვა, გამოცხობა ოქროს ქერქის ფორმირების გარეშე. დარწმუნდით, რომ გამორიცხეთ პროდუქტები, რომლებიც უარყოფითად აისახება ორგანოების მდგომარეობაზე - გაზიანი სასმელები, ალკოჰოლი, ძეხვეული და შებოლილი ხორცი, საჭმელები, სწრაფი კვება და ა.შ., უარი თქვით მოწევაზე.
- ნუ დანიშნავთ მედიკამენტებს თავს. წინააღმდეგ შემთხვევაში, ზოგადი მდგომარეობა შეიძლება გამწვავდეს.
- იმოქმედეთ აქტიური ცხოვრების წესი: შეასრულეთ ფიზიკური ფიზიკური ვარჯიში, გაატარეთ მეტი დრო სუფთა ჰაერზე.
- გაიარეთ რეგულარული სამედიცინო გამოკვლევები.
- დააკვირდი პირად ჰიგიენას.
- დროულად მიიღეთ მედიკამენტები, ვიტამინები და სხვა ბიოლოგიურად აქტიური დანამატები, რათა დაიცვან ორგანოები გარე უარყოფითი ეფექტებისგან.
- სპეციალისტთან კონსულტაციის შემდეგ, გააკეთეთ decoctions, სამკურნალო მცენარეების ინფუზია.
უნდა გვახსოვდეს, რომ ტაბლეტები ნაღვლის ბუშტისა და პანკრეასის დაავადებების პროფილაქტიკისთვის მიიღება უჯრედების დასაცავად, ნაღვლის სწორი წარმოებისა და ტოქსიკური ნაერთების ორგანოების გასაწმენდად.
რა კავშირშია პანკრეატიტი და ქოლეცისტიტი
ქრონიკული ქოლეცისტიტი და პანკრეატიტი საჭმლის მომნელებელი სისტემის გაჭიანურებული დაავადებებია. პირველი დაავადება არის ნაღვლის კედლებში პათოლოგიური ცვლილება, მეორე კი პანკრეასის დარღვევა. ორივე ორგანო ერთდროულად ხდება მათი ანთება, საერთო გამონაბოლქვი სადინარში შეფერხების გამო, კალციფიკაციებით, რომლებიც იქ შედიან ღვიძლის სეკრეციასთან ერთად.
 მწვავე ქოლეცისტიტი ან პანკრეატიტი მოითხოვს ოპერაციას.ამიტომ, თქვენ არ შეგიძლიათ გადადოთ ექიმთან ვიზიტი ან სასწრაფოს გამოძახება!
მწვავე ქოლეცისტიტი ან პანკრეატიტი მოითხოვს ოპერაციას.ამიტომ, თქვენ არ შეგიძლიათ გადადოთ ექიმთან ვიზიტი ან სასწრაფოს გამოძახება!
მხოლოდ 20% შემთხვევაში, პანკრეატიტი ახდენს ქოლეცისტიტის პროვოცირებას. ეს იმ შემთხვევაში მოხდება, თუ ადამიანის პანკრეასის სადინარი არ გაერთიანდება საერთო ნაღვლის სადინარში, მაგრამ თორმეტგოჯა ნაწლავში იხსნება მის ზემოთ. ეს ზრდის პანკრეასის წვენის ბუშტში შეღწევის ალბათობას მისი კედლების შემდგომი გაღიზიანებით.
რატომ ხდება ანთებითი პროცესები?
პანკრეატიტი და ქოლეცისტიტი იწვევს იმავე ფაქტორებს:
- ნაღვლის ქვები
- ექსკრეტორული სადინარი დისკინეზია,
- საჭმლის მომნელებელი ტრაქტის ინფექციები, შარდსასქესო სისტემა,
- ჰელმინთური შეჭრა ღვიძლში და ნაღველში,
- ვირუსული ჰეპატიტი,
- არასაკმარისი მომარაგება ორგანიზმში,
- არასწორი კვება
- ალკოჰოლის ბოროტად გამოყენება
- თანდაყოლილი ცდომილება (მომატება, ნეოპლაზმები),
- არააქტიური ცხოვრების წესი.
რა არის გავრცელებული ნაღვლისა და პანკრეასის ანთება და როგორ განვასხვავოთ ისინი
საჭმლის მომნელებელი სისტემის ანთების საერთო სიმპტომებია გულისრევა, პირღებინება, ცხელება, ოფლიანობა და მკვეთრი ტკივილი მუცლის ღრუში ჭამის შემდეგ. თუ ადამიანს არ აქვს სამედიცინო განათლება, მაშინ მისთვის ძნელი იქნება იმის დადგენა, თუ რომელი კონკრეტული ორგანო გახდა ანთებული.
რა განასხვავებს პანკრეასის უკმარისობას ქოლეცისტიტისგან, გასტროენტეროლოგმა იცის. მისთვის დიაგნოზის დასადგენად უნდა გამოცხადდეს. პანკრეასის ანთებისთვის, დამახასიათებელია პირის ღრუს სიმშრალე. ნაღვლის ბუშტის დაავადებით, პაციენტი პირის ღრუში მწარედ გრძნობს თავს. პანკრეასის პანკრეატიტით, ტკივილი ხდება მარცხენა მხარეს, ის შეიძლება იყოს სარტყელის მსგავსი. ქოლეცისტიტით, ის მტკივა მარჯვენა მხარეს, აძლევს მხრის პირს ქვეშ.
დაავადების გართულებები
ქოლეცისტოპანკრეატიტის გამო, პანკრეასის ფერმენტების საჭირო რაოდენობა და ღვიძლის სეკრეცია წყვეტს ნაწლავებში შესვლას, სადაც კუჭის წვენის მიერ დამუშავებული საკვები უნდა დაიჯესტოს და შეიწოვოს. თორმეტგოჯა ნაწლავის მონელება შეფერხებულია (ნიშნები: მეტეორიზმი, მუცლის ღრუს მუდმივი სიმძიმე, დიარეა ალტერნატიულია ყაბზობით). იქმნება დისბიოზი, რომლის წინააღმდეგაც იმუნური სისტემა ასუსტებს, იზრდება სხეულის ინტოქსიკაციის ალბათობა და ავთვისებიანი ნეოპლაზმები.
ქოლეცისტიტის სასიკვდილო გართულებები არის განგრენა და ნაღვლის ბუშტის კედლების რღვევა.
დიაგნოზი
საჭმლის მომნელებელი სისტემის ანთების დიაგნოზის ძირითადი მეთოდები:
- ულტრაბგერა - შინაგანი ორგანოების მდგომარეობის შესაფასებლად, ნაღვლის სადინარში კალციფიკაციის იდენტიფიცირება, პანკრეასის სადინარში.
- ბიოქიმიური სისხლის ტესტი - პანკრეასის ფერმენტების მაღალი დონე ადასტურებს პანკრეატიტის მწვავე ფორმას.
- სისხლის, შარდის ზოგადი ანალიზი - ლეიკოციტების გაზრდილი დონე ადასტურებს ანთების ნიშანს.
- განავლის კოროლოგიური ანალიზი - საშუალებას გაძლევთ შეაფასოთ ნაწლავების მოქმედება.
ბუშტისა და პანკრეასის ქსოვილების კედლების ანთების ნიშნები მსგავსია კუჭ-ნაწლავის სხვა დაავადებების დროს. მათი განასხვავებლად, ინიშნება დიფერენციალური დიაგნოზი.
თერაპიული დიეტა
დიეტა არის პირველი და მთავარი თერაპიული ღონისძიება.
 გამწვავების დროს ქოლეცისტიტისა და პანკრეატიტის სამკურნალოდ უნდა დაიცვან 3 პრინციპი: სიცივე, შიმშილი და დასვენება.
გამწვავების დროს ქოლეცისტიტისა და პანკრეატიტის სამკურნალოდ უნდა დაიცვან 3 პრინციპი: სიცივე, შიმშილი და დასვენება.
თუ დაავადების მწვავე კურსით გათვალისწინებულია შიმშილი, სიცივე და სიმშვიდე, მაშინ ქრონიკული პანკრეატიტის დროს რეკომენდებულია სწორად ჭამა:
- მცირე ულუფებით ჭამა დღეში 7 ჯერ. საკვები უნდა იყოს თბილი.
- უარი თქვით ცხიმიან, შემწვარ, შებოლილ, ცხელ სანელებლებზე, ალკოჰოლზე, შოკოლადზე, სოდაზე.
- გახეხილი დიეტური ხორცი, გახეხეთ გამოყენებამდე.
- მენიუში შეიტანეთ ცხიმიანი რძის პროდუქტები, ბოსტნეულის ღერო, მარცვლეულის სუპები და მარცვლეული.
- ჭამის შემდეგ, ნახევარი საათის განმავლობაში უნდა იმოძრაოთ ნაღვლის გადინების გასაზრდელად, საკვების მონელების გაუმჯობესების მიზნით.
დიეტური კვება ხელს უწყობს ნაღვლის ბუშტზე და პანკრეასის დატვირთვას, ათავისუფლებს ტკივილს, სიმძიმეს მუცლის ღრუში.
წამლის მკურნალობა
ქოლეცისტიტისა და პანკრეასის უკმარისობის სამკურნალო მედიკამენტების სია:
- Kontrikal, Antagozan - პანკრეასის ფერმენტების ინჰიბიტორები. წამლები ინიშნება დაავადების მწვავე კურსისთვის, ჯირკვლის სეკრეტორული ფუნქციის ჩასახშობად.
- მეთილურაცილი, პენტოქსილი - ანაბოლური აგენტები, რომლებიც მითითებულია ორგანიზმში მეტაბოლური პროცესების გასაუმჯობესებლად.
- ომეპრაზოლი, ციმეტიდინი - კუჭის სეკრეტორული ფუნქციის შესამცირებლად.
- ფესტივალი, პანკრეატინი - ფერმენტული პრეპარატები, რომლებიც აუცილებელია საკვები მასის ნაწლავში საკვები ნივთიერებების შესამცირებლად.
- ბაქტრიმი, ბისეპტოლი - ქოლეცისტიტისა და პანკრეატიტისთვის ეს ანტიბიოტიკები მითითებულია, რომ მიიღონ ანთების აღმოსაფხვრელად, განსაკუთრებით იმ შემთხვევაში, თუ ის გამოწვეული იყო ინფექციით.
- Holosas, Cholenzyme - ქოლეტური საშუალებები, აუმჯობესებს ბუშტის და მისი სადინარებისგან ნაღვლის გადინებას.
- No-spa, Papaverine, Motilium - ათავისუფლებს კუნთების კრუნჩხვებს, ანესთეზირდება.
ხალხური საშუალებები
პანკრეატიტის და ქოლეცისტიტის მქონე მცენარეები აუმჯობესებენ საჭმლის მომნელებელი სისტემის ფუნქციებს. ნაღვლისა და პანკრეასის მკურნალობის სამკურნალო მოსაკრებლები ყველაზე ხშირად მოიცავს გვირილას, პლანტას, მატლის, უკვდავების, მარიგოლდის, იარუსის და სხვა სამკურნალო მცენარეებს.
პანკრეატიტის და ქოლეცისტიტის ეფექტური ხალხური საშუალებები:
- შეურიეთ 1 სტადიის. ლ wormwood, immortelle ყვავილები, yarrow და კამის თესლი. ნედლეულის ერთი სუფრის კოვზი დაასხით 500 მლ მდუღარე წყალი, მოდით ის 8 საათის განმავლობაში დაასხით. დაძაბულობა. მიიღეთ 1 სტადიის. ლ დღის განმავლობაში ანთებითი ბუშტის მკურნალობისთვის საჭიროება და ხანგრძლივობა უნდა შეთანხმდეს ფიტოთერაპიასთან.
- თანაბარ ნაწილად აურიეთ ძირტკბილას და ელეკამპანის დაქუცმაცებული ფესვი, მარიგოლდი, ქარბუქი, წმინდა იოანეს ვორტი, გვირილა, სიმებიანი, სალბი და საცხენოსნო. დაასხით კოლექციის დიდი კოვზი თერმოსში, დაასხით 0,5 ლიტრი მდუღარე წყალი. 2 საათის შემდეგ, გააჩერეთ. დალიეთ მედიკამენტები პანკრეასის უკმარისობისთვის, ყოველდღიურად 100 მლ ჭამამდე 30 წუთით ადრე.
დამატებითი მეთოდები
ქრონიკული პანკრეატიტის განკურნება სრულიად შეუძლებელია. ნარკოტიკების მკურნალობის ეფექტის გასაძლიერებლად და რემისიის დაწყების დააჩქაროს, მუცლის ულტრაბგერითი დათბობა გეხმარებათ. სანაღვლე გზების ანთებით, ელექტროფორეზი ასევე ინიშნება (პრეპარატის ადვილად საჭმლის მომნელებელი ფორმა კანში შედის უშუალო დენის გავლენის ქვეშ) კანზე ღვიძლის მიდამოში. ეს აძლიერებს ღვიძლის სეკრეციის წარმოებას და აუმჯობესებს ორგანოს სისხლით მომარაგებას. დაახლოებით 10 სესია სჭირდება.
საჭმლის მომნელებელი სისტემის გასაადვილებლად, პაციენტებს ინიშნებათ სამკურნალო მინერალური წყლების ბორჯომი, ესენთუკი, აბაზანები ზღვის წყალში, გაჯერებული ნახშირორჟანგით. ანთების მოცილების შემდეგ, ტალახის თერაპია და თერაპიული პროგრამები ინიშნება ღვიძლისა და პანკრეასის მიდამოში.
როდესაც საჭიროა ოპერაცია
ნაღვლის ბუშტზე ოპერაცია ინიშნება, თუ ის შეიცავს დიდ კალციფიკაციებს, რომლებიც არ იშლება მედიკამენტებით. მსხვილ ქვებს შეუძლიათ მთლიანად დაბლოკონ ექსკრეციული სადინარის სანათები, რაც გამოიწვევს ღვიძლისა და პანკრეასის დაავადებებს. ასეთ შემთხვევებში საჭიროა გადაუდებელი ქვის მოცილების ოპერაცია.
შეუძლებელია ქირურგის დახმარების გარეშე, თუ არსებობს პანკრეატიტის გართულება ჩირქოვან-ნეკროზული პროცესით. ამ შემთხვევაში, ჯირკვლის დაზარალებული ნაწილი ამოღებულია, მოთავსებულია სადრენაჟე მილები.
როგორ უნდა ვიცხოვროთ ქრონიკული ანთებით
საჭმლის მომნელებელი სისტემის ქრონიკული პათოლოგიების გამწვავება ხდება სპორადულად. ჩვეულებრივ, ამ პერიოდს ახასიათებს სარტყლის ძლიერი ტკივილი. სასწრაფო დახმარების მოსვლამდე მტკივნეული შეტევის აღმოსაფხვრელად, პაციენტს შეიძლება მიეცეს No-shpa ინტრამუსკულური ინექცია, შემდეგ კი ემბრიონის პოზაში ჩასვას. არ გირჩევთ შეტევის დროს ტაბლეტებში ტკივილგამაყუჩების მიღება. მედიკამენტები შექმნიან დატვირთვას ჯირკვალზე, რაც კიდევ უფრო გაამძაფრებს პაციენტის მდგომარეობას.
მაშინაც კი, თუ ქრონიკული პანკრეატიტის მქონე ადამიანი მკაცრად მიჰყვება დიეტას, მან შეიძლება ზოგჯერ განიცადოს გულძმარვა, გულისრევა და მცირე დისკომფორტი სწორ ჰიპოქსტრიუმში.
ქრონიკული დაავადებების გამწვავების პრევენცია შესაძლებელია მხოლოდ პრევენციული ღონისძიების სახით. ამისათვის მუდმივად უნდა დაიცვან სათანადო კვება, გაიაროთ სამედიცინო გამოკვლევა წელიწადში ორჯერ. აუცილებელია რეგულარულად დალევა ქოლეტური და ანთების საწინააღმდეგო ბალახებით.
ღვიძლის დაავადების მიზეზები
ამ ორგანოს დაავადებები ადამიანებში რამდენიმე მიზეზის გამო ვითარდება. როგორც მათ შორის ყველაზე გავრცელებულია, ექსპერტები განსაზღვრავენ ინფექციური ფაქტორი(ჩვენ ვსაუბრობთ ჰეპატიტის ვირუსებზე), დაავადება დიაბეტი, ცხიმის მეტაბოლიზმის დაქვეითება, აგრეთვე პირის მიერ ალკოჰოლის მუდმივი მავნე გამოყენება.
ხშირად ადამიანს აქვს ღვიძლის ტკივილი, თუ ის მედიკამენტებს დიდი ხნის განმავლობაში იღებს, ან კონტაქტში შედის ტოქსინებთან. ამ შემთხვევაში, ტკივილი ღვიძლში ხდება მისი მოწამვლის შედეგად. ღვიძლის დაავადების სიმპტომები ასევე ვლინდება იმ ადამიანებში, რომლებსაც აქვთ მემკვიდრეობითი მიდრეკილება ასეთი პათოლოგიის მიმართ. ავადმყოფი სხეულის დამცავი სისტემა იწყებს ღვიძლისა და ნაღვლის სადინარების უცხო უჯრედების მიღებას, რის გამოც პაციენტი შემდგომში შეიტყობს, თუ როგორ აზიანებს ღვიძლს.
ადამიანის ღვიძლი შეიძლება დაზარალდეს პარაზიტებირომ აზიანებს ღვიძლის ქსოვილს. ადამიანის განვითარებას ასევე აქვს უარყოფითი გავლენა მის მდგომარეობაზე. სისხლის დაავადებები, ტუბერკულოზი, გულის უკმარისობა.
თუმცა, ზოგიერთ შემთხვევაში, შეიძლება ადამიანი არც კი იცოდეს, თუ რატომ ხდება ღვიძლის თანდათანობით დარღვევა. ასე რომ, ზოგჯერ დაავადების მიზეზი ხდება ყოველდღიური კვების არასწორი მიდგომა, მკაცრი მუდმივი დაცვა დიეტის დროსსწრაფი ნაკრები ჭარბი წონა. რა უნდა გააკეთოს ამ შემთხვევაში, სპეციალისტმა დაუყოვნებლად უნდა მიმართოს, რადგან დამოუკიდებელმა მოპყრობამ შეიძლება გამოიწვიოს სიტუაციის გამწვავება.
ამრიგად, სხეულის სისტემების ფუნქციონირებაში არა მხოლოდ სერიოზულმა დაავადებებმა და დარღვევამ შეიძლება გავლენა მოახდინოს ღვიძლის მდგომარეობაზე, არამედ ადამიანის ჩვევებზე და პრეფერენციებზე და გარემოზე ვითარებაზე. ნებისმიერ შემთხვევაში, წინასწარი დიაგნოზი და თერაპიის სწორი მიდგომა აუცილებელია.
რისკის ფაქტორები
ნაღვლის ბუშტის ანთება ხშირად ხდება ორგანიზმის ინფექციის გამო, მავნე მიკროორგანიზმებით, დასუსტებული იმუნიტეტის ფონზე და ფონური დაავადებების არსებობის ფონზე. ქოლეცისტიტისკენ მიდრეკილების ფორმირებაში მნიშვნელოვანი როლი ენიჭება მემკვიდრეობით ფაქტორს.
დაავადების განვითარების ძირითადი მიზეზები:
- ბაქტერიული ფლორის ნაღვლის ბუშტში შეყვანა - სტაფილოკოკური, სტრეპტოკოკური,
- პარაზიტის ინფექცია, ჰელმინთური ინფექციები - ჟიარდიაზი, ოპისტორქიაზია,
- სოკოვანი ინფექცია
- ჰეპატიტის ვირუსის ინფექცია,
- ინტოქსიკაცია
- ალერგენების გახანგრძლივებული ზემოქმედება.

აქტიური ანთებითი პროცესის დასაწყებად აუცილებელია თანმდევი უარყოფითი ფაქტორების ზემოქმედება:
- ნაღვლის სტაგნაცია ბილიარული ტრაქტის ბლოკირების ფონზე, დისკინეზია,
- მწვავე ინფექციური პროცესები ორგანიზმში,
- საჭმლის მომნელებელი ტრაქტის პროლაფსი,
- ვარჯიშის ნაკლებობა
- ცუდი კვება კვებას შორის დროის ინტერვალის დაცვით,
- ჭამა, ცხიმოვანი საკვების ბოროტად გამოყენება,
- რეგულარული დალევა, მოწევა,
- ტრავმული სიტუაციების ხშირი ზემოქმედება,
- ენდოკრინული დისფუნქცია.
სიმპტომოტოლოგია
ნაღვლის ბუშტში ანთება თანდათანობით ვითარდება, მზარდი საფუძველზე, ხშირად იქცევა ქრონიკული რედუქციული ფორმით. ნაღვლის ბუშტის ანთების ნიშნები განსხვავდება პათოლოგიის ტიპზე.
მწვავე ქოლეცისტიტი ვლინდება შემდეგი სიმპტომებით:
- მწვავე და გამონაყარის ტკივილები, ადიდება, მარჯვენა მხარეს ნეკნების ლოკალიზაციით, მარჯვენა წინაგულის დასხივებით, კოლაბონით ან მხრის პირთან დაჭერით შესაძლებელია, ტკივილი შეტევების ფორმით, ტიპიურია ქოლელითაზიისთვის - მისი გაჩენა განპირობებულია ნაღვლის სადინარში კეტებით ან ნაღვლის სეკრეციის მოცულობითი შეხებით.
- მადის დაქვეითება და წონის დაკლება
- ობსტრუქციული სიყვითლე კანის და თვალის სკლერით გაუფერულებით,
- ცხელება, სიცხე, ინტოქსიკაციის ნიშანი,
- გულისრევა და ეპიზოდური ღებინება ღვიძლით ნაღვლის გამო, ღებინება,
- bloating
- განავლის დარღვევა (მუდმივი ყაბზობა).

ქრონიკული ნაღვლის ბუშტის ანთების სიმპტომები ნაკლებად გამოხატულია, შეიძლება გაქრეს და კვლავ გამოჩნდეს. ქრონიკული ქოლეცისტიტი ვლინდება:
- მარჯვენა მხარეს სუსტი ან ზომიერი ტკივილი, ხოლო ტკივილი ინტენსიური ხდება ცხიმოვანი საკვების ჭამის შემდეგ ან ზედმეტი ფიზიკური დატვირთვის შემდეგ, ტკივილის ხასიათი განსხვავდება სტიქაროსნისაგან კომპრესიული და მიდრეკილებისკენ მიდრეკილებისგან ზიარტში, მზის პლექსიდან და ა.შ.
- ჰაერი, საკვები,
- დილის ავადმყოფობა "ცარიელ" კუჭზე,
- სიმძიმე და დისკომფორტი ეპიგასტრიკულ რეგიონში.
ქოლეცისტიტით დაავადებულ ზოგიერთ პაციენტში ანთების კლასიკური ნიშნები ვითარდება VVD- ის სიმპტომებით - მომატებული ოფლიანობა, ტაქიკარდიის შეტევები, გულისცემის მომატება, შაკიკი და უძილობა. გარდა ამისა, ქოლეცისტიტის არაერთი ნიშანია, რომლებიც გვხვდება მხოლოდ ქალებში:
- განწყობა იცვლება
- ფეხების შეშუპება და კანის გაუფერულება მათზე,
- თავის ტკივილი, მენსტრუაციის წინ უარესი
- პრემენსტრუალური დაძაბულობის სინდრომი.
დიაგნოსტიკა
ბილიარული ანთების პირველი საგანგაშო სიმპტომები საჭიროებს დაუყოვნებლივ ვიზიტს გასტროენტეროლოგთან. საჩივრების ინტერვიუირება და ანამნეზის შეგროვება საშუალებას იძლევა გამოავლინოს ინფორმაცია კუჭ-ნაწლავის ტრაქტის და ბილიარული სისტემის დაავადებების, ინფექციური პათოლოგიების, ცხოვრების წესის და კვების ქცევის შესახებ. ღვიძლისა და ნაღვლის პალპაციის დროს ანთებითი ცვლილებების პალპაციის დროს, ექიმი ყურადღებას ამახვილებს დაძაბული მუცლის კედელზე და მარჯვენა მხარეს გამონაყარზე.

პირველადი გამოკვლევის შემდეგ ტარდება მრავალი სადიაგნოსტიკო პროცედურა:
- კლინიკური და ბიოქიმიური სისხლის ტესტი, რომლის შედეგები ხასიათდება ESR- ით დაჩქარებით, სისხლის თეთრი უჯრედების და ნეიტროფილების რაოდენობის ზრდით, ღვიძლის ფერმენტების და ბილირუბინის, C- რეაქტიული ცილის აქტივობის ზრდით,
- შარდის ზოგადი ანალიზი, რომლის დახმარებითაც ნაღვლის მჟავების არსებობა გამოვლენილია სანაღვლე გზების პრობლემების ნიშნის გამო,
- სანაღვლე გზების ორგანოების ექტოგრაფია გვიჩვენებს ნაღვლის კომპაქტურ, ჰიპერტროფიულ, ფენებად კედლებს, ორგანოს არარეგულარულ ფორმას ან შეკუმშვას მოცულობაში,
- თორმეტგოჯა ნაწლავის ჟღერადობა საშუალებას გაძლევთ დაადგინოთ წარუმატებლობები ნაღვლის დაგროვების და ექსკრეციის პროცესში, ნაღვლის სეკრეციის გამოჩენა შარდის ბუშტის ანთებით გამოვლენილია - მიუთითებს - ნალექების, ლორწოს, ლეიკოციტების, ქოლესტერინის, გიარდიის ცისტების არსებობა დიდი მოცულობებით გვხვდება.
ქოლეცისტოპანკრეატიტის მიზეზები
მთავარი მიზეზი არის არასწორი კვება. კუჭ-ნაწლავის ტრაქტი ადამიანის ორგანიზმში ორგანიზებულია ისე, რომ თუ ერთი ორგანო დაზარალებულია, მაშინ ანთება შეიძლება გავრცელდეს სხვა სასიცოცხლო მომნელებელ ორგანოებში.
დაავადების მიზეზები:
- არასწორი კვება, ვიტამინის დეფიციტი,
- ვარჯიშის ნაკლებობა
- ინფექციები სხეულში
- რეგულარული სტრესის დარღვევები
- საჭმლის მომნელებელი სისტემის დისბალანსი (პანკრეასის წვენი საკმარისად არ იწარმოება)
- კუჭ-ნაწლავის დაავადებების არსებობა (ნაღვლის ბუშტის დაავადება, წყლულოვანი კოლიტი),

ბევრი ადამიანი ექვემდებარება დაავადების გამომწვევ ფაქტორებს, ამიტომ დაავადება ხშირად აღირიცხება.
თერაპიული ზომები
ნაღვლის ბუშტის ანთების მკურნალობა რთულადაა და მიზნად ისახავს ინფექციური ფოკუსის ჩახშობას, ნაღვლის დისტანციურად აღმოფხვრას და ტკივილსა და დისპეფსიასთან ბრძოლას. ანტიბიოტიკოთერაპიისთვის მითითებაა ბაქტერიულ ფლორზე ნაღვლის სეკრეციის ინექციის შედეგები. მაგრამ ნაღვლის ბუშტის ანთებისთვის ანტიბიოტიკები ყოველთვის ინიშნება, ხოლო თესვის შედეგების მიღების შემდეგ ტარდება თერაპიული ზომების კორექტირება. ქოლეცისტიტისთვის ყველაზე ეფექტურია ციპროფლოქსაცინი, აზითრომიცინი, ოფლოქსაცინი, დოქსიციკლინი.
თუ ქოლეცისტიტის მიზეზია პათოგენური შტამები, რომლებიც არ არიან მგრძნობიარე ანტიბიოტიკების მიმართ, კომბინირებული ანტიმიკრობები, რომლებიც თრგუნავენ მავნე მიკროფლორას და პარაზიტებს, ემატება მკურნალობა:
- სულფონამიდები Biseptolum, Bactrim,
- nitrofurans სახით ფურადონინი.

ბილიარული ანთების საწინააღმდეგო კომპლექსურ თერაპიაში გამოყენებული სხვა მედიკამენტები:
- antispasmodics (Drotaverinum), ანალგეტიკები (Baralgin) და M-anticholinergics (Metacin) ხელს უწყობენ სპაზმების და ტკივილის შემსუბუქებას.
- პროკინეტიკური მოქმედებით წამლები აღინიშნება ნაღვლის ბუშტის და სადინარების შესამცირებლად (Motilak, Domperidon),
- ლითოლიზური ეფექტის მქონე საშუალებები მითითებულია ბუშტის კალციულ ანთებაში (ურსანანი),
- მედიკამენტები ნაღვლის სეკრეციის სტიმულირებისა და ნორმალიზებისთვის (ალაჰოლი, ოდესტონი) ინიშნება მწვავე პერიოდის მიღმა და მხოლოდ უშეცდომო ქოლეცისტიტით,
- ჰეპატოპროტექტორები აუცილებელია არა მხოლოდ ნაღვლის სეკრეციის გადინების გასაუმჯობესებლად, არამედ ღვიძლის ფუნქციონირების აღსადგენად (ჰოფიტოლი, ჰეპაბენი),
- საჭმლის მომნელებელი პროცესების გაუმჯობესების საშუალებებმა შეიძლება შეამსუბუქოს დატვირთვა საჭმლის მომნელებელ ტრაქტზე და აღმოფხვრას დისპეფსია (Creon, Pangrol),
- დამამშვიდებელი ეფექტის მქონე მედიკამენტები დამატებით ინიშნება ქალებში მენსტრუაციის დაწყებამდე ცოტა ხნით ადრე და დისტონიის ნეგატიური გამოვლინების მქონე პირებისთვის (motherwort ექსტრაქტი, Novopassit).
გამწვავების აღმოფხვრის შემდეგ, პაციენტებს შეიძლება დაენიშნონ ფიზიოთერაპია. ფიზიოთერაპიის გამოყენება არის ორგანოების მოძრაობის ოპტიმიზაცია, ბილიარული ტრაქტის ტონის გაუმჯობესება. რემისიის დროს ქოლეცისტიტით, UHF, ულტრაბგერითი, პარაფინი და ტალახის აპლიკაციები სასარგებლოა ნაღვლის რეგიონში. ანთების მოცილებაში დადებითი შედეგი მოცემულია რადიონისა და წყალბადის სულფიდის აბაზანებით, ისინი უნდა იქნას მიღებული კურსებში.
შეუძლებელია ნაღვლის ბუშტის ანთებისგან განთავისუფლება, სათადარიგო დიეტის შემდეგ. ჯანსაღი დიეტის პრინციპების დაცვა საშუალებას გაძლევთ ნორმალიზდეთ ნაღვლის წარმოქმნის პროცესისა და ნაღვლის დროულად გამოყოფა თორმეტგოჯა ნაწლავში. ამ მიზნის მისაღწევად ეხმარება წილად კვებას მცირე რაოდენობით საკვების გამოყენებით. თუ პაციენტი დღეში 6-ჯერ ჭამს, ნაღვლის ბუშტი დროულად ასწორებს ნაღვლს ნაწლავში, შედედების რისკი მინიმუმამდეა დაყვანილი. როდესაც ადამიანი საჭმელში სირბილეს ჭამს, მშრალად, ხოლო კვებებს შორის ინტერვალი 5-6 საათზე მეტხანს გრძელდება, ნაღვლის დაგროვება ხდება, ბუშტი კი ანთებითდება.

ისეთი დაავადებით, როგორიცაა ქოლეცისტიტი, დიეტა ინდივიდუალურად შეირჩევა გასტროენტეროლოგის მიერ, ბუშტის ანთების ფორმის გათვალისწინებით. ყველა შემთხვევაში, საჭმლის მომნელებელ ტრაქტზე გამაღიზიანებელი ეფექტის მქონე საკვებიდან გამორიცხულია:
- ცხარე და მჟავე საკვები
- ძალიან ცხელი ან ცივი საკვები
- კერძები, რომლებიც შეიცავს ძმარი, სანელებლები,
- ცხიმოვანი, შემწვარი და შებოლილი საკვები.
ქოლეცისტიტის მქონე პაციენტების დიეტა შედგება მოხარშული, გამომცხვარი, ჩაშუშული საკვებისგან. ნებადართულია მარცვლეული, ბოსტნეული უხეში ბოჭკოს გარეშე, მჭლე ხორცი, ორთქლის omelettes და puddings, უცხიმო მაწონი. აკრძალულია ახალი საკონდიტრო ნაწარმი, მაგრამ შეგიძლიათ გამოიყენოთ თეთრი პურით, მარცვლეული პურით დამზადებული კრეკერები. ცხიმებისგან უპირატესობა ენიჭება ბოსტნეულს, მაგრამ არა უმეტეს 100 გ დღეში.
დიდი რაოდენობით სითხის მიღება ნაღვლის ანთების მიზნით აუცილებელია. დღეში 2 ლიტრი სითხის გამოყენებისას, ნაღვლის თხევადი ხდება და იძენს ოპტიმალურ რევოლოგიურ თვისებებს, რაც აჩქარებს სადინრების საშუალებით სეკრეციის ევაკუაციის პროცესს, გაკვეთილების გაძარცვის რისკის გარეშე. რეკომენდებული სასმელები - მინერალური წყალი გაზის გარეშე, ვარდის რქის დეკორქცია, 1: 1 წყლით გაზავებული ტკბილი წვენები.
მცენარეული მედიცინა
ანთების მკურნალობა შეგიძლიათ ხალხური მეთოდების გამოყენებით. მცენარეული მედიცინა საშუალებას გაძლევთ დააჩქაროს სხეულის აღდგენა, გაათავისუფლოს ტკივილი და დისკომფორტი პრობლემის არეალში. მაგრამ უმჯობესია მცენარეული მედიცინის შერწყმა ძირითადი წამლის მკურნალობასთან ერთად - აბები და მცენარეები კომბინაციაში იძლევა მაქსიმალურ ეფექტს. მცენარეული ინფუზიების მიღებამდე აუცილებელია ექიმის კონსულტაცია - ხალხური საშუალებებით არასათანადო მკურნალობამ შეიძლება უარყოფითი შედეგი გამოიწვიოს.
ქოლეცისტიტის ეფექტური ხალხური რეცეპტები:
- სიმინდისგან მიღებული ამონაწერის დახმარებით ათავისუფლებს მტკივნეულ კრუნჩხვებს და აუმჯობესებს ნაღვლის სეკრეციას. 10 გრ მშრალი სტიგმის დასამზადებლად, დაამატეთ 250 მლ მდუღარე წყალი და დაჟინებით მოითხოვს საათში. მიიღეთ ჭამის წინ 50 მლ.
- პიტნის ინფუზია სასარგებლოა ქოლეცისტიტით დაავადებული ქალებისთვის, დამამშვიდებელი და ანთების საწინააღმდეგო ეფექტის წყალობით. 20 გრ პიტნის ფოთლების მოსამზადებლად, დაასხით ჭიქა მდუღარე წყალი და გაათბეთ წყლის აბაზანაში 25 წუთის განმავლობაში. გაცივდით და დალიეთ ჭამის წინ, დღეში სამჯერ.
- ოხრახუშის ინფუზია აუმჯობესებს საჭმლის მონელებას და აქვს მცირე ქოლეტური მოქმედება. წვრილად დაჭრილი ოხრახუში 10 გ მოცულობით, დაასხით ჭიქა მდუღარე წყალი, მოაყარეთ და დალიეთ თბილი ფორმით, თითო ჭურჭელში 50 მლ.
პროგნოზი და პრევენცია
ქოლეცისტიტის გაურთულებელი ფორმებით გამოჯანმრთელების პროგნოზი ხელსაყრელია. კალკულური ფორმები განკურნება უფრო რთულია. ქრონიკული ქოლეცისტიტის თანდასწრებით, შესაძლებელია მიღწეული იქნას გრძელვადიანი (სიცოცხლის ხანგრძლივობა) რემისიის ჩატარება სამედიცინო რეცეპტების დაცვით - დადგენილი მედიკამენტების მიღებით, სათანადო ჭამით და ყოველწლიურად ჩატარებული სანაღვლე გზების ორგანოების ექოსკოპიით. არასასურველი შედეგი შესაძლებელია ქოლეცისტიტის და მრავალჯერადი მოცულობითი ქვების მძიმე ჩირქოვანი ფორმების შემთხვევაში. ამ შემთხვევაში, ერთადერთი გამოსავალი არის ნაღვლის ბუშტის სრული გამოყოფა.
ქოლეცისტიტის განვითარების თავიდან ასაცილებლად აუცილებელია ნაღვლის ბუშტის დამარცხებამდე მიმავალი უარყოფითი მიზეზების აღმოფხვრა - მოშორება ცუდი ჩვევები და ჭარბი წონა, შეცვალოს დიეტა, და დროულად მკურნალობა ბაქტერიული და ვირუსული დაავადებები. მემკვიდრეობის მქონე პირებისთვის მნიშვნელოვანია რეგულარულად ჩატარდეს ულტრაბგერითი დიაგნოზი საჭმლის მომნელებელი ტრაქტის მონიტორინგისთვის.
ადგილმდებარეობა და კომუნიკაცია
პაციენტებს, რომლებმაც განიცადეს კუჭ-ნაწლავის დაავადებები, ხშირად ინტერესდებიან, არის ნაღვლის ბუშტი და პანკრეასი იგივე?
ბუშტის ლოკალიზაცია წარმოიქმნება ღვიძლის მარჯვენა გრძივი ღრძილის წინ. ბუშტს აქვს მსხლის ან კონუსის ფორმა. ყველაზე დიდი ნაღვლის ბუშტი შედარებულია კვერცხთან. ოვალური ჩანთა ჰგავს.
პანკრეასი არის ჯირკვლოვანი ორგანო, რომელიც ასრულებს ენდოკრინულ ეგზოკრინულ როლს. ჯირკვალი ლოკალიზებულია მუცლის ღრუში მუცლის ღრუში, ელენთის მახლობლად მდებარე ეპიგასტრიკულ ზონაში. მისი მარცხენა მონაკვეთი მდებარეობს მარცხენა ნეკნის ქვეშ. Omental ჩანთა ჰყოფს კუჭსა და პანკრეასს. მის უკან ესაზღვრება ვენები და აორტა.
პანკრეასი და ნაღვლის ბუშტი უკავშირდება ანატომიურად და ფუნქციურად.
განსაკუთრებული კავშირი ჩანს არხის სტრუქტურის საწყის ფორმაში, როდესაც ისინი ერთმანეთთან დაკავშირებულია ერთ საერთო ამპულაში, რომელშიც საიდუმლო და ნაღველი ერთ დროს ხვდება. ასეთი სტრუქტურა ხშირად იწვევს დაავადების განვითარებას, რადგან საერთო არხს შეუძლია შეფერხდეს:
- ექსკრეცია
- სიმსივნის ფორმირება
- გადახურვა ხდება პოლიპთან, არ აძლევს შინაარსს ნაწლავში შესვლის საშუალებას.
ასევე ახლო ურთიერთობაა ნაღვლის ბუშტსა და ჯირკვალს შორის. საკვების დაშლა ხორციელდება საიდუმლოების მონაწილეობით, რომელიც შეიცავს ფერმენტებს. სწორედ ისინი იშლებენ ნახშირწყლებს, ცხიმებსა და ცილებს საკმაოდ მარტივ კომპონენტებად, რომლებიც შეიწოვება სისხლში და მონაწილეობენ შემდგომი ცხოვრების პროცესებში. საჭმლის მომნელებელი წვენი ასევე სტიმულირდება ნაღვლის მჟავაში ნაპოვნი მჟავების მჟავებით. ასე რომ, ნაღვლის გამოყოფა ნაწლავის არხში რეგულირდება ჰუმორული და ნერვული მეთოდით.
პანკრეასის პათოლოგიები ხშირად ურთიერთკავშირშია ანთებითი პასუხის, სიმსივნური ფენომენების, ცისტების წარმოქმნასთან და ქსოვილებში კალციუმის წარმოქმნასთან. ანთებითი კურსის ჯირკვლის დაავადება არის პანკრეატიტი, რომელიც ვლინდება მწვავე და ქრონიკულ კურსში.
ბილიარული პანკრეატიტი მიეკუთვნება პანკრეასის დამარცხებას. იმის გამო, რომ ორგანოს ფერმენტები ვერ ახერხებენ ნაწლავის ზონაში შეღწევას, ისინი იწყებენ გახანგრძლივებას, რაც აზიანებს პანკრეასს. ტოქსინები შეაღწიონ სისხლძარღვებში, ამიტომ დაზიანებას შეუძლია მეზობელი ორგანოების დაფარვა.
დაავადება შეიძლება გამოჩნდეს მრავალი მიზეზის გამო.
- არასწორი დიეტა და ცხოვრების წესი, ალკოჰოლის გადაჭარბებული დალევა, სოდა, აკრძალული საკვების მიღება.
- პათოლოგიის გენეტიკური მიდრეკილების შემთხვევაში.
- როდესაც პაციენტი დიდი ხნის განმავლობაში იღებს ძლიერ წამლებს, რომელშიც შედის ანტიბაქტერიული მედიკამენტები - ტეტრაციკლინები, ესტროგენისა და კორტიკოსტეროიდების შემცველი მედიკამენტები.
- ასაკთან დაკავშირებული ცვლილებების გამო, ამის გამო ადგილი აქვს ორგანოების სისხლით მომარაგების დარღვევას.
- როდესაც აღინიშნება საჭმლის მომნელებელი სისტემის პათოლოგიის მოწინავე ქრონიკული ტიპი.
შემდეგ მიზეზებმა შეიძლება ზიანი მიაყენოს ნაღვლის ბუშტის ზონაში:
- ბაქტერიების შეღწევა
- ქოლესტერინის ზრდა და დაფის წარმოქმნა,
- ნაღვლის ქიმიური შემადგენლობის ცვლილება,
- ბუშტისა და ნერვული სისტემის ურთიერთობაში ცვლილებები,
- ანომალიების არსებობა ბუშტის სტრუქტურაში.
ეს დაავადება ხშირად აღინიშნება 40 წელზე მეტი ასაკის ქალებში. ეს ერთმანეთთან არის დაკავშირებული სხეულის წონის მატებასთან და შემცირებასთან, დესტრუქციულ ჩვევასთან. ასევე, პაციენტები რისკის ქვეშ არიან 3-4 ან მეტი ორსულობის დროს.
ნაღვლის ბუშტისა და პანკრეასის ანთების სიმპტომები
კუჭქვეშა ჯირკვლის კუჭქვეშა ჯირკვალი, მიუხედავად იმისა, რომ ისინი საჭმლის მომნელებელ ტრაქტში სხვადასხვა სამუშაოს ასრულებენ, შეიძლება ძლიერი გავლენა იქონიონ ერთმანეთზე. პანკრეასი უზრუნველყოფს საიდუმლოების შესრულებას, რომელსაც აქვს ფერმენტები და ჰორმონები. როდესაც კუჭქვეშა ჯირკვალში ანთებითი პროცესის განვითარება ხდება, წარმოიქმნება ფერმენტების ნარჩენების ცვლილება. მათი ჭარბი შეყვანა ხდება ნაღვლის ბუშტის ნაწილში, რაც ამ ორგანოსადმი მგრძნობიარე კურსის სხვაობას იწვევს.
ნაღვლის ბუშტისა და პანკრეასის ანთების სიმპტომები საკმაოდ მსგავსია. ამავე დროს, პანკრეატიტით დაავადებული ქოლეცისტიტი ხშირად გვხვდება ერთად, ამიტომ პათოლოგიები ერთმანეთთან ერთად იქმნება და აღიზიანებს. გარდა ამისა, დაავადებები ითვლება უვნებლად და იწვევს მძიმე შედეგების განვითარებას, თუ დაუყოვნებლივ არ დაიწყებთ პანკრეატიტისა და ქოლეცისტიტის მკურნალობას. როდესაც ნაღვლის ბუშტისა და პანკრეასის დაავადების საწყისი ნიშნები გამოჩნდება, საჭიროა დაუყოვნებლივ წასვლა ექიმთან, დიაგნოზის დასადგენად და მკურნალობის დასადგენად.
ნაღვლის ბუშტის დაავადება ხასიათდება კანებში ან ბუშტში კალციუმის ფორმირების განვითარებით. ქვები მყარი კრისტალებია, რომლებიც წარმოიქმნება კალციუმის მარილებისა და ქოლესტერინისგან, რომლებიც უკავშირდება ნაღვლის კომპონენტს - ბილირუბინს.
ნაღვლის ბუშტის პათოლოგიების სიმპტომები ვითარდება კალციუმის მოცულობისა და ზომის საფუძველზე. დიდი ხნის განმავლობაში, მათ შეიძლება არ შეუწუხდეთ პაციენტი. მათი წინსვლის საწყის ეტაპზე პაციენტი გრძნობს:
- კოლიკა ღვიძლში, რომელიც ძლიერი, მკვეთრი იქნება ნეკნის ქვეშ და მისცემს მარჯვენა მხრის პირს, კიდურს,
- გულისრევა ხდება
- ნაღვლის ღებინება
- სიმწარე აქვს პირში
- პირის სიმშრალე
- სისუსტე.
ასევე, პაციენტის ტემპერატურა იზრდება, მადის დაქვეითება, საკვების ალერგია არ არის გამორიცხული.
ქოლეცისტიტი ვლინდება 2 ტიპში - მწვავე და ქრონიკული. დაავადების მწვავე კურსის გამო ვითარდება:
- ღებინება
- ავადმყოფი პაციენტს
- ტემპერატურა იზრდება
- სიყვითლის სიმპტომები გამოჩნდება
- კანის ქავილი.
დაავადების ქრონიკული ფორმა ნელა მიმდინარეობს, ხოლო შესაძლებელია გამწვავებები. ხშირად ეს ფორმა ვითარდება ბაქტერიების არსებობის გამო.
დაავადება იწვევს მტკივნეულ დისკომფორტს ნეკნების ქვეშ მარჯვნივ, მტკივნეული ტკივილი რამდენიმე დღის განმავლობაში ვლინდება. ზოგჯერ შესაძლებელია მწვავე მოკლევადიანი ფლეშ.
თუ რაიმე ნიშანი გამოჩნდება, დაუყოვნებლივ უნდა მიმართოთ ექიმს.
ღვიძლის დაავადების სიმპტომები
 თუ ადამიანი ვითარდება ჰეპატიტიშემდეგ, ჩვენ ვსაუბრობთ ღვიძლის მწვავე ან ქრონიკულ დიფუზურ ანთებაზე, რომელსაც შეიძლება ჰქონდეს განსხვავებული წარმოშობა.
თუ ადამიანი ვითარდება ჰეპატიტიშემდეგ, ჩვენ ვსაუბრობთ ღვიძლის მწვავე ან ქრონიკულ დიფუზურ ანთებაზე, რომელსაც შეიძლება ჰქონდეს განსხვავებული წარმოშობა.
At მწვავე ჰეპატიტიზოგჯერ სიმპტომები ზომიერია. აქედან გამომდინარე, ისინი დაავადებას აღმოაჩენენ სხვა დაავადებების დიაგნოზის პროცესში. მაგრამ ძირითადად მწვავე ჰეპატიტი იწყება ეგრეთ წოდებული პრეცეტრიული სტადიით.ამ დროს, დაავადების სიმპტომები შეიძლება ემსგავსოს სიმპტომებს გრიპი. დაახლოებით ორი კვირის შემდეგ, იწყება ყინულის ეტაპი.
უფრო მძლავრი დაავადებაა მწვავე ტოქსიკური ჰეპატიტი. სხეულის ინტოქსიკაციის გამო, დაავადება ძალიან სწრაფად პროგრესირებს. პაციენტის კანი, ისევე როგორც მისი ლორწოვანი გარსები, იძენს მოყვითალო ელფერით, შარდი ხდება ყავისფერი, ხოლო განავალი ხდება მოთეთრო-ყავისფერი. თუ დაავადების მწვავე მანიფესტაციაა, შესაძლებელია კანის ქავილი, ცხვირის ღრუს დაავადებები, გულის არითმიები განვითარდეს, ასევე არსებობს აგრეთვე ცენტრალური ნერვული სისტემის დაზიანების ცალკეული ნიშნები.
პაციენტის გამოკვლევით, რომელსაც აქვს მწვავე ჰეპატიტი ეჭვმიტანილი, სპეციალისტი ცხადყოფს, რომ მისი ღვიძლი გაფართოებულია და მცირედი ტკივილი აქვს პალპაციით. ლაბორატორიული ტესტების დახმარებით, დიაგნოზი დადასტურებულია და მკურნალობა ინიშნება.
დიაგნოზის დადგენისას აუცილებელია ექიმმა ფრთხილად შეისწავლოს ანამნეზი, რადგან ყოველთვის არის იმის შესაძლებლობა, რომ პაციენტი ვირუსული ჰეპატიტი.
ღვიძლის დაავადებების დიაგნოზის დროს, პაციენტებში ხშირად საკმარისია ქრონიკული ჰეპატიტი. ღვიძლის დაავადების სიმპტომები ამ შემთხვევაში ვლინდება მისი გაზრდით, სიმძიმის შეგრძნებით ან ტკივილის შეგრძნებით მარჯვენა ჰიპოკონდიუმში. ნაკლებად აღინიშნება ისეთი ნიშნები, როგორიცაა კანის ქავილი და სიყვითლე, და აღინიშნება მხოლოდ ლორწოვანი გარსების და კანის ზომიერი მოშუშება. მაგრამ ამავე დროს, ადამიანს აქვს რეგულარული გულისრევა, მადის დაკარგვა. გარდა ამისა, ადამიანი შეწუხებულია არასტაბილური სკამით, მეტეორიზმისისუსტის გრძნობა. გავლენას ახდენს მდგომარეობასა და კვებაზე: პაციენტი არ მოითმენს ცხიმებს. სწორედ ამიტომ ძალიან მნიშვნელოვანია დიეტა ღვიძლის დაავადებისთვის.
ჰეპატიტის აღწერილი ფორმების გარდა, ექიმები დიაგნოზის დასადგენად განსაზღვრავენ ამ დაავადების სხვა სახეობებს: კეთილთვისებიანი და აგრესიულიჰეპატიტი, არააქტიური და აქტიურიჰეპატიტი, პროგრესირებადი მორეციდივე ჰეპატიტი. შესაძლებელია დაავადების ფორმის დადგენა მაღალი სიზუსტით ლაპაროსკოპია და მასალის აღებას ბიოფსიები ღვიძლი.
At ჰეპატოზი პაციენტი ავითარებს მეტაბოლურ დარღვევას ღვიძლის უჯრედებში. თანდათანობით ვითარდება დისტროფიული ცვლილებები. არ არის ანთება. ყველაზე ხშირად, პაციენტები დიაგნოზირებულია ცხიმოვანი ჰეპატოზიღვიძლში ცხიმის ძალიან ხშირი და უხვი მიღების შედეგად. შედეგად, ღვიძლის უჯრედების სიმსუქნე ხდება.
ჰეპატიტის მოწინავე ფორმით, ადამიანი შეიძლება თანდათანობით განვითარდეს ციროზი. ამ დაავადებას აქვს ქრონიკული კურსი, იგი ხასიათდება ღვიძლის დაზიანების პროგრესული ტიპით. ხდება ღვიძლის ქსოვილის სრული რესტრუქტურიზაცია, რის შედეგადაც დარღვეულია ორგანოს ყველა ფუნქცია და ადამიანი ვლინდება ღვიძლის ქრონიკული უკმარისობა. ღვიძლის ციროზით, ადამიანი ძირითადად უჩივის ზოგადი სისუსტის გამოვლენას, მუდმივ ტკივილს ან სიმძიმის შეგრძნებას მარჯვენა ჰიპოქსტრიუმში და სუბსტრატში, შეგრძნება. სიმწარე პირშიწუწუნი, წონის დაკლება bloating. მას აქვს სიყვითლე, პალმების სიწითლე, სისხლძარღვების გამოვლინება სახეზე, მკერდზე და პალმებზე. ციროზით დაავადებული ღვიძლის გადიდება, ხოლო მისი დაქვეითება არახელსაყრელ ნიშნად ითვლება. ასევე, პაციენტს აქვს გაფართოებული ელენთა. დაავადების შემდგომი განვითარება უკვე მიმდინარეობს პორტული ჰიპერტენზიის ნიშნები. პირი გროვდება სითხის მუცლის ღრუში, რის შედეგადაც მუცელი იზრდება, დაფიქსირდა ვარიკოზული ვენები ჩნდება სწორი ნაწლავის, საყლაპავის, კუჭის, შეშუპება. შესაძლებელია სისხლდენა.
ძირითადად ღვიძლის ციროზი აზიანებს ადამიანებს, რომლებიც რეგულარულად სვამენ ალკოჰოლს მრავალი წლის განმავლობაში. ციროზი ზოგჯერ ვითარდება ინფექციური დაავადებების, C ჰეპატიტის და B- ს ფონზე.
 თანამედროვე მედიცინის ინტენსიური განვითარების გამო, აგრეთვე ექიმების მიერ ფარმაკოთერაპიის მეთოდებისა და სხვა არატრადიციული საშუალებების მიღებამ, ეფექტურია ღვიძლის მკურნალობა.მკურნალობისთვის მედიკამენტების მიღებამდე, ექიმი აშკარად ადგენს დიაგნოზს და გამორიცხავს მიზეზებს, რამაც გამოიწვია დაავადების განვითარება.
თანამედროვე მედიცინის ინტენსიური განვითარების გამო, აგრეთვე ექიმების მიერ ფარმაკოთერაპიის მეთოდებისა და სხვა არატრადიციული საშუალებების მიღებამ, ეფექტურია ღვიძლის მკურნალობა.მკურნალობისთვის მედიკამენტების მიღებამდე, ექიმი აშკარად ადგენს დიაგნოზს და გამორიცხავს მიზეზებს, რამაც გამოიწვია დაავადების განვითარება.
ღვიძლის ციროზის მკურნალობა და ამ ორგანოს სხვა პათოლოგიები არის მტკივნეული და ხანგრძლივი პროცესი. ამ შემთხვევაში, მნიშვნელოვანია, რომ პაციენტმა დროულად მოიძიოს დახმარება და არ გამოტოვოს ის მომენტი, რადგან დაგვიანებით გამოწვეულია ძლიერი დაავადებების განვითარება, კერძოდ, მას შეუძლია მანიფესტაცია მოახდინოს ღვიძლის კიბო. ზოგიერთ პაციენტს მიაჩნია, რომ ტრადიციული მედიცინა ეფექტური იქნება. მაგრამ ღვიძლის მკურნალობა ხალხური საშუალებებით შეიძლება პრაქტიკულად ჩატარდეს მხოლოდ ექიმის მკაცრი ხელმძღვანელობით, და არა დამოუკიდებლად. კომპლექსური თერაპიის ჩატარებისას, დამსწრე ექიმს შეუძლია რეკომენდაცია გაუწიოს მკურნალობას მცენარეებით და სხვა ხალხური საშუალებებით (ღვიძლის, თაფლის, შვრიის და ა.შ. ფართოდ გამოყენება).
ღვიძლის მკურნალობის პროცესში თანაბრად მნიშვნელოვანი პუნქტი არის სათადარიგო დიეტა. ასე რომ, თუ ადამიანი ვითარდება ცხიმოვანი ჰეპატოზი, რომლის დროსაც ხდება ღვიძლის უჯრედების სიმსუქნე, პროტეინის პროდუქტები ჭარბობს მის დიეტაში. განვითარებული ცხიმოვანი დეგენერაცია გულისხმობს ცხიმის დიეტის მკაცრ შეზღუდვას. პაციენტებს, რომლებსაც უვითარდებათ ჰეპატოზი, არ არის რეკომენდებული ცხოველური ცხიმების მოხმარება. ამავე დროს, ვიტამინები, მედიკამენტები ღვიძლის ფუნქციის სტიმულირებისთვის ინიშნება. რეკომენდებულია აქტიური ცხოვრების წესის წარმართვა.
თუ პაციენტი დიაგნოზირებულია ჰემანგიომა ან ღვიძლის კისტა, მაშინ ასეთი წარმონაქმნების მკურნალობა დამოკიდებულია მათი ადგილმდებარეობისა და ზომაზე. ამ შემთხვევაში, მნიშვნელოვანია ზუსტი დიაგნოზის ჩატარება, რის შემდეგაც ექიმი ინდივიდუალურად წყვეტს მკურნალობას.
როგორც ღვიძლისა და ბილიარული ტრაქტის დაავადებების სამკურნალო საშუალება, დაავადების მახასიათებლებზე დაყრდნობით, ე.წ. ჰეპატოტროპული საშუალებები. ისინი იყოფა სამ ქვეჯგუფად. ქოლოგოგი ნაღვლის სეკრეციის გააქტიურება და თორმეტგოჯა ნაწლავში მისი შეყვანის პროცესის გაუმჯობესება. ჰეპატოპროტექტორული საშუალებები ღვიძლში მეტაბოლური პროცესების გაუმჯობესება, რაც საშუალებას მისცემს მას უფრო სტაბილურად აღიქვას პათოგენური მოქმედებები, ხელი შეუწყოს ღვიძლის აღდგენას. ქოლითოლიზური საშუალებები ააქტიურებს ნაღვლის ქვების დაშლის პროცესს.
მკურნალობაში სხვადასხვა ფორმის ჰეპატიტი კომპლექსური თერაპია პრაქტიკაში, სხვადასხვა პროცედურებისა და მეთოდების ჩათვლით. კერძოდ, გამოიყენება მედიკამენტები, რომლებიც დადებითად მოქმედებს ღვიძლის მუშაობაზე, სპეციალურ დიეტასა და რეჟიმზე. გამოჯანმრთელების ეტაპზე პაციენტებს უტარდებათ ფიზიოთერაპია და სპა მკურნალობა.
At მწვავე ვირუსული ჰეპატიტიორგანიზმიდან ტოქსიკური ნივთიერებების მოცილების უზრუნველსაყოფად, რეკომენდებულია უხვი სასმელის ინფუზიები და მცენარეული მცენარეების დეკორქცია. ტრადიციული მედიცინა გირჩევთ გამოიყენოთ ჩვეულებრივი სელის, გვირილის, დარიჩინის ვარდის, წითელი სამყურა, პიტნის, შვრია, hypericum, სხვა მცენარეების და მცენარეების დეკორქციების გამოყენება. ვირუსული ჰეპატიტით, რეკომენდებულია ვიტამინები E და A, ისევე როგორც ზეთები და პროდუქტები, რომლებიც შეიცავს ამ ვიტამინებს. მკურნალობა ხორციელდება შავი რადიშის წვენით, რძის ქერქის ზეთით, ზღვის წიწაკით და სხვ.
ღვიძლის ციროზით, პაციენტს ინიშნება დიეტა, ალკოჰოლი კატეგორიულად გამორიცხულია. თუ ღვიძლში აქტიური პროცესია, მაშინ პაციენტს უტარდება მკურნალობის კურსი, რომელიც მოიცავს კოკარბოქსილაზები, B ვიტამინები, ფოლიუმის მჟავა, ასკორბინის მჟავა, ვიტამინები A, დ. თუ პაციენტი აჩვენებს სიმპტომებს, რაც მიუთითებს ღვიძლის უკმარისობაზე, იგი ნაჩვენებია ჰემოდეზი, გლუკოზის 5% ხსნარი, მარილის ხსნარები. გამოხატული ანთებითი პროცესის თანდასწრებით, კორტიკოსტეროიდული ჰორმონის თერაპია ხდება, ასევე ინიშნება ლევამიზოლი (დეკარისი). მკურნალობა აუცილებელია ექიმის მეთვალყურეობის ქვეშ.
 ვისაუბრებთ ღვიძლის დაავადებების თავიდან აცილების რეჟიმის დაცვაზე, პირველ რიგში, ჩვენ ვსაუბრობთ ადამიანის კვების ორგანიზების სწორ მიდგომაზე.სათადარიგო დიეტა საშუალებას იძლევა არა მხოლოდ ღვიძლის დაავადებების უფრო ეფექტური მკურნალობა, არამედ ღვიძლის ფუნქციების ნორმალიზება, ორგანიზმში ნაღვლის წარმოქმნა და მეტაბოლური პროცესების აღდგენა. პაციენტებს, რომლებსაც სხეულის ცხიმოვანი დეგენერაციის რისკი აქვთ, ნაჩვენებია სპეციალური დიეტა ღვიძლის დაავადებების დროს. როგორც რეკომენდებული პროდუქტები, cod, სოიო, ხაჭო, რომელიც შეიცავს უამრავ პროდუქტს ლიპოტროპული ნივთიერებები. ადამიანები, რომლებიც ღვიძლის დაავადების სიმპტომებს გამოხატავენ, ცხიმის შემცველ საკვებს აჩვენებენ. ადამიანი არ უნდა მოიხმარდეს დღეში 80 გ-ზე მეტ ცხიმს, ხოლო ყოველდღე რეკომენდებულია ცოტა ბოსტნეულის მოხმარება, რაც უზრუნველყოფს ქოლეტურ ეფექტს, და, შესაბამისად, ღვიძლის მკურნალობას. თუ პაციენტს აქვს ნაღვლის გადინების დარღვევის ნიშნები, მას ნაჩვენებია დღეში 150 გრ ცხიმის მოხმარება, უფრო მეტიც, მათი ნახევარი უნდა იყოს მცენარეული ზეთებით.
ვისაუბრებთ ღვიძლის დაავადებების თავიდან აცილების რეჟიმის დაცვაზე, პირველ რიგში, ჩვენ ვსაუბრობთ ადამიანის კვების ორგანიზების სწორ მიდგომაზე.სათადარიგო დიეტა საშუალებას იძლევა არა მხოლოდ ღვიძლის დაავადებების უფრო ეფექტური მკურნალობა, არამედ ღვიძლის ფუნქციების ნორმალიზება, ორგანიზმში ნაღვლის წარმოქმნა და მეტაბოლური პროცესების აღდგენა. პაციენტებს, რომლებსაც სხეულის ცხიმოვანი დეგენერაციის რისკი აქვთ, ნაჩვენებია სპეციალური დიეტა ღვიძლის დაავადებების დროს. როგორც რეკომენდებული პროდუქტები, cod, სოიო, ხაჭო, რომელიც შეიცავს უამრავ პროდუქტს ლიპოტროპული ნივთიერებები. ადამიანები, რომლებიც ღვიძლის დაავადების სიმპტომებს გამოხატავენ, ცხიმის შემცველ საკვებს აჩვენებენ. ადამიანი არ უნდა მოიხმარდეს დღეში 80 გ-ზე მეტ ცხიმს, ხოლო ყოველდღე რეკომენდებულია ცოტა ბოსტნეულის მოხმარება, რაც უზრუნველყოფს ქოლეტურ ეფექტს, და, შესაბამისად, ღვიძლის მკურნალობას. თუ პაციენტს აქვს ნაღვლის გადინების დარღვევის ნიშნები, მას ნაჩვენებია დღეში 150 გრ ცხიმის მოხმარება, უფრო მეტიც, მათი ნახევარი უნდა იყოს მცენარეული ზეთებით.
არ არის რეკომენდებული ბევრი ნახშირწყლოვანი საკვების ჭამა. ღვიძლის ქრონიკულ დაავადებებში, ფრაქციული კვება პრაქტიკაში ხდება კერძებში, რომლებიც შეიცავს ცილების, ნახშირწყლების და ცხიმების სრულ თანაფარდობას. საკვები უნდა იყოს მოხარშული ან ორთქლზე. ჰეპატიტით დაავადებულ დიეტას უნდა ჰქონდეს უამრავი ადვილად საჭმლის ცილა.
მკაცრად აკრძალულია ცხიმოვანი ხორცის ჭამა, შებოლილი ხორცი, მდიდარი ბულიონები, დაკონსერვებული საკვები, შოკოლადი, მჟავე საკვები, ალკოჰოლი. თუ ღვიძლის დაავადებების უმრავლესობაში საჭიროა დიეტის დაცვა მხოლოდ მკურნალობისა და გამოჯანმრთელების ეტაპზე, მაშინ ციროზით დაავადებულებთან ერთად ის სიცოცხლის ხანგრძლივობას მიიღებს. უფრო მეტიც, ამ სერიოზულ დაავადებაში დიეტური შეზღუდვები განსაკუთრებით სერიოზულია.
ნაღვლის ბუშტის დაავადება
 ნაღვლის ბუშტიმდებარეობს ღვიძლის ქვეშ, რომელიც ბუშტს აკავშირებს ნაღვლის სადინრების სისტემასთან. ნაღვლისღვიძლის მიერ წარმოებული, ააქტიურებს ღვიძლში ცხიმის წარმოებას. ნაღვლის მიზანია ცხიმების შეწოვის გაუმჯობესება და ნაწლავების მეშვეობით საკვების გადაადგილების გააქტიურება. ნაღვლის ბუშტისა და სადინარების კედლებზე არის კუნთების ფენა, რომლებიც, კონტრაქტით, ასტიმულირებს ნაღვლის მოძრაობას. თუ ასეთ შემცირებებში ჩავარდნები არსებობს, მაშინ ადამიანი დიაგნოზირებულია დისკინეზია, ანუ ბილიარული ტრაქტის მობილობის დარღვევა. დისკინეზია ვლინდება პერიოდული ტკივილით სწორ ჰიპოქსტრიუმში.
ნაღვლის ბუშტიმდებარეობს ღვიძლის ქვეშ, რომელიც ბუშტს აკავშირებს ნაღვლის სადინრების სისტემასთან. ნაღვლისღვიძლის მიერ წარმოებული, ააქტიურებს ღვიძლში ცხიმის წარმოებას. ნაღვლის მიზანია ცხიმების შეწოვის გაუმჯობესება და ნაწლავების მეშვეობით საკვების გადაადგილების გააქტიურება. ნაღვლის ბუშტისა და სადინარების კედლებზე არის კუნთების ფენა, რომლებიც, კონტრაქტით, ასტიმულირებს ნაღვლის მოძრაობას. თუ ასეთ შემცირებებში ჩავარდნები არსებობს, მაშინ ადამიანი დიაგნოზირებულია დისკინეზია, ანუ ბილიარული ტრაქტის მობილობის დარღვევა. დისკინეზია ვლინდება პერიოდული ტკივილით სწორ ჰიპოქსტრიუმში.
თუ მთლიანობაში განვიხილავთ ნაღვლის ბუშტის დაავადებას, მაშინ დისკინეზია არ განიხილება საშიშ დაავადებად, თუმცა, ამ მდგომარეობის გახანგრძლივების შედეგად, შეიძლება განვითარდეს ნაღვლის ბუშტის დაავადების სიმპტომები.
ნაღვლის ბუშტის დაავადებების დროს ქვები წარმოიქმნება ნაღვლის სადინარში ან ნაღვლის ბუშტში. ყველაზე ხშირად, სამუშაო ასაკის ქალები, რომლებიც ჭარბი წონით არიან დაავადებულნი, განიცდიან ამ დაავადებას. ნაღვლის ბუშტში ყოფნა, ქვები შეიძლება არ გამოიწვიოს პაციენტის შეშფოთება, თუმცა, ნაღვლის სადინარში შესვლისას, შეტევა იწყება ბილიარული კოლიკა. ადამიანს აწუხებს მუცლის ძლიერი ტკივილი, გულისრევა, ღებინება, სიმწარე პირის ღრუში. შეტევა ჩაშლის იმ შემთხვევაში, თუ ქვა თორმეტგოჯა ნაწლავს ტოვებს საკუთარ თავზე. წინააღმდეგ შემთხვევაში, ნაღვლის სადინარები ხდება დაბნეული, და ამის შედეგია ნაღვლის ბუშტის ანთებითი პროცესი - მკვეთრიქოლეცისტიტი. ამ მდგომარეობაში, უკვე არსებობს სერიოზული საფრთხე სიცოცხლისთვის, ამიტომ დაუყოვნებლივ უნდა იქნას მკურნალობა.
თუ ნაღვლის ბუშტში ანთებითი პროცესი თანდათანობით და ნელა მიმდინარეობს, მაშინ ჩვენ ვსაუბრობთ ქრონიკული ქოლეცისტიტი. მისი მკურნალობა ხორციელდება დაავადების გამწვავებით. ასევე, პაციენტი მუდმივად უნდა დაიცვას სათადარიგო დიეტა, შეგიძლიათ გაიაროთ მცენარეული მკურნალობა და სხვა ხალხური მეთოდები. დაავადების გამწვავებით, ექიმები რეკომენდაციას იძლევიან მინიმალური საკვების მიღებას რამდენიმე დღის განმავლობაში. მედიკამენტები ინიშნება რამდენიმე სხვადასხვა ჯგუფისგან, რომლებიც აღმოფხვრის დაავადების ძირითად სიმპტომებს და იძლევა საჭმლის მომნელებელი ტრაქტის ნორმალიზებას.
თუ პაციენტს აქვს თანდაყოლილი ნაღვლის ბუშტი დაავადება შეიძლება საერთოდ არ მოხდეს.ეს მხოლოდ მახასიათებელია ნაღვლის ბუშტის ფორმის ის თვისება, რომელიც ულტრაბგერითი გამოკვლევის დროს შეიძლება შემთხვევით გამოვლინდეს. მაგრამ ზოგიერთ შემთხვევაში, ნაღვლის ბუშტის ტვინი წარმოიქმნება ქოლეცისტიტის შედეგად, ე.წ. ნაღვლის ბუშტის დაავადება. პერიოდულად ჩნდება სიმპტომები, რომლებიც ნაღვლის ბუშტის ძვლის პროვოცირებას ახდენს: ეს არის ცუდი მონელება, გულისრევა, ღებინება. შეძენილი ნაღვლის ბუშტი მკურნალობა უნდა. თავდაპირველად, ტარდება წამლის მკურნალობა, ასევე პრაქტიკულია ფიზიოთერაპიული ვარჯიშები და დიეტა.
ნაღვლის ბუშტის მკურნალობა ხორციელდება მხოლოდ ექიმის ხელმძღვანელობით. თუ თერაპიული მკურნალობა არ იძლევა სასურველ ეფექტს, ხოლო ანთება პროგრესირებს, ამ შემთხვევაში თქვენ უნდა გაიაროთ ქირურგი.
ნაღვლის ბუშტის ზოგიერთი პათოლოგიით, მხოლოდ ქირურგიული მკურნალობაა შესაძლებელი. ასე რომ, ოპერაცია ხშირად აუცილებელია, თუ პაციენტი ნაპოვნია ნაღვლის ბუშტის პოლიპიასევე ნაღვლის ქვები. მიუხედავად იმისა, რომ ამ უკანასკნელ შემთხვევაში, ზოგჯერ შესაძლებელია ოპერაციის გარეშე გაკეთება. ამ შემთხვევაში, მკურნალობის თანამედროვე მეთოდები პრაქტიკულია, ისევე როგორც თერაპია გარკვეული ხალხური საშუალებებით.
ხშირად, ნაღვლის ბუშტის დაავადების მკურნალობისას ყველაზე შესაფერისი მეთოდია ნაღვლის ბუშტის ამოღება (ქოლეცისტექტომია). იგი ხორციელდება როგორც ჩვეულებრივი ქირურგიით, ასევე ლაპარასკოპიული მეთოდით.
პანკრეასის დაავადება
 პანკრეასი მდებარეობს მუცლის ღრუში პირის ღრუსში. ამ ორგანოს მთავარი ფუნქციაა წარმოება ფერმენტები, რომლებიც ორგანიზმში მონაწილეობენ ცხიმების, ცილების და ნახშირწყლების გადამუშავების პროცესში. თავდაპირველად, ფერმენტები გამოიყოფა ჯირკვლის სადინარში; მოგვიანებით, ფერმენტები თორმეტგოჯა ნაწლავში მთავრდება. სწორედ იქ ხდება საჭმლის მონელება. ასევე წარმოებულია პანკრეასის დროს ინსულინიპასუხისმგებელია შაქრის მეტაბოლიზმის რეგულირებაზე. ამიტომ, მისი ნაკლებობა დიაბეტის განვითარებას იწვევს.
პანკრეასი მდებარეობს მუცლის ღრუში პირის ღრუსში. ამ ორგანოს მთავარი ფუნქციაა წარმოება ფერმენტები, რომლებიც ორგანიზმში მონაწილეობენ ცხიმების, ცილების და ნახშირწყლების გადამუშავების პროცესში. თავდაპირველად, ფერმენტები გამოიყოფა ჯირკვლის სადინარში; მოგვიანებით, ფერმენტები თორმეტგოჯა ნაწლავში მთავრდება. სწორედ იქ ხდება საჭმლის მონელება. ასევე წარმოებულია პანკრეასის დროს ინსულინიპასუხისმგებელია შაქრის მეტაბოლიზმის რეგულირებაზე. ამიტომ, მისი ნაკლებობა დიაბეტის განვითარებას იწვევს.
პანკრეასის ძირითადი დაავადებებია პანკრეატიტი მწვავე და ქრონიკული ფორმები, აგრეთვე სიმსივნეები. ამ დაავადებების სიმპტომები შეიძლება მსგავსი იყოს.
პანკრეასის დაავადებები, როგორც წესი, ვლინდება ტკივილი ეპიგასტრიკულ რეგიონში, რომელსაც ეძლევა უკანა მხარეს მარცხენა მხრის პირას. პანკრეასის დაავადებების ეს სიმპტომები გამწვავდება მას შემდეგ, რაც ადამიანმა შეჭამა შემწვარი ან ცხიმოვანი კერძი, დალია ალკოჰოლი. ამიტომ მკურნალობის პროცესში მნიშვნელოვანი პუნქტია სათანადო დიეტა. ადამიანი ასევე შეშფოთებულია ღებინება, დიარეა, გულისრევა. გარდა ამისა, მისი მადის დაკარგვა ხდება, მისი სხეულის წონა იკლებს.
At მწვავე პანკრეატიტიკუჭქვეშა ჯირკვალში არის ანთებითი პროცესი. ეს დაავადება შეიძლება გავლენა იქონიოს ადამიანზე, ალკოჰოლური სასმელების უამრავი რაოდენობით გამოყენების გამო, აგრეთვე, ნაღვლის ბუშტისა და თორმეტგოჯა ნაწლავის დაავადებების შედეგად. მწვავე პანკრეატიტის დროს, ადამიანი განიცდის ძლიერ ტკივილს, მას ექიმის დახმარება სჭირდება. პანკრეასის მკურნალობა ხალხური საშუალებებით, ამ შემთხვევაში ექიმის მიერ წინასწარი გამოკვლევის გარეშე არ შეიძლება პრაქტიკაში.
მწვავე ფორმა ხშირად ხდება ქრონიკული. At ქრონიკული პანკრეატიტიპანკრეასის ანთებითი პროცესი გრძელი და დუნეა. როგორც დაავადება პროგრესირებს, ჯირკვლის ქსოვილი თანდათანობით ცვლის შემაერთებელ ქსოვილს. შედეგად, ნაკლები ფერმენტები იშლება, საკვების მონელება გაუარესებულია. გარდა ამისა, იზრდება დიაბეტის განვითარების რისკი, რადგან შემცირებულია ინსულინის გამომუშავებაც.
დაავადების ქრონიკული ფორმის მკურნალობისას აუცილებელია დაიცვან დიეტა, გაიაროთ მედიკამენტების მიღება, რომლებიც ამცირებენ კუჭის წვენის, აგრეთვე ფერმენტის შემცველი პროდუქტების წარმოებას. ამ შემთხვევაში შესაძლებელია პანკრეასის მკურნალობა მწვანილით.
პანკრეასის სიმსივნეები იყოფა ორ ტიპად: პანკრეასის კიბო და ჰორმონის აქტიური სიმსივნეები. ონკოლოგიური განათლებით, პაციენტი ვითარდება სიყვითლე, ქრონიკული პანკრეატიტი, შაქრიანი დიაბეტი, ძალიან ძლიერი ტკივილი მას აწუხებს, წონაში კი იკლებს. ქირურგიული მკურნალობა ხდება. ჰორმონალურად აქტიური სიმსივნეებით, იგი თავდაპირველად დადგენილია დიაგნოზის პროცესში, ავთვისებიანი ან კეთილთვისებიანი. ამის შემდეგ მიიღება გადაწყვეტილება ქიმიოთერაპიის ან ქირურგიის შესახებ.
მნიშვნელოვანია, რომ ამგვარი დაავადებების მკურნალობა იყოს ყოვლისმომცველი და ჩატარდეს დაავადების დიაგნოზისთანავე.
ქოლეცისტოპანკრეატიტის სიმპტომები
დაავადების სიმპტომოტოლოგია ქოლეცისტიტისა და პანკრეატიტის სიმპტომების მსგავსია, ამიტომ დაავადების დიაგნოზი რთულია. იგი ქოლეცისტიტისგან განსხვავდება კუჭის სხვა ორგანოების ანთების არსებობით. მნიშვნელოვანია გაიაროთ სრული გამოკვლევა, რათა სწორად დაიწყოს კურსი. პაციენტი განიცდის სიმპტომებს და უჩივის:
- გულისრევის შეტევა ჭამის შემდეგ
- ზოგჯერ ძლიერი ღებინება, ზოგჯერ ბილიარული სეკრეციები,
- შემცივნება, მაღალი სიცხე
- მკვეთრი ტკივილი მარჯვენა ჰიპოქონდრიაში,
- ქავილი კანი
- წონის დაკლება

- კანის გაუფერულება (ყვითელი),
- მუცლის კრუნჩხვები, ცუდი ჯანმრთელობა,
- გამონაყარი ან სიბრმავე navel (იშვიათი სიმპტომი),
- ხშირი ბუჩქები
- საჭმლის მომნელებელი ტრაქტის ანთების ნიშნები,
- პირის ღრუში მწარე გემოს გამოჩენა,
- უძილობა შეიძლება მოხდეს,
- დიარეა.
ქოლეცისტოპანკრეატიტი შეიძლება მოხდეს მწვავე ან ქრონიკული. თუ არსებობს ნიშნები, მნიშვნელოვანია ზუსტად დადგინდეს დაავადების წყარო, დაუყოვნებლივ დაიწყოს მკურნალობა. დაავადების უგულებელყოფილი ფორმა იწვევს მთელ რიგ პათოლოგიურ პროცესებს:
- ეს იწვევს სხვა მეზობელი ორგანოების ანთებით პროცესებს,
- ხელს უწყობს ნაღვლის სადინრის შევიწროებას, ნაღვლის სტაგნაციას,
- ის გავლენას ახდენს ნერვულ ბოჭკოებზე, ახდენს ნერვულ დაავადებებს,
- შინაგანი ორგანოების ქსოვილების პანკრეასის განადგურება,
- არღვევს ენდოკრინული სისტემის ჰორმონების წარმოებას (ფარისებრი ჯირკვალი, თირკმელზედა ჯირკვლები, ჰიპოფიზის ჯირკვალი),
- ცხიმების მონელების პროცესის გაუარესება,
- ზრდის შაქრის დონეს, შესაძლოა გართულდეს დიაბეტი.
ყურადღება მიაქციეთ სიმპტომების კომპლექტს, დაავადების მიმდინარეობას.
სამედიცინო დახმარების დროულად ძებნა, დაავადების დიაგნოზი და მკურნალობა ხელს შეუწყობს დაავადების გამწვავებას, შემდგომ გართულებებს.

დიაგნოსტიკური მეთოდები
დიაგნოზის მიზანია დაავადების მიზეზის დადგენა. დიაგნოზის დასადგენად გამოიყენება შემდეგი მეთოდები:
- პაციენტის სიმპტომები და პრეტენზიები (სამედიცინო ისტორია),
- ექიმის მიერ ვიზუალური გამოკვლევა
- მუცლის პალპაცია,
- სისხლის, შარდის, განავლის ანალიზი.
- ულტრაბგერითი გამოკვლევა,
- კუჭის ხმა
- მუცლის ღრუს მაგნიტურ-რეზონანსული ტომოგრაფია (MRI).
სრული გამოკვლევის შედეგების საფუძველზე, ნათქვამია დაავადების ზუსტი დიაგნოზის შესახებ.
ქოლეცისტოპანკრეატიტი მოითხოვს მკურნალობის ინტეგრირებულ მიდგომას. კურსი მოიცავს მედიკამენტების მიღებას, დანიშნულ დიეტას და ფიზიოთერაპიას. დაავადების სიმძიმედან გამომდინარე, შერჩეულია ინდივიდუალური მკურნალობის რეჟიმი. დანიშნეთ მედიკამენტები: ანტიბიოტიკები (ცეფაზოლინი, ამპიოქსი, გენტამიცინი), ქოლეტრიული (ქოლაგოლი, ლიობილი), ტკივილგამაყუჩებლები (ნო-შპა, პაპავერინი), ფერმენტები (ომეპრაზოლი, კრეონი, მეზიმი, პანკრეატინი), კუჭ-ნაწლავის ტრაქტის, ანტისპაზმური საშუალებების აღდგენა, დორა ), ანტიბაქტერიული (ციკვალონი, ოქსფენამიდი), ანტაციდები (ალმაგელი), ანთების საწინააღმდეგო საშუალებები. მკურნალობის კურსის ხანგრძლივობას, ქოლეცისტოპანკრეატიტის წინააღმდეგ ბრძოლის მედიკამენტებს ირჩევს ექიმი. აკრძალულია თვითმმართველობის სამკურნალო საშუალების გამოყენება, თქვენ შეიძლება გამოიწვიოს დაავადების დამატებითი გართულებები!
ფიზიოთერაპია ინიშნება პაციენტს, თუ დაავადება რემისიაშია. ელექტროფორეზის წყალობით, სისხლის მიმოქცევა უმჯობესდება, იზრდება ნაღვლის წარმოება, მცირდება ანთებითი პროცესები. მწვავე ქოლეცისტოპანკრეატიტის (პანკრეასის ქოლეცისტიტის) ან დაავადების გამწვავების შემთხვევაში, პროცედურები უკუნაჩვენებია. დაავადების ერთობლივი მკურნალობა სწრაფად დადებით შედეგს მისცემს.
დიეტა ქოლეცისტოპანკრეატიტისთვის
დიეტური კვება მკურნალობის მნიშვნელოვანი ნაწილია. საკვებმა შეიძლება ხელი შეუწყოს საჭმლის მომნელებელ ტრაქტს, შექმნას დამატებითი სტრესი ნაღვლის ბუშტზე, ღვიძლში, თირკმელებზე. მკაცრად დაიცავით დიეტის წესები და ექიმის რეკომენდაციები.
- ჭამე სწორად,
- ჭამა პატარა კვება
- დიეტა შეინიშნება დიდი ხნის განმავლობაში, არა მხოლოდ დაავადების გამწვავების დროს,
- ჭამე მხოლოდ დამტკიცებული საკვები,
- არ დაარღვიოთ დიეტა (მაგალითად, შებოლილი საკვების მცირე რაოდენობამ შეიძლება გამოიწვიოს რეციდივი).
დიეტის მენიუ მზადდება დამსწრე ექიმთან ერთად. ქოლეცისტოპანკრეატიტის მქონე პაციენტებში ინიშნება დიეტა 55. დიეტა შედგება ჯანსაღი საკვებისგან: დიეტა მოხარშული ხორცი, ორთქლზე დაჭრილი თევზი, ბოსტნეულის წვნიანები, უცხიმო არაჟანი-რძის პროდუქტები, მარცვლეული, სუსტი ჩაი, კომპოტი, ხილის სასმელები და ა.შ.

- ცხიმოვანი, ცხარე, ცხარე საკვები,
- შებოლილი ხორცი
- საცხობი: თეთრი პური, ფუნთუშები,
- მჟავე, ტკბილი წვენები,
- პროდუქტები, რომლებიც შეიცავს კაკაოს (შოკოლადს),
- ნიორი, ხახვი, რადიშ,
- ძლიერად მწიფდება ჩაის
- ალკოჰოლი
- ცქრიალა წყალი
- მარინადები, რომლებიც შეიცავს ძმარი.
დაავადებათა პროფილაქტიკა
დაავადების პროფილაქტიკა უფრო ადვილია, ვიდრე განკურნება, აბების მიღება და შემდგომი გართულებების დაძლევა. პროფილაქტიკური ზომები:
- ჯანსაღი ცხოვრების წესი
- სათანადო კვება, დიეტა,
- დროული დიაგნოზი
- მკურნალობისადმი კეთილსინდისიერი მიდგომა,
- ცუდი ჩვევების გამომუშავება,
- თვალყური ადევნეთ წონას, თავიდან აიცილოთ ზედმეტი ჭამა
- მოერიდეთ სტრესულ სიტუაციებს.
ქოლეცისტოპანკრეატიტი არის სერიოზული დაავადება, მაგრამ მკურნალობის კომპეტენტური მიდგომით, შეგიძლიათ თავი დაეღწია უსიამოვნო სიმპტომებისგან. იყავი ჯანმრთელი!
ქოლეცისტოპანკრეატიტი ეხება კუჭ-ნაწლავის ტრაქტის საერთო დაავადებებს. ეს არის დაავადება, როდესაც პანკრეასის და ნაღვლის ბუშტის ჯირკვალში ანთება ერთდროულად ხდება. ეს აიხსნება ანატომიური მეზობლით. ხშირად ანთებითი პროცესის დროს, ღვიძლის ფრთები იჭრება.
დაავადების მიზეზები და სიმპტომები

ნაღვლის ბუშტის დაავადებამ შეიძლება გამოიწვიოს ქოლეცისტოპანკრეატიტის განვითარება.
ნაღვლის ბუშტის ანთება გამოწვეულია შემდეგი მიზეზებით:
- ნაღვლის სადინარში ნაღვლის მოძრაობის დარღვევა,
- ნაღვლის სტაგნაცია
- დარღვევები საკვების მიღებაში,
- პარაზიტების არსებობა სხეულში,
- ჯირკვლის წვენის შეყვანა ნაღვლის სადინრებში.
პანკრეატიტი ხდება, თუ არსებობს ისეთი მიზეზები, როგორიცაა:
- ცხიმოვანი საკვების ჭამა
- ალკოჰოლის მოხმარება
- მედიკამენტების მიღება ექიმის დანიშნულების გარეშე,
- დაბალი ცილის მიღება
- სისხლძარღვთა სისხლის მიწოდების დარღვევა,
- ორგანოს პათოლოგია (სიმსივნე, ნაწიბურები).
ქრონიკული ქოლეცისტოპანკრეატიტის განვითარებაზე გავლენას ახდენს ფაქტორები:
- მაღალი მჟავიანობა
- ნაღვლის ბუშტის დაავადება
- კუჭის წყლული
- ჯირკვლის კიბო,
- კუჭ-ნაწლავის ტრაქტის სიმსივნური ჩანართები.
ნაღვლის ბუშტის ქრონიკული დაავადების ფონზე, ვითარდება პანკრეატიტი და პირიქით. დაავადების გამწვავების ეტაპზე აღინიშნება სხეულის წონის დაქვეითება, განავლის არასტაბილურობა, bloating, ცხიმოვანი ჩანართების არსებობა განავალში.
არსებობს გამონაყარი კანზე, არსებობს კანის მოლურჯო მხარე navel- ის მახლობლად. პანკრეასის მტკივნეული პალპაცია და შეკუმშვის არსებობა. ხშირად, მუცლის კუნთების ნეკროზი.
დაავადების ქრონიკული მიმდინარეობის დროს საკვები ფერმენტების ნაკლებობა იწვევს მოთეთრო ფერების ფხვიერ განავალს, განავალში არასასურველი საკვები ბოჭკოების არსებობას. თორმეტგოჯა ნაწლავის ექსკრეტორულ სადინარში არის ბლოკირება.
ჰიპოქსტრიუმში ძლიერი ტკივილი ჭარბობს. ტკივილი ჩნდება ჭამის შემდეგ და მცირდება, როდესაც წინ მიდრეკილია. ამ დაავადების უფრო იშვიათი სიმპტომებია:
- ყვითელი კანის შუქი
- მუცლის ღრუში სითხის დაგროვება (ასციტები),
- ხელების სახსრების ართრიტიული დაავადებები,
- ფსევდოცისტების განვითარება,
- მოთეთრო ფერის საფარი,
- კანი და მყიფე ფრჩხილების კანი,
- მუწუკის კანზე წითელი ლაქა გამონაყარი.
სიკვდილიანობა მოწინავე ეტაპზე აღწევს 50% -ს.
დაავადების დიაგნოზი

მუცლის ექოსკოპია დაავადების დიაგნოზის საუკეთესო საშუალებაა.
დიაგნოსტიკური ტექნიკა შეიძლება იყოს: პირდაპირი, არაპირდაპირი, განავლის ელასტაზას (საჭმლის მონელების ფერმენტი), სპეციალური რესპირატორული ტესტის ჩატარება, ჰორმონალური დარღვევების გამოვლენა, ანალიზი სტეატორეაზე (ცხიმოვანი და ცხიმოვანი განავალი). გარდა ამისა, ისინი ასევე ატარებენ ასეთ გამოკვლევებს:
- შეგროვებული სისხლის ბიოქიმიური ანალიზი,
- სისხლში შაქრის ტესტი,
- მუცლის ღრუს ულტრაბგერითი გამოკვლევა,
- მაგნიტურ-რეზონანსული გამოსახულება,
- პროტეტოგრამა.
ქოლეცისტოპანკრეატიტი ქრონიკული, მკურნალობის მეთოდები
პირდაპირი და არაპირდაპირი გამოკვლევების კომბინაცია საშუალებას გაძლევთ შექმნათ დაავადების, მისი სტადიისა და პაციენტის მდგომარეობის სიმძიმის სურათი. ყველა შედეგის შედეგებიდან გამომდინარე, მკურნალობა ინიშნება, რომელიც დიდხანს გრძელდება. მკურნალობისას დაიცავით პრინციპები:
- პანკრეასის ნორმალური შიდა და გარე მუშაობის აღდგენა.
- ჯირკვალში ანთებითი პროცესების მოცილება.
- აღმოფხვრა გართულებების შედეგები.
- პაციენტის ცხოვრების ნორმალიზება, სწორი დიეტის შემუშავება და დასვენება.
ქოლეცისტიტისა და ნაღვლის ბუშტის დაავადების შესახებ გეტყვით ვიდეოს:
მკურნალობის მეთოდები

მინერალური წყალი ხელს შეუწყობს ქრონიკული ქოლეცისტოპანკრეატიტის მწვავე ფორმის განთავისუფლებას.
ქრონიკული ქოლეცისტოპანკრეატიტის მწვავე ფორმის მოსაშორებლად, ინიშნება მინერალური წყლის ბიკარბონატის დალევა - ქლორიდი 250 გ ხუთჯერ დღეში.
რეკომენდებულია დიეტა ცხიმოვანი, ცხარე საკვების, სოდა და მჟავე სახეობის ვაშლის, შებოლილი ხორცი, მარინადები, ძლიერი ჩაი და ყავა. კვება უნდა იყოს წილადური და შეინარჩუნოს ანთებითი ორგანოები. წამლის მკურნალობა შემდეგია:
- ტკივილის სინდრომის დაბლოკვისთვის და ნაღვლისა და პანკრეასის წვენის განვითარების გაუმჯობესების მიზნით, გამოიყენება ანტისპაზმოდები (პაპავერინი, დუსპატალინი) და ანალგეტიკები (ანალგინი ინექციებში და ტრამადოლი).
- ნორმალური მონელების უზრუნველსაყოფად, გამოიყენება ნარკოტიკები - ფერმენტები (კრეონი, პანკრეატინი), რომლებიც მიიღება ჭამის წინ.
- ჯირკვლის სეკრეციის შესამცირებლად, მედიკამენტები ნებადართულია, მაგალითად, ომეპრაზოლი, პანტოპრაზოლი.
- მიმართეთ ანტიბაქტერიულ აგენტებს (მეტრონიდაზოლი, აზითრომიცინი).
- ნაწლავის მიკროფლორას აღსადგენად ინიშნება (ბიფიფორმი, ხიხაკი).
- ლაზერული თერაპია
- დაბალი ინტენსივობის UHF პროცედურა
- მაღალი სიხშირე UHF.
პროცედურები, რომლებიც ათავისუფლებს ტკივილს:
კუნთების სპაზმის განმუხტვის ღონისძიებები:
- მაღალი სიხშირის მაგნიტოთერაპია,
- ელექტროფორეზი ანტისპაზმოდებით (no-shpa, papaverine),
- პარაფინის გამოყენება საიტებზე.
ნაღვლის ბუშტის მოქმედებისთვის გამოიყენება დაბალი სიხშირის დენის პულსი. რეკომენდებულია არა გამწვავების საკურორტო მკურნალობის ეტაპზე.
დაავადების ნიშნები
იმ პერიოდის განმავლობაში, როდესაც ქრონიკული ქოლეცისტოპანკრეატიტი გამწვავების ეტაპზე გადავიდა, პაციენტმა შეიძლება განიცადოს შემდეგი სიმპტომები:
- საჭმლის მომნელებელი ტრაქტის მოშლა,
- ტკივილი ჭამის შემდეგ
- წონის დაკლება
- მეტეორიზმი
- ცხიმის არსებობა განავალში,
- ტკივილი ან დისკომფორტი მარჯვენა ნეკნის ქვეშ,
- კანს navel შეუძლია შეიძინოს მოლურჯო ელფერი,
- შეკუმშვის არსებობა იმ პანელში, სადაც მდებარეობს პანკრეასი,
- გამონაყარის არსებობა ნეკნთან ახლოს,
- მუცლის კუნთების მოცულობის დაქვეითება, კანქვეშა ცხიმის ფენის დაქვეითებასთან ერთად.
თუ დიდი ხნის განმავლობაში პაციენტი არ მკურნალობს პანკრეატიტით და ქოლეცისტიტით, ამან შეიძლება გამოიწვიოს პანკრეასის უკმარისობა. ამ შემთხვევაში, საჭმლის მომნელებელი ფერმენტების ნაკლებობამ შეიძლება გამოიწვიოს შემდეგი სიმპტომები:
- ცხიმები არ შეიწოვება,
- პანკრეასის ლიპაზა წარმოებულია მცირე რაოდენობით,
- განავალი ხდება თხევადი და ხდება მოთეთრო,
- კუნთების დაქვეითებული კუნთების ბოჭკოების არსებობა.
ზოგიერთ შემთხვევაში, დაავადებამ შეიძლება მიიღოს განსაკუთრებული ფორმა - ქრონიკული კურსის ობსტრუქციული ქოლეცისტოპანკრეატიტი.ახასიათებს თორმეტგოჯა ნაწლავის ექსკრეციული სადინრების შეშუპება.
მრავალი თვალსაზრისით, დაავადების სიმპტომები შეიძლება დამოკიდებულია მის ფორმაზე. ასე რომ, ტკივილი მარჯვენა ქვედა ნეკნის რეგიონში შეიძლება მოხდეს ქოლეცისტოპანკრეატიტით ქრონიკული ფორმით ან გამწვავების ეტაპზე.
კუჭქვეშა ჯირკვალში ან ნაღვლის ბუშტში ანთებითი პროცესების თანდასწრებით, ტკივილი ჭირვის შემდეგ ძლიერდება. ეს შეგრძნებები შეიძლება შემცირდეს, თუ პაციენტი ზის და ოდნავ მიდის.
მწვავე გულისრევა და ღებინება ალკოჰოლური ქოლეცისტოპანკრეატიტის ძირითადი ნიშნებია. ამ შემთხვევაში, პათოლოგია ვითარდება, როგორც წესი, პანკრეასის ეპითელიუმის დაზიანების შედეგად.
გულისრევა ღებინებით, ასევე შეიძლება მიუთითებდეს სხეულის მძიმე მოწამვლა ეთილის სპირტით. ეს უკანასკნელი მუშავდება ღვიძლში, რის შემდეგაც იგი შედის სისხლძარღვში. ორგანიზმში მისი დიდი დაგროვების შედეგად, დიდი რაოდენობით უჯრედებში, შეიძლება მოხდეს ბიოქიმიური პროცესების დარღვევა, საჭმლის მომნელებელი ფერმენტების წარმოება დაქვეითებულია და ბიოლოგიურად აქტიური ნივთიერებების გამოშვება მცირდება. ეს არის გულისრევის, ღებინების, საჭმლის მომნელებელი დარღვევების ძირითადი მიზეზები.
უნდა იცოდე
ქრონიკული ქოლეცისტოპანკრეატიტის დროს ტკივილი შეიძლება გამოიწვიოს:
- ანთებითი პროცესები ნერვების მახლობლად,
- პანკრეასის ქსოვილის განადგურება, რომელსაც შეუძლია სხვადასხვა ფაქტორების პროვოცირება,
- ნაღვლის სადინრის შევიწროება.
გარკვეული ჰორმონების წარმოების დარღვევამ შეიძლება გამოიწვიოს ქრონიკული დაავადება, რომლის დროსაც ცხიმების საჭმლის მონელების პროცესი მნიშვნელოვნად შეიძლება შეწყდეს, რის გამოც მათ შესაძლოა გამოუმუშავებელი ფორმითაც კი გამოვიდეთ განავლით.
პაციენტში პანკრეასის ანთებითი პროცესების განვითარების საწყის ეტაპზე შეიძლება გლუკოზის ტოლერანტობა იყოს დაქვეითებული.
თავდაპირველად, ეს შეიძლება არ გამოიწვიოს რაიმე სიმპტომებმა და მისი გამოვლენა შესაძლებელია მხოლოდ ლაბორატორიული ტესტების დროს.
თუ დროულად მიმართეთ სამედიცინო დახმარებას, შეგიძლიათ გააკეთოთ დიაგნოზი, სანამ სისხლში შაქრის დონე ნორმაზე მაღლა დგება.
სისხლში მაღალი შაქრის ერთ-ერთი მთავარი ნიშანია ფონუსის გემების დეფორმაცია.
მძიმე შემთხვევებში, საჭმლის მომნელებელ ტრაქტში ლაქტური მჟავის დაგროვებით, პაციენტს შეიძლება აღენიშნოს დიაბეტის გართულებების ნიშნები. თუ სისხლში გლუკოზის დონე 200 მგ / დლ-ს აღწევს, პაციენტს აღენიშნება ნერვული ბოჭკოების დაზიანება, ნერვული სისტემის დარღვევები, აგრეთვე ფსიქიური დაავადება.
ასევე არსებობს უფრო იშვიათი სიმპტომები, რომლებიც მიუთითებს დაავადებაზე, როგორიცაა ქრონიკული ქოლეცისტოპანკრეატიტი:
- კანის ყვითელი,
- ასციტები
- პლევრის ნაწილის პროთუზია,
- ცრუ ცისტების წარმოქმნა,
- ართრიტი, რომელიც გავლენას ახდენს ხელების მცირე სახსრებზე.
ნოზოლოგიის თანახმად, სიკვდილიანობა 50% -ს შეადგენს. აქედან გამომდინარე, მნიშვნელოვანია, რომ არ არ იქნეს მედიკამენტური მკურნალობა. მხოლოდ ექიმმა იცის, როგორ მკურნალობა სწორად ამ დაავადებების შესახებ.
სიკვდილის ალბათობა შეიძლება გაიზარდოს, თუ პაციენტს აქვს შემდეგი გართულებები:
- ძარღვებში სისხლის შედედება,
- ნაღვლის სადინარში მნიშვნელოვანი ობსტრუქცია,
- ავთვისებიანი ნეოპლაზმების არსებობა პანკრეასის სადინარში,
- პერიფერიული ნერვული ბოჭკოების დაზიანება,
- ენდოკრინული სისტემის დაავადებები.
ქრონიკული ქოლეცისტოფანკრეატიტის მქონე პაციენტის გამოკვლევისას, ექიმს შეუძლია გამოავლინოს თეთრი საფარი ენაზე, „კრუნჩხვები“ პირის ღრუს კუთხეში, კანის ზედმეტი სიმშრალე, ფრჩხილის ფირფიტების დაშლა. მუცლის ღრუსზე წითელი ლაქების არსებობამ შეიძლება მიუთითოს სისხლის მიმოქცევის დარღვევა.
მიმდინარე საქმიანობა
პირველი, რაც ექიმმა ამ დაავადების მქონე პაციენტს დანიშნა, არის ანტიბიოტიკები. ისინი საჭიროა იმისათვის, რომ თავიდან აიცილონ ინფექცია, რომელსაც დაავადების პროვოცირება შეუძლია.ქრონიკული ქოლეცისტიტისა და პანკრეატიტის მკურნალობის დროს, ბევრი პრეპარატი ინიშნება უსიამოვნო სიმპტომების შესამსუბუქებლად, მკურნალობა შედგება ტკივილგამაყუჩებლებისა და ანტისპაზმასტიკების გამოყენებაში.
დამსწრე ექიმი განსაზღვრავს ზოგიერთ პრეპარატს, რომლებიც აუმჯობესებენ საჭმლის მონელებას. ადამიანის საჭმლის მომნელებელი ფერმენტების ანალოგების შემცველი ტაბლეტების დახმარებით შეგიძლიათ მოისპოთ სტეატრონია, თავიდან აიცილოთ ზოგიერთი ფერმენტი განავალში. ნაღვლის დეფიციტით, ექიმი განსაზღვრავს ქოლეტურ მედიკამენტებს.
ქოლეცისტიტისა და პანკრეატიტის წამლების მკურნალობა ძირითადად მიზნად ისახავს შემდეგ მოვლენებს:
- პანკრეასის ფერმენტის წარმოების ნორმალიზაცია სპეციალური საშუალებებით,
- ანთების ფოკუსის აღმოფხვრა,
- ათავისუფლებს ადამიანს დაავადების შედეგად განვითარებული გართულებების გამო,
- პაციენტის მუშაობის აღდგენა.
მავნე ნივთიერებების სხეულის გაწმენდისთვის, ექიმმა შეიძლება დანიშნოს მინერალური წყლების რამდენიმე ტიპი, რომელთა გამოყენებაც რეკომენდებულია დღეში 5-ჯერ, თითო 1 ჭიქა. პანკრეატიტისთვის ფიზიოთერაპიული პროცედურები, დიეტა და მცენარეები ხელს შეუწყობს აღდგენის დაჩქარებას.
დიეტა პათოლოგიისათვის
თუ პაციენტი არ დაიწყებს დიეტის დაცვას, ქოლეცისტიტის სიმპტომები მას კიდევ დიდხანს შეაწუხებს. ეს გამოწვეულია იმით, რომ კუჭ-ნაწლავის ტრაქტის დაავადებების უმეტესი დაავადება წარმოიქმნება ზუსტად არასწორი კვების გამო. ექიმები გირჩევენ, ჯანმრთელ ადამიანებსაც კი მიირთვან მცირე ნაწილი, ზედმეტი საღეჭი. ბოლო კვება უნდა იყოს არა უგვიანეს 3-4 საათისა ძილის წინ.
პანკრეატიტით და ქოლეცისტიტით, პირველ რიგში, საჭიროა უარი თქვან შემწვარ, ცხარე და ცხიმოვან კერძებზე. მიზანშეწონილია გამორიცხოთ დამარილებული და შებოლილი საკვები, დაკონსერვებული საკვები, ძეხვეული, შოკოლადი, კაკაო და ალკოჰოლის შემცველი ყველა სასმელი.
მკაცრად რეკომენდებულია ხაჭოს, რძის პროდუქტების, ჩაშუშული ბოსტნეულის და ხილის, ორთქლის ხორცი და თევზი, სხვადასხვა მარცვლეულის ჭამა. შეგიძლიათ დალიოთ ჟელე და ჩაშუშული ხილი.
ყველა საკვები, რომელსაც პაციენტი მოიხმარს, უნდა იყოს "მსუბუქი", სწრაფად დაიჯესტოს და არ გადატვირთოს საჭმლის მომნელებელი ორგანოები.
ფიზიოთერაპიული პროცედურები
ფიზიოთერაპიული პროცედურები ინიშნება მხოლოდ იმ შემთხვევაში, თუ დაავადება არ არის მწვავე ფაზაში.
ქოლეცისტიტით, ექიმმა შეიძლება დანიშნოს ელექტროფორეზი, ულტრაბგერითი ან UHF. ამის გამო, ღვიძლში სისხლის მიმოქცევა უმჯობესდება, იზრდება ნაღვლის წარმოება. ამ პროცედურების შემდეგ, პაციენტებმა შეამცირეს ანთება.
UHF, ულტრაბგერითი და ელექტროფორეზი გამოიყენება პანკრეატიტისთვის და დაავადებების ერთობლიობისთვის. ეს პროცედურები განსხვავდება მხოლოდ იმით, რომ ისინი ტარდება მუცლის ღრუს სხვადასხვა ნაწილში.
დაავადების სიმპტომების გაქრობის შემდეგ, ტალახის მკურნალობა შესაძლებელია. ეს უკანასკნელი ათავისუფლებს ანთებას, ანესთეზირებს და აძლიერებს იმუნურ სისტემას.
დაავადებების პროფილაქტიკა
ამ დაავადების განვითარების თავიდან ასაცილებლად, პაციენტმა უნდა უარი თქვას ცუდი ჩვევები, როგორიცაა მოწევა ან ალკოჰოლის დალევა, დაიცვან მუშაობის რეჟიმი და დასვენება.
პანკრეასის ქრონიკული ანთების დროს, პაციენტი გრძნობს ტკივილს ზედა მუცლის ღრუში ჭამის შემდეგ.
ამ შემთხვევაში, არ არის რეკომენდებული პროვოცირებადი პროდუქტების გამოყენება. არ შეიძლება ხშირად ცხიმოვანი საკვების ჭამა, ვიტამინის დეფიციტის განვითარება.
არასოდეს გააკეთოთ თვითმკურნალობა.
მიმართეთ სამედიცინო დახმარებას პირველ სიმპტომებში, რომელიც მიუთითებს ქოლეცისტიტის ან პანკრეატიტის შესახებ, მხოლოდ კვალიფიციურ სპეციალისტს შეუძლია ამ დაავადებების მკურნალობა.
სულ უფრო და უფრო ხშირად, ადამიანებს აღენიშნებათ მწვავე ქოლეცისტოპანკრეატიტი. მისი სიმპტომები მსგავსია კუჭ-ნაწლავის სხვა დაავადებებთან. ეს გამოწვეულია ადამიანის ორგანიზმზე გარემოს გავლენის, გმო-ს შემცველ საკვებზე და ხშირი სტრესების გამო.
ექიმები აღნიშნავენ ამ დაავადების პრევალენტობას და ყველაზე ხშირად მასზე დაზარალდნენ ქალები.რა არის მწვავე ქოლეცისტოფანკრეატიტი (სიმპტომები და მკურნალობა)? ეს არის ნაღვლის ბუშტის და პანკრეასის დაავადება. ამ დრომდე, ექიმებმა ზუსტად არ დაადგინეს კავშირი ამ ორ ორგანოს შორის, მათი გავლენა ერთმანეთზე და მათ ერთდროულმა ანთებამ.
გარეგნობის მიზეზები ძალიან განსხვავებულია. ბაქტერიების, ჭიების, სოკოების, ჰეპატიტის ღვიძლის ვირუსების ყველა სახეობამ შეიძლება სტიმულირება გამოიწვიოს დაავადებათა განვითარებისაგან; შესაძლებელია ტოქსიკური ან ალერგიული ხასიათის კატალიზატორები.
დაავადების დაწყებით, ნაღვლის შეშუპება, ნაღვლის ბუშტში ქვები, ნაღვლის სადინარების არარეგულარული ფორმა, საჭმლის მომნელებელი ორგანოების პათოლოგია და ენდოკრინული სისტემის დარღვევა განპირობებულია. ორსულობა, მუცლის ღრუს ორგანოების პროლაფსი, პასიური ცხოვრების წესი, არასწორი კვება შეიძლება გამოიწვიოს ნაღვლის სტაგნაცია.
ხშირად დაავადების ძირითადი მიზეზი ჭარბი წონაა, ცხიმოვანი საკვების ჭამა, ალკოჰოლის გადაჭარბებული მიღება ან სხვა ორგანოების ანთება. ძირითადად, ქოლეცისტოპანკრეატიტი ვითარდება, როგორც დამოუკიდებელი დაავადება. მანიფესტაცია შესამჩნევია სხვა დაავადებების ფონზე: გასტრიტი, ნაღვლის ბუშტი, პანკრეატიტის გამწვავება ან სიმსუქნე.
დაავადების სიმპტომები
ქოლეცისტოპანკრეატიტის სიმპტომები გამოხატულია, მწვავე. ავადმყოფს აწუხებს მოსაწყენი, მტკივნეული ტკივილი, რომელიც ბუნებრივად იბზარება, შეიძლება მარჯვენა მხრიდან გავრცელდეს ნეკნების ქვეშ. როგორ ვლინდება ქოლეცისტოპანკრეატიტი? სიმპტომები გვხვდება ჭამის შემდეგ სამი საათის შემდეგ. ხშირად ეს ხდება მაშინ, როდესაც საკვები ცხიმიანი ან სანელებელია.
გარდა ამისა, იმ ადამიანში, რომელსაც აქვს ქოლეცისტოპანკრეატიტი, სიმპტომები შეიძლება გამოვლინდეს, როგორც მუდმივი ამაღელვებელი ღებინება. შეიძლება იყოს bloating, ტკივილი მხრის ან მარჯვენა scapula შესაძლებელია, პაციენტი გრძნობს მწარე პირის ღრუში, გამოჩნდება eructation. შეკრულობა შეიძლება მოხდეს ან, პირიქით, დაარღვიოს კუჭის, უძილობა.
დარწმუნდით, რომ გამოიკვლიეთ პაციენტი, უშუალოდ მისი მუცლის ღრუსკენ. ქრონიკული ქოლეცისტოპანკრეატიტის სიმპტომებით დაავადებული პაციენტი აკვირდება შემდეგს: დისკომფორტი ნაღვლის ბუშტში, ღვიძლი გადიდებულია, მტკივნეულია პალპაციით. შესაძლებელია მუსი-გეორგიევსკის, ორტნერის სიმპტომები.
როგორ დიაგნოზირებულია ქრონიკული ქოლეცისტოპანკრეატიტი? სიმპტომები ხშირად მწვავეა. დაავადების კურსი ჩვეულებრივ გრძელია, ალტერნატივა რემისიით ან გამწვავებით.
რა არის ქოლეცისტოპანკრეატიტი?
კურსის ბუნებიდან გამომდინარე, შეიძლება განვასხვავოთ დუნე ან მორეციდივე, ჩირქოვან-წყლულოვანი ქოლეცისტოპანკრეატიტი, რომლის სიმპტომებიც ზემოთ იყო აღწერილი. თუ ყველა ეს ნიშანი ნაპოვნია, დეტალური გამოკვლევისთვის უნდა მიმართოთ თქვენს გასტროენტეროლოგს და დაადგინოთ სწორი დიაგნოზი.
ექიმი განსაზღვრავს მკურნალობას
ახლა თქვენ იცით, რა ნიშნებია ქრონიკული ქოლეცისტოპანკრეატიტი (სიმპტომები). მკურნალობა უნდა განსაზღვროს ექიმმა, თქვენ არ შეგიძლიათ დანიშნოთ თერაპია თავს. ჩვეულებრივ, პაციენტები ჰოსპიტალიზირდებიან ქირურგიის განყოფილებაში. პერიტონიტის ან ნაღვლის ან პანკრეასის სხვა სერიოზული ცვლილებების შემთხვევაში, პაციენტს ოპერაცია უტარდება.
ამის შემდეგ, წამლის მკურნალობის გარდა, ინიშნება სხვა თერაპიული ზომები, რომლებიც მიზნად ისახავს დაზარალებული ორგანოების აღდგენას.
ქრონიკული ქოლეცისტოფანკრეატიტი, რომლის სიმპტომებიც ზემოთ იყო აღწერილი, გართულებების შემთხვევაში, ჩვეულებრივ, საჭიროა არაგეგმიური, გადაუდებელი ოპერაცია. თუ ქირურგიული ჩარევა არ არის საჭირო, მაშინ პაციენტს ინიშნება ინტენსიური წამლის მკურნალობის კურსი. ეს ხელს შეუწყობს მწვავე ანთების შეჩერებას ნაღვლის ბუშტში და პანკრეასის დროს.
კარგი შედეგის მისაღწევად აუცილებელია გაიაროთ სრული სამედიცინო კურსი. ამის შემდეგ, პაციენტი მოითხოვს დაავადებული ორგანოების დეტალურ გამოკვლევას.
რა უნდა გაკეთდეს, თუ მწვავე ქოლეცისტოპანკრეატიტი დიაგნოზირებულია? მკურნალობა ტარდება საავადმყოფოში, შესაბამისი პროფილის ექიმის მეთვალყურეობის ქვეშ.თუ გამოკვლევის დროს რაიმე ცვლილებები გამოვლინდა, მაშინ პაციენტს ინიშნება დაგეგმილი ოპერაცია ორივე ორგანოზე ერთდროულად. მკურნალობის შედეგი დამოკიდებულია ნაღვლის ბუშტის და პანკრეასის დაზიანების ხარისხზე, დაავადების განვითარების სტადიაზე და დახმარების დროულ მკურნალობაზე.
სათანადო კვება
რა უნდა გავაკეთოთ, თუ შეინიშნება ქოლეცისტოპანკრეატიტი (სიმპტომები)? მკურნალობა მიმართული უნდა იყოს ანთებითი ორგანოების დამამშვიდებლად. თქვენ გჭირდებათ ჯანსაღი დიეტა, უფრო სწორად, დიეტა. პაციენტმა დიეტადან უნდა ამოიღოს მთელი რიგი პროდუქტები: შებოლილი ხორცი, მწნილები, შემწვარი, დაკონსერვებული საკვები, ტკბილეული (განსაკუთრებით ის, ვინც შეიცავს კაკაოს), უნდა მიატოვოს.
ექიმები რეკომენდაციას იძლევიან გამწვავების პირველ რამდენიმე დღეში, თერაპიული მარხვის ჩასატარებლად, შემდეგ კი პაციენტი უნდა გადავიდეს მსუბუქ წვნიანებზე. მხოლოდ ამის შემდეგ - ავტორიზებულ დიეტაზე. პაციენტისთვის სასარგებლო იქნება ორთქლის აბაზანაში მოხარშული უმი, მოხარშული ან ჩაშუშული ბოსტნეული, თევზი და ხორცი.
გამოჯანმრთელების პერიოდში შეგიძლიათ მიირთვათ ფერმენტირებული რძის პროდუქტები: ხაჭო, ყველი, იოგურტი. ასევე სასარგებლოა მარცვლეულის ჭამა, ხელნაკეთი ჟელეების მომზადება და ხილის (მინიმალური მჟავიანობის) შეყვანა დიეტაში. გუშინდელი ხორბლის პური შედის დიეტაში, ასევე შეიძლება იყოს კრეკერი, მჭლე, დაუცველი ნამცხვარი.
დიეტის საჭმლის მომზადებისთვის ხორცის მიღება უნდა მოხდეს მჭლე. თუ ფრინველს საზამთრო, მაშინ ჭამის წინ აუცილებელია კანი ამოიღოთ ხორციდან, ექიმები არ გირჩევთ მის ჭამა.
Sage tincture
შემდეგი ტინქტურისთვის, აიღეთ ერთი სუფრის კოვზი ნაზავი, დაამატეთ ორი სუფრის კოვზი წიწაკა (წინასწარ გახეხილი), კამა თესლი, ნაქსოვი ნედლეული, გახეხილი და წმინდა იოანეს ვორტის სამი კოვზი. მოცვის ფოთლების იგივე რაოდენობა, სელის ზეთი, ოთხი სუფრის კოვზი ბურდოკის ფესვი, dandelions და ამას დაამატეთ ხუთი სუფრის კოვზი მარცვლეული და სოკოვანი ახალგაზრდა ფესვები.
ნაზავი კარგად აურიეთ, შემდეგ კი შეავსეთ ორი სუფრის კოვზი ერთი ჭიქა მდუღარე წყალი, მოდით, აურიეთ ის ორი საათის განმავლობაში. მიღებული ბულიონი მიიღეთ სამჯერ დღეში ჭამის წინ ნახევარ ჭიქაში. მკურნალობის ხანგრძლივობა უნდა იყოს მინიმუმ ორი თვე შეფერხების გარეშე.
თუ ადამიანს აქვს ქრონიკული ქოლეცისტოფანკრეატიტი (სიმპტომები), მკურნალობა მოიცავს დაახლოებით ორი ლიტრი წყალი მაინც. თქვენ უნდა მიიღოთ სელის ზეთი ნაღვლის ბუშტის გასაწმენდად. თუ ეს შესაძლებელია, მოიხმარეთ მეტი ლიმონი ან ხილი, რომელიც შეიცავს C ვიტამინს (ფორთოხალი, ცაცხვი, გრეიფრუტი), რაც ხელს უწყობს ნაღვლის ბუშტის ანთებას.
მიზანშეწონილია რაც შეიძლება ნაკლები კვერცხის ჭამა და თავიდან აიცილოთ საკვები, რომელსაც შეუძლია ქოლესტერინის ამაღლება. მკურნალობის შედეგი დამოკიდებულია თავად პაციენტზე. წესების გარკვევის, სპეციალური დიეტის და ექიმის რეკომენდაციების გათვალისწინებით, რეაბილიტაცია იქნება გრძელი, მაგრამ ხელსაყრელი შედეგით.
აუცილებელია ხალხური საშუალებების დახმარებით ამოიღონ ის ნიშნები, რომლებიც მწვავე ქოლეცისტოპანკრეატიტს (სიმპტომებს) აქვს. და მედიკამენტური მკურნალობა არ უნდა იყოს უგულებელყოფილი. სხეულის ფუნქციების სწორად აღდგენა თავიდან აიცილებს არასასურველ შედეგებს.