დიაბეტის ეტიოლოგია და პათოგენეზი

ასოცირებული პროფესორი, შინაგანი მედიცინის დეპარტამენტი 22
კურსის გავლით KrasSMU, N. OSETROVA
შაქრიანი დიაბეტი ერთ-ერთი ყველაზე გავრცელებული დაავადებაა, რომელსაც ახასიათებს გრძელი (სიცოცხლის ხანგრძლივობა) კურსი, სხვადასხვა ორგანოებისა და სისტემების გართულებებისა და დაზიანებების განვითარება, რაც იწვევს ადრეულ ასაკამდე ინვალიდობას და პაციენტის სიცოცხლის ხანგრძლივობას. შაქრიანი დიაბეტის ადრეული დიაგნოზი და დროული მკურნალობა დიდწილად განსაზღვრავს მისი კურსის ბუნებას, დიაბეტური ანგიოპათიების პირველადი და მეორადი პროფილაქტიკა და სხვა ცვლილებები, ხელს უწყობს სამუშაო შესაძლებლობების შენარჩუნებას.
შაქრიანი დიაბეტი არის მეტაბოლური დაავადებების ჯგუფი, რომლებიც გაერთიანებულია საერთო სიმპტომით - ქრონიკული ჰიპერგლიკემია, რაც ინსულინის სეკრეციის დეფექტების, ინსულინის მოქმედების ან ამ ორივე ფაქტორების შედეგია.
კლასიფიკაცია
გლიკემიური დაავადებების ეტიოლოგიური კლასიფიკაცია (WHO, 1999)
ტიპი 1 შაქრიანი დიაბეტი (გამოწვეულია ბეტა უჯრედების განადგურებით, ჩვეულებრივ იწვევს ინსულინის აბსოლუტურ დეფიციტს): აუტოიმუნური, იდიოპათიური.
ტიპი 2 შაქრიანი დიაბეტი (შეიძლება განსხვავდებოდეს ინსულინის წინააღმდეგობის უპირატესობა ინსულინის შედარებით დეფიციტით, ინსულინის სეკრეციის დეფექტების უპირატესად ან ინსულინის წინააღმდეგობის გარეშე).
გესტაციური დიაბეტი.
სხვა სპეციფიკური ტიპები:
- ბეტა უჯრედების დისფუნქციის გამომწვევი გენეტიკური დეფექტები,
- ინსულინის დაქვეითებული მოქმედების გამომწვევი გენეტიკური დეფექტები,
- ეგზოკრინული პანკრეასის დაავადებები,
- გამოწვეულია ფარმაკოლოგიური და ქიმიური აგენტებით,
- იმუნო-შუამავალი დიაბეტის იშვიათი ფორმები,
- სხვა გენეტიკური სინდრომები, რომლებიც ზოგჯერ დაკავშირებულია დიაბეტთან
ბეტა უჯრედების ფუნქციის გენეტიკური დეფექტები:
MODY- (ქრომოსომა 12, HNF-1a),
MODY-2 (ქრომოსომა 7, გლუკოკინაზას გენი),
MODY-1 (ქრომოსომა 20, გენი HNF-4a),
მიტოქონდრიული დნმ მუტაცია,
ინსულინის დარღვევების გამომწვევი გენეტიკური დეფექტები:
ტიპის A ინსულინის წინააღმდეგობა
რაბსონის სინდრომი - მენდეჰოლი,
ეგზოკრინული პანკრეასის დაავადებები:
შაქრიანი დიაბეტი, რომელიც გამოწვეულია ფარმაკოლოგიური და ქიმიური აგენტებით:
ზოგჯერ სხვა გენეტიკური სინდრომები, რომლებიც დაკავშირებულია დიაბეტით:
ლოურენს-მთვარე-ბეჯილის სინდრომი
პრადერის სინდრომი - ვილი,
იმუნური დიაბეტის არაჩვეულებრივი ფორმები
"მკაცრი ადამიანი" - სინდრომი (უძრაობის სინდრომი),
ინსულინის რეცეპტორების ავტომატური ანტისხეულები,
ტიპი 1 დიაბეტი, სტადიები
ტიპი 1 დიაბეტი ასახავს პროცესს ბეტა უჯრედების განადგურება, რაც ყოველთვის იწვევს შაქრიანი დიაბეტის განვითარებას, რომლის დროსაც ინსულინი საჭიროა გადარჩენისთვის, რათა თავიდან აიცილოს კეტოაციდოზის, კომა და სიკვდილი. ტიპი 1 ჩვეულებრივ ხასიათდება ანტისხეულების არსებობით GAD (გლუტამატის დეკარბოქსილაზა), ბეტა უჯრედში (ICA) ან ინსულინამდე, რაც დაადასტურებს აუტოიმუნური პროცესის არსებობას.
შაქრიანი დიაბეტის ტიპის პირველი დიაბეტის განვითარების ეტაპები (ეიზენბარტიგ.ს, 1989)
ეტაპი 1 – გენეტიკური მიდრეკილება, რაც რეალიზდება გენეტიკურად იდენტური ტყუპების ნახევარზე ნაკლებ პერიოდში და და-ძმების 2-5% -ში. დიდი მნიშვნელობა აქვს HLA ანტისხეულების არსებობას, განსაკუთრებით მეორე კლასის - DR, DR4 და DQ. ამავე დროს, 1 ტიპის დიაბეტის განვითარების რისკი ბევრჯერ იზრდება. ზოგადად პოპულაციაში - 40%, შაქრიანი დიაბეტით დაავადებულ პაციენტებში - 90% -მდე.
გაქვთ შეკითხვები დიაბეტის შესახებ?
ეტაპი 2 - ჰიპოთეტურად დაწყებული მომენტი - ვირუსული ინფექცია, სტრესი, კვება, ქიმიკატები, ე.ი. პროვოცირების ფაქტორების ზემოქმედება: ინფექციური (ენტეროვირალური, რეტროვირუსული, თანდაყოლილი წითურა, პარაზიტები, ბაქტერიები, სოკოები), არაინფექციური: დიეტური კომპონენტები: წებოვანა, სოიო, სხვა მცენარეები, ძროხის რძე, მძიმე მეტალები, ნიტრიტები, ნიტრატები, ბეტა უჯრედული ტოქსინები (მედიკამენტები) , ფსიქოასოციაციის ფაქტორები, ულტრაიისფერი გამოსხივება.
3 ეტაპი – იმუნოლოგიური დარღვევების ეტაპი - შენარჩუნებულია ინსულინის ნორმალური სეკრეცია. განისაზღვრება შაქრიანი დიაბეტის ტიპის 1-ის იმუნოლოგიური მარკერები - ბეტა უჯრედების ანტიგენების ანტისხეულები, ინსულინი, GAD (GAD განისაზღვრება 10 წელზე მეტი ხნის განმავლობაში).
ეტაპი 4 – გამოხატული აუტოიმუნური დარღვევების ეტაპი ხასიათდება ინსულინის სეკრეციის პროგრესული შემცირებით ინსულინის განვითარების გამო. გლიკემიის დონე ნორმალურია. ინსულინის სეკრეციის ადრეულ ეტაპზე აღინიშნება დაქვეითება.
5 ეტაპი – კლინიკური გამოვლინების ეტაპი ვითარდება ბეტა უჯრედების მასის 80 - 90% გარდაცვალებით. ამავე დროს, შენარჩუნებულია C- პეპტიდის ნარჩენი სეკრეცია.
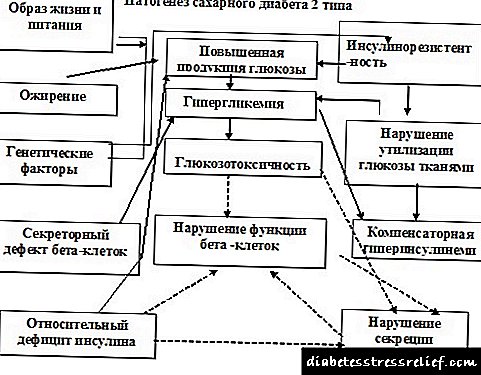
ტიპი 2 დიაბეტი, ეტიოლოგია, პათოგენეზი
ტიპი 2 დიაბეტი - ჰეტეროგენული დაავადება, რომელსაც ახასიათებს მეტაბოლური დარღვევების კომპლექსი, რომლის საფუძველზეც ხდება ინსულინის წინააღმდეგობა და სხვადასხვა ხარისხის სიმძიმე ბეტა უჯრედების დისფუნქცია.
ეტიოლოგიატიპი 2 დიაბეტი . შაქრიანი დიაბეტის ტიპი 2 ფორმის უმეტესობა პოლიგენური ხასიათისაა, ე.ი. გენების გარკვეული კომბინაცია, რომელიც განსაზღვრავს დაავადებისადმი მიდრეკილებას, ხოლო მისი განვითარება და კლინიკა განისაზღვრება ისეთი არა-გენეტიკური ფაქტორებით, როგორიცაა სიმსუქნე, overeating, sedentary ცხოვრების წესი, სტრესიასევე არასაკმარისი ინტრაუტერიული კვება და ცხოვრების პირველი წელი.
ტიპი 2 დიაბეტის პათოლოგია. თანამედროვე კონცეფციების თანახმად, ორი მექანიზმი მნიშვნელოვან როლს ასრულებს შაქრიანი დიაბეტის ტიპის 2 პათოგენეზში:
- ინსულინის სეკრეციის დარღვევა ბეტა უჯრედები
- გაიზარდა პერიფერიული წინააღმდეგობა ინსულინის მოქმედებამდე (ღვიძლის მიერ გლუკოზის პერიფერიული ათვისების დაქვეითება ან გლუკოზის წარმოების ზრდა). ყველაზე ხშირად, ინსულინის წინააღმდეგობა ვითარდება მუცლის სიმსუქნით.
ტიპი 1 და ტიპი 2 დიაბეტის სიმპტომები
1 და მე -2 ტიპების დიფერენციალური დიაგნოზი
კლინიკური სიმპტომები ტიპი 1 დიაბეტი მწვავე, უფრო ხშირად ახალგაზრდებში (15-დან 24 წლამდე ასაკის ასაკში) აღინიშნება ინფექციური სეზონური დაავადება. გამოხატულია დიაბეტური სინდრომის მანიფესტაციები, აღინიშნება კეტოაციდოზისადმი მიდრეკილება, ხშირად 25-0% მოდის პრე- და კომატურ მდგომარეობაში. დაავადების გრძელი კურსით ცუდი კომპენსაციის პირობებში, კლინიკური სურათი განისაზღვრება გვიან გართულებებით, ძირითადად მიკროანგიოპათიებით.
ტიპი 2 დიაბეტი. ინსულინის აბსოლუტური დეფიციტის არარსებობის გამო, დაავადება უფრო ნაზად ვლინდება. დიაგნოზი ხშირად შემთხვევით ხდება გლიკემიის რუტინულ განსაზღვრაში. დამახასიათებელია ჭარბი წონა, 40 წლის შემდეგ მანიფესტაცია, დადებითი ოჯახური ისტორია, აბსოლუტური ინსულინის დეფიციტის ნიშნების არარსებობა. ძალიან ხშირად, დიაგნოზის დასმის დროს ვლინდება გვიანი გართულებები, პირველ რიგში, მაკროანგიოპათია (ათეროსკლეროზი), რომელიც განსაზღვრავს დაავადების კლინიკურ სურათს, აგრეთვე ლატენტურ ინფექციებს (პიელონეფრიტი, სოკოვანი ინფექცია).
ტიპი 1 და ტიპი 2 დიფერენციალური დიაგნოზისთვის, აგრეთვე ინსულინის მოთხოვნილების დიაგნოზის დასადგენად ტიპი 2 დიაბეტში, C- პეპტიდის დონის შემოწმება ხდება გლუკაგონისა და საკვების სტიმულირების ტესტებში. (5 XE). C- პეპტიდების სამარხვო კონცენტრაცია 0.6 ნმოლ / ლ-ზე და 1,1 ნმოლ / ლ ზემოთ, საკვების სტიმულირების ან 1 მგ გლუკაგონის დანიშვნის შემდეგ, მიუთითებს ინსულინის საკმარის წარმოებაზე B- უჯრედების მიერ. მასტიმულირებელი C- პეპტიდის დონე 0,6 ნმოლ / ლ ან ნაკლები მიუთითებს ეგზოგენური ინსულინის საჭიროებაზე.
დიაგნოსტიკა
შაქრიანი დიაბეტის დიაგნოსტიკური კრიტერიუმები (WHO, 1999)
1. შაქრიანი დიაბეტის კლინიკური სიმპტომები (პოლიურია, პოლიდიფსია, აუხსნელი წონის დაკარგვა) კაპილარული სისხლში გლუკოზის დონის კომბინაციაში. ნებისმიერ დროს (მიუხედავად ჭამის დროს), აღემატება ან ტოლი 11.1 მლ მოლ / ლ.
2. კაპილარული სისხლში სამარხვო გლუკოზის დონე (უზმოზე მინიმუმ 8 საათის განმავლობაში) უფრო დიდი ან თანაბარია 6.1 მლ მოლ / ლ.
. კაპილარული სისხლში გლუკოზის დონე 2 საათის შემდეგ გლუკოზის დატვირთვის შემდეგ (75 გ), უფრო დიდი ან თანაბარი 11.1 მლ მოლ / ლ.
ლატენტური შაქრიანი დიაბეტის (დაქვეითებული გლუკოზის ტოლერანტობის) გამოვლენის მიზნით, დიაბეტის განვითარების მომატებული რისკის მქონე ადამიანებში, ხორციელდება გლუკოზის ტოლერანტობის ტესტი (TSH).
ზეპირიTTG(WHO კონსულტაციის ანგარიში, 1999)
გლუკოზის ტოლერანტობის ზეპირი ტესტი უნდა ჩატარდეს დილით, მინიმუმდღეობით შეუზღუდავი კვების ფონზე (დღეში 150 გ-ზე მეტი ნახშირწყლები) და ნორმალური ფიზიკური დატვირთვების ფონზე. უნდა აღინიშნოს ფაქტორები, რომლებმაც შეიძლება გავლენა მოახდინონ ტესტის შედეგებზე (მაგ., მედიკამენტები, დაბალი ფიზიკური დატვირთვა, ინფექცია). ტესტს წინ უნდა უძღოდეს ღამისთევა 8-14 საათის განმავლობაში (შეგიძლიათ წყალი დალიოთ). ბოლო საღამოს კვება უნდა შეიცავდეს 0-50 გრ ნახშირწყლებს. სისხლის უზმოზე მიღების შემდეგ, საგნებში უნდა დალიოს 75 გ უწყლო გლუკოზა ან 82,5 გლუკოზის მონოჰიდრატი, რომელიც იხსნება 250-00 მლ წყალში არაუმეტეს 5 წუთის განმავლობაში. ბავშვებისთვის დატვირთვა შეადგენს 1.75 გ გლუკოზას კგ სხეულის წონაზე, მაგრამ არაუმეტეს 75 გ. ტესტის დროს მოწევა დაუშვებელია. 2 საათის შემდეგ, ტარდება სისხლის მეორე სინჯი. ეპიდემიოლოგიური ან სკრინინგული მიზნებისათვის საკმარისია გლუკოზის ერთი სამარხვო ღირებულება ან 2 – საათიანი გლუკოზის დონე TSH– ის დროს. კლინიკური დიაგნოსტიკური მიზნებისათვის, დიაბეტი ყოველთვის უნდა დადასტურდეს ხელახლა ტესტირებით მეორე დღეს, გარდა იმ შემთხვევებისა, როდესაც უეჭველი ჰიპერგლიკემია მწვავე მეტაბოლური დეკომპენსაციით ან აშკარა სიმპტომებით.
ტიპი 1 დიაბეტის ეტიოლოგია
უფრო ხშირად, ფაქტორთა ჯგუფის ერთობლიობა ემყარება შაქრიანი დიაბეტის ეტიოლოგიას 1.
შაქარი მომენტალურად მცირდება! დროთა განმავლობაში დიაბეტით დაავადებამ შეიძლება გამოიწვიოს მთელი რიგი დაავადებები, მაგალითად, მხედველობის პრობლემები, კანისა და თმის მდგომარეობა, წყლულები, განგრენა და კიბო კიბოებიც კი! ხალხი მწარე გამოცდილებას ასწავლიდა შაქრის დონის ნორმალიზებას. წაიკითხეთ
- გენეტიკური დამოკიდებულება.
- ვირუსები: კოქსაკის ენტეროვირუსი, წითელა, ქათმის გოჭი, ციტომეგალოვირუსი.
- ქიმიკატები: ნიტრატები, ნიტრიტები.
- მედიკამენტები: კორტიკოსტეროიდები, ძლიერი ანტიბიოტიკები.
- პანკრეასის დაავადება.
- ნახშირწყლებისა და ცხოველური ცხიმების დიდი რაოდენობით მიღება.
- სტრესი.
ტიპი 1 დიაბეტის ეტიოლოგია კონკრეტულად არ არის დადგენილი. ტიპი 1 დიაბეტი ეხება მრავალფუნქციურ დაავადებებს, რადგან ექიმებს არ შეუძლიათ დაასახელონ ზემოთ აღნიშნულ ზუსტი ეტიოლოგიური ფაქტორი. დიაბეტი 1 ძალიან მიმაგრებულია მემკვიდრეობითობით. უმეტეს პაციენტებში გვხვდება HLA სისტემის გენები, რომელთა არსებობა გენეტიკურად გადაეცემა. ასევე მნიშვნელოვანია, რომ ამ ტიპის დიაბეტი გამოვლინდეს ბავშვობაში და ძირითადად 30 წლამდე.
შაქრიანი დიაბეტისთვის პათოგენეზის სქემებში საწყისი ხაზია ინსულინის დეფიციტი - 80-90% -იანი დეფიციტი ტიპის 1-ით, პანკრეასის ბეტა უჯრედების ფუნქციების შესრულების შეუსრულებლობის გამო. ეს იწვევს ყველა სახის მეტაბოლიზმის დარღვევას. მაგრამ უპირველეს ყოვლისა, გლუკოზის შეღწევა ინსულინდამოკიდებულ ქსოვილებში და მისი გამოყენება მცირდება. გლუკოზა არის მთავარი ენერგეტიკული კომპონენტი და მისი დეფიციტი იწვევს უჯრედების შიმშილს. დაქვეითებული გლუკოზა გროვდება სისხლში, რაც აისახება ჰიპერგლიკემიის განვითარებაში. თირკმელების შეუძლებლობა შაქრის დასაფენად გამოიხატება შარდში გლუკოზის გამოვლენით. გლიკემიას აქვს ოსმოსური შარდმდენი თვისება, რომელიც ვლინდება ისეთი სიმპტომების სახით, როგორიცაა პოლიურია (პათოლოგიურად ხშირი შარდვა), პოლიდიფსია (არაბუნებრივად ინტენსიური წყურვილი), ჰიპოტენზია (არტერიული წნევა).
ინსულინის დეფიციტი აძლიერებს ბალანსს ლიპოლიზსა და ლიპოგენეზს შორის, ყოფილი დომინირებასთან. ამის შედეგია ღვიძლში დიდი რაოდენობით ცხიმოვანი მჟავების დაგროვება, რაც იწვევს მისი ცხიმოვანი დეგენერაციის განვითარებას. ამ მჟავების დაჟანგვას თან ახლავს კეტონის სხეულების სინთეზი, რაც იწვევს სიმპტომებს, როგორიცაა პირის ღრუს აცეტონის სუნი, ღებინება, ანორექსია. ყველა ამ ფაქტორების სქემა უარყოფითად მოქმედებს წყლის ელექტროლიტების ბალანსზე, რაც ვლინდება გულის დარღვევით, არტერიული წნევის ვარდნით და კოლაფსის შესაძლებლობით.
ტიპი 2 დიაბეტის მიზეზები
შაქრიანი დიაბეტის ტიპის 2 ეტიოლოგიური ფაქტორები მსგავსია ტიპი 1 დიაბეტით. მაგრამ უპირველეს ყოვლისა, ცუდად კვება მოდის, კერძოდ, დიდი რაოდენობით ნახშირწყლები და ცხიმები, რომლებიც გადატვირთავენ პანკრეასს და იწვევს ინსულინისადმი ქსოვილების მგრძნობელობის დაკარგვას. ტიპი 2 დიაბეტი ძირითადად დაავადებულია ჭარბი ადამიანებით. ორსულობის დროს მაცდუნებელი ცხოვრების წესი, sedentary მუშაობა, დიაბეტი დაუყოვნებლივი ოჯახში, არასწორი კვება ან გესტაციური დიაბეტი - ტიპი 2 დიაბეტის ეტიოლოგია. შაქრიანი დიაბეტის 2 პათოგენეზი ემყარება პანკრეასის უჯრედების მოშლას და ინსულინის აღქმის წინააღმდეგობას, რაც შეიძლება იყოს ღვიძლისა და პერიფერიული. გამორჩეული თვისებებია პაციენტის ჭარბი წონა, არტერიული წნევა და დიაბეტის შენელებული განვითარება.
ტიპი 1 და 2 დიაბეტის კურსი
ტიპი 1 სწრაფად ელვისებურია. რამდენიმე დღეში პირის ღრუს მდგომარეობა საგრძნობლად გაუარესდება: ძლიერი წყურვილი, კანის ქავილი, პირის სიმშრალე, დღეში 5 ლიტრზე მეტი შარდის გამოყოფა. ხშირად, ტიპი 1 თავს იგრძნობს დიაბეტური კომა განვითარებით. ამრიგად, მკურნალობისთვის გამოიყენება მხოლოდ ჩანაცვლებითი თერაპია - ინსულინის ინექცია, რადგან სწორი ოდენობის ჰორმონის 10% -ს არ შეუძლია შეასრულოს ყველა საჭირო ფუნქცია.
დიაბეტის 1 და 2 კურსი განსხვავებულია. თუ 1-ლი ტიპი ვითარდება ელვისებური სიჩქარით და ხასიათდება ძლიერი სიმპტომებით, მაშინ მე -2 ტიპთან ერთად, პაციენტები ხშირად დიდი ხნის განმავლობაში არ ეჭვობენ, რომ დარღვევების არსებობაა.
ტიპი 2 დიაბეტი იწყება ნელა და უხილავი ადამიანებისთვის. სიმსუქნის ფონზე ჩნდება კუნთების სისუსტე, ხშირი დერმატიტი, ჩირქოვანი პროცესები, კანის ქავილი, ფეხების ტკივილი, მცირე წყურვილი. თუ დროულად მივმართოთ ენდოკრინოლოგს, ანაზღაურება შესაძლებელია მხოლოდ დიეტისა და ფიზიკური აქტივობის დახმარებით. მაგრამ ყველაზე ხშირად, პაციენტები ცდილობენ არ შეამჩნიონ გაუარესებული მდგომარეობა და დაავადება პროგრესირებს. ჭარბი წონის მქონე ადამიანებმა უნდა გამოიჩინონ თავიანთი ყურადღება და მდგომარეობის მინიმალური ცვლილებით, გაიარონ კონსულტაცია ექიმთან.
ჯერ კიდევ შეუძლებელია დიაბეტის განკურნება?
ვიმსჯელებთ იმით, რომ ახლა ამ სტრიქონებს კითხულობთ, სისხლში მაღალი შაქრის წინააღმდეგ ბრძოლაში გამარჯვება ჯერჯერობით თქვენს მხარეს არ არის.
და უკვე გიფიქრიათ საავადმყოფო მკურნალობაზე? გასაგებია, რადგან დიაბეტი ძალიან საშიში დაავადებაა, რომელიც, თუ არ მკურნალობა, შეიძლება გამოიწვიოს სიკვდილი. მუდმივი წყურვილი, სწრაფი შარდვა, ბუნდოვანი ხედვა. ყველა ეს სიმპტომი შენთვის ნაცნობია.
მაგრამ შესაძლებელია თუ არა მიზეზზე მკურნალობა, ვიდრე ეფექტი? ჩვენ გირჩევთ სტატიის წაკითხვას დიაბეტის მიმდინარე მკურნალობის შესახებ. წაიკითხეთ სტატია >>
შაქრის დაავადების სახეები
შაქრიანი დიაბეტის ეტიოლოგია კარგად არის გაგებული და, ზოგადად, შემდეგი სახით შეიძლება აღწერილიყო. როდესაც ენდოკრინული სისტემის მხრივ პათოლოგიური პრობლემები წარმოიქმნება, რის შედეგადაც პანკრეასის წყვეტს ინსულინის სინთეზს, რომელიც პასუხისმგებელია ნახშირწყლების ათვისებაზე, ან, პირიქით, ქსოვილი არ პასუხობს მის ორგანოს „დახმარებას“, ექიმები აფიქსირებენ ამ სერიოზული დაავადების დაწყებას.
ამ ცვლილებების შედეგად, შაქარი სისხლში იწყებს დაგროვებას, იზრდება მისი "შაქრის შემცველობა". დაუყოვნებლივ გახვევის გარეშე, ჩართულია კიდევ ერთი უარყოფითი ფაქტორი - გაუწყლოება. ქსოვილებს არ შეუძლიათ უჯრედებში წყლის შენარჩუნება, თირკმელებში კი სხეულისგან შარდის სახით გამოიყოფა შაქრის სიროფი. სამწუხაროდ, პროცესის ასეთი თავისუფალი ინტერპრეტაციისთვის - ეს მხოლოდ უკეთეს გაგებაშია.
სხვათა შორის, სწორედ ამ საფუძველზე იყო ძველ ჩინეთში, რომ ამ დაავადებას დიაგნოზი დაუსვეს, თუ ჭიანჭველებს შარდში მიშვებდნენ.

უგულებელყოფს მკითხველს შეიძლება ჰქონდეს ბუნებრივი კითხვა: რატომ არის ეს ასე საშიში შაქრის დაავადება, მათი თქმით, კარგად, სისხლი გახდა უფრო ტკბილი, ეს რა არის?
უპირველეს ყოვლისა, დიაბეტი საშიშია იმ გართულებების გამო, რაც მას იწვევს. არსებობს დაზიანება თვალების, თირკმელების, ძვლების და სახსრების, ტვინის, ზედა და ქვედა კიდურების ქსოვილების გარდაცვალების შედეგად.
ერთი სიტყვით - ეს არის ყველაზე უარესი მტერი არამარტო კაცისა, არამედ კაცობრიობისა, თუ კვლავ დავუბრუნდებით სტატისტიკას.
მედიცინა დიაბეტს ორ ტიპად ყოფს (ტიპებად):
- ინსულინზე დამოკიდებული - ტიპი 1. მისი თავისებურება მდგომარეობს პანკრეასის დისფუნქციით, რომელიც, მისი დაავადების გამო, ვერ ახერხებს ორგანიზმისთვის საკმარის ინსულინს.
- ინსულინის დამოუკიდებელი ტიპი 2. აქ დამახასიათებელია საპირისპირო პროცესი - ჰორმონი (ინსულინი) იწარმოება საკმარის მოცულობაში, თუმცა გარკვეული პათოლოგიური გარემოებების გამო, ქსოვილებს არ შეუძლიათ მასზე ადეკვატური რეაგირება.
უნდა აღინიშნოს, რომ მეორე ტიპი ვლინდება პაციენტების 75% -ში. მათ ყველაზე ხშირად განიცდიან ხანდაზმული და ხანდაზმული ადამიანები. პირიქით, პირველი ტიპი არ იშურებს ბავშვებსა და ახალგაზრდებს.

ტიპი 1 დიაბეტის მიზეზები
ამ ტიპის დიაბეტს, რომელსაც არასრულწლოვან დიაბეტსაც უწოდებენ, ახალგაზრდების ყველაზე უარესი მტერია, რადგან ყველაზე ხშირად იგი ვლინდება 30 წლის ასაკამდე. მუდმივად ვსწავლობთ ტიპი 1 დიაბეტის ეტიოლოგიასა და პათოგენეზს. ზოგიერთ სამედიცინო მეცნიერს მიაჩნია, რომ ამ დაავადების მიზეზი მდგომარეობს ვირუსებში, რომლებიც წითელას, წითურას, ქათმის ღვიძლის, ყბაყურის, ჰეპატიტის, აგრეთვე ნაწლავის კოქსაკის ვირუსის წარმოქმნის პროვოცირებას ახდენენ.
რა ხდება ამ შემთხვევებში სხეულში?
ზემოხსენებულ საშვილოსნოებს შეუძლიათ გავლენა მოახდინონ პანკრეასა და მის კომპონენტებზე - β- უჯრედებზე. ეს უკანასკნელი შეწყვეტს ინსულინის წარმოებას მეტაბოლური პროცესებისთვის საჭირო ოდენობით.
მეცნიერები განსაზღვრავენ დიაბეტის ყველაზე მნიშვნელოვან ეტიოლოგიურ ფაქტორებს ბავშვებში:
- სხეულის ტემპერატურის გახანგრძლივება: გადახურება და ჰიპოთერმია;
- ცილების გადაჭარბებული მიღება,
- მემკვიდრეობითი მიდრეკილება.
შაქრის მკვლელი დაუყოვნებლივ არ ამჟღავნებს თავის "სველ" არსებას, მაგრამ უმრავლესობის სიკვდილის შემდეგ - უჯრედების 80%, რომლებიც ახდენენ ინსულინის სინთეზს.
შაქრიანი დიაბეტის პათოგენეზის სქემა ან დაავადების განვითარების სცენარი (ალგორითმი) დამახასიათებელია უმეტეს პაციენტებში და გავლენას ახდენს საერთო მიზეზ-შედეგობრივ ურთიერთობებზე:
- დაავადების განვითარების გენეტიკური მოტივაცია.
- ფსიქო-ემოციური დარტყმა. უფრო მეტიც, მომატებული აგზნებადობის მქონე ადამიანები შეიძლება დაავადების მძევლები გახდნენ ყოველდღიური არასასურველი ფსიქოლოგიური სიტუაციის გამო.
- ინსულინი არის პანკრეასის რეგიონების ანთებითი პროცესი და β – უჯრედების მუტაცია.
- ციტოტოქსიური (მკვლელი) ანტისხეულების წარმოშობა, რომლებიც აინჰიბირებს და შემდეგ ბლოკავს ორგანიზმის ბუნებრივ იმუნურ პასუხს, არღვევს ზოგად მეტაბოლურ პროცესს.
- Β – უჯრედების ნეკროზი (სიკვდილი) და დიაბეტის აშკარა ნიშნები.
ვიდეო დოქტორ კომაროვსკისგან:
რისკი ფაქტორები ტიპი 2 დიაბეტისთვის
ტიპი 2 დიაბეტის განვითარების მიზეზები, პირველისაგან განსხვავებით, ინსულინის მიერ წარმოქმნილი პანკრეასის ქსოვილების მიერ აღქმის დაქვეითება ან ნაკლებობაა.
მარტივად რომ ვთქვათ: სისხლში შაქრის დაშლისთვის, β – უჯრედები წარმოქმნიან ამ ჰორმონის საკმარის რაოდენობას, თუმცა, მეტაბოლურ პროცესში ჩართული ორგანოები, სხვადასხვა მიზეზის გამო, არ „ხედავენ“ და „გრძნობენ“ მას.
ამ მდგომარეობას ეწოდება ინსულინის წინააღმდეგობა ან ქსოვილის მგრძნობელობის დაქვეითება.
მედიცინა განიხილავს შემდეგ უარყოფით წინაპირობებს, როგორც რისკის ფაქტორები:
- გენეტიკური. სტატისტიკა ”ამტკიცებს” იმ ადამიანების 10% -ს, რომლებსაც აქვთ ტიპის 2 დიაბეტიანი პაციენტი გვარში, რისკავს პაციენტების რიგების გადავსებას.
- სიმსუქნე. ეს ალბათ გადამწყვეტი მიზეზია, რაც ხელს უწყობს ამ დაავადებების დაჩქარებული ტემპით მიღებას. რა არის ამის დასარწმუნებლად? ყველაფერი უკიდურესად მარტივია - ცხიმის სქელი ფენის გამო, ქსოვილები წყვეტენ ინსულინის შეწოვას, უფრო მეტიც, ისინი ამას საერთოდ არ "ხედავენ"!
- დიეტის დარღვევა. ეს ფაქტორი "ჭიპის ტვინი" ასოცირდება წინა. გამოუსწორებელი ჟორი, რომელიც ფქვილით სავსეა ფქვილით, ტკბილი, პიკანტური და შებოლილი ნუშებით, არა მხოლოდ წონის მატებას უწყობს ხელს, არამედ უმოწყალოდ აწუხებს კუჭქვეშა ჯირკვალს.
- გულ-სისხლძარღვთა დაავადება. ისეთი დაავადებები, როგორიცაა ათეროსკლეროზი, არტერიული ჰიპერტენზია, გულის კორონარული დაავადება ხელს უწყობს ინსულინის აღქმას უჯრედულ დონეზე.
- სტრესი და მუდმივი პიკის ნერვული სტრესი. ამ პერიოდის განმავლობაში ხდება კატექოლამინების ძლიერი გამოყოფა ადრენალინისა და ნორეპინეფრინის სახით, რაც, თავის მხრივ, ზრდის სისხლში შაქრის შემცველობას.
- ჰიპოკორტიციზმი. ეს არის თირკმელზედა ჯირკვლის ქერქის ქრონიკული დისფუნქცია.
ტიპი 2 დიაბეტის პათოგენეზის აღწერა შეიძლება შეფასდეს, როგორც ორგანიზმში მეტაბოლური (მეტაბოლური) პროცესის დროს გამოვლენილი ჰეტეროგენული (ჰეტეროგენული) დარღვევების თანმიმდევრობა. საფუძველი, როგორც ადრე აღვნიშნეთ, არის ინსულინის რეზისტენტობა, ანუ ინსულინის ქსოვილების მიერ არაპერიპაცია, რომელიც განკუთვნილია გლუკოზის გამოყენებისთვის.
შედეგად, ძლიერი დისბალანსი აღინიშნება ინსულინის სეკრეციას (წარმოებას) და მის აღქმას (მგრძნობელობას) შორის ქსოვილების მიერ.

მარტივი მაგალითის გამოყენებით, არაცნობიერი ტერმინების გამოყენებით, რაც ხდება, შეიძლება აიხსნას შემდეგში. ჯანსაღი პროცესის დროს, პანკრეასი, "ხედავს", რომ სისხლში შაქრის მომატება დაფიქსირდა, β- უჯრედებთან ერთად წარმოქმნის ინსულინს და სისხლში ისვრის. ეს ხდება ე.წ. პირველი (სწრაფი) ფაზის დროს.
ეს ეტაპი არ არსებობს პათოლოგიაში, რადგან რკინა „ვერ ხედავს“ ინსულინის წარმოქმნის საჭიროებას, მათი თქმით, რატომ არის ის უკვე. მაგრამ პრობლემა მდგომარეობს იმაში, რომ საპირისპირო რეაქცია არ ხდება, შაქრის დონე არ იკლებს, რადგან ქსოვილები არ აკავშირებენ მის გაყოფის პროცესს.
სეკრეციის ნელი ან მე -2 ეტაპი უკვე ხდება ჰიპერგლიკემიისადმი რეაქციის სახით. მატონიზირებელ (მუდმივ) რეჟიმში ინსულინის წარმოება ხდება, თუმცა, ჰორმონის ჭარბი მიღების მიუხედავად, შაქრის დაქვეითება ცნობილი მიზეზით არ ხდება. უსასრულოდ იმეორებს.
ვიდეო დოქტორ მალიშევისგან:
გაცვლის დარღვევები
შაქრიანი დიაბეტის 1 და 2 ტიპის ეტიოპათოგენეზის განხილვა, მისი მიზეზ-შედეგობრივი ურთიერთობები, რა თქმა უნდა, გამოიწვევს ისეთი ფენომენების ანალიზს, როგორიცაა მეტაბოლური დარღვევები, რაც აძლიერებს დაავადების მიმდინარეობას.
დაუყოვნებლივ უნდა აღინიშნოს, რომ დარღვევებს თავად ტაბლეტებით არ მკურნალობენ. ისინი საჭიროებენ ცვლილებებს მთელი ცხოვრების წესში: კვების, ფიზიკური და ემოციური სტრესი.
ცხიმის მეტაბოლიზმი
ცხიმების საშიშროების შესახებ პოპულარული რწმენის საწინააღმდეგოდ, უნდა აღინიშნოს, რომ ცხიმები არის ენერგიის წყარო გაჭიმული კუნთების, თირკმელებისა და ღვიძლისთვის.
ჰარმონიაზე ლაპარაკი და აქსიომაზე ქადაგება - ყველაფერი უნდა იყოს ზომიერად, უნდა აღინიშნოს, რომ ცხიმის ოდენობის ნორმიდან გადახრა, ამ მიმართულებით ან სხვა მიმართულებით, სხეულისთვის ერთნაირად საზიანოა.
ცხიმის მეტაბოლიზმის დამახასიათებელი დარღვევები:
- სიმსუქნე. დაგროვილი ცხიმის ნორმა ქსოვილებში: მამაკაცებისთვის - 20%, ქალებისთვის - 30% მდე. ყველაფერი რაც უფრო მაღალია არის პათოლოგია. სიმსუქნე არის ღია ჭიშკარი გულის კორონარული დაავადების, ჰიპერტენზიის, შაქრიანი დიაბეტის, ათეროსკლეროზის განვითარებისათვის.
- კაჭექსია (ამოწურვა). ეს არის მდგომარეობა, რომელშიც ორგანიზმში არსებული ცხიმის მასა ნორმალურია. გამონაბოლქვის მიზეზები შეიძლება განსხვავებული იყოს: დაბალკალორიული საკვების გახანგრძლივებისგან, ჰორმონალური პათოლოგიებისგან, მაგალითად, გლუკოკორტიკოიდების დეფიციტით, ინსულინით, სომატოსტატით.
- Dyslipoproteinemia. ეს დაავადება გამოწვეულია ნორმალურ პროპორციის დისბალანსით, რომელიც შეიცავს პლაზმაში მოცემულ სხვადასხვა ცხიმებს. დისლიპოპროტეინემია არის თანმდევი კომპონენტი დაავადებები, როგორიცაა გულის კორონარული დაავადება, პანკრეასის ანთება, ათეროსკლეროზი.
ძირითადი და ენერგიის მეტაბოლიზმი
ცილები, ცხიმები, ნახშირწყლები - ეს არის ერთგვარი საწვავი მთელი ორგანიზმის ენერგეტიკული ძრავისთვის. როდესაც სხეული სხვადასხვა პათოლოგიების გამო, ინტოქსიკაციით ინგრევა პროდუქტებით, მათ შორის თირკმელზედა ჯირკვლების, პანკრეასის და ფარისებრი ჯირკვლის დაავადებების გამო, ორგანიზმში ენერგეტიკული მეტაბოლიზმის დარღვევა ხდება.
როგორ განვსაზღვროთ და რა გზით უნდა გამოვხატოთ ადამიანის სიცოცხლის მხარდაჭერისთვის აუცილებელი ენერგიის ხარჯების ოპტიმალური რაოდენობა?
მეცნიერებმა შემოიღეს ისეთი რამ, როგორიცაა ძირითადი მეტაბოლიზმი, პრაქტიკაში ნიშნავს სხეულის ნორმალური ფუნქციონირებისთვის საჭირო ენერგიის რაოდენობას მინიმალური მეტაბოლური პროცესებით.
მარტივი და გასაგები სიტყვებით, ეს შეიძლება აიხსნას შემდეგნაირად: მეცნიერება ირწმუნება, რომ ჯანმრთელ ადამიანს, რომელსაც აქვს ნორმალური სახის წონა, 70 კგ წონაზე ცარიელ კუჭზე, სუპური მდგომარეობაში, კუნთების აბსოლუტური მოდუნებული მდგომარეობითა და ოთახის ტემპერატურა 18 ° C- ით, სჭირდება 1700 კკალ / დღე ყველა სასიცოცხლო ფუნქციის შესანარჩუნებლად. .

თუ ძირითადი გაცვლა ხორციელდება ± 15% გადახრით, მაშინ ეს განიხილება ნორმალურ დიაპაზონში, წინააღმდეგ შემთხვევაში გამოვლენილია პათოლოგია.
პათოლოგია, რომელიც ზრდის ბაზალური მეტაბოლიზმის ზრდას:
- ჰიპერთირეოზი, ფარისებრი ჯირკვლის ქრონიკული დაავადება,
- სიმპათიკური ნერვების ჰიპერაქტიურობა,
- ნორეპინეფრინის და ადრენალინის გაზრდილი წარმოება,
- ღრძილების მომატება.
ბაზალური მეტაბოლური მაჩვენებლის შემცირება შეიძლება გამოიწვიოს შიმშილის გახანგრძლივება, რამაც შეიძლება გამოიწვიოს ფარისებრი ჯირკვლისა და პანკრეასის დისფუნქციის პროვოცირება.
წყლის გაცვლა
წყალი ცოცხალი ორგანიზმის აუცილებელი კომპონენტია. მისი როლი და მნიშვნელობა, როგორც ორგანული და არაორგანული ნივთიერებების იდეალური „სატრანსპორტო საშუალება“, ასევე ოპტიმალური დაშლის საშუალება და სხვადასხვა რეაქციები მეტაბოლურ პროცესებში არ შეიძლება შეფასდეს.
მაგრამ აქ, ბალანსზე და ჰარმონიაზე საუბრისას, ხაზგასასმელია, რომ მისი ჭარბი და ნაკლებობა ერთნაირად საზიანოა სხეულისთვის.
დიაბეტის დროს, წყლის მეტაბოლიზმის პროცესებში დარღვევები შესაძლებელია როგორც ერთი მიმართულებით, ასევე სხვა მიმართულებით:
- დეჰიდრატაცია ხდება ხანგრძლივი მარხვის და სითხის დაკარგვის შედეგად დიაბეტის დროს თირკმელების აქტივობის გამო.
- სხვა შემთხვევაში, როდესაც თირკმელები არ უმკლავდებიან მათთვის დაკისრებულ დავალებებს, ხდება ჭარბი დაგროვება წყლის უჯრედშორის სივრცეში და სხეულის ღრუსებში. ამ მდგომარეობას ეწოდება ჰიპერმოსოლარული ჰიპერჰიდრატაცია.
მჟავა – ფუძის ბალანსის აღდგენის, მეტაბოლური პროცესების სტიმულირებისა და ოპტიმალური წყლის გარემოს აღდგენის მიზნით, ექიმები გირჩევენ მინერალური წყლის დალევას.
საუკეთესო მინერალური წყლებიდან:
- ბორჯომი
- ესენცუკი
- მიგგოროდი,
- პიატიგორსკი
- ისტისკენ,
- ბერეზოვსკის მინერალიზებული წყლები.
ნახშირწყლების მეტაბოლიზმი
მეტაბოლური დარღვევების ყველაზე გავრცელებული ტიპებია ჰიპოგლიკემია და ჰიპერგლიკემია.
თანხმოვან სახელებს ფუნდამენტური განსხვავებები აქვთ:
- ჰიპოგლიკემია. ეს არის მდგომარეობა, რომელშიც სისხლში გლუკოზის დონე ნორმალურად დაბალია. ჰიპოგლიკემიის მიზეზი შეიძლება იყოს საჭმლის მონელება, ნახშირწყლების ცვლისა და შეწოვის მექანიზმში დარღვევების გამო. მაგრამ არა მხოლოდ ეს შეიძლება იყოს მიზეზი. ღვიძლის, თირკმელების, ფარისებრი ჯირკვლის, თირკმელზედა ჯირკვლების პათოლოგიამ, ისევე როგორც ნახშირწყლებთან დაბალ დიეტამ, შეიძლება გამოიწვიოს შაქრის ვარდნა კრიტიკულ დონეზე.
- ჰიპერგლიკემია. ეს მდგომარეობა ზემოაღნიშნულიდან საპირისპიროა, როდესაც შაქრის დონე ნორმალურად მაღალია. ჰიპერგლიკემიის ეტიოლოგია: დიეტა, სტრესი, თირკმელზედა ჯირკვლის ქერქის სიმსივნეები, თირკმელზედა თორმეტგოჯა ნაწლავის სიმსივნე (ფოქრომოციტომა), ფარისებრი ჯირკვლის პათოლოგიური გადიდება (ჰიპერთირეოზი), ღვიძლის უკმარისობა.
ნახშირწყლების პროცესების დარღვევების სიმპტომები დიაბეტში
ნახშირწყლების შემცირება:
- აპათია, დეპრესია,
- არაჯანსაღი წონის დაკლება
- სისუსტე, თავბრუსხვევა, ძილიანობა
- კეტოაციდოზი, მდგომარეობა, რომელშიც უჯრედებს სჭირდებათ გლუკოზა, მაგრამ არ მიიღოთ ეს რაიმე მიზეზით.
ნახშირწყლების გაზრდილი რაოდენობა:
- მაღალი წნევა
- ჰიპერაქტიურობა
- გულ-სისხლძარღვთა სისტემის პრობლემები,
- სხეულის ტრემორი - სხეულის სწრაფი, რიტმული ტრამვა, რომელიც დაკავშირებულია ნერვული სისტემის დისბალანსთან.
ნახშირწყლების მეტაბოლიზმის დარღვევით გამოწვეული დაავადებები:
| ეტიოლოგია | დაავადება | სიმპტომოტოლოგია |
|---|---|---|
| ნახშირწყლების ჭარბი რაოდენობა | სიმსუქნე | წყვეტილი შარვალი, ქოშინი |
| უკონტროლო წონის მომატება | ||
| ჰიპერტენზია | ||
| დაუფარავი მადა | ||
| შინაგანი ორგანოების ცხიმოვანი დეგენერაცია მათი ავადმყოფობის შედეგად | ||
| შაქრიანი დიაბეტი | მტკივნეული წონის ცვალებადობა (მომატება, დაქვეითება) | |
| კანის ქავილი | ||
| დაღლილობა, სისუსტე, ძილი | ||
| შარდვის მომატება | ||
| არაჯანსაღი ჭრილობები | ||
| ნახშირწყლების დეფიციტი | ჰიპოგლიკემია | ძილი |
| ოფლიანობა | ||
| თავბრუსხვევა | ||
| გულისრევა | ||
| შიმშილი | ||
| გირკის დაავადება ან გლიკოგენოზი არის ფერმენტების დეფექტებით გამოწვეული მემკვიდრეობითი დაავადება, რომელიც მონაწილეობს გლიკოგენის წარმოებაში ან დაშლასში. | ჰიპერტემია | |
| კანის Xanthoma - კანის ლიპიდური (ცხიმოვანი) მეტაბოლიზმის დარღვევა | ||
| დაგვიანებული puberty და ზრდა | ||
| რესპირატორული უკმარისობა, ქოშინი |
ოფიციალური მედიცინა ირწმუნება, რომ ტიპის 1 და 2 ტიპის დიაბეტი არ შეიძლება მთლიანად განკურნდეს. მაგრამ მისი ჯანმრთელობის მდგომარეობის მუდმივი მონიტორინგის წყალობით, ისევე როგორც წამლის თერაპიის გამოყენების წყალობით, მის განვითარებაში დაავადება შეანელებს იმდენს, რომ იგი საშუალებას მისცემს პაციენტს არ იგრძნოს გარკვეული შეზღუდვა ყოველდღიური სიხარულის აღქმაში და იცხოვროს მთელი ცხოვრება.