სამეცნიერო ელექტრონული ბიბლიოთეკის მონოგრაფია, რომელიც გამოქვეყნებულია რუსეთის საბუნებისმეტყველო აკადემიის გამომცემლობის მიერ

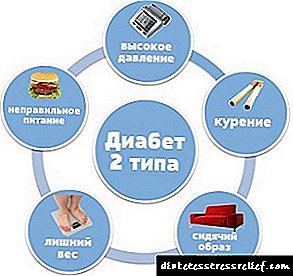
შაქრიანი დიაბეტი ჩნდება დატვირთული მემკვიდრეობის თანდასწრებით, ეს დამახასიათებელია დაავადების როგორც პირველი, ასევე მეორე ფორმებისთვის. მაგრამ გენეტიკური მიდრეკილების პირობებშიც კი, აშკარა დაავადების განვითარება მოითხოვს პროვოცირებულ ფაქტორებს. მათი მნიშვნელობა განსხვავდება 1 და 2 ტიპებისთვის:
- პირველი ტიპი. უფრო ხშირად ბავშვები და ახალგაზრდები ავადდებიან. ხშირად, პირველი მანიფესტაციები ხდება ინფექციის შემდეგ: ყბაყურა, გრიპი, ჰეპატიტი, წითურა. განვითარების სტიმული შეიძლება იყოს წამლებით, ტოქსინებით, პესტიციდებით მოწამვლა. ნებისმიერი ფაქტორი იწვევს აუტოიმუნურ პროცესს. ეს იწვევს მათ განადგურებას და ინსულინის აბსოლუტურ ნაკლებობას. მანიფესტაციები ხდება კუნძულოვანი ქსოვილის ფუნქციონირების თითქმის სრული განადგურებით.
- მეორე ტიპი. იგი ყველა 90% -ს შეადგენს. სიმსუქნე პირველ რიგში მოდის. ამ შემთხვევაში, იქმნება ინსულინის საკმარისი რაოდენობა, მაგრამ ქსოვილები კარგავენ მის მიმართ მგრძნობელობას.
ჰორმონის ექსკრეციაზე რეაგირების უნარის დაკარგვა მიდრეკილია:
- ათეროსკლეროზი
- ჰიპერტენზია და არტერიული ჰიპერტენზია,
- სტრესული სიტუაციები
- დიეტაში ბოჭკოების ნაკლებობა
- ნახშირწყლების საკვების უპირატესობა,
- მეტაბოლური საშუალებები
- პანკრეასის ანთება,
- პოლიკისტოზური საკვერცხეების სინდრომი,
- ასაკთან დაკავშირებული ცვლილებები სხეულში 50 წლის შემდეგ.
საერთო რისკის ფაქტორების მიღმა ქალებისთვის, ორსულობის დროს დიაბეტის რისკი იზრდება. ასეთ დიაბეტს ეწოდება გესტაციური დიაბეტი და ვლინდება ბავშვის ტარების პერიოდში, მაგრამ კვების და ფიზიკური ვარჯიშის შესახებ რეკომენდაციების დარღვევით, ის გარდაიქმნება ტიპიური შაქრიანი დიაბეტით.
დიაბეტის პროფილაქტიკა ქალებში:
- დიეტის დაცვა
- მკაცრად გააკონტროლეთ სხეულის წონა, გადაჭარბების შემთხვევაში, დარწმუნდით, რომ შეამცირებთ ნორმალურ,
- კვირაში მინიმუმ 5-ჯერ უნდა გააკეთოთ თერაპიული ვარჯიშები, სიარული, ცურვა, სირბილი,
- სტრესის ფაქტორი აღმოფხვრას
- უარი თქვან ცუდი ჩვევებიდან.
ბავშვობაში დაავადების უპირატესი ტიპია პირველი - ინსულინდამოკიდებული დიაბეტი. ვინაიდან ის არის მემკვიდრეობითი დაავადება, ბავშვს ნაჩვენებია ტესტები:
- პანკრეასის ქსოვილის ანტისხეულები,
- ინსულინი, C- პეპტიდი და პროინსულინი,
- გლუკოზის ტოლერანტობა
- გლიკირებული ჰემოგლობინი,
- კეტონის სხეულები სისხლში და შარდში.
ინფექციის საშიშროება ასეთი ბავშვებისთვის. მას ნაჩვენებია იმუნოპროფილაქსია ინტერფერონის და იმუნოკორექტორების გამოყენებით. იმუნოსტიმულატორების, ვაქცინებისა და შრატების დანიშვნამდე საჭიროა ყოვლისმომცველი გამოკვლევა, მათ შორის სტრესული ტესტები.
იმის გამო, რომ აუტოიმუნური ანთება წამყვანი განვითარების ფაქტორია, ციკლოსპორინი ინიშნება, როდესაც ანტისხეულები გამოვლენილია მაღალი კონცენტრაციით. ასეთი თერაპიის ადრეული დაწყებით, ზოგიერთ შემთხვევაში შესაძლებელია დაავადების განვითარების შეჩერება ან პირველი სიმპტომების გამოვლენა დიდი ხნის განმავლობაში გადადება.
მეტაბოლური დარღვევების პროვოცირების კიდევ ერთი ფაქტორი ბავშვების ხელოვნური კვებაა. ეს იმიტომ ხდება, რომ ძროხის რძის ცილა სტრუქტურაში მსგავსია პანკრეასის ცილებთან. ეს იწვევს იმ ფაქტს, რომ იმუნური უჯრედები არ ცნობენ კუნძულ ქსოვილებს, როგორც საკუთარ თავს და იწყებენ მის განადგურებას. ამიტომ დედის რძე უმნიშვნელოვანესია დიაბეტის მიმართ გენეტიკური მიდრეკილების მქონე ბავშვებისთვის.
მამაკაცებში, ყველაზე მნიშვნელოვანია დაავადების პროფილაქტიკის დროს არის საკვები, რომელსაც აქვს ცხოველური წარმოშობის ცხიმოვანი საკვები, შემწვარი, ცხიმიანი და სანელებელი საკვები, ალკოჰოლური სასმელები.
პირველადი დიაბეტის პროფილაქტიკა იწყებამიდრეკილების გამომწვევი ფაქტორების დადგენა:
- მემკვიდრეობა
- სხეულის ჭარბი წონა
- თანმდევი დაავადებები
- ცუდი ჩვევები
- ასაკი
- ორსულობის დაგეგმვა
- გლუკოზის ტოლერანტობის დაქვეითება.
თუ პაციენტი ერთ-ერთი რისკის ჯგუფია, მაშინ ნაჩვენებია:
- მარტივი ნახშირწყლების (შაქარი და თეთრი ფქვილი) გამოყოფა, ცხოველური ცხიმების შეზღუდვა,
- რეგულარული ფიზიკური დატვირთვა, მინიმალური ხანგრძლივობაა 150 წუთი. კვირაში. კლასების გამოყენება შესაძლებელია,
- სხეულის წონის ნორმალიზება. მისთვის, თქვენ უნდა გამოთვალოთ დიეტის კალორიული შემცველობა, ენერგეტიკული ხარჯების გათვალისწინებით, გლიკემიური ინდექსით, კვირაში ერთხელ გაატაროთ მარხვა,
- სტრესის შემცირება - დაეუფლეთ რელაქსაციის მეთოდებს, სუნთქვის ვარჯიშებს, იოგას,
- ეპიდემიის დროს პაციენტებთან კონტაქტის პრევენცია,
- მოწევის დატოვება და ალკოჰოლის დალევა.
საშუალო პროფილაქტიკა ვრცელდება დიაბეტის მქონე პაციენტებში. მისი მიზანია სისხლძარღვთა და ნერვული გართულებების განვითარების თავიდან აცილება ან შეფერხება. ამისათვის თქვენ უნდა:
- სისხლში გლუკოზის კონტროლი
მუდმივად აკონტროლეთ სისხლში გლუკოზის დონე, გლიკირებული ჰემოგლობინი, - მაქსიმალურად გაზარდოთ ნახშირწყლებისა და ცხიმის მეტაბოლიზმის მაჩვენებლები, როგორც რეკომენდებულია, შეინარჩუნოთ არტერიული წნევის ნორმალური დონე,
- მკაცრად დაიცავით კვების წესები,
- ინსულინისა და ტაბლეტების დოზის დროულად შეცვლა შაქრის შესამცირებლად, დიაბეტის ან შინაგანი ორგანოების მძიმე დაავადებების დეკომპენსაციით (განურჩევლად ტიპისა), მითითებულია ინსულინის ინტენსიური თერაპია.
საშუალო დიაბეტის პროფილაქტიკა გამოიყენება დაავადების გართულებების შემთხვევაში:
- რეტინოპათია (ბადურის დაზიანება)
- ნეფროპათია (თირკმლის ფუნქციის დაქვეითება),
- ნეიროპათიები (დიაბეტური ტერფი, ავტონომიური დისფუნქციები),
- ანგიოპათიები (კიდურების, შინაგანი ორგანოების და ტვინის სისხლის ნაკადის შემცირება).
ზოგადი პრევენციული ზომები:
- ენდოკრინოლოგისა და მასთან დაკავშირებული სპეციალისტების მეთვალყურეობის ქვეშ (ოპტომეტრისტი, ნეფროლოგი, კარდიოლოგი, ნეიროპათოლოგი),
- არ დაირღვეს გლიკემიის, არტერიული წნევის დაგეგმილი გამოკვლევისა და თვითმმართველობის მონიტორინგის პირობები,
- ანაზღაურეთ ნახშირწყლებისა და ცხიმის მეტაბოლიზმის ცვლილებები მედიკამენტებით,
- საავადმყოფოში დროული მკურნალობის კურსების გავლა, მათ შორის ქირურგიული კურსების ჩატარება, რეაბილიტაცია სანატორიუმებში უკუჩვენებების არარსებობის შემთხვევაში,
- გამორიცხეთ ნებისმიერი კვების დარღვევა, ცუდი ჩვევები.
დიეტა მეტაბოლური დარღვევებისთვის სავალდებულო საფუძველია ეფექტური პრევენციისთვის. თუ დიაბეტით დაავადებულებმა უნდა გაითვალისწინონ ნახშირწყლების რაოდენობა (პურის ერთეული) ინსულინის დოზის გამოანგარიშებისთვის, გლიკემიური ინდექსით, მაშინ სხვა პაციენტებისთვის, რომელთაც აქვთ დაავადება მიდრეკილებით, საკმარისია მენიუდან ამოიღონ აკრძალული საკვები. ეს მოიცავს:
- საკონდიტრო ნაწარმი კარაქი ან პუფის საკონდიტრო ნაწარმი, პური თეთრი ფქვილიდან,
- ნამცხვრები, ვაფლები, ნამცხვარი ან საკონდიტრო ნაწარმი,
- შაქარი, ტკბილეული, თაფლი,
- ალკოჰოლური სასმელები შაქრით,
- შეფუთული წვენები, ნექტარები, ტკბილი სოდა,
- მურაბები, კონსერვები, სიროფი,
- ნაყინი, დესერტები,
- საჭმელები, კრეკერი, ჩიპები, სწრაფი კვების პროდუქტები,
- ვადები, ქიშმიში, ყურძენი, ლეღვი,
- შეიძინა სოუსები, მომზადებული საკვები, დაკონსერვებული საკვები,
- მაკარონი, თეთრი ბრინჯი, სემოლინა,
- შებოლილი, დამარილებული თევზი,
- ცხიმიანი ხორცი, ნაყენი, ძეხვი,
- ხაჭოჭამი უფრო მეტია, ვიდრე 9% ცხიმი, არაჟანი და ნაღები 10% -ით.
ცილის წყაროა ფრინველი და მჭლე თევზი. ისინი მოხარშული ან გამომცხვარია, შეჭამეს ახალი ბოსტნეულის სალათებით. რეკომენდებულია სახლში დამზადებული მაწონი, სასმელები, ხაჭო ზომიერი შემცველობა. ნახშირწყლები - ხილიდან, მარცვლეულიდან მთელი მარცვლეულიდან, ბოსტნეულიდან. ყაბზობის ტენდენციით, ორთქლის ქატო სასარგებლოა ფაფის ან რძის პროდუქტებში.
წაიკითხეთ ეს სტატია
პირველი ტიპი
უფრო ხშირად ბავშვები და ახალგაზრდები ავადდებიან.ხშირად, პირველი მანიფესტაციები ხდება ინფექციის შემდეგ: ყბაყურა, გრიპი, ჰეპატიტი, წითურა. განვითარების სტიმული შეიძლება იყოს წამლებით, ტოქსინებით, პესტიციდებით მოწამვლა.
რომელიმე ეს ფაქტორი იწვევს აუტოიმუნურ პროცესს, რის შედეგადაც ორგანიზმში ანტისხეულები იქმნება საკუთარი პანკრეასის უჯრედების საწინააღმდეგოდ. ეს იწვევს მათ განადგურებას და ინსულინის აბსოლუტურ ნაკლებობას. დაავადების მანიფესტაციები ხდება კუნძულოვანი ქსოვილის ფუნქციონირების თითქმის სრული განადგურებით.
და აქ უფრო მეტია ბავშვებში დიაბეტის შესახებ.
მეორე ტიპი
ის უპირატესად პაციენტთა უმეტესობაშია, იგი ყველა შემთხვევის თითქმის 90% -ს შეადგენს. მისი განვითარების ყველა მიზეზს შორის, სიმსუქნე პირველ რიგში მოდის. ნახშირწყლებისა და ცხიმის მეტაბოლიზმის დარღვევები ურთიერთდაკავშირებულია, რაც იწვევს სისხლძარღვთა გართულებების სწრაფ გამოვლენას.
მეტაბოლური დარღვევების გამოჩენის მთავარი მექანიზმი ინსულინის წინააღმდეგობის შეძენაა. ანუ, იქმნება ინსულინის საკმარისი რაოდენობა, მაგრამ ქსოვილები კარგავს მასზე მგრძნობელობას. ჰორმონის ექსკრეციაზე რეაგირების უნარის დაკარგვა მიდრეკილია:
- ათეროსკლეროზი
- ჰიპერტენზია და სიმპტომური არტერიული ჰიპერტენზია,
- ხშირად განმეორებადი სტრესული სიტუაციები
- დიეტაში ბოჭკოების ნაკლებობა, ნახშირწყლების შემცველი საკვები - ფქვილის პროდუქტები და ტკბილეული,
- წამლების ხანგრძლივი გამოყენება, რომლებიც არღვევს მეტაბოლურ პროცესებს - პრედნიზონი და ანალოგები, შარდმდენები, ზოგიერთი პრეპარატი, შემდეგ წნევა, ლევოთიროქსინი, ანტიტემური,
- პანკრეასის ანთება,
- პოლიკისტოზური საკვერცხეების სინდრომი,
- ასაკთან დაკავშირებული ცვლილებები სხეულში 50 წლის შემდეგ.
დიაბეტის პროფილაქტიკის ღონისძიებები
პაციენტის ასაკიდან და სქესიდან გამომდინარე, არსებობს გარკვეული განსხვავებები, რომლებიც გასათვალისწინებელია დიაბეტის პროფილაქტიკის მიზნით საქმიანობის დაგეგმვისას.
ქალებისთვის საერთო რისკ-ფაქტორების გარდა, ორსულობის დროს დიაბეტის რისკი იზრდება. ეს გამოწვეულია კონტრ-ჰორმონალური ჰორმონების პლაცენტის განთავისუფლებით (ინსულინის მოქმედების დათრგუნვა). ასეთ დიაბეტს ეწოდება გესტაციური დიაბეტი და ვლინდება ბავშვის ტარების პერიოდში, მაგრამ კვების და ფიზიკური ვარჯიშის შესახებ რეკომენდაციების დარღვევით, ის გარდაიქმნება ტიპიური შაქრიანი დიაბეტით.
მისი განვითარების თავიდან ასაცილებლად საჭიროა:
- დიეტის დაცვა
- მკაცრად გააკონტროლეთ სხეულის წონა, გადაჭარბების შემთხვევაში, დარწმუნდით, რომ შეამცირებთ ნორმალურ,
- კვირაში მინიმუმ 5-ჯერ უნდა გააკეთოთ თერაპიული ვარჯიშები, სიარული, ცურვა, სირბილი,
- სტრესის ფაქტორების აღმოფხვრა
- უარი თქვან ცუდი ჩვევებიდან.
ბავშვობაში, პირველი ტიპის დაავადება არის ინსულინდამოკიდებული დიაბეტი. ვინაიდან ის ჩნდება ისეთ ოჯახებში, სადაც ერთ ან ორივე მშობელს აქვს დიაბეტი, ან სისხლში ნათესავებში არის დაავადება, შემდეგ ბავშვი ნაჩვენებია ტესტირებისთვის:
- პანკრეასის ქსოვილის ანტისხეულები,
- ინსულინი, C- პეპტიდი და პროინსულინი,
- გლუკოზის ტოლერანტობა
- გლიკირებული ჰემოგლობინი,
- კეტონის სხეულები სისხლში და შარდში.
ინფექციის საშიშროება ასეთი ბავშვებისთვის. მას ნაჩვენებია იმუნოპროფილაქსია ინტერფერონის და იმუნოკორექტორების გამოყენებით. იმუნოსტიმულატორების, ვაქცინებისა და შრატების დანიშვნამდე საჭიროა ყოვლისმომცველი გამოკვლევა, მათ შორის სტრესული ტესტები.
იმის გამო, რომ აუტოიმუნური ანთება წამყვანი განვითარების ფაქტორია, ციკლოსპორინი ინიშნება, როდესაც ანტისხეულები გამოვლენილია მაღალი კონცენტრაციით. ასეთი თერაპიის ადრეული დაწყებით, ზოგიერთ შემთხვევაში შესაძლებელია დაავადების განვითარების შეჩერება ან პირველი სიმპტომების გამოვლენა დიდი ხნის განმავლობაში გადადება.
მეტაბოლური დარღვევების პროვოცირების კიდევ ერთი ფაქტორი ბავშვების ხელოვნური კვებაა. ეს იმიტომ ხდება, რომ ძროხის რძის ცილა სტრუქტურაში მსგავსია პანკრეასის ცილებთან. ეს იწვევს იმ ფაქტს, რომ იმუნური უჯრედები არ ცნობენ კუნძულ ქსოვილებს, როგორც საკუთარ თავს და იწყებენ მის განადგურებას. ამრიგად, დიაბეტის მიმართ გენეტიკური მიდრეკილების მქონე ბავშვებისთვის დედის რძე ძალზე მნიშვნელოვანია.
ძუძუთი კვება
დაავადების პროფილაქტიკის მხრივ ყველაზე მნიშვნელოვანია კვების რაციონი ცხიმოვანი ცხოველური პროდუქტების, შემწვარი, ცხიმიანი და ცხარე საკვების შეზღუდვით, ასევე ალკოჰოლური სასმელების მიღებით. ეთილის სპირტი არა მხოლოდ ცვლის სხეულის რეაგირებას მიღებულ ნახშირწყლებზე, არამედ არღვევს ღვიძლს, რაც არის ორგანო, რომელსაც შეუძლია გავლენა მოახდინოს სისხლში გლუკოზის კონცენტრაციაზე.
განსაკუთრებული საშიშროება არსებობს ტკბილი ღვინოების, ლიქიორის, ლიქიორებისა და კოქტეილების შაქრით მიღების დროს. ისინი იწვევს გლუკოზის მკვეთრ ცვლილებებს, შაქრის შემამცირებელი წამლების დოზის შერჩევაში სირთულეებს. თუ ალკოჰოლზე დამოკიდებულნი ხართ, დაავადების ნევროლოგიური გართულებების რისკი მკვეთრად იზრდება.
პრევენციული ზომების სახეები
დიაბეტის განვითარების თავიდან ასაცილებლად, მის შედეგებზე, შემუშავებულია პრევენციის რამდენიმე ეტაპი.
ის მიზნად ისახავს დიაბეტის რისკის შემცირებას. მისთვის გამოვლენილია მიდრეკილების ფაქტორები:
- მემკვიდრეობა
- სხეულის ჭარბი წონა
- თანმდევი დაავადებები
- ცუდი ჩვევები
- ასაკი
- ორსულობის დაგეგმვა
- გლუკოზის ტოლერანტობის დაქვეითება.
თუ პაციენტი ერთ-ერთი რისკის ჯგუფია, მაშინ ნაჩვენებია:
- მარტივი ნახშირწყლების მიღება საკვებიდან (შაქარი და თეთრი ფქვილი) და ცხოველური ცხიმების შეზღუდვა,
- რეგულარული ფიზიკური დატვირთვა. კვირაში დატვირთვების მინიმალური ხანგრძლივობაა 150 წუთი. კლასები უნდა იყოს შესაძლებელი, კარგი შემწყნარებლობით, ინტენსივობა თანდათან იზრდება,
- სხეულის წონის ნორმალიზება. ამისათვის თქვენ უნდა გამოთვალოთ დიეტის კალორიული შემცველობა, ინდივიდუალური ენერგიის ხარჯების გათვალისწინებით, გლიკემიის ინდექსის გათვალისწინებით (გლუკოზის დონის მკვეთრად გაზრდის შესაძლებლობა), მიირთვით მარხვის დღე კვირაში ერთხელ,
- სტრესის შემცირება - დაეუფლეთ რელაქსაციის მეთოდებს, სუნთქვის ვარჯიშებს, იოგას,
- ეპიდემიის დროს პაციენტებთან კონტაქტის პრევენცია,
- მოწევის დატოვება და ალკოჰოლის დალევა.
ნახეთ ვიდეო დიაბეტის პრევენციის შესახებ:
ვრცელდება იმ პაციენტებზე, რომლებსაც უკვე აქვთ დიაბეტი. მისი მიზანია სისხლძარღვთა და ნერვული გართულებების განვითარების თავიდან აცილება ან შეფერხება. ამისათვის თქვენ უნდა:
- მუდმივად აკონტროლეთ სისხლში გლუკოზის დონე, გლიკირებული ჰემოგლობინი,
- მაქსიმალურად გაზარდოთ ნახშირწყლებისა და ცხიმის მეტაბოლიზმის მაჩვენებლები, როგორც რეკომენდებულია, შეინარჩუნოთ არტერიული წნევის ნორმალური დონე,
- მკაცრად დაიცავით კვების წესები, რადგან აკრძალული საკვების მოხმარებისას გლუკოზის შემცველობა სწრაფად იზრდება და მედიკამენტების მოქმედება გარკვეული პერიოდის შემდეგ ხდება,
- ინსულინისა და ტაბლეტების დოზის დროულად რეგულირება სისხლში შაქრის შესამცირებლად, დიაბეტის ან შინაგანი ორგანოების მძიმე დაავადებების დეკომპენსაციით (განურჩევლად ტიპისა), მითითებულია ინსულინის ინტენსიური თერაპია.
იგი გამოიყენება დაავადების გართულებების შემთხვევაში:
- რეტინოპათია (ბადურის დაზიანება)
- ნეფროპათია (თირკმლის ფუნქციის დაქვეითება),
- ნეიროპათიები (დიაბეტური ტერფი, ავტონომიური დისფუნქციები),
- ანგიოპათია (კიდურების, შინაგანი ორგანოების და ტვინის სისხლის ნაკადის დაქვეითება).
დიაბეტის თითოეულ ეფექტს შეიძლება ჰქონდეს შეუქცევადი შედეგები. მათი თავიდან ასაცილებლად, თქვენ უნდა:
- ენდოკრინოლოგისა და მასთან დაკავშირებული სპეციალისტების მეთვალყურეობის ქვეშ (ოპტომეტრისტი, ნეფროლოგი, კარდიოლოგი, ნეიროპათოლოგი),
- არ დაირღვეს გლიკემიის, არტერიული წნევის დაგეგმილი გამოკვლევისა და თვითმმართველობის მონიტორინგის პირობები,
- ანაზღაურეთ ნახშირწყლებისა და ცხიმის მეტაბოლიზმის ცვლილებები კომპლექსური წამლის თერაპიის დახმარებით,
- საავადმყოფოში დროული მკურნალობის კურსების გავლა, მათ შორის ქირურგიული კურსების ჩატარება, რეაბილიტაცია სანატორიუმებში უკუჩვენებების არარსებობის შემთხვევაში,
- გამორიცხეთ ნებისმიერი კვების დარღვევა, ცუდი ჩვევები.
დიაბეტის პროფილაქტიკის დიეტა
მეტაბოლური დარღვევებისთვის კვება სავალდებულო საფუძველია ეფექტური პრევენციისთვის. თუ დიაბეტით დაავადებულებმა უნდა გაითვალისწინონ ნახშირწყლების რაოდენობა (პურის ერთეული) ინსულინის დოზის გამოანგარიშებისთვის, გლიკემიური ინდექსით, მაშინ სხვა პაციენტებისთვის, რომელთაც აქვთ დაავადება მიდრეკილებით, საკმარისია მენიუდან ამოიღონ აკრძალული საკვები. ეს მოიცავს:
- საკონდიტრო ნაწარმი კარაქი ან პუფის საკონდიტრო ნაწარმი, პური თეთრი ფქვილიდან,
- ნამცხვრები, ვაფლები, ნამცხვარი ან საკონდიტრო ნაწარმი,
- შაქარი, ტკბილეული, თაფლი,
- ალკოჰოლური სასმელები შაქრით,
- შეფუთული წვენები, ნექტარები, ტკბილი სოდა,
- მურაბები, კონსერვები, სიროფი,
- ნაყინი, დესერტები,
- საჭმელები, კრეკერი, ჩიპები, სწრაფი კვების პროდუქტები,
- ვადები, ქიშმიში, ყურძენი, ლეღვი,
- შეიძინა სოუსები, მომზადებული საკვები, დაკონსერვებული საკვები,
- მაკარონი, თეთრი ბრინჯი, სემოლინა,
- შებოლილი, დამარილებული თევზი,
- ცხიმიანი ხორცი, ნაყენი, ძეხვი,
- ხაჭოჭამი უფრო მეტია, ვიდრე 9% ცხიმი, არაჟანი და ნაღები 10% -ით.
ცილის წყაროა ფრინველი და მჭლე თევზი. ისინი მოხარშული ან გამომცხვარია, შეჭამეს ახალი ბოსტნეულის სალათებით. რეკომენდებულია სახლში დამზადებული მაწონი, სასმელები (დამწყები კულტურებიდან და რძიდან), ზეთიანი ხაჭო. ნახშირწყლების მიღება საჭიროა ხილიდან, მარცვლეულიდან მთელი მარცვლეულიდან, ბოსტნეულიდან. ყაბზობის ტენდენციით, ორთქლის ქატო სასარგებლოა ფაფის ან რძის პროდუქტებში.
დიაბეტის პრევენცია გულისხმობს პაციენტებში რისკ ფაქტორების იდენტიფიცირებას. თუ არსებობს წინასწარგანწყობა, რეკომენდებულია დიეტა, ფიზიკური დატვირთვა, რეგულარული გამოკვლევა, ცუდი ჩვევების უარყოფა. ბავშვებში, პანკრეასის ქსოვილის ანტისხეულების ადრეული გამოვლენა, იმუნიტეტის კორექტირება მნიშვნელოვანია.
და აქ უფრო მეტი საუბარია დიაბეტისთვის პრეპარატის მეტფორმინის შესახებ.
ჩვილებს მხოლოდ ძუძუთი კვება სჭირდებათ. მეორე ტიპის დაავადებისთვის მთავარი ყურადღება გამახვილებულია სწორ კვებაზე, ჭარბი წონის შემცირებაზე. დიაბეტის გართულებების თავიდან ასაცილებლად და მათი პროგრესირება შესაძლებელია მხოლოდ სისხლში შაქრის კორექციით.
ზოგადად დიაბეტის ალტერნატიული მკურნალობის ჩატარება დასაშვებია როგორც ტიპი 1, ასევე ტიპი 2. ამასთან, ექვემდებარება მხოლოდ წამლის თერაპიის გაგრძელებას. რა მეთოდების გამოყენება შეიძლება? რა საშუალებებია რეკომენდებული ხანდაზმულებისთვის?
დიაბეტის გართულებები თავიდან აიცილა მისი ტიპისა მიუხედავად. ეს მნიშვნელოვანია ბავშვებში ორსულობის დროს. არსებობს პირველადი და მეორადი, მწვავე და გვიანი გართულებები 1 და 2 ტიპის დიაბეტის დროს.
მეტფორმინი ხშირად ინიშნება ტიპის 2 დიაბეტისთვის. ამასთან, ტაბლეტების გამოყენება ნებადართულია პრევენციის მიზნითც კი. მედიკამენტის დოზა შეირჩევა ინდივიდუალურად. იმის შესახებ, თუ რა ეფექტი აქვს წამალს მეტფორმინს, რამდენი დრო უნდა მიიღოს მას, წაიკითხეთ ჩვენს სტატიაში.
ხშირად დიაბეტით დაავადებული მშობლებისგან ბავშვების დაბადებამ განაპირობა ის ფაქტი, რომ ისინი ავად არიან დაავადებული. მიზეზები შეიძლება იყოს აუტოიმუნურ დაავადებებში, სიმსუქნეში. ტიპები იყოფა ორად - პირველი და მეორე. მნიშვნელოვანია იცოდეთ ახალგაზრდებში და მოზარდებში არსებული თვისებები, რათა დროულად მოხდეს დიაგნოზი და დახმარება. არსებობს პრევენცია დიაბეტით დაავადებული ბავშვების დაბადების შესახებ.
თუ დადგენილია ტიპი 2 დიაბეტი, მკურნალობა იწყება დიეტისა და წამლების ცვლილებით. მნიშვნელოვანია დაიცვას ენდოკრინოლოგის რეკომენდაციები, ისე, რომ არ გამწვავდეს მდგომარეობა. რა ახალი სამკურნალო საშუალებები და მედიკამენტები გაქვთ ტიპი 2 დიაბეტისთვის?
თავი 10. DIABETES MELLITUS: ეპიდემიოლოგია, რისკების ფაქტორები, პრევენცია
შაქრიანი დიაბეტი (DM) არის მეტაბოლური (მეტაბოლური) დაავადებების ჯგუფი, რომელიც ხასიათდება ჰიპერგლიკემიით, ვითარდება ინსულინის აბსოლუტური ან ნათესავი დეფიციტის შედეგად, აგრეთვე ვლინდება გლუკოზურია, პოლიურია, პოლიდიფსია, ლიპიდური (ჰიპერლიპიდემია, დისლიპიდემია), ცილა (დისპროტეინემია) და მინერალური (მაგ. ჰიპოკალემია) ) გაცვლა და გართულებების განვითარება.
შაქრიანი დიაბეტი არის მნიშვნელოვანი სამედიცინო და სოციალური პრობლემა და არის მსოფლიოს ყველა ქვეყნის ეროვნული ჯანმრთელობის სისტემის პრიორიტეტები.ჯანმო-ს საექსპერტო კომისიის თანახმად, დღეისათვის მსოფლიოში 60 მილიონზე მეტი ადამიანი დაავადებულია დიაბეტით, ეს მაჩვენებელი ყოველწლიურად იზრდება 6-10% -ით, ხოლო მისი გაორმაგება უნდა მოხდეს ყოველ 10-15 წელიწადში. მნიშვნელობის თვალსაზრისით, ეს დაავადება დაუყოვნებლივ გულის და ონკოლოგიური დაავადებების შემდეგ ხდება.
დიაბეტით დაავადებული 3 მილიონზე მეტი პაციენტი ოფიციალურად დარეგისტრირებულია რუსეთში, თუმცა, კონტროლისა და ეპიდემიოლოგიური კვლევების შედეგები აჩვენებს, რომ მათი რიცხვი არ არის არანაკლებ 9-10 მილიონი. ეს ნიშნავს, რომ ერთი გამოვლენილი პაციენტისთვის არის 3-4 გამოვლენილი. რუსეთში ყოველწლიურად გამოვლენილია შაქრიანი დიაბეტის 130 ათასზე მეტი შემთხვევა. გარდა ამისა, დაახლოებით 6 მილიონი რუსი პრედიაბეტურ მდგომარეობაშია. ეს ნიშნავს, რომ ადამიანი ჯერ კიდევ არ არის დაავადებული, მაგრამ მისი სისხლში შაქარი უკვე ნორმალუზე მეტია. ეს მნიშვნელოვნად ზრდის დიაბეტის და გულ-სისხლძარღვთა დაავადებების განვითარების რისკს იმ ადამიანებთან შედარებით, რომლებსაც აქვთ სისხლში შაქრის ნორმალური დონე. დიაბეტთან ბრძოლის ხარჯები და მისი გართულებები განვითარებულ ქვეყნებში შეადგენს ჯანმრთელობის ბიუჯეტების მინიმუმ 10-15% -ს. IDF- ის თანახმად, 2007 წელს მთელი მსოფლიოს მასშტაბით დიაბეტის მკურნალობისა და პროფილაქტიკის ხარჯებმა შეადგინა 232 მილიარდი აშშ დოლარი, ხოლო 2025 წლისთვის ის გაიზრდება 302.5 მილიარდ აშშ დოლარამდე. რუსეთში, ჯანმრთელობის საერთო ბიუჯეტის დაახლოებით 15% ასევე იხარჯება დიაბეტის წინააღმდეგ ბრძოლაში, რაც წლიურად დაახლოებით 300 მილიონი რუბლია. ამავდროულად, ხარჯების 80% იხარჯება დიაბეტის გართულებების წინააღმდეგ საბრძოლველად, რომელთა თავიდან აცილება შესაძლებელია დაავადების ადრეული გამოვლენით და ადეკვატური მკურნალობის გზით. დიაბეტის არაპირდაპირი ხარჯები - პროდუქტიულობის დაკარგვა და დროებითი ინვალიდობა, ინვალიდობა, ადრეული პენსია და ნაადრევი სიკვდილიანობა - ზოგადად რთულია გაზომვა. უფრო მეტიც, დაავადება ყოველწლიურად სტაბილურად "იზრდება", რაც უფრო და უფრო მეტ გავლენას ახდენს 40 წლამდე ასაკის ადამიანებზე.
ტიპი 2 დიაბეტის შემთხვევების სწრაფი ზრდა არის ჩვენი ცივილიზაციის განვითარების უარყოფითი შედეგები. გლობალიზაციამ გამოიწვია ყველა ქვეყანაში ცხოვრების ტრადიციული წესის მნიშვნელოვანი ცვლილება გამონაკლისის გარეშე, რომელმაც ნახევრად მზა საქონელი და სწრაფი კვების ინდუსტრია ყველგან გაავრცელა, დაშალა ადამიანის ოპტიმალური კვების სტრუქტურა. ცხოვრების რიტმის დაჩქარება, ფსიქოლოგიური სტრესების ზრდა იწვევს იმ ფაქტს, რომ ადამიანი იმყოფება მუდმივ სტრესში, რაც არამარტო უარყოფითად მოქმედებს სხეულზე, არამედ მოითხოვს, რომ ის მუდმივად "დააბრმავდეს" დამატებითი კალორიებით. თანამედროვე ადამიანს აქვს მინიმალური ფიზიკური დატვირთვა, რაც აუცილებელია ჯანმრთელობის მრავალი პრობლემის თავიდან ასაცილებლად. ამ დროს, სასწრაფოდ არის საჭირო სახელმწიფო სტრუქტურების ძალების გაერთიანება, ექიმები, მეცნიერები და ა.შ. დიაბეტის პროფილაქტიკისთვის მრავალი პრობლემის მოგვარება.
ტიპი I დიაბეტი - ინსულინის აბსოლუტური დეფიციტით გამოწვეული ქრონიკული დაავადება, პანკრეასის (RV) არასაკმარისი წარმოების გამო, რასაც იწვევს მუდმივი ჰიპერგლიკემია და გართულებების განვითარება. გამოვლენის სიხშირეა მოსახლეობის 15: 100000. გაბატონებული ასაკი არის ბავშვები და მოზარდები. I ტიპის დიაბეტის ცალკეულ ჯგუფს წარმოადგენენ პაციენტები, რომლებშიც ის განვითარდა 35-75 წლის ასაკში და რომელიც ხასიათდება პანკრეასის კუნძულის სხვადასხვა ანტიგენებისადმი აუტოანტისხეულების არსებობით. ამ ტიპის დიაბეტის კლინიკური მახასიათებლების გათვალისწინებით და ამ პაციენტების სისხლის შრატში ციტოპლაზმური და სხვა ანტისხეულების არსებობის გათვალისწინებით, მას უწოდეს ლატენტური CDI ტიპის (LADA, latentautoimmunediabetesinadults). LADA ახასიათებს მეტაბოლური პროფილის ნელი გაუარესება და სისხლში შრატში ყოფნა, ციტოპლაზმური ანტისხეულების გარდა, აუტოანტისხეულების მიმართ გლუტამატის დეკარბოქსილაზასადმი.
II ტიპის დიაბეტი - შედარებით ინსულინის დეფიციტით გამოწვეული ქრონიკული დაავადება (ინსულინზე დამოკიდებული ქსოვილის რეცეპტორების მგრძნობელობა მცირდება) და ვლინდება ქრონიკული ჰიპერგლიკემიით, დამახასიათებელი გართულებების განვითარებით.II ტიპის დიაბეტი დიაბეტის ყველა შემთხვევის 90% -ს შეადგენს. ხშირი შემთხვევა - მოსახლეობის 300: 100000. გაბატონებული ასაკი 40 წელზე მეტია. უპირატესი სქესი ქალია. რისკის ფაქტორები გენეტიკური და ჭარბი წონაა. დაავადებას ახასიათებს ორი ფუნდამენტური პათოფიზიოლოგიური დეფექტის არსებობა: ინსულინის რეზისტენტობა და β – უჯრედების ფუნქციის უკმარისობა, ინსულინის წინააღმდეგობის დასაძლევად, ინსულინის დონის გაზრდით.
ტერმინი „პრაბიაბედი“, რომელიც ტრადიციულად გამოიყენება ინგლისურ ლიტერატურაში, აერთიანებს ისეთ პირობებს, როგორიცაა გლუკოზის უზმოზე დაქვეითება (5.5–6.9 მმოლ / ლ), გლუკოზის ტოლერანტობის დაქვეითება (7.8–11.0 მმოლ / ლ) და მეტაბოლური სინდრომი, ქოლესტერინის შემსწავლელი მესამე ეროვნული პროგრამის NCEP და ATPIII კრიტერიუმების შესაბამისად (მოზრდილთა მკურნალობის პანელი).
მეტაბოლური სინდრომის დიაგნოზი დადგენილია სამი ან მეტი კრიტერიუმის კომბინაციით, რომელიც მოიცავს:
- ვისცერული სიმსუქნე, აღინიშნება, როდესაც მუცლის გარშემოწერილობა (წელის) აღემატება მამაკაცებს> 102 სმ, ქალებისთვის> 88 სმ,
- HDL ქოლესტერინის დაქვეითება (135/85 მმ. მამაკაცებში. ან ანტიჰიპერტენზიული საშუალებების მიღებით,
–– ვენური პლაზმური გლიკემიის დონის მიხედვით> 6.1 მმოლ / ლ.
დიაბეტის სწორად გაგებისთვის, კარგად უნდა გვესმოდეს შემდეგი:
1. SD თავისი ბუნებით არის ჰეტეროგენული, ის არ არის ერთი, არამედ მეტაბოლური დაავადებების მთელი ჯგუფი, რომლებიც მნიშვნელოვნად განსხვავდება პრევალენტობაში, ეტიოლოგიაში, პათოგენეზსა და კლინიკურ გამოვლინებებში.
2. მიუხედავად ჰეტეროგენურობისა, დიაბეტის ყველა შემთხვევას აქვს ერთი საერთო მანიფესტაცია - დიაგნოზირებული მნიშვნელოვანი ჰიპერგლიკემია, რომელიც, შესაბამისი მკურნალობის არარსებობის შემთხვევაში, მას აქვს მუდმივი, მუდმივი ხასიათი. სიტუაციით გამოწვეული (სტრესული) ჰიპერგლიკემიისგან განსხვავებით, პროვოცირების ფაქტორების აღმოფხვრა (მწვავე დაავადებიდან გამოსვლა ან დაზიანება, თანმდევი ქრონიკული დაავადებების რემისიის მიღწევა და ა.შ.) არ იბრუნებს სისხლში შაქარს ფიზიოლოგიურ ნორმაში.
3. როდესაც დიაბეტი ირღვევა, არამარტო ნახშირწყლები, არამედ მეტაბოლიზმის მრავალი სხვა ტიპიც (ცხიმოვანი, ცილა, მინერალი და ა.შ.). ეს იწვევს სისხლძარღვების, პერიფერიული ნერვების, ცენტრალური ნერვული სისტემის (CNS) ფართო გავრცელებას, აგრეთვე პათოლოგიურ ცვლილებებს თითქმის ყველა ორგანოსა და ქსოვილებში.
დიაბეტის განვითარების რისკის ფაქტორები
იმისდა მიუხედავად, რომ დღემდე არ გამოვლენილა დიაბეტის უნიკალური მიზეზები, არსებობს ამ დაავადების განვითარების ეგრეთ წოდებული რისკ-ფაქტორები. რისკის ფაქტორები წარმოადგენს predisposing ფაქტორების ერთობლიობას. მათი ცოდნა ზოგ შემთხვევაში ხელს უწყობს დაავადების კურსის და განვითარების პროგნოზის გაკეთებას, ზოგჯერ კი დიაბეტის დაწყების შეფერხებას ან თავიდან აცილებას. ამასთან დაკავშირებით, ცალკე გათვალისწინებულია შაქრიანი დიაბეტის განვითარების რისკის ფაქტორების გათვალისწინება.
1 ტიპის დიაბეტის რისკის ფაქტორები
დიაბეტის ტიპი 1 დიაბეტით დაავადებულთა დიაბეტით დაავადებული ყველა შემთხვევის დაახლოებით 5-10% -ს შეადგენს. შემთხვევების უმეტესი ნაწილი, ექიმი განიხილება ტიპის 1 ტიპის დაავადების იმუნო-შუამავლობით.
ტიპი 1 დიაბეტის იმუნური მედიკამენტური ფორმის პათოგენეზი:
2. ატიმიური პროცესების აწყობა (გაშვება).
3. აქტიური იმუნური პროცესების ეტაპი.
4. გლუკოზის სტიმულირებული ინსულინის სეკრეციის პროგრესული დაქვეითება (გლუკოზის სტიმულირებული ინსულინის სეკრეციის ადრეული პიკის შემცირება). ამასთან, ეს დარღვევები ბუნებით ქვეკლინიკურია და დაავადების ამ ეტაპზე პაციენტებში გლიკემიისა და გლუკოზის ტოლერანტობის დონე ნორმალურ ფარგლებშია.
5. კლინიკურად აშკარა ან მანიფესტაცია შაქრიანი დიაბეტით. პანკრეასის ბეტა უჯრედების 90% -ზე მეტი განადგურებით, სხეულისთვის ვითარდება ინსულინის სეკრეციის მნიშვნელოვანი დაქვეითება, რასაც იწვევს ტიპის 1 დიაბეტის მანიფესტაცია (კლინიკური გამოვლინება). დიაბეტის მანიფესტაცია ხშირად პროვოცირდება სტრესის დამატებითი ფაქტორებით (თანმდევი დაავადება, ტრავმა და ა.შ.).
6. ბეტა უჯრედების სრული განადგურება.
1 ტიპის დიაბეტის რისკის ფაქტორები
Well კარგად არის ცნობილი მემკვიდრეობის როლი ტიპი 1 დიაბეტის იმუნური შუამავლობით. გამოვლენილია დიაბეტის ამ ფორმის განვითარების რისკის აშკარა დამოკიდებულება პაციენტში ჰისტოქსატურიანობის ზოგიერთი ანტიგენის არსებობაზე (B8, B15, DR3, DR4 და ა.შ.). ამასთან, ხაზგასმით უნდა აღინიშნოს, რომ ამ შემთხვევაში ეს არ არის თავად დაავადება, რომელიც მემკვიდრეობითია, არამედ იმუნური სისტემის თვისებებია, რომლებიც გარკვეულ პირობებში შეიძლება გამოიწვიოს (გამოიწვიოს) აუტოიმუნური რეაქციები, რომლებიც ანადგურებენ ლანგერანსის კუნძულების ბეტა უჯრედებს და იწვევენ დიაბეტის განვითარებას. სწორედ ამიტომ, ჰომოზიგოტური ტყუპები, მიუხედავად მათი გენოტიპის თითქმის სრულყოფილი იდენტურობისა, მხოლოდ 50-60% შემთხვევებში ერთდროულად განიცდიან ტიპის 1 დიაბეტის იმუნო-შუამავალ ფორმას. სხვა სიტყვებით რომ ვთქვათ, გარკვეული საწყისი (პროვოცირება, ჩახშობა) ფაქტორების მოქმედების გარეშე, გენეტიკური მიდრეკილება არ შეიძლება განხორციელდეს დიაბეტის კლინიკურად მკაფიო (მანიფესტაციურ) ფორმაში.
მრავალი წლის შესწავლის მიუხედავად, ჯერ კიდევ არ არსებობს ცალსახა ერთმნიშვნელოვანი სახე ტიპი 1 დიაბეტის განვითარების გამომწვევ მიზეზებზე, რომელიც მოიცავს შემდეგ გარე ფაქტორებს:
ვირუსული ინფექციები (წითურას ვირუსები, Coxsackie B, ყბაყურა). ყველაზე დიდი მნიშვნელობა ენიჭება ვირუსულ ინფექციებს, რომელსაც ბავშვი ატარებს საშვილოსნოში (დამყარდა ურთიერთობა T1DM– ის განვითარებასა და თანდაყოლილ წითურას შორის - ეს არის ერთადერთი გარემო ფაქტორი, რომელიც აშკარად ასოცირდება ტიპი 1 შაქრიანი დიაბეტით). ვირუსებს არა მხოლოდ პირდაპირი ციტოლიტური მოქმედება აქვთ პანკრეასის ბეტა უჯრედებზე, არამედ (უჯრედებში ვირუსის მუდმივი გამოვლენის გამო), აუტოიმუნური რეაქციების განვითარების პროვოცირებას ახდენს, რომლებიც ანადგურებენ ლანგრანების კუნძულს. ამასთან, აღსანიშნავია, რომ ვაქცინაცია, გაბატონებული მოსაზრების საწინააღმდეგოდ, არ ზრდის DM1 განვითარების რისკს, ისევე, როგორც ბავშვებში სტანდარტული ვაქცინაციების დრო არ ახდენს გავლენას ტიპის 1 დიაბეტის განვითარებაზე.
● კვების ფაქტორი (მაგალითად, ძროხის რძის ადრეული შეყვანა ბავშვის დიეტაში). შესაძლოა, ეს გამოწვეულია ძროხის რძის ცილის მოქმედებით, რომელიც ჩვილების ფორმულის შემადგენელი ნაწილია, ისევე როგორც ჩვილების კუჭ-ნაწლავის ტრაქტის ფუნქციონალური გაუარესება, რაც არ იძლევა უცხო ცილის საიმედო ბარიერის უზრუნველყოფას.
● კიდევ ერთი მნიშვნელოვანი ფაქტორია სტრესი. მისი როლი ტიპის 1 დიაბეტის განვითარებაში არც ისე აშკარაა. აღწერილია ბავშვებში გარდამავალი (მაგ., გარდამავალი) ჰიპერგლიკემია (სისხლში გლუკოზის დონის მატება), სტრესული მდგომარეობის ფონზე. გარდა ამისა, სტრესული სიტუაციის აღმოფხვრისას, სისხლში გლუკოზის დონე ნორმაში ბრუნდება, ხოლო დამატებითი გამოკვლევა (სპეციფიკური ანტისხეულების დონის განსაზღვრა) არ გამოვლენს ნორმიდან რაიმე გადახრებს. მაგრამ მნიშვნელოვანია გვახსოვდეს, რომ ტიპი 1 შაქრიანი დიაბეტის დასაწყისშივე სტრესმა შეიძლება მართლაც გამოავლინოს დაავადება, ამიტომ აუცილებელია ზუსტი გამოკვლევა.
არა ყველა ადამიანი, ვისაც აქვს ვირუსული ინფექცია, ან ყელში აქვთ ჩვილების ფორმულები, განუვითარდებათ იმუნო-შუამავალი ფორმა ტიპის 1 დიაბეტი. ამისათვის საჭიროა მთელი რიგი ფაქტორების არახელსაყრელი კომბინაცია და, პირველ რიგში, მემკვიდრეობითი მიდრეკილების არსებობა.
რისკი ფაქტორები ტიპი 2 დიაბეტისთვის
ტიპი 2 დიაბეტის ერთ – ერთი მთავარი რისკ – ფაქტორი არის მემკვიდრეობა. ტიპი 2 დიაბეტის არსებობა ახლო ნათესავებში (მშობლები, ძმები) ზრდის ამ დაავადების განვითარების შანსს ადამიანებში. ასე რომ, ერთ – ერთ მშობელში T2DM– ის თანდასწრებით, ბავშვის მიერ დაავადების შემდგომი მემკვიდრეობის ალბათობაა 40%.
ამ დაავადების განვითარების მრავალი სხვა რისკ-ფაქტორი, რომელსაც ადამიანი იძენს მთელი ცხოვრების განმავლობაში. ისინი მოიცავს:
45 45 წლის და უფროსი ასაკის. მიუხედავად იმისა, რომ ტიპის 2 დიაბეტი შეიძლება მოხდეს ნებისმიერ ასაკში, პაციენტების დიდი უმრავლესობა ავად ხდება 40 წლის შემდეგ. უფრო მეტიც, ასაკის მატებასთან ერთად, ტიპი 2 დიაბეტის შემთხვევები იზრდება.ასე რომ, თუ ზოგადად ევროპელებს შორის ტიპი 2 დიაბეტის პრევალენტობაა 5-6%, მაშინ 75 წელზე უფროსი ასაკის პაციენტებს შორის ეს პათოლოგია გვხვდება შემთხვევათა დაახლოებით 20% -ში. ეს ფაქტი მარტივად აიხსნება, რადგან რაც უფრო ძველია პაციენტი, მით უფრო დიდია მისი პანკრეასის ბეტა უჯრედების დაქვეითების და აპოპტოზის ალბათობა და ინსულინის დეფიციტის ფორმირება.
● prediabetes - სისხლში შემავალი გლუკოზის დაქვეითება, გლუკოზის შემწყნარებლობის დაქვეითება,
არტერიული ჰიპერტენზია - არტერიული წნევის მაჩვენებლები - 140 / 90mmrt.st. და უფრო მეტიც, იმისდა მიუხედავად, იღებს თუ არა ადამიანი წამლებს, რომელიც ამცირებს არტერიულ წნევას,
● სხეულის წონის ჭარბი წონა და ჭარბი წონა (სხეულის მასის ინდექსი 25 კგ / მ 2-ზე მეტი) - BMI– ს გარდა, ტიპი 2 დიაბეტის განვითარების რისკის ფაქტორი არის წელის წრეწირის მაღალი მაჩვენებელი (იზომება ნეკნების ზემოთ). მამაკაცები: დიაბეტის რისკი მაღალია წელის გარშემოწერილობით 94-102 სმ, თუ ეს მაჩვენებელი 102 სმ-ზე მეტია, მაშინ რისკი ძალიან მაღალია. ქალები: დიაბეტის რისკი მაღალია წელის გარშემოწერილობით 80-88 სმ, თუ ეს მაჩვენებელი უფრო მაღალია, ვიდრე 88 სმ, მაშინ რისკი ძალიან მაღალია ჭარბი წონა და ჭარბი წონა არის ყველაზე მნიშვნელოვანი რისკ-ფაქტორები არა მხოლოდ დიაბეტის, არამედ არტერიული ჰიპერტენზიის განვითარებისათვის.
● დიაბეოგენური კვება - კარგად არის ცნობილი სისტემური overeating, სწრაფი კვების ობიექტების ბოროტად გამოყენება ტიპი 2 დიაბეტის განვითარებაში. ამასთან, საკვების ხარისხობრივი შემადგენლობა ასევე აუცილებელია. ასე რომ, ცხოველებზე ჩატარებულ ექსპერიმენტებში დადასტურებულია ცხიმოვანი საკვების დიაბეგენური მოქმედება (ლიპოტოქსიურობა). პანკრეასის კუნძულებში ცხიმოვანი მჟავების დაგროვება იწვევს ბეტა უჯრედებში აპოპტოზის დაჩქარებას, ასევე შესაძლებელია ლიპოტოქსიურობის სხვა მექანიზმები. დაბალი ბოჭკოვანი მიღებით, ყოველდღიური კალორიების მოთხოვნილების მნიშვნელოვანი ჭარბი რაოდენობით, გლიკემიის მაღალი დატვირთვის წყალობით, დიაბეტის განვითარების წინაპირობა შეიძლება იყოს,
● პოლიკისტოზური საკვერცხეების სინდრომი (PCOS) გვხვდება რეპროდუქციული ასაკის ქალების 1% -ში და მნიშვნელოვნად ზრდის ნახშირწყლების მეტაბოლიზმის დარღვევების განვითარების რისკს: GDM მქონე ქალთა 30% -ს აქვს NTG და დაახლოებით 10% -ს აქვს ტიპი 2 დიაბეტი. გარდა ამისა, 3 ჯერ PCOS– ის არსებობა ზრდის GDM– ის რისკს,
Of ათეროსკლეროზული წარმოშობის გულ-სისხლძარღვთა დაავადებები,
Trig სისხლში ტრიგლიცერიდების დონის მომატება (.82.82 მმოლ / ლ) და მაღალი სიმკვრივის ლიპოპროტეინების დონის დაქვეითება (≤0.9 მმოლ / ლ),
● გადატანილი გესტაციური დიაბეტი (GDM) - დიაბეტი, რომელიც პირველად გამოიხატება ორსულობის დროს ან ბავშვის დაბადებისას, რომელიც წონა 4 კგ-ზე მეტია,
● ჩვეულებრივ, დაბალი ფიზიკური დატვირთვა,
● კლინიკური პირობები, რომლებიც დაკავშირებულია ინსულინის მწვავე წინააღმდეგობასთან (მაგალითად, მძიმე სიმსუქნით, შავი აკანთოზი - კანის ჰიპერპიგმენტაცია),
● ძილის დარღვევა - ძილის ხანგრძლივობა 6 საათზე ნაკლებია, ხოლო 9 საათზე მეტი დრო შეიძლება ასოცირებული იყოს დიაბეტის განვითარების უფრო მეტ რისკთან,
● დიაბეტით გამოწვეული წამლები ან ქიმიკატები, რომლებიც ხელს უწყობენ ჰიპერგლიკემიას ან წონის მატებას:
ალფა და ბეტა ადრენომიმეტიკები
–ალფა – ინტერფერონი და ა.შ.
● დეპრესია - ზოგიერთმა კვლევამ აჩვენა ტიპის 2 დიაბეტის განვითარების რისკის ზრდა დეპრესიულ ადამიანებში,
● დაბალი სოციალურ-ეკონომიკური სტატუსი (SES) - გვიჩვენებს ასოციაციას SES და სიმსუქნის, მოწევა, CVD და დიაბეტის სიმძიმეებს შორის.
Ra ქალასშიდა განვითარების დარღვევები - პირები, რომლებსაც აქვთ მაღალი წონის წონა (> 4000 გ) და დაბალი (მამაკაცებში 94 სმ და ქალებში> 80 სმ), დიაბეტის ოჯახის ისტორია, ასაკი> 45 წლამდე, არტერიული ჰიპერტენზია და სხვა გულ-სისხლძარღვთა დაავადებები. , გესტაციური დიაბეტი, მედიკამენტების გამოყენება, რომლებიც ხელს უწყობენ ჰიპერგლიკემიას ან წონის მატებას.
შეგიძლიათ გამოიყენოთ მარტივი კითხვარები.
რისკის შეფასება
რისკის შეფასება ხორციელდება შემდეგი საფუძველზე:
Gluc გლუკოზის დონის გაზომვა (შესაძლოა არსებული შაქრიანი დიაბეტის ან ჰიპერგლიკემიის სხვა კატეგორიების დასადგენად),
- სამარხვო გლიკემიის დადგენა,
- პირის ღრუს გლუკოზის ტოლერანტობის ტესტი (PGTT) 75 გ გლუკოზის საჭიროების შემთხვევაში (განსაკუთრებით გლუკოზასთან ერთად 6.1 - 6.9 მმოლ / ლ ცარიელ კუჭზე).
Card გულ-სისხლძარღვთა რისკის სხვა ფაქტორების შეფასება, განსაკუთრებით პროდიაბეტით დაავადებულ ადამიანებში.
რისკის შემცირება
- იცვლება აქტიური ცხოვრების წესი:
წონის დაკლება: ზომიერად ჰიპოკალორიული კვება ცხიმებისა და მარტივი ნახშირწყლების უპირატესი შეზღუდვით. ძალიან დაბალკალორიული დიეტა იძლევა მოკლევადიან შედეგებს და არ არის რეკომენდებული. მშიერი უკუნაჩვენებია. წინასწარი ფსონის მქონე ქუჩებში სამიზნე არის სხეულის წონის შემცირება საწყისი ერთი 5-7% -ით.
Moderate ზომიერი ინტენსივობის რეგულარული ფიზიკური დატვირთვა (სწრაფი სიარული, ცურვა, ველოსიპედი, ცეკვა) მინიმუმ 30 წუთის განმავლობაში, კვირის უმეტეს დღეებში (კვირაში მინიმუმ 150 წუთი).
–– წამლის თერაპია შესაძლებელია, თუ შეუძლებელია სხეულის წონის სასურველი შემცირება ან / და ნახშირწყლების მეტაბოლიზმის ნორმალიზება, ცხოვრების ერთჯერადი ცვლილებით.
- უკუჩვენებების არარსებობის შემთხვევაში, ძალიან მაღალი რისკის მქონე პირებში, შეიძლება განვიხილოთ მეტფორმინის 250–850 მგ 2-ჯერ დღეში (დამოკიდებულია ტოლერანტობაზე) - განსაკუთრებით 60 წელზე უფროსი ასაკის ადამიანებში, BMI> 30 კგ / მ 2 და პლაზმაში გლუკოზის უზმოზე> 6.1 მმოლ / ლ.
- კარგი შემწყნარებლობის შემთხვევაში, შეიძლება განიხილებოდეს აგრეთვე Acarbose– ის გამოყენება (პრეპარატი დამტკიცებულია T2DM– ის პროფილაქტიკისთვის რუსეთის ფედერაციაში).
შენიშვნა რუსეთში, T2DM– ის პრევენცია, როგორც ნარკოტიკების მეტფორმინის გამოყენების მითითება, არ არის რეგისტრირებული.
მესაზღვრე პრევენცია ის მიზნად ისახავს დიაბეტის გართულებების განვითარების თავიდან აცილებას და დათრგუნვას. მისი მთავარი მიზანია ინვალიდობის თავიდან აცილება და სიკვდილიანობის შემცირება.
მიმდინარე პირობებში დისპანსერული დიაბეტური მომსახურების სისტემამ უნდა უზრუნველყოს თითოეული პაციენტისთვის, რომ შეინარჩუნოს დაავადების სტაბილური კომპენსაცია, რათა თავიდან აიცილოს დიაბეტის დაგვიანებული სპეციფიკური გართულებები. ეს შესაძლებელია მხოლოდ იმ შემთხვევაში, თუ დაავადების თვითკონტროლი შემოღებულია ჯანდაცვის პრაქტიკაში. ამასთან დაკავშირებით, შაქრიანი დიაბეტის მქონე ყველა პაციენტი (მცირეწლოვან ბავშვებში - მშობლებში) უნდა გაიაროს ტრენინგი თვითმმართველობის მონიტორინგის მეთოდით სპეციალურ სკოლაში დიაბეტის მქონე პაციენტებისთვის. ამრიგად, თანამედროვე დიაბეტის სერვისის გადაუდებელი პრობლემაა ასეთი სკოლების ქსელის განლაგება მთელი ქვეყნის მასშტაბით. ბოლო წლებში, ჩვენს ქვეყანაში, ძალიან აქტიური იყო ასეთი სკოლების შექმნაზე მუშაობა.
დიაბეტის მქონე პაციენტთა სამედიცინო გამოკვლევის ამოცანები:
● დახმარება პაციენტისთვის ყოველდღიური რეჟიმის შემუშავებაში, ყველა თერაპიული ღონისძიების ჩათვლით და ოჯახის ჩვეული ცხოვრების წესისათვის ყველაზე შესაფერისი.
Diabetes დიაბეტის მქონე პაციენტთა სისტემური მონიტორინგი და სამედიცინო გამოკვლევების სისტემატური ჩატარება.
Ther თერაპიული და პროფილაქტიკური ზომების დროული განხორციელება, რომელიც მიზნად ისახავს პაციენტების კეთილდღეობისა და სამუშაო შესაძლებლობების აღდგენასა და შენარჩუნებას.
● პროფესიულ სახელმძღვანელოში დახმარება, რეკომენდაციები პაციენტების დასაქმების შესახებ, მითითებების მიხედვით - შრომითი შემოწმების ჩატარება.
Of მწვავე საგანგებო სიტუაციების პრევენცია.
Ang ანგიოპათიების, ნეიროპათიების, დიაბეტის სხვა გართულებების პროფილაქტიკა და დროული გამოვლენა და მათი მკურნალობა.
ხაზგასმით უნდა აღინიშნოს, რომ დიაბეტის პირველადი პროფილაქტიკის შესახებ რეკომენდაციების ფრთხილად შესრულება საშუალებას გვაძლევს ვიმედოვნოთ მათი ეფექტურობის შემთხვევებში 80–90% -ში, პოტენციური შაქრიანი დიაბეტის მქონე ადამიანებში. შაქრიანი დიაბეტის ადეკვატური თერაპია საშუალებას აძლევს პაციენტებს გადადეს გართულებების განვითარება ათწლეულების განმავლობაში და გაზარდოს მათი სიცოცხლის ხანგრძლივობა ქვეყნის მოსახლეობის საშუალო სიცოცხლის ხანგრძლივობის დონემდე.
ნიმუშის ტესტირება
მიუთითეთ ერთი სწორი პასუხი
1. ფიზიკური დატვირთვის დადებითი შედეგი დიაბეტის პროფილაქტიკისთვის არის ყველაფერი, გარდა:
ა) საშუალებას გაძლევთ სწრაფად განკარგოთ ნახშირწყლები
ბ) ხელს უწყობს მეტაბოლიზმის ნორმალიზებას
გ) ამცირებს პანკრეასის ქსოვილის მგრძნობელობას ინსულინის მიმართ
ზ) ხელს უწყობს სხეულის ჭარბი წონის შემცირებას
2. შაქრიანი დიაბეტის ტიპის 2 რისკის ფაქტორები ყველაა:
ბ) დაბალი სიმკვრივის ლიპოპროტეინების დონის დაქვეითება
დ) ჩვეულებრივ, დაბალი ფიზიკური დატვირთვა;
3. ტიპი 2 დიაბეტის პირველადი პროფილაქტიკისთვის არ არის გათვალისწინებული:
ა) ნახშირწყლების მეტაბოლიზმის ადრეული დარღვევების იდენტიფიცირება
ბ) წონის დაკლება ჭარბი წონის მქონე პირებში
დ) გაიზარდა ფიზიკური დატვირთვა
ობიექტური მიზანი
ქალი 47 წლისაა, სიმაღლე 167cm აქვს სხეულის წონა 82 კგ. ანამნეზისგან ცნობილია, რომ ის ყოველთვის ჯანმრთელი იყო. მშობლები ჭარბი წონაა, დედას აქვს ჰიპერტენზია და დიაბეტი. ჰყავს ერთი შვილი, რომელიც დაბადებისას იწონიდა 4,900 გ-ს. ცდილობს შეამციროს ნახშირწყლების მიღება, მაგრამ დიეტა არ მისდევს. განიცდის კანქვეშა პიოდერმიას.
ობიექტურად: ცხიმის დეპონირება ძირითადად მუცლის, მენჯის სარტყელზე. ფილტვები - არ გამოვლენილა პათოლოგია. გულის ხმები ნათელია, რიტმული. პულსი 66 დარტყმა / წთ, რიტმული, სავსე. HELL - 125 / 85mmrt.st. პალპაციაზე მუცელი რბილია, უმტკივნეულოა.
სისხლის ბიოქიმიური ანალიზი: სისხლში გლუკოზა - 5.1 მმოლ / ლ, მთლიანი ქოლესტერინი - 5.8 მმოლ / ლ.
დავალება
1. ინტერპრეტაცია გაუწიეთ პაციენტის შემოწმების სამედიცინო ისტორიას, ფიზიკურ და ლაბორატორიულ დასკვნებს.
2. აქვს თუ არა პაციენტს მისი დიაბეტის რისკის ფაქტორები? რა არის რისკის ფაქტორები.
დიაბეტის პროფილაქტიკა
ტიპი 1 დიაბეტი შეადგენს 9-10% -ზე ნაკლებს. რუსეთში, მათი სიხშირე 14,7 შემთხვევაა ას ასი ათასზე.
როგორ ავარიდოთ ინსულინდამოკიდებული დიაბეტი: პათოლოგიის პრევენცია პირობითად იყოფა პირველადი, საშუალო, მესამეული.
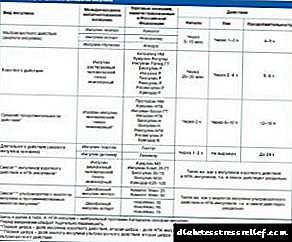
ცხრილი 1: პროფილაქტიკური ზომების დონეები დიაბეტის პროფილაქტიკისთვის 1:
| დონე | პათოლოგიის განვითარების ეტაპი | დანიშნულება |
| დაწყებითი | ჰიპერგლიკემიის მაღალი რისკი გენეტიკურ დონეზე | აუტოიმუნური დაზიანების განვითარების პრევენცია |
| საშუალო | პანკრეასის ბეტა უჯრედების აუტოიმუნური პროცესი | დაავადების მანიფესტის პრევენცია |
| მესამე | დებიუტი, დეტალური სიმპტომები | თავიდან აიცილოთ გართულებები, თუ ეს შესაძლებელია ინსულინის სეკრეციის აღდგენით |
დიაბეტის პირველადი პროფილაქტიკა ყველაზე მნიშვნელოვანია ბავშვებში და მოზარდებში, რომლებსაც აქვთ დაავადების მაღალი რისკი.
მისი შეფასება შესაძლებელია შემდეგით:
- სპეციალიზებული კონსულტაცია გენეტიკა,
- HLA ჰაპლოტიპების აკრეფა,
- CD-1- ის არსებობა სისხლის ნათესავებში.
 სპეციალური ტესტები გამოავლენს გენეტიკურ მიდრეკილებას დიაბეტის მიმართ
სპეციალური ტესტები გამოავლენს გენეტიკურ მიდრეკილებას დიაბეტის მიმართყურადღება მიაქციე! IDDM– ის განვითარების რისკი ერთ – ერთ მშობელში ან ძმაში, ამ პათოლოგიის არსებობის პირობებში, არ აღემატება 5-6% -ს. ამასთან, მხედველობაში არ მიიღება ტიპი 2 დიაბეტის მქონე ნათესავები, რადგან ჰიპერგლიკემიის ეს ფორმები მემკვიდრეობით მიიღება ერთმანეთისგან დამოუკიდებლად.
ყველა პრევენციული ზომების სირთულე მდგომარეობს იმაში, რომ ორგანიზმში აუტოიმუნური პროცესის გამომწვევი ფაქტორების შესახებ ინფორმაციის ნაკლებობაა. კვლევის უმეტესობა (TEDDY, TRIGR, TrialNet Nip და ა.შ.) ბუნებით სარეკომენდაციო ხასიათისაა.
რა არის პირველადი პრევენცია - ტიპის 1 დიაბეტის პრევენცია შესაძლებელია, თუ:
- შეამცირეთ ინფიცირების შესაძლებლობა Coxsackie B ვირუსებით, წითელა, ღორი, ღრძილები, CMVI (არსებობს მტკიცებულება, რომ ეს ინფექციები შეიძლება გახდეს აუტოიმუნური პროცესის გამომწვევი).
- ძროხის რძის ცილა გამორიცხეთ 2 წლამდე ასაკის ბავშვების კვებისგან.
- ძუძუთი ბავშვი 6 თვის ასაკის მცირეწლოვანია.
- გამორიცხეთ წებოვანა შემცველი საკვები 1 წლამდე ასაკის ბავშვების დიეტადან.
- ორსულობისა და ლაქტაციის პერიოდში, მოიხმარენ საკმარის რაოდენობას პოლიუნსტურული ომეგა-3 GIC.
 ძუძუთი კვება პატარას მრავალი დაავადებისგან იცავს
ძუძუთი კვება პატარას მრავალი დაავადებისგან იცავსშაქრიანი დიაბეტის მეორეხარისხოვანი პრევენცია უნდა ჩატარდეს იმ პაციენტთა მიერ, რომელთა სხეულში უკვე განვითარდა პათოლოგიური აუტოიმუნური პროცესები ლანგრანსის პანკრეასის კუნძულების მიმართ.
მათი დადგენა შესაძლებელია ლაბორატორიული სისხლის ტესტში კონკრეტული მარკერების არსებობით:
- ICA - პანკრეასის კუნძულების უჯრედების ანტისხეულები,
საწინააღმდეგო GAD65 - AT გლუტამატის დეკარბოქსილაზასთვის, - IAA - ჰორმონის ინსულინის მიმართ,
- IA-2beta - AT პანკრეასის თიროზინ ფოსფატაზამდე და ა.შ.
 პათოლოგიური სისხლის კომპონენტები შეიძლება განისაზღვროს ლაბორატორიაში.
პათოლოგიური სისხლის კომპონენტები შეიძლება განისაზღვროს ლაბორატორიაში.მნიშვნელოვანია! პათოლოგიური ანტისხეულები დაავადების სისხლში ჩნდება დაავადების გამოვლინებამდე რამდენიმე წლით ადრე.
ინსულინის პერორალური მიღების შესახებ არაერთი კლინიკური გამოკვლევა აქვს იმ პირებს, რომელთაც აქვთ ანტისხეულების მაღალი ტიტრი 3–45 წლის ასაკში, პანკრეასის აუტოიმუნური განადგურების შემცირების მიზნით.
დაავადების ამ ფორმის მესამეული პრევენცია ყველაზე ფართოდ გამოიყენება მედიცინაში. მაქსიმალური ეფექტურობისთვის, ის უნდა დაიწყოს დიაგნოზირების შემდეგ პირველ კვირებში.
ცნობილია, რომ დაავადების გამოვლინების შემდეგ, პანკრეასის ბეტა უჯრედების დაახლოებით 10-20% კვლავ ინარჩუნებს თავის ფუნქციურ მოქმედებას. სამედიცინო ზომების ამოცანაა დარჩენილი ფოკოს დაზოგვა და, თუ ეს შესაძლებელია, მისი რეგენერაციის გააქტიურება.
 მნიშვნელოვანია პანკრეასის სწორად სტიმულირება
მნიშვნელოვანია პანკრეასის სწორად სტიმულირება
ამჟამად, მესამედი დიაბეტის პროფილაქტიკა მოიცავს უამრავ მიმართულებას:
- ანტიგენის სპეციფიკური თერაპია, რომელიც შედგება პანკრეასის უჯრედების განადგურებაში ჩართული აუტოანგენების გამოყენებაში.
- ანტიგენის სპეციფიკური თერაპია, რომელიც მოიცავს მედიკამენტებს, რომლებიც ბლოკავს აუტოიმუნური პროცესის შუამავლებს. მათ შორისაა Rituximab, Anakindra და ა.შ.
დასასრულს, უნდა აღინიშნოს, რომ სამედიცინო მეცნიერების მიღწევების მიუხედავად, ჯერ კიდევ არ არის შემუშავებული სანდო და უსაფრთხო მეთოდები ტიპი 1 დიაბეტის განვითარების თავიდან ასაცილებლად პაციენტებში, რომლებსაც აქვთ გენეტიკური მიდრეკილება.
 ინსულინის ინექცია - ჯერჯერობით ერთადერთი გზა IDDM- ში გლიკემიის ეფექტურად კონტროლისთვის
ინსულინის ინექცია - ჯერჯერობით ერთადერთი გზა IDDM- ში გლიკემიის ეფექტურად კონტროლისთვის
T2DM– ის პრევენცია
ამ ტიპის დაავადებები დაავადების ყველა შემთხვევის 90-95% -ს შეადგენს. მისი გავრცელების მკვეთრი ზრდის მიზეზებს შორისაა:
- ურბანიზაცია
- ცხოვრებისეული ცხოვრების წესი,
- არასწორი კვება
- სიმსუქნის გაზრდილი პრევალენტობა.
 "დივანი" ცხოვრების წესი
"დივანი" ცხოვრების წესიNIDDM- ის კლინიკური თვისება, რომელიც ყველასთვის ნაცნობია ყველა ექიმისთვის, გრძელი და დაბალი სიმპტომების კურსია. პაციენტების უმრავლესობამ არც კი იცის ორგანიზმში არსებული პათოლოგიური ცვლილებები და შემთხვევით ხდება მათი დიაგნოზის შესახებ.
 იცით თქვენი გლიკემიის დონე?
იცით თქვენი გლიკემიის დონე?
ეს საინტერესოა. სტატისტიკის თანახმად, T2DM– ით გამოვლენილი ყველა იდენტიფიცირებული პაციენტისთვის არის ჰიპერგლიკემიის 2-3 ადამიანი, რომლებმაც არ იციან ნახშირწყლების მეტაბოლიზმის პრობლემები.
სწორედ ამიტომ მნიშვნელოვანია პრევენციული გამოკვლევების სკრინინგი, მნიშვნელოვანია დიაგნოსტიკური ენდოკრინოლოგია.
საკუთარი თავის გამოცდა: დიაბეტის რისკის ჯგუფები
განსაკუთრებით ყურადღებით უნდა მოეკიდოს მათ ჯანმრთელობას NIDDM– ის რისკის მქონე პირები.
ფაქტორები, რომლებიც პაციენტს ამ კატეგორიაში კლასიფიცირების საშუალებას აძლევს, მოიცავს:
- 40-45 წელზე უფროსი ასაკის,
- მაღალი BMI, მუცლის სიმსუქნე,
- დიაბეტის დიდად მემკვიდრეობითი ისტორია,
- ვარჯიშის ნაკლებობა
- გლუკოზის შემწყნარებლობის დაქვეითება,
- გესტაციური დიაბეტის ან დიდი ნაყოფის (> 4.5 კგ) დაბადების ისტორია,
- ჰიპერტენზია, CVD დაავადება,
- დისლიპიდემია,
- PCOS ქალებში.
როგორც CD-1 შემთხვევაში, ქალებში და მამაკაცებში ტიპის 2 დიაბეტის პრევენცია და მკურნალობა შედგება სამი ეტაპისგან.
ცხრილი 2: პროფილაქტიკური ზომების დონეები, რომ თავიდან აიცილოთ შაქრიანი დიაბეტი 2:
| დონე | პათოლოგიის განვითარების ეტაპი | დანიშნულება |
| დაწყებითი | წინასწარგანზრახული ფაქტორების არსებობა | ნორმოგლიკემიის შენარჩუნება |
| საშუალო | პრედიაბეტი | დაავადების გამოვლინების პრევენცია |
| მესამე | დიაგნოზირებული SD-2 | პანკრეასის ფუნქციური საქმიანობის შენარჩუნება, გართულებების განვითარების პრევენცია |
ვინაიდან CD-2- ის ეტიოლოგიაში ორივე მემკვიდრეობითი მიდრეკილება და გარემო ფაქტორები გამოირჩევა, შესაძლებელია დაავადების თავიდან აცილება (ან სამუდამოდ გადადება) ცხოვრების წესის რეგულირებით.
რისკის ფაქტორების მქონე პირთა პროფილაქტიკის სახელმძღვანელო მოიცავს:
- ცხოვრების წესისა და კვების კორექტირება (ექიმის ყველა რეკომენდაცია უნდა შეინიშნოს პაციენტის სიცოცხლის განმავლობაში):
- სხეულის წონის ნორმალიზება
- ჰიპოკალორიული დიეტა
- დიეტის დროს ადვილად მოცილებული ნახშირწყლებისა და ცხიმების მკვეთრი შეზღუდვა,
- ყოფნა ყოველდღიური მენიუში ახალი ბოსტნეული, ხილი,
- ფრაქციული კვება 4-5 რ / დღეში.,
- საკვების საფუძველი საღეჭი,
- ადეკვატური დიეტის დაცვა,
- ფიზიკური დატვირთვის დონის გაფართოება,
- ახლობლებისა და სამედიცინო პერსონალის დახმარება.
- ექიმის თქმით - სიმსუქნის სამედიცინო კორექცია. არჩევანის წამლებია:
- სიბუტრამინი,
- ორლისტატი
- მეტფორმინი.
- ათეროსკლეროზისა და დისლიპიდემიის წამლების მკურნალობა. დღეს სასურველი აგენტია სტატინები (ატორვასტატინი, სიმვასტატინი).
- ანტიჰიპერტენზიული თერაპია:
- ბეტა ბლოკატორები
- შარდმდენები
- აგფ ინჰიბიტორები,
- კალციუმის ანტაგონისტები.
 ჩვენ ვიღებთ ტაბლეტებს მკაცრად მითითებების შესაბამისად
ჩვენ ვიღებთ ტაბლეტებს მკაცრად მითითებების შესაბამისადეს საინტერესოა. ალტერნატიული მედიცინა ასევე კარგად დაამტკიცა. საყოველთაოდ ცნობილია იერუსალიმის არტიკოკის კონცენტრატი Noto- ზე დაფუძნებული პრეპარატი: შაქრიანი დიაბეტი ხელს უშლის შაქრის დონის შემცირებას, იმუნიტეტის გაძლიერებას, სისხლის დაშლას, მეტაბოლიზმის ნორმალიზებას და ნაწლავების ფუნქციის გაუმჯობესებას.
მეორადი პროფილაქტიკა რეკომენდებულია ყველა პაციენტთან:
- დაქვეითებული გლიკემია - გლუკოზის კონცენტრაციით 5.6-6.0 მმოლ / ლ კაპილარული (პერიფერიული, თითიდან) სისხლში,
- NTG - შაქრით 7.8 მმოლ / ლ ზემოთ გლუკოზის ხსნარის მიღებიდან 2 საათის შემდეგ.
ცხოვრების წესის კორექტირების ზოგადი წესების გარდა, რომელიც აღწერილია ზემოთ მოცემულ მონაკვეთში, პრუდიაბედიით დაავადებულთათვის დაწესებულია 4 მიზანი:
- წონის დაკლება (ორიგინალის 5% -ზე მეტი),
- საკვებში ცხიმის შემცველობის დაქვეითება (უნდა იყოს ყოველდღიური კალორიული ღირებულების 30% -ზე ნაკლები, გაჯერებული ცხოველური ცხიმებისთვის - 10% -ზე ნაკლები),
- ბოსტნეულის და ხილის რეგულარული მოხმარება (15 გ მეტი ბოჭკოვანი / 1000 კკალ),
- ვარჯიში მინიმუმ 4 რ / კვირაში.
მათი მიღწევა საშუალებას იძლევა მინიმუმამდე დაიყვანოს პათოლოგიური ჰიპერგლიკემიის წარმოქმნის რისკები.
ამასთან, ექიმის მითითებების თანახმად, მეტფორმინი შეიძლება დაინიშნოს პროფილაქტიკური მიზნით.
შაქრიანი დიაბეტის დროს გართულებების პრევენცია არის ჰიპერგლიკემიის, დისლიპიოპროტეინემიის, ჰიპერტენზიის და სხვა რისკ ფაქტორების სამედიცინო კორექტირება. ძირითადი ლაბორატორიული პარამეტრების მიზნობრივი მნიშვნელობები მოცემულია ქვემოთ მოცემულ ცხრილში.
ცხრილი 3: მიზნობრივი ანალიზის მნიშვნელობები CD-2– ისთვის:
| სახელი | ინდიკატორი, მმოლ / ლ | |||||
| სისხლში შაქარი | მარხვა - 4-7 | 2 საათის შემდეგ p / კვება - 1 | ქალებში -> 1.2 | |||
| TG |  ბიულეტენი დაგეხმარებათ გაიგოთ მეტი დაავადების პრევენციის მახასიათებლების შესახებ. ბიულეტენი დაგეხმარებათ გაიგოთ მეტი დაავადების პრევენციის მახასიათებლების შესახებ.ამრიგად, დიაბეტის განვითარების თავიდან აცილების ღონისძიებები მოიცავს სავალდებულო სკრინინგულ კვლევებს, ასევე ცხოვრების წესის კორექტირებას, ფიზიკურ აქტივობასა და კვებას. CD-2- ის ეპიდემიური ბუნება მიუთითებს დაავადების ადრეულ გამოვლენისა და პროფილაქტიკის მიზნით, სახელმწიფო დონეზე. კლინიკური გამოვლინებების ნაკლებობა
გამარჯობა სავარაუდოდ, თქვენ დიაბეტი გაქვთ განვითარებული. ამ პათოლოგიის დიდი მზაკვრულობა გრძელი ასიმპტომური კურსის მდგომარეობაში მდგომარეობს: ბევრი პაციენტი სხეულში პათოლოგიურ ცვლილებებს სწავლობს მხოლოდ მძიმე გართულებების განვითარების შემდეგ. თქვენ გაგიმართლა - დაავადებას დროულად უტარებთ დიაგნოზს. დარწმუნდით, რომ დაუკავშირდით თქვენს ენდოკრინოლოგს, შემდგომი მოქმედების გეგმისთვის. მემკვიდრეობის ალბათობა
გამარჯობა SD-1 მემკვიდრეობით ხდება როგორც ქალი, ასევე მამრობითი ხაზით. დაავადების დედისგან მომავალ შთამომავლობაზე დაავადების გადაცემის ალბათობა არ აღემატება 3-7%. დაწვრილებითი ინფორმაცია შეგიძლიათ ნახოთ ზემოთ მოცემულ პრევენციულ ზომებს. შაქრიანი დიაბეტის ძირითადი და მეორადი პრევენცია: დიაბეტის პრევენცია და სიცოცხლის რისკები
შაქრიანი დიაბეტი არის რთული დაავადება, რომელიც გავლენას ახდენს ადამიანის ენდოკრინულ სისტემაზე. შაქრიანი დიაბეტის კლინიკური მდგომარეობის მახასიათებელი ითვლება სისხლში შაქრის მაღალი შემცველობით, რაც ითვლება ინსულინის სრული არარსებობის ან ნაკლებობის, აგრეთვე, გაუმართაობად, სხეულის უჯრედებთან ურთიერთქმედების შედეგად. ინსულინი არის პანკრეასის მიერ წარმოებული ჰორმონი. ის პასუხობს და პასუხისმგებელია მეტაბოლიზმზე, ანუ ნახშირწყლებზე, ცხიმებსა და ცილებზე. თუმცა, ყველაზე მეტად მისი მოქმედება ვრცელდება ზუსტად შაქრის გაცვლაზე. გარდა ამისა, გლუკოზა ითვლება სასიცოცხლო ენერგიის მთავარ წყაროდ.
გლუკოზის დამუშავება ხდება ინსულინის მონაწილეობით თითქმის ყველა ქსოვილში და ორგანოში. თუ ადამიანს ინსულინის დეფიციტი აქვს, ექიმი დიაგნოზირებს პირველი ტიპის შაქრიანი დიაბეტით, თუ არსებობს დარღვევები ინსულინისა და სხვა უჯრედების ურთიერთქმედების პროცესში - ეს არის მეორე ტიპის შაქრიანი დიაბეტი. თუმცა, ნებისმიერ შემთხვევაში, დაავადების არსი ერთი რჩება. დიაბეტით დაავადებულებში გლუკოზა დიდი რაოდენობით გროვდება სისხლში, სხეულის უჯრედებში შესვლის გარეშე. გამოდის, რომ ყველა ორგანო, გარდა ინსულინისგან დამოუკიდებელი, რჩება სასიცოცხლო ენერგიის გარეშე. მიუხედავად იმისა, თუ რომელი ტიპის დიაბეტი განიხილება, დაავადების თავიდან აცილება შესაძლებელია. რისკ ჯგუფში შედის შემდეგი კატეგორიის ადამიანები:
მეორე ტიპის დიაბეტი დომინანტია. ეს არის ის, ვინც გვხვდება შემთხვევების 95 პროცენტში. იცის რისკის ფაქტორების შესახებ, ღირს იმის გაგება, რომ დიაბეტის პირველადი და მეორადი პრევენცია ითვლება დაავადების თავიდან აცილებისა და მისი ყველა გართულების თავიდან ასაცილებლად. ფილატიკა ერთმანეთისგან განსხვავდება იმით, რომ პირველადია დაავადების თავიდან აცილების თავიდან ასაცილებლად, ხოლო მეორეხარისხოვანი მიზანი არის უკვე არსებული დიაბეტით დაავადებულთა გართულებების თავიდან აცილება. თავდაპირველად, უნდა აღინიშნოს, რომ დღეს არსებობს იმუნოლოგიური დიაგნოსტიკური ხელსაწყოები, რომლებიც აბსოლუტურად ჯანმრთელ ადამიანს აძლევს საშუალებას, ადრეულ ეტაპზე დაადგინონ 1 ტიპის დიაბეტის ტენდენცია. აქედან გამომდინარე, აუცილებელია იცოდეთ ზომების კომპლექსი, რაც დიდხანს მოგცემთ საშუალებას, რომ გადაიდოთ მოცემული პათოლოგიის განვითარება. ტიპი 1 დიაბეტის პირველადი პრევენცია ნიშნავს ასეთი ზომების განხორციელებას:
ტიპი 2 დიაბეტის პირველადი პროფილაქტიკა იწყება სპეციალური დიეტა. დროის ამ ეტაპზე ყველას მიზანშეწონილია მიირთვათ სათანადო კვება, რადგან უმეტეს პროდუქტებში შემავალი მარტივი ნახშირწყლებისა და ცხიმების ჭარბი მიღება იწვევს ჯანმრთელობის ფართო სპექტრს. დიეტა განიხილება ზოგადი პროფილაქტიკური პროცესის მნიშვნელოვან საზომად, გარდა ამისა, ის ასევე წარმოადგენს მნიშვნელოვან ფაქტორს, რომელიც ხელს უწყობს დაავადების წარმატებულ მკურნალობას. დიეტის მთავარი მიზანია ნახშირწყლების შემცველი საკვების მოხმარების შემცირება. თუმცა, ეს ასევე ზღუდავს ცხოველური ცხიმების მოხმარებას, რომლებიც მცენარეულ ცხიმებს ცვლიან. სავარაუდო დიაბეტის დიეტა უნდა შეიცავდეს მაქსიმუმ ბოსტნეულსა და მჟავე ხილს, რომელიც შეიცავს უამრავ ბოჭკოს, რაც ხელს უშლის ნაწლავების მიერ ნახშირწყლების შეწოვას. თუმცა, ნებისმიერი დიეტა არაეფექტური გახდება, თუ ადამიანი წარმართავს მაცდუნებელ, მაცდუნებელ ცხოვრებას. თუ არ არის შესაძლებელი სპორტული დარბაზის მონახულება, თქვენ უბრალოდ უნდა გამოყოთ საათის ყოველდღიური გასეირნება სპორტული სიარული ელემენტებით, დილის ვარჯიშებით, ცურვით ან ველოსიპედით. გარდა ამისა, დიაბეტის პირველადი პრევენცია ასევე მიმართულია პირის სტაბილური ფსიქო-ემოციური მდგომარეობის შენარჩუნებაში. სწორედ ამიტომ, ადამიანებს, რომლებიც მიეკუთვნებიან რისკის ზონას, საჭიროა კომუნიკაცია მოახდინონ ექსკლუზიურად ლამაზ ადამიანებთან, გააკეთონ ის, რაც მათ უყვართ და ცდილობენ, თავი აარიდონ კონფლიქტურ სიტუაციებს. შაქრიანი დიაბეტი არის ენდოკრინული დაავადება, რომელიც მოითხოვს საპასუხისმგებლო მიდგომას მკურნალობასა და პრევენციის მხრივ. ჯანმრთელობის მსოფლიო ორგანიზაციის სტატისტიკაში ყოველ 15 წელიწადში შეიძლება დაფიქსირდეს ამ დაავადებით დაავადებულთა რაოდენობის ორჯერ გაზრდა. ამ ინდიკატორის ეფექტურად შემცირების მიზნით, ყველა პაციენტს და ჯანმრთელ ადამიანს უნდა ჰქონდეს პირველადი დიაბეტის პროფილაქტიკა. როგორც ბევრმა იცის, დაავადების პროფილაქტიკა საუკეთესოა მისი სამკურნალოდ. ეს განცხადება ასევე მართალია პანკრეასის პათოლოგიისთვის. თანამედროვეობის პრობლემა და, მართლაც, მთელი კაცობრიობის პრობლემა - არასწორი მიდგომაა მათ ჯანმრთელობაზე. ძალიან ხშირად ადამიანები უხელმძღვანელებენ ყოველდღიური ცხოვრების ქაოტურ და მავნე გზას, ისინი იწყებენ სერიოზულ პრობლემებს და სხვადასხვა დაავადებების დაწყების შემდეგ, მათ ევალებათ გადაიხადონ ბევრი თანხა სამკურნალოდ, გაუძლოს ველნესი პროცედურებს და განიცდიან გართულებებს. ამ ყველაფრის თავიდან აცილება ნებისმიერი დაავადების პროგრესირების თავიდან ასაცილებლად არსებობს პრევენცია, რომელიც პირობითად შეიძლება დაიყოს: პირველადი დიაბეტის პროფილაქტიკა მიზნად ისახავს დაავადების, როგორც ასეთი, შემთხვევის თავიდან ასაცილებლად. მეორე გართულებებს ებრძვის და სისხლში გლუკოზის ნორმალური დონის შენარჩუნებას ცდილობს. პრევენციული ეფექტის ბოლო ვარიანტი არ არის შესაბამისი დიაბეტის მქონე პაციენტებისთვის, რადგან ამ პათოლოგიის გაკეთება ამ დრომდე განუკურნებელია. ეს მიდგომა შეიძლება იქნას გამოყენებული, მაგალითად, რევმატიული ცხელების მქონე პაციენტებში, როდესაც დაავადების დასრულების შემდეგ აუცილებელია პენიცილინის ინექციების კურსის ჩატარება, რეინფექციის რისკის შესამცირებლად. თქვენ ჯერ უნდა დაიწყოს რისკ ჯგუფების იდენტიფიკაციით. დიაბეტით დაავადებულთა უმეტესობა მოიცავს:
მოსახლეობის ასეთი კონტინგენტი განსაკუთრებით ფრთხილად უნდა მოეკიდოს მათ ჯანმრთელობას. ტიპი 2 დიაბეტის პირველადი პრევენცია უნდა იყოს მათი ცხოვრების სტილის საფუძველი. დაავადების წარმოშობის პრევენციის ძირითადი პრინციპები: დიაბეტის პირველადი პრევენცია უკიდურესად მნიშვნელოვანი ასპექტია იმ ადამიანებისთვის, ვინც რისკის ქვეშ იმყოფება და უბრალო ადამიანებისთვის. ამ დროისთვის, ეს დაავადება განუკურნებელია, ამიტომ მისი პროფილაქტიკა საუკეთესო ვარიანტი იქნება. არავინ არ არის იმუნიტეტი ჰორმონებისა და პანკრეასის პრობლემების დაწყებისგან, მაგრამ ზემოთ მოცემულ მარტივი წესების დაცვით შეიძლება მნიშვნელოვნად გაზარდოს სხეულის წინააღმდეგობა ამგვარი ძლიერი ავადმყოფობის წარმოქმნის შესახებ. ენდოკრინული სისტემის დაავადებების სიაში დიაბეტი წამყვან ადგილს იკავებს. დაავადება შეუქცევადია, სრულიად შეუძლებელია საპირისპირო მიმართულებით პათოლოგიური ცვლილებების პროცესის გადატვირთვა და დიაბეტის განკურნება. მთავარი საფრთხე არის ასოცირებული გართულებები, რაც იწვევს ინვალიდობას და სიკვდილს. ამ მხრივ, დიაბეტის პროფილაქტიკა ორიენტირებულია ორ მთავარ ფორმაზე:
სამედიცინო კლასიფიკაციის მიხედვით, დიაბეტს ორი ძირითადი ტიპი აქვს (პირველი და მეორე) და რამდენიმე დამატებითი. დაავადების ტიპფიკაცია განპირობებულია:
პირველადი დიაბეტის პრევენცია ორიენტირებულია ტიპის 1 და 2 ტიპის დიაბეტის განვითარების რისკების შემცირებაზე. დაავადების ყველა მიზეზების რადიკალურად აღმოფხვრა შეუძლებელია, თუმცა, პოტენციური დიაბეტის ცხოვრების უმეტესი ნაწილი გამორიცხულია. დაავადების ტიპს ეწოდება ინსულინდამოკიდებული (IDDM ტიპი 1), ან არასრულწლოვანი. პათოლოგია ყველაზე ხშირად მოქმედებს სკოლამდელ ბავშვებსა და მოზარდებში. პათოგენეზი აიხსნება პანკრეასის ინტრეკრეტორული ფუნქციის დარღვევით ინსულინის წარმოებაში. ეს ჰორმონი პასუხისმგებელია გლუკოზის უჯრედებში, როგორც ენერგიის მთავარ წყაროს გადატანაში. ინსულინის დეფიციტით, გლუკოზა და მისი მეტაბოლიზმის ტოქსიკური პროდუქტები (კეტონები) გროვდება სისხლში. ინსულინის ბუნებრივი სინთეზის სიმულაციისთვის, პაციენტებს ინიშნება ინსულინის თერაპია, რაც უზრუნველყოფს სხეულის შენარჩუნებას. არასრულწლოვანთა დიაბეტის ორი ძირითადი მიზეზი არსებობს. ეს გამოწვეულია იმუნური სისტემაში დაზიანებით, რომლის დროსაც, დამცავი ფუნქციების შესრულების ნაცვლად, იგი ანადგურებს საკუთარი სხეულის უჯრედებს. აუტოიმუნური პროცესების წარმოქმნის გამომწვევი ფაქტორები (ტრიგერები) არის მრავალჯერადი ალერგიული რეაქცია, ვირუსული ინფექციების დროული მკურნალობა (განსაკუთრებით Coxsackie ვირუსები და ადამიანის ჰერპესი ტიპი 4 (Epstein-Barr), ციტომეგეგალოვირუსი), არაჯანსაღი დიეტა და სიმსუქნე, არასწორი ჰორმონალური თერაპია. ეს გამოწვეულია სხეულის ბიოლოგიური სურვილი საკუთარი თვისებების გენეტიკური გადაცემისთვის (ტიპი 1 დიაბეტი მემკვიდრეობით მიიღება მშობლებისგან ან ახლო ნათესავებისგან). არასრულწლოვანთა პათოლოგიის ტიპი შეიძლება იყოს თანდაყოლილი, ბავშვებში ინსულინის მკურნალობა მოითხოვს ჩვილებიდან. ტიპი 1 დიაბეტის სპეციალური პრევენცია მოიცავს:
იმისდა მიუხედავად, რომ გენეტიკურად ინჟინერიული პათოლოგიის თავიდან აცილება შეუძლებელია, სამედიცინო რეკომენდაციების დაცვით შეუძლია შეაფერხოს განვითარების პროცესი და დაავადების მანიფესტაციის ინტენსივობა. ინსულინდამოკიდებული დაავადების დაავადება (ტიპი 2 NIDDM) წარმოიქმნება, უმეტეს შემთხვევაში, მოზრდილებში ოცდაათი წლის ასაკში. დაავადების დამახასიათებელი თვისებაა ინსულინის წინააღმდეგობა - სხეულის უჯრედების მგრძნობელობის დაქვეითება ან სრული ნაკლებობა ინსულინის მიმართ.არასრულწლოვანი დიაბეტისგან განსხვავებით, პანკრეასი არ აჩერებს გლუკოზის ჰორმონ-გამტარებლის სინთეზს, მაგრამ უჯრედულ დონეზე, ქსოვილებს არ შეუძლიათ მისი ადეკვატური აღქმა და რაციონალურად დახარჯვა. განვითარების მთავარ მიზეზად ითვლება ჭარბი წონა (სიმსუქნე). დიაბეტური მანიფესტაციების სხვა ფაქტორებს მიეკუთვნება:
მამაკაცებში, NIDDM- ის განვითარების პრეროგატიული ასპექტი არის ალკოჰოლიზმისადმი მიდრეკილება, როგორც პანკრეასის ინვალიდობის მიზეზი. ქალებში, რისკფაქტორებში არის გართულებული ორსულობა (გესტაციური შაქრიანი დიაბეტი პერინატალურ პერიოდში) და მენოპაუზის დროს ორგანიზმში ჰორმონალური ცვლილებები. ინსულინის დამოუკიდებელი ტიპის პათოლოგიის განვითარების მთავარი პროფილაქტიკური ღონისძიებაა სტაბილური BMI (სხეულის მასის ინდექსის) შენარჩუნება. პრევენციის წესები 1 და 2 ტიპის დიაბეტის რისკების აღმოსაფხვრელად:
დიაბეტის განვითარების შეფერხების (ფარდობითი) გამომწვევი მიზეზები შეიძლება იყოს დისტრესი (მუდმივი ნეიროფსიქოლოგიური სტრესი) და ქოლეკალციფეროლის და ერგოკალციფეროლის (ჯგუფის D ვიტამინები) ჰიპოვიტამინოზი. დაავადებისკენ მიდრეკილ ადამიანებს ურჩევენ, თავი აარიდონ სტრესულ სიტუაციებს, მოიხმარონ საკვები D ვიტამინით მდიდარი საკვები და, თუ ეს შესაძლებელია, უფრო მეტი ალბათობით, მზეზე. დისფუნქციური დიაბეტური მემკვიდრეობის მქონე ოჯახებში პროფილაქტიკური ზომები უნდა იქნას მიღებული ბავშვის გაჩენის მომენტიდან. სამედიცინო რეცეპტების მკაცრი დაცვა საშუალებას მისცემს თავიდან აიცილოთ პათოლოგიის მკაცრი კურსი, და ზოგიერთ შემთხვევაში, დაავადების მოტყუება. თუ მემკვიდრეობითი ფაქტორი არ გამოჩნდება 25-30 წლის ასაკამდე, პირველი ტიპის დიაბეტის მიღების შანსი რამდენჯერმე მცირდება. მშობლების სახელმძღვანელო მოიცავს ბავშვზე ზრუნვის პროფილაქტიკურ მითითებებს.
პათოლოგიის დიაგნოზირებისას ენდოკრინოლოგებს ურჩევენ, დიაბეტის სკოლაში დაესწრონ, სადაც იმართება სპეციალური კლასები ზრდასრული პაციენტებისთვის, ბავშვებისთვის და მოზარდებისთვის. სკოლაში სწავლების მთავარი ამოცანაა პაციენტების უმტკივნეულო ადაპტაცია დიაბეტის სტატუსთან. სასკოლო ჯგუფები ორგანიზებულია პაციენტების ასაკის მიხედვით. პირველ ჯგუფში შედიან მცირეწლოვანი ბავშვები და მათი მშობლები. კლასებს უტარებენ ექიმები (ენდოკრინოლოგები, დიეტოლოგები, დიაბეტოლოგები). სამედიცინო სპეციალისტები ასწავლიან ჩვილებში ინსულინის თერაპიის ტაქტიკას (დოზის სწორად გაანგარიშება და მედიკამენტების ადმინისტრირების უნარი). მშობლებისთვის სპეციალური ლიტერატურა რეკომენდებულია კითხვისთვის (სტატიები ბავშვისთვის კომფორტული ზრდის პირობების მიწოდების და შემდგომი ადაპტაციის შესახებ). No.2 ჯგუფში შედიან უფროსი სკოლამდელი და დაწყებითი სკოლის ასაკის ბავშვები. სასწავლო პროცესში მასალის აღქმის გასაადვილებლად გამოიყენება ნახატები. ისინი ბავშვებს ხელმისაწვდომი ფორმით უხსნიან დიეტისა და სპორტის საჭიროებას, ასწავლიან სისხლში შაქრის დონის თვითკონტროლის საფუძვლებს (პორტატული გლუკომეტრის გამოყენებით).ეფექტური ტრენინგი ტარდება სათამაშო გაკვეთილებით, მცირე პაციენტების მშობლების მონაწილეობით. No.3 ჯგუფში ტრენინგი ჩაუტარდებათ სკოლის მოსწავლეებს, რომლებმაც მიაღწიეს puberty- ს. მოზარდებთან ტარდება საუბარი სექსუალურ აღზრდაზე, ყოველდღიური რეჟიმისა და დიეტის ორგანიზებით, ასევე ნაადრევი გართულებების და მწვავე დიაბეტის განვითარების თავიდან ასაცილებლად. ჯანსაღი ცხოვრების წესისადმი მიძღვნილ კლასებს თან ახლავს ინდივიდუალური ბროშურები პაციენტებისთვის და ვიზუალური პლაკატები. განსაკუთრებული ყურადღება ეთმობა მოზარდებთან ფსიქოლოგიურ მუშაობას ჯანმრთელობის შენარჩუნების მიზნით ცხოვრების პრიორიტეტების ჩამოყალიბებაში, კერძოდ, ალკოჰოლისა და მოწევის პრევენციისთვის. მე –4 ჯგუფში შედის ზრდასრული მამაკაცები და ქალები ტიპი 2 დიაბეტით. კლასებში დეტალურად არის აღწერილი დიაბეტის მქონე პაციენტის თვითკონტროლის და ცხოვრების წესის პრინციპები. ინდივიდუალური მფრინავი მოიცავს:
მეორადი პროფილაქტიკის მთავარი მიმართულებაა დიაბეტის გართულებების დაჩქარებული განვითარების პრევენცია. პრევენციული ზომები მოიცავს:
აუცილებლობის შემთხვევაში, დიაბეტით დაავადებულ პაციენტებს უნდა ურჩიონ კონსულტაცია გაუწიონ დიეტოლოგს (თუ ყოველდღიური მენიუს შედგენაში სირთულეები შეინიშნება), ფსიქოთერაპევტს (დიაბეტის ახალ სტატუსთან რთული ადაპტაციის შემთხვევაში). პრევენციული წესების დაცვა დიაბეტიანი პაციენტის უპირველესი პასუხისმგებლობაა. დაავადების ადრეული კონტროლი გააუმჯობესებს ცხოვრების ხარისხს და შეანელებს პათოლოგიის მძიმე შედეგების განვითარებას. შაქრიანი დიაბეტი იმდენად გავრცელებული დაავადება გახდა, რომ თითოეულმა წიგნიერმა ადამიანმა, რომელიც საკუთარ ჯანმრთელობაზე ზრუნავს, უნდა იცოდეს რა არის დიაბეტის პრევენცია. დიაბეტის პროფილაქტიკა დაყოფილია პირველადი და მეორად. დიაბეტის პირველადი პრევენცია მოიცავს რიგი წესების დაცვას, რაც ხელს შეუწყობს პირის ავადმყოფობას. ამისათვის თქვენ უნდა აკონტროლოთ თქვენი წონა, ჭამა სწორად, მაქსიმალურად შეძლოთ მოძრაობაში. რასაკვირველია, არსებობს ფაქტორები, რომელზეც ვერავინ ახდენს გავლენას - ეს არის მემკვიდრეობითი მიდრეკილება, ასაკი და განვითარების თვისებები საშვილოსნოში, მაგრამ იმის გაგება, რომ ამან შეიძლება ავადმყოფობა გამოიწვიოს, ყველაფერი უნდა გაკეთდეს ამის თავიდან ასაცილებლად. ტიპი 2 დიაბეტის პრევენცია, პირველ რიგში, დიეტის დაცვით უნდა დაიწყოს. ჯანსაღი დიეტის დაცვა ამ ეტაპზე ყველას ეხება.ცხიმების და მარტივი ნახშირწყლების ჭარბი რაოდენობა, რომლებიც გვხვდება ყველა კუთხეში შემოთავაზებულ პროდუქტებში, მარტივად იწვევს სხვადასხვა პრობლემებს მათი მოხმარებისას. ეს ვლინდება იმ გარემოებით, რომ ნაწლავური პრობლემები ვითარდება, იმუნიტეტი მცირდება, მოიმატებს დამატებითი ფუნტი, ორგანიზმის ტოლერანტობა გლუკოზისადმი, დაქვეითებულია და აღინიშნება შაქრიანი დიაბეტი. დიაბეტის პროფილაქტიკისთვის დიეტას დიდი მნიშვნელობა აქვს და წარმოადგენს მნიშვნელოვან ფაქტორს არა მხოლოდ დაავადების პროფილაქტიკისთვის, არამედ წარმატებული მკურნალობისთვის. მეორე ტიპის შაქრიანი დიაბეტის პრევენცია მოიცავს არა მხოლოდ ნახშირწყლების საკვების მიღებას, არამედ ცხოველების ცხიმების შეზღუდვას და მცენარეულ ცხიმების შეცვლას. დიეტაში დომინირებს ახალი ბოსტნეული და მჟავე ხილი, მაღალი ბოჭკოვანი შემცველობა, რაც ანელებს ნაწლავებში ნახშირწყლების შეწოვას. მაგრამ არცერთი დიეტა არ დაგეხმარებათ, თუ შეინარჩუნებთ ძგიდა ცხოვრების წესს. თუ შეუძლებელია ძალისმიერი ვარჯიშების გაკეთება, შეგიძლიათ უბრალოდ ყოველდღიურად დადიოთ საშუალო ტემპებით, ივარჯიშეთ დილის ვარჯიშებით, წადით ცურვაზე, ველოსიპედით გასეირნება, წასვლა სპორტული დარბაზი. თქვენ უნდა ჩაერთოთ საინტერესო ბიზნესში და დაუკავშირდით ლამაზ ადამიანებს. ეს ორგანიზმს გადაარჩენს ფსიქოემოციური გადატვირთვის ჭარბი გადატვირთვისგან, რომელთაგან თითოეულმა შეიძლება გამოიწვიოს დიაბეტის განვითარება ან ამ დაავადებით მდგომარეობის გაუარესება. მე -2 ტიპის შაქრიანი დიაბეტის პროფილაქტიკა ბავშვებში იგივე წესების დაცვით ხდება, როგორც მოზრდილებში, განსაკუთრებით მნიშვნელოვანია მათი ყურადღებით დაცვა, თუ არსებობს ბავშვის მემკვიდრეობითი მიდრეკილება, რომ შეაფასოს ნახშირწყლების მეტაბოლიზმი. გემოვნების პრეფერენციები ჩამოყალიბებულია ძალიან მცირე ასაკში, და თუ ბავშვი ჭამს რაციონალურად, მაშინ პათოლოგიის რისკი ბევრჯერ მცირდება. კარგია, თუ ბავშვი დაესწრება სპორტულ განყოფილებას, უფრო ხშირად სიარული გარეთ. მაგიდასთან და კომპიუტერში გატარებული დრო უნდა შემცირდეს მინიმალურ გონივრულ ზღვრამდე. ქალებში დიაბეტის პროფილაქტიკა უნდა შეიცავდეს ორსული ქალების გესტაციური დიაბეტის განვითარების შესაძლებლობას, რაც შემდეგ შეიძლება მშობიარობის შემდეგ გადაიქცეს დაავადების ინსულინის დამოუკიდებელ ფორმაში. ამიტომ ამ დაავადებით დაავადებული ნათესავების თანდასწრებით, ჭარბი წონის, არასწორი ყოველდღიური რუტინისა და ცუდი კვების დროს, ორსულობის წინასწარ დაგეგმვაა. აუცილებელია ყველა ტესტის გავლა, რისკის დონის განსაზღვრა, დიეტის გადახედვა და სპეციალური ვარჯიშების ჩართვა. გესტაციის დროს, თქვენ რეგულარულად უნდა შეიწიროთ სისხლი შაქრისთვის. ტიპი 1 დიაბეტის პირველადი პრევენცია უნდა დაიწყოს დაბადებიდან. მისი ზომები მოიცავს: 1. სავალდებულო ძუძუთი. დიაბეტის პროფილაქტიკა ბავშვებში გულისხმობს დედის რძის გამოყენებას, რადგან ცხოვრების პირველ წელს ბავშვი იმუნური ორგანოების წყაროა, რაც ხელს უწყობს ინფექციური და ვირუსული დაავადებების თავიდან აცილებას. გარდა ამისა, ხელოვნური ნარევები შეიცავს ძროხის რძეს, რამაც შეიძლება უარყოფითი გავლენა მოახდინოს პანკრეასის ფუნქციონირებაზე. 2. ზოგიერთ შემთხვევაში, პათოგენური მიკროორგანიზმების და ვირუსებით გამოწვეული ანთებითი პროცესების განვითარების თავიდან ასაცილებლად, ბავშვებს რეკომენდებულია ინტერფერონის ტიპის იმუნომოდულატორული აგენტების მიღება. დიაბეტით დაავადებული ყველაზე საშიშია გართულებების განვითარება. ისინი შეიძლება იყოს მწვავე, კომა სახით და ქრონიკული (ამ შემთხვევაში შინაგანი ორგანოებიც დაზარალებულია). ყველაზე ხშირად, მწვავე პირობები ხდება ინსულინდამოკიდებულ ფორმასთან. ამიტომ, შაქრიანი დიაბეტის გართულებების პროფილაქტიკა აუცილებლად მოიცავს სისხლში შაქრის მკაცრ კონტროლს, ენდოკრინოლოგთან რეგულარულ ვიზიტებს, ყველა რეკომენდაციის დაცვას, ინსულინისა და ჰიპოგლიკემიური აგენტების გამოყენებას. შინაგანი ორგანოების დაზიანებებს შორის ყველაზე ხშირად გვხვდება: 1. გულის და სისხლძარღვების დაავადებები, აგრეთვე ცერებრალური მიმოქცევის პრობლემები.სტატისტიკის მიხედვით, სიკვდილიანობა გულის კორონარული დაავადებებისა და დიაბეტით დაავადებულთა მწვავე ცერებროვასკულური პათოლოგიის განვითარებით გაცილებით მაღალია, ვიდრე სხვა ადამიანებში. აქედან გამომდინარე, მეორე ყველაზე მნიშვნელოვანი მაჩვენებელი, რომელიც მუდმივად უნდა იქნას მონიტორინგი, არის სისხლის ქოლესტერინი. ასევე აუცილებელია მუდმივად მონიტორინგი არტერიული წნევის დონეზე, არ გამოიყენოთ ცხოველური წარმოშობის ცხიმები საკვებით, უარი თქვან ალკოჰოლზე და მოწევაზე.
3. დიაბეტური ნეიროპათიის განვითარება შეიძლება შეჩერდეს მხოლოდ სისხლში შაქრის მუდმივი მონიტორინგით და მისი ნორმალიზაციის მაქსიმალური ძალისხმევით. 4. თირკმელების პათოლოგია. თუ ნეფროპათია მოხდა, რეკომენდებულია დიეტის მიმოხილვა, ცილების შეყვანის დაქვეითება. 5. ინფექციები. ჭრილობის ზედაპირების ჩახშობის თავიდან ასაცილებლად და განზოგადებული პროცესის განვითარების მიზნით, რეკომენდებულია ნებისმიერი გარეგანი დაზიანების გულდასმით მკურნალობა ანტისეპტიკური აგენტებით. დარწმუნდით, რომ მოინახულეთ სტომატოლოგი, ასევე ორგანიზმში ინფექციის ფოკუსის რეორგანიზაცია. შაქრიანი დიაბეტის + ტიპი 2 დიაბეტის პროფილაქტიკადიაბეტი არის ქრონიკული და ძალიან მზაკვრული დაავადება. ამან შეიძლება გამოიწვიოს სერიოზული გულ-სისხლძარღვთა და ნევროლოგიური გართულებები და შეიძლება გამოიწვიოს სიკვდილი. მაგრამ შესაძლებელია თუ არა ორგანიზმში პათოლოგიური ცვლილებების განვითარების თავიდან ასაცილებლად? შაქრიანი დიაბეტის + ტიპი 2 შაქრიანი დიაბეტის პრევენცია მთლიანად შეუშლის ხელს ამ დაავადებას, ან მინიმუმ მნიშვნელოვნად შეანელებს მის გაჩენას მემკვიდრეობითი მიდრეკილებით. შაქარი ნორმალური უნდა იყოს! იმის გასაგებად, რამდენად ეფექტურია დიაბეტის განვითარების პრევენცია, მოდით, უფრო დეტალურად განვიხილოთ დაავადების კლასიფიკაცია. მედიცინაში ორი ტიპი გამოირჩევა - პირველი და მეორე.
დაავადების ამ ფორმას ახასიათებს უეცარი დაწყება, მძიმე მიმდინარეობა და გართულებების პროგრესირებადი განვითარება. გლიკემია პაციენტებში კონტროლდება ინსულინის რეგულარული ინექციით. ყურადღება მიაქციე! ყველაზე ხშირად, CD-1 დიაგნოზირებულია ბავშვებსა და ახალგაზრდებში, მაგრამ შეიძლება მოხდეს ნებისმიერ ასაკში. DM-2 (ინსულინზე დამოკიდებული) დიაბეტი შეიძლება განვითარდეს ინსულინის სეკრეციის მცირე შემცირების ფონზე. დაავადების პათოგენეზში მთავარია პერიფერიული უჯრედების რეცეპტორების რეზისტენტობის (შეგრძნებების) წარმოქმნა ჰორმონისადმი. CD-2- ის განვითარების მექანიზმი განსხვავებულია მემკვიდრეობითი მიდრეკილების გარდა, რომლის ეფექტი ნაკლებად გამოხატულია, ვიდრე ტიპი 1 დიაბეტთან, დაავადებისთვის განასხვავებენ შემდეგი რისკ-ფაქტორებს:
პრევენცია ხელს შეუწყობს სერიოზული ჰორმონალური დარღვევების თავიდან აცილებას: შაქრიანი დიაბეტი ტიპი 2 მასში კარგად იმოქმედებს. ტიპი 1 დიაბეტი შეადგენს 9-10% -ზე ნაკლებს. რუსეთში, მათი სიხშირე 14,7 შემთხვევაა ას ასი ათასზე. როგორ ავარიდოთ ინსულინდამოკიდებული დიაბეტი: პათოლოგიის პრევენცია პირობითად იყოფა პირველადი, საშუალო, მესამეული. ცხრილი 1: პროფილაქტიკური ზომების დონეები დიაბეტის პროფილაქტიკისთვის 1: დიაბეტის პირველადი პროფილაქტიკა ყველაზე მნიშვნელოვანია ბავშვებში და მოზარდებში, რომლებსაც აქვთ დაავადების მაღალი რისკი. მისი შეფასება შესაძლებელია შემდეგით:
სპეციალური ტესტები გამოავლენს გენეტიკურ მიდრეკილებას დიაბეტის მიმართ ყურადღება მიაქციე! IDDM– ის განვითარების რისკი ერთ – ერთ მშობელში ან ძმაში, ამ პათოლოგიის არსებობის პირობებში, არ აღემატება 5-6% -ს. ამასთან, მხედველობაში არ მიიღება ტიპი 2 დიაბეტის მქონე ნათესავები, რადგან ჰიპერგლიკემიის ეს ფორმები მემკვიდრეობით მიიღება ერთმანეთისგან დამოუკიდებლად. ყველა პრევენციული ზომების სირთულე მდგომარეობს იმაში, რომ ორგანიზმში აუტოიმუნური პროცესის გამომწვევი ფაქტორების შესახებ ინფორმაციის ნაკლებობაა. კვლევის უმეტესობა (TEDDY, TRIGR, TrialNet Nip და ა.შ.) ბუნებით სარეკომენდაციო ხასიათისაა. რა არის პირველადი პრევენცია - ტიპის 1 დიაბეტის პრევენცია შესაძლებელია, თუ:
ძუძუთი კვება პატარას მრავალი დაავადებისგან იცავს შაქრიანი დიაბეტის მეორეხარისხოვანი პრევენცია უნდა ჩატარდეს იმ პაციენტთა მიერ, რომელთა სხეულში უკვე განვითარდა პათოლოგიური აუტოიმუნური პროცესები ლანგრანსის პანკრეასის კუნძულების მიმართ. მათი დადგენა შესაძლებელია ლაბორატორიული სისხლის ტესტში კონკრეტული მარკერების არსებობით:
პათოლოგიური სისხლის კომპონენტები შეიძლება განისაზღვროს ლაბორატორიაში. მნიშვნელოვანია! პათოლოგიური ანტისხეულები დაავადების სისხლში ჩნდება დაავადების გამოვლინებამდე რამდენიმე წლით ადრე. ინსულინის პერორალური მიღების შესახებ არაერთი კლინიკური გამოკვლევა აქვს იმ პირებს, რომელთაც აქვთ ანტისხეულების მაღალი ტიტრი 3–45 წლის ასაკში, პანკრეასის აუტოიმუნური განადგურების შემცირების მიზნით. დაავადების ამ ფორმის მესამეული პრევენცია ყველაზე ფართოდ გამოიყენება მედიცინაში. მაქსიმალური ეფექტურობისთვის, ის უნდა დაიწყოს დიაგნოზირების შემდეგ პირველ კვირებში. ცნობილია, რომ დაავადების გამოვლინების შემდეგ, პანკრეასის ბეტა უჯრედების დაახლოებით 10-20% კვლავ ინარჩუნებს თავის ფუნქციურ მოქმედებას. სამედიცინო ზომების ამოცანაა დარჩენილი ფოკოს დაზოგვა და, თუ ეს შესაძლებელია, მისი რეგენერაციის გააქტიურება. მნიშვნელოვანია პანკრეასის სწორად სტიმულირება ამჟამად, მესამედი დიაბეტის პროფილაქტიკა მოიცავს უამრავ მიმართულებას:
დასასრულს, უნდა აღინიშნოს, რომ სამედიცინო მეცნიერების მიღწევების მიუხედავად, ჯერ კიდევ არ არის შემუშავებული სანდო და უსაფრთხო მეთოდები ტიპი 1 დიაბეტის განვითარების თავიდან ასაცილებლად პაციენტებში, რომლებსაც აქვთ გენეტიკური მიდრეკილება. ამ ტიპის დაავადებები დაავადების ყველა შემთხვევის 90-95% -ს შეადგენს. მისი გავრცელების მკვეთრი ზრდის მიზეზებს შორისაა:
"დივანი" ცხოვრების წესი NIDDM- ის კლინიკური თვისება, რომელიც ყველასთვის ნაცნობია ყველა ექიმისთვის, გრძელი და დაბალი სიმპტომების კურსია. პაციენტების უმრავლესობამ არც კი იცის ორგანიზმში არსებული პათოლოგიური ცვლილებები და შემთხვევით ხდება მათი დიაგნოზის შესახებ. იცით თქვენი გლიკემიის დონე? ეს საინტერესოა. სტატისტიკის თანახმად, T2DM– ით გამოვლენილი ყველა იდენტიფიცირებული პაციენტისთვის არის ჰიპერგლიკემიის 2-3 ადამიანი, რომლებმაც არ იციან ნახშირწყლების მეტაბოლიზმის პრობლემები. სწორედ ამიტომ მნიშვნელოვანია პრევენციული გამოკვლევების სკრინინგი, მნიშვნელოვანია დიაგნოსტიკური ენდოკრინოლოგია. განსაკუთრებით ყურადღებით უნდა მოეკიდოს მათ ჯანმრთელობას NIDDM– ის რისკის მქონე პირები. ფაქტორები, რომლებიც პაციენტს ამ კატეგორიაში კლასიფიცირების საშუალებას აძლევს, მოიცავს:
როგორც CD-1 შემთხვევაში, ქალებში და მამაკაცებში ტიპის 2 დიაბეტის პრევენცია და მკურნალობა შედგება სამი ეტაპისგან. ცხრილი 2: პროფილაქტიკური ზომების დონეები, რომ თავიდან აიცილოთ შაქრიანი დიაბეტი 2: ვინაიდან CD-2- ის ეტიოლოგიაში ორივე მემკვიდრეობითი მიდრეკილება და გარემო ფაქტორები გამოირჩევა, შესაძლებელია დაავადების თავიდან აცილება (ან სამუდამოდ გადადება) ცხოვრების წესის რეგულირებით. რისკის ფაქტორების მქონე პირთა პროფილაქტიკის სახელმძღვანელო მოიცავს:
ჩვენ ვიღებთ ტაბლეტებს მკაცრად მითითებების შესაბამისად ეს საინტერესოა. ალტერნატიული მედიცინა ასევე კარგად დაამტკიცა. საყოველთაოდ ცნობილია იერუსალიმის არტიკოკის კონცენტრატი Noto- ზე დაფუძნებული პრეპარატი: შაქრიანი დიაბეტი ხელს უშლის შაქრის დონის შემცირებას, იმუნიტეტის გაძლიერებას, სისხლის დაშლას, მეტაბოლიზმის ნორმალიზებას და ნაწლავების ფუნქციის გაუმჯობესებას. მეორადი პროფილაქტიკა რეკომენდებულია ყველა პაციენტთან:
ცხოვრების წესის კორექტირების ზოგადი წესების გარდა, რომელიც აღწერილია ზემოთ მოცემულ მონაკვეთში, პრუდიაბედიით დაავადებულთათვის დაწესებულია 4 მიზანი:
მათი მიღწევა საშუალებას იძლევა მინიმუმამდე დაიყვანოს პათოლოგიური ჰიპერგლიკემიის წარმოქმნის რისკები. შეარჩიეთ საუკეთესო სპორტი საკუთარი თავისთვის ამასთან, ექიმის მითითებების თანახმად, მეტფორმინი შეიძლება დაინიშნოს პროფილაქტიკური მიზნით. შაქრიანი დიაბეტის დროს გართულებების პრევენცია არის ჰიპერგლიკემიის, დისლიპიოპროტეინემიის, ჰიპერტენზიის და სხვა რისკ ფაქტორების სამედიცინო კორექტირება. ძირითადი ლაბორატორიული პარამეტრების მიზნობრივი მნიშვნელობები მოცემულია ქვემოთ მოცემულ ცხრილში. ცხრილი 3: მიზნობრივი ანალიზის მნიშვნელობები CD-2– ისთვის:
ნება მომეცით წარმოგიდგინოთ. მე მქვია ელენა. უკვე 10 წელზე მეტი ხნის განმავლობაში ვმუშაობ ენდოკრინოლოგად. მე მჯერა, რომ ამჟამად ჩემი დარგის სპეციალისტი ვარ და მსურს დავეხმარო საიტის ყველა ვიზიტორს რთული და არც ისე დავალებების გადაჭრაში.საიტისთვის განკუთვნილი ყველა მასალა გროვდება და ფრთხილად მუშავდება, რაც შეიძლება მეტი საჭირო ინფორმაციის გადასაცემად. სანამ ვებსაიტზეა აღწერილი, ყოველთვის საჭიროა სავალდებულო კონსულტაცია სპეციალისტებთან. პირველადი პრევენცია
ტიპი 1 დიაბეტის პირველადი პრევენცია ნიშნავს ასეთი ზომების განხორციელებას:
დიეტა განიხილება ზოგადი პროფილაქტიკური პროცესის მნიშვნელოვან საზომად, გარდა ამისა, ის ასევე წარმოადგენს მნიშვნელოვან ფაქტორს, რომელიც ხელს უწყობს დაავადების წარმატებულ მკურნალობას. დიეტის მთავარი მიზანია ნახშირწყლების შემცველი საკვების მოხმარების შემცირება. თუმცა, ეს ასევე ზღუდავს ცხოველური ცხიმების მოხმარებას, რომლებიც მცენარეულ ცხიმებს ცვლიან. სავარაუდო დიაბეტის დიეტა უნდა შეიცავდეს მაქსიმუმ ბოსტნეულსა და მჟავე ხილს, რომელიც შეიცავს უამრავ ბოჭკოს, რაც ხელს უშლის ნაწლავების მიერ ნახშირწყლების შეწოვას. თუმცა, ნებისმიერი დიეტა არაეფექტური გახდება, თუ ადამიანი წარმართავს მაცდუნებელ, მაცდუნებელ ცხოვრებას. თუ არ არის შესაძლებელი სპორტული დარბაზის მონახულება, თქვენ უბრალოდ უნდა გამოყოთ საათის ყოველდღიური გასეირნება სპორტული სიარული ელემენტებით, დილის ვარჯიშებით, ცურვით ან ველოსიპედით. გარდა ამისა, დიაბეტის პირველადი პრევენცია ასევე მიმართულია პირის სტაბილური ფსიქო-ემოციური მდგომარეობის შენარჩუნებაში.
| |||||


 თავდაპირველად, უნდა აღინიშნოს, რომ დღეს არსებობს იმუნოლოგიური დიაგნოსტიკური ხელსაწყოები, რომლებიც აბსოლუტურად ჯანმრთელ ადამიანს აძლევს საშუალებას, ადრეულ ეტაპზე დაადგინონ 1 ტიპის დიაბეტის ტენდენცია. აქედან გამომდინარე, აუცილებელია იცოდეთ ზომების კომპლექსი, რაც დიდხანს მოგცემთ საშუალებას, რომ გადაიდოთ მოცემული პათოლოგიის განვითარება.
თავდაპირველად, უნდა აღინიშნოს, რომ დღეს არსებობს იმუნოლოგიური დიაგნოსტიკური ხელსაწყოები, რომლებიც აბსოლუტურად ჯანმრთელ ადამიანს აძლევს საშუალებას, ადრეულ ეტაპზე დაადგინონ 1 ტიპის დიაბეტის ტენდენცია. აქედან გამომდინარე, აუცილებელია იცოდეთ ზომების კომპლექსი, რაც დიდხანს მოგცემთ საშუალებას, რომ გადაიდოთ მოცემული პათოლოგიის განვითარება. ტიპი 2 დიაბეტის პირველადი პროფილაქტიკა იწყება სპეციალური დიეტა. დროის ამ ეტაპზე ყველას მიზანშეწონილია მიირთვათ სათანადო კვება, რადგან უმეტეს პროდუქტებში შემავალი მარტივი ნახშირწყლებისა და ცხიმების ჭარბი მიღება იწვევს ჯანმრთელობის ფართო სპექტრს.
ტიპი 2 დიაბეტის პირველადი პროფილაქტიკა იწყება სპეციალური დიეტა. დროის ამ ეტაპზე ყველას მიზანშეწონილია მიირთვათ სათანადო კვება, რადგან უმეტეს პროდუქტებში შემავალი მარტივი ნახშირწყლებისა და ცხიმების ჭარბი მიღება იწვევს ჯანმრთელობის ფართო სპექტრს.