რა შემიძლია საავადმყოფოში საკვებიდან მივიტანო
სტატისტიკის თანახმად, დიაბეტისთვის ჰოსპიტალიზაცია საკმაოდ გავრცელებული მოვლენაა. როდესაც დამსწრე ექიმი მიუთითებს პაციენტის საავადმყოფოში წასვლის აუცილებლობაზე, რომ გაიაროს დეტალური სამედიცინო გამოკვლევა, უარი არ თქვან.
შაქრიანი დიაბეტით დაავადებული დაავადებები მიეკუთვნება საშიში და სერიოზული დაავადებების კატეგორიას. სწორედ ამ მიზეზითაა, რომ დიაბეტით დაავადებულებს ექიმების პროფესიონალური მეთვალყურეობის ქვეშ გარკვეული დრო სჭირდებათ, იმისდა მიუხედავად, რომ ბევრ დიაბეტიან პაციენტს უარყოფითი დამოკიდებულება აქვს საავადმყოფოს მიმართ.
არსებობს მთელი რიგი მითითებები, რომლებიც მიუთითებს ჰოსპიტალიზაციის საჭიროებაზე. უფრო მეტიც, პაციენტი შეიძლება ასევე ჩავარდეს რუტინულ მკურნალობაში, რომელიც მოიცავს დამატებითი გამოკვლევების ჩატარებას, ან საგანგებო სიტუაციის შემთხვევაში. ჰოსპიტალიზაციისთვის მითითებულია კომა ან პრეკომატოზური მდგომარეობა, მწვავე კეტოაციდოზი, კეტოზი, შაქრის ძალიან მაღალი კონცენტრაცია და ა.შ.
ჩვენებები სასწრაფო ჰოსპიტალიზაციის შესახებ
 როდესაც ჰიპერგლიკემია პაციენტში დიდი ხნის განმავლობაში აღინიშნება, დამსწრე ექიმმა უნდა შეცვალოს ინსულინის თერაპია.
როდესაც ჰიპერგლიკემია პაციენტში დიდი ხნის განმავლობაში აღინიშნება, დამსწრე ექიმმა უნდა შეცვალოს ინსულინის თერაპია.
შეიძლება საჭირო გახდეს ახალი მედიკამენტების დაწესება, ამიტომ დიაბეტიანმა უნდა გაიაროს დამატებითი გამოკვლევა.
ჰოსპიტალიზაციისთვის ასევე არსებობს სხვა მითითებები:
- როდესაც პაციენტი ალერგიულია შაქრის შემამცირებელი პრეპარატების მიმართ, ისინი უნდა შეიცვალოს ანალოგებით, მკურნალობის დინამიკაზე გავლენის მოხდენის გარეშე. იგივე, თუ არსებობს დიაბეტის შენარჩუნებული დეკომპენსაცია.
- როდესაც შაქრიანი დიაბეტი აძლიერებს თანმდევი დაავადებას სტაბილურად მაღალი შაქრის გამო. ასეთი დაავადებების როლში, ნებისმიერ დაავადებას შეუძლია იმოქმედოს.
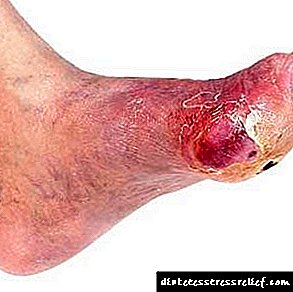
- როდესაც პაციენტი ავითარებს დიაბეტურ ტერფს შაქრიანი დიაბეტის საწინააღმდეგოდ, პაციენტი ჰოსპიტალიზირდება უშეცდომოდ. სტაციონარული მკურნალობის გარეშე, ძნელია პოზიტიური დინამიკის მიღწევა.
ჰოსპიტალიზაციის თავიდან აცილება შესაძლებელია, თუ დიაბეტი მხოლოდ დიაგნოზირებულია, მაგრამ თანმდევი დაავადებები მას ჯერ არ შეუერთდება. როგორც წესი, არ არის საჭირო საავადმყოფოში წასვლა, თუ თირკმელები ფუნქციონირებს უკმარისობის გარეშე, ხოლო სისხლში შაქრის დონე არ აღემატება 11 - 12 მმოლ / ლ.
თქვენ შეგიძლიათ აირჩიოთ სწორი მედიკამენტი ამბულატორიულ საფუძველზე. დიეტური პაციენტი გადის მთელ რიგ კვლევებს.
ამის შემდეგ, ენდოკრინოლოგი ადგენს მკურნალობის გეგმას.
ამბულატორიული მკურნალობის უპირატესობები
 ამბულატორიულ მომსახურებას აქვს თავისი დადებითი მხარეები. პირველ რიგში, მკურნალობა ხდება სახლში, რომლებიც საერთოა დიაბეტისთვის. ეს მნიშვნელოვანია, რადგან სტრესული სიტუაციები დამატებით ასტიმულირებს პლაზმური გლუკოზის მომატებას.
ამბულატორიულ მომსახურებას აქვს თავისი დადებითი მხარეები. პირველ რიგში, მკურნალობა ხდება სახლში, რომლებიც საერთოა დიაბეტისთვის. ეს მნიშვნელოვანია, რადგან სტრესული სიტუაციები დამატებით ასტიმულირებს პლაზმური გლუკოზის მომატებას.
მეორეც, რეჟიმი პატივს სცემს. სტაციონარული მკურნალობა, ამბულატორიული მკურნალობისგან განსხვავებით, ცვლის ყოველდღიურ რუტინას, რადგან პაციენტი არ ცხოვრობს საკუთარი გრაფიკის მიხედვით, არამედ საავადმყოფოს განრიგის მიხედვით.
ჰოსპიტალიზაცია სავალდებულოა ქირურგიული ჩარევის აუცილებლობისას. თუ იგი ამბობს, თუ რომელი საავადმყოფოები აქვთ დიაბეტით დაავადებულ პაციენტებს, აღსანიშნავია, რომ ჩვეულებრივ, დიაბეტით დაავადებულები აღინიშნება ენდოკრინოლოგიის განყოფილებაში.
თუმცა, ყველაფერი პირდაპირ დამოკიდებულია დაავადების კურსის ინდივიდუალურ მახასიათებლებზე. მაგალითად, ორსულ ქალებში დიაბეტი შეინიშნება სამეანო განყოფილებაში, რადგან, როგორც წესი, ეს ორსულობის 24 კვირის შემდეგ ხდება.
რა რეცეპტები უნდა გამოიყენოთ დიაბეტით დაავადებულთა მომზადების პროცესში?

მრავალი წლის განმავლობაში წარუმატებლად ებრძვის DIABETES- ს?
ინსტიტუტის ხელმძღვანელი: ”გაგიკვირდებათ, თუ რამდენად ადვილია დიაბეტის განკურნება მისი მიღებით ყოველდღე.
შაქრიანი დიაბეტის დროს (არ აქვს მნიშვნელობა რა ტიპისაა), პაციენტები განსაკუთრებით ყურადღებით უნდა იყვნენ კვების რჩევისთვის.გამომდინარე იქიდან, რომ ამჟამად დიაბეტით დაავადებულთა მრავალფეროვანი გემრიელი და მარტივი რეცეპტები არსებობს, თქვენი დიეტა შეიძლება გაკეთდეს არა მხოლოდ სასარგებლო და უსაფრთხო, არამედ რაც შეიძლება სასიამოვნო.

პირველ რიგში, სამზარეულოს მომზადების პროცესში მნიშვნელოვანია იცოდეთ, რომ კვება დიეტური უნდა იყოს. გარდა ამისა, მენიუ უნდა შედგებოდეს მთელი რიგი კრიტერიუმების გათვალისწინებით:
- დაავადების ტიპი
- პაციენტის ასაკი
- სხეულის წონა
- ცხოვრების წესი
- ფიზიკური დატვირთვა.
რა უნდა მიირთვათ I ტიპის დიაბეტით
კატეგორიულად ღირს უარი თქვან ნახშირწყლებით მდიდარი კერძებით, ხოლო ზოგჯერ დაშვებულია საჭმლის მომნელებელი ნივთიერებების გამოყენება. გამონაკლისი ძირითადად ბავშვებზე ვრცელდება, რადგან ზოგჯერ მათთვის ძნელია უარი თქვან ამგვარი საკვების მიღებაზე. ამ შემთხვევაში, ძალზე მნიშვნელოვანია, რომ ჩამოვთვალოთ ზემოხსენებული ორგანული ნაერთები, შევაჩეროთ შაქრის დონის კონტროლი და ინსულინის დროულად მიღება.

ტიპი 1 დიაბეტისთვის, შემდეგი პროდუქტები მისაღებია:
- ყავისფერი პური
- მოხარშული ხორცი: ძროხის, კურდღლის, ხბოს, ფრინველის,
- უცხიმო მოხარშული თევზი,
- მოხარშული კვერცხი
- კომბოსტო, პომიდორი, ბადრიჯანი, zucchini, კარტოფილი,
- ფორთოხალი, ლიმონი, მოცხარი,
- მჭლე რძის პროდუქტები,
- უცხიმო ყველი
- ვარდკაჭაჭა
- წიწიბურა, შვრია, ფეტვი ფაფა,
- ბოსტნეულის სალათები
- ვარდის ბულიონი.
ამ ენდოკრინულ დაავადებაში სათანადო კვების დაცვით, პაციენტმა ასევე უნდა უარი თქვას ყავა, შაქარი, ალკოჰოლი, ცხიმოვანი რძის პროდუქტები, შემწვარი და ფერმენტირებული საკვები, მაკარონი, დამარილებული და მწნილი ბოსტნეული.
რეკომენდაციები II ტიპის დიაბეტის შესახებ
ამ შემთხვევაში, საკვების მიღების სპეციალური რეჟიმი შედგენილია ცხიმების, მარილისა და შაქრის მინიმალური შემცველობით.
მე -2 ტიპის დაავადებით, უმჯობესია დაივიწყოთ პური ან ჭამა მხოლოდ მარცვლეული, რადგან ის თანდათანობით შეიწოვება და არ იწვევს სისხლში გლუკოზის მკვეთრ მატებას. კარტოფილის ჭამა შეიძლება დღეში არაუმეტეს 200 გრ, ასევე ღირს თავი შეიკავოთ სტაფილოდან და კომბოსტოდან.

ამ კატეგორიის პაციენტების ნიმუში მენიუ გამოიყურება ასე:
- საუზმე. წიწიბურის ფაფა წყალთან ერთად კარაქით, ვარდკაჭაჭით.
- საჭმლის. ახალი ვაშლის და გრეიფრუტის ხილის სალათი.
- სადილი Borsch არაჟანი ქათმის მარაგით, ხმელი ხილის კომპოტით.
- შუადღის საუზმე. ხაჭოს casserole, ვარდისფერი ჩაი.
- ვახშამი Meatballs ჩაშუშული კომბოსტო, უსიამოვნო ჩაი.
- მეორე სადილი. ჭიქა უცხიმო რიაზენკა.
დიეტის მიღების პერსპექტივა ხშირად აშინებს პაციენტებს, მაგრამ თანამედროვე რეცეპტები გაოცება მათი მრავალფეროვნებითა და უჩვეულოობით.
გემრიელი საკვები
ამ პათოლოგიით დაავადებული ადამიანებისთვის, რომელთაც სურთ კარგად იგრძნონ თავი და ამავე დროს ჭამა გემრიელი საკვები, იდეალურია შემდეგი გადაწყვეტილებები:
რეცეპტი 11. ლობიო და ბარდა ხახვი.
პარკოსნები მოერგება როგორც სუფთა, ისე გაყინული. არ არის აუცილებელი საკვები 10 წუთზე მეტხანს გაათბოთ, რადგან წინააღმდეგ შემთხვევაში ამ ბოსტნეულში შემავალი ყველა სასარგებლო ნივთიერება დაიკარგება.

სამზარეულოსთვის დაგჭირდებათ:
- მწვანე ლობიო და ბარდა - თითო 400 გრ,
- ხახვი - 400 გ
- ფქვილი - 2 სტადიის. ლ.,
- კარაქი - 3 სტადიის. ლ.,
- ლიმონის წვენი - 1 სტადიის. ლ.,
- ტომატის პასტა - 2 სტადიის. ლ.,
- ნიორი - 1 კბილი,
- მწვანილი, მარილი - გემოვნებით.
საზ ამ სქემის მიხედვით:
- დნება ¾ სტადიის ტაფაში ლ კარაქი, მოათავსეთ ბარდა იქ და გააჩერეთ 3 წუთის განმავლობაში. შემდეგ დახურეთ კერძები და გააცივეთ სანამ მოხარშული. ანალოგიურად ისინი აკეთებენ მწვანე ლობიოსაც.
- ხახვი და სოუსით დაჭერით კარაქი, შემდეგ დაასხით ფქვილი და გააჩერეთ ცეცხლზე კიდევ 3 წუთი.
- ტომატის პასტა წყალთან ერთად განზავდეს, დაასხით პანში, დაამატეთ ლიმონის წვენი, მარილი და მწვანილი, გააცხელეთ 3 წუთის განმავლობაში სახურავის ქვეშ.
- მზა ლობიო, ხახვის გასაგზავნად, გახეხილი ნიორი მოათავსეთ, გაათბეთ ყველა ინგრედიენტი დახურულ მდგომარეობაში. კერძი ემსახურება, გარუჯეთ პომიდორით.
რეცეპტი ნომერი 2. დიაბეტით დაავადებულთა საკვები ასევე შეიძლება შედგებოდეს "ყვავილოვანი კომბოსტო და ზუკჩინი ტომატის-არაჟნის სოუსში." საჭირო იქნება შემდეგი კომპონენტები:
- zucchini - 300 გ
- ყვავილოვანი კომბოსტო - 400 გრ,
- ფქვილი - 3 სტადიის. ლ.,
- კარაქი - 2 სტადიის. ლ.,
- არაჟანი - 200 გრ,
- კეტჩუპი - 1 სტადიის. ლ.,
- ნიორი - 1 კბილი,
- პომიდორი - 1 ც.,
- კამა, მარილი.
- კარგად გარეცხეთ კანი და დაჭრილი პატარა კუბებად. ჩამოიბანეთ კომბოსტო და გაყოფა ცალკეულ inflorescences.
- მოხარშეთ ბოსტნეული წყალში, სანამ სრულად არ მოხარშავთ, შეათქვიფეთ მჟავეში და მოდით, სითხის გადინება.
- ჩაასხით ფქვილი შემწვარ თასში და გაათბეთ კარაქით. თანდათანობით დაასხით არაჟანი, სეზონი კეტჩუპი, ნიორი, მარილი და მწვანილი, მუდმივად აურიეთ.
- ადრე მოხარშული ბოსტნეული მოათავსეთ მომზადებულ ნაღების ტომატის სოუსში და გააჩერეთ 4 წუთის განმავლობაში. მიირთვით ტომატის ნაჭრებით.
რეცეპტი ნომერი 3. წიწიბურას და სოკოებით სავსე ზუკინი ნამდვილად მიმართავს ნებისმიერ გურმანს. დიეტა, რომელიც მოიცავს ასეთ კულინარიულ კვლევებს, არ შეაწუხებს პაციენტს.

საჭიროა შემდეგი ინგრედიენტები:
- პატარა ახალგაზრდა zucchini - 4 ცალი.,
- წიწიბურა - 5 სტადიის. ლ.,
- champignons - 8 ცალი.,
- მშრალი სოკო - 2 ცალი.,
- ხახვი - 1 ც.,
- ნიორი - 1 კბილი,
- არაჟანი - 200 გრ,
- ფქვილი - 1 სტადიის. ლ.,
- მცენარეული ზეთი - შემწვარისთვის,
- მარილი, წიწაკა, ორი ალუბლის პომიდორი.
- დაალაგეთ და ჩამოიბანეთ ნაჭრებად, დაასხით 1: 2 წყლით და დადგით ცეცხლზე.
- ადუღების შემდეგ დაამატეთ წვრილად დაჭრილი ხახვი, ხმელი სოკო, მარილი. შეამცირეთ სითბო, დააფარეთ პან და მოხარშეთ 15 წუთის განმავლობაში.
- წინასწარ გაათბეთ stewpan და განათავსეთ დაჭრილი champignons და გახეხილი ნიორი, fry ზეთში 5 წუთის განმავლობაში, დააკავშიროთ მზა ფაფა და აურიეთ.
- იმისათვის, რომ კატარღები კუჭის ზეთით არ გაუშვათ, გაჭერით მათ გრძივი და წაიღეთ ხორცი (აიღეთ სოუსი მისგან, გახეხეთ, გახეხეთ და დაამატეთ არაჟანი და ფქვილი, მარილი და აურიეთ).
- ბოსტნეულის ქვაბები მარილით გაატარეთ შიგნით, შეავსეთ წიწიბურა, დაასხით არაჟნის სოუსით. Bake ღუმელში მინიმუმ ნახევარი საათის განმავლობაში, სანამ რბილია. გარუჯეთ მწვანილით და ალუბლის პომიდორით.
ასევე არის სალათების გემრიელი ვარიაციები, რომლებიც არ დააზარალებს მაღალი შაქრის შემცველ პაციენტებს. შეგიძლიათ გამოიყენოთ რეცეპტი, მათ შორის კილოლაბისა და კიტრის ჩათვლით. ზაფხულის ბოლოს, რეკომენდებულია უფრო მეტი ბოსტნეულის ჭამა, ამიტომ ასეთი ვიტამინის მიქსი საუკეთესოდ ამზადებენ ბაღში მოწყვეტილი კომპონენტებისგან.

- კოლლაბის კომბოსტო - 300 გ,
- კიტრი - 200 გრ
- ნიორი - 1 კბილი,
- მარილი, წიწაკა, კამა,
- მცენარეული ზეთი გასახდელი.
- გარეცხეთ, გახეხეთ და გახეხეთ კოლალაბი.
- ჩამოიბანეთ კიტრი წყლით და დაჭერით ზოლები.
- აურიეთ ბოსტნეული, დაამატეთ ნიორი, მარილი და მწვანილი, სეზონი ზეთით.
სალათი "სმარტი" სადღესასწაულო მაგიდაზე კარგად გამოიყურება. მისთვის დაგჭირდებათ:
- მწვანე ლობიო - 200 გრ,
- მწვანე ბარდა - 200 გ
- ყვავილოვანი კომბოსტო - 200 გ,
- ვაშლი - 1 ც.,
- პომიდორი - 2 ცალი.,
- ფოთლის სალათის ფოთოლი
- ოხრახუში, კამა,
- ლიმონის წვენი - 2 სტადიის. ლ.,
- მცენარეული ზეთი - 3 სტადიის. ლ.,
- მარილი.
- მოხარშული ყვავილოვანი კომბოსტო, ბარდა და ლობიო მარილიან წყალში.
- დაჭრილი პომიდორი წვრილ რგოლებად, ვაშლები კუბებად (დაუყოვნეთ დაასხით ნაჭრები ლიმონის წვენით, წინააღმდეგ შემთხვევაში ისინი გაათბება და დაკარგავს თავის გარეგნობას).
- დადგით შემდეგნაირად: დაფარავს ფირფიტას გარეცხილი სალათის ფოთლებთან ერთად, თეფშების გასწვრივ გავრცელებული პომიდვრის წრეებით, დაასხით ლობიო რგოლში, კომბოსტო - იგივე გზით (მხოლოდ წინა შიგნით შიგნით), შეავსეთ შუა ბარდა. თავზე, ლამაზად დაჭრილი ვაშლი დაასხით სლაიდში. დაასხით კერძი დაჭრილი მწვანილით - კამა და ოხრახუში. გააკეთეთ სამკერვალო მცენარეული ზეთი, მარილი და ლიმონის წვენი.
დიაბეტის მქონე პაციენტებისთვის დიეტამ შეიძლება არა მხოლოდ სარგებელი მოიტანოს, არამედ სიამოვნებაც. დატოვეთ თქვენი გემრიელი და ორიგინალური კულინარიული გადაწყვეტილებები კომენტარებში, ჩვენ გამოვაქვეყნებთ მათ.
პანკრეასის დაავადების სიმპტომები ქალებში
პანკრეასი არის საჭმლის მომნელებელი ტრაქტის მრავალფუნქციური ორგანო, რომელიც ახდენს ფერმენტებისა და ჰორმონების სინთეზს. მას აქვს საკმაოდ მარტივი ანატომიური სტრუქტურა და შედგება ჯირკვლოვანი ქსოვილისა და სადინარებისგან, რომელთა გასწვრივ პანკრეასის წვენი თორმეტგოჯა ნაწლავისკენ მიემართება.
ის ფაქტი, რომ პანკრეასი არ არის სწორი, ხალხმა დაუყოვნებლივ არ იცის.სხეულის შიგნით მისი ღრმა მდებარეობის გამო, ძალიან ძნელია რაიმე დეფექტებისა და ანომალიების დანახვა, თუნდაც საფუძვლიანი გამოკვლევით.
პანკრეასის დაავადების ძირითადი მიზეზები ქალებში არის overeating, მკაცრი დიეტა, ფიზიკური უმოქმედობა და ბილიარული ტრაქტის პათოლოგია. გარდა ამისა, სტრესი და შფოთვა ძლიერ მოქმედებს ორგანოს ჯანმრთელობაზე, რაც დამახასიათებელია კაცობრიობის სუსტი ნახევრისთვის.
არ არსებობს ოფიციალური მონაცემები იმის შესახებ, თუ ვინ არის უფრო მგრძნობიარე პანკრეატიტის და პანკრეასის სხვა პათოლოგიების განვითარება. ამასთან, პრაქტიკა აჩვენებს, რომ ეს არის მაღალი რისკის ქვეშ მყოფი ქალები. ისეთი ფაქტორები, როგორიცაა გახანგრძლივებული და უკონტროლო წამალი, ინტოქსიკაცია, ინფექციურ-ვირუსული დაავადებები და პარაზიტული ინფექციები, აგრეთვე აქვთ ანთების პროვოცირება.
პანკრეასის ფუნქციის დარღვევები იწვევს სხვადასხვა დაავადებების გაჩენას, კერძოდ:
- შაქრიანი დიაბეტი
- პაკრეატიტი,
- პანკრეასის ნეკროზი,
- კეთილთვისებიანი და ავთვისებიანი ნეოპლაზმები,
- კისტოზური ფიბროზი.
პირველი ნიშნები
ადრეულ ეტაპზე, ქალებში პანკრეასის დაავადების სიმპტომები ცუდად არის გამოხატული და შეიძლება სრულიად არ არსებობდეს. განგაშის მიზეზი შეიძლება იყოს მარცხენა მუცლის ღრუს ტკივილი, რომელიც ჩვეულებრივ ხდება ღამით ჭამის შემდეგ ან უფრო ახლოს. ტკივილი შეიძლება იყოს shingles და მისცეს ქვეშ მხრის დანა.
როგორც დაავადება ვითარდება, სხვა დამახასიათებელი ნიშნებიც ჩნდება:
- მადის დაკარგვა სრულ გაქრობამდე,
- დისპეფსიური მოვლენები - ყაბზობა, დიარეა, bloating და მეტეორიზმი, იშვიათ შემთხვევებში, ნაწლავის გაუვალობა,
- მშრალი და ღია კანის ტონი
- გაფანტული თვალების სკლერო,
- გულისრევა, პირღებინება
- სისუსტე და წონის დაკლება.
აღსანიშნავია, რომ პანკრეასის დაავადების სიმპტომები ქალებში ხშირად მსგავსია გინეკოლოგიური დაავადებების გამოვლინებით. ეს არის კიდევ ერთი მიზეზი, რის გამოც ქალები გვიან გასტროენტეროლოგთან მიდიან.
მწვავე პანკრეატიტი
პანკრეატიტი არის პანკრეასის ანთებითი დაავადება, რომელსაც თან ახლავს გარე და ინტრასეკრეტორული ფუნქციების დარღვევა. მისი უშუალო მიზეზია სადინარში ნაღვლის ბუშტიდან ნეოპლაზმების ან ქვების საშუალებით სადინარების შეფერხება.
მწვავე პანკრეატიტის შეტევა შეიძლება მოულოდნელად მოხდეს გულსართი ჭამის შემდეგ, ალკოჰოლთან ერთად. ასეთი შეტევების უდიდესი ნაწილი ალკოჰოლის გამოყენებას პროვოცირებს.
ცივი საჭმლის - ასპიკის, ასპიკის, პიკელებული სოკო და ბოსტნეული შეიძლება დააჩქაროს ანთებითი პროცესის განვითარება. შეტევის დაწყების დროს 10 პაციენტიდან 3-ს უკვე აქვს დიაგნოზი, რომელიც უკავშირდება ბილიარული ტრაქტის პათოლოგიებს. შემთხვევების თითქმის 10% -ში მწვავე პანკრეატიტი მოქმედებს ქალებზე, რომლებმაც გაიარეს ოპერაცია, კუჭ-ნაწლავის ტრაქტის დაზიანება, ვირუსული ინფექცია ან მოწამვლა.
დაავადების წამყვანი სიმპტომია ძლიერი ეპიგასტრიკული ტკივილი, რომელსაც თან ახლავს გულისრევა, რასაც იწვევს ღებინება. თითქმის ყველა პაციენტს აქვს bloating, კუნთების დაძაბულობა მუცლის ღრუს, და აისახება უკან ტკივილი.
მნიშვნელოვანია იცოდეთ, რომ თუ პანკრეატიტს ეჭვობთ, არ უნდა ჩაახშოთ ტკივილი აბებით ან თვითმკურნალობით, რადგან პანკრეასის დაავადების ნიშნები მარტივად შეიძლება დაბნეული იყოს აპენდიციტის ან ქოლეცისტიტის შეტევით.
ქრონიკული პანკრეატიტი
მწვავე პანკრეატიტი შეიძლება საბოლოოდ გადაიქცეს ქრონიკულ ფორმაში, რაც ხასიათდება ეგრეთ წოდებული ფსევდოცისტების წარმოქმნით და ორგანული უჯრედების შეუქცევადი განადგურებით. მარცხენა ჰიპოქსტრიუმში ტკივილის გამოჩენა ხელს უწყობს ანთებით პროცესს, მემბრანის სტრუქტურის ცვლილებას და სადინარების ბლოკირებას.
სიმსივნეების და ნაწიბურების წარმოქმნა ართულებს პანკრეასის წვენის გადინებას, რის შედეგადაც სადინარებში წნევა იზრდება და ადგილობრივი სისხლის მიმოქცევა შეფერხებულია. ანთების გამო, ნერვული დაბოლოებები იზრდება და შეშუპებულია, რაც იწვევს ტკივილს და დისკომფორტს. ტკივილი შეიძლება აღმოჩნდეს ჭამიდან 30-40 წუთის შემდეგ ან მუდმივად შეაწუხოს ადამიანი.ტკივილის ხასიათი ძირითადად პაროქსიზმული, მგრძნობიარეა.
კისტა და ფსევდოზიტი
პანკრეასის კისტა არის წარმონაქმნი თხევადი შიგნით, რომელიც შეიცავს პანკრეასის წვენს, მკვდარი პარენქიმის უჯრედებს, სისხლს ან პუსუსს. კისტები შეიძლება იყოს თანდაყოლილი ან შეძენილი, რომლის განვითარებაც იწყება პანკრეატიტის ფონზე, უკვე მე -4 კვირაში.
სახსრების სამკურნალოდ, ჩვენმა მკითხველებმა წარმატებით გამოიყენეს DiabeNot. ამ პროდუქტის პოპულარობის დანახვისას, ჩვენ გადავწყვიტეთ, რომ შემოგთავაზოთ იგი თქვენს ყურადღებას.
ქრონიკული პანკრეატიტი გართულებულია კისტოზური წარმონაქმნებით დაახლოებით 15 შემთხვევაში, ასიდან ალკოჰოლის ბოროტად გამოყენების გამო, ასევე ორგანოთა ტრავმა. კისტები შეიძლება გამოჩნდეს ქოლელითაზიისა და სიმსივნეების ფონზე.
პანკრეასის დაავადების სიმპტომები ცისტების არსებობისას შემდეგია:
- დაღვრილი ტკივილი მუცლის ზედა მესამედის მარცხენა მხარეს,
- კუჭში სიმძიმის შეგრძნება
- გულისრევა, პირღებინება, არარეალური განავალი,
- წონის დაკლება.
ცისტების ქირურგიული მკურნალობა, ტექნიკის არჩევანი დამოკიდებულია დამოკიდებულია ფორმირების ზომაზე და მიზეზებზე, სადინარების მდგომარეობასა და ორგანოს დაზიანების ხარისხზე.
პანკრეასის ნეკროზი
პანკრეასის ნეკროზი არის პანკრეატიტის ერთ – ერთი გართულება და ხასიათდება პანკრეასის დესტრუქციული ცვლილებებით. დაავადება იწყება მოულოდნელად მკვეთრი და მკვეთრი სარტყელის ტკივილით, რომელიც გამოსხივდება მარცხენა მხარეს, მხარზე და ქვედა უკან. 10 პაციენტიდან 7 პაციენტი საავადმყოფოში გადადის უკიდურესი ინტოქსიკაციის მდგომარეობაში, რაც მიუთითებს სწრაფ პროგრესირებაზე.
ტკივილის დაწყებიდან რამოდენიმე საათის შემდეგ, indomible ღებინება ხდება, რაც არ არის დაკავშირებული საკვების მიღებასთან. ღებინება შეიძლება შეიცავდეს ნაღველს ან სისხლს, სხეული ხდება გაუწყლოება და შარდის ფუნქცია მცირდება.
პანკრეასის ნეკროზით, შეინიშნება სისხლდენა, რბილი ქსოვილების სისხლდენის დროს მოლურჯო – წითელი ლაქები კანზე ჩნდება პანკრეასის პროექციის დროს. კანი იღებს ღია ყვითელ ან მიწიერ ფერს და შეხებით ცივი ხდება.
დაავადებას თან ახლავს გულის პალპიტაცია, არტერიული წნევის დაქვეითება. პაციენტი ხშირად მძიმედ სუნთქავს, რაც სხეულის სერიოზულ ინტოქსიკაციაზე მიგვითითებს. ტოქსინების ჭარბი და სისხლში შაქრის მომატების გამო, ვითარდება ენცეფალოპათია. ტვინის დაზიანება ვლინდება დაბნეულობის, გადაჭარბებული გამოხტომით, ორიენტაციის დაკარგვით. შემთხვევების 30% -ში კომა ხდება.
კისტოზური ფიბროზი
კისტოზური ფიბროზი, ანუ კისტოზური ფიბროზი, გენეტიკური დაავადებაა და ხასიათდება ენდოკრინული ჯირკვლების და სასუნთქი ორგანოების დაზიანებით. პათოლოგიური ცვლილებები გავლენას ახდენს არა მხოლოდ პანკრეასის, არამედ ღვიძლის, ნაწლავების, ოფლი და სანერწყვე ჯირკვლების.
ხანდაზმული ბავშვები უჩივიან მუცლის კრუნჩხვას, არარეგულარულ განავალს, ნეკნების დაძაბულობის შეგრძნებას და გულისრევა. ძალიან ახალგაზრდა პაციენტებში, კისტოზური ფიბროზი ვლინდება შემდეგი სიმპტომებით:
- განვითარება და წონის მომატება,
- მშრალი ხველა ხველის და სუნთქვის გამო,
- შეშუპება და ზედმეტად მარილიანი ოფლი მარილების ექსკრეციის გაზრდის გამო,
- ხშირი სკამები დამახასიათებელი უსიამოვნო სუნით, რომელიც ცუდად გარეცხილია და გარეცხილია.
ნეოპლაზმები
სიმსივნური მასები შეიძლება ჩამოყალიბდეს პანკრეასის ენდოკრინულ ან ეგზოკრინულ ზონებში. თუმცა, უმეტეს შემთხვევაში, პანკრეასის სადინარში ადენოკარცინომა ავთვისებიანი სიმსივნეა. მისი სიმპტომები ხშირად არა სპეციფიკურია და პრაქტიკულად არ ვლინდება, რაც იწვევს გვიან გამოვლენას.
ტკივილი და დამახასიათებელი ნიშნები - მადის დაქვეითება, წონის დაკლება და ზოგადი სისუსტე - გვხვდება მხოლოდ მეტასტაზებით, როდესაც საჭმლის მომნელებელი ორგანოების ფუნქციების უმეტესი ნაწილი დარღვეულია.
კეთილთვისებიანი სიმსივნეები იშვიათია და ძირითადად წარმოიქმნება უჯრედებიდან, რომლებიც სინთეზირებენ საჭმლის მომნელებელ ფერმენტებს. ნეოპლაზმები, რომლებიც ვითარდება პანკრეასის ენდოკრინულ ზონაში, ინერტული და ჰორმონალურად აქტიურია.ამ უკანასკნელებს აქვთ ყველაზე ნათელი კლინიკური სურათი, რადგან ისინი სინთეზირებენ ბიოლოგიურად აქტიურ ნივთიერებების მნიშვნელოვან რაოდენობას. ეს იწვევს ორგანიზმში ნამდვილ "ჰორმონალურ აფეთქებას".
ბოლოდროინდელმა კვლევებმა აჩვენა, რომ როგორც კეთილთვისებიანი, ასევე ავთვისებიანი სიმსივნეები ქალებში ვითარდება ორჯერ უფრო ხშირად, ვიდრე მამაკაცებში. როგორც წესი, მათ დიაგნოზირებენ 35-დან 50 წლამდე ასაკში.
სიმსივნე შეიძლება გამოჩნდეს პანკრეასის ნებისმიერ ნაწილში - თავის არეში, სხეულში ან კუდში. ზოგჯერ შეუძლებელია ნეოპლაზმის მკაფიო ლოკალიზაციის დადგენა. სიმსივნეების დიდი უმრავლესობა არ გამოხატავს მრავალი წლის განმავლობაში. მათი კეთილთვისებიანი ბუნება შეიძლება ვივარაუდოთ ნელი ზრდით, გამოხატული ნიშნების არარსებობით და პანკრეასის კიბოს შემთხვევებში ნათესავებში.
სიმსივნეები, როგორიცაა ცისტადენოკარცინომა და ცისტადენომა, იწვევს დამახასიათებელ სიმპტომებს, როდესაც დიდი ზომების მიღწევა ხდება და მეზობელი ორგანოების შეკუმშვა - ნაწლავები, ნერვული პლექსები და სისხლძარღვები.
ინსულინომასთან ერთად, სისხლში ინსულინის დონე მუდმივად იზრდება, რაც იწვევს ჰიპოგლიკემიას. გასტრინოომის განვითარებას თან ახლავს მარილმჟავას განთავისუფლების სტიმულირება და კუჭის წყლულებისა და თორმეტგოჯა ნაწლავის წყლულების გამოჩენა.
Vipoma საკმაოდ იშვიათი სიმსივნეა, მისი მთავარი სიმპტომი არის პროფუზული და გახანგრძლივებული დიარეა, რომელიც ვლინდება კუჭში საკვების არარსებობის შემთხვევაშიც.
პანკრეასის კარცინოიდი ან კარცინოიდული სინდრომი ხასიათდება კლიმაქტერიული, სპასტიური მუცლის ტკივილისა და გულის პათოლოგიების მსგავსად გახანებით.
სტატისტიკა აჩვენებს, რომ მწვავე პანკრეატიტის შემთხვევების დაახლოებით 40% ფატალურად მთავრდება. ვინაიდან პანკრეასის მწვავე ანთებას ხშირად წინ უძღვის დამახასიათებელი სიმპტომები, მათი უგულებელყოფა შეუძლებელია. დროულად მიმართეთ მკურნალობას, შეგიძლიათ თავიდან აიცილოთ გრძელვადიანი მკურნალობა და სერიოზული გართულებები. იყავი ჯანმრთელი!
როგორ და როდის ინექცია ინსულინი?
ინსულინი სასიცოცხლოდ მნიშვნელოვანია ტიპი 1 დიაბეტის მქონე ადამიანებისთვის. ინსულინისა და დახვეწილობის დანიშვნის ტექნიკა დოზების გაანგარიშებისას უნდა იყოს ცნობილი ყველას, ვინც შეექმნა ეს დაავადება. მოდით, დავიწყოთ ინსულინთერაპიის პრინციპების აღწერა, იმისათვის.
- როგორ უნდა დაინიშნოს ინსულინი?
- ინსულინის ინექციის ნემსის არჩევა
- ინსულინის ტიპის შერჩევა
- შპრიცის კალმის მომზადება გამოსაყენებლად
- ინსულინის მოსამზადებლად
- ნემსის დაყენება
- ჰაერის ამოღება კარტრიჯიდან
- დოზის პარამეტრები
- ინსულინის ადგილის არჩევა
- ინსულინის ინექცია
- ინსულინის ნარჩენების შემოწმება კარტრიჯში
- ახალი კარტრიჯის შეცვლა
- ინსულინის დაჟანგვის დანიშვნის ტექნიკა (ინსულინი)
- ინექციის ადგილის მოვლა
- ინსულინის ადმინისტრირების რეჟიმები
როგორ უნდა დაინიშნოს ინსულინი?
პრეპარატის მიღება შესაძლებელია ერთჯერადი ინსულინის შპრიცების გამოყენებით, ან გამოიყენოთ თანამედროვე ვერსია - შპრიცის კალამი.
ინსულინის ერთჯერადი ერთჯერადი შპრიცები ამოღებულია ნემსით ან ჩაშენებული ჩარჩოთი. ინტეგრირებული ნემსით შევსებული შპრიცები ინჰულინის მთელ დოზას ინექციას გადასცემენ, ხოლო შპრიცებში მოსახსნელი ნემსით, ინსულინის ნაწილი რჩება წვერი.

ინსულინის შპრიცები ყველაზე იაფი ვარიანტია, მაგრამ მას აქვს თავისი ნაკლოვანებები:
- ინსულინი უნდა შეგროვდეს ფლაკონიდან ინექციის დაწყებამდე, ასე რომ თქვენ უნდა ჩაიტაროთ ინსულინის ფლაკონები (რაც შეიძლება შემთხვევით გატეხილი) და ახალი სტერილური შპრიცები,
- ინსულინის მომზადება და მიღება დიაბეტს უხერხულ მდგომარეობაში აყენებს, თუ საჭიროა დოზის მიღება ხალხმრავალ ადგილებში,
- ინსულინის შპრიცის მასშტაბს აქვს შეცდომა units 0,5 ერთეული (ინსულინის დოზის უზუსტობამ გარკვეულ პირობებში შეიძლება გამოიწვიოს არასასურველი შედეგები),
- ინსულინის ორი განსხვავებული ტიპის ერთ შპრიცში შერევა ხშირად პრობლემურია პაციენტისთვის, განსაკუთრებით დაბალი ხედვის მქონე ადამიანებისთვის, ბავშვებისთვის და მოხუცებისთვის,
- შპრიცის ნემსები სქელია ვიდრე შპრიცის კალმები (რაც უფრო თხელია ნემსი, მით უფრო მტკივნეულია ინექცია).
კალამი-შპრიცი არ შეიცავს ამ ნაკლოვანებებს და ამიტომ მოზრდილებში და განსაკუთრებით ბავშვებში რეკომენდებულია მისი გამოყენება ინსულინის ინექციისთვის.
შპრიცის კალამს აქვს მხოლოდ ორი ნაკლი - მისი მაღალი ღირებულება (40-50 $) ჩვეულებრივი შპრიცებთან შედარებით და სხვა ასეთი მოწყობილობის შენახვაა საჭირო. მაგრამ შპრიცის კალამი არის ერთჯერადი მოწყობილობა, და თუ მას ყურადღებით მოპყრობთ, ის მინიმუმ 2-3 წელიწადს გაგრძელდება (მწარმოებლის გარანტია). ამიტომ, შემდგომში ყურადღებას გავამახვილებთ შპრიცის კალამიზე.
ჩვენ მის აშკარა მაგალითს ვაძლევთ.

ინსულინის ინექციის ნემსის არჩევა
არსებობს ნემსები შპრიცის პენისებისთვის 4 მმ, 5 მმ, 6 მმ, 8 მმ, 10 და 12 მმ სიგრძის.
მოზრდილებში, ნემსის ოპტიმალური სიგრძეა 6-8 მმ, ხოლო ბავშვებსა და მოზარდებში - 4-5 მმ.
აუცილებელია ინსულინის შეყვანა კანქვეშა ცხიმის ფენაში, ხოლო ნემსის სიგრძის არასწორი არჩევანი შეიძლება გამოიწვიოს კუნთოვან ქსოვილში ინსულინის შეყვანა. ეს დააჩქარებს ინსულინის შეწოვას, რაც სრულებით არ არის მისაღები საშუალო ან ხანგრძლივი მოქმედების ინსულინის მიღებით.
ინექციის ნემსები მხოლოდ ერთჯერადი გამოყენებისთვის არის! თუ ნემსს მეორე ინექციისთვის დატოვებთ, მაშინ ნემსის სანათური შეიძლება გახდეს ჩაკეტილი, რაც გამოიწვევს:
- შპრიცის კალმის მარცხი
- ინექციის დროს ტკივილი
- ინსულინის არასწორი დოზის შეყვანა,
- ინექციის ადგილის ინფექცია.
ინსულინის ტიპის შერჩევა
არსებობს მოკლე, საშუალო და გრძელი მოქმედ ინსულინი.
მოკლევადიანი მოქმედების ინსულინი (რეგულარული / ხსნადი ინსულინი) კუჭში შეჰყავთ ჭამის წინ. ის დაუყოვნებლივ არ დაიწყებს მოქმედებას, ამიტომ უნდა გამოიჩინოთ ჭამამდე 20-30 წუთით ადრე.
მოკლევადიანი ინსულინის სავაჭრო სახელები: Actrapid, Humulin Regular, Insuman Rapid (ყვითელ ფერის ზოლები გამოიყენება კარტრიჯზე).
ინსულინის დონე მაქსიმალური ხდება დაახლოებით ორი საათის შემდეგ. ამიტომ, მთავარი საკვების მიღებიდან ორი საათის შემდეგ, თქვენ უნდა გქონდეთ ნაკბენი, რომ არ აიცილოთ ჰიპოგლიკემია (სისხლში გლუკოზის დაქვეითება).
გლუკოზა უნდა იყოს ნორმალური: როგორც მისი ზრდა, ასევე მისი დაქვეითება ცუდია.
მოკლევადიანი ინსულინის ეფექტურობა მცირდება 5 საათის შემდეგ. ამ დროისთვის აუცილებელია მოკლევადიანი ინსულინის ინექცია და სრულად ჭამა (ლანჩი, ვახშამი).
ასევე არსებობს ულტრა მოკლევადიანი მოქმედებადი ინსულინი (კარტრიჯზე ვრცელდება ნარინჯისფერი ფერის ზოლები) - NovoRapid, Humalog, Apidra. მისი შეყვანა შესაძლებელია ჭამის წინ. იგი მოქმედებას იწყებს მიღებიდან 10 წუთის შემდეგ, მაგრამ ამ ტიპის ინსულინის ეფექტი მცირდება დაახლოებით 3 საათის შემდეგ, რაც იწვევს მომდევნო ჭამის წინ სისხლში გლუკოზის ზრდას. ამიტომ, დილით, საშუალო ხანგრძლივობის ინსულინი დამატებით ინექცია ბარძაყში.
საშუალო მოქმედების ინსულინი გამოიყენება როგორც ძირითადი ინსულინი, რათა უზრუნველყოს სისხლში გლუკოზის ნორმალური დონე. აურიეთ ბარძაყში. პრეპარატი მოქმედებას იწყებს 2 საათის შემდეგ, მოქმედების ხანგრძლივობაა დაახლოებით 12 საათის განმავლობაში.
საშუალო მოქმედების ინსულინის სხვადასხვა ტიპები არსებობს: NPH- ინსულინი (პროტაფანი, ინსულინარდი, ინსუმან ბაზალი, ჰუმულინი N - მწვანე ფერის ზოლები კარტრიჯში) და ლენტა ინსულინი (Monotard, Humulin L). ყველაზე ხშირად გამოიყენება NPH- ინსულინი.
ხანგრძლივი მოქმედების წამლები (ულტრატარდი, ლანტუსი), როდესაც დღეში ერთხელ მიიღება, არ იძლევა ორგანიზმში ინსულინის საკმარისი დონის მიღებას დღის განმავლობაში. იგი ძირითადად გამოიყენება როგორც ძილის ძირითადი ინსულინი, რადგან გლუკოზის წარმოება ასევე ხორციელდება ძილის დროს.
ეფექტი ხდება ინექციის შემდეგ 1 საათის შემდეგ. ამ ტიპის ინსულინის მოქმედება გრძელდება 24 საათის განმავლობაში.
ტიპი 2 დიაბეტის მქონე პაციენტებს შეუძლიათ გამოიყენონ ინსულინის ხანგრძლივი მოქმედება, როგორც მონოთერაპია. მათ შემთხვევაში, ეს საკმარისი იქნება დღის განმავლობაში გლუკოზის ნორმალური დონის უზრუნველსაყოფად.
შპრიცის კალმების ვაზნებს აქვთ მოკლე და საშუალო მოქმედების ინსულინების მზა ნარევები. ასეთი ნარევები ხელს უწყობს გლუკოზის ნორმალური დონის შენარჩუნებას მთელი დღის განმავლობაში.
თქვენ არ შეგიძლიათ ინსულინის ინექცია ჯანმრთელ ადამიანზე!
ახლა თქვენ იცით, როდის და რა ინსულინის ინექცია. ახლა მოდით გაერკვნენ, თუ როგორ უნდა აურიოთ იგი.
შპრიცის კალმის მომზადება გამოსაყენებლად
- ამოიღეთ თავსახური შპრიცის კალმიდან მექანიკური ნაწილის მიბჯენით და თავსახური გვერდზე გადააგდეთ.
- ამოიღეთ კარტრიჯის დამჭერი მექანიკური ნაწილისგან.
- კარტრიჯი ჩასვით საყრდენში.
- ხრახნიანი საყრდენის ჩამოსხმა მექანიკური ნაწილისკენ მიაბრუნეთ (ყველა გზა).
ინსულინის კარტრიჯი შეიყვანეს.
ინსულინის მოსამზადებლად
ყურადღება მიაქციეთ ინსულინის ტიპს. გამჭვირვალეა თუ ოდნავ მოღრუბლული? მკაფიო გამოსავალი (ეს არის ხანმოკლე მოქმედებით ინსულინი) ინექცია წინასწარი აგიტაციის გარეშე. ინექციის წინ ოდნავ მოღრუბლული ხსნარი (ეს არის ხანგრძლივი მოქმედების ინსულინი), კარგად უნდა ავურიოთ. ამისათვის, შპრიცის კალამი, რომელსაც ჩასმული კარტრიჯი უნდა ჰქონდეს, უნდა იყოს ნელა და შეუფერხებლად ჩართოთ და დაბლა მინიმუმ 10-ჯერ (სასურველია 20-ჯერ) ისე, რომ შპრიცის კალმის შიგნით ბურთი აირიოს შინაარსს. არასოდეს შეირყა ვაზნა! მოძრაობები არ უნდა იყოს მკვეთრი.
თუ ინსულინი კარგად ერწყმის, ის ერთნაირად თეთრი და მოღრუბლული გახდება.
ასევე სასურველია, სანამ დანიშვნამდე ინსულინის კარტრიჯი გაათბეთ პალმებში ოთახის ტემპერატურამდე.

ინსულინი მზად არის ადმინისტრაციისთვის.
რისი გაკეთება შეუძლიათ დიაბეტით დაავადებულებს?
 კითხვაზე, თუ რამდენ ხანს უნდა დარჩეს დიაბეტით დაავადებულ საავადმყოფოში, ვერ მოგცემთ გარკვეულ პასუხს. ეს ყველაფერი დამოკიდებულია დაავადების სიმძიმეზე, მკურნალობის გეგმის სისწორეზე, აგრეთვე თანმდევი დაავადებების არსებობაზე.
კითხვაზე, თუ რამდენ ხანს უნდა დარჩეს დიაბეტით დაავადებულ საავადმყოფოში, ვერ მოგცემთ გარკვეულ პასუხს. ეს ყველაფერი დამოკიდებულია დაავადების სიმძიმეზე, მკურნალობის გეგმის სისწორეზე, აგრეთვე თანმდევი დაავადებების არსებობაზე.
თუმცა, ნებისმიერ შემთხვევაში, პაციენტის გარემოში უნდა იცოდეს, რომ შესაძლებელია დიაბეტის მოყვანა საავადმყოფოში. მთავარი მოთხოვნაა ნახშირწყლების ერთიანი შეყვანა ავადმყოფი ორგანიზმში. ამიტომ, სათანადო დიეტა ითვლება ნებისმიერი თერაპიის საფუძველში. გარდა ამისა, იგი სავარაუდოდ უნდა თამაშობდეს სპორტს, მაგრამ ზომიერად. ძალიან სასარგებლო სპორტია იოგა დიაბეტით დაავადებულთათვის.
თუ თქვენ უგულებელყოფთ დიეტის დიეტის დროს მიღებულ რეცეპტებს, შეიძლება განვითარდეს მძიმე გართულებები, კლინიკურ კომაამდე. სანამ გადაწყვეტთ რა უნდა მოიტანოს დიაბეტი საავადმყოფოში, თქვენ უნდა გაეცნოთ თერაპიული დიეტის მთავარ პრინციპებს:
- საკვები უნდა იყოს უცხიმო, ამიტომ აკრძალულია შოკოლადის, საკონდიტრო ნაწარმის, ნაყინის, შაქრის და სხვა ტკბილეულის ჭამა. ზოგიერთ შემთხვევაში, აკრძალული პროდუქციის მინიმალური დოზა ნებადართულია, მაგრამ არა საავადმყოფოში.
- გადამდები საკვები უნდა შეიცავდეს ვიტამინების დატვირთვას.
- დაბალკალორიული, უცხიმო საკვები საუკეთესოა. ზღვის მცენარეები ძალიან სასარგებლოა ტიპი 2 დიაბეტისთვის.
- რძის პროდუქტები და რძე, ისევე როგორც მათგან დამზადებული კერძები, შესანიშნავია. პროდუქციის ამ კატეგორიაში უნდა შედიოდეს სავალდებულო დიაბეტური მენიუ.
მარტივი წესები დაეხმარება პაციენტს სწრაფად გამოჯანმრთელდეს და წავიდეს სახლში. ამ სტატიაში ვიდეო გეტყვით, რა უნდა ჭამო დიაბეტით.
ნემსის დაყენება
- ამოიღეთ ერთჯერადი ნემსი მისი შეფუთვიდან. ნუ ამოიღებთ თავს ნემსისგან!
- ამოიღეთ დამცავი სტიკერი ნემსის გარე ქუდიდან.
- სახურავი ნემსით შეახვიეთ შპრიცის კალმის აწყობილ ნაწილზე.

ჰაერის ამოღება კარტრიჯიდან
- ხელები კარგად გარეცხეთ საპნით და წყლით.
- ამოიღეთ შპრიცის კალმის გარეთა ნემსის თავსახური და ჩამოიშალეთ. ფრთხილად ამოიღეთ ნემსის შიდა თავი.

- ინჟექციის დოზა დააყენეთ 4 ერთეულზე (ახალი კარტრიჯისთვის) ტრიგერის ღილაკის დაჭერით და როტაციით. ინსულინის საჭირო დოზა უნდა იყოს შერწყმული ეკრანის ფანჯარაში გამონაყარის ინდიკატორთან (იხ. სურათი).

- შპრიცის კალმის ნემსით ხელში დაჭერისას, თითის მსუბუქად შეახეთეთ ინსულინის კარტრიჯი ისე, რომ ჰაერის ბუშტები აიწიონ. დააჭირეთ შპრიცის კალმის დაწყების ღილაკს მთელი გზა. ინსულინის წვეთი უნდა გამოჩნდეს ნემსზე. ეს ნიშნავს, რომ ჰაერი გარეთ არის და შეგიძლიათ ინექცია განახორციელოთ.

თუ ნემსის წვერიანი წვეთი არ ჩანს, მაშინ ეკრანზე უნდა დააყენოთ 1 ერთეული, შეეხეთ კარტრიჯს თითის თითით ისე, რომ ჰაერი მოიმატოს და კვლავ დააჭირეთ დაწყების ღილაკს. საჭიროების შემთხვევაში, რამდენჯერმე გაიმეორეთ ეს პროცედურა ან თავდაპირველად დააყენეთ მეტი ერთეული ეკრანზე (თუ ჰაერის ბუშტი დიდია).
როგორც კი ინსულინის წვეთი გამოჩნდება ნემსის ბოლოს, შეგიძლიათ გააგრძელოთ შემდეგი ნაბიჯი.
ინექციის გაკეთებამდე ყოველთვის გაუშვით საჰაერო ბუშტები კარტრიჯიდან! მაშინაც კი, თუ თქვენ უკვე ააფეთქეთ ჰაერი ინსულინის დოზის წინა ნაწილის განმავლობაში, იგივე უნდა გააკეთოთ შემდეგი ინექციის დაწყებამდე! ამ დროის განმავლობაში, ჰაერს შეეძლო კარტრიჯის შეყვანა.
დოზის პარამეტრები
- შეარჩიეთ დოზა იმ ინექციისთვის, რომელიც ექიმმა დანიშნა.

თუ საწყისი ღილაკი გადაიტანეთ, დოტაციის შესარჩევად დაიწყეთ მისი როტაცია, მოულოდნელად ის ბრუნავდა, ბრუნავდა და შეჩერდა - ეს ნიშნავს, რომ თქვენ ცდილობთ აირჩიოთ უფრო დიდი დოზა, ვიდრე დარჩა კარტრიჯში.
ინსულინის ადგილის არჩევა
სხეულის სხვადასხვა უბანს აქვს პრეპარატის შეწოვის საკუთარი მაჩვენებელი სისხლში. ყველაზე სწრაფად, ინსულინი შედის სისხლში მუცლის ღრუში შეყვანისას. ამიტომ, რეკომენდებულია მოკლევადიანი ინსულინის შეყვანა მუცლის ღრუს კანზე, ხოლო გრძელი მოქმედებადი ინსულინი ბარძაყში, დუნდულოში ან მხრის დელტოიდულ კუნთში.
 თითოეულ უბანს აქვს დიდი ფართობი, ამიტომ შესაძლებელია ინსულინის ინექციების გაკეთება ხელახლა იმავე ადგილზე სხვადასხვა წერტილში (ინექციის ადგილები ნაჩვენებია წერტილებით, სიწმინდისთვის). თუ იმავე ადგილზე ხელახლა დაჭერით, მაშინ კანის ქვეშ შეიძლება ჩამოყალიბდეს ბეჭედი ან მოხდეს ლიპოდისტროფია.
თითოეულ უბანს აქვს დიდი ფართობი, ამიტომ შესაძლებელია ინსულინის ინექციების გაკეთება ხელახლა იმავე ადგილზე სხვადასხვა წერტილში (ინექციის ადგილები ნაჩვენებია წერტილებით, სიწმინდისთვის). თუ იმავე ადგილზე ხელახლა დაჭერით, მაშინ კანის ქვეშ შეიძლება ჩამოყალიბდეს ბეჭედი ან მოხდეს ლიპოდისტროფია.
დროთა განმავლობაში, ბეჭედი მოგვარდება, მაგრამ სანამ ეს არ მოხდება, თქვენ არ უნდა შეიყვანოთ ინსულინი ამ ეტაპზე (ამ მხარეში შესაძლებელია, მაგრამ არა იმ ეტაპზე), წინააღმდეგ შემთხვევაში ინსულინი სათანადოდ არ შეიწოვება.
ლიპოდისტროფიის მკურნალობა უფრო რთულია. რამდენად ზუსტად არის მისი მკურნალობა, თქვენ გაიგებთ შემდეგი სტატიიდან: http://diabet.biz/lipodistrofiya-pri-diabete.html
ნუ შეაქვთ ნაწიბუროვანი ქსოვილის, ტატუირებული კანის, გახეხილი ტანსაცმლის ან კანის წითელი ფერის არეში.
ინსულინის ინექცია
ინსულინის ადმინისტრირების ალგორითმი შემდეგია:
- ინექციის ადგილის მკურნალობა ალკოჰოლური ფენით ან ანტისეპტიკური საშუალებით (მაგალითად, კუტასეპტი). დაელოდეთ კანის გაშრობას.
- ცერა თითი და საჩვენებელი თითი (სასურველია მხოლოდ ამ თითებით, და არა ყველა ისე, რომ კუნთოვანი ქსოვილის დაჭერა შეუძლებელი იყოს), ნაზად შეიზილეთ კანი ფართო გასწვრივ.

- შპრიცის კალმის ნემსი ვერტიკალურად შეიტანეთ კანის ნაკეცში, თუ ნემსი გამოიყენება 4-8 მმ სიგრძით, ან 45 ° -იანი კუთხით, თუ ნემსი გამოიყენება 10-12 მმ. ნემსი სრულად უნდა შეიტანოს კანს.

სხეულის საკმარისი ცხიმის მქონე მოზრდილებში, ნემსის გამოყენებისას, რომელსაც აქვს 4-5 მმ სიგრძე, არ შეუძლია კანი განიავდეს კრაზად.
- დააჭირეთ შპრიცის კალმის დაწყების ღილაკს (უბრალოდ დააჭირეთ!). დაჭერით უნდა იყოს გლუვი, არა მკვეთრი. ასე რომ, ინსულინი უკეთესად ნაწილდება ქსოვილებში.
- ინექციის დასრულების შემდეგ, მოისმინეთ დაწკაპუნება (ეს მიუთითებს, რომ დოზის ინდიკატორი შეესაბამება "0" მნიშვნელობას, ანუ შერჩეული დოზა მთლიანად შეიყვანეს). არ იჩქაროთ თქვენი თითის ამოღება საწყისი ღილაკიდან და ამოიღეთ ნემსი კანის ნაკეცებიდან. აუცილებელია ამ პოზიციაზე მინიმუმ 6 წამის განმავლობაში დარჩენა (სასურველია 10 წამი).
დაწყების ღილაკი ზოგჯერ შეიძლება გაბრაზდეს. ეს არ არის საშინელი. მთავარი ის არის, რომ ინსულინის დანიშვნისას ღილაკი იკეტება და იკავებს მინიმუმ 6 წამის განმავლობაში.
- ინსულინი ინექცია. ნემსის კანქვეშა მოცილების შემდეგ, ინსულინის რამდენიმე წვეთი შეიძლება დარჩეს ნემსზე, ხოლო წვეთი სისხლი გამოჩნდება კანზე. ეს ნორმალური შემთხვევაა. უბრალოდ დააჭირეთ ინექციის ადგილი თქვენი თითით გარკვეული ხნით.
- განათავსეთ გარეთა ქუდი (დიდი ქუდი) ნემსით. გარეთა ყურის დაჭერისას, შპრიცის კალამიდან ჩამოაგდეთ იგი (ნემსთან ერთად). ნემსით ნუ დაიჭერ ხელებს, მხოლოდ თავში!

- თავსახური ნემსით მოათავსეთ.
- დადეთ შპრიცის კალმის თავსახური.
მიზანშეწონილია ნახოთ ვიდეო, თუ როგორ უნდა შეიყვანოთ ინსულინი შპრიცის კალმის გამოყენებით. იგი აღწერს არა მხოლოდ ინექციის ჩატარების ნაბიჯებს, არამედ ასევე მნიშვნელოვან ნიუანსებს შპრიცის კალმის გამოყენებისას.
ინსულინის ნარჩენების შემოწმება კარტრიჯში
კარტრიჯში ცალკე მასშტაბია, სადაც ჩანს, თუ რამდენი ინსულინია დარჩენილი (თუ ნაწილს, მაგრამ არა ყველა, კარტრიჯის შინაარსი იყო გაუკეთეს).
თუ რეზინის დგუში თეთრ ხაზზეა დარჩენილი ნარჩენი მასშტაბით (იხ. ქვემოთ მოყვანილი ფიგურა), ეს ნიშნავს, რომ ყველა ინსულინი გამოიყენეს და კარტრიჯი უნდა შეიცვალოს ახალი.

ინსულინის ადმინისტრირება ნაწილებად შეგიძლიათ. მაგალითად, კარტრიჯში შემავალი მაქსიმალური დოზაა 60 ერთეული, ხოლო 20 ერთეული უნდა შეიყვანოთ. გამოდის, რომ ერთი ვაზნა 3 ჯერ საკმარისია.
თუ საჭიროა ერთდროულად 60-ზე მეტი ერთეულის შეყვანა (მაგალითად, 90 ერთეული), მაშინ პირველად შემოვიდა 60 ერთეულის მთელი ვაზნა, რასაც მოჰყვება ახალი ვაზნადან კიდევ 30 ერთეული. ნემსი უნდა იყოს ახალი ყველა ჩანართში! და არ უნდა დაგვავიწყდეს, რომ განახორციელოთ პროცედურა გათავისუფლების საჰაერო ბუშტები კარტრიჯიდან.
დიეტის დიეტის სწორად მომზადება დიაბეტისთვის: რისი ჭამა შეგიძლიათ და რა არა?
დიაბეტი არის განუკურნებელი ენდოკრინოლოგიური პათოლოგია, რომელიც იწვევს სერიოზულ შედეგებს და მნიშვნელოვნად ამცირებს სიცოცხლის ხანგრძლივობას.
ჩვეულებრივ, ასეთი დაავადებით, ტარდება წამლის თერაპია. მაგრამ სააფთიაქო წამლებთან მკურნალობა არ მისცემს სასურველ შედეგს, თუ ადამიანი არ დაიცვას დიეტა.
პაციენტისთვის მნიშვნელოვანია იმის გაგება, თუ რომელი საჭმლის მიღება შეიძლება დიაბეტით და რომელი არ შეიძლება.
კვება არის პირველი და მეორე ფორმის დიაბეტის მკურნალობის მნიშვნელოვანი კომპონენტი. საწყის ეტაპზე, პათოლოგიის განკურნება შესაძლებელია დიეტის დაცვით.
ჯანსაღი საკვების ჭამა შეიძლება შეამციროს გულის და სისხლძარღვთა დაავადებების ალბათობა.
ჰიპერტენზია, ნეფროპათია და თირკმლის უკმარისობა ენდოკრინოლოგიური აშლილობის საერთო გართულებებია. ამ პათოლოგიების თავიდან ასაცილებლად მარტივია, თუ მიირთმევთ საკვებს, რომელიც ამცირებს ან არ ახდენს გავლენას შაქრის დონეზე, მოცილეთ ჭარბი ქოლესტერინი, აძლიერებს სისხლძარღვებს და აუმჯობესებს გულის მუშაობას.
მენიუს შედგენისას უნდა გაითვალისწინოს სპეციალისტების ასეთი რეკომენდაციები:
- კალორიების მიღება უნდა შეესაბამებოდეს სხეულის ენერგიის მოხმარებას. მნიშვნელოვანია პურის ერთეულების დათვლა,
- კვება უნდა იყოს მრავალფეროვანი,
- საუზმე უნდა იყოს სავსე,
- გამოიყენეთ დიაბეტური საკვები.
- შეზღუდეთ ტკბილეულის გამოყენება,
- ყოველი ჭამის წინ საჭიროა ბოსტნეულის სალათი ჭამა მეტაბოლური პროცესების ნორმალიზებისთვის,
- გამორიცხეთ საკვები და სასმელები, რომლებიც შაქარს ზრდის დიეტადან.

ბევრი პაციენტი, რომელმაც ენდოკრინოლოგისგან შეიტყო მუდმივი დიეტის აუცილებლობის შესახებ, აღშფოთებულია. დიაბეტით დაავადებულები თვლიან, რომ მათ მოუწევს მკაცრად შეზღუდონ სიკეთეები. სინამდვილეში, პათოლოგიით, მრავალი კერძია ნებადართული.
ამ პროდუქტების გამოყენება ხელს შეუწყობს წონის კორექტირებას. ასევე, დიეტამ შეიძლება აღმოფხვრას და თავიდან აიცილოს ჰიპერგლიკემიის ხშირი შეტევები.
არსებობს მთელი რიგი პროდუქტები, რომელთა გამოყენება ხელს უწყობს გლუკოზის, ქოლესტერინის მომატებას და სისხლძარღვების მდგომარეობის გაუარესებას. მათ ეკრძალებათ ჭამა დიაბეტით დაავადებული ადამიანებისთვის.
დიაბეტს ეშინია ამ წამალის, ცეცხლის მსგავსად!
საჭიროა მხოლოდ მისი გამოყენება.
თუ პანკრეასის შეწყვეტილია საკმარისი ინსულინის გამომუშავება, ან უჯრედები აღარ იწოვს ჰორმონს, მაშინ ადამიანს ეკრძალება სვამს ტკბილი სოდა, ინახავს წვენებს, კვასს და ძლიერ შავ ჩაის.
ასევე, ექსპერტები არ გირჩევენ ალკოჰოლის დალევას. ნებადართულია მინერალური წყალი, ბუნებრივი წვენები, ხილის სასმელები და ხილის სასმელები, მწვანე ჩაი, ჟელე, დეკორქციები და ინფუზიები, რომლებიც დაფუძნებულია მწვანილზე, მჟავე რძემჟავა პროდუქტები უცხიმო შემცველობით.
ჯანსაღი საკვების ჭამა შეიძლება შეამციროს გულის და სისხლძარღვთა დაავადებების ალბათობა.
გამოცდილება აჩვენებს, რომ ადამიანების 1/3-ში, რომლებიც იღებენ შაქრის შემსუბუქებულ აბებს, მკურნალობა შეიძლება დიეტაზე გაუქმდეს. კვების წესების დაცვა საშუალებას გაძლევთ შეამციროთ გამოყენებული მედიკამენტების დოზა.
რა უნდა წავიდეს საავადმყოფოში?
კეთილი იყოს თქვენი მობრძანება საიტის ძვირფასო მკითხველებო! დღეს ჩვენ განვიხილავთ თემას, რომელიც დაინტერესდება ყველა ადამიანი, ვისაც ქრონიკული დაავადება აქვს. შაქრიანი დიაბეტით, სტაციონარული მკურნალობა აღინიშნება უფრო ხშირად, ვიდრე სხვა მრავალი ქრონიკული დაავადებების დროს.
ეს ისე მოხდა, რომ რუსებს არ უყვართ მკურნალობა სამედიცინო დაწესებულებებში და ყველანაირად ცდილობენ უარი თქვან ამგვარი დახმარებაზე. მაგრამ უშედეგოდ! დიაბეტის შემთხვევაში, სპეციალიზებულ განყოფილებაში მკურნალობა მრავალი მიზეზის გამო არის მითითებული.
- უფრო ადვილია წამლების დოზის შერჩევა / შეცვლა ან ახალი მედიკამენტების გამოყენება.
- სპეციალური პროფილაქტიკური ზომების ჩატარება დაგვიანებული გართულებების რისკის შესამცირებლად (სამედიცინო წვეთები, ფიზიოთერაპია).
- ყოვლისმომცველი გამოკვლევის შესაძლებლობა, მათ შორის ვიწრო სპეციალისტების სრულ განაკვეთზე შემოწმება, ლაბორატორიული ტესტები, აპარატურის დიაგნოსტიკა.
- დაავადების სწრაფი ანაზღაურება.
- იურიდიულად "დასვენების" და ძალაუფლების მოპოვების შესაძლებლობა, "კოლეგებთან" საუბარი, სიახლეების გასარკვევად.
- საჭირო დოკუმენტები (პასპორტი, პოლიტიკა) და მათი ასლი. შეზღუდული შესაძლებლობის მქონე ახალგაზრდა დიაბეტიანთა მშობლებმა არ უნდა დაივიწყონ სარეაბილიტაციო პროგრამები.
- არაკომერციული ინსულინები, ტაბლეტები, სისხლში გლუკოზის მრიცხველები, შპრიცის კალმები, ე.ი. ყველაფერი, რისი გაკეთებაც არ შეგიძლიათ დიაბეტის კონტროლისთვის.
- მოამზადეთ ბარათი კლინიკიდან, ამონაწერები ბოლო გამოკვლევებიდან / ჰოსპიტალიზაციიდან, გაიხსენეთ გასული პერიოდის განმავლობაში გასული პერიოდის განმავლობაში გამოყენებული ყველა სამკურნალო საშუალება. ყოველთვის ჩამოწერეთ წამლები, რომლისთვისაც გამოვლენილია ალერგიული რეაქცია ან ინდივიდუალური შეუწყნარებლობა.
- დღიური თვითკონტროლის შესახებ.
- პირადი აქსესუარები (კბილის ჯაგრისი, კოსმეტიკა, სავარცხელი, აბაზანის ნაკრები, მოაჯირის საჭიროებები, ტუალეტის ქაღალდი, ხელსახოცები და ა.შ.).
- დანაჩანგალი (კათხა, თასი, კოვზი / ჩანგალი).
- საზიარო ტუალეტის გამოყენების მოხერხებულობისთვის, შეიძინეთ სპეციალური უგულებელყოფა ტუალეტზე, ისინი გახდის საავადმყოფოში ყოფნას უფრო კომფორტულს.
- კომფორტული ტანსაცმელი, ღამის კოსტუმი, ტუფლები, საცვლების შეცვლა.
- გასართობი (ტაბლეტი, წიგნი, ლეპტოპი და ა.შ.)
- ინდივიდუალური პირსახოცი.
- მობილური ტელეფონი დატენვით, დატენვით.
- სახლიდან სასიამოვნო რამ (ფოტო, ვაზა, ბავშვთა ნახატი).
- ფული.
- ყურსასმენები, ყურის სანთლები, თუ მხოლოდ ჩუმად იძინებთ.
თქვენ არ უნდა წაიღოთ სამკაულები და დახვეწილი კოსტიუმები თქვენთან ერთად. გახსოვდეთ, ეს მკურნალობა ძალიან დროებითია, ამიტომ პალატის სახლის ბინის გადაქცევა უბრალოდ არ არის აუცილებელი.
ახლა არსებობს უამრავი პროდუქტი, რომლებიც სპეციალურად მზადდება შაქრის გარეშე. ეგრეთ წოდებული "დიაბეტური" სერია (ხშირად იყენებენ მათ, ვისაც წონის დაკლება სურს).
მიიღეთ თამამად წვენი შაქრის, ბოსტნეულის, დიაბეტური ან პურის გარეშე. თითქმის ყველა ბოსტნეული ასევე შესაფერისია. ხილიდან შეგიძლიათ ვაშლი, ატამი და გრეიფრუტი.
შეგიძლიათ ცხიმი რძე, იოგურტი ან ძალიან უცხიმო ყველი (ჩვეულებრივ, ძნელია იპოვოთ).

დიაბეტიანი პაციენტის მონახულებისას შეგიძლიათ ყველაფერი აიღოთ, გარდა ფქვილისა, ტკბილი და ცხიმიანი თქვენთან ერთად. თუ ეწვიეთ 1 ტიპის დიაბეტის მქონე პაციენტს, უმჯობესია მიიღოს ცილოვანი საკვები (ხორცი ან ზღვის პროდუქტები), და მათ ასევე შეუძლიათ მცირე რაოდენობით ტკბილი საკვები (ნაყინის მცირე ნაწილი).
რა შემიძლია მოვიყვანო დიაბეტით დაავადებულ პაციენტს
ჰიპოგლიკემიის შეჩერების საშუალებები. დექსტროზის ტაბლეტების და გელებით მომარაგება, მცირე ზომის ყუთებში წვენები და შაქრის პაკეტების შეფუთვაც კი ყოველთვის გამოდგება.
ზოლები გლუკომეტრისთვის. ძალიან ბევრი მათგანი არ შეიძლება. შეამოწმეთ მეტრიანი მოდელის მოდელები და მოგერიდებათ სააფთიაქოში წასვლა, ზოლები გაიცემა რეცეპტის გარეშე, ნებისმიერი რაოდენობით.
შეამოწმეთ მეტრი. დიაბეტის მქონე პირს აქვს მრავალი წუხილი, თუმცა, მიზანშეწონილია, რომ წელიწადში ერთხელ მაინც შეამოწმოს გლუკომეტრების სიზუსტე მომსახურების ცენტრში. შეამოწმეთ მისამართი ყუთში ან მწარმოებლის ვებსაიტზე, აიღეთ მრიცხველი და წადით. თქვენი საყვარელი ადამიანი მადლიერი იქნება თქვენი დახმარებისთვის.
შეიკეთეთ მასაჟი.რა შეიძლება იყოს უფრო სასიამოვნო, ვიდრე დასასვენებელი მასაჟი? ამ პროცესში, თქვენ ასევე შეგიძლიათ შეამოწმოთ ლიპოდისტროფია, კანქვეშა ცხიმის უმტკივნეულო გასქელება, რომელიც გამოწვეულია ინსულინის ხშირი ინექციების შედეგად იმავე ადგილას. თუ რამე მსგავსს იპოვნით, საყვარელ ადამიანებთან ერთად განიხილავენ ინექციის ადგილების შეცვლის შესაძლებლობას.
წიგნი რეცეპტებით. თუ თქვენს საყვარელ ადამიანს უყვარს საზ, ის სიამოვნებით მიიღებს ასეთ საჩუქარს. ეს არ უნდა იყოს წიგნი სპეციალურად დიაბეტით დაავადებულთათვის, რეცეპტები, რომლებიც შეიცავს არც თუ ისე დიდი რაოდენობით მაღალი ნახშირწყლების საკვებს, საკმაოდ შესაფერისია.

ინსულინის შესანახად მოწყობილობები. ძალიან სასარგებლო საჩუქარია, რადგან ინსულინი არის ცილა, რაც იმას ნიშნავს, რომ მას განსაკუთრებული შენახვის პირობები სჭირდება. ბაზარზე უამრავი გამაგრილებელი და გათბობის მოწყობილობაა, ასე რომ თქვენ შეგიძლიათ აირჩიოთ ის, რაც თქვენს საყვარელ ადამიანს ჯობს.
ინსულინის ტუმბოს ტარების მოწყობილობები. ეს არის ყოვლისმომცველი თემა, ღრძილები, ქამრები, ყუთზე ტარება, ელასტიური ბაფთები მკლავზე ტუმბოს გადასატანად და კიდევ მშვენიერი градник - ეს ყველაფერი ის არის, რაც ინსულინის ტუმბოს ტარებაში დაგეხმარებათ. აქ არის ადგილი წარმოსახვისთვის!
სპორტული დარბაზის წევრობა. დადასტურებულია, რომ რეგულარული ფიზიკური დატვირთვა ყველაზე პოზიტიური გზით მოქმედებს სისხლში გლუკოზის დონის კონტროლზე.
კანის მოვლის საშუალებები. შაქრიანი დიაბეტით დაავადებულ ადამიანს აუცილებლად დასჭირდება დარბილების ხელის კრემი, ასევე შარდის შემცველი ფეხის კრემი.
სამაჯურები, სამაჯურები, ნიშნები, ბარათები დიაბეტის მქონე პირის იდენტიფიცირებისთვის. დიაბეტის მქონე პაციენტისთვის აუცილებელი რამ არის გადაუდებელი შემთხვევა. ძალზე მნიშვნელოვანია, რომ სასწრაფო დახმარების თანამშრომლებმა და გამვლელებმა გაარკვიონ, რომ ადამიანს აქვს დიაბეტი და საჭირო დახმარებას უწევს.
დიაბეტთან დაკავშირებული მრავალი პატარა რამ, მაგალითად, ტუმბოს სტიკერები. სპეციალიზებული პროდუქტების საიტები, მათ შორის უცხოური, გთავაზობთ უამრავ სასარგებლო საჩუქრის დიდ რაოდენობას.
საჩუქარი, რომელიც არ არის დაკავშირებული დიაბეტთან. დიაბეტის ადექვატური კონტროლი მოითხოვს დაგეგმვას და რუტინულ მოქმედებას. გაკვეთილი ბალეტის კლასში, პარაშუტის ნახტომი, სათევზაო მოგზაურობა - ხელს შეუწყობს ყოველდღიური ცხოვრების დივერსიფიკაციას.
რესურსების დახმარება დიაბეტის მქონე ადამიანების დასახმარებლად. თქვენ შეგიძლიათ მოგაწოდოთ ხარისხიანი და საინტერესო ინფორმაცია დიაბეტის შესახებ, ჩვენი საიტის სტატიების და ვიდეოს რედაქტირებისა და თარგმნის დახმარებაში.
რომელი სასმელების დალევა შემიძლია და რომელი არ შემიძლია?
ბევრ დიაბეტით დაავადებულმა იცის იმ საკვების ჩამონათვალი, რომელთა მიღება არ უნდა. არა ყველა პაციენტი აკვირდება რა სასმელს სვამენ.
თუ პანკრეასის შეწყვეტილია საკმარისი ინსულინის გამომუშავება, ან უჯრედები აღარ იწოვს ჰორმონს, მაშინ ადამიანს ეკრძალება სვამს ტკბილი სოდა, ინახავს წვენებს, კვასს და ძლიერ შავ ჩაის.
ბევრს სჩვევია ბუნებრივი სასმელის რამდენიმე ჭიქის დალევა
. ენდოკრინოლოგების უმეტესობა ასეთ სასმელს არ გირჩევთ. მაგრამ მეცნიერებმა დაამტკიცეს, რომ ყავა შეიცავს ბევრ საკვებ ნივთიერებას, რომელიც ხელს უშლის განვითარებას
. ამიტომ, ასეთი სასმელი დიაბეტს არ ავნებს. მთავარია მისი გამოყენება შაქრის გარეშე.
ყველა სასმელი იყოფა მათში, რომლებიც სისხლში გლიკემიის კონცენტრაციის გაზრდასა და შემცირებაში არიან. გლუკოზის შემცველობის გაზრდა შრატში ლიქიორებში, წითელი დესერტის ღვინოში, ლაქებში.
მათ ბევრი შაქარი აქვთ. ამიტომ, ისინი ამცირებენ დიაბეტის თერაპიის ეფექტურობას. შამპანური განსაკუთრებით მნიშვნელოვანია გლუკოზისთვის.
ცხელი შოკოლადი ასევე არ არის რეკომენდებული. დიაბეტით დაავადებულთა ასეთი სასმელები მთლიანად უნდა გამოირიცხოს ან იშვიათად მოიხმაროს მცირე რაოდენობით და შაქრის კონტროლის ქვეშ, გლუკომეტრის გამოყენებით.

ძლიერმა ალკოჰოლმა შეიძლება შეამციროს გლიკემიის კონცენტრაცია. მაგალითად, არაყს და კონიაკს აქვთ შაქრის შემამცირებელი თვისებები. მაგრამ ასეთი სასმელების გამოყენებისას საჭიროა იცოდეთ ზომა.
გადაჭარბებულმა დალევამ შეიძლება გააუარესოს სისხლძარღვების მდგომარეობა და გამოიწვიოს დიაბეტის სერიოზული გართულებების განვითარება.
რა დიაბეტი არ უნდა ჭამოთ: აკრძალული საკვების სრული ჩამონათვალი
სტატისტიკის თანახმად, დიაბეტისთვის ჰოსპიტალიზაცია საკმაოდ გავრცელებული მოვლენაა. როდესაც დამსწრე ექიმი მიუთითებს პაციენტის საავადმყოფოში წასვლის აუცილებლობაზე, რომ გაიაროს დეტალური სამედიცინო გამოკვლევა, უარი არ თქვან.
შაქრიანი დიაბეტით დაავადებული დაავადებები მიეკუთვნება საშიში და სერიოზული დაავადებების კატეგორიას. სწორედ ამ მიზეზითაა, რომ დიაბეტით დაავადებულებს ექიმების პროფესიონალური მეთვალყურეობის ქვეშ გარკვეული დრო სჭირდებათ, იმისდა მიუხედავად, რომ ბევრ დიაბეტიან პაციენტს უარყოფითი დამოკიდებულება აქვს საავადმყოფოს მიმართ.
არსებობს მთელი რიგი მითითებები, რომლებიც მიუთითებს ჰოსპიტალიზაციის საჭიროებაზე. უფრო მეტიც, პაციენტი შეიძლება ასევე ჩავარდეს რუტინულ მკურნალობაში, რომელიც მოიცავს დამატებითი გამოკვლევების ჩატარებას, ან საგანგებო სიტუაციის შემთხვევაში.
როდესაც ჰიპერგლიკემია პაციენტში დიდი ხნის განმავლობაში აღინიშნება, დამსწრე ექიმმა უნდა შეცვალოს ინსულინის თერაპია.
შეიძლება საჭირო გახდეს ახალი მედიკამენტების დაწესება, ამიტომ დიაბეტიანმა უნდა გაიაროს დამატებითი გამოკვლევა.
ჰოსპიტალიზაციისთვის ასევე არსებობს სხვა მითითებები:
- როდესაც პაციენტი ალერგიულია შაქრის შემამცირებელი პრეპარატების მიმართ, ისინი უნდა შეიცვალოს ანალოგებით, მკურნალობის დინამიკაზე გავლენის მოხდენის გარეშე. იგივე, თუ არსებობს დიაბეტის შენარჩუნებული დეკომპენსაცია.
- როდესაც შაქრიანი დიაბეტი აძლიერებს თანმდევი დაავადებას სტაბილურად მაღალი შაქრის გამო. ასეთი დაავადებების როლში, ნებისმიერ დაავადებას შეუძლია იმოქმედოს.
- როდესაც პაციენტი ავითარებს დიაბეტურ ტერფს შაქრიანი დიაბეტის საწინააღმდეგოდ, პაციენტი ჰოსპიტალიზირდება უშეცდომოდ. სტაციონარული მკურნალობის გარეშე, ძნელია პოზიტიური დინამიკის მიღწევა.
ჰოსპიტალიზაციის თავიდან აცილება შესაძლებელია, თუ დიაბეტი მხოლოდ დიაგნოზირებულია, მაგრამ თანმდევი დაავადებები მას ჯერ არ შეუერთდება. როგორც წესი, არ არის საჭირო საავადმყოფოში წასვლა, თუ თირკმელები ფუნქციონირებს უკმარისობის გარეშე, ხოლო სისხლში შაქრის დონე არ აღემატება 11 - 12 მმოლ / ლ.
თქვენ შეგიძლიათ აირჩიოთ სწორი მედიკამენტი ამბულატორიულ საფუძველზე. დიეტური პაციენტი გადის მთელ რიგ კვლევებს.
ამის შემდეგ, ენდოკრინოლოგი ადგენს მკურნალობის გეგმას.
ამბულატორიულ მომსახურებას აქვს თავისი დადებითი მხარეები. პირველ რიგში, მკურნალობა ხდება სახლში, რომლებიც საერთოა დიაბეტისთვის. ეს მნიშვნელოვანია, რადგან სტრესული სიტუაციები დამატებით ასტიმულირებს პლაზმური გლუკოზის მომატებას.
მეორეც, რეჟიმი პატივს სცემს. სტაციონარული მკურნალობა, ამბულატორიული მკურნალობისგან განსხვავებით, ცვლის ყოველდღიურ რუტინას, რადგან პაციენტი არ ცხოვრობს საკუთარი გრაფიკის მიხედვით, არამედ საავადმყოფოს განრიგის მიხედვით.
ჰოსპიტალიზაცია სავალდებულოა ქირურგიული ჩარევის აუცილებლობისას. თუ იგი ამბობს, თუ რომელი საავადმყოფოები აქვთ დიაბეტით დაავადებულ პაციენტებს, აღსანიშნავია, რომ ჩვეულებრივ, დიაბეტით დაავადებულები აღინიშნება ენდოკრინოლოგიის განყოფილებაში.
თუმცა, ყველაფერი პირდაპირ დამოკიდებულია დაავადების კურსის ინდივიდუალურ მახასიათებლებზე. მაგალითად, ორსულ ქალებში დიაბეტი შეინიშნება სამეანო განყოფილებაში, რადგან, როგორც წესი, ეს ორსულობის 24 კვირის შემდეგ ხდება.
კითხვაზე, თუ რამდენ ხანს უნდა დარჩეს დიაბეტით დაავადებულ საავადმყოფოში, ვერ მოგცემთ გარკვეულ პასუხს. ეს ყველაფერი დამოკიდებულია დაავადების სიმძიმეზე, მკურნალობის გეგმის სისწორეზე, აგრეთვე თანმდევი დაავადებების არსებობაზე.
თუმცა, ნებისმიერ შემთხვევაში, პაციენტის გარემოში უნდა იცოდეს, რომ შესაძლებელია დიაბეტის მოყვანა საავადმყოფოში. მთავარი მოთხოვნაა ნახშირწყლების ერთიანი შეყვანა ავადმყოფი ორგანიზმში. ამიტომ, სათანადო დიეტა ითვლება ნებისმიერი თერაპიის საფუძველში.
თუ თქვენ უგულებელყოფთ დიეტის დიეტის დროს მიღებულ რეცეპტებს, შეიძლება განვითარდეს მძიმე გართულებები, კლინიკურ კომაამდე. სანამ გადაწყვეტთ რა უნდა მოიტანოს დიაბეტი საავადმყოფოში, თქვენ უნდა გაეცნოთ თერაპიული დიეტის მთავარ პრინციპებს:
- საკვები უნდა იყოს უცხიმო, ამიტომ აკრძალულია შოკოლადის, საკონდიტრო ნაწარმის, ნაყინის, შაქრის და სხვა ტკბილეულის ჭამა. ზოგიერთ შემთხვევაში, აკრძალული პროდუქციის მინიმალური დოზა ნებადართულია, მაგრამ არა საავადმყოფოში.
- გადამდები საკვები უნდა შეიცავდეს ვიტამინების დატვირთვას.
- დაბალკალორიული, უცხიმო საკვები საუკეთესოა. ზღვის მცენარეები ძალიან სასარგებლოა ტიპი 2 დიაბეტისთვის.
- რძის პროდუქტები და რძე, ისევე როგორც მათგან დამზადებული კერძები, შესანიშნავია. პროდუქციის ამ კატეგორიაში უნდა შედიოდეს სავალდებულო დიაბეტური მენიუ.
მარტივი წესები დაეხმარება პაციენტს სწრაფად გამოჯანმრთელდეს და წავიდეს სახლში. ამ სტატიაში ვიდეო გეტყვით, რა უნდა ჭამო დიაბეტით.
გამოყენებული წყაროები: diabetik.guru
რა საკვები შემიძლია ჭამა 1 და 2 ტიპის დიაბეტით?
გოგოები, მოხუცი შორეული ნათესავი, ჩვენს ქალაქში საავადმყოფოში მიიღეს. რა თქმა უნდა, ის ამბობს, რომ არაფერი სჭირდება, მაგრამ მე მესმის, როგორ იკვებება ისინი. სანამ ქათმის ღორის წიწიბურას ჩავყარე. ხორცი, იყიდეთ ფერმენტირებული გამომცხვარი რძე და ყველი.
დაზოგეთ LetyShops– ით ნაღდი ანგარიშსწორებით!
ახლა დარეგისტრირდით და მიიღეთ Premium ანგარიში.
ავადმყოფი ნებადართულია მარილის ჭამა?
მარილი არ ახდენს გავლენას სისხლში შრატში შაქრის კონცენტრაციაზე. ამიტომ, ეს არ იწვევს ჰიპერგლიკემიას.
ენდოკრინოლოგები ურჩევენ დიაბეტით დაავადებულ პაციენტებს, შეამცირონ მარილის მიღება ნახევარი დადგენილი ნორმისთვის ჯანმრთელ ადამიანებზე - 3-6 გ. მარილიანი საკვების ბოროტად გამოყენება იწვევს სითხის შეკავებას.
შეშუპების გაჩენა ემუქრება ჰიპერტენზიის განვითარებას. დიდი რაოდენობით მარილის მოხმარების სერიოზული შედეგია დიაბეტური ნეფროპათია.
ამ პათოლოგიით, თირკმელების გემები განიცდიან: თანდათანობით ისინი შეიცვლება შემაერთებელი ქსოვილით. შედეგად, თირკმლის უკმარისობა ხდება. დიაბეტით დაავადებულთა უმეტესობა იღუპება ამ დიაგნოზით.
დასაწყისში, კერძების დაბალი მარილის შემცველობა უგემოვნოდ გამოიყურება. დროთა განმავლობაში, სხეული ადაპტირდება, ადამიანი იწყებს უფრო მკაფიოდ განასხვავოს გემოვნების დიაპაზონი საკვებში.
ყველაზე პოპულარული საკვების გლიკემიური ინდექსის ცხრილი
დიაბეტის კეთილდღეობა და სიცოცხლის ხანგრძლივობა დამოკიდებულია იმაზე, თუ რამდენად შედგება დიეტა. ამიტომ, პანკრეასის დისფუნქციის მქონე ადამიანებმა უნდა იცოდნენ მოხმარებული საკვების გლიკემიური ინდექსი.
| პროდუქტის სახელი | გლიკემიური ინდექსი |
| ბაზილი, ოხრახუში | 5 |
| ახალი პომიდორი | 10 |
| კამა | 15 |
| სალათი | 10 |
| უმი ხახვი | 10 |
| ახალი კიტრი | 20 |
| ისპანახი | 15 |
| თეთრი კომბოსტოს Stew | 10 |
| რადიშ | 15 |
| გახეხილი ყვავილოვანი კომბოსტო | 15 |
| ლეკი | 15 |
| ბრიუსელის ყლორტები | 15 |
| Sauerkraut | 15 |
| ბროკოლი | 10 |
| უმი სტაფილო | 35 |
| მოხარშული ლობიო | 40 |
| ახალი მწვანე ბარდა | 40 |
| ნიორი | 30 |
| დამარილებული სოკო | 10 |
| მოხარშული ოსპი | 25 |
| წითელი წიწაკა | 15 |
| დაფქული კარტოფილი | 90 |
| მწვანე წიწაკა | 10 |
| გამომცხვარი გოგრა | 75 |
| Zucchini ხიზილალა | 75 |
| ბოსტნეულის ღერო | 55 |
| კარტოფილის ჩიპები | 85 |
| შემწვარი zucchini | 75 |
| შემწვარი ყვავილოვანი კომბოსტო | 35 |
| მოხარშული ჭარხალი | 64 |
| შემწვარი კარტოფილი | 95 |
| მწვანე ზეთისხილი | 15 |
| მოხარშული სიმინდი | 70 |
| ბადრიჯნის ხიზილალა | 40 |
| შავი ზეთისხილი | 15 |
| მოხარშული კარტოფილი | 65 |
| ფრანგული კარტოფილი | 95 |
| პროდუქტის სახელი | გლიკემიური ინდექსი |
| მოხარშული მარგალიტის ქერის ფაფა | 22 |
| სოიას ფქვილი | 15 |
| დიეტური ბოჭკოვანი | 30 |
| ქერის ფაფა რძეში | 50 |
| დაბანა წყალზე | 66 |
| მარცვლეულის პური | 40 |
| მაკარონი | 38 |
| დაუცხრომელი მოხარშული ბრინჯი | 65 |
| რძის შვრია | 60 |
| ბოროდინოს პური | 45 |
| მოხარშული ბრინჯი | 80 |
| დუმალი | 60 |
| ჭვავის ხორბლის პური | 65 |
| ბუჩქები ხაჭოთი | 60 |
| პიცა | 60 |
| კამა კარტოფილით | 66 |
| ბლინები | 69 |
| მუზლი | 80 |
| ჯემი ღვეზელები | 88 |
| კარაქის რულონები | 88 |
| ბეგლები | 103 |
| ფუნთუშა კრეკერი | 80 |
| ტორტი ხახვითა და კვერცხით | 88 |
| კრუტონები | 100 |
| ვაფლები | 80 |
| თეთრი პური | 136 |
| ნამცხვრები, pastries | 100 |
| პროდუქტის სახელი | გლიკემიური ინდექსი |
| ცხიმიანი რძე | 27 |
| ფეტა ყველი | 56 |
| ხაჭო მასა | 45 |
| ტოფუ ყველი | 15 |
| ხილის იოგურტი | 52 |
| ნაყინი | 70 |
| კრემის ყველი | 57 |
| სოიოს რძე | 30 |
| ხაჭო Cheesecakes | 70 |
| უცხიმო კეფირი | 25 |
| კრემი | 30 |
| ბუნებრივი რძე | 32 |
| ხაჭო 9% | 30 |
| არაჟანი | 56 |
| შედედებული რძე | 80 |
| პროდუქტის სახელი | გლიკემიური ინდექსი |
| კეტჩუპი | 15 |
| სოიოს სოუსი | 20 |
| მდოგვი | 35 |
| მარგარინი | 55 |
| მაიონეზი | 60 |
| პროდუქტის სახელი | გლიკემიური ინდექსი |
| ტომატის წვენი | 15 |
| მწვანე ჩაი | |
| სტაფილო წვენი | 40 |
| ისევ წყალი | |
| ფორთოხლის წვენი | 40 |
| ვაშლის წვენი | 40 |
| გრეიფრუტის წვენი | 48 |
| ანანასის წვენი | 46 |
| ხილის კომპოტი | 60 |
| კაკაო რძით | 40 |
| ბუნებრივი ყავა | 52 |
ზემოთ მოცემულ სასმელებზე შაქრის დამატება მათ ზრდის გლიკემიის ინდექსს.
ახალი კარტრიჯის შეცვლა
- ნემსის თავსახურით არ ჩამოიწვეთება და ამოღებულია დაუყოვნებლივ ინექციის შემდეგ, ამიტომ რჩება ვაზნის განლაგება მექანიკური ნაწილისგან,
- ამოიღეთ გამოყენებული ვაზნა მფლობელისგან,
- დააინსტალირეთ ახალი ვაზნა და მიამაგრეთ სამაგრები მექანიკურ ნაწილზე.
ეს რჩება მხოლოდ ახალი ერთჯერადი ნემსის დაყენება და ინექციის გაკეთება.
რა უნდა მოუტანოს დიაბეტით დაავადებულ პაციენტს
დიეტა დიაბეტისთვის. რა შეიძლება და არ შეიძლება ჭამა დიაბეტის მქონე პაციენტმა.
 შაქრიანი დიაბეტი ჩვენი სხეულის ენდოკრინული სისტემის ერთ – ერთი ყველაზე გავრცელებული დაავადებაა. დიაბეტის პრევალენტობა მსოფლიოში იზრდება. ამჟამად მსოფლიოში 200 მილიონამდე ადამიანი დაავადებულია დიაბეტით.
შაქრიანი დიაბეტი ჩვენი სხეულის ენდოკრინული სისტემის ერთ – ერთი ყველაზე გავრცელებული დაავადებაა. დიაბეტის პრევალენტობა მსოფლიოში იზრდება. ამჟამად მსოფლიოში 200 მილიონამდე ადამიანი დაავადებულია დიაბეტით.
დიაბეტის მკურნალობა, როგორც წესი, გულისხმობს სხვა ცხოვრების წესზე გადასვლას. დასავლეთის ქვეყნებში, მკურნალობის მიუხედავად ყველა სირთულისა და დიაბეტის კურსის სიმძიმის მიუხედავად, ამ დაავადებას უფრო და უფრო უწოდებენ არა "დაავადებას", არამედ "ცხოვრების წესს". მართლაც, გარკვეული ცხოვრების წესის დაცვა დიაბეტით დაავადებულ პაციენტებს (განსაკუთრებით ტიპი 2 დიაბეტით დაავადებულს) საშუალებას აძლევს სრულად ანაზღაურონ თავიანთი ავადმყოფობა დიდი ხნის განმავლობაში. დიაბეტისთვის განსაკუთრებული ცხოვრების წესი გულისხმობს: რეგულარულ ვარჯიშს (დოზირებულ ფიზიკურ დატვირთვას), სპეციალური დიეტის დაცვა, სისხლში გლუკოზის დონის მუდმივი მონიტორინგი და მკურნალობის დროული კორექტირება.
დიეტა დიაბეტისთვის
დიაბეტის მკურნალობისთვის მკურნალობის (ცხოვრების წესი) ერთ – ერთი აუცილებელი კომპონენტია დაბალანსებული დიეტა (დიეტა). ხშირ შემთხვევაში, მხოლოდ დიეტამ შეიძლება ხელი შეუწყოს სისხლში შაქრის ნორმალური დონის აღდგენას, შესაბამისად, დიაბეტის განკურნება, მედიკამენტების გამოყენების გარეშე.
დიაბეტის დროს დიეტების მიზანი ორგანიზმში მეტაბოლური პროცესების ნორმალიზებაა.
დიეტის დროს დიეტაზე დიეტის მნიშვნელობას ყურადღება გამახვილდა იმ დღეებშიც კი, როდესაც ადამიანებმა ძალიან ცოტა იცოდნენ დიაბეტის გამომწვევი მიზეზების და მისი განვითარების შესახებ. დიაბეტის მქონე პაციენტებისთვის პირველი მკვებავი რეკომენდაციები აღწერილი იქნა ძვ.წ. 1500 წელს. ებერსის პაპირუსში. მათ განაცხადეს, რომ "თეთრი ხორბალი, ხილი და ტკბილი ლუდი" საზიანოა დიაბეტის დროს (დიაბეტი ძველი სახელწოდებაა დიაბეტით).
რა უპირატესობა აქვს დიეტას დიაბეტის სხვა მკურნალობის დროს?
თქვენ უკვე იცით, რომ დიაბეტით, ნახშირწყლების მეტაბოლიზმი (შაქრის მეტაბოლიზმი) ძირითადად არის დაქვეითებული. დიაბეტში ნახშირწყლების მეტაბოლიზმის აღდგენა მიიღწევა ორი გზით:
უჯრედების ინსულინით უზრუნველყოფით
ადამიანის ორგანიზმში ნახშირწყლების ერთგვაროვანი მიღებით უზრუნველყოფის გზით.
ნახშირწყლების ერთიანი მიღება ყველაზე მნიშვნელოვანი ფაქტორია დიაბეტის მქონე პაციენტების მკურნალობისთვის. ამის მიღწევა შესაძლებელია მხოლოდ სწორი დიეტის დროს. დიეტის გარეშე შეუძლებელია ნახშირწყლების მეტაბოლიზმის დაქვეითება. ტიპი 1 დიაბეტის შემთხვევაში, დიეტა პაციენტისთვის სასიცოცხლო პრინციპია. დიეტის დაცვამ შეიძლება გამოიწვიოს დიაბეტის გართულებები.
დიაბეტის დიეტის სწორად ორგანიზებისთვის მნიშვნელოვანი პირობაა პაციენტისთვის რძის შენარჩუნება. დღიური შეიცავს დღის განმავლობაში შეჭამლი საკვების ჩამონათვალს, მათ რაოდენობას და კალორიულ შემცველობას. კვების რძის შენახვა აუმჯობესებს მკურნალობის ამ მეთოდის ეფექტურობას.
დიეტის ძირითადი პრინციპები, როგორც დიაბეტის მკურნალობა
დიეტა დიაბეტისთვის საჭიროა ინდივიდუალური და მნიშვნელოვანი გამოყენება. დიაბეტით დაავადებული პაციენტისთვის დიეტა ატარებს ექიმ ენდოკრინოლოგს.
დიაბეტის მქონე პაციენტისთვის დიეტის შედგენა უნდა დაიწყოს ადამიანის სხეულისთვის აუცილებელი საკვების ენერგეტიკული ღირებულების გაანგარიშებით. ეს ითვალისწინებს პაციენტების ასაკს, სქესს, ფიზიკური დატვირთვის დონეს, ასევე პაციენტის წონას. საკვების ენერგეტიკული ღირებულება განისაზღვრება კილოკალორიებში, რომელსაც სხეული იღებს საკვების ძირითადი კომპონენტების (ცილების, ცხიმების, ნახშირწყლების) ასიმილაციის დროს. შაქრიანი დიაბეტის მქონე მოზრდილ პაციენტებში, საჭირო ყოველდღიური კალორიული შემცველობა გამოითვლება 1 კგ სხეულის წონაზე - ქალებისთვის 20-25 კკალ / კგ, მამაკაცებისთვის - 25-30 კკალ / კგ.
დიაბეტისთვის დიეტის ძირითადი პრინციპებია:
შეზღუდული ნახშირწყლების მიღება: სრულად გამორიცხეთ: შაქარი, შოკოლადი, ტკბილეული, საკონდიტრო ნაწარმი, ჯემი, ნაყინი და სხვა ტკბილეული, ან მოიხმარეთ ეს პროდუქტები მინიმალური რაოდენობით.
დიეტა (5-6 ჯერ დღეში)
ვიტამინების საკმარისი რაოდენობით საკვებში ყოფნა.
შემცირებული კალორიების მიღება.
პაციენტის რაციონში აუცილებლად უნდა იყოს რძე და რძის პროდუქტები და მათგან კერძები.
 რა არის პურის ერთეული?
რა არის პურის ერთეული?
როგორც წესი, დიაბეტის მქონე პაციენტისთვის ყოველდღიური შემწეობის აუცილებელი ოდენობის დადგენა რთული ამოცანაა. ამ ამოცანის გასაადვილებლად, მეწარმეებმა შემოიტანეს პირობითი კონცეფცია - "პურის ერთეული". პურის ერთეული გამოიყენება იმ პროდუქტების რაოდენობის გამოსათვლელად, რომლებიც შეიცავს ნახშირწყლების შესაბამის რაოდენობას (გლუკოზა, შაქარი). მიუხედავად პროდუქტის ტიპისა, ამ პროდუქტის ერთი პურის ერთეული შეიცავს 15 გრამი საჭმლის მომნელებელ ნახშირწყლებს.
"პურის ერთეულის" კონცეფცია სპეციალურად დაინერგა დიაბეტის მქონე პაციენტებისთვის, რომლებიც იღებენ ინსულინს. პურის განყოფილების კონცეფციის დანერგვის წყალობით, დიაბეტის მქონე პაციენტებმა მიიღეს შესაძლებლობა სწორად შეადგინონ მენიუ (ნახშირწყლების რაოდენობა უნდა შეესაბამებოდეს ინსულინის მიღებას).
ზრდასრულთა ყოველდღიური მოთხოვნილება ნახშირწყლებისთვის არის დაახლოებით 18-25 პურის ერთეული.
იმ შემთხვევაში, თუ დიაბეტით დაავადებულ პაციენტებს, უმჯობესია, ამ რაოდენობის საკვები 6-7 კვებაზე გადანაწილდეს. ეს არის იდეალური დიეტა დიაბეტის მქონე პაციენტისთვის.
საუზმეზე, ლანჩზე და სადილზე სასურველია 3-5 პურის ერთეული აიღოთ, დღის მეორე ნახევარში - 1-2 პურის ერთეული. არ უნდა დაგვავიწყდეს, რომ ნახშირწყლების უმეტესობა უნდა იყოს დღის პირველ ნახევარში. ჭამასთან ერთად, პაციენტები იღებენ ინსულინის ინექციებს, რაც უზრუნველყოფს საკვებში ნახშირწყლების შეწოვას. ინსულინის დოზას განსაზღვრავს ექიმი. ამრიგად, საკვების ნახშირწყლების შემცველობა სწორად გაანგარიშებით “პურის ერთეულებში” და შესაბამისი რაოდენობით ინსულინის მიღება მიბაძავს პანკრეასის ნორმალურ აქტივობას, რაც ჯანმრთელ ადამიანებში წარმოქმნის ინსულინის იმ რაოდენობას, რაც აუცილებელია საკვებში ნახშირწყლების შთანთქმისთვის.
ქვემოთ მოცემულია ინფორმაცია, სადაც მოცემულია 1 პურის ერთეულის შესაბამისი პროდუქტის ოდენობა. ამ სიიდან გამომდინარე, დიაბეტით დაავადებულ პაციენტებს შეუძლიათ სწრაფად შექმნან საკუთარი მენიუ და შეზღუდონ ჭარბი ნახშირწყლების მიღება.
ინსულინის დაჟანგვის დანიშვნის ტექნიკა (ინსულინი)
ინსულინის გამოყენებისთვის მოამზადეთ. ამოიღეთ იგი მაცივარიდან, რადგან ინექციური პრეპარატი უნდა იყოს ოთახის ტემპერატურაზე.
თუ საჭიროა ინსულინის ხანგრძლივი მოქმედება (ეს გარეგნულად ღრუბელია), მაშინ პირველი გადაიტანეთ ბოთლი პალმებს შორის, სანამ გამოსავალი ერთნაირად თეთრი და მოღრუბლული გახდება. მოკლე ან ულტრასორტული მოქმედების ინსულინის გამოყენებისას, ეს მანიპულაციები არ არის საჭირო.
წინასწარ მოამზადეთ რეზინის ჩამკეტი ინსულინის ფლაკონზე ანტისეპტიკით.
შემდეგი მოქმედებების ალგორითმი შემდეგია:
- ხელები საპნით გარეცხეთ.
- ამოიღეთ შპრიცი მისი შეფუთვიდან.
- მიიღეთ ჰაერი შპრიცში იმ ოდენობით, რომელშიც ინსულინის ინექცია გჭირდებათ. მაგალითად, ექიმმა მიუთითა დოზა 20 ერთეული, ასე რომ თქვენ უნდა აიღოთ ცარიელი შპრიცის დგუში ნიშნით "20".
- შპრიცის ნემსის გამოყენებით, ააფეთქეთ ინსულინის ფლაკონის რეზინის ჩამკეტი და შეიყვანეთ საჰაერო ფლაკონში.
- ჩართეთ ბოთლი თავდაყირა და მიაპყროს ინსულინის საჭირო დოზა შპრიცში.
- თითის თითით მსუბუქად შეიხვიეთ შპრიცის სხეული ისე, რომ ჰაერის ბუშტები აიწიოს და გაათავისუფლოს ჰაერი შპრიციდან ოდნავ დაჭერით დგუში.
- შეამოწმეთ ინსულინის დოზა სწორი და ამოიღეთ ნემსი ფლაკონიდან.
- ინექციის ადგილზე მკურნალობა ანტისეპტიკით და დაუშვით კანის გაშრობა. ჩამოყარეთ კანზე თქვენი თითი და წინდახედული და ნელა გაუკეთეთ ინსულინი. თუ ნემსს იყენებთ 8 მმ სიგრძემდე, შეგიძლიათ შეიყვანოთ იგი სწორი კუთხით. თუ ნემსი უფრო გრძელია, ჩადეთ იგი 45 ° -იანი კუთხით.
- მთელი დოზის მიღების შემდეგ, დაელოდეთ 5 წამს და ამოიღეთ ნემსი. გაათავისუფლეთ კანის ქერქი.
მთელი პროცედურა ნათლად ჩანს შემდეგ ვიდეოში, რომელიც მომზადდა ამერიკული სამედიცინო ცენტრის მიერ (რეკომენდებულია 3 წუთიდან ყურება):
თუ საჭიროა მოკლევადიანი ინსულინის (მკაფიო ხსნარის) შერევა ხანგრძლივ მოქმედ ინსულინთან (ღრუბლიანი ხსნარი), მოქმედებების თანმიმდევრობა ასეთი იქნება:
- შეიყვანეთ საჰაერო შპრიცი, იმ ოდენობით, რომელშიც უნდა შეიყვანოთ "ტალახიანი" ინსულინი.
- შემოიტანეთ ჰაერი მოღრუბლული ინსულინის ფლაკონში და ამოიღეთ ნემსი ფლაკონიდან.
- ხელახლა შეიყვანეთ ჰაერი შპრიცში იმ რაოდენობით, რომელშიც უნდა შეიყვანოთ "გამჭვირვალე" ინსულინი.
- შემოიტანეთ ჰაერი სუფთა ინსულინის ბოთლში. ორივე ჯერ მხოლოდ ჰაერი შემოვიდა ერთში და მეორე ბოთლში.
- ნემსების ამოღების გარეშე, ბოთლი ჩართეთ "გამჭვირვალე" ინსულინით თავდაყირა და აკრიფეთ პრეპარატის სასურველი დოზა.
- თითის თითით შეხვიეთ შპრიცის სხეულზე, ისე რომ ჰაერის ბუშტები აიწიონ და ამოიღეთ ისინი დგუშის ოდნავ დაჭერით.
- შეამოწმეთ, რომ მკაფიო (მოკლევადიანი) ინსულინის დოზა სწორად არის შეგროვებული და ამოიღეთ ნემსი ფლაკონიდან.
- ჩადეთ ნემსი ფლაკონში "მოღრუბლული" ინსულინით, გადააქციეთ ბოთლი თავდაყირა და აკრიფეთ ინსულინის სასურველი დოზა.
- ამოიღეთ საჰაერო შპრიციდან, როგორც ეს აღწერილია ნაბიჯ 7-ში. ამოიღეთ ნემსი ფლაკონიდან.
- შეამოწმეთ მოღრუბლული ინსულინის დოზის სიზუსტე. თუ დანიშნულია "გამჭვირვალე" ინსულინის დოზა 15 ერთეულით, ხოლო "ღრუბლიანი" - 10 ერთეულით, მაშინ ტოლი უნდა იყოს შპრიცში ნარევის 25 ერთეული.
- ინექციის ადგილი მკურნალობა ანტისეპტიკით. დაელოდეთ კანის გაშრობას.
- ცერა თითით და საჩვენებელი თითით აიღეთ კანი ნაკეცში და გაუკეთეთ ინექცია.
მიუხედავად არჩეული ინსტრუმენტის ტიპისა და ნემსის სიგრძისა, ინსულინის მიღება კანქვეშა უნდა იყოს!
ინექციის ადგილის მოვლა
თუ ინექციის ადგილი ინფიცირდება (ჩვეულებრივ, სტაფილოკოკური ინფექცია), თქვენ უნდა მიმართოთ თქვენს მკურნალ ენდოკრინოლოგს (ან თერაპევტს), დანიშნოს ანტიბიოტიკოთერაპია.
თუ ინექციის ადგილას გაღიზიანება შეიქმნა, მაშინ უნდა შეიცვალოს ინექციის გამოყენებამდე გამოყენებული ანტისეპტიკური.
სად შეიძლება ინექცია და როგორ დავაყენოთ ინსულინი, ჩვენ უკვე ავღნიშნეთ, ახლა მოდით გადავიდეთ ამ პრეპარატის გამოყენების მახასიათებლებზე.
ინსულინის ადმინისტრირების რეჟიმები
ინსულინის ადმინისტრირების რამდენიმე წესი არსებობს. მაგრამ მრავალჯერადი ინექციის ყველაზე ოპტიმალური რეჟიმი. იგი გულისხმობს მოკლევადიანი ინსულინის მიღებას თითოეული ძირითადი საკვების მიღებამდე, პლუს ერთი ან ორი დოზით საშუალო ან ხანგრძლივი მოქმედების ინსულინთან ერთად (დილა და საღამო), რომ დააკმაყოფილოს ინსულინის მოთხოვნილება კვებასა და ძილის დროს, რაც შეამცირებს ღამით ჰიპოგლიკემიის განვითარების რისკს. ინსულინის განმეორებით დანიშვნას შეუძლია ადამიანს გაუწიოს სიცოცხლის უფრო მაღალი ხარისხი.
მოკლე ინსულინის პირველი დოზა ინიშნება საუზმეზე 30 წუთით ადრე. დაელოდეთ უფრო მეტს, თუ თქვენი სისხლში გლუკოზა არის მაღალი (ან ნაკლები, თუ თქვენი სისხლში გლუკოზა დაბალია). ამისათვის, ჯერ გაზომეთ სისხლში შაქრის დონე გლუკომეტრით.
ულტრა მოკლევადიანი მოქმედების ინსულინის მიღება შესაძლებელია ჭამის წინ, იმ შემთხვევაში, თუ სისხლში გლუკოზა დაბალია.
2-3 საათის შემდეგ, თქვენ გჭირდებათ საჭმლის საჭმელი. თქვენ არ გჭირდებათ დამატებით შეიყვანოთ არაფერი, ინსულინის დონე ჯერ კიდევ მაღალია დილის ინექციიდან.
მეორე დოზა ინიშნება პირველიდან 5 საათის შემდეგ.ამ დროისთვის, ჩვეულებრივ, ორგანიზმის „საუზმეზე დოზით“ მცირე მოქმედების ინსულინი რჩება სხეულში, ამიტომ ჯერ შეაფასეთ სისხლში შაქრის დონე და თუ სისხლში გლუკოზა დაბალია, შეუკვეთეთ ინსულინის დოზის მცირე მოქმედება ჭამამდე ან ჭამამდე ცოტა ხნით ადრე და მხოლოდ ამის შემდეგ შეიყვანეთ ულტრა მოკლევადიანი ინსულინი.
თუ სისხლში გლუკოზის დონე მაღალია, თქვენ უნდა შეიყვანოთ მოკლევადიანი ინსულინი და დაელოდოთ 45-60 წუთს, შემდეგ კი მხოლოდ ჭამა დაიწყეთ. ან შეგიძლიათ ინსულინის დალევა ულტრასტაზური მოქმედებით და 15-30 წუთის შემდეგ დაიწყოთ კვება.
მესამე დოზა (სადილამდე) ხორციელდება ანალოგიურად.
მეოთხე დოზა (ბოლო დღე). ძილის წინ ინიშნება საშუალო მოქმედების ინსულინი (NPH-ინსულინი) ან ხანგრძლივად მოქმედება. ბოლო სადღეღამისო ინექცია უნდა გაკეთდეს სადილში მოკლე ინსულინის გასროლით 3-4 საათის შემდეგ (ან ულტრასორტიდან 2-3 საათის შემდეგ).
მნიშვნელოვანია "ღამის" ინსულინის ინექცია ყოველდღე ერთსა და იმავე დღეს, მაგალითად, 22:00 საათზე ძილის წინ. NPH- ინსულინის ადმინისტრირებული დოზა იმუშავებს 2-4 საათის შემდეგ და გაგრძელდება ძილის მთელი 8-9 საათი.
ასევე, საშუალო მოქმედების ინსულინის ნაცვლად, შეგიძლიათ შეიტანოთ ხანგრძლივი მოქმედების ინსულინი სადილის წინ და დაარეგულიროთ მოკლე ინსულინის დოზა, რომელიც მიიღება სადილის წინ.
ხანგრძლივი მოქმედების ინსულინი ეფექტურია 24 საათის განმავლობაში, ამიტომ ძილის დროს უფროსებს შეუძლიათ უფრო მეტხანს იძინონ თავიანთი ჯანმრთელობისთვის ზიანის მიყენების გარეშე, დილით კი არ იქნება აუცილებელი საშუალო მოქმედების ინსულინის ადმინისტრირება (მხოლოდ კვებით ადრე მოქმედებული ინსულინი).
ინსულინის თითოეული ტიპის დოზის გაანგარიშება ხორციელდება ჯერ ექიმის მიერ, შემდეგ კი (მას შემდეგ რაც პირადი გამოცდილება მოიპოვა) პაციენტს თავად შეუძლია დოზის კორექტირება კონკრეტულ სიტუაციაში.

რა უნდა გააკეთოთ, თუ ჭამის წინ ინსულინის ადმინისტრირება დაგავიწყდათ?
თუ ეს მახსოვს დაუყოვნებლივ ჭამის შემდეგ, უნდა შეიყვანოთ მოკლე ან ულტრასორტული ინსულინის ჩვეულებრივი დოზა ან შეამციროთ იგი ერთი ან ორი ერთეულით.
თუ გახსოვთ ეს 1-2 საათის შემდეგ, მაშინ შეგიძლიათ შეიყვანოთ მცირე მოქმედების ინსულინის დოზა, და სასურველია ულტრა მოკლე მოქმედება.
თუ მეტი დრო გავიდა, თქვენ უნდა გაზარდოთ ხანმოკლე ინსულინის დოზა რამდენიმე ერთეულით შემდეგ კვებაზე, ადრე რომ შეაფასეთ სისხლში გლუკოზის დონე.
რა უნდა გავაკეთო, თუ ძილის წინ ინსულინის დოზის მიღება დამავიწყდა?
თუ დილის 2:00 საათამდე გაიღვიძეთ და გახსოვთ, რომ ინსულინის ინექცია დაივიწყეთ, მაინც შეგიძლიათ შეიყვანოთ ინსულინის "ღამის" დოზა, შემცირებული 25-30% -ით ან 1-2 ერთეულით ყოველ საათში, რომელიც გავიდა იმ მომენტიდან. დაინიშნა "ღამის" ინსულინი.
თუ ჩვეულებრივ გაღვიძების დრომდე 5 საათზე ნაკლებია, საჭიროა შეაფასოთ სისხლში გლუკოზის დონე და დაინიშნოთ მოკლედ მოქმედებადი ინსულინის დოზა (უბრალოდ არ შეიყვანოთ ულტრაბგერითი მოქმედების ინსულინი!).
თუ თქვენ გაიღვიძეთ სისხლში შაქრის მაღალი შემცველობა და გულისრევა იმის გამო, რომ ძილის წინ არ მიგიღიათ ინსულინი, შეიყვანეთ მოკლედ (და სასურველია ულტრა მოკლე!) ინსულინის მოქმედება 0,1 ერთეულის კურსით. თითო კგ სხეულის მასაზე და კიდევ ერთხელ გაზომეთ სისხლში გლუკოზა 2-3 საათის შემდეგ. თუ გლუკოზის დონე არ შემცირებულა, შეიყვანეთ სხვა დოზა 0,1 ერთეულით. სხეულის მასაზე თითო კგ. თუ თქვენ კვლავ ავად ხართ ან ღებინება გაქვთ, მაშინ სასწრაფოდ უნდა წახვიდეთ საავადმყოფოში!
რა შემთხვევებში შეიძლება საჭირო გახდეს ინსულინის დოზა?
ვარჯიში ზრდის ორგანიზმიდან გლუკოზის გამოყოფას. თუ ინსულინის დოზა არ შემცირდება ან ნახშირწყლების დამატებითი რაოდენობა არ შეჭამეს, შეიძლება განვითარდეს ჰიპოგლიკემია.
მსუბუქი და ზომიერი ფიზიკური დატვირთვა 1 საათზე ნაკლები ხანგრძლივობით:
- ვარჯიშის დაწყებამდე და მის შემდეგ აუცილებელია ნახშირწყლოვანი საკვების ჭამა (დაფუძნებული 15 გრ ადვილად მოცილებადი ნახშირწყლები ვარჯიშის ყოველ 40 წუთში).
ზომიერი და ინტენსიური ფიზიკური დატვირთვა 1 საათზე მეტ ხანს გრძელდება:
- ვარჯიშის დროს და მისი შემდგომი 8 საათის შემდეგ ინსულინის დოზა ინიშნება, მცირდება 20-50% -ით.
ჩვენ მოგვცეს მოკლე რეკომენდაციები ინსულინის გამოყენებისა და გამოყენების შესახებ, 1 ტიპის დიაბეტის მკურნალობაში.თუ თქვენ აკონტროლებთ დაავადებას და სათანადო ყურადღებით მკურნალობთ, მაშინ დიაბეტის სიცოცხლე შეიძლება სავსე იყოს.
"მე აქ მოგიტანე კვება!" რა უნდა იყოს "სწორი" გადაყვანა საავადმყოფოში?
როგორ შეგიძლიათ, ფორთოხალი, ტკბილეული, ყველი ვერ მოიტანოთ ნათესავთან ან მეგობართან, რომელიც საავადმყოფოში შევიდა? გემრიელი რამ, ყოველივე ამის შემდეგ. და პაციენტს ასე სურს გემრიელად გთხოვთ! მაგრამ ეს მისთვის სასარგებლო იქნება? და ზოგადად - როგორ იკვებება ავადმყოფი, ისე რომ არ დააზიანოს იგი?

ურონეფროლოგიის განყოფილებაში პაციენტებს მხოლოდ ლანჩით იკვებება. დანარჩენი მხოლოდ ნათესავების იმედია
ერთი შეხედვით, შეიძლება ჩანდეს, რომ საკვები, რომელსაც საავადმყოფოს პაციენტი იღებს, ბევრად მნიშვნელოვან როლს ასრულებს მის განკურნებაში, ვიდრე აბი-ინექციები-წვეთები. მაგრამ ეს ასე არ არის: ის, რასაც ავადმყოფობის დროს ვჭამთ პირდაპირ გავლენას ახდენს იმაზე, თუ რამდენად სწრაფად შეგვიძლია მოვიშოროთ დაავადება.
მაგალითად, არასასურველი საკვები შეიძლება გამოიწვიოს მნიშვნელოვანი ზიანი მიაყენოს "ბირთვების" ჯანმრთელობის მდგომარეობას. როგორც ქალაქის საავადმყოფოს კარდიოლოგიის განყოფილების ხელმძღვანელმა ტატიანა კუტანამ თქვა, კუჭის გადაჭარბებამ, განსაკუთრებით ცხიმოვან საკვებმა, შეიძლება გამოიწვიოს სტენოკარდიის შეტევა - ჭარბი წონა ადამიანებს განსაკუთრებით აქვთ რისკის ქვეშ. უხვი მარილიანი საკვები შეიძლება გამოიწვიოს ჰიპერტენზიული კრიზისი. ალკოჰოლის მიღების შემდეგ, მისი გულის რიტმის „ბირთვი“ შეიძლება შეწუხდეს, განსაკუთრებით მაშინ, თუ მზეზე სვამთ. თავად განყოფილებაში, რა თქმა უნდა, პაციენტები არ სვამენ ალკოჰოლს, მაგრამ სახლში შეუძლიათ.
- ჩვეულებრივ, ადამიანი დიეტას სერიოზულად, ზედაპირულად არ იღებს, მაგრამ სინამდვილეში ეს ძალიან მნიშვნელოვანია. არასათანადო კვებამ შეიძლება გაართულოს დაავადების მიმდინარეობა და ნელი აღდგენა. ექიმი, ახლობლებისთვის მკურნალობის რეჟიმის განმარტებით, უნდა დაიწყოს დიეტა, ძილის რეჟიმი და მხოლოდ ამის შემდეგ დანიშნოს მედიკამენტები. ”- ამბობს ვიქტორ მურაჩევი, ქალაქის საავადმყოფოს ინტენსიური თერაპიისა და დეტოქსიკაციის განყოფილების ხელმძღვანელი. - ჩვენი განყოფილების პაციენტებს ზოგჯერ მიაქვთ საკვები, რომლის ჭამაც არ შეუძლიათ. მაგრამ, რადგან შესასვლელი გვაქვს მკაცრი კონტროლის ქვეშ და პაციენტი იკვებება ჯანმრთელობის დაცვის თანამშრომლის ან მისი მეთვალყურეობის ქვეშ მყოფი ახლობლების მიერ, "აკრძალული" პროდუქტები არ შედის პაციენტების მუცელში.
პაციენტისთვის მიტანილი კერძების ერთ-ერთი მთავარი მოთხოვნაა ახალი. იმის გამო, რომ პაციენტები ინახავს პროდუქტებს საწოლში და არა მაცივარში, ნათესავებმა და მეგობრებმა ეს უნდა გაითვალისწინონ და მცირე ტრანსფერები მოიტანონ. ტრანსმისიისთვის საკვების ოპტიმალური რაოდენობა ისეთია, რომ მისი ჭამა ერთ წელში შეიძლება. და, რა თქმა უნდა, მალფუჭებადი პროდუქტები ასევე არ ღირს გადასაცემად.
ურონეფროლოგია
ქალაქის საავადმყოფოს ურონეფროლოგიის განყოფილების ხელმძღვანელი ალექსანდრე ლეგიკი ამბობს, რომ განყოფილების ყველა პაციენტი არ შეიძლება იყოს შემწვარი, მაწონი, შებოლილი, დამარილებული და წიწაკა - ყველა ამ სიკეთეს მხოლოდ შეუძლია გააუარესოს მათი მდგომარეობა. უროლიტიზის მქონე პაციენტებისთვის, სპეციალური დიეტა შემუშავებულია ქვების ტიპების მიხედვით.
შარდმჟავას ქვებით ნებადართულია:
- თეთრი და შავი პური, რძე და ბოსტნეულის სუპები, ფქვილი და მარცვლეული კერძები,
- შაქარი, ტკბილეული, კენკრა და ხილი, ბუნებრივი და დაკონსერვებული, ბოსტნეული, ლიმონები, მწვანილი,
- სუსტი ჩაი რძით, ვარდისფერი ინფუზია, წვენები.
- ხორცი, თევზის ბულიონები, ღვიძლი, ღორის, ჟელე, ლარდი,
- ქაშაყი, სარდინი, სპრატი, პიკის ქერქი, მწნილები, შებოლილი ხორცი, დაკონსერვებული საკვები, ცხელი სოუსები, მდოგვი, წიწაკა, შინდისფერი, პარკოსნები, პომიდორი, სოკო,
- კაკაო, შოკოლადი, ძლიერი ჩაი, ყავა, ბოსტნეული, ქლიავი, წითელი მოცხარი, ანტონოვკა.
როდესაც ნებადართულია ოქსალატის ქვები:
- ბოსტნეულის და კარტოფილის კერძები - შემწვარი, მაკარონის გარდა
- სტაფილო, მწვანე ბარდა, გოგრა, გახეხილი კიტრი, ოხრახუში, ნედლეული, მოხარშული, გამომცხვარი ხილი დიდი რაოდენობით, კენკრა (ბოსტნეულის და მოცვის გარდა), ნესვი,
- თეთრი და ნაცრისფერი პური (გუშინდელი საუკეთესო), ნამცხვრები, საკონდიტრო ნაწარმი, შაქარი, თაფლი,
- ვარდისფერი ინფუზია, კომპოტები, წვენები.
- ხორცი და თევზის ბულიონები, ჟელე, ქამინები, ქაშაყი, დაკონსერვებული საკვები, ლორი, ძეხვი, ხბოს ხორცი,
- ჭარხალი, პომიდორი, რადიშ, სოიო, ლობიო, ბარდა, ბატი, ქლიავი, წითელი მოცხარი, მარწყვი,
- კაკაოს შოკოლადი, ძლიერი ჩაი, ყავა, ალკოჰოლი.
ფოსფორის ქვები ნებადართულია:
- ხორცი, თევზი, ფრინველის სხვადასხვა მეთოდი, წყლის მარცვლეული,
- ბოსტნეული შეზღუდული რაოდენობით - დღეში 10 ცალი, ბარდა, საზამთრო, შაქარი, ტკბილეული,
- სუსტი ჩაი, გარეული ვარდის ბულიონი.
- რძის პროდუქტები, კარაქის შემცველი პროდუქტები რძით, რძეზე მარცვლეული, კვერცხი,
- ქონდარი საკვები, დაკონსერვებული საკვები, შებოლილი ხორცი, წიწაკა, ნიორი, მჟავე, მდოგვი,
- ალკოჰოლი
ინტენსიური თერაპიისა და დეტოქსიკაციის დეპარტამენტი
ვიქტორ მურაჩევი განმარტავს, რომ მძიმედ დაავადებული პაციენტებისთვის, კვება უნდა იყოს მაღალი ხარისხის და არ გამწვავდეს კუჭ-ნაწლავის ტრაქტის დაავადებები, და, შესაბამისად, ახალი, „ხელნაკეთი“, ბაღებში გაზრდილი პროდუქტებისაგან, რომლებიც არ შეიცავს კონსერვანტებს და დანამატებს. საკვები უნდა იყოს დაცული ქაღალდზე, კერამიკული ან მინის კონტეინერებში და არავითარ შემთხვევაში არ არის ცელოფანში, რომლის პროდუქტები სწრაფად უარესდება.
ინტენსიური თერაპიისა და დეტოქსიკაციის განყოფილებაში პაციენტებს უფლება აქვთ:
- ბუნებრივი მარცვლეული, სუპები, ბულიონები,
- მოხარშული ან ჩაშუშული minced მჭლე ხორცი: ხბოს, ქათმის, ინდაურის. სასურველია ბაზარზე ხორცის ყიდვა, რადგან მაღაზიაში, სავარაუდოა, რომ შეიძლება შეიცავდეს ანტიბიოტიკები და ზრდის სტიმულატორები,
- უცხიმო თევზი: ფალანგა, პიკის ქერქი,
- ბოსტნეული ყოველთვის ჩაშუშულია,
- რბილი მოხარშული კვერცხები. და სუფთა, შენახვის არაუმეტეს ორი დღისა,
- პური - ხმელი, გაწურული. ასეთ პურში საფუარი კარგავს თავის ”მოქმედებას”, რაც ნიშნავს რომ პროდუქტი არ გამოიწვევს გაზების წარმოქმნას,
- რძემჟავა პროდუქტები: ხელნაკეთი მაწონი, ხაჭო (ცხიმოვანი ან არა ცხიმოვანი - ექიმს გირჩევთ, დიაგნოზიდან გამომდინარე). მაღაზია კეფირი, ყველი, ხაჭო და სხვა რძემჟავა პროდუქტები არ არის შესაფერისი. ბაზარზე ფრთხილად უნდა იყოთ, რომ არ იყიდოთ ახალი ხაჭო, რომელიც შერეულია ძველთან,
- თაფლი, თუ მასზე ალერგია არ არის,
- peeled ვაშლი - ზამთარში იგი შეიცავს ბევრ კონსერვანტს, რომლებიც დამატებულია შენახვისთვის,
- შოკოლადი და ყავა - ექიმის შეხედულებისამებრ, ისინი აუმჯობესებენ ჰიპოტონიის კეთილდღეობას,
- კომპოტები, სახლში დამზადებული ჟელე, ახალი - თქვენ უნდა მოიხმაროთ ისინი ნახევარ დღეში,
- ჩაი ექიმი გეტყვით, არის თუ არა შესაძლებელი ჩაი, რა კლასის, რა რაოდენობით, რამდენად ძლიერი და ტკბილი.
- კერძები ცხიმოვანი ან მძიმე ხორცის კუჭის ჯიშებისთვის: ცხვრის, ღორის, კურდღლის და ნუტრიის,
- ნამცხვრები და საკონდიტრო ნაწარმი.
ინფექციური პალატა
ქალაქის საავადმყოფოს ინფექციური დაავადებების განყოფილების ხელმძღვანელი, ირინა ვლასოვა ამტკიცებს: „ინფექციური“ პაციენტის ახლობლებმა უნდა ისაუბრონ დამსწრე ექიმთან, რომელიც დანიშნავს დიეტას ძირითადი და თანმდევი დაავადებების გათვალისწინებით. ნაწლავთა ინფექციის მქონე პაციენტები უნდა იკვებებოდეს წილად მინიმუმ ექვსჯერ დღეში, ხოლო მოხმარებული საკვების რაოდენობა უნდა შემცირდეს ჩვეულებრივი მიღებიდან ერთ მესამედზე. ასეთ პაციენტებს უნდა დაიცვან სპეციალური დიეტა 10-დან 30 დღემდე, ხოლო დიარეის დარღვევები გრძელდება. ღვიძლისა და ბილიარული ტრაქტის დაავადებების მქონე პაციენტებმა უნდა დაიცვან დიეტა ექვსი თვის განმავლობაში ან წელიწადში, მათთვის ყველა კერძები უნდა იყოს მოხარშული ან ორთქლით, ხოლო საკვები უნდა გაიწმინდოს ან დაჭრილი. იგივე დიეტა ინიშნება ღვიძლისა და სანაღვლე გზების დაავადებების მქონე პაციენტებისთვის, რომლებიც მკურნალობენ კუჭ-ნაწლავის განყოფილებაში.
ღვიძლისა და ბილიარული ტრაქტის დაავადებების მქონე პაციენტებს უფლება აქვთ:
- თეთრი და შავი პური, ნამცხვრები და საკონდიტრო ნაწარმი,
- ბოსტნეულის ბულიონი ხილის, რძის, მარცვლეულის სუპები,
- უცხიმო ჯიშების მოხარშული ხორცი, მოხარშული უცხიმო თევზი,
- მარცვლეული, რძე, ახალი იოგურტი, კეფირი, ხაჭო,
- კვერცხები ძალიან შეზღუდული რაოდენობით
- ადგილობრივად მოზრდილი ხილი: ვაშლი, ყურძნის თეთრი ჯიშები,
- უმი და მოხარშული ბოსტნეული და მწვანილი (განსაკუთრებით რეკომენდებულია სტაფილო და ჭარხალი),
- სუსტი ჩაი რძით, ბოსტნეულით, ხილის წვენით, ვარდისფერი ბულიონი.
- შემწვარი, პიკანტური, შებოლილი
- ხორცი და თევზი, ხორცი და თევზის ბულიონები, ღვიძლი, შპრიგი, დაკონსერვებული საკვები, მოხარშული ძეხვი, ხოლო მწვავე პერიოდში - და ლორდი,
- პარკოსნები, პომიდორი, სოკო, რადიშ, ხახვი, ნიორი,
- არ არის რეკომენდებული ნაყინი, შოკოლადი, მაფინი, საკონდიტრო ნამცხვრები, კრემები, ყველი,
- მაწონი ან მოუმზადებელი ხილი და კენკრა, ეგზოტიკური ხილი, ციტრუსის ხილი,
- კაკაო, უაღრესად გაზიანი სასმელები, ალკოჰოლი.
ნაწლავური ინფექციების მქონე პაციენტებს უფლება აქვთ:
- დაავადების პირველი 3-5 დღის განმავლობაში - ბრინჯის ფაფა, წყალში დაფქული კარტოფილი, წყალზე ბრინჯის სუპები,
- ბისკვიტის ნამცხვარი, კრეკერი პურის თეთრი კლასისგან,
- ხმელი ხილის კომპოტები, ძირითადად ვაშლი, მწვანე ჩაი, ბორჯომის მინერალური წყალი, პოლიანა კვასოვა მინერალური წყალი. შემდეგ თერმულად და მექანიკურად კარგად დამუშავებული საკვები, მაგალითად, მიწის ხორცი, შეიძლება შევიდეს დიეტაში.
ხილი და ბოსტნეული, რადგან ბოჭკოვანი ხელს უწყობს ნაწლავის ანთებას,
SARS და გრიპის მქონე პაციენტებს უფლება აქვთ:
- თითქმის ყველაფერი, განსაკუთრებით ხილი, ბოსტნეული, ვაშლის და სტაფილოს წვენი,
- სუპები "მეორე" ბულიონში, არ იტვირთება კუჭ-ნაწლავის ტრაქტის მხრივ,
- მჭლე ხორცი, მაგრამ შეზღუდული რაოდენობით,
- ორგანიზმიდან ტოქსინების უფრო სწრაფად აღმოფხვრაზე - უხვი სასმელი. თანდაყოლილი დაავადებების მქონე ასაკოვან ადამიანებს არ სჭირდებათ ზედმეტი სითხის დალევა.
სტენოკარდიის და სტომატიტის მქონე პაციენტებს უფლება აქვთ:
- პროდუქტები, რომლებიც არ აღიზიანებს ლორწოვან გარსს.
ცხელი, ცივი, ბორში, პომიდორი, ლიმონები, კონცენტრირებული წვენები.
კარდიოლოგია
”მე ყოველთვის ვეუბნები პაციენტების ნათესავებს რა საკვების მოტანა, მაგრამ ხშირად ისინი უგულებელყოფენ აკრძალვებს - რატომღაც ფიქრობენ, რომ ადამიანი, ვინც საავადმყოფოში იმყოფება, უნდა იკვებოს მძიმედ”, - ამბობს ტატიანა ქუთანა. - ეს ასე არ არის: ჩვენს პაციენტებს ჭირდებათ ნაკლები ჭამა, უფრო მეტიც, ადვილად საჭმლის მომნელებელი საკვები, ხოლო ცხოველური ცხიმების მოხმარება შეზღუდული უნდა იყოს. და მაინც, ადამიანი ბევრს არ მოძრაობს და აბების გამო მათ უფრო ნელა აქვთ პერისტალტიკა.
- მოხარშული მჭლე ხორცი, ქათმის მკერდი, კანის გარეშე,
- პირველი კურსები - "მეორე" ბულიონში ან წყალზე, ბოსტნეულით შემწვარის გარეშე,
- რძის პროდუქტები,
- ხილი, ბოსტნეული, სუსტი ჩაი რძით, წვენები.
- მდიდარი ბორშჩი, სუპები, იხვის ჭურჭელი, ქათამი, ბატი, ძეხვეული, მაიონეზი, კვერცხი, შებოლილი პროდუქტები,
- მარილიანი საკვები - დაავადებული აქვს შეშუპება და ჰიპერტენზია,
- ნახშირწყლები - დიაბეტისთვის
- ყავა და ძლიერი ჩაი,
- საღებავების შემცველი სასმელები არ არის რეკომენდებული - საღებავები ტოქსიკურია, ხოლო გაზიანი სასმელები მუცელზე მუქდება.
ასევე შეუძლებელია ფუჟირებული პროდუქციის გადატანა: პაციენტებს ინახავს საკვები საწოლების მაგიდებში, სადაც ის სწრაფად იკლებს სითბოს და „ბირთვებს“, ყველაფრის გარდა, შეუძლია მიიღოს საკვები ტოქსიკოინფექცია ...
პულმონოლოგია
ქალაქის საავადმყოფოს პულმონოლოგიური განყოფილების პაციენტებისთვის არ არსებობს მკაცრი კვების შეზღუდვები. ქალაქის საავადმყოფოს პულმონოლოგიური განყოფილების ხელმძღვანელი გენადი ივანკოვი განმარტავს, რომ საბოლოო გადაწყვეტილებას იმის შესახებ, თუ რა არის შესაძლებელი პაციენტისთვის და რა არ არის მიღებული, ექიმმა მიიღო, პაციენტის ჯანმრთელობის მდგომარეობის გათვალისწინებით. მაგრამ ჯერ კიდევ არსებობს ზოგადი რეკომენდაციები: საკვები უნდა იყოს ბუნებრივი, მაღალკალორიული, კარგად მონელებული და ასიმილირებული. და ასევე - ახალი.
პულმონოლოგიის განყოფილების პაციენტები არ შეიძლება იყოს მკვეთრი, შებოლილი და ცხიმოვანი, რადგან, მაგალითად, შებოლილი იძლევა დატვირთვას ღვიძლის, პანკრეასის და კუჭ-ნაწლავის ტრაქტის მხრივ.
ენდოკრინოლოგია
ენდოკრინოლოგიის განყოფილების საავადმყოფოში მოსახლეობის უმეტესი ნაწილი დაავადებულია დიაბეტით და ფარისებრი ჯირკვლის დაავადებებით ძალიან ცოტა პაციენტია, - ამის შესახებ ქალაქის საავადმყოფოს ენდოკრინოლოგიის განყოფილების ხელმძღვანელი ტატიანა ნოვაკი ამბობს. ჩვენ გთავაზობთ ნებადართული და აკრძალული პროდუქტების ჩამონათვალს დიაბეტის მქონე პაციენტებისთვის. უნდა გვახსოვდეს, რომ მათ უნდა ჭამონ დღეში მინიმუმ 4-6 ჯერ, და ყოველდღიურად უნდა მიირთვან ხილი და ბოსტნეული.
დიაბეტით დაშვებულია:
- ქერი, წიწიბურა, მარგალიტის ქერი, ფეტვი და შვრია
- უცხიმო ხორცი, თევზი და სოკოს ბულიონები, ბოსტნეულის სუპები, ბოსტნეულის სუპებით
- მჭლე ხორცი (ძროხის, ხბოს, ცხვრის, კურდღლის). ძროხის ჟელე, მჭლე ლორი, სადოქტორო, დიაბეტური, ძროხის ძეხვეული.მოხარშული ქათმის ჩაშუშული და შემწვარი მოხარშვის შემდეგ, ასპიური ქათამი. სამზარეულოს მიღებამდე, შეწყვიტეთ ცხიმის ხორცი და კანი ქათმისგან!
- მოხარშული და ზოგჯერ - შემწვარი უცხიმო თევზი, ჟელე თევზი და ზღვის პროდუქტები,
- რძე, იოგურტი, ხაჭო მდე 4% ცხიმი, სახლში დამზადებული ყველი 4%% ცხიმი, კეფირი, ფერმენტირებული გამომცხვარი რძე 1%% ცხიმი,
- ძირითადად ჭვავის პურის ან ქატო პური, კრეკერი,
- პომიდორი, კიტრი, კომბოსტო, zucchini, ბადრიჯანი, რადიშ, unweetened ვაშლი და ქლიავი,
- სოკო, პარკოსნები, მწვანილი, კენკრა,
- ტომატის ან სტაფილოს წვენი, ჩაი, ყავა, კაკაო რძით, შაქრის გარეშე, ვარდის ბულიონი, მინერალური წყალი გაზის გარეშე,
- შეზღუდული რაოდენობით შეგიძლიათ გქონდეთ ხილი, გარდა ბანანი და ყურძენი, მოხარშული ბრინჯი, მოხარშული ”ჩანთაში” და შემწვარი კვერცხი - დღეში ორ ჯერზე, ექიმის ძეხვი, კარტოფილი, სიმინდი, სტაფილო, ჭარხალი, მწვანე ბარდა, ციტრუსის ხილი, თეთრი ყველი, არაჟანი, იოგურტები, მარმელადი, რძის ნაყინი.
- კარაქი და ტკბილი ფქვილი პროდუქტები,
- ცხიმოვანი ბულიონები, მარცვლეულის რძის სუპი,
- ტკბილი ხაჭო, ყვითელი ყველი, ნაღები, მაიონეზი, კეტჩუპი, მდოგვი, თესლი, კაკალი, კარაქი და მცენარეული ზეთი,
- ცხიმიანი ხორცი, ცხიმოვანი ლორი, შებოლილი ძეხვი, ლარდა, დაკონსერვებული საკვები, ცხიმოვანი ან დამარილებული თევზი, ხიზილალა,
- semolina, მაკარონი,
- მწნილი და დამარილებული ბოსტნეული,
- ბანანი, ყურძენი, ნესვი, ატამი, გარგარი, თაფლი, ჯემი, შოკოლადი, ჰალვა, marshmallows, ნაყინი,
- წვენები და ცქრიალა წყალი შაქრის სიროფი, ტკბილი კვაზი, ალკოჰოლი.
მე დაახლოებით. რომან პელექი, ქალაქის საავადმყოფოს ქირურგიული განყოფილების უფროსი, განმარტავს, რომ პოსტოპერაციულ პაციენტებს მხოლოდ მსუბუქი საკვები ჭირდებათ (ალუბალი და სიმინდი ამ კატეგორიაში არ შედის), რომლის მოხმარება ცოტა სჭირდება. ზოგჯერ ასეთ პაციენტებს შეუძლიათ სამი-ოთხი დღის განმავლობაში მხოლოდ წყლის დალევა. კუჭის სისხლდენით, თქვენ შეგიძლიათ გამოიყენოთ ცივი დაფქული კარტოფილი და გახეხილი "ჰერკულესი" ძალიან მცირე ნაწილში, დღეში ექვსიდან შვიდჯერ. დიეტა უნდა გაფართოვდეს თანდათანობით და მხოლოდ ექიმის ნებართვით.
ქირურგიულ განყოფილებაში პაციენტებს უფლება აქვთ:
- დაფქული კარტოფილი წყალზე, თხევადი "ჰერკულესი", სუპები, მარცვლეული,
- კრეკერი, ბისკვიტის ნამცხვარი,
- უცხიმო ბულიონები, უცხიმო ხორცი,
- შოკოლადი, ციტრუსები - გამოჯანმრთელება,
- ჩაი, ხმელი ხილის კომპოტი, ჯერ კიდევ წყალი.
- შემწვარი, შებოლილი, ცხიმოვანი, ასევე ყავა,
- პირველ კვირას არ შეგიძლიათ ჭამა უმი ხილი და ბოსტნეული, მოხარშული მცირე რაოდენობით,
- არ არის რეკომენდებული უმი კვერცხები და პური.
როგორც KP „TMO“ - ის ბავშვთა საავადმყოფოსა და სამშობიარო საავადმყოფოს დირექტორმა ირინა კოტლიარმა განმარტა, ზამთრის ბოლოს და გაზაფხულზე, შრომით ქალებმა უნდა მიიღონ ვიტამინები A, B, C და D. დანარჩენი წლის განმავლობაში, რა თქმა უნდა, უმჯობესია ხილისა და ბოსტნეულის პრიორიტეტი მიენიჭოთ.
მშობიარობიდან პირველი სამი დღის განმავლობაში: რძის სუპები, მარცვლეული, რბილი მოხარშული კვერცხი, ნამცხვრები, ჟელე, და ამ პერიოდის შემდეგ - ხორცი, თევზი, კვერცხი, რძის პროდუქტები, ბოსტნეული, ხილი, ხილის წვენები.
- ალკოჰოლი
- ცხიმიანი ხორცი, ბარდა, ოსპი,
- თხილი, ციტრუსის ხილი, შოკოლადი, რამაც შეიძლება გამოიწვიოს ალერგია,
- არ არის რეკომენდებული ცხარე სუნელები, ხახვი, ნიორი და horseradish. ისინი აფუჭებენ დედის რძეს.
გასტროენტეროლოგია
ქალაქის საავადმყოფოს გასტროენტეროლოგიური განყოფილების ხელმძღვანელი ლიუბოვ სტეპანენკო განმარტავს, რომ დიეტის დაცვა უნდა მოხდეს კუჭ-ნაწლავის ტრაქტის პათოლოგიებისთვის, დაავადების გამწვავების პერიოდში, ხოლო საკვები უნდა იქნას მიღებული მცირე ნაწილებში.
მდგომარეობის სტაბილიზაციის შემდეგ, ექიმის რეკომენდაციით, შეგიძლიათ გადახვიდეთ ზოგად კვებაზე.
კუჭისა და თორმეტგოჯა ნაწლავის და თორმეტგოჯა ნაწლავის წყლულოვანი წყლულით, დასაშვებია შემდეგი:
- გუშინდელი ხორბლის პური, მშრალი ნამცხვარი,
- წვნიანი ბოსტნეულისგან ან კარგად მოხარშული მარცვლეულისგან,
- უცხიმო ხორცი (ხორცი, საქონლის ხორცი, ქათამი, ინდაური) - მოხარშული ან ორთქლზე მყოფი, უცხიმო თევზი, ორთქლის omelettes,
- ნივრიანი და წიწიბურის ფაფა, შვრიის ხორცი, ბრინჯი,
- მოხარშული კარტოფილი, სტაფილო, ჭარხალი, ყვავილოვანი კომბოსტო, გამომცხვარი ვაშლი, ბანანი,
- რძე, ნაღები, დაფქული ახალი არაჟანი ყველი, არაჟანი კეფირი, მაწონი,
- არაჟანი - მცირე რაოდენობით,
- სუსტი ჩაი, ჩაი რძით, კომპოტები და ჟელე არა-მჟავე კენკრისა და ხილისგან.
- ახალი და ჭვავის პური, საკონდიტრო და ფოთლის ცომის პროდუქტები,
- ხორცი და თევზის ბულიონები,
- ცხიმიანი ხორცი (იხვი, ბატი), დაკონსერვებული საკვები, შებოლილი,
- ცხიმიანი და დამარილებული თევზი, შემწვარი ან მყარად მოხარშული კვერცხი,
- ცხარე და მარილიანი ყველი,
- ფეტვი, მარგალიტის ქერი, ქერის ფაფა, პარკოსნები,
- თეთრი კომბოსტო, ხახვი, კიტრი, პომიდორი, მწნილი და მწნილი ბოსტნეული,
- გაზიანი სასმელები, კვაზი, შავი ყავა, ძლიერი ჩაი, ციტრუსის წვენები, ალკოჰოლი.
პანკრეასის დაავადებებისათვის ნებადართულია:
- გუშინდელი ხორბლის პური, ხორბლის კრეკერი, ბისკვიტის ტკბილი ნამცხვრები,
- ბოსტნეულის, ვეგეტარიანული სუპები, ლორწოვანი გარსები შვრიისგან, მარგალიტის ქერისგან, ბრინჯისგან, სოლოლინიდან, ასევე კრემის წვნიანი მოხარშული მჭლე ხორციდან, დაფქული სუპები კარტოფილით და სტაფილოებით, ვეგეტარიანული ბორშჩი,
- დაფქული ან ცხიმიანი უცხიმო უცხიმო ხორცი (საქონლის ხორცი, ხბოს, კურდღელი, ქათამი) - მოხარშული ან ორთქლზე
- მოხარშული უცხიმო თევზი (ზანდერი, კოდური, პერკი, პიკე, ვერცხლის ქოხი),
- წიწიბურა, შვრია, სემოლინა, ბრინჯის ფაფა - დაფქული, ნახევრად ბლანტიანი, წყალში მოხარშული ან ნახევარში უცხიმო რძით,
- ცილის ორთქლის მიღება 1-2 კვერცხიდან დღეში, უცხიმო რძე კერძებში, ახლად მჟავე ხაჭო, უცხიმო უცხიმო ყველი, უცხიმო იოგურტები,
- შეზღუდული რაოდენობით - სუფთა კეფირი (თუ კარგად მოითმენს), თაფლი, მაყვალი,
- კარტოფილი, სტაფილო, zucchini, ყვავილოვანი კომბოსტო - მოხარშული, დაფქული ან გამომცხვარი,
- არაჟანი გამომცხვარი ვაშლი, ბანანი, მარწყვი,
- დაფქული კომპოტები და ჟელე, სუსტი, ოდნავ ტკბილი ჩაი, ბანანი, მარწყვი, სტაფილო წვენები, მინერალური წყალი ბორჯომი, პოლიანა კვასოვა, სვალიავა.
- ახალი და ჭვავის პური, pastries, შემწვარი და ახალი გამომცხვარი pies, ბლინები, dumplings, პიცა,
- სუპები ხორცისა და თევზის ბულიონში, სოკოზე ბულიონის, ოროშკას, რძის სუპის, კომბოსტოს სუპის, ბორშტის, ჭარხლის წვნიანი,
- შემწვარი, ჩაშუშული და შებოლილი ცხიმოვანი ხორცი (ცხვრის, ღორის, ბატი, იხვი, ღვიძლი, თირკმელები), ძეხვეული, დაკონსერვებული საკვები, ლარდა,
- ცხიმიანი, შემწვარი, ჩაშუშული, შებოლილი, გამომცხვარი, დამარილებული, დაკონსერვებული თევზი, ხიზილალა, ზღვის პროდუქტები,
- გახეხილი ფეტვი, მარგალიტის ქერი და ქერის ფაფა, მაკარონი, პარკოსნები,
- შემწვარი და მყარად მოხარშული კვერცხი, უცხიმო რძის პროდუქტები, ნაღები, ნაყინი, არაჟანი, მაიონეზი, ცხიმოვანი და მჟავე ხაჭო, ცხიმიანი და მარილიანი ყველი,
- თეთრი კომბოსტო, ბადრიჯანი, რადიშ, ნიორი, ხახვი, პარკოსნები, კიტრი, პომიდორი, სოკო, ცხელი და ტკბილი წიწაკა,
- ციტრუსის ხილი, ბროწეული, მაწონი, ყურძენი, თარიღი, ლეღვი, შოკოლადი, ჯემი,
- ძლიერი ჩაი, ყავა, ალკოჰოლი.
ყაბზობით ნებადართულია:
- ბოსტნეულის სუპები ხორცის ან თევზის ბულიონში,
- მოხარშული კურდღელი, ხბოს ხორცი, საქონლის ხორცი, ღორის, ფრინველის, ხორცის ჭურჭელი და ხახვს, თევზი,
- მოხარშული კვერცხი, omelet, რძე, არაჟანი, იოგურტი, ყველი, კეფირი, არაჟანი,
- უმი და მოხარშული ჭარხალი, სტაფილო, ყვავილოვანი კომბოსტო, zucchini, ახალი და ხმელი ხილი, განსაკუთრებით ნესვი, ქლიავი, ქლიავი, ლეღვი, გარგარი, ხმელი გარგარი,
- ფხვიერი წიწიბურა, ხორბალი და მარგალიტი ქერის ფაფა,
- ჭვავის ან ქატო პური, მშრალი საკვები საკვები, ნამცხვრები და მაკარონი შეზღუდული რაოდენობით,
- სუსტი ჩაი, ველური ვარდის ბულიონი, ბოსტნეულის და ხილის წვენები, მინერალური წყალი.
- შებოლილი ძეხვი, დაკონსერვებული საკვები, ცხიმოვანი თევზის ჯიშები, ასევე შემწვარი და შებოლილი თევზი, შემწვარი და ციცაბო მოხარშული კვერცხი,
- რადიშ, სოკო, კომში, მაფინი, საკონდიტრო კრემი,
- შეზღუდული რაოდენობით - semolina და ბრინჯის ფაფა,
- ძლიერი ჩაი, კაკაო, ჟელე, ალკოჰოლი.
დიარეით ნებადართულია:
- დაფქული: მოხარშული ხორცი, საქონლის ხორცი, ქათამი, ინდაური, კურდღელი და უცხიმო ჯიშების მოხარშული თევზი,
- ხორცი, თევზი, დიეტის ბულიონები ბრინჯის და შვრიის decoctions,
- ლორწოვანი, ნახევრად ბლანტი წიწიბურა, შვრია და ბრინჯის ფაფა,
- მოხარშული კვერცხი, ორთქლის შვრია,
- ახლად მოხარშული ყველი, იოგურტი, კეფირი,
- გუშინდელი თეთრი ხორბალი და ნაცრისფერი პური, არაპროდუქტიული ჯიშის საცხობი პროდუქტები და ნამცხვრები, თეთრი კრეკერი,
- მოხარშული და გამომცხვარი ბოსტნეული, ბოსტნეული და ხილის პიურეები,
- ჩაი, ახლად გაჟღენთილი წვენები, ნახევრად გაზავებული წყლით, ვარდისფერი ბულიონი.
- ცხიმიანი ხორცი, შებოლილი ძეხვი, ცხიმიანი თევზი, შემწვარი და შებოლილი თევზი, დაკონსერვებული საკვები,
- შემწვარი და მყარად მოხარშული კვერცხები,
- მწნილის, კომბოსტოს, სოლიკანას, ბურშის,
- ფეტვი, მარგალიტის ქერი, ქერის ფაფა და პარკოსანი ფაფა,
- არაჟანი, ცხიმი არაჟანი, ნაყინი,
- ახალი ბოსტნეული და ხილი
- საკონდიტრო, საკონდიტრო კრემი,
- ცივი და გაზიანი სასმელები, კონცენტრირებული წვენები, ძლიერი ყავა, ალკოჰოლი.